окс.ppt
- Количество слайдов: 26
 Острый коронарный синдром
Острый коронарный синдром
 Острый коронарный синдром ОКС – группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ОИМ) или нестабильную стенокардию (НС) ОКС включает в себя: 1. ИМ с зубцом Q; 2. ИМ с подъемом ST; 3. ИМ без подъема ST, диагностированный по изменению кардиоспецифических ферментов и ЭКГ признакам; 4. Нестабильную стенокардию.
Острый коронарный синдром ОКС – группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ОИМ) или нестабильную стенокардию (НС) ОКС включает в себя: 1. ИМ с зубцом Q; 2. ИМ с подъемом ST; 3. ИМ без подъема ST, диагностированный по изменению кардиоспецифических ферментов и ЭКГ признакам; 4. Нестабильную стенокардию.
 Факторы риска развития ОКС • • • Наследственность Возраст: мужчины ˃ 45 лет, женщины ˃ 55 лет Избыточный вес или ожирение Курение Высокий уровень холестерина, особенно высокий уровень ЛПНП и низкий уровень ЛПВП Высокое кровяное давление Диабет Сидячая работа или образ жизни Наличие стенокардии, предыдущие сердечные приступы, или другие типы ИБС
Факторы риска развития ОКС • • • Наследственность Возраст: мужчины ˃ 45 лет, женщины ˃ 55 лет Избыточный вес или ожирение Курение Высокий уровень холестерина, особенно высокий уровень ЛПНП и низкий уровень ЛПВП Высокое кровяное давление Диабет Сидячая работа или образ жизни Наличие стенокардии, предыдущие сердечные приступы, или другие типы ИБС
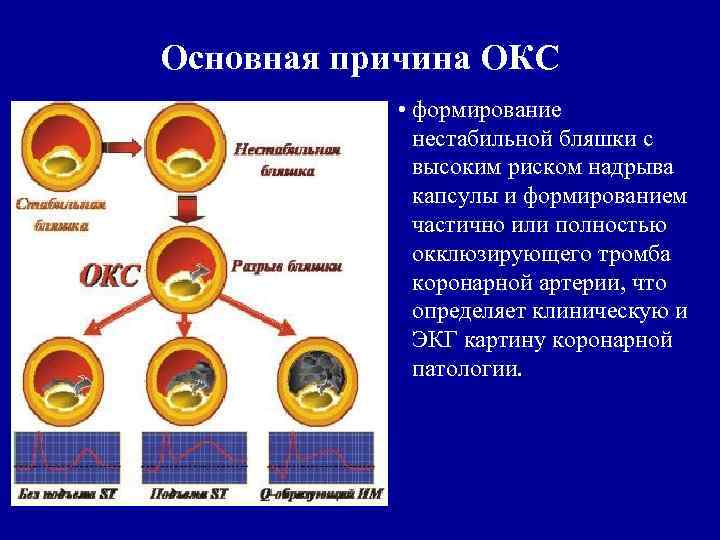 Основная причина ОКС • формирование нестабильной бляшки с высоким риском надрыва капсулы и формированием частично или полностью окклюзирующего тромба коронарной артерии, что определяет клиническую и ЭКГ картину коронарной патологии.
Основная причина ОКС • формирование нестабильной бляшки с высоким риском надрыва капсулы и формированием частично или полностью окклюзирующего тромба коронарной артерии, что определяет клиническую и ЭКГ картину коронарной патологии.
 ОКС Неотложное клиническое состояние, требующее немедленной госпитализации в отделение реанимации (БИТ). Максимальная смертность в первые 2 часа примерно 20%, в первые 48 часов - +12%, в последующие 30 дней - +5%. Патофизиология. Нестабильная бляшка, атертромбоз, окклюзия коронарной артерии.
ОКС Неотложное клиническое состояние, требующее немедленной госпитализации в отделение реанимации (БИТ). Максимальная смертность в первые 2 часа примерно 20%, в первые 48 часов - +12%, в последующие 30 дней - +5%. Патофизиология. Нестабильная бляшка, атертромбоз, окклюзия коронарной артерии.
 Диагностика ОКС Клиническая картина • Интенсивные загрудинные боли, иррадиирующие в челюсть, шею, руки. • Левожелудочковая недостаточность: одышка, тахикардия • Снижение АД • Малые симптомы - холодный пот, слабость, рвота. В 20% случаев протекает бессимптомно.
Диагностика ОКС Клиническая картина • Интенсивные загрудинные боли, иррадиирующие в челюсть, шею, руки. • Левожелудочковая недостаточность: одышка, тахикардия • Снижение АД • Малые симптомы - холодный пот, слабость, рвота. В 20% случаев протекает бессимптомно.
 Диагностика ОКС ЭКГ: Элевация или депрессия ST, формирование патологического Q, нарушения ритма, БЛНПГ. Ферментная диагностика: Тропонины (первые 6 -8 часов) МВ КФК (6 -30 часов) ЛДГ (3 -5 сутки) АСТ (3 -5 сутки) Эхо. КГ – выявление зон нарушения сократимости Сцинтиграфия миокарда с 99 м. Тс пирофосфатом
Диагностика ОКС ЭКГ: Элевация или депрессия ST, формирование патологического Q, нарушения ритма, БЛНПГ. Ферментная диагностика: Тропонины (первые 6 -8 часов) МВ КФК (6 -30 часов) ЛДГ (3 -5 сутки) АСТ (3 -5 сутки) Эхо. КГ – выявление зон нарушения сократимости Сцинтиграфия миокарда с 99 м. Тс пирофосфатом
 ЭКГ
ЭКГ
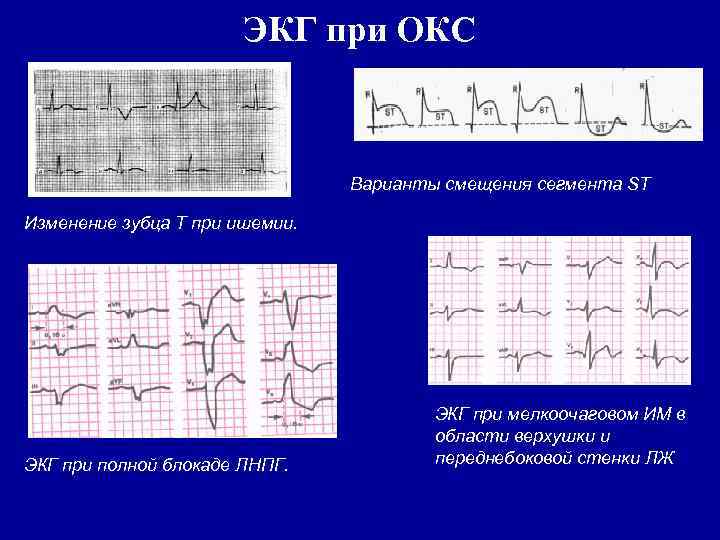 ЭКГ при ОКС Варианты смещения сегмента ST Изменение зубца Т при ишемии. ЭКГ при полной блокаде ЛНПГ. ЭКГ при мелкоочаговом ИМ в области верхушки и переднебоковой стенки ЛЖ
ЭКГ при ОКС Варианты смещения сегмента ST Изменение зубца Т при ишемии. ЭКГ при полной блокаде ЛНПГ. ЭКГ при мелкоочаговом ИМ в области верхушки и переднебоковой стенки ЛЖ
 Сцинтиграфия миокарда
Сцинтиграфия миокарда
 Диагноз инфаркта миокарда • Подтвержден если есть: – Типичная боль – Изменения ЭКГ – Динамика кардиоферментов • Присутствуют 2 критерия из 3
Диагноз инфаркта миокарда • Подтвержден если есть: – Типичная боль – Изменения ЭКГ – Динамика кардиоферментов • Присутствуют 2 критерия из 3
 Начальная терапия при подозрении на ОКС без подъема сегмента ST 1. Морфин (2 -5 мг внутривенно каждые 5 -15 минут до полного устранения болевого синдрома). 2. Ацетилсалициловая кислота (162, 5 -325 мг разжевать) 3. Гепарин - нефракционированный в/в или низкомолекулярный п/к 4. Нитраты внутрь или внутривенно - нитроглицерин или изосорбида динитрат п/я и/или внутривенно капельно 25 мкг/мин под контролем ЧСС и АД 5. β–блокаторы
Начальная терапия при подозрении на ОКС без подъема сегмента ST 1. Морфин (2 -5 мг внутривенно каждые 5 -15 минут до полного устранения болевого синдрома). 2. Ацетилсалициловая кислота (162, 5 -325 мг разжевать) 3. Гепарин - нефракционированный в/в или низкомолекулярный п/к 4. Нитраты внутрь или внутривенно - нитроглицерин или изосорбида динитрат п/я и/или внутривенно капельно 25 мкг/мин под контролем ЧСС и АД 5. β–блокаторы
 ИМ с элевацией сегмента ST • больные с наличием типичных болей в грудной клетке, стойким подъемом ST-сегмента или впервые возникшей блокадой левой ножки пучка Гиса (БЛНПГ) • Подъем сегмента ST указывает на трансмуральную ишемию миокарда, развившуюся вследствие коронарной окклюзии.
ИМ с элевацией сегмента ST • больные с наличием типичных болей в грудной клетке, стойким подъемом ST-сегмента или впервые возникшей блокадой левой ножки пучка Гиса (БЛНПГ) • Подъем сегмента ST указывает на трансмуральную ишемию миокарда, развившуюся вследствие коронарной окклюзии.
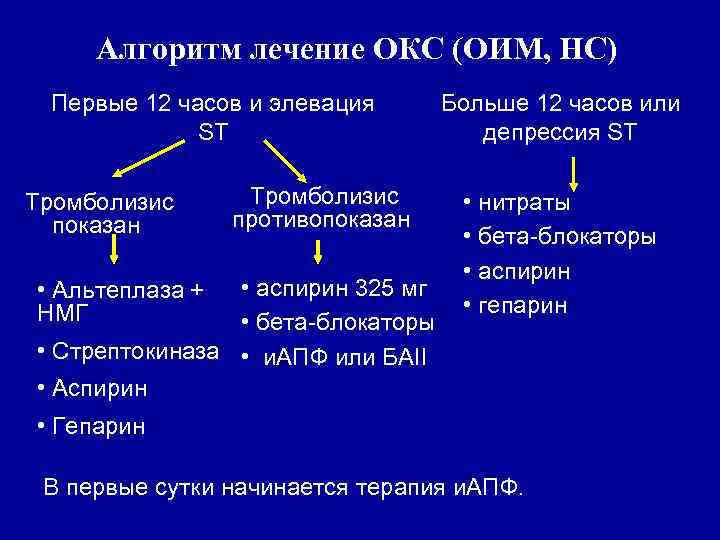 Алгоритм лечение ОКС (ОИМ, НС) Первые 12 часов и элевация ST Тромболизис показан Тромболизис противопоказан • аспирин 325 мг • бета-блокаторы • Стрептокиназа • и. АПФ или БАII • Аспирин • Альтеплаза + НМГ Больше 12 часов или депрессия ST • нитраты • бета-блокаторы • аспирин • гепарин • Гепарин В первые сутки начинается терапия и. АПФ.
Алгоритм лечение ОКС (ОИМ, НС) Первые 12 часов и элевация ST Тромболизис показан Тромболизис противопоказан • аспирин 325 мг • бета-блокаторы • Стрептокиназа • и. АПФ или БАII • Аспирин • Альтеплаза + НМГ Больше 12 часов или депрессия ST • нитраты • бета-блокаторы • аспирин • гепарин • Гепарин В первые сутки начинается терапия и. АПФ.
 Нестабильная стенокардия • вариант острой ишемии миокарда, тяжесть и продолжительность которой недостаточна для развития некроза миокарда. • обычно на ЭКГ нет подъема сегмента ST и отсутствует выброс в кровоток биомаркеров некроза миокарда.
Нестабильная стенокардия • вариант острой ишемии миокарда, тяжесть и продолжительность которой недостаточна для развития некроза миокарда. • обычно на ЭКГ нет подъема сегмента ST и отсутствует выброс в кровоток биомаркеров некроза миокарда.
 Клинические варианты НС • впервые возникшая стенокардия напряжения (до 1 мес после возникновения первого приступа), • прогрессирующая стенокардия напряжения (до 1 мес после стабильного состояния); • впервые возникшая спонтанная стенокардия или прогрессирующее ее течение, в том числе на фоне стабильной и прогрессирующей стенокардии напряжения; • ранняя постинфарктная стенокардия (от 48 ч до 2– 4 недель от начала возникновения ИМ); • стенокардия, развившаяся в течение 1– 2 мес после операции АКШ и ангиопластики
Клинические варианты НС • впервые возникшая стенокардия напряжения (до 1 мес после возникновения первого приступа), • прогрессирующая стенокардия напряжения (до 1 мес после стабильного состояния); • впервые возникшая спонтанная стенокардия или прогрессирующее ее течение, в том числе на фоне стабильной и прогрессирующей стенокардии напряжения; • ранняя постинфарктная стенокардия (от 48 ч до 2– 4 недель от начала возникновения ИМ); • стенокардия, развившаяся в течение 1– 2 мес после операции АКШ и ангиопластики
 Неопределенный диагноз НС • Госпитализация! • Наблюдение – ЭКГ каждые 4 часа – Динамика кардиоферментов • Динамики нет – стабилизация состояния и дообследование
Неопределенный диагноз НС • Госпитализация! • Наблюдение – ЭКГ каждые 4 часа – Динамика кардиоферментов • Динамики нет – стабилизация состояния и дообследование
 Обследование пациента с НС • Суточное мониторирование ЭКГ • Нагрузочные пробы – ВЭМ – Тредмил – Стресс-Эхо. КГ • Сцинтиграфическое исследование • КАГ
Обследование пациента с НС • Суточное мониторирование ЭКГ • Нагрузочные пробы – ВЭМ – Тредмил – Стресс-Эхо. КГ • Сцинтиграфическое исследование • КАГ
 Осложнения инфаркта миокарда • • Кардиогенный шок Разрыв миокарда Отек легких Нарушения ритма – Фибрилляция желудочков – Желудочковая тахикардия • Нарушение проводимости – AV-блокады
Осложнения инфаркта миокарда • • Кардиогенный шок Разрыв миокарда Отек легких Нарушения ритма – Фибрилляция желудочков – Желудочковая тахикардия • Нарушение проводимости – AV-блокады
 Кардиогенный шок • Этиология – гибель 40% и более миокарда ЛЖ • Клиническая картина – Выраженная гипотония – Олиго - анурия • Лечение – Допмин до 400 мг/сут – Гепарин (10000 - 15000 ЕД каждые 4 -6 часов в/в или в/м) – Преднизолон 90 - 150 мг
Кардиогенный шок • Этиология – гибель 40% и более миокарда ЛЖ • Клиническая картина – Выраженная гипотония – Олиго - анурия • Лечение – Допмин до 400 мг/сут – Гепарин (10000 - 15000 ЕД каждые 4 -6 часов в/в или в/м) – Преднизолон 90 - 150 мг
 Отек легких • Этиология – выраженное нарушение систолической функции ЛЖ, ведущее к развитию легочной гипертензии с пропотеванием плазмы в альвиолы • Клиническая картина: – Выраженная ДН, тахипноэ – Положение ортопноэ – Влажные звонкие разнокалиберные хрипы, распространяющиеся с верхушек к базальным отделам – Снижение сатурации кислорода • Лечение: - нитраты - эуфиллин -2, 4%раствор 10 мл в/в - пеногасители (атропин п/к или в/в, мочегонные (лазикс 80 - 120 мг в/в.
Отек легких • Этиология – выраженное нарушение систолической функции ЛЖ, ведущее к развитию легочной гипертензии с пропотеванием плазмы в альвиолы • Клиническая картина: – Выраженная ДН, тахипноэ – Положение ортопноэ – Влажные звонкие разнокалиберные хрипы, распространяющиеся с верхушек к базальным отделам – Снижение сатурации кислорода • Лечение: - нитраты - эуфиллин -2, 4%раствор 10 мл в/в - пеногасители (атропин п/к или в/в, мочегонные (лазикс 80 - 120 мг в/в.
 Разрыв миокарда • Разрыв миокарда: – С формированием гемотампонады → смерть – Дефект МЖП, отрыв сосочковой мышцы • Клиническая картина: – Интенсивнейшие боли в грудной клетке, не купирующиеся наркотическими анальгетиками – Электромеханическая диссоциация – Внезапное появление ЛЖН – Появление грубого систолического шума • Лечение только хирургическое: – Дефект МЖП → ушивание (пластика дефекта) – Отрыв сосочковой мышцы → протез МК
Разрыв миокарда • Разрыв миокарда: – С формированием гемотампонады → смерть – Дефект МЖП, отрыв сосочковой мышцы • Клиническая картина: – Интенсивнейшие боли в грудной клетке, не купирующиеся наркотическими анальгетиками – Электромеханическая диссоциация – Внезапное появление ЛЖН – Появление грубого систолического шума • Лечение только хирургическое: – Дефект МЖП → ушивание (пластика дефекта) – Отрыв сосочковой мышцы → протез МК
 Желудочковая тахикардия
Желудочковая тахикардия
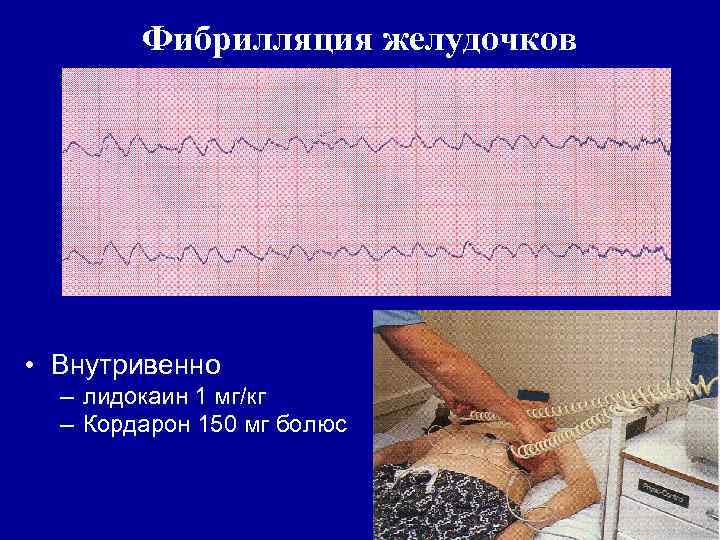 Фибрилляция желудочков • Внутривенно – лидокаин 1 мг/кг – Кордарон 150 мг болюс
Фибрилляция желудочков • Внутривенно – лидокаин 1 мг/кг – Кордарон 150 мг болюс
 Нарушения проводимости • AV-блокада I степени (PQ ˃ 200 мс) • AV-блокада II степени – Тип Мобиц I – периодика Самойлова-Венкебаха – Тип Мобиц II • AV-блокада III степени – Полное разобщение деятельности предсердий и желудочков
Нарушения проводимости • AV-блокада I степени (PQ ˃ 200 мс) • AV-блокада II степени – Тип Мобиц I – периодика Самойлова-Венкебаха – Тип Мобиц II • AV-блокада III степени – Полное разобщение деятельности предсердий и желудочков