Сердце Курация больных с ОКС.ppt
- Количество слайдов: 86
 ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ: НС и ОИМ О. В. Военнов
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ: НС и ОИМ О. В. Военнов
 Термин Острый коронарный синдром (ОКС) • Был предложен новозеландским клиницистом Harvey White в 1996– 1997 гг. • В широкой клинической практике его стали применять лишь в самом конце ХХ века.
Термин Острый коронарный синдром (ОКС) • Был предложен новозеландским клиницистом Harvey White в 1996– 1997 гг. • В широкой клинической практике его стали применять лишь в самом конце ХХ века.
 ОКС • Объединил два состояния – нестабильную стенокардию и уже развивающийся, но незавершенный инфаркт миокарда • Эти два состояния очень похожи по клиническим проявлениям, и врачи всего мира пришли к соглашению, что нет смысла терять время на установление точного диагноза – надо сразу действовать.
ОКС • Объединил два состояния – нестабильную стенокардию и уже развивающийся, но незавершенный инфаркт миокарда • Эти два состояния очень похожи по клиническим проявлениям, и врачи всего мира пришли к соглашению, что нет смысла терять время на установление точного диагноза – надо сразу действовать.
 Острая коронарная недостаточность • значительный и быстро прогрессирующий дефицит коронарного кровотока, приводящий к ишемии и (или) некрозу миокарда • патофизиологически обусловливает морфологический субстрат ОИБС
Острая коронарная недостаточность • значительный и быстро прогрессирующий дефицит коронарного кровотока, приводящий к ишемии и (или) некрозу миокарда • патофизиологически обусловливает морфологический субстрат ОИБС
 Формы ОИБС: • 1. Внезапная коронарная смерть; • 2. Нестабильная стенокардия; • 3. ОИМ.
Формы ОИБС: • 1. Внезапная коронарная смерть; • 2. Нестабильная стенокардия; • 3. ОИМ.
 ВКС смерть, наступившая в течение нескольких минут у лиц, находившихся в стабильном состоянии как минимум в течение 1 часа, при отсутствии признаков другого диагноза. ВКС связана с электрической нестабильностью миокарда, и на вскрытие могут не обнаруживаться несовместимые с жизнью морфологические изменения.
ВКС смерть, наступившая в течение нескольких минут у лиц, находившихся в стабильном состоянии как минимум в течение 1 часа, при отсутствии признаков другого диагноза. ВКС связана с электрической нестабильностью миокарда, и на вскрытие могут не обнаруживаться несовместимые с жизнью морфологические изменения.
 Нестабильная стенокардия • транзиторный синдром, отражающий нарастание коронарной недостаточности и являющийся формой ИБС, промежуточной между стабильной стенокардией и инфарктом миокарда.
Нестабильная стенокардия • транзиторный синдром, отражающий нарастание коронарной недостаточности и являющийся формой ИБС, промежуточной между стабильной стенокардией и инфарктом миокарда.
 Нестабильная стенокардия (Braunwald E. , 1994) синдром, обозначающий изменение характера стенокардии. • ВВС; • ПС; • РПИС; • Стенокардия покоя.
Нестабильная стенокардия (Braunwald E. , 1994) синдром, обозначающий изменение характера стенокардии. • ВВС; • ПС; • РПИС; • Стенокардия покоя.
 ОИМ • ишемический некроз участка сердечной мышцы, возникающий вследствие ОКН. • крупноочаговый (трансмуральный, Q-ИМ); • мелкочаговый (не Q–ИМ).
ОИМ • ишемический некроз участка сердечной мышцы, возникающий вследствие ОКН. • крупноочаговый (трансмуральный, Q-ИМ); • мелкочаговый (не Q–ИМ).
 Последовательность изменений коронарных событий АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА АКТИВАЦИЯ ТРОМБОЦИТОВ И ФОРМИРОВАНИЕ ТРОМБА НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ НЕ Q-ИМ Q -ИМ
Последовательность изменений коронарных событий АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА АКТИВАЦИЯ ТРОМБОЦИТОВ И ФОРМИРОВАНИЕ ТРОМБА НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ НЕ Q-ИМ Q -ИМ
 Острый коронарный синдром • клинический синдром, объеденяющий НС и не Q-ИМ. • «ярлык» для обозначения ургентного коронарного события, при отсутствии признаков Q-ИМ
Острый коронарный синдром • клинический синдром, объеденяющий НС и не Q-ИМ. • «ярлык» для обозначения ургентного коронарного события, при отсутствии признаков Q-ИМ
 Термин ОКС объединяет следующие состояния: • ОКС с подъемом сегмента SТ инфаркт миокарда с подъемом сегмента SТ (ИМПSТ); • ОКС без подъема сегмента SТ нестабильная стенокардия (НС) и инфаркт миокарда без подъема сегмента SТ (ИМБПSТ). ;
Термин ОКС объединяет следующие состояния: • ОКС с подъемом сегмента SТ инфаркт миокарда с подъемом сегмента SТ (ИМПSТ); • ОКС без подъема сегмента SТ нестабильная стенокардия (НС) и инфаркт миокарда без подъема сегмента SТ (ИМБПSТ). ;
 Следствия ОКС (нозологические диагнозы) • Q-ИМ; • Не Q-ИМ; • нестабильная стенокардия.
Следствия ОКС (нозологические диагнозы) • Q-ИМ; • Не Q-ИМ; • нестабильная стенокардия.
 Диагностика ОКС • Ангинозный болевой синдром • Изменения на ЭКГ • Биохимические маркеры ишемического повреждения миокарда
Диагностика ОКС • Ангинозный болевой синдром • Изменения на ЭКГ • Биохимические маркеры ишемического повреждения миокарда
 Изменения на ЭКГ при НС • депрессия сегмента SТ, превышающая 1 мм в двух или более смежных отведениях • инверсия зубца Т больше 1 мм
Изменения на ЭКГ при НС • депрессия сегмента SТ, превышающая 1 мм в двух или более смежных отведениях • инверсия зубца Т больше 1 мм
 Изменение на ЭКГ при ИМ • При не Q-ИМ: Подъем или депрессия SТ и изменения зубца Т - может быть отрицательным или двухфазным (- +) • При Q-ИМ: подъем SТ и патологический Q, инверсия Т
Изменение на ЭКГ при ИМ • При не Q-ИМ: Подъем или депрессия SТ и изменения зубца Т - может быть отрицательным или двухфазным (- +) • При Q-ИМ: подъем SТ и патологический Q, инверсия Т
 Биохимические маркеры МВКФК • Однократное повышение более 2 -х раз выше верхней границы нормы в первые часы после острого события. • Повышена в пределах 24 ч. после острого события. • Менее чувствительна к некрозу миокарда, чем сердечные тропонины.
Биохимические маркеры МВКФК • Однократное повышение более 2 -х раз выше верхней границы нормы в первые часы после острого события. • Повышена в пределах 24 ч. после острого события. • Менее чувствительна к некрозу миокарда, чем сердечные тропонины.
 Биохимические маркеры – тропонины (I или Т). • По крайней мере, однократно в пределах 24 ч. после острого события • Повышены до 10 суток после острого события • Высоко чувствителен и специфичен к некрозу миокарда
Биохимические маркеры – тропонины (I или Т). • По крайней мере, однократно в пределах 24 ч. после острого события • Повышены до 10 суток после острого события • Высоко чувствителен и специфичен к некрозу миокарда
 Организация помощи больным с ОКС • Созданы ПСО/РСЦ • Информирование населения о первых признаках и факторах риска ОКС • Диспансеризация • Вызов БСМП • Диагностика, оказание неотложной помощи, доставка в ПСО/РСЦ – реваскуляризация и профилактика тромбозов
Организация помощи больным с ОКС • Созданы ПСО/РСЦ • Информирование населения о первых признаках и факторах риска ОКС • Диспансеризация • Вызов БСМП • Диагностика, оказание неотложной помощи, доставка в ПСО/РСЦ – реваскуляризация и профилактика тромбозов
 ГЛАВНАЯ ЦЕЛЬ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ У БОЛЬНЫХ С ОКС: • Снижение риска внезапной смерти • Ограничение зоны ишемии и некроза или недопущение развития ИМ
ГЛАВНАЯ ЦЕЛЬ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ У БОЛЬНЫХ С ОКС: • Снижение риска внезапной смерти • Ограничение зоны ишемии и некроза или недопущение развития ИМ
 Способ достижения цели • Максимально быстрая и устойчивая реваскуляризация (ТЛТ/ЧКВ) • Антитромбоцитарная терапия (АСК и клопидогрель или блиллинта) • Продолженная антикоагулянтная терапия • Обезболивание, лечение аритмий, ОЛЖН, шока • Ингибирование РААС, устранение ЭТД
Способ достижения цели • Максимально быстрая и устойчивая реваскуляризация (ТЛТ/ЧКВ) • Антитромбоцитарная терапия (АСК и клопидогрель или блиллинта) • Продолженная антикоагулянтная терапия • Обезболивание, лечение аритмий, ОЛЖН, шока • Ингибирование РААС, устранение ЭТД
 Алгоритм курации на догоспитальном этапе (СП) • АСК (разжевать 250 -500 мг) • Нитроглицерин • ЭКГ. Сравнение со старыми ЭКГ. При инверсии SТ или изменениях Т - срочная госпитализация, звонок в ПСО/РСЦ • морфин в/в при сохраняющихся болях • гипертония, СН, аритмии – устранять • Если показана ТЛТ – актилизе, пуролаза, метализе + КГ 75 мг (Плавикс, Зилт) • Если показана и возможна ЧКВ – КГ 300 мг (Плавикс, Зилт) до 600 мг
Алгоритм курации на догоспитальном этапе (СП) • АСК (разжевать 250 -500 мг) • Нитроглицерин • ЭКГ. Сравнение со старыми ЭКГ. При инверсии SТ или изменениях Т - срочная госпитализация, звонок в ПСО/РСЦ • морфин в/в при сохраняющихся болях • гипертония, СН, аритмии – устранять • Если показана ТЛТ – актилизе, пуролаза, метализе + КГ 75 мг (Плавикс, Зилт) • Если показана и возможна ЧКВ – КГ 300 мг (Плавикс, Зилт) до 600 мг
 ЛЕЧЕНИЕ БОЛЕВОГО СИНДРОМА Патогенетическое лечение. • нитраты в/в • При нижних ИМ – с повышенной преднагрузкой. • Механизм лечебного действия: • а) уменьшение преднагрузки на миокард ЛЖ; • б) уменьшение КДОЛЖ и КДДЛЖ, улучшение коронарного кровотока; • в) уменьшение преднагрузки;
ЛЕЧЕНИЕ БОЛЕВОГО СИНДРОМА Патогенетическое лечение. • нитраты в/в • При нижних ИМ – с повышенной преднагрузкой. • Механизм лечебного действия: • а) уменьшение преднагрузки на миокард ЛЖ; • б) уменьшение КДОЛЖ и КДДЛЖ, улучшение коронарного кровотока; • в) уменьшение преднагрузки;
 ЛЕЧЕНИЕ БОЛЕВОГО СИНДРОМА Патогенетическое лечение • бета-блокаторы в/в (беталок) • Механизм лечебного действия: • а) удлинение диастолы; • б) уменьшение работы ЛЖ.
ЛЕЧЕНИЕ БОЛЕВОГО СИНДРОМА Патогенетическое лечение • бета-блокаторы в/в (беталок) • Механизм лечебного действия: • а) удлинение диастолы; • б) уменьшение работы ЛЖ.
 Симптоматическое лечение. • • • Морфина гидрохлорид трамал-дроперидол, трамал-реланиум Для всех больных с умеренным, сильным и очень сильным болевым синдромом. Механизм лечебного действия: а) блокирование ноцицептивной импульсации, активация и потенциирование антиноцицептивного действия; б) улучшение гемодинамической ситуации (снижение пред- и постнагрузки).
Симптоматическое лечение. • • • Морфина гидрохлорид трамал-дроперидол, трамал-реланиум Для всех больных с умеренным, сильным и очень сильным болевым синдромом. Механизм лечебного действия: а) блокирование ноцицептивной импульсации, активация и потенциирование антиноцицептивного действия; б) улучшение гемодинамической ситуации (снижение пред- и постнагрузки).
 ПРОВЕДЕНИЕ АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ Дезагреганты. • Ацетилсалициловая кислота (160 -325 мг), • Тикагрелор (180 + 90 мг – 2 раза в сутки) • Клопидогрель (300 мг +75 мг) – плавикс/зилт;
ПРОВЕДЕНИЕ АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ Дезагреганты. • Ацетилсалициловая кислота (160 -325 мг), • Тикагрелор (180 + 90 мг – 2 раза в сутки) • Клопидогрель (300 мг +75 мг) – плавикс/зилт;
 Тикагрелор (Брилинта) • БЫСТРЫЙ антитромботический эффект, т. к. воздействует на рецептор-мишень непосредственно (не является пролекарством) и для достижения эффекта не требуется метаболическая активация • УПРАВЛЯЕМЫЙ (ОБРАТИМЫЙ) антитромботический эффект, т. к. обратимо связывается с рецепторами тромбоцитов P 2 Y 12 и обратимо взаимодействует с ними, предотвращая активацию и агрегацию тромбоцитов
Тикагрелор (Брилинта) • БЫСТРЫЙ антитромботический эффект, т. к. воздействует на рецептор-мишень непосредственно (не является пролекарством) и для достижения эффекта не требуется метаболическая активация • УПРАВЛЯЕМЫЙ (ОБРАТИМЫЙ) антитромботический эффект, т. к. обратимо связывается с рецепторами тромбоцитов P 2 Y 12 и обратимо взаимодействует с ними, предотвращая активацию и агрегацию тромбоцитов
 Что даёт • Меньше риск ретромбозов • Минимальный риск кровотечений
Что даёт • Меньше риск ретромбозов • Минимальный риск кровотечений
 Клопидогрель • Плавикс/зилт • Доказательная база
Клопидогрель • Плавикс/зилт • Доказательная база
 Зилт - самый исследованный генерический клопидогрел в РФ Высокая эффективность и безопасность Зилта подтверждены в российских клинических исследованиях.
Зилт - самый исследованный генерический клопидогрел в РФ Высокая эффективность и безопасность Зилта подтверждены в российских клинических исследованиях.
 Зилт хорошо изучен при всех основных нозологиях: более 1 000 пациентов • ОКС, нестабильная стенокардия (Т. М. Попонина, О. В. Сироткина, А. С. Сивков). • АКШ (Ю. И. Гринштейн). • ЧКВ (А. Г. Осиев). • Ишемический инсульт (А. П. Ельчанинов). • Стабильная ИБС (А. Б. Сумароков).
Зилт хорошо изучен при всех основных нозологиях: более 1 000 пациентов • ОКС, нестабильная стенокардия (Т. М. Попонина, О. В. Сироткина, А. С. Сивков). • АКШ (Ю. И. Гринштейн). • ЧКВ (А. Г. Осиев). • Ишемический инсульт (А. П. Ельчанинов). • Стабильная ИБС (А. Б. Сумароков).
 Антикоагулянты Гепарин (3 -5 000 Ед в/в струйно, далее по 8001000 Ед в час). • в/в инфузия 24 часа под контролем АЧТВ – 1 – е сутки • Переход на дробное введение п/к • 20000 Ед – 2 -е сутки • 15000 Ед – 3 -е сутки • 10 000 Ед – 4 -е сутки НМГ – при высоком риске кровотечений (предпочтительнее второго поколения бемипарин – цибор)
Антикоагулянты Гепарин (3 -5 000 Ед в/в струйно, далее по 8001000 Ед в час). • в/в инфузия 24 часа под контролем АЧТВ – 1 – е сутки • Переход на дробное введение п/к • 20000 Ед – 2 -е сутки • 15000 Ед – 3 -е сутки • 10 000 Ед – 4 -е сутки НМГ – при высоком риске кровотечений (предпочтительнее второго поколения бемипарин – цибор)
 ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ • Показания: • ангинозная боль более 30 минут, не купируемая нитроглицерином; • первые 6 -12 часов заболевания (или рецидива); • на ЭКГ подъем ST как минимум на 1 мм в 2 -х смежных отведениях, или появление БЛНПГ. • У больных с депрессией ST ТЛТ не проводят.
ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ • Показания: • ангинозная боль более 30 минут, не купируемая нитроглицерином; • первые 6 -12 часов заболевания (или рецидива); • на ЭКГ подъем ST как минимум на 1 мм в 2 -х смежных отведениях, или появление БЛНПГ. • У больных с депрессией ST ТЛТ не проводят.
 Противопоказания: • свежее кровотечение в анамнезе (до 10 суток); • оперативное вмештельство, травма в течение последних 2 мес; • геморрагический инсульт и геморрагические диатезы в анамнезе; • высокая артериальная гипертензия (АД более 200/120 мм рт ст); • расславающая аневризма аорты; • злокачественные новообразования; • беременность; • эндо- и перикардит; • острый панкреатит; • аллергия на препарат.
Противопоказания: • свежее кровотечение в анамнезе (до 10 суток); • оперативное вмештельство, травма в течение последних 2 мес; • геморрагический инсульт и геморрагические диатезы в анамнезе; • высокая артериальная гипертензия (АД более 200/120 мм рт ст); • расславающая аневризма аорты; • злокачественные новообразования; • беременность; • эндо- и перикардит; • острый панкреатит; • аллергия на препарат.
 ПРЕПАРАТЫ ДЛЯ ТЛТ • Стрептокиназа (стрептаза, целиаза, авелизин, кабикиназа) – непрямой активатор плазминогена, получен из культуры бета-гемолитического стрептококка 1 500 000 Ед вв в течение 30 -60 минут -в первые 6 часов. • Про. Урокиназа (пуролаза) – прямой активатор плазминогена в плазмин – 2 000 Ед в течение 5 -10 минут и далее 4 000 Ед в течение 90 минут – в первые 6 часов.
ПРЕПАРАТЫ ДЛЯ ТЛТ • Стрептокиназа (стрептаза, целиаза, авелизин, кабикиназа) – непрямой активатор плазминогена, получен из культуры бета-гемолитического стрептококка 1 500 000 Ед вв в течение 30 -60 минут -в первые 6 часов. • Про. Урокиназа (пуролаза) – прямой активатор плазминогена в плазмин – 2 000 Ед в течение 5 -10 минут и далее 4 000 Ед в течение 90 минут – в первые 6 часов.
 ПРЕПАРАТЫ ДЛЯ ТЛТ • • Тканевой активатор плазминогена (ТАП, альтеплаза - актилизе) – протеаза, активирующая плазминоген, связанный с фибрином. Схема введения: болюс – 15 мг, 30 мин 50 мг, 60 мин – 35 мг. Через 6 -12 часов В дозе не более 100 мг
ПРЕПАРАТЫ ДЛЯ ТЛТ • • Тканевой активатор плазминогена (ТАП, альтеплаза - актилизе) – протеаза, активирующая плазминоген, связанный с фибрином. Схема введения: болюс – 15 мг, 30 мин 50 мг, 60 мин – 35 мг. Через 6 -12 часов В дозе не более 100 мг
 Первичная ТБА • ТБА — эффективный метод восстановления кровотока по окклюзированной КА при ОКС с п. ST и б. ST. • Если реперфузионная терапия начинается с нее, такая ТБА называется первичной.
Первичная ТБА • ТБА — эффективный метод восстановления кровотока по окклюзированной КА при ОКС с п. ST и б. ST. • Если реперфузионная терапия начинается с нее, такая ТБА называется первичной.
 Чрезкожное коронарное вмешательство ad hoc • лечебная интервенционная процедура, выполняемая немедленно после диагностической коронароангиорафии (больного не снимают со стола), в отличие от поэтапной процедуры, выполняемой через какое-то время.
Чрезкожное коронарное вмешательство ad hoc • лечебная интервенционная процедура, выполняемая немедленно после диагностической коронароангиорафии (больного не снимают со стола), в отличие от поэтапной процедуры, выполняемой через какое-то время.
 Преимущества первичной ТБА перед ТЛТ • обеспечивает более частое (до 90 -95%) и более полное, чем ТЛТ, восстановление кровотока по окклюзированной КА. • при этом одновременно решается проблема остаточного стеноза, во многом — ретромбоза, резидуальной ишемии миокарда и их последствий. • при ТБА существенно реже наблюдается геморрагический инсульт. • может быть использована во многих случаях, когда имеются противопоказания к ТЛТ.
Преимущества первичной ТБА перед ТЛТ • обеспечивает более частое (до 90 -95%) и более полное, чем ТЛТ, восстановление кровотока по окклюзированной КА. • при этом одновременно решается проблема остаточного стеноза, во многом — ретромбоза, резидуальной ишемии миокарда и их последствий. • при ТБА существенно реже наблюдается геморрагический инсульт. • может быть использована во многих случаях, когда имеются противопоказания к ТЛТ.
 ТЛТ метод выбора, если: • больной госпитализирован в первые 3 часа ИMп. ST, и нет возможности в течении 60 мин выполнить ТБА, а проведение ТЛТ возможно немедленно.
ТЛТ метод выбора, если: • больной госпитализирован в первые 3 часа ИMп. ST, и нет возможности в течении 60 мин выполнить ТБА, а проведение ТЛТ возможно немедленно.
 ТБА предпочтительнее: • имеются ангиографическая лаборатория и опытный рентгенхирург, выполняющий не менее 75 первичных ТБА в год, а время от первого контакта с медицинским персоналом до раздувания баллона в КА не превышает 90 -120 мин; • у больного тяжелые осложнения ИМ: кардиогенный шок, острая СН, угрожающие жизни аритмии; • имеются противопоказания к ТЛТ: высокий риск кровотечений и геморрагического инсульта; • поздняя госпитализация больного — длительность симптомов ИMп. ST >3 ч. • имеются сомнения в диагнозе ИМ или предполагается отличный от тромботической окклюзии механизм прекращения кровотока по КА.
ТБА предпочтительнее: • имеются ангиографическая лаборатория и опытный рентгенхирург, выполняющий не менее 75 первичных ТБА в год, а время от первого контакта с медицинским персоналом до раздувания баллона в КА не превышает 90 -120 мин; • у больного тяжелые осложнения ИМ: кардиогенный шок, острая СН, угрожающие жизни аритмии; • имеются противопоказания к ТЛТ: высокий риск кровотечений и геморрагического инсульта; • поздняя госпитализация больного — длительность симптомов ИMп. ST >3 ч. • имеются сомнения в диагнозе ИМ или предполагается отличный от тромботической окклюзии механизм прекращения кровотока по КА.
 ЛЕЧЕНИЕ УРГЕНТНЫХ ТАХИ- И БРАДИАРИТМИЙ ПАРОКСИЗМ ЖТ • Амиодарон 150 мг в/в струйно (до 450 мг) • ЭИТ 50 -100 Дж. ПАРОКСИЗМ СВТ, В ТОМ ЧИСЛЕ МЕРЦАТЕЛЬНАЯ ТАХИАРИТМИЯ • Бетаблокаторы Беталок 10 -15 мг • Амидарон 300 -450 мг до 1200 мг/сут • Коррекция гипокалийэмии (КМА)
ЛЕЧЕНИЕ УРГЕНТНЫХ ТАХИ- И БРАДИАРИТМИЙ ПАРОКСИЗМ ЖТ • Амиодарон 150 мг в/в струйно (до 450 мг) • ЭИТ 50 -100 Дж. ПАРОКСИЗМ СВТ, В ТОМ ЧИСЛЕ МЕРЦАТЕЛЬНАЯ ТАХИАРИТМИЯ • Бетаблокаторы Беталок 10 -15 мг • Амидарон 300 -450 мг до 1200 мг/сут • Коррекция гипокалийэмии (КМА)
 ЛЕЧЕНИЕ ФЖ (ЖТ БЕЗ ПУЛЬСА) • • • ПУ ЭДС (200, 360 /120 -250 Дж) НМС: ИВЛ – 30: 2 Адреналин 1 мг (увеличение дозы до 0, 1 мг/кг каждые 3 -5 мин) - ЭДС Амиодарон по 150 -300 мг (до 900 мг)ЭДС Лидокаин 1 -1, 5 мг/кг – ЭДС Магнезия 2, 5 г –ЭДС Бикарбонат натрия Калия хлорид или кальция хлорид Прекращение СЛР
ЛЕЧЕНИЕ ФЖ (ЖТ БЕЗ ПУЛЬСА) • • • ПУ ЭДС (200, 360 /120 -250 Дж) НМС: ИВЛ – 30: 2 Адреналин 1 мг (увеличение дозы до 0, 1 мг/кг каждые 3 -5 мин) - ЭДС Амиодарон по 150 -300 мг (до 900 мг)ЭДС Лидокаин 1 -1, 5 мг/кг – ЭДС Магнезия 2, 5 г –ЭДС Бикарбонат натрия Калия хлорид или кальция хлорид Прекращение СЛР
 ЛЕЧЕНИЕ АСИСТОЛИИ И ЭМД • ИВЛ, НМС • Адреналин 1 мг (увеличение дозы до 0, 1 мг/кг каждые 3 -5 мин) • Атропин 1 мг до суммарной дозы 0, 04 мг/кг • Решение вопроса о проведении ВЭКС • Бикарбонат натрия • Коррекция гиповолемии и электролитных расстройств
ЛЕЧЕНИЕ АСИСТОЛИИ И ЭМД • ИВЛ, НМС • Адреналин 1 мг (увеличение дозы до 0, 1 мг/кг каждые 3 -5 мин) • Атропин 1 мг до суммарной дозы 0, 04 мг/кг • Решение вопроса о проведении ВЭКС • Бикарбонат натрия • Коррекция гиповолемии и электролитных расстройств
 УРГЕНТНЫЕ БРАДИАРИТМИИ • СССУ с приступами МАС; • А-В блокада II и III степени с ЧСЖ менее 50 в мин. • Злокачественные узловые ритмы с ЧСС менее 50 в мин.
УРГЕНТНЫЕ БРАДИАРИТМИИ • СССУ с приступами МАС; • А-В блокада II и III степени с ЧСЖ менее 50 в мин. • Злокачественные узловые ритмы с ЧСС менее 50 в мин.
 ЛЕЧЕНИЕ УБ • Атропин 0, 5 -1 мг; • Дофамин; • Адреналин; • ВЭКС
ЛЕЧЕНИЕ УБ • Атропин 0, 5 -1 мг; • Дофамин; • Адреналин; • ВЭКС
 Трансвенозная ВЭКС
Трансвенозная ВЭКС
 Чрезпищеводная и трансвенозная ВЭКС
Чрезпищеводная и трансвенозная ВЭКС
 ОСТРАЯ ЛЕВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ • Дисфункция левого желудочка: • Диастолическая – нарушение расслабления миокарда • Систолическая – нарушение контрактильности миокарда ПРИЧИНЫ: • Избыточная пред- и постнагрузка на миокард, тахикардия; • Гибернированный миокард; • Оглушенный миокард; • Массивный некроз миокарда левого желудочка (более 25%);
ОСТРАЯ ЛЕВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ • Дисфункция левого желудочка: • Диастолическая – нарушение расслабления миокарда • Систолическая – нарушение контрактильности миокарда ПРИЧИНЫ: • Избыточная пред- и постнагрузка на миокард, тахикардия; • Гибернированный миокард; • Оглушенный миокард; • Массивный некроз миокарда левого желудочка (более 25%);
 СТЕПЕНЬ ОЛЖН (KILLIP, 1967) • 1 ст. Тахикардия и одышка в покое. Хрипов нет. • 2 ст. Хрипы в нижних отделах легких. • 3 ст. Отек легких. • 4 ст. Кардиогенный шок.
СТЕПЕНЬ ОЛЖН (KILLIP, 1967) • 1 ст. Тахикардия и одышка в покое. Хрипов нет. • 2 ст. Хрипы в нижних отделах легких. • 3 ст. Отек легких. • 4 ст. Кардиогенный шок.
 Гемодинамические варианты ОЛ • С высоким АД (увеличен ВВ, ОПСС, умеренно снижен СВ) • С нормальным АД (увеличен ВВ, умеренно увеличено ОПСС, умеренно снижен СВ) • С низким АД (увеличен ВВ, значительно снижен СВ, снижено ОПСС)
Гемодинамические варианты ОЛ • С высоким АД (увеличен ВВ, ОПСС, умеренно снижен СВ) • С нормальным АД (увеличен ВВ, умеренно увеличено ОПСС, умеренно снижен СВ) • С низким АД (увеличен ВВ, значительно снижен СВ, снижено ОПСС)
 ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ • • Диуретики (фуросемид) Нитраты в/в (изокет, перлинганит) Кислород Гипотензивные (капотен, магнезия, клофеллин) • Морфий или дроперидол • Инотропные препараты • СРАР, НИВЛ
ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ • • Диуретики (фуросемид) Нитраты в/в (изокет, перлинганит) Кислород Гипотензивные (капотен, магнезия, клофеллин) • Морфий или дроперидол • Инотропные препараты • СРАР, НИВЛ
 ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ С высоким АД (увеличен ВВ, ОПСС, умеренно снижен СВ) • Снижение ВВ – нитраты, фуросемид • Снижение ОПСС – гипотензивные, дроперидол, морфин • Коррекция гипоксемии – кислород, пеногасители, СРАР
ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ С высоким АД (увеличен ВВ, ОПСС, умеренно снижен СВ) • Снижение ВВ – нитраты, фуросемид • Снижение ОПСС – гипотензивные, дроперидол, морфин • Коррекция гипоксемии – кислород, пеногасители, СРАР
 ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ С нормальным АД (увеличен ВВ, умеренно увеличено ОПСС, умеренно снижен СВ) • Снижение ВВ – нитраты, фуросемид – меньшие дозировки • Снижение ОПСС – гипотензивные, дроперидол, морфин – меньшие дозировки • Коррекция гипоксемии – кислород, пеногасители, СРАР, НИВЛ
ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ С нормальным АД (увеличен ВВ, умеренно увеличено ОПСС, умеренно снижен СВ) • Снижение ВВ – нитраты, фуросемид – меньшие дозировки • Снижение ОПСС – гипотензивные, дроперидол, морфин – меньшие дозировки • Коррекция гипоксемии – кислород, пеногасители, СРАР, НИВЛ
 ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ • С низким АД (увеличен ВВ, значительно снижен СВ, снижено ОПСС) • Снижение ВВ – нитраты, фуросемид – микродозировки • Снижение ОПСС –дроперидол, морфин – микро дозировки • Коррекция гипоксемии – кислород, пеногасители, СРАР, НИВЛ • Увеличение СВ – инотропы (Доб. А, ДА, А)
ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ • С низким АД (увеличен ВВ, значительно снижен СВ, снижено ОПСС) • Снижение ВВ – нитраты, фуросемид – микродозировки • Снижение ОПСС –дроперидол, морфин – микро дозировки • Коррекция гипоксемии – кислород, пеногасители, СРАР, НИВЛ • Увеличение СВ – инотропы (Доб. А, ДА, А)
 КАРДИОГЕННЫЙ ШОК острый клинический синдром, развивающийся вследствие резкого нарушения насосной функции левого желудочка, характеризующийся недостаточным кровоснабжением жизненно важных органов с последующим нарушением их функций.
КАРДИОГЕННЫЙ ШОК острый клинический синдром, развивающийся вследствие резкого нарушения насосной функции левого желудочка, характеризующийся недостаточным кровоснабжением жизненно важных органов с последующим нарушением их функций.
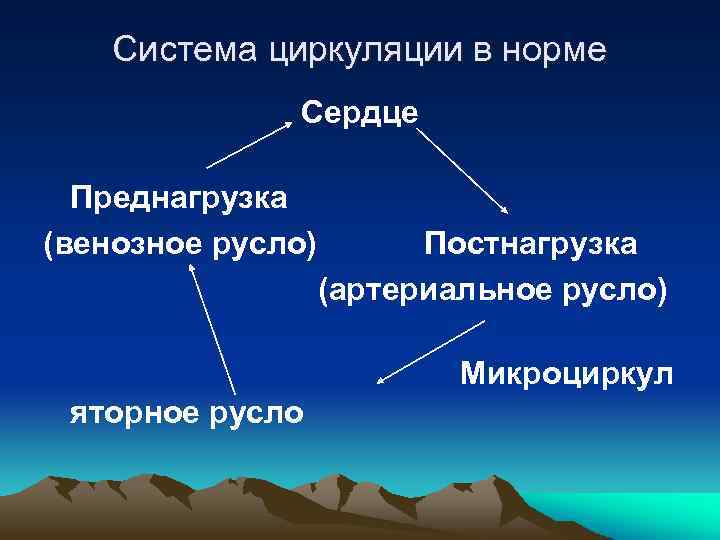 Система циркуляции в норме Сердце Преднагрузка (венозное русло) Постнагрузка (артериальное русло) Микроциркул яторное русло
Система циркуляции в норме Сердце Преднагрузка (венозное русло) Постнагрузка (артериальное русло) Микроциркул яторное русло
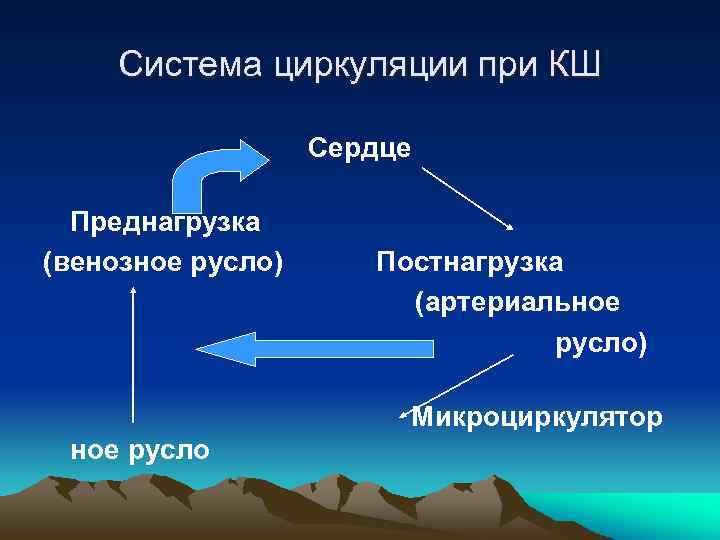 Система циркуляции при КШ Сердце Преднагрузка (венозное русло) Постнагрузка (артериальное русло) Микроциркулятор ное русло
Система циркуляции при КШ Сердце Преднагрузка (венозное русло) Постнагрузка (артериальное русло) Микроциркулятор ное русло
 Причины гипоциркуляции при КШ • • • Снижение СВ Уменьшение ОЦК Сужение периферических артерий Открытие а-в шунтов Расстройства капиллярного кровотока вследствие внутрисосудистой коагуляции и снижения перфузионного давления
Причины гипоциркуляции при КШ • • • Снижение СВ Уменьшение ОЦК Сужение периферических артерий Открытие а-в шунтов Расстройства капиллярного кровотока вследствие внутрисосудистой коагуляции и снижения перфузионного давления
 Механизмы умирания при КШ • ФЖ • Ас или ЭМД • Гипоксический отек головного мозга с первичным апноэ
Механизмы умирания при КШ • ФЖ • Ас или ЭМД • Гипоксический отек головного мозга с первичным апноэ
 Клинические варианты КШ • Истинный • Аритмический • Рефлекторный или болевой (синдром гипотонии-брадикардии) • Шок вследствие разрыва миокарда • Гиповолемический • Ареактивный
Клинические варианты КШ • Истинный • Аритмический • Рефлекторный или болевой (синдром гипотонии-брадикардии) • Шок вследствие разрыва миокарда • Гиповолемический • Ареактивный
 Клинические стадии КШ • Первая (эректильная) – снижение АД до 80 мм рт ст, гипоксическое возбуждение (40%) • Вторая стадия (торпидная) – систолическое АД 60 -80 мм рт ст, снижение реакции на ПА, заторможенность, нарастание холодного мраморного цианоза к/п (60 -70%) • Третья (терминальная) – систолическое АД ниже 60 мм рт ст, реакция на ПА отсутствует, сопор, кома (90 -100%)
Клинические стадии КШ • Первая (эректильная) – снижение АД до 80 мм рт ст, гипоксическое возбуждение (40%) • Вторая стадия (торпидная) – систолическое АД 60 -80 мм рт ст, снижение реакции на ПА, заторможенность, нарастание холодного мраморного цианоза к/п (60 -70%) • Третья (терминальная) – систолическое АД ниже 60 мм рт ст, реакция на ПА отсутствует, сопор, кома (90 -100%)
 Признаки КШ • • • Снижение АДс ниже 90 мм рт ст Снижение АДпс ниже 20 мм рт ст СИ менее 2 л/мин/кв. м ДЗЛК более 20 мм рт ст р. О 2 менее 25 мм рт ст Признаки ухудшения периферической перфузии (нарушения сознания, мраморная влажная холодная кожа, уменьшение температурного градиента, олигоанурия)
Признаки КШ • • • Снижение АДс ниже 90 мм рт ст Снижение АДпс ниже 20 мм рт ст СИ менее 2 л/мин/кв. м ДЗЛК более 20 мм рт ст р. О 2 менее 25 мм рт ст Признаки ухудшения периферической перфузии (нарушения сознания, мраморная влажная холодная кожа, уменьшение температурного градиента, олигоанурия)
 Интенсивная терапия (1 -й этап) • Оксигенотерапия (н. ИВЛ или инвазивная ИВЛ по общим показаниям) • Болеутоление (морфий) • ДАТ, НМГ/НФГ • ТЛТ (альтеплаза - актилизе) • Лечение ургентной аритмии (амиодарон, дофамин, ВЭКС)
Интенсивная терапия (1 -й этап) • Оксигенотерапия (н. ИВЛ или инвазивная ИВЛ по общим показаниям) • Болеутоление (морфий) • ДАТ, НМГ/НФГ • ТЛТ (альтеплаза - актилизе) • Лечение ургентной аритмии (амиодарон, дофамин, ВЭКС)
 Интенсивная терапия (2 -й этап) • Оценка преднагрузки (ЦВД): • При гиповолемии: коррекция дефицита ОЦК и метаболических нарушений (глюкоза 10 -20% +инсулин+калий/магний, КМА) • При высокой преднагрузке (ЦВД) нитраты в/в и никаких инфузий
Интенсивная терапия (2 -й этап) • Оценка преднагрузки (ЦВД): • При гиповолемии: коррекция дефицита ОЦК и метаболических нарушений (глюкоза 10 -20% +инсулин+калий/магний, КМА) • При высокой преднагрузке (ЦВД) нитраты в/в и никаких инфузий
 Интенсивная терапия (3 -й этап) • При АДс 90 мм рт ст (Доб. А 5 -20 мкг/кг/мин) • При АДс 70 -90 мм рт ст (Доб. А 5 -15 мкг/кг/мин, НА 0, 1 -1 мкг/кг/мин, ДА 5 -15 мкг/кг/мин) • При АД с менее 70 мм рт ст (НА 1 - 5 мкг/кг/мин, ДА 10 -15 мкг/кг/мин, А 1 -5 мкг/кг/мин)
Интенсивная терапия (3 -й этап) • При АДс 90 мм рт ст (Доб. А 5 -20 мкг/кг/мин) • При АДс 70 -90 мм рт ст (Доб. А 5 -15 мкг/кг/мин, НА 0, 1 -1 мкг/кг/мин, ДА 5 -15 мкг/кг/мин) • При АД с менее 70 мм рт ст (НА 1 - 5 мкг/кг/мин, ДА 10 -15 мкг/кг/мин, А 1 -5 мкг/кг/мин)
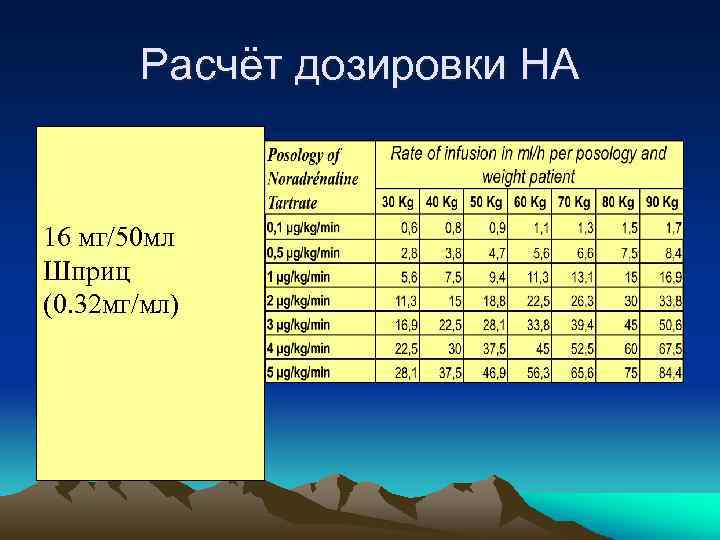 Расчёт дозировки НА 16 мг/50 мл Шприц (0. 32 мг/мл)
Расчёт дозировки НА 16 мг/50 мл Шприц (0. 32 мг/мл)
 Норадреналин и кардиогенный шок Д. Де Бекер, Н Эндж. Дж. Мед 2010 : Уменьшение летальности применении норадреналина в случае кардиогенного шока, А. Антман, ACC/AHA Практические рекомендации 2004 К. Овергаард, AHA. 2008 : При кардиогенном шоке осложненном острым инфарктом миокарда, при тяжелой гипотензии (систолическое артериальное давление <70 мм рт. ст. ), в качестве сосудосуживающего средства выбор падает на Норадренадин Б. Леви, Крит медицинская терапия 2011 : При кардиогенном шоке сочетание норадреналин+добутамин наиболее надежное и безопасное.
Норадреналин и кардиогенный шок Д. Де Бекер, Н Эндж. Дж. Мед 2010 : Уменьшение летальности применении норадреналина в случае кардиогенного шока, А. Антман, ACC/AHA Практические рекомендации 2004 К. Овергаард, AHA. 2008 : При кардиогенном шоке осложненном острым инфарктом миокарда, при тяжелой гипотензии (систолическое артериальное давление <70 мм рт. ст. ), в качестве сосудосуживающего средства выбор падает на Норадренадин Б. Леви, Крит медицинская терапия 2011 : При кардиогенном шоке сочетание норадреналин+добутамин наиболее надежное и безопасное.
 4 -этап (инвазивные мероприятия и хирургическое лечение) • • ВАБК Коронарная ангиопластика АКШ Искусственные желудочки
4 -этап (инвазивные мероприятия и хирургическое лечение) • • ВАБК Коронарная ангиопластика АКШ Искусственные желудочки
 ВАБК • ВАБК в настоящее время является самым простым и самым распространённым методом механической поддержки кровообращения. Метод был впервые предложен в 1962 году греческим кардиологом Spyridon Moulopoulos с соавт. и успешно применён в клинике в 1968 году Adrian Kantrowitz при лечении больного, находившегося в состоянии кардиогенного шока. •
ВАБК • ВАБК в настоящее время является самым простым и самым распространённым методом механической поддержки кровообращения. Метод был впервые предложен в 1962 году греческим кардиологом Spyridon Moulopoulos с соавт. и успешно применён в клинике в 1968 году Adrian Kantrowitz при лечении больного, находившегося в состоянии кардиогенного шока. •
 ВАБК • Работа контрпульсатора (раздувание и сдувание баллона) синхронизируется с ЭКГ или кривой артериального давления. • Поэтому, для эффективного использования метода необходимым условием является работающее сердце (с собственным, или навязанным стимулятором ритмом)
ВАБК • Работа контрпульсатора (раздувание и сдувание баллона) синхронизируется с ЭКГ или кривой артериального давления. • Поэтому, для эффективного использования метода необходимым условием является работающее сердце (с собственным, или навязанным стимулятором ритмом)
 Физиологические основы ВАБК
Физиологические основы ВАБК

 ВАБК • Физиологические эффекты ВАБК на кровообращение включают: усиление диастолического давления и улучшение коронарной перфузии, доставки кислорода к миокарду, снижение постнагрузки и потребления кислорода миокардом при активном сдувании. • Использование ВАБК улучшает функцию сердца, увеличивая сердечный выброс примерно на 10%, или на 500 -800 мл в минуту. • Метод применяется как правило в сочетании с инотропными агентами, темп введения которых при установке баллона достигает околомаксимальных величин.
ВАБК • Физиологические эффекты ВАБК на кровообращение включают: усиление диастолического давления и улучшение коронарной перфузии, доставки кислорода к миокарду, снижение постнагрузки и потребления кислорода миокардом при активном сдувании. • Использование ВАБК улучшает функцию сердца, увеличивая сердечный выброс примерно на 10%, или на 500 -800 мл в минуту. • Метод применяется как правило в сочетании с инотропными агентами, темп введения которых при установке баллона достигает околомаксимальных величин.
 • «Трагедия вопроса» заключается в том, что при КШ критически нарушается функция единственного органа, обеспечивающего гемоциркуляцию. • Истинный КШ плохо поддается лечению с помощью терапевтических мероприятий и требует «протезирования» контрактильности миокарда • КШ чаще других видов шока стремительно прогрессирует до «фатального»
• «Трагедия вопроса» заключается в том, что при КШ критически нарушается функция единственного органа, обеспечивающего гемоциркуляцию. • Истинный КШ плохо поддается лечению с помощью терапевтических мероприятий и требует «протезирования» контрактильности миокарда • КШ чаще других видов шока стремительно прогрессирует до «фатального»
 ВЫБОР ПРЕПАРАТОВ ДЛЯ БАЗОВОЙ ПЕРОРАЛЬНОЙ ТЕРАПИИ • Ацетилсалициловая кислота -1 -й компонент ДАТ • Нитраты: • нитроглицерин • изосорбита динитрат
ВЫБОР ПРЕПАРАТОВ ДЛЯ БАЗОВОЙ ПЕРОРАЛЬНОЙ ТЕРАПИИ • Ацетилсалициловая кислота -1 -й компонент ДАТ • Нитраты: • нитроглицерин • изосорбита динитрат
 2 -й компонент ДАТ • Клопидоглель 75 мг (плавикс, зилт) • Тикагрелор 90 мг (бриллинта)
2 -й компонент ДАТ • Клопидоглель 75 мг (плавикс, зилт) • Тикагрелор 90 мг (бриллинта)
 ВЫБОР ПРЕПАРАТОВ ДЛЯ БАЗОВОЙ ПЕРОРАЛЬНОЙ ТЕРАПИИ • Бета-блокаторы: • метопролол • бисопролол
ВЫБОР ПРЕПАРАТОВ ДЛЯ БАЗОВОЙ ПЕРОРАЛЬНОЙ ТЕРАПИИ • Бета-блокаторы: • метопролол • бисопролол
 ИНГИБИТОРЫ АПФ: • Каптоприл • Зофеноприл (зокардис) • Лизиноприл • ОКС • ОИМ в первые 24 часа, у больных без ТЛТ
ИНГИБИТОРЫ АПФ: • Каптоприл • Зофеноприл (зокардис) • Лизиноприл • ОКС • ОИМ в первые 24 часа, у больных без ТЛТ
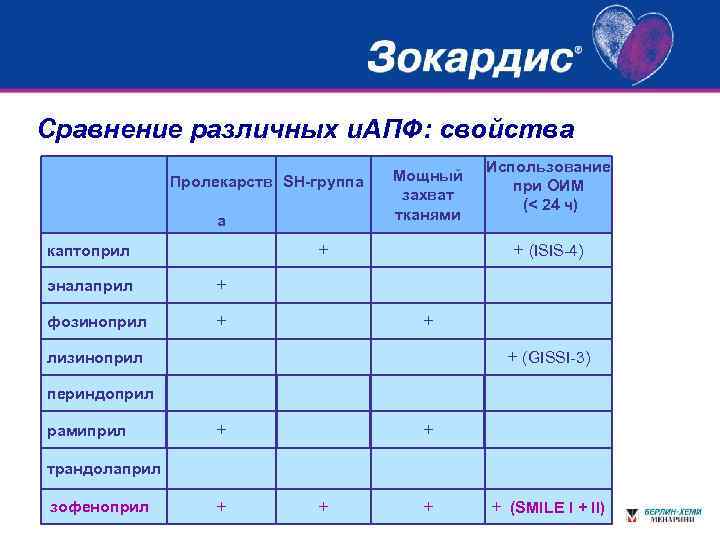 Сравнение различных и. АПФ: свойства Пролекарств SH-группа а Мощный захват тканями + каптоприл эналаприл + + (ISIS-4) + фозиноприл Использование при ОИМ (< 24 ч) + + (GISSI-3) лизиноприл периндоприл рамиприл + + трандолаприл зофеноприл + + (SMILE I + II)
Сравнение различных и. АПФ: свойства Пролекарств SH-группа а Мощный захват тканями + каптоприл эналаприл + + (ISIS-4) + фозиноприл Использование при ОИМ (< 24 ч) + + (GISSI-3) лизиноприл периндоприл рамиприл + + трандолаприл зофеноприл + + (SMILE I + II)
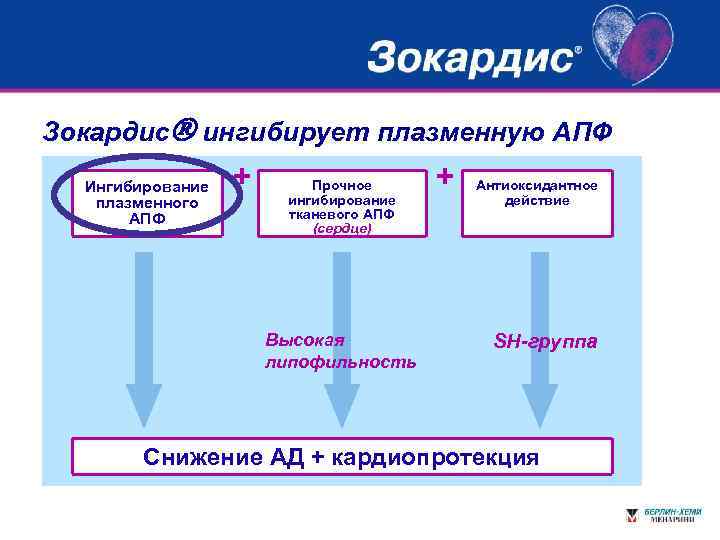 Зокардис ингибирует плазменную АПФ Ингибирование плазменного АПФ + Прочное ингибирование тканевого АПФ (сердце) Высокая липофильность + Антиоксидантное действие SH-группа Снижение АД + кардиопротекция
Зокардис ингибирует плазменную АПФ Ингибирование плазменного АПФ + Прочное ингибирование тканевого АПФ (сердце) Высокая липофильность + Антиоксидантное действие SH-группа Снижение АД + кардиопротекция
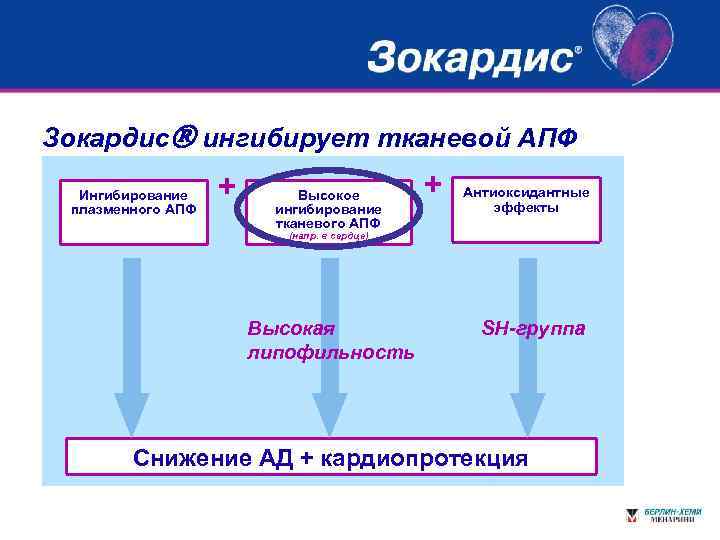 Зокардис ингибирует тканевой АПФ Ингибирование плазменного АПФ + Высокое ингибирование тканевого АПФ + Антиоксидантные эффекты (напр. в сердце) Высокая липофильность SH-группа Снижение АД + кардиопротекция
Зокардис ингибирует тканевой АПФ Ингибирование плазменного АПФ + Высокое ингибирование тканевого АПФ + Антиоксидантные эффекты (напр. в сердце) Высокая липофильность SH-группа Снижение АД + кардиопротекция
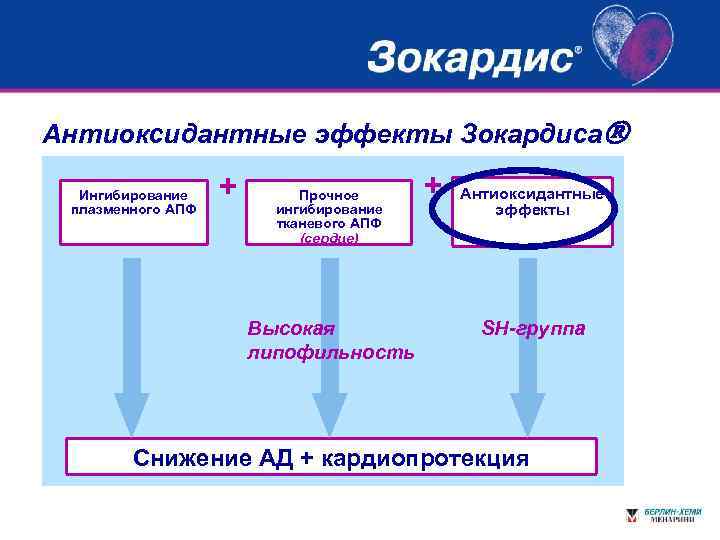 Антиоксидантные эффекты Зокардиса Ингибирование плазменного АПФ + Прочное ингибирование тканевого АПФ (сердце) Высокая липофильность + Антиоксидантные эффекты SH-группа Снижение АД + кардиопротекция
Антиоксидантные эффекты Зокардиса Ингибирование плазменного АПФ + Прочное ингибирование тканевого АПФ (сердце) Высокая липофильность + Антиоксидантные эффекты SH-группа Снижение АД + кардиопротекция
 Зокардис : имеет дополнительные преимущества нежели просто и. АПФ Кардиопротекция • антиоксидантный эффект • защита эндотелия от повреждения радикалами • антиатеросклеротическое действие • антиишемическое действие
Зокардис : имеет дополнительные преимущества нежели просто и. АПФ Кардиопротекция • антиоксидантный эффект • защита эндотелия от повреждения радикалами • антиатеросклеротическое действие • антиишемическое действие
 ВЫБОР ПРЕПАРАТОВ ДЛЯ БАЗОВОЙ ПЕРОРАЛЬНОЙ ТЕРАПИИ • Гиполипидемические средства (симвастатин, аторвастатин – аторис 20 -40 мг)
ВЫБОР ПРЕПАРАТОВ ДЛЯ БАЗОВОЙ ПЕРОРАЛЬНОЙ ТЕРАПИИ • Гиполипидемические средства (симвастатин, аторвастатин – аторис 20 -40 мг)
 Берегите сердца Мыслями, делом и словом Чтобы путь до конца Нам пройти в этом мире суровом !!!
Берегите сердца Мыслями, делом и словом Чтобы путь до конца Нам пройти в этом мире суровом !!!


