Острый коронарный синдром.ppt
- Количество слайдов: 46
 Острый коронарный синдром
Острый коронарный синдром
 Исходный уровень знаний студента • Методы осмотра пациента с заболеваниями сердечно-сосудистой системы – Расспрос – Анамнез – Физикальный осмотр • • • Пальпация Перкуссия сердца Аускультация Определение характеристик пульса Определение АД
Исходный уровень знаний студента • Методы осмотра пациента с заболеваниями сердечно-сосудистой системы – Расспрос – Анамнез – Физикальный осмотр • • • Пальпация Перкуссия сердца Аускультация Определение характеристик пульса Определение АД
 Исходный уровень знаний студента • Инструментальная диагностика – Нормальная ЭКГ – ЭКГ при коронарном поражении сердца – Понятие о сцинтиграфии миокарда – Понятие о эхокардиографии • Лабораторная диагностика – Липидный спектр крови, липидный обмен – Кардиоспецифические ферменты
Исходный уровень знаний студента • Инструментальная диагностика – Нормальная ЭКГ – ЭКГ при коронарном поражении сердца – Понятие о сцинтиграфии миокарда – Понятие о эхокардиографии • Лабораторная диагностика – Липидный спектр крови, липидный обмен – Кардиоспецифические ферменты
 Острый коронарный синдром • Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ОИМ) или нестабильную стенокардию (НС) • Включает в себя ОИМ, ИМ с подъемом ST (ИМП ST), ИМ без подъема ST (ИМБП ST), ИМ, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ -признакам, и НС.
Острый коронарный синдром • Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ОИМ) или нестабильную стенокардию (НС) • Включает в себя ОИМ, ИМ с подъемом ST (ИМП ST), ИМ без подъема ST (ИМБП ST), ИМ, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ -признакам, и НС.
 Этиология и патогенез • Атеросклеротическое поражение коронарного сосуда • Разрыв нестабильной атросклеротической бляшки • Формирование тромба с окклюзией просвета сосуда
Этиология и патогенез • Атеросклеротическое поражение коронарного сосуда • Разрыв нестабильной атросклеротической бляшки • Формирование тромба с окклюзией просвета сосуда
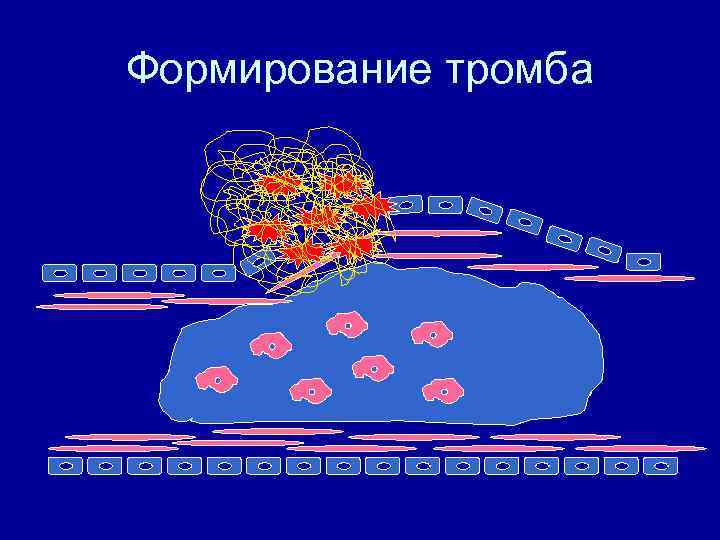 Формирование тромба
Формирование тромба
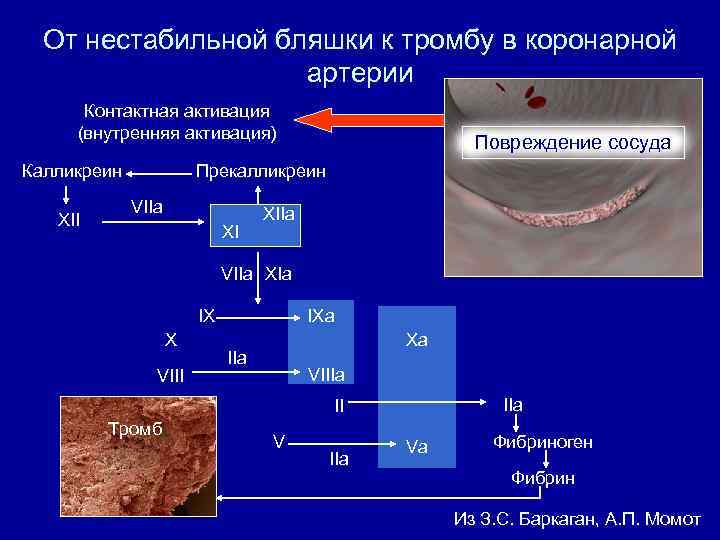 От нестабильной бляшки к тромбу в коронарной артерии Контактная активация (внутренняя активация) Калликреин XII Повреждение сосуда Прекалликреин VIIa XI XIIa VIIa XIa IX X VIII IXa Xa IIa VIIIa II Тромб V IIa Va Фибриноген Фибрин Из З. С. Баркаган, А. П. Момот
От нестабильной бляшки к тромбу в коронарной артерии Контактная активация (внутренняя активация) Калликреин XII Повреждение сосуда Прекалликреин VIIa XI XIIa VIIa XIa IX X VIII IXa Xa IIa VIIIa II Тромб V IIa Va Фибриноген Фибрин Из З. С. Баркаган, А. П. Момот
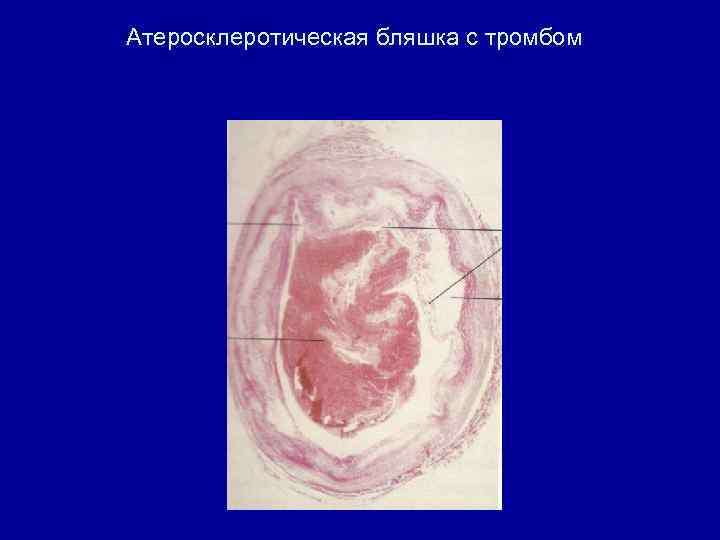 Атеросклеротическая бляшка с тромбом
Атеросклеротическая бляшка с тромбом
 Диагностика • Типичные боли с грудной клетке – Возникшие в ответ на нагрузку (физическую, эмоциональную) – Не купирующиеся в покое или после приема нитроглицерина) – Длящиеся более 20 минут • Подозрение на острый инфаркт миокарда
Диагностика • Типичные боли с грудной клетке – Возникшие в ответ на нагрузку (физическую, эмоциональную) – Не купирующиеся в покое или после приема нитроглицерина) – Длящиеся более 20 минут • Подозрение на острый инфаркт миокарда
 Электрокардиография • • • Элевация сегмента ST Впервые возникшая БЛНПГ Депрессия сегмента ST Инверсия зубца Т Формирование зубца Q
Электрокардиография • • • Элевация сегмента ST Впервые возникшая БЛНПГ Депрессия сегмента ST Инверсия зубца Т Формирование зубца Q
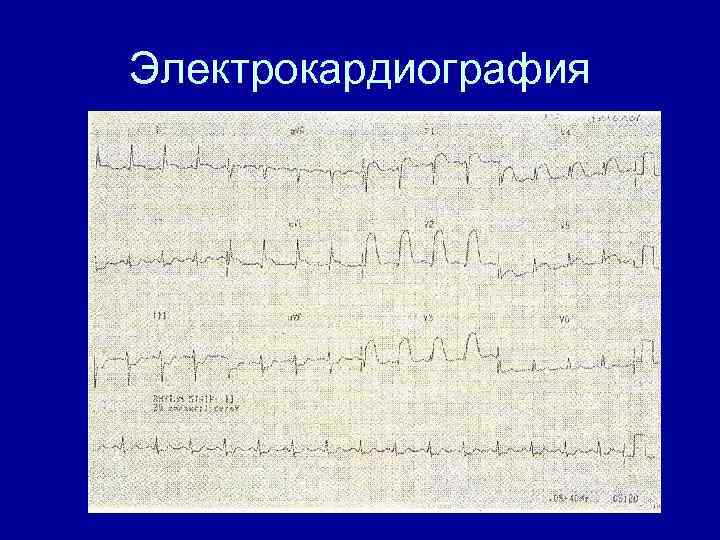 Электрокардиография
Электрокардиография
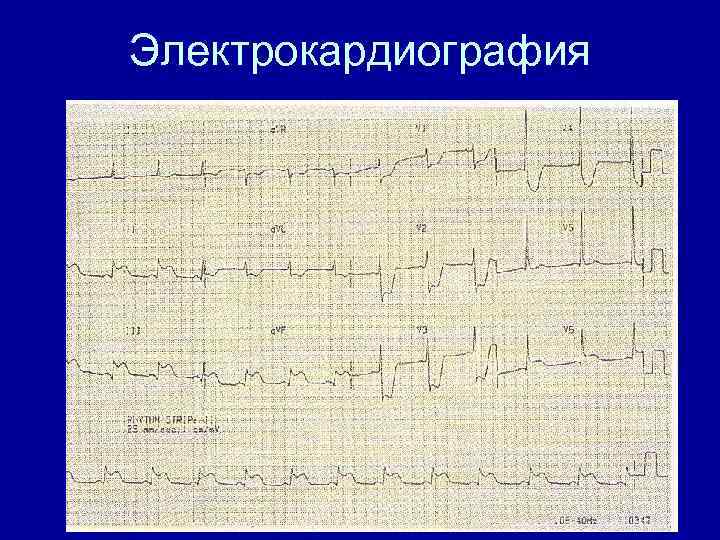 Электрокардиография
Электрокардиография
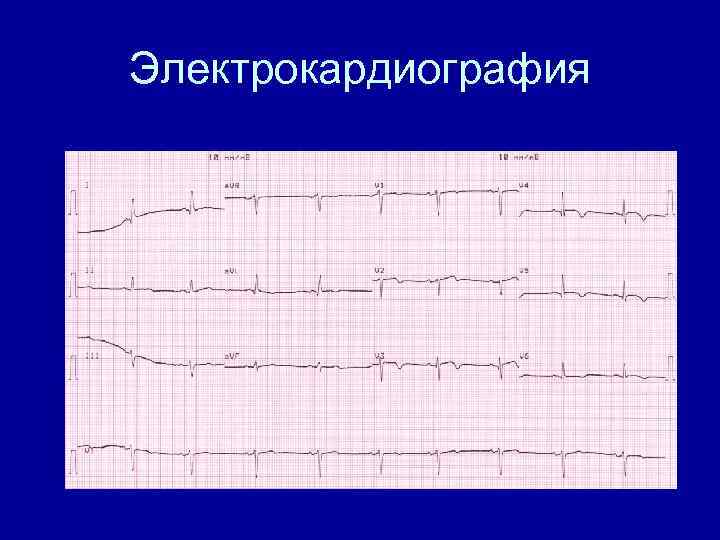 Электрокардиография
Электрокардиография
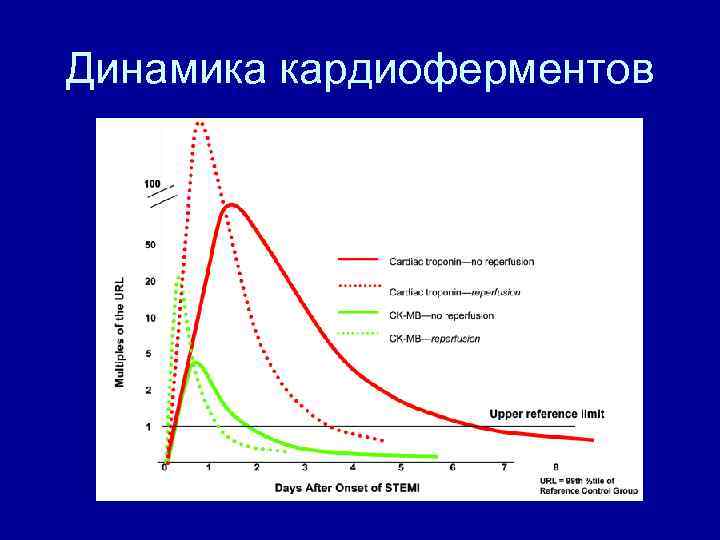 Динамика кардиоферментов
Динамика кардиоферментов
 Диагноз инфаркта миокарда • Подтвержден если – Типичная боль – Изменения ЭКГ – Динамика кардиоферментов • Присутствуют 2 критерия из 3
Диагноз инфаркта миокарда • Подтвержден если – Типичная боль – Изменения ЭКГ – Динамика кардиоферментов • Присутствуют 2 критерия из 3
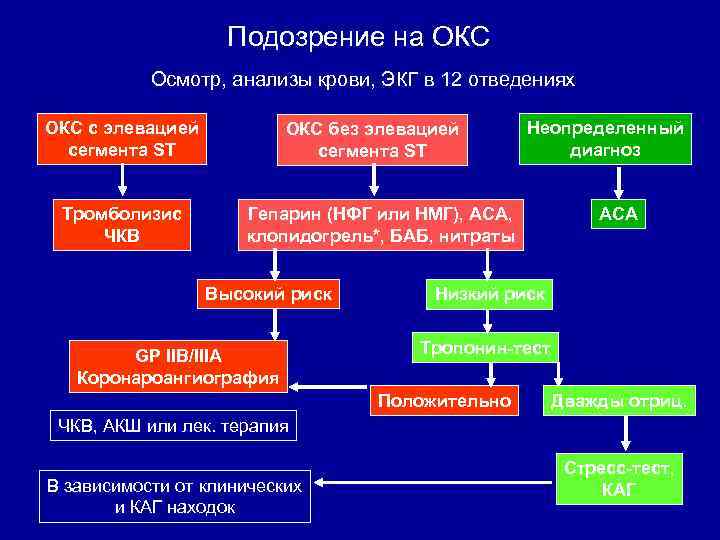 Подозрение на ОКС Осмотр, анализы крови, ЭКГ в 12 отведениях ОКС с элевацией сегмента ST Тромболизис ЧКВ ОКС без элевацией сегмента ST Неопределенный диагноз Гепарин (НФГ или НМГ), АСА, клопидогрель*, БАБ, нитраты Высокий риск GP IIB/IIIA Коронароангиография АСА Низкий риск Тропонин-тест Положительно Дважды отриц. ЧКВ, АКШ или лек. терапия В зависимости от клинических и КАГ находок Стресс-тест, КАГ
Подозрение на ОКС Осмотр, анализы крови, ЭКГ в 12 отведениях ОКС с элевацией сегмента ST Тромболизис ЧКВ ОКС без элевацией сегмента ST Неопределенный диагноз Гепарин (НФГ или НМГ), АСА, клопидогрель*, БАБ, нитраты Высокий риск GP IIB/IIIA Коронароангиография АСА Низкий риск Тропонин-тест Положительно Дважды отриц. ЧКВ, АКШ или лек. терапия В зависимости от клинических и КАГ находок Стресс-тест, КАГ
 Классификация KILLIP I. Нет проявлений сердечной недостаточности II. Выслушиваются влажные хрипы на менее, чем 50% легочных полей III. Отек легких IV. Кардиогенный шок
Классификация KILLIP I. Нет проявлений сердечной недостаточности II. Выслушиваются влажные хрипы на менее, чем 50% легочных полей III. Отек легких IV. Кардиогенный шок
 Стартовая терапия • Морфина гидрохлорид 1% • О 2 2 -6 л/мин • Нитраты 0, 4 мг сублингвально или стартовая инфузия 10 мкг/мин • Аспирин 162 -325 мг разжевать при первом приеме
Стартовая терапия • Морфина гидрохлорид 1% • О 2 2 -6 л/мин • Нитраты 0, 4 мг сублингвально или стартовая инфузия 10 мкг/мин • Аспирин 162 -325 мг разжевать при первом приеме
 ОКС с элевацией сегмента ST Время = миокард Стратегия: Восстановить перфузию миокарда до возникновения необратимых изменений: механически фармакологически Чрескожная коронарная интервенция (PCI) Ранний (догоспитальный? ) тромболизис • Чаще открывает артерии и спасает жизнь • Открывает артерии и спасает жизнь • Широко распространен и доступен • Недоступна широкому кругу больных • В любом месте • Специально оснащенные центры • Любой медицинский работник • Требует тренированных хирургов • Болюс Метализе может быть введен уже через несколько минут после первого контакта с пациентом • Промедления практически неизбежны • В 4 -5 раз дороже тромболизиса
ОКС с элевацией сегмента ST Время = миокард Стратегия: Восстановить перфузию миокарда до возникновения необратимых изменений: механически фармакологически Чрескожная коронарная интервенция (PCI) Ранний (догоспитальный? ) тромболизис • Чаще открывает артерии и спасает жизнь • Открывает артерии и спасает жизнь • Широко распространен и доступен • Недоступна широкому кругу больных • В любом месте • Специально оснащенные центры • Любой медицинский работник • Требует тренированных хирургов • Болюс Метализе может быть введен уже через несколько минут после первого контакта с пациентом • Промедления практически неизбежны • В 4 -5 раз дороже тромболизиса
 ТЛТ предпочтительнее, если • Время с момента появления симптомов менее 3 часов • Невозможно выполнение ПКВ – Центр ангиохирургии недоступен/занят – Сосудистый доступ затруднен – Недостаточен опыт центра ангиохирургии (хирург делает менее 75 манипуляций в год, бригада – менее 36 манипуляций) • Задержки транспортировки – Далекая транспортировка – Время дверь-раздутый баллон более 1 часа (в сравнении с возможностью начать ТЛТ) – Время дверь-раздутый баллон более 90 минут
ТЛТ предпочтительнее, если • Время с момента появления симптомов менее 3 часов • Невозможно выполнение ПКВ – Центр ангиохирургии недоступен/занят – Сосудистый доступ затруднен – Недостаточен опыт центра ангиохирургии (хирург делает менее 75 манипуляций в год, бригада – менее 36 манипуляций) • Задержки транспортировки – Далекая транспортировка – Время дверь-раздутый баллон более 1 часа (в сравнении с возможностью начать ТЛТ) – Время дверь-раздутый баллон более 90 минут
 Тромболитическая терапия • Препараты – Стрептокиназа 1500000 Ед инфузия 1 час – Альтеплаза 15 мг болюс, 50 мг инфузия 30 минут, 35 мг инфузия 1 час – Тенектеплаза, болюс • Следует помнить, что принятие решения о проведении ТЛТ осуществляется по данным анамнеза (показания/противопоказания) и ЭКГ – наличие элевации ST.
Тромболитическая терапия • Препараты – Стрептокиназа 1500000 Ед инфузия 1 час – Альтеплаза 15 мг болюс, 50 мг инфузия 30 минут, 35 мг инфузия 1 час – Тенектеплаза, болюс • Следует помнить, что принятие решения о проведении ТЛТ осуществляется по данным анамнеза (показания/противопоказания) и ЭКГ – наличие элевации ST.
 Профилактика ретромбоза • НФГ болюс 60 МЕ/кг (max: 4. 000 МЕ) • НФГ инфузия 12 МЕ/кг (max: 1. 000 МЕ / час) • на протяжении 24 - 48 часов • Целевое АЧТВ = 50 -75 сек
Профилактика ретромбоза • НФГ болюс 60 МЕ/кг (max: 4. 000 МЕ) • НФГ инфузия 12 МЕ/кг (max: 1. 000 МЕ / час) • на протяжении 24 - 48 часов • Целевое АЧТВ = 50 -75 сек
 ПКВ предпочтительнее, если • Доступен опытный ангиоцентр – Время дверь-раздутый баллон менее 1 часа (в сравнении с возможностью начать ТЛТ) – Время дверь-раздутый баллон менее 90 минут • Высокий риск развития осложнений ИМ – Кардиогенный шок – KILLIP-III • Противопоказания к ТЛТ • Время с момента симптомов более 3 часов
ПКВ предпочтительнее, если • Доступен опытный ангиоцентр – Время дверь-раздутый баллон менее 1 часа (в сравнении с возможностью начать ТЛТ) – Время дверь-раздутый баллон менее 90 минут • Высокий риск развития осложнений ИМ – Кардиогенный шок – KILLIP-III • Противопоказания к ТЛТ • Время с момента симптомов более 3 часов
 Фармакологическая поддержка при первичной ЧКА • НФГ – GP IIB/IIIA (+) - 50 -70 Ед/кг – GP IIB/IIIA (-) – 70 -100 Ед/кг • Клопидогрель – Нагрузочная доза (300 мг) – Поддерживающая доза – 75 мг/сутки – Длительность • Стент – 1 месяц минимум • Покрытый стент – 3 -6 месяцев
Фармакологическая поддержка при первичной ЧКА • НФГ – GP IIB/IIIA (+) - 50 -70 Ед/кг – GP IIB/IIIA (-) – 70 -100 Ед/кг • Клопидогрель – Нагрузочная доза (300 мг) – Поддерживающая доза – 75 мг/сутки – Длительность • Стент – 1 месяц минимум • Покрытый стент – 3 -6 месяцев
 Фармакологическая поддержка при первичной ЧКА • Ингибиторы IIb/IIIa рецепторов – Целесообразно максимально раннее введение абциксимаба. Рекомендуется болюс 0, 25 мг/кг за 10 -60 минут до ЧКА с последующей инфузией 0, 125 мкг/кг/мин (максимально 10 мкг/мин) в течение 12 -18 часов – Назначение тирофибана или эптифибатида целесообразно перед проведением ЧКА
Фармакологическая поддержка при первичной ЧКА • Ингибиторы IIb/IIIa рецепторов – Целесообразно максимально раннее введение абциксимаба. Рекомендуется болюс 0, 25 мг/кг за 10 -60 минут до ЧКА с последующей инфузией 0, 125 мкг/кг/мин (максимально 10 мкг/мин) в течение 12 -18 часов – Назначение тирофибана или эптифибатида целесообразно перед проведением ЧКА
 Лечение • Продолжить – Аспирин 75 -162 мг в сутки – Нитраты – при болях • Бета-блокаторы – всем с первых суток перорально при отсутствии противопоказаний. Возможно в/в введение в острой фазе • и. АПФ с первых суток особенно у пациентов с передним ИМ и сниженной ФВ • Статины с первых суток
Лечение • Продолжить – Аспирин 75 -162 мг в сутки – Нитраты – при болях • Бета-блокаторы – всем с первых суток перорально при отсутствии противопоказаний. Возможно в/в введение в острой фазе • и. АПФ с первых суток особенно у пациентов с передним ИМ и сниженной ФВ • Статины с первых суток
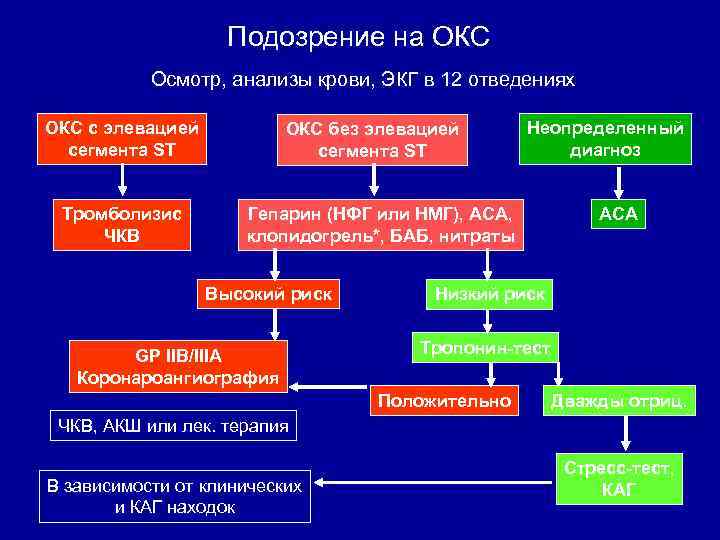 Подозрение на ОКС Осмотр, анализы крови, ЭКГ в 12 отведениях ОКС с элевацией сегмента ST Тромболизис ЧКВ ОКС без элевацией сегмента ST Неопределенный диагноз Гепарин (НФГ или НМГ), АСА, клопидогрель*, БАБ, нитраты Высокий риск GP IIB/IIIA Коронароангиография АСА Низкий риск Тропонин-тест Положительно Дважды отриц. ЧКВ, АКШ или лек. терапия В зависимости от клинических и КАГ находок Стресс-тест, КАГ
Подозрение на ОКС Осмотр, анализы крови, ЭКГ в 12 отведениях ОКС с элевацией сегмента ST Тромболизис ЧКВ ОКС без элевацией сегмента ST Неопределенный диагноз Гепарин (НФГ или НМГ), АСА, клопидогрель*, БАБ, нитраты Высокий риск GP IIB/IIIA Коронароангиография АСА Низкий риск Тропонин-тест Положительно Дважды отриц. ЧКВ, АКШ или лек. терапия В зависимости от клинических и КАГ находок Стресс-тест, КАГ
 Лечение • Антиагрегантная терапия – Аспирин – Клопидогрель • Антикоагулянты – НФГ или НМГ – Блокаторы IIb/IIIa рецепторов • • Бета-блокаторы Статины и. АПФ Нитраты при болях
Лечение • Антиагрегантная терапия – Аспирин – Клопидогрель • Антикоагулянты – НФГ или НМГ – Блокаторы IIb/IIIa рецепторов • • Бета-блокаторы Статины и. АПФ Нитраты при болях
 Лечение • Неэффективное медикаментозное лечение – показание для проведения КАГ и процедуры реваскуляризации
Лечение • Неэффективное медикаментозное лечение – показание для проведения КАГ и процедуры реваскуляризации
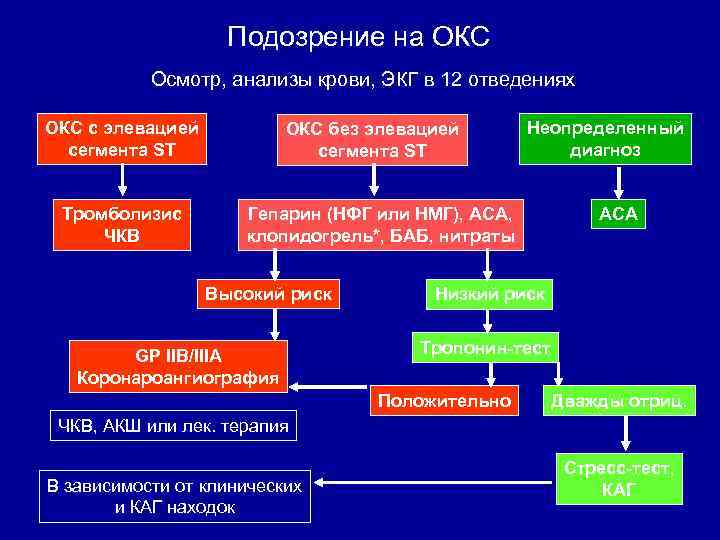 Подозрение на ОКС Осмотр, анализы крови, ЭКГ в 12 отведениях ОКС с элевацией сегмента ST Тромболизис ЧКВ ОКС без элевацией сегмента ST Неопределенный диагноз Гепарин (НФГ или НМГ), АСА, клопидогрель*, БАБ, нитраты Высокий риск GP IIB/IIIA Коронароангиография АСА Низкий риск Тропонин-тест Положительно Дважды отриц. ЧКВ, АКШ или лек. терапия В зависимости от клинических и КАГ находок Стресс-тест, КАГ
Подозрение на ОКС Осмотр, анализы крови, ЭКГ в 12 отведениях ОКС с элевацией сегмента ST Тромболизис ЧКВ ОКС без элевацией сегмента ST Неопределенный диагноз Гепарин (НФГ или НМГ), АСА, клопидогрель*, БАБ, нитраты Высокий риск GP IIB/IIIA Коронароангиография АСА Низкий риск Тропонин-тест Положительно Дважды отриц. ЧКВ, АКШ или лек. терапия В зависимости от клинических и КАГ находок Стресс-тест, КАГ
 Неопределенный диагноз • Госпитализация! • Наблюдение – ЭКГ каждые 4 часа – Динамика кардиоферментов • Динамики нет – стабилизация состояния и дообследование
Неопределенный диагноз • Госпитализация! • Наблюдение – ЭКГ каждые 4 часа – Динамика кардиоферментов • Динамики нет – стабилизация состояния и дообследование
 Обследование пациента • Суточное мониторирование ЭКГ • Нагрузочные пробы – Велоэргометрия – Тредмил – Стресс. Эхокардиография • Сцинтиграфическое исследование • Коронароангиография
Обследование пациента • Суточное мониторирование ЭКГ • Нагрузочные пробы – Велоэргометрия – Тредмил – Стресс. Эхокардиография • Сцинтиграфическое исследование • Коронароангиография
 Осложнения инфаркта миокарда • • Кардиогенный шок Разрыв миокарда Отек легких Нарушения ритма – Фибрилляция желудочков – Желудочковая тахикардия • Нарушение проводимости – AV-блокады
Осложнения инфаркта миокарда • • Кардиогенный шок Разрыв миокарда Отек легких Нарушения ритма – Фибрилляция желудочков – Желудочковая тахикардия • Нарушение проводимости – AV-блокады
 Кардиогенный шок • Этиология – гибель 40% и более миокарда ЛЖ • Клиническая картина – Выраженная гипотония – Олиго- анурия • Лечение – Экстренное ПКВ. При невозможности – ТЛТ – Внутриаортальная балонная контрпульсация – Симпатомиметики (допмин)
Кардиогенный шок • Этиология – гибель 40% и более миокарда ЛЖ • Клиническая картина – Выраженная гипотония – Олиго- анурия • Лечение – Экстренное ПКВ. При невозможности – ТЛТ – Внутриаортальная балонная контрпульсация – Симпатомиметики (допмин)
 Разрыв миокарда • Разрыв миокарда – С формированием гемотампонады – смерть – Дефект МЖП, отрыв сосочковой мышцы • Клиническая картина – Интенсивнейшие боли в грудной клетке, не купирующиеся наркотическими анальгетиками – Электромеханическая диссоциация – Внезапное появление ЛЖН – Появление грубого систолического шума
Разрыв миокарда • Разрыв миокарда – С формированием гемотампонады – смерть – Дефект МЖП, отрыв сосочковой мышцы • Клиническая картина – Интенсивнейшие боли в грудной клетке, не купирующиеся наркотическими анальгетиками – Электромеханическая диссоциация – Внезапное появление ЛЖН – Появление грубого систолического шума
 Разрыв миокарда • Лечение только хирургическое – Внутриаортальная балонная контрпульсация – Дефект МЖП – ушивание (пластика дефекта) – Отрыв сосочковой мышцы – протез митрального клапана
Разрыв миокарда • Лечение только хирургическое – Внутриаортальная балонная контрпульсация – Дефект МЖП – ушивание (пластика дефекта) – Отрыв сосочковой мышцы – протез митрального клапана
 Отек легких • Этиология – выраженное нарушение систолической функции ЛЖ, ведущее к развитию легочной гипертензии с пропотеванием плазмы в альвиолы • Клиническая картина – Выраженная дыхательная недостаточность, тахипноэ – Положение ортопноэ – Влажные звонкие разнокалиберные хрипы, распространяющиеся с верхушек к базальным отделам – Снижение сатурации кислорода
Отек легких • Этиология – выраженное нарушение систолической функции ЛЖ, ведущее к развитию легочной гипертензии с пропотеванием плазмы в альвиолы • Клиническая картина – Выраженная дыхательная недостаточность, тахипноэ – Положение ортопноэ – Влажные звонкие разнокалиберные хрипы, распространяющиеся с верхушек к базальным отделам – Снижение сатурации кислорода
 Отек легких • Лечение – Угнетение дыхательного центра – морфина гидрохлорид 1% - 1, 0 мл – Повышение сатурации кислорода – ингаляция через маску, носовой катетер. В исключительных случаях – ИВЛ в режиме ПДКВ – Снижение пред- и постнагрузки • Нитраты стартовая доза 10 мкг/мин • Фуросемид – 1 -2 мг/кг
Отек легких • Лечение – Угнетение дыхательного центра – морфина гидрохлорид 1% - 1, 0 мл – Повышение сатурации кислорода – ингаляция через маску, носовой катетер. В исключительных случаях – ИВЛ в режиме ПДКВ – Снижение пред- и постнагрузки • Нитраты стартовая доза 10 мкг/мин • Фуросемид – 1 -2 мг/кг
 Желудочковая тахикардия
Желудочковая тахикардия
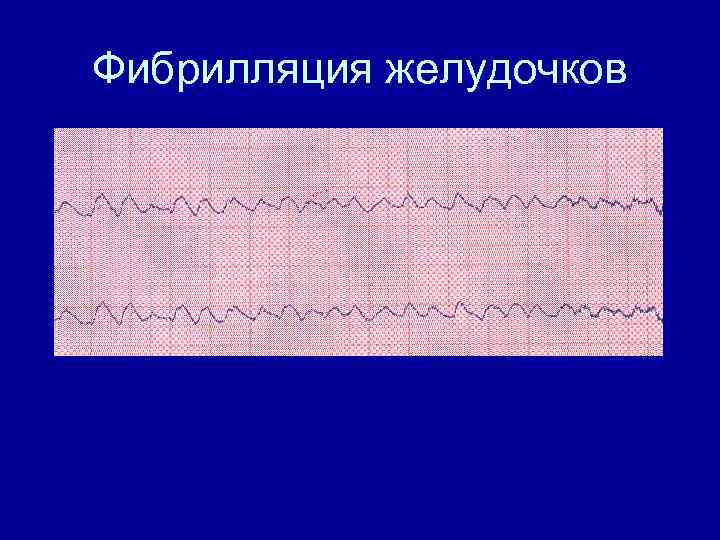 Фибрилляция желудочков
Фибрилляция желудочков
 Фибрилляция желудочков • Внутривенно – лидокаин 1 мг/кг – Кордарон 150 мг болюс
Фибрилляция желудочков • Внутривенно – лидокаин 1 мг/кг – Кордарон 150 мг болюс
 Нарушения проводимости • AV-блокада I степени. Увеличение интервала PQ более 200 мс • AV-блокада II степени – Тип Мобиц I – периодика Самойлова. Венкебаха – Тип Мобиц II • AV-блокада III степени – Полное разобщение деятельности предсердий и желудочков
Нарушения проводимости • AV-блокада I степени. Увеличение интервала PQ более 200 мс • AV-блокада II степени – Тип Мобиц I – периодика Самойлова. Венкебаха – Тип Мобиц II • AV-блокада III степени – Полное разобщение деятельности предсердий и желудочков
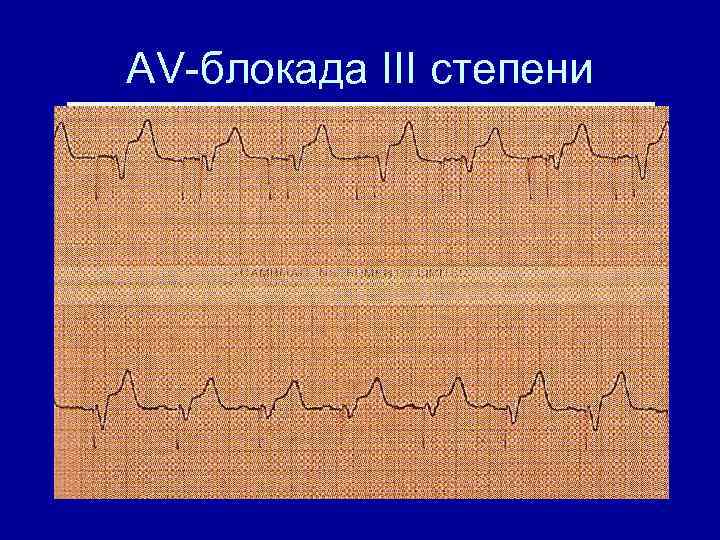 AV-блокада III степени
AV-блокада III степени
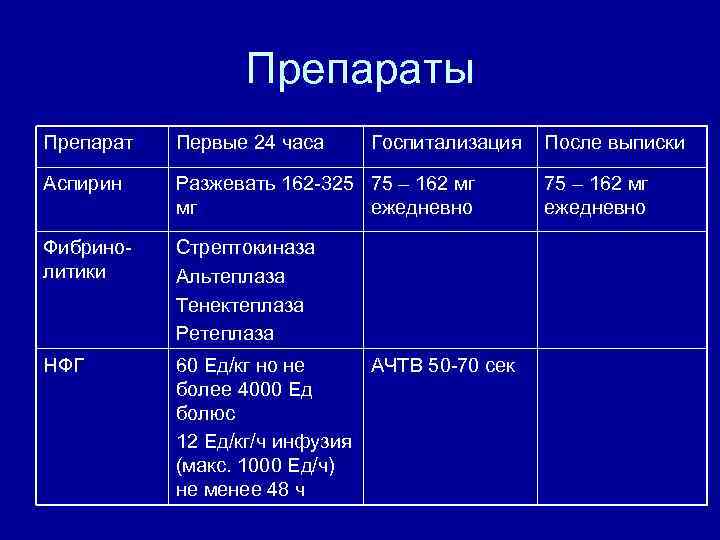 Препараты Препарат Первые 24 часа Госпитализация Аспирин Разжевать 162 -325 75 – 162 мг мг ежедневно Фибринолитики Стрептокиназа Альтеплаза Тенектеплаза Ретеплаза НФГ 60 Ед/кг но не АЧТВ 50 -70 сек более 4000 Ед болюс 12 Ед/кг/ч инфузия (макс. 1000 Ед/ч) не менее 48 ч После выписки 75 – 162 мг ежедневно
Препараты Препарат Первые 24 часа Госпитализация Аспирин Разжевать 162 -325 75 – 162 мг мг ежедневно Фибринолитики Стрептокиназа Альтеплаза Тенектеплаза Ретеплаза НФГ 60 Ед/кг но не АЧТВ 50 -70 сек более 4000 Ед болюс 12 Ед/кг/ч инфузия (макс. 1000 Ед/ч) не менее 48 ч После выписки 75 – 162 мг ежедневно
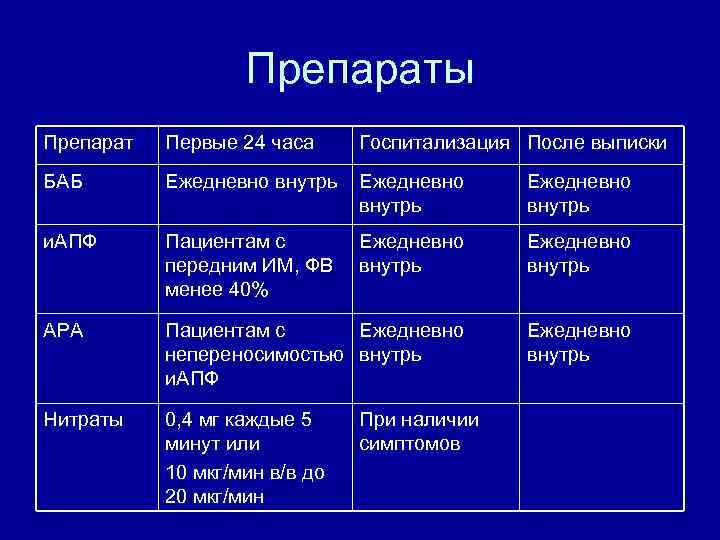 Препараты Препарат Первые 24 часа Госпитализация После выписки БАБ Ежедневно внутрь и. АПФ Пациентам с передним ИМ, ФВ менее 40% Ежедневно внутрь АРА Пациентам с Ежедневно непереносимостью внутрь и. АПФ Ежедневно внутрь Нитраты 0, 4 мг каждые 5 минут или 10 мкг/мин в/в до 20 мкг/мин При наличии симптомов
Препараты Препарат Первые 24 часа Госпитализация После выписки БАБ Ежедневно внутрь и. АПФ Пациентам с передним ИМ, ФВ менее 40% Ежедневно внутрь АРА Пациентам с Ежедневно непереносимостью внутрь и. АПФ Ежедневно внутрь Нитраты 0, 4 мг каждые 5 минут или 10 мкг/мин в/в до 20 мкг/мин При наличии симптомов
 Препараты Препарат Первые 24 часа Статины Морфин Госпитализация После выписки Вне зависимости Целевой уровень от уровня ХС ХС ЛПНП менее 100 мг/дл 2 -8 мг болюсом
Препараты Препарат Первые 24 часа Статины Морфин Госпитализация После выписки Вне зависимости Целевой уровень от уровня ХС ХС ЛПНП менее 100 мг/дл 2 -8 мг болюсом


