2 занятие_ОКС, ИМ.pptx
- Количество слайдов: 91
 Острый Коронарный Синдром Инфаркт Миокарда
Острый Коронарный Синдром Инфаркт Миокарда
 ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ • Предварительный диагноз, обозначающий состояние пациента на догоспитальном этапе, при поступлении в стационар и в первые часы после госпитализации до верификации окончательного диагноза.
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ • Предварительный диагноз, обозначающий состояние пациента на догоспитальном этапе, при поступлении в стационар и в первые часы после госпитализации до верификации окончательного диагноза.
 Острый коронарный синдром • Нестабильная стенокардия • Инфаркт миокарда без подъёма сегмента ST на ЭКГ • Инфаркт миокарда с подъёмом сегмента ST на ЭКГ
Острый коронарный синдром • Нестабильная стенокардия • Инфаркт миокарда без подъёма сегмента ST на ЭКГ • Инфаркт миокарда с подъёмом сегмента ST на ЭКГ
 Патогенез • Атеросклероз коронарных сосудов является одной из самых частых причин возникновения ишемии миокарда. • Характеризуется нарушениями кровоснабжения за счет сужения просвета сосудов из-за липидной инфильтрации их стенок, разрастания соединительной ткани.
Патогенез • Атеросклероз коронарных сосудов является одной из самых частых причин возникновения ишемии миокарда. • Характеризуется нарушениями кровоснабжения за счет сужения просвета сосудов из-за липидной инфильтрации их стенок, разрастания соединительной ткани.

 Патогенез Основа развития ОКС: • Разрыв или эрозия атеросклеротической бляшки • Тромбоз коронарных сосудов • Вазоконстрикция
Патогенез Основа развития ОКС: • Разрыв или эрозия атеросклеротической бляшки • Тромбоз коронарных сосудов • Вазоконстрикция
 Патогенез Повреждению атеросклеротической бляшки способствуют: • Курение • Повышение артериального давления • Интенсивная физическая нагрузка • Накопление в бляшке липопротеинов низкой плотности и их окисление
Патогенез Повреждению атеросклеротической бляшки способствуют: • Курение • Повышение артериального давления • Интенсивная физическая нагрузка • Накопление в бляшке липопротеинов низкой плотности и их окисление
 Патогенез • Тромбообразование В области поврежденной атеросклеротической бляшки происходит адгезия и агрегация тромбоцитов с выделением большого количества биологически активных веществ: тромбоксана А 2, серотонина, аденозинадифосфата, тромбоцитактивирующего фактора, тромбина и свободных радикалов кислорода. Накопление этих веществ способствует усилению агрегации тромбоцитов и обструкции суженной коронарной артерии. Образование тромба происходит в III стадии. I. Кровоизлияние в атеросклеротическую бляшку. II. Формирование тромба, не обтурирующего просвет сосуда III. Распространение тромба по длине и, прежде всего, в просвет коронарной артерии с полной ее окклюзией. Вазоконстрикция: возникает вследствие дисфункцией эндотелия и влиянием вазоконстрикторных веществ, выделяемых тромбоцитами во время формирования тромба.
Патогенез • Тромбообразование В области поврежденной атеросклеротической бляшки происходит адгезия и агрегация тромбоцитов с выделением большого количества биологически активных веществ: тромбоксана А 2, серотонина, аденозинадифосфата, тромбоцитактивирующего фактора, тромбина и свободных радикалов кислорода. Накопление этих веществ способствует усилению агрегации тромбоцитов и обструкции суженной коронарной артерии. Образование тромба происходит в III стадии. I. Кровоизлияние в атеросклеротическую бляшку. II. Формирование тромба, не обтурирующего просвет сосуда III. Распространение тромба по длине и, прежде всего, в просвет коронарной артерии с полной ее окклюзией. Вазоконстрикция: возникает вследствие дисфункцией эндотелия и влиянием вазоконстрикторных веществ, выделяемых тромбоцитами во время формирования тромба.
![Разрыв бляшки (или эрозия) [старт тромбоза] Разрыв бляшки (или эрозия) [старт тромбоза]](https://present5.com/presentation/13220902_280148644/image-10.jpg) Разрыв бляшки (или эрозия) [старт тромбоза]
Разрыв бляшки (или эрозия) [старт тромбоза]
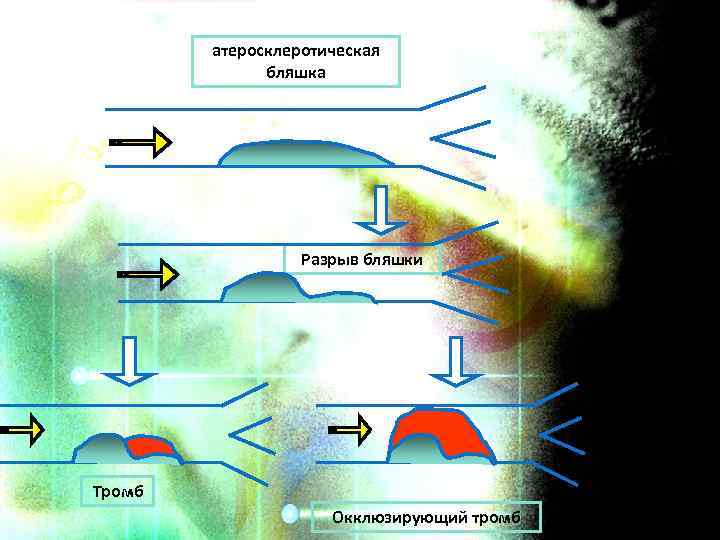 атеросклеротическая бляшка Разрыв бляшки Тромб Окклюзирующий тромб
атеросклеротическая бляшка Разрыв бляшки Тромб Окклюзирующий тромб
 ОКСп. ST • ОКСп. ST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и стойким подъемом сегмента ST или «новой» (впервые возникшей или предположительно впервые возникшей) блокадой ЛНПГ на ЭКГ. • Стойкий подъем сегмента ST (сохраняющийся не <20 мин) отражает наличие острой полной тромботической окклюзии КА.
ОКСп. ST • ОКСп. ST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и стойким подъемом сегмента ST или «новой» (впервые возникшей или предположительно впервые возникшей) блокадой ЛНПГ на ЭКГ. • Стойкий подъем сегмента ST (сохраняющийся не <20 мин) отражает наличие острой полной тромботической окклюзии КА.
 ОКСп. ST • Целью лечения в данной ситуации является быстрое, максимально полное и стойкое восстановление просвета сосуда, а также перфузии миокарда в соответствующей области. Для этого используются тромболитические агенты или ТБА при отсутствии противопоказаний и наличии технических возможностей.
ОКСп. ST • Целью лечения в данной ситуации является быстрое, максимально полное и стойкое восстановление просвета сосуда, а также перфузии миокарда в соответствующей области. Для этого используются тромболитические агенты или ТБА при отсутствии противопоказаний и наличии технических возможностей.
 ОКСбп. ST • ОКСбп. ST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъема сегмента ST. • У них может отмечаться стойкая или преходящая депрессия ST, инверсия, сглаженность или псевдонормализация зубцов Т. • ЭКГ при поступлении бывает и нормальной.
ОКСбп. ST • ОКСбп. ST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъема сегмента ST. • У них может отмечаться стойкая или преходящая депрессия ST, инверсия, сглаженность или псевдонормализация зубцов Т. • ЭКГ при поступлении бывает и нормальной.
 ОКСбп. ST • Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторной регистрацией ЭКГ и определением маркеров некроза миокарда: сердечных тропонинов и/или МВ фракции КФК. • В лечении таких больных тромболитические агенты неэффективны и не используются
ОКСбп. ST • Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторной регистрацией ЭКГ и определением маркеров некроза миокарда: сердечных тропонинов и/или МВ фракции КФК. • В лечении таких больных тромболитические агенты неэффективны и не используются
 Как работает сердце человека?
Как работает сердце человека?
 Диагностика ИМ • Жалобы, объективное обследование • ЭКГ • Лабораторная диагностика (биохимические маркеры)
Диагностика ИМ • Жалобы, объективное обследование • ЭКГ • Лабораторная диагностика (биохимические маркеры)
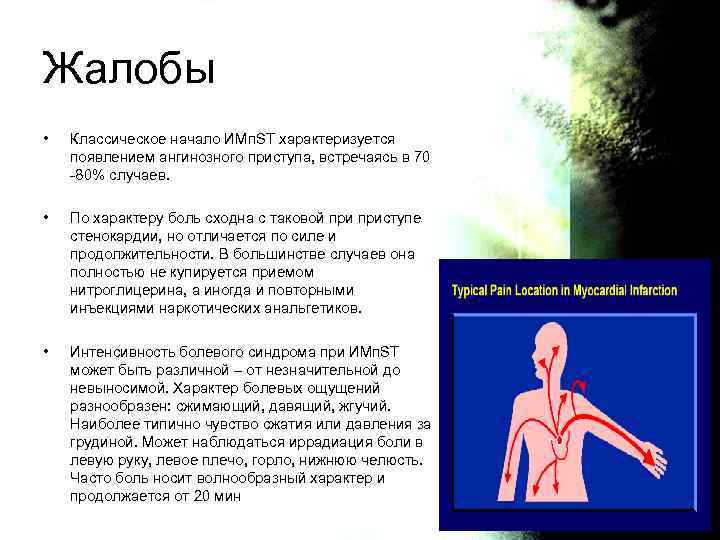 Жалобы • Классическое начало ИМп. SТ характеризуется появлением ангинозного приступа, встречаясь в 70 -80% случаев. • По характеру боль сходна с таковой приступе стенокардии, но отличается по силе и продолжительности. В большинстве случаев она полностью не купируется приемом нитроглицерина, а иногда и повторными инъекциями наркотических анальгетиков. • Интенсивность болевого синдрома при ИМп. SТ может быть различной – от незначительной до невыносимой. Характер болевых ощущений разнообразен: сжимающий, давящий, жгучий. Наиболее типично чувство сжатия или давления за грудиной. Может наблюдаться иррадиация боли в левую руку, левое плечо, горло, нижнюю челюсть. Часто боль носит волнообразный характер и продолжается от 20 мин
Жалобы • Классическое начало ИМп. SТ характеризуется появлением ангинозного приступа, встречаясь в 70 -80% случаев. • По характеру боль сходна с таковой приступе стенокардии, но отличается по силе и продолжительности. В большинстве случаев она полностью не купируется приемом нитроглицерина, а иногда и повторными инъекциями наркотических анальгетиков. • Интенсивность болевого синдрома при ИМп. SТ может быть различной – от незначительной до невыносимой. Характер болевых ощущений разнообразен: сжимающий, давящий, жгучий. Наиболее типично чувство сжатия или давления за грудиной. Может наблюдаться иррадиация боли в левую руку, левое плечо, горло, нижнюю челюсть. Часто боль носит волнообразный характер и продолжается от 20 мин
 Атипичные формы инфаркта миокарда • Астматический вариант-характеризуется быстрым развитием клиники острой левожелудочковой недостаточности(сердечной астмы или отека легких) • Абдоминальный вариант-характерны боль в верхней части живота, диспепсические явления – тошнота, рвота, метеоризм, а в ряде случаев парез желудочно-кишечного тракта. При пальпации живота может иметь место напряжение брюшной стенки • Аритмический вариант- в клинической картине преобладают нарушения ритма и проводимости – пароксизмы суправентрикулярной либо ЖТ, полная АВ блокада.
Атипичные формы инфаркта миокарда • Астматический вариант-характеризуется быстрым развитием клиники острой левожелудочковой недостаточности(сердечной астмы или отека легких) • Абдоминальный вариант-характерны боль в верхней части живота, диспепсические явления – тошнота, рвота, метеоризм, а в ряде случаев парез желудочно-кишечного тракта. При пальпации живота может иметь место напряжение брюшной стенки • Аритмический вариант- в клинической картине преобладают нарушения ритма и проводимости – пароксизмы суправентрикулярной либо ЖТ, полная АВ блокада.
 Атипичные формы инфаркта миокарда • Цереброваскулярный вариант - проявляется обмороком, головокружением, тошнотой, рвотой, иногда признаками преходящего нарушения мозгового кровообращения, а порой носить характер тяжелого инсульта • Безболевая форма - болевой синдром, могут быть настолько слабо выраженными, что практически незаметно проходят для больного. Такой вариант начала ИМ чаще наблюдается при СД, у женщин, у лиц пожилого возраста, после перенесенного нарушения мозгового кровообращения.
Атипичные формы инфаркта миокарда • Цереброваскулярный вариант - проявляется обмороком, головокружением, тошнотой, рвотой, иногда признаками преходящего нарушения мозгового кровообращения, а порой носить характер тяжелого инсульта • Безболевая форма - болевой синдром, могут быть настолько слабо выраженными, что практически незаметно проходят для больного. Такой вариант начала ИМ чаще наблюдается при СД, у женщин, у лиц пожилого возраста, после перенесенного нарушения мозгового кровообращения.
 Причины выраженных и остро возникших болей в грудной клетке • • • Инфаркт миокарда Расслаивающая аневризма аорты* Перикардит Пневмоторакс Плеврит Тромбоэмболия легочной артерии* Медиастинит Болезни пищевода Язвенная болезнь желудка с осложнениями Опоясывающий лишай
Причины выраженных и остро возникших болей в грудной клетке • • • Инфаркт миокарда Расслаивающая аневризма аорты* Перикардит Пневмоторакс Плеврит Тромбоэмболия легочной артерии* Медиастинит Болезни пищевода Язвенная болезнь желудка с осложнениями Опоясывающий лишай
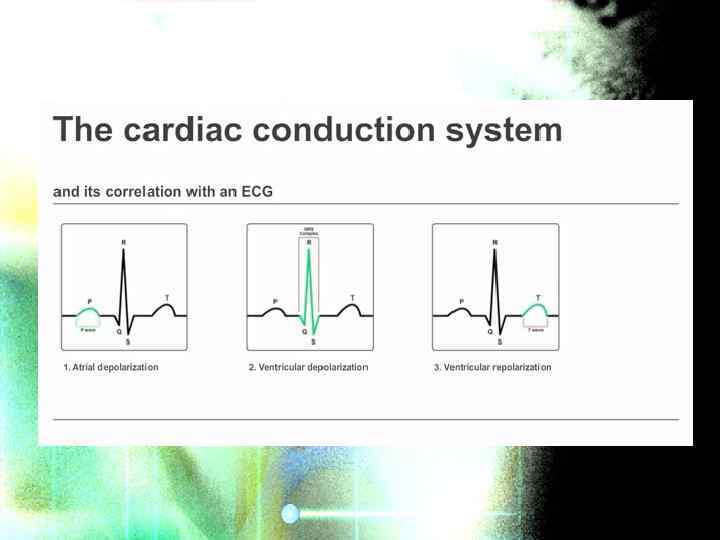
 ЭКГ диагностика Нормальная ЭКГ ü I передняя стенка сердца ü II суммационное отображение I и III ü III задняя стенка сердца ü a. VR правая боковая стенка сердца ü a. VL левая передне-боковая стенка сердца (высокие отделы) ü a. VF задне-нижняя стенка сердца ü ü ü V 1 правый желудочек V 2 правый желудочек VЗ межжелудочковая перегородка V 4 верхушка сердца V 5 передне-боковая стенка левого желудочка V 6 боковая стенка левого желудочка
ЭКГ диагностика Нормальная ЭКГ ü I передняя стенка сердца ü II суммационное отображение I и III ü III задняя стенка сердца ü a. VR правая боковая стенка сердца ü a. VL левая передне-боковая стенка сердца (высокие отделы) ü a. VF задне-нижняя стенка сердца ü ü ü V 1 правый желудочек V 2 правый желудочек VЗ межжелудочковая перегородка V 4 верхушка сердца V 5 передне-боковая стенка левого желудочка V 6 боковая стенка левого желудочка
 Нормальное ЭКГ • Левые отведения отображают потенциалы левого желудочка. К ним относят I, a. VL, V 5 и V 6 отведения. • Правые отведения отображают потенциалы правого желудочка. К ним относят III, а. VF, V 1 и V 2.
Нормальное ЭКГ • Левые отведения отображают потенциалы левого желудочка. К ним относят I, a. VL, V 5 и V 6 отведения. • Правые отведения отображают потенциалы правого желудочка. К ним относят III, а. VF, V 1 и V 2.
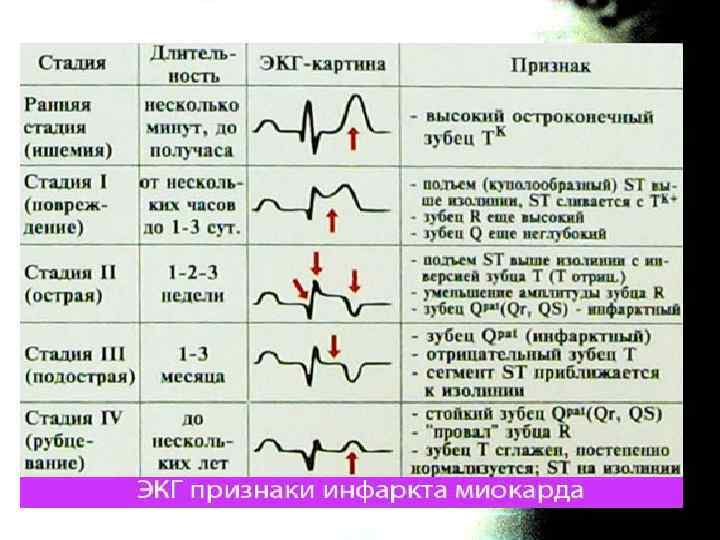
 ЭКГ диагностика • ЭКГ признаки инфаркта миокарда с подъемом сегмента ST 1) отсутствие зубца R в отведениях, расположенных над областью инфаркта; 2) появление патологического зубца Q в отведениях, расположенных над областью инфаркта; 3) подъем сегмента S—Т выше изолинии в отведениях, расположенных над областью инфаркта; 4) дискордантное смещение сегмента S—Т ниже изолинии в отведениях, противоположных области инфаркта; 5) отрицательный зубец Т в отведениях, расположенных над областью инфаркта.
ЭКГ диагностика • ЭКГ признаки инфаркта миокарда с подъемом сегмента ST 1) отсутствие зубца R в отведениях, расположенных над областью инфаркта; 2) появление патологического зубца Q в отведениях, расположенных над областью инфаркта; 3) подъем сегмента S—Т выше изолинии в отведениях, расположенных над областью инфаркта; 4) дискордантное смещение сегмента S—Т ниже изолинии в отведениях, противоположных области инфаркта; 5) отрицательный зубец Т в отведениях, расположенных над областью инфаркта.
 Крупноочаговый инфаркт миокарда • При инфаркте миокарда с подъемом сегмента ST повреждается более 50 -70 % толщины стенки левого желудочка. Так как большая часть миокарда под электродом теряет способность к возбуждению, то форму ЭКГ в прямых отведениях определяет вектор деполяризаций противоположной стенки, формируя комплекс QS или патологический зубец Q.
Крупноочаговый инфаркт миокарда • При инфаркте миокарда с подъемом сегмента ST повреждается более 50 -70 % толщины стенки левого желудочка. Так как большая часть миокарда под электродом теряет способность к возбуждению, то форму ЭКГ в прямых отведениях определяет вектор деполяризаций противоположной стенки, формируя комплекс QS или патологический зубец Q.
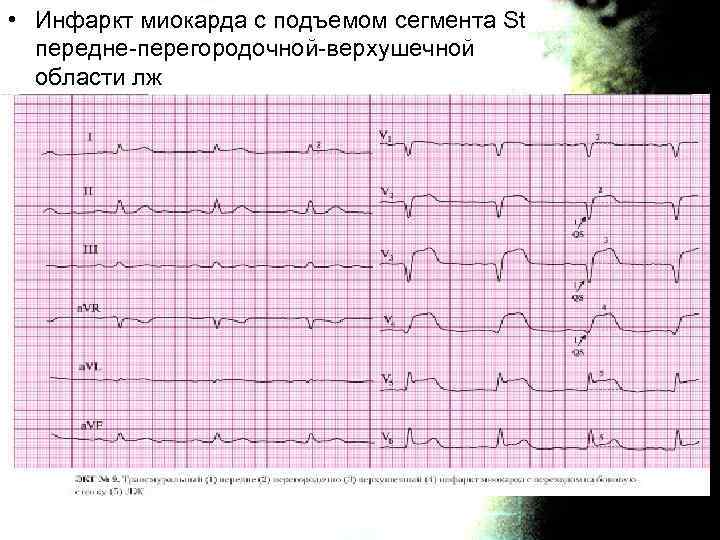 • Инфаркт миокарда с подъемом сегмента St передне-перегородочной-верхушечной области лж
• Инфаркт миокарда с подъемом сегмента St передне-перегородочной-верхушечной области лж
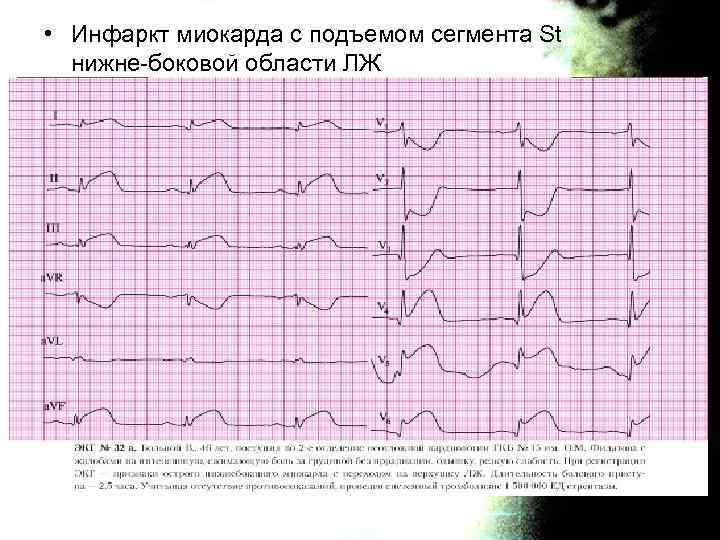 • Инфаркт миокарда с подъемом сегмента St нижне-боковой области ЛЖ
• Инфаркт миокарда с подъемом сегмента St нижне-боковой области ЛЖ
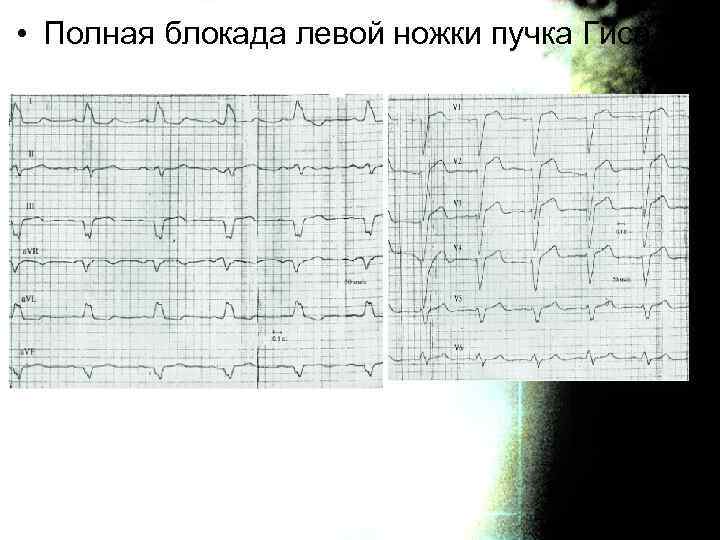 • Полная блокада левой ножки пучка Гиса
• Полная блокада левой ножки пучка Гиса
 Инфаркт миокарда без подъема сегмента ST Депрессия сегмента ST • Новая горизонтальная или косонисходящая депрессия ≥ 0, 5 мм в двух соседних отведениях; и/или инверсия зубца Т ≥ 1 мм в двух соседних отведениях с соотношением R/S >1. • Отрицательный зубец Т в отведениях над областью инфаркта
Инфаркт миокарда без подъема сегмента ST Депрессия сегмента ST • Новая горизонтальная или косонисходящая депрессия ≥ 0, 5 мм в двух соседних отведениях; и/или инверсия зубца Т ≥ 1 мм в двух соседних отведениях с соотношением R/S >1. • Отрицательный зубец Т в отведениях над областью инфаркта
 Инфаркт миокарда без зубца Q • При субэндокардиальном инфаркте миокарда патологический зубец Q не формируется, хотя может отмечаться зазубренность начальной части комплекса QRS. На ЭКГ проявляются признаки лишь субэндокардиального повреждения (максимально выраженные в отведениях V 3 -V 5, реже в отведениях III и a. VF). Эти признаки свидетельствуют об инфаркте, если сохраняются не менее 48 ч, в дальнейшем закономерно изменяются и сопровождаются повышением активности соответствующих ферментов или содержания кардиоспецифичных белков в крови. Субэндокардиальные инфаркты практически всегда обширные, и хотя изменения реполяризации не точно очерчивают зону поражения, их нельзя относить к мелкоочаговым.
Инфаркт миокарда без зубца Q • При субэндокардиальном инфаркте миокарда патологический зубец Q не формируется, хотя может отмечаться зазубренность начальной части комплекса QRS. На ЭКГ проявляются признаки лишь субэндокардиального повреждения (максимально выраженные в отведениях V 3 -V 5, реже в отведениях III и a. VF). Эти признаки свидетельствуют об инфаркте, если сохраняются не менее 48 ч, в дальнейшем закономерно изменяются и сопровождаются повышением активности соответствующих ферментов или содержания кардиоспецифичных белков в крови. Субэндокардиальные инфаркты практически всегда обширные, и хотя изменения реполяризации не точно очерчивают зону поражения, их нельзя относить к мелкоочаговым.
 Инфаркт миокарда без зубца Q • Интрамуральный инфаркт миокарда проявляется изолированным изменением зубца Т, возможно снижение амплитуды зубца R по сравнению с исходной. При этой разновидности заболевания патологический зубц Q не образуется, депрессия сегмента ST не отмечается. Интрамуральные инфаркты встречаются настолько редко, что многие специалисты по функциональной диагностике, например А. В. De Luna (1987), сомневаются в их существовании.
Инфаркт миокарда без зубца Q • Интрамуральный инфаркт миокарда проявляется изолированным изменением зубца Т, возможно снижение амплитуды зубца R по сравнению с исходной. При этой разновидности заболевания патологический зубц Q не образуется, депрессия сегмента ST не отмечается. Интрамуральные инфаркты встречаются настолько редко, что многие специалисты по функциональной диагностике, например А. В. De Luna (1987), сомневаются в их существовании.
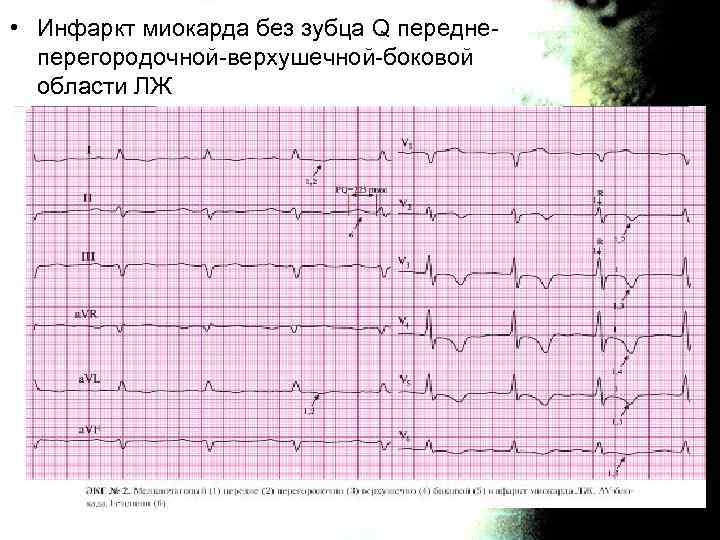 • Инфаркт миокарда без зубца Q переднеперегородочной-верхушечной-боковой области ЛЖ
• Инфаркт миокарда без зубца Q переднеперегородочной-верхушечной-боковой области ЛЖ
 Биохимические маркеры • Миоглобин-мышечный белок (норма в крови — до 40 нг/мл), при повреждении миокарда повышается уже через 1 — 2 ч в 10 раз и более (максимум повышения — через 4— 8 ч). Нормализация происходит к концу первых суток ИМ. Специфичность этого фермента для патологии миокарда не столь высока; • Изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. – Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК);
Биохимические маркеры • Миоглобин-мышечный белок (норма в крови — до 40 нг/мл), при повреждении миокарда повышается уже через 1 — 2 ч в 10 раз и более (максимум повышения — через 4— 8 ч). Нормализация происходит к концу первых суток ИМ. Специфичность этого фермента для патологии миокарда не столь высока; • Изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. – Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК);
 Биохимические маркеры • ТРОПОНИН КРОВИ (специфический миокардиальный • • белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2— 3 ч с максимумом через 8— 10 ч, и высокий уровень сохраняется на протяжении 4 -7 дней. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). Поэтому тропонины не только высокоспецифичные, но и «поздние» диагностические маркеры, позволяющие выявить «пропущенный» ИМ, протекавший ранее без явных клинических и ЭКГ-признаков заболевания. У больных ИМ, доставленных через 48— 72 ч от начала появления симптоматики, особенно при минимальных изменениях ЭКГ, предпочтительнее использовать тропониновый тест (он остается повышенным в течение 7— 14 дней);
Биохимические маркеры • ТРОПОНИН КРОВИ (специфический миокардиальный • • белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2— 3 ч с максимумом через 8— 10 ч, и высокий уровень сохраняется на протяжении 4 -7 дней. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). Поэтому тропонины не только высокоспецифичные, но и «поздние» диагностические маркеры, позволяющие выявить «пропущенный» ИМ, протекавший ранее без явных клинических и ЭКГ-признаков заболевания. У больных ИМ, доставленных через 48— 72 ч от начала появления симптоматики, особенно при минимальных изменениях ЭКГ, предпочтительнее использовать тропониновый тест (он остается повышенным в течение 7— 14 дней);
 Инструментальные методы исследования • Рентгненография органов грудной клетки • Эхо. КГ • Радионуклидные методысцинтиграфии с 99 m. Tc- пирофосфатом (технецием) • Экстренная коронароангиография
Инструментальные методы исследования • Рентгненография органов грудной клетки • Эхо. КГ • Радионуклидные методысцинтиграфии с 99 m. Tc- пирофосфатом (технецием) • Экстренная коронароангиография
 Показания к Коронарной ангиографии • планируемые Чрескожные. Коронарные. Вмешательства; • пациенты с кардиогенным шоком; • пациенты с признаками острой сердечной недостаточности 3 -4 класса по Киллипу (хрипы в легких более 50% площади, отёк лёгких); • пациенты с показаниями для хирургического вмешательства (разрыв миокарда, митральная недостаточность); • пациенты с сохраняющейся гемодинамической и/или электрической нестабильностью; • пациенты с рецидивирующим болевым синдромом; • наличие противопоказаний для фибринолизиса; • неэффективность фибринолизиса.
Показания к Коронарной ангиографии • планируемые Чрескожные. Коронарные. Вмешательства; • пациенты с кардиогенным шоком; • пациенты с признаками острой сердечной недостаточности 3 -4 класса по Киллипу (хрипы в легких более 50% площади, отёк лёгких); • пациенты с показаниями для хирургического вмешательства (разрыв миокарда, митральная недостаточность); • пациенты с сохраняющейся гемодинамической и/или электрической нестабильностью; • пациенты с рецидивирующим болевым синдромом; • наличие противопоказаний для фибринолизиса; • неэффективность фибринолизиса.
 Врач скорой помощи • Основная цель - как можно более быстрая госпитализация! • АСК 100 -250 мг разжевать (таблетка не покрытая оболочкой). • Нитраты под язык или спрей 3 кратно (контроль АД и пульса). • При сильной боли, сохраняющейся после применения нитроглицерина, морфин в/в (или любой анальгетик). • Запись ЭКГ. • Эноксапарин 1 мг/кг подкожно или гепарин НФГ в вену струйно в дозе 70 ЕД/кг (примерно 5000 ЕД). • Оценить выраженность факторов, способствующих усугублению ишемии – повышение АД, сердечная недостаточность, аритмии. Принять меры к их устранению или уменьшению.
Врач скорой помощи • Основная цель - как можно более быстрая госпитализация! • АСК 100 -250 мг разжевать (таблетка не покрытая оболочкой). • Нитраты под язык или спрей 3 кратно (контроль АД и пульса). • При сильной боли, сохраняющейся после применения нитроглицерина, морфин в/в (или любой анальгетик). • Запись ЭКГ. • Эноксапарин 1 мг/кг подкожно или гепарин НФГ в вену струйно в дозе 70 ЕД/кг (примерно 5000 ЕД). • Оценить выраженность факторов, способствующих усугублению ишемии – повышение АД, сердечная недостаточность, аритмии. Принять меры к их устранению или уменьшению.
 Госпитализация • Необходимо направление больного с ОКС в отделение реанимации или палату интенсивной терапии (палату интенсивного наблюдения) на 12 -24 часа. • Продолжительность дальнейшего пребывания в отделении реанимации (палате интенсивного наблюдения) определяется тяжестью состояния больного, динамикой ЭКГ, анализов крови и биохимических параметров.
Госпитализация • Необходимо направление больного с ОКС в отделение реанимации или палату интенсивной терапии (палату интенсивного наблюдения) на 12 -24 часа. • Продолжительность дальнейшего пребывания в отделении реанимации (палате интенсивного наблюдения) определяется тяжестью состояния больного, динамикой ЭКГ, анализов крови и биохимических параметров.
 Лабораторная диагностика 1. Определение уровня маркеров некроза миокарда – тропонина (или МБ-КФК, или миоглобина). Наличие элевации сегмента ST на ЭКГ требует проведения реперфузии, не дожидаясь результатов лабораторных анализов. 2. Общий анализ крови с определением количества тромбоцитов. 3. МНО (при применении варфарина). 4. АЧТВ (при применении гепарина). 5. Электролиты (калий, натрий, магний). 6. Глюкоза. 7. Общий холестерин. 8. Креатинин. 9. Определить клиренс креатинина по формуле Кокрофта-Гаулта: ККр = 88 х (140 – Возраст в годах) х Масса тела в кг/72 х Креатинин сыворотки крови в мкмоль/л (для женщин умножить на 0, 85). 10. Ас. Т, Ал. Т. 11. Общий анализ мочи.
Лабораторная диагностика 1. Определение уровня маркеров некроза миокарда – тропонина (или МБ-КФК, или миоглобина). Наличие элевации сегмента ST на ЭКГ требует проведения реперфузии, не дожидаясь результатов лабораторных анализов. 2. Общий анализ крови с определением количества тромбоцитов. 3. МНО (при применении варфарина). 4. АЧТВ (при применении гепарина). 5. Электролиты (калий, натрий, магний). 6. Глюкоза. 7. Общий холестерин. 8. Креатинин. 9. Определить клиренс креатинина по формуле Кокрофта-Гаулта: ККр = 88 х (140 – Возраст в годах) х Масса тела в кг/72 х Креатинин сыворотки крови в мкмоль/л (для женщин умножить на 0, 85). 10. Ас. Т, Ал. Т. 11. Общий анализ мочи.
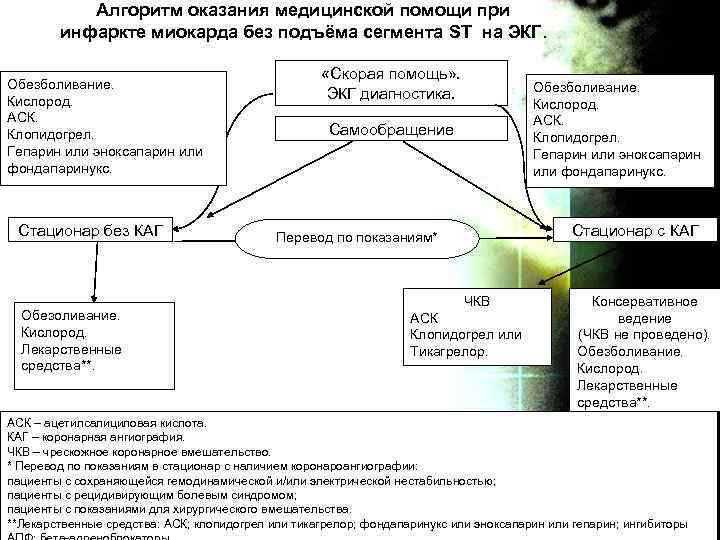 Алгоритм оказания медицинской помощи при инфаркте миокарда без подъёма сегмента ST на ЭКГ. Обезболивание. Кислород. АСК. Клопидогрел. Гепарин или эноксапарин или фондапаринукс. Стационар без КАГ Обезоливание. Кислород. Лекарственные средства**. «Скорая помощь» . ЭКГ диагностика. Обезболивание. Кислород. АСК. Клопидогрел. Гепарин или эноксапарин или фондапаринукс. Самообращение Стационар с КАГ Перевод по показаниям* ЧКВ АСК Клопидогрел или Тикагрелор. Консервативное ведение (ЧКВ не проведено). Обезболивание. Кислород. Лекарственные средства**. АСК – ацетилсалициловая кислота. КАГ – коронарная ангиография. ЧКВ – чрескожное коронарное вмешательство. * Перевод по показаниям в стационар с наличием коронароангиографии: пациенты с сохраняющейся гемодинамической и/или электрической нестабильностью; пациенты с рецидивирующим болевым синдромом; пациенты с показаниями для хирургического вмешательства. **Лекарственные средства: АСК; клопидогрел или тикагрелор; фондапаринукс или эноксапарин или гепарин; ингибиторы
Алгоритм оказания медицинской помощи при инфаркте миокарда без подъёма сегмента ST на ЭКГ. Обезболивание. Кислород. АСК. Клопидогрел. Гепарин или эноксапарин или фондапаринукс. Стационар без КАГ Обезоливание. Кислород. Лекарственные средства**. «Скорая помощь» . ЭКГ диагностика. Обезболивание. Кислород. АСК. Клопидогрел. Гепарин или эноксапарин или фондапаринукс. Самообращение Стационар с КАГ Перевод по показаниям* ЧКВ АСК Клопидогрел или Тикагрелор. Консервативное ведение (ЧКВ не проведено). Обезболивание. Кислород. Лекарственные средства**. АСК – ацетилсалициловая кислота. КАГ – коронарная ангиография. ЧКВ – чрескожное коронарное вмешательство. * Перевод по показаниям в стационар с наличием коронароангиографии: пациенты с сохраняющейся гемодинамической и/или электрической нестабильностью; пациенты с рецидивирующим болевым синдромом; пациенты с показаниями для хирургического вмешательства. **Лекарственные средства: АСК; клопидогрел или тикагрелор; фондапаринукс или эноксапарин или гепарин; ингибиторы
 ЛЕЧЕНИЕ ОКС • • Обезболивание. Седативная терапия Ненаркотические анальгетики Наркотические анальгетики: Перед использованием 10 мг морфина гидрохлорида или сульфата разводят как минимум в 10 мл 0, 9% раствора хлорида натрия или дистиллированной воды. • Первоначально следует ввести в/в медленно 24 мг лекарственного вещества. • При необходимости введение повторяют каждые 5 -15 мин по 2 -4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
ЛЕЧЕНИЕ ОКС • • Обезболивание. Седативная терапия Ненаркотические анальгетики Наркотические анальгетики: Перед использованием 10 мг морфина гидрохлорида или сульфата разводят как минимум в 10 мл 0, 9% раствора хлорида натрия или дистиллированной воды. • Первоначально следует ввести в/в медленно 24 мг лекарственного вещества. • При необходимости введение повторяют каждые 5 -15 мин по 2 -4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
 ЛЕЧЕНИЕ ОКС При использовании морфина возможны следующие осложнения: • выраженная артериальная гипотензия; устраняется в горизонтальном положении в сочетании с поднятием ног (если нет отека легких). Если этого недостаточно, в/в вводится 0, 9% раствор хлорида натрия или другие плазмоэкспандеры. В редких случаях – прессорные препараты; • выраженная брадикардия в сочетании с артериальной гипотензией; устраняется атропином (в/в 0, 5 -1, 0 мг); • тошнота, рвота; устраняется производными фенотиазина, в частности, метоклопрамидом (в/в 5 -10 мг); • выраженное угнетение дыхания; устраняется налоксоном (в/в 0, 1 - 0, 2 мг, при необходимости повторно через 15 мин), однако при этом уменьшается и анальгезирующее действие препарата.
ЛЕЧЕНИЕ ОКС При использовании морфина возможны следующие осложнения: • выраженная артериальная гипотензия; устраняется в горизонтальном положении в сочетании с поднятием ног (если нет отека легких). Если этого недостаточно, в/в вводится 0, 9% раствор хлорида натрия или другие плазмоэкспандеры. В редких случаях – прессорные препараты; • выраженная брадикардия в сочетании с артериальной гипотензией; устраняется атропином (в/в 0, 5 -1, 0 мг); • тошнота, рвота; устраняется производными фенотиазина, в частности, метоклопрамидом (в/в 5 -10 мг); • выраженное угнетение дыхания; устраняется налоксоном (в/в 0, 1 - 0, 2 мг, при необходимости повторно через 15 мин), однако при этом уменьшается и анальгезирующее действие препарата.
 Кислородотерапия • Дыхание кислородом через носовые катетеры со скоростью 2 -8 л/мин [показано при артериальной гипоксемии (насыщение артериальной крови кислородом < 90%), сохраняющейся ишемии миокарда, явном застое в легких]. • Для раннего неинвазивного выявления артериальной гипоксемии применяют пульсовую оксиметрию. При тяжелой СН, отеке легких или механических осложнениях ИМп. ST для коррекции выраженной гипоксемии могут потребоваться различные способы поддержки дыхания, включая интубацию трахеи с ИВЛ.
Кислородотерапия • Дыхание кислородом через носовые катетеры со скоростью 2 -8 л/мин [показано при артериальной гипоксемии (насыщение артериальной крови кислородом < 90%), сохраняющейся ишемии миокарда, явном застое в легких]. • Для раннего неинвазивного выявления артериальной гипоксемии применяют пульсовую оксиметрию. При тяжелой СН, отеке легких или механических осложнениях ИМп. ST для коррекции выраженной гипоксемии могут потребоваться различные способы поддержки дыхания, включая интубацию трахеи с ИВЛ.
 Антиагрегантная терапия • Аспирин 250 мг нагрузочная доза, затем 125 мг 1 раз в день. При отсутствии противопоказаний аспирин следует назначать всем пациентам в нагрузочной дозе 150 -300 мг, а затем продолжать лечение в дозе 75 -100 мг независимо от выбранной стратегии ведения. • Блокатор P 2 Y 12 следует как можно раньше добавить к аспирину и продолжать терапию в течение 12 мес при отсутствии противопоказаний, таких как высокий риск кровотечения • Клопидогрел нагрузочная доза 300 мг, затем 75 мг 1 раз в день. или Прасугрел 60 мг нагрузочная доза, Затем 10 мг/сут. Рекомендуется назначать пациентам, не получавшим ранее блокаторы P 2 Y 12 рецепторов (особенно больным диабетом). или Тикагрелор (новый химический классциклопентилтриазолопиримидины, является пероральным обратимым ингибитором P 2 Y 12). Нагрузочная доза 180 мг, затем 90 мг два раза в сут. Рекомендуется назначать всем пациентам со средним и высоким риском ишемических исходов (например, с повышенным уровнем тропонина) независимо от начальной стратегии лечения. • • • NB! Если планируется инвазивное лечение, а назначение тикагрелора и прасугрела невозможно, рекомендуется применение нагрузочной дозы клопидогрела 600 мг (или прием дополнительной дозы 300 мг перед ЧКВ после приема начальной нагрузочной дозы300 мг
Антиагрегантная терапия • Аспирин 250 мг нагрузочная доза, затем 125 мг 1 раз в день. При отсутствии противопоказаний аспирин следует назначать всем пациентам в нагрузочной дозе 150 -300 мг, а затем продолжать лечение в дозе 75 -100 мг независимо от выбранной стратегии ведения. • Блокатор P 2 Y 12 следует как можно раньше добавить к аспирину и продолжать терапию в течение 12 мес при отсутствии противопоказаний, таких как высокий риск кровотечения • Клопидогрел нагрузочная доза 300 мг, затем 75 мг 1 раз в день. или Прасугрел 60 мг нагрузочная доза, Затем 10 мг/сут. Рекомендуется назначать пациентам, не получавшим ранее блокаторы P 2 Y 12 рецепторов (особенно больным диабетом). или Тикагрелор (новый химический классциклопентилтриазолопиримидины, является пероральным обратимым ингибитором P 2 Y 12). Нагрузочная доза 180 мг, затем 90 мг два раза в сут. Рекомендуется назначать всем пациентам со средним и высоким риском ишемических исходов (например, с повышенным уровнем тропонина) независимо от начальной стратегии лечения. • • • NB! Если планируется инвазивное лечение, а назначение тикагрелора и прасугрела невозможно, рекомендуется применение нагрузочной дозы клопидогрела 600 мг (или прием дополнительной дозы 300 мг перед ЧКВ после приема начальной нагрузочной дозы300 мг
 Антикоагулянтная терапия Применяются для ингибирования образования и/или активности тромбина и для профилактики тромбообразования. Установлена эффективность антикоагулянтов в сочетании с блокаторами функции тромбоцитов, а комбинированная терапия была более эффективной, чем монотерапия обоими средствами Непрямые ингибиторы свертывания (для реализации эффекта необходим антитромбин): • Непрямые ингибиторы тромбина: • НФГ • НМГ Непрямые ингибиторы Xa фактора: • НМГ • Фондапаринукс Прямые ингибиторы свертывания • Прямые ингибиторы Хафактора: апиксабан, ривароксабан, отамиксабан • Прямые ингибиторы тромбина: бивалирудин, дабигатран
Антикоагулянтная терапия Применяются для ингибирования образования и/или активности тромбина и для профилактики тромбообразования. Установлена эффективность антикоагулянтов в сочетании с блокаторами функции тромбоцитов, а комбинированная терапия была более эффективной, чем монотерапия обоими средствами Непрямые ингибиторы свертывания (для реализации эффекта необходим антитромбин): • Непрямые ингибиторы тромбина: • НФГ • НМГ Непрямые ингибиторы Xa фактора: • НМГ • Фондапаринукс Прямые ингибиторы свертывания • Прямые ингибиторы Хафактора: апиксабан, ривароксабан, отамиксабан • Прямые ингибиторы тромбина: бивалирудин, дабигатран
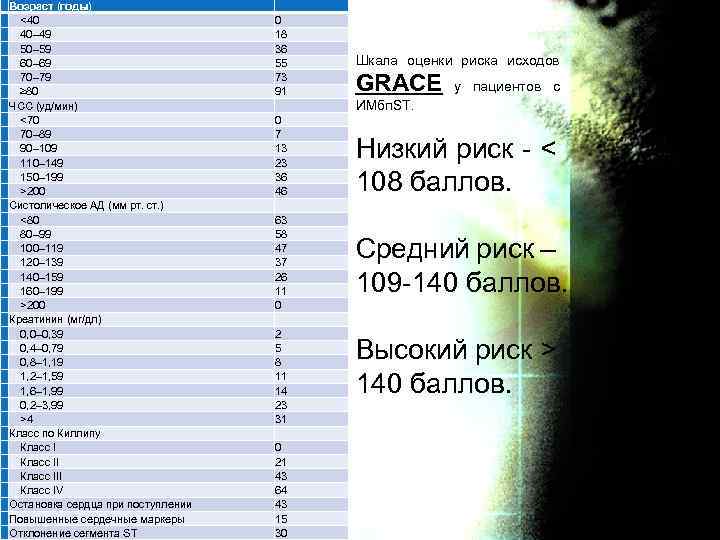 Возраст (годы) <40 40– 49 50– 59 60– 69 70– 79 ≥ 80 ЧСС (уд/мин) <70 70– 89 90– 109 110– 149 150– 199 >200 Систолическое АД (мм рт. ст. ) <80 80– 99 100– 119 120– 139 140– 159 160– 199 >200 Креатинин (мг/дл) 0, 0– 0, 39 0, 4– 0, 79 0, 8– 1, 19 1, 2– 1, 59 1, 6– 1, 99 0, 2– 3, 99 >4 Класс по Киллипу Класс III Класс IV Остановка сердца при поступлении Повышенные сердечные маркеры Отклонение сегмента ST 0 18 36 55 73 91 0 7 13 23 36 46 63 58 47 37 26 11 0 2 5 8 11 14 23 31 0 21 43 64 43 15 30 Шкала оценки риска исходов GRACE у пациентов с ИМбп. ST. Низкий риск - < 108 баллов. Средний риск – 109 -140 баллов. Высокий риск > 140 баллов.
Возраст (годы) <40 40– 49 50– 59 60– 69 70– 79 ≥ 80 ЧСС (уд/мин) <70 70– 89 90– 109 110– 149 150– 199 >200 Систолическое АД (мм рт. ст. ) <80 80– 99 100– 119 120– 139 140– 159 160– 199 >200 Креатинин (мг/дл) 0, 0– 0, 39 0, 4– 0, 79 0, 8– 1, 19 1, 2– 1, 59 1, 6– 1, 99 0, 2– 3, 99 >4 Класс по Киллипу Класс III Класс IV Остановка сердца при поступлении Повышенные сердечные маркеры Отклонение сегмента ST 0 18 36 55 73 91 0 7 13 23 36 46 63 58 47 37 26 11 0 2 5 8 11 14 23 31 0 21 43 64 43 15 30 Шкала оценки риска исходов GRACE у пациентов с ИМбп. ST. Низкий риск - < 108 баллов. Средний риск – 109 -140 баллов. Высокий риск > 140 баллов.
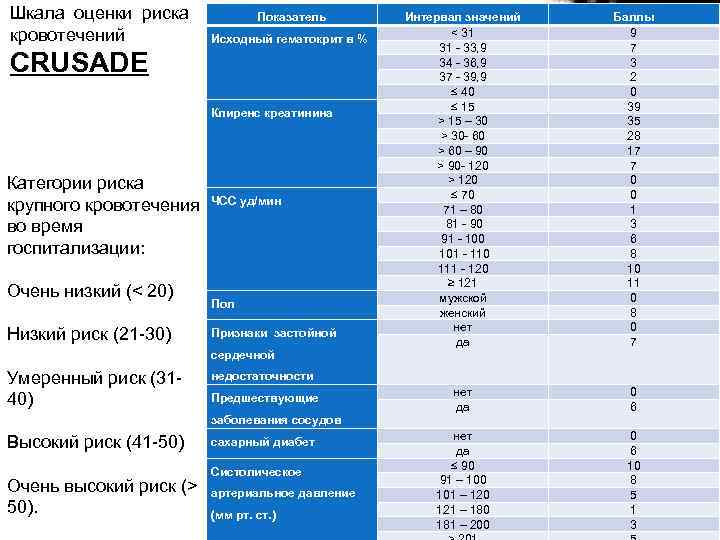 Шкала оценки риска кровотечений Показатель Исходный гематокрит в % CRUSADE Клиренс креатинина Категории риска крупного кровотечения во время госпитализации: Очень низкий (< 20) Низкий риск (21 -30) ЧСС уд/мин Пол Признаки застойной сердечной Умеренный риск (3140) Очень высокий риск (> 50). Баллы 9 7 3 2 0 39 35 28 17 7 0 0 1 3 6 8 10 11 0 8 0 7 нет да 0 6 нет да ≤ 90 91 – 100 101 – 120 121 – 180 181 – 200 0 6 10 8 5 1 3 недостаточности Предшествующие заболевания сосудов Высокий риск (41 -50) Интервал значений < 31 31 - 33, 9 34 - 36, 9 37 - 39, 9 ≤ 40 ≤ 15 > 15 – 30 > 30 - 60 > 60 – 90 > 90 - 120 > 120 ≤ 70 71 – 80 81 - 90 91 - 100 101 - 110 111 - 120 ≥ 121 мужской женский нет да сахарный диабет Систолическое артериальное давление (мм рт. ст. )
Шкала оценки риска кровотечений Показатель Исходный гематокрит в % CRUSADE Клиренс креатинина Категории риска крупного кровотечения во время госпитализации: Очень низкий (< 20) Низкий риск (21 -30) ЧСС уд/мин Пол Признаки застойной сердечной Умеренный риск (3140) Очень высокий риск (> 50). Баллы 9 7 3 2 0 39 35 28 17 7 0 0 1 3 6 8 10 11 0 8 0 7 нет да 0 6 нет да ≤ 90 91 – 100 101 – 120 121 – 180 181 – 200 0 6 10 8 5 1 3 недостаточности Предшествующие заболевания сосудов Высокий риск (41 -50) Интервал значений < 31 31 - 33, 9 34 - 36, 9 37 - 39, 9 ≤ 40 ≤ 15 > 15 – 30 > 30 - 60 > 60 – 90 > 90 - 120 > 120 ≤ 70 71 – 80 81 - 90 91 - 100 101 - 110 111 - 120 ≥ 121 мужской женский нет да сахарный диабет Систолическое артериальное давление (мм рт. ст. )
 Антикоагулянтная терапия Низкофракционированные гепарины • Лечение начинают с введения болюса 60 -70 ед/кг (максимум 5000 ед) с последующей инфузией по 12 -15 ед/кг/ч (максимум 1000 ед/ч) • В последующем дозу НФГ подбирают, ориентируясь на значения АЧТВ, которое должно превышать ВГН для лаборатории конкретного лечебного учреждения в 1, 52 раза. Чтобы уменьшить риск серьезных кровотечений, в начале лечения важно контролировать АЧТВ достаточно часто (через 3, 6, 12 и 24 ч после начала введения препарата). • Еще одно важное показание для использования НФГ – ТБА (в т. ч. со стентированием): непосредственно перед процедурой рекомендуется в/в болюсом ввести достаточно высокую дозу НФГ.
Антикоагулянтная терапия Низкофракционированные гепарины • Лечение начинают с введения болюса 60 -70 ед/кг (максимум 5000 ед) с последующей инфузией по 12 -15 ед/кг/ч (максимум 1000 ед/ч) • В последующем дозу НФГ подбирают, ориентируясь на значения АЧТВ, которое должно превышать ВГН для лаборатории конкретного лечебного учреждения в 1, 52 раза. Чтобы уменьшить риск серьезных кровотечений, в начале лечения важно контролировать АЧТВ достаточно часто (через 3, 6, 12 и 24 ч после начала введения препарата). • Еще одно важное показание для использования НФГ – ТБА (в т. ч. со стентированием): непосредственно перед процедурой рекомендуется в/в болюсом ввести достаточно высокую дозу НФГ.

 Антикоагулянтная терапия Низкомолекулярные гепарины эноксапарин • не влияя на частоту реперфузии КА, снижает риск повторной окклюзии, повторного ИМ и ишемических событий. • Эноксапарин следует вводить п/к живота в дозе 1 мг/кг 2 раза в сутки до 8 -го дня болезни или выписки из стационара, если она произошла раньше. За 15 минут до первой п/к инъекции следует ввести в/в болюсом 30 мг препарата. Каждая из первых 2 доз для п/к введения не должна превышать 100 мг. • !!! нет необходимости в регулярном коагулологическом контроле
Антикоагулянтная терапия Низкомолекулярные гепарины эноксапарин • не влияя на частоту реперфузии КА, снижает риск повторной окклюзии, повторного ИМ и ишемических событий. • Эноксапарин следует вводить п/к живота в дозе 1 мг/кг 2 раза в сутки до 8 -го дня болезни или выписки из стационара, если она произошла раньше. За 15 минут до первой п/к инъекции следует ввести в/в болюсом 30 мг препарата. Каждая из первых 2 доз для п/к введения не должна превышать 100 мг. • !!! нет необходимости в регулярном коагулологическом контроле
 Антикоагулянтная терапия • Единственным селективным ингибитором активированного фактора. Х(фактора. Ха) является фондапаринукс—синтетический пентасахарид, который по строению сходен с участком гепарина, связывающим антитромбин. Он ингибирует фактор Ха вследствие обратимого, высокоаффинного и неконвалентного связывания с антитромбином. • При ОКС фондапаринукс рекомендуется применять в фиксированной дозе 2, 5 мг/сут • нет необходимости в регулярном коагулологическом контроле
Антикоагулянтная терапия • Единственным селективным ингибитором активированного фактора. Х(фактора. Ха) является фондапаринукс—синтетический пентасахарид, который по строению сходен с участком гепарина, связывающим антитромбин. Он ингибирует фактор Ха вследствие обратимого, высокоаффинного и неконвалентного связывания с антитромбином. • При ОКС фондапаринукс рекомендуется применять в фиксированной дозе 2, 5 мг/сут • нет необходимости в регулярном коагулологическом контроле
 Антикоагулянтная терапия Прямые ингибиторы тромбина • • Бивалирудин непосредственно связывается с тромбином(фактором IIa) и ингибирует индуцированное им превращение фибриногена в фибрин. Лечение начинали перед ангиографией с внутривенного введения болюса 0, 1 мг/кг с последующей инфузией по 0, 25 мг/кг ч • Прямой ингибитор тромбина дабигатран изучался в дозоопределяющем исследовании II фазы (REDEEM), результаты которого пока не опубликованы. • Отамиксабан, являющийся прямым ингибитором фактора Ха, предназначенным для внутривенного введения, также изучался в исследовании II фазы. Исследование III фазы продолжается
Антикоагулянтная терапия Прямые ингибиторы тромбина • • Бивалирудин непосредственно связывается с тромбином(фактором IIa) и ингибирует индуцированное им превращение фибриногена в фибрин. Лечение начинали перед ангиографией с внутривенного введения болюса 0, 1 мг/кг с последующей инфузией по 0, 25 мг/кг ч • Прямой ингибитор тромбина дабигатран изучался в дозоопределяющем исследовании II фазы (REDEEM), результаты которого пока не опубликованы. • Отамиксабан, являющийся прямым ингибитором фактора Ха, предназначенным для внутривенного введения, также изучался в исследовании II фазы. Исследование III фазы продолжается

 Антиишемические препараты Органические нитраты Назначаются с целью уменьшения ишемии миокарда • Нитроглицерин быстро и эффективно действует применении per os (стандартные таблетки по 0, 4 мг под язык с интервалом 5 мин). Однако как можно скорее следует наладить в/в инфузию, т. к. именно при этом способе введения легче подобрать индивидуальную дозировку препарата. Критерий адекватно подобранной скорости введения(дозировки) – уровень САД, который может быть снижен на 10 -15% у нормотоников и на 2530% у лиц с АГ, но не меньше 100 мм рт. ст. Обычная начальная скорость введения препарата 10 мкг/мин. При ее неэффективности скорость инфузии увеличивается на 10 -15 мкг/мин каждые 5 -10 мин, пока не будет достигнут желаемый эффект. Противопоказания для нитратов при ИМп. ST: • артериальная гипотензия (САД <90 -95 мм рт. ст. ); • выраженная индуцированная брадикардия (ЧСС <50 уд/мин) или тахикардия (ЧСС >100 уд/мин у больных без выраженного застоя в легких), ИМ ПЖ, • прием ингибиторов фосфодиэстеразы V в предыдущие 2448 ч
Антиишемические препараты Органические нитраты Назначаются с целью уменьшения ишемии миокарда • Нитроглицерин быстро и эффективно действует применении per os (стандартные таблетки по 0, 4 мг под язык с интервалом 5 мин). Однако как можно скорее следует наладить в/в инфузию, т. к. именно при этом способе введения легче подобрать индивидуальную дозировку препарата. Критерий адекватно подобранной скорости введения(дозировки) – уровень САД, который может быть снижен на 10 -15% у нормотоников и на 2530% у лиц с АГ, но не меньше 100 мм рт. ст. Обычная начальная скорость введения препарата 10 мкг/мин. При ее неэффективности скорость инфузии увеличивается на 10 -15 мкг/мин каждые 5 -10 мин, пока не будет достигнут желаемый эффект. Противопоказания для нитратов при ИМп. ST: • артериальная гипотензия (САД <90 -95 мм рт. ст. ); • выраженная индуцированная брадикардия (ЧСС <50 уд/мин) или тахикардия (ЧСС >100 уд/мин у больных без выраженного застоя в легких), ИМ ПЖ, • прием ингибиторов фосфодиэстеразы V в предыдущие 2448 ч
 Антиишемические препараты Блокаторы β-адренергических рецепторов • в остром периоде ИМп. ST за счет снижения потребности миокарда в кислороде и улучшения коронарного кровотока способствуют уменьшению ишемии миокарда, ограничению размеров ишемического поражения и, как следствие, достоверно уменьшают летальность, частоту повторных ИМ, угрожающих жизни нарушений ритма, включая ФЖ, а по некоторым данным и частоту разрывов сердца • В рандомизированных, контролируемых исследованиях в ранние сроки ИМ более детально изучены атенолол и метопролол, при достаточно длительном применении – карведилол, метопролол и пропранолол • *также – бисопролол Абсолютные противопоказания к использованию β-блокаторов при ИМп. ST: кардиогенный шок, тяжелая обструктивная болезнь легких в стадии обострения, аллергия.
Антиишемические препараты Блокаторы β-адренергических рецепторов • в остром периоде ИМп. ST за счет снижения потребности миокарда в кислороде и улучшения коронарного кровотока способствуют уменьшению ишемии миокарда, ограничению размеров ишемического поражения и, как следствие, достоверно уменьшают летальность, частоту повторных ИМ, угрожающих жизни нарушений ритма, включая ФЖ, а по некоторым данным и частоту разрывов сердца • В рандомизированных, контролируемых исследованиях в ранние сроки ИМ более детально изучены атенолол и метопролол, при достаточно длительном применении – карведилол, метопролол и пропранолол • *также – бисопролол Абсолютные противопоказания к использованию β-блокаторов при ИМп. ST: кардиогенный шок, тяжелая обструктивная болезнь легких в стадии обострения, аллергия.
 Блокаторы кальциевых каналов • Широкое применение блокаторов кальциевых каналов при ИМп. ST скорее ухудшает исходы заболевания и поэтому не рекомендуется. • Тем не менее, при ИМп. ST верапамил или дилтиазем можно использовать для устранения ишемии миокарда (приступов стенокардии), а также контроля частоты желудочковых сокращений при ФП или ТП в случаях, когда b-блокаторы недостаточно эффективны или противопоказаны (например, при очевидном бронхоспазме). При этом не должно быть симптомов СН, существенной сократительной дисфункции ЛЖ, нарушений синоатриальной и АВ проводимости и брадиаритмий. Если контролировать стенокардию или АГ другими средствами не удается, возможно применение длительно действующих производных дигидропиридина в дополнение к β-блокаторам.
Блокаторы кальциевых каналов • Широкое применение блокаторов кальциевых каналов при ИМп. ST скорее ухудшает исходы заболевания и поэтому не рекомендуется. • Тем не менее, при ИМп. ST верапамил или дилтиазем можно использовать для устранения ишемии миокарда (приступов стенокардии), а также контроля частоты желудочковых сокращений при ФП или ТП в случаях, когда b-блокаторы недостаточно эффективны или противопоказаны (например, при очевидном бронхоспазме). При этом не должно быть симптомов СН, существенной сократительной дисфункции ЛЖ, нарушений синоатриальной и АВ проводимости и брадиаритмий. Если контролировать стенокардию или АГ другими средствами не удается, возможно применение длительно действующих производных дигидропиридина в дополнение к β-блокаторам.
 • Ингибиторы АПФ • Назначают с целью профилактики ремоделирования ЛЖ, они обладают широким спектром действия и существенно уменьшают летальность. ИАПФ особенно эффективны у наиболее тяжелых больных с обширным некрозом миокарда, сниженной сократительной способностью ЛЖ (ФВ ≤ 40%), симптомами СН, СД. Вместе с тем они улучшают прогноз и у больных без клинически значимого уменьшения ФВ. Положительное влияние на смертность отмечается с самого начала ИМ и увеличивается при продолжении использования и. АПФ. • Блокаторы рецепторов ангиотензина II (валсартан). Опыт использования блокаторов рецептора ангиотензина II при ИМп. ST значительно меньше, чем и. АПФ. По имеющимся данным при ИМп. ST, осложнившимся снижением сократительной функции ЛЖ (ФВ ≤ 40%) и/или признаками СН, валсартан оказывает эффект, сравнимый с эффектом и. АПФ
• Ингибиторы АПФ • Назначают с целью профилактики ремоделирования ЛЖ, они обладают широким спектром действия и существенно уменьшают летальность. ИАПФ особенно эффективны у наиболее тяжелых больных с обширным некрозом миокарда, сниженной сократительной способностью ЛЖ (ФВ ≤ 40%), симптомами СН, СД. Вместе с тем они улучшают прогноз и у больных без клинически значимого уменьшения ФВ. Положительное влияние на смертность отмечается с самого начала ИМ и увеличивается при продолжении использования и. АПФ. • Блокаторы рецепторов ангиотензина II (валсартан). Опыт использования блокаторов рецептора ангиотензина II при ИМп. ST значительно меньше, чем и. АПФ. По имеющимся данным при ИМп. ST, осложнившимся снижением сократительной функции ЛЖ (ФВ ≤ 40%) и/или признаками СН, валсартан оказывает эффект, сравнимый с эффектом и. АПФ
 Критерии высокого риска с показанием к инвазивному лечению Европейского кардиологического общества (2011) Первичные: Значимый подъем или снижение сердечного тропонина. Динамические смещения сегмента ST или зубца Т (с симптомами или без). Вторичные: Сахарный диабет Почечная недостаточность (СКФ <60) Нарушенная сократимость ЛЖ (ФВ <40%) Ранняя постинфарктная стенокардия Недавнее ЧКВ Операция коронарного шунтирования в анамнезе Промежуточный и высокий риск по шкале GRACE
Критерии высокого риска с показанием к инвазивному лечению Европейского кардиологического общества (2011) Первичные: Значимый подъем или снижение сердечного тропонина. Динамические смещения сегмента ST или зубца Т (с симптомами или без). Вторичные: Сахарный диабет Почечная недостаточность (СКФ <60) Нарушенная сократимость ЛЖ (ФВ <40%) Ранняя постинфарктная стенокардия Недавнее ЧКВ Операция коронарного шунтирования в анамнезе Промежуточный и высокий риск по шкале GRACE
 Инвазивные диагностика и лечение больных с ИМбп. ST. Экстренная КАГ (в течение 2 часов) показана пациентам очень высокого риска: рефрактерная стенокардия с сердечной недостаточностью, желудочковыми нарушениями ритма сердца – желудочковая тахикардия, фибрилляция желудочков или нестабильной гемодинамикой. При оценке по шкале GRACE более 140 баллов или наличии одного первичного критерия высокого риска (значимый подъем или снижение сердечного тропонина или динамические смещения сегмента ST или зубца Т с симптомами или без них) рекомендуется проведение инвазивной тактики в течение 24 часов. Инвазивные диагностика и лечение в течение 72 часов от начала появления симптомов показаны пациентам с одним критерием высокого риска (таблица 1) или рецидивирующими симптомами.
Инвазивные диагностика и лечение больных с ИМбп. ST. Экстренная КАГ (в течение 2 часов) показана пациентам очень высокого риска: рефрактерная стенокардия с сердечной недостаточностью, желудочковыми нарушениями ритма сердца – желудочковая тахикардия, фибрилляция желудочков или нестабильной гемодинамикой. При оценке по шкале GRACE более 140 баллов или наличии одного первичного критерия высокого риска (значимый подъем или снижение сердечного тропонина или динамические смещения сегмента ST или зубца Т с симптомами или без них) рекомендуется проведение инвазивной тактики в течение 24 часов. Инвазивные диагностика и лечение в течение 72 часов от начала появления симптомов показаны пациентам с одним критерием высокого риска (таблица 1) или рецидивирующими симптомами.
 Диагностика и лечение на догоспитальном этапе. 1. Собрать анамнез. 2. Обследовать. 3. Записать ЭКГ должна быть записана в 12 -ти отведениях в течение 10 минут с момента первого медицинского контакта с пациентом 4. Дифференцировать с заболеваниями, сопровождающимися схожими клиническими признаками: 5. Дифференцировать с изменениями ЭКГ, сходными с инфарктными 6. Провести адекватную аналгезию 7. Дать разжевать ацетилсалициловую кислоту 150 -300 мг. 8. Дать внутрь (при наличии) 300 мг клопидогрела (>75 лет – 75 мг). 9. Дать кислород через маску. 10. Принять решение о проведении догоспитального фибринолизиса.
Диагностика и лечение на догоспитальном этапе. 1. Собрать анамнез. 2. Обследовать. 3. Записать ЭКГ должна быть записана в 12 -ти отведениях в течение 10 минут с момента первого медицинского контакта с пациентом 4. Дифференцировать с заболеваниями, сопровождающимися схожими клиническими признаками: 5. Дифференцировать с изменениями ЭКГ, сходными с инфарктными 6. Провести адекватную аналгезию 7. Дать разжевать ацетилсалициловую кислоту 150 -300 мг. 8. Дать внутрь (при наличии) 300 мг клопидогрела (>75 лет – 75 мг). 9. Дать кислород через маску. 10. Принять решение о проведении догоспитального фибринолизиса.
 Доставка больного в стационар с наличием КАГ. Если время от момента постановки диагноза ИМ с подъёмом сегмента ST на ЭКГ до раздувания баллона в коронарной артерии в стационаре предположительно составит менее 90 минут, то фибринолизис не проводится. Если время от момента постановки диагноза ИМ с подъёмом сегмента ST на ЭКГ до раздувания баллона в коронарной артерии в стационаре предположительно составит более 90 минут, то необходимо ввести фибринолитик на догоспитальном этапе.
Доставка больного в стационар с наличием КАГ. Если время от момента постановки диагноза ИМ с подъёмом сегмента ST на ЭКГ до раздувания баллона в коронарной артерии в стационаре предположительно составит менее 90 минут, то фибринолизис не проводится. Если время от момента постановки диагноза ИМ с подъёмом сегмента ST на ЭКГ до раздувания баллона в коронарной артерии в стационаре предположительно составит более 90 минут, то необходимо ввести фибринолитик на догоспитальном этапе.
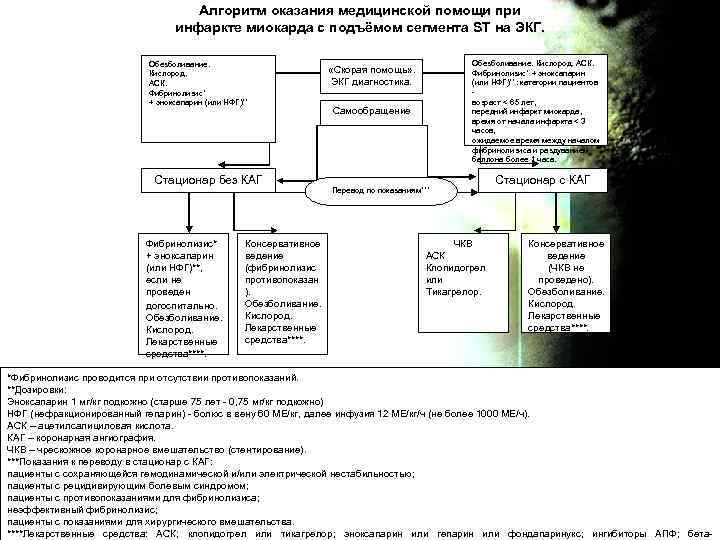 Алгоритм оказания медицинской помощи при инфаркте миокарда с подъёмом сегмента ST на ЭКГ. Обезболивание. Кислород. АСК. Фибринолизис* + эноксапарин (или НФГ)** Стационар без КАГ Фибринолизис* + эноксапарин (или НФГ)**, если не проведен догоспитально. Обезболивание. Кислород. Лекарственные средства****. Консервативное ведение (фибринолизис противопоказан ). Обезболивание. Кислород. Лекарственные средства****. Обезболивание. Кислород. АСК. Фибринолизис* + эноксапарин (или НФГ)**: категории пациентов возраст < 65 лет, передний инфаркт миокарда, время от начала инфаркта < 3 часов, ожидаемое время между началом фибринолизиса и раздуванием баллона более 1 часа. «Скорая помощь» . ЭКГ диагностика. Самообращение Перевод по показаниям*** ЧКВ АСК Клопидогрел или Тикагрелор. Стационар с КАГ Консервативное ведение (ЧКВ не проведено). Обезболивание. Кислород. Лекарственные средства****. *Фибринолизис проводится при отсутствии противопоказаний. **Дозировки: Эноксапарин 1 мг/кг подкожно (старше 75 лет - 0, 75 мг/кг подкожно) НФГ (нефракционированный гепарин) - болюс в вену 60 МЕ/кг, далее инфузия 12 МЕ/кг/ч (не более 1000 МЕ/ч). АСК – ацетилсалициловая кислота. КАГ – коронарная ангиография. ЧКВ – чрескожное коронарное вмешательство (стентирование). ***Показания к переводу в стационар с КАГ: пациенты с сохраняющейся гемодинамической и/или электрической нестабильностью; пациенты с рецидивирующим болевым синдромом; пациенты с противопоказаниями для фибринолизиса; неэффективный фибринолизис; пациенты с показаниями для хирургического вмешательства. ****Лекарственные средства: АСК; клопидогрел или тикагрелор; эноксапарин или гепарин или фондапаринукс; ингибиторы АПФ; бета-
Алгоритм оказания медицинской помощи при инфаркте миокарда с подъёмом сегмента ST на ЭКГ. Обезболивание. Кислород. АСК. Фибринолизис* + эноксапарин (или НФГ)** Стационар без КАГ Фибринолизис* + эноксапарин (или НФГ)**, если не проведен догоспитально. Обезболивание. Кислород. Лекарственные средства****. Консервативное ведение (фибринолизис противопоказан ). Обезболивание. Кислород. Лекарственные средства****. Обезболивание. Кислород. АСК. Фибринолизис* + эноксапарин (или НФГ)**: категории пациентов возраст < 65 лет, передний инфаркт миокарда, время от начала инфаркта < 3 часов, ожидаемое время между началом фибринолизиса и раздуванием баллона более 1 часа. «Скорая помощь» . ЭКГ диагностика. Самообращение Перевод по показаниям*** ЧКВ АСК Клопидогрел или Тикагрелор. Стационар с КАГ Консервативное ведение (ЧКВ не проведено). Обезболивание. Кислород. Лекарственные средства****. *Фибринолизис проводится при отсутствии противопоказаний. **Дозировки: Эноксапарин 1 мг/кг подкожно (старше 75 лет - 0, 75 мг/кг подкожно) НФГ (нефракционированный гепарин) - болюс в вену 60 МЕ/кг, далее инфузия 12 МЕ/кг/ч (не более 1000 МЕ/ч). АСК – ацетилсалициловая кислота. КАГ – коронарная ангиография. ЧКВ – чрескожное коронарное вмешательство (стентирование). ***Показания к переводу в стационар с КАГ: пациенты с сохраняющейся гемодинамической и/или электрической нестабильностью; пациенты с рецидивирующим болевым синдромом; пациенты с противопоказаниями для фибринолизиса; неэффективный фибринолизис; пациенты с показаниями для хирургического вмешательства. ****Лекарственные средства: АСК; клопидогрел или тикагрелор; эноксапарин или гепарин или фондапаринукс; ингибиторы АПФ; бета-
 Транспортировка больного в стационар. Во время транспортировки больного контролировать дыхание, пульс, АД, ЧСС. При возникновении осложнений – принять меры к их устранению. При доставке больного в стационар необходимо иметь ранее записанные ЭКГ (по возможности). В сопроводительном листе необходимо указать точное время (часы, минуты) оказания помощи, какие мероприятия были проведены (названия лекарств и дозы), время их введения. Если больной доставляется в стационар без возможности проведения КАГ, то время для проведения фибринолизиса от начала ИМ может составлять до 12 часов. Считается, что в течение первых 3 ч эффективность ТЛТ приблизительно такая же, как ТБА, однако, в более поздние сроки преимущество за ТБА
Транспортировка больного в стационар. Во время транспортировки больного контролировать дыхание, пульс, АД, ЧСС. При возникновении осложнений – принять меры к их устранению. При доставке больного в стационар необходимо иметь ранее записанные ЭКГ (по возможности). В сопроводительном листе необходимо указать точное время (часы, минуты) оказания помощи, какие мероприятия были проведены (названия лекарств и дозы), время их введения. Если больной доставляется в стационар без возможности проведения КАГ, то время для проведения фибринолизиса от начала ИМ может составлять до 12 часов. Считается, что в течение первых 3 ч эффективность ТЛТ приблизительно такая же, как ТБА, однако, в более поздние сроки преимущество за ТБА
 Экстренная эхокардиография (Эхо. КГ) – проводится как можно раньше. Показания: • признаки левожелудочковой недостаточности; • появление нового шума в сердце или усиление имеющегося; • блокада левой ножки пучка Гиса; • ритм ЭКС; • подозрение на инфаркт миокарда правого желудочка; • предполагаемый задний ИМ при наличии депрессии сегмента ST в передних отведениях; • дифференциальная диагностика с расслаивающей аневризмой аорты; • нарушения ритма сердца и проводимости.
Экстренная эхокардиография (Эхо. КГ) – проводится как можно раньше. Показания: • признаки левожелудочковой недостаточности; • появление нового шума в сердце или усиление имеющегося; • блокада левой ножки пучка Гиса; • ритм ЭКС; • подозрение на инфаркт миокарда правого желудочка; • предполагаемый задний ИМ при наличии депрессии сегмента ST в передних отведениях; • дифференциальная диагностика с расслаивающей аневризмой аорты; • нарушения ритма сердца и проводимости.

 Фибринолитическая терапия • Суть ТЛТ заключается в медикаментозном разрушении тромба. Оно обеспечивается введением препаратов, активирующих эндогенный фибринолиз, что приводит к расщеплению нитей фибрина (фибрино- или тромболитики) • ТЛТ следует проводить у больных ИМп. ST, если время от начала ангинозного приступа не превышает 12 ч, а на ЭКГ отмечается подъем сегмента ST ≥ 0, 1 m. V, как минимум в 2 -х последовательных грудных отведениях или в 2 -х отведениях от конечностей, или появляется блокада ЛНПГ Неинвазивные признаки успешной реперфузии: сохранение или восстановление гемодинамической и электрической стабильности; уменьшение элевации сегмента ST не менее чем на 50% за период от 60 до 90 минут от начала введения тромболитика.
Фибринолитическая терапия • Суть ТЛТ заключается в медикаментозном разрушении тромба. Оно обеспечивается введением препаратов, активирующих эндогенный фибринолиз, что приводит к расщеплению нитей фибрина (фибрино- или тромболитики) • ТЛТ следует проводить у больных ИМп. ST, если время от начала ангинозного приступа не превышает 12 ч, а на ЭКГ отмечается подъем сегмента ST ≥ 0, 1 m. V, как минимум в 2 -х последовательных грудных отведениях или в 2 -х отведениях от конечностей, или появляется блокада ЛНПГ Неинвазивные признаки успешной реперфузии: сохранение или восстановление гемодинамической и электрической стабильности; уменьшение элевации сегмента ST не менее чем на 50% за период от 60 до 90 минут от начала введения тромболитика.
 Фибринолитическая терапия Абсолютные противопоказания к ТЛТ: • · ранее перенесенный геморрагический инсульт или нарушение мозгового кровообращения неизвестной этиологии; • · ишемический инсульт, перенесенный в течение последних 3 месяцев; • · опухоль мозга, первичная и метастазы; • · подозрение на расслоение аорты; • · наличие признаков кровотечения или геморрагического диатеза (за исключением менструации); • · существенные закрытые травмы головы в последние 3 месяца; • · изменение структуры мозговых сосудов, например, артерио-венозная мальформация, артериальные аневризмы.
Фибринолитическая терапия Абсолютные противопоказания к ТЛТ: • · ранее перенесенный геморрагический инсульт или нарушение мозгового кровообращения неизвестной этиологии; • · ишемический инсульт, перенесенный в течение последних 3 месяцев; • · опухоль мозга, первичная и метастазы; • · подозрение на расслоение аорты; • · наличие признаков кровотечения или геморрагического диатеза (за исключением менструации); • · существенные закрытые травмы головы в последние 3 месяца; • · изменение структуры мозговых сосудов, например, артерио-венозная мальформация, артериальные аневризмы.
 Фибринолитическая терапия Относительные противопоказания к ТЛТ: • • • устойчивая, высокая, плохо контролируемая АГ в анамнезе; наличие плохо контролируемой АГ (в момент госпитализации –САД > 180 мм рт. ст. , ДАД > 110 мм рт. ст. ); ишемический инсульт давностью >3 месяцев; деменция или внутричерепная патология, не указанная в «Абсолютных противопоказаниях» ; травматичная или длительная (>10 мин), сердечно-легочная реанимация или обширное оперативное вмешательство, перенесенное в течение последних 3 недель; недавнее (в течение предыдущих 2 -4 недель) внутреннее кровотечение; пункция сосуда, не поддающегося прижатию; для стрептокиназы – введение стрептокиназы, в т. ч. модифицированной, более 5 суток назад или известная аллергия на нее; беременность; обострение язвенной болезни; прием антикоагулянтов непрямого действия (чем выше МНО, тем выше риск кровотечения).
Фибринолитическая терапия Относительные противопоказания к ТЛТ: • • • устойчивая, высокая, плохо контролируемая АГ в анамнезе; наличие плохо контролируемой АГ (в момент госпитализации –САД > 180 мм рт. ст. , ДАД > 110 мм рт. ст. ); ишемический инсульт давностью >3 месяцев; деменция или внутричерепная патология, не указанная в «Абсолютных противопоказаниях» ; травматичная или длительная (>10 мин), сердечно-легочная реанимация или обширное оперативное вмешательство, перенесенное в течение последних 3 недель; недавнее (в течение предыдущих 2 -4 недель) внутреннее кровотечение; пункция сосуда, не поддающегося прижатию; для стрептокиназы – введение стрептокиназы, в т. ч. модифицированной, более 5 суток назад или известная аллергия на нее; беременность; обострение язвенной болезни; прием антикоагулянтов непрямого действия (чем выше МНО, тем выше риск кровотечения).
 Фибринолитическая терапия • Стрептокиназа вводится в/в в дозе 1500000 МЕ за 30 -60 мин в небольшом количестве 0, 9% раствора хлорида натрия. • При использовании стрептокиназы, особенно недостаточно очищенных препаратов, может наблюдаться снижение АД, брадикардия, анафилактическая реакция, вплоть до шока.
Фибринолитическая терапия • Стрептокиназа вводится в/в в дозе 1500000 МЕ за 30 -60 мин в небольшом количестве 0, 9% раствора хлорида натрия. • При использовании стрептокиназы, особенно недостаточно очищенных препаратов, может наблюдаться снижение АД, брадикардия, анафилактическая реакция, вплоть до шока.
 Фибринолитическая терапия • Рекомбинантный тканевой активатор плазминогена (Алтеплаза) • вводится в/в (предварительно препарат растворяют в 100 -200 мл дистиллированной воды или 0, 9% раствора хлорида натрия) по схеме «болюс + инфузия» . Доза препарата 1 мг/кг МТ (но не более 100 мг). Болюс составляет 15 мг; последующая инфузия 0, 75 мг/кг МТ за 30 мин (но не более 50 мг), затем 0, 5 мг/кг (но не более 35 мг) за 60 мин (общая продолжительность инфузии 1, 5 часа). • Отличие Тенектеплазы от Алтеплазы в том, что более длительный период полувыведения из организма позволяет использовать препарат в виде однократного болюса, что особенно удобно при лечении на догоспитальном этапе. Дозировка определяется МТ больного: 30 мг при МТ <60 кг, 35 мг при 60 - 70 кг, 40 мг при 70 -80 кг; 45 мг при 80 -90 кг и 50 мг при МТ >90 кг.
Фибринолитическая терапия • Рекомбинантный тканевой активатор плазминогена (Алтеплаза) • вводится в/в (предварительно препарат растворяют в 100 -200 мл дистиллированной воды или 0, 9% раствора хлорида натрия) по схеме «болюс + инфузия» . Доза препарата 1 мг/кг МТ (но не более 100 мг). Болюс составляет 15 мг; последующая инфузия 0, 75 мг/кг МТ за 30 мин (но не более 50 мг), затем 0, 5 мг/кг (но не более 35 мг) за 60 мин (общая продолжительность инфузии 1, 5 часа). • Отличие Тенектеплазы от Алтеплазы в том, что более длительный период полувыведения из организма позволяет использовать препарат в виде однократного болюса, что особенно удобно при лечении на догоспитальном этапе. Дозировка определяется МТ больного: 30 мг при МТ <60 кг, 35 мг при 60 - 70 кг, 40 мг при 70 -80 кг; 45 мг при 80 -90 кг и 50 мг при МТ >90 кг.
 Фибринолитическая терапия • Пуролаза вводится в/в (предварительно препарат растворяют в 100 -200 мл дистиллированной воды или 0, 9% раствора хлорида натрия) по схеме «болюс + инфузия» . Болюс составляет 2000000 МЕ; последующая инфузия 4000000 МЕ в течение 30 -60 мин.
Фибринолитическая терапия • Пуролаза вводится в/в (предварительно препарат растворяют в 100 -200 мл дистиллированной воды или 0, 9% раствора хлорида натрия) по схеме «болюс + инфузия» . Болюс составляет 2000000 МЕ; последующая инфузия 4000000 МЕ в течение 30 -60 мин.
 Осложнения ИМ • Острая сердечно-сосудистая недостаточность: Сердечная астма, Отек лекгих, Кардиогенный шок • Разрывы сердца • Острая аневризма сердца • ТЭЛА • Перикардит • Ранняя постинфарктная • стенокардия. Повторный ИМ • Нарушения ритма и проводимости сердца
Осложнения ИМ • Острая сердечно-сосудистая недостаточность: Сердечная астма, Отек лекгих, Кардиогенный шок • Разрывы сердца • Острая аневризма сердца • ТЭЛА • Перикардит • Ранняя постинфарктная • стенокардия. Повторный ИМ • Нарушения ритма и проводимости сердца
 Отек легких • Основные задачи при лечении отека легких – улучшение оксигенации крови и снижение давления в капиллярах легких. • Ингаляции кислорода (обычно через носовые катетеры) с объемной скоростью 4 -8 л/мин с тем, чтобы сатурация артериальной крови была не менее 90%. Если дыхание кислородом не обеспечивает достаточной сатурации артериальной крови, может быть использовано дыхание через маску в режимах CPAP или Bi. PAP. В наиболее тяжелых, рефрактерных к терапии случаях прибегают к интубации трахеи и ИВЛ • Медикаментозная терапия первой линии – препараты, уменьшающие приток крови к сердцу: • органические нитраты, • морфин, • диуретики
Отек легких • Основные задачи при лечении отека легких – улучшение оксигенации крови и снижение давления в капиллярах легких. • Ингаляции кислорода (обычно через носовые катетеры) с объемной скоростью 4 -8 л/мин с тем, чтобы сатурация артериальной крови была не менее 90%. Если дыхание кислородом не обеспечивает достаточной сатурации артериальной крови, может быть использовано дыхание через маску в режимах CPAP или Bi. PAP. В наиболее тяжелых, рефрактерных к терапии случаях прибегают к интубации трахеи и ИВЛ • Медикаментозная терапия первой линии – препараты, уменьшающие приток крови к сердцу: • органические нитраты, • морфин, • диуретики
 Отек легких • Органические нитраты (в частности, нитроглицерин) – эффективные венодилататоры. Начальная скорость в/в инфузии нитроглицерина 10 мкг/мин; она может увеличиваться на 5 -10 мкг/мин через каждые 5 -10 мин. • Критерий для подбора оптимальной скорости введения нитроглицерина – уровень САД, которое не должно снижаться более чем на 10 -15% у нормотоников, на 20 -25% у лиц с АГ и не должно быть <95 -100 мм рт. ст. • Мощный артериолярный вазодилататор нитропруссид натрия получил меньшее распространение для лечения отека легких при ИМ из-за опасения развития синдрома обкрадывания.
Отек легких • Органические нитраты (в частности, нитроглицерин) – эффективные венодилататоры. Начальная скорость в/в инфузии нитроглицерина 10 мкг/мин; она может увеличиваться на 5 -10 мкг/мин через каждые 5 -10 мин. • Критерий для подбора оптимальной скорости введения нитроглицерина – уровень САД, которое не должно снижаться более чем на 10 -15% у нормотоников, на 20 -25% у лиц с АГ и не должно быть <95 -100 мм рт. ст. • Мощный артериолярный вазодилататор нитропруссид натрия получил меньшее распространение для лечения отека легких при ИМ из-за опасения развития синдрома обкрадывания.
 Отек легких • Морфин не только уменьшает приток крови к сердцу вследствие вазодилатации, но обладает мощным обезболивающим и седативным действием. • Его следует вводить в/в в виде болюса, причем первоначальная доза препарата не должна превышать 4 -5 мг.
Отек легких • Морфин не только уменьшает приток крови к сердцу вследствие вазодилатации, но обладает мощным обезболивающим и седативным действием. • Его следует вводить в/в в виде болюса, причем первоначальная доза препарата не должна превышать 4 -5 мг.
 Отек легких • Важный компонент терапии отека легких – диуретики. Используют в/в болюсное введение фуросемида. Рекомендуемая первоначальная доза 40 мг. • При развернутой картине альвеолярного отека легких, признаках задержки жидкости в организме, почечной недостаточности начальная доза может быть увеличена до 60 -80 мг, т. к. в этой критической ситуации особенно важно обеспечить быстрый и надежный диуретический эффект. • При недостаточной эффективности начальной дозы фуросемида, она может быть увеличена (в 2 раза и более).
Отек легких • Важный компонент терапии отека легких – диуретики. Используют в/в болюсное введение фуросемида. Рекомендуемая первоначальная доза 40 мг. • При развернутой картине альвеолярного отека легких, признаках задержки жидкости в организме, почечной недостаточности начальная доза может быть увеличена до 60 -80 мг, т. к. в этой критической ситуации особенно важно обеспечить быстрый и надежный диуретический эффект. • При недостаточной эффективности начальной дозы фуросемида, она может быть увеличена (в 2 раза и более).


 Инфузионная терапия • Общий объем жидкости, планируемый на сутки (Жсут), складывается из трех составляющих: 1. Объем дефицита жидкости на момент назначения инфузионной терапии (ОД) 2. Физиологической потребности в воде (ФП) 3. Объем текущих патологических потерь (ОТПП)
Инфузионная терапия • Общий объем жидкости, планируемый на сутки (Жсут), складывается из трех составляющих: 1. Объем дефицита жидкости на момент назначения инфузионной терапии (ОД) 2. Физиологической потребности в воде (ФП) 3. Объем текущих патологических потерь (ОТПП)
 Инфузионная терапия 1. Объем дефицита жидкости на момент начала Инф. Т определяется исходной степенью дегидратации. ОД (л) = МТ (кг) до начала заболевания – МТ (кг) истинная
Инфузионная терапия 1. Объем дефицита жидкости на момент начала Инф. Т определяется исходной степенью дегидратации. ОД (л) = МТ (кг) до начала заболевания – МТ (кг) истинная
 Инфузионная терапия 2. Физиологическая потребность Определяется метаболическими потребностями в воде и естественными потерями: испарения через кожу, легкие; диурез… Масса тела до 10 кг – 4 мл/кг/ч 11 -20 кг – 2 мл/кг/ч Более 21 кг – 1 мл/кг/ч
Инфузионная терапия 2. Физиологическая потребность Определяется метаболическими потребностями в воде и естественными потерями: испарения через кожу, легкие; диурез… Масса тела до 10 кг – 4 мл/кг/ч 11 -20 кг – 2 мл/кг/ч Более 21 кг – 1 мл/кг/ч
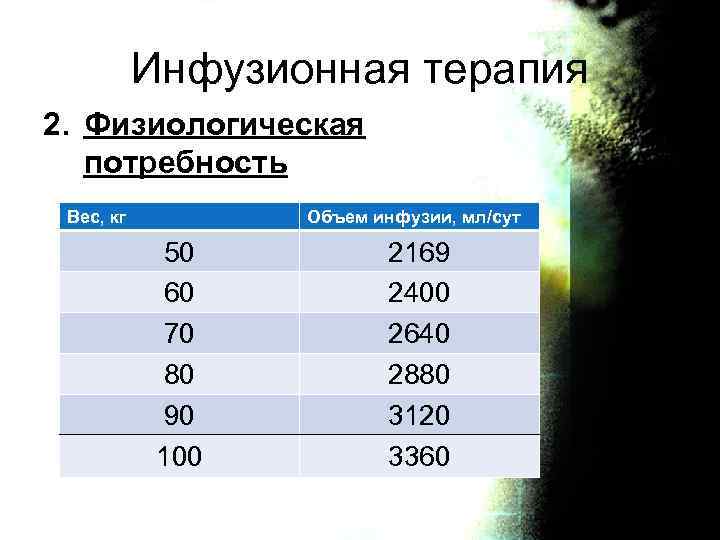 Инфузионная терапия 2. Физиологическая потребность Вес, кг Объем инфузии, мл/сут 50 60 70 80 90 100 2169 2400 2640 2880 3120 3360
Инфузионная терапия 2. Физиологическая потребность Вес, кг Объем инфузии, мл/сут 50 60 70 80 90 100 2169 2400 2640 2880 3120 3360
 Инфузионная терапия 2. Физиологическая потребность (ОГРАНИЧЕНИЯ!!!!) 1. Отек ГМ – Общий объем не должен превышать 2/3 - 3/4 ФП, при этом в/в – не более ½ ФП 2. ОДН и ХДН – в/в инфузия ½ ФП – При ОДН III степени – 1/3 ФП
Инфузионная терапия 2. Физиологическая потребность (ОГРАНИЧЕНИЯ!!!!) 1. Отек ГМ – Общий объем не должен превышать 2/3 - 3/4 ФП, при этом в/в – не более ½ ФП 2. ОДН и ХДН – в/в инфузия ½ ФП – При ОДН III степени – 1/3 ФП
 Инфузионная терапия 2. Физиологическая потребность (ОГРАНИЧЕНИЯ!!!!) 3. ОСН и ХСН – в/в инфузия не более ½ - 1/3 ФП – В ряде случаев – временно прекращаем инф терапии до улучшения сердечного выброса
Инфузионная терапия 2. Физиологическая потребность (ОГРАНИЧЕНИЯ!!!!) 3. ОСН и ХСН – в/в инфузия не более ½ - 1/3 ФП – В ряде случаев – временно прекращаем инф терапии до улучшения сердечного выброса
 Инфузионная терапия 2. Физиологическая потребность (ОГРАНИЧЕНИЯ!!!!) 4. ОПН и ХПН (за исключением преренальной ОПН) – в/в инфузия не должна превышать суммы объектов нерегистрируемых потерь (10 мл/кг/сут у взрослых) и диуреза за предыдущие сутки
Инфузионная терапия 2. Физиологическая потребность (ОГРАНИЧЕНИЯ!!!!) 4. ОПН и ХПН (за исключением преренальной ОПН) – в/в инфузия не должна превышать суммы объектов нерегистрируемых потерь (10 мл/кг/сут у взрослых) и диуреза за предыдущие сутки
 Инфузионная терапия 2. Физиологическая потребность Минимальная потребность в жидкости (взрослые) 1500 + 20 х (МТкг - 20) мл/сут
Инфузионная терапия 2. Физиологическая потребность Минимальная потребность в жидкости (взрослые) 1500 + 20 х (МТкг - 20) мл/сут
 Инфузионная терапия 3. Объем текущих патологических потерь – При рвоте – 20 мл/кг/сут – При диарее • • • умеренный понос – 30 -50 мл/кг/сут сильный понос 60 -100 мл/кг/сут профузный понос 100 -150 мл/кг/сут – При лихорадке 250 мл/сут на каждый градус свыше 37 о
Инфузионная терапия 3. Объем текущих патологических потерь – При рвоте – 20 мл/кг/сут – При диарее • • • умеренный понос – 30 -50 мл/кг/сут сильный понос 60 -100 мл/кг/сут профузный понос 100 -150 мл/кг/сут – При лихорадке 250 мл/сут на каждый градус свыше 37 о
 Благодарю за внимание Волг. ГМУ Кафедра клинической фармакологии Нефедов И. В. 2013
Благодарю за внимание Волг. ГМУ Кафедра клинической фармакологии Нефедов И. В. 2013


