ОКС 2010.ppt
- Количество слайдов: 82
 Острый коронарный синдром (диагностика, лечение) Кафедра клинической фармакологии, фармакотерапии и скорой медицинской помощи МГМСУ
Острый коронарный синдром (диагностика, лечение) Кафедра клинической фармакологии, фармакотерапии и скорой медицинской помощи МГМСУ
 • • • Ишемическая болезнь сердца протекает с периодами стабильного течения и обострений. Период обострения обозначают как острый коронарный синдром (ОКС). ОКС – любая группа клинических признаков или симптомов, позволяющих подозревать острый ИМ или НС. Включает в себя различные виды ИМ (т. е. состояния, соответствующие критериям, ИМ с подъемами и без подъемов ST, ИМ, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ признакам) и НС. Термин появился в связи с необходимостью выбирать лечебную тактику до окончательного диагноза перечисленных состояний. Используется для обозначения больных при первом контакте с ними. ВНОК, 2004
• • • Ишемическая болезнь сердца протекает с периодами стабильного течения и обострений. Период обострения обозначают как острый коронарный синдром (ОКС). ОКС – любая группа клинических признаков или симптомов, позволяющих подозревать острый ИМ или НС. Включает в себя различные виды ИМ (т. е. состояния, соответствующие критериям, ИМ с подъемами и без подъемов ST, ИМ, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ признакам) и НС. Термин появился в связи с необходимостью выбирать лечебную тактику до окончательного диагноза перечисленных состояний. Используется для обозначения больных при первом контакте с ними. ВНОК, 2004
 ОКС с подъемами и без подъемов ST: разные цели и средства лечения • • Как можно быстрее устранить Не допустить перехода тромботическую окклюзию пристеночного тромба в спасти «умирающий» миокард окклюзирующий - предотвратить и тем самым предотвратить тромботическую окклюзию смерть С подъёмами сегмента ST на ЭКГ коронарной артерии, (от СН, аритмий и разрыва) т. е. ОКС с подъемом ST Без подъемов сегмента ST на ЭКГ тромболизис или (крупноочаговый ИМ и его осложнения) прямая ангиопластика - антиагреганты (аспирин, клопидогрель ) -антикоагулянты (гепарины) - ЧКВ и АКШ
ОКС с подъемами и без подъемов ST: разные цели и средства лечения • • Как можно быстрее устранить Не допустить перехода тромботическую окклюзию пристеночного тромба в спасти «умирающий» миокард окклюзирующий - предотвратить и тем самым предотвратить тромботическую окклюзию смерть С подъёмами сегмента ST на ЭКГ коронарной артерии, (от СН, аритмий и разрыва) т. е. ОКС с подъемом ST Без подъемов сегмента ST на ЭКГ тромболизис или (крупноочаговый ИМ и его осложнения) прямая ангиопластика - антиагреганты (аспирин, клопидогрель ) -антикоагулянты (гепарины) - ЧКВ и АКШ
 Критерии диагностики инфаркта миокарда • Типичная клиническая картина и/или • Изменения на ЭКГ и/или • Биохимические маркеры некроза Диагноз ставится при наличии двух критериев из трех. ВОЗ, 1970 г.
Критерии диагностики инфаркта миокарда • Типичная клиническая картина и/или • Изменения на ЭКГ и/или • Биохимические маркеры некроза Диагноз ставится при наличии двух критериев из трех. ВОЗ, 1970 г.
 • ИМ без подъемов сегмента ST (ИМБПST) - острый процесс ишемии миокарда достаточной тяжести и продолжительности, чтобы вызвать некроз миокарда. На начальной (ных) ЭКГ нет подъемов ST. У большинства больных, у которых болезнь начинается как ИМБПST, не появляются зубцы Q и в последующем диагностируется ИМ без Q. ИМБПST отличается от НС наличием (повышением уровней) маркеров некроза миокарда, которые при НС отсутствуют. ВНОК, 2004
• ИМ без подъемов сегмента ST (ИМБПST) - острый процесс ишемии миокарда достаточной тяжести и продолжительности, чтобы вызвать некроз миокарда. На начальной (ных) ЭКГ нет подъемов ST. У большинства больных, у которых болезнь начинается как ИМБПST, не появляются зубцы Q и в последующем диагностируется ИМ без Q. ИМБПST отличается от НС наличием (повышением уровней) маркеров некроза миокарда, которые при НС отсутствуют. ВНОК, 2004
 • НС - острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития некроза миокарда. Обычно на ЭКГ нет подъемов ST. Отсутствует выброс в кровоток биомаркеров некроза миокарда в количествах, достаточных для диагноза инфаркта миокарда. ВНОК, 2004
• НС - острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития некроза миокарда. Обычно на ЭКГ нет подъемов ST. Отсутствует выброс в кровоток биомаркеров некроза миокарда в количествах, достаточных для диагноза инфаркта миокарда. ВНОК, 2004
 • • Причиной возникновения ОКС является разрыв или поверхностная эрозия атеросклеротической бляшки с последующим тромбообразованием Нестабильная бляшка характеризуется высокой активностью воспалительных процессов, большим липидным ядром, сниженным содержанием коллагена и гладкомышечных клеток, деградацией экстрацеллюлярного матрикса Fuster V. , Fayad Z. A. , Badimon J. J. Acute coronary syndromes: biology // Lancet. – 1999. – Vol. 353 (Suppl. II). – P. 5 -9 Theroux P. , Fuster V. Acute coronary syndromes unstable angina and non-Q-wave myocardial infarction // Circulation. – 1998. – Vol. 97. – P. 1195 -1206
• • Причиной возникновения ОКС является разрыв или поверхностная эрозия атеросклеротической бляшки с последующим тромбообразованием Нестабильная бляшка характеризуется высокой активностью воспалительных процессов, большим липидным ядром, сниженным содержанием коллагена и гладкомышечных клеток, деградацией экстрацеллюлярного матрикса Fuster V. , Fayad Z. A. , Badimon J. J. Acute coronary syndromes: biology // Lancet. – 1999. – Vol. 353 (Suppl. II). – P. 5 -9 Theroux P. , Fuster V. Acute coronary syndromes unstable angina and non-Q-wave myocardial infarction // Circulation. – 1998. – Vol. 97. – P. 1195 -1206
 Развитие событий во время транзиторной окклюзии коронарной артерии Боль Изменение ЭКГ Нарушение сократимости Нарушение расслабления Ишемия Продукция лактата 10 Окклюзия коронарной артерии 20 30 Время (с)
Развитие событий во время транзиторной окклюзии коронарной артерии Боль Изменение ЭКГ Нарушение сократимости Нарушение расслабления Ишемия Продукция лактата 10 Окклюзия коронарной артерии 20 30 Время (с)
 Частота вызовов СМП к больным с острым коронарным синдромом 7 -17 % Всего в РФ ежесуточно число вызовов СМП ~ 130000, в том числе по поводу ОКС ~ от 9000 до 25 000
Частота вызовов СМП к больным с острым коронарным синдромом 7 -17 % Всего в РФ ежесуточно число вызовов СМП ~ 130000, в том числе по поводу ОКС ~ от 9000 до 25 000
 Первый контакт с врачом • В пределах ближайших 48 часов больной перенес сильный приступ боли, заставляющий подозревать развитие острого коронарного синдрома – Вызов скорой помощи или экстренная госпитализация в лечебное учреждение, предпочтительно имеющее блок интенсивной терапии для кардиологических больных или хотя бы специализированное кардиологическое отделение – Дать аспирин, если больной его еще не получает (разжевать 250 мг препарата, не покрытого оболочкой) – При продолжающейся боли - дать нитроглицерин под язык или нитроспрей – Дать бета-блокатор внутрь при отсутствии явных клинических противопоказаний (выраженные гипотония, брадикардия, застойная сердечная недостаточность) – Обеспечить соблюдение постельного режима – Оценить выраженность факторов, способствующих усугублению ишемии - гипертония, сердечная недостаточность, аритмии. Принять меры к их устранению или уменьшению
Первый контакт с врачом • В пределах ближайших 48 часов больной перенес сильный приступ боли, заставляющий подозревать развитие острого коронарного синдрома – Вызов скорой помощи или экстренная госпитализация в лечебное учреждение, предпочтительно имеющее блок интенсивной терапии для кардиологических больных или хотя бы специализированное кардиологическое отделение – Дать аспирин, если больной его еще не получает (разжевать 250 мг препарата, не покрытого оболочкой) – При продолжающейся боли - дать нитроглицерин под язык или нитроспрей – Дать бета-блокатор внутрь при отсутствии явных клинических противопоказаний (выраженные гипотония, брадикардия, застойная сердечная недостаточность) – Обеспечить соблюдение постельного режима – Оценить выраженность факторов, способствующих усугублению ишемии - гипертония, сердечная недостаточность, аритмии. Принять меры к их устранению или уменьшению
 Первый контакт с врачом • В ближайшие 48 часов сильного приступа стенокардии не было - Если подозрение на наличие обострения ИБС есть (состояние можно охарактеризовать как впервые возникшая или прогрессирующая стенокардия), больной должен быть направлен для обследования и лечения в специализированное учреждение, но не обязательно в экстренном порядке - Назначить аспирин, если больной его еще не получает - Можно назначить нитраты и бета-блокаторы внутрь, или изменить (повысить) дозировки, если больной уже получает препараты этих групп
Первый контакт с врачом • В ближайшие 48 часов сильного приступа стенокардии не было - Если подозрение на наличие обострения ИБС есть (состояние можно охарактеризовать как впервые возникшая или прогрессирующая стенокардия), больной должен быть направлен для обследования и лечения в специализированное учреждение, но не обязательно в экстренном порядке - Назначить аспирин, если больной его еще не получает - Можно назначить нитраты и бета-блокаторы внутрь, или изменить (повысить) дозировки, если больной уже получает препараты этих групп
 У пациента с подозрением на ОКС • Многоканальная ЭКГ, многоканальный мониторинг ST (либо повторные ЭКГ, если проведение мониторинга невозможно) • Тропонин T или I в момент поступления; при нормальном уровне через 6 и 12 часов • Миоглобин или МВ-КФК (масс-метод) в первые 6 часов или в случае недавно (менее 2 недель) перенесенного ИМ.
У пациента с подозрением на ОКС • Многоканальная ЭКГ, многоканальный мониторинг ST (либо повторные ЭКГ, если проведение мониторинга невозможно) • Тропонин T или I в момент поступления; при нормальном уровне через 6 и 12 часов • Миоглобин или МВ-КФК (масс-метод) в первые 6 часов или в случае недавно (менее 2 недель) перенесенного ИМ.
 ЭКГ – диагностика инфаркта миокарда
ЭКГ – диагностика инфаркта миокарда
 Результаты ретроспективного исследование по выявлению частоты случаев неадекватной оценки состояния больного с угрожающими изменениями на электрокардиограмме (1684 случая инфаркта миокарда)*: У 201 больного (12%) лечащими врачами не были приняты к вниманию такие изменения на электрокардиограмме, как существенная депрессия, элевация сегментов ST, инверсия зубцов Т. Соответственно, у данных больных инфаркт миокарда не был диагностирован своевременно, в связи с чем больные не получили адекватной терапии. Госпитальная смертность среди рассматриваемых больных составила 7. 9%, в то время как среди больных с правильно интерпретированными изменениями на ЭКГ и вовремя диагносцированным инфарктом миокарда госпитальная смертность составила 4. 9%. *Frederick A. Masoudi и соавторы (Circulation 114: 15651571). Калифорния, Колорадо (США)
Результаты ретроспективного исследование по выявлению частоты случаев неадекватной оценки состояния больного с угрожающими изменениями на электрокардиограмме (1684 случая инфаркта миокарда)*: У 201 больного (12%) лечащими врачами не были приняты к вниманию такие изменения на электрокардиограмме, как существенная депрессия, элевация сегментов ST, инверсия зубцов Т. Соответственно, у данных больных инфаркт миокарда не был диагностирован своевременно, в связи с чем больные не получили адекватной терапии. Госпитальная смертность среди рассматриваемых больных составила 7. 9%, в то время как среди больных с правильно интерпретированными изменениями на ЭКГ и вовремя диагносцированным инфарктом миокарда госпитальная смертность составила 4. 9%. *Frederick A. Masoudi и соавторы (Circulation 114: 15651571). Калифорния, Колорадо (США)
 Изменения ЭКГ при инфаркте миокарда Подъем или депрессия сегмента ST Зубец T Патологический зубец Q • • • снижен уплощен инверсия ишемия – з. Т отрицательный; повреждение – подъём ST; некроз – з. Q
Изменения ЭКГ при инфаркте миокарда Подъем или депрессия сегмента ST Зубец T Патологический зубец Q • • • снижен уплощен инверсия ишемия – з. Т отрицательный; повреждение – подъём ST; некроз – з. Q
 Классификация • Подъем сегмента ST (трансмуральный, Q-образующий инфаркт миокарда) • Без подъема ST (субэндокардиальный, не Q-образующий инфаркт миокарда)
Классификация • Подъем сегмента ST (трансмуральный, Q-образующий инфаркт миокарда) • Без подъема ST (субэндокардиальный, не Q-образующий инфаркт миокарда)
 Стадии инфаркта
Стадии инфаркта
 Варианты изменений ЭКГ Morris, F. et al. BMJ 2002; 324: 831 -834
Варианты изменений ЭКГ Morris, F. et al. BMJ 2002; 324: 831 -834
 Варианты изменений зубца Т при ишемии миокарда Channer, K. et al. BMJ 2002; 324: 1023 -1026
Варианты изменений зубца Т при ишемии миокарда Channer, K. et al. BMJ 2002; 324: 1023 -1026
 Q - зубец Morris, F. et al. BMJ 2002; 324: 831 -834
Q - зубец Morris, F. et al. BMJ 2002; 324: 831 -834
 Виды инфаркта миокарда • • • Перегородочный Переднеперегородочный Передний Распространенный передний Переднебоковой Боковой Высокий боковой Заднедиафрагмальный Заднебазальный
Виды инфаркта миокарда • • • Перегородочный Переднеперегородочный Передний Распространенный передний Переднебоковой Боковой Высокий боковой Заднедиафрагмальный Заднебазальный
 Локализация инфаркта миокарда по данным ЭКГ Тип инфаркта по локализации Стандартные отведения I II III a. VL Грудные отведения a. VF 1 2 Перегородочный + + Передне-перегородочный + + + Переднебоковой + + + + Боковой Высокий боковой + + + + Заднебоковой + + + Заднедиафрагмальный + + + Заднебазальный 6 + + + 5 + Распространенный передний 4 + Передний 3 + + +
Локализация инфаркта миокарда по данным ЭКГ Тип инфаркта по локализации Стандартные отведения I II III a. VL Грудные отведения a. VF 1 2 Перегородочный + + Передне-перегородочный + + + Переднебоковой + + + + Боковой Высокий боковой + + + + Заднебоковой + + + Заднедиафрагмальный + + + Заднебазальный 6 + + + 5 + Распространенный передний 4 + Передний 3 + + +
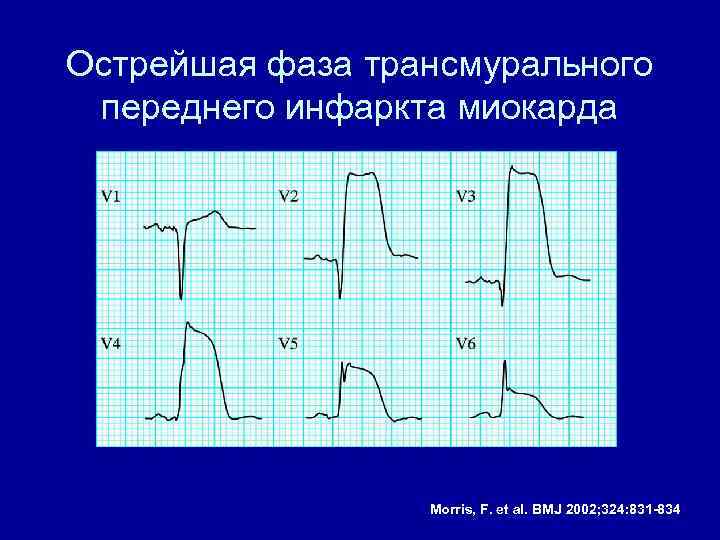 Острейшая фаза трансмурального переднего инфаркта миокарда Morris, F. et al. BMJ 2002; 324: 831 -834
Острейшая фаза трансмурального переднего инфаркта миокарда Morris, F. et al. BMJ 2002; 324: 831 -834
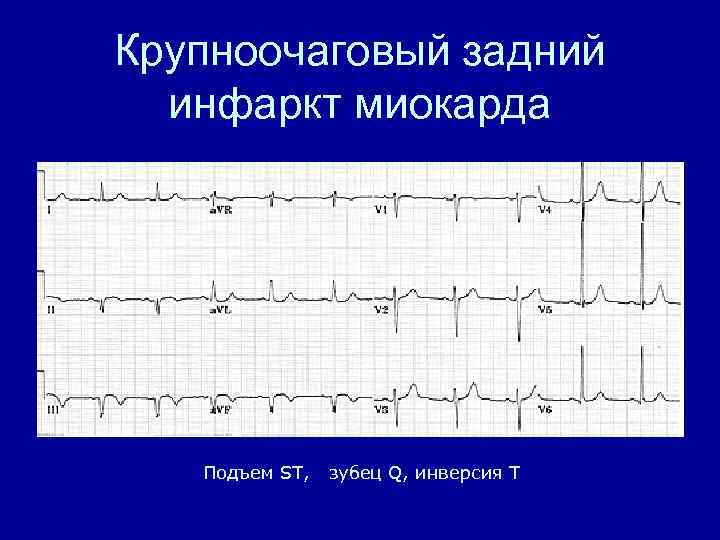 Крупноочаговый задний инфаркт миокарда Подъем ST, зубец Q, инверсия T
Крупноочаговый задний инфаркт миокарда Подъем ST, зубец Q, инверсия T
 Острейшая фаза заднего инфаркта миокарда Morris, F. et al. BMJ 2002; 324: 831 -834
Острейшая фаза заднего инфаркта миокарда Morris, F. et al. BMJ 2002; 324: 831 -834
 Реципрокные изменения Morris, F. et al. BMJ 2002; 324: 831 -834
Реципрокные изменения Morris, F. et al. BMJ 2002; 324: 831 -834
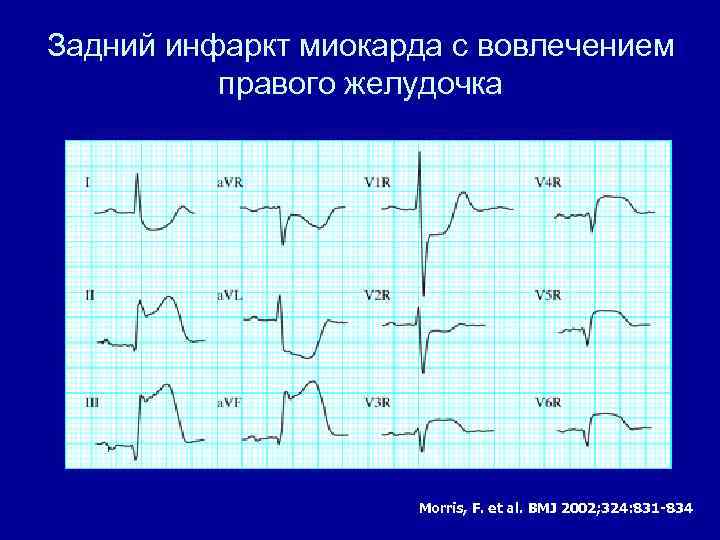 Задний инфаркт миокарда с вовлечением правого желудочка Morris, F. et al. BMJ 2002; 324: 831 -834
Задний инфаркт миокарда с вовлечением правого желудочка Morris, F. et al. BMJ 2002; 324: 831 -834
 Локализация правых грудных электродов Morris, F. et al. BMJ 2002; 324: 831 -834
Локализация правых грудных электродов Morris, F. et al. BMJ 2002; 324: 831 -834
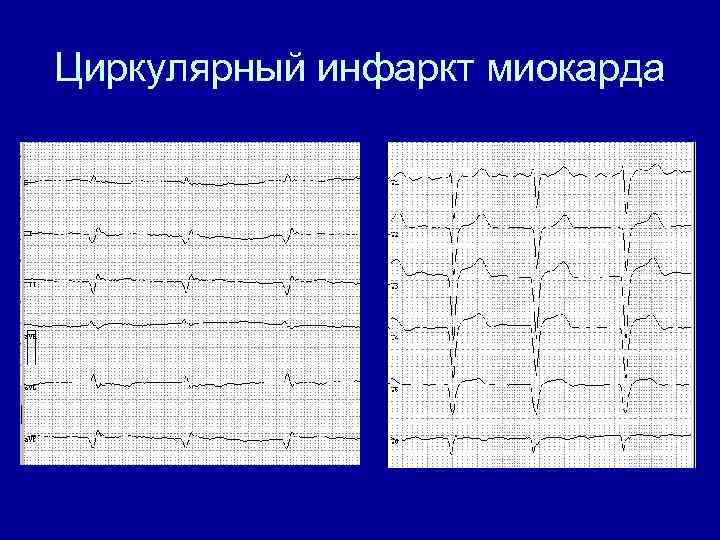 Циркулярный инфаркт миокарда
Циркулярный инфаркт миокарда
 Высокий боковой инфаркт
Высокий боковой инфаркт
 На 2 ребра выше
На 2 ребра выше
 Мелкоочаговый инфаркт миокарда Депрессия ST и – T в V 2 -V 6.
Мелкоочаговый инфаркт миокарда Депрессия ST и – T в V 2 -V 6.
 Изменения на ЭКГ, не являющиеся достоверными признаками инфаркта миокарда • • • QIII продолжительностью до 0, 03” Отрицательный ТIII Отрицательный Т в грудных отведениях глубиной до 0, 3 m. V Элевация ST V 1 -3 до 0, 2 m. V Косонисходящая депрессия ST в I, a. VL, V 5 -6 при наличии вольтажных критериев ГЛЖ • «Слабое» нарастание R от V 1 к V 3 (в особенности при наличии вольтажных критериев ГЛЖ) • Блокада ПНПГ • Синдром преждевременной реполяризации желудочков
Изменения на ЭКГ, не являющиеся достоверными признаками инфаркта миокарда • • • QIII продолжительностью до 0, 03” Отрицательный ТIII Отрицательный Т в грудных отведениях глубиной до 0, 3 m. V Элевация ST V 1 -3 до 0, 2 m. V Косонисходящая депрессия ST в I, a. VL, V 5 -6 при наличии вольтажных критериев ГЛЖ • «Слабое» нарастание R от V 1 к V 3 (в особенности при наличии вольтажных критериев ГЛЖ) • Блокада ПНПГ • Синдром преждевременной реполяризации желудочков
 Лабораторная диагностика острого инфаркта миокарда
Лабораторная диагностика острого инфаркта миокарда
 Распределение миокардиальных маркеров в различных органах АСТ АЛТ КК ЛДГ ККМВ Мг Тр. I (Тр. Т)
Распределение миокардиальных маркеров в различных органах АСТ АЛТ КК ЛДГ ККМВ Мг Тр. I (Тр. Т)
 Креатинфосфокиназа • ММ-фракция – содержится в клетках скелетной мускулатуры • ВВ-фракция – содержится в клетках мозга • МВ-фракция – содержится в клетках сердца • Патогномоничным для инфаркта миокарда является повышение КФК в два раза при условии содержания МВ-фракции более 5 -10% от уровня общей КФК.
Креатинфосфокиназа • ММ-фракция – содержится в клетках скелетной мускулатуры • ВВ-фракция – содержится в клетках мозга • МВ-фракция – содержится в клетках сердца • Патогномоничным для инфаркта миокарда является повышение КФК в два раза при условии содержания МВ-фракции более 5 -10% от уровня общей КФК.
 КФК. Недостатки методики. • Недостаточные чувствительность (62 -85%) и специфичность (56 -72%). • Влияние на результат анализа внутримышечных инъекций, травм, физической нагрузки. • Повышение уровня КФК (в том числе МВ-фракции) возможно при перикардите и миокардите, пароксизмальной тахикардии с ЧСС более 140, длящейся более 30 минут. • Относительная отсроченность реагирования (4 -12 ч)
КФК. Недостатки методики. • Недостаточные чувствительность (62 -85%) и специфичность (56 -72%). • Влияние на результат анализа внутримышечных инъекций, травм, физической нагрузки. • Повышение уровня КФК (в том числе МВ-фракции) возможно при перикардите и миокардите, пароксизмальной тахикардии с ЧСС более 140, длящейся более 30 минут. • Относительная отсроченность реагирования (4 -12 ч)
 Возможные причины повышенной активности КФК. • • • • • Миокардит и перикардит Кардиохирургическое вмешательство Кардиоверсия Длительные пароксизмы тахиаритмий Катетеризация сердца и коронарография Поражениях скелетных мышц Внутримышечные инъекции Септицемия Шок Ожоги Инсульты и субарахноидальные кровоизлияния Острые заболевания печени Инфаркты тонкой кишки Гипотиреоидизм Алкоголизм Рак предстательной железы и легких Отравления угарным газом Беременность и лактация
Возможные причины повышенной активности КФК. • • • • • Миокардит и перикардит Кардиохирургическое вмешательство Кардиоверсия Длительные пароксизмы тахиаритмий Катетеризация сердца и коронарография Поражениях скелетных мышц Внутримышечные инъекции Септицемия Шок Ожоги Инсульты и субарахноидальные кровоизлияния Острые заболевания печени Инфаркты тонкой кишки Гипотиреоидизм Алкоголизм Рак предстательной железы и легких Отравления угарным газом Беременность и лактация
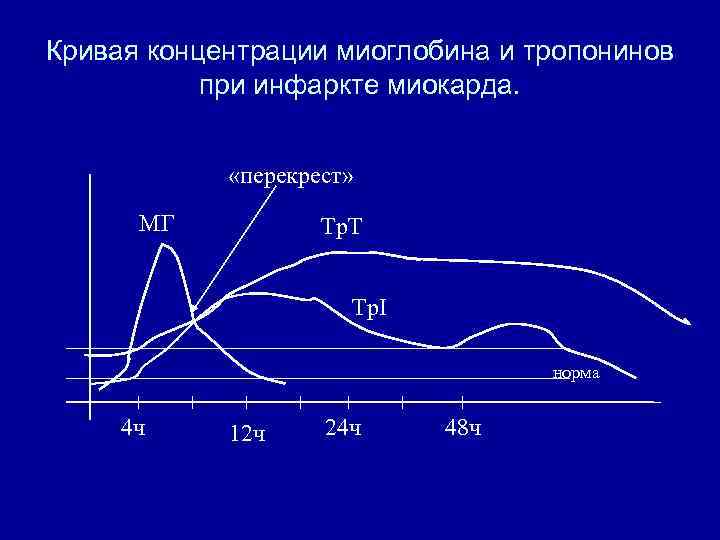
 Белки – маркеры некроза миокарда. • Миоглобин – самый ранний маркер инфаркта – определяется уже через 1 -2 часа от начала болевого синдрома. К 12 -16 часам его концентрация в крови снижается до исходной. • Тропонины I и T – концентрация нарастает к 4 -6 часам инфаркта, достигает пика к 12 -16 часам, снижется к 5 -14 суткам от начала заболевания. Характерным для инфаркта является «перекрест» концентраций миоглобина и тропонинов в районе 8 -10 часов от начала болевого синдрома.
Белки – маркеры некроза миокарда. • Миоглобин – самый ранний маркер инфаркта – определяется уже через 1 -2 часа от начала болевого синдрома. К 12 -16 часам его концентрация в крови снижается до исходной. • Тропонины I и T – концентрация нарастает к 4 -6 часам инфаркта, достигает пика к 12 -16 часам, снижется к 5 -14 суткам от начала заболевания. Характерным для инфаркта является «перекрест» концентраций миоглобина и тропонинов в районе 8 -10 часов от начала болевого синдрома.
 Тропонин • Тропонины – структурные белки мышечных клеток. • Специфичными для кардиомиоцитов являются Тр. I и Тр. T. • Тр. С характерен как для кардиомиоцитов, так и для скелетной мускулатуры.
Тропонин • Тропонины – структурные белки мышечных клеток. • Специфичными для кардиомиоцитов являются Тр. I и Тр. T. • Тр. С характерен как для кардиомиоцитов, так и для скелетной мускулатуры.
 Кривая концентрации миоглобина и тропонинов при инфаркте миокарда. «перекрест» МГ Тр. Т Тр. I норма 4 ч 6 ч 12 ч 16 ч 24 ч 36 ч 48 ч 72 ч 120 ч
Кривая концентрации миоглобина и тропонинов при инфаркте миокарда. «перекрест» МГ Тр. Т Тр. I норма 4 ч 6 ч 12 ч 16 ч 24 ч 36 ч 48 ч 72 ч 120 ч
 Различия между тропонинами. Тропонин I • Большее количество автоматизированных систем для определения • Меньшая выявляемость у пациентов с ХПН и миопатией скелетной мускулатуры • Есть количественные внелабораторные экспресссистемы для определения Тропонин T • Стандартизованность всех методов исследования • Корреляция данных, полученных на лабораторных и внелабораторных системах • Более раннее обнаружение и больший период полувыведения маркера • Белок более стойкий к окислению-восстановлению • Возможность обнаружения свободной фракции белка • Большое количество клинических исследований с использованием этого маркера
Различия между тропонинами. Тропонин I • Большее количество автоматизированных систем для определения • Меньшая выявляемость у пациентов с ХПН и миопатией скелетной мускулатуры • Есть количественные внелабораторные экспресссистемы для определения Тропонин T • Стандартизованность всех методов исследования • Корреляция данных, полученных на лабораторных и внелабораторных системах • Более раннее обнаружение и больший период полувыведения маркера • Белок более стойкий к окислению-восстановлению • Возможность обнаружения свободной фракции белка • Большое количество клинических исследований с использованием этого маркера
 Лечение острого коронарного синдрома
Лечение острого коронарного синдрома
 Острый коронарный синдром Цели терапии • Уменьшение ишемии • Купирование боли • Профилактика смерти и ИМ Виды терапии • Антиишемическая • Антитромботическая
Острый коронарный синдром Цели терапии • Уменьшение ишемии • Купирование боли • Профилактика смерти и ИМ Виды терапии • Антиишемическая • Антитромботическая
 Медикаментозная терапия • Антиишемическая – нитраты, бета-блокаторы, антагонисты кальция • Антитромботическая – Тромболитическая – Антитромбоцитарная аспирин, клопидогрел, тиклопидин, блокаторы GP IIb/IIIa – Антикоагулянтная • непрямые ингибиторы тромбина (гепарин) • прямые ингибиторы тромбина (гирудин)
Медикаментозная терапия • Антиишемическая – нитраты, бета-блокаторы, антагонисты кальция • Антитромботическая – Тромболитическая – Антитромбоцитарная аспирин, клопидогрел, тиклопидин, блокаторы GP IIb/IIIa – Антикоагулянтная • непрямые ингибиторы тромбина (гепарин) • прямые ингибиторы тромбина (гирудин)
 Антиишемическая терапия • • покой Морфин (до 20 мг в/в фракционно) кислород Нитроглицерин (до 6 тб с интервалом 5’, или инфузия 20 мл 0, 1% р-ра на 200 мл растворителя) – обезболивание, предупреждение немой ишемии, контроль АД, лечение дисфункции ЛЖ – через 24 -48 часов рекомендуется прекращение инфузии нитратов с целью предотвращения развития толерантности
Антиишемическая терапия • • покой Морфин (до 20 мг в/в фракционно) кислород Нитроглицерин (до 6 тб с интервалом 5’, или инфузия 20 мл 0, 1% р-ра на 200 мл растворителя) – обезболивание, предупреждение немой ишемии, контроль АД, лечение дисфункции ЛЖ – через 24 -48 часов рекомендуется прекращение инфузии нитратов с целью предотвращения развития толерантности
 Антиишемическая терапия • Бета-блокаторы – повышают порог переносимости нагрузки – снижают частоту внезапной смерти и ИМ – обычно используются при повышенном симпатическом тонусе Пропранолол – до 0, 1 мг/кг в/в медленно Метопролол – три болюса по 5 мг с интервалом в 5’
Антиишемическая терапия • Бета-блокаторы – повышают порог переносимости нагрузки – снижают частоту внезапной смерти и ИМ – обычно используются при повышенном симпатическом тонусе Пропранолол – до 0, 1 мг/кг в/в медленно Метопролол – три болюса по 5 мг с интервалом в 5’
 Бета-блокаторы и ХОБЛ (Cochrane systematic review) • 11 исследований, в которых бета-блокатор вводился однократно и 8 исследований, в которых бетаблокатор применялся длительно от 2 дней до 12 недель. • При применении кардиоселективных бетаадреноблокаторов не было выявлено статистически значимых изменений FEV 1 и не было отмечено появления симптоматики со стороны органов дыхания • В подгруппах не фиксировалось госпитализаций по поводу ухудшения состояния функции легких • Не было выявлено различий внутри подгрупп с тяжелыми или обратимыми обструктивными нарушениями
Бета-блокаторы и ХОБЛ (Cochrane systematic review) • 11 исследований, в которых бета-блокатор вводился однократно и 8 исследований, в которых бетаблокатор применялся длительно от 2 дней до 12 недель. • При применении кардиоселективных бетаадреноблокаторов не было выявлено статистически значимых изменений FEV 1 и не было отмечено появления симптоматики со стороны органов дыхания • В подгруппах не фиксировалось госпитализаций по поводу ухудшения состояния функции легких • Не было выявлено различий внутри подгрупп с тяжелыми или обратимыми обструктивными нарушениями
 Тромбоцитарный тромб Повреждение эндотелия Обнажение компонентов субэндотелиалного матрикса Тиклопидин, клопидогел Ф. Виллебранда Тканевой тромбопластин Адгезия Активация свертывающей системы Аспирин Активация Дипиридомол Реакция высвобождения Tx. A 2 АДФ Необратимая агрегация Гепарин, гирудин Тромбин Фибриноген-фибрин Блокаторы IIb/IIIa
Тромбоцитарный тромб Повреждение эндотелия Обнажение компонентов субэндотелиалного матрикса Тиклопидин, клопидогел Ф. Виллебранда Тканевой тромбопластин Адгезия Активация свертывающей системы Аспирин Активация Дипиридомол Реакция высвобождения Tx. A 2 АДФ Необратимая агрегация Гепарин, гирудин Тромбин Фибриноген-фибрин Блокаторы IIb/IIIa
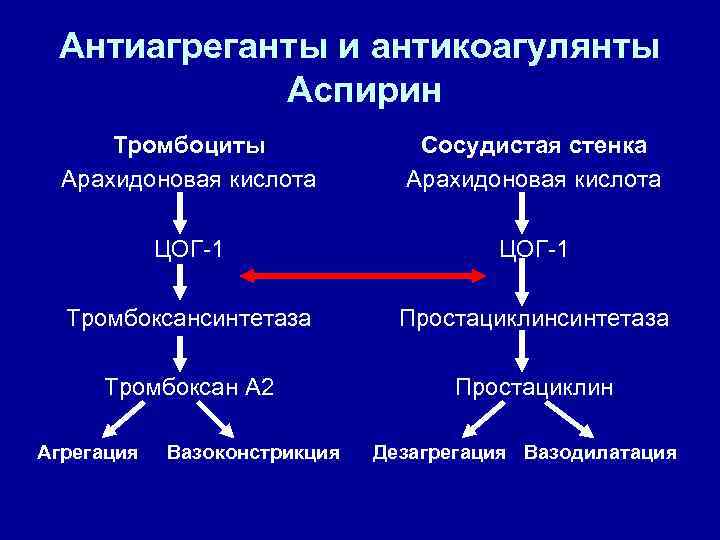
 Антитромбоцитарная терапия – – “Золотой стандарт” - аспирин необратимо блокируя циклооксигеназу в тромбоцитах, предотвращает образование тромбоксана A 2 и агрегацию тромбоцитов при ИМ аспирин снижает риск смерти на 20 -25% при нестабильной стенокардии аспирин уменьшает риск фатального и нефатального ИМ на 71% во время острой фазы, на 60% в первые 3 месяца и на на 52% за 2 года первая доза 160 -325 мг per os, затем 75 -160 мг/сут
Антитромбоцитарная терапия – – “Золотой стандарт” - аспирин необратимо блокируя циклооксигеназу в тромбоцитах, предотвращает образование тромбоксана A 2 и агрегацию тромбоцитов при ИМ аспирин снижает риск смерти на 20 -25% при нестабильной стенокардии аспирин уменьшает риск фатального и нефатального ИМ на 71% во время острой фазы, на 60% в первые 3 месяца и на на 52% за 2 года первая доза 160 -325 мг per os, затем 75 -160 мг/сут
 Антиагреганты и антикоагулянты Аспирин Тромбоциты Арахидоновая кислота Сосудистая стенка Арахидоновая кислота ЦОГ-1 Тромбоксансинтетаза Простациклинсинтетаза Тромбоксан А 2 Простациклин Агрегация Вазоконстрикция Дезагрегация Вазодилатация
Антиагреганты и антикоагулянты Аспирин Тромбоциты Арахидоновая кислота Сосудистая стенка Арахидоновая кислота ЦОГ-1 Тромбоксансинтетаза Простациклинсинтетаза Тромбоксан А 2 Простациклин Агрегация Вазоконстрикция Дезагрегация Вазодилатация
 АСПИРИН Достоинства Недостатки: Ø На 23% снижает смертность при ОИМ Ø Блокада только одного пути активации тромбоцитов (ЦОГ-1) Ø Не блокирует адгезию тромбоцитов к поврежденному эндотелию Ø Повышает риск ЖК кровотечения (в меньшей степени кишечнорастворимые формы) Ø Низкая эффективность при СД Ø Обострение подагры Ø Развитие бронхоспазма (аспириновая бронхиальная астма) Ø Резистентность у 10 -20% больных Ø В дозе 75 -325 мг/сутки на 50% уменьшает риск смерти и ИМ при ОКС без подъёмов ST Ø На 25% снижает риск развития ИМ, инсульта и сердечно-сосудистой смерти при длительном приёме
АСПИРИН Достоинства Недостатки: Ø На 23% снижает смертность при ОИМ Ø Блокада только одного пути активации тромбоцитов (ЦОГ-1) Ø Не блокирует адгезию тромбоцитов к поврежденному эндотелию Ø Повышает риск ЖК кровотечения (в меньшей степени кишечнорастворимые формы) Ø Низкая эффективность при СД Ø Обострение подагры Ø Развитие бронхоспазма (аспириновая бронхиальная астма) Ø Резистентность у 10 -20% больных Ø В дозе 75 -325 мг/сутки на 50% уменьшает риск смерти и ИМ при ОКС без подъёмов ST Ø На 25% снижает риск развития ИМ, инсульта и сердечно-сосудистой смерти при длительном приёме
 Тиенопиридины • Клопидогрель 300 мг – нагрузочная доза, затем по 75 мг/сут – Пациентам группы высокого риска вместе с аспирином – При невозможности применения аспирина – При планируемой ангиопластике – При наличии уже установленного стента
Тиенопиридины • Клопидогрель 300 мг – нагрузочная доза, затем по 75 мг/сут – Пациентам группы высокого риска вместе с аспирином – При невозможности применения аспирина – При планируемой ангиопластике – При наличии уже установленного стента
 Антикоагулянтная терапия (гепарин). • Внутривенное болюсное введение 60 Едкг. • Инфузия со скоростью 12 Ед/кг/ч по контролем АЧТВ • Максимальная скорость – 1000 Ед/ч • Целевое АЧТВ – 50 -70 сек • Применяется вместе с фибринспецифичными тромболитиками (альтеплаза, тенектеплаза)
Антикоагулянтная терапия (гепарин). • Внутривенное болюсное введение 60 Едкг. • Инфузия со скоростью 12 Ед/кг/ч по контролем АЧТВ • Максимальная скорость – 1000 Ед/ч • Целевое АЧТВ – 50 -70 сек • Применяется вместе с фибринспецифичными тромболитиками (альтеплаза, тенектеплаза)
 Низкомолекулярные гепарины • лучшая биодоступность • коэффициент (3: 1) анти-Xa к анти-IIa • более длительная анти-Xa активность, без рикошета • меньшее влияние на тромбоциты • легкость в использовании (п/к 1 -2 раза в сутки) • нет необходимости в мониторинге
Низкомолекулярные гепарины • лучшая биодоступность • коэффициент (3: 1) анти-Xa к анти-IIa • более длительная анти-Xa активность, без рикошета • меньшее влияние на тромбоциты • легкость в использовании (п/к 1 -2 раза в сутки) • нет необходимости в мониторинге
 Фибринолитическая терапия • Тромболитическая терапия показана при инфаркте миокарда, сопровождающемся подъемом ST. Стрептокиназа 1500000 Ед за 30 -60 мин. Проурокиназа 80 мг (20 болюсом+60 за час) Альтеплаза 15 мг болюсом+0, 75 мг/кг за 30 мин. +0, 75 мг/кг за час (общая доза не более 100 мг) Тенектоплаза от 30 до 50 мг болюсом в зависимости от массы тела При ОКС без подъема ST применение ТЛТ может ухудшить прогноз
Фибринолитическая терапия • Тромболитическая терапия показана при инфаркте миокарда, сопровождающемся подъемом ST. Стрептокиназа 1500000 Ед за 30 -60 мин. Проурокиназа 80 мг (20 болюсом+60 за час) Альтеплаза 15 мг болюсом+0, 75 мг/кг за 30 мин. +0, 75 мг/кг за час (общая доза не более 100 мг) Тенектоплаза от 30 до 50 мг болюсом в зависимости от массы тела При ОКС без подъема ST применение ТЛТ может ухудшить прогноз
 Показания к тромболитической терапии при инфаркте миокарда • Время - срок от 30 минут до 12 часов с момента начала заболевания. При сохраняющемся болевом синдроме, проявлениях острой сердечной недостаточности Killip III-IV и сохранении подъема ST на ЭКГ тромболитическая терапия может проводиться и в более поздние сроки. • ЭКГ - подъем ST на 1 мм и более в I, a. VL; либо в двух из трех нижних отведений (II, III, a. VF), либо в двух смежных грудных, при этом в V 1 -3 подъем должен быть не менее 2 мм; полная блокада ЛНПГ при наличии данных о том, что ее возникновение связано с настоящим заболеванием. Наличие глубокой депрессии ST в V 1 -3 и относительно высокого R в тех же отведениях. • Возможность мониторного наблюдения за ЭКГ и проведения экстренной ЭИТ. • Возможность проведения гемостатических мероприятий в любом объеме.
Показания к тромболитической терапии при инфаркте миокарда • Время - срок от 30 минут до 12 часов с момента начала заболевания. При сохраняющемся болевом синдроме, проявлениях острой сердечной недостаточности Killip III-IV и сохранении подъема ST на ЭКГ тромболитическая терапия может проводиться и в более поздние сроки. • ЭКГ - подъем ST на 1 мм и более в I, a. VL; либо в двух из трех нижних отведений (II, III, a. VF), либо в двух смежных грудных, при этом в V 1 -3 подъем должен быть не менее 2 мм; полная блокада ЛНПГ при наличии данных о том, что ее возникновение связано с настоящим заболеванием. Наличие глубокой депрессии ST в V 1 -3 и относительно высокого R в тех же отведениях. • Возможность мониторного наблюдения за ЭКГ и проведения экстренной ЭИТ. • Возможность проведения гемостатических мероприятий в любом объеме.
 Летальность зависит от задержки времени «Возникновение боли – начало тромболизиса» ERIC BOERSMA’S META-ANALYSIS (22 испытания с 1983 по 1993 г. – 50. 246 больных) 80 Ожидаемая выгода: количество спасенных жизней на 35 день на 1000 пациентов 60 Время Только 11% больных получали тромболизис в 1 - 3 час от начала боли! 40 тромбол. 30 - 60 мин Выгода через 1 месяц 60 - 80 жизней спасено на 1000 больных 30 - 50 жизней спасено на 1000 больных 1 - 3 часа 20 0 0 Lancet 1996 ; 771 - 775 6 12 18 24 Время от возникновения боли (часы)
Летальность зависит от задержки времени «Возникновение боли – начало тромболизиса» ERIC BOERSMA’S META-ANALYSIS (22 испытания с 1983 по 1993 г. – 50. 246 больных) 80 Ожидаемая выгода: количество спасенных жизней на 35 день на 1000 пациентов 60 Время Только 11% больных получали тромболизис в 1 - 3 час от начала боли! 40 тромбол. 30 - 60 мин Выгода через 1 месяц 60 - 80 жизней спасено на 1000 больных 30 - 50 жизней спасено на 1000 больных 1 - 3 часа 20 0 0 Lancet 1996 ; 771 - 775 6 12 18 24 Время от возникновения боли (часы)
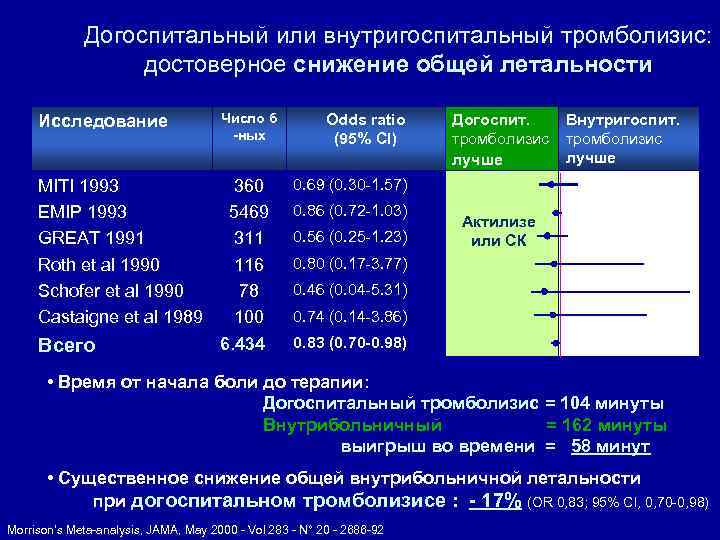 Догоспитальный или внутригоспитальный тромболизис: достоверное снижение общей летальности Исследование Число б -ных MITI 1993 EMIP 1993 GREAT 1991 Roth et al 1990 Schofer et al 1990 Castaigne et al 1989 360 5469 311 116 78 100 6. 434 Всего Odds ratio (95% CI) Догоспит. тромболизис лучше Внутригоспит. тромболизис лучше 0. 69 (0. 30 -1. 57) 0. 86 (0. 72 -1. 03) 0. 56 (0. 25 -1. 23) Актилизе или СК 0. 80 (0. 17 -3. 77) 0. 46 (0. 04 -5. 31) 0. 74 (0. 14 -3. 86) 0. 83 (0. 70 -0. 98) • Время от начала боли до терапии: Догоспитальный тромболизис = 104 минуты Внутрибольничный = 162 минуты выигрыш во времени = 58 минут • Существенное снижение общей внутрибольничной летальности при догоспитальном тромболизисе : - 17% (OR 0, 83; 95% CI, 0, 70 -0, 98) Morrison’s Meta-analysis, JAMA, May 2000 - Vol 283 - N° 20 - 2686 -92
Догоспитальный или внутригоспитальный тромболизис: достоверное снижение общей летальности Исследование Число б -ных MITI 1993 EMIP 1993 GREAT 1991 Roth et al 1990 Schofer et al 1990 Castaigne et al 1989 360 5469 311 116 78 100 6. 434 Всего Odds ratio (95% CI) Догоспит. тромболизис лучше Внутригоспит. тромболизис лучше 0. 69 (0. 30 -1. 57) 0. 86 (0. 72 -1. 03) 0. 56 (0. 25 -1. 23) Актилизе или СК 0. 80 (0. 17 -3. 77) 0. 46 (0. 04 -5. 31) 0. 74 (0. 14 -3. 86) 0. 83 (0. 70 -0. 98) • Время от начала боли до терапии: Догоспитальный тромболизис = 104 минуты Внутрибольничный = 162 минуты выигрыш во времени = 58 минут • Существенное снижение общей внутрибольничной летальности при догоспитальном тромболизисе : - 17% (OR 0, 83; 95% CI, 0, 70 -0, 98) Morrison’s Meta-analysis, JAMA, May 2000 - Vol 283 - N° 20 - 2686 -92
 Противопоказания к ТЛТ • Абсолютные – Геморрагический или недифференцированный инсульт в анамнезе – Ишемический инсульт в последние 6 мес. – Повреждение или новообразование ЦНС – Серьезная травма или операция в предшествующие 3 недели – Желудочно-кишечное кровотечение в последний месяц – Нарушения гемостаза – Диссекция аорты
Противопоказания к ТЛТ • Абсолютные – Геморрагический или недифференцированный инсульт в анамнезе – Ишемический инсульт в последние 6 мес. – Повреждение или новообразование ЦНС – Серьезная травма или операция в предшествующие 3 недели – Желудочно-кишечное кровотечение в последний месяц – Нарушения гемостаза – Диссекция аорты
 Противопоказания к ТЛТ • Относительные – – – – – ТИА в предшествующие 6 мес. Использование оральных антикоагулянтов Беременность или 1 неделя после родов Пункция некомпессионных сосудов Травматичная реанимация Рефрактерная гипертензия (САД>180) Серьезное поражение печени Инфекционный эндокардит Обострение язвенной болезни
Противопоказания к ТЛТ • Относительные – – – – – ТИА в предшествующие 6 мес. Использование оральных антикоагулянтов Беременность или 1 неделя после родов Пункция некомпессионных сосудов Травматичная реанимация Рефрактерная гипертензия (САД>180) Серьезное поражение печени Инфекционный эндокардит Обострение язвенной болезни
 История создания тромболитических препаратов 2000 1987 Третье поколение тромболитиков тенектеплаза (TNK-t. PA) МЕТАЛИЗЕ® Второе поколение рекомбинантный тканевой активатор плазминогена (t-PA or rt-PA) АКТИЛИЗЕ®, ретеплаза (r. PA) 1953 Первое поколение стрептокиназа, анистреплаза
История создания тромболитических препаратов 2000 1987 Третье поколение тромболитиков тенектеплаза (TNK-t. PA) МЕТАЛИЗЕ® Второе поколение рекомбинантный тканевой активатор плазминогена (t-PA or rt-PA) АКТИЛИЗЕ®, ретеплаза (r. PA) 1953 Первое поколение стрептокиназа, анистреплаза
 Основные характеристики тромболитиков Стрептокиназа • Молекул. вес (D) • Тип активации плазминогена Урокиназа Актилизе 47 000 54 000 65 000 непрямой TNK 65 000 ретеплаза 39 000 прямой • Фибриноспецифичность - + ++++ + • Plasma half life time (min) ~20 10 -15 4 -6 20 14 -18 • Скорость тромболизиса ++ + ++++ +++ • Системные эффекты ++++ ++ + - ++ • Добавочн. вв гепарин нет да да • Устойчиость к РAI нет нет да нет • Гипотензии да нет нет • Аллергич. реакции да нет нет Based on Ross AM, Clin Cardiol 1999 90 мин. Разовый Двойной инфузия болюс через 30 мин
Основные характеристики тромболитиков Стрептокиназа • Молекул. вес (D) • Тип активации плазминогена Урокиназа Актилизе 47 000 54 000 65 000 непрямой TNK 65 000 ретеплаза 39 000 прямой • Фибриноспецифичность - + ++++ + • Plasma half life time (min) ~20 10 -15 4 -6 20 14 -18 • Скорость тромболизиса ++ + ++++ +++ • Системные эффекты ++++ ++ + - ++ • Добавочн. вв гепарин нет да да • Устойчиость к РAI нет нет да нет • Гипотензии да нет нет • Аллергич. реакции да нет нет Based on Ross AM, Clin Cardiol 1999 90 мин. Разовый Двойной инфузия болюс через 30 мин
 Сравнение 30 - или 35 -дневной летальности среди тромболитиков Superiority: 2 P<0. 00001 P=NS 10 9, 2 8 достоверное превосходство 7, 4 P=NS P=0. 0003 9, 5 7, 2 9 7, 5 P=NS P=0. 047 P=0. 006 достоверная эквивалентность 6, 6 6, 77 6, 3 6 6, 15 6, 17 * 4 Agents 2 P=NS 12 12 Летальность % P=NS Equivalency: P=0. 001 Placebo SK 0 CM Gibson, 2000 ISIS-2 SK t-PA GUSTO-I GUSTO I t-PA r-PA GUSTO-III GUSTO III SK r-PA INJECT t-PA n-PA In. TIME-2 In. Time-2 *Higher ICH rate for n-PA (0. 62% vs 1. 13%; P=0. 003). t-PA TNK ASSENT- 2 ASSENT-2 *Lower major bleeds for TNK-t. PA (4. 7% vs 5. 9%; P=0. 0002).
Сравнение 30 - или 35 -дневной летальности среди тромболитиков Superiority: 2 P<0. 00001 P=NS 10 9, 2 8 достоверное превосходство 7, 4 P=NS P=0. 0003 9, 5 7, 2 9 7, 5 P=NS P=0. 047 P=0. 006 достоверная эквивалентность 6, 6 6, 77 6, 3 6 6, 15 6, 17 * 4 Agents 2 P=NS 12 12 Летальность % P=NS Equivalency: P=0. 001 Placebo SK 0 CM Gibson, 2000 ISIS-2 SK t-PA GUSTO-I GUSTO I t-PA r-PA GUSTO-III GUSTO III SK r-PA INJECT t-PA n-PA In. TIME-2 In. Time-2 *Higher ICH rate for n-PA (0. 62% vs 1. 13%; P=0. 003). t-PA TNK ASSENT- 2 ASSENT-2 *Lower major bleeds for TNK-t. PA (4. 7% vs 5. 9%; P=0. 0002).
 Продолжительность тромболитической терапии SK 60 мин 90 мин t. PA r. PA TNK 30 мин Mетализе ® Разовый болюс за 5 -10 секунд ar 0008152
Продолжительность тромболитической терапии SK 60 мин 90 мин t. PA r. PA TNK 30 мин Mетализе ® Разовый болюс за 5 -10 секунд ar 0008152
 «Прерванный инфаркт миокарда» Aborted myocardial infarction Прерванный инфаркт миокарда – полное отсутствие или незначительная зона некроза миокарда после ишемии 1. прекращение элевации сегмента ST и последующий за терапией возврат его вниз до < 50% от его исходного уровня на первичной ЭКГ 2. концентрация креатинфосфокиназы (КФК) к концу 1 -х суток не превышает более чем в 2 раза ее верхнюю норму
«Прерванный инфаркт миокарда» Aborted myocardial infarction Прерванный инфаркт миокарда – полное отсутствие или незначительная зона некроза миокарда после ишемии 1. прекращение элевации сегмента ST и последующий за терапией возврат его вниз до < 50% от его исходного уровня на первичной ЭКГ 2. концентрация креатинфосфокиназы (КФК) к концу 1 -х суток не превышает более чем в 2 раза ее верхнюю норму
 Время до тромболизиса, частота прерванных инфарктов и летальность на 30 день в ASSENT-3 Внутригоспитальный тромболизис у 6. 095 больных Летальность на 30 день в % Частота случаев прерванных инфарктов в % 5, 9% 25% 17% 14% 10% 1% Время до начала тромболизиса n = 1526 1036 854 611 б-х Taha Taher at all. JACC. 2004. 03. 041
Время до тромболизиса, частота прерванных инфарктов и летальность на 30 день в ASSENT-3 Внутригоспитальный тромболизис у 6. 095 больных Летальность на 30 день в % Частота случаев прерванных инфарктов в % 5, 9% 25% 17% 14% 10% 1% Время до начала тромболизиса n = 1526 1036 854 611 б-х Taha Taher at all. JACC. 2004. 03. 041
 Догоспитальный тромболизис с Метализе У каждого четвертого - пятого больного = прерванный инфаркт! % прерванных инфарктов 25% 25 20 % 20 15 13. 3% 10 5 Среднее время до начала терапии: 0 ASSENT 3 2 ч 42 мин Госпитальный ASSENT 3+ ASSENT 3 1 час 55 мин < 60 мин Догоспитальный Госпитальный Taher et al. , JACC 2004. 03. 041
Догоспитальный тромболизис с Метализе У каждого четвертого - пятого больного = прерванный инфаркт! % прерванных инфарктов 25% 25 20 % 20 15 13. 3% 10 5 Среднее время до начала терапии: 0 ASSENT 3 2 ч 42 мин Госпитальный ASSENT 3+ ASSENT 3 1 час 55 мин < 60 мин Догоспитальный Госпитальный Taher et al. , JACC 2004. 03. 041
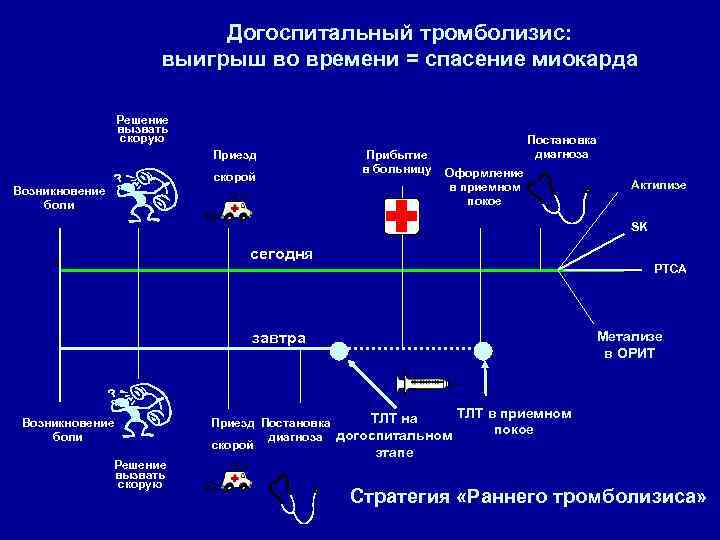 Догоспитальный тромболизис: выигрыш во времени = спасение миокарда Решение вызвать скорую Приезд скорой Прибытие в больницу Возникновение боли Постановка диагноза Оформление в приемном покое Актилизе SK сегодня PTCA Метализе в ОРИТ завтра Возникновение боли Решение вызвать скорую ТЛТ на Приезд Постановка диагноза догоспитальном скорой ТЛТ в приемном покое этапе Стратегия «Раннего тромболизиса»
Догоспитальный тромболизис: выигрыш во времени = спасение миокарда Решение вызвать скорую Приезд скорой Прибытие в больницу Возникновение боли Постановка диагноза Оформление в приемном покое Актилизе SK сегодня PTCA Метализе в ОРИТ завтра Возникновение боли Решение вызвать скорую ТЛТ на Приезд Постановка диагноза догоспитальном скорой ТЛТ в приемном покое этапе Стратегия «Раннего тромболизиса»
 Признаки реперфузии в бассейне ИСКА. • Купирование болевого синдрома (в некоторых случаях перед купированием возможно кратковременное его возобновление или усиление). • Стабилизация гемодинамики. • Нарушения ритма. • Быстрая динамика ST на ЭКГ (снижение ST >50% от исходного уровня подъема в первые 3 часа). • Формирование отрицательного T на ЭКГ в первые 24 часа. • Быстрая динамика МВ-КФК.
Признаки реперфузии в бассейне ИСКА. • Купирование болевого синдрома (в некоторых случаях перед купированием возможно кратковременное его возобновление или усиление). • Стабилизация гемодинамики. • Нарушения ритма. • Быстрая динамика ST на ЭКГ (снижение ST >50% от исходного уровня подъема в первые 3 часа). • Формирование отрицательного T на ЭКГ в первые 24 часа. • Быстрая динамика МВ-КФК.
 Нижний инфаркт миокарда (около 2 часов от момента начала болевого приступа)
Нижний инфаркт миокарда (около 2 часов от момента начала болевого приступа)
 Узловой ритм, возникший после внутривенного введения 1500000 Ед стрептокиназы
Узловой ритм, возникший после внутривенного введения 1500000 Ед стрептокиназы
 ЭКГ пациента с нижним инфарктом миокарда через 90 минут после начала инфузии стрептокиназы
ЭКГ пациента с нижним инфарктом миокарда через 90 минут после начала инфузии стрептокиназы
 Первичная ангиопластика в сравнении с тромболизисом
Первичная ангиопластика в сравнении с тромболизисом
 Исследование CAPTIM Comparison of Angioplasty and Prehospital Thrombolysis in Acute Myocardial Infarction Primary Composite Endpoint- Death, Reinfarction, Disabling Stroke Bonnefoy E, et al. Lancet 2002; 360: 825 -9
Исследование CAPTIM Comparison of Angioplasty and Prehospital Thrombolysis in Acute Myocardial Infarction Primary Composite Endpoint- Death, Reinfarction, Disabling Stroke Bonnefoy E, et al. Lancet 2002; 360: 825 -9
 Достижение конечных точек – смерть/повторный ИМ (результаты исследования CAPTIM) Sx 2 h 7. 5 Death P=0. 057 Sx 2 h 10. 0 5. 7 Death P=0. 47 7. 5 5. 0 Percent 5. 9 5. 0 3. 7 2. 5 2. 2 2. 5 0. 0 Pre-hospital Lysis Primary PCI Touboul P. Presented at: The 18 th International Symposium on Thrombolysis and Interventional Therapy in Acute Myocardial Infarction - George Washington University Symposium; November 16, 2002; Chicago, Ill.
Достижение конечных точек – смерть/повторный ИМ (результаты исследования CAPTIM) Sx 2 h 7. 5 Death P=0. 057 Sx 2 h 10. 0 5. 7 Death P=0. 47 7. 5 5. 0 Percent 5. 9 5. 0 3. 7 2. 5 2. 2 2. 5 0. 0 Pre-hospital Lysis Primary PCI Touboul P. Presented at: The 18 th International Symposium on Thrombolysis and Interventional Therapy in Acute Myocardial Infarction - George Washington University Symposium; November 16, 2002; Chicago, Ill.
 Рекомендации для реваскуляризации при ОКС БПST Класс Уровень Ранняя инфазивная стратегия (<24 часа) показана: Число баллов по шкале GRACE>140 При наличии нескольких факторов риска I A Поздняя инфазивная стратегия (72 часа) показана: Число баллов по шкале GRACE<140 Не имеющие множественных факторов риска При рецидивировании симптомов При индуцированной ишемии во время стресс-теста I A IIa C Пациенты с очень высоким ишемическим риском (рефрактерная стенокардия, аритмии или гемодинамическая нестабильность)рассматриваются как кандидаты на неотложную КАГ
Рекомендации для реваскуляризации при ОКС БПST Класс Уровень Ранняя инфазивная стратегия (<24 часа) показана: Число баллов по шкале GRACE>140 При наличии нескольких факторов риска I A Поздняя инфазивная стратегия (72 часа) показана: Число баллов по шкале GRACE<140 Не имеющие множественных факторов риска При рецидивировании симптомов При индуцированной ишемии во время стресс-теста I A IIa C Пациенты с очень высоким ишемическим риском (рефрактерная стенокардия, аритмии или гемодинамическая нестабильность)рассматриваются как кандидаты на неотложную КАГ
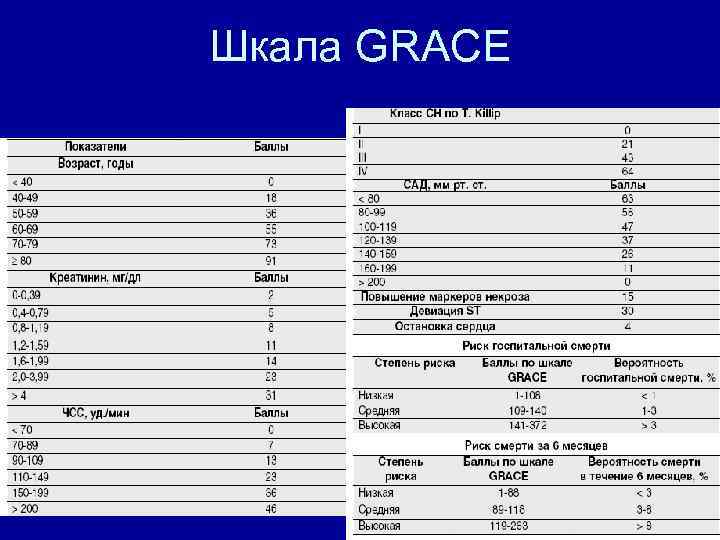 Шкала GRACE
Шкала GRACE
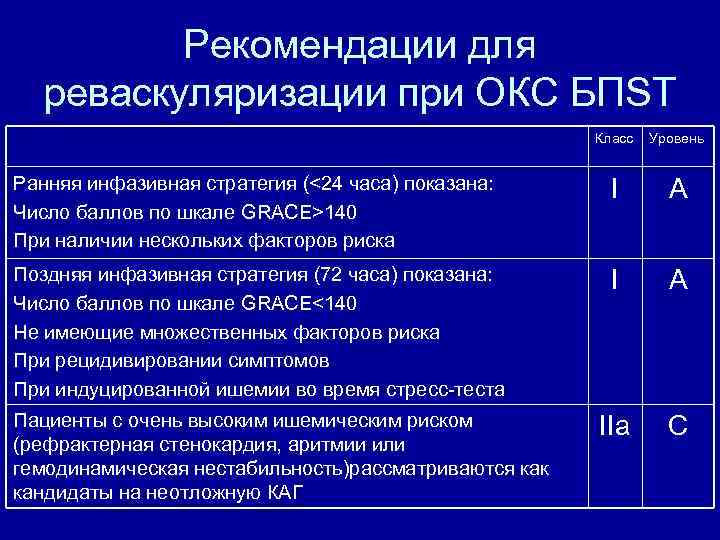 Рекомендации для реваскуляризации при ОКС БПST Класс Уровень Ранняя инфазивная стратегия (<24 часа) показана: Число баллов по шкале GRACE>140 При наличии нескольких факторов риска I A Поздняя инфазивная стратегия (72 часа) показана: Число баллов по шкале GRACE<140 Не имеющие множественных факторов риска При рецидивировании симптомов При индуцированной ишемии во время стресс-теста I A IIa C Пациенты с очень высоким ишемическим риском (рефрактерная стенокардия, аритмии или гемодинамическая нестабильность)рассматриваются как кандидаты на неотложную КАГ
Рекомендации для реваскуляризации при ОКС БПST Класс Уровень Ранняя инфазивная стратегия (<24 часа) показана: Число баллов по шкале GRACE>140 При наличии нескольких факторов риска I A Поздняя инфазивная стратегия (72 часа) показана: Число баллов по шкале GRACE<140 Не имеющие множественных факторов риска При рецидивировании симптомов При индуцированной ишемии во время стресс-теста I A IIa C Пациенты с очень высоким ишемическим риском (рефрактерная стенокардия, аритмии или гемодинамическая нестабильность)рассматриваются как кандидаты на неотложную КАГ
 Рекомендации для реваскуляризации при ИМ ПST Первичное ЧКВ Класс Уровень Рекомендовано у пациентов с болью/дискомфортом в груди <12 часов + сохраняющаяся элевация ST или БЛНПГ I A Должно рассматриваться у пациентов с болью/дискомфортом в груди >12 часов + сохраняющаяся элевация ST или БЛНПГ IIA C Может рассматриваться у пациентов с болью/дискомфортом в груди >12 часов и < 24 часов + сохраняющаяся элевация ST или БЛНПГ IIA B
Рекомендации для реваскуляризации при ИМ ПST Первичное ЧКВ Класс Уровень Рекомендовано у пациентов с болью/дискомфортом в груди <12 часов + сохраняющаяся элевация ST или БЛНПГ I A Должно рассматриваться у пациентов с болью/дискомфортом в груди >12 часов + сохраняющаяся элевация ST или БЛНПГ IIA C Может рассматриваться у пациентов с болью/дискомфортом в груди >12 часов и < 24 часов + сохраняющаяся элевация ST или БЛНПГ IIA B
 Рекомендации для реваскуляризации при ИМ ПST Класс Уровень Рутинное ЧКВ в пределах 24 часов показано после успешного тромболизиса I A Немедленное ЧКВ проводят при неэффективности тромболизиса IIA F Послу тромболизиса
Рекомендации для реваскуляризации при ИМ ПST Класс Уровень Рутинное ЧКВ в пределах 24 часов показано после успешного тромболизиса I A Немедленное ЧКВ проводят при неэффективности тромболизиса IIA F Послу тромболизиса
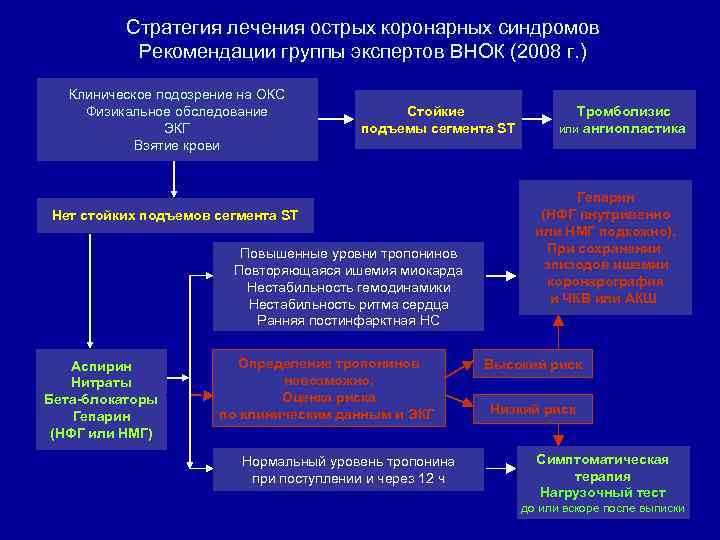 Cтратегия лечения острых коронарных синдромов Рекомендации группы экспертов ВНОК (2008 г. ) Клиническое подозрение на ОКС Физикальное обследование ЭКГ Взятие крови Стойкие подъемы сегмента ST Нет стойких подъемов сегмента ST Повышенные уровни тропонинов Повторяющаяся ишемия миокарда Нестабильность гемодинамики Нестабильность ритма сердца Ранняя постинфарктная НС Аспирин Нитраты Бета-блокаторы Гепарин (НФГ или НМГ) Определение тропонинов невозможно. Оценка риска по клиническим данным и ЭКГ Нормальный уровень тропонина при поступлении и через 12 ч Тромболизис или ангиопластика Гепарин (НФГ внутривенно или НМГ подкожно). При сохранении эпизодов ишемии коронарография и ЧКВ или АКШ Высокий риск Низкий риск Симптоматическая терапия Нагрузочный тест до или вскоре после выписки
Cтратегия лечения острых коронарных синдромов Рекомендации группы экспертов ВНОК (2008 г. ) Клиническое подозрение на ОКС Физикальное обследование ЭКГ Взятие крови Стойкие подъемы сегмента ST Нет стойких подъемов сегмента ST Повышенные уровни тропонинов Повторяющаяся ишемия миокарда Нестабильность гемодинамики Нестабильность ритма сердца Ранняя постинфарктная НС Аспирин Нитраты Бета-блокаторы Гепарин (НФГ или НМГ) Определение тропонинов невозможно. Оценка риска по клиническим данным и ЭКГ Нормальный уровень тропонина при поступлении и через 12 ч Тромболизис или ангиопластика Гепарин (НФГ внутривенно или НМГ подкожно). При сохранении эпизодов ишемии коронарография и ЧКВ или АКШ Высокий риск Низкий риск Симптоматическая терапия Нагрузочный тест до или вскоре после выписки


