ОКС-ОСЛОЖНЕНИЯ ОИМ_2014.ppt
- Количество слайдов: 181
 ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ: ЧТО НОВОГО? Профессор И. С. Курапеев Кафедра анестезиологии и реаниматологии имени В. Л. Ваневского СПЗГМУ имени И. И. Мечникова
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ: ЧТО НОВОГО? Профессор И. С. Курапеев Кафедра анестезиологии и реаниматологии имени В. Л. Ваневского СПЗГМУ имени И. И. Мечникова
 Сердечно-сосудистые заболевания являются проблемой № 1 в мире
Сердечно-сосудистые заболевания являются проблемой № 1 в мире
 Острый коронарный синдром – мировая проблема! The Global Registry of Acute Coronary Events http: //www. outcomes umassmed. org/grace/ Регистр создан в 1999 году. Является международной базой данных, предназначенной для отслеживания результатов лечения пациентов ОКС и ОИМ: GRACE Status: Countries 30, Hospitals 247
Острый коронарный синдром – мировая проблема! The Global Registry of Acute Coronary Events http: //www. outcomes umassmed. org/grace/ Регистр создан в 1999 году. Является международной базой данных, предназначенной для отслеживания результатов лечения пациентов ОКС и ОИМ: GRACE Status: Countries 30, Hospitals 247
 Россия ─ впереди планеты всей! • среди общей смертности сердечно–сосудистые заболевания составляют 57%, что почти в 3 раза выше, чем в Европе. Такого высокого показателя нет ни в одной развитой стране мира! • с 1990 по 2010 г. количество заболеваний системы кровообращения выросло в 2, 4 раза. • ежегодно число госпитализированных больных острым инфарктом миокарда составляет более 250. 000 человек, ~ 0, 3% от числа трудоспособного населения • ишемической болезнью сердца страдает каждый четвертый мужчина в возрасте старше 44 лет! • количество постинфарктных больных в возрасте старше 35 лет составляет 2, 5 миллиона, ~ 2% от всего населения!
Россия ─ впереди планеты всей! • среди общей смертности сердечно–сосудистые заболевания составляют 57%, что почти в 3 раза выше, чем в Европе. Такого высокого показателя нет ни в одной развитой стране мира! • с 1990 по 2010 г. количество заболеваний системы кровообращения выросло в 2, 4 раза. • ежегодно число госпитализированных больных острым инфарктом миокарда составляет более 250. 000 человек, ~ 0, 3% от числа трудоспособного населения • ишемической болезнью сердца страдает каждый четвертый мужчина в возрасте старше 44 лет! • количество постинфарктных больных в возрасте старше 35 лет составляет 2, 5 миллиона, ~ 2% от всего населения!
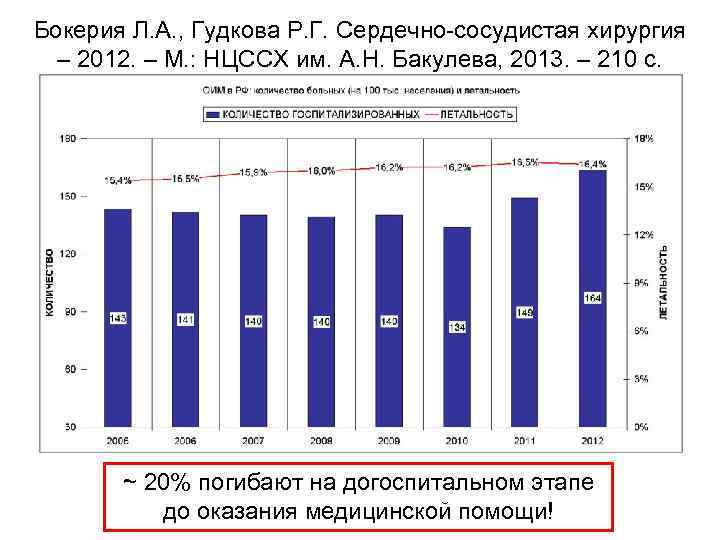 Бокерия Л. А. , Гудкова Р. Г. Сердечно сосудистая хирургия – 2012. – М. : НЦССХ им. А. Н. Бакулева, 2013. – 210 с. ~ 20% погибают на догоспитальном этапе до оказания медицинской помощи!
Бокерия Л. А. , Гудкова Р. Г. Сердечно сосудистая хирургия – 2012. – М. : НЦССХ им. А. Н. Бакулева, 2013. – 210 с. ~ 20% погибают на догоспитальном этапе до оказания медицинской помощи!
 Первое десятилетие XXI века ознаменовалась публикацией результатов целого ряда клинических исследований и практических рекомендаций, посвященных проблемам острого коронарного синдрома и сердечной недостаточности
Первое десятилетие XXI века ознаменовалась публикацией результатов целого ряда клинических исследований и практических рекомендаций, посвященных проблемам острого коронарного синдрома и сердечной недостаточности
 Международные документы, регламентирующие лечение ОИМ 1. Thygesen K. , Alpert J. S. , Jaffe A. S. et al. Third Universal Definition of Myocardial Infarction // Circulation. – 2012. – Vol. 126. № 16. – P. 2020 2035. 2. Steg G. et al. ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST segment elevation // Eur. Heart J. – 2012. – Vol. 32. – № 23. – P. 2999 3054. 3. Jneid H. et al. 2012 ACCF/AHA focused update of the guideline for the management of patients UF/NSTEMI (updating the 2007 guideline and replacing the 2011 focused update): a report of the AACF/AHA Task Force on Practice Guidelines // Circulation. – 2012. – Vol. 126. – № 23. – P. 875– 910. 4. Kolh P. et al. Guidelines on myocardial revascularization The Task Force on Myocardial Revascularization of the European // Eur. J. Cardiothorac. Surg. – 2010. – Vol. 38. – № Suppl. – P. S 1 S 52. 5. Krumholz H. M. et al. ACC/AHA 2008 Performance Measures for Adults With ST Elevation and Non–ST Elevation Myocardial Infarction // J. Am. Coll. Cardiol. – 2008. – Vol. 52. – P. 2046 2099. 6. Van de Werf F. et al. Management of acute myocardial infarction in patients presenting with persistent ST segment elevation // Eur. Heart J. – 2008. – Vol. 29. – № 23. – P. 2909 2945. 7. Antman E. M. et al. ACC/AHA guidelines for the management of patients with ST elevation myocardial infarction // Circulation. – 2004. – Vol. 110. – № 5. – P. 588 636.
Международные документы, регламентирующие лечение ОИМ 1. Thygesen K. , Alpert J. S. , Jaffe A. S. et al. Third Universal Definition of Myocardial Infarction // Circulation. – 2012. – Vol. 126. № 16. – P. 2020 2035. 2. Steg G. et al. ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST segment elevation // Eur. Heart J. – 2012. – Vol. 32. – № 23. – P. 2999 3054. 3. Jneid H. et al. 2012 ACCF/AHA focused update of the guideline for the management of patients UF/NSTEMI (updating the 2007 guideline and replacing the 2011 focused update): a report of the AACF/AHA Task Force on Practice Guidelines // Circulation. – 2012. – Vol. 126. – № 23. – P. 875– 910. 4. Kolh P. et al. Guidelines on myocardial revascularization The Task Force on Myocardial Revascularization of the European // Eur. J. Cardiothorac. Surg. – 2010. – Vol. 38. – № Suppl. – P. S 1 S 52. 5. Krumholz H. M. et al. ACC/AHA 2008 Performance Measures for Adults With ST Elevation and Non–ST Elevation Myocardial Infarction // J. Am. Coll. Cardiol. – 2008. – Vol. 52. – P. 2046 2099. 6. Van de Werf F. et al. Management of acute myocardial infarction in patients presenting with persistent ST segment elevation // Eur. Heart J. – 2008. – Vol. 29. – № 23. – P. 2909 2945. 7. Antman E. M. et al. ACC/AHA guidelines for the management of patients with ST elevation myocardial infarction // Circulation. – 2004. – Vol. 110. – № 5. – P. 588 636.
 Национальные рекомендации, регламентирующие лечение ОИМ 1. Руда М. Я. и соавт. Национальные рекомендации по диагностике и лечению больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ // Кардиоваскулярная терапия и профилактика. – 2007. – Том 6. – № 8, Приложение 1. [Электронный ресурс]. – Режим доступа: http: //www. scardio. ru/recommendations/approved 000 ED/default. asp 2. Грацианский Н. А. и соавт. Национальные рекомендации по диагностике и лечению больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ // Кардиоваскулярная терапия и профилактика. – 2006. – № 5, Приложение 1. [Электронный ресурс]. – Режим доступа: http: //www. scardio. ru/recommendations/approved 000 F 8/default. asp 3. Руда М. Я. и соавт. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы. Проект МЗ РФ, 2013. [Электронный ресурс]. – Режим доступа: athero. ru/STEMI_VNOK%20 guidelines_FINAL. pdf 4. Национальное научно практическое общество скорой медицинской помощи. Проект ведения больных с острым коронарным синдромом на догоспитальном этапе, 2013. [Электронный ресурс]. – Режим доступа: http: //cito 03. ru/recomendaciya/klin_recom_standart. html
Национальные рекомендации, регламентирующие лечение ОИМ 1. Руда М. Я. и соавт. Национальные рекомендации по диагностике и лечению больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ // Кардиоваскулярная терапия и профилактика. – 2007. – Том 6. – № 8, Приложение 1. [Электронный ресурс]. – Режим доступа: http: //www. scardio. ru/recommendations/approved 000 ED/default. asp 2. Грацианский Н. А. и соавт. Национальные рекомендации по диагностике и лечению больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ // Кардиоваскулярная терапия и профилактика. – 2006. – № 5, Приложение 1. [Электронный ресурс]. – Режим доступа: http: //www. scardio. ru/recommendations/approved 000 F 8/default. asp 3. Руда М. Я. и соавт. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы. Проект МЗ РФ, 2013. [Электронный ресурс]. – Режим доступа: athero. ru/STEMI_VNOK%20 guidelines_FINAL. pdf 4. Национальное научно практическое общество скорой медицинской помощи. Проект ведения больных с острым коронарным синдромом на догоспитальном этапе, 2013. [Электронный ресурс]. – Режим доступа: http: //cito 03. ru/recomendaciya/klin_recom_standart. html
 !
!
 «Острый коронарный синдром (ОКС)» – термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию. Термин «ОКС» используют тогда, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. Всероссийское научное общество кардиологов. Рекомендации по лечению острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ, 2006 год. http: //www. athero. ru/guidelines. htm
«Острый коронарный синдром (ОКС)» – термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию. Термин «ОКС» используют тогда, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. Всероссийское научное общество кардиологов. Рекомендации по лечению острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ, 2006 год. http: //www. athero. ru/guidelines. htm
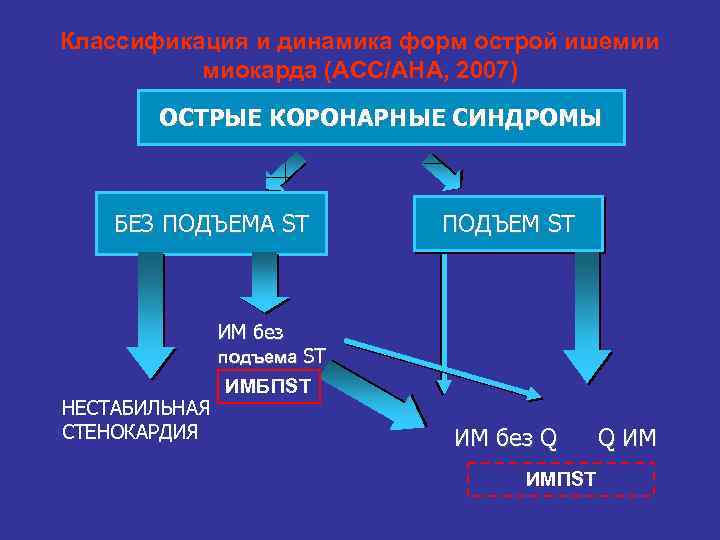 Классификация и динамика форм острой ишемии миокарда (ACC/AHA, 2007) ОСТРЫЕ КОРОНАРНЫЕ СИНДРОМЫ БЕЗ ПОДЪЕМА ST ПОДЪЕМ ST ИМ без подъема ST подъема НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ ИМБПST ИМ без Q ИМПST Q ИМ
Классификация и динамика форм острой ишемии миокарда (ACC/AHA, 2007) ОСТРЫЕ КОРОНАРНЫЕ СИНДРОМЫ БЕЗ ПОДЪЕМА ST ПОДЪЕМ ST ИМ без подъема ST подъема НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ ИМБПST ИМ без Q ИМПST Q ИМ
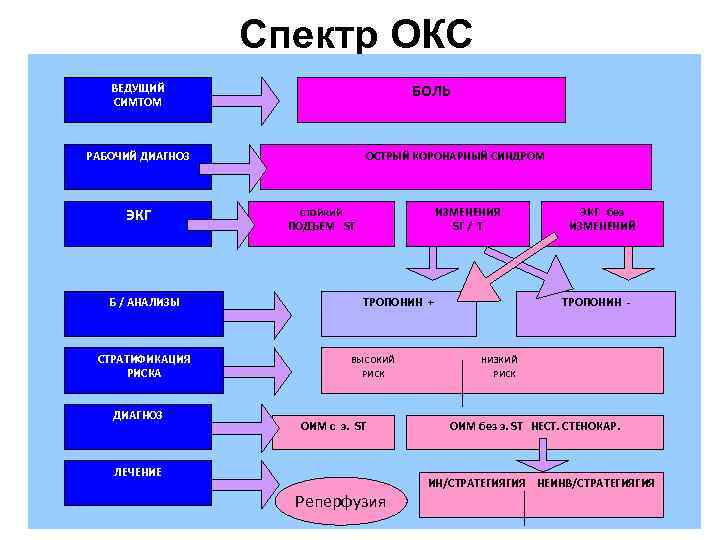 Спектр ОКС БОЛЬ ВЕДУЩИЙ СИМТОМ РАБОЧИЙ ДИАГНОЗ ЭКГ Б / АНАЛИЗЫ СТРАТИФИКАЦИЯ РИСКА ДИАГНОЗ ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ стойкий ПОДЪЕМ ST ИЗМЕНЕНИЯ ST / T ТРОПОНИН + ВЫСОКИЙ РИСК ОИМ с э. ST ЛЕЧЕНИЕ Реперфузия ЭКГ без ИЗМЕНЕНИЙ ТРОПОНИН - НИЗКИЙ РИСК ОИМ без э. ST НЕСТ. СТЕНОКАР. ИН/CТРАТЕГИЯГИЯ НЕИНВ/СТРАТЕГИЯГИЯ
Спектр ОКС БОЛЬ ВЕДУЩИЙ СИМТОМ РАБОЧИЙ ДИАГНОЗ ЭКГ Б / АНАЛИЗЫ СТРАТИФИКАЦИЯ РИСКА ДИАГНОЗ ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ стойкий ПОДЪЕМ ST ИЗМЕНЕНИЯ ST / T ТРОПОНИН + ВЫСОКИЙ РИСК ОИМ с э. ST ЛЕЧЕНИЕ Реперфузия ЭКГ без ИЗМЕНЕНИЙ ТРОПОНИН - НИЗКИЙ РИСК ОИМ без э. ST НЕСТ. СТЕНОКАР. ИН/CТРАТЕГИЯГИЯ НЕИНВ/СТРАТЕГИЯГИЯ
 Классификация типов инфаркта миокарда Thygesen K. , Alpert J. S. , Jaffe A. S. et al. Third Universal Definition of Myocardial Infarction // Circulation. – 2012. – Vol. 126. № 16. – P. 2020 2035. Тип Характеристика 1 Спонтанный ИМ, связанный с ишемией вследствие первичного коронарного события, такого как эрозия бляшки и/или ее разрушение, растрескивание или расслоение 2 Вторичный ИМ, связанный с ишемией, вызванной увеличением недостатка кислорода или его поступления, например, при коронарном спазме, коронарной эмболии, анемии, аритмии, гипер или гипотензии 3 Внезапная неожиданная сердечная смерть, часто с симптомами возможной ишемии миокарда, сопровождающихся предположительно новыми подъемами ST, или новой блокадой ЛНПГ, или признаками свежего тромбоза в коронарной артерии при ангиографии и/или аутопсии, когда смерть наступает до сдачи анализа крови или в период до появления сердечных биомаркеров в крови. 4 a ИМ связанный с чрескожным коронарным вмешательством. 4 b ИМ связанный с тромбозом стента. 5 ИМ связанный с коронарном шунтированием.
Классификация типов инфаркта миокарда Thygesen K. , Alpert J. S. , Jaffe A. S. et al. Third Universal Definition of Myocardial Infarction // Circulation. – 2012. – Vol. 126. № 16. – P. 2020 2035. Тип Характеристика 1 Спонтанный ИМ, связанный с ишемией вследствие первичного коронарного события, такого как эрозия бляшки и/или ее разрушение, растрескивание или расслоение 2 Вторичный ИМ, связанный с ишемией, вызванной увеличением недостатка кислорода или его поступления, например, при коронарном спазме, коронарной эмболии, анемии, аритмии, гипер или гипотензии 3 Внезапная неожиданная сердечная смерть, часто с симптомами возможной ишемии миокарда, сопровождающихся предположительно новыми подъемами ST, или новой блокадой ЛНПГ, или признаками свежего тромбоза в коронарной артерии при ангиографии и/или аутопсии, когда смерть наступает до сдачи анализа крови или в период до появления сердечных биомаркеров в крови. 4 a ИМ связанный с чрескожным коронарным вмешательством. 4 b ИМ связанный с тромбозом стента. 5 ИМ связанный с коронарном шунтированием.
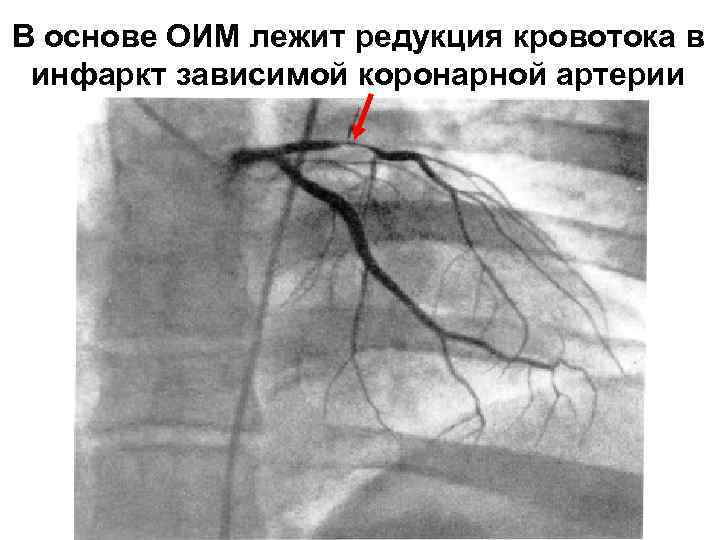 В основе ОИМ лежит редукция кровотока в инфаркт зависимой коронарной артерии
В основе ОИМ лежит редукция кровотока в инфаркт зависимой коронарной артерии
 История развития учения об инфаркте миокарда Честь первого описания клиники инфаркта миокарда принадлежит русским ученым Василию Пармёновичу Образцову и Николаю Дмитриевичу Стражеско. Obrastzov W. P. , Strazhesko N. D. Zur Kenntnis der Thrombose der Koronararterien des Herzens. Z Klin Med 1910; 71: 116 132.
История развития учения об инфаркте миокарда Честь первого описания клиники инфаркта миокарда принадлежит русским ученым Василию Пармёновичу Образцову и Николаю Дмитриевичу Стражеско. Obrastzov W. P. , Strazhesko N. D. Zur Kenntnis der Thrombose der Koronararterien des Herzens. Z Klin Med 1910; 71: 116 132.
 Острый инфаркт миокарда может быть определен совокупностью признаков: Fклинических Fэлектрокардиографических Fэхокардиографических Fбиохимических Fморфологических
Острый инфаркт миокарда может быть определен совокупностью признаков: Fклинических Fэлектрокардиографических Fэхокардиографических Fбиохимических Fморфологических
 Клинические проявления острой ишемии миокарда • Сильная боль за грудиной сжимающая, давящая • Испарина, липкий холодный пот • Тошнота, рвота • Одышка • Слабость, коллапс
Клинические проявления острой ишемии миокарда • Сильная боль за грудиной сжимающая, давящая • Испарина, липкий холодный пот • Тошнота, рвота • Одышка • Слабость, коллапс
 Значение ЭКГ в диагностике инфаркта миокарда трудно переоценить. Это не только важнейший инструмент диагностики, но и первостепенный фактор в выборе стратегии терапии!
Значение ЭКГ в диагностике инфаркта миокарда трудно переоценить. Это не только важнейший инструмент диагностики, но и первостепенный фактор в выборе стратегии терапии!
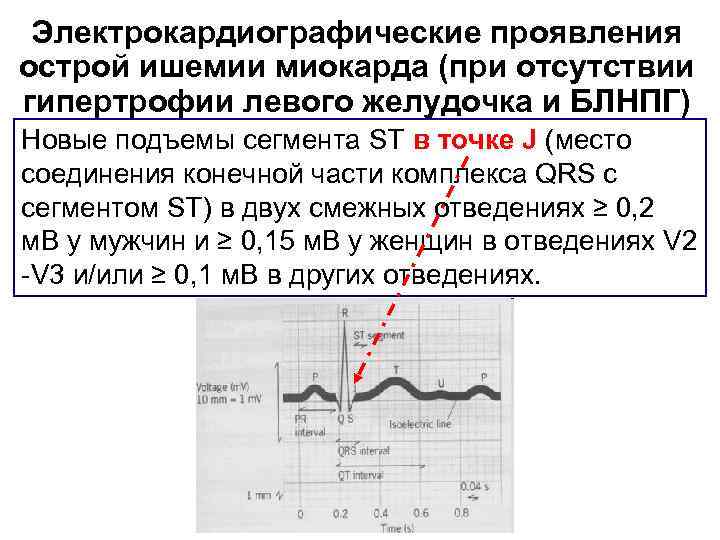 Электрокардиографические проявления острой ишемии миокарда (при отсутствии гипертрофии левого желудочка и БЛНПГ) Новые подъемы сегмента ST в точке J (место соединения конечной части комплекса QRS с сегментом ST) в двух смежных отведениях ≥ 0, 2 м. В у мужчин и ≥ 0, 15 м. В у женщин в отведениях V 2 V 3 и/или ≥ 0, 1 м. В в других отведениях.
Электрокардиографические проявления острой ишемии миокарда (при отсутствии гипертрофии левого желудочка и БЛНПГ) Новые подъемы сегмента ST в точке J (место соединения конечной части комплекса QRS с сегментом ST) в двух смежных отведениях ≥ 0, 2 м. В у мужчин и ≥ 0, 15 м. В у женщин в отведениях V 2 V 3 и/или ≥ 0, 1 м. В в других отведениях.
 ФОРМИРОВАНИЕ ЭЛЕКТРОКАРДИОГРАММЫ ПРИ ТРЕХ ПОСЛЕДОВАТЕЛЬНЫХ ПРОЦЕССАХ РАЗВИТИЯ ИНФАРКТА МИОКАРДА: ИШЕМИЯ ПОВРЕЖДЕНИЕ НЕКРОЗ
ФОРМИРОВАНИЕ ЭЛЕКТРОКАРДИОГРАММЫ ПРИ ТРЕХ ПОСЛЕДОВАТЕЛЬНЫХ ПРОЦЕССАХ РАЗВИТИЯ ИНФАРКТА МИОКАРДА: ИШЕМИЯ ПОВРЕЖДЕНИЕ НЕКРОЗ
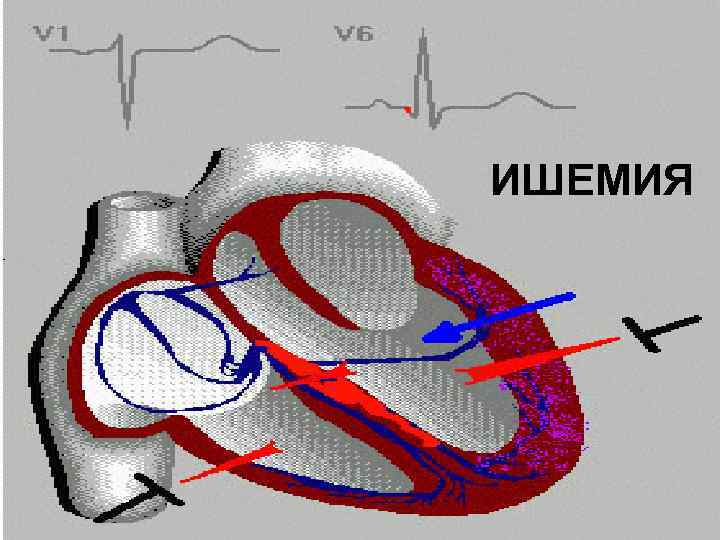 ИШЕМИЯ
ИШЕМИЯ
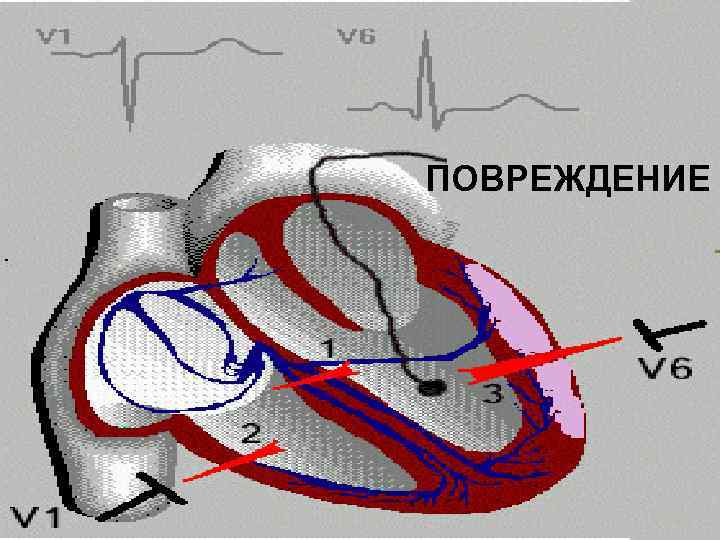 ПОВРЕЖДЕНИЕ
ПОВРЕЖДЕНИЕ
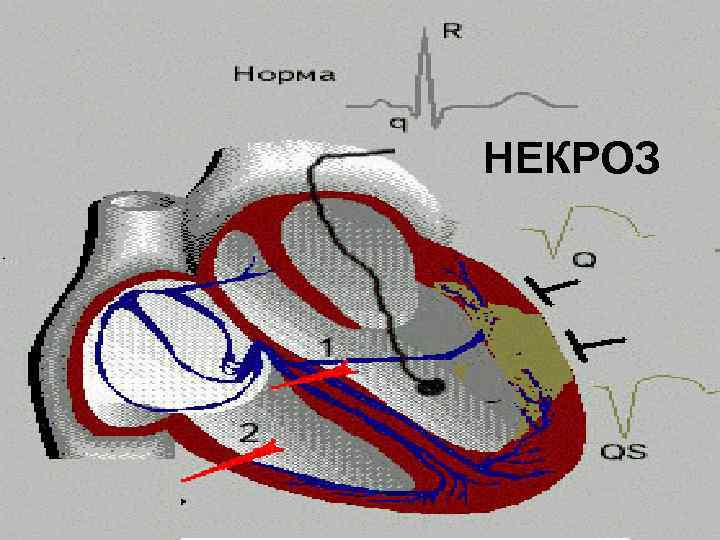 НЕКРОЗ
НЕКРОЗ
 СОВРЕМЕННЫЕ БИОХИМИЧЕСКИЕ МАРКЕРЫ ИНФАРКТА МИОКАРДА До недавнего времени «золотым стандартом» биохимической диагностики инфаркта миокарда было исследование изофермента МВ креатинкиназы (КК МВ). На сегодняшний день наибольшую диагностическую ценность имеют C тесты на Тропонин Т и I из за их высокой специфичности и чувствительности.
СОВРЕМЕННЫЕ БИОХИМИЧЕСКИЕ МАРКЕРЫ ИНФАРКТА МИОКАРДА До недавнего времени «золотым стандартом» биохимической диагностики инфаркта миокарда было исследование изофермента МВ креатинкиназы (КК МВ). На сегодняшний день наибольшую диагностическую ценность имеют C тесты на Тропонин Т и I из за их высокой специфичности и чувствительности.
 Внедрение методов определения тропонинов в диагностике острого инфаркта миокарда послужило основой для пересмотра критериев его диагностики и лечения! F Уровень Tропонина больше, чем 0, 1 нг/мл, является важным индикатором последующих событий при ОКС! N В этой случае полагают, что больные нестабильной стенокардией или не Q инфарктом миокарда, имеют высокий риск возникновения инфаркта с ↑ ST и/или внезапной смерти в течение ближайших 6 недель.
Внедрение методов определения тропонинов в диагностике острого инфаркта миокарда послужило основой для пересмотра критериев его диагностики и лечения! F Уровень Tропонина больше, чем 0, 1 нг/мл, является важным индикатором последующих событий при ОКС! N В этой случае полагают, что больные нестабильной стенокардией или не Q инфарктом миокарда, имеют высокий риск возникновения инфаркта с ↑ ST и/или внезапной смерти в течение ближайших 6 недель.
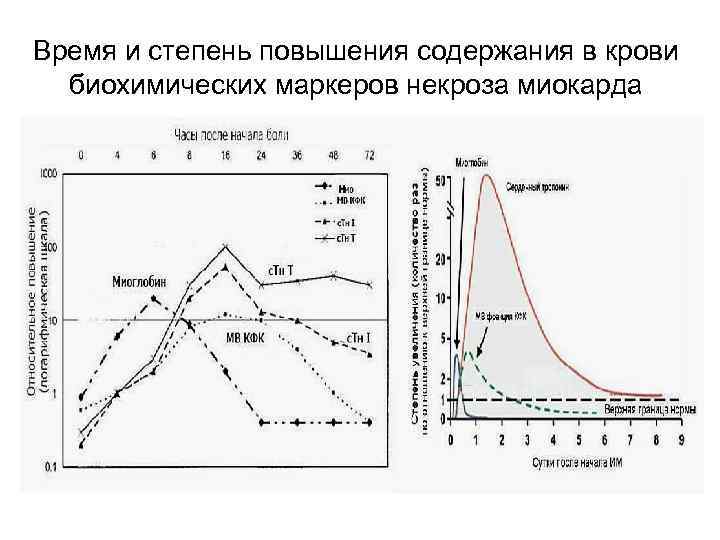 Время и степень повышения содержания в крови биохимических маркеров некроза миокарда
Время и степень повышения содержания в крови биохимических маркеров некроза миокарда
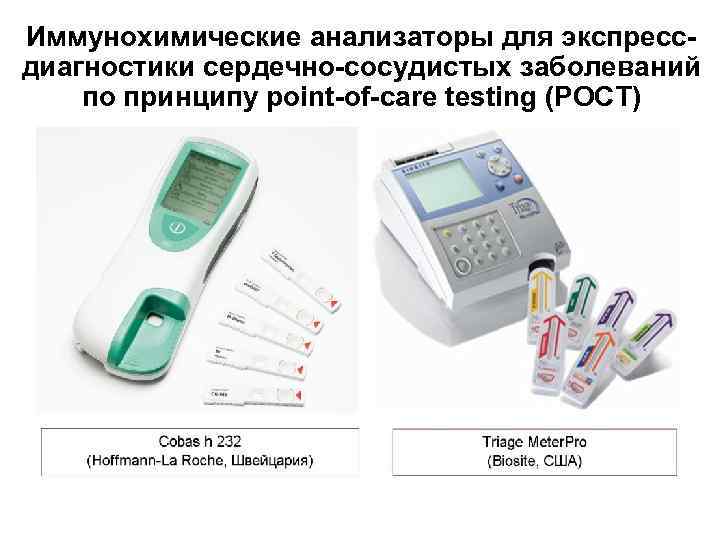 Иммунохимические анализаторы для экспрессдиагностики сердечно-сосудистых заболеваний по принципу point-of-care testing (POCT)
Иммунохимические анализаторы для экспрессдиагностики сердечно-сосудистых заболеваний по принципу point-of-care testing (POCT)
 Третье универсальное определение инфаркта миокарда (ИМ) Принципиально, что текущее универсальное определение ИМ, направлено не столько на установление конкретных пограничных уровней тропонинов для диагностики ИМ, сколько на наиболее раннее выявление повреждений миокарда, происходящих при ишемических симптомах. В центре нового определения ИМ «выявление повышения и/или снижения значений концентрации кардиомаркера [предпочтительно кардиального тропонина (c. Tn)], по крайней мере, на одно значение, характерное для 99 -ой процентили, соответствующей верхнему референсному значению» .
Третье универсальное определение инфаркта миокарда (ИМ) Принципиально, что текущее универсальное определение ИМ, направлено не столько на установление конкретных пограничных уровней тропонинов для диагностики ИМ, сколько на наиболее раннее выявление повреждений миокарда, происходящих при ишемических симптомах. В центре нового определения ИМ «выявление повышения и/или снижения значений концентрации кардиомаркера [предпочтительно кардиального тропонина (c. Tn)], по крайней мере, на одно значение, характерное для 99 -ой процентили, соответствующей верхнему референсному значению» .
 Третье универсальное определение инфаркта миокарда (ИМ) В дополнение к значению кардиального тропонина, 1. 2. 3. 4. 5. должен быть, по крайней мере, один из пяти признаков, подтверждающих диагноз ИМ: симптомы ишемии новое (или предположительно новое) значительное изменение сегмента ST и зубца T, или блокада левой ножки пучка Гиса появление патологического зубца Q дополнительная утрата жизнеспособного миокарда или региональное нарушение подвижности миокарда, доказанные путем визуализации (ЭХО КГ, мультиспиральная компьютерная томография, сцинтиграфия) обнаружение внутрикоронарного тромба при ангиографии или при аутопсии
Третье универсальное определение инфаркта миокарда (ИМ) В дополнение к значению кардиального тропонина, 1. 2. 3. 4. 5. должен быть, по крайней мере, один из пяти признаков, подтверждающих диагноз ИМ: симптомы ишемии новое (или предположительно новое) значительное изменение сегмента ST и зубца T, или блокада левой ножки пучка Гиса появление патологического зубца Q дополнительная утрата жизнеспособного миокарда или региональное нарушение подвижности миокарда, доказанные путем визуализации (ЭХО КГ, мультиспиральная компьютерная томография, сцинтиграфия) обнаружение внутрикоронарного тромба при ангиографии или при аутопсии
 Алгоритм подтверждения ОИМ c использованием высокочувствительного теста на тропонин Т (hs c. Tn. T) на анализаторах «Хоффманн Ла Рош» 99 ая процентиль (верхний референсный уровень ) = 14 нг/л Алгоритм подтверждения ОИМ: Ш исходный hs c. Tn. T = или > 52 нг/л Ш абсолютная дельта за первый час = или > 5 нг/л Ш специфичность 94% Ш положительное прогностическое значение 76%. Алгоритм исключения ОИМ: Ш сходный hs c. Tn. T < 12 нг/л Ш абсолютная дельта за первый час < 3 нг/л Ш чувствительность 100% Ш отрицательное прогностическое значение - 100%! Ш для пациентов, которые за 1 час четко не диагностируются нужны дополнительные измерения
Алгоритм подтверждения ОИМ c использованием высокочувствительного теста на тропонин Т (hs c. Tn. T) на анализаторах «Хоффманн Ла Рош» 99 ая процентиль (верхний референсный уровень ) = 14 нг/л Алгоритм подтверждения ОИМ: Ш исходный hs c. Tn. T = или > 52 нг/л Ш абсолютная дельта за первый час = или > 5 нг/л Ш специфичность 94% Ш положительное прогностическое значение 76%. Алгоритм исключения ОИМ: Ш сходный hs c. Tn. T < 12 нг/л Ш абсолютная дельта за первый час < 3 нг/л Ш чувствительность 100% Ш отрицательное прогностическое значение - 100%! Ш для пациентов, которые за 1 час четко не диагностируются нужны дополнительные измерения

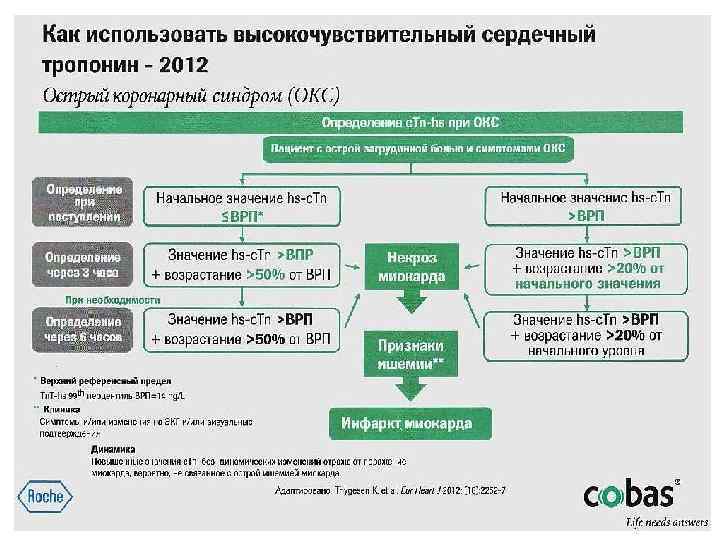
 Thygesen K. et al. How to Use High Sensitivity Cardiac Troponins in Acute Cardiac Care. – Eur. Heart J. – 2012. – Vol. 33. – № 18. – P. 2252 2257. Различные клинические ситуации, которые могут быть связаны с повреждением миокарда и вызывать повышение тропонина: почечная недостаточность, сердечная недостаточность, тахи или брадиаритмии, сердечные или внесердечные процедуры/операции. Однако, они не исключают ОИМ при наличии его клинических признаков в сочетании с динамикой тропонина.
Thygesen K. et al. How to Use High Sensitivity Cardiac Troponins in Acute Cardiac Care. – Eur. Heart J. – 2012. – Vol. 33. – № 18. – P. 2252 2257. Различные клинические ситуации, которые могут быть связаны с повреждением миокарда и вызывать повышение тропонина: почечная недостаточность, сердечная недостаточность, тахи или брадиаритмии, сердечные или внесердечные процедуры/операции. Однако, они не исключают ОИМ при наличии его клинических признаков в сочетании с динамикой тропонина.

 Диагностику и лечение ОИМ в ранние сроки заболевания можно условно разделить на 4 этапа 1. распознавание симптоматики пациентом 2. догоспитальный период и транспортировка 3. поступление в стационар 4. реперфузия
Диагностику и лечение ОИМ в ранние сроки заболевания можно условно разделить на 4 этапа 1. распознавание симптоматики пациентом 2. догоспитальный период и транспортировка 3. поступление в стационар 4. реперфузия
 В отношении пациентов с болью в груди, система скорой медицинской помощи должна действовать безотлагательно!
В отношении пациентов с болью в груди, система скорой медицинской помощи должна действовать безотлагательно!
 Показание к госпитализации и транспортировка Малейшее подозрение (вероятный ОКС) в отношении ишемического генеза болей в грудной клетке, даже при отсутствии характерных электрокардиографических изменений, должны являться поводом для незамедлительной транспортировки больного в стационар!
Показание к госпитализации и транспортировка Малейшее подозрение (вероятный ОКС) в отношении ишемического генеза болей в грудной клетке, даже при отсутствии характерных электрокардиографических изменений, должны являться поводом для незамедлительной транспортировки больного в стационар!
 Организация работы СМП при ОИМ §Любая бригада СМП, поставив диагноз ОКС, определив показания и противопоказания к соответствующему лечению, должна купировать болевой приступ, начать антитромботическое лечение, включая введение тромболитиков (если не планируется инвазивное восстановление проходимости коронарной артерии), а при развитии осложнений – нарушений ритма сердца или острой сердечной недостаточности – необходимую терапию, включая мероприятия по сердечно легочной реанимации Бригады СМП в каждом населенном пункте должны иметь четкие инструкции, в какие стационары необходимо транспортировать больных ИМп. ST или с подозрением на ИМп. ST Врачи этих стационаров при необходимости оказывают СМП соответствующую консультативную помощь § § Терещенко С. Н. Лечение ОКС на догоспитальном этапе: современное представление [Электронный ресурс]. – Режим доступа: scardio. ru/downloads/c 5 m 0 i 206/лечение ОКС на догоспитальном этапе
Организация работы СМП при ОИМ §Любая бригада СМП, поставив диагноз ОКС, определив показания и противопоказания к соответствующему лечению, должна купировать болевой приступ, начать антитромботическое лечение, включая введение тромболитиков (если не планируется инвазивное восстановление проходимости коронарной артерии), а при развитии осложнений – нарушений ритма сердца или острой сердечной недостаточности – необходимую терапию, включая мероприятия по сердечно легочной реанимации Бригады СМП в каждом населенном пункте должны иметь четкие инструкции, в какие стационары необходимо транспортировать больных ИМп. ST или с подозрением на ИМп. ST Врачи этих стационаров при необходимости оказывают СМП соответствующую консультативную помощь § § Терещенко С. Н. Лечение ОКС на догоспитальном этапе: современное представление [Электронный ресурс]. – Режим доступа: scardio. ru/downloads/c 5 m 0 i 206/лечение ОКС на догоспитальном этапе
 Организация работы СМП при ОИМ Лечение больного ИМ с↑ST представляет собой единый процесс, начинающийся на догоспитальном этапе и продолжающийся в стационаре. Для этого бригады СМП и стационары, куда поступают больные с ОКС, должны работать по единому алгоритму, основанному на единых принципах диагностики, лечения и единому пониманию тактических вопросов NДвухстепенная система, когда при подозрении на ИМ линейная бригада СМП вызывает на себя «специализированную» , которая собственно начинает лечение и транспортирует больного в стационар, ведет к неоправданной потере времени FКаждая бригада СМП (в том числе и фельдшерская) должна быть готова к проведению активного лечения больного ИМ с ↑ ST
Организация работы СМП при ОИМ Лечение больного ИМ с↑ST представляет собой единый процесс, начинающийся на догоспитальном этапе и продолжающийся в стационаре. Для этого бригады СМП и стационары, куда поступают больные с ОКС, должны работать по единому алгоритму, основанному на единых принципах диагностики, лечения и единому пониманию тактических вопросов NДвухстепенная система, когда при подозрении на ИМ линейная бригада СМП вызывает на себя «специализированную» , которая собственно начинает лечение и транспортирует больного в стационар, ведет к неоправданной потере времени FКаждая бригада СМП (в том числе и фельдшерская) должна быть готова к проведению активного лечения больного ИМ с ↑ ST
 Линейная бригада СМП должна быть оснащена необходимым оборудованием 1. Портативный ЭКГ с автономным питанием 2. Портативный аппарат для ЭИТ с автономным питанием с контролем за ритмом сердца 3. Набор для проведения сердечно легочной реанимации, включая аппарат для проведения ручной ИВЛ 4. Оборудование для инфузионной терапии, включая инфузоматы и перфузоры 5. Набор для установки в/в катетера 6. Кардиоскоп 7. Кардиостимулятор 8. Система для дистанционной передачи ЭКГ 9. Система мобильной связи 10. Отсос 11. Лекарства, необходимые для базовой терапии ОИМ
Линейная бригада СМП должна быть оснащена необходимым оборудованием 1. Портативный ЭКГ с автономным питанием 2. Портативный аппарат для ЭИТ с автономным питанием с контролем за ритмом сердца 3. Набор для проведения сердечно легочной реанимации, включая аппарат для проведения ручной ИВЛ 4. Оборудование для инфузионной терапии, включая инфузоматы и перфузоры 5. Набор для установки в/в катетера 6. Кардиоскоп 7. Кардиостимулятор 8. Система для дистанционной передачи ЭКГ 9. Система мобильной связи 10. Отсос 11. Лекарства, необходимые для базовой терапии ОИМ
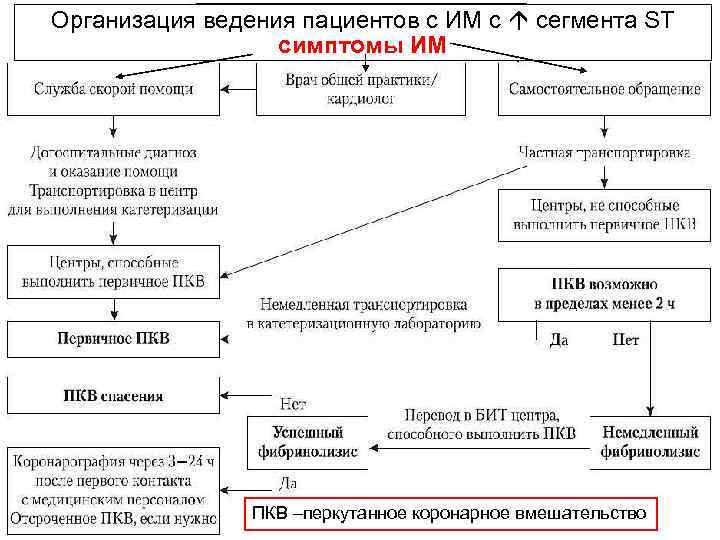 Организация ведения пациентов с ИМ с сегмента ST симптомы ИМ ПКВ –перкутанное коронарное вмешательство
Организация ведения пациентов с ИМ с сегмента ST симптомы ИМ ПКВ –перкутанное коронарное вмешательство
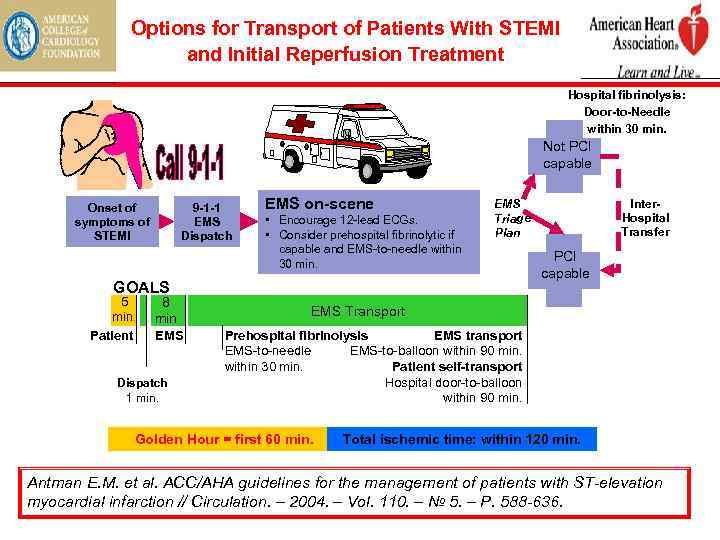 Options for Transport of Patients With STEMI and Initial Reperfusion Treatment Hospital fibrinolysis: Door-to-Needle within 30 min. Not PCI capable Onset of symptoms of STEMI 9 -1 -1 EMS Dispatch EMS on-scene • Encourage 12 lead ECGs. • Consider prehospital fibrinolytic if capable and EMS to needle within 30 min. GOALS 5 min. Patient 8 min. EMS Dispatch 1 min. Inter. Hospital Transfer EMS Triage Plan PCI capable EMS Transport Prehospital fibrinolysis EMS transport EMS to needle EMS to balloon within 90 min. within 30 min. Patient self-transport Hospital door to balloon within 90 min. Golden Hour = first 60 min. Total ischemic time: within 120 min. Antman E. M. et al. ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction // Circulation. – 2004. – Vol. 110. – № 5. – P. 588 -636.
Options for Transport of Patients With STEMI and Initial Reperfusion Treatment Hospital fibrinolysis: Door-to-Needle within 30 min. Not PCI capable Onset of symptoms of STEMI 9 -1 -1 EMS Dispatch EMS on-scene • Encourage 12 lead ECGs. • Consider prehospital fibrinolytic if capable and EMS to needle within 30 min. GOALS 5 min. Patient 8 min. EMS Dispatch 1 min. Inter. Hospital Transfer EMS Triage Plan PCI capable EMS Transport Prehospital fibrinolysis EMS transport EMS to needle EMS to balloon within 90 min. within 30 min. Patient self-transport Hospital door to balloon within 90 min. Golden Hour = first 60 min. Total ischemic time: within 120 min. Antman E. M. et al. ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction // Circulation. – 2004. – Vol. 110. – № 5. – P. 588 -636.
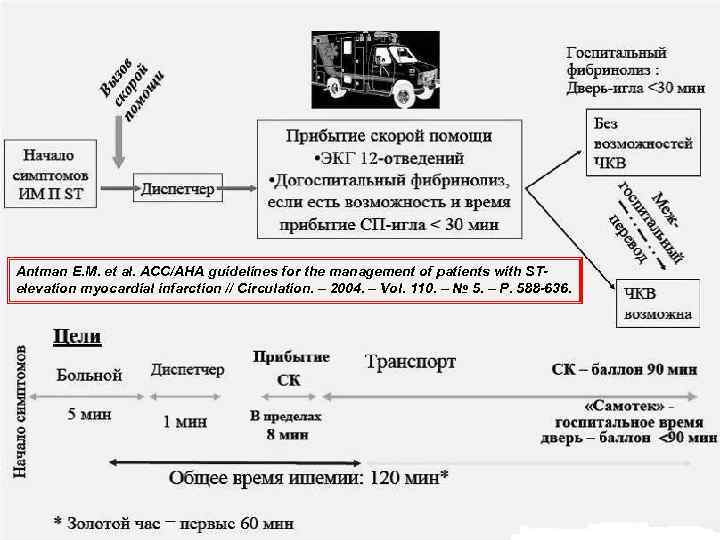 Antman E. M. et al. ACC/AHA guidelines for the management of patients with STelevation myocardial infarction // Circulation. – 2004. – Vol. 110. – № 5. – P. 588 -636.
Antman E. M. et al. ACC/AHA guidelines for the management of patients with STelevation myocardial infarction // Circulation. – 2004. – Vol. 110. – № 5. – P. 588 -636.
 Основные задачи, стоящие при первом осмотре 1. Оказание неотложной помощи 2. Оценка предположительной причины развития боли в грудной клетки (ишемическая или неишемическая) 3. Оценка ближайшего риска развития жизненоугрожающих состояний 4. Определение показаний и места госпитализации
Основные задачи, стоящие при первом осмотре 1. Оказание неотложной помощи 2. Оценка предположительной причины развития боли в грудной клетки (ишемическая или неишемическая) 3. Оценка ближайшего риска развития жизненоугрожающих состояний 4. Определение показаний и места госпитализации
 Программа в первые часы инфаркта миокарда включает следующие основные компоненты: F Этапность лечения F Совмещение диагностических и лечебных мероприятий F Учет тяжести больных на основе оценки степени риска осложнений и внезапной смерти F Учет срока от начала инфаркта до поступления больного в cтационар F Дифференцированный мониторинг
Программа в первые часы инфаркта миокарда включает следующие основные компоненты: F Этапность лечения F Совмещение диагностических и лечебных мероприятий F Учет тяжести больных на основе оценки степени риска осложнений и внезапной смерти F Учет срока от начала инфаркта до поступления больного в cтационар F Дифференцированный мониторинг
 Рекомендации по лечению при подозрении на инфаркт миокарда G Первичная оценка ЭКГ < 10 мин после поступления G Оксигенация через носовой катетер G Обеспечение венозного доступа G Мониторинг ЭКГ G Нитроглицерин под язык (сист. АД > 90 мм рт. ст. , ЧСС > 50 но < 100 уд/мин)
Рекомендации по лечению при подозрении на инфаркт миокарда G Первичная оценка ЭКГ < 10 мин после поступления G Оксигенация через носовой катетер G Обеспечение венозного доступа G Мониторинг ЭКГ G Нитроглицерин под язык (сист. АД > 90 мм рт. ст. , ЧСС > 50 но < 100 уд/мин)
 Рекомендации по лечению при подозрении на инфаркт миокарда G Обезболивание (морфин!) G Аспирин (160 325 мг per os) G Определение электролитов, ферментов G Реперфузионная терапия: 1. коронаропластика 2. тромболизис 3. экстренное коронарное шунтирование
Рекомендации по лечению при подозрении на инфаркт миокарда G Обезболивание (морфин!) G Аспирин (160 325 мг per os) G Определение электролитов, ферментов G Реперфузионная терапия: 1. коронаропластика 2. тромболизис 3. экстренное коронарное шунтирование
 селективные агенты, 2007 Focused Update of the ACC/AHA 2004 Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction
селективные агенты, 2007 Focused Update of the ACC/AHA 2004 Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction
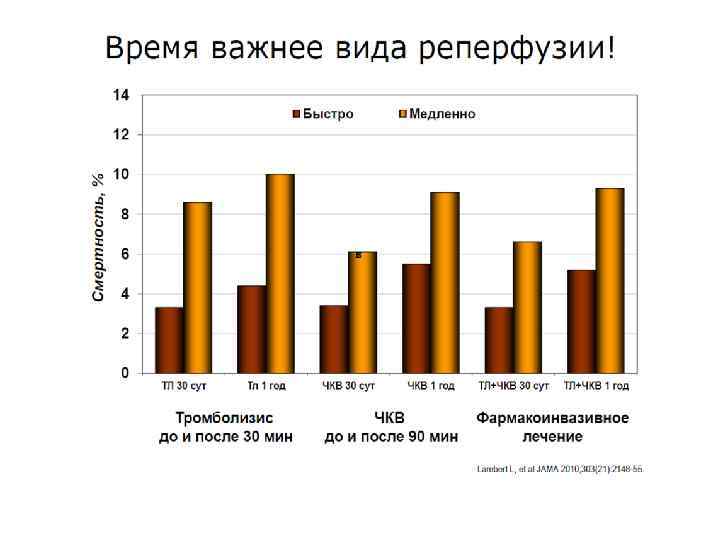
 Целью любой современной программы организации помощи больным острым инфарктом миокарда является сокращение времени от начала ангинозного приступа до начала любой процедуры реперфузии миокарда! Время = миокард!
Целью любой современной программы организации помощи больным острым инфарктом миокарда является сокращение времени от начала ангинозного приступа до начала любой процедуры реперфузии миокарда! Время = миокард!
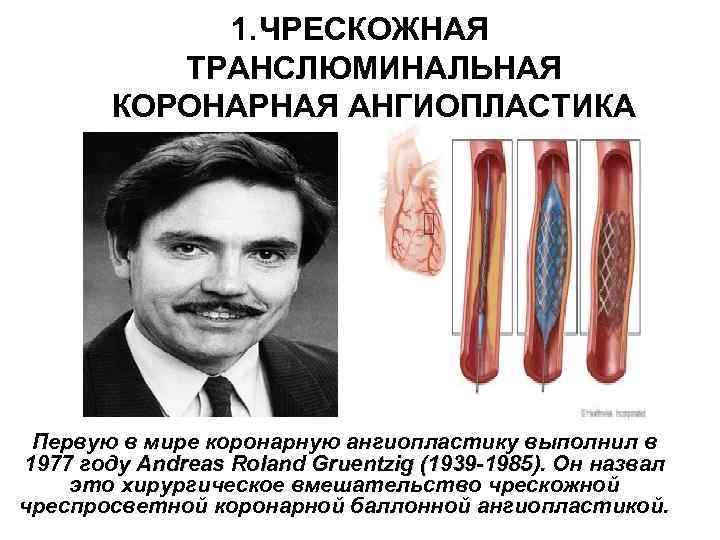 1. ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ КОРОНАРНАЯ АНГИОПЛАСТИКА Первую в мире коронарную ангиопластику выполнил в 1977 году Andreas Roland Gruentzig (1939 -1985). Он назвал (1939 -1985) это хирургическое вмешательство чрескожной чреспросветной коронарной баллонной ангиопластикой.
1. ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ КОРОНАРНАЯ АНГИОПЛАСТИКА Первую в мире коронарную ангиопластику выполнил в 1977 году Andreas Roland Gruentzig (1939 -1985). Он назвал (1939 -1985) это хирургическое вмешательство чрескожной чреспросветной коронарной баллонной ангиопластикой.
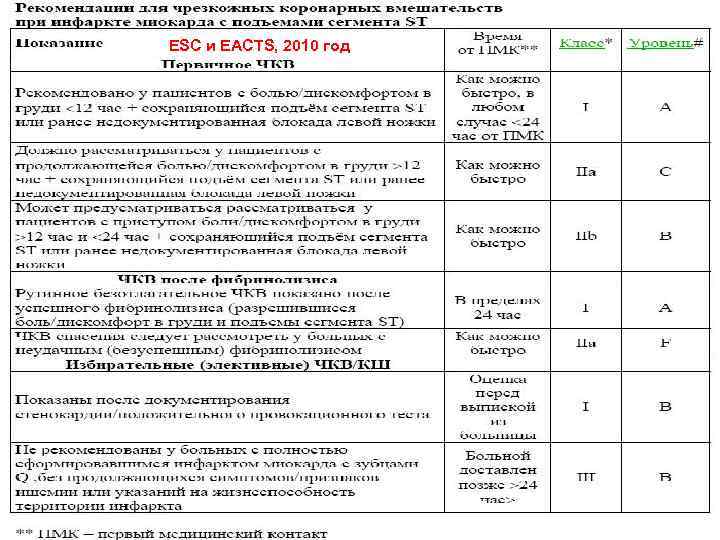
 Абсолютные показания к первичной ангиопластике C C C Должна быть выполнена в инфаркт зависимой артерии в течении первых 12 часов после приступа. Пациенты моложе 75 лет, перенесшие кардиогенный шок в течение 36 часов после инфаркта, которые подходят для реваскуляризации и которая может быть выполнена в течение 18 часов после шока. Пациенты с кардиогенным шоком или отеком легких в течение первых 12 часов после приступа и в течение 90 минут после поступления.
Абсолютные показания к первичной ангиопластике C C C Должна быть выполнена в инфаркт зависимой артерии в течении первых 12 часов после приступа. Пациенты моложе 75 лет, перенесшие кардиогенный шок в течение 36 часов после инфаркта, которые подходят для реваскуляризации и которая может быть выполнена в течение 18 часов после шока. Пациенты с кардиогенным шоком или отеком легких в течение первых 12 часов после приступа и в течение 90 минут после поступления.
 Абсолютные противопоказания к первичной ангиопластике G Не должна выполняться в не инфаркт зависимой артерии у пациентов без гемодинамического компромисса. G Не должна выполняться у бессимптомных пациентов более 12 часов после приступа, которые гемодинамически и ЭКГ стабильны.
Абсолютные противопоказания к первичной ангиопластике G Не должна выполняться в не инфаркт зависимой артерии у пациентов без гемодинамического компромисса. G Не должна выполняться у бессимптомных пациентов более 12 часов после приступа, которые гемодинамически и ЭКГ стабильны.
 G G Абсолютные условия для проведения ангиопластики при ОКС Должна выполняться опытным хирургом, выполняющим более 75 процедур в год в коллективе выполняющем более 200 плановых процедур в год Если от начала приступа прошло менее 3 часов и есть возможность выполнить первичную ангиопластику в течение часа При выполнении ангиопластики кардиохирургическое отделение должно быть готово для выполнения неотложного коронарного шунтирования! Если таких условий в вашем стационаре нет предпочтительна тромболитическая терапия
G G Абсолютные условия для проведения ангиопластики при ОКС Должна выполняться опытным хирургом, выполняющим более 75 процедур в год в коллективе выполняющем более 200 плановых процедур в год Если от начала приступа прошло менее 3 часов и есть возможность выполнить первичную ангиопластику в течение часа При выполнении ангиопластики кардиохирургическое отделение должно быть готово для выполнения неотложного коронарного шунтирования! Если таких условий в вашем стационаре нет предпочтительна тромболитическая терапия
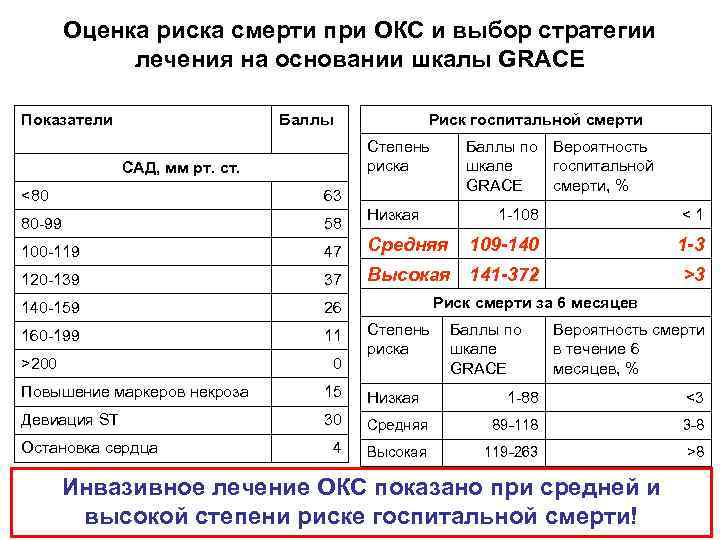 Оценка риска смерти при ОКС и выбор стратегии лечения на основании шкалы GRACE Показатели Баллы Риск госпитальной смерти Степень риска САД, мм рт. ст. <80 63 80 99 58 100 119 47 Средняя 120 139 37 140 159 26 160 199 11 >200 0 Низкая 1 108 < 1 109 -140 1 -3 Высокая 141 -372 >3 Риск смерти за 6 месяцев Степень Баллы по риска шкале GRACE Повышение маркеров некроза 15 Низкая Девиация ST 30 4 Остановка сердца Баллы по Вероятность шкале госпитальной GRACE смерти, % Вероятность смерти в течение 6 месяцев, % 1 88 <3 Средняя 89 118 3 8 Высокая 119 263 >8 Инвазивное лечение ОКС показано при средней и высокой степени риске госпитальной смерти!
Оценка риска смерти при ОКС и выбор стратегии лечения на основании шкалы GRACE Показатели Баллы Риск госпитальной смерти Степень риска САД, мм рт. ст. <80 63 80 99 58 100 119 47 Средняя 120 139 37 140 159 26 160 199 11 >200 0 Низкая 1 108 < 1 109 -140 1 -3 Высокая 141 -372 >3 Риск смерти за 6 месяцев Степень Баллы по риска шкале GRACE Повышение маркеров некроза 15 Низкая Девиация ST 30 4 Остановка сердца Баллы по Вероятность шкале госпитальной GRACE смерти, % Вероятность смерти в течение 6 месяцев, % 1 88 <3 Средняя 89 118 3 8 Высокая 119 263 >8 Инвазивное лечение ОКС показано при средней и высокой степени риске госпитальной смерти!
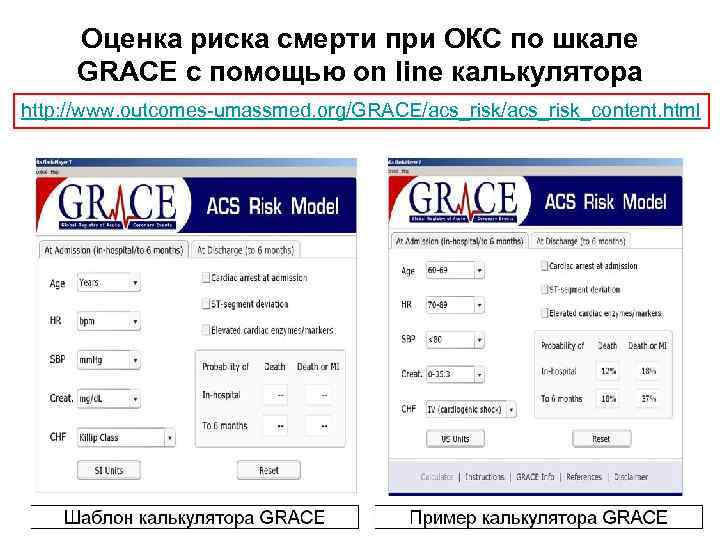 Оценка риска смерти при ОКС по шкале GRACE с помощью on line калькулятора http: //www. outcomes umassmed. org/GRACE/acs_risk_content. html
Оценка риска смерти при ОКС по шкале GRACE с помощью on line калькулятора http: //www. outcomes umassmed. org/GRACE/acs_risk_content. html
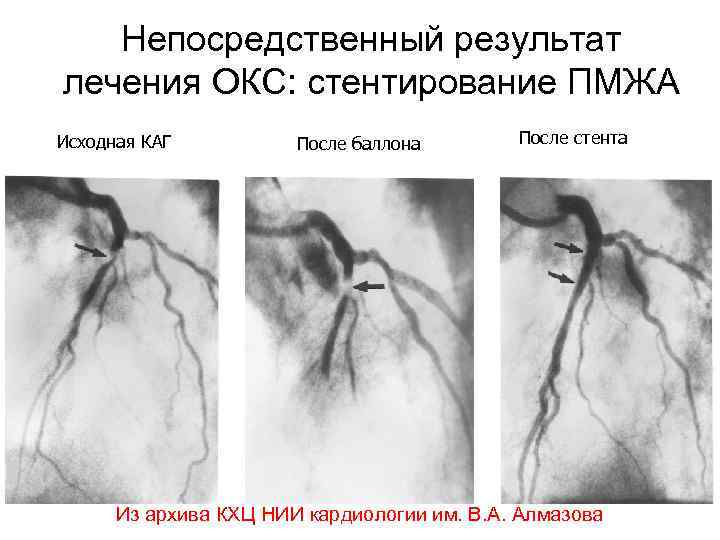 Непосредственный результат лечения ОКС: стентирование ПМЖА Исходная КАГ После баллона После стента Из архива КХЦ НИИ кардиологии им. В. А. Алмазова
Непосредственный результат лечения ОКС: стентирование ПМЖА Исходная КАГ После баллона После стента Из архива КХЦ НИИ кардиологии им. В. А. Алмазова
 Оценка степени восстановления коронарного кровотока, предложенная в исследовании TIMI (Thrombolysis in Myocardial Infarction) Степень Данные коронарографии TIMI 0 Отсутствие кровотока: контрастное вещество не проходит ниже места окклюзии TIMI 1 Минимальный кровоток: контрастное вещество просачивается ниже места окклюзии коронарного сосуда, но не заполняет сосудистое русло TIMI 2 Частичный кровоток: контрастное вещество проходит через место окклюзии и заполняет сосудистое русло, однако это происходит медленнее, чем в нормальных сосудах TIMI 3 Полное восстановление кровотока: контрастное вещество заполняет сосуд ниже места закупорки так же быстро, как это происходит выше места окклюзии; контрастное вещество быстро покидает сосуд Chesebro J. H. et al. Thrombolysis in Myocardial Infarction (TIMI) Trial // Circulation. – 1987. – Vol. 76. – № 1. – P. 142 154.
Оценка степени восстановления коронарного кровотока, предложенная в исследовании TIMI (Thrombolysis in Myocardial Infarction) Степень Данные коронарографии TIMI 0 Отсутствие кровотока: контрастное вещество не проходит ниже места окклюзии TIMI 1 Минимальный кровоток: контрастное вещество просачивается ниже места окклюзии коронарного сосуда, но не заполняет сосудистое русло TIMI 2 Частичный кровоток: контрастное вещество проходит через место окклюзии и заполняет сосудистое русло, однако это происходит медленнее, чем в нормальных сосудах TIMI 3 Полное восстановление кровотока: контрастное вещество заполняет сосуд ниже места закупорки так же быстро, как это происходит выше места окклюзии; контрастное вещество быстро покидает сосуд Chesebro J. H. et al. Thrombolysis in Myocardial Infarction (TIMI) Trial // Circulation. – 1987. – Vol. 76. – № 1. – P. 142 154.
 2. ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ Как обстоит дело с тромболитической терапией острого инфаркта миокарда сегодня и что должен знать об этом каждый практикующий врач?
2. ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ Как обстоит дело с тромболитической терапией острого инфаркта миокарда сегодня и что должен знать об этом каждый практикующий врач?
 Тромболитическая терапия при ОКС с ↑ST Современный рекомендации
Тромболитическая терапия при ОКС с ↑ST Современный рекомендации
 rt PA рекомбинантный тканевый активатор плазминогена
rt PA рекомбинантный тканевый активатор плазминогена
 Многоцентровые исследования по оценке раннего тромболизиса при ОИМ показали снижение смертности на 25 30% независимо от применяемого препарата!
Многоцентровые исследования по оценке раннего тромболизиса при ОИМ показали снижение смертности на 25 30% независимо от применяемого препарата!
 Стрептокиназа и альтеплаза– наиболее изученные и применяемые тромболитики при ОИМ. Имеются данные, указывающие на определенные преимущества альтеплазы перед стрептокиназой, заключающиеся: • в фибриноспецифичности альтеплазы • более быстром восстановлении проходимости коронарной артерии • отсутствии аллергенных свойств • возможности повторно использовать препарат • в большей эффективности в отношении снижения смертности.
Стрептокиназа и альтеплаза– наиболее изученные и применяемые тромболитики при ОИМ. Имеются данные, указывающие на определенные преимущества альтеплазы перед стрептокиназой, заключающиеся: • в фибриноспецифичности альтеплазы • более быстром восстановлении проходимости коронарной артерии • отсутствии аллергенных свойств • возможности повторно использовать препарат • в большей эффективности в отношении снижения смертности.
 КЛАСС I состояния, для которых является очевидным, что проводить данные процедуры или лечение полезно, эффективно и они приводят к хорошим результатам <Элевация сегмента ST > 1 мм в двух или более отведениях <Время от появления симптомом < 12 часов <Возраст < 75 лет <Блокада левой ножки пучка Гиса и данные анамнеза, позволяющие предположить наличие инфаркт миокарда
КЛАСС I состояния, для которых является очевидным, что проводить данные процедуры или лечение полезно, эффективно и они приводят к хорошим результатам <Элевация сегмента ST > 1 мм в двух или более отведениях <Время от появления симптомом < 12 часов <Возраст < 75 лет <Блокада левой ножки пучка Гиса и данные анамнеза, позволяющие предположить наличие инфаркт миокарда
 КЛАСС III состояния, для которых имеется очевидность и общее мнение, что процедуры и лечение бесполезны, не эффективны и в некоторых случаях могут быть вредны =исключительно депрессия сегмента ST =время от появления симптомов > 24 часов =отсутствие болевого синдрома
КЛАСС III состояния, для которых имеется очевидность и общее мнение, что процедуры и лечение бесполезны, не эффективны и в некоторых случаях могут быть вредны =исключительно депрессия сегмента ST =время от появления симптомов > 24 часов =отсутствие болевого синдрома
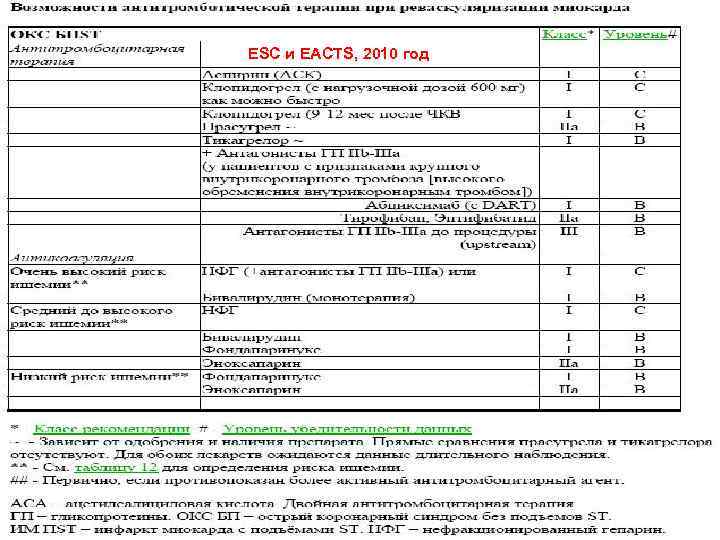
 С ЦЕЛЬЮ СНИЖЕНИЯ РИСКА КРОВОТЕЧЕНИЙ ИНФУЗИЮ ТРОМБОЛИТИКА РЕКОМЕНДОВАНО ПРОВОДИТЬ В ПЕРИФЕРИЧЕСКУЮ ВЕНУ! Hirsh J. et al. Executive Summary American College of Chest Physicians Evidence Based Clinical Practice Guidelines (8 th Edition) // CHEST. – 2008. – Vol. 133. – P. 71 S– 105
С ЦЕЛЬЮ СНИЖЕНИЯ РИСКА КРОВОТЕЧЕНИЙ ИНФУЗИЮ ТРОМБОЛИТИКА РЕКОМЕНДОВАНО ПРОВОДИТЬ В ПЕРИФЕРИЧЕСКУЮ ВЕНУ! Hirsh J. et al. Executive Summary American College of Chest Physicians Evidence Based Clinical Practice Guidelines (8 th Edition) // CHEST. – 2008. – Vol. 133. – P. 71 S– 105
 Особые указания по применению АКТИЛИЗЕ 1. Одновременно с введением Актилизе рекомендуют F F 2. F F G назначать антитромбоцитарные препараты: аспирин в дозе 160 300 мг/сутки клопидогрель плавикс по 75 мг/сутки Гепарин следует назначать по схеме: перед началом тромболизиса вводят в/в болюс 5. 000 МЕ затем поддерживающую инфузию со скоростью ~1. 000 МЕ/час с учетом значений активированного частичного тромбопластинового времени, которые должны быть в пределах 1, 5 2, 5 раз выше исходных показателей При возникновении опасного для жизни кровотечения введение препарата следует прекратить!
Особые указания по применению АКТИЛИЗЕ 1. Одновременно с введением Актилизе рекомендуют F F 2. F F G назначать антитромбоцитарные препараты: аспирин в дозе 160 300 мг/сутки клопидогрель плавикс по 75 мг/сутки Гепарин следует назначать по схеме: перед началом тромболизиса вводят в/в болюс 5. 000 МЕ затем поддерживающую инфузию со скоростью ~1. 000 МЕ/час с учетом значений активированного частичного тромбопластинового времени, которые должны быть в пределах 1, 5 2, 5 раз выше исходных показателей При возникновении опасного для жизни кровотечения введение препарата следует прекратить!
 Тромболизис высокоэффективен, но возможности его ограничены: вероятность восстановления перфузии не превышает 80%. Сегодня показания к тромболизису сужены и его проводят у 25 35% больных ОИМ. В связи с этим во многих учреждениях в настоящее время проводят первичную экстренную коронарную ангиопластику.
Тромболизис высокоэффективен, но возможности его ограничены: вероятность восстановления перфузии не превышает 80%. Сегодня показания к тромболизису сужены и его проводят у 25 35% больных ОИМ. В связи с этим во многих учреждениях в настоящее время проводят первичную экстренную коронарную ангиопластику.
 3. ЭКСТРЕННОЕ КОРОНАРНОЕ ШУНТИРОВАНИЕ
3. ЭКСТРЕННОЕ КОРОНАРНОЕ ШУНТИРОВАНИЕ
 • • • Показания к экстренному коронарному шунтированию (КШ) Класс I → ДОКАЗАТЕЛЬСТВО И/ИЛИ ОБЩЕЕ МНЕНИЕ, ЧТО ВМЕШАТЕЛЬСТВО ПОКАЗАНО Безуспешное чрескожное коронарное вмешательство (ЧКВ), рецидивирующая симптоматика, нестабильная гемодинамика, техническая и анатомическая возможность проведения КШ Стойкая или рецидивирующая клиническая картина, рефрактерная к медикаментозной терапии, со значительным объемом пораженного миокарда, техническая и анатомическая возможность проведения КШ. Невозможность проведения ЧКВ Хирургическая коррекция постинфарктного разрыва межжелудочковой перегородки или митральной регургитации. Кардиогенный шок у больных младше 75 лет, у которых развивается шок в течение 36 часов от развившегося ИМ и являющиеся подходящими кандидатами для реваскуляризации, которая может быть выполнена в течение 18 часов. Жизнеугрожающие аритмии при наличии не менее чем 50% стеноза ствола и/или трехсосудистого поражения Техническая возможность шунтирования внутренней грудной артерией протяженного стеноза левой передней нисходящей ветви
• • • Показания к экстренному коронарному шунтированию (КШ) Класс I → ДОКАЗАТЕЛЬСТВО И/ИЛИ ОБЩЕЕ МНЕНИЕ, ЧТО ВМЕШАТЕЛЬСТВО ПОКАЗАНО Безуспешное чрескожное коронарное вмешательство (ЧКВ), рецидивирующая симптоматика, нестабильная гемодинамика, техническая и анатомическая возможность проведения КШ Стойкая или рецидивирующая клиническая картина, рефрактерная к медикаментозной терапии, со значительным объемом пораженного миокарда, техническая и анатомическая возможность проведения КШ. Невозможность проведения ЧКВ Хирургическая коррекция постинфарктного разрыва межжелудочковой перегородки или митральной регургитации. Кардиогенный шок у больных младше 75 лет, у которых развивается шок в течение 36 часов от развившегося ИМ и являющиеся подходящими кандидатами для реваскуляризации, которая может быть выполнена в течение 18 часов. Жизнеугрожающие аритмии при наличии не менее чем 50% стеноза ствола и/или трехсосудистого поражения Техническая возможность шунтирования внутренней грудной артерией протяженного стеноза левой передней нисходящей ветви
 Показания к экстренному коронарному шунтированию (КШ) Класс IIa → ПРОТИВОРЕЧИВЫЕ ДАННЫЕ • Пациентам, которым невозможно провести фибринолитическую терапию или ЧКВ, впервые 6 12 часов от развития ОИМ с сегмента ST • Пациентам со значительным снижением фракции выброса, у которых риск смерти без реваскуляризации в течение первых 3 7 дней выше, чем риск КШ Показания к экстренному коронарному шунтированию (КШ) Класс III → доказательство и/или общее мнение, что вмешательство ПРОТИВОПОКАЗАНО • Персистирующая стенокардия с небольшим объемом пораженного миокарда у пациентов со стабильной гемодинамикой • Успешная реперфузия с нарушениями на микрососудистом уровне
Показания к экстренному коронарному шунтированию (КШ) Класс IIa → ПРОТИВОРЕЧИВЫЕ ДАННЫЕ • Пациентам, которым невозможно провести фибринолитическую терапию или ЧКВ, впервые 6 12 часов от развития ОИМ с сегмента ST • Пациентам со значительным снижением фракции выброса, у которых риск смерти без реваскуляризации в течение первых 3 7 дней выше, чем риск КШ Показания к экстренному коронарному шунтированию (КШ) Класс III → доказательство и/или общее мнение, что вмешательство ПРОТИВОПОКАЗАНО • Персистирующая стенокардия с небольшим объемом пораженного миокарда у пациентов со стабильной гемодинамикой • Успешная реперфузия с нарушениями на микрососудистом уровне

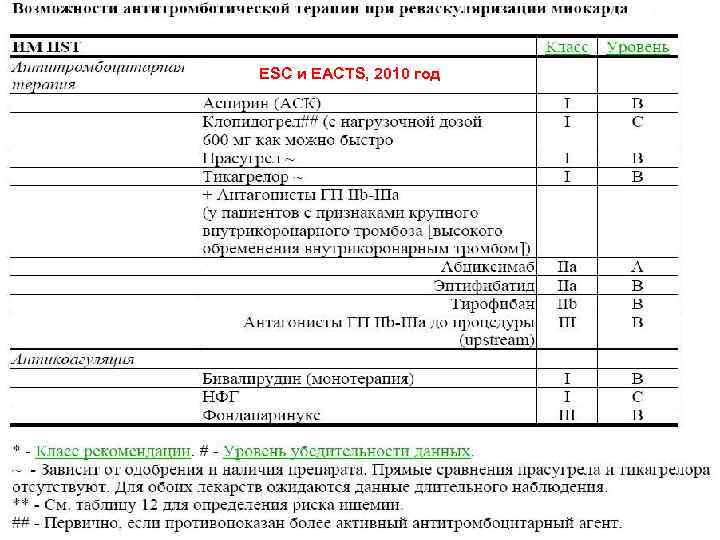
 Рекомендации по лечению ОКС без сегмента ST Ø Основные методы лечения – медикаментозный или экстренная баллонная коронарная ангиопластика. При применении тромболизиса отмечена тенденция к увеличению летальности, поэтому в этой группе их обычно не назначают преимуществ не дает. Ø При невозможности исключить инфаркт миокарда выполняют эхокардиографию для выявления нарушений локальной сократимости и коронароангиографию. Ø Этим больным следует рекомендовать прием внутрь препаратов, угнетающих агрегацию тромбоцитов (аспирин, клопидогрель), β блокаторов, при необходимости нитратов или антагонистов кальция. Ø Если на ЭКГ в динамике норма вероятность инфаркта миокарда мала.
Рекомендации по лечению ОКС без сегмента ST Ø Основные методы лечения – медикаментозный или экстренная баллонная коронарная ангиопластика. При применении тромболизиса отмечена тенденция к увеличению летальности, поэтому в этой группе их обычно не назначают преимуществ не дает. Ø При невозможности исключить инфаркт миокарда выполняют эхокардиографию для выявления нарушений локальной сократимости и коронароангиографию. Ø Этим больным следует рекомендовать прием внутрь препаратов, угнетающих агрегацию тромбоцитов (аспирин, клопидогрель), β блокаторов, при необходимости нитратов или антагонистов кальция. Ø Если на ЭКГ в динамике норма вероятность инфаркта миокарда мала.
 Kolh P. et al. Guidelines on myocardial revascularization // Eur. J. Cardiothorac. Surg. – 2010. – Vol. 38. – № Suppl. – P. S 1 -S 52.
Kolh P. et al. Guidelines on myocardial revascularization // Eur. J. Cardiothorac. Surg. – 2010. – Vol. 38. – № Suppl. – P. S 1 -S 52.
 ESC и EACTS, 2010 год
ESC и EACTS, 2010 год
 ESC и EACTS, 2010 год
ESC и EACTS, 2010 год
 ESC и EACTS, 2010 год
ESC и EACTS, 2010 год
 Динамика стратегии лечения ОКС (1997 2006 годы) Jeger R. V. et al. ; for the AMIS Plus Registry Investigators. Ten Year Trends in the Incidence and Treatment of Cardiogenic Shock. Ann Intern Med 2008; 149 (9): 618 626.
Динамика стратегии лечения ОКС (1997 2006 годы) Jeger R. V. et al. ; for the AMIS Plus Registry Investigators. Ten Year Trends in the Incidence and Treatment of Cardiogenic Shock. Ann Intern Med 2008; 149 (9): 618 626.
 Что касается отечественного здравоохранения для неинвазивной в своей массе российской кардиологии, эти рекомендации имеют в основном теоретическое значение!
Что касается отечественного здравоохранения для неинвазивной в своей массе российской кардиологии, эти рекомендации имеют в основном теоретическое значение!
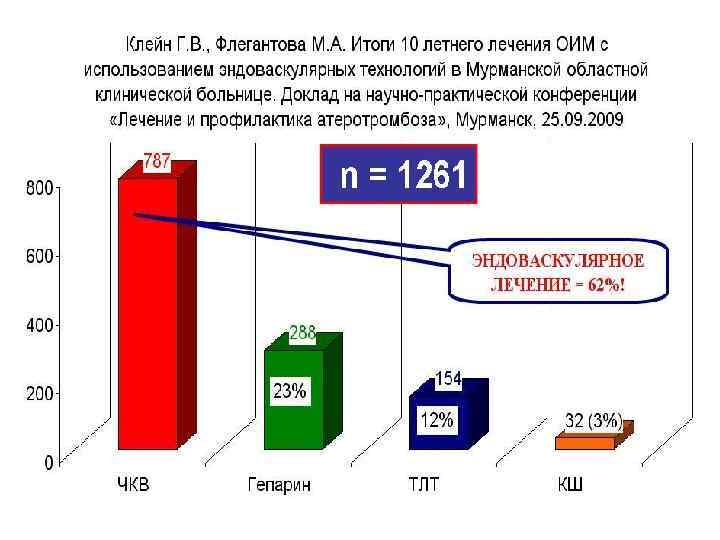
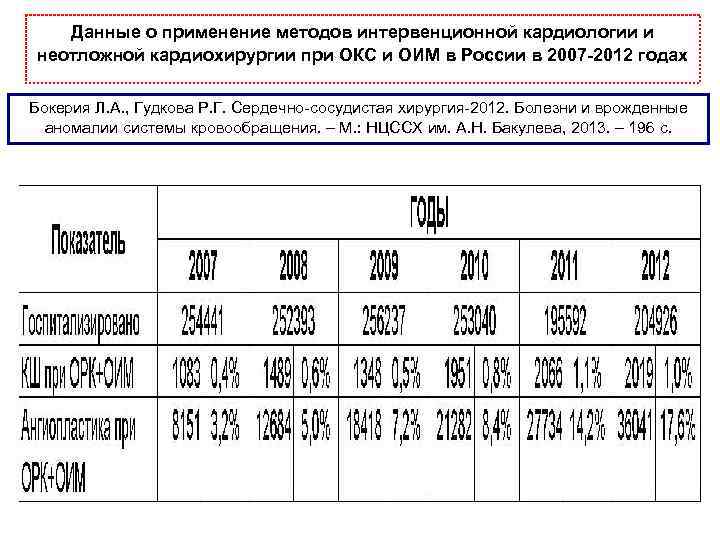 Данные о применение методов интервенционной кардиологии и неотложной кардиохирургии при ОКС и ОИМ в России в 2007 -2012 годах Бокерия Л. А. , Гудкова Р. Г. Сердечно сосудистая хирургия 2012. Болезни и врожденные аномалии системы кровообращения. – М. : НЦССХ им. А. Н. Бакулева, 2013. – 196 с.
Данные о применение методов интервенционной кардиологии и неотложной кардиохирургии при ОКС и ОИМ в России в 2007 -2012 годах Бокерия Л. А. , Гудкова Р. Г. Сердечно сосудистая хирургия 2012. Болезни и врожденные аномалии системы кровообращения. – М. : НЦССХ им. А. Н. Бакулева, 2013. – 196 с.
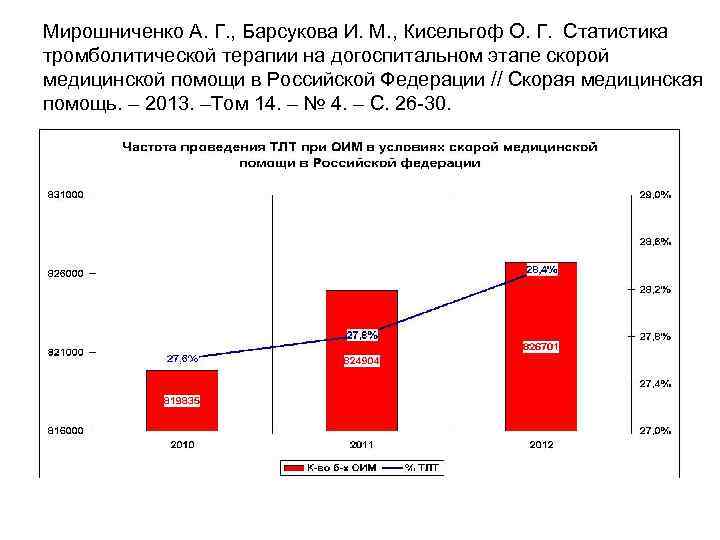 Мирошниченко А. Г. , Барсукова И. М. , Кисельгоф О. Г. Статистика тромболитической терапии на догоспитальном этапе скорой медицинской помощи в Российской Федерации // Скорая медицинская помощь. – 2013. –Том 14. – № 4. – С. 26 30.
Мирошниченко А. Г. , Барсукова И. М. , Кисельгоф О. Г. Статистика тромболитической терапии на догоспитальном этапе скорой медицинской помощи в Российской Федерации // Скорая медицинская помощь. – 2013. –Том 14. – № 4. – С. 26 30.
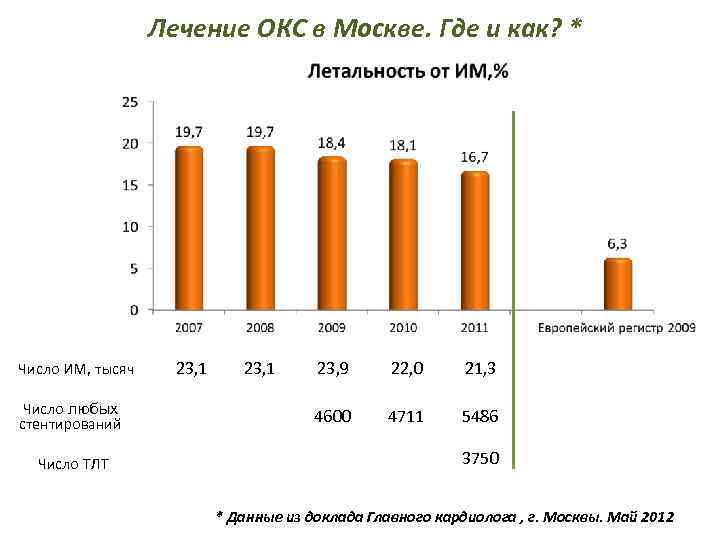 Лечение ОКС в Москве. Где и как? * Число ИМ, тысяч Число любых стентирований Число ТЛТ 23, 1 23, 9 22, 0 21, 3 4600 4711 5486 3750 * Данные из доклада Главного кардиолога , г. Москвы. Май 2012
Лечение ОКС в Москве. Где и как? * Число ИМ, тысяч Число любых стентирований Число ТЛТ 23, 1 23, 9 22, 0 21, 3 4600 4711 5486 3750 * Данные из доклада Главного кардиолога , г. Москвы. Май 2012
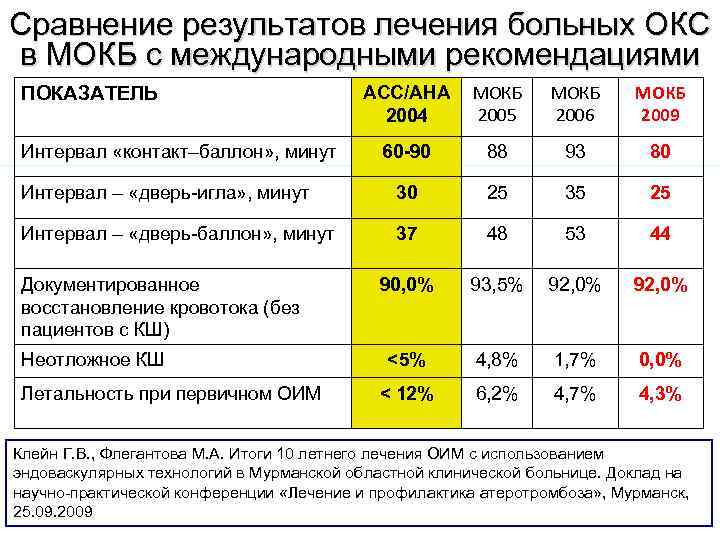 Сравнение результатов лечения больных ОКС в МОКБ с международными рекомендациями ПОКАЗАТЕЛЬ Интервал «контакт–баллон» , минут ACC/AHA МОКБ 2005 2004 МОКБ 2006 МОКБ 2009 60 -90 88 93 80 Интервал – «дверь игла» , минут 30 25 35 25 Интервал – «дверь баллон» , минут 37 48 53 44 90, 0% 93, 5% 92, 0% <5% 4, 8% 1, 7% 0, 0% < 12% 6, 2% 4, 7% 4, 3% Документированное восстановление кровотока (без пациентов с КШ) Неотложное КШ Летальность при первичном ОИМ Клейн Г. В. , Флегантова М. А. Итоги 10 летнего лечения ОИМ с использованием эндоваскулярных технологий в Мурманской областной клинической больнице. Доклад на научно практической конференции «Лечение и профилактика атеротромбоза» , Мурманск, 25. 09. 2009
Сравнение результатов лечения больных ОКС в МОКБ с международными рекомендациями ПОКАЗАТЕЛЬ Интервал «контакт–баллон» , минут ACC/AHA МОКБ 2005 2004 МОКБ 2006 МОКБ 2009 60 -90 88 93 80 Интервал – «дверь игла» , минут 30 25 35 25 Интервал – «дверь баллон» , минут 37 48 53 44 90, 0% 93, 5% 92, 0% <5% 4, 8% 1, 7% 0, 0% < 12% 6, 2% 4, 7% 4, 3% Документированное восстановление кровотока (без пациентов с КШ) Неотложное КШ Летальность при первичном ОИМ Клейн Г. В. , Флегантова М. А. Итоги 10 летнего лечения ОИМ с использованием эндоваскулярных технологий в Мурманской областной клинической больнице. Доклад на научно практической конференции «Лечение и профилактика атеротромбоза» , Мурманск, 25. 09. 2009
 КАК НЕ НАДО ЛЕЧИТЬ ОИМ 1. неадекватное обезболивание Наиболее распространенная ошибка трехступенчатая схема обезболивания: при неэффективности сублингвального приема нитроглицерина к наркотическим анальгетикам переходят только после безуспешной попытки купировать болевой синдром с помощью комбинации ненаркотического анальгетика с антигистаминным препаратом (анальгин+димедрол). Потеря времени при использовании такой комбинации, которая не дает полной аналгезии и не способна в отличие от наркотических анальгетиков обеспечить гемодинамическую разгрузку сердца и уменьшить потребность миокарда в кислороде (главные цели обезболивания), что приводит к усугублению состояния и прогноза.
КАК НЕ НАДО ЛЕЧИТЬ ОИМ 1. неадекватное обезболивание Наиболее распространенная ошибка трехступенчатая схема обезболивания: при неэффективности сублингвального приема нитроглицерина к наркотическим анальгетикам переходят только после безуспешной попытки купировать болевой синдром с помощью комбинации ненаркотического анальгетика с антигистаминным препаратом (анальгин+димедрол). Потеря времени при использовании такой комбинации, которая не дает полной аналгезии и не способна в отличие от наркотических анальгетиков обеспечить гемодинамическую разгрузку сердца и уменьшить потребность миокарда в кислороде (главные цели обезболивания), что приводит к усугублению состояния и прогноза.
 КАК НЕ НАДО ЛЕЧИТЬ ОИМ 2. неадекватное обезболивание Весьма часто неоправданно используют баралгин, спазмалгин или трамадол, практически не влияющие на работу сердца и потребление кислорода миокардом. Нецелесообразно применение атропина для профилактики вагомиметических эффектов морфина (тошнота, рвота, влияние на сердечный ритм и АД), поскольку он может способствовать увеличению работы сердца.
КАК НЕ НАДО ЛЕЧИТЬ ОИМ 2. неадекватное обезболивание Весьма часто неоправданно используют баралгин, спазмалгин или трамадол, практически не влияющие на работу сердца и потребление кислорода миокардом. Нецелесообразно применение атропина для профилактики вагомиметических эффектов морфина (тошнота, рвота, влияние на сердечный ритм и АД), поскольку он может способствовать увеличению работы сердца.
 КАК НЕ НАДО ЛЕЧИТЬ ОИМ 3. неадекватное применение антиаритмиков Рекомендовавшееся ранее профилактическое назначение лидокаина всем больным острым инфарктом миокарда без учета реальной ситуации, предупреждая развитие фибрилляции желудочков, может значимо увеличивать летальность вследствие наступления асистолии.
КАК НЕ НАДО ЛЕЧИТЬ ОИМ 3. неадекватное применение антиаритмиков Рекомендовавшееся ранее профилактическое назначение лидокаина всем больным острым инфарктом миокарда без учета реальной ситуации, предупреждая развитие фибрилляции желудочков, может значимо увеличивать летальность вследствие наступления асистолии.
 КАК НЕ НАДО ЛЕЧИТЬ ОИМ 4. неадекватное применение антиагрегантов Крайне опасно при инфаркте миокарда применение в качестве антиагрегантного средства и «коронаролитика» дипирадамола (курантила), значительно повышающего потребность миокарда в кислороде.
КАК НЕ НАДО ЛЕЧИТЬ ОИМ 4. неадекватное применение антиагрегантов Крайне опасно при инфаркте миокарда применение в качестве антиагрегантного средства и «коронаролитика» дипирадамола (курантила), значительно повышающего потребность миокарда в кислороде.
 КАК НЕ НАДО ЛЕЧИТЬ ОИМ 5. необоснованное применение лекарственных средств Распространенная ошибка назначение аспаркама и панангина, не влияющих ни на уменьшение дефицита электролитов, ни на внешнюю работу сердца, ни на потребление миокардом кислорода, ни на коронарный кровоток и т. д. Все еще применяют миотропные спазмолитики, (папверин, но шпа), которые не улучшают перфузию пораженной зоны, но повышают потребность миокарда в кислороде.
КАК НЕ НАДО ЛЕЧИТЬ ОИМ 5. необоснованное применение лекарственных средств Распространенная ошибка назначение аспаркама и панангина, не влияющих ни на уменьшение дефицита электролитов, ни на внешнюю работу сердца, ни на потребление миокардом кислорода, ни на коронарный кровоток и т. д. Все еще применяют миотропные спазмолитики, (папверин, но шпа), которые не улучшают перфузию пораженной зоны, но повышают потребность миокарда в кислороде.
 Решение проблемы лечения ОКС
Решение проблемы лечения ОКС
 Жизнеугрожающие осложнения острого инфаркта миокарда
Жизнеугрожающие осложнения острого инфаркта миокарда
 Судьба больных инфарктом миокарда определяется наличием или отсутствием осложнений, которые могут возникнуть как на ранних, так и на поздних этапах течения заболевания
Судьба больных инфарктом миокарда определяется наличием или отсутствием осложнений, которые могут возникнуть как на ранних, так и на поздних этапах течения заболевания
 Осложнения острого инфаркта миокарда Ранние осложнения: ð нарушения ритма и проводимости ð кардиогенный шок ð острая аневризма левого желудочка сердца ð внешние и внутренние разрывы миокарда ð асептический перикардит ð тромбоэмболии Поздние осложнения: ь ранняя постинфарктная стенокардия ь застойная сердечная недостаточность ь синдром Дресслера (аутоиммунное поражение перикарда, плевры и легких) ь хроническая аневризма левого желудочка сердца
Осложнения острого инфаркта миокарда Ранние осложнения: ð нарушения ритма и проводимости ð кардиогенный шок ð острая аневризма левого желудочка сердца ð внешние и внутренние разрывы миокарда ð асептический перикардит ð тромбоэмболии Поздние осложнения: ь ранняя постинфарктная стенокардия ь застойная сердечная недостаточность ь синдром Дресслера (аутоиммунное поражение перикарда, плевры и легких) ь хроническая аневризма левого желудочка сердца
 Зона наших интересов, как врачей-интенсивистов, это ранние осложнения инфаркта миокарда
Зона наших интересов, как врачей-интенсивистов, это ранние осложнения инфаркта миокарда
 Лечение нарушений ритма – один из самых сложных разделов клинической медицины!
Лечение нарушений ритма – один из самых сложных разделов клинической медицины!
 Единой классификации аритмий не существует! Классификация аритмий на основе электрокардиографии 1. Синусовые аритмии 2. Экстрасистолии 3. Пароксизмальные тахикардии 4. Фибрилляции предсердий 5. Блокады
Единой классификации аритмий не существует! Классификация аритмий на основе электрокардиографии 1. Синусовые аритмии 2. Экстрасистолии 3. Пароксизмальные тахикардии 4. Фибрилляции предсердий 5. Блокады
 ТАКТИКА ЛЕЧЕНИЯ НАРУШЕНИЙ РИТМА (Гольдбергер Э. , Вит М. Лечение больных с тяжелыми заболеваниями сердца. – М. , Медицина, 1979) FЛЕЧЕНИЯ НЕ ТРЕБУЮТ ? 1. Синусовая аритмия 2. Синусовая брадикардия 3. Миграция водителя ритма 4. А-В блок без клиники 5. А-В блок I степени 6. А-В диссоциация 7. Синусовая тахикардия 8. Предсердные ЭС < 6 в мин 9. Желудочковые ЭС < 5 в мин 10. Идиовентрикуля GЛЕЧИТЬ СКОРЕЕ 1. Синоатриальная блокада 2. Ритм А-В узла 3. А-В блок II ст. 4. Полный А-В блок 5. 2 и 3 -х пучковая блокада 6. Частые предсердные и желудочковые ЭС 7. Пароксизм мерцания или трепетания предсердий 8. Пароксизмальна я предсердная или А-В тахикардия !ЛЕЧИТЬ НЕОТЛОЖНО ?
ТАКТИКА ЛЕЧЕНИЯ НАРУШЕНИЙ РИТМА (Гольдбергер Э. , Вит М. Лечение больных с тяжелыми заболеваниями сердца. – М. , Медицина, 1979) FЛЕЧЕНИЯ НЕ ТРЕБУЮТ ? 1. Синусовая аритмия 2. Синусовая брадикардия 3. Миграция водителя ритма 4. А-В блок без клиники 5. А-В блок I степени 6. А-В диссоциация 7. Синусовая тахикардия 8. Предсердные ЭС < 6 в мин 9. Желудочковые ЭС < 5 в мин 10. Идиовентрикуля GЛЕЧИТЬ СКОРЕЕ 1. Синоатриальная блокада 2. Ритм А-В узла 3. А-В блок II ст. 4. Полный А-В блок 5. 2 и 3 -х пучковая блокада 6. Частые предсердные и желудочковые ЭС 7. Пароксизм мерцания или трепетания предсердий 8. Пароксизмальна я предсердная или А-В тахикардия !ЛЕЧИТЬ НЕОТЛОЖНО ?
 ЛЕЧИТЬ НЕОТЛОЖНО! 1. Желудочковая тахикардия 2. Фибрилляция желудочков 3. Остановка желудочков - асистолия
ЛЕЧИТЬ НЕОТЛОЖНО! 1. Желудочковая тахикардия 2. Фибрилляция желудочков 3. Остановка желудочков - асистолия
 Рекомендации по лечению нарушений ритма и проводимости при остром инфаркте миокарда 1. Antman E. M. et al. 2007 Focused Update of the ACC/AHA 2004 Guidelines for the Management of Patients With ST Elevation Myocardial Infarction // Circulation. – 2008. – Vol. 117. – P. 296 329. http: //www. acc. org/ 2. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST на ЭКГ. Разработаны комитетом экспертов Всероссийского научного общества кардиологов в 2007 году // http: //www. athero. ru/guidelines. htm
Рекомендации по лечению нарушений ритма и проводимости при остром инфаркте миокарда 1. Antman E. M. et al. 2007 Focused Update of the ACC/AHA 2004 Guidelines for the Management of Patients With ST Elevation Myocardial Infarction // Circulation. – 2008. – Vol. 117. – P. 296 329. http: //www. acc. org/ 2. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST на ЭКГ. Разработаны комитетом экспертов Всероссийского научного общества кардиологов в 2007 году // http: //www. athero. ru/guidelines. htm
 КЛАСС I состояния, для которых является очевидным что проводить данные процедуры или лечение полезно, эффективно, приводит к хорошим результатам < Фибрилляцию желудочков, полиморфную желудочковую тахикардию устойчивую или вызывающую гемодинамические расстройства следует лечить асинхронным электрическим разрядом с начальной мощностью 200 Дж. < Эпизоды устойчивой мономорфной желудочковой тахикардии, ассоциирующейся со стенокардией, отеком легких или гипотонией (АД < 90 мм. рт. ст. ) следует лечить синхронизированным электрическим разрядом 100 Дж начально. Силу разряда можно увеличивать, если первая попытка неэффективна.
КЛАСС I состояния, для которых является очевидным что проводить данные процедуры или лечение полезно, эффективно, приводит к хорошим результатам < Фибрилляцию желудочков, полиморфную желудочковую тахикардию устойчивую или вызывающую гемодинамические расстройства следует лечить асинхронным электрическим разрядом с начальной мощностью 200 Дж. < Эпизоды устойчивой мономорфной желудочковой тахикардии, ассоциирующейся со стенокардией, отеком легких или гипотонией (АД < 90 мм. рт. ст. ) следует лечить синхронизированным электрическим разрядом 100 Дж начально. Силу разряда можно увеличивать, если первая попытка неэффективна.
 КЛАСС I состояния, для которых является очевидным что проводить данные процедуры или лечение полезно, эффективно, приводит к хорошим результатам < Устойчивая мономорфная желудочковая тахикардия, не ассоциирующаяся с отеком легких, стенокардией, гипотонией по одному из ниже предложенных способов: • Лидокаин: болюс 1, 0 1, 5 мг/кг. Дополнительные болюсы каждые 5 10 мин. до максимальной дозы 3 мг/кг. Продолжать поддерживающую инфузию 2 4 мг/мин (30 50 мкг/кг/мин). • Прокаинамид: 20 30 мг в 1 мин. насыщающей инфузией до 12 17 мг/кг. Инфузия может быть продолжена со скоростью 1 4 мг/мин. • Амиодарон: 150 мг инфузией за 10 мин, затем постоянное введение со скоростью 1 мг в 1 мин. в течение 6 часов, затем поддерживающая инфузия 0, 5 мг в 1 мин. Комментарий: знание фармакокинетики препаратов очень важно, так как дозы значительно варьируют в зависимости от возраста, массы тела, функции печени и почек. • Синхронизированная кардиоверсия, начиная с 50 Дж (необходима короткая анестезия).
КЛАСС I состояния, для которых является очевидным что проводить данные процедуры или лечение полезно, эффективно, приводит к хорошим результатам < Устойчивая мономорфная желудочковая тахикардия, не ассоциирующаяся с отеком легких, стенокардией, гипотонией по одному из ниже предложенных способов: • Лидокаин: болюс 1, 0 1, 5 мг/кг. Дополнительные болюсы каждые 5 10 мин. до максимальной дозы 3 мг/кг. Продолжать поддерживающую инфузию 2 4 мг/мин (30 50 мкг/кг/мин). • Прокаинамид: 20 30 мг в 1 мин. насыщающей инфузией до 12 17 мг/кг. Инфузия может быть продолжена со скоростью 1 4 мг/мин. • Амиодарон: 150 мг инфузией за 10 мин, затем постоянное введение со скоростью 1 мг в 1 мин. в течение 6 часов, затем поддерживающая инфузия 0, 5 мг в 1 мин. Комментарий: знание фармакокинетики препаратов очень важно, так как дозы значительно варьируют в зависимости от возраста, массы тела, функции печени и почек. • Синхронизированная кардиоверсия, начиная с 50 Дж (необходима короткая анестезия).
 КЛАСС IIа вес признаков очевидности более благоприятен в сторону пользы/эффективности C После купирования эпизода фибрилляции желудочков или желудочковой тахикардии инфузия антиаритмических препаратов может быть использована, но должна быть прервана через 6 -24 часа и необходимость последующего назначения должна быть пересмотрена. C Электролитные и кислотно основные нарушения должны быть скоррегированы для предотвращения рецидивов. КЛАСС IIb польза/эффективность являются менее доказанными J Устойчивая к лекарственной терапии полиморфная желудочковая тахикардия должна вестись агрессивными способами для уменьшения ишемии миокарда, включая такое лечение, как контрпульсация, немедленная коронаропластика или коронарное шунтирование.
КЛАСС IIа вес признаков очевидности более благоприятен в сторону пользы/эффективности C После купирования эпизода фибрилляции желудочков или желудочковой тахикардии инфузия антиаритмических препаратов может быть использована, но должна быть прервана через 6 -24 часа и необходимость последующего назначения должна быть пересмотрена. C Электролитные и кислотно основные нарушения должны быть скоррегированы для предотвращения рецидивов. КЛАСС IIb польза/эффективность являются менее доказанными J Устойчивая к лекарственной терапии полиморфная желудочковая тахикардия должна вестись агрессивными способами для уменьшения ишемии миокарда, включая такое лечение, как контрпульсация, немедленная коронаропластика или коронарное шунтирование.
 КЛАСС III состояния, для которых имеется очевидность и общее мнение, что процедуры, лечение не полезны/эффективны и в некоторых случаях могут быть вредны =Лечение изолированной экстрасистолии, парных экстрасистол, пробежек ускоренного идиовентрикулярного ритма и неустойчивой ЖТ. =Профилактическое назначение антиаритмической терапии!
КЛАСС III состояния, для которых имеется очевидность и общее мнение, что процедуры, лечение не полезны/эффективны и в некоторых случаях могут быть вредны =Лечение изолированной экстрасистолии, парных экстрасистол, пробежек ускоренного идиовентрикулярного ритма и неустойчивой ЖТ. =Профилактическое назначение антиаритмической терапии!
 КАРДИОГЕННЫЙ ШОК
КАРДИОГЕННЫЙ ШОК
 Кардиогенный шок – вторая (после нарушений ритма) причина смерти больных инфарктом миокарда с зубцом Q! F Обычно он развивается в первые часы или дни инфаркта, что связано с внезапным уменьшением массы сократительного миокарда. F Чаще всего речь идет об острой левожелудочковой недостаточности. F Изолированная острая правожелудочковая недостаточность встречается реже при вовлечении в патологический процесс правого желудочка.
Кардиогенный шок – вторая (после нарушений ритма) причина смерти больных инфарктом миокарда с зубцом Q! F Обычно он развивается в первые часы или дни инфаркта, что связано с внезапным уменьшением массы сократительного миокарда. F Чаще всего речь идет об острой левожелудочковой недостаточности. F Изолированная острая правожелудочковая недостаточность встречается реже при вовлечении в патологический процесс правого желудочка.
 В отечественной и зарубежной медицинской литературе отсутствует одно общепринятое определение шока, в том числе и кардиогенного.
В отечественной и зарубежной медицинской литературе отсутствует одно общепринятое определение шока, в том числе и кардиогенного.
 КАРДИОГЕННЫЙ ШОК — это: крайняя степень левожелудочковой недостаточности, характеризующаяся резким снижением сократительной способности миокарда (падением ударного и минутного выброса), которое не компенсируется повышением сосудистого сопротивления и приводит к неадекватному кровоснабжению всех органов и тканей, прежде всего — жизненно важных органов. Материал из Википедии — свободной энциклопедии ru. wikipedia. org/wiki/Кардиогенный Шок
КАРДИОГЕННЫЙ ШОК — это: крайняя степень левожелудочковой недостаточности, характеризующаяся резким снижением сократительной способности миокарда (падением ударного и минутного выброса), которое не компенсируется повышением сосудистого сопротивления и приводит к неадекватному кровоснабжению всех органов и тканей, прежде всего — жизненно важных органов. Материал из Википедии — свободной энциклопедии ru. wikipedia. org/wiki/Кардиогенный Шок
 КАРДИОГЕННЫЙ ШОК — это: острая сердечная недостаточность, вызванная нарушением сократимости миокарда, клапанной обструкцией или недостаточностью, артерио венозной фистулой или аритмиями. Кардиология в таблицах и схемах. – Пер. с англ. / под ред. М. Фрид, С. Грайнс – М. : издательство «Практика» , 1996. – 728 с.
КАРДИОГЕННЫЙ ШОК — это: острая сердечная недостаточность, вызванная нарушением сократимости миокарда, клапанной обструкцией или недостаточностью, артерио венозной фистулой или аритмиями. Кардиология в таблицах и схемах. – Пер. с англ. / под ред. М. Фрид, С. Грайнс – М. : издательство «Практика» , 1996. – 728 с.
 «Кардиогенный шок клинический синдром, характеризующийся гипоперфузией тканей из за СН, которая сохраняется после коррекции преднагрузки» . Cardiogenic shock = low output syndromes
«Кардиогенный шок клинический синдром, характеризующийся гипоперфузией тканей из за СН, которая сохраняется после коррекции преднагрузки» . Cardiogenic shock = low output syndromes
 ПРИЧИНЫ КАРДИОГЕННОГО ШОКА Cжелудочковые или суправентрикулярные аритмии, вызывающие снижение сердечного выброса Cмиокардиальная недостаточность при сепсисе Cразрыв сухожильных хорд или клапана при эндокардите Cострый миокардит Cдисфункция протеза клапана сердца Cвыраженный, остро возникший аортальный или митральный стеноз Cвыраженная, остро возникшая аортальная или митральная недостаточность Cразрыв межжелудочковой перегородки
ПРИЧИНЫ КАРДИОГЕННОГО ШОКА Cжелудочковые или суправентрикулярные аритмии, вызывающие снижение сердечного выброса Cмиокардиальная недостаточность при сепсисе Cразрыв сухожильных хорд или клапана при эндокардите Cострый миокардит Cдисфункция протеза клапана сердца Cвыраженный, остро возникший аортальный или митральный стеноз Cвыраженная, остро возникшая аортальная или митральная недостаточность Cразрыв межжелудочковой перегородки
 Четыре механизма, вызывающих кардиогенный шок 1. расстройство насосной функции сердечной мышцы 2. тяжелые нарушения сердечного ритма 3. тампонада желудочков выпотом или кровотечением в перикард 4. массивная эмболия легочной артерии как особая форма кардиогенного шока
Четыре механизма, вызывающих кардиогенный шок 1. расстройство насосной функции сердечной мышцы 2. тяжелые нарушения сердечного ритма 3. тампонада желудочков выпотом или кровотечением в перикард 4. массивная эмболия легочной артерии как особая форма кардиогенного шока
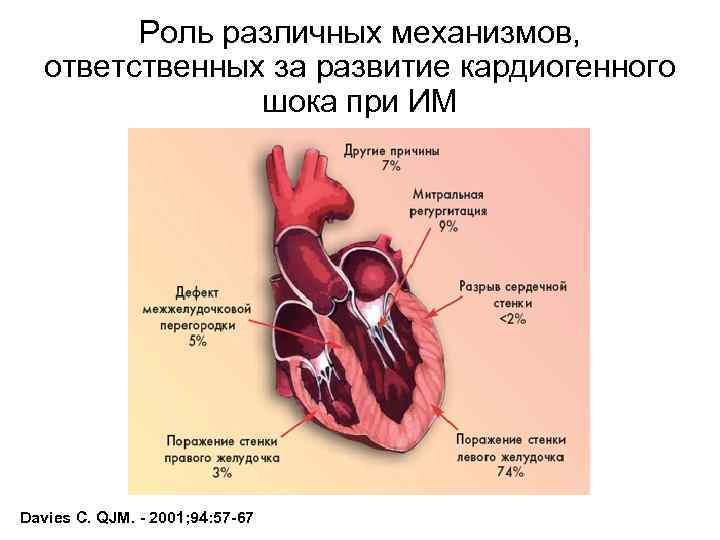 Роль различных механизмов, ответственных за развитие кардиогенного шока при ИМ Davies C. QJM. - 2001; 94: 57 -67
Роль различных механизмов, ответственных за развитие кардиогенного шока при ИМ Davies C. QJM. - 2001; 94: 57 -67
 Несмотря на то, что кардиогенный шок развивается при разных клинических ситуациях – сепсис или панкреатит, разрыв сухожильных хорд или клапана при эндокардите, миокардит, дисфункция протеза клапана, нарушения ритма главной причиной шока является поражение сердечной мышцы!
Несмотря на то, что кардиогенный шок развивается при разных клинических ситуациях – сепсис или панкреатит, разрыв сухожильных хорд или клапана при эндокардите, миокардит, дисфункция протеза клапана, нарушения ритма главной причиной шока является поражение сердечной мышцы!
 В основе кардиогенного шока лежат • • синдром малого выброса замедление кровотока вазоконстрикция секвестрация крови гиповолемия тканевой ацидоз тканевая гипоксия
В основе кардиогенного шока лежат • • синдром малого выброса замедление кровотока вазоконстрикция секвестрация крови гиповолемия тканевой ацидоз тканевая гипоксия
 Самой большой проблемой при кардиогенном шоке является следующий порочный круг: • выраженное угнетение систолической функции и снижение артериального давления, которые обусловливают неэффективность коронарной перфузии • В результате коронарный кровоток еще больше ухудшается, а ишемия и некроз миокарда прогрессивно усугубляются, что дополнительно ухудшает насосную функцию левого желудочка
Самой большой проблемой при кардиогенном шоке является следующий порочный круг: • выраженное угнетение систолической функции и снижение артериального давления, которые обусловливают неэффективность коронарной перфузии • В результате коронарный кровоток еще больше ухудшается, а ишемия и некроз миокарда прогрессивно усугубляются, что дополнительно ухудшает насосную функцию левого желудочка
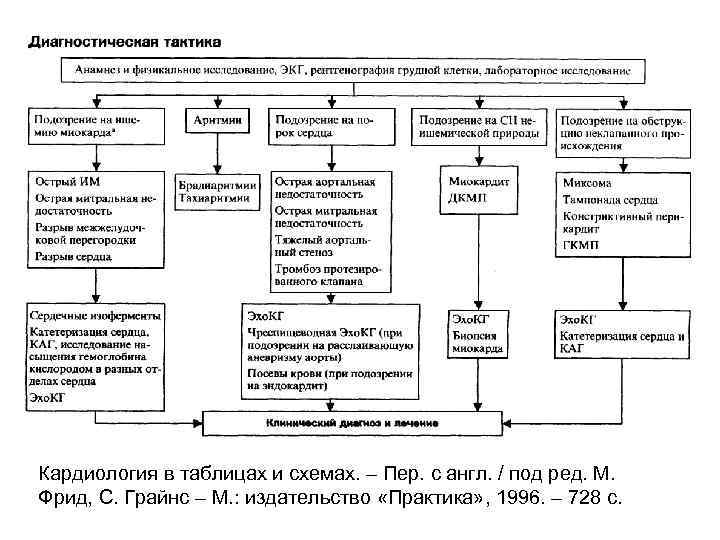 Кардиология в таблицах и схемах. – Пер. с англ. / под ред. М. Фрид, С. Грайнс – М. : издательство «Практика» , 1996. – 728 с.
Кардиология в таблицах и схемах. – Пер. с англ. / под ред. М. Фрид, С. Грайнс – М. : издательство «Практика» , 1996. – 728 с.
 КАРДИОГЕННЫЙ ШОК ВЧЕРА И СЕГОДНЯ Есть ли какие то положительные тенденции в решении проблемы кардиогенного шока в последние годы? Какие возможности современная медицина может предложить для рутинной практики ведения больных с этим осложнением?
КАРДИОГЕННЫЙ ШОК ВЧЕРА И СЕГОДНЯ Есть ли какие то положительные тенденции в решении проблемы кардиогенного шока в последние годы? Какие возможности современная медицина может предложить для рутинной практики ведения больных с этим осложнением?
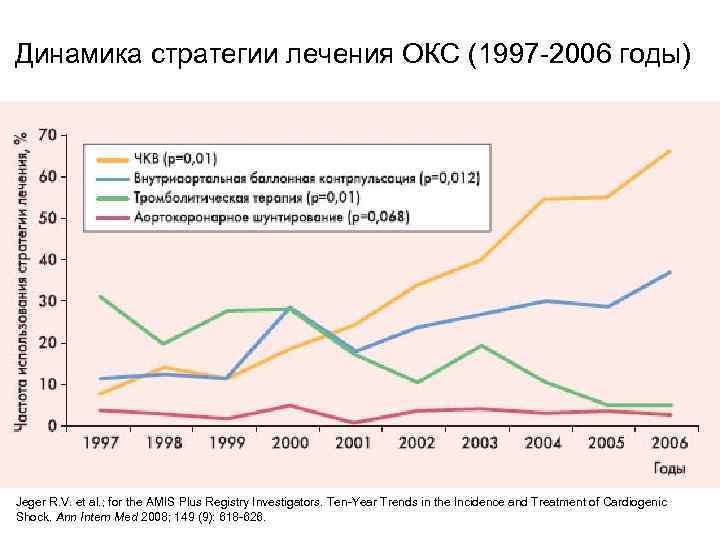
 Частоту развития кардиогенного шока у больных ОКС точно определить сложно, поскольку разные авторы используют разные определения и критерии диагностики. По приблизительным оценкам различной давности (GUSTO I, 1996; GUSTO III, 1999; R. J. Goldberg et al. , 1999), кардиогенный шок развивался у 7 10% пациентов с ОКС. Позже различные популяционные исследования показывали уже чуть более низкую встречаемость кардиогенного шока при ОКС – от 3, 2 до 8, 6% (TRACE, 2003; NRMI, 2005; J. Fang et al. , 2006; GRACE, 2007).
Частоту развития кардиогенного шока у больных ОКС точно определить сложно, поскольку разные авторы используют разные определения и критерии диагностики. По приблизительным оценкам различной давности (GUSTO I, 1996; GUSTO III, 1999; R. J. Goldberg et al. , 1999), кардиогенный шок развивался у 7 10% пациентов с ОКС. Позже различные популяционные исследования показывали уже чуть более низкую встречаемость кардиогенного шока при ОКС – от 3, 2 до 8, 6% (TRACE, 2003; NRMI, 2005; J. Fang et al. , 2006; GRACE, 2007).
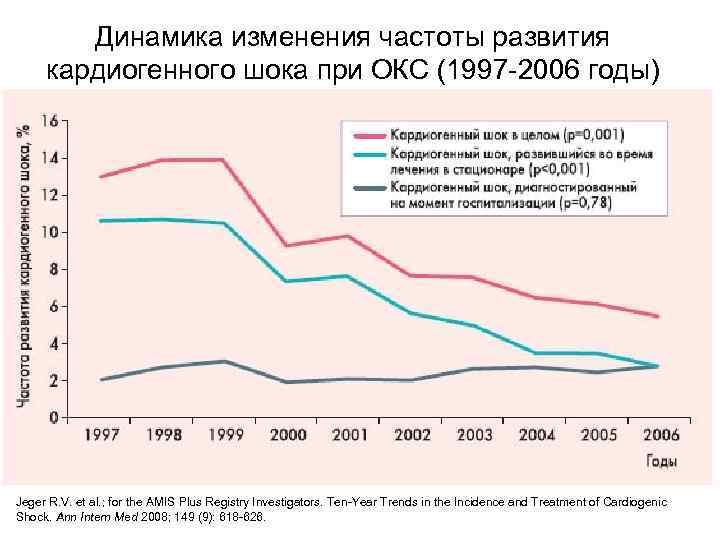 Динамика изменения частоты развития кардиогенного шока при ОКС (1997 2006 годы) Jeger R. V. et al. ; for the AMIS Plus Registry Investigators. Ten Year Trends in the Incidence and Treatment of Cardiogenic Shock. Ann Intern Med 2008; 149 (9): 618 626.
Динамика изменения частоты развития кардиогенного шока при ОКС (1997 2006 годы) Jeger R. V. et al. ; for the AMIS Plus Registry Investigators. Ten Year Trends in the Incidence and Treatment of Cardiogenic Shock. Ann Intern Med 2008; 149 (9): 618 626.
 Диагностика кардиогенного шока • снижение систолического АД < 80 мм рт. ст. • снижение пульсового давления < 20 мм рт. ст. • ЧСС > 120 или < 60 в минуту • сердечный индекс ≤ 1, 8 л/м 2 мин • ДЗЛА > 18 мм рт. ст. • ОПСС > 2000 дин с см-5 • артерио венозная разница по О 2 > 50 мл/л • темп диуреза < 20 мл/ч • нарушение микроциркуляции • нарушение сознания
Диагностика кардиогенного шока • снижение систолического АД < 80 мм рт. ст. • снижение пульсового давления < 20 мм рт. ст. • ЧСС > 120 или < 60 в минуту • сердечный индекс ≤ 1, 8 л/м 2 мин • ДЗЛА > 18 мм рт. ст. • ОПСС > 2000 дин с см-5 • артерио венозная разница по О 2 > 50 мл/л • темп диуреза < 20 мл/ч • нарушение микроциркуляции • нарушение сознания
 РОЛЬ И ЗНАЧЕНИЕ СОВРЕМЕННОГО МОНИТОРИНГА В ДИАГНОСТИКЕ КАРДИОГЕННОГО ШОКА ПЕРЕОЦЕНИТЬ НЕВОЗМОЖНО!
РОЛЬ И ЗНАЧЕНИЕ СОВРЕМЕННОГО МОНИТОРИНГА В ДИАГНОСТИКЕ КАРДИОГЕННОГО ШОКА ПЕРЕОЦЕНИТЬ НЕВОЗМОЖНО!
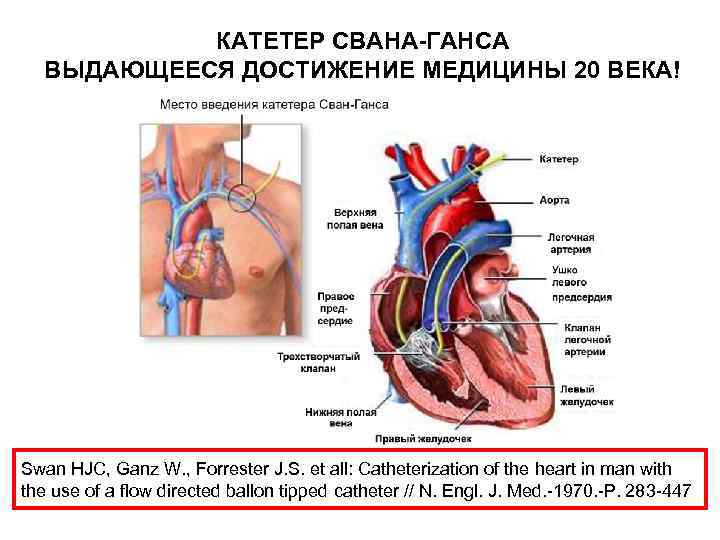 КАТЕТЕР СВАНА-ГАНСА ВЫДАЮЩЕЕСЯ ДОСТИЖЕНИЕ МЕДИЦИНЫ 20 ВЕКА! Swan HJC, Ganz W. , Forrester J. S. et all: Catheterization of the heart in man with the use of a flow directed ballon tipped catheter // N. Engl. J. Med. 1970. P. 283 447
КАТЕТЕР СВАНА-ГАНСА ВЫДАЮЩЕЕСЯ ДОСТИЖЕНИЕ МЕДИЦИНЫ 20 ВЕКА! Swan HJC, Ganz W. , Forrester J. S. et all: Catheterization of the heart in man with the use of a flow directed ballon tipped catheter // N. Engl. J. Med. 1970. P. 283 447
 William Ganz (1919 -2009) Harold Swan (1922– 2005)
William Ganz (1919 -2009) Harold Swan (1922– 2005)
 Методика постановки термодилюционного катетера Swan Ganz
Методика постановки термодилюционного катетера Swan Ganz
 ГЛАВНЫЙ ПРИНЦИП ЛЕЧЕНИЯ КАРДИОГЕННОГО ШОКА И СИНДРОМА МАЛОГО СЕРДЕЧНОГО ВЫБРОСА - ЭТО: УПРАВЛЕНИЕ ПРОИЗВОДИТЕЛЬНОСТЬЮ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ!
ГЛАВНЫЙ ПРИНЦИП ЛЕЧЕНИЯ КАРДИОГЕННОГО ШОКА И СИНДРОМА МАЛОГО СЕРДЕЧНОГО ВЫБРОСА - ЭТО: УПРАВЛЕНИЕ ПРОИЗВОДИТЕЛЬНОСТЬЮ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ!
 НАШИ ИЛЛЮЗИИ И ЗАБЛУЖДЕНИЯ 1. КОРРЕЛЯЦИИ НЕТ: 2. МЕЖДУ АД И МОК 3. МЕЖДУ ЦВД И МОК 4. МЕЖДУ ЦВД И ОЦК
НАШИ ИЛЛЮЗИИ И ЗАБЛУЖДЕНИЯ 1. КОРРЕЛЯЦИИ НЕТ: 2. МЕЖДУ АД И МОК 3. МЕЖДУ ЦВД И МОК 4. МЕЖДУ ЦВД И ОЦК
 ПРИ НОРМАЛЬНОМ АРТЕРИАЛЬНОМ ДАВЛЕНИИ МИНУТНЫЙ ОБЪЕМ КРОВООБРАЩЕНИЯ МОЖЕТ БЫТЬ НОРМАЛЕН, СНИЖЕН ИЛИ ПОВЫШЕН ПРИ ПОНИЖЕННОМ МИНУТНОМ ОБЪЕМЕ КРОВООБРАЩЕНИЯ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ МОЖЕТ ОСТАВАТЬСЯ НОРМАЛЬНЫМ ИЛИ ПОВЫШАТЬСЯ ЗА СЧЕТ РОСТА ОПСС
ПРИ НОРМАЛЬНОМ АРТЕРИАЛЬНОМ ДАВЛЕНИИ МИНУТНЫЙ ОБЪЕМ КРОВООБРАЩЕНИЯ МОЖЕТ БЫТЬ НОРМАЛЕН, СНИЖЕН ИЛИ ПОВЫШЕН ПРИ ПОНИЖЕННОМ МИНУТНОМ ОБЪЕМЕ КРОВООБРАЩЕНИЯ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ МОЖЕТ ОСТАВАТЬСЯ НОРМАЛЬНЫМ ИЛИ ПОВЫШАТЬСЯ ЗА СЧЕТ РОСТА ОПСС
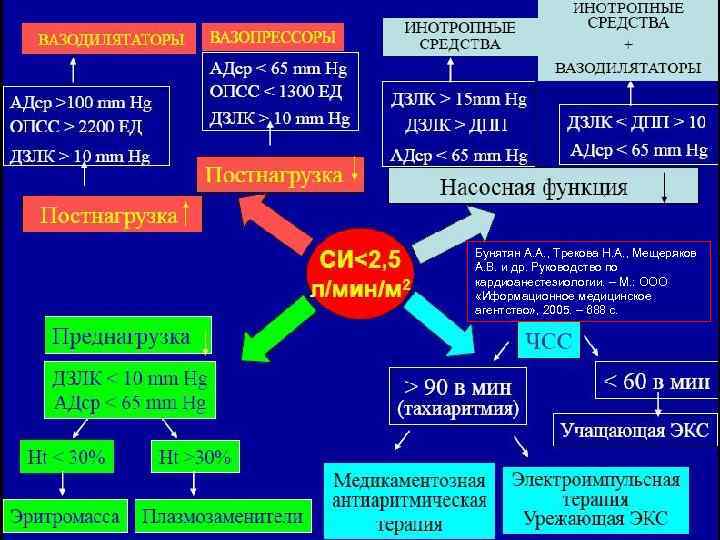 Бунятян А. А. , Трекова Н. А. , Мещеряков А. В. и др. Руководство по кардиоанестезиологии. – М. : ООО «Иформационное медицинское агентство» , 2005. – 688 с.
Бунятян А. А. , Трекова Н. А. , Мещеряков А. В. и др. Руководство по кардиоанестезиологии. – М. : ООО «Иформационное медицинское агентство» , 2005. – 688 с.
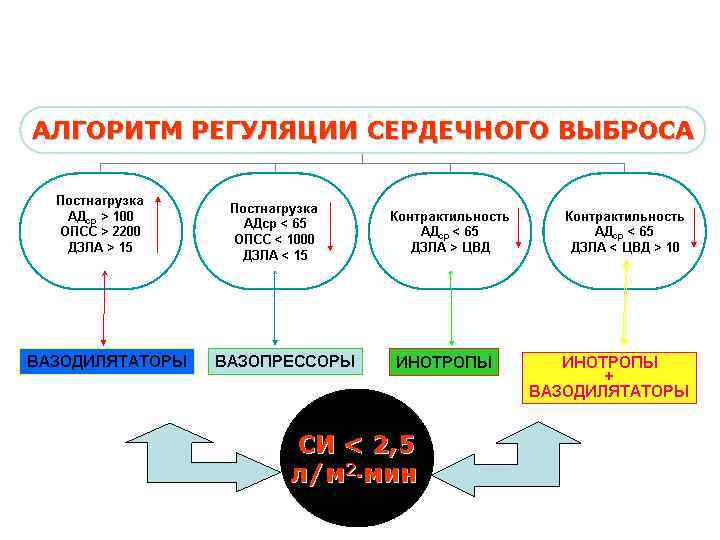
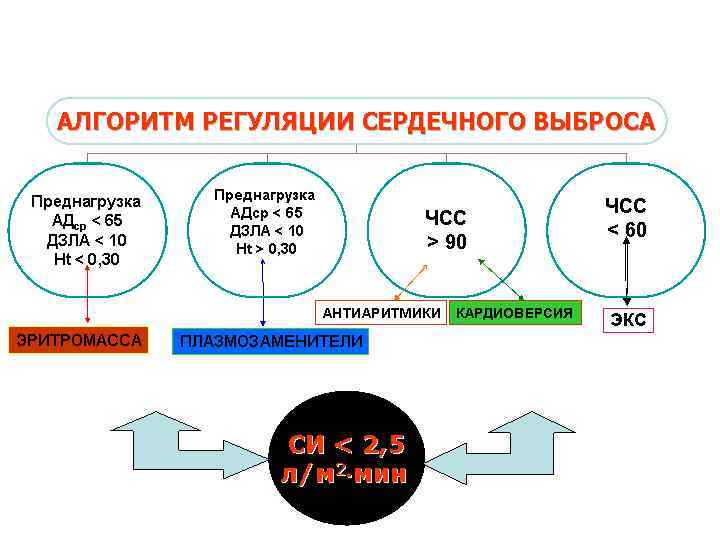
 Рекомендации для применения катетера Свана. Ганса у больных ОИМ с подъемом сегмента ST ØТяжелая или прогрессирующая недостаточность кровообращения или отек легких для оптимизации инфузионной терапии и инотропной поддержки ØКардиогенный шок ØМеханические осложнения ОИМ: дефект МЖП, разрыв папиллярной мышцы, тампонады перикарда ØГипотония, которая быстро не отвечает на введение жидкости у больных без застоя в легких. ØПостоянные признаки гипоперфузии без гипотонии или застой в легких. ØПациенты, получающие вазоактивные препараты: инотропы и вазопрессоры.
Рекомендации для применения катетера Свана. Ганса у больных ОИМ с подъемом сегмента ST ØТяжелая или прогрессирующая недостаточность кровообращения или отек легких для оптимизации инфузионной терапии и инотропной поддержки ØКардиогенный шок ØМеханические осложнения ОИМ: дефект МЖП, разрыв папиллярной мышцы, тампонады перикарда ØГипотония, которая быстро не отвечает на введение жидкости у больных без застоя в легких. ØПостоянные признаки гипоперфузии без гипотонии или застой в легких. ØПациенты, получающие вазоактивные препараты: инотропы и вазопрессоры.
 ИНТЕНСИВНАЯ ТЕРАПИЯ КАРДИОГЕННОГО ШОКА 1. 2. 3. – – – 5. – – – Аналгезия Инфузионная терапия ВАЗОПРЕССОРНАЯ И ИНОТРОПНАЯ ПОДДЕРЖКА: Допамин 5 -10 мкг/кг мин Добутамин 5 -10 мкг/кг мин Адреналин 0, 01 -0, 1 мкг/кг мин Норадреналин 0, 05 -0, 1 мкг/кг мин Левосимендан 0, 05 -0, 2 мкг/кг мин без болюса! МЕХАНИЧЕСКАЯ ПОДДЕРЖКА: ВАБК ИЛЖС ЭКМО
ИНТЕНСИВНАЯ ТЕРАПИЯ КАРДИОГЕННОГО ШОКА 1. 2. 3. – – – 5. – – – Аналгезия Инфузионная терапия ВАЗОПРЕССОРНАЯ И ИНОТРОПНАЯ ПОДДЕРЖКА: Допамин 5 -10 мкг/кг мин Добутамин 5 -10 мкг/кг мин Адреналин 0, 01 -0, 1 мкг/кг мин Норадреналин 0, 05 -0, 1 мкг/кг мин Левосимендан 0, 05 -0, 2 мкг/кг мин без болюса! МЕХАНИЧЕСКАЯ ПОДДЕРЖКА: ВАБК ИЛЖС ЭКМО
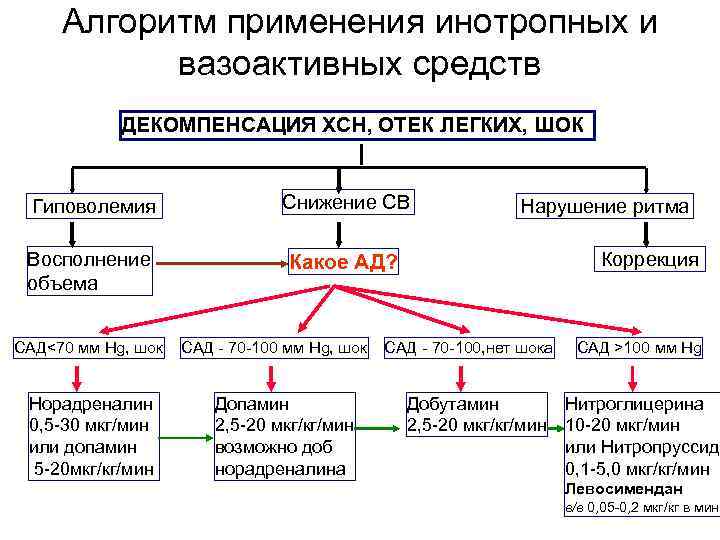 Алгоритм применения инотропных и вазоактивных средств ДЕКОМПЕНСАЦИЯ ХСН, ОТЕК ЛЕГКИХ, ШОК Гиповолемия Снижение СВ Восполнение объема Какое АД? САД<70 мм Hg, шок Норадреналин 0, 5 30 мкг/мин или допамин 5 20 мкг/кг/мин САД 70 100 мм Hg, шок Допамин 2, 5 20 мкг/кг/мин возможно доб норадреналина Нарушение ритма Коррекция САД 70 100, нет шока Добутамин 2, 5 20 мкг/кг/мин САД >100 мм Hg Нитроглицерина 10 20 мкг/мин или Нитропруссид 0, 1 5, 0 мкг/кг/мин Левосимендан в/в 0, 05 0, 2 мкг/кг в мин
Алгоритм применения инотропных и вазоактивных средств ДЕКОМПЕНСАЦИЯ ХСН, ОТЕК ЛЕГКИХ, ШОК Гиповолемия Снижение СВ Восполнение объема Какое АД? САД<70 мм Hg, шок Норадреналин 0, 5 30 мкг/мин или допамин 5 20 мкг/кг/мин САД 70 100 мм Hg, шок Допамин 2, 5 20 мкг/кг/мин возможно доб норадреналина Нарушение ритма Коррекция САД 70 100, нет шока Добутамин 2, 5 20 мкг/кг/мин САД >100 мм Hg Нитроглицерина 10 20 мкг/мин или Нитропруссид 0, 1 5, 0 мкг/кг/мин Левосимендан в/в 0, 05 0, 2 мкг/кг в мин
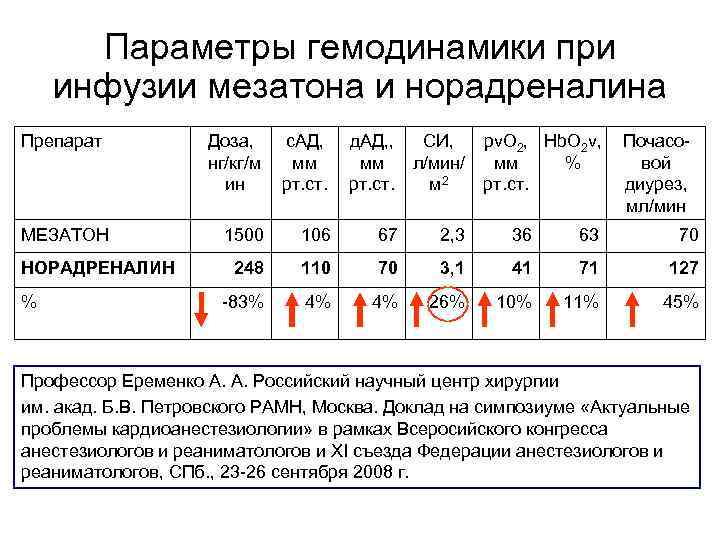 Параметры гемодинамики при инфузии мезатона и норадреналина Препарат МЕЗАТОН НОРАДРЕНАЛИН % Доза, нг/кг/м ин с. АД, мм рт. ст. д. АД, , СИ, мм л/мин/ рт. ст. м 2 pv. O 2, Hb. O 2 v, мм % рт. ст. Почасо вой диурез, мл/мин 1500 106 67 2, 3 36 63 70 248 110 70 3, 1 41 71 127 83% 4% 4% 26% 10% 11% 45% Профессор Еременко А. А. Российский научный центр хирургии им. акад. Б. В. Петровского РАМН, Москва. Доклад на симпозиуме «Актуальные проблемы кардиоанестезиологии» в рамках Всеросийского конгресса анестезиологов и реаниматологов и XI съезда Федерации анестезиологов и реаниматологов, СПб. , 23 26 сентября 2008 г.
Параметры гемодинамики при инфузии мезатона и норадреналина Препарат МЕЗАТОН НОРАДРЕНАЛИН % Доза, нг/кг/м ин с. АД, мм рт. ст. д. АД, , СИ, мм л/мин/ рт. ст. м 2 pv. O 2, Hb. O 2 v, мм % рт. ст. Почасо вой диурез, мл/мин 1500 106 67 2, 3 36 63 70 248 110 70 3, 1 41 71 127 83% 4% 4% 26% 10% 11% 45% Профессор Еременко А. А. Российский научный центр хирургии им. акад. Б. В. Петровского РАМН, Москва. Доклад на симпозиуме «Актуальные проблемы кардиоанестезиологии» в рамках Всеросийского конгресса анестезиологов и реаниматологов и XI съезда Федерации анестезиологов и реаниматологов, СПб. , 23 26 сентября 2008 г.
 Хотя уровень смертности существенно не отличаются между группами пациентов с дофамина и норадреналином, результаты исследования вызывают серьезные опасения о безопасности терапии дофамином, который, по сравнению с норадреналином, связан с более частыми аритмиями и увеличением смертности в подгруппе пациентов с кардиогенным шоком
Хотя уровень смертности существенно не отличаются между группами пациентов с дофамина и норадреналином, результаты исследования вызывают серьезные опасения о безопасности терапии дофамином, который, по сравнению с норадреналином, связан с более частыми аритмиями и увеличением смертности в подгруппе пациентов с кардиогенным шоком
 ПЕРИФЕРИЧЕСКИЕ ВАЗОДИЛАТАТОРЫ
ПЕРИФЕРИЧЕСКИЕ ВАЗОДИЛАТАТОРЫ
 ØВведение в клиническую практику вазоактивных средств крупное достижение в лечении сердечной недостаточности. ØБольшой арсенал внутривенных вазодилататоров позволяет обеспечить широкий диапазон необходимых гемодинамических эффектов.
ØВведение в клиническую практику вазоактивных средств крупное достижение в лечении сердечной недостаточности. ØБольшой арсенал внутривенных вазодилататоров позволяет обеспечить широкий диапазон необходимых гемодинамических эффектов.
 Периферические вазодилататоры подразделяют на три группы: 1. с преимущественным венодилатирующим действием, снижающие преднагрузку 2. с преимущественным артериолодилатирующим действием, снижающие постнагрузку 3. имеющие сбалансированное влияние на системное сосудистое сопротивление и венозный возврат
Периферические вазодилататоры подразделяют на три группы: 1. с преимущественным венодилатирующим действием, снижающие преднагрузку 2. с преимущественным артериолодилатирующим действием, снижающие постнагрузку 3. имеющие сбалансированное влияние на системное сосудистое сопротивление и венозный возврат
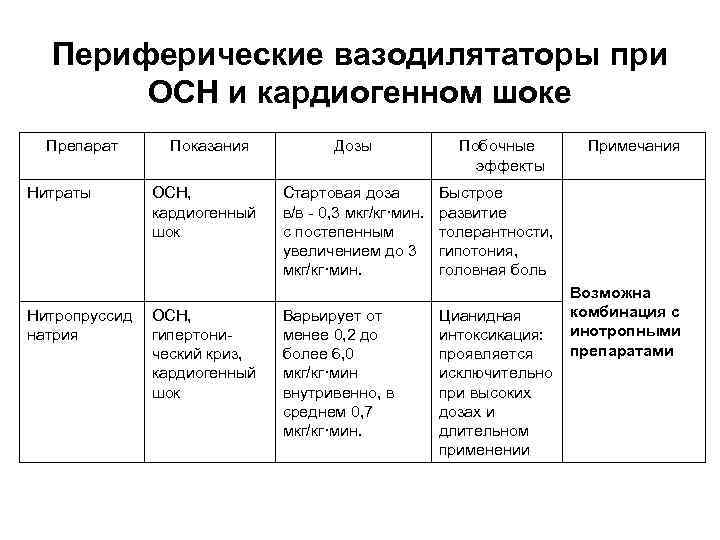 Периферические вазодилятаторы при ОСН и кардиогенном шоке Препарат Нитраты Показания Дозы Побочные эффекты ОСН, кардиогенный шок Стартовая доза в/в 0, 3 мкг/кг·мин. с постепенным увеличением до 3 мкг/кг·мин. Быстрое развитие толерантности, гипотония, головная боль Нитропруссид ОСН, натрия гипертони ческий криз, кардиогенный шок Варьирует от менее 0, 2 до более 6, 0 мкг/кг·мин внутривенно, в среднем 0, 7 мкг/кг·мин. Цианидная интоксикация: проявляется исключительно при высоких дозах и длительном применении Примечания Возможна комбинация с инотропными препаратами
Периферические вазодилятаторы при ОСН и кардиогенном шоке Препарат Нитраты Показания Дозы Побочные эффекты ОСН, кардиогенный шок Стартовая доза в/в 0, 3 мкг/кг·мин. с постепенным увеличением до 3 мкг/кг·мин. Быстрое развитие толерантности, гипотония, головная боль Нитропруссид ОСН, натрия гипертони ческий криз, кардиогенный шок Варьирует от менее 0, 2 до более 6, 0 мкг/кг·мин внутривенно, в среднем 0, 7 мкг/кг·мин. Цианидная интоксикация: проявляется исключительно при высоких дозах и длительном применении Примечания Возможна комбинация с инотропными препаратами
 НЕ КАТЕХОЛАМИНОВЫЕ ИНОТРОПНЫЕ ПРЕПАРАТЫ
НЕ КАТЕХОЛАМИНОВЫЕ ИНОТРОПНЫЕ ПРЕПАРАТЫ
 СИМДАКС ® (ОРИОН Фарма, Финляндия) Международное непатентованное название: левосимендан Лекарственная форма, дозировка и форма выпуска: концентрат 2, 5 мг/мл для приготовления инфузионного раствора. Флакон 5 мл в упаковке 1 флакон. Левосимендан относится к негликозидным кардиотоническим средствам и является представителем нового класса препаратов сенситизаторов кальция. Действенность и клиническая эффективность левосимендана основана на его уникальном механизме действия. Левосимендан оказывает положительный инотропный эффект. Левосимендан связывается с тропонином "С" и увеличивает чувствительность сократительных белков к кальцию. При этом концентрация внутриклеточного кальция и ц. АМФ не изменяются. Препарат увеличивает сократительную способность миокарда без риска развития аритмии и заметного увеличения потребления миокардом кислорода. Левосимендан не влияет на расслабление желудочков сердца.
СИМДАКС ® (ОРИОН Фарма, Финляндия) Международное непатентованное название: левосимендан Лекарственная форма, дозировка и форма выпуска: концентрат 2, 5 мг/мл для приготовления инфузионного раствора. Флакон 5 мл в упаковке 1 флакон. Левосимендан относится к негликозидным кардиотоническим средствам и является представителем нового класса препаратов сенситизаторов кальция. Действенность и клиническая эффективность левосимендана основана на его уникальном механизме действия. Левосимендан оказывает положительный инотропный эффект. Левосимендан связывается с тропонином "С" и увеличивает чувствительность сократительных белков к кальцию. При этом концентрация внутриклеточного кальция и ц. АМФ не изменяются. Препарат увеличивает сократительную способность миокарда без риска развития аритмии и заметного увеличения потребления миокардом кислорода. Левосимендан не влияет на расслабление желудочков сердца.
 СИМДАКС ® (левосимендан) Способ применения и дозы: Для внутривенного введения. Дозы и длительность терапии устанавливаются индивидуально в зависимости от состояния пациента и его реакции на терапию. Начальная доза 12 24 мкг/кг при длительности введения не более 10 мин, затем переходят на длительное непрерывное введение со скоростью 0, 1 мкг/кг/мин. Поддерживающая доза 24 мкг/кг/мин обеспечивает более выраженный гемодинамический эффект, но может вызвать преходящее увеличения частоты побочных эффектов. Реакцию пациента на терапию следует оценивать через 30 60 мин. Если реакция представляется чрезмерной (выраженное снижение АД, тахикардия), скорость введения уменьшают до 0, 05 мкг/кг/мин или прекращают инфузию. Если начальная доза хорошо переносится и есть необходимость в увеличении гемодинамического эффекта, скорость введения может быть увеличена до 0, 2 мкг/кг/мин. Рекомендуемая длительность инфузии 6 часов, для пациентов с острой декомпенсацией ХСН 24 часа.
СИМДАКС ® (левосимендан) Способ применения и дозы: Для внутривенного введения. Дозы и длительность терапии устанавливаются индивидуально в зависимости от состояния пациента и его реакции на терапию. Начальная доза 12 24 мкг/кг при длительности введения не более 10 мин, затем переходят на длительное непрерывное введение со скоростью 0, 1 мкг/кг/мин. Поддерживающая доза 24 мкг/кг/мин обеспечивает более выраженный гемодинамический эффект, но может вызвать преходящее увеличения частоты побочных эффектов. Реакцию пациента на терапию следует оценивать через 30 60 мин. Если реакция представляется чрезмерной (выраженное снижение АД, тахикардия), скорость введения уменьшают до 0, 05 мкг/кг/мин или прекращают инфузию. Если начальная доза хорошо переносится и есть необходимость в увеличении гемодинамического эффекта, скорость введения может быть увеличена до 0, 2 мкг/кг/мин. Рекомендуемая длительность инфузии 6 часов, для пациентов с острой декомпенсацией ХСН 24 часа.
 ЭФФЕКТЫ И ПРЕИМУЩЕСТВА ЛЕВОСИМЕНДАНА 1. двойное действие: • контрактильность • постнагрузка 2. уменьшение симптомов СН 3. сохранение эффекта при использовании β-блокаторов 4. быстрое начало действие после болюса 5. длительный эффект благодаря активному метаболиту 6. не аритмогенен 7. не вызывает повышения потребности миокарда в кислороде 8. положительное влияние на прогноз больных
ЭФФЕКТЫ И ПРЕИМУЩЕСТВА ЛЕВОСИМЕНДАНА 1. двойное действие: • контрактильность • постнагрузка 2. уменьшение симптомов СН 3. сохранение эффекта при использовании β-блокаторов 4. быстрое начало действие после болюса 5. длительный эффект благодаря активному метаболиту 6. не аритмогенен 7. не вызывает повышения потребности миокарда в кислороде 8. положительное влияние на прогноз больных
 Противопоказания для применения левосимендана • Повышенная чувствительность к левосимендану или любому из вспомогательных веществ, входящих в состав препарата • Механические обструкции, препятствующие заполнению желудочков или выбросу крови из желудочков • Тяжелые нарушения функции почек (клиренс креатинина < 30 мл/мин) • Выраженные нарушения функции печени • Артериальная гипотония • Тахикардия • Трепетание мерцание желудочков в анамнезе • Возраст до 18 лет • Некорректируемая гипокалиемия ОБЯЗАТЕЛЬНЫЙ МОНИТОРНЫЙ КОНТРОЛЬ В ТЕЧЕНИЕ ВСЕГО ПЕРИОДА ИНФУЗИИ!
Противопоказания для применения левосимендана • Повышенная чувствительность к левосимендану или любому из вспомогательных веществ, входящих в состав препарата • Механические обструкции, препятствующие заполнению желудочков или выбросу крови из желудочков • Тяжелые нарушения функции почек (клиренс креатинина < 30 мл/мин) • Выраженные нарушения функции печени • Артериальная гипотония • Тахикардия • Трепетание мерцание желудочков в анамнезе • Возраст до 18 лет • Некорректируемая гипокалиемия ОБЯЗАТЕЛЬНЫЙ МОНИТОРНЫЙ КОНТРОЛЬ В ТЕЧЕНИЕ ВСЕГО ПЕРИОДА ИНФУЗИИ!
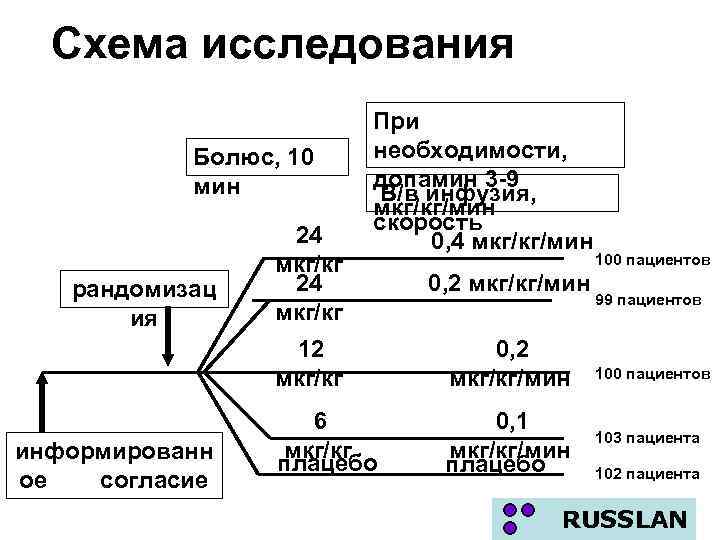 Схема исследования Болюс, 10 мин рандомизац ия 24 мкг/кг При необходимости, допамин 3 -9 В/в инфузия, мкг/кг/мин скорость 0, 4 мкг/кг/мин 0, 2 мкг/кг/мин 12 мкг/кг/мин 6 информированн ое согласие 99 пациентов 0, 2 мкг/кг 100 пациентов мкг/кг плацебо 0, 1 мкг/кг/мин плацебо 100 пациентов 103 пациента 102 пациента RUSSLAN
Схема исследования Болюс, 10 мин рандомизац ия 24 мкг/кг При необходимости, допамин 3 -9 В/в инфузия, мкг/кг/мин скорость 0, 4 мкг/кг/мин 0, 2 мкг/кг/мин 12 мкг/кг/мин 6 информированн ое согласие 99 пациентов 0, 2 мкг/кг 100 пациентов мкг/кг плацебо 0, 1 мкг/кг/мин плацебо 100 пациентов 103 пациента 102 пациента RUSSLAN
 Заключение • Левосимендан в дозе 0, 1 -0, 2 мкг/кг/мин в/в безопасен и эффективен для лечения декомпенсированной СН у больных с высоким риском ишемии • Доза левосимендана для в/в инфузии 0, 2 мкг/кг/мин является наиболее безопасной • Сенситизатор кальциевых каналов левосимендан демонстрирует новые терапевтические возможности, улучшая выживаемость больных с СН после RUSSLAN
Заключение • Левосимендан в дозе 0, 1 -0, 2 мкг/кг/мин в/в безопасен и эффективен для лечения декомпенсированной СН у больных с высоким риском ишемии • Доза левосимендана для в/в инфузии 0, 2 мкг/кг/мин является наиболее безопасной • Сенситизатор кальциевых каналов левосимендан демонстрирует новые терапевтические возможности, улучшая выживаемость больных с СН после RUSSLAN
 Применение левосимендана при остром инфаркте миокарда
Применение левосимендана при остром инфаркте миокарда
 Ингибиторы фосфодиастеразы III (амринон, милринон). Сочетают положительный инотропный эффект с вазодилатацией. Отрицательное качество склонность к аритмиям. Ни один из препаратов не имеет регистрации в России!
Ингибиторы фосфодиастеразы III (амринон, милринон). Сочетают положительный инотропный эффект с вазодилатацией. Отрицательное качество склонность к аритмиям. Ни один из препаратов не имеет регистрации в России!
 До выведения больного из состояния кардиогенного шока не следует применять без особых показаний: N β адреноблокаторы N антагонисты кальция N ингибиторы ангиотензин превращающего фермента N сердечные гликозиды N глюкокортикостероиды
До выведения больного из состояния кардиогенного шока не следует применять без особых показаний: N β адреноблокаторы N антагонисты кальция N ингибиторы ангиотензин превращающего фермента N сердечные гликозиды N глюкокортикостероиды
 Инфузионная терапия при кардиогенном шоке должна быть очень осторожной, проводиться в небольших объемах (в отличие от стратегии лечения ИМ правого желудочка, когда пациенту показана быстрая объем восполняющая терапия).
Инфузионная терапия при кардиогенном шоке должна быть очень осторожной, проводиться в небольших объемах (в отличие от стратегии лечения ИМ правого желудочка, когда пациенту показана быстрая объем восполняющая терапия).
 Коррекцию кардиогенного шока можно считать достигнутой при следующих показателях: Ш Исчезновение клинических симптомов шока Ш СИ на уровне > 2, 5 л/м 2 мин Ш ОПСС < 1800 дин с см-5 Ш ОЛС < 200 дин с см-5 Ш диурез > 50 мл/ч Ш р02 в > 30 мм рт. ст. 154
Коррекцию кардиогенного шока можно считать достигнутой при следующих показателях: Ш Исчезновение клинических симптомов шока Ш СИ на уровне > 2, 5 л/м 2 мин Ш ОПСС < 1800 дин с см-5 Ш ОЛС < 200 дин с см-5 Ш диурез > 50 мл/ч Ш р02 в > 30 мм рт. ст. 154
 В случае невозможности адекватной коррекции кардиогенного шока инфузионной терапией и медикаментозными средствами следует использовать методы механической поддержки кровообращения.
В случае невозможности адекватной коррекции кардиогенного шока инфузионной терапией и медикаментозными средствами следует использовать методы механической поддержки кровообращения.
 ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА МЕТОДОМ ВНУТРИАОРТАЛЬНОЙ БАЛЛОННОЙ КОНТРПУЛЬСАЦИИ
ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА МЕТОДОМ ВНУТРИАОРТАЛЬНОЙ БАЛЛОННОЙ КОНТРПУЛЬСАЦИИ
 Физиологические основы метода ВАБК ШОсновой метода является синхронизация работы насоса баллона по ЭКГ и/или кривой артериального давления. ШВнутриаортальный баллон устанавливают в грудном отделе нисходящей аорты чуть ниже левой подключичной артерии. ШВ момент раздувания он занимает до 90% просвета аорты. ШКатетер, на котором закреплен баллон, подсоединяют к аппарату для проведения ВАБК, который обеспечивает нагнетание и обратное всасывание гелия из баллона.
Физиологические основы метода ВАБК ШОсновой метода является синхронизация работы насоса баллона по ЭКГ и/или кривой артериального давления. ШВнутриаортальный баллон устанавливают в грудном отделе нисходящей аорты чуть ниже левой подключичной артерии. ШВ момент раздувания он занимает до 90% просвета аорты. ШКатетер, на котором закреплен баллон, подсоединяют к аппарату для проведения ВАБК, который обеспечивает нагнетание и обратное всасывание гелия из баллона.
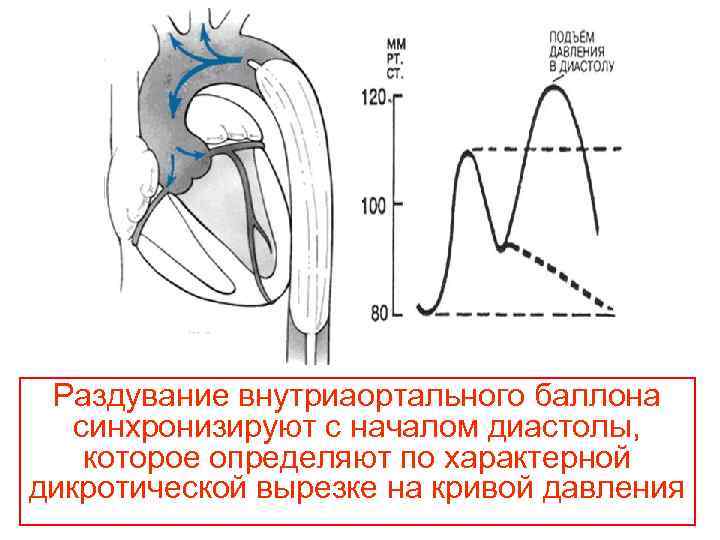 Раздувание внутриаортального баллона синхронизируют с началом диастолы, которое определяют по характерной дикротической вырезке на кривой давления
Раздувание внутриаортального баллона синхронизируют с началом диастолы, которое определяют по характерной дикротической вырезке на кривой давления
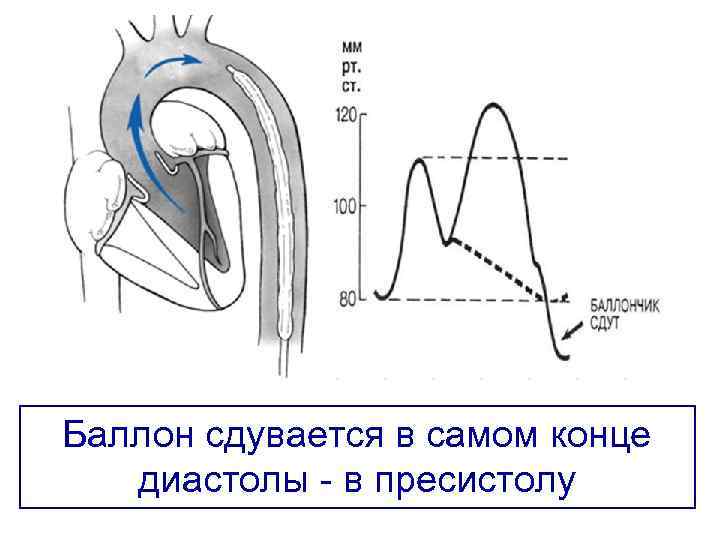 Баллон сдувается в самом конце диастолы в пресистолу
Баллон сдувается в самом конце диастолы в пресистолу
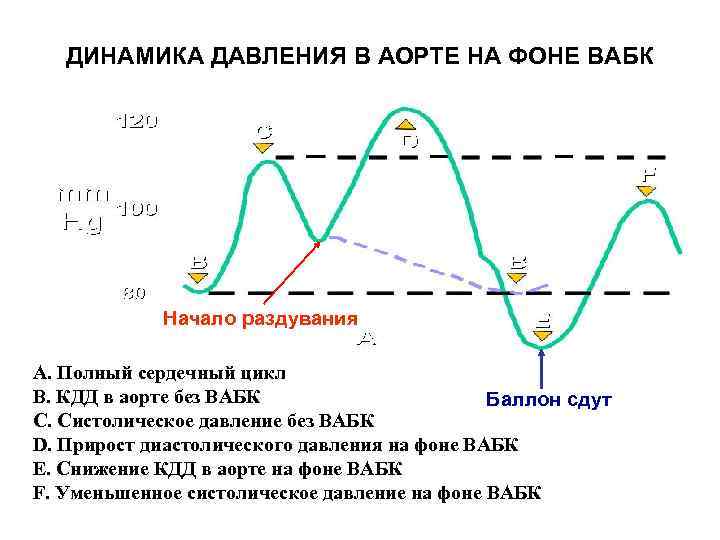 ДИНАМИКА ДАВЛЕНИЯ В АОРТЕ НА ФОНЕ ВАБК Начало раздувания А. Полный сердечный цикл B. КДД в аорте без ВАБК Баллон сдут C. Систолическое давление без ВАБК D. Прирост диастолического давления на фоне ВАБК E. Снижение КДД в аорте на фоне ВАБК F. Уменьшенное систолическое давление на фоне ВАБК
ДИНАМИКА ДАВЛЕНИЯ В АОРТЕ НА ФОНЕ ВАБК Начало раздувания А. Полный сердечный цикл B. КДД в аорте без ВАБК Баллон сдут C. Систолическое давление без ВАБК D. Прирост диастолического давления на фоне ВАБК E. Снижение КДД в аорте на фоне ВАБК F. Уменьшенное систолическое давление на фоне ВАБК
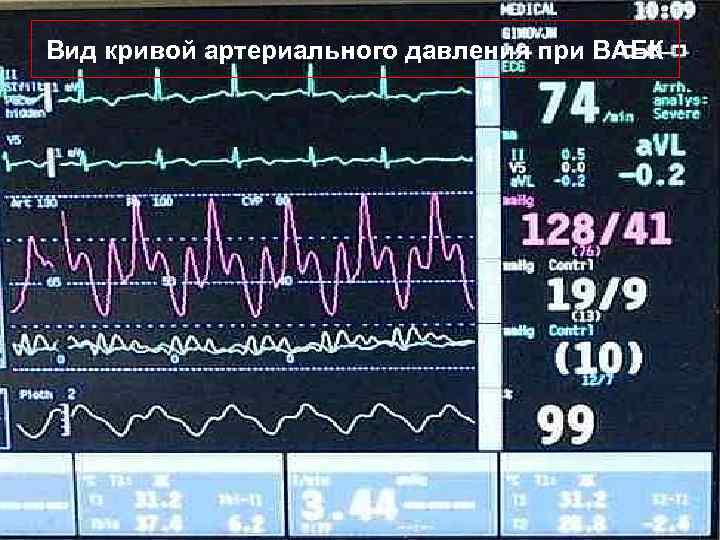 Вид кривой артериального давления при ВАБК
Вид кривой артериального давления при ВАБК
 Эффекты внутриаортальной баллонной контрпульсации • • • снижается ЧСС увеличивается сердечный выброс уменьшается общее периферическое сопротивление снижается конечно диастолическое давление в левом желудочке повышается среднее артериальное давление
Эффекты внутриаортальной баллонной контрпульсации • • • снижается ЧСС увеличивается сердечный выброс уменьшается общее периферическое сопротивление снижается конечно диастолическое давление в левом желудочке повышается среднее артериальное давление
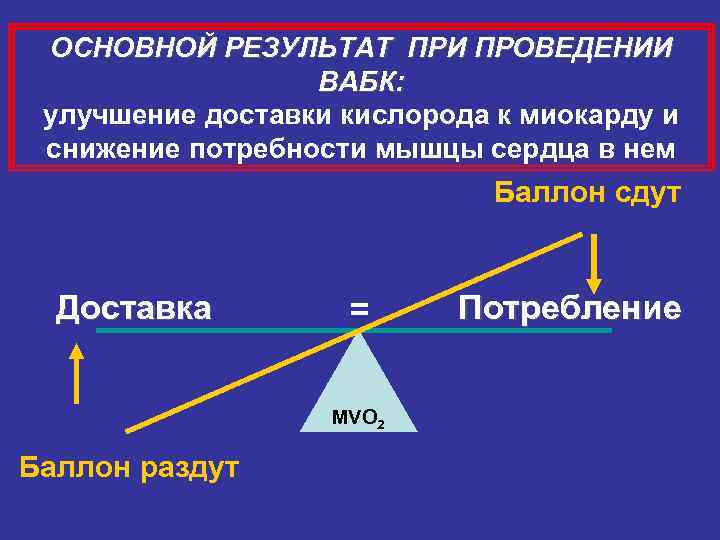 ОСНОВНОЙ РЕЗУЛЬТАТ ПРИ ПРОВЕДЕНИИ ВАБК: улучшение доставки кислорода к миокарду и снижение потребности мышцы сердца в нем Баллон сдут Доставка = MVO 2 Баллон раздут Потребление
ОСНОВНОЙ РЕЗУЛЬТАТ ПРИ ПРОВЕДЕНИИ ВАБК: улучшение доставки кислорода к миокарду и снижение потребности мышцы сердца в нем Баллон сдут Доставка = MVO 2 Баллон раздут Потребление
 Современное оборудование для ВАБК Arrow Auto. CAT 2 WAVE Dadascope CS 300
Современное оборудование для ВАБК Arrow Auto. CAT 2 WAVE Dadascope CS 300
 Оптиковолоконный внутриаортальный баллонный катетер фирмы «Datascop. E» (США) «Sensation» , 7 Fr
Оптиковолоконный внутриаортальный баллонный катетер фирмы «Datascop. E» (США) «Sensation» , 7 Fr
 Алгоритм принятия решения о начале ВАБК 1. 2. 3. 4. 5. 6. 7. 8. среднее артериальное давление 55 мм рт. ст диастолическое давление в легочной артерии ≥ 25 мм рт. сердечный индекс 2, 2 л/м 2 мин p. O 2 смешанной венозной крови 30 мм. рт. ст. ИПО 2 115 л/м 2 мин снижение темпа диуреза 10 мл/час отсутствие собственного выброса на фоне параллельной перфузии отсутствие адекватной гемодинамической реакции на средние дозы симпатомиметиков при попытке отключения АИК
Алгоритм принятия решения о начале ВАБК 1. 2. 3. 4. 5. 6. 7. 8. среднее артериальное давление 55 мм рт. ст диастолическое давление в легочной артерии ≥ 25 мм рт. сердечный индекс 2, 2 л/м 2 мин p. O 2 смешанной венозной крови 30 мм. рт. ст. ИПО 2 115 л/м 2 мин снижение темпа диуреза 10 мл/час отсутствие собственного выброса на фоне параллельной перфузии отсутствие адекватной гемодинамической реакции на средние дозы симпатомиметиков при попытке отключения АИК
 Алгоритм принятия решения о прекращении ВАБК <отсутствие или минимальная инотропная поддержка симпатомиметиками <стабильный ритм и гемодинамика в режиме работы аппарата для ВАБК 1: 3
Алгоритм принятия решения о прекращении ВАБК <отсутствие или минимальная инотропная поддержка симпатомиметиками <стабильный ритм и гемодинамика в режиме работы аппарата для ВАБК 1: 3
 ВАБК на спонтанном дыхании
ВАБК на спонтанном дыхании
 Рекомендации для внутриартериальной баллонной контрпульсации при кардиогенном шоке 1. Antman E. M. et al. 2007 Focused Update of the ACC/AHA 2004 Guidelines for the Management of Patients With ST Elevation Myocardial Infarction // Circulation. – 2008. – Vol. 117. – P. 296 329. http: //www. acc. org/ 2. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST на ЭКГ. Разработаны комитетом экспертов Всероссийского научного общества кардиологов в 2007 году // http: //www. athero. ru/guidelines. htm
Рекомендации для внутриартериальной баллонной контрпульсации при кардиогенном шоке 1. Antman E. M. et al. 2007 Focused Update of the ACC/AHA 2004 Guidelines for the Management of Patients With ST Elevation Myocardial Infarction // Circulation. – 2008. – Vol. 117. – P. 296 329. http: //www. acc. org/ 2. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST на ЭКГ. Разработаны комитетом экспертов Всероссийского научного общества кардиологов в 2007 году // http: //www. athero. ru/guidelines. htm
 КЛАСС I состояния, для которых является очевидным что проводить данные процедуры или лечение полезно, эффективно, приводит к хорошим результатам < < При кардиогенном шоке, не отвечающем на фармакологическую терапию При острой митральной регургитации или дефекте МЖП При рецидивирующей желудочковой аритмии, нестабильной гемодинамически, неподдающейся лечению При рефрактерной постинфарктной стенокардии ВАБК стабилизирующая мера перед ангиографией и хирургическим лечением/реваскуляризацией
КЛАСС I состояния, для которых является очевидным что проводить данные процедуры или лечение полезно, эффективно, приводит к хорошим результатам < < При кардиогенном шоке, не отвечающем на фармакологическую терапию При острой митральной регургитации или дефекте МЖП При рецидивирующей желудочковой аритмии, нестабильной гемодинамически, неподдающейся лечению При рефрактерной постинфарктной стенокардии ВАБК стабилизирующая мера перед ангиографией и хирургическим лечением/реваскуляризацией
 КЛАСС III состояния, для которых имеется очевидность и общее мнение, что процедуры, лечение не полезны/эффективны и в некоторых случаях могут быть вредны = Терминальная стадия кардиогенного шока с практически полным отсутствием гемодинамики и признаками полиорганной дисфункции – ДИСКРЕДИТАЦИЯ МЕТОДА!
КЛАСС III состояния, для которых имеется очевидность и общее мнение, что процедуры, лечение не полезны/эффективны и в некоторых случаях могут быть вредны = Терминальная стадия кардиогенного шока с практически полным отсутствием гемодинамики и признаками полиорганной дисфункции – ДИСКРЕДИТАЦИЯ МЕТОДА!
 В клинической практике применяются многочисленные устройства и методы механической поддержки кровообращения
В клинической практике применяются многочисленные устройства и методы механической поддержки кровообращения
 Чрескожный аксиальный насос Impella Recover 2. 5 и 5. 0, «Abiomed» , США Привод Диаметр 6, 8 мм
Чрескожный аксиальный насос Impella Recover 2. 5 и 5. 0, «Abiomed» , США Привод Диаметр 6, 8 мм
 The Pulsatile Catheter a novel short term mechanical circulatory support device for cardiac recovery
The Pulsatile Catheter a novel short term mechanical circulatory support device for cardiac recovery
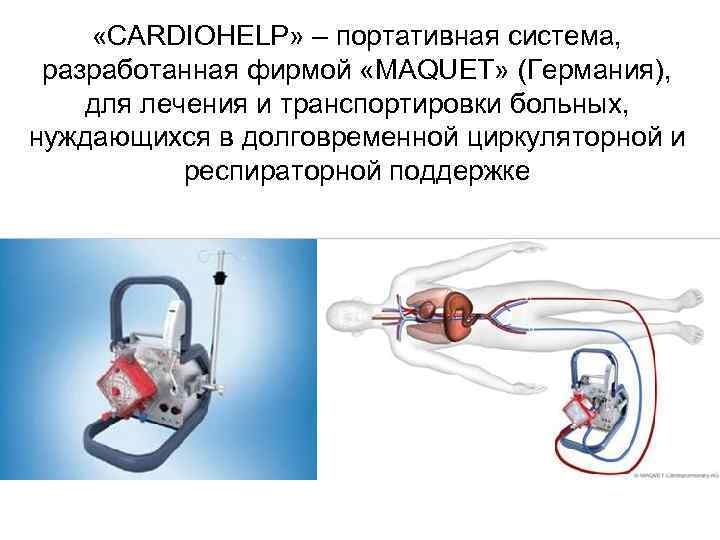 «CARDIOHELP» – портативная система, разработанная фирмой «MAQUET» (Германия), для лечения и транспортировки больных, нуждающихся в долговременной циркуляторной и респираторной поддержке
«CARDIOHELP» – портативная система, разработанная фирмой «MAQUET» (Германия), для лечения и транспортировки больных, нуждающихся в долговременной циркуляторной и респираторной поддержке
 РАДИКАЛЬНАЯ ТЕРАПИЯ КАРДИОГЕННОГО ШОКА В процессе или после стабилизации гемодинамических показателей необходима: • срочная коронарография с целью выполнения чрескожного коронарного вмешательства (ангиопластика + стент) или коронарного шунтирования
РАДИКАЛЬНАЯ ТЕРАПИЯ КАРДИОГЕННОГО ШОКА В процессе или после стабилизации гемодинамических показателей необходима: • срочная коронарография с целью выполнения чрескожного коронарного вмешательства (ангиопластика + стент) или коронарного шунтирования
 РАДИКАЛЬНАЯ ТЕРАПИЯ КАРДИОГЕННОГО ШОКА • При невозможности выполнения хирургического вмешательства показана тромболитическая терапия. Комментарий: Восстановление проходимости сосудов, закупорка которых привела к развитию ОИМ, осложнившегося кардиогенным шоком, удается достичь при помощи тромболизиса только в 30 50% случаев.
РАДИКАЛЬНАЯ ТЕРАПИЯ КАРДИОГЕННОГО ШОКА • При невозможности выполнения хирургического вмешательства показана тромболитическая терапия. Комментарий: Восстановление проходимости сосудов, закупорка которых привела к развитию ОИМ, осложнившегося кардиогенным шоком, удается достичь при помощи тромболизиса только в 30 50% случаев.
 Профилактика и лечение кардиогенного шока • На сегодняшний день единственным подходом, четко подтвердившим возможность снижения риска кардиогенного шока у больных с ОКС, является как можно более раннее проведение реваскуляризации коронарных сосудов. • стратегия ургентной реперфузии – наилучший способ уменьшить количество пациентов с кардиогенным шоком!
Профилактика и лечение кардиогенного шока • На сегодняшний день единственным подходом, четко подтвердившим возможность снижения риска кардиогенного шока у больных с ОКС, является как можно более раннее проведение реваскуляризации коронарных сосудов. • стратегия ургентной реперфузии – наилучший способ уменьшить количество пациентов с кардиогенным шоком!
 Профилактика и лечение кардиогенного шока • На сегодняшний день нет доказательств того, что инотропные препараты улучшают выживаемость больных с кардиогенным шоком. Но инотропы могут либо улучшить клиническое состояние пациента и вывести его из шока, либо, по крайней мере, стабилизировать его гемодинамику до того момента, как будет возможным использовать более эффективные методы (внутриаортальная баллонная контрпульсация, хирургическое вмешательство, специальные механические устройства).
Профилактика и лечение кардиогенного шока • На сегодняшний день нет доказательств того, что инотропные препараты улучшают выживаемость больных с кардиогенным шоком. Но инотропы могут либо улучшить клиническое состояние пациента и вывести его из шока, либо, по крайней мере, стабилизировать его гемодинамику до того момента, как будет возможным использовать более эффективные методы (внутриаортальная баллонная контрпульсация, хирургическое вмешательство, специальные механические устройства).
 Профилактика и лечение кардиогенного шока • Лечение кардиогенного шока представляет собой задачу сложную, но не безнадежную. Некоторые лечебные мероприятия при ОКС уже доказали свои преимущества не только в профилактике кардиогенного шока, но и в улучшении выживаемости в случае развития этого осложнения.
Профилактика и лечение кардиогенного шока • Лечение кардиогенного шока представляет собой задачу сложную, но не безнадежную. Некоторые лечебные мероприятия при ОКС уже доказали свои преимущества не только в профилактике кардиогенного шока, но и в улучшении выживаемости в случае развития этого осложнения.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ! ВСЕГДА НА СВЯЗИ ikurapeev@gmail. com Наш адрес в Интернете
БЛАГОДАРЮ ЗА ВНИМАНИЕ! ВСЕГДА НА СВЯЗИ ikurapeev@gmail. com Наш адрес в Интернете


