ОКС Флягин А В финал.pptx
- Количество слайдов: 86
 ОСТРЫЙ КОРОНАРН ЫЙ СИНДРОМ Подготовил: Флягин А. В. , 537 гр. Руководитель: проф. Олесин А. И.
ОСТРЫЙ КОРОНАРН ЫЙ СИНДРОМ Подготовил: Флягин А. В. , 537 гр. Руководитель: проф. Олесин А. И.
 ОПРЕДЕЛЕНИЕ ПОНЯТИЯ • ОКС - любая группа клинических признаков или симптомов, свидетельствующая о недавнем обострении ИБС, позволяющих заподозрить ИМ или НС. • Диагноз «ОКС» правомочен для врача скорой помощи, врача приемного отделения стационара и для врача отделения неотложной кардиологии в первые часы госпитализации, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. Всероссийское научное общество кардиологов. Рекомендации по лечению острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ, 2006 год. http: //www. athero. ru/guidelines. htm
ОПРЕДЕЛЕНИЕ ПОНЯТИЯ • ОКС - любая группа клинических признаков или симптомов, свидетельствующая о недавнем обострении ИБС, позволяющих заподозрить ИМ или НС. • Диагноз «ОКС» правомочен для врача скорой помощи, врача приемного отделения стационара и для врача отделения неотложной кардиологии в первые часы госпитализации, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. Всероссийское научное общество кардиологов. Рекомендации по лечению острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ, 2006 год. http: //www. athero. ru/guidelines. htm
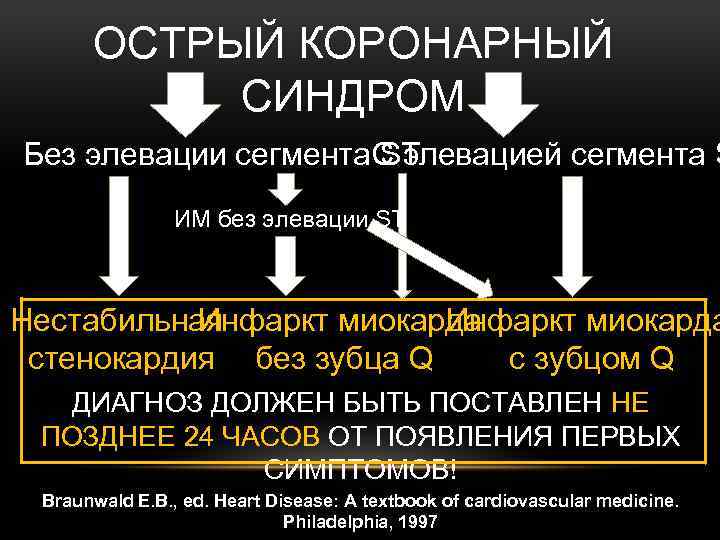 ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ Без элевации сегмента ST C элевацией сегмента S ИМ без элевации ST Нестабильная Инфаркт миокарда стенокардия без зубца Q с зубцом Q ДИАГНОЗ ДОЛЖЕН БЫТЬ ПОСТАВЛЕН НЕ ПОЗДНЕЕ 24 ЧАСОВ ОТ ПОЯВЛЕНИЯ ПЕРВЫХ СИМПТОМОВ! Braunwald E. B. , ed. Heart Disease: A textbook of cardiovascular medicine. Philadelphia, 1997
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ Без элевации сегмента ST C элевацией сегмента S ИМ без элевации ST Нестабильная Инфаркт миокарда стенокардия без зубца Q с зубцом Q ДИАГНОЗ ДОЛЖЕН БЫТЬ ПОСТАВЛЕН НЕ ПОЗДНЕЕ 24 ЧАСОВ ОТ ПОЯВЛЕНИЯ ПЕРВЫХ СИМПТОМОВ! Braunwald E. B. , ed. Heart Disease: A textbook of cardiovascular medicine. Philadelphia, 1997
 ЭПИДЕМИОЛОГИЯ И АКТУАЛЬНОСТЬ • 1, 56 млн. больных в год выписываются из стационара с диагнозом ОКС (ОКСБПST ~1, 23 млн; ОКСПST ~0, 33 млн). • Согласно докладу экспертов ВОЗ, ежегодно от заболеваний ССС умирают 16, 7 млн. чел, из них 7, 2 млн-от ИБС. • Высокая инвалидизация (более ½ больным, перенесшим ОИМ, определяется группа инвалидности). • А в России, занимающей первое место в мире по смертности от ССЗ, 51% летальных исходов обусловлен именно ИБС: ежегодно от ОИМ в стране гибнут около 700 тыс. человек. • В России –около 10 млн больных ИБС и около 1, 5 млн уже перенесли ИМ. • 42% больных, перенесших ОКСПST, умирают в течение 1 года с момента развития ИМ; • Около половины смертности среди больных ОКС приходится на догоспитальный этап. American Heart Association. Heart Disease and Stroke Statistics— 2006 Update. Circulation. 2006; e 85 - e 151. Wiviott S, et al. J Am Coll Cardiol. 2006; 47; 1553 -1558.
ЭПИДЕМИОЛОГИЯ И АКТУАЛЬНОСТЬ • 1, 56 млн. больных в год выписываются из стационара с диагнозом ОКС (ОКСБПST ~1, 23 млн; ОКСПST ~0, 33 млн). • Согласно докладу экспертов ВОЗ, ежегодно от заболеваний ССС умирают 16, 7 млн. чел, из них 7, 2 млн-от ИБС. • Высокая инвалидизация (более ½ больным, перенесшим ОИМ, определяется группа инвалидности). • А в России, занимающей первое место в мире по смертности от ССЗ, 51% летальных исходов обусловлен именно ИБС: ежегодно от ОИМ в стране гибнут около 700 тыс. человек. • В России –около 10 млн больных ИБС и около 1, 5 млн уже перенесли ИМ. • 42% больных, перенесших ОКСПST, умирают в течение 1 года с момента развития ИМ; • Около половины смертности среди больных ОКС приходится на догоспитальный этап. American Heart Association. Heart Disease and Stroke Statistics— 2006 Update. Circulation. 2006; e 85 - e 151. Wiviott S, et al. J Am Coll Cardiol. 2006; 47; 1553 -1558.
 СТАТИСТИКА ПО РОССИИ www. acs-registry. ru www. athero. ru (ДАННЫЕ РЕГИСТРА РЕКОРД) • 796 больных, ср. возраст 64, 7± 12, 1 лет (246 – ОКСПST, 550 – ОКСБПST) • Участники регистра (18 стационаров): Альметьевск, Белгород, Воронеж, Екатеринбург, Иваново, Кемерово, Кострома, Краснодар, Москва, Одинцово, Пермь, Санкт-Петербург, Тверь, Томск. Включение – 1 ноября 2007 – 10 февраля 2008 гг. Показатель Данные Среднее число жителей, обслуживаемое стац-ми 480 тыс (100 тыс - 2 млн) Среднее число больных в месяц 80 Наличие БИТ 100% Возможность ЧКВ Наличие КХ службы 55, 6% 33, 3% А. Д. Эрлих, Н. А. Грацианский. Ж. Атеротромбоз № 1, 2009, с. 105 -122
СТАТИСТИКА ПО РОССИИ www. acs-registry. ru www. athero. ru (ДАННЫЕ РЕГИСТРА РЕКОРД) • 796 больных, ср. возраст 64, 7± 12, 1 лет (246 – ОКСПST, 550 – ОКСБПST) • Участники регистра (18 стационаров): Альметьевск, Белгород, Воронеж, Екатеринбург, Иваново, Кемерово, Кострома, Краснодар, Москва, Одинцово, Пермь, Санкт-Петербург, Тверь, Томск. Включение – 1 ноября 2007 – 10 февраля 2008 гг. Показатель Данные Среднее число жителей, обслуживаемое стац-ми 480 тыс (100 тыс - 2 млн) Среднее число больных в месяц 80 Наличие БИТ 100% Возможность ЧКВ Наличие КХ службы 55, 6% 33, 3% А. Д. Эрлих, Н. А. Грацианский. Ж. Атеротромбоз № 1, 2009, с. 105 -122
 СИТУАЦИЯ В САНКТ-ПЕТЕРБУРГЕ • В Санкт-Петербурге ежегодно регистрируются до 10 000 случаев ИМ. • При этом ЛЕТАЛЬНОСТЬ последние годы сохраняется на стабильно высоком уровне: догоспитальная – 25%, госпитальная 9 -17%.
СИТУАЦИЯ В САНКТ-ПЕТЕРБУРГЕ • В Санкт-Петербурге ежегодно регистрируются до 10 000 случаев ИМ. • При этом ЛЕТАЛЬНОСТЬ последние годы сохраняется на стабильно высоком уровне: догоспитальная – 25%, госпитальная 9 -17%.
 GRACE Global Registry of Acute Coronary Events EHS–ACS Euro Heart Survey – Acute Coronary Syndrome CRUSADE Can Rapid Risk Stratification of Unstable Angina Patients Suppress Adverse Outcomes With Early Implementation of the ACC/AHA Guidelines NRMI National Registry of Myocardial Infarction ACTION Acute Coronary Treatment & Internation Outcomes Network
GRACE Global Registry of Acute Coronary Events EHS–ACS Euro Heart Survey – Acute Coronary Syndrome CRUSADE Can Rapid Risk Stratification of Unstable Angina Patients Suppress Adverse Outcomes With Early Implementation of the ACC/AHA Guidelines NRMI National Registry of Myocardial Infarction ACTION Acute Coronary Treatment & Internation Outcomes Network
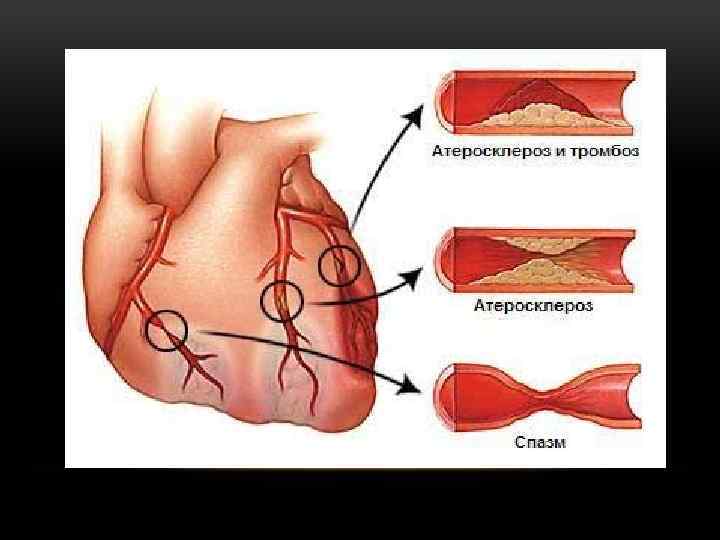
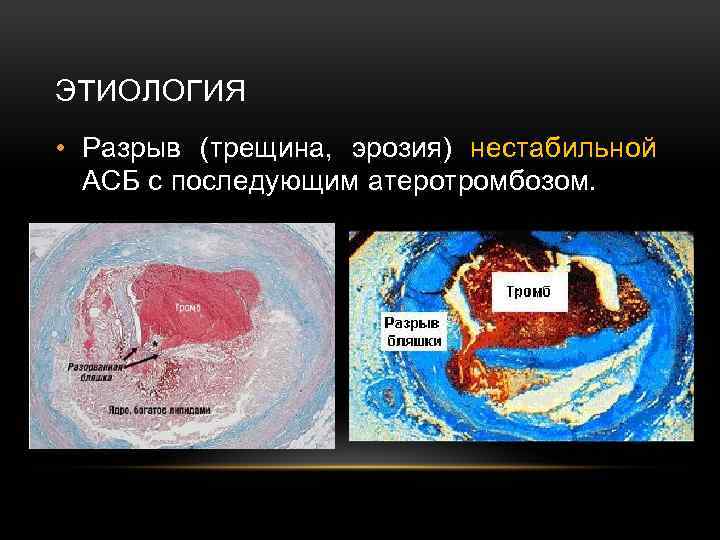 ЭТИОЛОГИЯ • Разрыв (трещина, эрозия) нестабильной АСБ с последующим атеротромбозом.
ЭТИОЛОГИЯ • Разрыв (трещина, эрозия) нестабильной АСБ с последующим атеротромбозом.
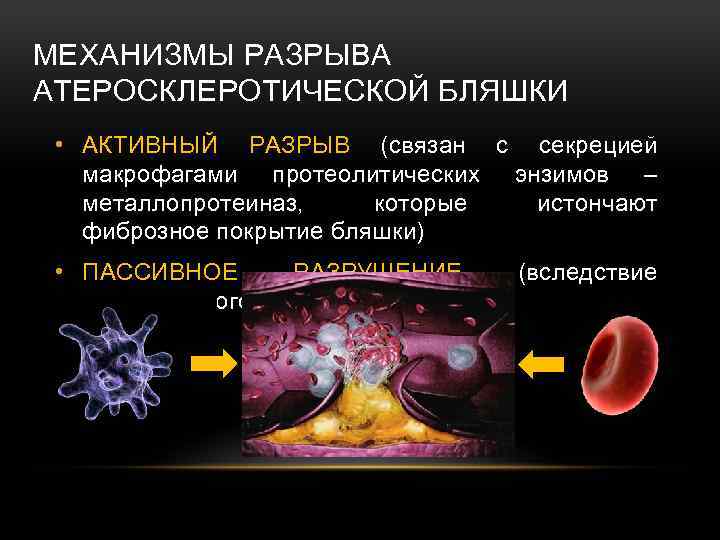 МЕХАНИЗМЫ РАЗРЫВА АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ • АКТИВНЫЙ РАЗРЫВ (связан с секрецией макрофагами протеолитических энзимов – металлопротеиназ, которые истончают фиброзное покрытие бляшки) • ПАССИВНОЕ РАЗРУШЕНИЕ механического воздействия) (вследствие
МЕХАНИЗМЫ РАЗРЫВА АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ • АКТИВНЫЙ РАЗРЫВ (связан с секрецией макрофагами протеолитических энзимов – металлопротеиназ, которые истончают фиброзное покрытие бляшки) • ПАССИВНОЕ РАЗРУШЕНИЕ механического воздействия) (вследствие
 ДРУГИЕ ПРИЧИНЫ (РЕДКО) • Кровоизлияние в АСБ без ее разрыва. • Изолированный спазм КА. • Диссекция КА. • Эмболия КА. • Артериит. • Врожденная патология сосудов. • Расслоение восходящего отдела аорты с вовлечением КА. • Причины, не связанные с КА.
ДРУГИЕ ПРИЧИНЫ (РЕДКО) • Кровоизлияние в АСБ без ее разрыва. • Изолированный спазм КА. • Диссекция КА. • Эмболия КА. • Артериит. • Врожденная патология сосудов. • Расслоение восходящего отдела аорты с вовлечением КА. • Причины, не связанные с КА.
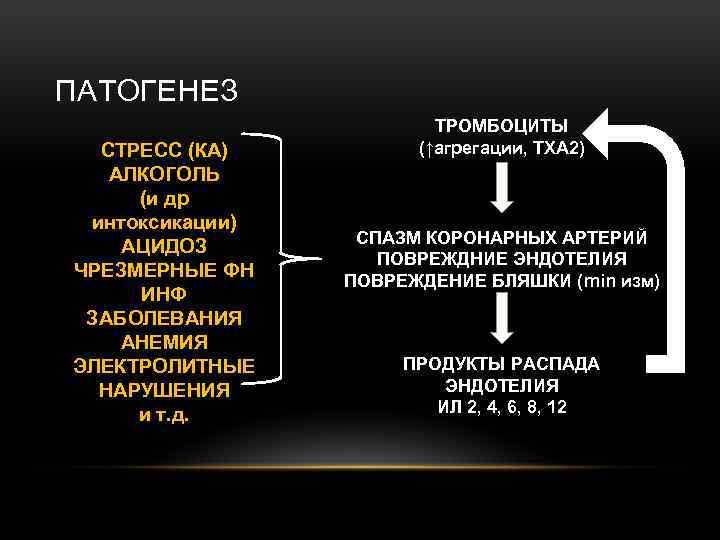 ПАТОГЕНЕЗ СТРЕСС (КА) АЛКОГОЛЬ (и др интоксикации) АЦИДОЗ ЧРЕЗМЕРНЫЕ ФН ИНФ ЗАБОЛЕВАНИЯ АНЕМИЯ ЭЛЕКТРОЛИТНЫЕ НАРУШЕНИЯ и т. д. ТРОМБОЦИТЫ (↑агрегации, TXA 2) СПАЗМ КОРОНАРНЫХ АРТЕРИЙ ПОВРЕЖДНИЕ ЭНДОТЕЛИЯ ПОВРЕЖДЕНИЕ БЛЯШКИ (min изм) ПРОДУКТЫ РАСПАДА ЭНДОТЕЛИЯ ИЛ 2, 4, 6, 8, 12
ПАТОГЕНЕЗ СТРЕСС (КА) АЛКОГОЛЬ (и др интоксикации) АЦИДОЗ ЧРЕЗМЕРНЫЕ ФН ИНФ ЗАБОЛЕВАНИЯ АНЕМИЯ ЭЛЕКТРОЛИТНЫЕ НАРУШЕНИЯ и т. д. ТРОМБОЦИТЫ (↑агрегации, TXA 2) СПАЗМ КОРОНАРНЫХ АРТЕРИЙ ПОВРЕЖДНИЕ ЭНДОТЕЛИЯ ПОВРЕЖДЕНИЕ БЛЯШКИ (min изм) ПРОДУКТЫ РАСПАДА ЭНДОТЕЛИЯ ИЛ 2, 4, 6, 8, 12
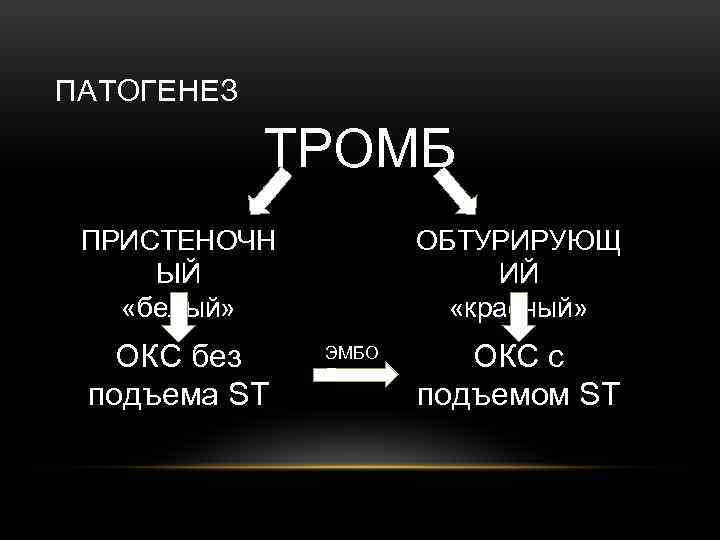 ПАТОГЕНЕЗ ТРОМБ ПРИСТЕНОЧН ЫЙ «белый» ОКС без подъема ST ОБТУРИРУЮЩ ИЙ «красный» ЭМБО Л ОКС с подъемом ST
ПАТОГЕНЕЗ ТРОМБ ПРИСТЕНОЧН ЫЙ «белый» ОКС без подъема ST ОБТУРИРУЮЩ ИЙ «красный» ЭМБО Л ОКС с подъемом ST

 ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ МОЖЕТ БЫТЬ ОПРЕДЕЛЕН СОВОКУПНОСТЬЮ ПРИЗНАКОВ: o. Клинических o. Электрокардиографических o. Биохимических o. ЭХОКГ, экстренная КАГ
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ МОЖЕТ БЫТЬ ОПРЕДЕЛЕН СОВОКУПНОСТЬЮ ПРИЗНАКОВ: o. Клинических o. Электрокардиографических o. Биохимических o. ЭХОКГ, экстренная КАГ
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ОСТРОЙ ИШЕМИИ МИОКАРДА • Сильная боль за грудиной (80%) • Испарина, липкий холодный пот • Тошнота, рвота • Одышка • Слабость, коллапс
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ОСТРОЙ ИШЕМИИ МИОКАРДА • Сильная боль за грудиной (80%) • Испарина, липкий холодный пот • Тошнота, рвота • Одышка • Слабость, коллапс
 К ОКС ОТНОСЯТ: • Боль за грудиной длительностью >1 ч (чаще несколько часов), не купирующаяся нитратами, иррадиирущая в левое плечо, руку, лопатку, нижнюю челюсть (боли носят сжимающий, давящий характер и т. д). • Увеличение частоты, интенсивности, длительности приступов (>15 мин. ) стенокардии напряжения и покоя. Обычно больные указывают дату (день) увеличения частоты, длительности, интенсивности ангинозных приступов; отмечают снижение эффекта от нитроглицерина и увеличение потребности в нём. • Больные с впервые возникшей (в течение предшествующих 28 -30 дней) тяжелой стенокардией. • Больные со стенокардией покоя в течение предшествующих 48 ч (соответствует III кл. НС по классификации Браунвальда).
К ОКС ОТНОСЯТ: • Боль за грудиной длительностью >1 ч (чаще несколько часов), не купирующаяся нитратами, иррадиирущая в левое плечо, руку, лопатку, нижнюю челюсть (боли носят сжимающий, давящий характер и т. д). • Увеличение частоты, интенсивности, длительности приступов (>15 мин. ) стенокардии напряжения и покоя. Обычно больные указывают дату (день) увеличения частоты, длительности, интенсивности ангинозных приступов; отмечают снижение эффекта от нитроглицерина и увеличение потребности в нём. • Больные с впервые возникшей (в течение предшествующих 28 -30 дней) тяжелой стенокардией. • Больные со стенокардией покоя в течение предшествующих 48 ч (соответствует III кл. НС по классификации Браунвальда).
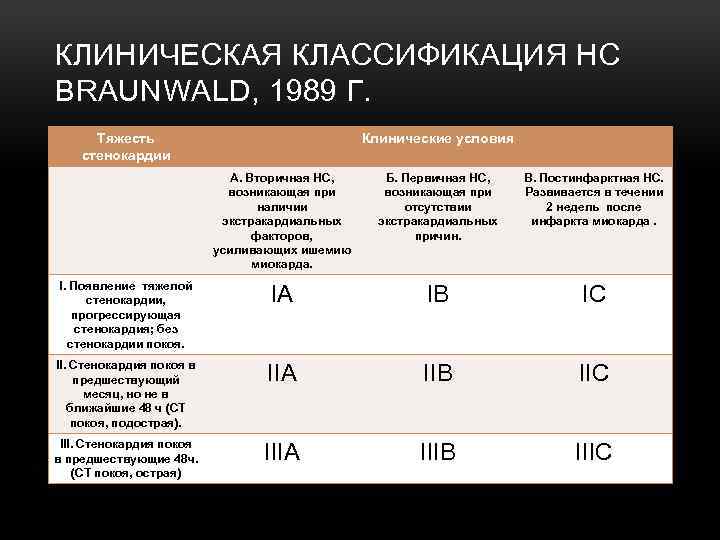 КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ НС BRAUNWALD, 1989 Г. Тяжесть стенокардии Клинические условия А. Вторичная НС, возникающая при наличии экстракардиальных факторов, усиливающих ишемию миокарда. Б. Первичная НС, возникающая при отсутствии экстракардиальных причин. В. Постинфарктная НС. Развивается в течении 2 недель после инфаркта миокарда. I. Появление тяжелой стенокардии, прогрессирующая стенокардия; без стенокардии покоя. IA IB IC II. Стенокардия покоя в предшествующий месяц, но не в ближайшие 48 ч (СТ покоя, подострая). IIA IIB IIC III. Стенокардия покоя в предшествующие 48 ч. (СТ покоя, острая) IIIA IIIB IIIC
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ НС BRAUNWALD, 1989 Г. Тяжесть стенокардии Клинические условия А. Вторичная НС, возникающая при наличии экстракардиальных факторов, усиливающих ишемию миокарда. Б. Первичная НС, возникающая при отсутствии экстракардиальных причин. В. Постинфарктная НС. Развивается в течении 2 недель после инфаркта миокарда. I. Появление тяжелой стенокардии, прогрессирующая стенокардия; без стенокардии покоя. IA IB IC II. Стенокардия покоя в предшествующий месяц, но не в ближайшие 48 ч (СТ покоя, подострая). IIA IIB IIC III. Стенокардия покоя в предшествующие 48 ч. (СТ покоя, острая) IIIA IIIB IIIC


 АТИПИЧНЫЕ ПРОЯВЛЕНИЯ ОСТРЫХ КОРОНАРНЫХ СИНДРОМОВ Категории больных проявлениями ОКС : с частыми атипичными • Молодые (25 -40 лет) и пожилые больные (старше 75 лет); • Больные с сахарным диабетом; • Больные женского пола; • Больные с почечной недостаточностью; • Больные с деменцией.
АТИПИЧНЫЕ ПРОЯВЛЕНИЯ ОСТРЫХ КОРОНАРНЫХ СИНДРОМОВ Категории больных проявлениями ОКС : с частыми атипичными • Молодые (25 -40 лет) и пожилые больные (старше 75 лет); • Больные с сахарным диабетом; • Больные женского пола; • Больные с почечной недостаточностью; • Больные с деменцией.
 Значение ЭКГ в диагностике острого коронарного синдрома трудно переоценить. Это не только важнейший инструмент диагностики, но и первостепенный фактор в
Значение ЭКГ в диагностике острого коронарного синдрома трудно переоценить. Это не только важнейший инструмент диагностики, но и первостепенный фактор в
 ПРОЯВЛЕНИЯ ОСТРОЙ ИШЕМИИ МИОКАРДА (ПРИ ОТСУТСТВИИ ГИПЕРТРОФИИ ЛЕВОГО ЖЕЛУДОЧКА И БЛНПГ) Подъемы ST Новые подъемы сегмента ST в точке J (место соединения конечной части комплекса QRS с сегментом ST) в двух смежных отведениях ≥ 0, 2 м. В у мужчин и ≥ 0, 15 м. В у женщин в отведениях V 2 V 3 и/или ≥ 0, 1 м. В в других отведениях. Депрессия ST Новые горизонтальные или и изменения нисходящие депрессии сегмента ST ≥ зубца T 0, 05 м. В в двух смежных отведениях; и/или инверсия зубца T ≥ 0, 1 м. В в двух смежных отведениях с выраженным зубцом R или с соотношением R/S.
ПРОЯВЛЕНИЯ ОСТРОЙ ИШЕМИИ МИОКАРДА (ПРИ ОТСУТСТВИИ ГИПЕРТРОФИИ ЛЕВОГО ЖЕЛУДОЧКА И БЛНПГ) Подъемы ST Новые подъемы сегмента ST в точке J (место соединения конечной части комплекса QRS с сегментом ST) в двух смежных отведениях ≥ 0, 2 м. В у мужчин и ≥ 0, 15 м. В у женщин в отведениях V 2 V 3 и/или ≥ 0, 1 м. В в других отведениях. Депрессия ST Новые горизонтальные или и изменения нисходящие депрессии сегмента ST ≥ зубца T 0, 05 м. В в двух смежных отведениях; и/или инверсия зубца T ≥ 0, 1 м. В в двух смежных отведениях с выраженным зубцом R или с соотношением R/S.
 СОВРЕМЕННЫЕ БИОХИМИЧЕСКИЕ МАРКЕРЫ ИНФАРКТА МИОКАРДА До недавнего времени «золотым стандартом» биохимической диагностики инфаркта миокарда было исследование изофермента МВ креатинкиназы (КК-МВ). На сегодняшний день наибольшую диагностическую ценность имеют: • тесты на Тропонин Т и I; • количественное определение изофермента МВ креатинкиназы (ККМВmass).
СОВРЕМЕННЫЕ БИОХИМИЧЕСКИЕ МАРКЕРЫ ИНФАРКТА МИОКАРДА До недавнего времени «золотым стандартом» биохимической диагностики инфаркта миокарда было исследование изофермента МВ креатинкиназы (КК-МВ). На сегодняшний день наибольшую диагностическую ценность имеют: • тесты на Тропонин Т и I; • количественное определение изофермента МВ креатинкиназы (ККМВmass).
 ТРОПОНИНЫ T И I – «ЗОЛОТОЙ СТАНДАРТ» • Определение минимум 2 раза с интервалом 6 -12 ч, причем первое определение не ранее 6 ч от начала приступа (6 -12 -24). • Время появления: 6 -8 ч от начала приступа. • Пик концентрации: 24 -36 ч. • Продолжительность: 8 -10 сут. N <14 ЕД 14 -50 ЕД – НС >50 ЕД - ИМ • КФК-МВ: 2 -6 ч; 18 -24 ч; 5 -8 сут соответственно. Миоглобин ↑ через 2 ч.
ТРОПОНИНЫ T И I – «ЗОЛОТОЙ СТАНДАРТ» • Определение минимум 2 раза с интервалом 6 -12 ч, причем первое определение не ранее 6 ч от начала приступа (6 -12 -24). • Время появления: 6 -8 ч от начала приступа. • Пик концентрации: 24 -36 ч. • Продолжительность: 8 -10 сут. N <14 ЕД 14 -50 ЕД – НС >50 ЕД - ИМ • КФК-МВ: 2 -6 ч; 18 -24 ч; 5 -8 сут соответственно. Миоглобин ↑ через 2 ч.
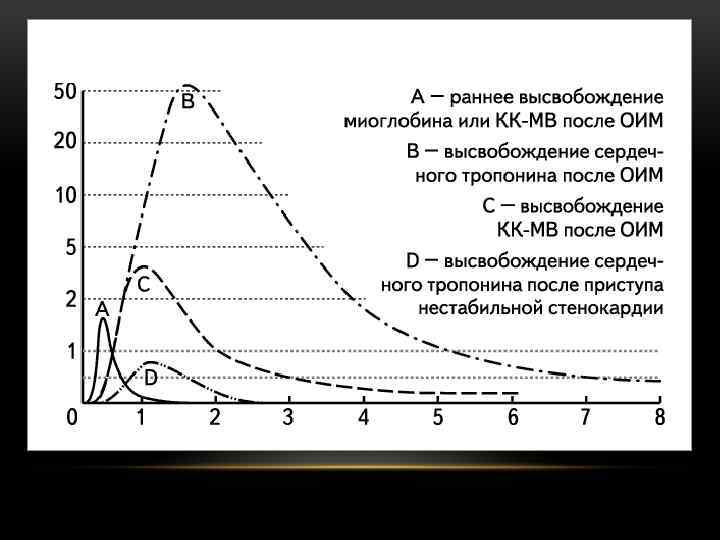
 БСЖК – ЧТО ЭТО ТАКОЕ? • Новым перспективным маркером некроза миокарда является сердечный белок, связывающий жирные кислоты (БСЖК). Его преимуществами является чувствительность в ранние сроки заболевания по сравнению с другими хорошо изученными маркерами. У большинства больных с ОКС БСЖК в отличие от тропонинов и КФК повышается до диагностического уровня в первые 2 -3 ч после начала боли. БСЖК является маркером, более информативным для раннего выявления инфаркта миокарда.
БСЖК – ЧТО ЭТО ТАКОЕ? • Новым перспективным маркером некроза миокарда является сердечный белок, связывающий жирные кислоты (БСЖК). Его преимуществами является чувствительность в ранние сроки заболевания по сравнению с другими хорошо изученными маркерами. У большинства больных с ОКС БСЖК в отличие от тропонинов и КФК повышается до диагностического уровня в первые 2 -3 ч после начала боли. БСЖК является маркером, более информативным для раннего выявления инфаркта миокарда.
 СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА БСЖК И ТРОПОНИНА I
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА БСЖК И ТРОПОНИНА I
 ВЕРОЯТНОСТЬ ИМ ПРИ ОКС Критерии/ вероятность Высокая (хотя бы один из признаков) Промежуточная (хотя бы один из признаков при отсутствии критериев высокой вероятности) Низкая (хотя бы один из признаков при отсутствии критериев высокой и промежуточной вероятности) Анамнез Боль (дискомфорт) в грудной клетке, в левой руке (как основной симптом) у лиц с установленной ранее стенокардией. ИМ в анамнезе. Боль (дискомфорт) в грудной клетке, в левой руке (как основной симптом) Боль возможного ишемического генеза при отсутствии критериев промежуточной вероятности Возраст > 70 лет. Мужской пол Употребление кокаина Сахарный диабет. Данные осмотра Шум митральной регургитации, гипотензия, перспирация, отек легких, хрипы в легких Атеросклеротические сосудистые заболевания Боль в грудной клетке при пальпации ЭКГ Новые (предположительно новые) смещения от изолинии ST ( 0, 05 m. V), либо инверсия ( 0, 2 m. V) зубцов Т Патологические Q, изменения положения ST, Т при невозможности документации сроков их развития Инверсия, либо уплощение зубцов Т в отведениях с доминирующим зубцом R либо нормальная ЭКГ Повышение тропонинов I и Т или КФК – МВ N значения Маркеры некроза миокарда
ВЕРОЯТНОСТЬ ИМ ПРИ ОКС Критерии/ вероятность Высокая (хотя бы один из признаков) Промежуточная (хотя бы один из признаков при отсутствии критериев высокой вероятности) Низкая (хотя бы один из признаков при отсутствии критериев высокой и промежуточной вероятности) Анамнез Боль (дискомфорт) в грудной клетке, в левой руке (как основной симптом) у лиц с установленной ранее стенокардией. ИМ в анамнезе. Боль (дискомфорт) в грудной клетке, в левой руке (как основной симптом) Боль возможного ишемического генеза при отсутствии критериев промежуточной вероятности Возраст > 70 лет. Мужской пол Употребление кокаина Сахарный диабет. Данные осмотра Шум митральной регургитации, гипотензия, перспирация, отек легких, хрипы в легких Атеросклеротические сосудистые заболевания Боль в грудной клетке при пальпации ЭКГ Новые (предположительно новые) смещения от изолинии ST ( 0, 05 m. V), либо инверсия ( 0, 2 m. V) зубцов Т Патологические Q, изменения положения ST, Т при невозможности документации сроков их развития Инверсия, либо уплощение зубцов Т в отведениях с доминирующим зубцом R либо нормальная ЭКГ Повышение тропонинов I и Т или КФК – МВ N значения Маркеры некроза миокарда
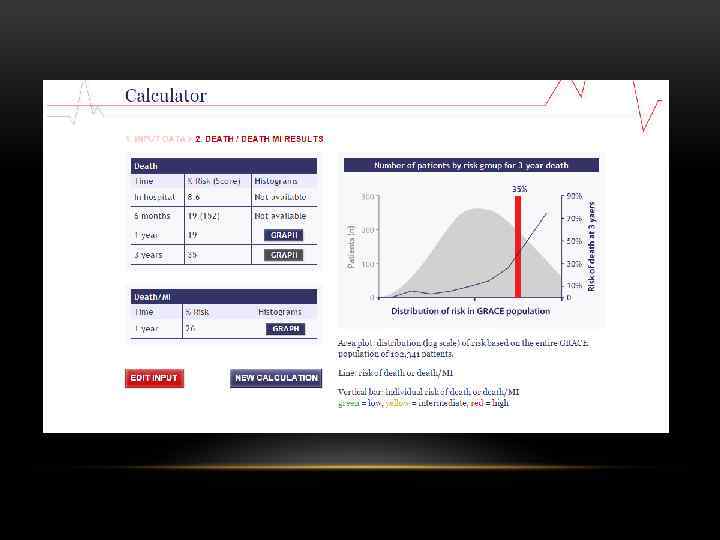
 СТРАТИФИКАЦИЯ РИСКА СМЕРТИ • Определение степени риска (первые 12 -48 ч госпитализации) необходимо, в первую очередь, для выбора тактики лечения. • Наиболее широкое распространение получила шкала GRACE – «Глобальный регистр острых коронарных событий» 2002 год. • http: //www. outcomesumassmed. org/grace/ • В зависимости от количества баллов пациенты разделяются на 3 категории риска смерти: низкого, среднего и высокого.
СТРАТИФИКАЦИЯ РИСКА СМЕРТИ • Определение степени риска (первые 12 -48 ч госпитализации) необходимо, в первую очередь, для выбора тактики лечения. • Наиболее широкое распространение получила шкала GRACE – «Глобальный регистр острых коронарных событий» 2002 год. • http: //www. outcomesumassmed. org/grace/ • В зависимости от количества баллов пациенты разделяются на 3 категории риска смерти: низкого, среднего и высокого.
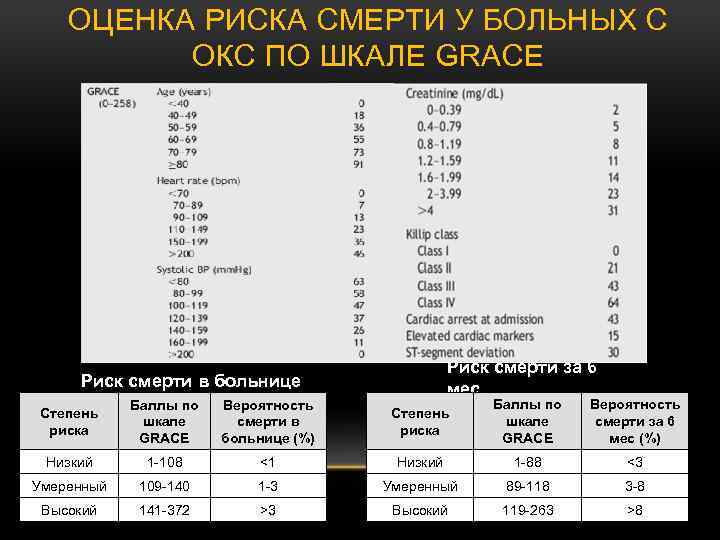 ОЦЕНКА РИСКА СМЕРТИ У БОЛЬНЫХ С ОКС ПО ШКАЛЕ GRACE Риск смерти за 6 мес Риск смерти в больнице Степень риска Баллы по шкале GRACE Вероятность смерти в больнице (%) Степень риска Баллы по шкале GRACE Вероятность смерти за 6 мес (%) Низкий 1 -108 <1 Низкий 1 -88 <3 Умеренный 109 -140 1 -3 Умеренный 89 -118 3 -8 Высокий 141 -372 >3 Высокий 119 -263 >8
ОЦЕНКА РИСКА СМЕРТИ У БОЛЬНЫХ С ОКС ПО ШКАЛЕ GRACE Риск смерти за 6 мес Риск смерти в больнице Степень риска Баллы по шкале GRACE Вероятность смерти в больнице (%) Степень риска Баллы по шкале GRACE Вероятность смерти за 6 мес (%) Низкий 1 -108 <1 Низкий 1 -88 <3 Умеренный 109 -140 1 -3 Умеренный 89 -118 3 -8 Высокий 141 -372 >3 Высокий 119 -263 >8
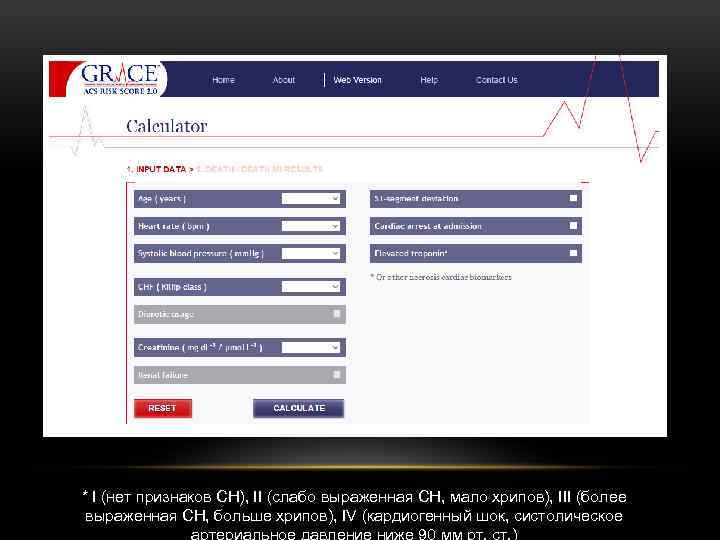 * I (нет признаков СН), II (слабо выраженная СН, мало хрипов), III (более выраженная СН, больше хрипов), IV (кардиогенный шок, систолическое
* I (нет признаков СН), II (слабо выраженная СН, мало хрипов), III (более выраженная СН, больше хрипов), IV (кардиогенный шок, систолическое
 ОЦЕНКА РИСКА НЕБЛАГОПРИЯТНЫХ СОБЫТИЙ У БОЛЬНЫХ ОКС В БАЛЛАХ ПО TIMI • • • Возраст > 65 лет • • Подъем или депрессия сегмента ST на ЭКГ при поступлении Наличие трех и более факторов риска атеросклероза* Ранее выявленный стеноз коронарной артерии более 50% диаметра Два и более приступа стенокардии за последние 24 часа Прием аспирина в течение последних 7 суток Повышение маркеров некроза миокарда
ОЦЕНКА РИСКА НЕБЛАГОПРИЯТНЫХ СОБЫТИЙ У БОЛЬНЫХ ОКС В БАЛЛАХ ПО TIMI • • • Возраст > 65 лет • • Подъем или депрессия сегмента ST на ЭКГ при поступлении Наличие трех и более факторов риска атеросклероза* Ранее выявленный стеноз коронарной артерии более 50% диаметра Два и более приступа стенокардии за последние 24 часа Прием аспирина в течение последних 7 суток Повышение маркеров некроза миокарда
 ОРГАНИЗАЦИЯ РАБОТЫ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОКС • Лечение больного ОКС представляет собой единый процесс, начинающийся на догоспитальном этапе и продолжающийся в стационаре. Для этого бригады СМП и стационары должны работать по единому алгоритму, основанному на единых принципах диагностики, лечения и единому пониманию тактических вопросов!
ОРГАНИЗАЦИЯ РАБОТЫ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОКС • Лечение больного ОКС представляет собой единый процесс, начинающийся на догоспитальном этапе и продолжающийся в стационаре. Для этого бригады СМП и стационары должны работать по единому алгоритму, основанному на единых принципах диагностики, лечения и единому пониманию тактических вопросов!
 • Двухстепенная система, когда при подозрении на ИМ линейная бригада СМП вызывает на себя «специализированную» , которая собственно начинает лечение и транспортирует больного в стационар, ведет к неоправданной потере времени! • Любая бригада СМП, поставив диагноз ОКС, определив показания и противопоказания к соответствующему лечению, должна купировать болевой приступ, начать тромболизис, а при развитии осложнений (нарушения ритма сердца или острая сердечная недостаточность) начать необходимую терапию, включая мероприятия по сердечно-легочной реанимации.
• Двухстепенная система, когда при подозрении на ИМ линейная бригада СМП вызывает на себя «специализированную» , которая собственно начинает лечение и транспортирует больного в стационар, ведет к неоправданной потере времени! • Любая бригада СМП, поставив диагноз ОКС, определив показания и противопоказания к соответствующему лечению, должна купировать болевой приступ, начать тромболизис, а при развитии осложнений (нарушения ритма сердца или острая сердечная недостаточность) начать необходимую терапию, включая мероприятия по сердечно-легочной реанимации.
 ПЕРВИЧНАЯ ОЦЕНКА СОСТОЯНИЯ ПАЦИЕНТА ДОЛЖНА БЫТЬ ВЫПОЛНЕНА В ПРЕДЕЛАХ 10 -20 МИНУТ С МОМЕНТА ПРИБЫТИЯ СКОРОЙ ПОМОЩИ!
ПЕРВИЧНАЯ ОЦЕНКА СОСТОЯНИЯ ПАЦИЕНТА ДОЛЖНА БЫТЬ ВЫПОЛНЕНА В ПРЕДЕЛАХ 10 -20 МИНУТ С МОМЕНТА ПРИБЫТИЯ СКОРОЙ ПОМОЩИ!
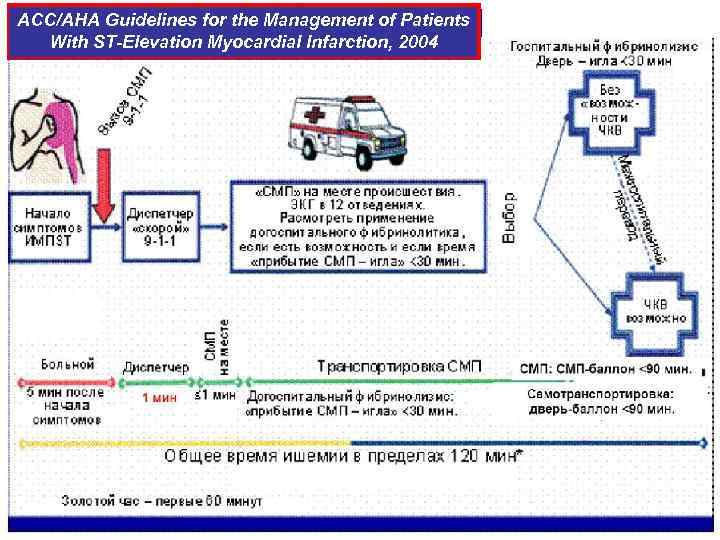 ACC/AHA Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction, 2004
ACC/AHA Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction, 2004
 ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ: • расслоение аорты • острый перикардит • спонтанный пневмоторакс • тромбоэмболия легочной артерии
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ: • расслоение аорты • острый перикардит • спонтанный пневмоторакс • тромбоэмболия легочной артерии
 РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ПРИ ПОДОЗРЕНИИ НА ИНФАРКТ МИОКАРДА ЛЕЧЕНИЕ НАЧИНАТЬ НЕМЕДЛЕННО!!! В ПЕРВУЮ ОЧЕРЕДЬ обеспечить готовность к проведению СЛР: • надежный доступ в вену • наличие дефибриллтора • постоянный визуальный контроль
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ПРИ ПОДОЗРЕНИИ НА ИНФАРКТ МИОКАРДА ЛЕЧЕНИЕ НАЧИНАТЬ НЕМЕДЛЕННО!!! В ПЕРВУЮ ОЧЕРЕДЬ обеспечить готовность к проведению СЛР: • надежный доступ в вену • наличие дефибриллтора • постоянный визуальный контроль
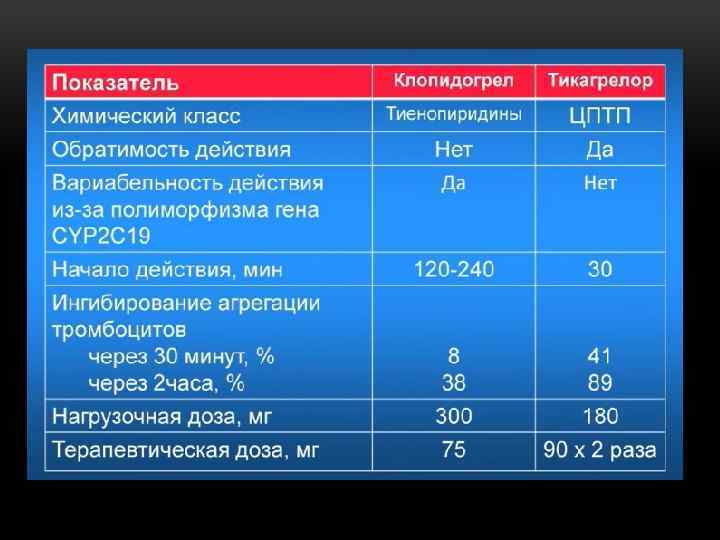
 • Первичная оценка ЭКГ < 10 мин, мониторинг ЭКГ • Оксигенация через носовой катетер • Нитраты • Обезболивание (морфин!) • Бета-блокаторы • Аспирин, клопидогрель (тикагрелор) • Гепарин, НМГ • Реперфузионная терапия: тромболизис
• Первичная оценка ЭКГ < 10 мин, мониторинг ЭКГ • Оксигенация через носовой катетер • Нитраты • Обезболивание (морфин!) • Бета-блокаторы • Аспирин, клопидогрель (тикагрелор) • Гепарин, НМГ • Реперфузионная терапия: тромболизис
 НИТРАТЫ: «СТАРЫЙ ДРУГ ЛУЧШЕ НОВЫХ ДВУХ» • Применяются с 1860 г. • Основные эффекты: снижение потребности миокарда в кислороде, создание покоя (снижение пред – и постнагрузки на миокард), синдром «Робин Гуда» . • Тринитраты: аэрозоль (нитроспринт), растворы для в/в введения (перлинганит). • Динитраты: спрей (изакардин, изокет), раствор для в/в введения (изакардин). • Доза препаратов увеличивается постепенно до исчезновения клинических симптомов или снижения АД (среднего АД на 10— 15%, при этом САД не должно быть ниже 90 мм рт. ст. ). • В/в инфузионно: 5— 200 мкг/мин (титруется с учетом изменений САД).
НИТРАТЫ: «СТАРЫЙ ДРУГ ЛУЧШЕ НОВЫХ ДВУХ» • Применяются с 1860 г. • Основные эффекты: снижение потребности миокарда в кислороде, создание покоя (снижение пред – и постнагрузки на миокард), синдром «Робин Гуда» . • Тринитраты: аэрозоль (нитроспринт), растворы для в/в введения (перлинганит). • Динитраты: спрей (изакардин, изокет), раствор для в/в введения (изакардин). • Доза препаратов увеличивается постепенно до исчезновения клинических симптомов или снижения АД (среднего АД на 10— 15%, при этом САД не должно быть ниже 90 мм рт. ст. ). • В/в инфузионно: 5— 200 мкг/мин (титруется с учетом изменений САД).
 ПРОТИВОПОКАЗАНИЯ • АД сист меньше 90 мм рт ст • ЧСС меньше 50 и больше 100 • ИМ правого желудочка • Менее 24 ч силденафила после приема
ПРОТИВОПОКАЗАНИЯ • АД сист меньше 90 мм рт ст • ЧСС меньше 50 и больше 100 • ИМ правого желудочка • Менее 24 ч силденафила после приема
 ОБЕЗБОЛИВАНИЕ Умеренный болевой синдром. • Анальгин 50%-4, 0 + дроперидол 2 -3 мл. в/в. • Закись азота. Выраженный болевой синдром. • Морфин 1%-1, 0 + диазепам 10 мг или фентанил 0, 005% 2 мл + дроперидол 2 мл. • Оксибутират натрия.
ОБЕЗБОЛИВАНИЕ Умеренный болевой синдром. • Анальгин 50%-4, 0 + дроперидол 2 -3 мл. в/в. • Закись азота. Выраженный болевой синдром. • Морфин 1%-1, 0 + диазепам 10 мг или фентанил 0, 005% 2 мл + дроперидол 2 мл. • Оксибутират натрия.
 БЕТА-БЛОКАТОРЫ Эффективность добавления к лечению больных ОКС бетаблокаторов объясняется их способностью: • • удлинять диастолическое наполнение желудочков; снижать потребность миокарда в кислороде, улучшать энергетику миокарда; • снижать возможность развития аритмии. Имеются сведения, что бета-блокаторы способны угнетать агрегацию тромбоцитов и снижать механический стресс сосудов, предотвращая разрывы атероматозных бляшек. Противопоказания: • ЧСС < 60 в мин. • АДс < 100 мм. рт. ст. • Периферические признаки гипотонии. • Тяжелые обструктивные поражения легких. Внутрь или под язык!!! • PQ > 0. 24 с и AV – блокада II – III ст. • Бронхиальная астма.
БЕТА-БЛОКАТОРЫ Эффективность добавления к лечению больных ОКС бетаблокаторов объясняется их способностью: • • удлинять диастолическое наполнение желудочков; снижать потребность миокарда в кислороде, улучшать энергетику миокарда; • снижать возможность развития аритмии. Имеются сведения, что бета-блокаторы способны угнетать агрегацию тромбоцитов и снижать механический стресс сосудов, предотвращая разрывы атероматозных бляшек. Противопоказания: • ЧСС < 60 в мин. • АДс < 100 мм. рт. ст. • Периферические признаки гипотонии. • Тяжелые обструктивные поражения легких. Внутрь или под язык!!! • PQ > 0. 24 с и AV – блокада II – III ст. • Бронхиальная астма.
 АНТИАГРЕГАНТЫ • Аспирин показан всем больным с ОКС, начальная доза 160 -325 мг (без кишечнорастворимой оболочки), затем 75 -100 мг/сут. • Клопидогрел показан всем больным с ОКС, начальная доза 300 мг, затем 75 мг/сут (12 месяцев). • Клопидогрель может быть непереносимости аспирина. назначен при • У пациентов, которым планируются инвазивные вмешательства начальная доза клопидогреля 600 мг.
АНТИАГРЕГАНТЫ • Аспирин показан всем больным с ОКС, начальная доза 160 -325 мг (без кишечнорастворимой оболочки), затем 75 -100 мг/сут. • Клопидогрел показан всем больным с ОКС, начальная доза 300 мг, затем 75 мг/сут (12 месяцев). • Клопидогрель может быть непереносимости аспирина. назначен при • У пациентов, которым планируются инвазивные вмешательства начальная доза клопидогреля 600 мг.
 АНТИКОАГУЛЯНТЫ • Нефракционированный гепарин (в/в болюсно 6070 ЕД/кг, затем инфузия 12 -15 ЕД/кг/ч, под контролем АЧТВ, с тем чтобы АЧТВ превышало контрольный показатель в 1, 2 -2, 5 раза) • Низкомолекулярные гепарины (эноксапарин 1 мг/кг п/к, дальтепарин 120 ЕД/кг, надропарин 86 ЕД/кг каждые 12 часов) • Ингибиторы Xа фактора (фондапаринукс 2, 5 мг/сут, п/к) • Ингибиторы тромбина (бивалирудин – в/в, болюсно 0, 1 мг/кг, затем инфузия 0, 25 мг/кг/ч)
АНТИКОАГУЛЯНТЫ • Нефракционированный гепарин (в/в болюсно 6070 ЕД/кг, затем инфузия 12 -15 ЕД/кг/ч, под контролем АЧТВ, с тем чтобы АЧТВ превышало контрольный показатель в 1, 2 -2, 5 раза) • Низкомолекулярные гепарины (эноксапарин 1 мг/кг п/к, дальтепарин 120 ЕД/кг, надропарин 86 ЕД/кг каждые 12 часов) • Ингибиторы Xа фактора (фондапаринукс 2, 5 мг/сут, п/к) • Ингибиторы тромбина (бивалирудин – в/в, болюсно 0, 1 мг/кг, затем инфузия 0, 25 мг/кг/ч)
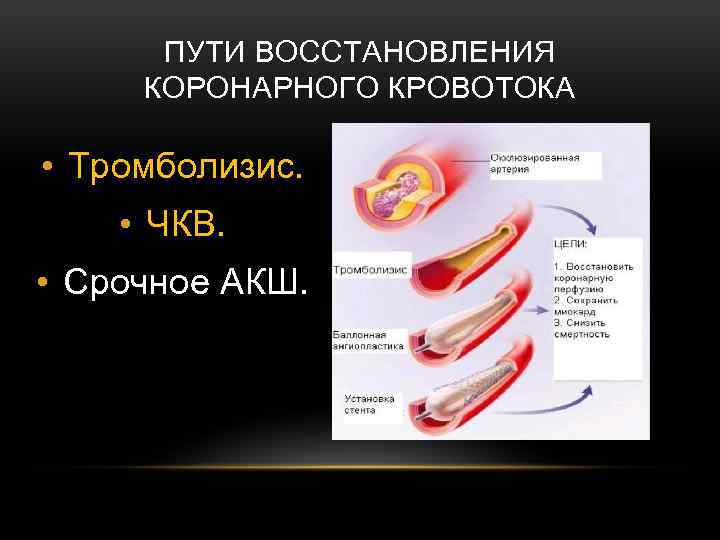 ПУТИ ВОССТАНОВЛЕНИЯ КОРОНАРНОГО КРОВОТОКА • Тромболизис. • ЧКВ. • Срочное АКШ.
ПУТИ ВОССТАНОВЛЕНИЯ КОРОНАРНОГО КРОВОТОКА • Тромболизис. • ЧКВ. • Срочное АКШ.
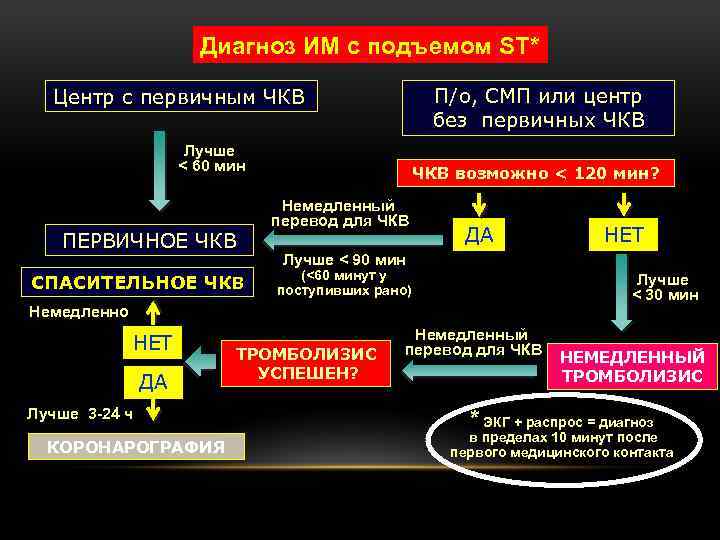 Диагноз ИМ с подъемом ST* П/о, СМП или центр без первичных ЧКВ Центр с первичным ЧКВ Лучше < 60 мин ПЕРВИЧНОЕ ЧКВ СПАСИТЕЛЬНОЕ ЧКВ возможно < 120 мин? Немедленный перевод для ЧКВ ДА Лучше < 90 мин (<60 минут у поступивших рано) Лучше < 30 мин Немедленно НЕТ ДА Лучше 3 -24 ч КОРОНАРОГРАФИЯ НЕТ ТРОМБОЛИЗИС УСПЕШЕН? Немедленный перевод для ЧКВ НЕМЕДЛЕННЫЙ ТРОМБОЛИЗИС * ЭКГ + распрос = диагноз в пределах 10 минут после первого медицинского контакта
Диагноз ИМ с подъемом ST* П/о, СМП или центр без первичных ЧКВ Центр с первичным ЧКВ Лучше < 60 мин ПЕРВИЧНОЕ ЧКВ СПАСИТЕЛЬНОЕ ЧКВ возможно < 120 мин? Немедленный перевод для ЧКВ ДА Лучше < 90 мин (<60 минут у поступивших рано) Лучше < 30 мин Немедленно НЕТ ДА Лучше 3 -24 ч КОРОНАРОГРАФИЯ НЕТ ТРОМБОЛИЗИС УСПЕШЕН? Немедленный перевод для ЧКВ НЕМЕДЛЕННЫЙ ТРОМБОЛИЗИС * ЭКГ + распрос = диагноз в пределах 10 минут после первого медицинского контакта
 «Потерянное время – потерянный миокард»
«Потерянное время – потерянный миокард»
 Многоцентровые плацебо-контролируемые исследования по оценке раннего тромболизиса при ОИМ показали: • снижение смертности на 25 -30% независимо от применяемого препарата! • доказали выраженный время-зависимый эффект: наибольший, если тромболизис был начат в течение первых 6 часов, хотя определенная польза может быть получена и в сроки до 12 часов от начала инфаркта.
Многоцентровые плацебо-контролируемые исследования по оценке раннего тромболизиса при ОИМ показали: • снижение смертности на 25 -30% независимо от применяемого препарата! • доказали выраженный время-зависимый эффект: наибольший, если тромболизис был начат в течение первых 6 часов, хотя определенная польза может быть получена и в сроки до 12 часов от начала инфаркта.
 ПРОТОКОЛ ТЛТ: ПОКАЗАНИЯ • 3 вопроса - 3 обязательных «ДА» • Типичная ангинозная эквиваленты. боль или ее • От появления симптомов прошло меньше 6 (12) ч. • Есть стойкий (>20 мин) подъем ST ≥ 0. 1 м. В ( ≥ 0. 2 м. В V 2 -V 3) не менее, чем в 2 отведениях ЭКГ. • Впервые возникшая БЛНПГ? ? ?
ПРОТОКОЛ ТЛТ: ПОКАЗАНИЯ • 3 вопроса - 3 обязательных «ДА» • Типичная ангинозная эквиваленты. боль или ее • От появления симптомов прошло меньше 6 (12) ч. • Есть стойкий (>20 мин) подъем ST ≥ 0. 1 м. В ( ≥ 0. 2 м. В V 2 -V 3) не менее, чем в 2 отведениях ЭКГ. • Впервые возникшая БЛНПГ? ? ?
 АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ 7 ВОПРОСОВ - 7 ОБЯЗАТЕЛЬНЫХ «НЕТ» • Заболевания со значительными кровотечениями в последние 6 мес или геморрагические высыпания на момент осмотра. • Обширное хирургическое вмешательство, биопсия паренхиматозного органа или значительная травма в последние 2 мес. • Геморрагический инсульт, внутричерепное кровоизлияние, опухоли ЦНС, операции на спинном или головном мозге. • Неконтролируемая на момент ТЛТ АГ. • Аневризма аорты или ВПС. • Пункция несжимаемого сосуда, роды, аборт в последние 7 дней. • Повышенная чувствительность к тромболитику или его компонентам.
АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ 7 ВОПРОСОВ - 7 ОБЯЗАТЕЛЬНЫХ «НЕТ» • Заболевания со значительными кровотечениями в последние 6 мес или геморрагические высыпания на момент осмотра. • Обширное хирургическое вмешательство, биопсия паренхиматозного органа или значительная травма в последние 2 мес. • Геморрагический инсульт, внутричерепное кровоизлияние, опухоли ЦНС, операции на спинном или головном мозге. • Неконтролируемая на момент ТЛТ АГ. • Аневризма аорты или ВПС. • Пункция несжимаемого сосуда, роды, аборт в последние 7 дней. • Повышенная чувствительность к тромболитику или его компонентам.
 ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ 9 ВОПРОСОВ, 8 ОБЯЗАТЕЛЬНЫХ «НЕТ» • Одновременный прием пероральных антикоагулянтов. • Тяжелое нарушение функции печени. • Острый перикардит, бактериальный эндокардит. • Острый панкреатит. • Новообразование с повышенным риском кровотечения. • Геморрагические заболевания глаз. • Травматическая СЛР. • Обострение ЯБЖ или 12 перстной кишки. • Беременность.
ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ 9 ВОПРОСОВ, 8 ОБЯЗАТЕЛЬНЫХ «НЕТ» • Одновременный прием пероральных антикоагулянтов. • Тяжелое нарушение функции печени. • Острый перикардит, бактериальный эндокардит. • Острый панкреатит. • Новообразование с повышенным риском кровотечения. • Геморрагические заболевания глаз. • Травматическая СЛР. • Обострение ЯБЖ или 12 перстной кишки. • Беременность.
 В НАСТОЯЩЕЕ ВРЕМЯ ПРИМЕНЯЮТ СЛЕДУЮЩИЕ ТРОМБОЛИТИКИ: 1. Препараты I поколения (стрептокиназа, урокиназа). 2. Препараты II поколения (проурокиназа, АПСАК). 3. Препараты III поколения: тканевые активаторы плазминогена человеческого типа (альтеплаза, тенектеплаза).
В НАСТОЯЩЕЕ ВРЕМЯ ПРИМЕНЯЮТ СЛЕДУЮЩИЕ ТРОМБОЛИТИКИ: 1. Препараты I поколения (стрептокиназа, урокиназа). 2. Препараты II поколения (проурокиназа, АПСАК). 3. Препараты III поколения: тканевые активаторы плазминогена человеческого типа (альтеплаза, тенектеплаза).
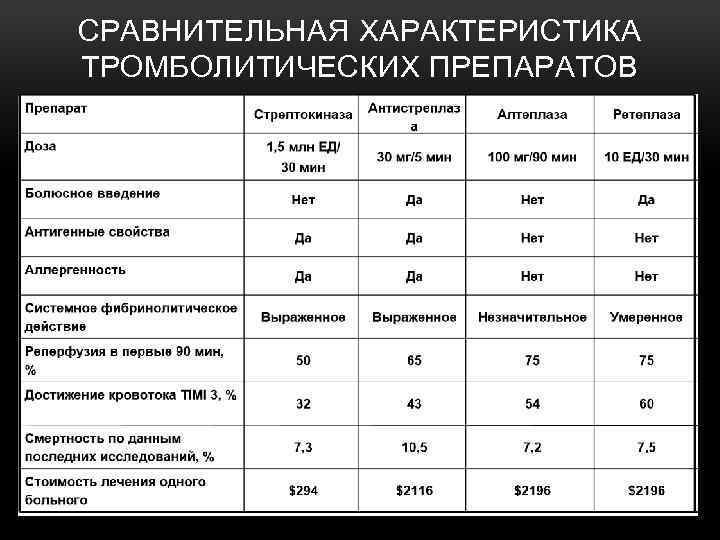 СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА ТРОМБОЛИТИЧЕСКИХ ПРЕПАРАТОВ
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА ТРОМБОЛИТИЧЕСКИХ ПРЕПАРАТОВ
 АЛЬТЕПЛАЗА – «ЗОЛОТОЙ СТАНДАРТ» • Представляет собой гликопротеин, который непосредственно активирует плазминоген, превращая его в плазмин. • Активируется лишь при соединении с фибрином, что приводит к растворению фибринового сгустка. • При в/в введении препарат относительно неактивен в системном кровотоке. • Влияние на компоненты свертывающей системы крови незначительно, поэтому, в отличие от других фибринолитиков, не повышает риск развития кровотечений.
АЛЬТЕПЛАЗА – «ЗОЛОТОЙ СТАНДАРТ» • Представляет собой гликопротеин, который непосредственно активирует плазминоген, превращая его в плазмин. • Активируется лишь при соединении с фибрином, что приводит к растворению фибринового сгустка. • При в/в введении препарат относительно неактивен в системном кровотоке. • Влияние на компоненты свертывающей системы крови незначительно, поэтому, в отличие от других фибринолитиков, не повышает риск развития кровотечений.
 ПРИМЕРНАЯ СХЕМА ВВЕДЕНИЯ АКТИЛИЗЕ • 10 мг в виде в/в болюсно за 1 -2 мин; • 50 мг в виде в/в инфузии за первый час; • с последующим введением по 10 мг за каждые 30 мин до общей дозы 100 мг. • У больных с массой тела менее 65 кг общая доза не должна превышать 1, 5 мг/кг массы тела. • Одновременно: антиагреганты, антикоагулянты (7 -8 суток).
ПРИМЕРНАЯ СХЕМА ВВЕДЕНИЯ АКТИЛИЗЕ • 10 мг в виде в/в болюсно за 1 -2 мин; • 50 мг в виде в/в инфузии за первый час; • с последующим введением по 10 мг за каждые 30 мин до общей дозы 100 мг. • У больных с массой тела менее 65 кг общая доза не должна превышать 1, 5 мг/кг массы тела. • Одновременно: антиагреганты, антикоагулянты (7 -8 суток).
 ТЕНЕКТЕПЛАЗА Однократно в/в в виде болюса в зависимости от веса тела: • 30 мг - <60 кг • 35 мг - 60 -<70 кг • 40 мг - 70 -<80 кг • 45 мг - 80 -<90 кг • 50 мг - ≥ 90 кг
ТЕНЕКТЕПЛАЗА Однократно в/в в виде болюса в зависимости от веса тела: • 30 мг - <60 кг • 35 мг - 60 -<70 кг • 40 мг - 70 -<80 кг • 45 мг - 80 -<90 кг • 50 мг - ≥ 90 кг
 КОСВЕННЫЕ ПРИЗНАКИ ДОСТИЖЕНИЯ РЕПЕРФУЗИИ ПРИ ИНФАРКТЕ МИОКАРДА • Исчезновение боли. • Раннее снижение подъема сегмента ST и формирование отрицательных зубцов Т на ЭКГ (через 90 и 180 минут от начала тромболизиса, снижение сегмента ST должно быть на 50 и 70% от исходного уровня). • Реперфузионные аритмии (в течение 90 мин после введения тромболитика). • Ранний пик маркеров повреждения миокарда.
КОСВЕННЫЕ ПРИЗНАКИ ДОСТИЖЕНИЯ РЕПЕРФУЗИИ ПРИ ИНФАРКТЕ МИОКАРДА • Исчезновение боли. • Раннее снижение подъема сегмента ST и формирование отрицательных зубцов Т на ЭКГ (через 90 и 180 минут от начала тромболизиса, снижение сегмента ST должно быть на 50 и 70% от исходного уровня). • Реперфузионные аритмии (в течение 90 мин после введения тромболитика). • Ранний пик маркеров повреждения миокарда.
 ГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ Факторы риска: • возраст 75 лет и старше; • неконтролируемая АГ; • низкая масса тела; • отягощенный неврологический анамнез.
ГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ Факторы риска: • возраст 75 лет и старше; • неконтролируемая АГ; • низкая масса тела; • отягощенный неврологический анамнез.
 ПОКАЗАТЕЛИ КОАГУЛОГРАММЫ, СВИДЕТЕЛЬСТВУЮЩИЕ О ДОСТИЖЕНИИ СИСТЕМНОГО ТРОМБОЛИЗИСА • Уменьшение концентрации фибриногена в 2 -3 раза (но не ниже 0, 1 г/л) • Увеличение тромбинового времени в 2 - 4 раза
ПОКАЗАТЕЛИ КОАГУЛОГРАММЫ, СВИДЕТЕЛЬСТВУЮЩИЕ О ДОСТИЖЕНИИ СИСТЕМНОГО ТРОМБОЛИЗИСА • Уменьшение концентрации фибриногена в 2 -3 раза (но не ниже 0, 1 г/л) • Увеличение тромбинового времени в 2 - 4 раза
 ОЦЕНКА СТЕПЕНИ ВОССТАНОВЛЕНИЯ КРОВОТОКА ПО ДАННЫМ КОРОНАРОГРАФИИ Степень Данные коронарографии 0 Отсутствие кровотока: контрастное вещество не проходит ниже места закупорки 1 Минимальный кровоток: контрастное вещество просачивается ниже места закупорки коронарного сосуда, но не заполняет сосудистого русла 2 Частичный кровоток: контрастное вещество проходит ниже места окклюзии и заполняет сосудистое русло, однако медленнее, чем в нормальных сосудах 3 Полное восстановление кровотока: контрастное вещество заполняет сосуд ниже места закупорки так же быстро, как это происходит выше места окклюзии, контраст быстро покидает сосуд
ОЦЕНКА СТЕПЕНИ ВОССТАНОВЛЕНИЯ КРОВОТОКА ПО ДАННЫМ КОРОНАРОГРАФИИ Степень Данные коронарографии 0 Отсутствие кровотока: контрастное вещество не проходит ниже места закупорки 1 Минимальный кровоток: контрастное вещество просачивается ниже места закупорки коронарного сосуда, но не заполняет сосудистого русла 2 Частичный кровоток: контрастное вещество проходит ниже места окклюзии и заполняет сосудистое русло, однако медленнее, чем в нормальных сосудах 3 Полное восстановление кровотока: контрастное вещество заполняет сосуд ниже места закупорки так же быстро, как это происходит выше места окклюзии, контраст быстро покидает сосуд
 Тромболизис высокоэффективен, но возможности его ограничены: вероятность восстановления перфузии не превышает 80%. Сегодня показания к тромболизису сужены (в США его проводят у 2535% больных). В связи с этим во многих учреждениях проводят первичную экстренную коронарную ангиопластику и другие
Тромболизис высокоэффективен, но возможности его ограничены: вероятность восстановления перфузии не превышает 80%. Сегодня показания к тромболизису сужены (в США его проводят у 2535% больных). В связи с этим во многих учреждениях проводят первичную экстренную коронарную ангиопластику и другие
 ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ КОРОНАРНАЯ АНГИОПЛАСТИКА Первую в мире коронарную ангиопластику выполнил в 1977 году Andreas Roland Gruentzig (1939 -1985). Он назвал это хирургическое вмешательство чрескожной чреспросветной коронарной баллонной ангиопластикой.
ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ КОРОНАРНАЯ АНГИОПЛАСТИКА Первую в мире коронарную ангиопластику выполнил в 1977 году Andreas Roland Gruentzig (1939 -1985). Он назвал это хирургическое вмешательство чрескожной чреспросветной коронарной баллонной ангиопластикой.
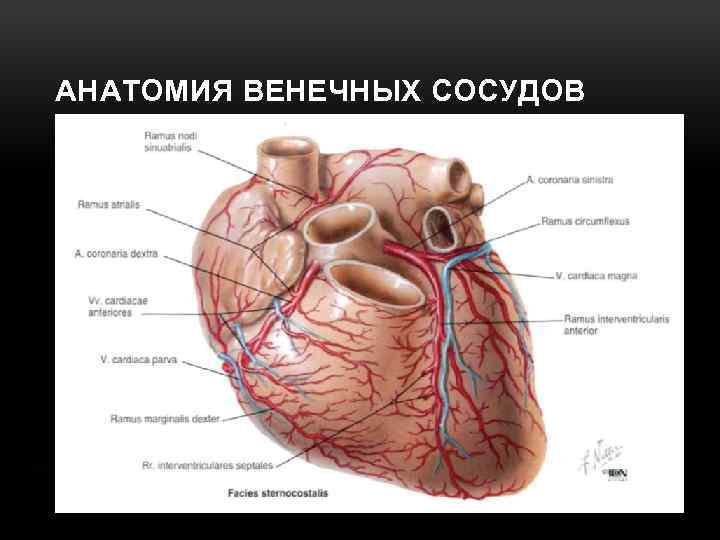 АНАТОМИЯ ВЕНЕЧНЫХ СОСУДОВ
АНАТОМИЯ ВЕНЕЧНЫХ СОСУДОВ
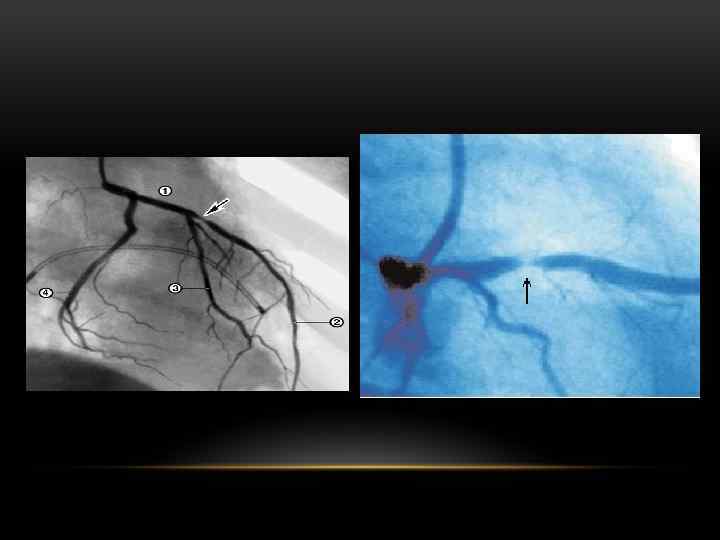
 АНГИОПЛАСТИКА ПРИ ОСТРЫХ КОРОНАРНЫХ СИНДРОМАХ • Первичная ( «прямая» ): проводится больному без предварительной тромболитической терапии. • Вторичная: ранняя (спасительная) - выполняется в остром периоде ИМ с целью восстановления коронарного кровотока при неэффективности тромболизиса, при наличии кардиогенного шока у больных моложе 75 лет, при СН Killip III, желудочковых аритмиях; отсроченная - выполняется после купирования острых явлений ишемии миокарда у больных высокого риска по данным неинвазивных тестов и у больных с постинфарктной стенокардией.
АНГИОПЛАСТИКА ПРИ ОСТРЫХ КОРОНАРНЫХ СИНДРОМАХ • Первичная ( «прямая» ): проводится больному без предварительной тромболитической терапии. • Вторичная: ранняя (спасительная) - выполняется в остром периоде ИМ с целью восстановления коронарного кровотока при неэффективности тромболизиса, при наличии кардиогенного шока у больных моложе 75 лет, при СН Killip III, желудочковых аритмиях; отсроченная - выполняется после купирования острых явлений ишемии миокарда у больных высокого риска по данным неинвазивных тестов и у больных с постинфарктной стенокардией.
 АБСОЛЮТНЫЕ ПОКАЗАНИЯ К ПЕРВИЧНОЙ АНГИОПЛАСТИКЕ • Должна быть выполнена в инфаркт зависимой артерии в течении первых 12 часов после приступа. • Пациенты моложе 75 лет, перенесшие кардиогенный шок в течение 36 часов после инфаркта, которые подходят для реваскуляризации и которая может быть выполнена в течение 18 часов после шока. • Пациенты с кардиогенным шоком или отеком легких в течение первых 12 часов после приступа и в течение 90 минут после поступления.
АБСОЛЮТНЫЕ ПОКАЗАНИЯ К ПЕРВИЧНОЙ АНГИОПЛАСТИКЕ • Должна быть выполнена в инфаркт зависимой артерии в течении первых 12 часов после приступа. • Пациенты моложе 75 лет, перенесшие кардиогенный шок в течение 36 часов после инфаркта, которые подходят для реваскуляризации и которая может быть выполнена в течение 18 часов после шока. • Пациенты с кардиогенным шоком или отеком легких в течение первых 12 часов после приступа и в течение 90 минут после поступления.
 АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ПЕРВИЧНОЙ АНГИОПЛАСТИКЕ • Не должна выполняться в не инфаркт зависимой артерии у пациентов без гемодинамического компромисса. • Не должна выполняться у бессимптомных пациентов более 12 часов после приступа, которые гемодинамически и ЭКГ стабильны.
АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ПЕРВИЧНОЙ АНГИОПЛАСТИКЕ • Не должна выполняться в не инфаркт зависимой артерии у пациентов без гемодинамического компромисса. • Не должна выполняться у бессимптомных пациентов более 12 часов после приступа, которые гемодинамически и ЭКГ стабильны.
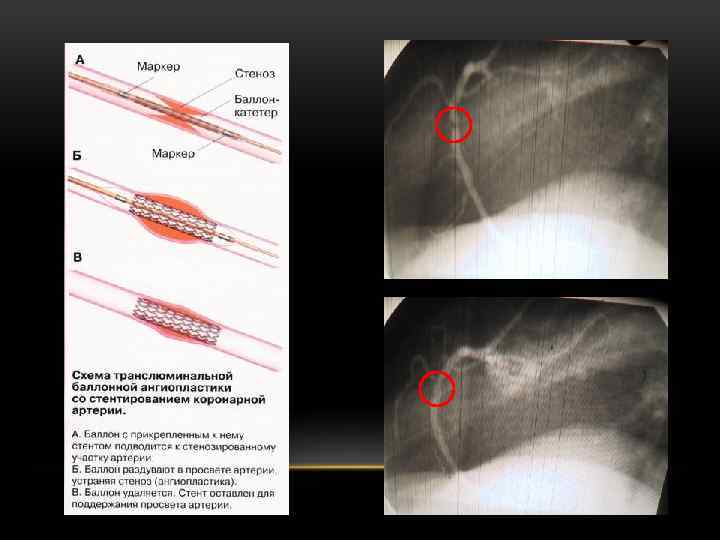
 АБСОЛЮТНЫЕ УСЛОВИЯ ДЛЯ ПРОВЕДЕНИЯ АНГИОПЛАСТИКИ ПРИ ОКС • Должна выполняться опытным хирургом, выполняющим более 75 процедур в год в коллективе, выполняющем более 200 плановых процедур в год. • Если от начала приступа прошло менее 3 часов и есть возможность выполнить первичную ангиопластику в течение часа. • При выполнении ангиопластики кардиохирургическое отделение должно быть готово для выполнения неотложного коронарного шунтирования! • Если таких условий нет, предпочтительна тромболитическая терапия.
АБСОЛЮТНЫЕ УСЛОВИЯ ДЛЯ ПРОВЕДЕНИЯ АНГИОПЛАСТИКИ ПРИ ОКС • Должна выполняться опытным хирургом, выполняющим более 75 процедур в год в коллективе, выполняющем более 200 плановых процедур в год. • Если от начала приступа прошло менее 3 часов и есть возможность выполнить первичную ангиопластику в течение часа. • При выполнении ангиопластики кардиохирургическое отделение должно быть готово для выполнения неотложного коронарного шунтирования! • Если таких условий нет, предпочтительна тромболитическая терапия.
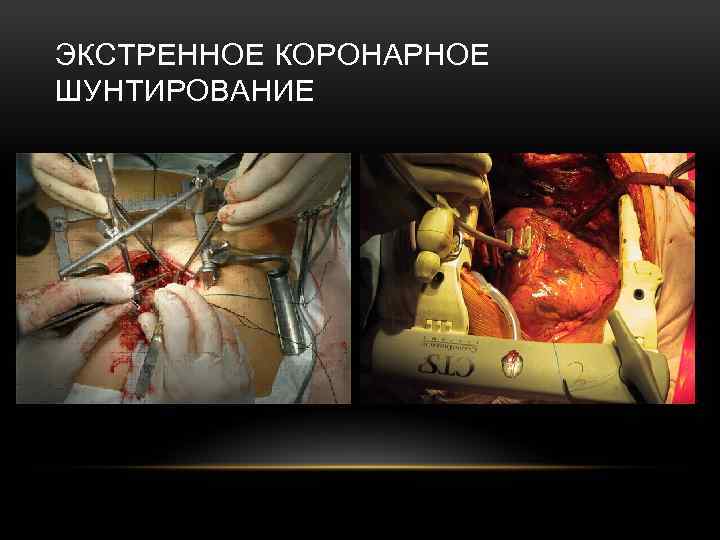 ЭКСТРЕННОЕ КОРОНАРНОЕ ШУНТИРОВАНИЕ
ЭКСТРЕННОЕ КОРОНАРНОЕ ШУНТИРОВАНИЕ
 АБСОЛЮТНЫЕ ПОКАЗАНИЯ К ЭКШ • Пациенты с неэффективной или неудачной первичной ангиопластикой, при сохраняющемся болевом синдроме и/или гемодинамической нестабильностью. • Пациенты с продолжающимся и вновь возникшим болевым синдромом, имеющие большую зону риска повреждения миокарда, которым не показана первичная ангиопластика или тромболитическая терапия. • Пациентам, которым выполняется операция по поводу постинфарктного ДМЖП или недостаточности митрального клапана. • Пациентам моложе 75 лет, перенесшим кардиогенный шок в течение 36 часов после острого инфаркта миокарда с многососудистым поражением или поражением ствола ЛКА, с анатомией поражения подходящей для КШ, которое может быть выполнено в течение последующих 18 часов. • Пациентам с желудочковыми аритмиями угрожающими жизни при наличии поражения ствола ЛКА или 3 -х сосудистым поражением.
АБСОЛЮТНЫЕ ПОКАЗАНИЯ К ЭКШ • Пациенты с неэффективной или неудачной первичной ангиопластикой, при сохраняющемся болевом синдроме и/или гемодинамической нестабильностью. • Пациенты с продолжающимся и вновь возникшим болевым синдромом, имеющие большую зону риска повреждения миокарда, которым не показана первичная ангиопластика или тромболитическая терапия. • Пациентам, которым выполняется операция по поводу постинфарктного ДМЖП или недостаточности митрального клапана. • Пациентам моложе 75 лет, перенесшим кардиогенный шок в течение 36 часов после острого инфаркта миокарда с многососудистым поражением или поражением ствола ЛКА, с анатомией поражения подходящей для КШ, которое может быть выполнено в течение последующих 18 часов. • Пациентам с желудочковыми аритмиями угрожающими жизни при наличии поражения ствола ЛКА или 3 -х сосудистым поражением.
 АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ЭКШ • Не должно выполняться гемодинамически стабильным пациентам с продолжающимся болевым синдромом при наличии небольшой зоны риска повреждения миокарда. • Не должно выполняться у пациента с удачной эпикардиальной реперфузией и неудачной реперфузией микроциркуляторного
АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ЭКШ • Не должно выполняться гемодинамически стабильным пациентам с продолжающимся болевым синдромом при наличии небольшой зоны риска повреждения миокарда. • Не должно выполняться у пациента с удачной эпикардиальной реперфузией и неудачной реперфузией микроциркуляторного
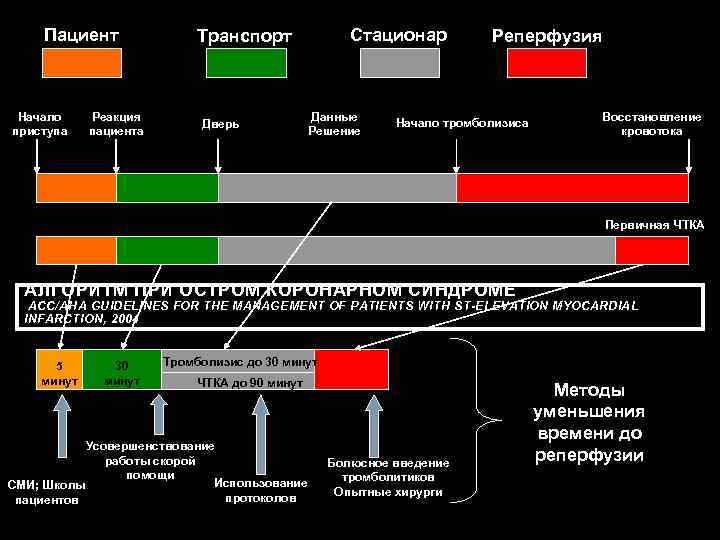 Пациент Начало приступа Реакция пациента Стационар Транспорт Дверь Данные Решение Реперфузия Начало тромболизиса Восстановление кровотока Первичная ЧТКА АЛГОРИТМ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ ACC/AHA GUIDELINES FOR THE MANAGEMENT OF PATIENTS WITH ST-ELEVATION MYOCARDIAL INFARCTION, 2004 5 минут 30 минут Тромболизис до 30 минут ЧТКА до 90 минут Усовершенствование работы скорой помощи Использование СМИ; Школы протоколов пациентов Болюсное введение тромболитиков Опытные хирурги Методы уменьшения времени до реперфузии
Пациент Начало приступа Реакция пациента Стационар Транспорт Дверь Данные Решение Реперфузия Начало тромболизиса Восстановление кровотока Первичная ЧТКА АЛГОРИТМ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ ACC/AHA GUIDELINES FOR THE MANAGEMENT OF PATIENTS WITH ST-ELEVATION MYOCARDIAL INFARCTION, 2004 5 минут 30 минут Тромболизис до 30 минут ЧТКА до 90 минут Усовершенствование работы скорой помощи Использование СМИ; Школы протоколов пациентов Болюсное введение тромболитиков Опытные хирурги Методы уменьшения времени до реперфузии
 ВЕДЕНИЕ БОЛЬНОГО С ОКС ПОСЛЕ ВЫПИСКИ ИЗ СТАЦИОНАРА • 1. Аспирин 75 - 100 мг/сут + клопидогрель 75 мг/сут (1 год). • 2. Клопидогрель 75 мг/сут у пациентов с непереносимостью аспирина. • 3. Бета-блокаторы. • 4. Гиполипидемическая терапия и диета (целевой уровень ЛПНП < 1, 81 ммоль/л). • 5. Ингибиторы АПФ у пациентов с ХСН, дисфункцией ЛЖ (LVEF<0. 40), артериальной гипертензией или сахарным диабетом. • 6. Контроль АД на уровне < 130/85 мм рт. ст. • 7. Контроль гликемии у пациентов с сахарным диабетом. • 8. Прекращение курения, достижение идеального веса, физические тренировки.
ВЕДЕНИЕ БОЛЬНОГО С ОКС ПОСЛЕ ВЫПИСКИ ИЗ СТАЦИОНАРА • 1. Аспирин 75 - 100 мг/сут + клопидогрель 75 мг/сут (1 год). • 2. Клопидогрель 75 мг/сут у пациентов с непереносимостью аспирина. • 3. Бета-блокаторы. • 4. Гиполипидемическая терапия и диета (целевой уровень ЛПНП < 1, 81 ммоль/л). • 5. Ингибиторы АПФ у пациентов с ХСН, дисфункцией ЛЖ (LVEF<0. 40), артериальной гипертензией или сахарным диабетом. • 6. Контроль АД на уровне < 130/85 мм рт. ст. • 7. Контроль гликемии у пациентов с сахарным диабетом. • 8. Прекращение курения, достижение идеального веса, физические тренировки.
 ПРИМЕР ДИАГНОЗА • ИБС: Нестабильная стенокардия IIA класса от 18. 05. 08. Стабилизация до стенокардии напряжения III ФК от 19. 05. 08. • ИБС: Острый коронарный синдром с подъемом сегмента ST (12: 40, 18. 05. 08. ) – предварительный. • ИБС: Инфаркт миокарда с зубцом Q переднесептальной области левого желудочка, тип 1 (04. 06. 08) – окончательный.
ПРИМЕР ДИАГНОЗА • ИБС: Нестабильная стенокардия IIA класса от 18. 05. 08. Стабилизация до стенокардии напряжения III ФК от 19. 05. 08. • ИБС: Острый коронарный синдром с подъемом сегмента ST (12: 40, 18. 05. 08. ) – предварительный. • ИБС: Инфаркт миокарда с зубцом Q переднесептальной области левого желудочка, тип 1 (04. 06. 08) – окончательный.
 СПАСИБО ЗА ВНИМАНИЕ
СПАСИБО ЗА ВНИМАНИЕ
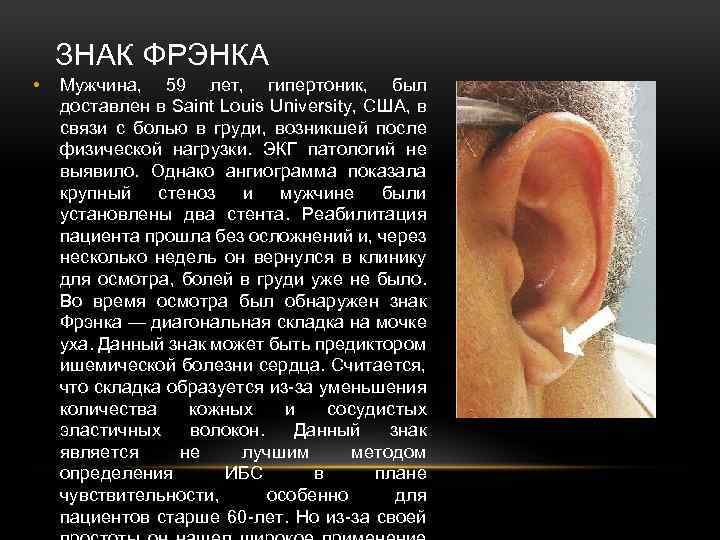 ЗНАК ФРЭНКА • Мужчина, 59 лет, гипертоник, был доставлен в Saint Louis University, США, в связи с болью в груди, возникшей после физической нагрузки. ЭКГ патологий не выявило. Однако ангиограмма показала крупный стеноз и мужчине были установлены два стента. Реабилитация пациента прошла без осложнений и, через несколько недель он вернулся в клинику для осмотра, болей в груди уже не было. Во время осмотра был обнаружен знак Фрэнка — диагональная складка на мочке уха. Данный знак может быть предиктором ишемической болезни сердца. Считается, что складка образуется из-за уменьшения количества кожных и сосудистых эластичных волокон. Данный знак является не лучшим методом определения ИБС в плане чувствительности, особенно для пациентов старше 60 -лет. Но из-за своей
ЗНАК ФРЭНКА • Мужчина, 59 лет, гипертоник, был доставлен в Saint Louis University, США, в связи с болью в груди, возникшей после физической нагрузки. ЭКГ патологий не выявило. Однако ангиограмма показала крупный стеноз и мужчине были установлены два стента. Реабилитация пациента прошла без осложнений и, через несколько недель он вернулся в клинику для осмотра, болей в груди уже не было. Во время осмотра был обнаружен знак Фрэнка — диагональная складка на мочке уха. Данный знак может быть предиктором ишемической болезни сердца. Считается, что складка образуется из-за уменьшения количества кожных и сосудистых эластичных волокон. Данный знак является не лучшим методом определения ИБС в плане чувствительности, особенно для пациентов старше 60 -лет. Но из-за своей


