Сердце КЛА диагностики ИМ.ppt
- Количество слайдов: 75

ОСТРЫЙ ИНФАРКТ МИОКАРДА: КЛИНИКОЛАБОРАТОРНЫЕ АСПЕКТЫ О. В. Военнов

Острая коронарная недостаточность • значительный и быстро прогрессирующий дефицит коронарного кровотока, приводящий к ишемии и (или) некрозу миокарда • патофизиологически обусловливает морфологический субстрат ОИБС

Формы ОИБС: • 1. Внезапная коронарная смерть; • 2. Нестабильная стенокардия; • 3. ОИМ.

ВКС смерть, наступившая в течение нескольких минут у лиц, находившихся в стабильном состоянии как минимум в течение 1 часа, при отсутствии признаков другого диагноза. ВКС связана с электрической нестабильностью миокарда, и на вскрытие могут не обнаруживаться несовместимые с жизнью морфологические изменения.

Нестабильная стенокардия (Braunwald E. , 1994) синдром, обозначающий изменение характера стенокардии. • ВВС; • ПС; • РПИС; • Стенокардия покоя.

ОИМ • ишемический некроз участка сердечной мышцы, возникающий вследствие ОКН. • крупноочаговый (трансмуральный, Q-ИМ); • мелкочаговый (не Q–ИМ).

Причины острой коронарной недостаточности: • 1. Анатомический стеноз коронарных артерий (атеросклероз, тромбоз - окклюзия более 70%); • 2. Динамический стеноз коронарных артерий – коронароспазм, высокое трансмуральное давление; • 3. Нарушение реологии крови и микроциркуляции в коронарных сосудах;

Причины острой коронарной недостаточности: • 4. Артериальная гипоксемия; • 5. Резкое увеличение потребностей миокарда в кислороде (в основном при тахикардии, вследствие укорочения диастолы); • 6. Низкое перфузионное коронарное давление.

• Локальное повреждение сосудистой стенки • (разрыв АБ) • Выход факторов свертывания и АДФ в сосудистое русло • Увеличение агрегации тромбоцитов • с вторичным выбросом АДФ и факторов свертывания из тромбоцитов • Гиперкоагуляция • Тромбоз в месте повреждения • «Инвазия» тромбов в иные регионы «Охлаждение» тромбоза

Патогенез ОИМ • Тромбоцитарный тромб • Фибриновый тромб • Коронарный вазоспазм • Аноксия/гипоксия • Некроз/ишемия

Ишемия • это в первую очередь энергетический кризис и его клиническими проявлениями является симптом ангинозной боли, электрическая нестабильность и нарушение контрактильности миокарда. Многочисленные данные различных исследователей свидетельствуют о том, что ишемия миокарда сопровождается нарушением синтеза макроэргических соеденений и затруднением транспорта макроэргов к местам их утилизации.

Гибернация • Diamond и соавт. в 1978 году предположили, что «ишемизированный миокард без инфаркта может существовать в состоянии функциональной гибернации» .

Оглушенный миокард • Утративший в период “критической” ишемии свою сократимость миокард может остаться жизнеспособным. Для такого состояния используется термин “оглушенный” (stunned) миокард. Он был использован для характеристики постишемической дисфункции левого желудочка, которая сохранялась после реперфузии, несмотря на отсутствие необратимого повреждения и восстановления нормального (или почти нормального) кровотока ( R. Bolli, 1992).

Некроз • Ишемия, • гипоксия/аноксия, нарушение утилизации, • накопления недооксисленных метаболитов, • активация ПОЛ, нарушения мембранных насосов • Гибель клетки

• Острая коронарная недостаточность динамический процесс, растянутый во времени, проходящий определенные функциональные и морфологические этапы.

Последовательность изменений коронарных событий АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА АКТИВАЦИЯ ТРОМБОЦИТОВ И ФОРМИРОВАНИЕ ТРОМБА НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ НЕ Q-ИМ Q -ИМ

Острый коронарный синдром • клинический синдром, объеденяющий НС и не Q-ИМ. • «ярлык» для обозначения ургентного коронарного события, при отсутствии признаков Q-ИМ
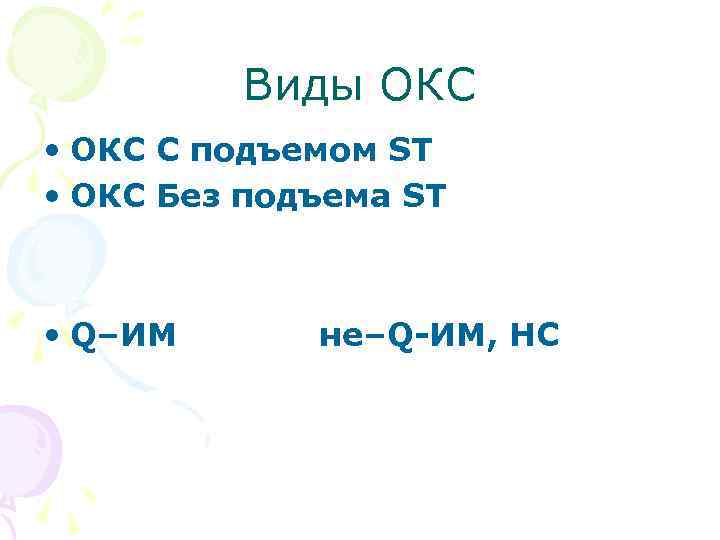
Виды ОКС • ОКС С подъемом ST • ОКС Без подъема ST • Q–ИМ не–Q-ИМ, НС

ПРИЧИНЫ ВЫДЕЛЕНИЯ ОКС: • Общие диагностические критерии; • Однонаправленные механизмы развития заболевания; • Одинаковые опасности и осложнения; • Схожий характер ИТ.

ГЛАВНЫЕ «ПРОБЛЕМЫ» В КУРАЦИИ БОЛЬНЫХ С ОКС: • Лечение болевого синдрома. • Лечение и профилактика ургентных тахи- и брадиаритмий. Тактика проведения СЛР. • Проблема ТЛТ и лечение антикоагулянтами. • Проблема лечения ОЛЖН и КШ. • Профилактика и лечение тромбоэмболических осложнений (ОНМК, ТЭЛА). • Проведение хирургических мероприятий (коронарография, ангиопластика, АКШ). • Проведение базовой пероральной терапии с учетом особенностей заболевания и сопутствующей патологии.

ГЛАВНАЯ ЦЕЛЬ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ У БОЛЬНЫХ С ОКС: • Снижение риска внезапной смерти; • Ограничение зоны ишемии и некроза или недопущение развития ИМ.

Возможности • Методы клинической энзимологии и иммунохимии позволяют диагностировать инфаркт миокарда в первые часы его возникновения, выявить клиническое состояние нестабильной стенокардии, провести дифференциальную диагностику тяжело го приступа стенокардии (ишемии) и гибели миоцитов (аноксия), оценить эффективность тромболитической терапии и феномен реперфузии.

Стандарт диагностики ОИМ • В соответствии с рекомендациями ВОЗ диагноз инфаркта миокарда основан на типичной клинической картине приступа болей за грудиной; изменениях показателей ЭКГ; повышении в крови активности кардиоспецифических ферментов (маркеров).

Значение • Более 25% больных, у которых инфаркт миокарда подтвержден при аутопсии, не имели изменений на ЭКГ. По данным проспективного исследования, проведенного в США, диагноз инфаркта миокарда без исследования кардиоспецифических маркеров гибели миоцитов можно поставить только в 25% случаев.

Значение • Среди пациентов, доставляемых в блок интенсивной терапии с болями в сердце, только у 10 15% имеется инфаркт миокарда. Необходимость диагностики инфаркта миокарда в ранние сроки продиктована тем, что тромболитическая терапия в первые 2 6 ч снижает раннюю смертность в среднем на 30%, а терапия, на чатая через 7 12 ч, — лишь на 13%. Тромболитическая терапия через 13 24 ч не снижает уровень смертности.

Значение • Ранняя постановка диагноза инфаркта миокарда позволяет применить и транслюминальную ангиопластику, да и эффектив ность консервативного лечения выше, если оно начато возможно раньше. Необходимо также провести дифференциальную диагно стику инфаркта миокарда с нестабильной стенокардией, когда рано начатое лечение может предотвратить инфаркт миокарда.

Принципами диагностики инфаркта миокарда • 1) временные интервалы; • 2) исследование маркеров поражения • 3) органоспецифичность лабораторной диагностики инфаркта миокарда; • 4) комплексный характер диагностики; • 5) понятие «серая зона» .

Практически значимые маркеры гибели миоцитов • концентрации изоферментов КК МВ • ЛДГ • иммуно химическое определение тропонинов.

Фактор объема повреждения • Истечение из клеток больших белковых молекул (КК и ЛДГ) может происходить только при нарушении целостности плазматической мембраны миоцитов в результате их гибели при аноксии. • Менее крупные молекулы белков маркеров (миоглобин, тропонин) могут истекать в небольшом количестве из клеток и в услови ях длительной гипоксии при выраженном изменении мембраны миоцитов, опережая деструкцию клеток.

Фактор времени • В первые 4 ч после окклюзии коронарной артерии в зоне максимальной ишемии некротизируется около 60% миоцитов; некроз остальных 40% наступает в течение последующих 20 ч.

Фактор времени • Выходя за пределы мембраны миоцита, белковые молекулы попадают в межклеточную жидкость и оттекают от сердца толь ко по лимфатическим путям. Это и определяет довольно длитель ный промежуток времени (3 6 ч) от момента гибели миоцитов до появления кардиоспецифических маркеров в крови

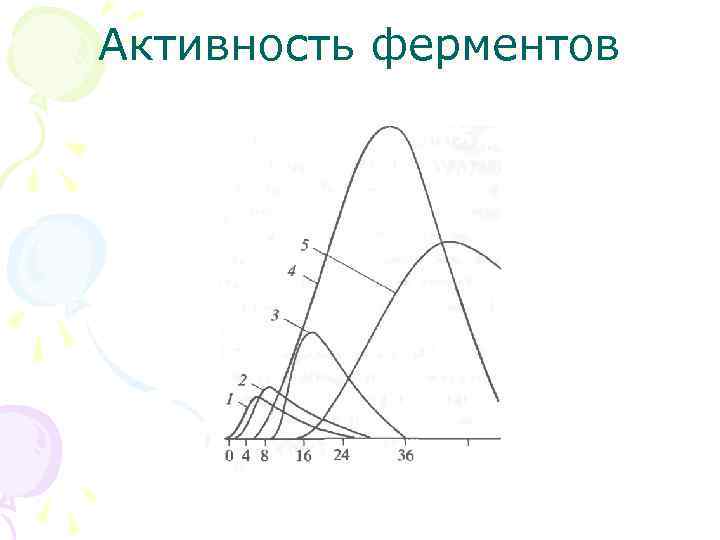
Фактор времени • Прежде всего в крови повышается содержание миоглобина, ГФ ВВ и тропонина, далее — КК и кардиоспецифического изофермента КК МВ, ACT; существенно позже возрастает активность ЛДГ и кардио специфического изофермента ЛДГ

Фактор времени • для КК МВ при определении в крови в первые 3 4 ч после приступа стенокардии клиническая чувствительность (диагностическая достоверность) составляет только 25 45% и возрастает до 98% в интервале 8 32 ч.

Фактор времени • В сроки ранее 8 ч определение активности КК дает ложноотрицательные результаты в 32% случаев, ACT в 49%, миоглобина — в 15%. Активность ЛДГ — достоверный маркер гибели миоцитов после 12 ч от начала приступа стенокардии, но она остается повышенной в течение 10 12 дней.

Фактор времени • Данные об активности кардиоспецифи ческих маркеров в сроки менее 4 6 ч после приступа стенокардии могут приводить к диагностическим ошибкам, когда даже при обширном инфаркте мио карда маркеры гибели миоцитов окажутся не столь информативными. Кроме того, скорость нарастания содержания кардиальных маркеров в крови в значительной степени зависит от длительности ишемии и времени реканализации тромбированной коронарной артерии и реперфузии миокарда после инфаркта.
Активность ферментов

Каталитическая концентрация • Вторая особенность выхода в кровь маркеров гибели кардиомиоцитов характерная динамика нарастания и убывания их концентрации Это определено постоянным сокращением миокарда, что приводит вначале к быстрой элиминации белков из некротизированного участка миокарда, а затем к полному вымыванию в кровь белков маркеров

Кривые концентрации • Только при инфаркте миокарда содержание в крови маркеров гибели кардиомиоцитов увеличивается в интервале 8 24 ч. При неосложненном течении инфаркта миокарда далее происходит столь же заметная элиминация белков маркеров из сосудистого русла. При этом содержание каждого из маркеров «выписывает» дугообразную динамичную кривую с разными временными параметрами.

Кратность определения • Однократное исследование ACT, КК или ЛДГ обладает сравнительно низкой клинической специфичностью — 66%, возрас тание активности ферментов или содержания белков маркеров через 3 4 ч повышает органоспецифичность диагностики до 86%, третье измерение позволяет диагностировать инфаркт миокарда при использовании даже столь малоспецифичного теста, как определение ACT.

Динамическое определение • позволяет провести дифференциальную диагностику между инфарктом миокарда и гиперферментемией при массивном поражении поперечнополосатых мышц. В сроки 8 24 ч после приступа стенокардии активность ферментов настолько показательна, что если нет динамичного нарастания их активности в крови, то нет и инфаркта миокарда.

Изофермент КК МВ • специфичен для миокарда не потому, что в других тканях такого изофермента нет, а потому, что в кардиомиоцитах его активность состав ляет 15 42% общей активности КК, в то время как в ткани скелетных мышц его содержание не превышает 4%, да и то только в красных, медленно сокращающихся мышечных волок нах.

КК МВ • При инфаркте миокарда содержание КК МВ превышает 6% общей активности КК или 12 ME/л при температуре 30 °С. • Как при патологии скелетных мышц, так и при гибели кар диомиоцитов в крови повышена активность КК МВ, но в пер вом случае ее активность не превысит 6% активности КК, а во втором случае повысится до 12 20%. Целесообразно выражать активность КК МВ одновременно в единицах на 1 л (МЕ/л) и в процентах от активности КК.

КК МВ • Определение активности КК МВ остается самым популярным тестом в диагностике инфаркта миокарда. При инфаркте миокарда у лиц пожилого возраста активность КК может быть повышена только в малой степени, но при достоверном повышении активности КК МВ. У таких больных диагностически важно исследовать активность КК МВ даже при не столь значительном повышении активно сти КК.

КК МВ • При операциях на сердце (пороки сердца, коронарное шунти рование) активность КК МВ используют для диагностики после операционного инфаркта миокарда. Сразу после операции вслед ствие гипоксии и повреждения миокарда активность КК МВ в крови повышается и возвращается к норме в течение 10 12 ч. При развитии инфаркта миокарда активность КК МВ повышается более значительно и имеет динамику, характерную для инфаркта миокарда.

КК • перед тем как молекулы КК МВ и КК ММ будут фагоцитированы макрофагами, они в крови подвергаются последовательному действию протеаз, в результате чего образу ются фрагменты изоферментов КК МВ и КК ММ.

КК ММ/КК МВ • В миоцитах изофермент КК ММ представлен одной формой ММ 3. В крови карбоксипептидаза последовательно отщепляет конечные аминокислотные остатки лизина от каждого из 2 мо номеров, последовательно образуя изоформы ММ 2 и ММ 1. Определение изоформ КК ММ и КК МВ методом ЭФ и расчет их соотношения позволяют с точностью до 1 ч установить время гибели кардиомиоцитов. Соотношение изоформ ММ и MB изменяется раньше, чем повышается активность КК МВ.

ЛДГ • Активность ЛДГ характерна для миокарда как для ткани с анаэробным типом обмена. В условиях гипер трофии миокарда и хронической гипоксии синтез ЛДГ 1 в кардиомиоцитах начинает увеличиваться

ЛДГ • При инфаркте миокарда повышение каталитической концентрации ЛДГ в крови происхо дит за счет возрастания содержания изоферментов ЛДП и ЛДГ 2 при соотношении ЛДП/ЛДГ 2 более 1. ЛДГ — цитозольный фермент; достоверное повышение активности ЛДГ в крови при инфаркте миокарда происходит позже, чем КК и ACT, — в те чение 1 х суток поле приступа стенокардии; высокая активность ЛДГ] сохраняется на протяжении 12 14 дней.

ЛДГ • Именно снижение активности ЛДГ в крови до нормы используют в качестве теста, который указывает на завершение периода резорбции некротизи рованной ткани миокарда. Если активность ЛДГ], определенная прямым методом, при ингибировании субъединицы М антителами превышает 100 МЕ/л, это служит достоверным признаком инфаркта миокарда.

ЛДГ • В отличие от субъединицы М и изоферментов ЛДГ 3 (ММНН), ЛДГ 4 (НМММ) и ЛДГ 5 (ММММ) субъединица Н и изофермент ЛДГ (НННН) в меньшей степени ЛДГ 2 (НННМ), могут в качестве субстрата использовать не только лактат и пируват, но и а гидроксибутират.

а ГБДГ • При инфаркте миокарда исследование активности общей ЛДГ и а ГБДГ дает сходные результаты. Если же активность ЛДГ в крови повышается в результате иного патологического процесса, активность ЛДГ будет существенно выше активности ЛДП и а ГБДГ при отсутствии характерной для инфаркта миокарда динамики.

Комплексная диагностика • Энзимодиагностика инфаркта миокарда в клинико диагно стических лабораториях имеет комплексный характер. Сначала определяют активность ACT, KK и ЛДГ, затем исследуют активность КК МВ и ЛДГ.

Комплексный подход • Комплексный подход к энзимодиа гностике обусловлен, во первых, тем, что при исследовании ак тивности одного фермента можно допустить ошибку; во вторых, каждый из указанных ферментов отличается по диагностической значимости и динамике (время появления в крови и скорость элиминации из сосудистого русла).

Не определяется КК МВ • Несмотря на клиническую специфичность активности КК для инфаркта миокарда (98%), в отдельных случаях повышение активности КК МВ не удается выявить даже в условиях верификации диагноза инфаркта миокарда по данным ЭКГ. Это происходит в тех случаях, когда инфаркт развивается на фоне почечной недостаточности и накопления уремических токсинов (среднемолекулярные пептиды), у пациентов с циррозом печени и недостаточностью детоксикационной активности гепатоцитов, при септицемии и эндогенной интоксикации, при выраженном метаболическом (или дыхательном) ацидозе.

Не определяется КК МВ • в крови накапливается столь большое количество неспецифических ингибиторов, что активность КК и КК МВ практически не определяется. В таких случаях определить активность КК удается только после проведения непопулярной в клинической биохимии процедуры разведения сыворотки крови, когда сниже ние концентрации ингибиторов позволяет проявиться активности фермента.

Иммунохимический способ • Присутствие в крови ингибиторов КК и КК МВ побудило разработать иммунохимический способ определения в крови не каталитической активности, а содержания КК МВ по молекулярной массе этой формы. Это существенно улучшило чувствительность метода и воспроизводимость результатов

Иммунохимический способ • Хотя при неосложненном инфаркте миокарда активность КК МВ и содержание белка КК МВ хорошо коррелируют, определить содержа ние КК МВ в крови удается на несколько часов раньше, чем фермент проявляет активность. Достоверное повышение в крови уровня белка КК МВ отмечено у половины больных уже через 3 ч, а через 6 ч после приступа стенокардии высокий уровень белка отметили у всех больных с клинической картиной инфаркта миокарда.

Иммунохимический способ • Уже через 90 мин после тромболизиса уровень белка КК МВ в крови увеличивается в несколько раз. • У больных нестабильной стенокардией возрастание содержания белка КК МВ отмечено чаще, чем повышение активности изофермента. В то же время, несмотря на производство диагностических наборов разными фирмами, вопрос о стандартизации метода определения количества КК ВМ окончательно не решен.

Значение гликогенфосфорилазы • Среди ферментных и изо ферментных маркеров в диагностике инфаркта миокарда клини ческие биохимики определяют активность ГФ и ее изофермента ГФ ВВ. ГФ цитозольный фермент, который катализирует в клетке отщепление глюкозы от гликогена.

Значение гликогенфосфорилазы • В тканях человека присутствуют 3 изофермента ГФ: ГФ LL в печени, ГФ ММ в миоцитах и ГФ ВВ в ткани мозга. В мио карде человека присутствуют изоферменты ГФ ВВ и ГФ ММ, в миоцитах скелетной мускулатуры — только ГФ ММ. ГФ ВВ — наиболее чувствительный тест для диагностики инфаркта мио карда в первые 3 4 ч после приступа стенокардии.

Значение гликогенфосфорилазы • По диагности ческой чувствительности в первые часы определение активности ГФ можно сопоставить только с определением в крови массы КК МВ. У большинства больных уровень ГФ ВВ достоверно увеличивался уже через 4 ч после приступа стенокардии и при неосложненном инфаркте миокарда возвращался к норме в тече ние 48 ч.

Значение миоглобина • Среди белков маркеров инфаркта миокарда наиболее широкое распространение получило опреде ление в крови содержания миоглобина (МГ). МГ — хромопроте ин, который в цитозоле всех мышечных клеток транспортирует кислород главным образом к митохондриям. Молекулярная масса МГ всего 18 к. Д; его свойства близки в миоцитах скелетной мускулатуры и кардиомиоцитах. МГ постоянно присутствует в плазме крови в концентрации ниже 80 нг/мл. При инфаркте миокарда уровень МГ в крови повышается в 10 20 раз.

Значение миоглобина • Увеличение содержания МГ в крови — наиболее ранний тест для диагностики инфаркта миокарда; повышение уровня МГ в крови удается определить через 3 4 ч после приступа стенокардии. Это первое диагностическое значение МГ.

Значение миоглобина • Вторая особенность МГ в диагностике инфаркта миокарда состоит в том, что столь малая молекула свободно проходит через фильтрационный барьер почечных телец и быстро оказывается в моче. Это определяет характер изменений содержания МГ в крови: оно быстро повышается и столь же быстро снижается. Только при определении МГ удается диагностировать повторные инфаркты миокарда, развивающиеся через несколько часов после первого эпизода гибели кардиомиоцитов.

Значение миоглобина • Кроме того, в ряде клинических наблюдений отмечены существенные колебания уровня МГ в крови в 1 е сутки инфаркта миокарда, когда выраженное повышение через несколько часов сменяется столь же выраженным снижением.
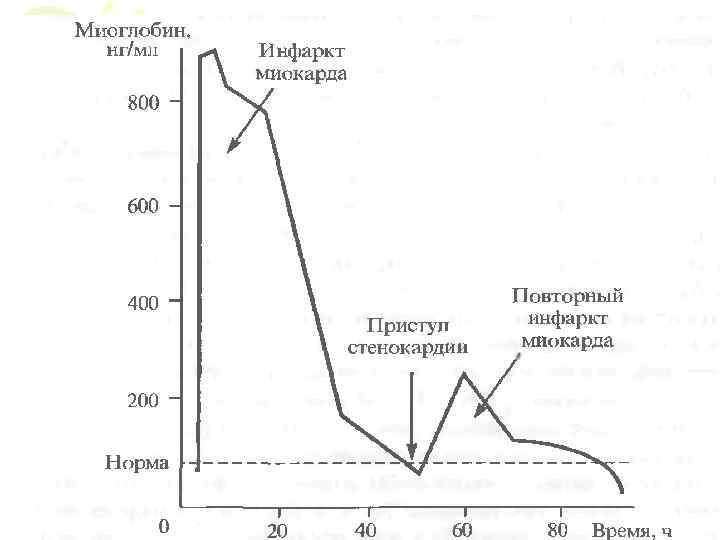

Значение миоглобина • В ряде ситуаций уровень МГ в крови остается длительное время постоянно высоким. Это наблюдают при кардиогенном шоке, когда снижение сократительной функции приводит к гипотонии, падению гидростатического давления над почечной мембраной и прекращению гломерулярной фильтрации, когда МГ не может быть профильтрован в мочу. При этом наблюдается • положительная корреляция между содержанием МГ в крови с нарастанием уровня креатинина.

Значение тропонинов • Тропониновый регуляторный ком плекс в поперечнополосатых мышцах состоит из 3 полипептидов; при диагностике инфаркта миокарда определяют в крови содержание только тропонина Т (Тн Т) и тропонина I (Тн I). Каждый из белков имеет 3 изоформы, синтез которых кодируют 3 разных гена. Как специфические маркеры гибели кардиомиоцитов используют миокардиальные изоформы Тн Т и Тн I (сердечный Тн Т и сердечный Тн I).

Значение тропонинов • Определение содержания Тн Т позволяет провести диагно стику инфаркта как в ранние, так и в поздние сроки. Содержание Тн Т в крови повышается уже через несколько часов после при ступа стенокардии. В ранние сроки инфаркта миокарда клини ческая чувствительность определения миоглобина и содержания КК МВ оказываются выше, чем Тн Т, но с 3 го дня уровень Тн выходит на плато, которое сохраняется при постепенном сниже нии в течение 5 6 дней

• Уровень Тн Т оказывается высоким в те сроки неосложненного инфаркта миокарда, когда уровень мио глобина и активность КК МВ уже вернулись к норме, а в крови остается только высокая активность ЛДП. В ряде случаев при определении Тн Т диагноз инфаркта миокарда можно поставить и в поздние сроки — через 8 10 дней после ангинозных болей.

• Особенно важно исследовать Тн Т у больных, которые посту пили в стационар через 2 3 дня после приступа стенокардии, когда показатели КК МВ могут уже вернуться к исходному нормальному уровню. Кроме того, по сравнению с КК и КК МВ содержание Тн Т в крови повышается в большей степени, что ха рактеризует более высокую диагностическую чувствительность определения в крови содержания Тн Т.

• Сравнительное исследование Тн Т и Тн I выявило более высокую диагностическую чувствительность Тн I. Так, уровень в крови Тн I при инфаркте миокарда может почти в 100 раз пре вышать верхнюю границу нормы. При небольшом по размерам инфаркте миокарда уровень Тн I в крови повышается в большей степени, чем активность КК, КК МВ и ЛДГ 1.

• Определение обеих форм Тн Т и Тн I предпочтительно при диагностике инфаркта миокарда, развивающегося в послеоперационном периоде и после активных реанимационных мероприятий.

Идеального маркера состояния кардиомиоцитов нет

Берегите Ваше сердце – оно у Вас одно
Сердце КЛА диагностики ИМ.ppt