Острый и хрон. нифр. синдромы.ppt
- Количество слайдов: 61
 Острый и хронический нефритический синдромы Пырочкин В. М. 1 -ая кафедра внутренних болезней 2014 г.
Острый и хронический нефритический синдромы Пырочкин В. М. 1 -ая кафедра внутренних болезней 2014 г.
 Сопоставление некоторых рубрик МКБ-9 (нозологической) и МКБ-10 (синдромной) класса болезней мочеполовой системы МКБ-9. Класс Х (болезни мочеполовой системы) 580. Острый гломерулонефрит 580. 4. Быстро прогрессирующий гломерулонефрит 599. 7. Гематурия 582. Хронический гломерулонефрит 590. 1. Острый пиелонефроз (острый пиелит) 590. 0. Хронический пиелонефрит МКБ-10. Класс ХIV (болез-ни мочеполовой системы) N 00. Острый нефритический синдром N 01. Быстро прогрессирующий нефритический синдром N 02. Рецидивирующая и устойчивая гематурия N 03. Хронический нефритический синдром N 10. Острый тубулоинтерстициальный нефрит N 11. Хронический тубулоинтерстициальный нефрит
Сопоставление некоторых рубрик МКБ-9 (нозологической) и МКБ-10 (синдромной) класса болезней мочеполовой системы МКБ-9. Класс Х (болезни мочеполовой системы) 580. Острый гломерулонефрит 580. 4. Быстро прогрессирующий гломерулонефрит 599. 7. Гематурия 582. Хронический гломерулонефрит 590. 1. Острый пиелонефроз (острый пиелит) 590. 0. Хронический пиелонефрит МКБ-10. Класс ХIV (болез-ни мочеполовой системы) N 00. Острый нефритический синдром N 01. Быстро прогрессирующий нефритический синдром N 02. Рецидивирующая и устойчивая гематурия N 03. Хронический нефритический синдром N 10. Острый тубулоинтерстициальный нефрит N 11. Хронический тубулоинтерстициальный нефрит
 Синдромы гломерулярных заболеваний (воспалительных и невоспалительных) Минимальный (изолированный) - следовая протеинурия; - микрогематурия; - лейкоцитурия. Нефритический - следовая протеинурия; - микро- и макрогематурия; - артериальная гипертензия; - азотемия. Нефротический - отеки мягких тканей; - полисерозиты; - олигурия; - протеинурия; - липидурия; - гипо- и диспротеинемия; - гиперхолестеринемия.
Синдромы гломерулярных заболеваний (воспалительных и невоспалительных) Минимальный (изолированный) - следовая протеинурия; - микрогематурия; - лейкоцитурия. Нефритический - следовая протеинурия; - микро- и макрогематурия; - артериальная гипертензия; - азотемия. Нефротический - отеки мягких тканей; - полисерозиты; - олигурия; - протеинурия; - липидурия; - гипо- и диспротеинемия; - гиперхолестеринемия.
 Определение: Нефритический синдром (НС) – комплекс клинических и лабораторных признаков, характеризующих патологические изменения в почках при ряде первичных и вторичных нефропатий, которые ведут к поражению жизненно важных органов.
Определение: Нефритический синдром (НС) – комплекс клинических и лабораторных признаков, характеризующих патологические изменения в почках при ряде первичных и вторичных нефропатий, которые ведут к поражению жизненно важных органов.
 Клинические и лабораторные проявления нефритического синдрома: • протеинурия (следовая или умеренная – до 2 г/л); • гематурия в широком диапазоне (микро- или макро); • артериальная гипертензия; • нарушение функции почек (ОПП или ХБП).
Клинические и лабораторные проявления нефритического синдрома: • протеинурия (следовая или умеренная – до 2 г/л); • гематурия в широком диапазоне (микро- или макро); • артериальная гипертензия; • нарушение функции почек (ОПП или ХБП).
 Нефритический синдром бывает острым и хроническим
Нефритический синдром бывает острым и хроническим
 Острый нефритический синдром наблюдается при: Ш остром постинфекционном гломерулонефрите Ш острых вторичных гломерулитах (васкулиты мелких артерий, люпус-нефрит, АБМ-нефрит) Ш злокачественной артериальной гипертензии Ш остром ТИН+гломерулите (лекарственном и токсическом) Ш остром подагрическом кризе Ш острой реакции отторжения трансплантата Во всех приведенных случаях возможно развитие ОПН!
Острый нефритический синдром наблюдается при: Ш остром постинфекционном гломерулонефрите Ш острых вторичных гломерулитах (васкулиты мелких артерий, люпус-нефрит, АБМ-нефрит) Ш злокачественной артериальной гипертензии Ш остром ТИН+гломерулите (лекарственном и токсическом) Ш остром подагрическом кризе Ш острой реакции отторжения трансплантата Во всех приведенных случаях возможно развитие ОПН!
 Хронический нефритический синдром наблюдается при: Ш различных типах пролиферативных гломеруло- нефритов Ш вторичных гломерулопатиях (Шенлейн-Геноха, диабет, люпус-нефрит, алкоголь, наркотики) Ш хроническом ТИН (подагра, оксалоз, диуретики) Ш хронических иммунопатиях (СПИД, гепатиты, ревматоидный артрит, б-нь Гудпасчера и др. ) Ш хронической нефропатии трансплантата Во всех приведенных случаях может развиваться ХБП!
Хронический нефритический синдром наблюдается при: Ш различных типах пролиферативных гломеруло- нефритов Ш вторичных гломерулопатиях (Шенлейн-Геноха, диабет, люпус-нефрит, алкоголь, наркотики) Ш хроническом ТИН (подагра, оксалоз, диуретики) Ш хронических иммунопатиях (СПИД, гепатиты, ревматоидный артрит, б-нь Гудпасчера и др. ) Ш хронической нефропатии трансплантата Во всех приведенных случаях может развиваться ХБП!
 Причины развития отдельных признаков нефритического синдрома. I. Протеинурия • Воспалительные изменения элементов клубочков (инфильтрация, пролиферация) • Метаболические причины нарушения проницаемости клубочкового фильтра (потеря заряда БМ, уменьшение гепарат сульфата) • Ишемические сдвиги клубочков и канальцев (снижение межподоцитных белков, уплощение и слущивание эпителия канальцев) • Токсические поражения клеток канальцев (апоптоз, некроз)
Причины развития отдельных признаков нефритического синдрома. I. Протеинурия • Воспалительные изменения элементов клубочков (инфильтрация, пролиферация) • Метаболические причины нарушения проницаемости клубочкового фильтра (потеря заряда БМ, уменьшение гепарат сульфата) • Ишемические сдвиги клубочков и канальцев (снижение межподоцитных белков, уплощение и слущивание эпителия канальцев) • Токсические поражения клеток канальцев (апоптоз, некроз)
 Основными заболеваниями, приводящими к протеинурии являются: 1. Гломерулонефриты первичные и вторичные 2. Системная артериальная гипертензия 3. Снижение почечного кровотока (падение ОЦК, окклюзии и стенозы артерий, действие лекарственных средств) 4. Разрушение нефрона под воздействием токсинов (алкоголь, гликоли, тяжелые металлы, лекарства и др. )
Основными заболеваниями, приводящими к протеинурии являются: 1. Гломерулонефриты первичные и вторичные 2. Системная артериальная гипертензия 3. Снижение почечного кровотока (падение ОЦК, окклюзии и стенозы артерий, действие лекарственных средств) 4. Разрушение нефрона под воздействием токсинов (алкоголь, гликоли, тяжелые металлы, лекарства и др. )
 Причины развития отдельных признаков нефритического синдрома. II. Изменения в осадке мочи • Эритроциты гломерулярные вследствие раз- рыва капиллярных петель и повышения проницаемости БМ • Эритроциты тубулярные вследствие некроза эпителия канальцев и диапедеза клеток крови • Цилиндры зернистые и эпителиальные как признак ишемии и дистрофии канальцев • Цилиндры эритроцитарные как признак гломерулонефрита • Лейкоциты как следствие белковой перегрузки • Соли при подагре и оксалозе – дисметаболизм.
Причины развития отдельных признаков нефритического синдрома. II. Изменения в осадке мочи • Эритроциты гломерулярные вследствие раз- рыва капиллярных петель и повышения проницаемости БМ • Эритроциты тубулярные вследствие некроза эпителия канальцев и диапедеза клеток крови • Цилиндры зернистые и эпителиальные как признак ишемии и дистрофии канальцев • Цилиндры эритроцитарные как признак гломерулонефрита • Лейкоциты как следствие белковой перегрузки • Соли при подагре и оксалозе – дисметаболизм.
 Причины развития отдельных признаков нефритического синдрома. III. Артериальная гипертензия • Активация РАА системы различными путями • Констриктивное действие ангиотензина II • Задержка натрия и воды в организме (действие альдостерона на процесс реабсорбции) • Рост активности симпатической нервной системы • Активация циркуляторных прессорных гормонов (эндотелин, тромбоксан и др. ) • Подъем уровня катехоламинов
Причины развития отдельных признаков нефритического синдрома. III. Артериальная гипертензия • Активация РАА системы различными путями • Констриктивное действие ангиотензина II • Задержка натрия и воды в организме (действие альдостерона на процесс реабсорбции) • Рост активности симпатической нервной системы • Активация циркуляторных прессорных гормонов (эндотелин, тромбоксан и др. ) • Подъем уровня катехоламинов
 Причины развития отдельных признаков нефритического синдрома. IV. Нарушения функции почек ОПН • Нарушения гломерулярного и перитубулярного кровообращения при воспалениях клубочка • Тромбоз (окклюзии) почечных сосудов или аорты • Механическая блокада просвета канальцев
Причины развития отдельных признаков нефритического синдрома. IV. Нарушения функции почек ОПН • Нарушения гломерулярного и перитубулярного кровообращения при воспалениях клубочка • Тромбоз (окклюзии) почечных сосудов или аорты • Механическая блокада просвета канальцев
 Причины развития отдельных признаков нефритического синдрома. IV. Нарушения функции почек ХПН • Склерозирующие изменения клубочков (полулуния, тотальный фиброз) • Ишемия клубочков (запустевание и спадение капиллярных петель) • Перегрузка канальцев метаболитами (энергетический дисбаланс) • Апоптоз и некроз клеток эпителия из-за ишемии • Фиброзные изменения интерстиция.
Причины развития отдельных признаков нефритического синдрома. IV. Нарушения функции почек ХПН • Склерозирующие изменения клубочков (полулуния, тотальный фиброз) • Ишемия клубочков (запустевание и спадение капиллярных петель) • Перегрузка канальцев метаболитами (энергетический дисбаланс) • Апоптоз и некроз клеток эпителия из-за ишемии • Фиброзные изменения интерстиция.
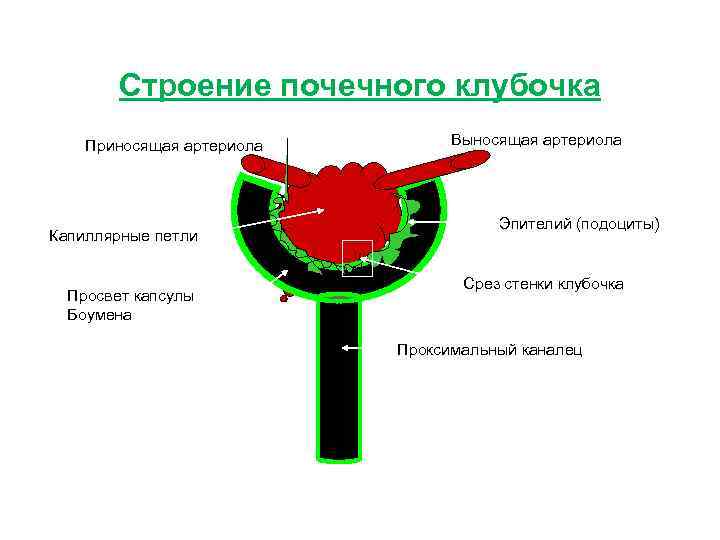 Строение почечного клубочка Приносящая артериола Капиллярные петли Просвет капсулы Боумена Выносящая артериола Эпителий (подоциты) Срез стенки клубочка Проксимальный каналец
Строение почечного клубочка Приносящая артериола Капиллярные петли Просвет капсулы Боумена Выносящая артериола Эпителий (подоциты) Срез стенки клубочка Проксимальный каналец
 Нормальный клубочек, световая микроскопия (окраска ШИК)
Нормальный клубочек, световая микроскопия (окраска ШИК)
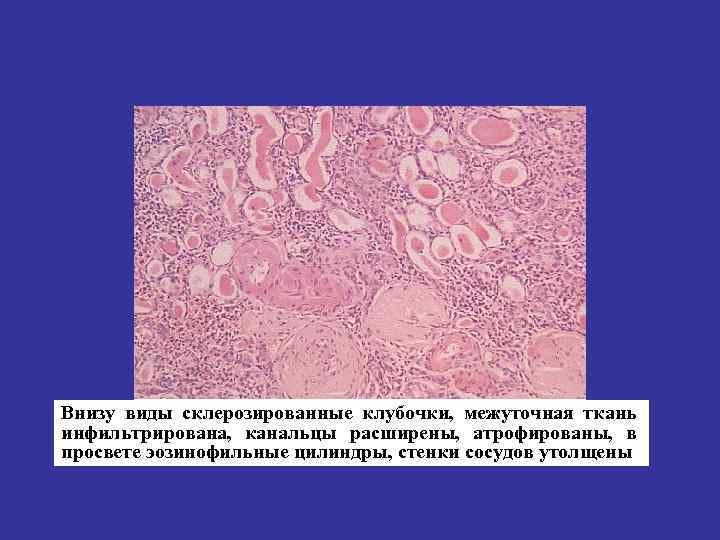 Внизу виды склерозированные клубочки, межуточная ткань инфильтрирована, канальцы расширены, атрофированы, в просвете эозинофильные цилиндры, стенки сосудов утолщены
Внизу виды склерозированные клубочки, межуточная ткань инфильтрирована, канальцы расширены, атрофированы, в просвете эозинофильные цилиндры, стенки сосудов утолщены
 Клиническая классификация гломерулонефритов А. Острые гломерулонефриты Б. Злокачественные гломерулонефриты В. Хронические гломерулонефриты: - латентная форма - гематурическая форма - нефротическая форма - гипертоническая форма - смешанные формы
Клиническая классификация гломерулонефритов А. Острые гломерулонефриты Б. Злокачественные гломерулонефриты В. Хронические гломерулонефриты: - латентная форма - гематурическая форма - нефротическая форма - гипертоническая форма - смешанные формы
 Морфологическая классификация гломерулонефритов ВОЗ (1994) 1. ГН с минимальными изменениями (липоидный нефроз); 2. Мез. ПГН; 3. Диффузный пролиферативный ГН (острый); 4. Мембранозно-пролиферативный ГН: - I тип - субэндотелиальные отложения; - III тип – субэнд. отложения + мембранозная нефропатия; 5. Б-нь плотных депозитов (II тип МПГН); 6. Мембранозный ГН (нефропатия); 7. Фокально-сегментарный гломерулосклероз; 8. ГН с полулуниями; 9. Диффузный склерозирующий ГН; 10. Неклассифицируемый тип ГН; 11. Терминальная почка.
Морфологическая классификация гломерулонефритов ВОЗ (1994) 1. ГН с минимальными изменениями (липоидный нефроз); 2. Мез. ПГН; 3. Диффузный пролиферативный ГН (острый); 4. Мембранозно-пролиферативный ГН: - I тип - субэндотелиальные отложения; - III тип – субэнд. отложения + мембранозная нефропатия; 5. Б-нь плотных депозитов (II тип МПГН); 6. Мембранозный ГН (нефропатия); 7. Фокально-сегментарный гломерулосклероз; 8. ГН с полулуниями; 9. Диффузный склерозирующий ГН; 10. Неклассифицируемый тип ГН; 11. Терминальная почка.
 Морфологическая классификация гломерулонефритов Невоспалительные Воспалительные v Минимальные изменения; v Острые постинфекционные v Мембранозная гломерулонефриты; нефропатия; v Хронические v Фокально-сегментарный гломерулонеф-риты: гломерулосклероз - пролиферативные (с (гиалиноз); полуv Диабетическая луниями, Мез. ПГН, МПГН); нефропатия; - фибропластические v Амилоидная нефропатия; (склеv Ишемическая нефропатия; розирующие) – v Болезнь тонких мембран. очаговый, диффузный.
Морфологическая классификация гломерулонефритов Невоспалительные Воспалительные v Минимальные изменения; v Острые постинфекционные v Мембранозная гломерулонефриты; нефропатия; v Хронические v Фокально-сегментарный гломерулонеф-риты: гломерулосклероз - пролиферативные (с (гиалиноз); полуv Диабетическая луниями, Мез. ПГН, МПГН); нефропатия; - фибропластические v Амилоидная нефропатия; (склеv Ишемическая нефропатия; розирующие) – v Болезнь тонких мембран. очаговый, диффузный.
 Невоспалительные гломерулонефриты (нефропатии) Принципиальной мишенью иммунной атаки являются клетки висцерального эпителия клубочков Воспалительные гломерулонефриты Принципиальной мишенью иммунной атаки являются эндотелий, мезангиум, эпи-, пери- интрамембранозные структуры
Невоспалительные гломерулонефриты (нефропатии) Принципиальной мишенью иммунной атаки являются клетки висцерального эпителия клубочков Воспалительные гломерулонефриты Принципиальной мишенью иммунной атаки являются эндотелий, мезангиум, эпи-, пери- интрамембранозные структуры
 Иммунологические различия гломерулонефритов Антительный вариант Гломерулиты, вызванные неком- плементфиксирующими антитела- ми против эпителия клубочков: - липоидный нефроз; - ФСГС Иммунокомплексный вариант Гломерулиты, вызванные комплементфиксирующими антителами и комплексом С 5 в 9: -мембранозная нефропатия; -воспалительные нефриты.
Иммунологические различия гломерулонефритов Антительный вариант Гломерулиты, вызванные неком- плементфиксирующими антитела- ми против эпителия клубочков: - липоидный нефроз; - ФСГС Иммунокомплексный вариант Гломерулиты, вызванные комплементфиксирующими антителами и комплексом С 5 в 9: -мембранозная нефропатия; -воспалительные нефриты.
 Основные реакции после повреждения нефрона при воспалительных гломерулонефритах 1. Инфильтрация клетками: воспалительными - нейтрофилы; - тромбоциты; - макрофаги. 2. Пролиферация мезангиальных клеток (фаго-цитоз). 3. Эксудация (высвобождение) протеаз, окси-дантов, молекул хемотаксиса и др.
Основные реакции после повреждения нефрона при воспалительных гломерулонефритах 1. Инфильтрация клетками: воспалительными - нейтрофилы; - тромбоциты; - макрофаги. 2. Пролиферация мезангиальных клеток (фаго-цитоз). 3. Эксудация (высвобождение) протеаз, окси-дантов, молекул хемотаксиса и др.
 Неиммунные факторы развития гломерулонефритов 1. Неспецифические факторы воспаления цитокины 2. Гемодинамические расстройства 3. Нефротоксичность белка 4. Нефротоксичность липидов 5. Нарушения коагуляции
Неиммунные факторы развития гломерулонефритов 1. Неспецифические факторы воспаления цитокины 2. Гемодинамические расстройства 3. Нефротоксичность белка 4. Нефротоксичность липидов 5. Нарушения коагуляции
 Молекулярные механизмы развития и прогрессирования гломерулонефритов Хемотаксические цитокины (хемокины) – пептидные молекулы с малой м. м. (8 -10 к. Д) моделируют межкле точные взаимоотношения в процессе воспаления. В ответ на инфильтрацию, пролиферацию и эксудацию происходит стимуляция синтеза группы цитокинов: - интерлейкин 1 ; - интерлейкин-8; - моноцитарный хемотаксический белок; - макрофагальный белок воспаленияомбоцитарный фактор роста и др. (всего известно 50).
Молекулярные механизмы развития и прогрессирования гломерулонефритов Хемотаксические цитокины (хемокины) – пептидные молекулы с малой м. м. (8 -10 к. Д) моделируют межкле точные взаимоотношения в процессе воспаления. В ответ на инфильтрацию, пролиферацию и эксудацию происходит стимуляция синтеза группы цитокинов: - интерлейкин 1 ; - интерлейкин-8; - моноцитарный хемотаксический белок; - макрофагальный белок воспаленияомбоцитарный фактор роста и др. (всего известно 50).
 Молекулярные механизмы развития и прогрессирования гломерулонефритов Взаимоотношения между хемокинами и клеточными элементами воспаления определяют течение патологического процесса – формирование полулуний, внутрисосудистая коагуляция, накопление экстрацеллюлярного матрикса, что ведет к гломерулосклерозу и тубулоинтерстициальному фиброзу.
Молекулярные механизмы развития и прогрессирования гломерулонефритов Взаимоотношения между хемокинами и клеточными элементами воспаления определяют течение патологического процесса – формирование полулуний, внутрисосудистая коагуляция, накопление экстрацеллюлярного матрикса, что ведет к гломерулосклерозу и тубулоинтерстициальному фиброзу.
 Методы воздействия на молекулярные механизмы гломерулонефритов Ингибиторы системы хемокинов: - глюкокортикоиды; - циклоспорин А (сандиммун); - антиоксиданты (вит. Е/токоферолы, бензохиноны и др. ); - пентоксифиллин; - простагландины группы Е; - статины; - антихемокиновые антитела и антагонисты хемокиновых рецептеров (на стадии изучения)
Методы воздействия на молекулярные механизмы гломерулонефритов Ингибиторы системы хемокинов: - глюкокортикоиды; - циклоспорин А (сандиммун); - антиоксиданты (вит. Е/токоферолы, бензохиноны и др. ); - пентоксифиллин; - простагландины группы Е; - статины; - антихемокиновые антитела и антагонисты хемокиновых рецептеров (на стадии изучения)
 Гемодинамические расстройства как фактор прогрессирования гломерулонефритов Причины нарушения клубочковой гемодинамики: А - активация прессорных механизмов регуляции кровотока; - спазм приводящей артериолы; - внутрисосудистая гиперкоагуляция; - отечность эндотелия; - увеличение гидратации клеток; - сдавливание межклеточных пространств; - нарушения микроциркуляции; - расстройства окислительно-восстановительных процессов.
Гемодинамические расстройства как фактор прогрессирования гломерулонефритов Причины нарушения клубочковой гемодинамики: А - активация прессорных механизмов регуляции кровотока; - спазм приводящей артериолы; - внутрисосудистая гиперкоагуляция; - отечность эндотелия; - увеличение гидратации клеток; - сдавливание межклеточных пространств; - нарушения микроциркуляции; - расстройства окислительно-восстановительных процессов.
 Внутриклубочковая гиперкоагуляция как фактор прогрессирования гломерулонефритов Центральную роль в тромбообразовании играет повреждение эндотелия липидами, антителами и/или иммунными комплексами, а также системой хемокинов. Нарушения микроциркуляции вследствие внутри -сосудистой коагуляции с локальным внутригломеру-лярным отложением фибрина является важным пато-генетическим фактором прогрессирования ГН, особенно нефротического и смешанного типов. Фибриновые депозиты стимулируют пролиферацию эндотелиальных и мезангиальных клеток, ведут к нарушению микроциркуляции.
Внутриклубочковая гиперкоагуляция как фактор прогрессирования гломерулонефритов Центральную роль в тромбообразовании играет повреждение эндотелия липидами, антителами и/или иммунными комплексами, а также системой хемокинов. Нарушения микроциркуляции вследствие внутри -сосудистой коагуляции с локальным внутригломеру-лярным отложением фибрина является важным пато-генетическим фактором прогрессирования ГН, особенно нефротического и смешанного типов. Фибриновые депозиты стимулируют пролиферацию эндотелиальных и мезангиальных клеток, ведут к нарушению микроциркуляции.
 Теория «нефротоксичности липидов» автор: J. Moorhead (1982) Гиперлипидемия ухудшает прогноз почечных больных, ускоряя гломерулосклероз, а также темпы прогрессирования почечной недостаточности и ускоряя атерогенез, что ведет к ишемизации почечной ткани. Гиперлипидемия повреждает эндотелий капилляров клубочков и ведет к отложению липидов в мезангии, что стимулирует пролиферацию мезангиальных клеток и активирует гломерулосклероз. Фильтрующиеся в клубочках липопротеины осаждаются в канальцах, индуцируют тубулоинтер -стициальные расстройства и фиброз интерстиция.
Теория «нефротоксичности липидов» автор: J. Moorhead (1982) Гиперлипидемия ухудшает прогноз почечных больных, ускоряя гломерулосклероз, а также темпы прогрессирования почечной недостаточности и ускоряя атерогенез, что ведет к ишемизации почечной ткани. Гиперлипидемия повреждает эндотелий капилляров клубочков и ведет к отложению липидов в мезангии, что стимулирует пролиферацию мезангиальных клеток и активирует гломерулосклероз. Фильтрующиеся в клубочках липопротеины осаждаются в канальцах, индуцируют тубулоинтер -стициальные расстройства и фиброз интерстиция.
 Гипоксическая теория прогрессирования заболеваний почек (Томилина Н. А. , Багдасарян А. Р. , 2004) Гибель паренхимы почек (запустевание клу-бочковых капилляров, атрофия канальцев и снижение перитубуллярного капиллярного русла связано с ишемией почек вследствие снижения почечного кровотока различного генеза. Это ведет к нарушению окислительновосстановительных реакций в митохондриях клеток, продукции профиброзирующих цитокинов и факторов роста в культуре клеток канальцевого эпителия и мезангиоцитов.
Гипоксическая теория прогрессирования заболеваний почек (Томилина Н. А. , Багдасарян А. Р. , 2004) Гибель паренхимы почек (запустевание клу-бочковых капилляров, атрофия канальцев и снижение перитубуллярного капиллярного русла связано с ишемией почек вследствие снижения почечного кровотока различного генеза. Это ведет к нарушению окислительновосстановительных реакций в митохондриях клеток, продукции профиброзирующих цитокинов и факторов роста в культуре клеток канальцевого эпителия и мезангиоцитов.
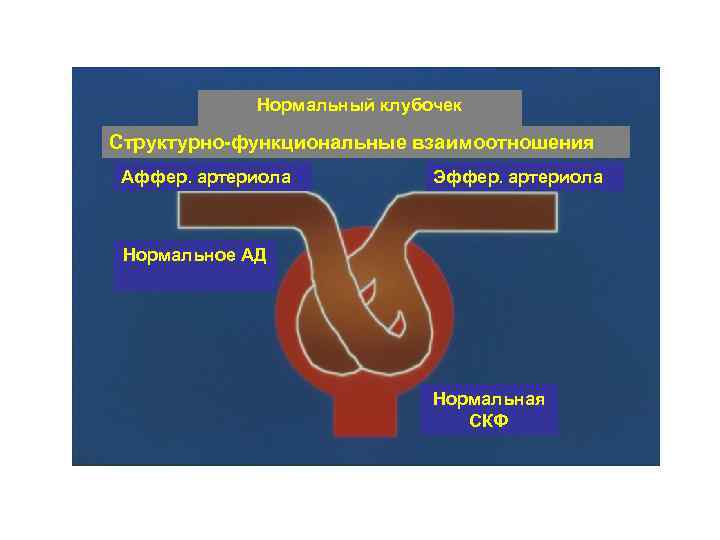 Нормальный клубочек Структурно-функциональные взаимоотношения Аффер. артериола Эффер. артериола Нормальное АД Нормальная СКФ
Нормальный клубочек Структурно-функциональные взаимоотношения Аффер. артериола Эффер. артериола Нормальное АД Нормальная СКФ
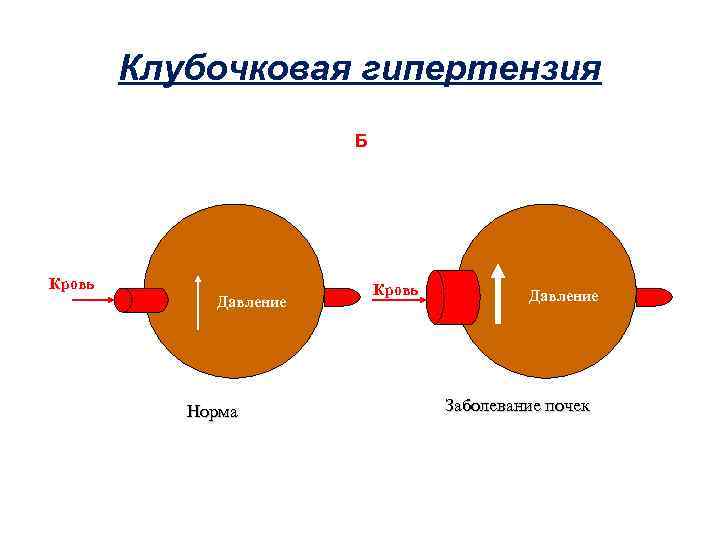 Клубочковая гипертензия Б Кровь Давление Норма Кровь Давление Заболевание почек
Клубочковая гипертензия Б Кровь Давление Норма Кровь Давление Заболевание почек
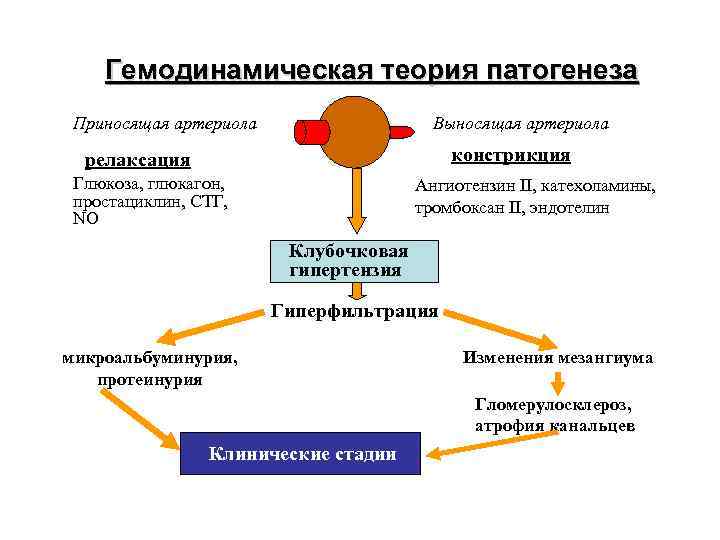 Гемодинамическая теория патогенеза Приносящая артериола Выносящая артериола констрикция релаксация Глюкоза, глюкагон, простациклин, СТГ, NO Ангиотензин II, катехоламины, тромбоксан II, эндотелин Клубочковая гипертензия Гиперфильтрация микроальбуминурия, протеинурия Изменения мезангиума Гломерулосклероз, атрофия канальцев Клинические стадии
Гемодинамическая теория патогенеза Приносящая артериола Выносящая артериола констрикция релаксация Глюкоза, глюкагон, простациклин, СТГ, NO Ангиотензин II, катехоламины, тромбоксан II, эндотелин Клубочковая гипертензия Гиперфильтрация микроальбуминурия, протеинурия Изменения мезангиума Гломерулосклероз, атрофия канальцев Клинические стадии
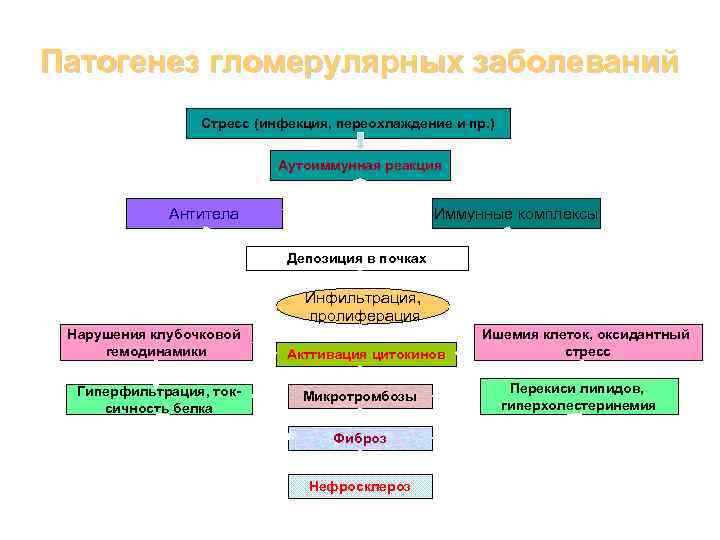 Патогенез гломерулярных заболеваний Стресс (инфекция, переохлаждение и пр. ) Аутоиммунная реакция Антитела Иммунные комплексы Депозиция в почках Инфильтрация, пролиферация Нарушения клубочковой гемодинамики Гиперфильтрация, токсичность белка Акттивация цитокинов Микротромбозы Фиброз Нефросклероз Ишемия клеток, оксидантный стресс Перекиси липидов, гиперхолестеринемия
Патогенез гломерулярных заболеваний Стресс (инфекция, переохлаждение и пр. ) Аутоиммунная реакция Антитела Иммунные комплексы Депозиция в почках Инфильтрация, пролиферация Нарушения клубочковой гемодинамики Гиперфильтрация, токсичность белка Акттивация цитокинов Микротромбозы Фиброз Нефросклероз Ишемия клеток, оксидантный стресс Перекиси липидов, гиперхолестеринемия
 Синдромы гломерулярных заболеваний (воспалительных и невоспалительных) Минимальный (изолированный) -следовая протеинурия; - микрогематурия; - лейкоцитурия. Нефритический - следовая протеинурия; - микро- и макрогематурия; - артериальная гипертензия; - азотемия. Нефротический - отеки мягких тканей; - полисерозиты; - олигурия; - протеинурия; - липидурия; - гипо- и диспротеинемия; - гиперхолестеринемия.
Синдромы гломерулярных заболеваний (воспалительных и невоспалительных) Минимальный (изолированный) -следовая протеинурия; - микрогематурия; - лейкоцитурия. Нефритический - следовая протеинурия; - микро- и макрогематурия; - артериальная гипертензия; - азотемия. Нефротический - отеки мягких тканей; - полисерозиты; - олигурия; - протеинурия; - липидурия; - гипо- и диспротеинемия; - гиперхолестеринемия.
 Причины отдельных симптомов и мелких синдромов • Причины протеинурии – нарушение проницаемости базальной мембраны клубочка; • Причины гематурии – разрывы стенок капилляров и диапедез эритроцитов через истонченную стенку капилляров клубочка; • Причины азотемии – снижение клубочковой фильтрации продуктов азотистого обмена; • Причины олигурии (анурии) – уменьшение продукции первичной мочи; • Причины отеков – задержка натрия и воды в организме; • Причины артериальной гипертензии – задержка натрия и воды, нарушение почечных факторов поддержания АД (прессорно-депрессорных механизмов).
Причины отдельных симптомов и мелких синдромов • Причины протеинурии – нарушение проницаемости базальной мембраны клубочка; • Причины гематурии – разрывы стенок капилляров и диапедез эритроцитов через истонченную стенку капилляров клубочка; • Причины азотемии – снижение клубочковой фильтрации продуктов азотистого обмена; • Причины олигурии (анурии) – уменьшение продукции первичной мочи; • Причины отеков – задержка натрия и воды в организме; • Причины артериальной гипертензии – задержка натрия и воды, нарушение почечных факторов поддержания АД (прессорно-депрессорных механизмов).
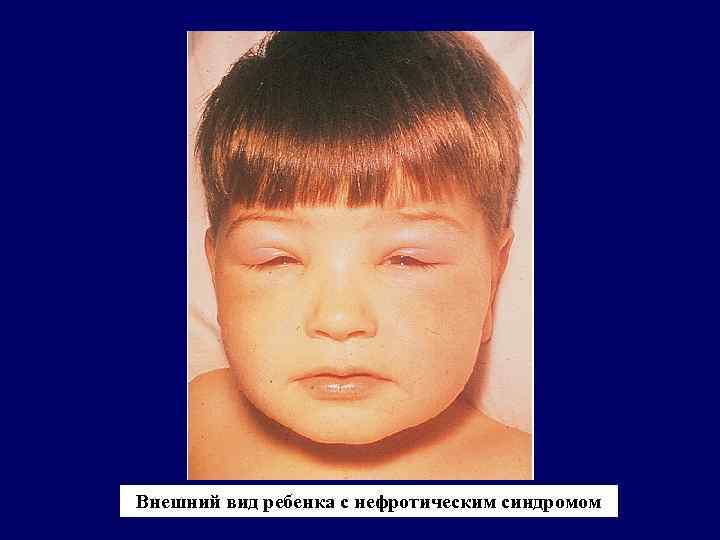 Внешний вид ребенка с нефротическим синдромом
Внешний вид ребенка с нефротическим синдромом
 Особенности нефритического синдрома 1. Протекает латентно, диагностируется поздно 2. Общие признаки нечеткие: - головная боль (чаще утром) - темная пенистая моча (утром) - отеки на лице - боли в пояснице (ночью) - стойко повышенное АД
Особенности нефритического синдрома 1. Протекает латентно, диагностируется поздно 2. Общие признаки нечеткие: - головная боль (чаще утром) - темная пенистая моча (утром) - отеки на лице - боли в пояснице (ночью) - стойко повышенное АД
 Диагностика нефритического синдрома 1. Суточная протеинурия 2. Биохимический анализ крови: - белковый, липидный и водно-электролитный обмен - расчет СКФ по одной из формул - поиск маркеров системных заболеваний (АНА, АНЦА, АБА, маркеры гепатита, криоглобулины и пр. ) 3. Инструментальные методы (РРГ, УЗИ, КТ, рентгенография, ангиография, биопсия) для поиска первичных или вторичных заболеваний почек
Диагностика нефритического синдрома 1. Суточная протеинурия 2. Биохимический анализ крови: - белковый, липидный и водно-электролитный обмен - расчет СКФ по одной из формул - поиск маркеров системных заболеваний (АНА, АНЦА, АБА, маркеры гепатита, криоглобулины и пр. ) 3. Инструментальные методы (РРГ, УЗИ, КТ, рентгенография, ангиография, биопсия) для поиска первичных или вторичных заболеваний почек
 Лечение нефритического синдрома I. Острый нефритический синдром 1. Госпитализация в специализированный стационар 2. Устранение этиологического фактора: антибиотики, восстановление гемодинамики, снижение АД, отмена токсических лекарств 3. При развитии ОПН – диализотерапия 4. При бурном течении – пульсы кортикостероидов, плазмаобмен 5. Диуретики для промывания канальцев 6. Антикоагулянты, тромболитики при тромбозах
Лечение нефритического синдрома I. Острый нефритический синдром 1. Госпитализация в специализированный стационар 2. Устранение этиологического фактора: антибиотики, восстановление гемодинамики, снижение АД, отмена токсических лекарств 3. При развитии ОПН – диализотерапия 4. При бурном течении – пульсы кортикостероидов, плазмаобмен 5. Диуретики для промывания канальцев 6. Антикоагулянты, тромболитики при тромбозах
 Лечение нефритического синдрома II. Хронический нефритический синдром 1. Лечение основного заболевания по протоколам 2. При необходимости антибиотики, плазмаферез 3. Снижение повышенного АД 4. Борьба с гиперхолестеринемией 5. Улучшение микроциркуляции 6. Ограничение поступления белка 7. Изменение образа жизни (курение, алкоголь, жирная пища и пр. )
Лечение нефритического синдрома II. Хронический нефритический синдром 1. Лечение основного заболевания по протоколам 2. При необходимости антибиотики, плазмаферез 3. Снижение повышенного АД 4. Борьба с гиперхолестеринемией 5. Улучшение микроциркуляции 6. Ограничение поступления белка 7. Изменение образа жизни (курение, алкоголь, жирная пища и пр. )
 Прогноз нефритического синдрома При сохранении протеинурии, гиперхолестеринемии, повышенного АД у пациентов быстро развивается нефросклероз и поражение сердечно-сосудистой системы. Снижение АД и протеинурии, наряду с нормализацией липидного обмена – основные направления лечения нефритического синдрома.
Прогноз нефритического синдрома При сохранении протеинурии, гиперхолестеринемии, повышенного АД у пациентов быстро развивается нефросклероз и поражение сердечно-сосудистой системы. Снижение АД и протеинурии, наряду с нормализацией липидного обмена – основные направления лечения нефритического синдрома.
 Определение понятия «острый постинфекционный гломерулонефрит» Острый гломерулонефрит – гистопатологический процесс в почках, характеризующийся инфильтрацией почечной ткани воспалительными клетками, пролиферацией элементов клубочка и нарушениями их функции после отложения внутри капилляров и мезангиуме иммунокомплексных депозитов Диагностика не требует обязательной биопсии!
Определение понятия «острый постинфекционный гломерулонефрит» Острый гломерулонефрит – гистопатологический процесс в почках, характеризующийся инфильтрацией почечной ткани воспалительными клетками, пролиферацией элементов клубочка и нарушениями их функции после отложения внутри капилляров и мезангиуме иммунокомплексных депозитов Диагностика не требует обязательной биопсии!
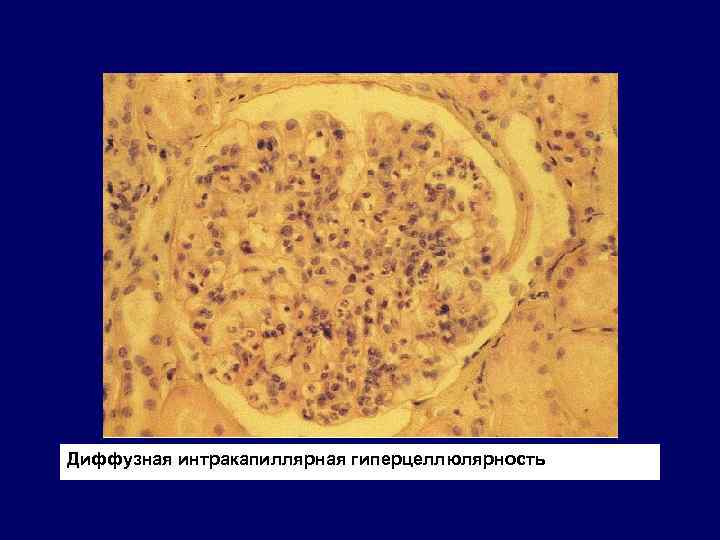 Диффузная интракапиллярная гиперцеллюлярность
Диффузная интракапиллярная гиперцеллюлярность
 Морфология первичных острых гломерулонефритов • Мезангиопролиферативный ГН: - Ig. A – нефропатия; - Ig. M – нефропатия. • Мембранопролиферативный ГН
Морфология первичных острых гломерулонефритов • Мезангиопролиферативный ГН: - Ig. A – нефропатия; - Ig. M – нефропатия. • Мембранопролиферативный ГН
 Вторичные острые гломерулонефриты • Волчаночный ГН; • ГН при гепатитах В и С; • ГН при васкулитах (Вегенера, узелковый полиартериит, Шенлейн-Геноха и др. ); • ГН при иммуннопатиях (с-м Гудпасчера и др. ).
Вторичные острые гломерулонефриты • Волчаночный ГН; • ГН при гепатитах В и С; • ГН при васкулитах (Вегенера, узелковый полиартериит, Шенлейн-Геноха и др. ); • ГН при иммуннопатиях (с-м Гудпасчера и др. ).
 Острые постинфекционные гломеру-лонефриты появляются вскоре после перенесенных инфекционных процессов любой локализации, стрессовых факто-ров – переохлаждения, физического перенапряжения. Признается существования первично хронических гломерулонефритов без острого клинически заметного периода.
Острые постинфекционные гломеру-лонефриты появляются вскоре после перенесенных инфекционных процессов любой локализации, стрессовых факто-ров – переохлаждения, физического перенапряжения. Признается существования первично хронических гломерулонефритов без острого клинически заметного периода.
 Механизмы иммунных реакций в клубочках при остром гломерулонефрите Патологические противопочечные антитела могут образовываться: - in situ из фиксированных инфекционных агентов; - осаждаться в почках из русла циркуляции с фиксацией в клубочковых структурах.
Механизмы иммунных реакций в клубочках при остром гломерулонефрите Патологические противопочечные антитела могут образовываться: - in situ из фиксированных инфекционных агентов; - осаждаться в почках из русла циркуляции с фиксацией в клубочковых структурах.
 Основные факторы острого постинфекционного гломерулонефрита Тип инфекции Вид возбудителя Бактериальная Str. gemoliticus, Str. pneumonie, Staph. aureus, Staph. epidermalis, Gram- bacterius, Treponema pallidum, Salmonela typhi, Meningococcus et al. Вирусная Гепатит В и С, ЦМВ, Entrovirus, Measles, Parvovirus, Oncomavirus, Rubella, Varicella Паразитарная Риккетсиальная Фунгальная Plasmodium malaria, Toxoplasma, Shistosomia, Trichinella, Triposome Scrub typhus Coccidoides immutis Filaria,
Основные факторы острого постинфекционного гломерулонефрита Тип инфекции Вид возбудителя Бактериальная Str. gemoliticus, Str. pneumonie, Staph. aureus, Staph. epidermalis, Gram- bacterius, Treponema pallidum, Salmonela typhi, Meningococcus et al. Вирусная Гепатит В и С, ЦМВ, Entrovirus, Measles, Parvovirus, Oncomavirus, Rubella, Varicella Паразитарная Риккетсиальная Фунгальная Plasmodium malaria, Toxoplasma, Shistosomia, Trichinella, Triposome Scrub typhus Coccidoides immutis Filaria,
 Острый постстрептококковый ГН – Острый постстрептококковый ГН наиболее изученная форма нефритов у – наиболее изученная форма нефритов детей Острый постстрептококковый ГН – у детей изученная 5 -15 нефритов у наиболеев возрастеформалет, которые пере-несли инфекцию в носоглотке, детей в возрасте 5 -15 лет, которые перенесли инфекцию в носоглотке, имеющую сезонный характер. Его диагностика основывается на клинике и серологичеси ких исследованиях, подтверждающих контакт с -литическим стрептококком (рост титра антистрептолизина и антистрептокиназы)
Острый постстрептококковый ГН – Острый постстрептококковый ГН наиболее изученная форма нефритов у – наиболее изученная форма нефритов детей Острый постстрептококковый ГН – у детей изученная 5 -15 нефритов у наиболеев возрастеформалет, которые пере-несли инфекцию в носоглотке, детей в возрасте 5 -15 лет, которые перенесли инфекцию в носоглотке, имеющую сезонный характер. Его диагностика основывается на клинике и серологичеси ких исследованиях, подтверждающих контакт с -литическим стрептококком (рост титра антистрептолизина и антистрептокиназы)
 Клинические признаки острого постстрептококкового ГН Проявления Часто Редко Сопутствующие Общие симптомы Симптоматика - гематурия; - периферические отеки; - артериальная гипертензия; - олигурия. -анурия; - ОПН. - нарушения дыхания; - энцефалопатия; - головная боль, сонливость, судороги. - умеренная лихорадка; - тошнота; - боли в животе; - болезненность кожи.
Клинические признаки острого постстрептококкового ГН Проявления Часто Редко Сопутствующие Общие симптомы Симптоматика - гематурия; - периферические отеки; - артериальная гипертензия; - олигурия. -анурия; - ОПН. - нарушения дыхания; - энцефалопатия; - головная боль, сонливость, судороги. - умеренная лихорадка; - тошнота; - боли в животе; - болезненность кожи.
 Лабораторные признаки острого постстрептококкового ГН Исследование Общий анализ мочи Общий анализ крови Биохимический анализ крови Симптоматика - микро- или макрогематурия; - изменение формы и размера эритроцитов; - протеинурия не > 1 -2 г/сутки, но у 30% бных развивается НС; - в осадке тубул. эпителий и цилиндры. - Нв в пределах нормы; - лейкоцитоз умеренный без сдвига форм. ; - СОЭ ускорена. - кратинин в пределах нормы; - мочевина повышена за счет катаболизма; - при олигурии снижение СКФ; - белок снижен при развитии НС; - снижены фракции СН 50 и С 3 комплемента.
Лабораторные признаки острого постстрептококкового ГН Исследование Общий анализ мочи Общий анализ крови Биохимический анализ крови Симптоматика - микро- или макрогематурия; - изменение формы и размера эритроцитов; - протеинурия не > 1 -2 г/сутки, но у 30% бных развивается НС; - в осадке тубул. эпителий и цилиндры. - Нв в пределах нормы; - лейкоцитоз умеренный без сдвига форм. ; - СОЭ ускорена. - кратинин в пределах нормы; - мочевина повышена за счет катаболизма; - при олигурии снижение СКФ; - белок снижен при развитии НС; - снижены фракции СН 50 и С 3 комплемента.
 Морфологические признаки острого постстрептококкового ГН Исследование Симптоматика Электронная микроскопия - инфильтрация п/ядерными лейкоцитами, моноцитами и эозинофилами; - пролиферация эндокапиллярных и мезангиальных клеток; - в тяжелых случаях формируются полулуния - небольшое количество гранулярных депозитов вдоль БМ; Иммунофлуоресценция - небольшое кол-во мезангиальных и субэпителиальных депозитов с Ig. G и С 3 фракции комплемента. Световая микроскопия
Морфологические признаки острого постстрептококкового ГН Исследование Симптоматика Электронная микроскопия - инфильтрация п/ядерными лейкоцитами, моноцитами и эозинофилами; - пролиферация эндокапиллярных и мезангиальных клеток; - в тяжелых случаях формируются полулуния - небольшое количество гранулярных депозитов вдоль БМ; Иммунофлуоресценция - небольшое кол-во мезангиальных и субэпителиальных депозитов с Ig. G и С 3 фракции комплемента. Световая микроскопия
 Профилактика и лечение острого ГН Профилактика 1. 2. 3. 4. 5. 6. Закаливание Активная иммунизация Антибактериальная терапия инфекции Санация очагов инфекции Лечение Диета с ограниченим натрия и белка Строгий постельный режим При наличии инфекции антибиотики Салуретики Гипотензивные (Са-блокаторы, ингибиторы АПФ) При системных васкулитах стероиды и цитостатики
Профилактика и лечение острого ГН Профилактика 1. 2. 3. 4. 5. 6. Закаливание Активная иммунизация Антибактериальная терапия инфекции Санация очагов инфекции Лечение Диета с ограниченим натрия и белка Строгий постельный режим При наличии инфекции антибиотики Салуретики Гипотензивные (Са-блокаторы, ингибиторы АПФ) При системных васкулитах стероиды и цитостатики
 Лечение острого гломерулонефрита при тяжелом течении • • • Кортикостероиды (пульс-терапия); Антиагреганты (пентоксифиллин); Салуретики; Липолитические средства; Белковые препараты (альбумин, аминокислоты); • Ингибиторы АПФ в больших дозах.
Лечение острого гломерулонефрита при тяжелом течении • • • Кортикостероиды (пульс-терапия); Антиагреганты (пентоксифиллин); Салуретики; Липолитические средства; Белковые препараты (альбумин, аминокислоты); • Ингибиторы АПФ в больших дозах.
 Течение и прогноз острого ГН Клиника и течение острого ГН коротки и большинство больных к 7 -10 дню выходят на диурез. Гипертония и азотемия исчезают в течение 1 -2 недель. Гематурия и следовая протеинурия могут держаться до 6 месяцев у большинства. Прогноз для детей, перенесших острый ГН, благоприятный. У взрослых в 60 -70% процесс приобретает хронический характер или рецидив возникает в течение 5 -10 лет.
Течение и прогноз острого ГН Клиника и течение острого ГН коротки и большинство больных к 7 -10 дню выходят на диурез. Гипертония и азотемия исчезают в течение 1 -2 недель. Гематурия и следовая протеинурия могут держаться до 6 месяцев у большинства. Прогноз для детей, перенесших острый ГН, благоприятный. У взрослых в 60 -70% процесс приобретает хронический характер или рецидив возникает в течение 5 -10 лет.
 Острый постстрептококковый ГН – наиболее изученная форма нефритов у детей в возрасте 5 -15 лет, которые пере-несли инфекцию в носоглотке, имеющую сезонный характер. Его диагностика основывается на клинике и серологичес-ких исследованиях, подтверждающих контакт с литическим стрептококком (рост титра антистрептолизина и антистрептокиназы)
Острый постстрептококковый ГН – наиболее изученная форма нефритов у детей в возрасте 5 -15 лет, которые пере-несли инфекцию в носоглотке, имеющую сезонный характер. Его диагностика основывается на клинике и серологичес-ких исследованиях, подтверждающих контакт с литическим стрептококком (рост титра антистрептолизина и антистрептокиназы)
 Острый постстрептококковый ГН – наиболее изученная форма нефритов у детей в возрасте 5 -15 лет, которые пере-несли инфекцию в носоглотке, имеющую сезонный характер. Его диагностика основывается на клинике и серологичес-ких исследованиях, подтверждающих контакт с литическим стрептококком (рост титра антистрептолизина и антистрептокиназы)
Острый постстрептококковый ГН – наиболее изученная форма нефритов у детей в возрасте 5 -15 лет, которые пере-несли инфекцию в носоглотке, имеющую сезонный характер. Его диагностика основывается на клинике и серологичес-ких исследованиях, подтверждающих контакт с литическим стрептококком (рост титра антистрептолизина и антистрептокиназы)




