ОСТРЫЙ БРОНХИТ для 6 курса 2003.ppt
- Количество слайдов: 50

ОСТРЫЙ БРОНХИТ. Клинические рекомендации. Дифференциальная диагностика в амбулаторных условиях. КУИМОВА Ж. В. ДОЦЕНТ КАФЕДРЫ ВНУТРЕННИХ БОЛЕЗНЕЙ, ПОЛИКЛИНИЧЕСКОЙ ТЕРАПИИ И СЕМЕЙНОЙ МЕДИЦИНЫ ГБОУ ВПО ТЮМГМА МИНЗДРАВА РОССИИ ТЮМЕНЬ, 2013

ОПРЕДЕЛЕНИЕ Воспалительное заболевание бронхов, преимущественно инфекционного происхождения, проявляющееся кашлем (сухим или с выделением мокроты) и продолжающееся более 3 недель

ОПРЕДЕЛЕНИЕ Острое воспаление бронхиального дерева, возникшее у пациентов без хронических легочных заболеваний, с симптомами продуктивного или непродуктивного кашля, ассоциированное с характерными симптомами инфекции нижних отделов дыхательных путей (мокрота, одышка, хрипы, дискомфорт в грудной клетке) без возможности их альтернативного объяснения (синусит, астма). Европейское респираторное общество, 2005 г.

ОПРЕДЕЛЕНИЕ Остро возникший кашель, продолжающийся менее 14 дней, в сочетании с одним из симптомов, таким как мокрота, одышка, свистящие хрипы в легких или дискомфорт в груди. Австралийское общество врачей, 2006 г.

МКБ 10 J 20 Острый бронхит Включены: бронхит: • БДУ у лиц моложе 15 лет • острый и подострый ©: • бронхоспазмом • фибринозный • пленчатый • гнойный • септический • трахеитом трахеобронхит острый

J 20. 0 Острый бронхит, вызванный Mycoplаsmа pneumoniаe J 20. 1 Острый бронхит, вызванный Hаemophilus influenzаe [палочкой Афанасьева-Пфейффера] J 20. 2 Острый бронхит, вызванный стрептококком J 20. 3 Острый бронхит, вызванный вирусом Коксаки J 20. 4 Острый бронхит, вызванный вирусом парагриппа J 20. 5 Острый бронхит, вызванный респираторным синцитиальным вирусом J 20. 6 Острый бронхит, вызванный риновирусом J 20. 7 Острый бронхит, вызванный эховирусом J 20. 8 Острый бронхит, вызванный другими уточненными агентами J 20. 9 Острый бронхит неуточненный

ЭТИОЛОГИЯ 1. Острые респираторные вирусы – вирусы гриппа А и В, парагриппа, РСВ, человеческий метапневмовирус, коронавирус, риновирус, аденовирус 2. В 10% - Bordetella pertussis и parapertussis, Micoplasma pneumoniae, Chlamidophila pneumoniae МКБ 10 Пульмонология, 2009. С. 3 -6

ЭТИОЛОГИЯ 3. Hаemophilus influenzаe, Streptcoccus pneumoniae Первично - отдельные случаи у пациентов с трахеостомой или эндотрахеальной интубацией Обнаружение их при ОБ в других случаях связано с бактериальной суперинфекцией или колонизацией дыхательных путей МКБ 10 Пульмонология, 2009. С. 3 -6

ДИАГНОСТИКА Успешная диагностика острого бронхита основана на достоверном исключении сходных заболеваний, а не на поиске достоверных маркеров, присущих бронхиту! Пульмонология, 2009. С. 3 -6

ДИАГНОСТИКА У пациентов с предположительным диагнозом ОБ не должны проводиться рутинные вирусологические и серологические исследования, исследования мокроты по причине редкой идентификации в клинической практике основного возбудителя! Сила доказательства – низкая, выгода – средняя, степень рекомендаций – С Пульмонология, 2009. С. 3 -6

ДИАГНОСТИКА Диагноз острого бронхита устанавливается на основании клинической картины и исключения синдромосходных заболеваний!

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Наиболее важны в дифференциальной диагностике острого бронхита: Пневмония Бронхиальная астма Коклюш Острый и хронический синуситы ХОБЛ Гастроэзофагеальный рефлюкс

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с пневмонией Отсутствие следующих симптомов достоверно уменьшает вероятность ПНЕВМОНИИ и устраняет необходимость рентгенографии органов грудной клетки: 1. ЧСС > 100 уд/мин 2. ЧДД > 24 в 1 мин 3. температура тела > 37, 8 4. температура сохраняется 2 - 3 суток 5. обнаружение фокальных консолидаций, эгофонии, усиление голосового дрожания Сила доказательства – низкая, выгода – значимая, степень рекомендаций – В Пульмонология, 2009. С. 3 -6

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с пневмонией Повышение концентрации СРБ в плазме > 50 мг/л сопровождается 5 -кратным увеличением вероятности наличия пневмонии

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с коклюшем У 20% взрослых пациентов, имеющих кашель длительностью 2 – 3 недели, обнаруживаются серологические свидетельства коклюша.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с коклюшем Анализ клинических данных не позволяет различить «коклюшный» и «некоклюшный» кашель. После плановых вакцинаций в детском возрасте сила поствакцинального иммунитета резко уменьшается через 3 года, а через 10 – 12 лет полностью исчезает. Стойкий пожизненный иммунитет формируется только после перенесенной инфекции Пульмонология, 2009. С. 3 -6

ДИАГНОСТИКА КОКЛЮША Лабораторная диагностика коклюшной инфекции осуществляется двумя методами: 1) бактериологическим, при котором выделяют возбудитель из слизи, собранной с задней стенки глотки; 2) серологическим, при котором определяются специфические антитела в сыворотке крови больного или переболевшего. «О мерах по совершенствованию профилактики коклюша»

ДИАГНОСТИКА КОКЛЮША бактериологический метод является методом ранней диагностики заболевания. С диагностической целью обследуют лиц с подозрением на коклюш и кашляющих свыше 7 дней, но не более 30 дней. Ответ при исследовании на коклюш выдается на 6 -7 сутки. В случае замедленного роста микробов или выделения нетипичной культуры предварительный и окончательный ответы могут быть выданы позже 7 суток. «О мерах по совершенствованию профилактики коклюша»

ДИАГНОСТИКА КОКЛЮША серологическое исследование применяют для ретроспективной диагностики коклюша. Метод заключается в обнаружении в исследуемой сыворотке крови специфических антител (РА). Исследования проводят на 2 -3 неделе заболевания в парных сыворотках с интервалом 1 -2 недели. Диагностическим титром реакции агглютинации у непривитых и неболевших детей считают разведение 1: 80. У иммунизированных детей и взрослых положительные результаты РА учитывают только при исследовании парных сывороток при нарастании титра не менее чем в 4 раза. «О мерах по совершенствованию профилактики коклюша»

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с бронхиальной астмой Значительные трудности представляет дифференцильная диагностика ОБ, имеющего бронхиальную гиперреактивность и транзиторные вентиляционные нарушения. ООБ с большей вероятностью встречается в детской практике, особенно у детей до 3 лет.

Тяжелые случаи БОС, а также все повторные случаи заболеваний, протекающие с БОС, требуют обязательной госпитализации для уточнения диагноза!

Характерные диагностические признаки БРОНХИАЛЬНОЙ АСТМЫ частые эпизоды свистящих хрипов (более одного в месяц); приступообразный малопродуктивный кашель усиление кашля в ночные и предутренние часы; появление кашля или хрипов при ингаляции холодного воздуха, физической нагрузке; приступообразность и волнообразность симптоматики; облегчение от бетта 2 -агонистов, обратимость бронхиальной обструкции. GINA, 2011

Явления бронхиальной гиперреактивности (в тестах с метахолином) могут сохраняться в течение 8 недель после перенесенного острого бронхита у курильщиков, у атопиков в период поллинации. Это проявляется приступообразным кашлем или преходящей одышкой, что будет затруднять дифференциальную диагностику с бронхиальной астмой.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с синуситом (синдром постназального затека) кашель обусловлен стеканием секрета по задней стенке глотки кашель усиливается в положении лежа и на спине (кашель горизонтального положения) диагностический стандарт: КТ придаточных пазух носа

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с гастроэзофагеальным рефлюксом у 20% больных с хроническим кашлем выявляется ГЭРБ (3 -е место среди причин) у 50% больных ГЭРБ не сопровождается типичной симптоматикой (боль и жжение за грудиной, особенно ночью), а выявляется при проведении ЭГДС особенность ГЭРБ: наличие внепищеводных проявлений

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с гастроэзофагеальным рефлюксом Основные респираторные проявления ГЭРБ: утреннее першение в горле при пробуждении чувство сдавления в области яремных вен персистирующий кашель

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с гастроэзофагеальным рефлюксом синкопальные состояния при интенсивном кашле бронхоспазм со свистящими хрипами ночью и (или) при пробуждении ларингит, осиплость голоса, ларингоспазм элиминация кашля при специфической антирефлюксной терапии
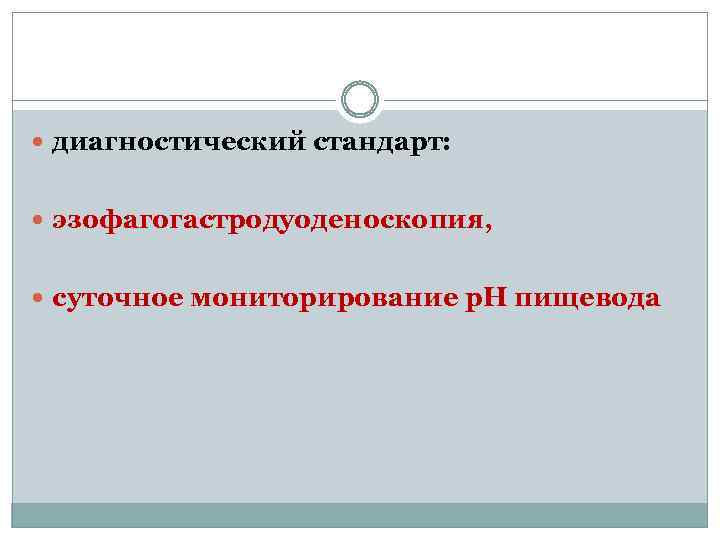
диагностический стандарт: эзофагогастродуоденоскопия, суточное мониторирование р. Н пищевода

ЛЕЧЕБНАЯ ТАКИКА при ОСТРОМ БРОНХИТЕ Для пациентов с ОБ рутинная терапия АБ не оправдана и не может быть рекомендована. Сила доказательства – хорошая, выгода – нет, степень рекомендации – D Решение о назначении АБТ должно приниматься индивидуально. Сила доказательства – мнение экспертов, выгода – низкая, степень рекомендации – Е/В Дети и взрослые пациенты с подтвержденным или возможным коклюшем должны получать АБС из группы макролидов в течение 14 дней и быть изолированы на 5 дней от начала терапии Сила доказательства – хорошая, выгода – нет, степень рекомендации – А

Показания для назначения АБТ при ОРЗ: Высокая температура более 3 дней Нарастание интоксикации Наличие гнойной мокроты Гнойные осложнения (ринит, отит, лимфаденит)
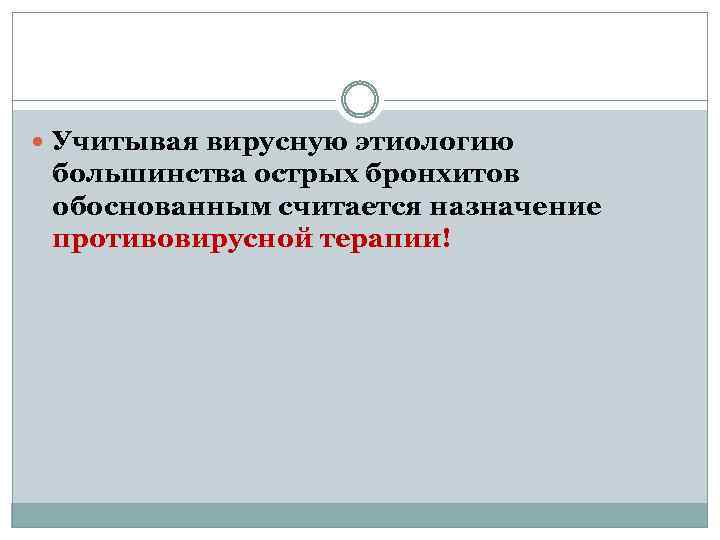
Учитывая вирусную этиологию большинства острых бронхитов обоснованным считается назначение противовирусной терапии!

ПРОТИВОВИРУСНАЯ ТЕРАПИЯ Назначение в первые 48 часов ОРВЗ достоверно уменьшает: длительность заболевания на 1 – 2 дня выраженность и длительность симптомов развитие синдрома постинфекционной астении

БРОНХОЛИТИЧЕСКАЯ ТЕРАПИЯ У большинства больных с ОБ бронходилататоры группы бетта 2 агонистов не должны рутинно назначаться для подавления кашля. Сила доказательства – сильная, выгода – нет, степень рекомендации – D У выборочных пациентов с ОБ, сопровождающимся свистящими хрипами и кашлем, лечение бетта 2 агонистами терапевтически полезно. Сила доказательства – сильная, выгода – слабая/маленькая, степень рекомендации – С

Вирус гриппа и аденовирус ферментом нейраминазой выводят из строя сбалансированный Мхолинэргический механизм. Ипратропиум бромид (ИБ) нейтрализует эффект поствирусной и бактериальной риперреактивности вследствие торможения накопления гистамина в клетке. ИБ блокирует влияние ацетилхолина на высвобождение лейкотриенов В 4, способствуя снижению активности нейтрофилов и оказывает противовоспалительное действие. Пульмонология № 1/2010

БРОНХОЛИТИЧЕСКАЯ ТЕРАПИЯ Клиническая эффективность антихолинэргических препаратов при лечении ОБ не изучалась. Однако, клинический опыт свидетельствует о большей эффективности комбинированной бронхолитической субстанции (фенотерол/ипратропиум бромид) по сравнению с монотерапией каждым из этих ЛС. Рекомендуют замену бронхолитика группы бетта 2 -агонистов на комбинированный препарат (Беродуал). Пульмонология, 2009. С. 3 -6

Детям младшего возраста и пациентам с тяжелым БОС рекомендуется введение ЛС с помощью небулайзера. Зайцева О. В. Бронхообструктивный синдром у детей. Вопросы патогенеза, диагностики и лечения. Москва, 2005 Ингаляции бронхолитика с помощью ДАИ (в идеале – со спейсером) обеспечивает по меньшей мере такое же улучшение функции легких, как аналогичная доза, введенная с помощью небулайзера. GINA, 2011

Муколитики и противокашлевые ЛС У пациентов с ОБ противокашлевые препараты (декстрометарфан или кодеин) могут быть рекомендованы на короткое время для устранения кашля. Сила доказательства – сильная, выгода – слабая/маленькая, степень рекомендации – С У пациентов с ОБ муколитические ЛС (амброксол, ацетилцистеин, карбоцистеин, амброксол+глицирризиновая кислота) могут быть рекомендованы на короткое время для устранения продуктивного кашля Сила доказательства – сильная, выгода – конфликтная, степень рекомендации – I

Немедекаментозное лечение 1. Устранение воздействия факторов окружающей среды, вызывающих кашель (дыма, пыли) 2. Для облегчения выделения мокроты: достаточная гидратация увлажненный воздух (особенно в засушливом климате и зимой)

Показания для госпитализации Госпитализация при остром бронхите не показана!

Показания для консультации другими специалистами Консультация пульмонолога – для установления возможности обострения хронической болезни легких Консультация гастроэнтеролога – для исключения ГЭР Консультация отоларинголога – для исключения патологии ЛОР-органов, как причины затяжного кашля

Примерные сроки временной нетрудоспособности 7 – 9 суток

Дальнейшее ведение пациента Обычно кашель связанный с ОБ прекращается через 4 – 8 недель! Если кашель сохраняется более 4 – 8 недель показана рентгенография органов грудной клетки. Если патология не обнаружена продолжить диагностику для исключения другой патологии.

Дальнейшее ведение пациента Возможные причины длительного кашля: бронхиальная астма хронический бронхит ХОБЛ туберкулез синусит ГЭР саркоидоз

Дальнейшее ведение пациента Возможные причины длительного кашля: кашель, обусловленный заболеваниями соединительной ткани и их лечением асбестоз, силикоз «легкое фермера» побочный эффект ЛС (ИАПФ, беттаадреноблокаторы, нитрофураны) рак легкого плеврит сердечная недостаточность

Дальнейшее ведение пациента При наличии свистящего дыхания не менее чем через 6 – 8 недель после начала болезни следует провести обследование для исключения бронхиальной астмы и постоянно действующих триггеров. При наличии температуры на 2 – 3 день болезни необходимо исключить пневмонию или другое инфекционное заболевание

ОБУЧЕНИЕ ПАЦИЕНТА 1. информировать пациента с острым кашлем о показаниях к обращению за медицинской помощью: температура тела более 37, 8 сыпь на теле постоянная боль в придаточных пазухах, ушах, зубная боль затруднение глотания одышка боли, сдавление в груди или свистящее дыхание кровохарканье или продолжительность кашля более 3 недель

ОБУЧЕНИЕ ПАЦИЕНТА 2. курильщикам – прекратить курение (кабинеты по лечению табачной зависимости в «Центрах здоровья» ) 3. информировать пациента, что антибиотикотерапия вирусной респираторной инфекции неэффективна, так как она способствует формированию антибиотикорезистентных штаммов пневмоккоков и других микроорганизмов, представляющих серьезную проблему для окружающих

ПРОГНОЗ При остром бронхите без осложнений – благоприятный При осложнениях – зависит от характера осложнений

ПРОФИЛАКТИКА Нарастание частоты острого бронхита связано с эпидемиологией гриппа и других вирусных инфекций – обычно конец декабря и начало марта. Поэтому профилактика ОБ связана с профилактикой вирусных инфекций.

ПРОФИЛАКТИКА острого бронхита 1. Соблюдать правила личной гигиены (частое мытье рук, минимизация контакта рук с глазами и носом ) 2. Ежегодная противогриппозная вакцинация 3. Лекарственная профилактика противовирусными ЛС в период эпидемии гриппа в течение 2 недель снижает частоту и тяжесть гриппа. Профилактика эффективна у 80% пациентов.
ОСТРЫЙ БРОНХИТ для 6 курса 2003.ppt