Острые тромбозы глубоких вен..ppt
- Количество слайдов: 76

Острые тромбозы глубоких вен.

Флеботромбоз. Ø острое заболевание, характеризующееся образованием тромба в просвете вены с более или менее выраженным воспалительным процессом и нарушением венозного оттока (Покровский А. В. , 1979 г. ).

Эпидемиология. Ø Частота встречаемости составляет 160 случаев на 100 000 населения. Ø На долю тромбозов в системе нижней полой вены приходится более 95% всех венозных тромбозов.

Анатомо-физиологические особенности венозной системы нижних конечностей. Ø пути оттока крови из нижних конечностей объединяются в три системы: l l l поверхностная - состоит из БПВ (v. Saphena magna) и МПВ (v. Saphena parva); глубокие вены нижней конечности снабжены многочисленными клапанами, попарно прилежат к одноименным артериям; перфорантные вены (их число колеблется от 53 до 112).
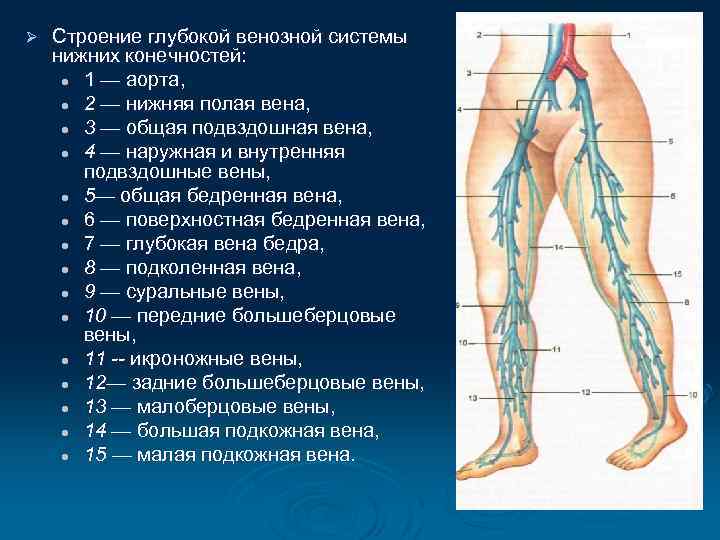
Ø Строение глубокой венозной системы нижних конечностей: l 1 — аорта, l 2 — нижняя полая вена, l 3 — общая подвздошная вена, l 4 — наружная и внутренняя подвздошные вены, l 5— общая бедренная вена, l 6 — поверхностная бедренная вена, l 7 — глубокая вена бедра, l 8 — подколенная вена, l 9 — суральные вены, l 10 — передние большеберцовые вены, l 11 -- икроножные вены, l 12— задние большеберцовые вены, l 13 — малоберцовые вены, l 14 — большая подкожная вена, l 15 — малая подкожная вена.

Основные механизмы венозного возврата из нижней конечности. Ø Ø Ø Системное артериальное давление, передающееся на истоки венозной системы. Систолодиастолическое движение артерий, передающееся сопутствующим венозным сосудам. Периодически возникающее во время ходьбы сдавление подошвенной венозной сети, из которой кровь эвакуируется в глубокие и поверхностные вены. Мышечно-венозная помпа голени и бедра, действие которой при сокращении мышц ведет к оттоку крови из венозных синусов в глубокие вены. Дыхательные движения грудной клетки и диафрагмы, периодически создающие отрицательное давление в проксимальных отделах НПВ ( «присасывающее» действие).
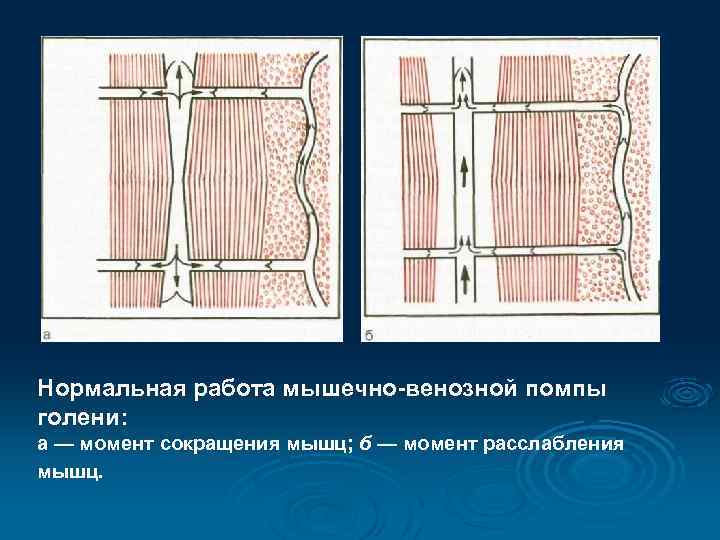
Нормальная работа мышечно-венозной помпы голени: а — момент сокращения мышц; б — момент расслабления мышц.

Патогенез. Ø Тромбогенные факторы: l l l Ø состояние гиперкоагуляции; повреждение стенки сосуда; замедление или нарушение тока крови. Защитные механизмы: l l l атромбогенные свойства интактного эпителия; нейтрализация активированных факторов коагуляции естественными ингибиторами; вымывание и разведение активированных факторов коагуляции или прерывание агрегации тромбоцитов током крови; инактивация активированных факторов коагуляции печенью; функция фибринолитической системы.

Патогенез. Ø Причины замедления кровотока: l l варикозное расширение вен; сдавление венозных сосудов из вне окружающими тканями (отеки, опухоли таза, беременность, изменения вен после предшествующих эпизодов тромбоза); иммобилизация конечности; патологии системы крови: истинная полицитемия, эритроцитоз, дегидратация, диспротенинемия.
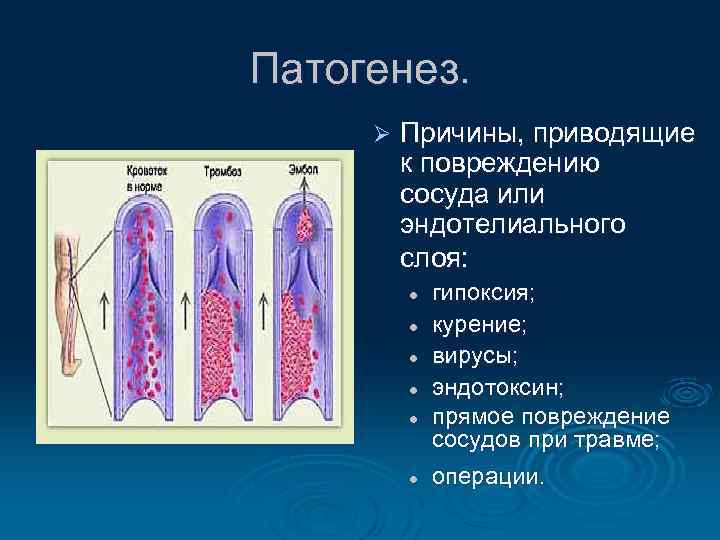
Патогенез. Ø Причины, приводящие к повреждению сосуда или эндотелиального слоя: l l l гипоксия; курение; вирусы; эндотоксин; прямое повреждение сосудов при травме; операции.

Классификация. Ø По локализации: l l l магистральных вен нижних конечностей; наружной и общей подвздошных вен; нижней полой вены. Ø По этиологии: первичный и врожденный. Ø По клиническому течению: стадия компенсации и стадия декомпенсации.
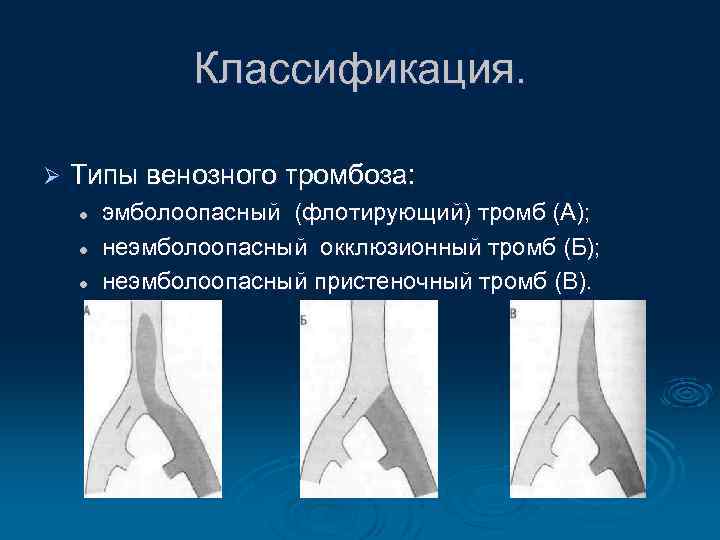
Классификация. Ø Типы венозного тромбоза: l l l эмболоопасный (флотирующий) тромб (А); неэмболоопасный окклюзионный тромб (Б); неэмболоопасный пристеночный тромб (В).

Клиника. Ø отек; Ø цианоз конечности; Ø распирающие боли; Ø локальное повышение кожной температуры; Ø переполнение подкожных вен; Ø боли по ходу сосудистого пучка характерны в той или иной степени для тромбоза любой локализации.
Клиника тромбоза глубоких вен голени. окклюзия двух-трех из них при сохраненной проходимости остальных берцовых вен не вызывает значительных нарушений венозного оттока из конечности; Ø часто единственным симптомом тромбоза являются умеренные боли в икроножных мышцах, усиливающиеся при ходьбе, движениях в голеностопном суставе либо просто в вертикальном положении пациента Ø

Клиника тромбоза глубоких вен голени. Ø симптом Хоманса – боли в икроножных мышцах при тыльном сгибании стопы; Ø симптом Мозеса- болезненность при сдавлении голени в переднезаднем направлении; Ø симптом Ловенберга- боли в икроножных мышцах при давлении до 150 мм. рт. ст. , создаваемом манжеткой сфингоманометра
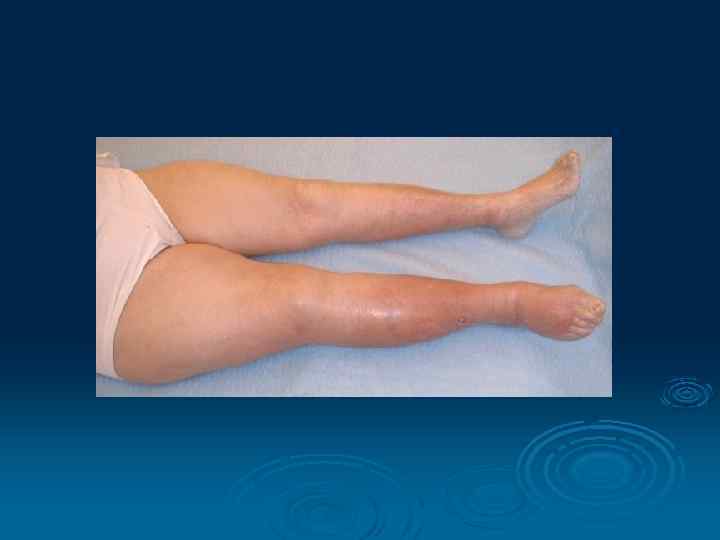

Клиника тромбоза бедренной вены. отек большей части конечности; ноющие боли по медиальной поверхности конечности соответственно проекции гунтерова канала; Ø болезненность при пальпации сосудистого пучка; Ø увеличение объема голени и бедра; Ø цианоз кожных покровов, интенсивность которого возрастает по направлению к периферии; Ø расширение подкожных вен в дистальной части бедра и голени. Ø Ø
Клиника тромбоза магистральных вен таза. боль, отек и изменение окраски конечности; Ø окраска кожи конечности варьирует от бледной до насыщенноцианотичной; Ø боли в области прямой кишки, тенезмы и дизурические расстройства. Ø

Клиника тромбоза нижней полой вены. Ø часто отмечается увеличение селезенки; Ø расширение поверхностных вен в верхней половине живота и нижней половине грудной клетки; Ø цианоз передней брюшной стенки.

Инструментальная диагностика. Ø радионуклидное исследование с меченым фибриногеном: позволяет обнаружить зону активного тромбообразования, выявить бессимптомно протекающие тромбозы в различных бассейнах; l недостатки: • опасность использования у беременных и кормящих женщин, • отсутствие возможностей экспресс-диагностики, • вероятность диагностических ошибок при наличии операционных ран, гематом и травматических повреждений, где тоже отмечается накопление фибриногена.
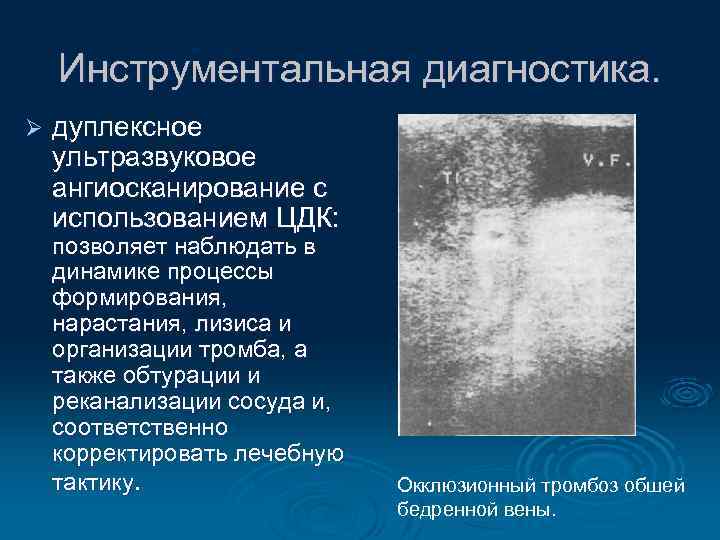
Инструментальная диагностика. Ø дуплексное ультразвуковое ангиосканирование с использованием ЦДК: позволяет наблюдать в динамике процессы формирования, нарастания, лизиса и организации тромба, а также обтурации и реканализации сосуда и, соответственно корректировать лечебную тактику. Окклюзионный тромбоз обшей бедренной вены.

Флотирующий тромб общей бедренной вены. Тромб исходит из окклюзированной поверхностной бедренной вены, верхушка имеет овальную форму, не фиксирована к стенкам вены.

Инструментальная диагностика. Ø рентгеноконтрастная ретроградная илиокаваграфия: l l выполняется при распространении тромба на илиокавальный сегмент; позволяет четко определить проксимальную границу тромба и его характер; во время ангиографии возможен переход диагностической процедуры в лечебную (имплантация кава-фильтра, катетерная тромбэктомия); недостаток исследования- лучевая нагрузка, что ограничивает применение метода у беременных.
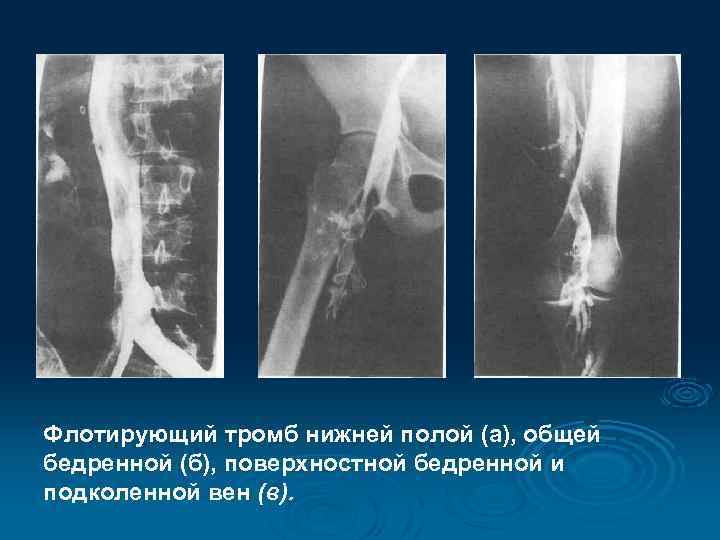
Флотирующий тромб нижней полой (а), общей бедренной (б), поверхностной бедренной и подколенной вен (в).

Дифференциальный диагноз. Ø Недостаточность кровообращения: l l отек, как правило, развивается постепенно и на обеих конечностях; появление отеков нижних конечностей сопровождается тахикардией, одышкой при незначительных физических нагрузках, увеличением печени, скоплением жидкости в серозных полостях и олигурией; отек клетчатки рыхлый, пастозный, после пальпации длительно остаются глубокие вдавления; болевой сидром не типичен.

Дифференциальный диагноз. Ø Лимфостаз: l l l предшествуют патологические состояния, ухудшающие отток лимфы из конечности: рожистое воспаление, лимфангоит, паховый лимфаденит, травматичные оперативные вмешательства в области паховых лимфатических узлов, опухоли мягких тканей, изменения в зоне лимфатических узлов после их удаления или лучевой терапии, специфические процессы в лимфатических узлах; чаще поражает одну конечность; развивается медленно, в течение нескольких месяцев;

Лимфостаз. l l l первоначально отеки появляются на тыле стопы, в области голеностопного сустава, затем распространяются на проксимальные отделы конечности; отек мягкий, безболезненный, кожа над отечными тканями легко собирается в складку; при пальпации остаются глубокие ямки в рыхлой клетчатке; кожные покровы бледные и прохладные; не сопровождаются болями, пальпация по ходу сосудистого пучка конечности безболезненна.

Дифференциальный диагноз. Травматический отек: Ø l l развивается в результате травмы, сопровождающейся деформацией конечности, крепитацией костных отломков и повреждением кожных покровов; напряженный отек конечности, болезненность, легкий цианоз; рентген - признаки перелома ультразвуковое ангиосканирование позволяет убедиться в проходимости глубоких вен и визуализировать гематому.
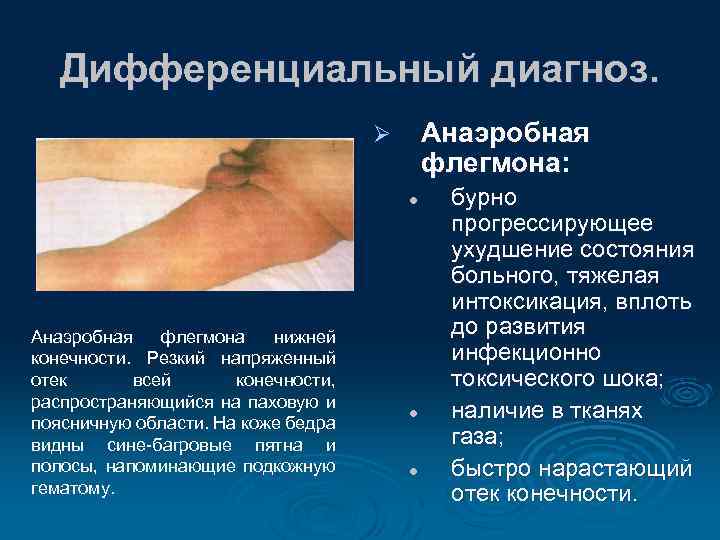
Дифференциальный диагноз. Анаэробная флегмона: Ø l Анаэробная флегмона нижней конечности. Резкий напряженный отек всей конечности, распространяющийся на паховую и поясничную области. На коже бедра видны сине-багровые пятна и полосы, напоминающие подкожную гематому. l l бурно прогрессирующее ухудшение состояния больного, тяжелая интоксикация, вплоть до развития инфекционно токсического шока; наличие в тканях газа; быстро нарастающий отек конечности.

Дифференциальный диагноз. Ø Опухоли костей и мягких тканей: l l l длительный анамнез заболевания (несколько месяцев); по мере развития опухоли боли усиливаются и становятся постоянными; данные рентгенологического исследования.

Дифференциальный диагноз. Артрозоартриты: Ø l l l боли в конечности; гипертермия кожи; отечность и болезненность наиболее выражены в области суставов; возможен выпот в суставную полость; отек распространяется лишь на близлежащие к пораженным суставам ткани; на рентгенограмме- сужение суставной щели, уплотнение и деформация суставных поверхностей, возможна деструкция хряща и костной ткани.

Дифференциальный диагноз. Ø Острая артериальная непроходимость: l l l l при ишемии III степени - отек за счет некробиотических процессов в мышцах (субфасциальный); начинается с резких болей, сопровождается онемением, похолоданием конечности; цвет кожных покровов бледный с характерной мраморностью; конечность холодная; резко снижена чувствительность, вплоть до полной анестезии; отек практически никогда не распространяется на бедро; отсутствует пульсация на артериях пораженной конечности.

Дифференциальный диагноз. Ø Водянка беременных: l l отеки нижних конечностей во второй половине беременности; вначале появляется пастозность, а затем отек голеней и стоп; отек всегда симметричный, обычно развивается постепенно, сопровождается отрицательным диурезом; появление отеков не сопровождается болями.

Дифференциальный диагноз. Ø Синдром длительного раздавливания тканей: l l l появлению отека конечности предшествует характерный анамнез; конечность вначале бледная, на ощупь холоднее здоровой, синюшны только кончики пальцев; резко понижена чувствительность; пульс на периферических артериях не определяется; олигурия - моча имеет кровянистый цвет, в ней определяется миоглобин; быстро развиваются азотемия, анурия и уремия.

Консервативная терапия. Ø Режим: l l l постельный режим в течение 6 -10 дней (данный период времени достаточен для прочной фиксации тромба к венозной стенке, что предотвращает угрозу ТЭЛА, а также для уменьшения выраженного отека и обеспечения соответствующей антикоагулянтной терапии); пораженную конечность необходимо поместить на шину Белера; локальная гипотермия по ходу проекции сосудистого пучка.
Консервативная терапия. Ø Эластическая компрессия: l l после активизирования пациента для улучшения венозного оттока, включения мышечных коллатералей, предотвращения арикозной в трансформации подкожных вен больным; применение эластических бинтов ограниченной степени растяжимости.

Консервативная терапия. Ø Антикоагулянтная терапия: l l l показана всем больным с острыми венозными тромбозами при условии, что длительность заболевания не превышает 20 суток; предполагает последовательное применение прямых: • нефракционированный гепарин или низкомолекулярный гепарин, клексан, фрагмин, фраксипарин и непрямых антикоагулянтов: • варфарин, синкумар, фенилин;

Антикоагулянтная терапия. l l l длительность лечения прямыми антикоагулянтами составляет до 10 суток; лечение непрямыми антикоагулянтами из-за риска рикошетных тромбозов рекомендуется начинать за 3 -4 - дня до отмены гепарина; доза подбирается индивидуально под контролем индекса протромбина, который должен быть в пределах от 45% до 65%, а также показателя МНО - отношение ПТВ больного к ПТВ нормальной плазмы (в норме 1, при лечении можно до 3).

Консервативная терапия. Ø Гемореологические активные средства: l l l для улучшения микроциркуляции крови, снижения ее вязкости, уменьшения агрегации форменных элементов крови, повышения эластичности эритроцитов, а следовательно, для улучшения регионарной флебогемодинамики; в течение 3 -5 дней 400 -800 мл/сут реополиглюкина; пентоксифиллин (трентал)- вводят внутривенно, но чаще принимают внутрь в дозе 800 -1500 мг/сут; тиклид, плавикс. аспирин (до 150 мг в день); улучшают периферическую микроциркуляцию и способствуют уменьшению отека производные никотиновой кислоты, курантил.

Консервативная терапия. Ø Флебоактивные препараты: l l l детралекс, эскузан, троксерутин; улучшают венозный и лимфатический отток, уменьшают проницаемость капилляров, повышают тонус стенок вен, оказывают противоотечное действие; принимают в течение 4 -6 недель, в посттромботическом периоде переводят больного на поддерживающую терапию.

Консервативная терапия. Ø НПВС: l Ø необходимость их применения (предпочтительны производные диклофенака и кетопрофена) обусловлена наличием воспалительной реакции в венозной стенке и паравазальных тканях, а также болевым синдромом. Местное лечение: l l l локальная гипотермии; мази, основным действующим началом которых являются гепарин и НПВП (лиотон-гель или фастум-гель); нельзя применять согревающие спиртовые и мазевые компрессы, которые способны лишь усилить приток крови, поддерживать явления флебита и, возможно, способствовать прогрессированию тромбоза.

Хирургическое лечение. Задачи оперативных вмешательств - предотвращение массивной легочной эмболии и восстановление проходимости венозного русла; Ø С целью предотвращения массивной ТЭЛА применяют следующие виды оперативных вмешательств: Ø l l эндоваскулярные операции; пликацию нижней полой вены; перевязку магистральных сосудов; тромбэктомию.

Эндоваскулярные операции. Ø Малотравматичны, проводятся под местной анестезией, позволяют воздействовать непосредственно на патологический очаг, по своей эффективности не уступают прямым хирургическим операциям; l эксперимент: кавафильтр в стеклянной трубке задержал кусочки поролона
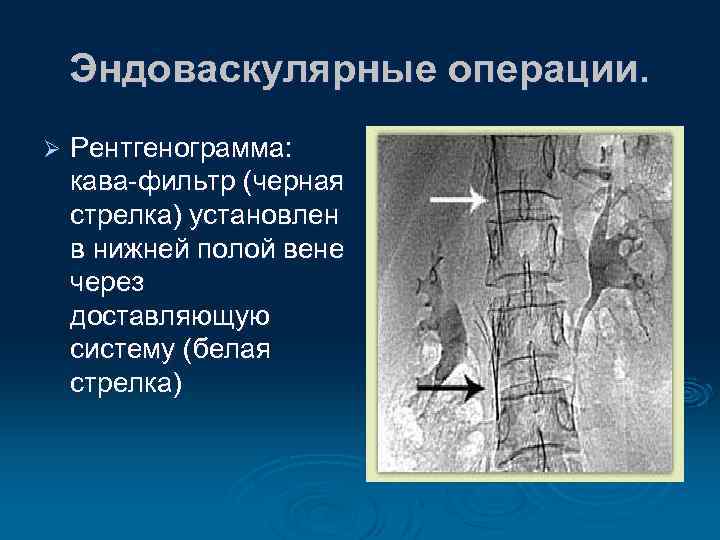
Эндоваскулярные операции. Ø Рентгенограмма: кава-фильтр (черная стрелка) установлен в нижней полой вене через доставляющую систему (белая стрелка)

Эндоваскулярные операции. Эндоваскулярная катетерная тромбэктомия (ЭКТ) из нижней полой и подвздошных вен осуществляется с помощью тромбэкстрактора, введенного через яремную вену; Ø Противопоказания к ЭКТ: технические трудности или невозможность ввести или извлечь тромбоэкстрактор из внутренней яремной вены; диаметр внутренней яремной вены менее 0, 8 см; относительные- тучные пациенты с короткой шеей. Ø

Эндоваскулярные операции. Ø Показания к ЭКТ: l l флотирующие тромбы НПВ и подвздошных вен независимо от уровня их распространения, у всех больных без сопутствующей тяжелой патологии, без неустранимых факторов риска венозного тромбоза, при одностороннем поражении и благоприятной динамике гемостаза; флотирующие тромбы НПВ с локализацией верхушки непосредственно под почечными венами, на их уровне или выше, исключающие имплантацию кава-фильтров в стандартную позицию, у больных с онкологическими заболеваниями, сердечно-сосудистой патологией, с двусторонним тромбозом вен нижних конечностей, с неадекватным ответом системы гемостаза на антикоагулянтную терапию;

Ø Пликация нижней полой вены: способ парциальной окклюзии. Показания к операции: l l l l распространение флотирующего тромба на инфраренальный отдел НПВ (пликация выполняется после тромбэктомии); сочетание эмболоопасного тромбоза с беременностью поздних сроков, когда невозможно имплантировать кава-фильтр в сдавленную беременной маткой НПВ, родоразрешение при этом осуществляют путем кесарева сечения, вторым этапом выполняют пликацию; сочетание диагностированных операбельных опухолей брюшной полости и забрюшинного пространства, требующих оперативного лечения, с эмболоопасными венозными тромбозами; окклюзия верхней полой вены или ее притоков, препятствующая имплантации кава-фильтра; рецидивирующая ТЭЛА, когда точное местонахождение эмболоопасного тромба не известно; профилактика повторной тромбоэмболии после экстренной эмболэктомии из легочной артерии; несоответствие диаметров НПВ и имеющихся кава-фильтров; неправильная позиция установленного ранее кава-фильтра (например, нахождение его в почечной вене), исключающая возможность повторной имплантации.

Пликация нижней полой вены. Ø Оригинальная скрепкообразная конструкция из никелида титана для стенозирования просвета нижней полой или подвздошной вен с целью профилактики тромбоэмболии легочной артерии
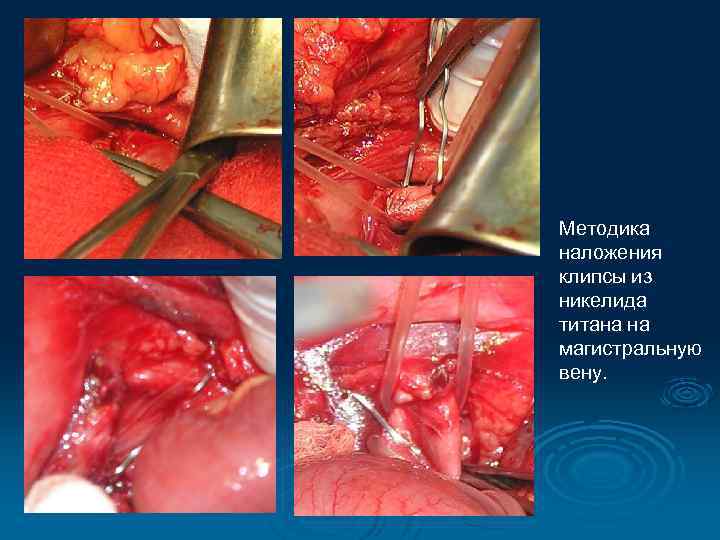
Методика наложения клипсы из никелида титана на магистральную вену.

Пликация нижней полой вены. Ø Обзорная R-грамма брюшной полости в прямой проекции больной. Клипса в проекции инфраренального отдела НПВ.

Перевязка магистральных сосудов. При эмболической окклюзии кавафильтра или зоны пликации неизбежно усугубление нарушений венозного оттока во всем инфраренальном бассейне полой вены с развитием значительного отека обеих нижних конечностей. Ø Когда есть анатомическая возможность блокировать только ту часть венозного русла, откуда угрожает легочная эмболия, целесообразно ею воспользоваться: Ø l l перевязка поверхностной бедренной вены; перевязка подвздошных вен.

Ø Обработка культи поверхностной бедренной вены: l l а — перевязка; б — ушивание; 1 —поверхностная бедренная вена; 2 — глубокая вена бедра (два ствола); 3 — большая подкожная вена.

Тромбэктомия. Ø Механическое удаление тромбов не устраняет причины тромбообразования. Ø Выполняется тромбэктомия катетером Фогарти большого диаметра в условиях страхующего проксимального блока вторым катетером.
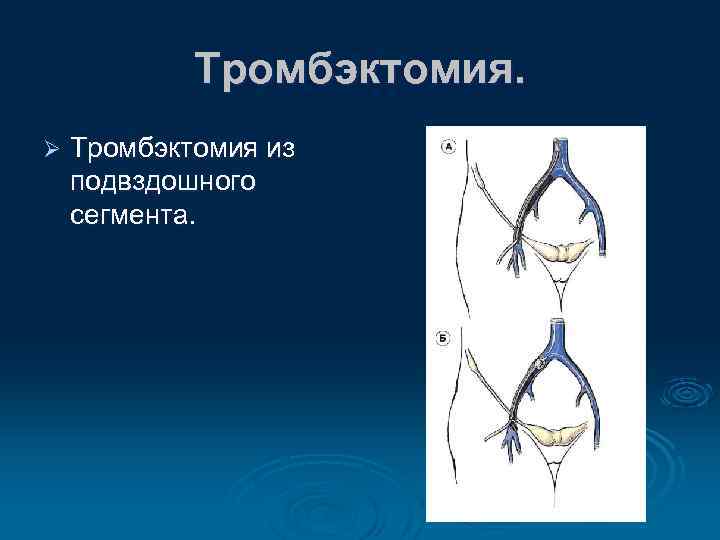
Тромбэктомия. Ø Тромбэктомия из подвздошного сегмента.

Острый тромбофлебит подкожных вен (варикотромбофлебит).

Ø наиболее распространенная форма тромбофлебита, при которой патологический процесс поражает варикозно-расширенные поверхностные вены нижних конечностей. Ø чаще является осложнением варикозной болезни; Ø реже возникает при посттромбофлебитической болезни (варикозная форма).

Варикотромбофлебит. Ø Тромбоз глубоких вен наблюдается примерно в 10% всех случаев варикотромбофлебита. Ø Характерно рецидивирующее течение.

Патогенез. Варикозные вены представляют собой особо "благодатную почву" для развития тромбоза, за счет изменения сосудистой стенки и замедления кровотока. Ø Предрасполагающие факторы: Ø l l l l Оперативные вмешательства (особенно на нижних конечностях и органах малого таза), травматические повреждения костного аппарата, послеоперационная гиподинамия, беременность и роды, злокачественные новообразования, инфекция, комбинированные оральные контрацептивы, тромбофилии.

Патогенез. Ø Развитие может идти двумя путями: 1. 2. Явления тромбофлебита стихают, тромб в просвете вены организуется, затем происходит реканализация вены. Нарастание тромбоза и быстрое распространение процесса чаще в проксимальном направлении (восходящий тромбофлебит) и возможное распространение на глубокие вены.
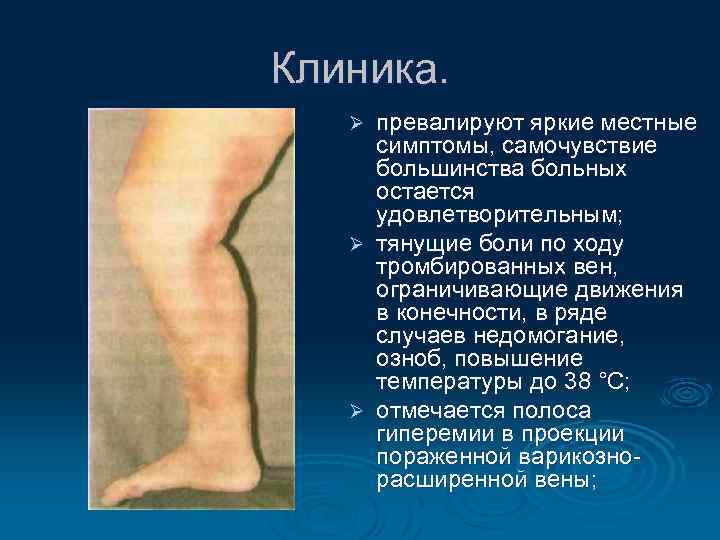
Клиника. превалируют яркие местные симптомы, самочувствие большинства больных остается удовлетворительным; Ø тянущие боли по ходу тромбированных вен, ограничивающие движения в конечности, в ряде случаев недомогание, озноб, повышение температуры до 38 °С; Ø отмечается полоса гиперемии в проекции пораженной варикознорасширенной вены; Ø
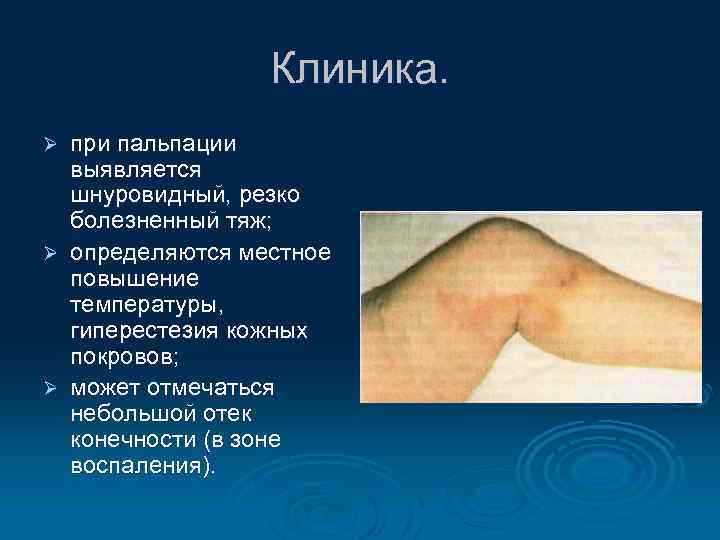
Клиника. при пальпации выявляется шнуровидный, резко болезненный тяж; Ø определяются местное повышение температуры, гиперестезия кожных покровов; Ø может отмечаться небольшой отек конечности (в зоне воспаления). Ø

Дифференциальный диагноз. Ø Лимфангиит: l l l появление ярко-красных полос, направленных от первичного очага инфекции к регионарным лимфатическим узлам (обусловленные распространением инфекционного воспалительного процесса по лимфатическим сосудам), первичными очагами могут быть трещины в межпальцевых промежутках, язвы и раны стопы. высокая гипертермия (до 39— 40 °С), озноб, часто беспокоят зуд, чувство жжения или напряжения в этих местах, кожа несколько отечна и напряжена.

Дифференциальный диагноз. Ø Рожистое воспаление: l l l характерное начало, сопровождающееся выраженными общими симптомами; внезапным потрясающим ознобом, резким и быстрым повышением температуры тела до 39— 40 ˚С, головной болью, общей слабостью, нередко рвотой, бредом и даже помрачением сознания, пятно гиперемии имеет неровные, зазубренные или в виде языков пламени края, выше уровня здоровой кожи, в области покрасневшего участка чувство жара, напряжения и жгучей боли.

Дифференциальный диагноз. Ø Узловатая эритема: l l плотные воспалительные инфильтраты полушаровидной формы, отечные, напряженные, иногда болезненные при пальпации, размером от горошины до грецкого ореха, они слегка возвышаются над окружающей кожей, не имеют четких границ и имеют характерную ярко-красную окраску, которая в процессе формирования узлов меняет оттенки — от синюшной эритемы до зеленовато-желтой и бурой, через 3— 4 нед узлы исчезают бесследно или после них на некоторое время остаются гиперпигментация и шелушение, узлы никогда не сливаются друг с другом, локализуются симметрично, преимущественно по передней поверхности голеней вне проекции подкожных вен, в результате периферического роста за счет миграции воспалительного инфильтрата могут образовываться кольцевидные очаги с разрешением в центре.

Дифференциальный диагноз. Ø Аллергический дерматит: l l местная гиперемия и отек кожи, а основные жалобы — выраженный кожный зуд и жжение, боли в области воспаления отсутствуют или бывают незначительными, возникают папулезные и микровезикулезные элементы, иногда мокнутие, корки, чешуйки.

Дифференциальный диагноз. Ø Ущемленная бедренная грыжа: l l l резкая локальная болезненность, пальпируемое опухолевидное образование ниже проекции паховой связки, «невправимость» , характерна связь с подъемом тяжестей, кашлем, натуживанием, боли возникают внезапно, носят сильный постоянный характер, часто сопровождаются рвотой, другими признаками кишечной непроходимости.

Инструментальная диагностика. Ø Ультразвуковое дуплексное ангиосканирование: l Окклюзивный тромбоз проксимального отдела большой подкожной вены. можно оценить состояние стенок и просвета вен, наличие в них тромботических масс, характер тромба (окклюзивный, неокклюзивный), его дистальную и проксимальную границы, проходимость перфорантных вен и даже ориентировочно судить о давности процесса по степени организации тромба и выраженности воспалительной инфильтрации подкожной клетчатки.
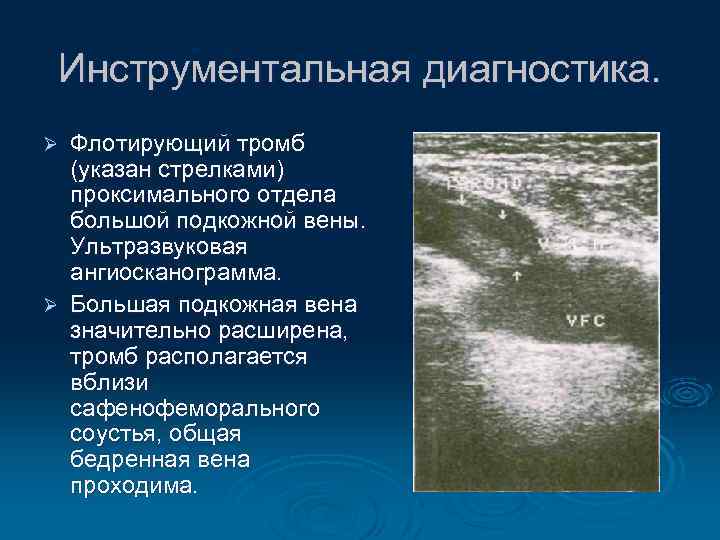
Инструментальная диагностика. Флотирующий тромб (указан стрелками) проксимального отдела большой подкожной вены. Ультразвуковая ангиосканограмма. Ø Большая подкожная вена значительно расширена, тромб располагается вблизи сафенофеморального соустья, общая бедренная вена проходима. Ø
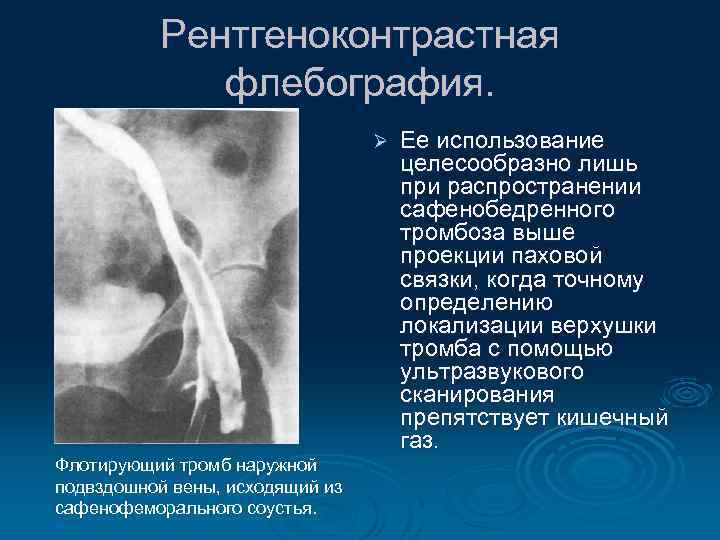
Рентгеноконтрастная флебография. Ø Флотирующий тромб наружной подвздошной вены, исходящий из сафенофеморального соустья. Ее использование целесообразно лишь при распространении сафенобедренного тромбоза выше проекции паховой связки, когда точному определению локализации верхушки тромба с помощью ультразвукового сканирования препятствует кишечный газ.

Лечение. Ø Неотложная госпитализация в хирургические стационары (желательно в специализированные сосудистые или флебологические отделения) требуется при восходящих формах тромбофлебита стволов большой или малой подкожных вен, поскольку в таких случаях возникает непосредственная угроза перехода тромбоза на глубокие вены. Больные должны быть оперированы в экстренном порядке после выполнения ультразвукового ангиосканирования.

Консервативное лечение. Ø Ø Ø режим – активный; локальная гипотермия; медикаментозная терапия: l l l НПВП (диклофенак, кетонал, фастум-гель – мазь наносят 2 -3 раза в день на пораженный участок); производные рутина (венорутон, троксевазин); дезагреганты (реополиглюкин, трентал); системная энзимотерапия (вобэнзим по 5 -10 таб, а флогэнзим по 2 таб 3 раза в день); флеботоники растительного происхождения (детралекс); Антикоагулянты (при рецидивировании тромбофлебита у больных с патологией системы гемостаза).
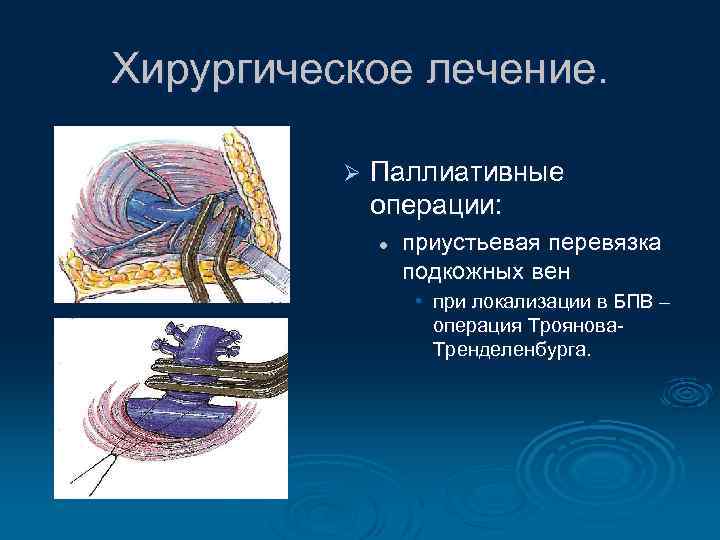
Хирургическое лечение. Ø Паллиативные операции: l приустьевая перевязка подкожных вен • при локализации в БПВ – операция Троянова. Тренделенбурга.
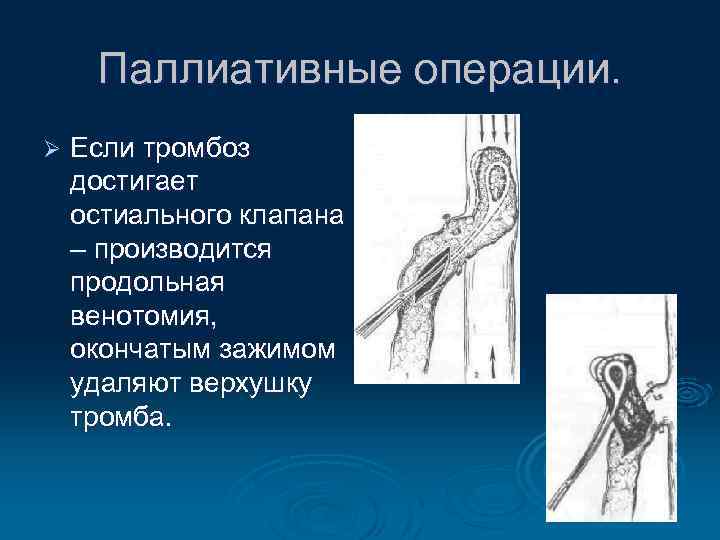
Паллиативные операции. Ø Если тромбоз достигает остиального клапана – производится продольная венотомия, окончатым зажимом удаляют верхушку тромба.

Паллиативные операции. Ø Если флотирующий тромб достигает уровня паховой связки или распространяется на наружную подвздошную вену – необходимо предварительно выделить наружную подвздошную вену и проксимальнее тромба наложить страхующий турникет.

Радикальное хирургическое лечение. Ø Заключается в удалении всех варикозно расширенных вен с обязательной перевязкой перфорантных вен.

Острые тромбозы глубоких вен..ppt