ОСЛТ презен. Аткенов С.Б..pptx
- Количество слайдов: 24
 Острые стенозирующие ларинготрахеиты у детей. Клинические критерии. Неотложная помощь на догоспитальном и госпитальном этапе. Первичная реанимация и методы интенсивной терапии
Острые стенозирующие ларинготрахеиты у детей. Клинические критерии. Неотложная помощь на догоспитальном и госпитальном этапе. Первичная реанимация и методы интенсивной терапии
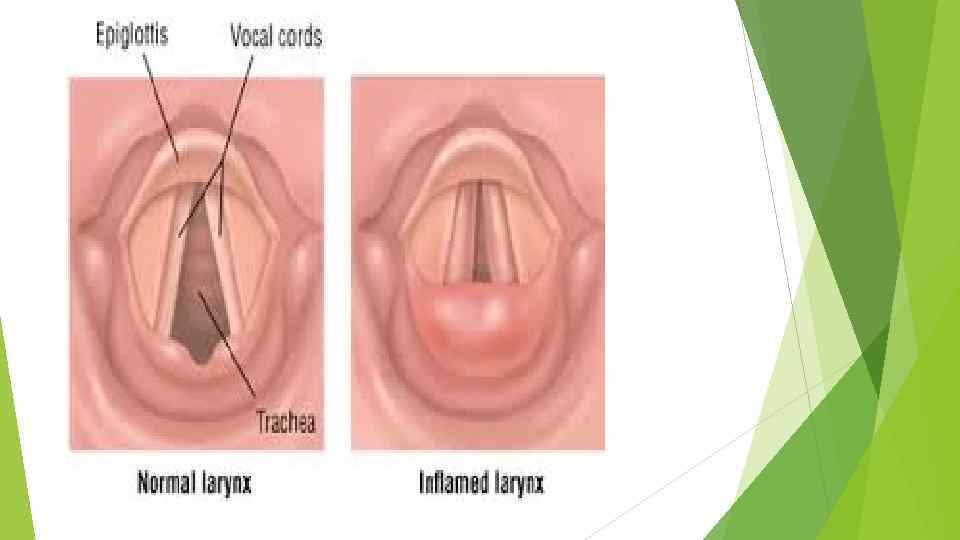
 Острый стенозирующий ларинготрахеит (синдром крупа) — воспаление слизистой оболочки гортани и трахеи с явлениями стеноза из-за отёка в подсвязочном пространстве и рефлекторного спазма гортани. Заболевание чаще развивается у детей до 3 лет.
Острый стенозирующий ларинготрахеит (синдром крупа) — воспаление слизистой оболочки гортани и трахеи с явлениями стеноза из-за отёка в подсвязочном пространстве и рефлекторного спазма гортани. Заболевание чаще развивается у детей до 3 лет.
 ЭТИОЛОГИЯ Острое респираторное вирусное заболевание (ОРВИ). § Бактериальные инфекции (эпиглоттит). § Анафилактические реакции немедленного типа. §
ЭТИОЛОГИЯ Острое респираторное вирусное заболевание (ОРВИ). § Бактериальные инфекции (эпиглоттит). § Анафилактические реакции немедленного типа. §
 Предрасполагающие факторы: Анатомо-физиологические особенности детской гортани и трахеи: q q q малый диаметр, мягкость и податливость хрящевого скелета; короткое узкое преддверие и воронкообразная форма гортани; высоко расположенные и непропорционально короткие голосовые складки; гипервозбудимость мышц-аддукторов, замыкающих голосовую щель; функциональная незрелость рефлексогенных зон и гиперпарасимпатикотония. В слизистой оболочке и подслизистой основе - обилие лимфоидной ткани с большим количеством тучных клеток, сосудов и со слабым развитием эластических волокон. Неблагоприятные фоновые факторы: аномалии конституции (экссудативно-катаральный и лимфатико-гипопластический диатезы); лекарственная аллергия; врожденный стридор; паратрофия; родовая травма, роды путем кесарева сечения; поствакцинальный период; сенсибилизация предшествующими частыми ОРВИ.
Предрасполагающие факторы: Анатомо-физиологические особенности детской гортани и трахеи: q q q малый диаметр, мягкость и податливость хрящевого скелета; короткое узкое преддверие и воронкообразная форма гортани; высоко расположенные и непропорционально короткие голосовые складки; гипервозбудимость мышц-аддукторов, замыкающих голосовую щель; функциональная незрелость рефлексогенных зон и гиперпарасимпатикотония. В слизистой оболочке и подслизистой основе - обилие лимфоидной ткани с большим количеством тучных клеток, сосудов и со слабым развитием эластических волокон. Неблагоприятные фоновые факторы: аномалии конституции (экссудативно-катаральный и лимфатико-гипопластический диатезы); лекарственная аллергия; врожденный стридор; паратрофия; родовая травма, роды путем кесарева сечения; поствакцинальный период; сенсибилизация предшествующими частыми ОРВИ.

 Основные механизмы развития ОСЛТ: 1. Воспалительный и аллергический отек с клеточной инфильтрацией слизистой гортани (подскладковое пространство) и трахеи. 2. Рефлекторный спазм мышц гортани. 3. Гиперсекреция слизистых желез, скопление в области голосовой щели густой мокроты, корок, фибринозных или некротических наложений.
Основные механизмы развития ОСЛТ: 1. Воспалительный и аллергический отек с клеточной инфильтрацией слизистой гортани (подскладковое пространство) и трахеи. 2. Рефлекторный спазм мышц гортани. 3. Гиперсекреция слизистых желез, скопление в области голосовой щели густой мокроты, корок, фибринозных или некротических наложений.
 Наиболее современной и всеобъемлющей является клиническая классификация острого ларинготрахеита, предложенная Ю. В. Митиным. I. Вид респираторной вирусной инфекции: 1). Грипп, парагрипп, аденовирусная инфекция и др. ; 2). ОРВИ (указывается при невозможности клинической расшифровки и отсутствии экспресс-диагностики). II. Форма и клинический вариант: 1). Первичная форма; 2). Рецидивирующая форма. III. Течение: 1) непрерывное; 2) волнообразное. IV. Стадия стеноза гортани: 1) компенсированная; 2) неполной компенсации; 3) декомпенсированная; 4) терминальная.
Наиболее современной и всеобъемлющей является клиническая классификация острого ларинготрахеита, предложенная Ю. В. Митиным. I. Вид респираторной вирусной инфекции: 1). Грипп, парагрипп, аденовирусная инфекция и др. ; 2). ОРВИ (указывается при невозможности клинической расшифровки и отсутствии экспресс-диагностики). II. Форма и клинический вариант: 1). Первичная форма; 2). Рецидивирующая форма. III. Течение: 1) непрерывное; 2) волнообразное. IV. Стадия стеноза гортани: 1) компенсированная; 2) неполной компенсации; 3) декомпенсированная; 4) терминальная.
 Клинические проявления q Изменение тембра и осиплость голоса соотносятся со степенью отека слизистой гортани. Осиплость нарастает по мере прогрессирования отека вплоть до развития афонии - неспособности к фонации, когда возможна только артикуляция (шепотная речь). Мокрота в просвете гортани препятствует работе голосовых связок и обуславливает охриплость голоса, тогда как спазм мыщц гортани влияет на изменение его тембра (от незначительной осиплости до афонии в течение нескольких секунд). q Кашель при ОСЛТ грубый, "лающий", иногда "каркающий", короткий, отрывистый. Специфическая звуковая окраска кашля, его высота является отражением выраженности явления спазма мышц гортани: чем выше кашель, тем больше превалирует спазм мышщ. Громкость его обусловлена степенью отека слизистой оболочки: чем больше отек, тем тише кашель.
Клинические проявления q Изменение тембра и осиплость голоса соотносятся со степенью отека слизистой гортани. Осиплость нарастает по мере прогрессирования отека вплоть до развития афонии - неспособности к фонации, когда возможна только артикуляция (шепотная речь). Мокрота в просвете гортани препятствует работе голосовых связок и обуславливает охриплость голоса, тогда как спазм мыщц гортани влияет на изменение его тембра (от незначительной осиплости до афонии в течение нескольких секунд). q Кашель при ОСЛТ грубый, "лающий", иногда "каркающий", короткий, отрывистый. Специфическая звуковая окраска кашля, его высота является отражением выраженности явления спазма мышц гортани: чем выше кашель, тем больше превалирует спазм мышщ. Громкость его обусловлена степенью отека слизистой оболочки: чем больше отек, тем тише кашель.
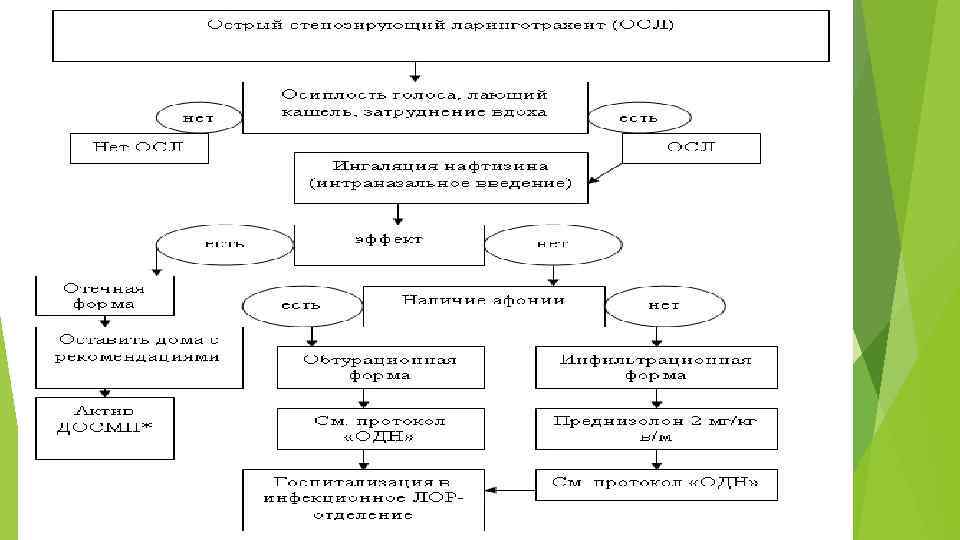
 Стенотическое дыхание является ведущим симптомом, обусловленным затрудненным прохождением вдыхаемого воздуха через суженный просвет гортани. Вдох удлинен и затруднен, выпадает пауза между вдохом и выдохом, дыхание приобретает шумный, "пилящий" характер. Умеренно выраженные явления стеноза гортани сопровождаются инспираторным типом одышки. Переход инспираторной одышки в смешанную говорит о нарастании степени тяжести стеноза. Рост сопротивления дыханию, обусловленный стенозированием просвета верхних дыхательных путей, приводит к активизации работы дыхательной мускулатуры и втяжению уступчивых мест грудной клетки. Начало заболевания: острое, часто внезапное, преимущественно ночью или в вечернее время. Ребенок просыпается от приступа грубого кашля, шумного дыхания, становится беспокойным. При ОРВИ круп может развиваться в различные сроки от начала заболевания и иногда бывает первым и единственным его проявлением. В практической работе важно отличать степень стеноза гортани от стадии крупа. Степень стеноза отражает выраженность дыхательной недостаточности, тогда как стадии крупа характеризуют динамику развития заболевания.
Стенотическое дыхание является ведущим симптомом, обусловленным затрудненным прохождением вдыхаемого воздуха через суженный просвет гортани. Вдох удлинен и затруднен, выпадает пауза между вдохом и выдохом, дыхание приобретает шумный, "пилящий" характер. Умеренно выраженные явления стеноза гортани сопровождаются инспираторным типом одышки. Переход инспираторной одышки в смешанную говорит о нарастании степени тяжести стеноза. Рост сопротивления дыханию, обусловленный стенозированием просвета верхних дыхательных путей, приводит к активизации работы дыхательной мускулатуры и втяжению уступчивых мест грудной клетки. Начало заболевания: острое, часто внезапное, преимущественно ночью или в вечернее время. Ребенок просыпается от приступа грубого кашля, шумного дыхания, становится беспокойным. При ОРВИ круп может развиваться в различные сроки от начала заболевания и иногда бывает первым и единственным его проявлением. В практической работе важно отличать степень стеноза гортани от стадии крупа. Степень стеноза отражает выраженность дыхательной недостаточности, тогда как стадии крупа характеризуют динамику развития заболевания.
 Стеноз 1 -й степени (компенсированный): Клинически характеризуется всеми признаками ОСЛТ. При беспокойстве, физической нагрузке отмечается нарастание глубины и шумности дыхания, появляется инспираторная одышка. Клинические признаки гипоксемии отсутствуют. Компенсаторными усилиями организма газовый состав крови поддерживается на удовлетворительном уровне (р. О 2 85 -95 мм рт. ст. ; р. СО 2 35 -40 мм рт. ст. ). Продолжительность стеноза гортани от нескольких часов до 1 -2 суток.
Стеноз 1 -й степени (компенсированный): Клинически характеризуется всеми признаками ОСЛТ. При беспокойстве, физической нагрузке отмечается нарастание глубины и шумности дыхания, появляется инспираторная одышка. Клинические признаки гипоксемии отсутствуют. Компенсаторными усилиями организма газовый состав крови поддерживается на удовлетворительном уровне (р. О 2 85 -95 мм рт. ст. ; р. СО 2 35 -40 мм рт. ст. ). Продолжительность стеноза гортани от нескольких часов до 1 -2 суток.
 Стеноз 2 -й степени (субкомпенсированный): Усиление всех клинических симптомов ОСЛТ. Характерное стенотическое дыхание хорошо слышно на расстоянии, отмечается в покое. Одышка инспираторного характера постоянная. Компенсация стеноза происходит за счет увеличения работы дыхательной мускулатуры в 5 -10 раз. Отмечается втяжение уступчивых мест грудной клетки в покое, усиливающееся при напряжении. Дети обычно возбуждены, беспокойны, сон нарушен. Кожные покровы бледные, появляется периоральный цианоз, усиливающийся во время приступа кашля, тахикардия. Показатели газового состава атрериальной крови: р. О 2 умеренно снижается, р. СО 2 в пределах верхней границы нормы. Явления стеноза гортани 2 -й степени могут сохраняться более продолжительное время - до 3 -5 дней. Они могут быть постоянными или носить приступообразный характер.
Стеноз 2 -й степени (субкомпенсированный): Усиление всех клинических симптомов ОСЛТ. Характерное стенотическое дыхание хорошо слышно на расстоянии, отмечается в покое. Одышка инспираторного характера постоянная. Компенсация стеноза происходит за счет увеличения работы дыхательной мускулатуры в 5 -10 раз. Отмечается втяжение уступчивых мест грудной клетки в покое, усиливающееся при напряжении. Дети обычно возбуждены, беспокойны, сон нарушен. Кожные покровы бледные, появляется периоральный цианоз, усиливающийся во время приступа кашля, тахикардия. Показатели газового состава атрериальной крови: р. О 2 умеренно снижается, р. СО 2 в пределах верхней границы нормы. Явления стеноза гортани 2 -й степени могут сохраняться более продолжительное время - до 3 -5 дней. Они могут быть постоянными или носить приступообразный характер.
 Стеноз 3 -й степени (декомпенсированный): Характеризуется признаками декомпенсации дыхания и недостаточности кровообращения, резким усилением работы дыхательной мускулатуры, которое не предупреждает развития гипоксемии, гипоксии, гиперкапнии. Нарушается внешнее и тканевое дыхание, снижается уровень окислительных процессов в тканях, появляется смешанный ацидоз. Общее состояние тяжелое. Выраженное беспокойство, сопровождающееся чувством страха, сменяется заторможенностью, сонливостью. Голос резко осипший, но полной афонии не наблюдается. Кашель, вначале грубый, громкий, по мере нарастания сужения просвета гортани, становится тихим, поверхностным. Одышка постоянная, смешанного характера. Дыхание шумное, частое, с резким втяжением уступчивых мест грудной клетки. При этом следует обратить внимание на выраженность западения нижнего конца грудины, которое может появиться уже при 2 -й степени и резко усиливается при 3 й степени стеноза гортани.
Стеноз 3 -й степени (декомпенсированный): Характеризуется признаками декомпенсации дыхания и недостаточности кровообращения, резким усилением работы дыхательной мускулатуры, которое не предупреждает развития гипоксемии, гипоксии, гиперкапнии. Нарушается внешнее и тканевое дыхание, снижается уровень окислительных процессов в тканях, появляется смешанный ацидоз. Общее состояние тяжелое. Выраженное беспокойство, сопровождающееся чувством страха, сменяется заторможенностью, сонливостью. Голос резко осипший, но полной афонии не наблюдается. Кашель, вначале грубый, громкий, по мере нарастания сужения просвета гортани, становится тихим, поверхностным. Одышка постоянная, смешанного характера. Дыхание шумное, частое, с резким втяжением уступчивых мест грудной клетки. При этом следует обратить внимание на выраженность западения нижнего конца грудины, которое может появиться уже при 2 -й степени и резко усиливается при 3 й степени стеноза гортани.
 По мере нарастания стенозирования дыхание становится аритмичным, с неравномерной глубиной и парадоксальными экскурсиями грудной клетки и диафрагмы. Шумное, глубокое дыхание сменяется тихим, поверхностным. Выражены клинические признаки гипоксемии. Аускультативно над легкими выслушиваются вначале грубые хрипы проводного характера, затем равномерное ослабление дыхания. Тоны сердца приглушены, тахикардия, пульс парадоксальный (выпадение пульсовой волны на вдохе). Может регистрироваться артериальная гипотензия. В крови выражены гипоксемия и гиперкапния, комбинированный ацидоз.
По мере нарастания стенозирования дыхание становится аритмичным, с неравномерной глубиной и парадоксальными экскурсиями грудной клетки и диафрагмы. Шумное, глубокое дыхание сменяется тихим, поверхностным. Выражены клинические признаки гипоксемии. Аускультативно над легкими выслушиваются вначале грубые хрипы проводного характера, затем равномерное ослабление дыхания. Тоны сердца приглушены, тахикардия, пульс парадоксальный (выпадение пульсовой волны на вдохе). Может регистрироваться артериальная гипотензия. В крови выражены гипоксемия и гиперкапния, комбинированный ацидоз.
 Стеноз 4 -й степени (асфиксия): Состояние крайне тяжелое, развивается глубокая кома, могут быть судороги, температура тела падает до нормальных или субнормальных цифр. Дыхание частое, поверхностное или аритмичное с периодическими апноэ. Тоны сердца глухие, возникает брадикардия, а затем асистолия. Гипоксемия и гиперкапния достигают крайних значений, развивается глубокий комбинированный ацидоз. Кроме обструктивной дыхательной недостаточности тяжесть состояния определяется выраженностью токсикоза, присоединением осложнений.
Стеноз 4 -й степени (асфиксия): Состояние крайне тяжелое, развивается глубокая кома, могут быть судороги, температура тела падает до нормальных или субнормальных цифр. Дыхание частое, поверхностное или аритмичное с периодическими апноэ. Тоны сердца глухие, возникает брадикардия, а затем асистолия. Гипоксемия и гиперкапния достигают крайних значений, развивается глубокий комбинированный ацидоз. Кроме обструктивной дыхательной недостаточности тяжесть состояния определяется выраженностью токсикоза, присоединением осложнений.
 Осложнения: Наиболее частым и независящим от степени стеноза гортани осложнением ОСЛТ является обструктивный бронхит. При декомпенсированном (3 -я степень) стенозе часто развивается гнойный ларинготрахеобронхит (1/3 пациентов) и пневмония. Возможны также бактериальные отиты, синуситы, лакунарная ангина, гнойныйконъюнктивит, гнойный менингит. Присоединение пневмонии является ведущей причиной смерти при вирусном крупе.
Осложнения: Наиболее частым и независящим от степени стеноза гортани осложнением ОСЛТ является обструктивный бронхит. При декомпенсированном (3 -я степень) стенозе часто развивается гнойный ларинготрахеобронхит (1/3 пациентов) и пневмония. Возможны также бактериальные отиты, синуситы, лакунарная ангина, гнойныйконъюнктивит, гнойный менингит. Присоединение пневмонии является ведущей причиной смерти при вирусном крупе.
 Диагноз: Основывается на наличии характерной триады симптомов (изменение голоса, лающий кашель, грубое дыхание), а также на других проявлениях ОРВИ. Учитываются данные анамнеза, лабораторных и инструментальных (прямая ларингоскопия и др. ) методов исследования. В необходимых случаях проводится вирусологическая диагностика. Обязательным является бактериологическое исследование выходного материала (слизь из ротоглотки, носа) для исключения дифтерии. При подозрении на дифтерийный круп (у непривитых или неправильно привитых против дифтерии больных с явлениями ОСЛТ; ребенок из очага дифтерии; сочетание стеноза гортани с ангиной и отеком подкожной клетчатки шеи) показана бактериоскопия мазков, взятых из мест поражения.
Диагноз: Основывается на наличии характерной триады симптомов (изменение голоса, лающий кашель, грубое дыхание), а также на других проявлениях ОРВИ. Учитываются данные анамнеза, лабораторных и инструментальных (прямая ларингоскопия и др. ) методов исследования. В необходимых случаях проводится вирусологическая диагностика. Обязательным является бактериологическое исследование выходного материала (слизь из ротоглотки, носа) для исключения дифтерии. При подозрении на дифтерийный круп (у непривитых или неправильно привитых против дифтерии больных с явлениями ОСЛТ; ребенок из очага дифтерии; сочетание стеноза гортани с ангиной и отеком подкожной клетчатки шеи) показана бактериоскопия мазков, взятых из мест поражения.
 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Необходимо исключить дифтерийный круп, который развивается более постепенно, без симптомов ОРВИ. Стеноз гортани при эпиглоттите (бактериальном, чаще вызванном гемофильной палочкой типа b, воспалении надгортанника) протекает с высокой температурой, наличием выраженного токсикоза и ухудшением проходимости гортани в положении лёжа на спине, а также отсутствием лающего кашля. В 25% случаев одновременно развивается пневмония. Отёк гортани при анафилактических реакциях развивается внезапно, в течение нескольких минут после контакта с аллергеном (пищевым, ядом насекомого, инъекцией вакцины или ЛС, например пенициллина). Круп следует дифференцировать также с врождённым стридором (сужением гортани), возникающим обычно из-за врождённой мягкости надгортанника или хрящей гортани, реже с сужениями трахеи(сдавление, трахеомаляция). Затруднения вдоха появляются обычно сразу после рождения, но усиливаются во время ОРВИ.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Необходимо исключить дифтерийный круп, который развивается более постепенно, без симптомов ОРВИ. Стеноз гортани при эпиглоттите (бактериальном, чаще вызванном гемофильной палочкой типа b, воспалении надгортанника) протекает с высокой температурой, наличием выраженного токсикоза и ухудшением проходимости гортани в положении лёжа на спине, а также отсутствием лающего кашля. В 25% случаев одновременно развивается пневмония. Отёк гортани при анафилактических реакциях развивается внезапно, в течение нескольких минут после контакта с аллергеном (пищевым, ядом насекомого, инъекцией вакцины или ЛС, например пенициллина). Круп следует дифференцировать также с врождённым стридором (сужением гортани), возникающим обычно из-за врождённой мягкости надгортанника или хрящей гортани, реже с сужениями трахеи(сдавление, трахеомаляция). Затруднения вдоха появляются обычно сразу после рождения, но усиливаются во время ОРВИ.
 Лечение: Схема I. Состояние ребенка средней тяжести, компенсированная стадия стеноза гортани (стеноз I степени): 1) антигистаминные препараты (димедрол, пипольфен, супрастин) внутримышечно; 2) глюконат кальция, аскорбиновая кислота, эфедрин и витамины группы В внутрь; 3) рефлекторная отвлекающая терапия, которую назначают при отсутствии гипертермии и признаков сердечнососудистой недостаточности (горячие ножные ванны, горчичники на грудную клетку и икроножные мыщцы, кварцевое облучение в субэритемной дозе на подошвы стопе); 4) средства, уменьшающие сухость слизистой оболочки дыхательного тракта, разжижающие мокроту, способствующие ее удалению, увлажнение окружающего воздуха, обильное питье (2 % раствор гидрокарбоната натрия, боржом пополам с молоком, чай с молоком), отхаркивающая микстура, ингаляции (ферментов, щелочных и спазмолитических средств).
Лечение: Схема I. Состояние ребенка средней тяжести, компенсированная стадия стеноза гортани (стеноз I степени): 1) антигистаминные препараты (димедрол, пипольфен, супрастин) внутримышечно; 2) глюконат кальция, аскорбиновая кислота, эфедрин и витамины группы В внутрь; 3) рефлекторная отвлекающая терапия, которую назначают при отсутствии гипертермии и признаков сердечнососудистой недостаточности (горячие ножные ванны, горчичники на грудную клетку и икроножные мыщцы, кварцевое облучение в субэритемной дозе на подошвы стопе); 4) средства, уменьшающие сухость слизистой оболочки дыхательного тракта, разжижающие мокроту, способствующие ее удалению, увлажнение окружающего воздуха, обильное питье (2 % раствор гидрокарбоната натрия, боржом пополам с молоком, чай с молоком), отхаркивающая микстура, ингаляции (ферментов, щелочных и спазмолитических средств).
 Схема II. Состояние ребенка средней тяжести, стеноз гортани в стадии неполной компенсации (стеноз II степени): 1) внутривенное струйное введение дегидратационных и дезинтоксикационных средств: 10— 20 % раствора глюкозы, препаратов кальция (10% раствор хлорида кальция или 10% раствор глюконата кальция), 5% раствора аскорбината натрия, 2, 4 % раствора эуфиллина, 50— 100 vir кокарбоксилазы; 2) витамины группы В внутримышечно, сердечные средства внутрь (лантозид, адонизид); 3) отвлекающие процедуры, отхаркивающие средства, ингаляции, антигистаминные препараты; 4) оксигенотерапия (увлажненный кислород).
Схема II. Состояние ребенка средней тяжести, стеноз гортани в стадии неполной компенсации (стеноз II степени): 1) внутривенное струйное введение дегидратационных и дезинтоксикационных средств: 10— 20 % раствора глюкозы, препаратов кальция (10% раствор хлорида кальция или 10% раствор глюконата кальция), 5% раствора аскорбината натрия, 2, 4 % раствора эуфиллина, 50— 100 vir кокарбоксилазы; 2) витамины группы В внутримышечно, сердечные средства внутрь (лантозид, адонизид); 3) отвлекающие процедуры, отхаркивающие средства, ингаляции, антигистаминные препараты; 4) оксигенотерапия (увлажненный кислород).
 Схема III. Состояние ребенка тяжелое, стеноз гортани в стадии перехода от неполной компенсации к декомпенсации: 1) лечение ингаляциями под тентом; 2) регидратация с одновременной дегидратацией. Внутривенно капельно вводят 10— 20 % раствор глюкозы, изотонический раствор хлорида натрия. Количество жидкости определяют из расчета 40— 50 мл на 1 кг массы тела ребенка в сутки (без учета выпитой жидкости). В этот же объем вводят гемодез, реополиглюкин из расчета 10 мл на 1 кг массы тела. Инфузии осуществляют 2 раза в сутки с интервалом в 8— 10 ч; 3) аскорбиновая кислота, хлорид кальция, витамины группы В, кокарбоксилаза; 4) кортикостероидные гормоны: преднизолон внутривенно по 2— 3 мг/кг, гидрокортизон по 5 мг/кг внутримышечно;
Схема III. Состояние ребенка тяжелое, стеноз гортани в стадии перехода от неполной компенсации к декомпенсации: 1) лечение ингаляциями под тентом; 2) регидратация с одновременной дегидратацией. Внутривенно капельно вводят 10— 20 % раствор глюкозы, изотонический раствор хлорида натрия. Количество жидкости определяют из расчета 40— 50 мл на 1 кг массы тела ребенка в сутки (без учета выпитой жидкости). В этот же объем вводят гемодез, реополиглюкин из расчета 10 мл на 1 кг массы тела. Инфузии осуществляют 2 раза в сутки с интервалом в 8— 10 ч; 3) аскорбиновая кислота, хлорид кальция, витамины группы В, кокарбоксилаза; 4) кортикостероидные гормоны: преднизолон внутривенно по 2— 3 мг/кг, гидрокортизон по 5 мг/кг внутримышечно;
 5) борьба с ацидозом: внутривенно вводят 4 % раствор гидрокарбоната натрия (2— 4 мл/кг) или трисамина. Точный расчет необходимой дозы препарата производят согласно показателям кислотно-щелочного состояния; 6) устранение рефлекторных реакций нервной системы с помощью нейролептических и седативных препаратов: ГОМК по 50— 100 мг/кг, 0, 8 % раствор седуксена по 0, 1 — 0, 2 мл на год жизни, дроперидол 0, 05— 0, 06 мг/кг; 7) устранение дефицита калия: внутривенно капельно вводят 5 % раствор хлорида калия из расчета 1 мл на год жизни в 5— 10 % растворе глюкозы. При этом обязательно учитывают результаты лабораторных исследований; 8) протеолитические средства: трипсин, химотрипсин (2, 5 мг 1 раз в день внутримышечно), рибонуклеаза (5— 10 единиц 1— 2 раза в день), химопсин (ингаляции); 9) внутривенное введение сердечных гликозидов: строфантин, коргликон.
5) борьба с ацидозом: внутривенно вводят 4 % раствор гидрокарбоната натрия (2— 4 мл/кг) или трисамина. Точный расчет необходимой дозы препарата производят согласно показателям кислотно-щелочного состояния; 6) устранение рефлекторных реакций нервной системы с помощью нейролептических и седативных препаратов: ГОМК по 50— 100 мг/кг, 0, 8 % раствор седуксена по 0, 1 — 0, 2 мл на год жизни, дроперидол 0, 05— 0, 06 мг/кг; 7) устранение дефицита калия: внутривенно капельно вводят 5 % раствор хлорида калия из расчета 1 мл на год жизни в 5— 10 % растворе глюкозы. При этом обязательно учитывают результаты лабораторных исследований; 8) протеолитические средства: трипсин, химотрипсин (2, 5 мг 1 раз в день внутримышечно), рибонуклеаза (5— 10 единиц 1— 2 раза в день), химопсин (ингаляции); 9) внутривенное введение сердечных гликозидов: строфантин, коргликон.
 СПАСИБО ЗА ВНИМАНИЕ!!!
СПАСИБО ЗА ВНИМАНИЕ!!!


