Острые пневмонии 1.ppt
- Количество слайдов: 33
 Острые пневмонии этиология, клиника, диагностика, лечение Доцент кафедры педиатрии № 2, Парамонова Н. С.
Острые пневмонии этиология, клиника, диагностика, лечение Доцент кафедры педиатрии № 2, Парамонова Н. С.
 Пневмонии – различные по этиологии острые очаговые инфекционновоспалительные заболевания легких с преимущественным вовлечением в воспалительный процесс респираторных отделов и наличием внутриальвеолярной экссудации
Пневмонии – различные по этиологии острые очаговые инфекционновоспалительные заболевания легких с преимущественным вовлечением в воспалительный процесс респираторных отделов и наличием внутриальвеолярной экссудации
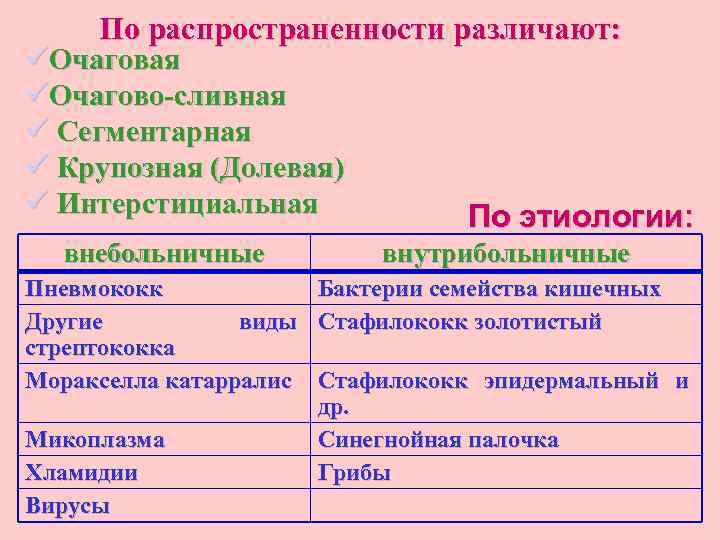 По распространенности различают: üОчаговая üОчагово-сливная ü Сегментарная ü Крупозная (Долевая) ü Интерстициальная внебольничные Пневмококк Другие виды стрептококка Моракселла катарралис Микоплазма Хламидии Вирусы По этиологии: внутрибольничные Бактерии семейства кишечных Стафилококк золотистый Стафилококк эпидермальный и др. Синегнойная палочка Грибы
По распространенности различают: üОчаговая üОчагово-сливная ü Сегментарная ü Крупозная (Долевая) ü Интерстициальная внебольничные Пневмококк Другие виды стрептококка Моракселла катарралис Микоплазма Хламидии Вирусы По этиологии: внутрибольничные Бактерии семейства кишечных Стафилококк золотистый Стафилококк эпидермальный и др. Синегнойная палочка Грибы
 P 23 Врожденная пневмония P 23. 0 Вирусная врожденная пневмония P 23. 1 Врожденная пневмония, вызванная хламидиями P 23. 2 Врожденная пневмония, вызванная стафилококком P 23. 3 Врожденная пневмония, вызванная стрептококком группы B P 23. 4 Врожденная пневмония, вызванная кишечной палочкой [Escherichia coli]
P 23 Врожденная пневмония P 23. 0 Вирусная врожденная пневмония P 23. 1 Врожденная пневмония, вызванная хламидиями P 23. 2 Врожденная пневмония, вызванная стафилококком P 23. 3 Врожденная пневмония, вызванная стрептококком группы B P 23. 4 Врожденная пневмония, вызванная кишечной палочкой [Escherichia coli]
 P 23. 5 Врожденная пневмония, вызванная Pseudomonas P 23. 6 Врожденная пневмония, вызванная другими бактериальными агентами P 23. 8 Врожденная пневмония, вызванная другими возбудителями P 23. 9 Врожденная пневмония неуточненная
P 23. 5 Врожденная пневмония, вызванная Pseudomonas P 23. 6 Врожденная пневмония, вызванная другими бактериальными агентами P 23. 8 Врожденная пневмония, вызванная другими возбудителями P 23. 9 Врожденная пневмония неуточненная
 Классификация пневмоний ü По тяжести – Не тяжёлая – Тяжёлая üПо течению – Острая – Затяжная
Классификация пневмоний ü По тяжести – Не тяжёлая – Тяжёлая üПо течению – Острая – Затяжная
 Осложнения пневмоний üЛегочные – Синпневмонический плеврит – Метапневмоничекий плеврит – Легочная деструкция – Абсцесс лёгкого – Пневмоторакс – Пиопневмоторакс
Осложнения пневмоний üЛегочные – Синпневмонический плеврит – Метапневмоничекий плеврит – Легочная деструкция – Абсцесс лёгкого – Пневмоторакс – Пиопневмоторакс
 Осложнения пневмоний üВнелегочные - Дыхательная недостаточность - Инфекционно –токсический шок - ДВС-синдром - Сердечно-сосудистая недостаточность - Респираторный дистресс–синдром взрослого типа
Осложнения пневмоний üВнелегочные - Дыхательная недостаточность - Инфекционно –токсический шок - ДВС-синдром - Сердечно-сосудистая недостаточность - Респираторный дистресс–синдром взрослого типа
 В патогенезе острой пневмонии выделяют 2 ведущих синдрома: ü дыхательная недостаточность ü интоксикация Дыхательная недостаточность – Дыхательная недостаточность патологическое состояние, при котором система дыхания не обеспечивает адекватный газообмен, или он обеспечивается за счет компенсаторных механизмов
В патогенезе острой пневмонии выделяют 2 ведущих синдрома: ü дыхательная недостаточность ü интоксикация Дыхательная недостаточность – Дыхательная недостаточность патологическое состояние, при котором система дыхания не обеспечивает адекватный газообмен, или он обеспечивается за счет компенсаторных механизмов
 Схема патогенеза острой пневмонии воспали- тельный отек нарушение вентиляцииперфузии повышение скорости кровотока снижение насыщения крови кислородом гипоксия, гиперкапния гиалиновые мембраны ацидоз образование фибрина в альвеолах спазм легочных сосудов сброс Снижение активирование неоксигениактивности рованной перекисного крови в окисления сурфактанта большой круг открытие внутрилегочных шунтов повышение давления в системе легочной артерии
Схема патогенеза острой пневмонии воспали- тельный отек нарушение вентиляцииперфузии повышение скорости кровотока снижение насыщения крови кислородом гипоксия, гиперкапния гиалиновые мембраны ацидоз образование фибрина в альвеолах спазм легочных сосудов сброс Снижение активирование неоксигениактивности рованной перекисного крови в окисления сурфактанта большой круг открытие внутрилегочных шунтов повышение давления в системе легочной артерии
 Диагностические критерии пневмонии: ü Лихорадка выше 380 С ü Частота дыхания более 60 в минуту у детей до 1 года и более 40 – у детей старше 1 года ü Участие в акте дыхания вспомогательной мускулатуры ü Изменение физикальных данных в легких ü Наличие инфильтративных изменений очагового или сегментарного характера на рентгенограмме
Диагностические критерии пневмонии: ü Лихорадка выше 380 С ü Частота дыхания более 60 в минуту у детей до 1 года и более 40 – у детей старше 1 года ü Участие в акте дыхания вспомогательной мускулатуры ü Изменение физикальных данных в легких ü Наличие инфильтративных изменений очагового или сегментарного характера на рентгенограмме
 КЛИНИЧЕСКАЯ КАРТИНА Диагноз "пневмония" – обязательно клиникорентгенологический. Симптомы и течение зависят от срока инфицирования (до родов или после). Течение пневмоний у новорожденных детей зависит от тяжести заболевания, этиологии, сопутствующей анте и перинатальной патологии. Острый период продолжается минимально 2 - 3 недели у доношенных и 4 - 6 недель у недоношенных детей. Период восстановления длится 3 - 6 недель.
КЛИНИЧЕСКАЯ КАРТИНА Диагноз "пневмония" – обязательно клиникорентгенологический. Симптомы и течение зависят от срока инфицирования (до родов или после). Течение пневмоний у новорожденных детей зависит от тяжести заболевания, этиологии, сопутствующей анте и перинатальной патологии. Острый период продолжается минимально 2 - 3 недели у доношенных и 4 - 6 недель у недоношенных детей. Период восстановления длится 3 - 6 недель.
 При инфицировании после родов: ü заболевание начинается остро с катаральных ü ü ü явлений в носоглотке подъем температуры тела развитие дыхательных расстройств хрипы, в отличие от предыдущих форм болезни, выслушиваются не всегда. в первые дни болезни дети беспокойны, возбуждены, срыгивают, плохо прибавляют в весе в дальнейшем они становятся бледными, вялыми, нарастает одышка, синюшность, учащение сердцебиения, приглушение тонов сердца.
При инфицировании после родов: ü заболевание начинается остро с катаральных ü ü ü явлений в носоглотке подъем температуры тела развитие дыхательных расстройств хрипы, в отличие от предыдущих форм болезни, выслушиваются не всегда. в первые дни болезни дети беспокойны, возбуждены, срыгивают, плохо прибавляют в весе в дальнейшем они становятся бледными, вялыми, нарастает одышка, синюшность, учащение сердцебиения, приглушение тонов сердца.
 Возбудители пневмоний у новорожденных детей ü Кишечная палочка ü ü ü ü ü Стрептококки группы В Стафилококк золотистый Стафилококк эпидермальный Клебсиелла пневмонии Стрептококки группы D (энетококки) Микоплазма, уреаплазма Хламидия Листерия моноцитогенес Грибы рода Candida Вирусы
Возбудители пневмоний у новорожденных детей ü Кишечная палочка ü ü ü ü ü Стрептококки группы В Стафилококк золотистый Стафилококк эпидермальный Клебсиелла пневмонии Стрептококки группы D (энетококки) Микоплазма, уреаплазма Хламидия Листерия моноцитогенес Грибы рода Candida Вирусы
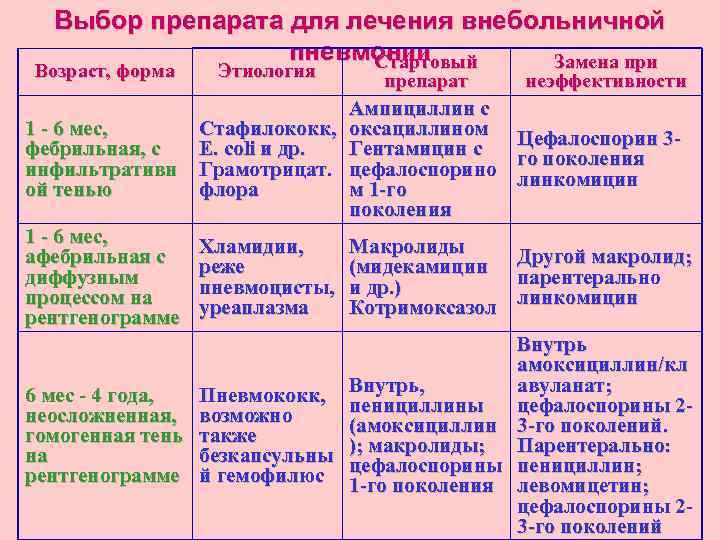 Выбор препарата для лечения внебольничной пневмонии Стартовый Замена при Возраст, форма Этиология препарат неэффективности 1 - 6 мес, фебрильная, с инфильтративн ой тенью Стафилококк, Е. coli и др. Грамотрицат. флора Ампициллин с оксациллином Цефалоспорин 3 Гентамицин с го поколения цефалоспорино линкомицин м 1 -го поколения 1 - 6 мес, афебрильная с диффузным процессом на рентгенограмме Хламидии, реже пневмоцисты, уреаплазма Макролиды (мидекамицин и др. ) Котримоксазол Другой макролид; парентерально линкомицин Внутрь, пенициллины (амоксициллин ); макролиды; цефалоспорины 1 -го поколения Внутрь амоксициллин/кл авуланат; цефалоспорины 23 -го поколений. Парентерально: пенициллин; левомицетин; цефалоспорины 23 -го поколений 6 мес - 4 года, неосложненная, гомогенная тень на рентгенограмме Пневмококк, возможно также безкапсульны й гемофилюс
Выбор препарата для лечения внебольничной пневмонии Стартовый Замена при Возраст, форма Этиология препарат неэффективности 1 - 6 мес, фебрильная, с инфильтративн ой тенью Стафилококк, Е. coli и др. Грамотрицат. флора Ампициллин с оксациллином Цефалоспорин 3 Гентамицин с го поколения цефалоспорино линкомицин м 1 -го поколения 1 - 6 мес, афебрильная с диффузным процессом на рентгенограмме Хламидии, реже пневмоцисты, уреаплазма Макролиды (мидекамицин и др. ) Котримоксазол Другой макролид; парентерально линкомицин Внутрь, пенициллины (амоксициллин ); макролиды; цефалоспорины 1 -го поколения Внутрь амоксициллин/кл авуланат; цефалоспорины 23 -го поколений. Парентерально: пенициллин; левомицетин; цефалоспорины 23 -го поколений 6 мес - 4 года, неосложненная, гомогенная тень на рентгенограмме Пневмококк, возможно также безкапсульны й гемофилюс
 Выбор препарата для лечения внебольничной пневмонии Возраст, форма Этиология 4 - 15 лет, Пневмококк неосложненная, гомогенная тень на рентгенограмме 4 - 15 лет, неосложненная, негомогенная тень на рентгенограмме 6 мес - 15 лет, осложненная плевритом или деструкцией Микоплазма, хламидия пневмонии Пневмококк; редко: капсульный гемофилюс типа B (до 5 лет), стрептококк (>6 лет) Стартовый препарат Внутрь пенициллины; макролиды; цефалоспорин ы 1 -го поколения Внутрь макролид Замена при неэффективности Парентерально пенициллин; линкомицин; левомицетин Другой макролид; парентерально линкомицин Парентеральн Цефалоспорины 2 -3 о -го поколений пенициллины; линкомицин; левомицетин
Выбор препарата для лечения внебольничной пневмонии Возраст, форма Этиология 4 - 15 лет, Пневмококк неосложненная, гомогенная тень на рентгенограмме 4 - 15 лет, неосложненная, негомогенная тень на рентгенограмме 6 мес - 15 лет, осложненная плевритом или деструкцией Микоплазма, хламидия пневмонии Пневмококк; редко: капсульный гемофилюс типа B (до 5 лет), стрептококк (>6 лет) Стартовый препарат Внутрь пенициллины; макролиды; цефалоспорин ы 1 -го поколения Внутрь макролид Замена при неэффективности Парентерально пенициллин; линкомицин; левомицетин Другой макролид; парентерально линкомицин Парентеральн Цефалоспорины 2 -3 о -го поколений пенициллины; линкомицин; левомицетин
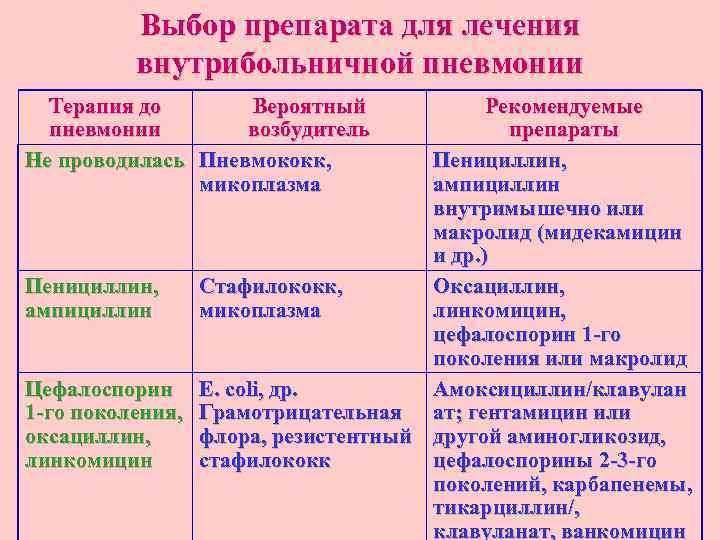 Выбор препарата для лечения внутрибольничной пневмонии Терапия до Вероятный пневмонии возбудитель Не проводилась Пневмококк, микоплазма Пенициллин, ампициллин Цефалоспорин 1 -го поколения, оксациллин, линкомицин Рекомендуемые препараты Пенициллин, ампициллин внутримышечно или макролид (мидекамицин и др. ) Стафилококк, Оксациллин, микоплазма линкомицин, цефалоспорин 1 -го поколения или макролид Е. coli, др. Амоксициллин/клавулан Грамотрицательная ат; гентамицин или флора, резистентный другой аминогликозид, стафилококк цефалоспорины 2 -3 -го поколений, карбапенемы, тикарциллин/, клавуланат, ванкомицин
Выбор препарата для лечения внутрибольничной пневмонии Терапия до Вероятный пневмонии возбудитель Не проводилась Пневмококк, микоплазма Пенициллин, ампициллин Цефалоспорин 1 -го поколения, оксациллин, линкомицин Рекомендуемые препараты Пенициллин, ампициллин внутримышечно или макролид (мидекамицин и др. ) Стафилококк, Оксациллин, микоплазма линкомицин, цефалоспорин 1 -го поколения или макролид Е. coli, др. Амоксициллин/клавулан Грамотрицательная ат; гентамицин или флора, резистентный другой аминогликозид, стафилококк цефалоспорины 2 -3 -го поколений, карбапенемы, тикарциллин/, клавуланат, ванкомицин
 Критерии эффективности üоценка эффективности через 24 -48 ч üснижается температура üулучшается общее состояние üпневмонические изменения уменьшаются или не нарастают (количество хрипов может увеличиться) В этих случаях замены препарата не требуется, а парентеральный препарат лучше заменить на оральный.
Критерии эффективности üоценка эффективности через 24 -48 ч üснижается температура üулучшается общее состояние üпневмонические изменения уменьшаются или не нарастают (количество хрипов может увеличиться) В этих случаях замены препарата не требуется, а парентеральный препарат лучше заменить на оральный.
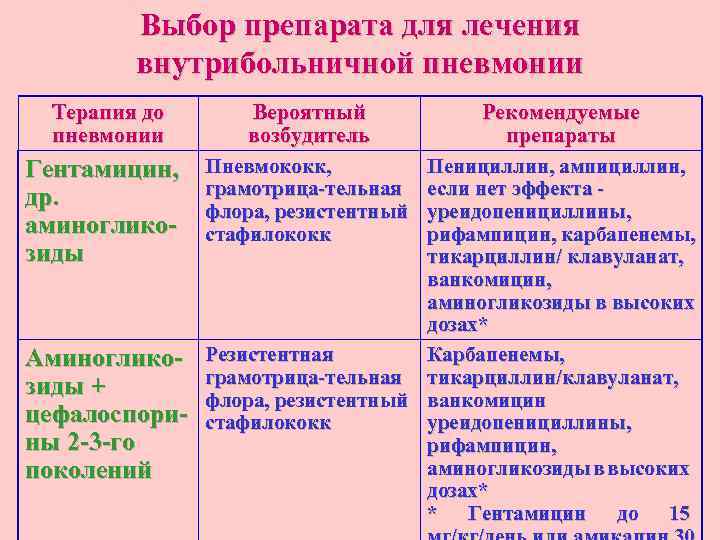 Выбор препарата для лечения внутрибольничной пневмонии Терапия до пневмонии Вероятный возбудитель Гентамицин, Пневмококк, грамoтpицa-тeльнaя др. флора, резистентный аминоглико- стафилококк Рекомендуемые препараты Пенициллин, ампициллин, если нет эффекта - уреидопенициллины, рифампицин, карбапенемы, зиды тикарциллин/ клавуланат, ванкомицин, аминогликозиды в высоких дозах* Карбапенемы, Аминоглико- Резистентная грамотрица-тельная тикарциллин/клавуланат, зиды + флора, резистентный ванкомицин цефалоспори- стафилококк уреидопенициллины, ны 2 -3 -го рифампицин, аминогликозиды в высоких поколений дозах* * Гентамицин до 15
Выбор препарата для лечения внутрибольничной пневмонии Терапия до пневмонии Вероятный возбудитель Гентамицин, Пневмококк, грамoтpицa-тeльнaя др. флора, резистентный аминоглико- стафилококк Рекомендуемые препараты Пенициллин, ампициллин, если нет эффекта - уреидопенициллины, рифампицин, карбапенемы, зиды тикарциллин/ клавуланат, ванкомицин, аминогликозиды в высоких дозах* Карбапенемы, Аминоглико- Резистентная грамотрица-тельная тикарциллин/клавуланат, зиды + флора, резистентный ванкомицин цефалоспори- стафилококк уреидопенициллины, ны 2 -3 -го рифампицин, аминогликозиды в высоких поколений дозах* * Гентамицин до 15
 Симптомы и течение в зависимости от возбудителя. респираторно-синцитиальнаая инфекция - затруднение дыхания; аденовирусная инфекция - конъюнктивит, насморк, влажный кашель, обильные хрипы; грипп - поражается нервная система; герпетическая инфекция - кровоточивость, острая почечная и печеночная недостаточность, интоксикация, рвота, угнетение сознания, обезвож. ; стафилококк - абсцессы (гнойники) легких, гнойничковые поражения кожи, пупочной ранки, остеомиелиты; при поражении клебсиеллами - энтерит (воспаление слизистой кишечника), менингит, пиелонефрит (воспаление почечных лоханок).
Симптомы и течение в зависимости от возбудителя. респираторно-синцитиальнаая инфекция - затруднение дыхания; аденовирусная инфекция - конъюнктивит, насморк, влажный кашель, обильные хрипы; грипп - поражается нервная система; герпетическая инфекция - кровоточивость, острая почечная и печеночная недостаточность, интоксикация, рвота, угнетение сознания, обезвож. ; стафилококк - абсцессы (гнойники) легких, гнойничковые поражения кожи, пупочной ранки, остеомиелиты; при поражении клебсиеллами - энтерит (воспаление слизистой кишечника), менингит, пиелонефрит (воспаление почечных лоханок).
 Выбор конкретного антибактериального препарата В нашем распоряжении имеется около 200 антибактериальных препаратов, продаваемых под более чем 600 фирменными названиями. при выборе препарата следует учитывать: üожидаемую эффективность üпотенциальную токсичность üаллергологический анамнез üудобство применения у больного üстоимость
Выбор конкретного антибактериального препарата В нашем распоряжении имеется около 200 антибактериальных препаратов, продаваемых под более чем 600 фирменными названиями. при выборе препарата следует учитывать: üожидаемую эффективность üпотенциальную токсичность üаллергологический анамнез üудобство применения у больного üстоимость
 Пенициллины ü пенициллин и ампициллин парентерально, бензатин-феноксиметил-пенициллин и амоксициллин внутрь не имеют столь высокой эффективности как раньше из-за высокой устойчивости микрофлоры ü оксациллин, должен применяться только против стафилококка, так как он почти не действует на гемофильную палочку. ü детям, недавно леченным антибиотиками, лучше назначить так называемые защищенные пенициллины, например, амоксициллин/клавуланат, который благодаря присутствию клавулановой кислоты устойчив к лактамазе.
Пенициллины ü пенициллин и ампициллин парентерально, бензатин-феноксиметил-пенициллин и амоксициллин внутрь не имеют столь высокой эффективности как раньше из-за высокой устойчивости микрофлоры ü оксациллин, должен применяться только против стафилококка, так как он почти не действует на гемофильную палочку. ü детям, недавно леченным антибиотиками, лучше назначить так называемые защищенные пенициллины, например, амоксициллин/клавуланат, который благодаря присутствию клавулановой кислоты устойчив к лактамазе.
 Пенициллины üдозы этих препаратов, как правило, не должны превышать 50 -100 мг/кг/день, а при отсутствии эффекта лучше переходить на парентеральные препараты (пенициллин, левомицетин, цефалоспорины 2 -3 -го поколений). üпри использовании достаточно высоких разовых доз пенициллины хорошо накапливаются в тканях, что обеспечивает сохранение бактериостатической концентрации в течение 8 -12 ч, а это позволяет вводить их не чаще 2 раз в день. üкарбенициллин и уреидопенициллины (пиперациллин, мезлоциллин) применяют в высоких дозах (400 -500 мг/кг/день) только при внутрибольничных инфекциях. Это же относится и к азтреонаму, тикарциллину, карбапенемам (меропенему и имипенему).
Пенициллины üдозы этих препаратов, как правило, не должны превышать 50 -100 мг/кг/день, а при отсутствии эффекта лучше переходить на парентеральные препараты (пенициллин, левомицетин, цефалоспорины 2 -3 -го поколений). üпри использовании достаточно высоких разовых доз пенициллины хорошо накапливаются в тканях, что обеспечивает сохранение бактериостатической концентрации в течение 8 -12 ч, а это позволяет вводить их не чаще 2 раз в день. üкарбенициллин и уреидопенициллины (пиперациллин, мезлоциллин) применяют в высоких дозах (400 -500 мг/кг/день) только при внутрибольничных инфекциях. Это же относится и к азтреонаму, тикарциллину, карбапенемам (меропенему и имипенему).
 Макролиды üОбладают высокой активностью как в отношении грамположительной и грамотрицательной кокковой и бактериальной флоры, так и в отношении микоплазм и хламидий. üОни хорошо накапливаются в нейтрофилах, где остаются достаточно длительно, оказывая там свое бактерицидное действие üс учетом их умеренно длительного постантибиотического действия, их можно вводить 2 раза в день (азитромицин - 1 раз в день) üЭритромицин-основание часто вызывает диспептические явления üОлеандомицин вызывает меньше побочных действий, но не влияет на гемофильную палочку üДжосамицин, мидекамицин, рокситромицин эффективны при большинстве форм üНаиболее надежно подавляют рост Hemophylus influenzae эритромицин и азитромицин, но последний стоит дороже других макролидов
Макролиды üОбладают высокой активностью как в отношении грамположительной и грамотрицательной кокковой и бактериальной флоры, так и в отношении микоплазм и хламидий. üОни хорошо накапливаются в нейтрофилах, где остаются достаточно длительно, оказывая там свое бактерицидное действие üс учетом их умеренно длительного постантибиотического действия, их можно вводить 2 раза в день (азитромицин - 1 раз в день) üЭритромицин-основание часто вызывает диспептические явления üОлеандомицин вызывает меньше побочных действий, но не влияет на гемофильную палочку üДжосамицин, мидекамицин, рокситромицин эффективны при большинстве форм üНаиболее надежно подавляют рост Hemophylus influenzae эритромицин и азитромицин, но последний стоит дороже других макролидов
 Цефалоспорины üпри внебольничной (чувствительной) кокковой флоре не имеют преимуществ перед пенициллинами üиспользование оральных форм цефалоспоринов 1 -го поколения оправдано удобством их применения и относительно низкой стоимостью üпарентеральные цефалоспорины 1 -го поколения (цефазолин) подавляют рост устойчивого к пенициллину (но не к метициллину) стафилококка и применяются в комбинации с гентамицином при тяжелых пневмониях неясной этиологии. üцефалоспорины 2 -3 -го поколений при кокковой инфекции могут быть малонадежными; они используются при подозрении на грамотрицательного возбудителя. üцефтриаксон обладает более широким спектром действия и вводится 1 раз в сутки. üцефтазидим и цефперазон следует резервировать для пневмоний синегнойной этиологии. üбактерицидность цефалоспоринов не зависит от концентрации, так что завышать их дозы и кратность введения (более 2 раз, а для цефтриаксона - более 1 раза в день) не имеет смысла.
Цефалоспорины üпри внебольничной (чувствительной) кокковой флоре не имеют преимуществ перед пенициллинами üиспользование оральных форм цефалоспоринов 1 -го поколения оправдано удобством их применения и относительно низкой стоимостью üпарентеральные цефалоспорины 1 -го поколения (цефазолин) подавляют рост устойчивого к пенициллину (но не к метициллину) стафилококка и применяются в комбинации с гентамицином при тяжелых пневмониях неясной этиологии. üцефалоспорины 2 -3 -го поколений при кокковой инфекции могут быть малонадежными; они используются при подозрении на грамотрицательного возбудителя. üцефтриаксон обладает более широким спектром действия и вводится 1 раз в сутки. üцефтазидим и цефперазон следует резервировать для пневмоний синегнойной этиологии. üбактерицидность цефалоспоринов не зависит от концентрации, так что завышать их дозы и кратность введения (более 2 раз, а для цефтриаксона - более 1 раза в день) не имеет смысла.
 Аминогликозиды üактивны в отношении грамотрицательной флоры и стафилококка, но не действуют на пневмококки, что делает их непригодными для эмпирической монотерапии острых пневмоний. üв комбинации с b-лактамными препаратами (пенициллины, цефалоспорины) используются для лечения тяжелых пневмоний, при которых есть основание думать о грамотрицательной этиологии. üимеют максимальную зависящую от концентрации бактерицидность и длительное постантибиотическое действие, что позволяет вводить их редко - 2 и даже 1 раз в день
Аминогликозиды üактивны в отношении грамотрицательной флоры и стафилококка, но не действуют на пневмококки, что делает их непригодными для эмпирической монотерапии острых пневмоний. üв комбинации с b-лактамными препаратами (пенициллины, цефалоспорины) используются для лечения тяжелых пневмоний, при которых есть основание думать о грамотрицательной этиологии. üимеют максимальную зависящую от концентрации бактерицидность и длительное постантибиотическое действие, что позволяет вводить их редко - 2 и даже 1 раз в день
 Котримоксазол üимеет широкий спектр активности (кокки, некоторые кишечные бактерии, хламидии, пневмоцисты) üнизкую цену üнарастающая устойчивость к нему пневмококков и гемофилюса заставляет относиться к нему с осторожностью Метронидазол бактерициден в отношении анаэробов, в том числе бактероидов, на других пневмотропных возбудителей действия не оказывает.
Котримоксазол üимеет широкий спектр активности (кокки, некоторые кишечные бактерии, хламидии, пневмоцисты) üнизкую цену üнарастающая устойчивость к нему пневмококков и гемофилюса заставляет относиться к нему с осторожностью Метронидазол бактерициден в отношении анаэробов, в том числе бактероидов, на других пневмотропных возбудителей действия не оказывает.
 Рифампицин üактивен в отношении стафило- и пневмококков, а также гемофильной палочки, в том числе устойчивых к другим препаратам üего применение следует ограничить только случаями внутрибольничной инфекции, что позволяет предотвратить распространение устойчивой флоры Тетрациклины не используются у детей до 8 лет используются из-за их влияния на зубную эмаль и костную ткань. Ввиду устойчивости к этим препаратам многих кокков их используют в основном для лечения микоплазмоза у подростков.
Рифампицин üактивен в отношении стафило- и пневмококков, а также гемофильной палочки, в том числе устойчивых к другим препаратам üего применение следует ограничить только случаями внутрибольничной инфекции, что позволяет предотвратить распространение устойчивой флоры Тетрациклины не используются у детей до 8 лет используются из-за их влияния на зубную эмаль и костную ткань. Ввиду устойчивости к этим препаратам многих кокков их используют в основном для лечения микоплазмоза у подростков.
 Фторхинолоны (ципрофлоксацин и офлоксацин) Фторхинолоны используются только у взрослых и не рекомендованы детям ввиду возможного влияния на ростковые хрящи (в эксперименте). Эти препараты допустимо использовать у детей лишь при наиболее тяжелых резистентных инфекциях, в частности при синегнойной (например, у больных муковисцидозом). Левомицетин вызывает необратимую Левомицетин апластическую анемию независимо от дозы и длительности назначения. В связи с этим его рекомендуется назначать только в критических ситуациях лечения тяжелых инфекций, вызванных Н. influenzae или полирезистентной синегнойной палочкой.
Фторхинолоны (ципрофлоксацин и офлоксацин) Фторхинолоны используются только у взрослых и не рекомендованы детям ввиду возможного влияния на ростковые хрящи (в эксперименте). Эти препараты допустимо использовать у детей лишь при наиболее тяжелых резистентных инфекциях, в частности при синегнойной (например, у больных муковисцидозом). Левомицетин вызывает необратимую Левомицетин апластическую анемию независимо от дозы и длительности назначения. В связи с этим его рекомендуется назначать только в критических ситуациях лечения тяжелых инфекций, вызванных Н. influenzae или полирезистентной синегнойной палочкой.
 Длительность терапии üпродолжают до подавления жизнедеятельности возбудителя и его элиминации иммунологическими механизмами üпри пневмониях лечение надо продолжать по крайней мере 2 -3 дня после достижения эффекта (падение температуры, остановка прогрессирования процесса и т. д. ) üпосле появления признаков эффективности стоит перейти на оральное введение препаратов üв большинстве случаев нетяжелую пневмонию лечат 4 - 6 дней, осложненную - 8 - 12 дней üопыт более коротких курсов терапии (например, 2 - 3 дня при пневмококковой пневмонии вряд ли следует распространять на широкую практику.
Длительность терапии üпродолжают до подавления жизнедеятельности возбудителя и его элиминации иммунологическими механизмами üпри пневмониях лечение надо продолжать по крайней мере 2 -3 дня после достижения эффекта (падение температуры, остановка прогрессирования процесса и т. д. ) üпосле появления признаков эффективности стоит перейти на оральное введение препаратов üв большинстве случаев нетяжелую пневмонию лечат 4 - 6 дней, осложненную - 8 - 12 дней üопыт более коротких курсов терапии (например, 2 - 3 дня при пневмококковой пневмонии вряд ли следует распространять на широкую практику.
 ОТРАСЛЕВЫЕ СТАНДАРТЫ Пневмония, вызванная Streptocоccus pneumoniae Шифр по МКБ-10: J 13 Обследование обязательное: üОбщий ан. крови üОбщий ан. мочи üR-графия органов грудной клетки Обследование дополнительное: üБактериологическое исследование мокроты üАнтибиотикограма
ОТРАСЛЕВЫЕ СТАНДАРТЫ Пневмония, вызванная Streptocоccus pneumoniae Шифр по МКБ-10: J 13 Обследование обязательное: üОбщий ан. крови üОбщий ан. мочи üR-графия органов грудной клетки Обследование дополнительное: üБактериологическое исследование мокроты üАнтибиотикограма
 Необходимое лечение üАмоксициллин внутрь, в/м 70 -100 мг/кг/сут. – 7 -10 дн. или азитромицин 10 мг/кг/сут. внутрь в 1 -ый день, 5 мг/кг/сут. в последующие дни – 5 дн. üАмброксол внутрь, ингаляции – 5 -7 дн. или бромгексин внутрь 4 -8 мг 3 р/дн. – 5 -7 дн. üИнгаляции щелочные № 5 -7 üЛФК, массаж общий и грудной клетки üПродолжительность лечения – 10 дней Исход: выздоровление с полным восстановлением функции
Необходимое лечение üАмоксициллин внутрь, в/м 70 -100 мг/кг/сут. – 7 -10 дн. или азитромицин 10 мг/кг/сут. внутрь в 1 -ый день, 5 мг/кг/сут. в последующие дни – 5 дн. üАмброксол внутрь, ингаляции – 5 -7 дн. или бромгексин внутрь 4 -8 мг 3 р/дн. – 5 -7 дн. üИнгаляции щелочные № 5 -7 üЛФК, массаж общий и грудной клетки üПродолжительность лечения – 10 дней Исход: выздоровление с полным восстановлением функции
 Спасибо за внимание!
Спасибо за внимание!


