107aaa78b97a893236005f669c185b39.ppt
- Количество слайдов: 65

Острые осложнения сахарного диабета Золотарева Н. В. ассистент кафедры внутренних болезней № 1
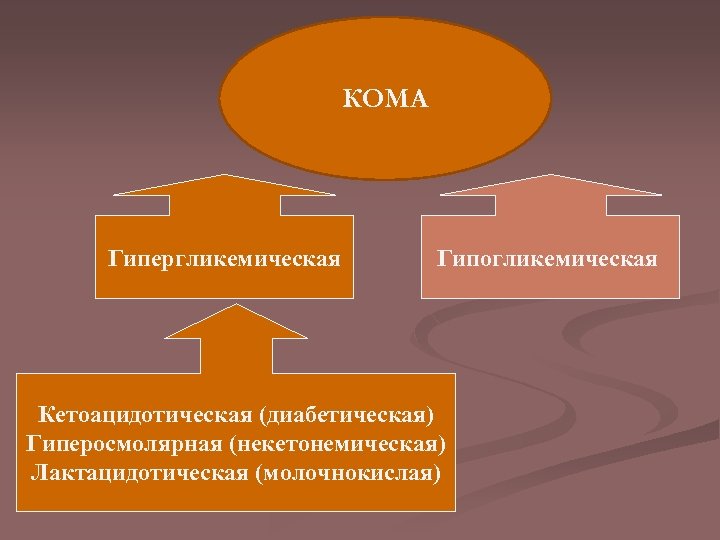
КОМА Гипергликемическая Гипогликемическая Кетоацидотическая (диабетическая) Гиперосмолярная (некетонемическая) Лактацидотическая (молочнокислая)

Прогноз при ДКА n n n США – 100 000 эпизодов ДКА/год – затраты 2, 5 млрд. долларов * Смертность при кетоацидозе – 16%** (нарушение внутрисердечной проводимости, острая сердечнососудистая недостаточность, паралич интеркостальных мышц с асфиксией, атония кишечника, подкожная эмфизема) У детей и подростков основная причина смерти при ДКА - отёк мозга

Причины кетоацидоза n Сахарный диабет 1 типа (редко СД -2) Хронический алкоголизм n Длительная терапия большими дозами ГК n Тяжелый тиреотоксикоз n Длительное голодание n Тяжелый токсикоз беременных n Гликогеновая болезнь n Некоторые врожденные ферментопатии n

Диабетический кетоацидоз (ДКА) Основная причина – абсолютная или выраженная относительная инсулиновая недостаточность. ПРОВОЦИРУЮЩИЕ ФАКТРЫ: Интеркуррентные заболевания n Несвоевременная диагностика сахарного диабета 1 типа (10 -20%) ( инфекционно - воспалительные процессы, обострение хронических n Нарушения режима лечения заболеваний, ИМ, инсульт) - 28 -43% (прекращение или недостаточное n Хирургические вмешательства и введение инсулина, введение травмы просроченного или неправильно хранившегося инсулина, n Беременность неисправности в системах введения n Неназначение инсулина по показаниям при длительно текущем инсулина) -13 -45% сахарном диабете 2 типа n Недостаточный самоконтроль гликемии n Длительная терапия антагонистами инсулина n Нарушение техники инъекции (глюкокортикоиды, диуретики и др. инсулина препараты). n
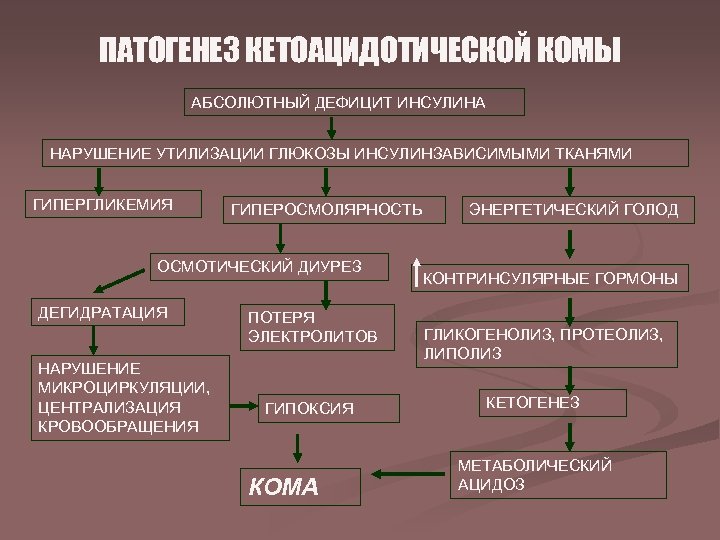
ПАТОГЕНЕЗ КЕТОАЦИДОТИЧЕСКОЙ КОМЫ АБСОЛЮТНЫЙ ДЕФИЦИТ ИНСУЛИНА НАРУШЕНИЕ УТИЛИЗАЦИИ ГЛЮКОЗЫ ИНСУЛИНЗАВИСИМЫМИ ТКАНЯМИ ГИПЕРГЛИКЕМИЯ ГИПЕРОСМОЛЯРНОСТЬ ОСМОТИЧЕСКИЙ ДИУРЕЗ ДЕГИДРАТАЦИЯ НАРУШЕНИЕ МИКРОЦИРКУЛЯЦИИ, ЦЕНТРАЛИЗАЦИЯ КРОВООБРАЩЕНИЯ ПОТЕРЯ ЭЛЕКТРОЛИТОВ ГИПОКСИЯ КОМА ЭНЕРГЕТИЧЕСКИЙ ГОЛОД КОНТРИНСУЛЯРНЫЕ ГОРМОНЫ ГЛИКОГЕНОЛИЗ, ПРОТЕОЛИЗ, ЛИПОЛИЗ КЕТОГЕНЕЗ МЕТАБОЛИЧЕСКИЙ АЦИДОЗ

Клиника кетоацидоза (развивается в течение нескольких суток) Усиление жажды, полидипсия, полиурия, сухость во рту n Общая слабость, апатия, исчезновение аппетита, тошнота, головная боль n Легкий запах ацетона в выдыхаемом воздухе n Пульс частый, тоны сердца приглушены n Пальпаторно - увеличенная и болезненная печень n

Лабораторные критерии. n n n Гипергликемия (до 18 -20 ммольл) Кетонемия до 5, 2 ммольл (при норме 0, 9 -1, 7 ммольл) Глюкозурия, ацетонурия(++) Незначительная гиперкалиемия (до 5 ммольл) за счет выхода калия из клетки КЩС в норме (уменьшаются гидрокарбонаты до 20 -19 ммольл)

Методы ранней диагностики кетоза n Полуколичественный метод определения кетоновых тел в моче с помощью визуальных тест-полосок n Лабораторное определение кетонов в крови n Количественное определение ß- гидроксибутирата в крови с помощью портативного прибора Optium Xceed

Ограничения метода определения кетоновых тел в моче с помощью визуальных тест полосок Фактор Ограничение Удобство Не всегда удобно/ возможно, особенно при обезвоживании Уровень кетонов Определяет уровень ацетона и ацетоацетата – наименее специфичных для ДКА фракций Результаты Отражает уровень ацетона и ацетоацетата за последние 2 -4 часа Результаты Приблизительный полуколичественный метод Точность, специфичность анализа Зависит от приема жидкости и наличия других веществ (например витамина С, препараты сульфгидрильной группы – Каптоприл и др. )

Рекомендации ADA по исследованию кетонов у пациентов с СД 1 типа* n Тесты на определение кетоновых тел в моче не являются надёжными для диагностики и контроля эффективности лечения кетоацидоза n Исследования уровня кетоновых тел в крови является предпочтительным * - ADA Positioning Statement, Tests of Glycemia in Diabetes, Diabetes Care 2004, 27: Supplement 1.

Преимущества количественного метода определения кетоновых тел (ßгидроксибутирата) в крови с помощью портативного прибора Optium Xceed Большая точность* и специфичность*, ** n количественный метод – определяет количество ß-гидроксибутирата в ммоль/л n Не зависит от количества принятой пациентом жидкости n Не зависит от присутствия других веществ n Определяет наиболее специфичную для ДКА фракцию кетонов*** n Определяет уровень ß-гидроксибутирата в реальном времени

Рекомендации ADA по исследованию кетонов у пациентов с СД 1 типа* Лабильное течение СД n Гликемия выше 16, 7 ммоль/л n Стресс n Интеркуррентные заболевания n Беременность у пациенток с СД 1 типа n Гестационный диабет n

Прибор для определения гликемии и кетонемии – Optium Xceed 1. • • 2. 3. Прибор использует 2 тест полоски: одна – для определения глюкозы крови; вторая – для количественного определения ß- гидроксибутирата в крови Каждая тест полоска в индивидуальной блистерной упаковке Сравнение точности прибора с стационарными лабораторными приборами показало высокую точность Optium Xceed* * - Ham MR, Okada P. White PC. Bedside ketone determination in diabetic children with hyperglycemia and ketosis in the acute care setting. Pediatric Diabetes 2004: 5: 39 -43. © Blackwell Munksgaard 2004

Прибор для определения гликемии и кетонемии – Optium Xceed Значения содержания уровня кетонов в крови Менее 0, 6 ммоль/л Являются нормальной величиной От 0, 6 до 1, 5 ммоль/л Значения содержания β-кетонов в крови, находящиеся в этом интервале при условии гликемии, превышающего 16, 7 ммоль/л, может указывать на развитие состояния, требующее медицинской помощи Уровень β-кетонов в крови более 1, 5 ммоль/л и результат уровня гликемии более 16, 7 ммоль/л могут свидетельствовать о риске развития диабетического кетоацидоза (ДКА)

Лечебная тактика при КА I n n n Исключить жирные блюда, увеличить количество углеводов для подавления кетогенеза (каши, кисели). Щелочные минеральные воды (Боржоми). Очистительная клизма с 3% раствором гидрокарбоната натрия И К Д дробными дозами по 6 -8 ЕД п/к или в/м каждые 1 -2 часа. При выраженной дегидратации – 0, 9 раствор Na Cl 500 -1000 мл в/в капельно.

Стадия II – прекома n n n n Мышечная слабость, заторможенность Кожа и слизистые – сухие, рубероз лица (результат пареза капилляров) Язык сухой, малинового цвета Резкий запах ацетона изо рта Дыхание редкое, глубокое, шумное Загрудинные боли, тахикардия, аритмия, инспираторная одышка Абдоминальный синдром в 30 -50% случаев (клиника «острого живота» ) Рвота, диарея, частое мочеиспускание

Лабораторные критерии. Гипергликемия (20 -30 ммольл) n Повышение осмолярности плазмы до 320 мосмл n Гипонатриемия (менее 120 ммольл) n Гипокалиемия (менее 4, 0 ммольл) n Нарушения КЩС (↓резервная щелочность менее 40 объемных процентов, НСО 3 до 1012 ммольл, р. Н от 7, 35 до 7, 10) n ↑мочевины и креатинина n Протеинурия, ацетонурия(+++) n

Стадия III – истинная кома n Потеря сознания Дыхание типа Куссмауля , с резким запахом ацетона n Кожа и слизистые – сухие, цианотичные, черты лица заострены n Пульс частый, нитевидный n Артериальная гипотензия n Отсутствуют сухожильные, периостальные и кожные рефлексы n Олигоурия, анурия n

Лабораторные критерии. Гипергликемия (свыше 30 ммоль/л) n Кетонемия - 17 ммоль/л (Ν 17 мкмоль/л) n Ацетонурия(++++) n Пируват/Лактат - 2/10 ммоль/л (при норме 0, 07 - 0, 14 и 0, 4 -1, 4) ммоль/л n ↑мочевины и остаточ. азота до 35, 7 ммоль/л n КЩС – декомпенсированный ацидоз n Гипонатриемия, гипокалиемия n Протеинемия – 90 г/л (отражает степень сгущения крови) n

Лечение прекоматозного состояния и кетоацидотической комы. Основные компоненты лечения: n Устранение инсулиновой недостаточности; n Борьба с дегидратацией и гиповолемией; n Восстановление электролитного баланса; n Коррекция КЩС; n Лечение сопутствующих заболеваний.

Лечебные мероприятия на догоспитальном этапе n Анализ глюкозы крови и мочи на ацетон n И К Д 20 ЕД в/м n 0, 9% раствор хлорида натрия в/в капельно со скоростью 1 л/ч

Стационар Анализ глюкозы в крови – 1 раз в час до снижения гликемии до 13 -14 ммоль/л, затем 1 раз в 3 часа. n Анализ мочи на ацетон – 2 раза в сутки в первые 2 суток, затем 1 раз в сутки. n Общий анализ крови и мочи – исходно, затем 1 раз в 2 -3 суток. n Натрий, калий в плазме – 2 раза в сутки. n Креатинин сыворотки – исходно, затем 1 раз в 3 сутки. n Газоанализ и КЩС - 1 -2 раза в сутки до нормализации. n Почасовой контроль диуреза (постоянный мочевой катетер) до устранения дегидратации или до восстановления сознания и произвольного мочеиспускания.

Регидратация n n n 0, 9% раствор хлорида натрия в/в капельно (при уровне Na плазмы <150 мэкв/л) 0, 45% раствор хлорида натрия (гипотонический) в/в капельно (при уровне Na плазмы >165 мэкв/л) При ↓ гликемии ниже 14 ммоль/л 5 -10% раствор глюкозы Коллоидные плазмозаменители (при гиповолемии АДс ниже 80 мм. рт. ст. или Ц В Д ниже 4 мм. вод. ст. )

Скорость регидратации 1 -й час – 1000 мл физ. раствора n 2 -й и 3 -й часы – по 500 мл физ. раствора n Последующие часы – по 300 -500 мл физ. раствора n Скорость регидратации корректируется в зависимости от показателя Ц В Д или по правилу: объем вводимой за час жидкости может превышать часовой диурез не более чем на 500 -1000 мл Общее количество жидкости составляет – 5 -6 л/с n
Инсулинотерапия Внутримышечное или подкожное введение инсулина малоэффективно из-за ухудшения всасывания (нарушение микроциркуляции)

Инсулинотерапия (режим малых доз) В 1 -й час- 10 -14 ед И К Д в/в, струйно, затем по 4 -8 ед в/в в «резинку» инфузионной системы каждый час n При гликемии 14 ммоль/л – по 3 -4 ед И К Д в/в в «резинку» на каждые 20 г вводимой глюкозы (200 мл 10% или 400 мл 5% раствора глюкозы) n Скорость снижения гликемии – не более 5, 5 ммоль/л в час и не ниже 13 -14 ммоль/л в первые сутки (риск гипогликемии, синдрома осмодисбаланса и отека мозга) n

Восстановление электролитных нарушений Скорость введения KCl в расчете на сухое вещество*, г/ч К плазмы, мэкв/л При р. Н <7, 1 При р. Н >7, 1 Без учета р. Н, округленно <3 3 1, 8 3 3 -3, 9 1, 8 1, 2 2 4 -4, 9 1, 2 1, 0 1, 5 5 -5, 9 1, 0 0, 5 1, 0 >6 Препараты калия не вводить * В 100 мл 4% раствора КСl содержится 4 г сухого вещества. Если уровень КСI плазмы неизвестен - в/в капельное введение препаратов К начинают не позднее чем через 2 часа от начала инсулинотерапии под контролем Э К Г и диуреза

Пример расчета количества вводимого КСI У больного в состоянии кетоацидоза уровень К -3, 1 ммоль/л необходимо ввести 2 г К. Имеется 4% раствор КСl В 100 мл – 4 г К В х мл – 2 г К Х = 100 х 2 =50 мл 4 7, 5% раствор КСl В 100 мл – 7, 5 г К В х мл – 2 г К Х = 100 х 2 ~25 мл 7, 5

Коррекция метаболического ацидоза Этиологическим лечением метаболического ацидоза при кетоацидотической коме является инсулинотерапия! n Показания к введению бикарбоната натрия строго ограничены значением р. Н крови менее 7, 0 или уровнем стандартного бикарбоната менее 5, 0 ммоль/л n Без определения р. Н (К Щ С) введение бикарбонатов противопоказано! n

Питание пациента после выведения из кетоацидотической комы. После восстановления сознания, способности глотать (при отсутствии тошноты и рвоты): дробное щадящее питание с достаточным количеством углеводов и умеренным количеством белка (каши, картофельное пюре, хлеб, бульон, омлет, разведенные соки) с дополнительным п/к введением инсулина короткого действия в дозе 4 -8 ед на прием пищи

Гиперосмолярная кома (развивается в течение 5 - 10 дней) Провоцирующие факторы: 1. Состояния вызывающие дегидратацию: рвота, диарея (инфекционные заболевания, острый панкреатит), n применение диуретиков, n нарушение концентрационной функции почек, n кровотечения, ожоги n сопутствующий несахарный диабет, n ограничение потребления жидкости при жажде. 2. Состояния, усиливающие инсулиновую недостаточность: n интеркуррентные заболевания, n хирургические вмешательства и травмы, n хроническая терапия антагонистами инсулина, n терапия аналогами соматостатина (октреотид). 3. Пожилой возраст. n

Патогенез гиперосмолярной комы В основе – гиперосмолярность крови выраженная дегидратация и гипергликемия свыше 30 ммоль/л (без кетоацидоза), что приводит к водно-электролитным нарушениям. n Гипернатриемия способствует образованию мелкоточечных кровоизлияний в клетках мозга и обуславливает тяжелую неврологическую симптоматику (симптом Бабинского, мышечный гипертонус, двусторонний нистагм) и потерю сознания

Клиника n Выраженная жажда, сухость кожи и слизистых оболочек (тургор кожи ↓) n Полиурия (впоследствии возможна олигурия и анурия) n Адинамия, сонливость n Дыхание поверхностное, тахипноэ , выдыхаемый воздух без запаха ацетона (Куссмауля отсутствует) n Тахикардия, аритмия, артериальная гипотензия n Мягкость глазных яблок при пальпации n Не редко доминирует полиморфная неврологическая симптоматика (речевые нарушения, нистагм, парезы, параличи, судороги и т. д. ), исчезающая после устранения гиперосмолярности. Крайне важен дифференциальный диагноз с отеком мозга во избежание ошибочного назначения мочегонных средств вместо регидратации

Лабораторные показатели n гипергликемия свыше 30 ммоль/л n осмолярность плазмы до 350 мосм/л и выше при N содержании кетоновых тел, бикарбонатов и р. Н) n гипернатриемия, гиперазотемия до 16 ммоль/л n массивная глюкозурия (отсутствие ацетонурии) Расчет осмолярности плазмы: 2 х [Na (мэкв/л) + К (мэкв/л)] + глюкоза (ммоль/л) + мочевина (ммоль/л) + 0, 03 х общий белок (г/л) Показатели мочевины и общего белка можно не учитывать (сокращенная формула) Норма: 285 – 300 ммоль/л

Регидратация n при уровне Na > 165 мэкв/л введение солевых растворов противопоказано , регидратацию начинают с 2 % р-ра глюкозы. n при снижении уровня Na до значений < 145 мэкв/л регидратацию продолжают 0, 9 % р-ром хлорида натрия n Скорость регидратации: n 1 -й час - 1000 – 1500 мл. физ. раствора n 2 -й и 3 -й час - по 500 – 1000 мл. физ. раствора n последующие часы - по 250 – 500 мл. физ. раствора Объем вводимой за час жидкости может превышать часовой диурез не более чем на 500 – 1000 мл.

Лечение гиперосмолярной комы. Особенности инсулинотерапии: - инсулин вводят в малых дозах (около 2 ед. инсулина короткого действия в час в/в в «резинку» инфузионной системы) - если через 4 -5 часов с начала инфузионной терапии после частичной регидратации и снижения уровня Na сохраняется выраженная гипергликемия , переходят на режим дозирования как при кетоацидотической коме - в случае начала регидратации 0, 45 % (гипотоническим) р-ром хлорида натрия введение более высоких доз инсулина (6 -8 ед в час) возможно катастрофически быстрое снижение осмолярности с развитием необратимого отека легких и отека мозга ! - оптимальная скорость снижения осмолярности – не более 10 мсмоль/час Восстановление дефицита калия проводится по тем же принципам, что и при кетоацидотической коме.

Лактатацидотическая кома. Провоцирующие факторы при СД: - повышенное образование лактата (прием бигуанидов, выраженная декомпенсация сахарного диабета, диабетический кетоацидоз, ацидоз другого генеза; - снижение клиренса лактата (повреждение паренхимы печени, злоупотребление алкоголем); - одновременное снижение клиренса лактата и бигуанидов (нарушение функции почек, внутривенное введение рентгенконтрастных веществ); - тканевая гипоксия (ХСН, ИБС, облитерирующие заболевания периферических артерий, тяжелые заболевания органов дыхания, анемии (фолиево-, В-12 – и железодефицитные); - сочетанное действие нескольких факторов, ведущих к накоплению лактата (острый стресс, выраженные поздние осложнения диабета, возраст > 65 лет, тяжелое общее состояние, запущенные злокачественные новообразования);
Клиника n стойкие боли в мышцах, не купирующиеся приемом анальгетиков; n боли в сердце, не купирующиеся приемом антиангинальных препаратов; n боли в животе; n слабость, адинамия; n головная боль; n тошнота, рвота; n артериальная гипотония, тахикардия; n сонливость, переходящая в состояние оглушенности, ступора и комы; n одышка, впоследствии – дыхание Куссмауля;

Лабораторная диагностика n умеренная гипергликемия (12 - 14 -16 ммоль/л); n гиперлактатемия выше 2 ммоль/л ( Ν 0, 62 – 1, 33 ммоль/л) и ↑ коэффициента лактат/пируват n декомпенсированный метаболический ацидоз (↓резервная щелочность, содержание бикарбонатов и р. Н крови ниже 7, 3); n «Анионный разрыв» : Na – (Cl + HCO 3) = в норме 12 ± 4 мэкв/л, > АИ 16 мэкв/л (ДКА, ХПН, лактатацидоза)

Лечебные мероприятия n Уменьшение продукции лактата - инсулин короткого действия по 2 -5 ед. в час в/в в резинку инфузионной системы; n Удаление избытка лактата и бигуанидов (если применялись) – гемодиализ n борьба с шоком и гиповолемией – по общим принципам интенсивной терапии с использованием коллоидных плазмозаменителей и вазопрессоров; Восстановление КЩС: - Искусственная гипервентиляция (ИВЛ) для устранения избытка CO 2; - Введение щелочей (бикарбоната натрия) с крайней осторожностью в малых дозах (не более 50 мл 8, 5 % р-ра однократно) в связи с опасностью парадоксального усиления внутриклеточного ацидоза и усиления продукции лактата; n Устранение провоцирующего фактора; n

Особенности лечебной тактики ГИПЕРГЛИКЕМИЧЕСКИХ КОМ: - помощь должна быть оказана в первые 6 часов; - обязательно оказание помощи на догоспитальном этапе; - на догоспитальном этапе и в первые часы стационарного лечения решающая роль отводится регидратации; - с целью коррекции уровня гликемии следует использовать только режим малых доз (4 -8 ЕД) инсулина короткого действия; - п/п гипотонические (0, 45 %) растворы Na. Cl; - п/п раствор соды, особенно в первые 2 -3 часа; - п/п Полиглюкин, Реополиглюкин, Гемодез; - п/п катехоламины и др. симпатотоники; - обязательно !!! необходимо проводить коррекцию дефицита калия, т. к. гипокалиемия является основной причиной смерти.

Синдром гипогликемии Состояние, вызванное резким снижением уровня глюкозы в крови и недостаточным обеспечением глюкозой клеток центральной нервной системы. Тяжелое проявление гипогликемического состояния – гипогликемическая кома

Провоцирующие факторы Нарушение диеты (пропуск своевременного приема пищи или недостаточное содержание в ней углеводов) n Передозировка инсулина или препаратов сульфонилмочевины n Прием алкоголя n Физические нагрузки (незапланированные или без соответствующих мер профилактики гипогликемии) n Нарушения функции печени и почек n

Патогенез Снижение утилизации глюкозы мозговой тканью, что приводит к развитию гипоксии с последующим прогрессирующим нарушением метаболических процессов.

Клиническая классификация гипогликемии I Голодовая А. с повышением концентрации инсулина: n органический гиперинсулинизм (инсулинома, b-клеточная карцинома, МЭН-1 синдром) n Гиперплазия островков поджелудочной железы (персистирующая гиперинсулинемическая гипогликемия новорожденных, панкреатогенный неинсуломный гипогликемический синдром) n Функциональный гиперинсулинизм новорожденных, родившихся от матерей с СД n Аутоиммунная гипогликемия n Эритробластоз плода Б. без повышения концентрации инсулина: n Врожденные энзимопатии – гликогеноз 1 типа (Гл-6 -Ф), гликогеноз 111 типа (амило-1, 6 -глюкозидазы), гликогеноз 1 V типа (фосфорилаза), дефицит фруктозо-1, 6 -дифосфотазы n Недостаточность контринсулиновых гормонов (АКТГ, ГК, глюкагона, КА, Т 3, Т 4, СТГ) n Диффузные заболевания печени, почечная недостаточность n Гипогликемии при паранеопластических опухолях внепанкреатической локализации

Клиническая классификация гипогликемии II Реактивная гипогликемия А. с повышением концентрации инсулина в крови: n Гипогликемия, стимулируемая глюкозой (после хирургических вмешательств на желудке, вегетативная дистония, СД в начальной стадии) Б. без повышения концентрации инсулина в крови: n Галактоземия (галактозо-1 -фосфатуридилтрансферазы) n Врожденная интолерантность к фруктозе (фруктозо-1 фосфатальдолазы) n Недостаточность фруктозо-1, 6 -дифосфатазы III Гипогликемия экзогенной природы n Ятрогенная гипогликемия (передозировка инсулина или ТСПП или повышенная чувствительность к ним) n Этаноловая гипогликемия n Гипогликемия вследствие приема салицилатов, сульфаниламидов, некоторых антибиотиков и других лекарственных средств

Ятрогенная гипогликемия при СД Основная причина: n Передозировка ТСПП или инсулина, связанная с недостаточным поступлением углеводов извне (с пищей) или из эндогенных источников (продукция глюкозы печенью), а также при ускоренной утилизации углеводов (мышечная работа) n Неадекватное распределение дозы и максимального сахароснижающего действия препарата на протяжении суток (например, с-м Сомоджи, рикошетная гипергликемия, «лабильный сахарный диабет» )

Гипогликемическое состояние возникает в зависимости от индивидуальной чувствительности ЦНС к недостатку глюкозы при различных уровнях гликемии (ммоль/л) n от 4, 0 ммоль/л до 2, 2 ммоль/л и ниже n от 5, 0 до 7, 0 (при быстром снижении, например, с 20, 0 ммоль/л до 7, 0 ммоль/л )

Клиника гипогликемии Нейрогликопенические Потливость Тахикардия Чувство голода Чувство страха Повышение АД Расширение зрачков Гиперемия или бледность Симптомы возбуждения вагуса (тошнота, усиленное слюноотделение, спастические боли в животе) и др. Адренергические Головная боль, раздражительность, агрессивность, нарушение памяти, сонливость, апатия, неадекватность речи и поступков , парестезии. При углублении гипогликемии поражаются филогенетически более древние структуры мозга, что проявляется патологическими глазными симптомами (анизокория, нистагм и т. п. ), угнетением рефлексов, гиперкинезами. При продолжении – внеклеточный отек мозга, дегенерация и некроз кортикального слоя

как распознать ятрогенную гипогликемию? -Несоответствие между суточной дозой, массой тела и длительностью течения сахарного диабета -Прогрессивное увеличение массы тела при хронической гипергликемии -Резкие колебания гликемии в течение суток

лечение гипогликемии n Восстановление гликемии в рамках нормальных значений (4, 0 -6, 0 ммоль/л) n Когда? – максимально быстро n Кто? – врач любой специальности n Как?

лечение n Легкая гипогликемия без утраты сознания: прием легкоусвояемых 2 ХЕ лучше в растворенном виде (4 -5 кусков сахара, 2 столовые ложки меда, 200 мл сока, 100 мл пепси-колы)- прием такого количества глюкозы увеличить гликемию на 2, 5 -4, 0 моль/л

лечение n Тяжелая гипогликемия с нарушением сознания: в/в ввести 20 -100 мл 40% раствора глюкозы. Если этого недостаточно возможно введение 1 мл глюкагона п/к или в/м (ограничение при патологии печени). При гипогликемии из-за приема ТСПП или пролонгированного инсулина целесообразна госпитализация и последующее введение 5 -10% раствора глюкозы

гипогликемия: просто или сложно, безопасно или опасно? n n n Трудности в диагностике из-за полиморфизма и неспецифичности симптомов Между химической и клинической гипогликемиями нет строгой корреляции Выраженность симптомов гипогликемии зависит от многих факторов (наличие автономной нейропатии) В период гипогликемии возможно развитие нарушения питания миокарда вплоть до инфаркта, аналогичные процессы происходят и в мозге Необратимая утрата интеллектуального потенциала

Нервные клетки не восстанавливаются… После ликвидации гипогликемии необходимо выяснить причину развития и устранить ее!

классификация гипогликемий Гипогликемия натощак n Гипогликемия после еды n Индуцированная гипогликемия n Ложная гипогликемия – состояние, когда из-за дефектов сбора анализа (эритроцитоз или лейкоцитоз) обнаруживается снижение уровня глюкозы в цельной крови при ее нормальном содержании в плазме.

гипогликемии при сахарном диабете Передозировка экзогенного инсулина или препаратов, стимулирующих его выработку n Неучтенная физическая нагрузка n Недостаточное количество принятых с пищей углеводов n

Клиника гипогликемии n Адренергические Дрожь Потливость Тахикардия Чувство голода Чувство страха Повышение АД Расширение зрачков Гиперемия или бледность Симптомы возбуждения вагуса (тошнота, усиленное слюноотделение, спастические боли в животе) и др. n Нейрогликопенические Разнообразны, от легких нарушений эмоциональной и поведенческой сферы до тяжелых и необратимых расстройств ССС и дыхательной системы. Головная боль, раздражительность, агрессивность, нарушение памяти, сонливость, апатия, неадекватность речи и поступков , парестезии. При пролонгации и углублении гипогликемии поражаются филогенетически более древние структуры мозга, что проявляется патологическими глазными симптомами (анизокория, нистагм и т. п. ), угнетением рефлексов, гиперкинезами. При продолжении – внеклеточный
Регидратация при уровне Na > 165 мэкв/л введение солевых растворов противопоказано , регидратацию начинают с 2 % раствора глюкозы. n при снижении уровня Na до значений < 145 мэкв/л регидратацию продолжают 0, 9 % р-ром хлорида натрия n Скорость регидратации: n 1 -й час - 1000 – 1500 мл. физ. раствора n 2 -й и 3 -й час - по 500 – 1000 мл. физ. раствора n последующие часы - по 250 – 500 мл. физ. раствора n Объем вводимой за час жидкости может превышать часовой диурез не более чем на 500 – 1000 мл. n
Стадия II – прекома n n n n Мышечная слабость, заторможенность Кожа и слизистые – сухие, рубероз лица (результат пареза капилляров) Язык сухой, малинового цвета Резкий запах ацетона изо рта Дыхание редкое, глубокое, шумное Загрудинные боли, тахикардия, аритмия, инспираторная одышка Абдоминальный синдром в 30 -50% случаев (клиника «острого живота» ) Рвота, диарея, частое мочеиспускание

Через 1 -2 суток после начала приема пищи пациент переводится на обычное питание.

Основные компоненты лечения: борьба с дегидратацией и гиповолемией 2. устранение инсулиновой недостаточности 3. восстановление электролитного баланса 4. лечение сопутствующих заболеваний 1.

гипогликемия n n - При уровне глюкозы в плазме крови менее 2, 7 ммоль/л (в цельной крови менее 2, 2 ммоль/л) диагностируют «истинную лабораторную гипогликемию» В клинической практике используется термин «гипогликемическое состояние» (триада Уиппла): Истинная лабораторная гипогликемия Клинические симптомы гипогликемии Исчезновение симптоматики на фоне введения глюкозы

Кетоацидотическая кома n Iстадия – кетоацидоз (ДКА) n II стадия – прекоматозное состояние n III стадия истинная кома
107aaa78b97a893236005f669c185b39.ppt