кишечные инфекции.ppt
- Количество слайдов: 28

Острые кишечные инфекции – группа заболеваний, при которых возбудитель, попадая в организм ребенка через рот, поражает различные отделы желудочно-кишечного тракта, в результате чего появляются основные симптомы заболевания: -Рвота различной степени выраженности -Подъем температуры -Боли в животе -Разжиженный стул, часто с патологическими примесями (слизь, кровь, непереваренная пища) Этиология кишечных инфекций у детей: -- патогенные микроорганизмы кишечной группы (шигеллы, сальмонеллы, иерсинии) -- вирусы (ротавирус, энтеровирусы) -Условно-патогенная флора (стафилококк, протей, клебсиелла)

Шигеллез (дизентерия) – острое инфекционное заболевание с фекально-оральным путем передачи, характеризующееся общей интоксикацией и поражением толстого кишечника. Этиология: возбудители дизентерии – шигеллы, относящиеся к семейству Enterobacteriaceae. Известно более 50 серотипов шигелл. Наибольшее эпидемиологическое значение имеют: -Шигеллы Григорьева-Шиги -Шигеллы Флекснера -Шигеллы Зонне Источник инфекции: больной дизентерией и бактериовыделитель Пути инфицирования: контактно-бытовой, пищевой (молоко и молочные продукты), водный. Иммунитет специфический, нестойкий.

Клиническая картина Инкубационный период – 1 -7 дней. Острое начало с появления симптомов интоксикации (слабость, головная боль, подъем температуры) В первые дни – рвота Схваткообразные боли в животе (левая подвздошная область) Спазм и болезненность в области сигмовидной кишки Тенезмы (ложные позывы на дефекацию) Стул жидкий, скудный с примесью слизи и прожилками крови ( «ректальный плевок» )

Типы дизентерии 1. Типичные формы - Легкая – кратковременное повышение удовлетворительное состояние ребенка температуры, Умеренные боли в животе, стул 3 -4 раза в сутки. - Средней тяжести – фебрильная лихорадка, схваткообразные боли в животе, тенезмы. рвота, Стул до 10 -15 раз в сутки, со слизью и кровью - Тяжелая а). С преобладанием местных явлений: сильные боли в животе, стул «без счета» , со слизью и кровью, тенезмы, выпадение прямой кишки б). С преобладанием симптомов интоксикации: характеризуется развитием нейротоксикоза – гипертермия, судороги, иногда потеря сознания. Расстройства стула в начале заболевания может не быть.

2. Атипичные формы: - Диспепсическая форма – у детей первого года жизни постепенное начало (срыгивания, беспокойство, отказ от еды), стул кашицеобразный или жидкий, без патологических примесей - Стертая форма – в течение 1 -2 дней – разжиженный стул - Гипертоксическая форма – бурное начало с развитием инфекционно-токсического шока. Смерть в течение 1 -2 суток от нарастающей сердечнососудистой недостаточности. Течение дизентерии: 1. Острое (до 2 недель) 2. 2. Затяжное (до 1 месяца)

Лечение дизентерии 1. Проведение оральной регидратации ( «Регидрон» ) 2. Дробное питание (кисломолочные смеси, жидкие каши, слизистые супы) 3. Атибактериальная терапия (фуразолидон 10 мг/кг, гентамицин внутрь 10 мг/кг) курсом 5 -7 дней 4. Энтеросорбенты (смекта, полифепан) 5. Пробиотики (пробифор, бифиформ) 6. При тяжелом течении – инфузионная терапия 30 -50 мл/кг до купирования симптомов инфекционного токсикоза

Сальмонеллез – острое инфекционное заболевание с фекально-оральным путем передачи, характеризующееся поражением желудочно-кишечного тракта (развитием гастроэнтероколита) или развитием тифоподобных и септических форм. Зарегистрировано более 2000 сероваров сальмонелл. Наибольшее эпидемиологическое значение имеют Salmonella typhimurium, S. infantis, S. enteritidis Сальмонеллы устойчивы во внешней среде и при низких температурах (более 40 дней) Источник инфекции: водоплавающие птицы, куры, индейки, больной человек или бактериовыделитель. Основной путь передачи – пищевой (мясные и молочные продукты). У детей раннего возраста – контактно-бытовой путь (особенно при внутрибольничных вспышках) Иммунитет типоспецифический, нестойкий

Клиническая картина Инкубационный период от нескольких часов до 7 дней. 1. Желудочно-кишечная форма сальмонеллеза – острое начало, подъем температуры, боли в животе, повторная рвота (инфекционный гастрит). 2. При развитии энтероколита появляется жидкий стул со слизью и зеленью ( «болотная тина» ), крови (гемоколит). В тяжелых случаях развивается инфекционный токсикоз с эксикозом (обезвоживанием). 3. 2. Тифоподобная форма сальмонеллеза – длительная лихорадка 10 -14 дней 4. Боли в животе, увеличение печени, селезенки 5. Вялость, адинамия, головная боль, боли в мышцах, суставах. 6. Стул разжиженный, учащенный.

3. Септическая форма – у детей 1 года жизни. Длительная лихорадка. Увеличение печени, селезенки. Продолжительная диарея. Множественные гнойные очаги в различных органах и тканях. Течение сальмонеллеза: 1. Острое до 1 месяца. 2. Затяжное – более 1 месяца.

Лечение сальмонеллеза 1. Диетотерапия. 2. Регидратационная терапия (оральная регидратация, по показаниям – инфузионная терапия – при эксикозе 2 -3 ст. ) 3. Антибактериальная терапия – при среднетяжелых и тяжелых формах заболевания (с учетом чувствительности выделенных сальмонелл) фуразолидон, канамицин, гентамицин, невиграмон, цефалоспорины 2 и 3 поколения. Курс лечения 5— 7 дней. 4. энтеросорбция (смекта, микросорб, полифепан) 5. ферментотерапия (креон, мезим-форте и др. ) 6. биопрепараты (бифидумбактерин, лактобактерин, бифиформ, энтерол)

БРЮШНОЙ ТИФ Острое инфекционное заболевание, характеризующееся поражением лимфатического аппарата тонкой кишки, бактериемией, лихорадкой, увеличением печени и селезенки. Этиология: возбудитель – Salmonella typhi, вырабатывает термостабильный эндотоксин. Устойчив во внешней среде: в воде сохраняется до 90 дней, в пищевых продуктах до 3 мес. Источник инфекции – больные и хронические бактерионосители. Бак. носительство формируется у 10% переболевших. Передача инфекции: контактно-бытовым, водным и пищевым путем (особенно через молочные продукты) Для заболевания характерна летне-осенняя сезонность. 75% заболевших – дети. После перенесенного заболевания формируется стойкий иммунитет.

Патогенез брюшного тифа Заражение происходит фекально-оральным путем. Возбудитель попадает в тонкий кишечник, внедряется в кишечные фолликулы (пейеровы бляшки), мезентериальные лимфоузлы, размножается в них, вызывая их воспаление, затем попадает в кровь с развитием бактериемии и эндотоксемии. С током крови возбудитель заносится в печень, селезенку, костный мозг, где возникают очаги воспаления с формированием брюшнотифозных гранулем. Из пораженной печени бактерии с желчью попадают в кишечник, вызывая его повторное воспаление.

Патологическая анатомия 1 -я неделя заболевания – образование гранулем в лимфоидных образованиях тонкого кишечника 2 -я неделя – некроз гранулем 3 -я неделя – отторжение участков некроза и образование язв 4 -я неделя – образование чистых язв, доходящих до мышечного слоя (возможны перфорации, перитонит, кишечные кровотечения 0 5 -я неделя –эпителизация язв

Клиническая картина Инкубационный период от 3 до 21 дней. В продромальном периоде – слабость, апатия, адинамия, головная боль, бессонница, анорексия. Острое начало – подъем температуры до 39, развитие тифозной интоксикации (оглушенность, галлюцинации, бред). В последующие дни – температура нарастает, состояние тяжелое, на коже живота – розеолезная сыпь (отдельные элементы). Желтушное окрашивание ладоней и стоп (симптом Филиповича). Язык сухой, отечный, в центре грязно-серый налет с отпечатками зубов, кончик и края языка чистые. АД снижено, брадикардия. Болезненность при пальпации в правой подвздошной области. Увеличение печени и селезенки. В крови лейкопения, нейтропения со сдвигом до миелоцитов, ускорение СОЭ.

Лечение брюшного тифа 1. Обязательная госпитализация 2. Постельный режим на весь острый период 3. Питание – легкоусвояемая, протертая пища. 4. Левомицетин – 0, 01 -0, 02 г/кг 4 раза в день – детям раннего возраста, детям дошкольного и школьного возраста – 0, 15 -0, 25 г 4 раза в течение всего лихорадочного периода и 7 -10 дней нормальной температуры. 5. Инфузионная терапия, симптоматическая терапия (жаропонижающие, сердечные препараты) 6. При кишечных осложнениях (перфорация) – экстренное оперативное вмешательство.

Иерсиниоз – группа инфекционных болезней, вызываемых бактериями из группы кишечных инфекций рода Yersinia, к которому относятся возбудители чумы Yersinia pestis, возбудители псевдотуберкулеза Yersinia pseudotuberculosis и возбудители кишечного иерсиниоза Yersinia enterocolitica.

Псевдотуберкулез (дальневосточная скарлатиноподобная лихорадка) Возбудитель – грамотрицательная палочка, анаэроб, способна расти при низких температурах. Выделено 6 сероваров возбудителя псевдотуберкулеза. Устойчив во внешней среде – в воде сохраняется до 8 мес. , в пищевых продуктах – до 5 мес. , в почве – до года. Источник инфекции – домашние и дикие животные (в основном мышевидные грызуны). От человека к человеку не передается. Заражение при употреблении инфицированных продуктов, в том числе хранившихся при низких температурах. Заболевание протекает в виде эпидемических вспышек.

Патогенез псевдотуберкулеза Возбудитель с инфицированной пищей попадает в тонкий кишечник, размножается там, вызывая воспаление слизистой оболочки, затем проникает в регионарные лимфоузлы, оттуда – в кровь (с развитием бактериемии и токсемии). В дальнейшем происходит фиксация возбудителя в печени и селезенке с формированием в них псевдотуберкулезных гранулем, иногда микроабсцессов и некрозов.

Классификация псевдотуберкулеза 1. Типичный - Скарлатиноподобный - Абдоминальный - Артралгический - Желтушный - Смешанный - Септический варианты заболевания Типичные формы различаются по тяжести (легкая, среднетяжелая, тяжелая). Критерии тяжести: А). Выраженность симптомов интоксикации Б). Степень вовлечения в процесс внутренних органов

2. Атипичные формы - Стертая – все симптомы выражены незначительно - Субклиническая (выявляется только по лабораторным данным) - Катаральная (протекает с симптомами острого инфекционного заболевания – кашель, насморк, субфебрильная температура).

Клиническая картина Инкубационный период 3 -18 дней Острое начало – подъем температуры, слабость, головная боль, озноб, мышечные и суставные боли. Катаральные явления – насморк, кашель, боль при глотании. Отграниченная гиперемия зева. Язык густо обложен серо-желтым налетом, к 3 -5 дню очищается и становится малиновым. Боли в животе, жидкий стул. Увеличение печени и селезенки. С 3 -4 дня – появляется скарлатиноподобная сыпь – локализуется преимущественно вокруг суставов. Сыпь держится 3 -7 дней, после исчезновения – крупнопластинчатое шелушение. Возможен симптом «капюшона» - гиперемия с цианотичным оттенком лица и шеи, «перчаток» и «носков» - отграниченная розово-синюшная окраска кистей и стоп.

У 50% больных – поражение суставов (лучезапястных, коленных, голеностопных): артралгии, иногда отек и боль при движении. При поражении печени – иктеричность кожи и склер, повышение уровня печеночных ферментов в сыворотке крови. Возможно развитие «инфекеционно-токсической почки» - снижение диуреза, протеинурия, микрогематурия. В общем анализе крови – нейтрофильный лейкоцитоз, эозинофилия, ускорение СОЭ Течение болезни длительное, с частыми рецидивами

Кишечный иерсиниоз Возбудитель – гамотрицательная палочка, анаэроб, хорошо растет при низких температурах. Известно 30 сероваров, заболевание чаще вызывают 3 -й, 5 -й, 8 -й и 9 -й серовары. Источник инфекции – человек (больной и носитель) и животные (мышевидные грызуны, кошки, собаки) Заражение при употреблении зараженной пищи, воды или контактным путем. 80% больных – дети от 3 до 7 лет.

Клиническая картина Симптомы интоксикации (слабость, снижение аппетита, головная боль) Подъем температуры Приступообразные боли в животе, рвота, жидкий водянистый стул 5 -12 раз в сутки, с примесью слизи, иногда крови. У детей раннего возраста – токсикоз с эксикозом. При генерализации процесса (в тяжелых случаях) – симптоматика, характерная для псевдотуберкулеза (скарлатиноподобная сыпь, поражение суставов, печени и селезенки).

Токсикоз с эксикозом – симптомокомплекс, развивающийся у детей с острыми кишечными инфекциями вследствие потери жидкости и электролитов при рвоте и диарее. 1 степень – потеря массы тела за счет обезвоживания до 5%. Лихорадка, жажда, сухость кожи и слизистых 2 степень – потеря массы до 10%. Выраженная сухость кожи и слизистых, слизистые яркие, снижение тургора кожи, выраженная жажда, снижение диуреза. 3 степень – потеря массы до 15%. Выраженное снижение тургора тканей (симптом стоячей кожной складки), заостренные черты лица, серость кожных покровов, западение родничка.

ОРАЛЬНАЯ РЕГИДРАТАЦИЯ Расчет количества необходимой жидкости на первом этапе (первые 6 ч) проводят по следующей формуле: М П V= • 10, 6 где V — объем вводимой ребенку жидкости за 1 ч; М — масса тела больного, кг; П — процент потери массы тела; 10 — коэффициент пропорциональности. Рассчитанный объем назначают дробно по 5— 10 мл каждые 5 -10 мин. На втором этапе назначают поддерживающую терапию из расчета 80 -100 мл/кг массы тела, которую продолжают до прекращения диареи.
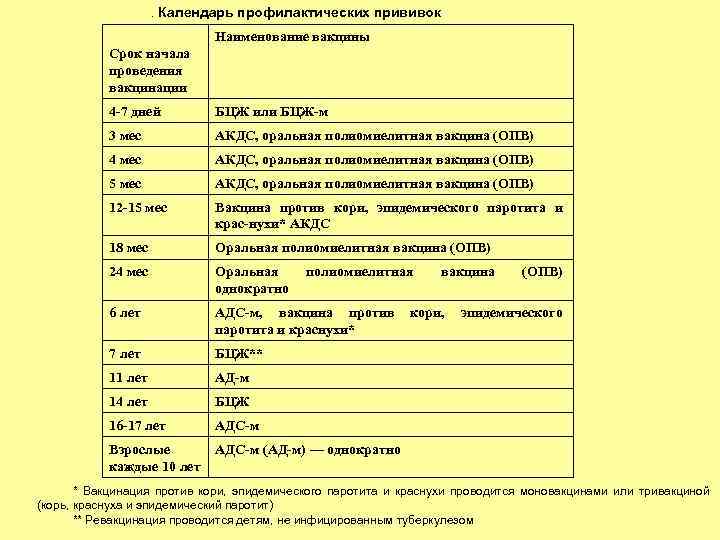
. Календарь профилактических прививок Наименование вакцины Срок начала проведения вакцинации 4 7 дней БЦЖ или БЦЖ м 3 мес АКДС, оральная полиомиелитная вакцина (ОПВ) 4 мес АКДС, оральная полиомиелитная вакцина (ОПВ) 5 мес АКДС, оральная полиомиелитная вакцина (ОПВ) 12 15 мес Вакцина против кори, эпидемического паротита и крас нухи* АКДС 18 мес Оральная полиомиелитная вакцина (ОПВ) 24 мес Оральная однократно 6 лет АДС м, вакцина против паротита и краснухи* 7 лет БЦЖ** 11 лет АД м 14 лет БЦЖ 16 17 лет АДС м Взрослые каждые 10 лет АДС м (АД м) — однократно полиомиелитная вакцина кори, (ОПВ) эпидемического * Вакцинация против кори, эпидемического паротита и краснухи проводится моновакцинами или тривакциной (корь, краснуха и эпидемический паротит) ** Ревакцинация проводится детям, не инфицированным туберкулезом
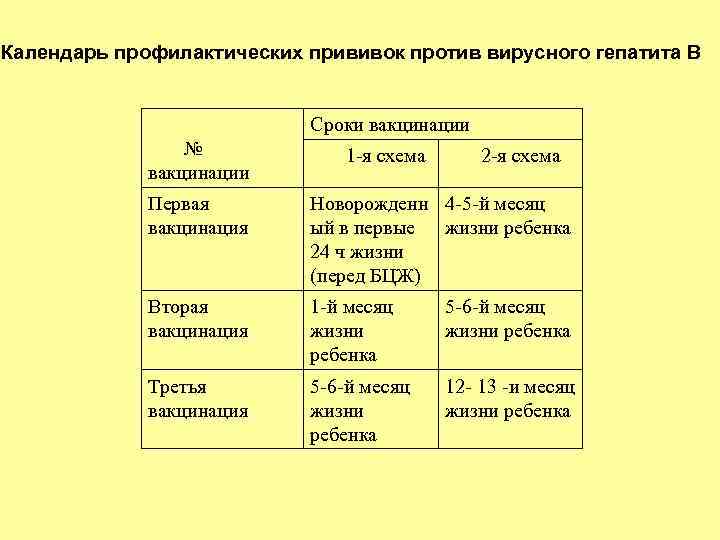
Календарь профилактических прививок против вирусного гепатита В Сроки вакцинации № вакцинации 1 -я схема 2 -я схема Первая вакцинация Новорожденн 4 -5 -й месяц ый в первые жизни ребенка 24 ч жизни (перед БЦЖ) Вторая вакцинация 1 -й месяц жизни ребенка 5 -6 -й месяц жизни ребенка Третья вакцинация 5 -6 -й месяц жизни ребенка 12 - 13 -и месяц жизни ребенка
кишечные инфекции.ppt