Отдельные виды гн. хир. заб.2.ppt
- Количество слайдов: 28

Острые гнойные заболевания кожи, жировой клетчатки и мышечной ткани Лекция профессора Рычагова Г. П.

Фурункул – это острое гнойное воспаление волосяного фолликула, сальной железы и окружающей их капсулы. Воспаление только отдельно взятой луковицы волосяного фолликула является фолликулитом. Множественные фурункулы, располагающиеся на различных местах, имеющие различные сроки развития, рецедивирующее течение называются фурункулезом.

§Этиология – золотистый, реже белый стафилококк. • Клиника – болезненный, гиперемированный инфильтрат • • • кожи размером 1, 5 -2 см через 1 -2 дня увеличивается до 3 -4 см с формированием гнойно-некротического стержня в центре, который расплавляется и секвестрируется наружу. В серозно-инфильтративной стадии – консервативное лечение: антибиотики, антисептики. Местно обработка 70%спиртом, 3% спиртовым раствором йода, повязки с антисептиком, спиртгипертоническим раствором Na. Cl, новокаин-антибиотиковая блокада под основание фурункула, УВЧ, УФО и др. В гнойно-некротической стадии – оперативное лечениевскрытие и удаление гнойно-некротического стержня, повязки с протеолитическими ферментами, гипертоническим раствором и мазями на гидрофильной основе. Прогноз благоприятный, кроме фурункула лица, который несет в себе риск внутричерепных гнойных осложнений. – При фурункулезе кроме того необходимо повышать защитные силы организма.
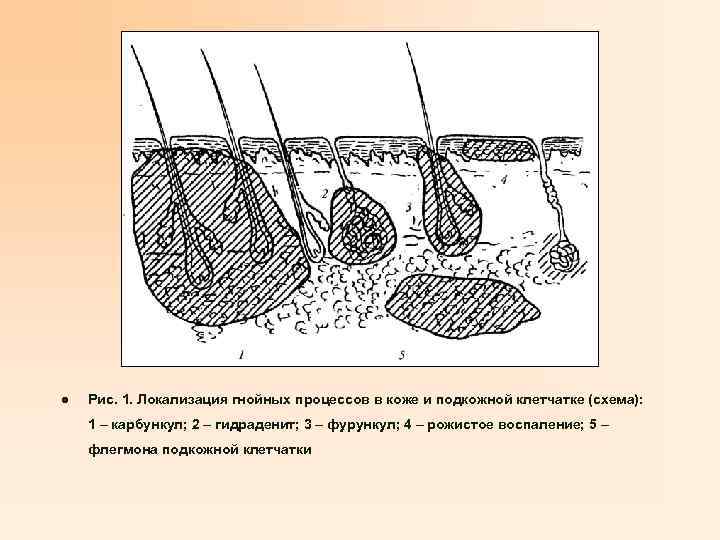
l Рис. 1. Локализация гнойных процессов в коже и подкожной клетчатке (схема): 1 – карбункул; 2 – гидраденит; 3 – фурункул; 4 – рожистое воспаление; 5 – флегмона подкожной клетчатки
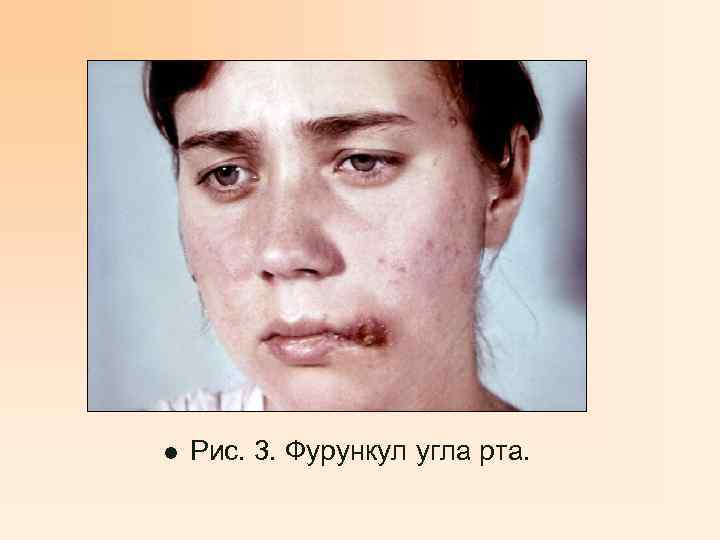
l Рис. 3. Фурункул угла рта.

Карбункул – это острое гнойное воспаление нескольких, • • • рядом лежащих волосяных фолликулов, сальных желез и окружающей жировой клетчатки с формированием очага воспаления. Этиология – как и при фурункуле. Излюбленная локализация – затылок, поясница, ягодичная область, межлопаточное пространство и лопатки. Клиника – беспокоит зуд, жжение, быстро перерастающее в боль, инфильтрат от 5 до 10 см с багрово-синей верхушкой, в последующем внешне напоминает пчелиные соты, через которые отходят гнойно-некротические массы. Имеются признаки инфекционного токсикоза. Лечение в стационаре. В серозно-инфильтративной стадии консервативное, наподобие того, что и при фурункуле. В гнойно-некротической – оперативное: Под общим обезболиванием кресто- или Н-образным разрезом вскрывают с максимальным иссечением гнойнонекротических тканей, санацией и рыхлой тампонадой раны с антисептиками. Хороший результат дает применение СО 2 -лазера. Исход в большинстве случаев благоприятный. Лишь карбункул головы чреват серьезными осложнениями, наподобие тех, которые могут наблюдаться при фурункуле лица.
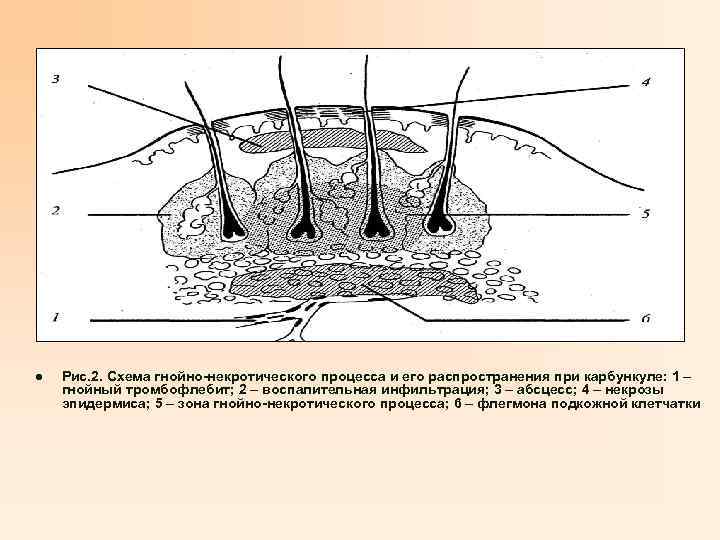
l Рис. 2. Схема гнойно-некротического процесса и его распространения при карбункуле: 1 – гнойный тромбофлебит; 2 – воспалительная инфильтрация; 3 – абсцесс; 4 – некрозы эпидермиса; 5 – зона гнойно-некротического процесса; 6 – флегмона подкожной клетчатки

Абсцесс- это ограниченное гнойное воспаление тканей, формирующееся в результате их расплавления с образованием пиогенной капсулы. Этиология – стафилококк, кишечная и синегнойная палочка, протей, бактериоиды и другие микробы и их ассоциации. Предрасполагающие факторы – открытые повреждения, гематомы, серомы, инородные тела, инъекции, блокады, различные гнойные процессы. Клиника – при поверхностном абсцессе имеются местные признаки воспаления, инфильтрация тканей, увеличение их в объеме, болезненность, на фоне инфильтрации при абсцедировании размягчение в центре, положительный симптом флюктуации, инфекционный токсикоз.
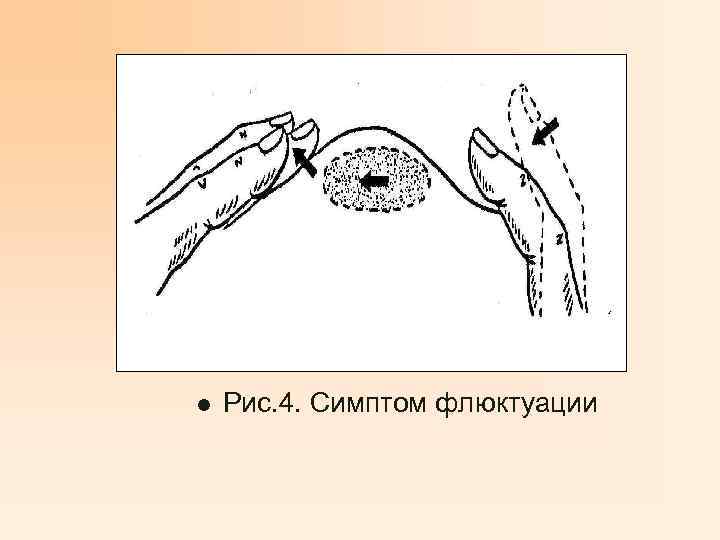
l Рис. 4. Симптом флюктуации
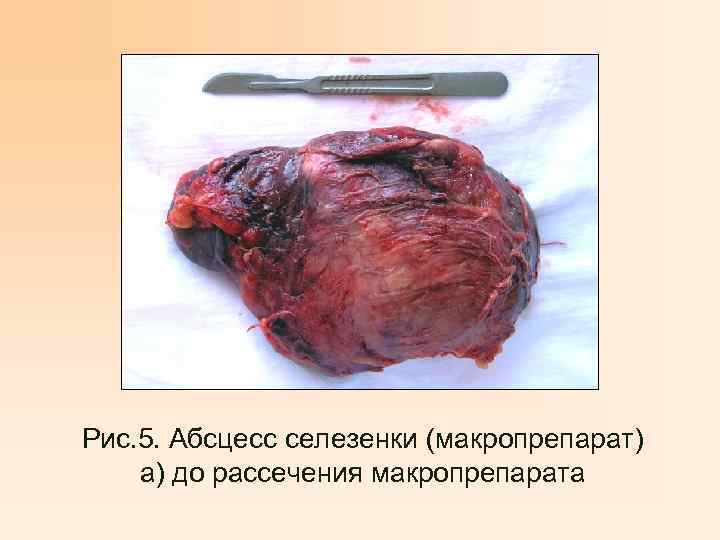
Рис. 5. Абсцесс селезенки (макропрепарат) а) до рассечения макропрепарата
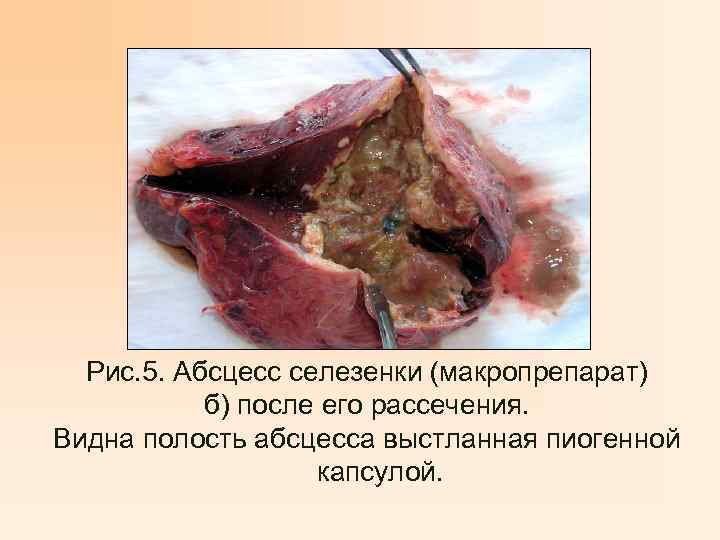
Рис. 5. Абсцесс селезенки (макропрепарат) б) после его рассечения. Видна полость абсцесса выстланная пиогенной капсулой.

Флегмона- это острое неограниченное гнойное воспаление жировой клетчатки. • Этиология, патогенез и причины, способствующие развитию флегмоны, такие же как и при абсцессе. • В зависимости от глубины поражения, флегмоны мягких тканей могут быть поверхностными (надфасциальными), глубокими (подфасциальными) и межмышечными. Флегмоны других клетчаточных пространств могут иметь специфические названия (заглоточная флегмона, медиастинит, паратифлит, парапроктит и др. )

• Клиника – общее состояние тяжелое, выраженный инфекционный токсикоз, местно характерна пульсирующая, распирающая боль, диффузная, без четких границ гиперемия кожи, болезненный инфильтрат с очагами размягчения, отек, увеличение в объеме конечности или другой зоны поражения; часто наблюдается лимфангит, регионарный лимфаденит, тромбофлебит. l Лечение – стационарное. Интенсивная инфузионная терапия в пред- и послеоперационном периоде. Операция под общим обезболиванием – широкие адекватные разрезы на глубину поражения тканей; при межмышечной флегмоне – широкая фасциотомия заканчивается адекватным дренированием и тампонадой как при абсцессе. При анаэробной неклостридиальной флегмоне – широкое иссечение некротических тканей, раскрытие краев раны, орошение кислородосодержащими антисептиками, оксибаротерапия.
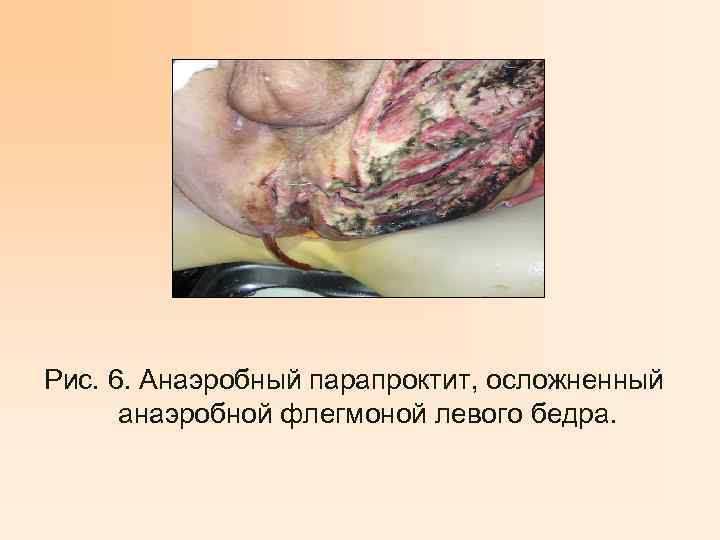
Рис. 6. Анаэробный парапроктит, осложненный анаэробной флегмоной левого бедра.
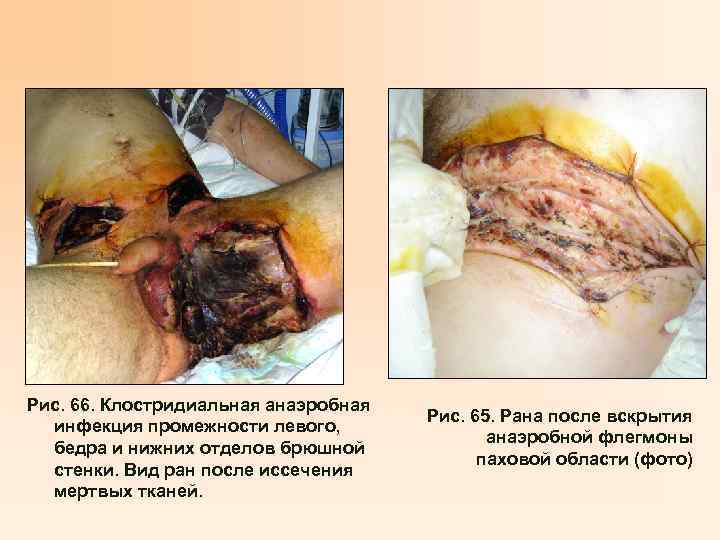
Рис. 66. Клостридиальная анаэробная инфекция промежности левого, бедра и нижних отделов брюшной стенки. Вид ран после иссечения мертвых тканей. Рис. 65. Рана после вскрытия анаэробной флегмоны паховой области (фото)
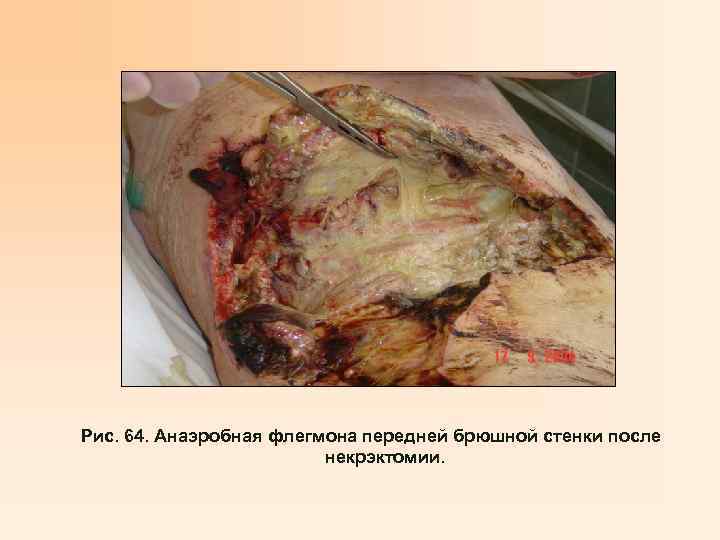
Рис. 64. Анаэробная флегмона передней брюшной стенки после некрэктомии.
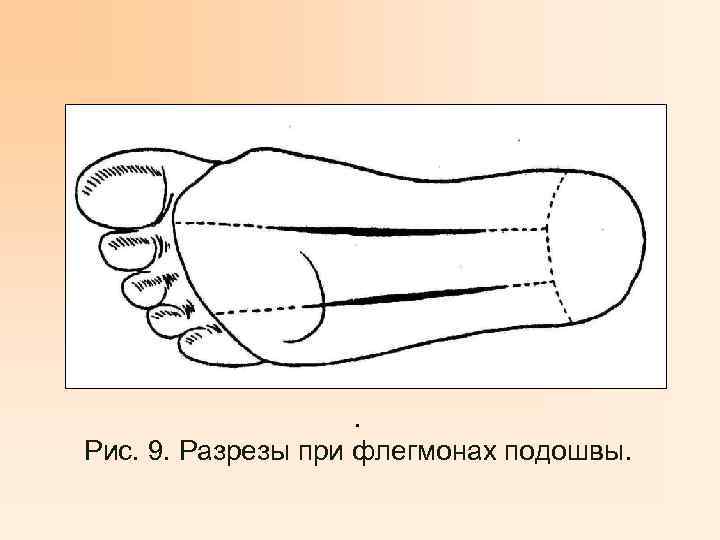
. Рис. 9. Разрезы при флегмонах подошвы.

ОСТРЫЕ ГНОЙНЫЕ ЗАБОЛЕВАНИЯ ЖЕЛЕЗИСТЫХ ОРГАНОВ • Гидроаденит – это воспаление апокриновых потовых желез. • Этиология – чаще всего стафилококк. • Предрасполагающие факторы – загрязнение кожных покровов, несоблюдение гигиенических норм, травматизация кожи, повышенная потливость, снижение защитных сил организма. • Клиника – умеренные боли в подмышечной области, появление болезненного узелка с гиперемией кожи, которая через 3 -4 дня приобретает синюшно-багровый цвет, флюктуация при абсцедировании. Особенностьмножественность поражения и рецедивирующее течение. • Лечение. В серозно-инфильтративной стадии консервативное: антибиотикотерапия, повязки с антисептиками, физиолечение и др. Для предупреждения контаминации других потовых желез – удаление волосяного покрова, протирание кожи 70% спиртом, хлоргексидином, формалином, УФО. В гнойнонекротической стадии – оперативное лечение.

• При упорном рецидивирующем течении – повышение защитных сил организма, рентгенотерапия, иссечение кожи и подкожной клетчатки с аутодермопластикой. • Паротит – это воспаление околоушной слюнной железы. • Этиология – микрофлора ротовой полости в виде моно или ассоциации различных микробов. Чаще выявляется стафилококк. • Пути контаминации: чаще восходящая инфекция по слюнному протоку в случае гипосаливации. Реже – лимфоили гематогенным путем. • Предрасполагающие факторы – тяжелое течение послеоперационного периода, инфекционные заболевания, лихорадка и другие тяжелые состояния, сопровождающиеся обезвоживанием и гипосаливацией. Местные факторы – кариес, хронический гайморит, тонзилит и др. , которые, если позволяют условия, должны быть санированы в предоперационном периоде. • Выделяют 2 стадии: серозно-инфильтративную и гнойнонекротическую, которая подразделяется на абсцедирующую, флегмонозную и гангренозную формы.

• Клиника. Паротит проявляется симптомами инфекционного токсикоза, особенно при флегмонозной и гангренозной формах. Местно – боли в области пораженной железы, затруднение жевания, ограничение или невозможность открыть рот из-за резкой болезненности и отека, сглаженность носогубной складки и смещение ротовой стомы в здоровую сторону вследствие пареза лицевого нерва. Область околоушной железы увеличена в объеме, цвет кожи вначале не изменен, но по мере перехода воспаления за пределы капсулы железы появляется отек и ее гиперемия. Пальпация железы резко болезненна, на поздней стадии определяется флюктуация. • Лечение. Серозно-инфильтративная стадия лечится консервативно: антибиотики, сульфаниламиды, нитрофураны, местно компрессы полуспиртовые, с антисептиками, УВЧ, санация ротовой полости, стимуляция саливации. Гнойно-некротическая стадия лечится хирургически. Операция проводится с учетом топографии лицевого нерва и распространенности процесса. • Профилактика – дооперационная санация ротовой полости и носоглотки, послеоперационный туалет ротовой полости и стимуляция саливации, повышение резистентности организма.
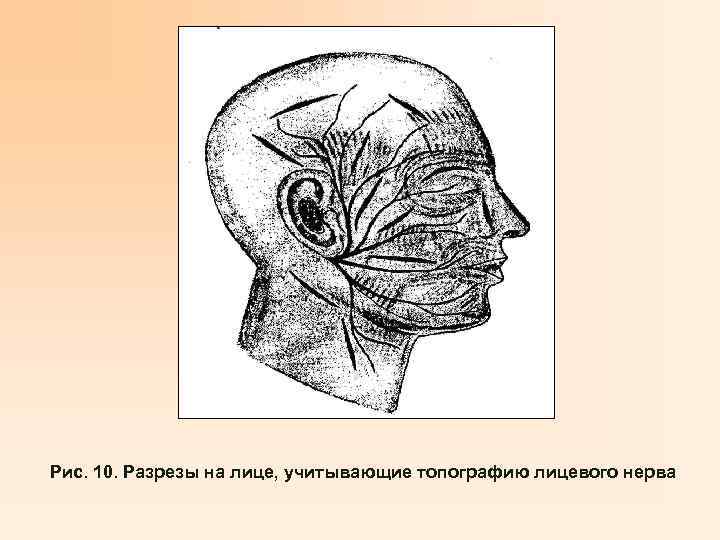
Рис. 10. Разрезы на лице, учитывающие топографию лицевого нерва

• Мастит – это воспаление грудной железы. Различают • • • лактационный и нелактационный мастит. • Основные предрасполагающие факторы: 1. Состояние резистентности (сопротивляемости) организма. 2. Застой молока в грудной железе. • Причины снижения резистентности организма: нормально протекающая беременность при наличии сопутствующих заболеваний; патология беременности (нефропатия беременных); патология родов (кровотечение в родах, тяжелые роды и др. ); простудные заболевания. • Причины застоя молока в грудной железе: несоответствие физиологической активности железистой ткани и молочных ходов, которое имеет место после первых родов; плоский сосок; плохой уход за грудной железой и соском (неправильное сцеживание, неправильная обработка соска); образование трещин соска; ранний переход на прикорм; отказ ребенка от грудного кормления.

Пути контаминации (попадания инфекции) • Каналикулярный (молочные ходы); • Лимфогенный (из трещин соска, эрозий, мацераций кожи и др. ); • Гематогенный (бактериемия, сепсис). • Стадии острого мастита • Серозно-инфильтративная; • Гнойно-некротическая. • Клинические формы мастита • Серозный; • Инфильтративный; • Абсцедирующий (гнойный) мастит: • премаммарный (субореолярный), интрамаммарный, ретромаммарный; • Флегмонозный мастит; • Гангренозный мастит; • Хронический инфильтративный мастит.

• Серозный – состояние удовлетворительное или средней тяжести, температура субфебрильная, боли в молочной железе распирающего характера, увеличение ее объема, повышение местной температуры, умеренная гиперемия кожи, болезненность при пальпации. • Инфильтративный – общие и местные признаки более выражены, чем при серозном, пальпируются болезненные инфильтраты в ткани молочной железы. • Абсцедирующий – выраженный инфекционный токсикоз. Грудная железа увеличена, кожа очагово гиперемирована в местах наличия инфильтрата с размягчением в центре и флюктуацией. Часто определяется регионарный лимфаденит. • Флегмонозный – состояние тяжелое за счет интоксикации. Грудная железа резко увеличена, кожа отечна, ярко гиперемирована, пальпируются инфильтраты с очагом размягчения и флюктуацией, регионарным лимфаденитом. • Гангренозный – состояние крайне тяжелое, клиника соответствует септическому состоянию. • Хронический – беспокоят ноющие боли с наличием одиночных или множественных инфильтратов плотной консистенции, слабо- или безболезненных.

• Профилактика мастита • Диспансеризация всех беременных женщин в женских консультациях, наблюдение за течением беременности, санация (оздоровление); • Подготовка грудной железы и соска к кормлению; • Сцеживание молока до и после кормления ребенка; • Туалет соска до и после кормления; • Стимуляция механизмов естественной резистентности организма беременных перед родами • а) применение анаболических стероидов • (ретаболил, феноболил) ; • б) применение биостимуляторов (солкосерил, биосед, метацил). • Клиника - зависит от формы мастита.

• Лечение мастита. • Серозный и инфильтративный лечатся консервативно: устранение лактостаза, покой, компрессы с антисептиками. При инфильтративном добавляются антибиотики, физиопроцедуры, ретромаммарная блокада с антибиотиком. • Остальные формы лечатся оперативно. • Интрамаммарный абсцедирующий мастит вскрывается одним или несколькими радиарными разрезами; ретромаммарный – полуовальным разрезом по нижней переходной складке; субареолярный – разрезом, параллельно отступив 0, 5 см от ареолы рассекается кожа п/к, затем тупо с помощью кровоостанавливающего зажима вскрывается абсцесс. • Флегмонозный мастит вскрывается множественными радиарными разрезами; гангренозный – мастэктомия. Хронический – секторальная резекция с экспрессбиопсией.
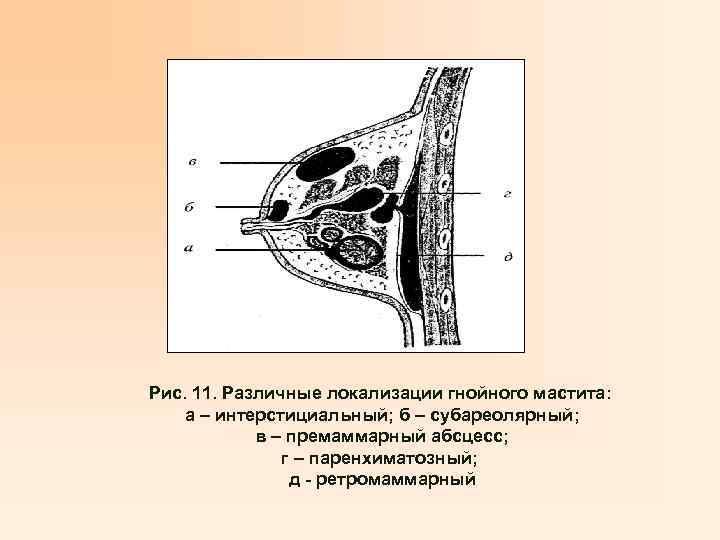
Рис. 11. Различные локализации гнойного мастита: а – интерстициальный; б – субареолярный; в – премаммарный абсцесс; г – паренхиматозный; д - ретромаммарный
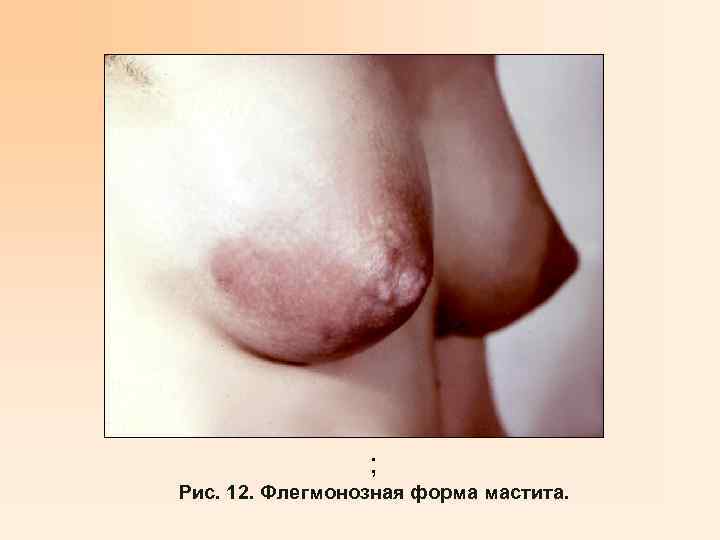
; Рис. 12. Флегмонозная форма мастита.
Отдельные виды гн. хир. заб.2.ppt