Острые аллергозы2.ppt
- Количество слайдов: 58
 Острые аллергозы. Атлас к практическим занятиям у студентов 6 курса лечебного факультета (очно-заочной формы обучения)
Острые аллергозы. Атлас к практическим занятиям у студентов 6 курса лечебного факультета (очно-заочной формы обучения)

 Острый аллергоз – клиническое выражение иммунной реакции немедленного типа (опосредованной Ig. E) на воздействие различных экзогенных аллергенов, при котором повреждаются собственные ткани. n
Острый аллергоз – клиническое выражение иммунной реакции немедленного типа (опосредованной Ig. E) на воздействие различных экзогенных аллергенов, при котором повреждаются собственные ткани. n
 Факторы, способствующие развитию аллергии Ø Ø Ø 1. Наследственная предрасположенность – существуют различные гены, наличие которых обеспечивает: - способность иммунной системы развивать первичный иммунный ответ с выработкой Ig. Е на определенный антиген; - способность иммунной системы вырабатывать высокий уровень специфического Ig. Е; - высокую функциональную активность Т-лимфоцитовхелперов 2 -го типа в продукции ИЛ-4 и ИЛ-5; - высокую гиперреактивность бронхов и кожи. 2. Факторы окружающей среды – количество и природа аллергенов, климато-географические условия, экологическая обстановка. 3. Особенности поведения матери в период беременности и родов – влияние курения, алкоголя, наркотиков, инфекций, лекарств, продуктов питания, психоэмоциональных стрессов.
Факторы, способствующие развитию аллергии Ø Ø Ø 1. Наследственная предрасположенность – существуют различные гены, наличие которых обеспечивает: - способность иммунной системы развивать первичный иммунный ответ с выработкой Ig. Е на определенный антиген; - способность иммунной системы вырабатывать высокий уровень специфического Ig. Е; - высокую функциональную активность Т-лимфоцитовхелперов 2 -го типа в продукции ИЛ-4 и ИЛ-5; - высокую гиперреактивность бронхов и кожи. 2. Факторы окружающей среды – количество и природа аллергенов, климато-географические условия, экологическая обстановка. 3. Особенности поведения матери в период беременности и родов – влияние курения, алкоголя, наркотиков, инфекций, лекарств, продуктов питания, психоэмоциональных стрессов.
 Этиология аллергических реакций o o o Этиологическим фактором являются аллергены – это антигены и гаптены, способные индуцировать аллергические реакции. Аллергены делят на 2 большие группы: 1. Эндоаллергены – образующиеся внутри организма, ими могут быть клетки, поврежденные инфекцией, химическими, физическими воздействиями. 2. Экзоаллергены – вещества, воздействующие на человека извне. Экзоаллергены бывают инфекционной и неинфекционной природы. Неинфекционные аллергены: пыльцевые, пищевые, бытовые, эпидермальные, инсектные, лекарственные, промышленные. Инфекционные аллергены: бактериальные, вирусные, аллергены грибов, гельминтов.
Этиология аллергических реакций o o o Этиологическим фактором являются аллергены – это антигены и гаптены, способные индуцировать аллергические реакции. Аллергены делят на 2 большие группы: 1. Эндоаллергены – образующиеся внутри организма, ими могут быть клетки, поврежденные инфекцией, химическими, физическими воздействиями. 2. Экзоаллергены – вещества, воздействующие на человека извне. Экзоаллергены бывают инфекционной и неинфекционной природы. Неинфекционные аллергены: пыльцевые, пищевые, бытовые, эпидермальные, инсектные, лекарственные, промышленные. Инфекционные аллергены: бактериальные, вирусные, аллергены грибов, гельминтов.
 n Экзогенные аллергены делятся на аллергены неинфекционного и инфекционного происхождения. Неинфекционные экзогенные аллергены (табл. ) различаются по способу поступления в организм человека: ингаляционные (аллергены, попадающие в организм при дыхании), энтеральные (аллергены, попадающие внутрь через пищеварительный тракт), парентеральные (при подкожном, внутримышечном или внутривенном введении аллергена) [2].
n Экзогенные аллергены делятся на аллергены неинфекционного и инфекционного происхождения. Неинфекционные экзогенные аллергены (табл. ) различаются по способу поступления в организм человека: ингаляционные (аллергены, попадающие в организм при дыхании), энтеральные (аллергены, попадающие внутрь через пищеварительный тракт), парентеральные (при подкожном, внутримышечном или внутривенном введении аллергена) [2].
 n n n Инфекционные экзоаллергены: бактериальные (непатогенные и патогенные бактерии и продукты их жизнедеятельности); грибковые (непатогенные и патогенные грибы и продукты их жизнедеятельности); вирусные (различные виды риновирусов и продукты их взаимодействия с тканями организма); паразитарные (экзогенные и эндогенные антигены гельминтов, лямблий и др. ).
n n n Инфекционные экзоаллергены: бактериальные (непатогенные и патогенные бактерии и продукты их жизнедеятельности); грибковые (непатогенные и патогенные грибы и продукты их жизнедеятельности); вирусные (различные виды риновирусов и продукты их взаимодействия с тканями организма); паразитарные (экзогенные и эндогенные антигены гельминтов, лямблий и др. ).

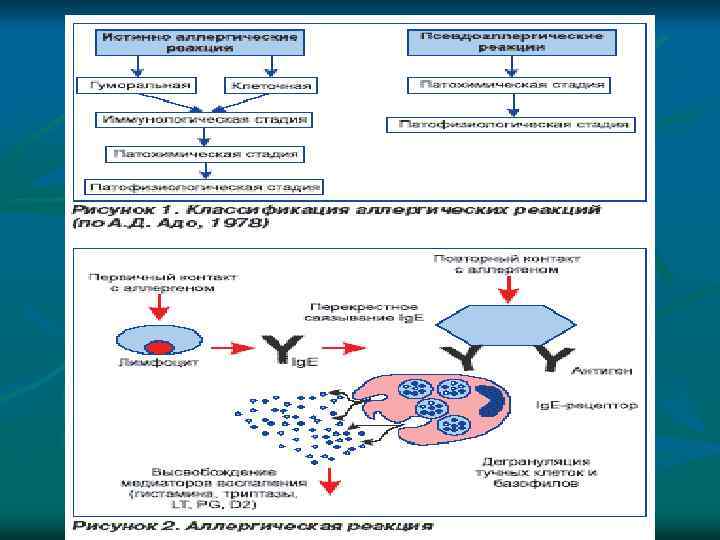
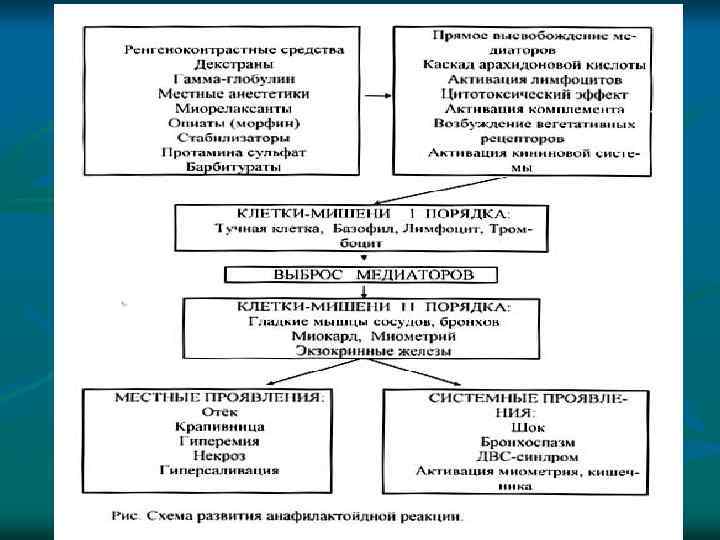
 Патогенез аллергических реакций В развитии истинной аллергической реакции выделяют три стадии: v 1. Иммунологическая стадия – в ходе которой происходит выработка и накопление антител или сенсибилизированных лимфоцитов и соединение их с повторно поступающими или персистирующими в организме аллергенами. v 2. Патохимическая стадия – характеризуется образованием и высвобождением в ходе иммунной реакции биологически активных веществ. v 3. Патофизиологическая стадия – является стадией клинических проявлений патогенного действия образовавшихся медиаторов на клетки, органы и ткани организма.
Патогенез аллергических реакций В развитии истинной аллергической реакции выделяют три стадии: v 1. Иммунологическая стадия – в ходе которой происходит выработка и накопление антител или сенсибилизированных лимфоцитов и соединение их с повторно поступающими или персистирующими в организме аллергенами. v 2. Патохимическая стадия – характеризуется образованием и высвобождением в ходе иммунной реакции биологически активных веществ. v 3. Патофизиологическая стадия – является стадией клинических проявлений патогенного действия образовавшихся медиаторов на клетки, органы и ткани организма.
 n n Истинные аллергические реакции (ИАР) проходят три стадии развития: Стадия иммунных реакций (иммунологическая). Начинается с первого контакта организма с аллергеном и заключается в образовании и накоплении в организме аллергических антител (или сенсибилизированных лимфоцитов). В результате организм становится сенсибилизированным, приобретшим повышенную чувствительность к специфическому аллергену. При повторном попадании в организм специфического аллергена происходит образование комплекса аллерген–антитело (или аллерген–сенсибилизированный лимфоцит), которые и обусловливают следующую стадию аллергической реакции. Стадия биохимических реакций (патохимическая). Заключается в выделении готовых и образовании новых биологически активных веществ (медиаторов аллергии) в результате сложных биохимических процессов, запускаемых комплексами аллерген–антитело или аллерген–сенсибилизированный лимфоцит С данной стадии происходит взаимодействие клеток-мишеней аллергии, несущих комплексы Ig. E или антитела других классов, со специфическим аллергеном. Стадия клинических проявлений (патофизиологическая). Представляет собой ответную реакцию клеток, органов и тканей организма на образовавшиеся в предыдущей стадии медиаторы. Высвобождение медиаторов, обладающих высокой биологической активностью, сопровождается повышением их уровня в крови, что приводит к развитию ряда клинических симптомов (гиперемия кожи, зуд, кожные высыпания, чувство жара, головная боль, затруднение дыхания и др. )
n n Истинные аллергические реакции (ИАР) проходят три стадии развития: Стадия иммунных реакций (иммунологическая). Начинается с первого контакта организма с аллергеном и заключается в образовании и накоплении в организме аллергических антител (или сенсибилизированных лимфоцитов). В результате организм становится сенсибилизированным, приобретшим повышенную чувствительность к специфическому аллергену. При повторном попадании в организм специфического аллергена происходит образование комплекса аллерген–антитело (или аллерген–сенсибилизированный лимфоцит), которые и обусловливают следующую стадию аллергической реакции. Стадия биохимических реакций (патохимическая). Заключается в выделении готовых и образовании новых биологически активных веществ (медиаторов аллергии) в результате сложных биохимических процессов, запускаемых комплексами аллерген–антитело или аллерген–сенсибилизированный лимфоцит С данной стадии происходит взаимодействие клеток-мишеней аллергии, несущих комплексы Ig. E или антитела других классов, со специфическим аллергеном. Стадия клинических проявлений (патофизиологическая). Представляет собой ответную реакцию клеток, органов и тканей организма на образовавшиеся в предыдущей стадии медиаторы. Высвобождение медиаторов, обладающих высокой биологической активностью, сопровождается повышением их уровня в крови, что приводит к развитию ряда клинических симптомов (гиперемия кожи, зуд, кожные высыпания, чувство жара, головная боль, затруднение дыхания и др. )
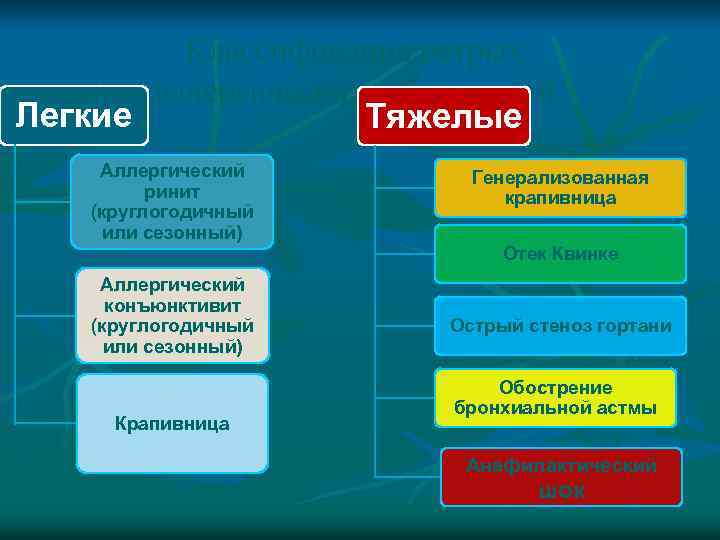 Классификация острых аллергических заболеваний Легкие Тяжелые Аллергический ринит (круглогодичный или сезонный) Генерализованная крапивница Отек Квинке Аллергический конъюнктивит (круглогодичный или сезонный) Крапивница Острый стеноз гортани Обострение бронхиальной астмы Анафилактический шок
Классификация острых аллергических заболеваний Легкие Тяжелые Аллергический ринит (круглогодичный или сезонный) Генерализованная крапивница Отек Квинке Аллергический конъюнктивит (круглогодичный или сезонный) Крапивница Острый стеноз гортани Обострение бронхиальной астмы Анафилактический шок
 Классификация По классификации Gele, Coombs (1964) выделяют 4 типа реакций гиперчувствительности. В последние годы классификация дополнена V типом. q I. Анафилактический (реагиновый, немедленный) тип реакций гиперчувствительности. q II. Цитотоксический тип реакций гиперчувствительности. q III. Иммунокомплексный тип. q IV. Гиперчувствительность замедленного типа (клеточно-опосредованная). q V. Стимулирующий тип реакций гиперчувствительности.
Классификация По классификации Gele, Coombs (1964) выделяют 4 типа реакций гиперчувствительности. В последние годы классификация дополнена V типом. q I. Анафилактический (реагиновый, немедленный) тип реакций гиперчувствительности. q II. Цитотоксический тип реакций гиперчувствительности. q III. Иммунокомплексный тип. q IV. Гиперчувствительность замедленного типа (клеточно-опосредованная). q V. Стимулирующий тип реакций гиперчувствительности.
 n n Также существует патогенетическая классификация пяти типов аллергических реакций (Gell P. , Coombs R. , 1969): I тип — аллергические реакции немедленного типа, преимущественно обусловленные антителами, принадлежащими к иммуноглобину Е (Ig. E), реже с антителами, принадлежащими к подклассам Ig. G (возможно, Ig. G 4), но определенное клиническое значение их до сих пор не уточнено. Реакции немедленного типа являются основными в патогенезе атопической бронхиальной астмы, поллиноза, анафилактического шока, аллергической крапивницы и др. II тип — цитотоксический, обусловленный образованием Ig. G- (кроме Ig. G 4) и Ig. M-антител к детерминантам, имеющимся на собственных клетках. Данный тип аллергической реакции может принимать участие в патогенезе некоторых гематологических заболеваний (аутоиммунная гемолитическая анемия, миастения, аллергический лекарственный агранулоцитоз, тромбоцитопения и другие). III тип — иммунокомплексный. Обусловлен образованием иммунных комплексов аллергенов и аутоаллергенов с Ig. G- (Ig. G 1, Ig. G 3) или Ig. Mантителами с повреждающим действием этих комплексов на ткани организма. Данный тип аллергической реакции может принимать участие в патогенезе сывороточной болезни, анафилактического шока, экзогенного аллергического альвеолита, гломерулонефрита и др.
n n Также существует патогенетическая классификация пяти типов аллергических реакций (Gell P. , Coombs R. , 1969): I тип — аллергические реакции немедленного типа, преимущественно обусловленные антителами, принадлежащими к иммуноглобину Е (Ig. E), реже с антителами, принадлежащими к подклассам Ig. G (возможно, Ig. G 4), но определенное клиническое значение их до сих пор не уточнено. Реакции немедленного типа являются основными в патогенезе атопической бронхиальной астмы, поллиноза, анафилактического шока, аллергической крапивницы и др. II тип — цитотоксический, обусловленный образованием Ig. G- (кроме Ig. G 4) и Ig. M-антител к детерминантам, имеющимся на собственных клетках. Данный тип аллергической реакции может принимать участие в патогенезе некоторых гематологических заболеваний (аутоиммунная гемолитическая анемия, миастения, аллергический лекарственный агранулоцитоз, тромбоцитопения и другие). III тип — иммунокомплексный. Обусловлен образованием иммунных комплексов аллергенов и аутоаллергенов с Ig. G- (Ig. G 1, Ig. G 3) или Ig. Mантителами с повреждающим действием этих комплексов на ткани организма. Данный тип аллергической реакции может принимать участие в патогенезе сывороточной болезни, анафилактического шока, экзогенного аллергического альвеолита, гломерулонефрита и др.
 n n n IV тип — клеточно-опосредованный (другое название — гиперчувствительность замедленного типа, ГЗТ). Этот тип характеризуется образованием сенсибилизированных лимфоцитов (Т-эффекторов). Может принимать участие в патогенезе аллергического контактного дерматита, в реакции отторжения трансплантата и др. Этот механизм участвует в качестве компонента и в механизмах формирования таких заболеваний, как туберкулез, лепра, бруцеллез, сифилис, грибковые заболевания кожи и легких, протозойные инфекции и др. V тип — антирецепторный. Обусловлен наличием антител к физиологически важным детерминантам клеточной мембраны — рецепторам. Эндоаллергенами (аутоаллергенами) являются измененные под воздействием различных факторов (вирусы, бактерии и другие агенты) компоненты клеток тканей организма человека (тиреоглобулин щитовидной железы, миелин мышечных волокон, хрусталик глаза и др. ), которые в норме изолированы от систем, продуцирующих антитела, и сенсибилизированные лимфоциты.
n n n IV тип — клеточно-опосредованный (другое название — гиперчувствительность замедленного типа, ГЗТ). Этот тип характеризуется образованием сенсибилизированных лимфоцитов (Т-эффекторов). Может принимать участие в патогенезе аллергического контактного дерматита, в реакции отторжения трансплантата и др. Этот механизм участвует в качестве компонента и в механизмах формирования таких заболеваний, как туберкулез, лепра, бруцеллез, сифилис, грибковые заболевания кожи и легких, протозойные инфекции и др. V тип — антирецепторный. Обусловлен наличием антител к физиологически важным детерминантам клеточной мембраны — рецепторам. Эндоаллергенами (аутоаллергенами) являются измененные под воздействием различных факторов (вирусы, бактерии и другие агенты) компоненты клеток тканей организма человека (тиреоглобулин щитовидной железы, миелин мышечных волокон, хрусталик глаза и др. ), которые в норме изолированы от систем, продуцирующих антитела, и сенсибилизированные лимфоциты.
 Псевдоаллергические реакции Отличительной особенностью псевдоаллергических реакций является отсутствие первой, иммунологической стадии истинной аллергической реакции.
Псевдоаллергические реакции Отличительной особенностью псевдоаллергических реакций является отсутствие первой, иммунологической стадии истинной аллергической реакции.
 Острые аллергозы Ø Ø Ø К острым аллергозам относятся: 1. Анафилактический шок 2. Поллиноз 3. Крапивница и ангионевротический отек 4. Синдром Стивена-Джонсона 5. Синдром Лайела 6. Дерматит атопический
Острые аллергозы Ø Ø Ø К острым аллергозам относятся: 1. Анафилактический шок 2. Поллиноз 3. Крапивница и ангионевротический отек 4. Синдром Стивена-Джонсона 5. Синдром Лайела 6. Дерматит атопический
 Анафилактический шок o o o Анафилактический шок – это системная аллергическая реакция немедленного типа, возникающая в результате быстрого массивного Ig. Е опосредованного выделения медиаторов из базофилов при повторном контакте организма с антигеном (аллергеном). Аллергенами при анафилактическом шоке могут быть: - полные белковые антигены (пищевые – яйца, коровье молоко, орехи, бобовые, моллюски; яды пчел, ос; вакцины; антисыворотки; ферменты; аллергенные экстракты – домашняя пыль, перхоть животных, пыльца трав - гаптены (антибиотики, витамины, цитостатики, опиаты); - полисахариды (декстран, железосодержащий декстран, полигемин).
Анафилактический шок o o o Анафилактический шок – это системная аллергическая реакция немедленного типа, возникающая в результате быстрого массивного Ig. Е опосредованного выделения медиаторов из базофилов при повторном контакте организма с антигеном (аллергеном). Аллергенами при анафилактическом шоке могут быть: - полные белковые антигены (пищевые – яйца, коровье молоко, орехи, бобовые, моллюски; яды пчел, ос; вакцины; антисыворотки; ферменты; аллергенные экстракты – домашняя пыль, перхоть животных, пыльца трав - гаптены (антибиотики, витамины, цитостатики, опиаты); - полисахариды (декстран, железосодержащий декстран, полигемин).
 Клиника анафилактического шока Ø Ø Ø Ø Быстро развивающиеся генерализованные реакции, включающие: - крапивницу; - зуд; - ангионевротический отек; - артериальная гипотензия; - бронхоспазм и свистящее дыхание; - тошноту, рвоту, боль в животе, понос; - сокращения матки; - нарушения функции сердца, аритмии.
Клиника анафилактического шока Ø Ø Ø Ø Быстро развивающиеся генерализованные реакции, включающие: - крапивницу; - зуд; - ангионевротический отек; - артериальная гипотензия; - бронхоспазм и свистящее дыхание; - тошноту, рвоту, боль в животе, понос; - сокращения матки; - нарушения функции сердца, аритмии.
 Крапивница q q q Крапивница – часто встречающееся заболевание, характеризующееся появлением на коже интенсивно зудящих волдырей красного или бледно-розового цвета с наличием эритемы по краям, исчезающих при надавливании, диаметром от нескольких мм до десятков см. Высыпания возникают довольно быстро и могут привести к формированию гигантской крапивницы. Обратное развитие острой крапивницы занимает несколько часов.
Крапивница q q q Крапивница – часто встречающееся заболевание, характеризующееся появлением на коже интенсивно зудящих волдырей красного или бледно-розового цвета с наличием эритемы по краям, исчезающих при надавливании, диаметром от нескольких мм до десятков см. Высыпания возникают довольно быстро и могут привести к формированию гигантской крапивницы. Обратное развитие острой крапивницы занимает несколько часов.
 n n n n Крапивницу классифицируют по продолжительности течения и вероятным патогенетическим механизмам: острая крапивница (продолжительность менее 6 недель); хроническая крапивница (продолжительность более 6 недель): хроническая постоянная (элементы возникают почти ежедневно); хроническая рецидивирующая крапивница (свободные от высыпаний периоды составляют от нескольких дней до нескольких недель). По патогенезу: аллергическая (вызванная иммунными механизмами, в том числе Ig. E-опосредованная и не Ig. E-опосредованная); неаллергическая (без участия иммунных
n n n n Крапивницу классифицируют по продолжительности течения и вероятным патогенетическим механизмам: острая крапивница (продолжительность менее 6 недель); хроническая крапивница (продолжительность более 6 недель): хроническая постоянная (элементы возникают почти ежедневно); хроническая рецидивирующая крапивница (свободные от высыпаний периоды составляют от нескольких дней до нескольких недель). По патогенезу: аллергическая (вызванная иммунными механизмами, в том числе Ig. E-опосредованная и не Ig. E-опосредованная); неаллергическая (без участия иммунных
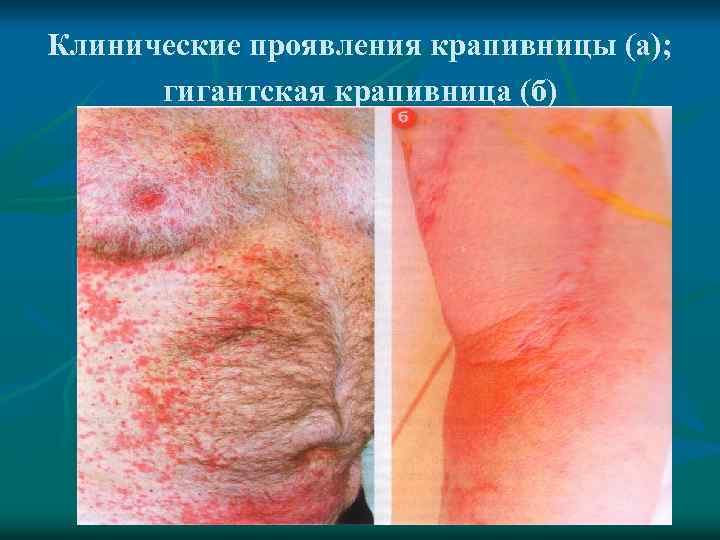 Клинические проявления крапивницы (а); гигантская крапивница (б)
Клинические проявления крапивницы (а); гигантская крапивница (б)
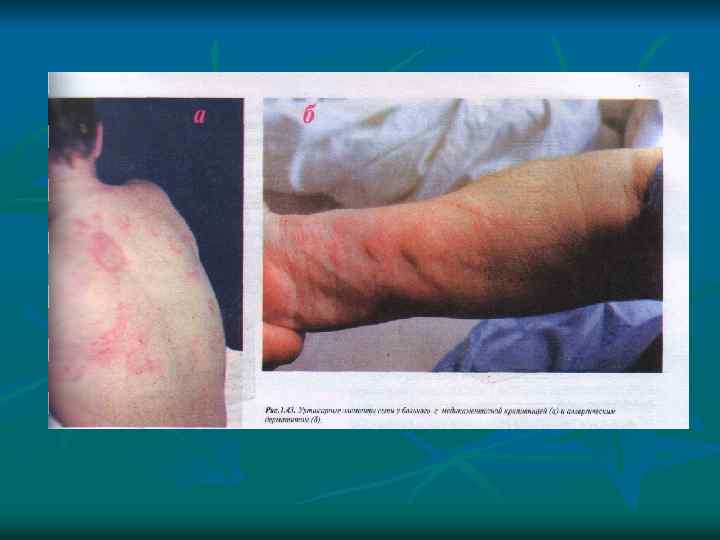
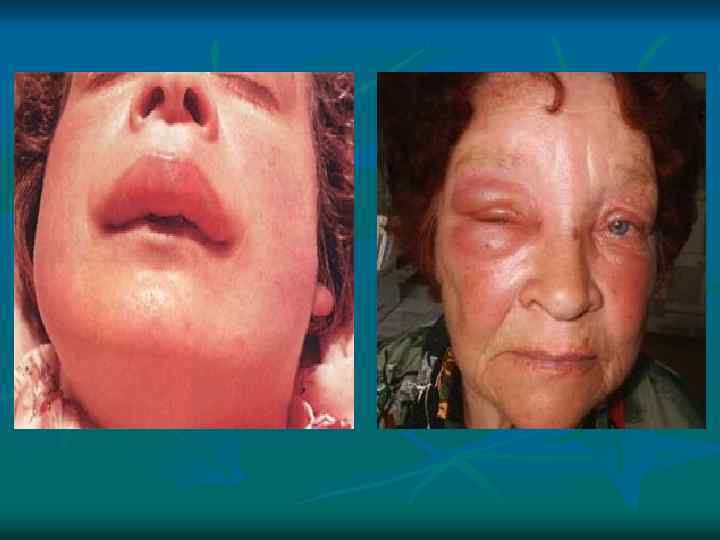
 Ангионевротический отек (отек Квинке) Гигантская крапивница, характеризующаяся отеком более глубоких слоев кожи наиболее часто локализующихся в области лица, шеи, верхних дыхательных путей, кистей рук, ступней ног и реже наружных половых органов, желудочно-кишечного тракта.
Ангионевротический отек (отек Квинке) Гигантская крапивница, характеризующаяся отеком более глубоких слоев кожи наиболее часто локализующихся в области лица, шеи, верхних дыхательных путей, кистей рук, ступней ног и реже наружных половых органов, желудочно-кишечного тракта.
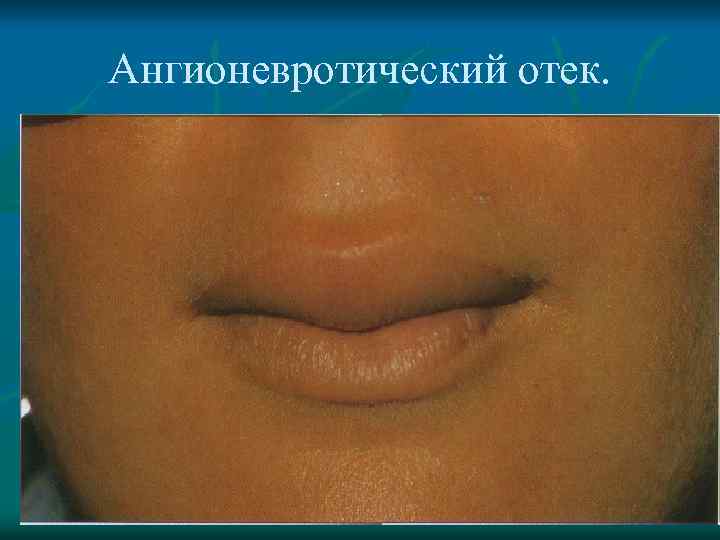 Ангионевротический отек.
Ангионевротический отек.
 Поллиноз Аллергическое заболевание, вызываемое пыльцой растений; клинически проявляется рино-конъюктивальным синдромом (насморк, кашель, зуд, слезоточивость), иногда сопровождается развитием бронхиальной астмы.
Поллиноз Аллергическое заболевание, вызываемое пыльцой растений; клинически проявляется рино-конъюктивальным синдромом (насморк, кашель, зуд, слезоточивость), иногда сопровождается развитием бронхиальной астмы.
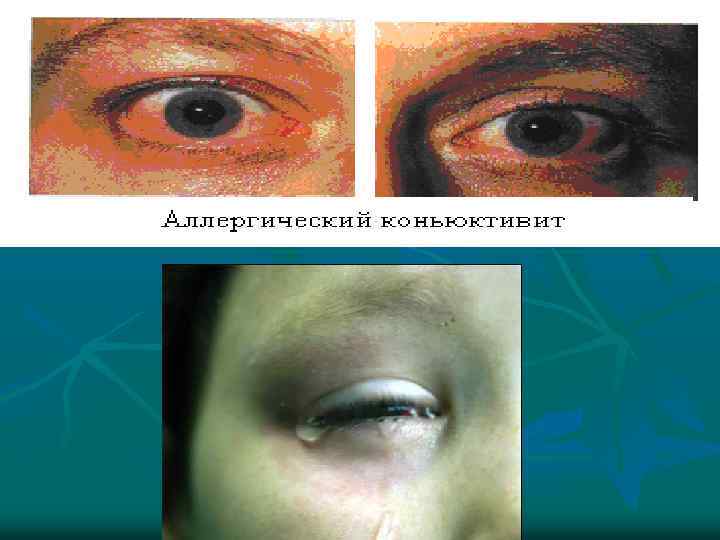
 Поллиноз характеризуется следующими особенностями: v v v 1. Начинается в молодом возрасте (8 -12 лет). 2. подвержены люди с аллергической настроенностью организма (в детстве экссудативно-катаральный диатез, непереносимость пищевых продуктов и т. д. ). 3. Начало болезни совпадает с периодом цветения растений, к пыльце которой у больного имеется аллергия. 4. При прекращении контакта с пыльцой симптомы купируются. 5. Большую роль играет наследственность.
Поллиноз характеризуется следующими особенностями: v v v 1. Начинается в молодом возрасте (8 -12 лет). 2. подвержены люди с аллергической настроенностью организма (в детстве экссудативно-катаральный диатез, непереносимость пищевых продуктов и т. д. ). 3. Начало болезни совпадает с периодом цветения растений, к пыльце которой у больного имеется аллергия. 4. При прекращении контакта с пыльцой симптомы купируются. 5. Большую роль играет наследственность.
 Дерматит атопический Ø Ø Клинические проявления различны в разных возрастных группах. У грудных детей характерны эритематозные с везикуляцией, часто мокнущие элементы на щеках, лбу, коже туловища. Везикулы вскрываются, образуя экзематозные колодцы, из которых выделяется серозный экссудат в виде «капель росы» . Затем образуются корочки, шелушение. К пяти годам большинство детей выздоравливает. Основной жалобой детей старшего возраста является почти постоянный зуд. Лицо поражается редко. Высыпания имеют вид сливных папул, характерны уплотнение и утолщение кожи, ее сухость.
Дерматит атопический Ø Ø Клинические проявления различны в разных возрастных группах. У грудных детей характерны эритематозные с везикуляцией, часто мокнущие элементы на щеках, лбу, коже туловища. Везикулы вскрываются, образуя экзематозные колодцы, из которых выделяется серозный экссудат в виде «капель росы» . Затем образуются корочки, шелушение. К пяти годам большинство детей выздоравливает. Основной жалобой детей старшего возраста является почти постоянный зуд. Лицо поражается редко. Высыпания имеют вид сливных папул, характерны уплотнение и утолщение кожи, ее сухость.
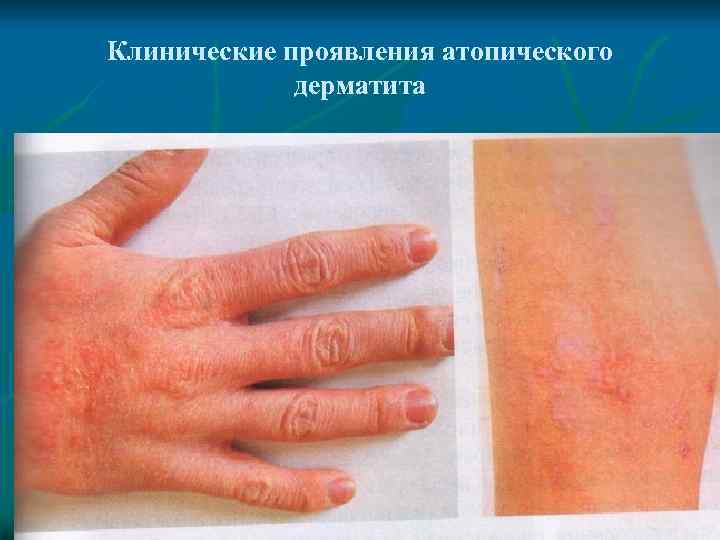 Клинические проявления атопического дерматита
Клинические проявления атопического дерматита
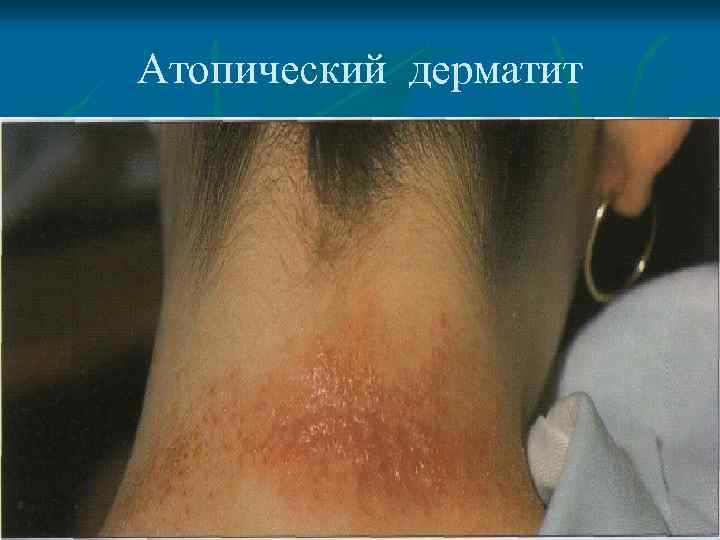 Атопический дерматит
Атопический дерматит
 Синдром Стивена-Джонса Ø Ø Ø Ø Острый слизисто-кожно-глазной синдром (эритема экссудативная, злокачественная) характеризуется: - тяжелым течением; - выраженной интоксикацией; - дистрофией внутренних органов; - поражением конъюктивы, слизистых верхних дыхательных путей, мочеполовой области, кожи; - лихорадка до 39ºС; - на коже появляются крупные эритематозные пятна и папулы, в центре которых образуются пузыри с гнойным или геморрагическим содержимым; - больные подлежат госпитализации в отделение интенсивной терапии
Синдром Стивена-Джонса Ø Ø Ø Ø Острый слизисто-кожно-глазной синдром (эритема экссудативная, злокачественная) характеризуется: - тяжелым течением; - выраженной интоксикацией; - дистрофией внутренних органов; - поражением конъюктивы, слизистых верхних дыхательных путей, мочеполовой области, кожи; - лихорадка до 39ºС; - на коже появляются крупные эритематозные пятна и папулы, в центре которых образуются пузыри с гнойным или геморрагическим содержимым; - больные подлежат госпитализации в отделение интенсивной терапии
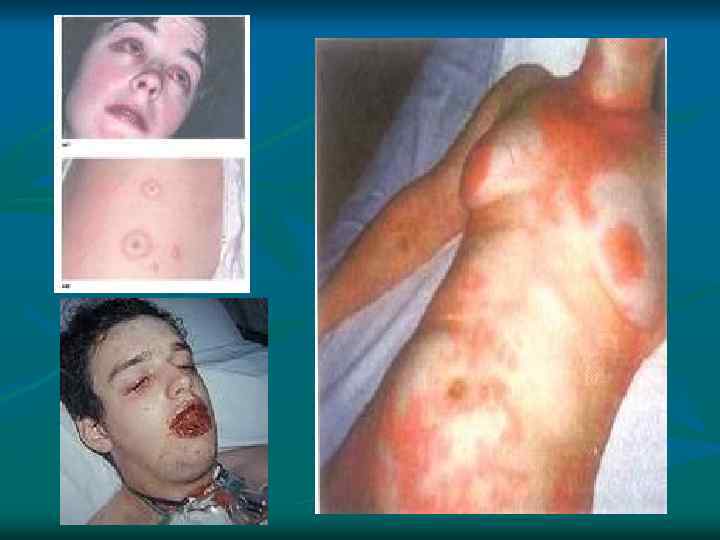
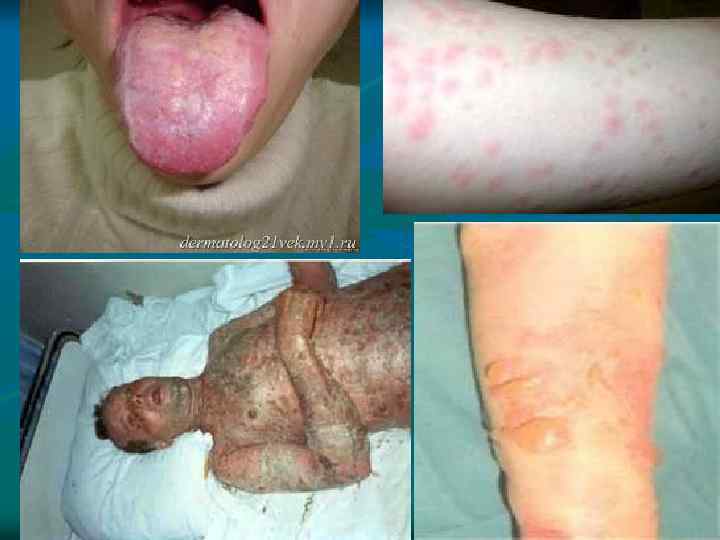
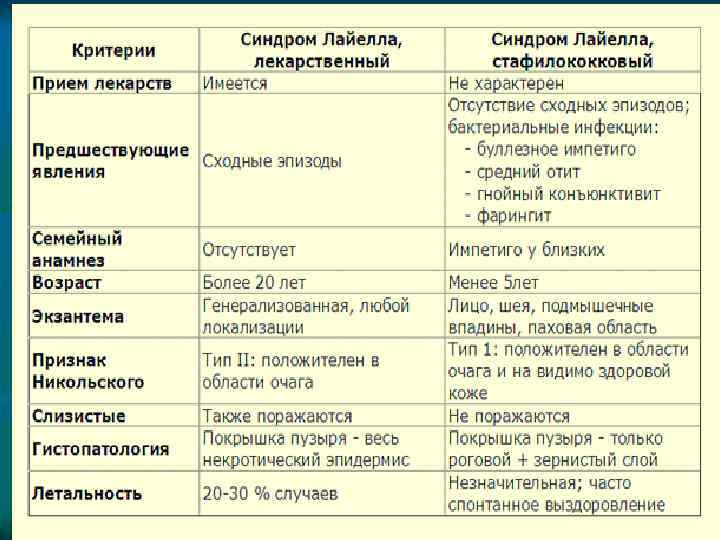
 Синдром Лайела o o o Отличительной особенностью от синдрома Стивена-Джонса является развитие тотального некроза эпидермиса и слизистых. Образуются крупные, с размером до ладони, буллы с серозно-геморрагическим содержимым. В некоторых случаях, особенно у детей, возможно отторжение ногтей, конъюктивы. В практически каждом случае заболевания происходит присоединение сепсиса. Летальность составляет 50%.
Синдром Лайела o o o Отличительной особенностью от синдрома Стивена-Джонса является развитие тотального некроза эпидермиса и слизистых. Образуются крупные, с размером до ладони, буллы с серозно-геморрагическим содержимым. В некоторых случаях, особенно у детей, возможно отторжение ногтей, конъюктивы. В практически каждом случае заболевания происходит присоединение сепсиса. Летальность составляет 50%.
 Диагностика Ø Ø Ø Диагностика аллергологических заболеваний может быть разделена на пять этапов: Сбор аллергологического анамнеза. Проведение клинико-лабораторного обследования. Проведение кожных аллергологических проб. Провокационные тесты. Иммунологическое обследование.
Диагностика Ø Ø Ø Диагностика аллергологических заболеваний может быть разделена на пять этапов: Сбор аллергологического анамнеза. Проведение клинико-лабораторного обследования. Проведение кожных аллергологических проб. Провокационные тесты. Иммунологическое обследование.
 Кожные пробы Выделяют следующие виды кожных проб: q - Накожные (капельные, аппликационные и др. ) q - Скарификационные q - Тест-уколом (prik-тест) q - Внутрикожные
Кожные пробы Выделяют следующие виды кожных проб: q - Накожные (капельные, аппликационные и др. ) q - Скарификационные q - Тест-уколом (prik-тест) q - Внутрикожные
 Провокационные тесты • • • -Назальный тест - Ингаляционный тест - Подъязычный тест - Элиминационный тест - Лейкоцитопенический тест
Провокационные тесты • • • -Назальный тест - Ингаляционный тест - Подъязычный тест - Элиминационный тест - Лейкоцитопенический тест
 Лечение больных острыми аллергозами n n 1. Элиминация аллергенов 2. антигистаминные препараты второго поколения: лоратидин (кларитин), терфенадин (талдан, трексил), цетиризин (зиртек, цетрин), акривастин (кестин), азеластин (аллергодил-назальный спрей), фексофенадин. 3. Глюкокортикостероиды (преднизолон, метилпреднизолон, дексаметазон) 4. Симптоматическая терапия (противоотечная, кардиотоническая, бронхолитическая)
Лечение больных острыми аллергозами n n 1. Элиминация аллергенов 2. антигистаминные препараты второго поколения: лоратидин (кларитин), терфенадин (талдан, трексил), цетиризин (зиртек, цетрин), акривастин (кестин), азеластин (аллергодил-назальный спрей), фексофенадин. 3. Глюкокортикостероиды (преднизолон, метилпреднизолон, дексаметазон) 4. Симптоматическая терапия (противоотечная, кардиотоническая, бронхолитическая)
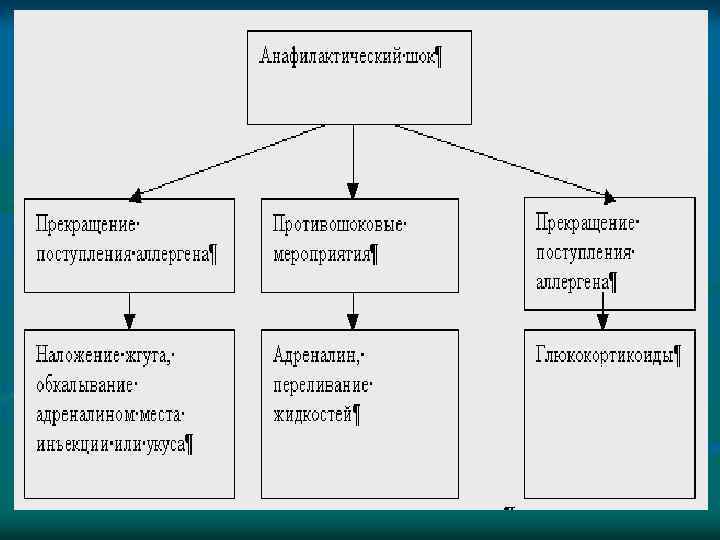
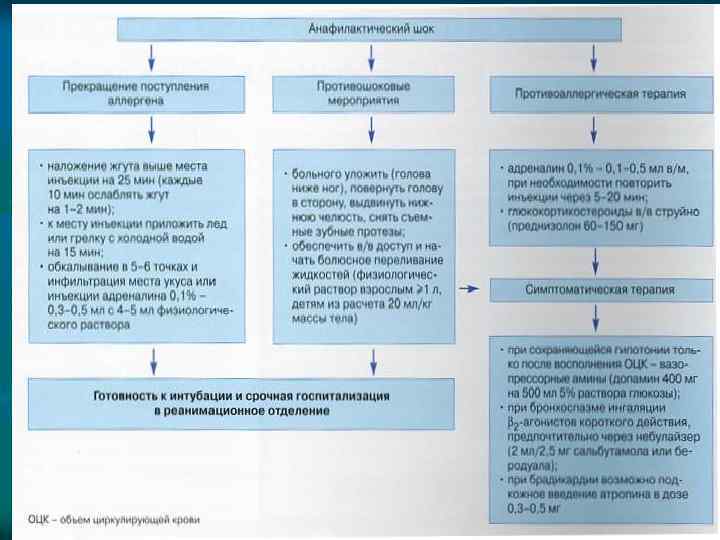
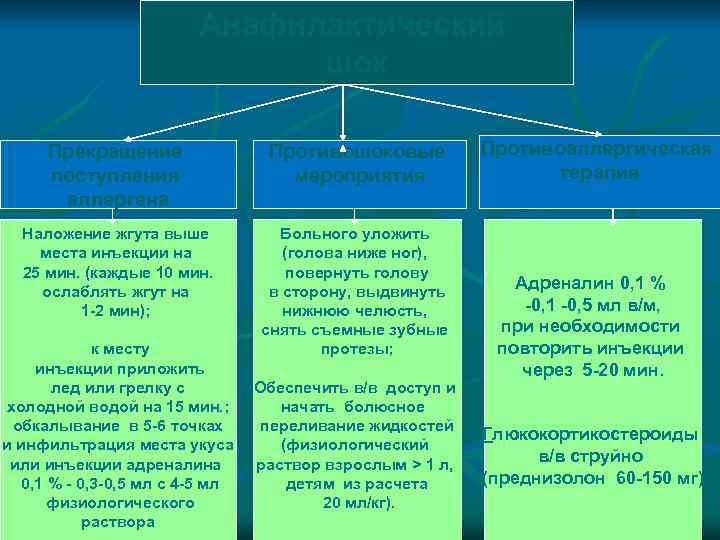 Анафилактический шок Прекращение поступления аллергена Противошоковые мероприятия Наложение жгута выше места инъекции на 25 мин. (каждые 10 мин. ослаблять жгут на 1 -2 мин); Больного уложить (голова ниже ног), повернуть голову в сторону, выдвинуть нижнюю челюсть, снять съемные зубные протезы; к месту инъекции приложить лед или грелку с холодной водой на 15 мин. ; обкалывание в 5 -6 точках и инфильтрация места укуса или инъекции адреналина 0, 1 % - 0, 3 -0, 5 мл с 4 -5 мл физиологического раствора Обеспечить в/в доступ и начать болюсное переливание жидкостей (физиологический раствор взрослым > 1 л, детям из расчета 20 мл/кг). Противоаллергическая терапия Адреналин 0, 1 % -0, 1 -0, 5 мл в/м, при необходимости повторить инъекции через 5 -20 мин. Глюкокортикостероиды в/в струйно (преднизолон 60 -150 мг)
Анафилактический шок Прекращение поступления аллергена Противошоковые мероприятия Наложение жгута выше места инъекции на 25 мин. (каждые 10 мин. ослаблять жгут на 1 -2 мин); Больного уложить (голова ниже ног), повернуть голову в сторону, выдвинуть нижнюю челюсть, снять съемные зубные протезы; к месту инъекции приложить лед или грелку с холодной водой на 15 мин. ; обкалывание в 5 -6 точках и инфильтрация места укуса или инъекции адреналина 0, 1 % - 0, 3 -0, 5 мл с 4 -5 мл физиологического раствора Обеспечить в/в доступ и начать болюсное переливание жидкостей (физиологический раствор взрослым > 1 л, детям из расчета 20 мл/кг). Противоаллергическая терапия Адреналин 0, 1 % -0, 1 -0, 5 мл в/м, при необходимости повторить инъекции через 5 -20 мин. Глюкокортикостероиды в/в струйно (преднизолон 60 -150 мг)
 n при нестабильной гемодинамике и ухудшении состояния больного: адреналин 0, 1% - 1 мл развести в 100 мл физиологического раствора (1: 10 000 или 1: 100 000, но никогда 1: 1000) и вводить внутривенно как можно медленно под контролем ЧСС и уровня АД (систолическое АД необходимо поддерживать на уровне выше 100 мм рт. ст. ); n - готовность к интубации и срочная госпитализация в реанимационное отделение.
n при нестабильной гемодинамике и ухудшении состояния больного: адреналин 0, 1% - 1 мл развести в 100 мл физиологического раствора (1: 10 000 или 1: 100 000, но никогда 1: 1000) и вводить внутривенно как можно медленно под контролем ЧСС и уровня АД (систолическое АД необходимо поддерживать на уровне выше 100 мм рт. ст. ); n - готовность к интубации и срочная госпитализация в реанимационное отделение.
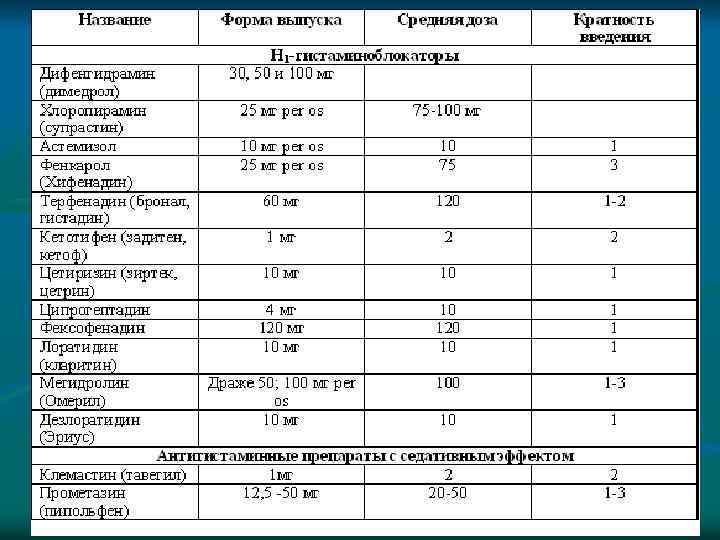
 n Н 1 -гистаминоблокаторы I поколения (хлоропирамин, мебгидролин, клемастин, дифенгидрамин, прометазин и др. ) обладают высокой липофильностью и проникают через гематоэнцефалический барьер, поэтому они имеют выраженный седативный эффект, вызывают нарушение координации, головокружение, снижение способности концентрировать внимание. Обладая сродством к холинергическим рецепторам, эти препараты могут вызывать сухость слизистых оболочек, нарушение мочеиспускания, расстройство ЖКТ. Кроме того, при длительном использовании антигистаминных препаратов I поколения наблюдается снижение их терапевтической активности (тахифилаксия) вследствие уменьшения чувствительности рецепторов к агенту при повторном введении. Эти препараты оказывают кратковременное действие и применяются 3 -4 раза в день.
n Н 1 -гистаминоблокаторы I поколения (хлоропирамин, мебгидролин, клемастин, дифенгидрамин, прометазин и др. ) обладают высокой липофильностью и проникают через гематоэнцефалический барьер, поэтому они имеют выраженный седативный эффект, вызывают нарушение координации, головокружение, снижение способности концентрировать внимание. Обладая сродством к холинергическим рецепторам, эти препараты могут вызывать сухость слизистых оболочек, нарушение мочеиспускания, расстройство ЖКТ. Кроме того, при длительном использовании антигистаминных препаратов I поколения наблюдается снижение их терапевтической активности (тахифилаксия) вследствие уменьшения чувствительности рецепторов к агенту при повторном введении. Эти препараты оказывают кратковременное действие и применяются 3 -4 раза в день.
 n Н 1 -гистаминоблокаторы II поколения (цетиризин, акривастин, лоратадин) более липофобны. Поэтому они гораздо в меньшей степени проникают через гематоэнцефалический барьер и обладают значительно меньшей седацией, или же таковая отсутствует. Прием антигистаминных препаратов II поколения в рекомендуемых дозах не влияет на внимание, память, бдительность, скорость реакций. Действуют эти лекарственные средства длительно (около 24 ч), однако некоторые из них с осторожностью назначаются пациентам с почечной и/или печеночной недостаточностью, лицам пожилого возраста, при удлинении интервала Q-T на ЭКГ. Ряд препаратов этой группы (астемизол, терфенадин) обладают кардиотоксичным эффектом и с 2001 г. запрещены к применению в России.
n Н 1 -гистаминоблокаторы II поколения (цетиризин, акривастин, лоратадин) более липофобны. Поэтому они гораздо в меньшей степени проникают через гематоэнцефалический барьер и обладают значительно меньшей седацией, или же таковая отсутствует. Прием антигистаминных препаратов II поколения в рекомендуемых дозах не влияет на внимание, память, бдительность, скорость реакций. Действуют эти лекарственные средства длительно (около 24 ч), однако некоторые из них с осторожностью назначаются пациентам с почечной и/или печеночной недостаточностью, лицам пожилого возраста, при удлинении интервала Q-T на ЭКГ. Ряд препаратов этой группы (астемизол, терфенадин) обладают кардиотоксичным эффектом и с 2001 г. запрещены к применению в России.
 Обучение применению ингаляторов больных бронхиальной астмой
Обучение применению ингаляторов больных бронхиальной астмой

 ПУЛЬМИКОРТ Пульмикорт турбухалер глюкокортикостероид будесонид в порошке для вдыхания Пульмикорт в виде суспензии для ингаляций через небулайзер
ПУЛЬМИКОРТ Пульмикорт турбухалер глюкокортикостероид будесонид в порошке для вдыхания Пульмикорт в виде суспензии для ингаляций через небулайзер
 Ингалятор « Pulmo-Aide» и ингалятор с комбинированным питанием
Ингалятор « Pulmo-Aide» и ингалятор с комбинированным питанием

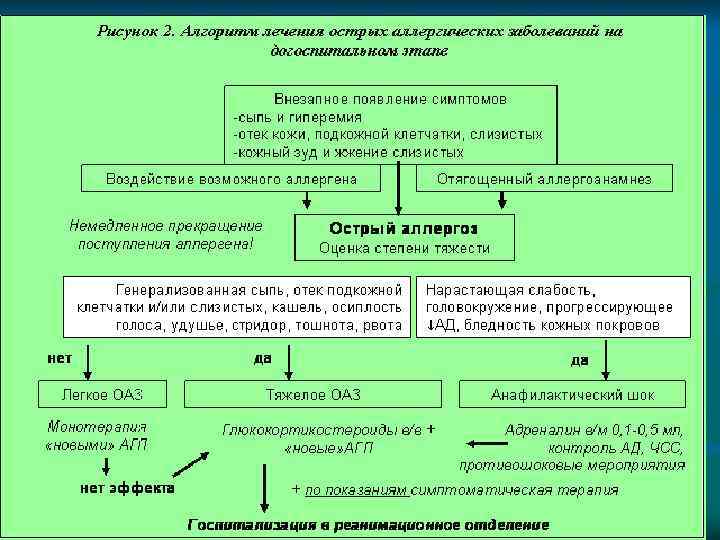
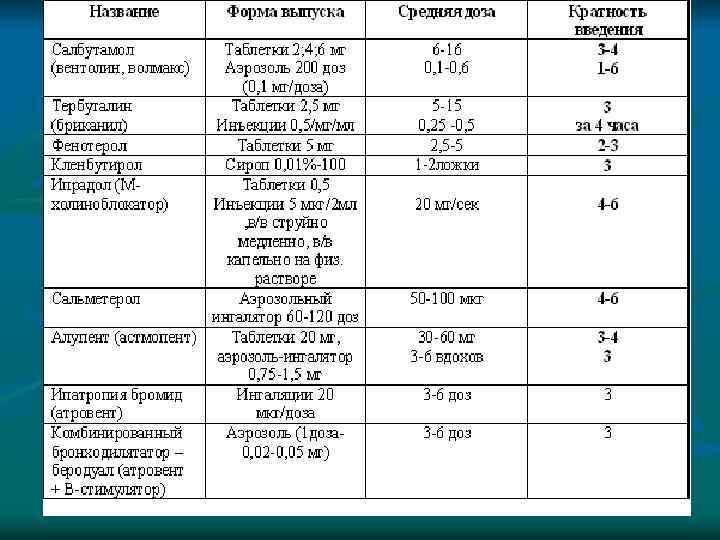
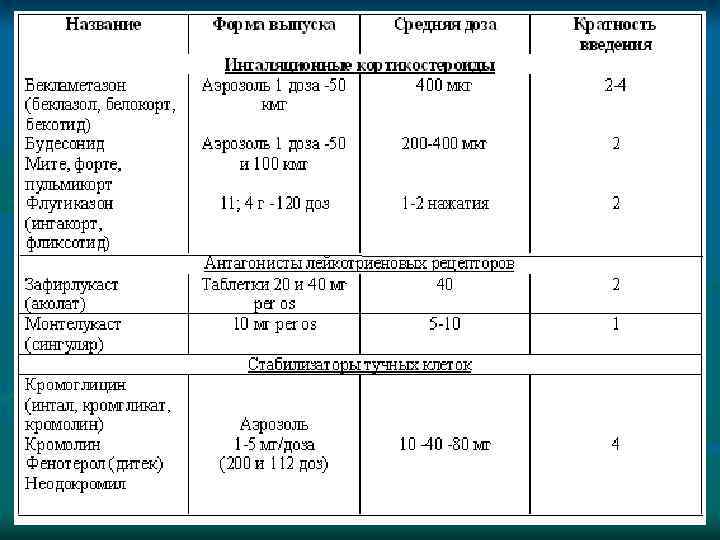
 n n n Неотложная терапия при ОАЗ на догоспитальном этапе проводится по следующим направлениям. Прекращение дальнейшего доступа предполагаемого аллергена. Противошоковые мероприятия. Симптоматическая терапия. При развитии бронхоспазма показано ингаляционное введение β 2 -агонистов, холинолитиков, противовоспалительных препаратов через небулайзер. Коррекцию артериальной гипотонии и восполнение ОЦК проводят с помощью введения солевых и коллоидных растворов. При этом вазопрессорные амины применяют только после восполнения ОЦК. При брадикардии возможно введение атропина. При цианозе, диспноэ, сухих хрипах показана также кислородотерапия. Противоаллергическая терапия, включающая применение антагонистов Н 1 -рецепторов — при легких формах ОАЗ и глюкокортикоидов — при среднетяжелых/тяжелых (возможна комбинация с антигистаминными препаратами для потенциирования терапевтического эффекта)
n n n Неотложная терапия при ОАЗ на догоспитальном этапе проводится по следующим направлениям. Прекращение дальнейшего доступа предполагаемого аллергена. Противошоковые мероприятия. Симптоматическая терапия. При развитии бронхоспазма показано ингаляционное введение β 2 -агонистов, холинолитиков, противовоспалительных препаратов через небулайзер. Коррекцию артериальной гипотонии и восполнение ОЦК проводят с помощью введения солевых и коллоидных растворов. При этом вазопрессорные амины применяют только после восполнения ОЦК. При брадикардии возможно введение атропина. При цианозе, диспноэ, сухих хрипах показана также кислородотерапия. Противоаллергическая терапия, включающая применение антагонистов Н 1 -рецепторов — при легких формах ОАЗ и глюкокортикоидов — при среднетяжелых/тяжелых (возможна комбинация с антигистаминными препаратами для потенциирования терапевтического эффекта)