ордс для клин ордин 2016.ppt
- Количество слайдов: 62
 Острое повреждение легких (ALI) и острый респираторный дистресссиндром (ARDS)
Острое повреждение легких (ALI) и острый респираторный дистресссиндром (ARDS)
 u В 1967 г Ashbaugh описал 12 § § § больных: Тяжелое диспное Сниженная легочная поддатливость Диф. двусторонние инфильтраты Тяжелая гипоксемия рефрактерная к оксигенотерапии Уменьшалась при PEEP
u В 1967 г Ashbaugh описал 12 § § § больных: Тяжелое диспное Сниженная легочная поддатливость Диф. двусторонние инфильтраты Тяжелая гипоксемия рефрактерная к оксигенотерапии Уменьшалась при PEEP
 Частота острого респираторного дистресс-синдрома (2004 г. ) Страна Заболевших Население в год США 161 942 293 655 405 Китай 716 276 1 298 847 624 Индия 587 355 1 065 070 607 Япония 70 220 127 270 708 Россия 79 397 143 974 059
Частота острого респираторного дистресс-синдрома (2004 г. ) Страна Заболевших Население в год США 161 942 293 655 405 Китай 716 276 1 298 847 624 Индия 587 355 1 065 070 607 Япония 70 220 127 270 708 Россия 79 397 143 974 059
 “Мы оцениваем заболеваемость СОПЛ и ОРДС в США ежегодно на уровне 190600 случаев). Из них умерло 74500 человек (39, 1%), по данным с 1999 – 2000 гг. Для лечения потребовалось 3, 6 млн дней госпитализации, что определяет его стоимость” Rubenfeld NEJM 2005
“Мы оцениваем заболеваемость СОПЛ и ОРДС в США ежегодно на уровне 190600 случаев). Из них умерло 74500 человек (39, 1%), по данным с 1999 – 2000 гг. Для лечения потребовалось 3, 6 млн дней госпитализации, что определяет его стоимость” Rubenfeld NEJM 2005
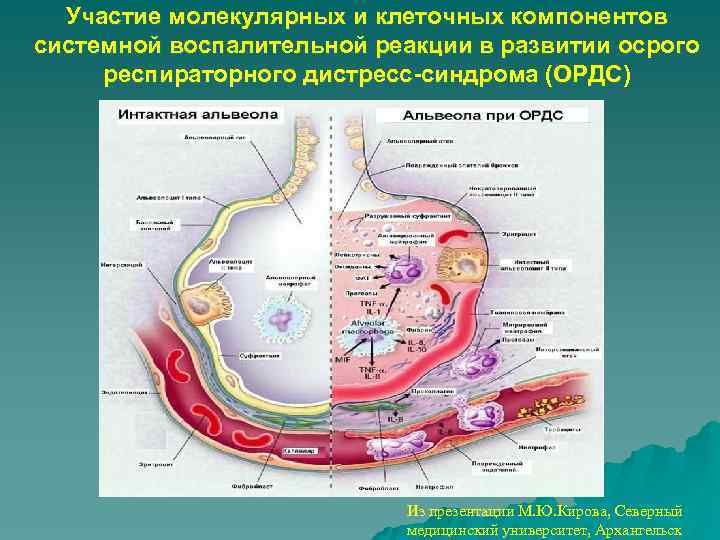 Участие молекулярных и клеточных компонентов системной воспалительной реакции в развитии осрого респираторного дистресс-синдрома (ОРДС) Из презентации М. Ю. Кирова, Северный медицинский университет, Архангельск
Участие молекулярных и клеточных компонентов системной воспалительной реакции в развитии осрого респираторного дистресс-синдрома (ОРДС) Из презентации М. Ю. Кирова, Северный медицинский университет, Архангельск
 ALI & ARDS – клинические стадии u 1 стадия: отек и ателектазирование!!! u 2 стадия: формирование гиалиновых мембран, ателекто-, баро-, волюмо- и биотравма u 3 стадия: восстановление и (или) фиброз
ALI & ARDS – клинические стадии u 1 стадия: отек и ателектазирование!!! u 2 стадия: формирование гиалиновых мембран, ателекто-, баро-, волюмо- и биотравма u 3 стадия: восстановление и (или) фиброз
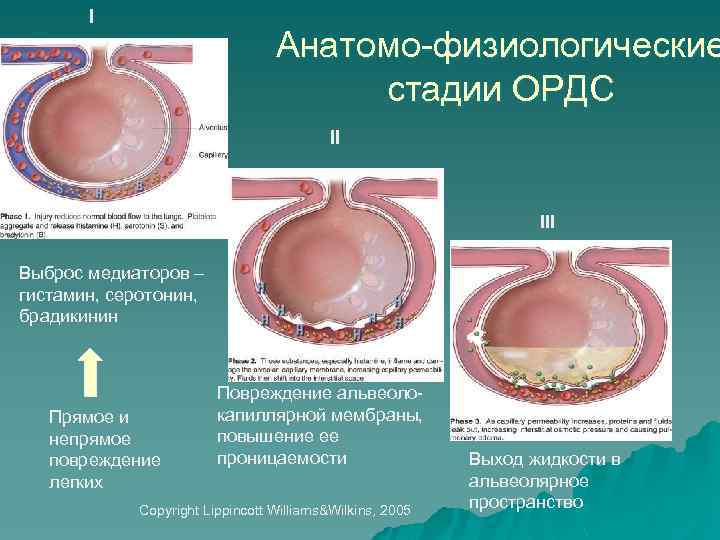 I Анатомо-физиологические стадии ОРДС II III Выброс медиаторов – гистамин, серотонин, брадикинин Прямое и непрямое повреждение легких Повреждение альвеолокапиллярной мембраны, повышение ее проницаемости Copyright Lippincott Williams&Wilkins, 2005 Выход жидкости в альвеолярное пространство
I Анатомо-физиологические стадии ОРДС II III Выброс медиаторов – гистамин, серотонин, брадикинин Прямое и непрямое повреждение легких Повреждение альвеолокапиллярной мембраны, повышение ее проницаемости Copyright Lippincott Williams&Wilkins, 2005 Выход жидкости в альвеолярное пространство
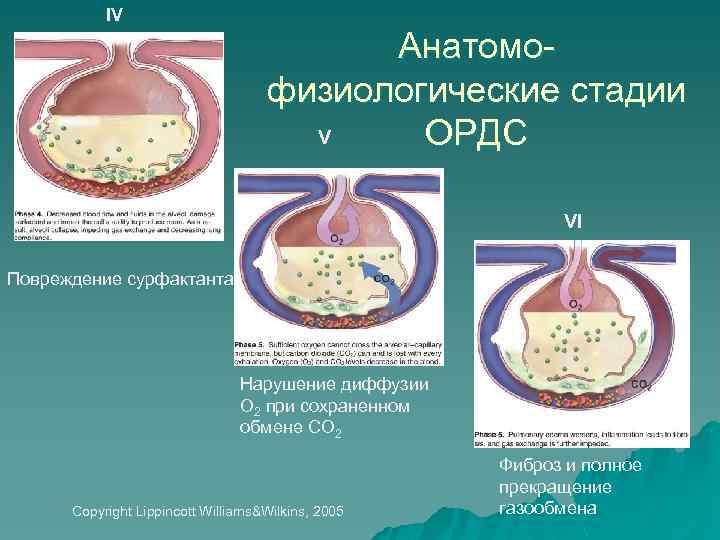 IV Анатомофизиологические стадии V ОРДС VI Повреждение сурфактанта Нарушение диффузии О 2 при сохраненном обмене СО 2 Copyright Lippincott Williams&Wilkins, 2005 Фиброз и полное прекращение газообмена
IV Анатомофизиологические стадии V ОРДС VI Повреждение сурфактанта Нарушение диффузии О 2 при сохраненном обмене СО 2 Copyright Lippincott Williams&Wilkins, 2005 Фиброз и полное прекращение газообмена
 Патоморфология ОПЛ (12 – 24 час)
Патоморфология ОПЛ (12 – 24 час)
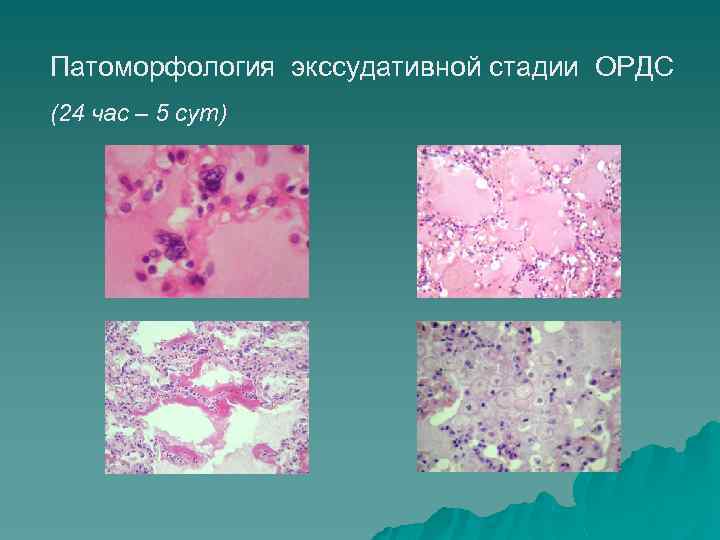 Патоморфология экссудативной стадии ОРДС (24 час – 5 сут)
Патоморфология экссудативной стадии ОРДС (24 час – 5 сут)
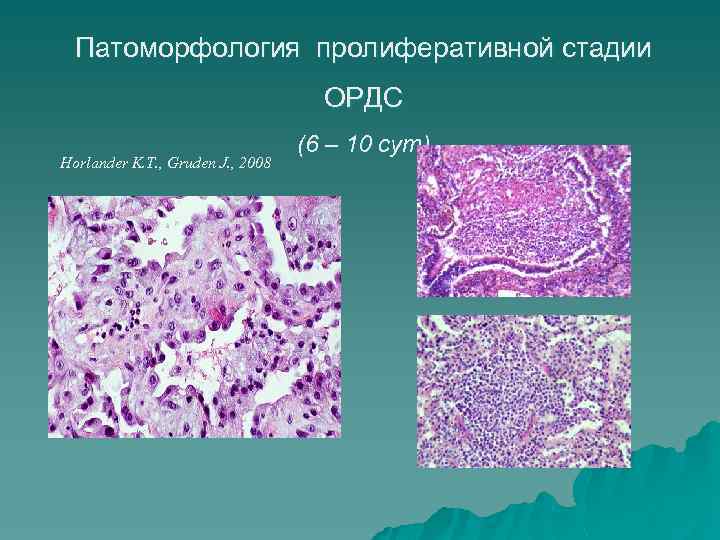 Патоморфология пролиферативной стадии ОРДС Horlander K. T. , Gruden J. , 2008 (6 – 10 сут)
Патоморфология пролиферативной стадии ОРДС Horlander K. T. , Gruden J. , 2008 (6 – 10 сут)
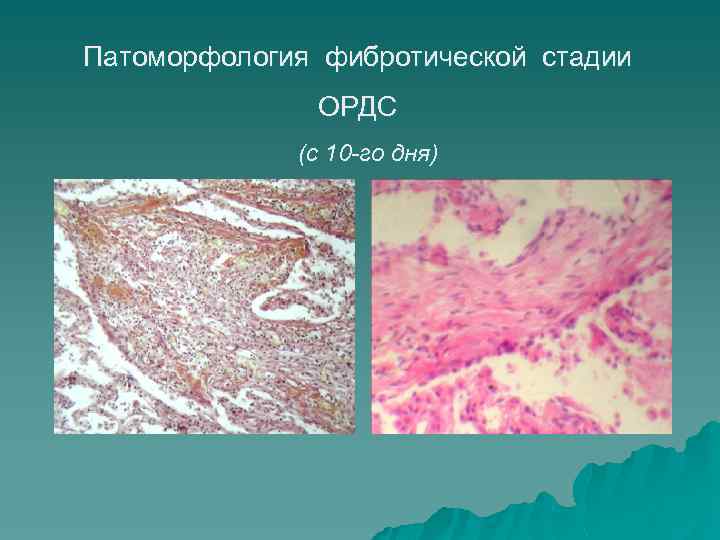 Патоморфология фибротической стадии ОРДС (с 10 -го дня)
Патоморфология фибротической стадии ОРДС (с 10 -го дня)
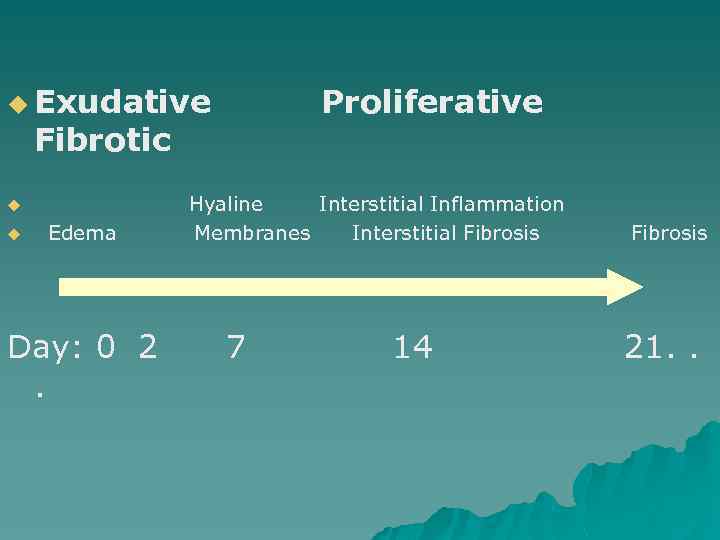 u Exudative Fibrotic Proliferative Hyaline Interstitial Inflammation u Edema Membranes Interstitial Fibrosis u Day: 0 2 7 14 21. . .
u Exudative Fibrotic Proliferative Hyaline Interstitial Inflammation u Edema Membranes Interstitial Fibrosis u Day: 0 2 7 14 21. . .
 причины u u u u u Прямые частые Аспирационная пневмония Менее частые Вдыхание токсических паров Легочные ушибы Жир эмболии утопление Реперфузионные u u u Непрямые частые сепсис Тяжелая травма шок Менее частые Острый панкреатит АИК TRALI ДВС ожоги ЧМТ
причины u u u u u Прямые частые Аспирационная пневмония Менее частые Вдыхание токсических паров Легочные ушибы Жир эмболии утопление Реперфузионные u u u Непрямые частые сепсис Тяжелая травма шок Менее частые Острый панкреатит АИК TRALI ДВС ожоги ЧМТ
 u Несколько других клинических переменных связаны с развитием ОРДС u пожилой возраст, u хронический алкоголизм, u метаболический ацидоз, u тяжесть критических заболеваний.
u Несколько других клинических переменных связаны с развитием ОРДС u пожилой возраст, u хронический алкоголизм, u метаболический ацидоз, u тяжесть критических заболеваний.
 1994 в Северной Америке-Европейский консенсус конференция (NAECC) критерии: u u Возникновение - Острое и упорное Рентгенологические критерии - Двустороннее легочные инфильтраты согласуется с наличием отека Критерии оксигенации - Нарушение оксигенации независимо от величины PEEP, с коэффициентом Pa. O 2/Fi. O 2 300 (ALI) и 200 для ОРДС Критерии исключения - клинические признаки левогожелудочковой недостаточности или давление в легочной артерии 18 мм рт и выше.
1994 в Северной Америке-Европейский консенсус конференция (NAECC) критерии: u u Возникновение - Острое и упорное Рентгенологические критерии - Двустороннее легочные инфильтраты согласуется с наличием отека Критерии оксигенации - Нарушение оксигенации независимо от величины PEEP, с коэффициентом Pa. O 2/Fi. O 2 300 (ALI) и 200 для ОРДС Критерии исключения - клинические признаки левогожелудочковой недостаточности или давление в легочной артерии 18 мм рт и выше.
 определение u Острый респираторный дистресссиндром (ОРДС) является клиническим синдромом характеризующийся тяжелой одышкой быстрым началом, гипоксемией, и диффузными легочные инфильтратами, ведущие к дыхательной недостаточности.
определение u Острый респираторный дистресссиндром (ОРДС) является клиническим синдромом характеризующийся тяжелой одышкой быстрым началом, гипоксемией, и диффузными легочные инфильтратами, ведущие к дыхательной недостаточности.
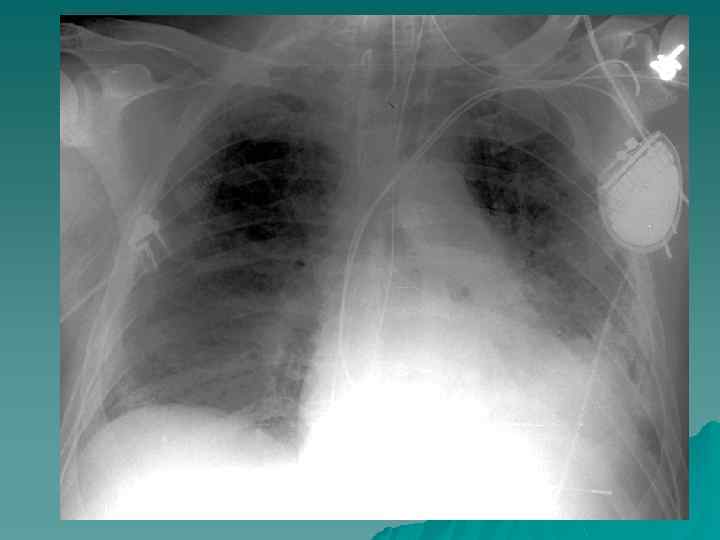
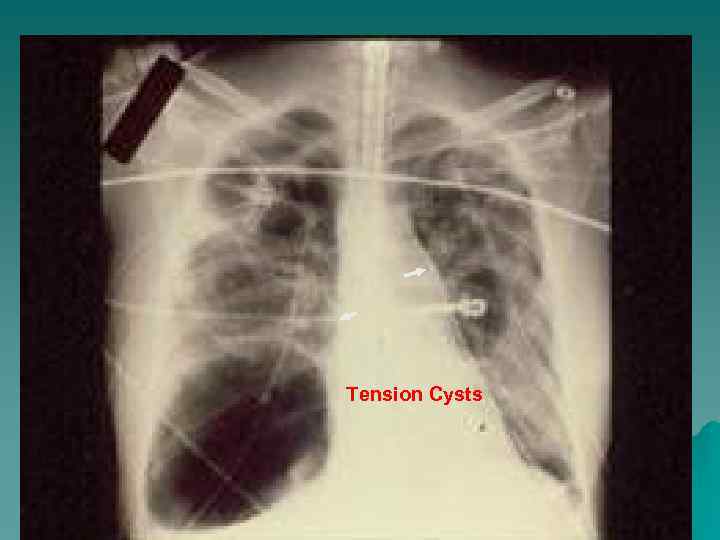 Tension Cysts
Tension Cysts
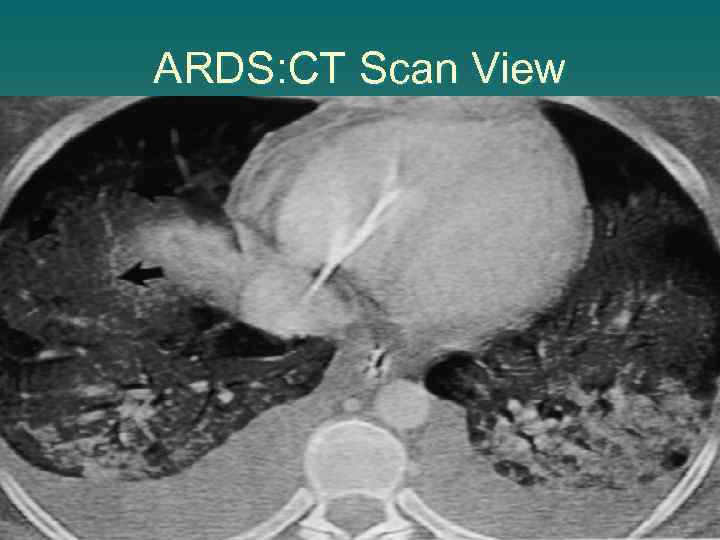 ARDS: CT Scan View
ARDS: CT Scan View
 1 стадия ОПЛ и ОРДС – экстренное лечение ателектазов Рекрутмент
1 стадия ОПЛ и ОРДС – экстренное лечение ателектазов Рекрутмент
 Модель легких после спокойного выдоха (функциональная остаточная емкость – FRC) Здоровые легкие Поврежденные легкие Нераскрытые альвеолы
Модель легких после спокойного выдоха (функциональная остаточная емкость – FRC) Здоровые легкие Поврежденные легкие Нераскрытые альвеолы
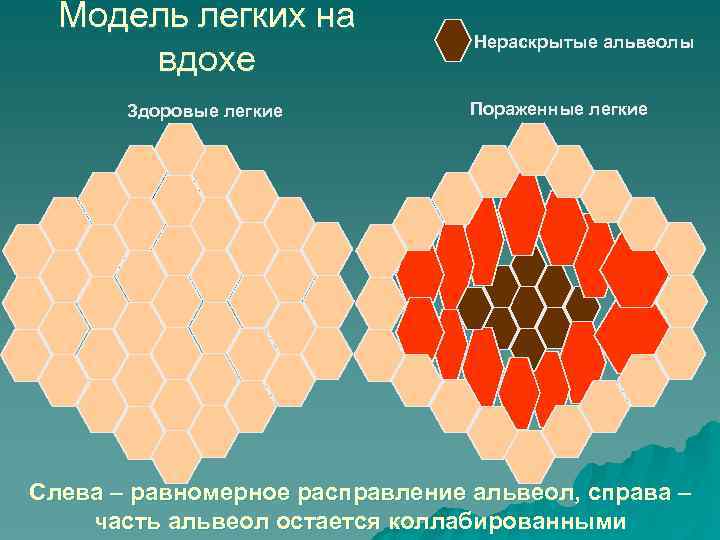 Модель легких на вдохе Здоровые легкие Нераскрытые альвеолы Пораженные легкие Слева – равномерное расправление альвеол, справа – часть альвеол остается коллабированными
Модель легких на вдохе Здоровые легкие Нераскрытые альвеолы Пораженные легкие Слева – равномерное расправление альвеол, справа – часть альвеол остается коллабированными
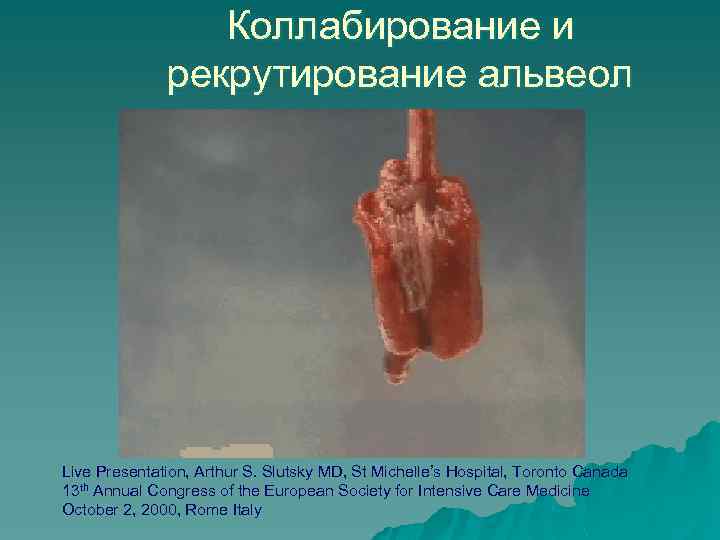 Коллабирование и рекрутирование альвеол Live Presentation, Arthur S. Slutsky MD, St Michelle’s Hospital, Toronto Canada 13 th Annual Congress of the European Society for Intensive Care Medicine October 2, 2000, Rome Italy
Коллабирование и рекрутирование альвеол Live Presentation, Arthur S. Slutsky MD, St Michelle’s Hospital, Toronto Canada 13 th Annual Congress of the European Society for Intensive Care Medicine October 2, 2000, Rome Italy

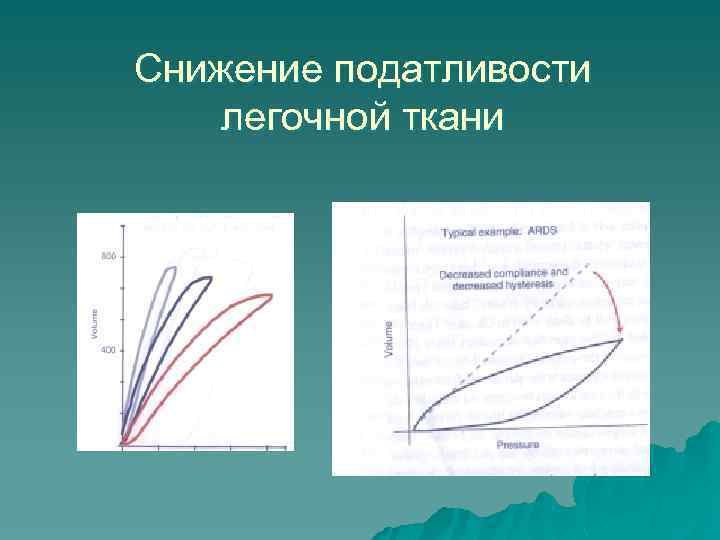 Снижение податливости легочной ткани
Снижение податливости легочной ткани
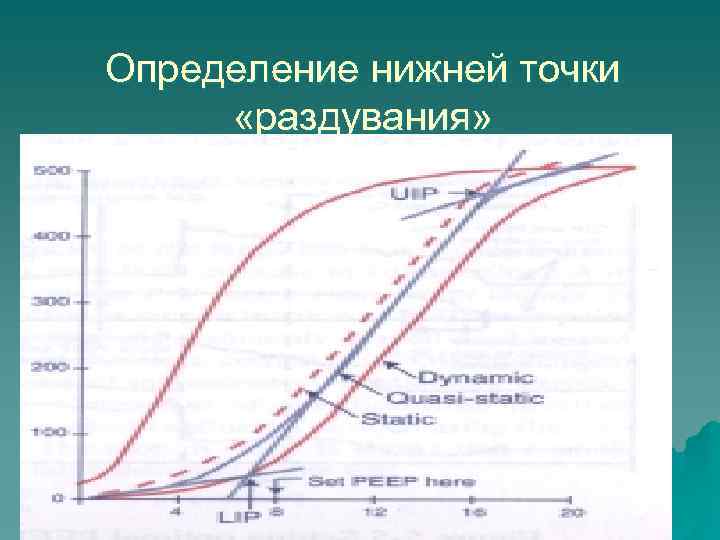 Определение нижней точки «раздувания»
Определение нижней точки «раздувания»
 Маневр открытия альвеол Цели: u «Раздуть» (открыть) пораженные, но потенциально функционирующие альвеолы u Удержать их открытыми – определить параметры вентиляции, при которых пораженные альвеолы остаются открытыми
Маневр открытия альвеол Цели: u «Раздуть» (открыть) пораженные, но потенциально функционирующие альвеолы u Удержать их открытыми – определить параметры вентиляции, при которых пораженные альвеолы остаются открытыми
 Показания к рекрутменту u Снижение индекса оксигенации (p. O 2/Fi. O 2) более, чем на 50 mm. Hg u Признаки ателектазирования по данным R или КТ грудной клетки
Показания к рекрутменту u Снижение индекса оксигенации (p. O 2/Fi. O 2) более, чем на 50 mm. Hg u Признаки ателектазирования по данным R или КТ грудной клетки
 Простейший алгоритм рекрутмента (контроль гемодинамики!) ь ь Седация 10 вдохов по 1000 -1200 мл, PEEP – 10 -12 cm H 2 O Динамический контроль p. O 2/Fi. O 2
Простейший алгоритм рекрутмента (контроль гемодинамики!) ь ь Седация 10 вдохов по 1000 -1200 мл, PEEP – 10 -12 cm H 2 O Динамический контроль p. O 2/Fi. O 2
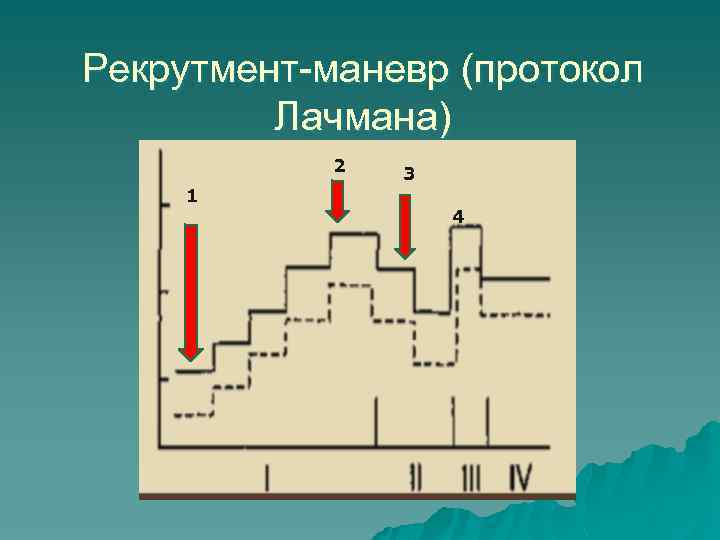 Рекрутмент-маневр (протокол Лачмана) 2 1 3 4
Рекрутмент-маневр (протокол Лачмана) 2 1 3 4
![Total Recuitment [%] Эффективность рекрутмента 0 10 20 30 Pressure [cm. H 2 O] Total Recuitment [%] Эффективность рекрутмента 0 10 20 30 Pressure [cm. H 2 O]](https://present5.com/presentation/317510806_437438272/image-32.jpg) Total Recuitment [%] Эффективность рекрутмента 0 10 20 30 Pressure [cm. H 2 O] 40 50 60
Total Recuitment [%] Эффективность рекрутмента 0 10 20 30 Pressure [cm. H 2 O] 40 50 60
 2 стадия ОПЛ и ОРДС – сберечь легкие «Оpen lung rest»
2 стадия ОПЛ и ОРДС – сберечь легкие «Оpen lung rest»
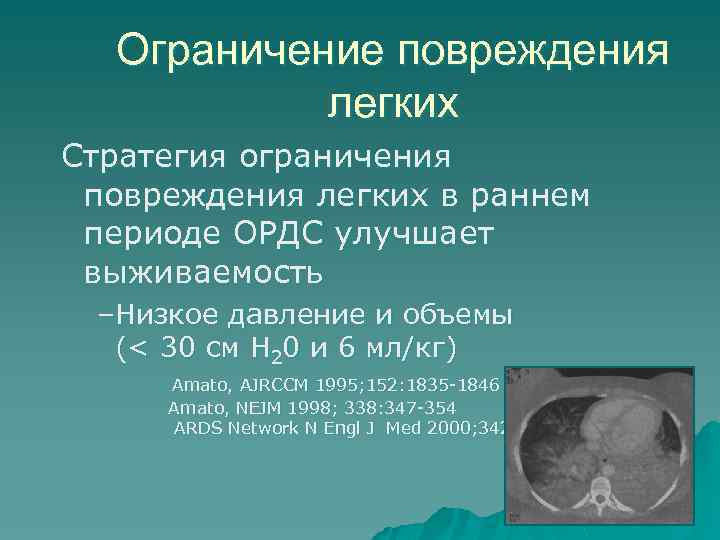 Ограничение повреждения легких Стратегия ограничения повреждения легких в раннем периоде ОРДС улучшает выживаемость –Низкое давление и объемы (< 30 cм H 20 и 6 мл/кг) Amato, AJRCCM 1995; 152: 1835 -1846 Amato, NEJM 1998; 338: 347 -354 ARDS Network N Engl J Med 2000; 342: 1301 -08
Ограничение повреждения легких Стратегия ограничения повреждения легких в раннем периоде ОРДС улучшает выживаемость –Низкое давление и объемы (< 30 cм H 20 и 6 мл/кг) Amato, AJRCCM 1995; 152: 1835 -1846 Amato, NEJM 1998; 338: 347 -354 ARDS Network N Engl J Med 2000; 342: 1301 -08
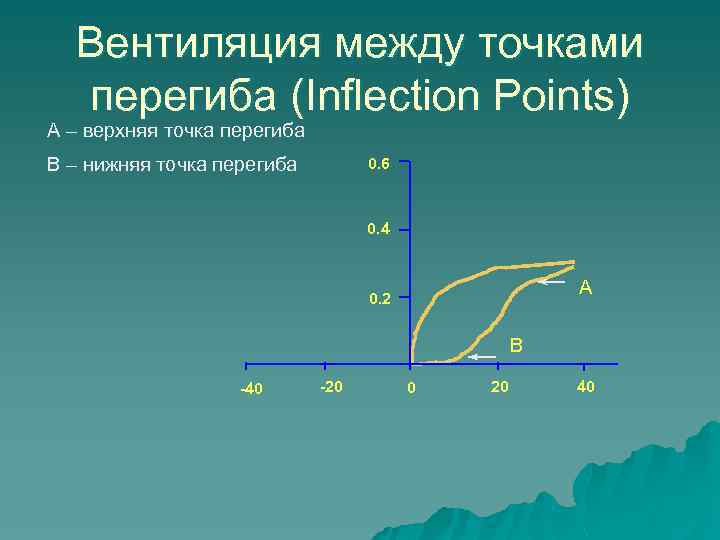 Вентиляция между точками перегиба (Inflection Points) A – верхняя точка перегиба B – нижняя точка перегиба 0. 6 0. 4 A 0. 2 B -40 -20 0 20 40
Вентиляция между точками перегиба (Inflection Points) A – верхняя точка перегиба B – нижняя точка перегиба 0. 6 0. 4 A 0. 2 B -40 -20 0 20 40
 Современная доктрина ИВЛ u Вентиляция с управлением по давлению Pmax = 30 -35 cm H 2 O u ЧД 20 -25 u u u ДО 4, 5 -6 мл/кг (не более 10 мл) Высокий ПДКВ Гиперкапния допустима? (р. СО 2 > 55 мм. Hg) Минимально достаточная оксигенация (минимум р. О 2 = 60 мм. Hg, Sat O 2 = 89%)
Современная доктрина ИВЛ u Вентиляция с управлением по давлению Pmax = 30 -35 cm H 2 O u ЧД 20 -25 u u u ДО 4, 5 -6 мл/кг (не более 10 мл) Высокий ПДКВ Гиперкапния допустима? (р. СО 2 > 55 мм. Hg) Минимально достаточная оксигенация (минимум р. О 2 = 60 мм. Hg, Sat O 2 = 89%)
 1. Но оксигенация низкая и углекислота не выводится! u Проблемы с мозгом u Проблемы СПОН
1. Но оксигенация низкая и углекислота не выводится! u Проблемы с мозгом u Проблемы СПОН
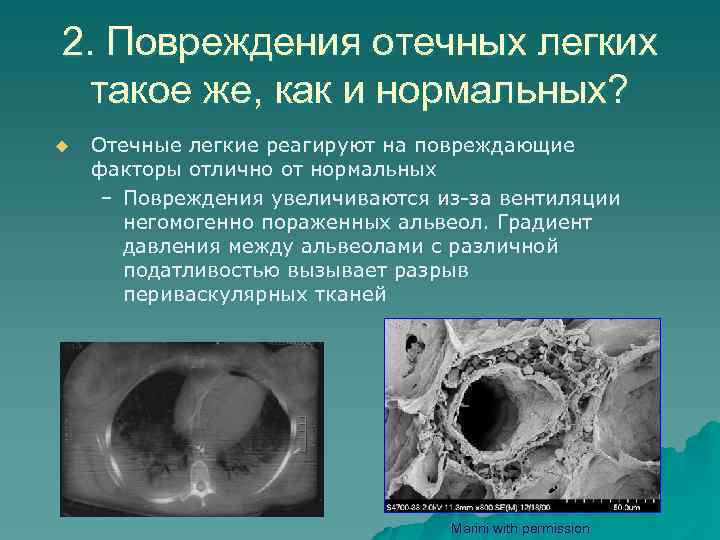 2. Повреждения отечных легких такое же, как и нормальных? u Отечные легкие реагируют на повреждающие факторы отлично от нормальных – Повреждения увеличиваются из-за вентиляции негомогенно пораженных альвеол. Градиент давления между альвеолами с различной податливостью вызывает разрыв периваскулярных тканей Marini with permission
2. Повреждения отечных легких такое же, как и нормальных? u Отечные легкие реагируют на повреждающие факторы отлично от нормальных – Повреждения увеличиваются из-за вентиляции негомогенно пораженных альвеол. Градиент давления между альвеолами с различной податливостью вызывает разрыв периваскулярных тканей Marini with permission
 3. Сохраняем спонтанное дыхание? Противоречие: u Пациенты с ОРДС не должны дышать самостоятельно во время наиболее острой стадии заболевания, особенно если они нестабильны, находятся в септическом шоке, клиницисты опасаются нарушений перфузии органов u Наибольший риск повреждения легких – перерастяжение отдельных участков – Чем сильнее больной, тем выше потенциальный транспульмональный градиент давления
3. Сохраняем спонтанное дыхание? Противоречие: u Пациенты с ОРДС не должны дышать самостоятельно во время наиболее острой стадии заболевания, особенно если они нестабильны, находятся в септическом шоке, клиницисты опасаются нарушений перфузии органов u Наибольший риск повреждения легких – перерастяжение отдельных участков – Чем сильнее больной, тем выше потенциальный транспульмональный градиент давления
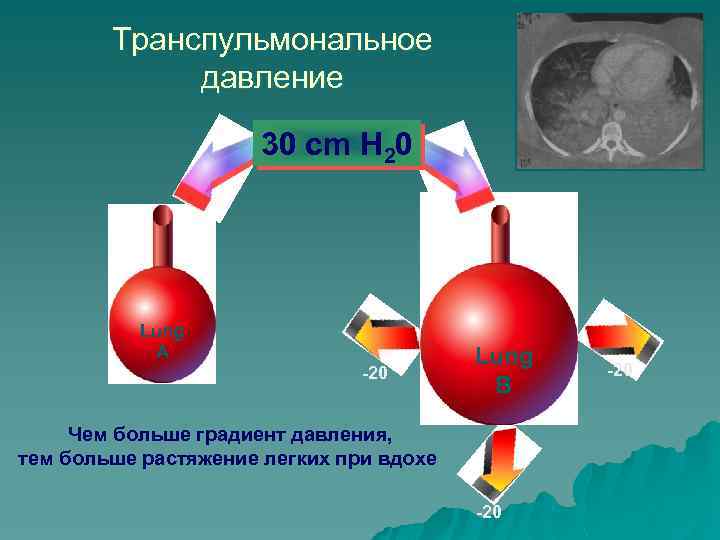 Транспульмональное давление 30 cm H 20 Lung A Lung B Lung A -20 B Lung B Чем больше градиент давления, тем больше растяжение легких при вдохе -20
Транспульмональное давление 30 cm H 20 Lung A Lung B Lung A -20 B Lung B Чем больше градиент давления, тем больше растяжение легких при вдохе -20
 6. Есть ли альтернативные решения?
6. Есть ли альтернативные решения?
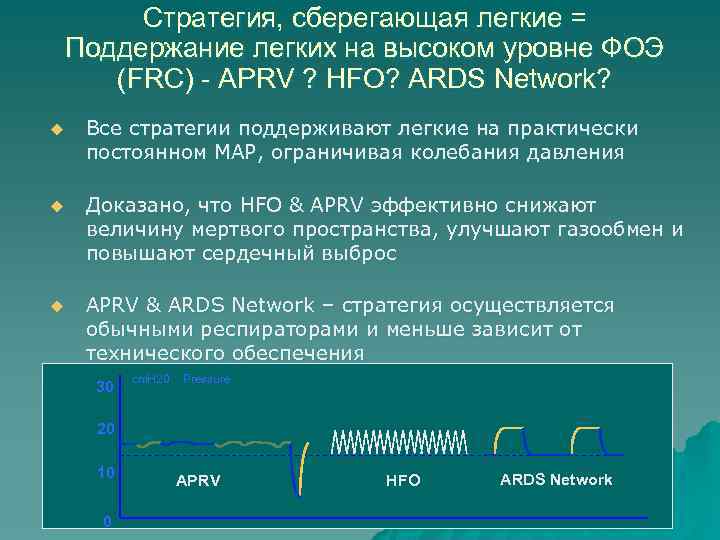 Стратегия, сберегающая легкие = Поддержание легких на высоком уровне ФОЭ (FRC) - APRV ? HFO? ARDS Network? u Все стратегии поддерживают легкие на практически постоянном MAP, ограничивая колебания давления u Доказано, что HFO & APRV эффективно снижают величину мертвого пространства, улучшают газообмен и повышают сердечный выброс u APRV & ARDS Network – стратегия осуществляется обычными респираторами и меньше зависит от технического обеспечения 30 cm. H 20 Pressure 20 10 0 APRV HFO ARDS Network
Стратегия, сберегающая легкие = Поддержание легких на высоком уровне ФОЭ (FRC) - APRV ? HFO? ARDS Network? u Все стратегии поддерживают легкие на практически постоянном MAP, ограничивая колебания давления u Доказано, что HFO & APRV эффективно снижают величину мертвого пространства, улучшают газообмен и повышают сердечный выброс u APRV & ARDS Network – стратегия осуществляется обычными респираторами и меньше зависит от технического обеспечения 30 cm. H 20 Pressure 20 10 0 APRV HFO ARDS Network
 3 стадия ОПЛ и ОРДС – неравномерность выздоровления Lung rest + zero РЕЕР
3 стадия ОПЛ и ОРДС – неравномерность выздоровления Lung rest + zero РЕЕР
 ОПЛ и ОРДС u Прогресс несомненен, но… u Больше вопросов, чем ответов
ОПЛ и ОРДС u Прогресс несомненен, но… u Больше вопросов, чем ответов
 Нереспираторные методы лечения ОРДС u ЭКМО (дистресс не лечится, уменьшается вероятность полиорганной недостаточности) u сурфактант
Нереспираторные методы лечения ОРДС u ЭКМО (дистресс не лечится, уменьшается вероятность полиорганной недостаточности) u сурфактант
 Вторичный дефицит легочного сурфактанта в патогенезе СОПЛ и ОРДС Ashbaugh et al. , Lancet, 1967 2: 312, Высказали предположение о существовании вторичного дефицита сурфактанта Petty et al. , Am. Rev. Respir. Dis. , 1977; 115: 531; Chest, 1977; 75: 571, Обнаружили количественные и качественные изменения сурфактанта в БАЛ и уменьшение растяжимости легких Hallman et al, J. Clin. Invest. , 1982; 70: 673, Подтвердили дефицит и нарушения функций сурфактанта Gregory et al. , J. Clin. Invest. , 1991; 88: 1976, Подтвердили дефицит сурфактанта Pison U. et al. , Prog Clin Biol Res. , 1987; 236 A: 517 -523 Показали дефицит основных фосфолипидов сурфактанта Представили данные об изменении Günter A. Schmidt R. , Harold J. at al. . Eur. Respir. биофизических и биохимических свойствах сурфактанта J. 2002; 19: 797 -804.
Вторичный дефицит легочного сурфактанта в патогенезе СОПЛ и ОРДС Ashbaugh et al. , Lancet, 1967 2: 312, Высказали предположение о существовании вторичного дефицита сурфактанта Petty et al. , Am. Rev. Respir. Dis. , 1977; 115: 531; Chest, 1977; 75: 571, Обнаружили количественные и качественные изменения сурфактанта в БАЛ и уменьшение растяжимости легких Hallman et al, J. Clin. Invest. , 1982; 70: 673, Подтвердили дефицит и нарушения функций сурфактанта Gregory et al. , J. Clin. Invest. , 1991; 88: 1976, Подтвердили дефицит сурфактанта Pison U. et al. , Prog Clin Biol Res. , 1987; 236 A: 517 -523 Показали дефицит основных фосфолипидов сурфактанта Представили данные об изменении Günter A. Schmidt R. , Harold J. at al. . Eur. Respir. биофизических и биохимических свойствах сурфактанта J. 2002; 19: 797 -804.
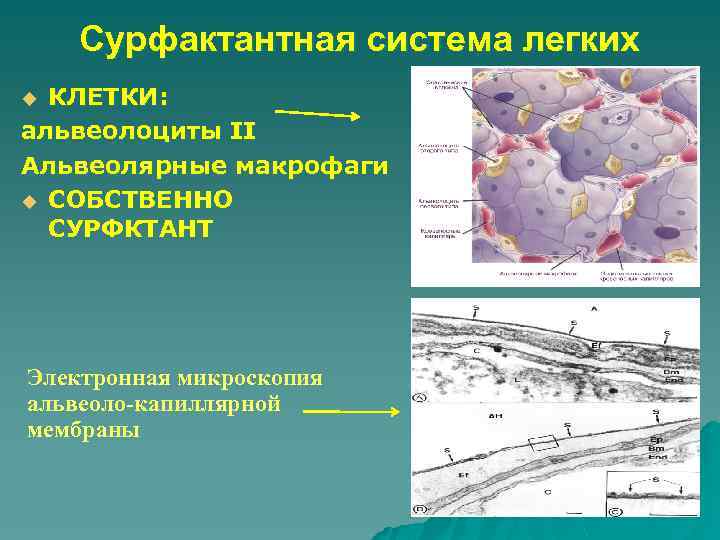 Сурфактантная система легких КЛЕТКИ: альвеолоциты II Альвеолярные макрофаги u СОБСТВЕННО СУРФКТАНТ u Электронная микроскопия альвеоло-капиллярной мембраны
Сурфактантная система легких КЛЕТКИ: альвеолоциты II Альвеолярные макрофаги u СОБСТВЕННО СУРФКТАНТ u Электронная микроскопия альвеоло-капиллярной мембраны
 Морфология и состав легочного сурфактанта Состав, % Фосфолипиды – 65 -70 фофатидилхолин 65 -70 Фосфатидилглиццерин 11, 6 фосфатидилэтаноламн 3, 3 фосфатидилоинозитид 3, 9 фосфатидилсерин 1, 5 сфингомиелин 1, 5 другие 6, 4 Нейтральные липиды 15 Холестерин 5, 6 Сурфактантассоциированные белки 10 Морфология МЛТ гипофаза
Морфология и состав легочного сурфактанта Состав, % Фосфолипиды – 65 -70 фофатидилхолин 65 -70 Фосфатидилглиццерин 11, 6 фосфатидилэтаноламн 3, 3 фосфатидилоинозитид 3, 9 фосфатидилсерин 1, 5 сфингомиелин 1, 5 другие 6, 4 Нейтральные липиды 15 Холестерин 5, 6 Сурфактантассоциированные белки 10 Морфология МЛТ гипофаза
 Функции легочного сурфактанта u Обеспечивает механику дыхания u Участвует в регуляции просвета воздухо-проводящих путей u Защищает легкие от повреждения физическими и химическими агентами эндо- и экзогенной природы u Обеспечивает врожденный и приобретенный локальный иммунитет легочной паренхимы
Функции легочного сурфактанта u Обеспечивает механику дыхания u Участвует в регуляции просвета воздухо-проводящих путей u Защищает легкие от повреждения физическими и химическими агентами эндо- и экзогенной природы u Обеспечивает врожденный и приобретенный локальный иммунитет легочной паренхимы
 СХЕМА «ПОВЕДЕНИЯ» ФОСФОЛИПИДОВ СУРФАКТАНТА ВО ВРЕМЯ ВДОХА И В КОНЦЕ ВЫДОХА Дипальмитоил фосфатидилхолин Вдох Выдох
СХЕМА «ПОВЕДЕНИЯ» ФОСФОЛИПИДОВ СУРФАКТАНТА ВО ВРЕМЯ ВДОХА И В КОНЦЕ ВЫДОХА Дипальмитоил фосфатидилхолин Вдох Выдох
 • Влияние на локальный иммунитет легких • Сорбирует на поверхности своих везикул некоторые бактерии и вирусы и способствует их фагоцитозу АМ • Повышает активность фагоцитоза альвеолярных макрофагов и их дифференцировку • Участвует в блокаде рецепторов к вирусам на клеточной мембране трахеобронхеального дерева • Оказывает иммуномодифицирующее действие
• Влияние на локальный иммунитет легких • Сорбирует на поверхности своих везикул некоторые бактерии и вирусы и способствует их фагоцитозу АМ • Повышает активность фагоцитоза альвеолярных макрофагов и их дифференцировку • Участвует в блокаде рецепторов к вирусам на клеточной мембране трахеобронхеального дерева • Оказывает иммуномодифицирующее действие
 ПРЕПАРАТЫ ЛЕГОЧНОГО СУРФАКТАНТА u u u u u Surfacten (Surfactant TA, Tokyo Tanabe, Japan) Exosurf (Glaxo-Wellcome, Inc. , Research Triangle Park, NC, USA) ALEC (Artificial Lung Expanding Compоund), (Pumactant, Britannia Pharmaceutical, Redhill, Surray, UK) Surfaxin (KL 4, Discovery Laboratories, Doylestown, PA, USA)* Venticute (Byk Gulden, Kinslum; Atlanta Pharma, Konstanz, Germany)* Surfactant-HL-10, (Leo Pharma, Denmark)* Survanta (Beractant, Abbot Ltd, Ross Laboratories, Columbus, OH, USA) Curosurf (Poractant-alfa, Chiesi Farmaceutichi S. p. A. , Parma, Italy) Alveofact (SF-RI 1, Thomae Gmb. H, Biberach/Riss, Germany) Infasurf (Calfactant, Forrest Labs, St. Louis, MO, USA)
ПРЕПАРАТЫ ЛЕГОЧНОГО СУРФАКТАНТА u u u u u Surfacten (Surfactant TA, Tokyo Tanabe, Japan) Exosurf (Glaxo-Wellcome, Inc. , Research Triangle Park, NC, USA) ALEC (Artificial Lung Expanding Compоund), (Pumactant, Britannia Pharmaceutical, Redhill, Surray, UK) Surfaxin (KL 4, Discovery Laboratories, Doylestown, PA, USA)* Venticute (Byk Gulden, Kinslum; Atlanta Pharma, Konstanz, Germany)* Surfactant-HL-10, (Leo Pharma, Denmark)* Survanta (Beractant, Abbot Ltd, Ross Laboratories, Columbus, OH, USA) Curosurf (Poractant-alfa, Chiesi Farmaceutichi S. p. A. , Parma, Italy) Alveofact (SF-RI 1, Thomae Gmb. H, Biberach/Riss, Germany) Infasurf (Calfactant, Forrest Labs, St. Louis, MO, USA)
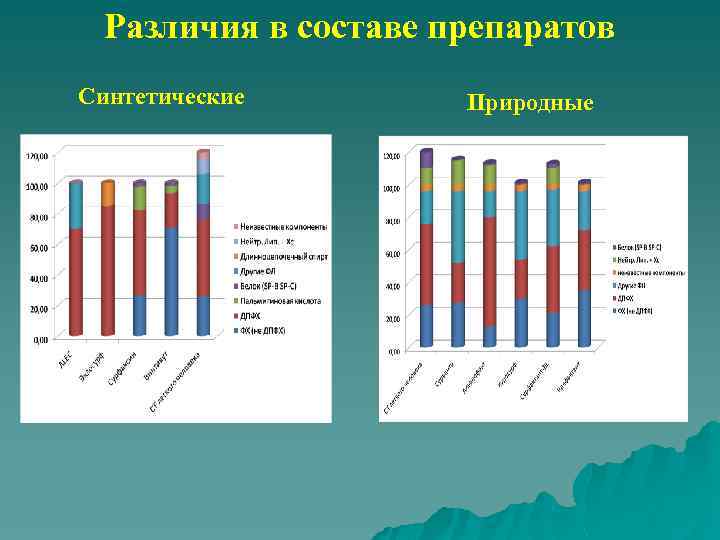 Различия в составе препаратов Синтетические Природные
Различия в составе препаратов Синтетические Природные
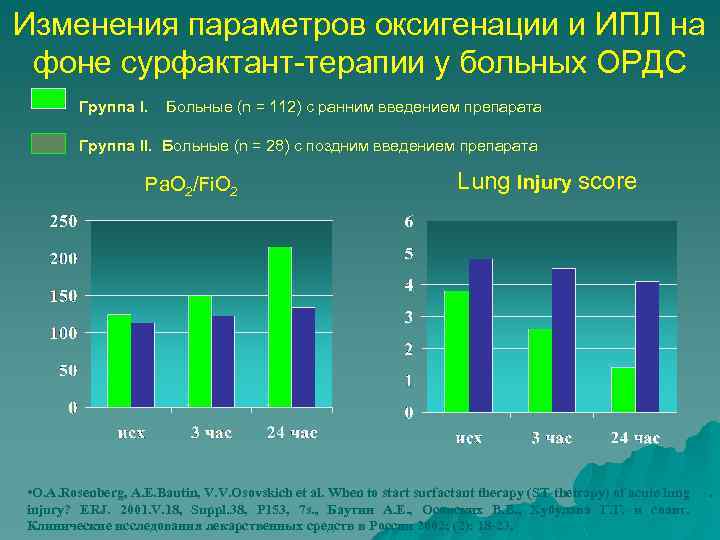 Изменения параметров оксигенации и ИПЛ на фоне сурфактант-терапии у больных ОРДС Группа I. Больные (n = 112) с ранним введением препарата Группа II. Больные (n = 28) с поздним введением препарата Pa. O 2/Fi. O 2 Lung Injury score • O. A. Rosenberg, A. E. Bautin, V. V. Osovskich et al. When to start surfactant therapy (ST-thetrapy) of acute lung injury? ERJ. 2001. V. 18, Suppl. 38, P 153, 7 s. , Баутин А. Е. , Осовских В. В. , Хубулава Г. Г. и соавт. Клинические исследования лекарственных средств в России 2002; (2): 18 -23. .
Изменения параметров оксигенации и ИПЛ на фоне сурфактант-терапии у больных ОРДС Группа I. Больные (n = 112) с ранним введением препарата Группа II. Больные (n = 28) с поздним введением препарата Pa. O 2/Fi. O 2 Lung Injury score • O. A. Rosenberg, A. E. Bautin, V. V. Osovskich et al. When to start surfactant therapy (ST-thetrapy) of acute lung injury? ERJ. 2001. V. 18, Suppl. 38, P 153, 7 s. , Баутин А. Е. , Осовских В. В. , Хубулава Г. Г. и соавт. Клинические исследования лекарственных средств в России 2002; (2): 18 -23. .
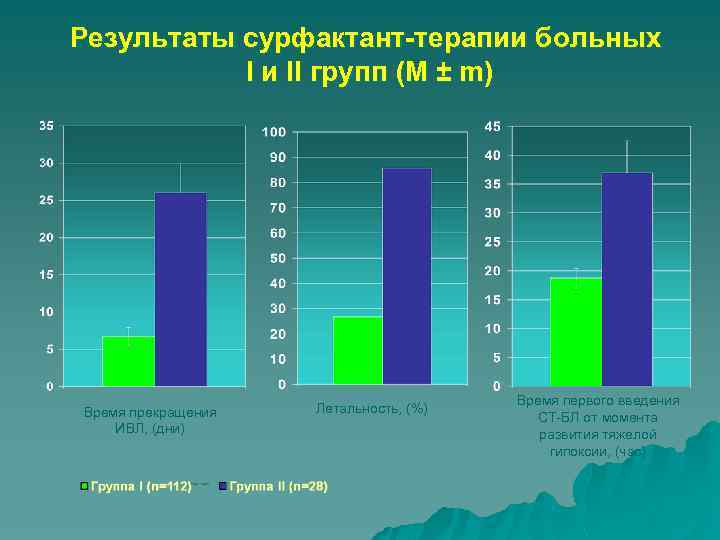 Результаты сурфактант-терапии больных I и II групп (M ± m) Время прекращения ИВЛ, (дни) Летальность, (%) Время первого введения СТ-БЛ от момента развития тяжелой гипоксии, (час)
Результаты сурфактант-терапии больных I и II групп (M ± m) Время прекращения ИВЛ, (дни) Летальность, (%) Время первого введения СТ-БЛ от момента развития тяжелой гипоксии, (час)
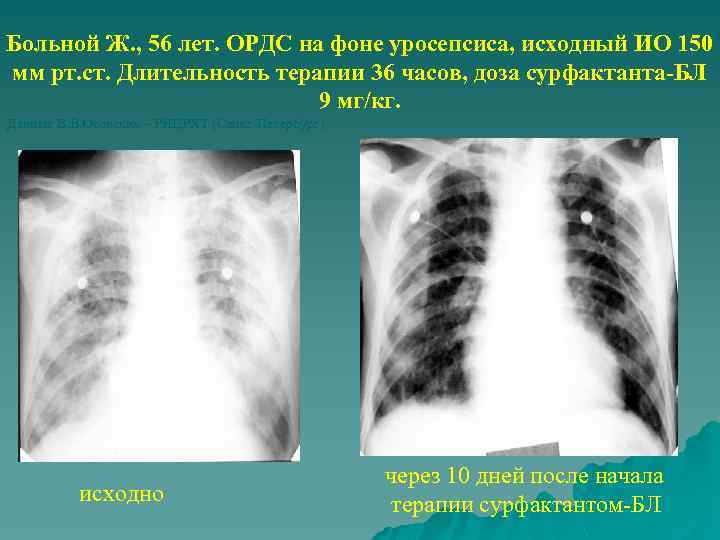 Больной Ж. , 56 лет. ОРДС на фоне уросепсиса, исходный ИО 150 мм рт. ст. Длительность терапии 36 часов, доза сурфактанта-БЛ 9 мг/кг. Данные В. В. Осовских – РНЦРХТ (Санкт-Петербург) исходно через 10 дней после начала терапии сурфактантом-БЛ
Больной Ж. , 56 лет. ОРДС на фоне уросепсиса, исходный ИО 150 мм рт. ст. Длительность терапии 36 часов, доза сурфактанта-БЛ 9 мг/кг. Данные В. В. Осовских – РНЦРХТ (Санкт-Петербург) исходно через 10 дней после начала терапии сурфактантом-БЛ
 ИЗМЕНЕНИЯ НА РЕНТГЕНОГРАММЕ ГРУДНОЙ КЛЕТКИ ДЕВОЧКИ (2 мес) с ОРДС, РАЗВИВИШЕМСЯ НА ФОНЕ ДВУСТОРОННЕЙ ПНЕВМОНИИ (Данные Э. К. Цыбулькина и С. П. Шефера – зав. ОРИТ ДИБ№ 5, СПб, 1998 год) ДО СУРФАКТАНТТЕРАПИИ ЧЕРЕЗ 5 ДНЕЙ ПОСЛЕ 3 -кратного ежедневного введения, 50 мг/кг
ИЗМЕНЕНИЯ НА РЕНТГЕНОГРАММЕ ГРУДНОЙ КЛЕТКИ ДЕВОЧКИ (2 мес) с ОРДС, РАЗВИВИШЕМСЯ НА ФОНЕ ДВУСТОРОННЕЙ ПНЕВМОНИИ (Данные Э. К. Цыбулькина и С. П. Шефера – зав. ОРИТ ДИБ№ 5, СПб, 1998 год) ДО СУРФАКТАНТТЕРАПИИ ЧЕРЕЗ 5 ДНЕЙ ПОСЛЕ 3 -кратного ежедневного введения, 50 мг/кг
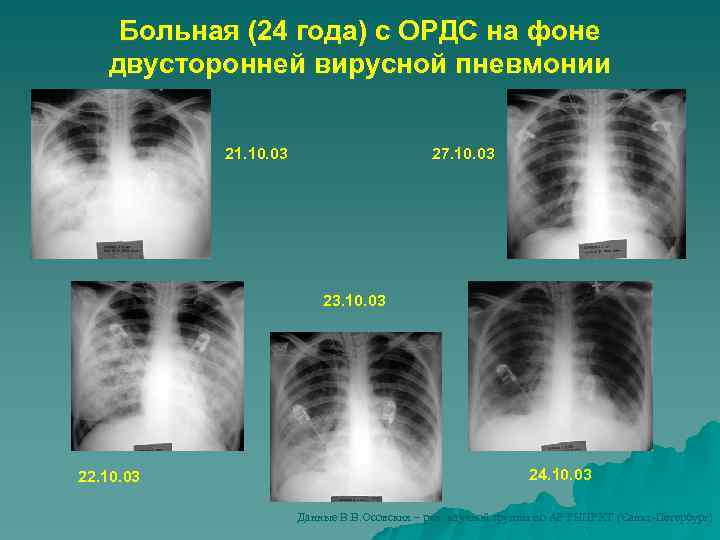 Больная (24 года) с ОРДС на фоне двусторонней вирусной пневмонии 21. 10. 03 27. 10. 03 23. 10. 03 22. 10. 03 24. 10. 03 Данные В. В. Осовских – рук. научной группы по АР РНЦРХТ (Санкт-Петербург)
Больная (24 года) с ОРДС на фоне двусторонней вирусной пневмонии 21. 10. 03 27. 10. 03 23. 10. 03 22. 10. 03 24. 10. 03 Данные В. В. Осовских – рук. научной группы по АР РНЦРХТ (Санкт-Петербург)
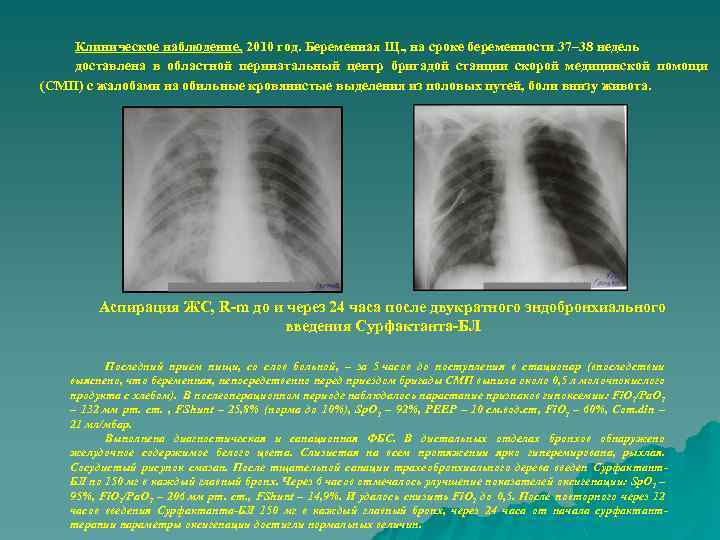 Клиническое наблюдение, 2010 год. Беременная Щ. , на сроке беременности 37– 38 недель доставлена в областной перинатальный центр бригадой станции скорой медицинской помощи (СМП) с жалобами на обильные кровянистые выделения из половых путей, боли внизу живота. Аспирация ЖС, R-m до и через 24 часа после двукратного эндобронхиального введения Сурфактанта-БЛ Последний прием пищи, со слов больной, – за 5 часов до поступления в стационар (впоследствии выяснено, что беременная, непосредственно перед приездом бригады СМП выпила около 0, 5 л молочнокислого продукта с хлебом). В послеоперационном периоде наблюдалось нарастание признаков гипоксемии: Fi. O 2/Pa. O 2 – 132 мм рт. ст. , FShunt – 25, 8% (норма до 10%), Sp. O 2 – 92%, РЕЕР – 10 см. вод. ст, Fi. O 2 – 60%, Com. din – 21 мл/мбар. Выполнена диагностическая и санационная ФБС. В дистальных отделах бронхов обнаружено желудочное содержимое белого цвета. Слизистая на всем протяжении ярко гиперемирована, рыхлая. Сосудистый рисунок смазан. После тщательной санации трахеобронхиального дерева введен Сурфактант. БЛ по 150 мг в каждый главный бронх. Через 6 часов отмечалось улучшение показателей оксигенации: Sp. O 2 – 95%, Fi. O 2/Pa. O 2 – 206 мм рт. ст. , FShunt – 14, 9%. И удалось снизить Fi. O 2 до 0, 5. После повторного через 12 часов введения Сурфактанта-БЛ 150 мг в каждый главный бронх, через 24 часа от начала сурфактанттерапии параметры оксигенации достигли нормальных величин.
Клиническое наблюдение, 2010 год. Беременная Щ. , на сроке беременности 37– 38 недель доставлена в областной перинатальный центр бригадой станции скорой медицинской помощи (СМП) с жалобами на обильные кровянистые выделения из половых путей, боли внизу живота. Аспирация ЖС, R-m до и через 24 часа после двукратного эндобронхиального введения Сурфактанта-БЛ Последний прием пищи, со слов больной, – за 5 часов до поступления в стационар (впоследствии выяснено, что беременная, непосредственно перед приездом бригады СМП выпила около 0, 5 л молочнокислого продукта с хлебом). В послеоперационном периоде наблюдалось нарастание признаков гипоксемии: Fi. O 2/Pa. O 2 – 132 мм рт. ст. , FShunt – 25, 8% (норма до 10%), Sp. O 2 – 92%, РЕЕР – 10 см. вод. ст, Fi. O 2 – 60%, Com. din – 21 мл/мбар. Выполнена диагностическая и санационная ФБС. В дистальных отделах бронхов обнаружено желудочное содержимое белого цвета. Слизистая на всем протяжении ярко гиперемирована, рыхлая. Сосудистый рисунок смазан. После тщательной санации трахеобронхиального дерева введен Сурфактант. БЛ по 150 мг в каждый главный бронх. Через 6 часов отмечалось улучшение показателей оксигенации: Sp. O 2 – 95%, Fi. O 2/Pa. O 2 – 206 мм рт. ст. , FShunt – 14, 9%. И удалось снизить Fi. O 2 до 0, 5. После повторного через 12 часов введения Сурфактанта-БЛ 150 мг в каждый главный бронх, через 24 часа от начала сурфактанттерапии параметры оксигенации достигли нормальных величин.
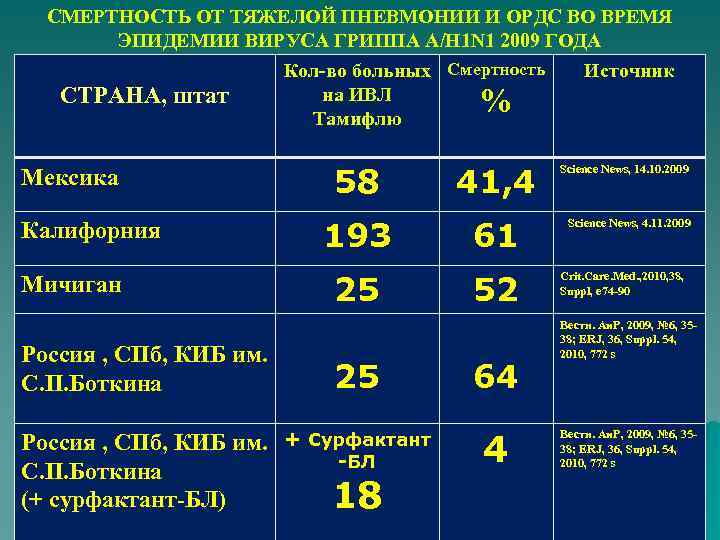 СМЕРТНОСТЬ ОТ ТЯЖЕЛОЙ ПНЕВМОНИИ И ОРДС ВО ВРЕМЯ ЭПИДЕМИИ ВИРУСА ГРИППА A/H 1 N 1 2009 ГОДА СТРАНА, штат Мексика Калифорния Мичиган Россия , СПб, КИБ им. С. П. Боткина Кол-во больных Смертность на ИВЛ Тамифлю Источник % 58 41, 4 193 61 25 52 25 Россия , СПб, КИБ им. + Сурфактант -БЛ С. П. Боткина (+ сурфактант-БЛ) 18 64 4 Science News, 14. 10. 2009 Science News, 4. 11. 2009 Crit. Care. Med. , 2010, 38, Suppl, e 74 -90 Вестн. Аи. Р, 2009, № 6, 3538; ERJ, 36, Suppl. 54, 2010, 772 s
СМЕРТНОСТЬ ОТ ТЯЖЕЛОЙ ПНЕВМОНИИ И ОРДС ВО ВРЕМЯ ЭПИДЕМИИ ВИРУСА ГРИППА A/H 1 N 1 2009 ГОДА СТРАНА, штат Мексика Калифорния Мичиган Россия , СПб, КИБ им. С. П. Боткина Кол-во больных Смертность на ИВЛ Тамифлю Источник % 58 41, 4 193 61 25 52 25 Россия , СПб, КИБ им. + Сурфактант -БЛ С. П. Боткина (+ сурфактант-БЛ) 18 64 4 Science News, 14. 10. 2009 Science News, 4. 11. 2009 Crit. Care. Med. , 2010, 38, Suppl, e 74 -90 Вестн. Аи. Р, 2009, № 6, 3538; ERJ, 36, Suppl. 54, 2010, 772 s
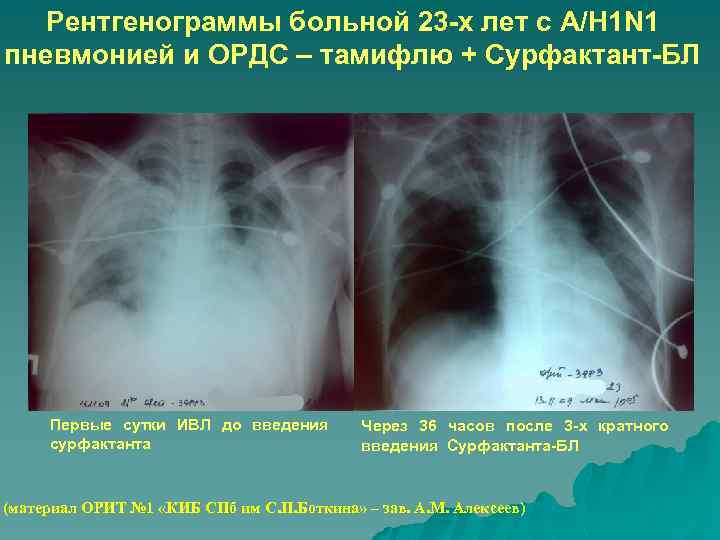 Рентгенограммы больной 23 -х лет с A/H 1 N 1 пневмонией и ОРДС – тамифлю + Сурфактант-БЛ Первые сутки ИВЛ до введения сурфактанта Через 36 часов после 3 -х кратного введения Сурфактанта-БЛ (материал ОРИТ № 1 «КИБ СПб им С. П. Боткина» – зав. А. М. Алексеев)
Рентгенограммы больной 23 -х лет с A/H 1 N 1 пневмонией и ОРДС – тамифлю + Сурфактант-БЛ Первые сутки ИВЛ до введения сурфактанта Через 36 часов после 3 -х кратного введения Сурфактанта-БЛ (материал ОРИТ № 1 «КИБ СПб им С. П. Боткина» – зав. А. М. Алексеев)


