Презентация острая сосуд.нед-ть.ОСН, ХСН.ppt
- Количество слайдов: 36


Острая сосудистая недостаточностьнарушение перифирического кровообращения, которое сопровождается низким артериальным давлением и нарушением кровоснабжения органов и тканей

Острая сосудистая недостаточность Клинические формы обморок коллапс шок

Обморок (синкопальное состояние) кратковременная потеря сознания продолжительностью от нескольких секунд до нескольких минут. Объективно: • бледность • поверхностное дыхание • малый пульс • снижение АД

Помощь при обмороке 1. Уложить с приподнятыми ногами без подушки. 2. Освободить от тесной одежды и открыть форточку. 3. Опрыскать лицо холодной водой с последующим растиранием. 4. Дать вдохнуть пары нашатырного спирта.

Коллапс это клиническое проявление остро развившейся сосудистой недостаточности с резким устойчивым понижением артериального давления и расстройством периферического кровообращения из-за изменения ОЦК, падения сосудистого тонуса, перераспределения крови и др.

Виды коллапсов Кардиогенный: • Инфаркт миокарда • Острый миокардит • Перикардит Ортостатический: • Гипотензивные препараты Сосудистый: • Снижение тонуса вен при инфекционных заболеваниях Геморрагический: • Острая массивная кровопотеря при внутренних и внешних кровотечениях

Клиника коллапса • • • Резкая общая слабость, дурнота Резкое потемнение в глазах Заторможенность Выраженная бледность Похолодание конечностей Холодный пот Выраженная гипотония (АД 90/60 мм. рт. ст и ниже) Частое поверхностное дыхание Нитевидный пульс Глухие тоны сердца

Тактика медсестры при коллапсе 1. 2. 3. 4. 5. Уложить пациента без подушки, укрыть, приложить грелки к конечностям. Обеспечить доступ свежего воздуха, наладить оксигенотерапию. Ввести подкожно 1 -2 мл кордиамина или 1 -2 мл 10% раствора кофеина. Вызвать врача, по его назначению и в его присутствии ввести 0. 3 -0. 5 мл 1% раствора мезатона внутривенно медленно. При развитии коллапса вне ЛПУ – срочная госпитализация через ССМП (на носилках).

Шокнаиболее выраженная форма сосудистой недостаточности, которая сопровождается прогрессирующим ухудшением общего состояния с нарушением кровоснабжения органов и тканей и нарушением функции ЦНС и сердечно-сосудистой системы

Виды шока в зависимости от причины: • • Геморрагический- при кровопотере Ожоговый- при плазмопотере Анафилактический – при аллергии Инфекционно-токсический – при инфекции, интоксикации • Травматический- при травмах • Посттрансфузионный – при переливании несовместимой крови • Кардиогенный- при инфаркте миокарда

Основные симптомы шока: • Психические нарушения (зависят от вида шока) – возбужденность, неадекватность, заторможенность, потеря сознания • Артериальная гипотония (АД 80/50 мм. рт. ст и ниже) • «Мраморность» кожи • Олигурия

Тактика медсестры при шоке • • • Вызвать врача (при развитии шока вне ЛПУ – срочная госпитализация через ССМП (на носилках) Подготовить пациента к транспортировке в реанимационное отделение Проверить и , по - возможности, восстановить проходимость дыхательных путей Наладить оксигенотерапию через маску или носовой катетер Измерить пульс и АД


– патологическое состояние, вследствие которого система кровообращения не способна доставлять органам и тканям необходимое количество кислорода.


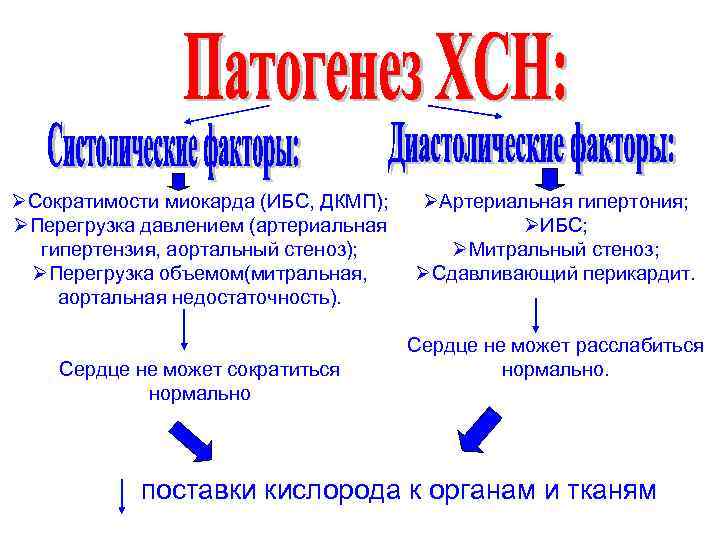
ØСократимости миокарда (ИБС, ДКМП); ØПерегрузка давлением (артериальная гипертензия, аортальный стеноз); ØПерегрузка объемом(митральная, аортальная недостаточность). Сердце не может сократиться нормально ØАртериальная гипертония; ØИБС; ØМитральный стеноз; ØСдавливающий перикардит. Сердце не может расслабиться нормально. поставки кислорода к органам и тканям

I. Симптомы (жалобы): v v v Одышка. Быстрая утомляемость. Сердцебиение. Кашель. Ортопноэ.

II. Клинические признаки: v Застой в легких (хрипы, рентгенография); v Периферические отеки; v Тахикардия (>90 -100 уд/мин); v Набухшие яремные вены; v Гепатомегалия; v Кардиомегалия.
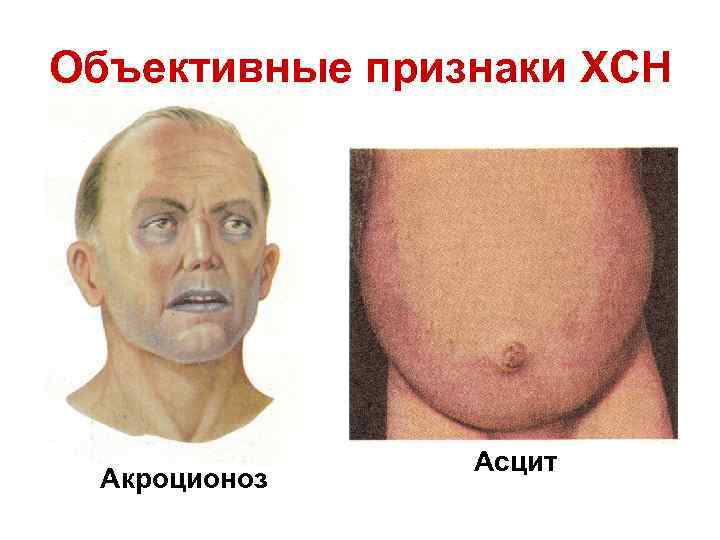
Объективные признаки ХСН Акроционоз Асцит

По стадиям По функциональным классам (ОССН, 2001 г. ) ХСН I I ФК ХСН II А II ФК ХСН II Б III ФК ХСН III IV ФК Подробное описание стадий-учебник стр. 200 -201

Лабораторные: ØОАК: снижение СОЭ, увеличение эритроцитов (при выраженной сердечно -легочной недостаточности); ØБАК: снижение протеинов (при отеках), снижение Ka, Cl (при активном лечении диуретиками); Инструментальные: ØУЗИ сердца (расширение полости сердца, увеличение толщины миокарда, снижение ударного объема); ØЭКГ; ØФКГ; ØКоронарография; ØRgграфия грудной клетки: застой в легких; ØСпирография.

Лечение ХСН: • Комплексное. • Длительное. • Пожизненное. • Амбулаторное, при осложнениях, утяжелении состояния – стационарное.

Основные цели лечения ХСН: • Лечение заболевания, приведшего к развитию ХСН; • Устранение симптомов ХСН; • Защита органов – мишеней от поражения; • Улучшение качества жизни больных; • Уменьшение госпитализации (и расходов); • Улучшение прогноза.

t. Диета; t. Режим физической активности; t. Психологическая реабилитация, организация врачебного контроля, школ для больных ХСН; t. Медикаментозная терапия; t. Хирургические, механические и электрофизиологические.

v. Ограничение приема поваренной соли: I. ФК- исключить соленую пищу(до 3 г/сут); IIФК – не досаливать (до 1, 5 г/сут); IIIФК- приготовление без соли (до 1 г/сут). v. Ограничение потребления жидкости: В обычных ситуациях до 2 л/сут (максимум приема жидкости – до 1, 5 л/сут).

• Калорийная (1900 -2500 ккал/сут); • Легкоусваиваемая; • С достаточным содержанием белка, витаминов, калия (курага, бананы, изюм, печеный картофель)

Прирост >2 кг. за 1 -3 дня – риск скрытых отеков контроль водного баланса посещение врача. Потеря массы тела на 5 кг. и более от исходного за 6 мес ( если пациент специально не сгоняет вес мочегонными препаратами) риск миодистрофии посещение врача.
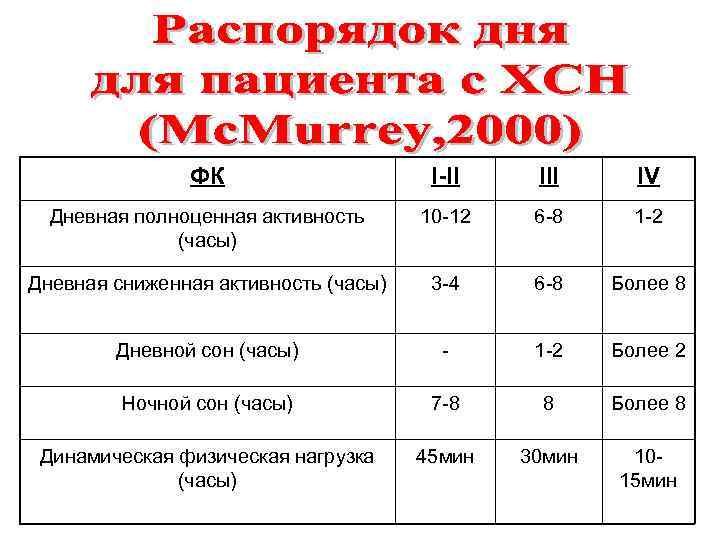
ФК I-II IV Дневная полноценная активность (часы) 10 -12 6 -8 1 -2 Дневная сниженная активность (часы) 3 -4 6 -8 Более 8 Дневной сон (часы) - 1 -2 Более 2 Ночной сон (часы) 7 -8 8 Более 8 Динамическая физическая нагрузка (часы) 45 мин 30 мин 1015 мин

• А. основные- эффект на клинику, качество жизни, прогноз доказан и сомнений не вызывает: • Ингибиторы АПФ • Β-адреноблокаторы • Диуретики • Антагонисты альдостерона • Сердечные гликозиды. • В. Дополнительные- эффективность и безопасность исследованы, но требуют уточнения: • Антагонисты рецепторов ангиотензина II; • Ингибиторы вазопептидаз (омапатрилат).

Медикаментозное лечение ХСН Ингибиторы АПФ: • Каптоприл • Лизиноприл • Эналаприл • Периндоприл Бета-блокаторы: • Бисопролол (конкор) • Метопролол • Карведилол • Соталол

Медикаментозное лечение ХПН Диуретики: • Гипотиазид • Фуросемид (лазикс) • Урегид • Диакарб Схемы лечения диуретиками меняются в зависимости от тяжести состояния Сердечные гликозиды • Дигоксин • Дигитоксин • Целанид (планово, перорально) Строфантин • Коргликон (парентерально, по показаниям)

Симптомы гликозидной интоксикации • Желудочковая экстрасистолия (бигемения) • Пароксизмальная тахикардия • Тошнота, рвота • Бессонница • Головная боль • Окрашенность предметов в желтый или зеленый цвета, снижения остроты зрения

Тактика медсестры при выявлении симптомов гликозидной интоксикации 1. Порекомендовать пациенту прекращение приема сердечных гликозидов (при лечении на дому). 2. Прекратить введение сердечных гликозидов (при стационарном лечении). 3. Сообщить врачу о выявленных симптомах. 4. По назначению врача ввести унитиол, панангин.

Проблемы пациента с ХСН 1. Нарушение потребности в нормальном дыхании – одышка, кашель из-за застоя крови в МКК. 2. Нарушение потребности в выделении – отеки (асцит, анасарка) из-за застоя крови в БКК, запор. 3. Нарушение потребности в движении – гипокинезия из-за усиления одышки, отеков при увеличении физического напряжения. 4. Дефицит общения из-за постельного режима.
Презентация острая сосуд.нед-ть.ОСН, ХСН.ppt