ОСН.ppt
- Количество слайдов: 39

Острая сердечная недостаточность -синдром, характеризующийся быстрым возникновением и развитием симптомов, характерных для нарушения систолической и (или) диастолической функции сердца, включая снижение сердечного выброса, снижение минутного объема кровотока, гипоперфузию тканей, повышение давления в малом круге кровообращения с возможным пропотеванием плазмы в альвеолы, периферический застой. Выделяют впервые возникшую ОСН (de novo) у больных без известного нарушения функции сердца, а также острую декомпенсацию ХСН.

ЭТИОЛОГИЯ ОСН - нарушения сист. острая ишемия миокарда (ОКС), воспалительные или и (или) диаст. дистрофические заболевания миокарда, нарушения функции ритма сердца; миокарда - внезапная перегрузка миокарда ЛЖ – при гипертоническом кризе; ПЖ – при массивной ТЭЛА, затяжном приступе бронхиальной астмы с развитием острой эмфиземы легких и др. ) - острые нарушения внутрисердечной гемодинамики при разрыве межжелудочковой перегородки или развитии клапанной недостаточности (перегородочный инфаркт, инфаркт или отрыв сосочковой мышцы, бактериальный эндокардит с перфорацией створок клапанов, разрыв хорд, травма), либо при обструкции кровеносных трактов сердца (тромбоз искусственного клапана, обтурация флотирующим тромбом или миксомой и т. д. ); - повышение нагрузки на миокард у больных с ХСН (физическая или психоэмоциональная нагрузка, увеличение притока в горизонтальном положении и др. ).

Патогенез острой сердечной недостаточности постнагрузки (артериальная гипертензия) преднагрузки (избыточное поступление или пониженное выведение жидкости) ОСН сердечный выброс (инфекция, анемия, тиреотоксикоз) Сердечный выброс (инфаркт миокарда)

Классификация ОСН q Традиционная: астма – отек – шок q Killip : легочные проявления при ИМ q Клинические проявления Сухой / Мокрый - Теплый / Холодный

Классификация острой сердечной недостаточности по Killip-Kimball (1967). Класс Клиника Летальность (%) I Без симптомов ЛЖ дисфункции, тахикардия 6 II Наличие 3 тона с или хрипов в н/3 легких 30 III IV Отек легких Кардиогенный шок 40 80 -90

Классификация “клинической тяжести” при острой декомпенсации ХСН (L. W. Stevenson, 2000). § Класс I – нет признаков периферической гипоперфузии и застоя в легких (“теплые и сухие”). § Класс II – нет признаков периферической § § гипоперфузии с застоем в легких (“теплые и влажные”). Класс III – признаки периферической гипоперфузии без застоя в легких (“холодные и сухие”). Класс IV – признаки периферической гипоперфузии с застоем в легких (“холодные и влажные”). Классификация основана на оценке периферической перфузии и застоя в легких при аускультации

ОСТРАЯ ЛЕВОЖЕЛУДОЧКОВАЯ НЕДОСТАТОЧНОСТЬ (СЕРДЕЧНАЯ АСТМА И ОТЕК ЛЕГКИХ) • клинический синдром, характеризующийся приступами удушья вследствие выпотевания в легочную ткань серозной жидкости с образованием отека — интерстициального (при сердечной астме) и альвеолярного (при отеке легких).

Патогенез отека легких • Повышение конечного диастолического давления в левом желудочке, давления в левом предсердии. • Повышение давления в легочной вене. • Повышение гидростатического давления в легочных капиллярах. • Усиление фильтрации жидкости через сосудистую стенку. • Отек интерстициальной ткани легких (сердечная астма). • Пропотевание жидкости в альвеолы (альвеолярный отек легких).

Диагностика острой левожелудочковой СН q Одышка разной выраженности вплоть до удушья q Приступообразный кашель, сухой или с пенистой мокротой, выделение пены изо рта и носа q Положение ортопноэ q Наличие влажных хрипов, выслушивающихся над площадью от задне-нижних отделов до всей поверхности грудной клетки; локальные мелкопузырчатые хрипы характерны для сердечной астмы, при развернытом отеке легких выслушиваются крупнопузырчатые хрипы над всей поверхностью легких и на расстоянии (клокочущее дыхание).
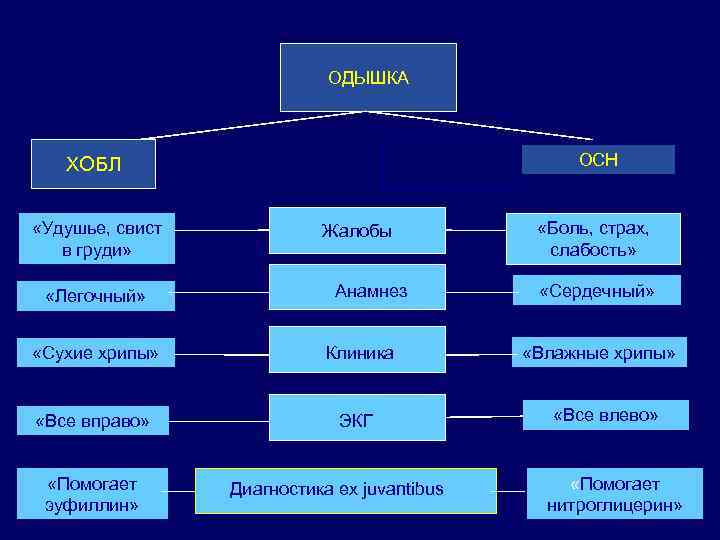
ОДЫШКА ОСН ХОБЛ «Удушье, свист в груди» «Легочный» Жалобы Анамнез «Сухие хрипы» Клиника «Все вправо» ЭКГ «Помогает эуфиллин» Диагностика ex juvantibus «Боль, страх, слабость» «Сердечный» «Влажные хрипы» «Все влево» «Помогает нитроглицерин»
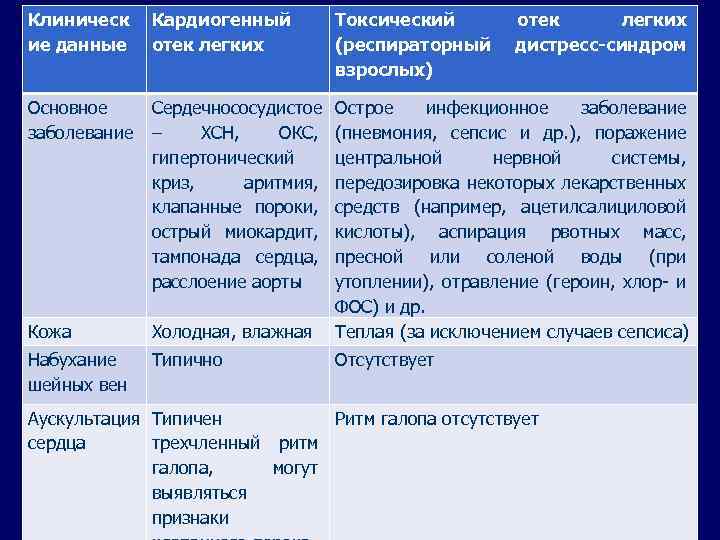
Клиническ ие данные Кардиогенный отек легких Токсический (респираторный взрослых) отек легких дистресс-синдром Основное заболевание Сердечнососудистое – ХСН, ОКС, гипертонический криз, аритмия, клапанные пороки, острый миокардит, тампонада сердца, расслоение аорты Кожа Холодная, влажная Острое инфекционное заболевание (пневмония, сепсис и др. ), поражение центральной нервной системы, передозировка некоторых лекарственных средств (например, ацетилсалициловой кислоты), аспирация рвотных масс, пресной или соленой воды (при утоплении), отравление (героин, хлор- и ФОС) и др. Теплая (за исключением случаев сепсиса) Набухание шейных вен Типично Отсутствует Аускультация Типичен Ритм галопа отсутствует сердца трехчленный ритм галопа, могут выявляться признаки

Лечение острой левожелудочковой СН Направление терапии Лечебные мероприятия Снижение возбудимости дыхательного - наркотические аналгетики (морфина центра, борьба с дыхательной паникой гидрохлорид в/в). Разгрузка малого круга кровообращения - наркотические аналгетики (морфина гидрохлорид в/в струйно дробно), - диуретики в/в струйно, - вазодилататоры (нитраты сублингвально, в/в капельно). Поддержание насосной функции сердца - допамин в/в капельно, - добутамин в/в капельно, - левосимендан в/в капельно. Обеспечение адекватного насыщения - бронхолитики (эуфиллин в/в капельно) кислородом при бронхоспахме, - пеногашение (вдыхание паров спирта, применение синтетических пеногасителей - антифомсилан), - кислородотерапия, - неинвазивная респираторная поддержка, - искусственная вентиляция легких.

Первоначальное (неотложное) лечение острой сердечной недостаточности q Положение полусидя q Оксигенация (маска или CPAP) q Морфин q Вазодилятация (нитраты) q Фуросемид q Специфические вмешательства в зависимости от причины
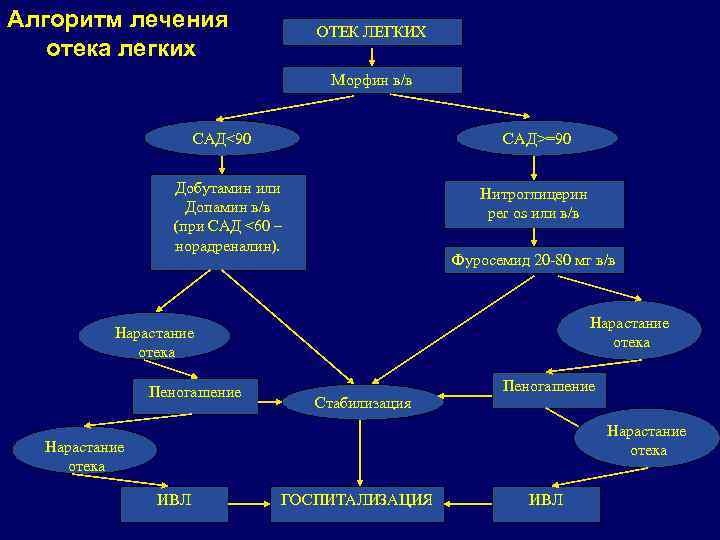
Алгоритм лечения отека легких ОТЕК ЛЕГКИХ Морфин в/в САД<90 САД>=90 Добутамин или Допамин в/в (при САД <60 – норадреналин). Нитроглицерин per os или в/в Фуросемид 20 -80 мг в/в Нарастание отека Пеногашение Стабилизация Пеногашение Нарастание отека ИВЛ ГОСПИТАЛИЗАЦИЯ ИВЛ

Морфин -избирательное действие на дыхательный центр, -уменьшает приток крови к сердцу и застой в легких за счет снижения возбудимости сосудодвигательных центров, - оказывает общее успокаивающее действие на больного. 1 мл 1% раствора морфина разводят изотоническим раствором хлорида натрия до 20 мл (при этом 1 мл полученного раствора содержит 0, 5 мг активного вещества) и вводят внутривенно дробно по 2– 5 мг каждые 10– 25 минут.

ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ МОРФИНА - выраженная брадикардия, - нарушении ритма дыхания (дыхание типа Чейна–Стокса), - угнетение дыхательного центра (дыхание становится поверхностным, менее частым, больной принимает более низкое положение в постели), - нарушение мозгового кровообращения и отек мозга

ПРИМЕНЕНИЕ ДИУРЕТИКОВ ПРИ ОСН q. Начало с индивидуальной дозы, которая зависит от клинического состояния q Титрация дозы в соответствии с клиническим эффектом q Увеличение дозы при появлении задержки жидкости
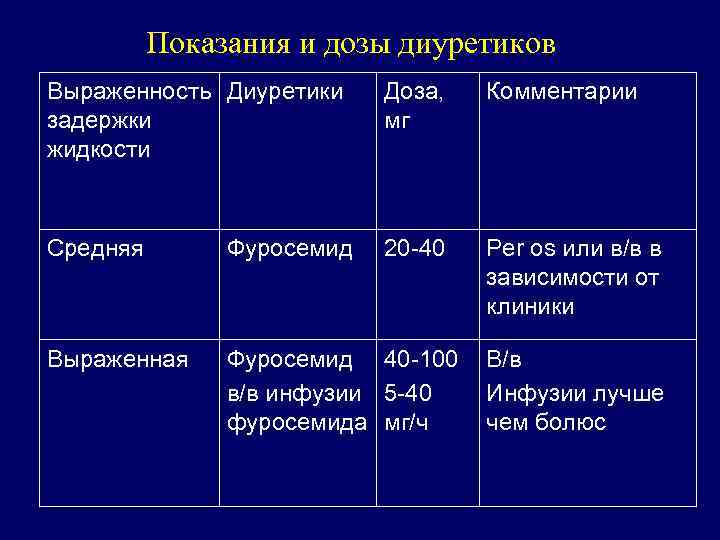
Показания и дозы диуретиков Выраженность Диуретики задержки жидкости Доза, мг Комментарии Средняя Фуросемид 20 -40 Per os или в/в в зависимости от клиники Выраженная Фуросемид 40 -100 В/в в/в инфузии 5 -40 Инфузии лучше фуросемида мг/ч чем болюс
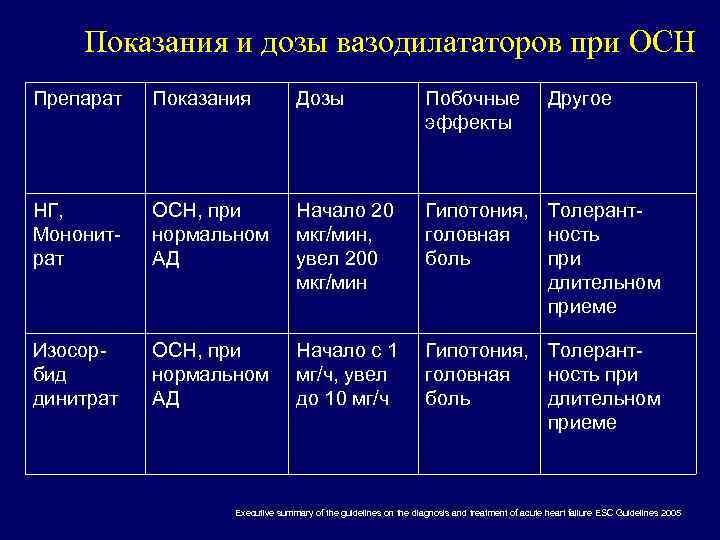
Показания и дозы вазодилататоров при ОСН Препарат Показания Дозы Побочные эффекты Другое НГ, Мононитрат ОСН, при нормальном АД Начало 20 мкг/мин, увел 200 мкг/мин Гипотония, Толерантголовная ность боль при длительном приеме Изосорбид динитрат ОСН, при нормальном АД Начало с 1 мг/ч, увел до 10 мг/ч Гипотония, Толерантголовная ность при боль длительном приеме Executive summary of the guidelines on the diagnosis and treatment of acute heart failure ESC Guidelines 2005

Противопоказания к применению нитратов - неконтролируемые артериальная гипотензия и гиповолемия, - перикардиальная констрикция и тампонада сердца, - обструкция легочной артерии, - нарушение мозгового кровообращения, - подозрение на инфаркт миокарда правого желудочка. Особая осторожность требуется у больных с аортальным стенозом или сужением выносящего тракта левого желудочка (гипертрофическая кардиомиопатия).

Показания к применению инотропных препаратов при острой левожелудочковой недостаточности: - артериальная гипотензия, - ограничение возможностей наращивания дозы мочегонных и в большей степени нитратов в связи с пограничным артериальным давлением, - неэффективность стандартной терапии (диуретики, нитраты, наркотические аналгетики).
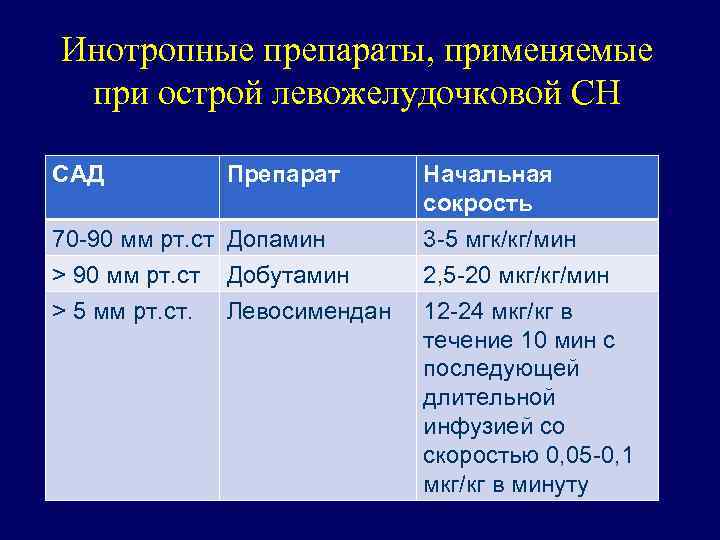
Инотропные препараты, применяемые при острой левожелудочковой СН САД Препарат Начальная сокрость 70 -90 мм рт. ст Допамин > 90 мм рт. ст Добутамин 3 -5 мгк/кг/мин 2, 5 -20 мкг/кг/мин > 5 мм рт. ст. 12 -24 мкг/кг в течение 10 мин с последующей длительной инфузией со скоростью 0, 05 -0, 1 мкг/кг в минуту Левосимендан

Неинвазивная вентиляция легких В режиме поддержания спонтанного дыхания под постоянным положительным давлением (ППД, CPAP) в дыхательных путях пациент самостоятельно делает вдох и выдох из системы с постоянным потоком газовой смеси, при этом за счет сопротивления в отводящей магистрали на протяжении всего дыхательного цикла в дыхательных путях поддерживается заданное положительное, по отношению к атмосферному, давление. Повышение внутриальвеолярного давления способствует вытеснению жидкости из просвета альвеол обратно в легочные капилляры.
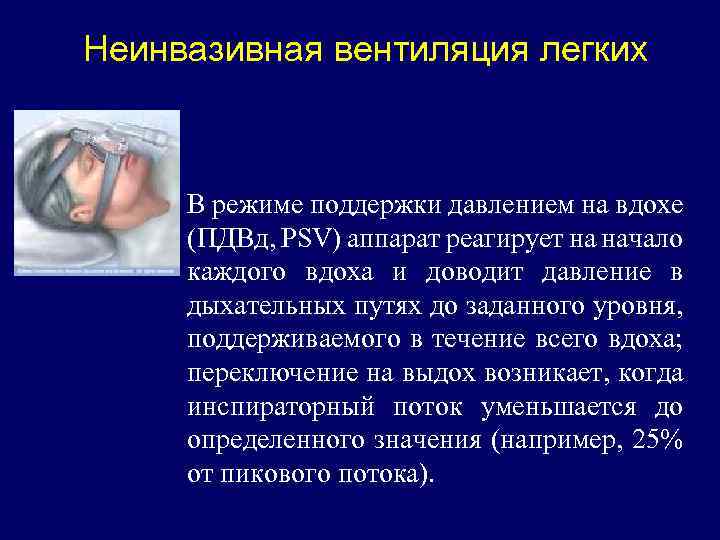
Неинвазивная вентиляция легких В режиме поддержки давлением на вдохе (ПДВд, PSV) аппарат реагирует на начало каждого вдоха и доводит давление в дыхательных путях до заданного уровня, поддерживаемого в течение всего вдоха; переключение на выдох возникает, когда инспираторный поток уменьшается до определенного значения (например, 25% от пикового потока).

Дыхательная поддержка для устранения гипоксемии цель – насыщение артериальной крови кислородом 95 -98% Проходимые дыхательные пути + O 2 Неинвазивная вентиляция легких • CPAP • PSV Достоверно необходимость в ИВЛ с интубацией Интубация + ИВЛ • работы дыхания • предупреждение аспирации • устранение гиперкапнии и сохраняющейся гипоксемии • отсутствие сознания • необходимость санации бронхов

Показания к инвазивной дыхательной поддержке - ИВЛ: - слабость и развитие усталости дыхательных мышц - уменьшение ЧДД и угнетение сознания; - тяжелое нарушение дыхания; - необходимость защиты дыхательных путей от регургитации желудочного содержимого (в основном у пациентов в бессознательном состоянии); - снижение парциального давления кислорода до 40 мм рт ст - устранение гиперкапнии и гипоксемии у больных без сознания после длительных реанимационных мероприятий; - необходимость санации трахеопульмонального дерева для предупреждения обтурации бронхов и развития ателектазов.

КАРДИОГЕННЫЙ ШОК - угрожающее жизни состояние, которое наблюдается при различных сердечнососудистых заболеваниях и характеризуется снижением систолического АД ниже 90 мм рт. ст. и недостаточным кровоснабжением тканей с нарушением функции жизненно важных органов (уменьшением тканевой перфузии).

Кардиогенный шок: классификация • Истинный шок - развивается на фоне обширного инфаркта миокарда, реже другого заболевания с резко выраженным снижением насосной функции сердца (тяжелый миокардит, кардиомиопатия, травма сердца) • «Рефлекторный» шок • Аритмический шок

Диагностика кардиогенного шока qснижение систолического артериального давление менее 90 мм рт. ст. qпризнаки нарушения микроциркуляции и перфузии тканей - падение диуреза менее 20 мл в час, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, в ряде случаев - спавшиеся периферические вены.

Диагностические мероприятия: • Мониторирование ЭКГ, контроль АД, давления в легочной артерии. • Прицельный сбор анамнеза. • Забор крови для определения маркеров повреждения миокарда (тропонины, КФК), показателей свертывающей системы, электролитного баланса, кислотно-щелочного равновесия, глюкозы, лейкоцитов и СОЭ. • При стабилизации состояния: Эхо. КГ (при возможности проведения на месте) и рентгенография органов грудной клетки (при возможности проведения на месте; желательно в положении полусидя).

Основные направления лечения истинного кардиогенного шока: • ранняя реваскуляризация при остром инфаркте миокарда, • оксигенотерапия, • искусственная вентиляция легких в зависимости от уровня газов крови, • введение инотропных средств (допамина, добутамина), • применение внутриаортальной баллонной контрпульсации и механических устройств для обеспечения функции левого желудочка.

Лечение кардиогенного шока Вариант Основной Подходы к лечению кардиогенного патогенетический шока механизм Аритмический Болевой шок Истинный кардиогенный шок Следствие тахикардии, тахиаритмии или брадикардии, брадиаритмии Реакция на боль, повышение тонуса блуждающего нерва Следствие снижения сократимости миокарда при массивном его поражении - при тахиаритмиях - электроимпульсная терапия; - при брадикардии – ЭКС, при отсутствии возможности ее проведения - атропин по 0, 25 -0, 5 мг в/в. - применение наркотических аналгетиков (морфин в/в струйно дробно) - коррекция гиповолемии (изотонический раствор хлорида натрия в/в капельно до 400 мл); - инотропная поддержка (допамин, добутамин, норадреналин в/в капельно); - системный тромболизис или баллонная ангиопластика; - внутриаортальная баллонная контрпульсация

Аритмический кардиогенный шок • При выраженной брадикардии метод выбора — временная ЭКС, при отсутствии возможности ее проведения ЭКС — атропин 0, 3— 1 мл 1% раствора в 10 мл 0, 9% раствора хлорида натрия в/в медленно. • При выраженной тахисистолии — электроимпульсная терапия. • При мерцательной тахиаритмии - дигоксин 0, 25 мг (1 мл 0, 025% раствора) в 20 мл 0, 9% раствора хлорида натрия в/в медленно.

ИНОТРОПНЫЕ СРЕДСТВА ПРИМЕНЯЕМЫЕ ДЛЯ ЛЕЧЕНИЯ ОСН Препараты Болюс Инфузия Добутамин Нет 2 -20 мкг/кг/мин Допамин Нет <3 мкг/кг/мин: почечный 3 -5 мкг/кг/мин: инотропный >5 мкг/кг/мин: вазопрессорный Левосимендан 12 мкг/кг/мин 10 мин 0, 1 мкг/кг/мин возможно уменьшение до 0, 05 мкг/кг/мин или увеличение до 2 мкг/кг/мин Норадреналин Нет 0. 2– 1. 0 мкг/кг/мин Адреналин 1 мг с последующим 0. 05– 0. 5 мкг/кг/мин повторным введением через 3– 5 мин Executive summary of the guidelines on the diagnosis and treatment of acute heart failure ESC Guidelines 2005
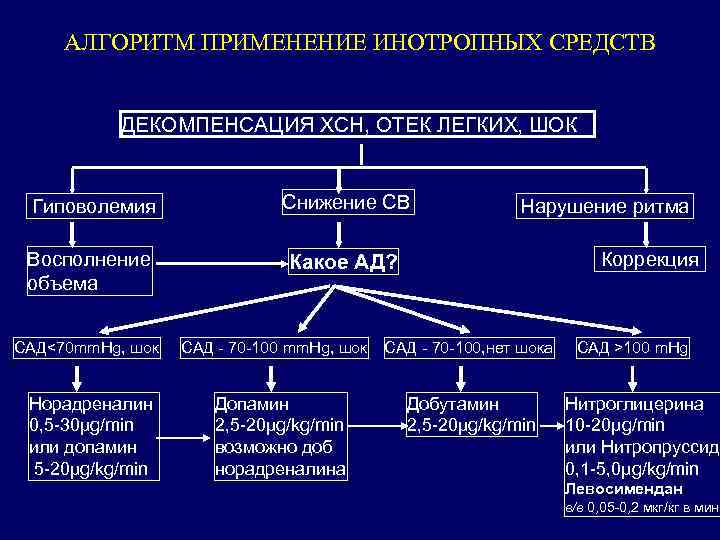
АЛГОРИТМ ПРИМЕНЕНИЕ ИНОТРОПНЫХ СРЕДСТВ ДЕКОМПЕНСАЦИЯ ХСН, ОТЕК ЛЕГКИХ, ШОК Гиповолемия Снижение СВ Восполнение объема Какое АД? САД<70 mm. Hg, шок Норадреналин 0, 5 -30μg/min или допамин 5 -20μg/kg/min САД - 70 -100 mm. Hg, шок Допамин 2, 5 -20μg/kg/min возможно доб норадреналина Нарушение ритма Коррекция САД - 70 -100, нет шока Добутамин 2, 5 -20μg/kg/min САД >100 m. Hg Нитроглицерина 10 -20μg/min или Нитропруссид 0, 1 -5, 0μg/kg/min Левосимендан в/в 0, 05 -0, 2 мкг/кг в мин

Методы инотропной поддержки Систолическое АД Инотропная поддержка Менее 70 мм. рт. ст. - внутривенная инфузия норадреналина со скоростью 0, 2– 1, 0 мкг/кг в 1 минуту; - при повышении АД до 70– 90 мм рт. ст. попытаться перейти на инфузию допамина со скоростью 2, 5– 20 мкг/кг в 1 минуту; - возможно проведение внутриаортальной баллонной контрапульсации. 70 -90 мм. рт. ст. - внутривенная инфузия допамина со скоростью 2, 5– 20 мкг/кг в 1 минуту (препарат выбора); - возможна одновременная (но не изолированная) инфузия добутамина; - если для поддержания АД требуется скорость инфузии допамина более 20 мкг/кг в 1 минуту, следует обсудить добавление норадреналина; - при инфаркте миокарда правого желудочка препарат выбора - добутамин; необходимо внутривенное введение жидкости, исключено применение вазодилататоров и мочегонных; эффективно применение внутриаортальной баллонной контрапульсации. Выше 90 мм. рт. ст. Внутривенная инфузия добутамина со скоростью 2– 20 мкг/кг в 1 минуту (препарат выбора).

Диагностика острой правожелудочковой СН. • Набухание шейных вен и печени, • Симптом Куссмауля (набухание яремных вен на вдохе), • Интенсивные боли в правом подреберье, • ЭКГ признаки острой перегрузки правого желудочка (тип SI QIII, возрастание зубца R в отведениях V 1, 2 и формирование глубокого зубца S в отведениях V 46, депрессия STI, II, a. VL и подъем STIII, a. VF, а также в отведениях V 1, 2; возможно формирование блокады правой ножки пучка Гиса, отрицательных зубцов T в отведениях III, a. VF, V 1 -4) и признаки перегрузки правого предсердия (высокие остроконечные зубцы PII, III).

Заболевания сердца при ОСН, нуждающиеся в хирургической коррекции. • Кардиогенный шок при остром инфаркте миокарда у больных с многососудистой ИБС • Дефект межжелудочковой перегородки после инфаркта миокарда • Разрыв стенки левого желудочка • Острая декомпенсация клапанного порока сердца • Несостоятельность и тромбоз искусственного клапана сердца • Аневризма аорты или ее расслоение и разрыв в полость перикарда • Острая митральная регургитация при дисфункции или разрыве папиллярной мышцы из-за ишемии, разрыве миксоматозной хорды, эндокардите, травме Острая аортальная регургитация при эндокардите, расслоении аорты, закрытой травме грудной клетки Разрыв аневризмы синуса Вальсальвы Острая декомпенсация ХСН, требующая использования механических способов поддержки кровообращения • • •

Госпитализация Острая недостаточность кровообращения является прямым показанием к госпитализации в отделение (блок) интенсивной терапии или кардиореанимации. При выраженной левожелудочковой недостаточности госпитализация возможна после купирования ее проявлений или специализированными бригадами. По возможности пациентов с кардиогенным шоком следует госпитализировать в стационар, имеющий кардиохирургическое отделение, так как современные представления о лечении этого состояния связаны с проведением аортальной баллонной контрпульсации и ранним хирургическим вмешательством. Транспортировка осуществляется на носилках в горизонтальном положении при кардиогенном шоке и правожелудочковой недостаточности и в сидячем положении при застойной левожелудочковой недостаточности.
ОСН.ppt