сердечная недостаточность.ppt
- Количество слайдов: 27
 Острая сердечная недостаточность
Острая сердечная недостаточность
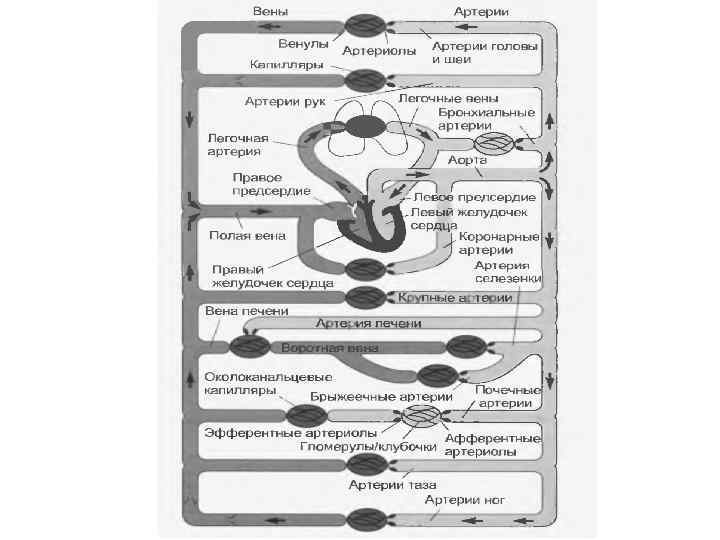
 Сердечно – сосудистая система Сердечный насос Сосуды – буферы (артерии) Сосуды – емкости (вены) Сосуды - сопротивления (артериолы и венулы) • Сосуды - обмена (капилляры) • Сосуды – шунты (А-В шунты) • •
Сердечно – сосудистая система Сердечный насос Сосуды – буферы (артерии) Сосуды – емкости (вены) Сосуды - сопротивления (артериолы и венулы) • Сосуды - обмена (капилляры) • Сосуды – шунты (А-В шунты) • •
 Сердечная недостаточность • Состояние организма когда снижается насосная функция сердца, приводящая к нарушению доставки О 2 и питательных веществ 4
Сердечная недостаточность • Состояние организма когда снижается насосная функция сердца, приводящая к нарушению доставки О 2 и питательных веществ 4
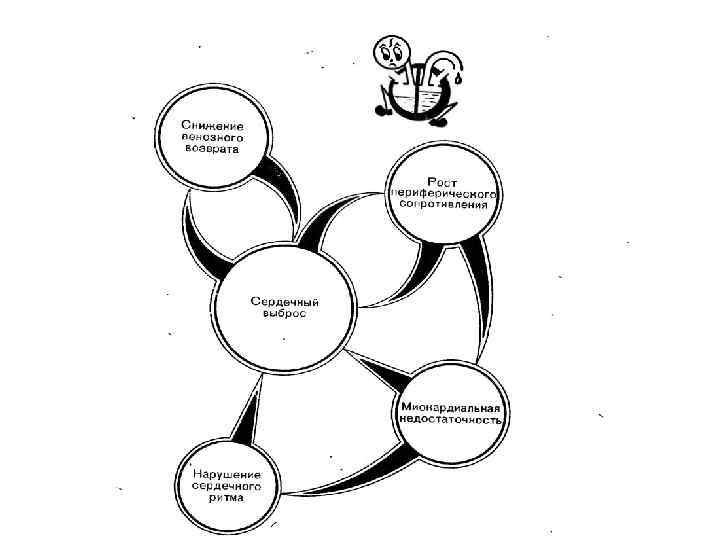
 Острая недостататочность кровообращения Острая миокардиальная недостаточность (сердечный выброс) Острая сосудистая недостаточность (венозный возврат)
Острая недостататочность кровообращения Острая миокардиальная недостаточность (сердечный выброс) Острая сосудистая недостаточность (венозный возврат)
 Причины острой сердечной недостаточности • • при нарушении диастолической и/или систолической функции миокарда при инфаркте (наиболее частая причина), воспалительных или дистрофических заболеваниях миокарда, а также тахи- и брадиаритмиях; при внезапном возникновении перегрузки миокарда вследствие быстрого значительного повышения сопротивления на путях оттока (в аорте - гипертонический криз у больных с скомпроментированным миокардом; в легочной артерии - тромбоэмболия ветвей легочной артерии, затяжной приступ бронхиальной астмы с развитием острой эмфиземы легких и др. ) или вследствие нагрузки объемом (увеличение массы циркулирующей крови например, при массивных инфузиях жидкости - вариант гиперкинетического типа гемодинамики); при острых нарушениях внутрисердечной гемодинамики вследствие разрыва межжелудочковой перегородки или развития аортальной, митральной или трикуспидальной недостаточности (перегородочный инфаркт, инфаркт или отрыв сосочковой мышцы, перфорация створок клапанов при бактериальном эндокардите, разрыв хорд, травма); при повышении нагрузки (физическая или психоэмоциональная нагрузка, увеличение притока в горизонтальном положении и др. ) на декомпенсированный миокард у больных с хронической застойной сердечной недостаточностью.
Причины острой сердечной недостаточности • • при нарушении диастолической и/или систолической функции миокарда при инфаркте (наиболее частая причина), воспалительных или дистрофических заболеваниях миокарда, а также тахи- и брадиаритмиях; при внезапном возникновении перегрузки миокарда вследствие быстрого значительного повышения сопротивления на путях оттока (в аорте - гипертонический криз у больных с скомпроментированным миокардом; в легочной артерии - тромбоэмболия ветвей легочной артерии, затяжной приступ бронхиальной астмы с развитием острой эмфиземы легких и др. ) или вследствие нагрузки объемом (увеличение массы циркулирующей крови например, при массивных инфузиях жидкости - вариант гиперкинетического типа гемодинамики); при острых нарушениях внутрисердечной гемодинамики вследствие разрыва межжелудочковой перегородки или развития аортальной, митральной или трикуспидальной недостаточности (перегородочный инфаркт, инфаркт или отрыв сосочковой мышцы, перфорация створок клапанов при бактериальном эндокардите, разрыв хорд, травма); при повышении нагрузки (физическая или психоэмоциональная нагрузка, увеличение притока в горизонтальном положении и др. ) на декомпенсированный миокард у больных с хронической застойной сердечной недостаточностью.
 Классификация • С застойным типом гемодинамики: • правожелудочковую (венозный застой в большом круге кровообращения); • левожелудочковую (сердечная астма, отек легких). • С гипокинетическим типом гемодинамики (синдром малого выброса — кардиогенный шок): • аритмический шок; • рефлекторный шок; • истинный шок.
Классификация • С застойным типом гемодинамики: • правожелудочковую (венозный застой в большом круге кровообращения); • левожелудочковую (сердечная астма, отек легких). • С гипокинетическим типом гемодинамики (синдром малого выброса — кардиогенный шок): • аритмический шок; • рефлекторный шок; • истинный шок.
 СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ Левожелудочковая Правожелудочковая
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ Левожелудочковая Правожелудочковая
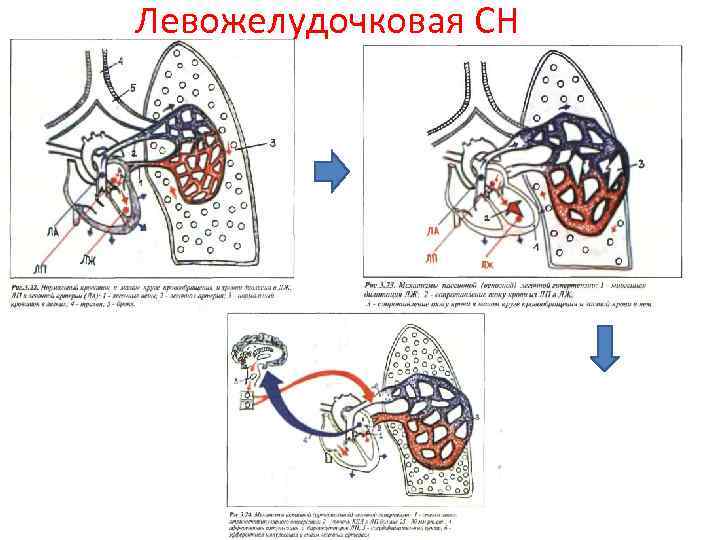 Левожелудочковая СН
Левожелудочковая СН

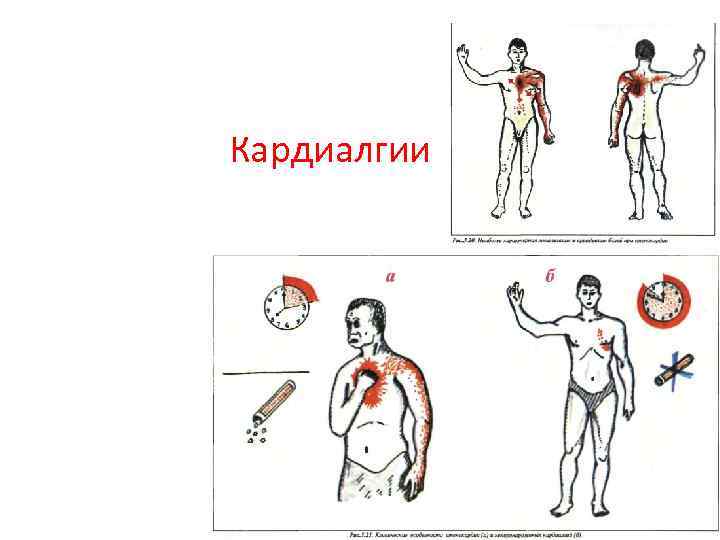 Кардиалгии
Кардиалгии
 • Клиническая картина Острая застойная левожелудочковая недостаточность клинически манифестирует приступообразной одышкой, мучительным удушьем и ортопноэ, возникающими чаще ночью; иногда — дыханием Чейна — Стокса, кашлем (вначале сухим, а затем с отделением мокроты, что не приносит облегчения), позже — пенистой мокротой, нередко окрашенной в розовый цвет, бледностью, акроцианозом, гипергидрозом и сопровождается возбуждением, страхом смерти. При остром застое влажные хрипы вначале могут не выслушиваться или определяется скудное количество мелкопузырчатых хрипов над нижними отделами легких; набухание слизистой мелких бронхов может проявляться умеренной картиной бронхообструкции с удлинением выдоха, сухими хрипами и признаками эмфиземы легких. Дифференциально-диагностическим признаком, позволяющим разграничить это состояние с бронхиальной астмой, может служить диссоциация между тяжестью состояния больного и (при отсутствии выраженного экспираторного характера одышки, а также «немых зон» ) скудностью аускультативной картины. Звонкие разнокалиберные влажные хрипы над всеми легкими, которые могут выслушиваться на расстоянии (клокочущее дыхание), характерны для развернутой картины альвеолярного отека. Возможны острое расширение сердца влево, появление систолического шума на верхушке сердца, протодиастолического ритма галопа, а также акцента II тона на легочной артерии и других признаков нагрузки на правое сердце вплоть до картины правожелудочковой недостаточности. Артериальное давление может быть нормальным, повышенным или пониженным, характерна тахикардия.
• Клиническая картина Острая застойная левожелудочковая недостаточность клинически манифестирует приступообразной одышкой, мучительным удушьем и ортопноэ, возникающими чаще ночью; иногда — дыханием Чейна — Стокса, кашлем (вначале сухим, а затем с отделением мокроты, что не приносит облегчения), позже — пенистой мокротой, нередко окрашенной в розовый цвет, бледностью, акроцианозом, гипергидрозом и сопровождается возбуждением, страхом смерти. При остром застое влажные хрипы вначале могут не выслушиваться или определяется скудное количество мелкопузырчатых хрипов над нижними отделами легких; набухание слизистой мелких бронхов может проявляться умеренной картиной бронхообструкции с удлинением выдоха, сухими хрипами и признаками эмфиземы легких. Дифференциально-диагностическим признаком, позволяющим разграничить это состояние с бронхиальной астмой, может служить диссоциация между тяжестью состояния больного и (при отсутствии выраженного экспираторного характера одышки, а также «немых зон» ) скудностью аускультативной картины. Звонкие разнокалиберные влажные хрипы над всеми легкими, которые могут выслушиваться на расстоянии (клокочущее дыхание), характерны для развернутой картины альвеолярного отека. Возможны острое расширение сердца влево, появление систолического шума на верхушке сердца, протодиастолического ритма галопа, а также акцента II тона на легочной артерии и других признаков нагрузки на правое сердце вплоть до картины правожелудочковой недостаточности. Артериальное давление может быть нормальным, повышенным или пониженным, характерна тахикардия.
 Острая застойная левожелудочковая недостаточность выявляется на основании следующих признаков: • одышка разной степени выраженности, вплоть до удушья; • приступообразный кашель, сухой или с пенистой мокротой, выделение пены изо рта и носа; • положение ортопноэ; • наличие влажных хрипов, выслушивающихся над площадью от задне-нижних отделов до всей поверхности грудной клетки; локальные мелкопузырчатые хрипы характерны для сердечной астмы, при развернутом отеке легких выслушиваются крупнопузырчатые хрипы над всей поверхностью легких и на расстоянии (клокочущее дыхание).
Острая застойная левожелудочковая недостаточность выявляется на основании следующих признаков: • одышка разной степени выраженности, вплоть до удушья; • приступообразный кашель, сухой или с пенистой мокротой, выделение пены изо рта и носа; • положение ортопноэ; • наличие влажных хрипов, выслушивающихся над площадью от задне-нижних отделов до всей поверхности грудной клетки; локальные мелкопузырчатые хрипы характерны для сердечной астмы, при развернутом отеке легких выслушиваются крупнопузырчатые хрипы над всей поверхностью легких и на расстоянии (клокочущее дыхание).
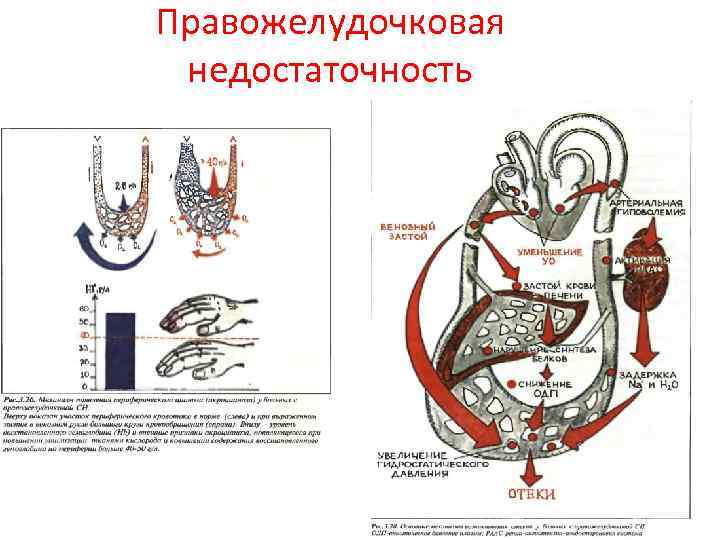 Правожелудочковая недостаточность
Правожелудочковая недостаточность
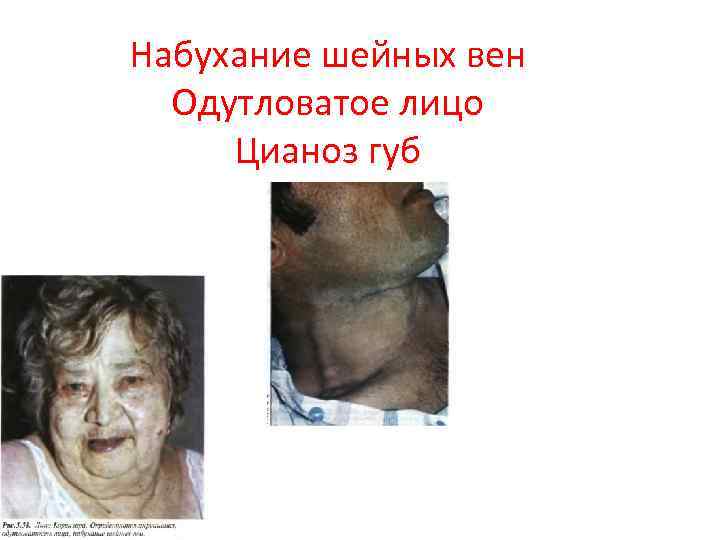 Набухание шейных вен Одутловатое лицо Цианоз губ
Набухание шейных вен Одутловатое лицо Цианоз губ
 Клиническая картина • Острая застойная правожелудочковая недостаточность проявляется венозным застоем в большом круге кровообращения с повышением системного венозного давления, набуханием вен (более всего это заметно на шее), увеличением печени, тахикардией. Возможно появление отеков в нижних отделах тела (при длительном горизонтальном положении — на спине или боку). Клинически от хронической правожелудочковой недостаточности она отличается интенсивными болями в области печени, усиливающимися при пальпации. Определяются признаки дилатации и перегрузки правого сердца (расширение границ сердца вправо, систолический шум над мечевидным отростком и протодиастолический ритм галопа, акцент II тона на легочной артерии и соответствующие изменения ЭКГ). Уменьшение давления наполнения левого желудочка вследствие правожелудочковой недостаточности может привести к падению минутного объема левого желудочка и развитию артериальной гипотензии, вплоть до картины кардиогенного шока.
Клиническая картина • Острая застойная правожелудочковая недостаточность проявляется венозным застоем в большом круге кровообращения с повышением системного венозного давления, набуханием вен (более всего это заметно на шее), увеличением печени, тахикардией. Возможно появление отеков в нижних отделах тела (при длительном горизонтальном положении — на спине или боку). Клинически от хронической правожелудочковой недостаточности она отличается интенсивными болями в области печени, усиливающимися при пальпации. Определяются признаки дилатации и перегрузки правого сердца (расширение границ сердца вправо, систолический шум над мечевидным отростком и протодиастолический ритм галопа, акцент II тона на легочной артерии и соответствующие изменения ЭКГ). Уменьшение давления наполнения левого желудочка вследствие правожелудочковой недостаточности может привести к падению минутного объема левого желудочка и развитию артериальной гипотензии, вплоть до картины кардиогенного шока.
 • • При острой застойной правожелудочковой недостаточности диагностическим значением обладают: набухание шейных вен и печени; симптом Куссмауля (набухание яремных вен на вдохе); интенсивные боли в правом подреберье; ЭКГ-признаки острой перегрузки правого желудочка (тип SI-QIII, возрастание зубца R в отведениях V 1, 2 и формирование глубокого зубца S в отведениях V 4 -6, депрессия STI, II, a VL и подъем STIII, a VF, а также в отведениях V 1, 2; возможно формирование блокады правой ножки пучка Гиса, отрицательных зубцов T в отведениях III, a. VF, V 1 -4) и признаки перегрузки правого предсердия (высокие остроконечные зубцы PII, III).
• • При острой застойной правожелудочковой недостаточности диагностическим значением обладают: набухание шейных вен и печени; симптом Куссмауля (набухание яремных вен на вдохе); интенсивные боли в правом подреберье; ЭКГ-признаки острой перегрузки правого желудочка (тип SI-QIII, возрастание зубца R в отведениях V 1, 2 и формирование глубокого зубца S в отведениях V 4 -6, депрессия STI, II, a VL и подъем STIII, a VF, а также в отведениях V 1, 2; возможно формирование блокады правой ножки пучка Гиса, отрицательных зубцов T в отведениях III, a. VF, V 1 -4) и признаки перегрузки правого предсердия (высокие остроконечные зубцы PII, III).
 • Кардиогенный шок — клинический синдром, характеризующийся артериальной гипотензией и признаками резкого ухудшения микроциркуляции и перфузии тканей, в том числе кровоснабжения мозга и почек (заторможенность или возбуждение, падение диуреза, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи); синусовая тахикардия носит компенсаторный характер.
• Кардиогенный шок — клинический синдром, характеризующийся артериальной гипотензией и признаками резкого ухудшения микроциркуляции и перфузии тканей, в том числе кровоснабжения мозга и почек (заторможенность или возбуждение, падение диуреза, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи); синусовая тахикардия носит компенсаторный характер.
 три основных клинических варианта кардиогенного шока: • • • аритмический шок развивается как результат падения минутного объема кровообращения вследствие тахикардии/тахиаритмии или брадикардии/брадиаритмии; после купирования нарушения ритма достаточно быстро восстанавливается адекватная гемодинамика; рефлекторный шок (болевой коллапс) развивается как реакция на боль и/или возникающую вследствие рефлекторного повышения тонуса вагуса синусовую брадикардию и характеризуется быстрым ответом на терапию, в первую очередь обезболивающую; наблюдается при относительно небольших размерах инфаркта (часто — задней стенки), при этом признаки застойной сердечной недостаточности и ухудшения тканевой перфузии отсутствуют; пульсовое давление обычно превышает критический уровень; истинный кардиогенный шок развивается при объеме поражения, превышающем 40 -50% массы миокарда (чаще при передне-боковых и повторных инфарктах, у лиц старше 60 лет, на фоне артериальной гипертензии и сахарного диабета), характеризуется развернутой картиной шока, устойчивой к терапии, нередко сочетающейся с застойной левожелудочковой недостаточностью; в зависимости от выбранных критериев диагностики уровень летальности колеблется в пределах 80 -100%.
три основных клинических варианта кардиогенного шока: • • • аритмический шок развивается как результат падения минутного объема кровообращения вследствие тахикардии/тахиаритмии или брадикардии/брадиаритмии; после купирования нарушения ритма достаточно быстро восстанавливается адекватная гемодинамика; рефлекторный шок (болевой коллапс) развивается как реакция на боль и/или возникающую вследствие рефлекторного повышения тонуса вагуса синусовую брадикардию и характеризуется быстрым ответом на терапию, в первую очередь обезболивающую; наблюдается при относительно небольших размерах инфаркта (часто — задней стенки), при этом признаки застойной сердечной недостаточности и ухудшения тканевой перфузии отсутствуют; пульсовое давление обычно превышает критический уровень; истинный кардиогенный шок развивается при объеме поражения, превышающем 40 -50% массы миокарда (чаще при передне-боковых и повторных инфарктах, у лиц старше 60 лет, на фоне артериальной гипертензии и сахарного диабета), характеризуется развернутой картиной шока, устойчивой к терапии, нередко сочетающейся с застойной левожелудочковой недостаточностью; в зависимости от выбранных критериев диагностики уровень летальности колеблется в пределах 80 -100%.
 Кардиогенный шок на догоспитальном этапе диагностируется на основании: • падения систолического артериального давления менее 90 -80 мм рт. ст. (или на 30 мм рт. ст. ниже "рабочего" уровня у лиц с артериальной гипертензией); • уменьшения пульсового давления - менее 2520 мм рт. ст. ; • признаков нарушения микроциркуляции и перфузии тканей - падение диуреза менее 20 мл/ч, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, в ряде случаев - спавшиеся периферические вены.
Кардиогенный шок на догоспитальном этапе диагностируется на основании: • падения систолического артериального давления менее 90 -80 мм рт. ст. (или на 30 мм рт. ст. ниже "рабочего" уровня у лиц с артериальной гипертензией); • уменьшения пульсового давления - менее 2520 мм рт. ст. ; • признаков нарушения микроциркуляции и перфузии тканей - падение диуреза менее 20 мл/ч, холодная кожа, покрытая липким потом, бледность, мраморный рисунок кожи, в ряде случаев - спавшиеся периферические вены.
 ИСТОРИЯ ЭЛЕКТРОКАРДИОГРАФИИ Ш В 1887 году голландский физиолог Вильям Эйнтховен (Einthoven) демонстрирует на 1 -м международном конгрессе физиологов в Лондоне кривую потенциалов действия сердца, четкость которой поразила всех. Он присваивает ей название "ЭЛЕКТРОКАРДИОГРАММА". Ш В 1895 году он дает наименование всем зубцам электрокардиограммы: P, Q, R, S, T. Ш В 1901 году им сконструирован первый в мире электрокардиограф. Весило это чудо техники своего времени 302 кг. Ш 1906 г. Издает первое в мире руководство по электрокардиографии. Ш 1924 г. Вильяму Эйнтховену присуждается Нобелевская премия. 23
ИСТОРИЯ ЭЛЕКТРОКАРДИОГРАФИИ Ш В 1887 году голландский физиолог Вильям Эйнтховен (Einthoven) демонстрирует на 1 -м международном конгрессе физиологов в Лондоне кривую потенциалов действия сердца, четкость которой поразила всех. Он присваивает ей название "ЭЛЕКТРОКАРДИОГРАММА". Ш В 1895 году он дает наименование всем зубцам электрокардиограммы: P, Q, R, S, T. Ш В 1901 году им сконструирован первый в мире электрокардиограф. Весило это чудо техники своего времени 302 кг. Ш 1906 г. Издает первое в мире руководство по электрокардиографии. Ш 1924 г. Вильяму Эйнтховену присуждается Нобелевская премия. 23
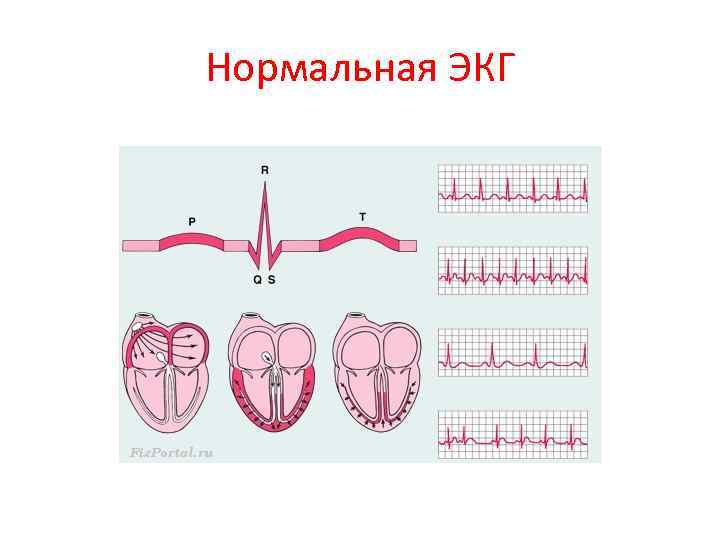 Нормальная ЭКГ
Нормальная ЭКГ
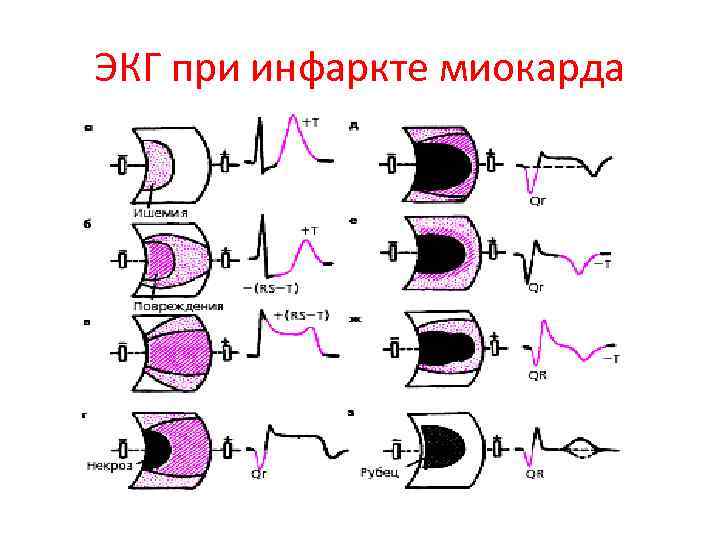 ЭКГ при инфаркте миокарда
ЭКГ при инфаркте миокарда
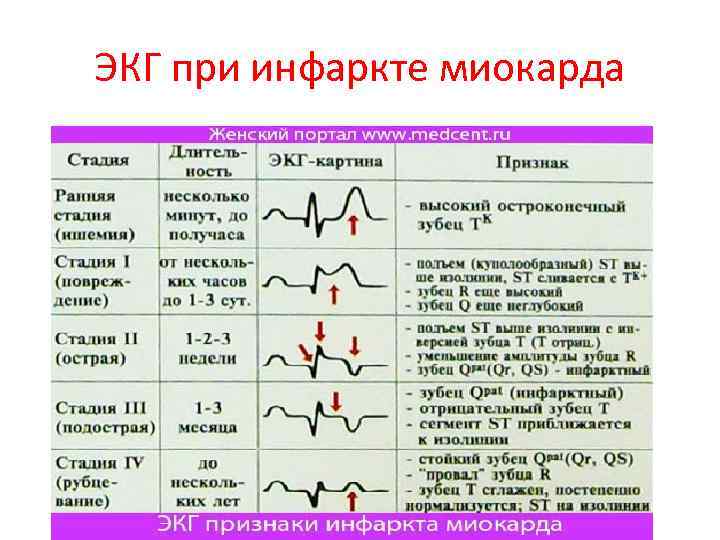 ЭКГ при инфаркте миокарда
ЭКГ при инфаркте миокарда
 Спасибо за внимание
Спасибо за внимание


