Острая ревматич. лихорадка.ppt
- Количество слайдов: 61
 Острая ревматическая лихорадка ХМАПО, кафедра терапии и нефрологии асс. Литовченко Е. Ю.
Острая ревматическая лихорадка ХМАПО, кафедра терапии и нефрологии асс. Литовченко Е. Ю.
 Острая ревматическая лихорадка: это системное воспаление соединительной ткани, развившееся как постинфекционное осложнение ангины или фарингита, вызванных ß гемолитическим стрептококком группы А у предрасположенных к нему лиц молодого возраста.
Острая ревматическая лихорадка: это системное воспаление соединительной ткани, развившееся как постинфекционное осложнение ангины или фарингита, вызванных ß гемолитическим стрептококком группы А у предрасположенных к нему лиц молодого возраста.
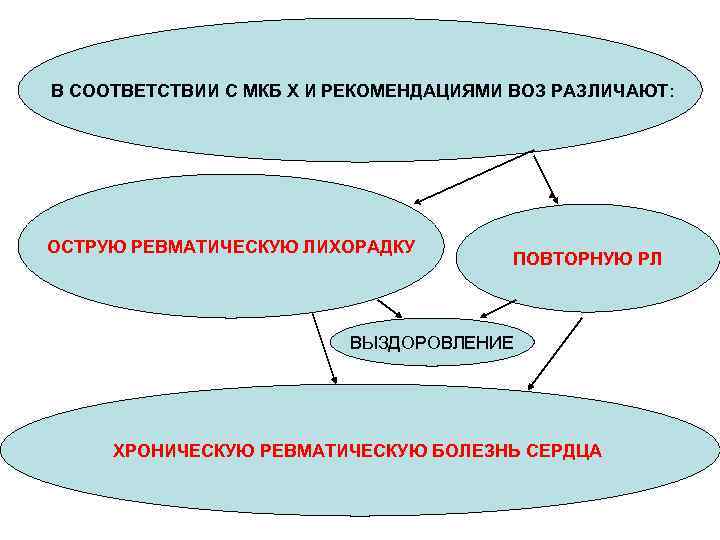 В СООТВЕТСТВИИ С МКБ Х И РЕКОМЕНДАЦИЯМИ ВОЗ РАЗЛИЧАЮТ: ОСТРУЮ РЕВМАТИЧЕСКУЮ ЛИХОРАДКУ ПОВТОРНУЮ РЛ ВЫЗДОРОВЛЕНИЕ ХРОНИЧЕСКУЮ РЕВМАТИЧЕСКУЮ БОЛЕЗНЬ СЕРДЦА
В СООТВЕТСТВИИ С МКБ Х И РЕКОМЕНДАЦИЯМИ ВОЗ РАЗЛИЧАЮТ: ОСТРУЮ РЕВМАТИЧЕСКУЮ ЛИХОРАДКУ ПОВТОРНУЮ РЛ ВЫЗДОРОВЛЕНИЕ ХРОНИЧЕСКУЮ РЕВМАТИЧЕСКУЮ БОЛЕЗНЬ СЕРДЦА
 Эпидемиология • В 1925 в московской области заболеваемость ОРЛ составляла 18 человек на 1000 населения. • Начиная с 30 -х годов ХХ века во всём мире заболеваемость ОРЛ неуклонно снижалась, но в 60 -х и в конце 80 -х годов наблюдались вспышки ОРЛ среди новобранцев и школьников в США, в конце 80 -х и в начале 90 -х – в СНГ. Диагноз ОРЛ во всех случаях был поставлен с опозданием. • В начале ХХI в Украине заболеваемость ОРЛ составила 4 на 100. 000 населения, ХРБС – 9 на 100. 000 населения, первичный выход на инвалидность в трудоспособном возрасте – 7 на 100. 000 населения без тенденции к снижению за последние 10 лет.
Эпидемиология • В 1925 в московской области заболеваемость ОРЛ составляла 18 человек на 1000 населения. • Начиная с 30 -х годов ХХ века во всём мире заболеваемость ОРЛ неуклонно снижалась, но в 60 -х и в конце 80 -х годов наблюдались вспышки ОРЛ среди новобранцев и школьников в США, в конце 80 -х и в начале 90 -х – в СНГ. Диагноз ОРЛ во всех случаях был поставлен с опозданием. • В начале ХХI в Украине заболеваемость ОРЛ составила 4 на 100. 000 населения, ХРБС – 9 на 100. 000 населения, первичный выход на инвалидность в трудоспособном возрасте – 7 на 100. 000 населения без тенденции к снижению за последние 10 лет.
 Приведенная статистика подтверждает высказывание J. Rotta, о том, что ревматизм полностью не исчезнет, пока в природе циркулирует стрептококк группы А
Приведенная статистика подтверждает высказывание J. Rotta, о том, что ревматизм полностью не исчезнет, пока в природе циркулирует стрептококк группы А
 ОРЛ ОСЛОЖНЯЕТ ОКОЛО 0, 3% СПОРАДИЧЕСКИХ СЛУЧАЕВ АНГИНЫ И ОКОЛО 3% АНГИН, ВОЗНИКАЮЩИХ В ОРГАНИЗОВАННЫХ КОЛЛЕКТИВАХ. КАКОВЫ УСЛОВИЯ, НЕОБХОДИМЫЕ ДЛЯ РАЗВИТИЯ ОРЛ?
ОРЛ ОСЛОЖНЯЕТ ОКОЛО 0, 3% СПОРАДИЧЕСКИХ СЛУЧАЕВ АНГИНЫ И ОКОЛО 3% АНГИН, ВОЗНИКАЮЩИХ В ОРГАНИЗОВАННЫХ КОЛЛЕКТИВАХ. КАКОВЫ УСЛОВИЯ, НЕОБХОДИМЫЕ ДЛЯ РАЗВИТИЯ ОРЛ?
 Для развития ОРЛ необходимо, чтобы произошло инфицирование (носительство не имеет значения) носоглотки ревматогенным (есть нефритогенный) вирулентным ßгемолитическим стрептококком группы А. На сегодня известно около 80 серотипов стрептококков, из них ревматогенностью обладают серотипы М 1, М 3, М 5, М 6, М 14, М 18, М 19, М 24, М 27, М 29.
Для развития ОРЛ необходимо, чтобы произошло инфицирование (носительство не имеет значения) носоглотки ревматогенным (есть нефритогенный) вирулентным ßгемолитическим стрептококком группы А. На сегодня известно около 80 серотипов стрептококков, из них ревматогенностью обладают серотипы М 1, М 3, М 5, М 6, М 14, М 18, М 19, М 24, М 27, М 29.
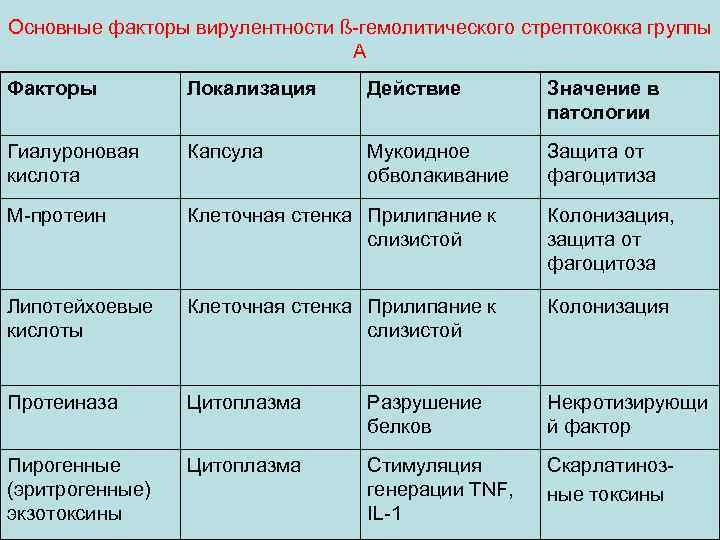 Основные факторы вирулентности ß-гемолитического стрептококка группы А Факторы Локализация Действие Значение в патологии Гиалуроновая кислота Капсула Мукоидное обволакивание Защита от фагоцитиза М-протеин Клеточная стенка Прилипание к слизистой Колонизация, защита от фагоцитоза Липотейхоевые кислоты Клеточная стенка Прилипание к слизистой Колонизация Протеиназа Цитоплазма Разрушение белков Некротизирующи й фактор Пирогенные (эритрогенные) экзотоксины Цитоплазма Стимуляция генерации TNF, IL-1 Скарлатинозные токсины
Основные факторы вирулентности ß-гемолитического стрептококка группы А Факторы Локализация Действие Значение в патологии Гиалуроновая кислота Капсула Мукоидное обволакивание Защита от фагоцитиза М-протеин Клеточная стенка Прилипание к слизистой Колонизация, защита от фагоцитоза Липотейхоевые кислоты Клеточная стенка Прилипание к слизистой Колонизация Протеиназа Цитоплазма Разрушение белков Некротизирующи й фактор Пирогенные (эритрогенные) экзотоксины Цитоплазма Стимуляция генерации TNF, IL-1 Скарлатинозные токсины
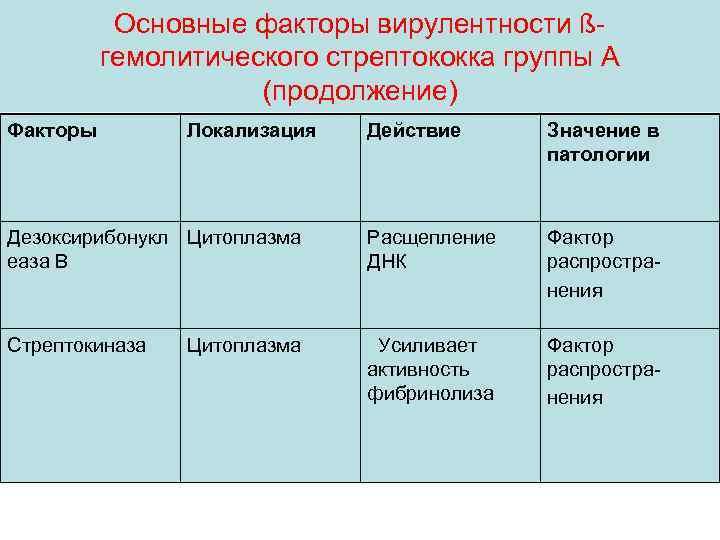 Основные факторы вирулентности ßгемолитического стрептококка группы А (продолжение) Факторы Локализация Действие Значение в патологии Дезоксирибонукл Цитоплазма еаза В Расщепление ДНК Фактор распространения Стрептокиназа Усиливает активность фибринолиза Фактор распространения Цитоплазма
Основные факторы вирулентности ßгемолитического стрептококка группы А (продолжение) Факторы Локализация Действие Значение в патологии Дезоксирибонукл Цитоплазма еаза В Расщепление ДНК Фактор распространения Стрептокиназа Усиливает активность фибринолиза Фактор распространения Цитоплазма
 и имелась предрасположенность: • Молодой возраст • Наличие родственников, больных ревматизмом • Женский пол • Наличие антигена HLADR 4, HLADR 2, HLAB 5 • Носительство аллоактивных В-лимфоцитов СД 8/17 (генетического маркера восприимчивости к ревматизму) • А (II) и В (III) группы крови
и имелась предрасположенность: • Молодой возраст • Наличие родственников, больных ревматизмом • Женский пол • Наличие антигена HLADR 4, HLADR 2, HLAB 5 • Носительство аллоактивных В-лимфоцитов СД 8/17 (генетического маркера восприимчивости к ревматизму) • А (II) и В (III) группы крови
 Н. Д. Стражеско, 1935 г. «Ревматизм – это сепсис в гиперергезированном организме, при этом большую роль играет повышение иммунологической реактивности. Если в развитии острого ревматизма главную роль играет стрептококковая инфекция, то при хронизации ревматизма главный фактор – это усиление антителообразования относительно оболочек сердца (миокарда и эндокарда), что не только приводит к повреждению сердца, но и является причиной развития осложнений» .
Н. Д. Стражеско, 1935 г. «Ревматизм – это сепсис в гиперергезированном организме, при этом большую роль играет повышение иммунологической реактивности. Если в развитии острого ревматизма главную роль играет стрептококковая инфекция, то при хронизации ревматизма главный фактор – это усиление антителообразования относительно оболочек сердца (миокарда и эндокарда), что не только приводит к повреждению сердца, но и является причиной развития осложнений» .
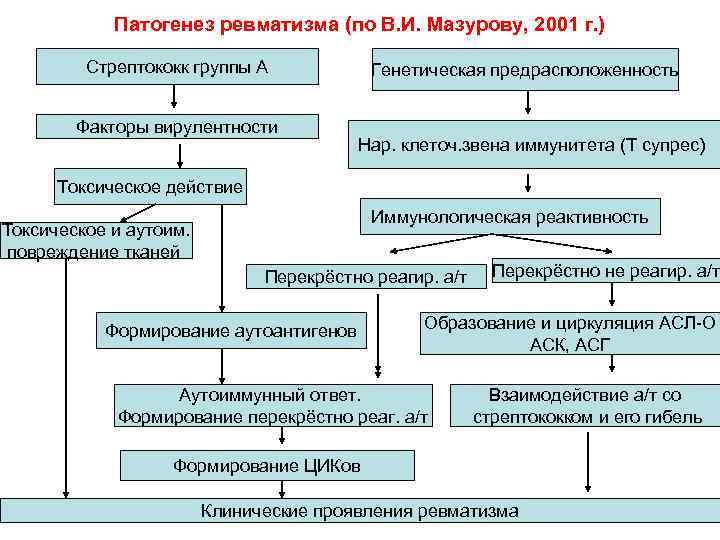 Патогенез ревматизма (по В. И. Мазурову, 2001 г. ) Стрептококк группы А Факторы вирулентности Генетическая предрасположенность Нар. клеточ. звена иммунитета (Т супрес) Токсическое действие Иммунологическая реактивность Токсическое и аутоим. повреждение тканей Перекрёстно реагир. а/т Формирование аутоантигенов Перекрёстно не реагир. а/т Образование и циркуляция АСЛ-О АСК, АСГ Аутоиммунный ответ. Формирование перекрёстно реаг. а/т Взаимодействие а/т со стрептококком и его гибель Формирование ЦИКов Клинические проявления ревматизма
Патогенез ревматизма (по В. И. Мазурову, 2001 г. ) Стрептококк группы А Факторы вирулентности Генетическая предрасположенность Нар. клеточ. звена иммунитета (Т супрес) Токсическое действие Иммунологическая реактивность Токсическое и аутоим. повреждение тканей Перекрёстно реагир. а/т Формирование аутоантигенов Перекрёстно не реагир. а/т Образование и циркуляция АСЛ-О АСК, АСГ Аутоиммунный ответ. Формирование перекрёстно реаг. а/т Взаимодействие а/т со стрептококком и его гибель Формирование ЦИКов Клинические проявления ревматизма
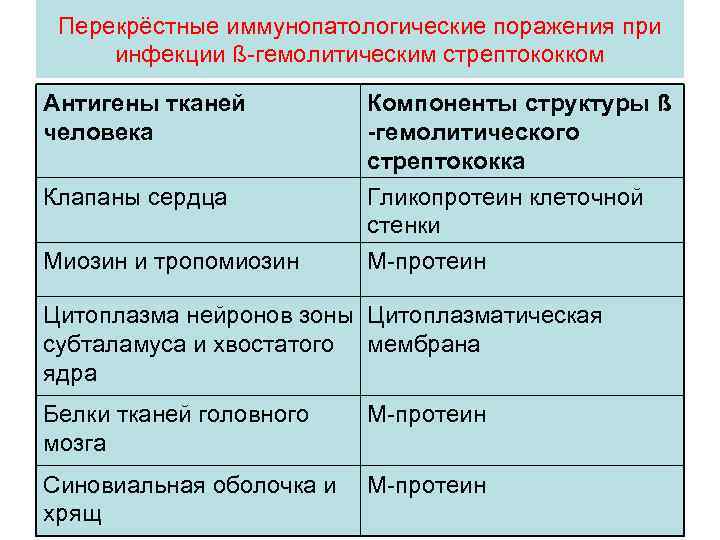 Перекрёстные иммунопатологические поражения при инфекции ß-гемолитическим стрептококком Антигены тканей человека Компоненты структуры ß -гемолитического стрептококка Клапаны сердца Гликопротеин клеточной стенки М-протеин Миозин и тропомиозин Цитоплазма нейронов зоны Цитоплазматическая субталамуса и хвостатого мембрана ядра Белки тканей головного мозга М-протеин Синовиальная оболочка и хрящ М-протеин
Перекрёстные иммунопатологические поражения при инфекции ß-гемолитическим стрептококком Антигены тканей человека Компоненты структуры ß -гемолитического стрептококка Клапаны сердца Гликопротеин клеточной стенки М-протеин Миозин и тропомиозин Цитоплазма нейронов зоны Цитоплазматическая субталамуса и хвостатого мембрана ядра Белки тканей головного мозга М-протеин Синовиальная оболочка и хрящ М-протеин
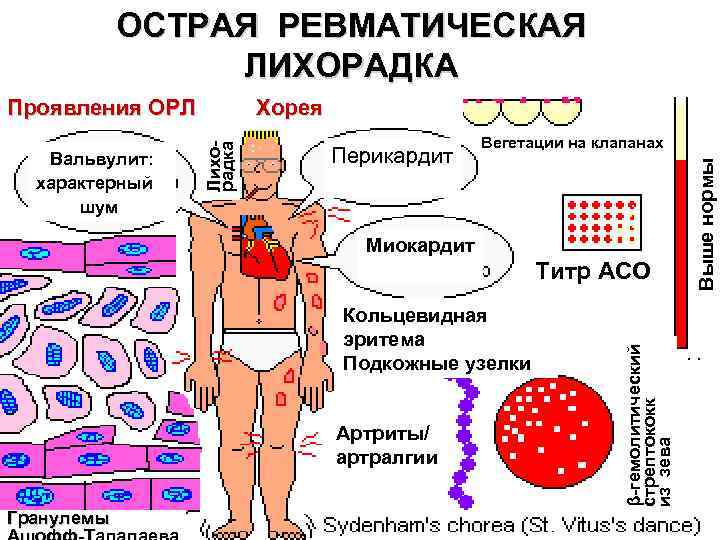 ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА Перикардит Вегетации на клапанах Миокардит Кольцевидная эритема Подкожные узелки Артриты/ артралгии Гранулемы β-гемолитический стрептококк из зева Титр АСО Выше нормы Вальвулит: характерный шум Хорея Лихорадка Проявления ОРЛ
ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА Перикардит Вегетации на клапанах Миокардит Кольцевидная эритема Подкожные узелки Артриты/ артралгии Гранулемы β-гемолитический стрептококк из зева Титр АСО Выше нормы Вальвулит: характерный шум Хорея Лихорадка Проявления ОРЛ
 ОРЛ ПРОТЕКАЕТ В ТРИ ЭТАПА : 1. Тонзиллит или фарингит, симптомы которых быстро проходят (в течении недели) 2. Светлый промежуток (мнимое благополучие), когда продолжаются аутоиммунные процессы в тканях без внешних проявлений (2 -3 недели) 3. Развитие типичной ревматической атаки (повышение температуры тела, острое воспаление мягких тканей суставов, поражение сердца, серозных оболочек, сосудов, нервной системы)
ОРЛ ПРОТЕКАЕТ В ТРИ ЭТАПА : 1. Тонзиллит или фарингит, симптомы которых быстро проходят (в течении недели) 2. Светлый промежуток (мнимое благополучие), когда продолжаются аутоиммунные процессы в тканях без внешних проявлений (2 -3 недели) 3. Развитие типичной ревматической атаки (повышение температуры тела, острое воспаление мягких тканей суставов, поражение сердца, серозных оболочек, сосудов, нервной системы)
 Ревматический полиартрит Отличительные особенности: • вовлечение в процесс крупных и средних суставов, чаще коленных и голеностопных, локтевых, плечевых, реже лучезапястных • симметричность поражения • летучесть
Ревматический полиартрит Отличительные особенности: • вовлечение в процесс крупных и средних суставов, чаще коленных и голеностопных, локтевых, плечевых, реже лучезапястных • симметричность поражения • летучесть
 Ревматический полиартрит • отсутствие деформаций • быстрое обратное развитие патологического процесса на фоне лечения или даже без него • выраженность полиартрита: от нестерпимых болей, припухлости и покраснения кожных покровов до едва заметной дефигурации • при современном течении ревматизма летучие полиартралгии могут рассматриваться как эквивалент полиартрита
Ревматический полиартрит • отсутствие деформаций • быстрое обратное развитие патологического процесса на фоне лечения или даже без него • выраженность полиартрита: от нестерпимых болей, припухлости и покраснения кожных покровов до едва заметной дефигурации • при современном течении ревматизма летучие полиартралгии могут рассматриваться как эквивалент полиартрита
 Ревматический полиартрит • Очень редко при частом рецидивировании у больных с пороком сердца поражаются мелкие суставы кистей и стоп и развивается артрит Жаку.
Ревматический полиартрит • Очень редко при частом рецидивировании у больных с пороком сердца поражаются мелкие суставы кистей и стоп и развивается артрит Жаку.
 Ревматический кардит включает в себя миокардит, эндокардит и перикардит. Ревматический ревмокардит всегда начинается с миокардита и при своевременном адекватном лечении может им ограничиться.
Ревматический кардит включает в себя миокардит, эндокардит и перикардит. Ревматический ревмокардит всегда начинается с миокардита и при своевременном адекватном лечении может им ограничиться.
 Ревматический миокардит: Жалобы: • боль в области сердца, одышка, сердцебиение. • тахикардия обусловлена общей реакцией организма на воспалительный процесс, непосредственным поражением мышцы сердца и ревматическим поражением щитовидной железы (ревматический тиреоидит). • реже развивается брадикардия, экстрасистолическая аритмия или пароксизмальная тахикардия вследствие поражения проводящей системы сердца.
Ревматический миокардит: Жалобы: • боль в области сердца, одышка, сердцебиение. • тахикардия обусловлена общей реакцией организма на воспалительный процесс, непосредственным поражением мышцы сердца и ревматическим поражением щитовидной железы (ревматический тиреоидит). • реже развивается брадикардия, экстрасистолическая аритмия или пароксизмальная тахикардия вследствие поражения проводящей системы сердца.
 Ревматический миокардит: Объективные признаки: • Общий вид больных, как правило, изменяется мало • Границы сердца при легком течении не изменяются, при тяжелом из-за дилатации полостей сердца могут значительно увеличиваться, иногда требуя дифференциальной диагностики с возможным перикардитом.
Ревматический миокардит: Объективные признаки: • Общий вид больных, как правило, изменяется мало • Границы сердца при легком течении не изменяются, при тяжелом из-за дилатации полостей сердца могут значительно увеличиваться, иногда требуя дифференциальной диагностики с возможным перикардитом.
 Ревматический миокардит: • Аускультация выявляет ослабление сердечных тонов, особенно I на верхушке; появление на верхушке слабого систолического шума функционального характера из-за снижения тонуса сосочковых мышц, иногда возникновение дополнительных III и IV тонов, изредка в тяжёлых случаях – ритма галопа. • ЭКГ: изменения отличаются вариабельностью и быстрой динамикой. Наиболее часто обнаруживаются замедление атрио-вентрикулярной проводимости, неспецифические изменения интервала ST и зубца Т, удлинение электрической систолы.
Ревматический миокардит: • Аускультация выявляет ослабление сердечных тонов, особенно I на верхушке; появление на верхушке слабого систолического шума функционального характера из-за снижения тонуса сосочковых мышц, иногда возникновение дополнительных III и IV тонов, изредка в тяжёлых случаях – ритма галопа. • ЭКГ: изменения отличаются вариабельностью и быстрой динамикой. Наиболее часто обнаруживаются замедление атрио-вентрикулярной проводимости, неспецифические изменения интервала ST и зубца Т, удлинение электрической систолы.
 Ревматический эндокардит (вальвулит) • Является основной причиной приобретенных пороков сердца. Чаще поражает митральный и аортальный клапаны, реже трёхстворчатый и крайне редко – клапаны легочной артерии. • При первичной ОРЛ развивается у половины больных • Имеет формы как с формированием порока сердца, так и без • Может быть клапанным, хордальным или пристеночным
Ревматический эндокардит (вальвулит) • Является основной причиной приобретенных пороков сердца. Чаще поражает митральный и аортальный клапаны, реже трёхстворчатый и крайне редко – клапаны легочной артерии. • При первичной ОРЛ развивается у половины больных • Имеет формы как с формированием порока сердца, так и без • Может быть клапанным, хордальным или пристеночным
 Ревматический эндокардит • Делится на бородавчатый и собственно вальвулит • Бородавчатый эндокардит представляет собой тромботические массы и некротизированный эндотелий клапанов, располагающиеся по краю створок клапанов. Исход – краевой фиброз без формирования порока. • Вальвулит - поражение всей соединительнотканной основы клапана с последующей его деформацией и формированием порока.
Ревматический эндокардит • Делится на бородавчатый и собственно вальвулит • Бородавчатый эндокардит представляет собой тромботические массы и некротизированный эндотелий клапанов, располагающиеся по краю створок клапанов. Исход – краевой фиброз без формирования порока. • Вальвулит - поражение всей соединительнотканной основы клапана с последующей его деформацией и формированием порока.
 Ревматический эндокардит • • с появлением вальвулита меняется аускультативная картина: Систолический шум - отражение митральной регургитации, становится длинным, дующим не завиосит от перемены положения тела и фазы дыхания связан с 1 тоном занимает большую часть систолы лучше всего выслушивается в области верхушки сердца обычно проводится в левую подмышечную область
Ревматический эндокардит • • с появлением вальвулита меняется аускультативная картина: Систолический шум - отражение митральной регургитации, становится длинным, дующим не завиосит от перемены положения тела и фазы дыхания связан с 1 тоном занимает большую часть систолы лучше всего выслушивается в области верхушки сердца обычно проводится в левую подмышечную область
 Ревматический эндокардит протодиастолический шум – отражение аортальной регургитации • начинается сразу после 2 тона; • по характеру высокочастотный, дующий, убывающий • лучше выслушивается вдоль левого края грудины после глубокого вдоха при наклоне больного вперед, а также на верхушке и над аортой.
Ревматический эндокардит протодиастолический шум – отражение аортальной регургитации • начинается сразу после 2 тона; • по характеру высокочастотный, дующий, убывающий • лучше выслушивается вдоль левого края грудины после глубокого вдоха при наклоне больного вперед, а также на верхушке и над аортой.
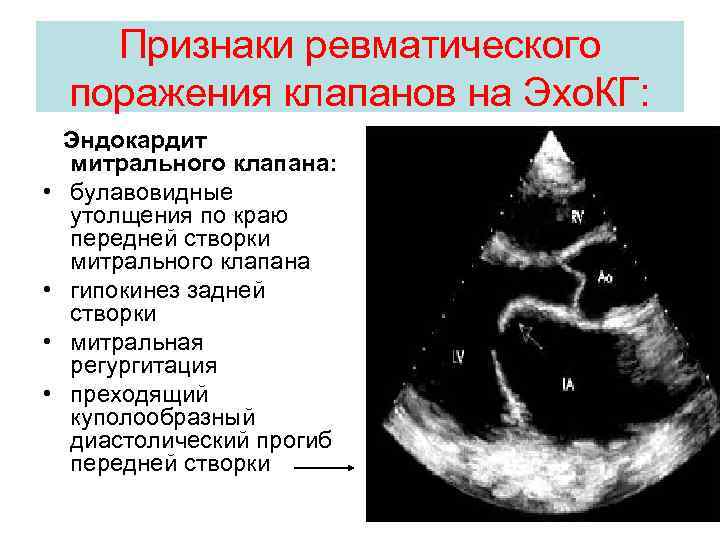 Признаки ревматического поражения клапанов на Эхо. КГ: • • Эндокардит митрального клапана: булавовидные утолщения по краю передней створки митрального клапана гипокинез задней створки митральная регургитация преходящий куполообразный диастолический прогиб передней створки
Признаки ревматического поражения клапанов на Эхо. КГ: • • Эндокардит митрального клапана: булавовидные утолщения по краю передней створки митрального клапана гипокинез задней створки митральная регургитация преходящий куполообразный диастолический прогиб передней створки
 Признаки ревматического поражения клапанов на Эхо. КГ: Эндокардит аортального клапана: • утолщение краёв створок аортального клапана • преходящий пролапс створок • аортальная регургитация
Признаки ревматического поражения клапанов на Эхо. КГ: Эндокардит аортального клапана: • утолщение краёв створок аортального клапана • преходящий пролапс створок • аортальная регургитация
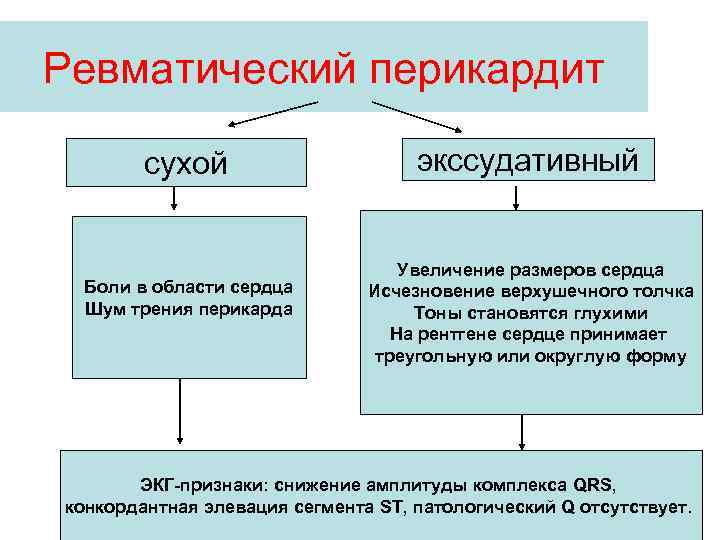 Ревматический перикардит сухой Боли в области сердца Шум трения перикарда экссудативный Увеличение размеров сердца Исчезновение верхушечного толчка Тоны становятся глухими На рентгене сердце принимает треугольную или округлую форму ЭКГ-признаки: снижение амплитуды комплекса QRS, конкордантная элевация сегмента ST, патологический Q отсутствует.
Ревматический перикардит сухой Боли в области сердца Шум трения перикарда экссудативный Увеличение размеров сердца Исчезновение верхушечного толчка Тоны становятся глухими На рентгене сердце принимает треугольную или округлую форму ЭКГ-признаки: снижение амплитуды комплекса QRS, конкордантная элевация сегмента ST, патологический Q отсутствует.
 Ревматическая хорея Абсолютный признак ревматизма. У 7 % больных может быть единственным проявлением заболевания и не сопровождаться изменениями лабораторных показателей. Характерны: • сосудистая дистония, неустойчивое настроение астенизация, плаксивость, раздражительность • гиперкинезы мышц туловища, конечностей, шеи, мимических мышц лица. Гиперкинезы усиливаются при волнении, исчезают во время сна • стато-координационные нарушения: пошатывание при ходьбе, неустойчивость в позе Ромберга
Ревматическая хорея Абсолютный признак ревматизма. У 7 % больных может быть единственным проявлением заболевания и не сопровождаться изменениями лабораторных показателей. Характерны: • сосудистая дистония, неустойчивое настроение астенизация, плаксивость, раздражительность • гиперкинезы мышц туловища, конечностей, шеи, мимических мышц лица. Гиперкинезы усиливаются при волнении, исчезают во время сна • стато-координационные нарушения: пошатывание при ходьбе, неустойчивость в позе Ромберга
 Ревматическая хорея • нарушается почерк, невнятной становится речь, движения неловкими • положителен симптом дряблых плеч (при поднимании больного за подмышки голова глубоко погружается в плечи) • втягивание эпигастральной области при вдохе (симптом Черни) • задержка обратного сгибания голени проверке коленного рефлекса (симптом Гордона)
Ревматическая хорея • нарушается почерк, невнятной становится речь, движения неловкими • положителен симптом дряблых плеч (при поднимании больного за подмышки голова глубоко погружается в плечи) • втягивание эпигастральной области при вдохе (симптом Черни) • задержка обратного сгибания голени проверке коленного рефлекса (симптом Гордона)
 Ревматическая хорея • невозможно одновременно закрыть глаза и высунуть язык (симптом Филатова) • при вытягивании руки вперёд происходит сгибание в луче- запястном и разгибание в пястно-фаланговых и межфаланговых суставах (симптом хореической кисти) • потливость, стойкий красный дермографизм • Продолжительность хореи без лечения составляет около 3 месяцев, при лечении – 1 -2 месяца. Хорея не рецидивирует. При наличии хореи порок сердца формируется крайне редко. В лабораторных показателях может не определяться ускоренная СОЭ и отсутствовать повышенные титры антистрептококковых антител.
Ревматическая хорея • невозможно одновременно закрыть глаза и высунуть язык (симптом Филатова) • при вытягивании руки вперёд происходит сгибание в луче- запястном и разгибание в пястно-фаланговых и межфаланговых суставах (симптом хореической кисти) • потливость, стойкий красный дермографизм • Продолжительность хореи без лечения составляет около 3 месяцев, при лечении – 1 -2 месяца. Хорея не рецидивирует. При наличии хореи порок сердца формируется крайне редко. В лабораторных показателях может не определяться ускоренная СОЭ и отсутствовать повышенные титры антистрептококковых антител.
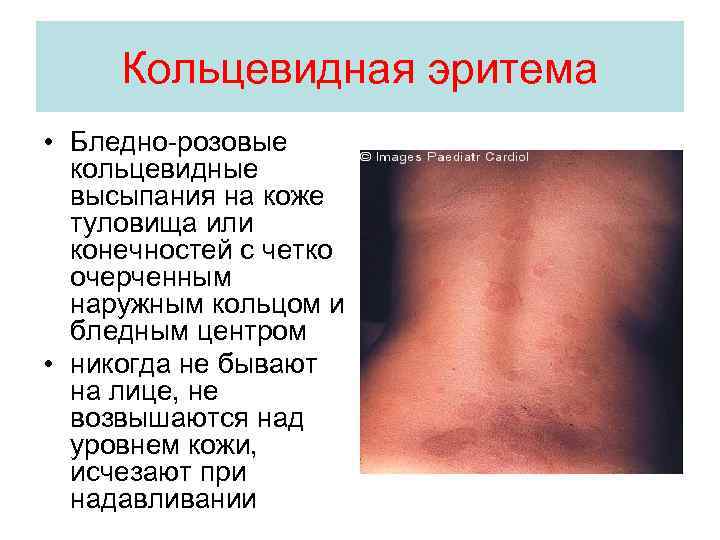 Кольцевидная эритема • Бледно-розовые кольцевидные высыпания на коже туловища или конечностей с четко очерченным наружным кольцом и бледным центром • никогда не бывают на лице, не возвышаются над уровнем кожи, исчезают при надавливании
Кольцевидная эритема • Бледно-розовые кольцевидные высыпания на коже туловища или конечностей с четко очерченным наружным кольцом и бледным центром • никогда не бывают на лице, не возвышаются над уровнем кожи, исчезают при надавливании
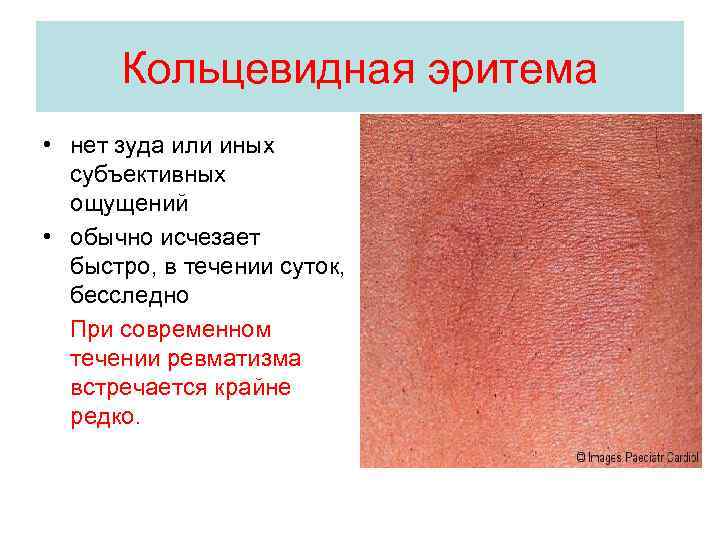 Кольцевидная эритема • нет зуда или иных субъективных ощущений • обычно исчезает быстро, в течении суток, бесследно При современном течении ревматизма встречается крайне редко.
Кольцевидная эритема • нет зуда или иных субъективных ощущений • обычно исчезает быстро, в течении суток, бесследно При современном течении ревматизма встречается крайне редко.
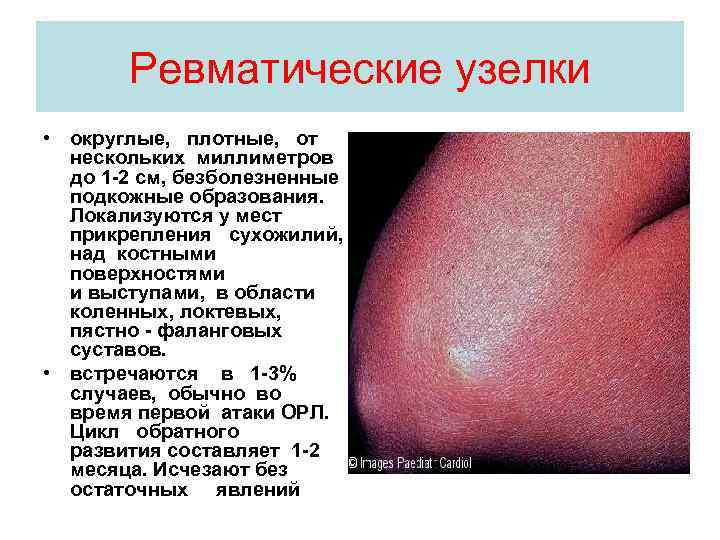 Ревматические узелки • округлые, плотные, от нескольких миллиметров до 1 -2 см, безболезненные подкожные образования. Локализуются у мест прикрепления сухожилий, над костными поверхностями и выступами, в области коленных, локтевых, пястно - фаланговых суставов. • встречаются в 1 -3% случаев, обычно во время первой атаки ОРЛ. Цикл обратного развития составляет 1 -2 месяца. Исчезают без остаточных явлений
Ревматические узелки • округлые, плотные, от нескольких миллиметров до 1 -2 см, безболезненные подкожные образования. Локализуются у мест прикрепления сухожилий, над костными поверхностями и выступами, в области коленных, локтевых, пястно - фаланговых суставов. • встречаются в 1 -3% случаев, обычно во время первой атаки ОРЛ. Цикл обратного развития составляет 1 -2 месяца. Исчезают без остаточных явлений
 Ревматический васкулит и нарушение микроциркуляции лежат в основе: • Ревматической пневмонии и ревматического легочного васкулита • Ревматического плеврита • Поражения почек • Ревматического перитонита На фоне противовоспалительной терапии явления ревматического васкулита претерпевают быстрое обратное развитие.
Ревматический васкулит и нарушение микроциркуляции лежат в основе: • Ревматической пневмонии и ревматического легочного васкулита • Ревматического плеврита • Поражения почек • Ревматического перитонита На фоне противовоспалительной терапии явления ревматического васкулита претерпевают быстрое обратное развитие.
 Дифференциальная диагностика • Вирусный миокардит: возникает на фоне вирусной инфекции без светлого промежутка, не ведёт к формированию порока сердца и поражению суставов, ревмопробы остаются отрицательными • Ревматоидный артрит: поражаются мелкие суставы, характерны утренняя скованность, стойкие изменения, узуры, деформации, не вовлекается сердце • СКВ: волчаночная бабочка, панцитопения, LE -клетки и антинуклеарные антитела.
Дифференциальная диагностика • Вирусный миокардит: возникает на фоне вирусной инфекции без светлого промежутка, не ведёт к формированию порока сердца и поражению суставов, ревмопробы остаются отрицательными • Ревматоидный артрит: поражаются мелкие суставы, характерны утренняя скованность, стойкие изменения, узуры, деформации, не вовлекается сердце • СКВ: волчаночная бабочка, панцитопения, LE -клетки и антинуклеарные антитела.
 Лабораторная диагностика • в клиническом анализе крови ускорение СОЭ, нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево • в биохимическом анализе крови диспротеинемия – увеличение уровней ά 2 и γ – глобулинов и снижение уровня альбумина • повышение содержания серомукоида, сиаловых кислот, фибриногена, церулоплазмина • появление С-реактивного белка
Лабораторная диагностика • в клиническом анализе крови ускорение СОЭ, нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево • в биохимическом анализе крови диспротеинемия – увеличение уровней ά 2 и γ – глобулинов и снижение уровня альбумина • повышение содержания серомукоида, сиаловых кислот, фибриногена, церулоплазмина • появление С-реактивного белка
 Лабораторная диагностика • Иммунологические нарушения – уменьшение количества Т-лимфоцитов, особенно за счёт Т-супрессоров • повышение уровней Ig М, G, А как отражение аутоиммунных процессов • появление ЦИКов в высоких титрах • повышение титров антистрептокиназы выше 1: 300, антистрептогиалуронидазы выше 1: 600, антистрептолизина О выше 1: 250 или рост титров а/стрептококковых а/тел, наблюдаемый при повторных исследованиях с интервалом через две недели
Лабораторная диагностика • Иммунологические нарушения – уменьшение количества Т-лимфоцитов, особенно за счёт Т-супрессоров • повышение уровней Ig М, G, А как отражение аутоиммунных процессов • появление ЦИКов в высоких титрах • повышение титров антистрептокиназы выше 1: 300, антистрептогиалуронидазы выше 1: 600, антистрептолизина О выше 1: 250 или рост титров а/стрептококковых а/тел, наблюдаемый при повторных исследованиях с интервалом через две недели
 Лабораторная диагностика При бактериологическом исследовании мазка из зева обнаруживают βгемолитический стрептококк группы А в 15 -20% случаев. Положительный результат наблюдается и при активной инфекции и при носительстве стрептококка
Лабораторная диагностика При бактериологическом исследовании мазка из зева обнаруживают βгемолитический стрептококк группы А в 15 -20% случаев. Положительный результат наблюдается и при активной инфекции и при носительстве стрептококка
 Диагностические критерии ОРЛ (критерии Киселя – Джонса, пересмотра 1992 года ) • • • БОЛЬШИЕ (ОСНОВНЫЕ) КРИТЕРИИ Кардит Полиартрит Хорея Кольцевидная эритема Подкожные ревматические узелки МАЛЫЕ (ДОПОЛНИТЕЛЬНЫЕ) КРИТЕРИИ Предшествующая ОРЛ или наличие порока сердца Лихорадка Артралгия (учитывается при отсутствии явного артрита) Ускоренная СОЭ, лейкоцитоз, позитивный СРБ Удлинение интервала PQ на ЭКГ • • Признаки недавно перенесенной стрептококковой инфекции Повышенный или повышающийся титр антистрептококковых антител Выявление стрептококков группы А при исследовании мазков из горла положительный тест быстрого определения Астрептококкового антигена Недавно перенесенная скарлатина
Диагностические критерии ОРЛ (критерии Киселя – Джонса, пересмотра 1992 года ) • • • БОЛЬШИЕ (ОСНОВНЫЕ) КРИТЕРИИ Кардит Полиартрит Хорея Кольцевидная эритема Подкожные ревматические узелки МАЛЫЕ (ДОПОЛНИТЕЛЬНЫЕ) КРИТЕРИИ Предшествующая ОРЛ или наличие порока сердца Лихорадка Артралгия (учитывается при отсутствии явного артрита) Ускоренная СОЭ, лейкоцитоз, позитивный СРБ Удлинение интервала PQ на ЭКГ • • Признаки недавно перенесенной стрептококковой инфекции Повышенный или повышающийся титр антистрептококковых антител Выявление стрептококков группы А при исследовании мазков из горла положительный тест быстрого определения Астрептококкового антигена Недавно перенесенная скарлатина
 Наличие у больного двух основных или одного основного и двух дополнительных критериев делает диагноз ОРЛ весьма вероятным при наличии признаков предшествующей стрептококковой инфекции. Отсутствие предшествующей стрептококковой инфекции ставит диагноз ОРЛ под сомнение, за исключением случаев малоактивного кардита и хореи.
Наличие у больного двух основных или одного основного и двух дополнительных критериев делает диагноз ОРЛ весьма вероятным при наличии признаков предшествующей стрептококковой инфекции. Отсутствие предшествующей стрептококковой инфекции ставит диагноз ОРЛ под сомнение, за исключением случаев малоактивного кардита и хореи.
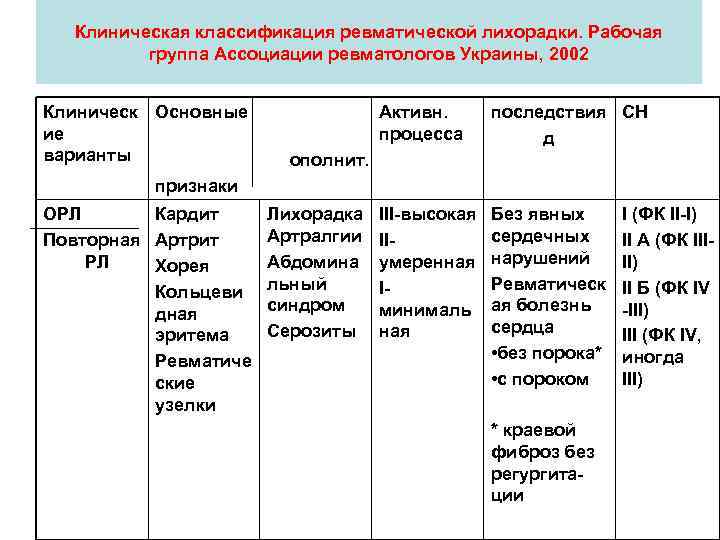 Клиническая классификация ревматической лихорадки. Рабочая группа Ассоциации ревматологов Украины, 2002 Клиническ Основные ие варианты Активн. процесса последствия СН д III-высокая IIумеренная Iминималь ная Без явных сердечных нарушений Ревматическ ая болезнь сердца • без порока* • с пороком ополнит. признаки ОРЛ Кардит Повторная Артрит РЛ Хорея Кольцеви дная эритема Ревматиче ские узелки Лихорадка Артралгии Абдомина льный синдром Серозиты * краевой фиброз без регургитации I (ФК II-I) II А (ФК IIIII) II Б (ФК IV -III) III (ФК IV, иногда III)
Клиническая классификация ревматической лихорадки. Рабочая группа Ассоциации ревматологов Украины, 2002 Клиническ Основные ие варианты Активн. процесса последствия СН д III-высокая IIумеренная Iминималь ная Без явных сердечных нарушений Ревматическ ая болезнь сердца • без порока* • с пороком ополнит. признаки ОРЛ Кардит Повторная Артрит РЛ Хорея Кольцеви дная эритема Ревматиче ские узелки Лихорадка Артралгии Абдомина льный синдром Серозиты * краевой фиброз без регургитации I (ФК II-I) II А (ФК IIIII) II Б (ФК IV -III) III (ФК IV, иногда III)
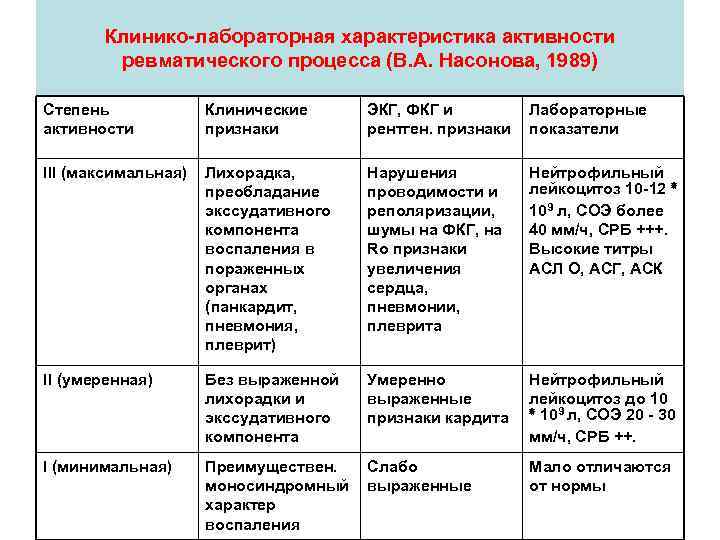 Клинико-лабораторная характеристика активности ревматического процесса (В. А. Насонова, 1989) Степень активности Клинические признаки ЭКГ, ФКГ и рентген. признаки Лабораторные показатели III (максимальная) Лихорадка, преобладание экссудативного компонента воспаления в пораженных органах (панкардит, пневмония, плеврит) Нарушения проводимости и реполяризации, шумы на ФКГ, на Ro признаки увеличения сердца, пневмонии, плеврита Нейтрофильный лейкоцитоз 10 -12 * 109 л, СОЭ более 40 мм/ч, СРБ +++. Высокие титры АСЛ О, АСГ, АСК II (умеренная) Без выраженной лихорадки и экссудативного компонента Умеренно выраженные признаки кардита Нейтрофильный лейкоцитоз до 10 * 109 л, СОЭ 20 - 30 мм/ч, СРБ ++. I (минимальная) Преимуществен. моносиндромный характер воспаления Слабо выраженные Мало отличаются от нормы
Клинико-лабораторная характеристика активности ревматического процесса (В. А. Насонова, 1989) Степень активности Клинические признаки ЭКГ, ФКГ и рентген. признаки Лабораторные показатели III (максимальная) Лихорадка, преобладание экссудативного компонента воспаления в пораженных органах (панкардит, пневмония, плеврит) Нарушения проводимости и реполяризации, шумы на ФКГ, на Ro признаки увеличения сердца, пневмонии, плеврита Нейтрофильный лейкоцитоз 10 -12 * 109 л, СОЭ более 40 мм/ч, СРБ +++. Высокие титры АСЛ О, АСГ, АСК II (умеренная) Без выраженной лихорадки и экссудативного компонента Умеренно выраженные признаки кардита Нейтрофильный лейкоцитоз до 10 * 109 л, СОЭ 20 - 30 мм/ч, СРБ ++. I (минимальная) Преимуществен. моносиндромный характер воспаления Слабо выраженные Мало отличаются от нормы
 Примеры формулировок диагнозов • Острая ревматическая лихорадка, активность II. Кардит. AV блокада I степени. Артрит обоих коленных суставов. Церебральный васкулит. СН I, ФК I, ФНС I. • Острая ревматическая лихорадка, активность I. Хорея. СН 0. • Повторная ревматическая лихорадка активность I. Кардит. Комбинированный митральный порок сердца с преобладанием стеноза левого атриовентрикулярного отверстия III степени. Желудочковая экстрасистолия, II класс по Лауну. СН II А, ФК III. • Ревматическая болезнь сердца. Комбинированный митральный порок с преобладанием стеноза левого атрио-вентрикулярного отверстия III степени. Мерцательная аритмия, тахисистолическая форма. СН II Б, ФК III.
Примеры формулировок диагнозов • Острая ревматическая лихорадка, активность II. Кардит. AV блокада I степени. Артрит обоих коленных суставов. Церебральный васкулит. СН I, ФК I, ФНС I. • Острая ревматическая лихорадка, активность I. Хорея. СН 0. • Повторная ревматическая лихорадка активность I. Кардит. Комбинированный митральный порок сердца с преобладанием стеноза левого атриовентрикулярного отверстия III степени. Желудочковая экстрасистолия, II класс по Лауну. СН II А, ФК III. • Ревматическая болезнь сердца. Комбинированный митральный порок с преобладанием стеноза левого атрио-вентрикулярного отверстия III степени. Мерцательная аритмия, тахисистолическая форма. СН II Б, ФК III.
 ЛЕЧЕНИЕ ОРЛ • всем пациентам с ОРЛ показана госпитализация с соблюдением постельного режима в течение первых 2 – 3 недель болезни, если нет кардита. Если есть – до ликвидации признаков кардита или сердечной недостаточности, замедления СОЭ менее 25 мм/ч, нормализации Среактивного белка.
ЛЕЧЕНИЕ ОРЛ • всем пациентам с ОРЛ показана госпитализация с соблюдением постельного режима в течение первых 2 – 3 недель болезни, если нет кардита. Если есть – до ликвидации признаков кардита или сердечной недостаточности, замедления СОЭ менее 25 мм/ч, нормализации Среактивного белка.
 ЛЕЧЕНИЕ ОРЛ • Диета стол № 10, белка не менее 1 г/кг в сутки, соли не более 3 -6 г/сутки. Диета должна содержать овощи, фрукты, калий, витамин С. • Комплексная терапия: - этиотропная - патогенетическая (противовоспалительная) - симптоматическая
ЛЕЧЕНИЕ ОРЛ • Диета стол № 10, белка не менее 1 г/кг в сутки, соли не более 3 -6 г/сутки. Диета должна содержать овощи, фрукты, калий, витамин С. • Комплексная терапия: - этиотропная - патогенетическая (противовоспалительная) - симптоматическая
 ЛЕЧЕНИЕ ОРЛ Этиотропная терапия направлена на уничтожение βгемолитического стрептококка группы А. Больным с отягощённой наследственностью и плохими социальнобытовыми условиями назначают • бензилпенициллин 2 000 – 4 000 ЕД в сутки в/м в 4 приёма в течение 10 дней с последующим переходом на применение дюрантной формы препарата - бензатин-бензилпенициллин 2 400 000 ЕД в/м 1 раз в 3 недели.
ЛЕЧЕНИЕ ОРЛ Этиотропная терапия направлена на уничтожение βгемолитического стрептококка группы А. Больным с отягощённой наследственностью и плохими социальнобытовыми условиями назначают • бензилпенициллин 2 000 – 4 000 ЕД в сутки в/м в 4 приёма в течение 10 дней с последующим переходом на применение дюрантной формы препарата - бензатин-бензилпенициллин 2 400 000 ЕД в/м 1 раз в 3 недели.
 ЛЕЧЕНИЕ ОРЛ • При отсутствии факторов риска (наследственность, плохое питание) возможен приём оральных антибиотиков пенициллиновой группы: • Феноксиметилпенициллин по 0, 5 - 1 г 4 раза в сутки 10 дней • Ампициллин по 0, 5 4 раза в сутки 10 дней • Амоксициллин по 0, 5 - 1 г 3 -2 раза в сутки соответственно на протяжении 10 дней
ЛЕЧЕНИЕ ОРЛ • При отсутствии факторов риска (наследственность, плохое питание) возможен приём оральных антибиотиков пенициллиновой группы: • Феноксиметилпенициллин по 0, 5 - 1 г 4 раза в сутки 10 дней • Ампициллин по 0, 5 4 раза в сутки 10 дней • Амоксициллин по 0, 5 - 1 г 3 -2 раза в сутки соответственно на протяжении 10 дней
 ЛЕЧЕНИЕ ОРЛ Можно использовать цефалоспорины I поколения: • Цефалексин, цефрадин, цефадроксил по 0, 5 г 2 раза в день или II поколения: • Цефаклор, цефуроксим по 0, 25 г 3 раза в день
ЛЕЧЕНИЕ ОРЛ Можно использовать цефалоспорины I поколения: • Цефалексин, цефрадин, цефадроксил по 0, 5 г 2 раза в день или II поколения: • Цефаклор, цефуроксим по 0, 25 г 3 раза в день
 ЛЕЧЕНИЕ ОРЛ при непереносимости бета-лактамных препаратов показано назначение одного из макролидов внутрь: - спирамицин по 3 млн ЕД 2 раза в день 10 дней - азитромицин 0, 5 г в 1 -е сутки, затем по 0, 25 г 1 раз в день 5 дней - рокситромицин по 0, 15 г 2 раза в день 10 дней - кларитромицин по 0, 25 г 2 раза в день 10 дней - эритромицин по 0, 25 г 4 раза в день 10 дней После окончания курса антибиотикотерапии сразу начинают вторичную профилактику бензатинбензилпенициллином.
ЛЕЧЕНИЕ ОРЛ при непереносимости бета-лактамных препаратов показано назначение одного из макролидов внутрь: - спирамицин по 3 млн ЕД 2 раза в день 10 дней - азитромицин 0, 5 г в 1 -е сутки, затем по 0, 25 г 1 раз в день 5 дней - рокситромицин по 0, 15 г 2 раза в день 10 дней - кларитромицин по 0, 25 г 2 раза в день 10 дней - эритромицин по 0, 25 г 4 раза в день 10 дней После окончания курса антибиотикотерапии сразу начинают вторичную профилактику бензатинбензилпенициллином.
 ЛЕЧЕНИЕ ОРЛ Патогенетическая противовоспалительная терапия Преднизолон назначают при тяжелых кардитах и полисерозитах с максимальной степенью активности 25 - 30 мг в сутки, как правило, в течение 2 недель с последующим снижением дозы на 2, 5 мг каждые 5 – 7 дней и параллельным назначением НПВС сроком до 12 недель.
ЛЕЧЕНИЕ ОРЛ Патогенетическая противовоспалительная терапия Преднизолон назначают при тяжелых кардитах и полисерозитах с максимальной степенью активности 25 - 30 мг в сутки, как правило, в течение 2 недель с последующим снижением дозы на 2, 5 мг каждые 5 – 7 дней и параллельным назначением НПВС сроком до 12 недель.
 ЛЕЧЕНИЕ ОРЛ НПВС назначают больным с умеренной и минимальной активностью, при подостром, затяжном и латентном течении заболевания. Используют диклофенак 75 – 150 мг/сутки в три приёма или индометацин в дозе 100 - 150 мг в сутки, амбулаторно – 75 мг в сутки на протяжении 9 – 12 недель.
ЛЕЧЕНИЕ ОРЛ НПВС назначают больным с умеренной и минимальной активностью, при подостром, затяжном и латентном течении заболевания. Используют диклофенак 75 – 150 мг/сутки в три приёма или индометацин в дозе 100 - 150 мг в сутки, амбулаторно – 75 мг в сутки на протяжении 9 – 12 недель.
 ЛЕЧЕНИЕ ОРЛ Аминохинолиновые производные назначают больным с затяжным, непрерывно рецидивирующем течением. Эти препараты являются слабыми иммунодепрессантами и обладают способностью стабилизировать лизосомальные мембраны. Используют делагил по 0, 25 г 2 раза в день или плаквенил по 0, 2 г 2 раза в день на протяжении 3 недель. Затем назначают по 1 таб. в день сроком от 6 месяцев до 2 -х лет.
ЛЕЧЕНИЕ ОРЛ Аминохинолиновые производные назначают больным с затяжным, непрерывно рецидивирующем течением. Эти препараты являются слабыми иммунодепрессантами и обладают способностью стабилизировать лизосомальные мембраны. Используют делагил по 0, 25 г 2 раза в день или плаквенил по 0, 2 г 2 раза в день на протяжении 3 недель. Затем назначают по 1 таб. в день сроком от 6 месяцев до 2 -х лет.
 ЛЕЧЕНИЕ ОРЛ Симптоматическая терапия • • для восстановления минерального обмена и коррекции дистрофических процессов в миокарде назначают метаболическую терапию: препараты калия и магния (панангин, аспаркам) по 2 таб. 3 раза в день 1 месяц рибоксин по 0, 2 - 0, 4 г 3 раза в день 1 месяц витамин С по 0, 3 г 3 раза в день 1 месяц, затем по 0, 15 г в сутки в течение 12 недель милдронат по 0, 2 г 3 раза в день.
ЛЕЧЕНИЕ ОРЛ Симптоматическая терапия • • для восстановления минерального обмена и коррекции дистрофических процессов в миокарде назначают метаболическую терапию: препараты калия и магния (панангин, аспаркам) по 2 таб. 3 раза в день 1 месяц рибоксин по 0, 2 - 0, 4 г 3 раза в день 1 месяц витамин С по 0, 3 г 3 раза в день 1 месяц, затем по 0, 15 г в сутки в течение 12 недель милдронат по 0, 2 г 3 раза в день.
 ЛЕЧЕНИЕ ОРЛ Симптоматическая терапия • При развившейся сердечной недостаточности назначают стандартную терапию. • Противопоказано назначение глюкокортикоидов при застойной сердечной недостаточности без явных признаков ревмокардита, поскольку это может привести к прогрессированию миокардиодистрофии • При хорее дополнительно назначают седативные препараты и транквилизаторы: диазепам, аминазин.
ЛЕЧЕНИЕ ОРЛ Симптоматическая терапия • При развившейся сердечной недостаточности назначают стандартную терапию. • Противопоказано назначение глюкокортикоидов при застойной сердечной недостаточности без явных признаков ревмокардита, поскольку это может привести к прогрессированию миокардиодистрофии • При хорее дополнительно назначают седативные препараты и транквилизаторы: диазепам, аминазин.
 ЛЕЧЕНИЕ ОРЛ Критерии качества лечения • Отсутствие кардиального и суставного синдромов • Нормализация показателей активности воспалительного процесса • Нормализация титров антистрептококковых антител • Стабильность морфофункциональных показателей (клапанов и полостей сердца) по данным УЗИ
ЛЕЧЕНИЕ ОРЛ Критерии качества лечения • Отсутствие кардиального и суставного синдромов • Нормализация показателей активности воспалительного процесса • Нормализация титров антистрептококковых антител • Стабильность морфофункциональных показателей (клапанов и полостей сердца) по данным УЗИ
 Первичная профилактика • организация комплекса индивидуальных, общественных и общегосударственных мер, направленных на ликвидацию первичной заболеваемости ревматизмом. • своевременная диагностика и адекватная терапия активной стрептококковой инфекции верхних дыхательных путей (фарингит, тонзиллит), санация очагов хронической инфекции. • При необходимости – тонзилэктомия через 22. 5 месяца от начала атаки ОРЛ
Первичная профилактика • организация комплекса индивидуальных, общественных и общегосударственных мер, направленных на ликвидацию первичной заболеваемости ревматизмом. • своевременная диагностика и адекватная терапия активной стрептококковой инфекции верхних дыхательных путей (фарингит, тонзиллит), санация очагов хронической инфекции. • При необходимости – тонзилэктомия через 22. 5 месяца от начала атаки ОРЛ
 Вторичная профилактика • Цель - предупреждение повторных атак и прогрессирования ревматизма • Начинается сразу после курса лечения ОРЛ и проводится бензилпенициллином продлённого действия: • бициллин 5 (Россия) • экстенциллин (Франция) • ретарпен (Австрия) • пендепон (Чехия) • бензатин-бензилпенициллин (США) в/м 1 раз в 3 недели по 2, 4 млн ЕД Длительность устанавливается индивидуально: - не менее 5 лет для больных, перенесших ОРЛ без кардита (артрит, хорея), но прекращается не ранее, чем пациент достигнет 18 летнего возраста - До 25 летнего возраста (или пожизненно) – для больных, с поражением сердца, особенно при сформировавшихся пороках сердца
Вторичная профилактика • Цель - предупреждение повторных атак и прогрессирования ревматизма • Начинается сразу после курса лечения ОРЛ и проводится бензилпенициллином продлённого действия: • бициллин 5 (Россия) • экстенциллин (Франция) • ретарпен (Австрия) • пендепон (Чехия) • бензатин-бензилпенициллин (США) в/м 1 раз в 3 недели по 2, 4 млн ЕД Длительность устанавливается индивидуально: - не менее 5 лет для больных, перенесших ОРЛ без кардита (артрит, хорея), но прекращается не ранее, чем пациент достигнет 18 летнего возраста - До 25 летнего возраста (или пожизненно) – для больных, с поражением сердца, особенно при сформировавшихся пороках сердца
 Вторичная профилактика Перед оперативными вмешательствами, присоединении интеркурентных инфекций назначают антибиотики, к которым чувствителен бета-гемолитический стрептококк (макролиды, цефалоспорины I или II поколения) в среднетерапевтических дозах сроком на 10 дней.
Вторичная профилактика Перед оперативными вмешательствами, присоединении интеркурентных инфекций назначают антибиотики, к которым чувствителен бета-гемолитический стрептококк (макролиды, цефалоспорины I или II поколения) в среднетерапевтических дозах сроком на 10 дней.
 Спасибо за внимание!
Спасибо за внимание!


