Острая ревматическая лихорадка.ppt
- Количество слайдов: 26
 Острая ревматическая лихорадка у детей Профессор СУКАЛО А. В. 1 -я кафедра детских болезней БГМУ
Острая ревматическая лихорадка у детей Профессор СУКАЛО А. В. 1 -я кафедра детских болезней БГМУ
 Определение понятий Острая ревматическая лихорадка (ОРЛ) – первая атака системного токсико-иммунологического воспалительного заболевания соединительной ткани с преимущественной локализацией в оболочках сердца, развивающееся после перенесенной острой стрептококковой инфекции у предрасположенных лиц, чаще в возрасте 7 -15 лет.
Определение понятий Острая ревматическая лихорадка (ОРЛ) – первая атака системного токсико-иммунологического воспалительного заболевания соединительной ткани с преимущественной локализацией в оболочках сердца, развивающееся после перенесенной острой стрептококковой инфекции у предрасположенных лиц, чаще в возрасте 7 -15 лет.
 Распространенность По данным ВОЗ в различных регионах мира распространенность составляет от 0, 3 до 18, 6 на 1000 школьников. Отмечена тенденция к росту ОРЛ в Республике Беларусь: 2, 2 на 100000 детского населения в 90 -х и 3 - 3, 5 на 100000 – в 2001 году.
Распространенность По данным ВОЗ в различных регионах мира распространенность составляет от 0, 3 до 18, 6 на 1000 школьников. Отмечена тенденция к росту ОРЛ в Республике Беларусь: 2, 2 на 100000 детского населения в 90 -х и 3 - 3, 5 на 100000 – в 2001 году.
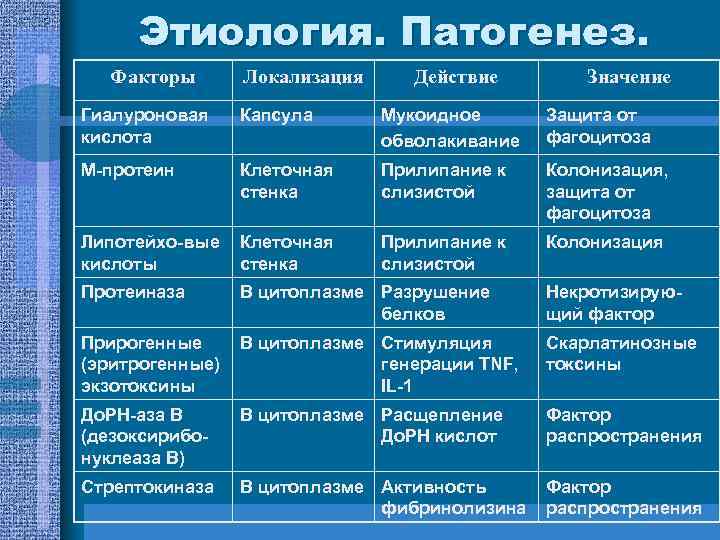 Этиология. Патогенез. Факторы Локализация Действие Значение Гиалуроновая кислота Капсула Мукоидное обволакивание Защита от фагоцитоза М-протеин Клеточная стенка Прилипание к слизистой Колонизация, защита от фагоцитоза Липотейхо-вые кислоты Клеточная стенка Прилипание к слизистой Колонизация Протеиназа В цитоплазме Разрушение белков Некротизирующий фактор Прирогенные (эритрогенные) экзотоксины В цитоплазме Стимуляция генерации ТNF, IL-1 Скарлатинозные токсины До. РН-аза В (дезоксирибонуклеаза В) В цитоплазме Расщепление До. РН кислот Фактор распространения Стрептокиназа В цитоплазме Активность фибринолизина Фактор распространения
Этиология. Патогенез. Факторы Локализация Действие Значение Гиалуроновая кислота Капсула Мукоидное обволакивание Защита от фагоцитоза М-протеин Клеточная стенка Прилипание к слизистой Колонизация, защита от фагоцитоза Липотейхо-вые кислоты Клеточная стенка Прилипание к слизистой Колонизация Протеиназа В цитоплазме Разрушение белков Некротизирующий фактор Прирогенные (эритрогенные) экзотоксины В цитоплазме Стимуляция генерации ТNF, IL-1 Скарлатинозные токсины До. РН-аза В (дезоксирибонуклеаза В) В цитоплазме Расщепление До. РН кислот Фактор распространения Стрептокиназа В цитоплазме Активность фибринолизина Фактор распространения
 Факторы инициации ревматического процесса при инфицировании БГСГА Ø Ø Ø Избирательная тропность к эпителию слизистой носоглотки. Специфические особенности иммунного ответа на локализацию стрептококковой инфекции в носоглотке. Непосредственная связь слизистой оболочки верхних дыхательных путей и лимфоидных образований кольца Вальдейра по лимфатическим путям со средостением и оболочками сердца, что обуславливает попадание микроба и продуктов его жизнедеятельности (ферментов, токсинов и т. п. ).
Факторы инициации ревматического процесса при инфицировании БГСГА Ø Ø Ø Избирательная тропность к эпителию слизистой носоглотки. Специфические особенности иммунного ответа на локализацию стрептококковой инфекции в носоглотке. Непосредственная связь слизистой оболочки верхних дыхательных путей и лимфоидных образований кольца Вальдейра по лимфатическим путям со средостением и оболочками сердца, что обуславливает попадание микроба и продуктов его жизнедеятельности (ферментов, токсинов и т. п. ).
 Генетические маркеры ревматической лихорадки Острая ревматическая лихорадка ассоциирована: Øс антигенами гистосовместимости HLA-B 7; B 35; Cw 4; Øпри формировании недостаточности митрального клапана HLA-А 2 и В 7; Øпри недостаточности аортального клапана HLAB 7; Øтретья (В) и вторая (А) группы крови (АВО).
Генетические маркеры ревматической лихорадки Острая ревматическая лихорадка ассоциирована: Øс антигенами гистосовместимости HLA-B 7; B 35; Cw 4; Øпри формировании недостаточности митрального клапана HLA-А 2 и В 7; Øпри недостаточности аортального клапана HLAB 7; Øтретья (В) и вторая (А) группы крови (АВО).
 Иммунологические проявления острой ревматической лихорадки ØНаличие циркулирующих антикардиальных антител; ØНормальный уровень комплемента; ØПовышение уровней Jg. G, Jg. A, Jg. M на высоте процесса; ØУвеличение содержания В-лимфоцитов;
Иммунологические проявления острой ревматической лихорадки ØНаличие циркулирующих антикардиальных антител; ØНормальный уровень комплемента; ØПовышение уровней Jg. G, Jg. A, Jg. M на высоте процесса; ØУвеличение содержания В-лимфоцитов;
 Иммунологические проявления острой ревматической лихорадки ØСнижение количества Т-лимфоцитов особенно Т-супрессоров; ØВыявление высокого титра антител стрептолизинам (кардиотоксичность); ØПовышенный уровень ЦИК; ØРазличные цитотоксические реакции. к
Иммунологические проявления острой ревматической лихорадки ØСнижение количества Т-лимфоцитов особенно Т-супрессоров; ØВыявление высокого титра антител стрептолизинам (кардиотоксичность); ØПовышенный уровень ЦИК; ØРазличные цитотоксические реакции. к
 Международные критерии диагностики острой ревматической лихорадки Большие критерии Малые критерии Данные, подтверждающие предшествовавшую Астрептококковую инфекцию Кардит Полиартрит Хорея Кольцевидная эритема Подкожные ревматические узелки Клинические: • Артралгии • Лихорадка Лабораторные: Повышенные острофазовые реактанты: • СОЭ • СРБ Удлинение интервала Р-Q Позитивная Астрептококковая культура, выделенная из зева, или положительный тест быстрого определения Астрептококкового антигена. Повышенные или повышающиеся титры противострептококковых антител.
Международные критерии диагностики острой ревматической лихорадки Большие критерии Малые критерии Данные, подтверждающие предшествовавшую Астрептококковую инфекцию Кардит Полиартрит Хорея Кольцевидная эритема Подкожные ревматические узелки Клинические: • Артралгии • Лихорадка Лабораторные: Повышенные острофазовые реактанты: • СОЭ • СРБ Удлинение интервала Р-Q Позитивная Астрептококковая культура, выделенная из зева, или положительный тест быстрого определения Астрептококкового антигена. Повышенные или повышающиеся титры противострептококковых антител.
 Стрептоаллергический диатез (СД) ØВозраст старше 4 -х лет; ØНаличие хронического тонзиллита или других очагов хронической инфекции; ØВыделение из зева β-гемолитического стрептококка группы А; ØПовышение титра АСЛ-О (выше 125 ЕД); ØНаличие других очагов стрептококковой инфекции (стрептодермия, рожистое воспаление, фурункулез и др. ); ØДлительный субфебрилитет; ØОтягощение тонизиллиту; наследственности по хроническому ØНаличие в НLА-системе антигенов В 7, В 35, Сw 4.
Стрептоаллергический диатез (СД) ØВозраст старше 4 -х лет; ØНаличие хронического тонзиллита или других очагов хронической инфекции; ØВыделение из зева β-гемолитического стрептококка группы А; ØПовышение титра АСЛ-О (выше 125 ЕД); ØНаличие других очагов стрептококковой инфекции (стрептодермия, рожистое воспаление, фурункулез и др. ); ØДлительный субфебрилитет; ØОтягощение тонизиллиту; наследственности по хроническому ØНаличие в НLА-системе антигенов В 7, В 35, Сw 4.
 Патоморфология (Ашоф-Талалаев-Скворцов) ØМукоидное набухание; ØФибриноидные изменения; ØГранулематоз; ØСклероз. 2 последние стадии необратимы. Полное развитие гранулемы происходит за 8 -12 месяцев.
Патоморфология (Ашоф-Талалаев-Скворцов) ØМукоидное набухание; ØФибриноидные изменения; ØГранулематоз; ØСклероз. 2 последние стадии необратимы. Полное развитие гранулемы происходит за 8 -12 месяцев.
 Клиническая картина ØПолиартрит ( «доброкачественный» , с сильными болями, функций, поражением нарушением средних и крупных суставов, быстрым обратным развитием при противовоспалительной терапии).
Клиническая картина ØПолиартрит ( «доброкачественный» , с сильными болями, функций, поражением нарушением средних и крупных суставов, быстрым обратным развитием при противовоспалительной терапии).
 Клиническая картина ØКардит • Миокардит – самое частое проявление сердечной патологии при ОРЛ: - тяжелый диффузный (редко); - с умеренными изменениями; - проявляется тахи- или брадикардией, приглушением І тона; - снижением сократительной функции; - увеличением интервала РQ; - снижением зубца Т и сегмента ST.
Клиническая картина ØКардит • Миокардит – самое частое проявление сердечной патологии при ОРЛ: - тяжелый диффузный (редко); - с умеренными изменениями; - проявляется тахи- или брадикардией, приглушением І тона; - снижением сократительной функции; - увеличением интервала РQ; - снижением зубца Т и сегмента ST.
 Клиническая картина ØЭндокардит (у 70% больных): • пристеночный; • клапанный (появление дующего систолического шума, с хордальным «писком» на верхушке и в V точке); • тотальный (выраженная интоксикация, значительные воспалительные сдвиги лабораторных показателей.
Клиническая картина ØЭндокардит (у 70% больных): • пристеночный; • клапанный (появление дующего систолического шума, с хордальным «писком» на верхушке и в V точке); • тотальный (выраженная интоксикация, значительные воспалительные сдвиги лабораторных показателей.
 Клиническая картина ØПерикардит (1 -2% больных): • появляется шум трения перикарда; • увеличение размеров сердца; • снижение зубцов QRS; • увеличение интервала SТ; • деформация зубца Т.
Клиническая картина ØПерикардит (1 -2% больных): • появляется шум трения перикарда; • увеличение размеров сердца; • снижение зубцов QRS; • увеличение интервала SТ; • деформация зубца Т.
 Клиническая картина ØПерикардит (1 -2% больных): • Кольцевидная эритема (7 -10% больных). • Малая хорея (12 -20% больных): – непроизвольные дистальные размашистые гиперкинезы; – мышечная гипотония; – расстройство координации движений. • Ревматические узелки (наблюдаются редко).
Клиническая картина ØПерикардит (1 -2% больных): • Кольцевидная эритема (7 -10% больных). • Малая хорея (12 -20% больных): – непроизвольные дистальные размашистые гиперкинезы; – мышечная гипотония; – расстройство координации движений. • Ревматические узелки (наблюдаются редко).
 Особенности ОРЛ у подростков • Большая агрессивность течения. • Более высокий темп формирования пороков сердца. • Высокая частота церебральной патологии (васкулитов и нервнопсихических нарушений). • Частое рецидивирование (более 20%).
Особенности ОРЛ у подростков • Большая агрессивность течения. • Более высокий темп формирования пороков сердца. • Высокая частота церебральной патологии (васкулитов и нервнопсихических нарушений). • Частое рецидивирование (более 20%).
 Диагностические критерии активности ОРЛ І (минимальной) степени активности: • Клинические проявления соответствуют следующим вариантам течения: - без вовлечения в процесс сердца, но с проявлением малой хореи; - изолированный миокардит; - латентное течение. • Рентгенологические и ультразвуковые проявления весьма различны. • ЭКГ признаки поражения миокарда (при наличии миокардита): снижение вольтажа зубцов ЭКГ, атриовентрикулярная блокада І степени, увеличение электрической активности миокарда левого желудочка, возможна экстрасистолия. • Показатели крови: СОЭ до 20 -30 мм/ч, лейкоцитоз с нейтрофильным сдвигом, γ-глобулины > 20%, СРБ 1 -2 плюса, серомукоиды выше 0, 21 ед. • Серологические тесты: АСЛ-О > 200 ЕД.
Диагностические критерии активности ОРЛ І (минимальной) степени активности: • Клинические проявления соответствуют следующим вариантам течения: - без вовлечения в процесс сердца, но с проявлением малой хореи; - изолированный миокардит; - латентное течение. • Рентгенологические и ультразвуковые проявления весьма различны. • ЭКГ признаки поражения миокарда (при наличии миокардита): снижение вольтажа зубцов ЭКГ, атриовентрикулярная блокада І степени, увеличение электрической активности миокарда левого желудочка, возможна экстрасистолия. • Показатели крови: СОЭ до 20 -30 мм/ч, лейкоцитоз с нейтрофильным сдвигом, γ-глобулины > 20%, СРБ 1 -2 плюса, серомукоиды выше 0, 21 ед. • Серологические тесты: АСЛ-О > 200 ЕД.
 ОРЛ ІІ (умеренной) степени активности: • Клинические проявления: - поражение миокарда и эндокарда (эндомиокардит); - явления сердечной недостаточности І и ІІ А степени. • Рентгенологические и ультразвуковые проявления: соответствуют клиническим проявлениям. • ЭКГ признаки миокардита: может быть временное удлинение интервала QT. • Показатели крови: лейкоцитоз с нейтрофильным сдвигом, СОЭ > 30 мм/ч; СРБ 1 -3 плюса, α 2 -глобулины 11 -16%, γ-глобулины 21 -25%, серомукоиды > 0, 21 ед. • Серологические тесты: АСЛ-О > 400 ЕД.
ОРЛ ІІ (умеренной) степени активности: • Клинические проявления: - поражение миокарда и эндокарда (эндомиокардит); - явления сердечной недостаточности І и ІІ А степени. • Рентгенологические и ультразвуковые проявления: соответствуют клиническим проявлениям. • ЭКГ признаки миокардита: может быть временное удлинение интервала QT. • Показатели крови: лейкоцитоз с нейтрофильным сдвигом, СОЭ > 30 мм/ч; СРБ 1 -3 плюса, α 2 -глобулины 11 -16%, γ-глобулины 21 -25%, серомукоиды > 0, 21 ед. • Серологические тесты: АСЛ-О > 400 ЕД.
 ОРЛ ІІІ степени активности: • Клинические проявления: - эндомиокардит с явлениями сердечной недостаточности ІІ Б степени; - панкардит с явлениями сердечной недостаточности ІІ А и ІІ Б степени; - ревматический процесс с поражением сердца (двух или трех оболочек) малой хореей с выраженной клинической картиной. • Рентгенологические и ультразвуковые проявления: соответствуют клиническим проявлениям. • ЭКГ признаки: те же, что и при ІІ степени активности. Может присоединиться мерцание предсердий, политопные экстрасистолы. • Показатели крови: лейкоцитоз, часто с нейтрофильным сдвигом, СОЭ > 50 мм/ч; СРБ 3 -4 плюса, фибриноген 10 г/л и выше; уровень α 2 -глобулинов > 15%, γ-глобулинов 23 -25% и выше, серомукоиды > 0, 3 ед. • Серологические тесты: титры антистрептолизина-О, антистрептогиалуронидазы, стрептокиназы выше допустимых цифр в 3 -5 раз.
ОРЛ ІІІ степени активности: • Клинические проявления: - эндомиокардит с явлениями сердечной недостаточности ІІ Б степени; - панкардит с явлениями сердечной недостаточности ІІ А и ІІ Б степени; - ревматический процесс с поражением сердца (двух или трех оболочек) малой хореей с выраженной клинической картиной. • Рентгенологические и ультразвуковые проявления: соответствуют клиническим проявлениям. • ЭКГ признаки: те же, что и при ІІ степени активности. Может присоединиться мерцание предсердий, политопные экстрасистолы. • Показатели крови: лейкоцитоз, часто с нейтрофильным сдвигом, СОЭ > 50 мм/ч; СРБ 3 -4 плюса, фибриноген 10 г/л и выше; уровень α 2 -глобулинов > 15%, γ-глобулинов 23 -25% и выше, серомукоиды > 0, 3 ед. • Серологические тесты: титры антистрептолизина-О, антистрептогиалуронидазы, стрептокиназы выше допустимых цифр в 3 -5 раз.
 Лечение Общие принципы • Максимально раннее начало; • Комплексность; • Длительность (3 -4 месяца); • Этапность (стационар, реабилитационная /санаторий, поликлиника). больница
Лечение Общие принципы • Максимально раннее начало; • Комплексность; • Длительность (3 -4 месяца); • Этапность (стационар, реабилитационная /санаторий, поликлиника). больница
 І этап (стационарный) • Индивидуальный двигательный режим + ЛФК; • Этиопатогенетическая медикаментозная терапия; • Санация очагов хронической инфекции.
І этап (стационарный) • Индивидуальный двигательный режим + ЛФК; • Этиопатогенетическая медикаментозная терапия; • Санация очагов хронической инфекции.
 ІІ этап • Продолжение проводимой реабилитационном санаторий) или центре домашний терапии в (больница, режим и обучение 2 -3 месяца. Антиревматическую терапию продолжают.
ІІ этап • Продолжение проводимой реабилитационном санаторий) или центре домашний терапии в (больница, режим и обучение 2 -3 месяца. Антиревматическую терапию продолжают.
 ІІІ этап • Диспансерное наблюдение противорецидивное лечение. - продолжение противорецидивной терапии; - улучшение функций ССС; - повышение иммунологической защиты; - санация хронических очагов инфекции. и
ІІІ этап • Диспансерное наблюдение противорецидивное лечение. - продолжение противорецидивной терапии; - улучшение функций ССС; - повышение иммунологической защиты; - санация хронических очагов инфекции. и
 Применяемые для лечения препараты • Нестероидные противовоспалительные средства (диклофенак, вольтарен, ибупрофен, найз); • ГКСГ (преднизолон и т. п. ) при ІІ-ІІІ степени активности, признаках нарушения кровообращения; • Диуретики; • Нейротропные препараты при лечении малой хореи; • Антибиотики. При необходимости – кардиотрофные препараты, сердечные гликозиды, витамины и т. д.
Применяемые для лечения препараты • Нестероидные противовоспалительные средства (диклофенак, вольтарен, ибупрофен, найз); • ГКСГ (преднизолон и т. п. ) при ІІ-ІІІ степени активности, признаках нарушения кровообращения; • Диуретики; • Нейротропные препараты при лечении малой хореи; • Антибиотики. При необходимости – кардиотрофные препараты, сердечные гликозиды, витамины и т. д.
 Профилактика • Первичная: - общеукрепляющие меры; - борьба со стрептококковой инфекцией. • Вторичная: - круглогодичная; - сезонная (используется редко). Применяют: - бициллин – 5; - ретарпен; - экстенциллин.
Профилактика • Первичная: - общеукрепляющие меры; - борьба со стрептококковой инфекцией. • Вторичная: - круглогодичная; - сезонная (используется редко). Применяют: - бициллин – 5; - ретарпен; - экстенциллин.


