Острая ревматическая лихорадка 19.04.2010.pptx
- Количество слайдов: 52
 Острая ревматическая лихорадка Профессор В. П. Терентьев
Острая ревматическая лихорадка Профессор В. П. Терентьев
 «Тяжелую болезнь в начале легко вылечить, но трудно распознать. Когда же она усилилась, ее легче распознать, но уже труднее вылечить. »
«Тяжелую болезнь в начале легко вылечить, но трудно распознать. Когда же она усилилась, ее легче распознать, но уже труднее вылечить. »
 «Возможно самой фундаментальной трудностью в отношении ревматических заболеваний является проблема ее недостаточного понимания и оценки. Критическим звеном этой недостаточной оценки является дефицит информации. » Халфан Маслер
«Возможно самой фундаментальной трудностью в отношении ревматических заболеваний является проблема ее недостаточного понимания и оценки. Критическим звеном этой недостаточной оценки является дефицит информации. » Халфан Маслер
 Какие заболевания можно считать ревматическими? Системное/локальное воспаление соединительной ткани, наиболее типичное клиническое проявление поражение суставов. В основе прогрессирования аутоиммунное воспаление
Какие заболевания можно считать ревматическими? Системное/локальное воспаление соединительной ткани, наиболее типичное клиническое проявление поражение суставов. В основе прогрессирования аутоиммунное воспаление
 Классификация БКМС • Острая ревматическая лихорадка и ревматическая болезнь сердца. • Диффузные болезни соединительной ткани (СКВ, ССД, ДМ/ПМ, смешанное соед. тк. заболевание). • Системные васкулиты. • Ревматоидный артрит. • Серонегативные спондилоартропатии (анкилозирующий спондилоартрит болезнь Бехтерева, реакт. артриты и болезнь Рейтера, псориат. артрит). • Инфекционные артриты. • Микрокристаллические артриты. • Остеоартроз. • Болезни внесуставных мягких тканей. • Остеопороз.
Классификация БКМС • Острая ревматическая лихорадка и ревматическая болезнь сердца. • Диффузные болезни соединительной ткани (СКВ, ССД, ДМ/ПМ, смешанное соед. тк. заболевание). • Системные васкулиты. • Ревматоидный артрит. • Серонегативные спондилоартропатии (анкилозирующий спондилоартрит болезнь Бехтерева, реакт. артриты и болезнь Рейтера, псориат. артрит). • Инфекционные артриты. • Микрокристаллические артриты. • Остеоартроз. • Болезни внесуставных мягких тканей. • Остеопороз.
 Актуальность • Распространенность заболеваний костно мышечной системы – • Распространенность заболеваний сердечно сосудистой системы – 363, 9 на 1. 000 населения. 373, 9 на 1. 000 населения. • в Ростовской области зарегистрированно в 2008 году более 446 тыс больных с БКМС • в Ростовской области зарегистрированно в 2008 году более 830 тыс больных с ССЗ • После появления первых симптомов при ревматоидном артрите к врачу обращаются через 8 мес. , при остеоартрозе через 7 лет. • После появления первых симптомов при ИБС к врачу обращаются в течение 1 мес.
Актуальность • Распространенность заболеваний костно мышечной системы – • Распространенность заболеваний сердечно сосудистой системы – 363, 9 на 1. 000 населения. 373, 9 на 1. 000 населения. • в Ростовской области зарегистрированно в 2008 году более 446 тыс больных с БКМС • в Ростовской области зарегистрированно в 2008 году более 830 тыс больных с ССЗ • После появления первых симптомов при ревматоидном артрите к врачу обращаются через 8 мес. , при остеоартрозе через 7 лет. • После появления первых симптомов при ИБС к врачу обращаются в течение 1 мес.
 Как диагностировать ревматические заболевания?
Как диагностировать ревматические заболевания?
 Методы диагностики ревматических заболеваний 1. Анамнез • наследственность, • начало заболевания, • связь с инсоляцией, стрессами, механической нагрузкой и т. д). 2. Объективное обследование • индекс боли, • определение количества болезненных суставов, • степень функциональной недостаточности, • исследование других систем и органов.
Методы диагностики ревматических заболеваний 1. Анамнез • наследственность, • начало заболевания, • связь с инсоляцией, стрессами, механической нагрузкой и т. д). 2. Объективное обследование • индекс боли, • определение количества болезненных суставов, • степень функциональной недостаточности, • исследование других систем и органов.
 Каковы основные клинические проявления ревматических заболеваний? Боль Воспаление Лихорадка Полиорганное поражение
Каковы основные клинические проявления ревматических заболеваний? Боль Воспаление Лихорадка Полиорганное поражение
 Оценка способности к передвижению • Прогулка • Подъем и спуск по лестнице • Вставание из положения сидя и/или лежа Оценка способности к самообслуживанию • Подвижность в постели и одевание • Личный туалет, умывание • Прием и приготовление пищи • Уборка в квартире.
Оценка способности к передвижению • Прогулка • Подъем и спуск по лестнице • Вставание из положения сидя и/или лежа Оценка способности к самообслуживанию • Подвижность в постели и одевание • Личный туалет, умывание • Прием и приготовление пищи • Уборка в квартире.
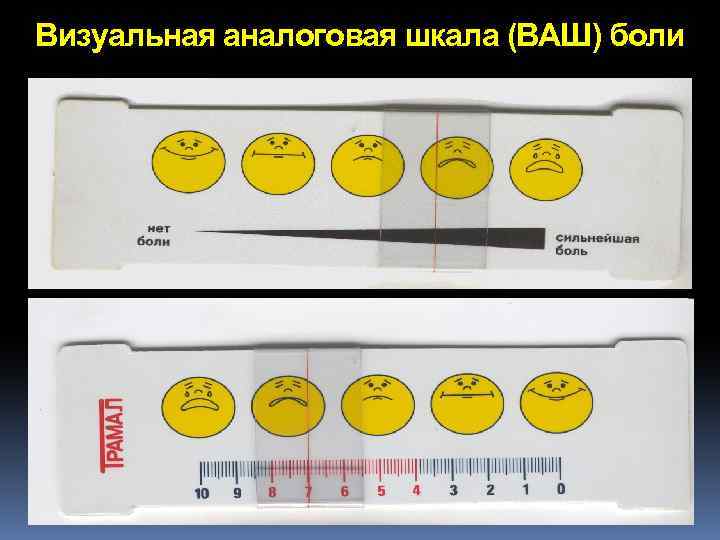 Визуальная аналоговая шкала (ВАШ) боли
Визуальная аналоговая шкала (ВАШ) боли
 Методы диагностики ревматических заболеваний 3. Лабораторные обследования • общий анализ крови • С-РБ – количественное определение • ревматоидный фактор • антинуклеарный фактор • КФК 4. Рентгенологические методы
Методы диагностики ревматических заболеваний 3. Лабораторные обследования • общий анализ крови • С-РБ – количественное определение • ревматоидный фактор • антинуклеарный фактор • КФК 4. Рентгенологические методы
 «Острая ревматическая лихорадка является постинфекционным осложнением стрептококкового фарингита, вызванного бетта -гемолитическим стрептококком группы А у лиц, главным образом молодого возраста (7 -15 лет), предрасположенных к нему в связи с развитием аутоиммунного ответа на эпитопы стрептококка и перекрестной реактивностью со схожими эпитопами тканей человека (в суставах, сердце, мозге, коже). » Stollerman J. , 1997.
«Острая ревматическая лихорадка является постинфекционным осложнением стрептококкового фарингита, вызванного бетта -гемолитическим стрептококком группы А у лиц, главным образом молодого возраста (7 -15 лет), предрасположенных к нему в связи с развитием аутоиммунного ответа на эпитопы стрептококка и перекрестной реактивностью со схожими эпитопами тканей человека (в суставах, сердце, мозге, коже). » Stollerman J. , 1997.
 История изучения ОРЛ Буллар Ж. -Б. (1836 г. ), Чидл В. Б. (1889 г. ) - описание ревматического артрита и кардита. Ашофф Л. (1904 г. ) - описание специфичекого ревматического воспаления миокарда. Лансфилд Р. (1933 г. ) - разделение беттагемолитического стрептококка на группы.
История изучения ОРЛ Буллар Ж. -Б. (1836 г. ), Чидл В. Б. (1889 г. ) - описание ревматического артрита и кардита. Ашофф Л. (1904 г. ) - описание специфичекого ревматического воспаления миокарда. Лансфилд Р. (1933 г. ) - разделение беттагемолитического стрептококка на группы.
 История изучения ОРЛ 1925 год – создание Международного комитета по борьбе с ревматизмом (Международная антиревматическая лига) 1936 год – вице президентом Международной антиревматической лиги избран профессор Н. П. Кончаловский 1954 год – открытие первого в г. Ростове на Дону ревматологического кабинета на базе ЦГБ им. Н. А. Семашко и кафедры госпитальной терапии РГМИ (проф. Н. М. Иванов) 1958 год – открытие института ревматологии РАМН (г. Москва)
История изучения ОРЛ 1925 год – создание Международного комитета по борьбе с ревматизмом (Международная антиревматическая лига) 1936 год – вице президентом Международной антиревматической лиги избран профессор Н. П. Кончаловский 1954 год – открытие первого в г. Ростове на Дону ревматологического кабинета на базе ЦГБ им. Н. А. Семашко и кафедры госпитальной терапии РГМИ (проф. Н. М. Иванов) 1958 год – открытие института ревматологии РАМН (г. Москва)
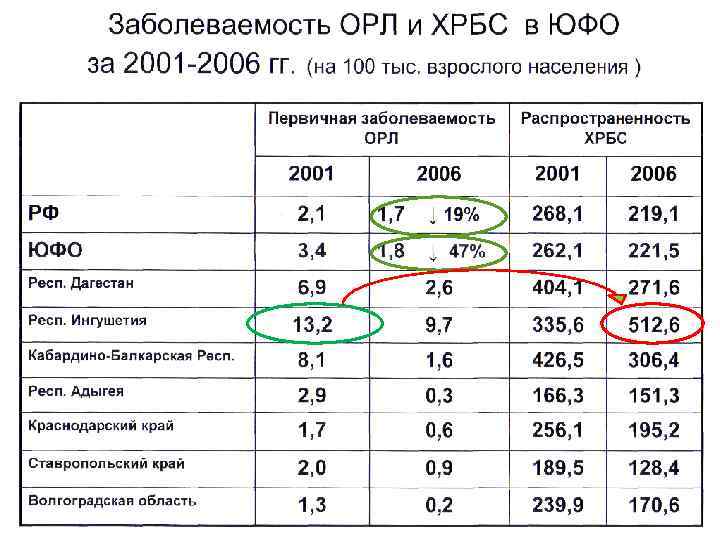
 Эпидемиология ОРЛ Дания (1900 г. ) - 2 на 1. 000 населения. Москва (1925 г. ) 8, 2 на 1. 000 населения. Москва(60 -ые г. г. ) 13, 8 на 1. 000 детского населения. Москва (1997 г. ) 0, 09 на 1. 000 населения. По России (конец 20 века – 0, 17 на 1000 населения. По Ростовской обл. болезненность ОРЛ составляет 0, 1 на 1000 населения
Эпидемиология ОРЛ Дания (1900 г. ) - 2 на 1. 000 населения. Москва (1925 г. ) 8, 2 на 1. 000 населения. Москва(60 -ые г. г. ) 13, 8 на 1. 000 детского населения. Москва (1997 г. ) 0, 09 на 1. 000 населения. По России (конец 20 века – 0, 17 на 1000 населения. По Ростовской обл. болезненность ОРЛ составляет 0, 1 на 1000 населения
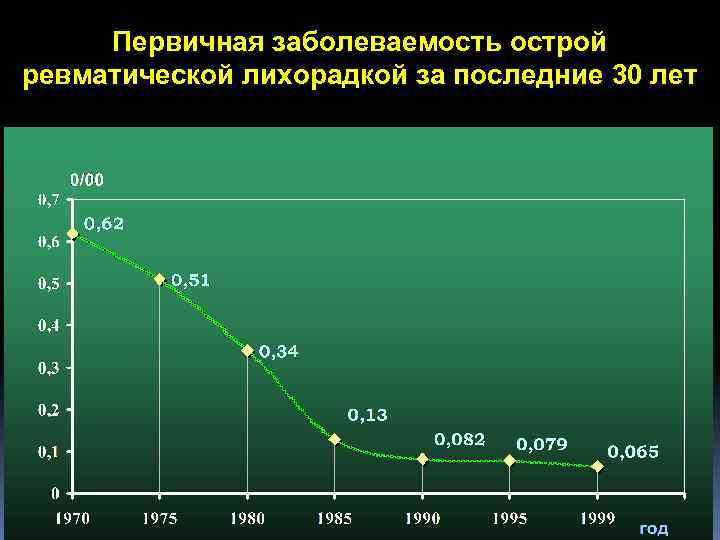 Первичная заболеваемость острой ревматической лихорадкой за последние 30 лет
Первичная заболеваемость острой ревматической лихорадкой за последние 30 лет
 Факторы, влияющие на распространенность ОРЛ Качество жизни, питания и медицинской помощи. Антибиотикотерапия и антибиотикопрофилактика. Частота семейной ОРЛ в 6 раз выше, чем в популяции (Д 8/17). «… острый суставной ревматизм связан с плохим питанием, скученностью и перенесенной скарлатиной…» С. П. Боткин. Роль семейной предрасположенности - Кисель А. А.
Факторы, влияющие на распространенность ОРЛ Качество жизни, питания и медицинской помощи. Антибиотикотерапия и антибиотикопрофилактика. Частота семейной ОРЛ в 6 раз выше, чем в популяции (Д 8/17). «… острый суставной ревматизм связан с плохим питанием, скученностью и перенесенной скарлатиной…» С. П. Боткин. Роль семейной предрасположенности - Кисель А. А.
 Факторы риска развития ОРЛ Наличие ревматизма или ДБСТ у родственников первой степени родства. Женский пол. Возраст 7 - 15 лет. Перенесенная острая стрептокок-ковая инфекция или частые носоглоточные инфекции.
Факторы риска развития ОРЛ Наличие ревматизма или ДБСТ у родственников первой степени родства. Женский пол. Возраст 7 - 15 лет. Перенесенная острая стрептокок-ковая инфекция или частые носоглоточные инфекции.
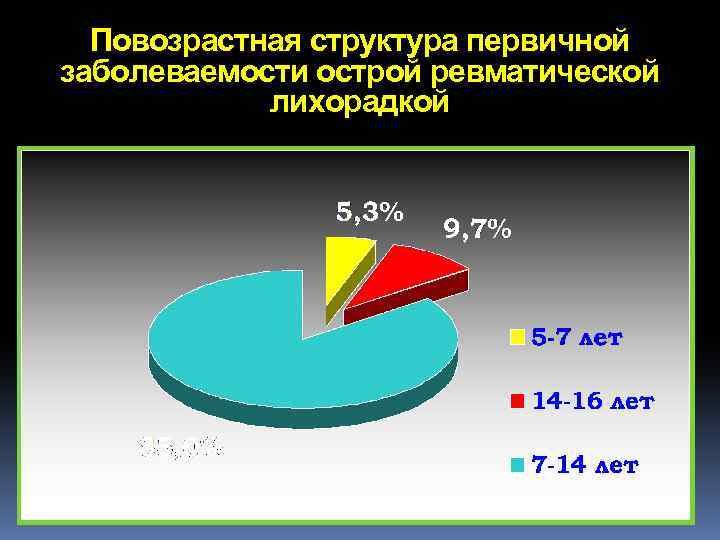 Повозрастная структура первичной заболеваемости острой ревматической лихорадкой
Повозрастная структура первичной заболеваемости острой ревматической лихорадкой
 Этиопатогенез ОРЛ Ревматогенность стрептококка зависит от серотипа. М-серотипы стрептококков обладают высокой вирулентностью, обладают способностью образовывать капсулу, защищающую их от фагоцитоза(М 5, 18, 19, 24). М-белок перекрестно реагирует с миозином кардиомиоцитов, синовией, мозгом, сарколеммальной мембраной (молекулярная мимикрия). М-протеин и стрептококковый пирогенный экзотоксин являются «суперантигенами» , активирующими системные воспалительные реакции.
Этиопатогенез ОРЛ Ревматогенность стрептококка зависит от серотипа. М-серотипы стрептококков обладают высокой вирулентностью, обладают способностью образовывать капсулу, защищающую их от фагоцитоза(М 5, 18, 19, 24). М-белок перекрестно реагирует с миозином кардиомиоцитов, синовией, мозгом, сарколеммальной мембраной (молекулярная мимикрия). М-протеин и стрептококковый пирогенный экзотоксин являются «суперантигенами» , активирующими системные воспалительные реакции.
 - гемолитический стрептококк группы А
- гемолитический стрептококк группы А
 «Набор этих критериев разработан для студентов и молодых врачей , чтобы они упражнялись в клинической диагностике, но отнюдь не для того, чтобы подменить врачебное мышление и опыт» . Coburn A. F. , 1935 г.
«Набор этих критериев разработан для студентов и молодых врачей , чтобы они упражнялись в клинической диагностике, но отнюдь не для того, чтобы подменить врачебное мышление и опыт» . Coburn A. F. , 1935 г.
 Критерии острой ревматической лихорадки (1999) Большие критерии : кардит, полиартрит, хорея, кольцевидная эритема, подкожные ревматические узелки
Критерии острой ревматической лихорадки (1999) Большие критерии : кардит, полиартрит, хорея, кольцевидная эритема, подкожные ревматические узелки
 Малые критерии Клинические: -артралгии -лихорадка Лабораторные: Повышенные острофазовые реактанты: СОЭ, СРБ Инструментальные: -удлинение интервала PR на ЭКГ; -признаки митральной и/или аортальной регургитации при Допплер-Эхо. КГ Наличие двух больших или одного большого и двух маленьких критериев свидетельствует о высокой вероятности ОРЛ при наличии подтвержденных данных о перенесенной инфекции, вызванной стрептококком группы А.
Малые критерии Клинические: -артралгии -лихорадка Лабораторные: Повышенные острофазовые реактанты: СОЭ, СРБ Инструментальные: -удлинение интервала PR на ЭКГ; -признаки митральной и/или аортальной регургитации при Допплер-Эхо. КГ Наличие двух больших или одного большого и двух маленьких критериев свидетельствует о высокой вероятности ОРЛ при наличии подтвержденных данных о перенесенной инфекции, вызванной стрептококком группы А.
 Данные, подтверждающие А - стрептококковую инфекцию: Позитивная А-стрептококковая культура, выделенная из зева или положительный тест быстрого определения А – стрептококкового антигена. Повышение или повышающиеся титры противострептококковых антител (анитистрептолизин –О, анти-ДНК-аза В)
Данные, подтверждающие А - стрептококковую инфекцию: Позитивная А-стрептококковая культура, выделенная из зева или положительный тест быстрого определения А – стрептококкового антигена. Повышение или повышающиеся титры противострептококковых антител (анитистрептолизин –О, анти-ДНК-аза В)
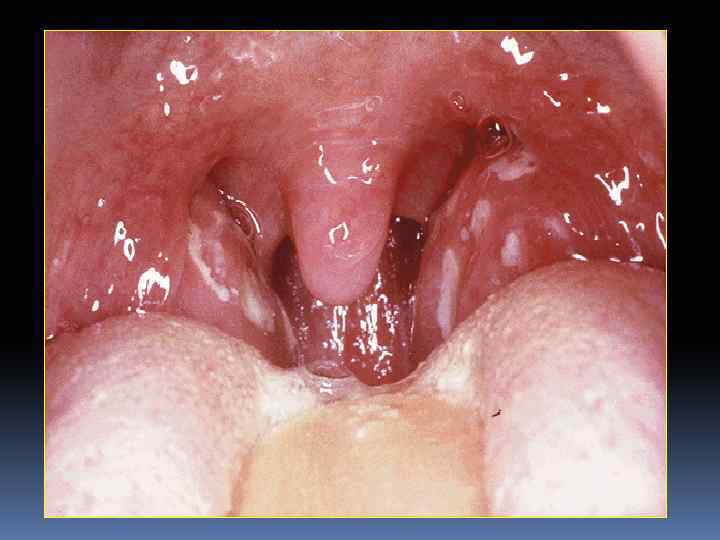
 Особенности диагностики ОРЛ Латентный период между стрептококковым фарингитом и ОРЛ от 1 до 5 нед. - обычно 18 дн. Положительные результаты посевов из зева - у 25% больных с ОРЛ. Невозможно отличить бактерионосительство от инфекции. Наиболее информативным является тест на наличие АТ к стрептококкам.
Особенности диагностики ОРЛ Латентный период между стрептококковым фарингитом и ОРЛ от 1 до 5 нед. - обычно 18 дн. Положительные результаты посевов из зева - у 25% больных с ОРЛ. Невозможно отличить бактерионосительство от инфекции. Наиболее информативным является тест на наличие АТ к стрептококкам.
 Особенности течения ОРЛ Ревматический полиартрит возникает в 75% случаев. Возникает на ранних стадиях болезни. Продолжительность составляет от 1 -2 до 4 недель. Подкожные узелки, как правило, сочетаются с тяжелым поражением сердца.
Особенности течения ОРЛ Ревматический полиартрит возникает в 75% случаев. Возникает на ранних стадиях болезни. Продолжительность составляет от 1 -2 до 4 недель. Подкожные узелки, как правило, сочетаются с тяжелым поражением сердца.
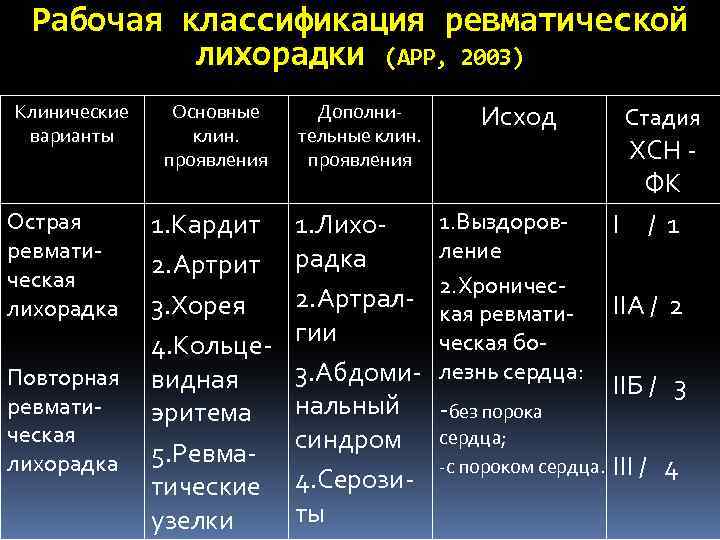 Рабочая классификация ревматической лихорадки (АРР, 2003) Клинические варианты Основные клин. проявления Дополни тельные клин. проявления 1. Кардит 2. Артрит 3. Хорея 4. Кольце Повторная видная ревмати эритема ческая лихорадка 5. Ревма тические узелки 1. Лихо радка 2. Артрал гии 3. Абдоми нальный синдром 4. Серози ты Острая ревмати ческая лихорадка Исход 1. Выздоров ление 2. Хроничес кая ревмати ческая бо лезнь сердца: без порока сердца; с пороком сердца. Стадия ХСН ФК I / 1 IIA / 2 IIБ / 3 III / 4
Рабочая классификация ревматической лихорадки (АРР, 2003) Клинические варианты Основные клин. проявления Дополни тельные клин. проявления 1. Кардит 2. Артрит 3. Хорея 4. Кольце Повторная видная ревмати эритема ческая лихорадка 5. Ревма тические узелки 1. Лихо радка 2. Артрал гии 3. Абдоми нальный синдром 4. Серози ты Острая ревмати ческая лихорадка Исход 1. Выздоров ление 2. Хроничес кая ревмати ческая бо лезнь сердца: без порока сердца; с пороком сердца. Стадия ХСН ФК I / 1 IIA / 2 IIБ / 3 III / 4
 Кардит Поражение сердца по типу вальвулита (преимущественно – митрального, реже – аортального клапана), проявляющиеся органическим сердечным шумом, возможно в сочетании с миоперикардитом. Симптомы ревматического вальвулита: а) систолический шум апикальной локализации; б) мезодиастолический шум в митральной области; в) протодиастолический шум вдоль левого края грудины.
Кардит Поражение сердца по типу вальвулита (преимущественно – митрального, реже – аортального клапана), проявляющиеся органическим сердечным шумом, возможно в сочетании с миоперикардитом. Симптомы ревматического вальвулита: а) систолический шум апикальной локализации; б) мезодиастолический шум в митральной области; в) протодиастолический шум вдоль левого края грудины.
 Ревматический полиартрит Мигрирующий полиартрит преимущественно крупных и средних суставов (коленных, голеностопных, реже – локтевых, плечевых, лучезапястных). Преобладающая форма поражения – преходящий олигоартрит, реже – моноартрит.
Ревматический полиартрит Мигрирующий полиартрит преимущественно крупных и средних суставов (коленных, голеностопных, реже – локтевых, плечевых, лучезапястных). Преобладающая форма поражения – преходящий олигоартрит, реже – моноартрит.
 Ревматическая хорея Поражение нервной системы, характеризующееся пентадой симптомов, наблюдающихся в различных сочетаниях: Хореические гиперкинезы Мышечная гипотония Расстройства статики и координации Сосудистая дистония Психоэмоциональные нарушения
Ревматическая хорея Поражение нервной системы, характеризующееся пентадой симптомов, наблюдающихся в различных сочетаниях: Хореические гиперкинезы Мышечная гипотония Расстройства статики и координации Сосудистая дистония Психоэмоциональные нарушения
 Кольцевидная эритема Бледно-розовые кольцевидные высыпания диаметром – от нескольких миллиметров до 5 -10 см с преимущественной локализацией на туловище и проксимальных отделах конечностей ( но не на лице); имеет транзиторный мигрирующий характер, не возвышается над уровнем кожи, не сопровождается зудом или индурацией, бледнеет при надавливании, быстро регрессирует без остаточных явлений.
Кольцевидная эритема Бледно-розовые кольцевидные высыпания диаметром – от нескольких миллиметров до 5 -10 см с преимущественной локализацией на туловище и проксимальных отделах конечностей ( но не на лице); имеет транзиторный мигрирующий характер, не возвышается над уровнем кожи, не сопровождается зудом или индурацией, бледнеет при надавливании, быстро регрессирует без остаточных явлений.
 Подкожные ревматические узелки Округлые плотные малоподвижные безболезненные образования различных размеров на разгибательной поверхности суставов, в области лодыжек, ахилловых сухожилий, остистых отростков позвонков, затылочной области с циклом обратного развития от 2 недель до 1 месяца.
Подкожные ревматические узелки Округлые плотные малоподвижные безболезненные образования различных размеров на разгибательной поверхности суставов, в области лодыжек, ахилловых сухожилий, остистых отростков позвонков, затылочной области с циклом обратного развития от 2 недель до 1 месяца.
 Ревматическая болезнь сердца Заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточность и/или стеноз), сформировавшегося после перенесенной ОРЛ.
Ревматическая болезнь сердца Заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточность и/или стеноз), сформировавшегося после перенесенной ОРЛ.
 Структура приобретенных пороков сердца в исходе первичного ревмокардита у детей Недостаточность митрального клапана - 54, 0%, недостаточность аортального клапана 27, 0%, комбинированный митральноаортальный порок - 12. 0%, пролапс митрального клапана - 7. 0% Соболева Н. Г. , 2001 г.
Структура приобретенных пороков сердца в исходе первичного ревмокардита у детей Недостаточность митрального клапана - 54, 0%, недостаточность аортального клапана 27, 0%, комбинированный митральноаортальный порок - 12. 0%, пролапс митрального клапана - 7. 0% Соболева Н. Г. , 2001 г.
 Пример клинического диагноза Острая ревматическая лихорадка: хорея. Кардит (митральный вальвулит), ХСН I-ФК 1. Мигрирующий полиартрит. Повторная ревматическая лихорадка: кардит. Сочетанный митральный порок сердца, ХСН IIА-ФК 2. Хроническая ревматическая болезнь сердца: комбинированный митральноаортальный порок сердца, ХСН IIБ-ФК 3.
Пример клинического диагноза Острая ревматическая лихорадка: хорея. Кардит (митральный вальвулит), ХСН I-ФК 1. Мигрирующий полиартрит. Повторная ревматическая лихорадка: кардит. Сочетанный митральный порок сердца, ХСН IIА-ФК 2. Хроническая ревматическая болезнь сердца: комбинированный митральноаортальный порок сердца, ХСН IIБ-ФК 3.
 Цели лечения ОРЛ Эрадикация БГСА Подавление активности воспалительного процесса Предупреждение у больных с перенесенным кардитом формирования РПС Компенсация застойной сердечной недостаточности у больных РПС Показания к госпитализации: госпитализируют всех пациентов
Цели лечения ОРЛ Эрадикация БГСА Подавление активности воспалительного процесса Предупреждение у больных с перенесенным кардитом формирования РПС Компенсация застойной сердечной недостаточности у больных РПС Показания к госпитализации: госпитализируют всех пациентов
 Немедикаментозное лечение РЕ ЖИМ РЕЖИМ Соблюдение постельного режима на 2 3 нед. ДИЕТА ДИЕ ТА богатая витаминами и белком с ограничением соли и углеводов ФИЗИОТЕРАПЕВТИЧЕСКОЕ ЛЕЧЕНИЕ НЕ ПОКАЗАНО!
Немедикаментозное лечение РЕ ЖИМ РЕЖИМ Соблюдение постельного режима на 2 3 нед. ДИЕТА ДИЕ ТА богатая витаминами и белком с ограничением соли и углеводов ФИЗИОТЕРАПЕВТИЧЕСКОЕ ЛЕЧЕНИЕ НЕ ПОКАЗАНО!
 Медикаментозное лечение ОРЛ Этиотропная (антистрептококковая терапия) БЕНЗИЛПЕНИЦИЛЛИН 500 000 100 000 ЕД 4 раза/сутки в/м в течении 10 дней Патогенетическая терапия Ø ГЛЮКОКОРТИКОИДЫ 20 мг/сут в 1 прием утром после еды до достижения терапевтического эффекта – в среднем около 2 недель. Затем постепенное снижение дозы до полной отмены препарата Ø НПВП (назначают при минимальной активности процесса, после отмены глюкокортикоидов при повторной ОРЛ на фоне РПС) по 25 50 мг 3 раза/сут (Диклофенак) 1, 5 2 месяца до нормализации показателей воспалительной активности
Медикаментозное лечение ОРЛ Этиотропная (антистрептококковая терапия) БЕНЗИЛПЕНИЦИЛЛИН 500 000 100 000 ЕД 4 раза/сутки в/м в течении 10 дней Патогенетическая терапия Ø ГЛЮКОКОРТИКОИДЫ 20 мг/сут в 1 прием утром после еды до достижения терапевтического эффекта – в среднем около 2 недель. Затем постепенное снижение дозы до полной отмены препарата Ø НПВП (назначают при минимальной активности процесса, после отмены глюкокортикоидов при повторной ОРЛ на фоне РПС) по 25 50 мг 3 раза/сут (Диклофенак) 1, 5 2 месяца до нормализации показателей воспалительной активности
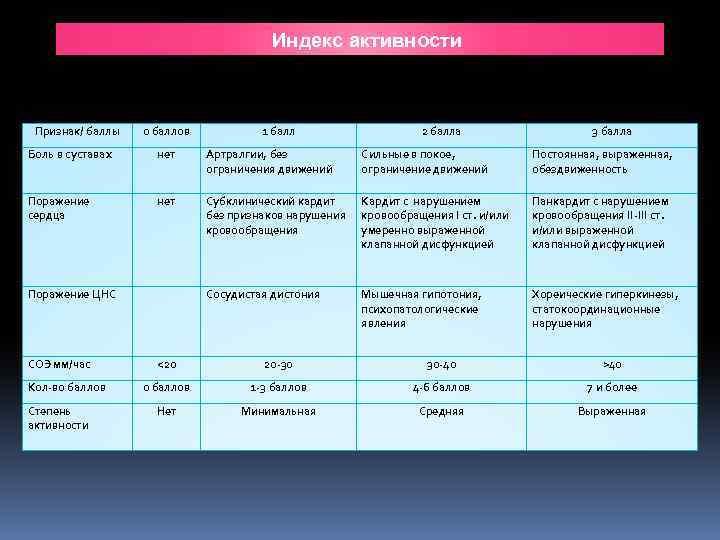 Индекс активности Признак/ баллы 0 баллов 1 балл 2 балла 3 балла Боль в суставах нет Артралгии, без ограничения движений Сильные в покое, ограничение движений Постоянная, выраженная, обездвиженность Поражение сердца нет Субклинический кардит без признаков нарушения кровообращения Кардит с нарушением кровообращения I ст. и/или умеренно выраженной клапанной дисфункцией Панкардит с нарушением кровообращения II III ст. и/или выраженной клапанной дисфункцией Сосудистая дистония Мышечная гипотония, психопатологические явления Хореические гиперкинезы, статокоординационные нарушения Поражение ЦНС СОЭ мм/час Кол во баллов Степень активности <20 20 30 30 40 >40 0 баллов 1 3 баллов 4 6 баллов 7 и более Нет Минимальная Средняя Выраженная
Индекс активности Признак/ баллы 0 баллов 1 балл 2 балла 3 балла Боль в суставах нет Артралгии, без ограничения движений Сильные в покое, ограничение движений Постоянная, выраженная, обездвиженность Поражение сердца нет Субклинический кардит без признаков нарушения кровообращения Кардит с нарушением кровообращения I ст. и/или умеренно выраженной клапанной дисфункцией Панкардит с нарушением кровообращения II III ст. и/или выраженной клапанной дисфункцией Сосудистая дистония Мышечная гипотония, психопатологические явления Хореические гиперкинезы, статокоординационные нарушения Поражение ЦНС СОЭ мм/час Кол во баллов Степень активности <20 20 30 30 40 >40 0 баллов 1 3 баллов 4 6 баллов 7 и более Нет Минимальная Средняя Выраженная
 При минимальной степени активности 1. НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ «Стандартные» : Ацетилсалициловая кислота 500 мг 4 раза в сутки или Диклофенак 50 мг 3 раза в сутки или Ибупрофен 400 600 мг 3 4 раза в сутки после приема пищи 3 4 недели, затем 25 мг 3 раза в сутки или ЦОГ 2 ингибиторы (при наличии факторов риска ослож нений со стороны желудочно кишечного тракта): Мелоксикам 15 мг/сутки или Нимесулид 100 мг 2 раза в сутки или Целекоксиб 100 200 мг 2 раза в сутки. 2. АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ: Бензилпенициллин 1, 5 4 млн. ЕД. в сутки внутримышечно в 4 приема в течение 10 дней или Амоксициллин/клавуланат 1, 875 г в сутки в 3 приема в течение 10 дней При аллергических реакциях на Пенициллин Эритромицин 2 г в сутки в 4 приема в течение 10 дней или Азитромицин 0, 5 г в 1 ые сутки в 1 прием, затем по 0, 25 г в 1 прием в течение 5 суток. В дальнейшем переход на пролонгированную форму Бензатин бензилпенициллин 2, 4 млн. ЕД. внутримышечно 1 раз в 3 недели в течение 5 лет при отсутствии кардита, и более 5 лет (пожизненно) при формировании порока сердца
При минимальной степени активности 1. НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ «Стандартные» : Ацетилсалициловая кислота 500 мг 4 раза в сутки или Диклофенак 50 мг 3 раза в сутки или Ибупрофен 400 600 мг 3 4 раза в сутки после приема пищи 3 4 недели, затем 25 мг 3 раза в сутки или ЦОГ 2 ингибиторы (при наличии факторов риска ослож нений со стороны желудочно кишечного тракта): Мелоксикам 15 мг/сутки или Нимесулид 100 мг 2 раза в сутки или Целекоксиб 100 200 мг 2 раза в сутки. 2. АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ: Бензилпенициллин 1, 5 4 млн. ЕД. в сутки внутримышечно в 4 приема в течение 10 дней или Амоксициллин/клавуланат 1, 875 г в сутки в 3 приема в течение 10 дней При аллергических реакциях на Пенициллин Эритромицин 2 г в сутки в 4 приема в течение 10 дней или Азитромицин 0, 5 г в 1 ые сутки в 1 прием, затем по 0, 25 г в 1 прием в течение 5 суток. В дальнейшем переход на пролонгированную форму Бензатин бензилпенициллин 2, 4 млн. ЕД. внутримышечно 1 раз в 3 недели в течение 5 лет при отсутствии кардита, и более 5 лет (пожизненно) при формировании порока сердца
 При средней степени активности 1. ГЛЮКОКОРТИКОСТЕРОИДНЫЕ ПРЕПАРАТЫ (обязательно в сочетании с препаратами кальция и витамином D): Преднизолон 15 мг/сутки в один прием утром после еды в течение 10 дней (до достижения эффекта), снижая дозу по 2, 5 мг каждые 5 дней до полной отмены (всего 1, 5 мес. ). 2. АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ: Бензилпенициллин 1, 5 4 млн. ЕД. в сутки внутримышечно в 4 приема в течение 10 дней. При аллергических реакций на Пенициллин Эритромицин 2 г в сутки в 4 приема в течение 10 дней. В дальнейшем переход на пролонгированную форму Бензатин бензилпенициллин 2, 4 млн. ЕД. внутримышечно 1 раз в 3 недели в течение 5 лет при отсутствии кардита, и более 5 лет (пожизненно) при формировании порока сердца.
При средней степени активности 1. ГЛЮКОКОРТИКОСТЕРОИДНЫЕ ПРЕПАРАТЫ (обязательно в сочетании с препаратами кальция и витамином D): Преднизолон 15 мг/сутки в один прием утром после еды в течение 10 дней (до достижения эффекта), снижая дозу по 2, 5 мг каждые 5 дней до полной отмены (всего 1, 5 мес. ). 2. АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ: Бензилпенициллин 1, 5 4 млн. ЕД. в сутки внутримышечно в 4 приема в течение 10 дней. При аллергических реакций на Пенициллин Эритромицин 2 г в сутки в 4 приема в течение 10 дней. В дальнейшем переход на пролонгированную форму Бензатин бензилпенициллин 2, 4 млн. ЕД. внутримышечно 1 раз в 3 недели в течение 5 лет при отсутствии кардита, и более 5 лет (пожизненно) при формировании порока сердца.
 При высокой степени активности 1. ГЛЮКОКОРТИКОСТЕРОИДНЫЕ ПРЕПАРАТЫ (обязательно в сочетании с препаратами кальция и витамином D): Преднизолон 20 мг/сутки в один прием утром после еды в течение 14 дней (до достижения эффекта), снижая дозу по 2, 5 мг каждые 5 дней до полной отмены (всего 2 мес. ). 2. АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ: Бензилпенициллин 1, 5 4 млн. ЕД. в сутки внутримышечно в 4 приема в течение 10 дней. При аллергических реакций на Пенициллин Эритромицин 2 г в сутки в 4 приема в течение 10 дней. В дальнейшем переход на пролонгированную форму Бензатин бензилпенициллин 2, 4 млн. ЕД. внутримышечно 1 раз в 3 недели в течение 5 лет при отсутствии кардита, и более 5 лет (пожизненно) при формировании порока сердца.
При высокой степени активности 1. ГЛЮКОКОРТИКОСТЕРОИДНЫЕ ПРЕПАРАТЫ (обязательно в сочетании с препаратами кальция и витамином D): Преднизолон 20 мг/сутки в один прием утром после еды в течение 14 дней (до достижения эффекта), снижая дозу по 2, 5 мг каждые 5 дней до полной отмены (всего 2 мес. ). 2. АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ: Бензилпенициллин 1, 5 4 млн. ЕД. в сутки внутримышечно в 4 приема в течение 10 дней. При аллергических реакций на Пенициллин Эритромицин 2 г в сутки в 4 приема в течение 10 дней. В дальнейшем переход на пролонгированную форму Бензатин бензилпенициллин 2, 4 млн. ЕД. внутримышечно 1 раз в 3 недели в течение 5 лет при отсутствии кардита, и более 5 лет (пожизненно) при формировании порока сердца.
 Критерии эффективности терапии Уменьшение индекса активности: менее чем на 20% свидетельствует об отсутствии эффекта, 20% улучшение минимальный эффект, 30 40% улучшение соответствует удовлет ворительному эффекту, 50 60% улучшение хорошему эффекту, 70% улучшение и более очень хорошему эффекту.
Критерии эффективности терапии Уменьшение индекса активности: менее чем на 20% свидетельствует об отсутствии эффекта, 20% улучшение минимальный эффект, 30 40% улучшение соответствует удовлет ворительному эффекту, 50 60% улучшение хорошему эффекту, 70% улучшение и более очень хорошему эффекту.
 Первичная профилактика ОРЛ Основа первичной профилактики – антимикробная терапия острой и хронической рецидивирующей БГСА инфекции верхних дыхательных путей (тонзиллит, фарингит) Вторичная профилактика ОРЛ Цель – предупреждение повторных атак и прогрессирование заболевания у лиц, перенесших ОРЛ Длительность вторичной профилактики – индивидуально
Первичная профилактика ОРЛ Основа первичной профилактики – антимикробная терапия острой и хронической рецидивирующей БГСА инфекции верхних дыхательных путей (тонзиллит, фарингит) Вторичная профилактика ОРЛ Цель – предупреждение повторных атак и прогрессирование заболевания у лиц, перенесших ОРЛ Длительность вторичной профилактики – индивидуально
 Вторичная профилактика ОРЛ Для больных, перенесших ОРЛ без кардита (артрит, хорея) – не менее 5 лет после атаки Для больных с излеченным кардитом без порока сердца – не менее 10 лет после атаки Для больных со сформированным пороком сердца (в т. ч. оперированном) – пожизненно
Вторичная профилактика ОРЛ Для больных, перенесших ОРЛ без кардита (артрит, хорея) – не менее 5 лет после атаки Для больных с излеченным кардитом без порока сердца – не менее 10 лет после атаки Для больных со сформированным пороком сердца (в т. ч. оперированном) – пожизненно
 Профилактика ОРЛ Борьба со стрептококковой инфекцией - пенициллины 5 -7 дней, затем а/б продленного действия однократно. ЭКСТЕНЦИЛЛИН (наиболее эффективная лекарственная форма бензилпенициллина)2. 400. 000 ЕД 1 раз в 3 недели.
Профилактика ОРЛ Борьба со стрептококковой инфекцией - пенициллины 5 -7 дней, затем а/б продленного действия однократно. ЭКСТЕНЦИЛЛИН (наиболее эффективная лекарственная форма бензилпенициллина)2. 400. 000 ЕД 1 раз в 3 недели.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ!
БЛАГОДАРЮ ЗА ВНИМАНИЕ!


