ОРЛ и ХРБС.ppt
- Количество слайдов: 30

Острая ревматическая лихорадка и хроническая ревматическая болезнь сердца Клинические рекомендации РЕВМАТОЛОГИЯ 2008 Национальное руководство КАРДИОЛОГИЯ 2009

Острая ревматическая лихорадка - постинфекционное осложнение А-стрептококкового тонзиллита или фарингита в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно-сосудистой системе, суставах (мигрирующий полиартрит), мозге (хорея) и коже, развивающееся у предрасположенных лиц в связи с аутоиммунным ответом на антиген стрептококка и перекрестной реактивностью. МКБ-10 I 00 – I 02

Клинические проявления стрептококковой инфекции разнообразны: • Первичные: поражения ЛОР-органов и кожи • Вторичные формы - это заболевания с выраженным аутоиммунным компонентом: ревматизм, гломерулонефрит, васкулиты • Генерализованные формы (сепсис)

Хроническая ревматическая болезнь сердца – заболевание, характеризующиеся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточности и/или стеноза), сформировавшегося после перенесенной острой ревматической лихорадки МКБ 10 I 05 – I 09

Классификация 1. Клинические формы: • Острая ревматическая лихорадка • Повторная ревматическая лихорадка 2. Клинические проявления А. Основные: • Кардит • Артрит • Кольцевидная эритема • Хорея • Ревматические узелки

В. Дополнительные • Лихорадка • Артралгия • Абдоминальный синдром • Серозиты 3. Исходы • Выздоровление • Хроническая ревматическая болезнь сердца - без порока сердца - с пороком сердца

4. Недостаточность кровообращения • По классификации Н. Д. Стражеско и В. Х. Василенко (стадии 0, I, IIA, IIБ, III) • По классификации Нью-Йоркской кардиологической ассоциации – NYHA (функциональные классы 0, I, III, IY)

Ревматическая лихорадка протекает в виде ревматических атак. По клиниколабораторным данным продолжительность: • 8 -12 недель - 70% больных, • 12 -16 недель – 20 -25% больных, • Более 6 месяцев (затяжное или хроническое течение) – 5%. Клинические проявления: одышка, перебои в работе сердца, сердцебиение на фоне общих симптомов: быстрой утомляемости, вялости, потливости, повышения температуры тела. У взрослых м. б. кардиалгии.

Диагностика • АНАМНЕЗ • ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ Температурная реакция Исследование кожи Исследование суставов Сердце - систолический шум - мезодиастолический шум - протодиастолический шум Исследование нервной системы (хорея)

• ЛАБОРАТОРНОЕ ИССЛЕДОВАНИЕ Анализ крови: увеличение СОЭ, (+) СРБ Бактериологическое исследование (мазок из зева на БСГА) Серологические реакции: повышение титра антистрептолизина-О, антистрептогиалуронидазы, антидезоксорибонуклеазы-В • ИНСТРУМЕНТАЛЬНОЕ ИССЛЕДОВАНИЕ ЭКГ (нарушение ритма и проводимости) Эхо. КГ (клапанная патология)

Диагностические критерии АРР 2003 Большие критерии Малые критерии • • • Кардит Полиартрит Хорея Кольцевидная эритема • Подкожные ревматические узелки Артралгия Лихорадка Увеличение СОЭ Повышение СРБ Удлинение PQ, признаки митральной и/или аортальной регургитации

• Данные, подтверждающие предшествующую БСГА-инфекцию Наличие двух больших критериев или одного большого и двух малых критериев в сочетании с данными, подтверждающими предшествующую БСГА-инфекцию, свидетельствуют о высокой вероятности болезни

Клинические признаки кардита • Органический шум, ранее не выслушиваемый, или динамика ранее существовавших шумов • Застойная сердечная недостаточность у молодых лиц • Шум трения перикарда или признаки выпота в полость перикарда
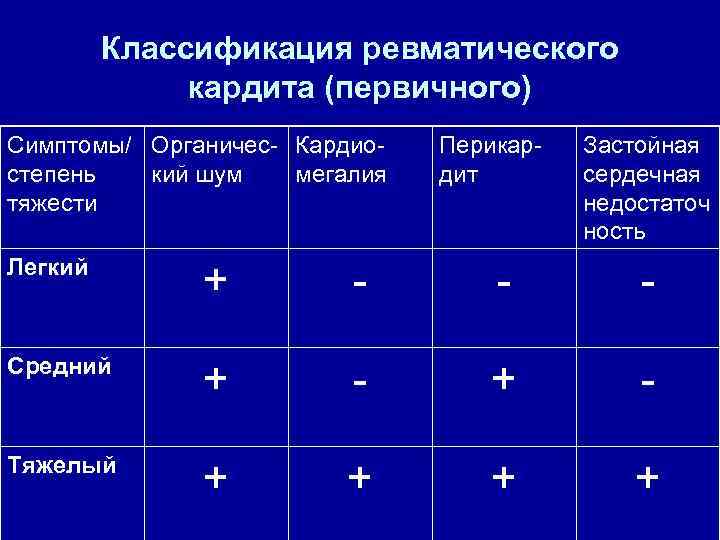
Классификация ревматического кардита (первичного) Симптомы/ Органичес- Кардиостепень кий шум мегалия тяжести Перикардит Застойная сердечная недостаточ ность Легкий + - - - Средний + - Тяжелый + +

ЭКГ-признаки (нестойкие): • Преходящая АВ-блокада(I или II степени), • Экстрасистолия, • Изменение зубца Т (+ или - , снижение амплитуды) Эхо. КГ критерии поражения эндокарда: • • Булавовидное краевое утолщение створки, Гипокинезия задней митральной створки, Митральная регургитация, Преходящий диастолический изгиб передней митральной створки. • У 20% больных поражение клапанов не сопровождается аускультативной симптоматикой.

Пример формулировки диагноза: • Острая ревматическая лихорадка: кардит умеренной степени (митральный вальвулит), митральная регургитация I степени, мигрирующий полиартрит. НК I, I ФК. • Острая ревматическая лихорадка: кардит легкой степени, хорея. НК 0, 0 ФК. • Повторная ревматическая лихорадка: кардит, тяжелый. Ревматическая болезнь сердца: митральный порок сердца недостаточность митрального клапана легкой степени, стеноз легкой степени. НК IIA, II ФК.

Цели лечения • • Эрадикация БСГА Подавление активности воспалительного процесса • Предупреждение формирования порока сердца • Лечение сердечной недостаточности Госпитализируют всех пациентов с ОРЛ

Этиотропная терапия • Бензилпениллин 500 000 - 1 000 ЕД 4 раза в сутки в/м у взрослых и по 100 000 – 150 000 4 раза в день у детей 10 дней, затем переход на препарат пролонгированного действия • Экстенциллин (ретарпен)2 400 000 ЕД в/м у взрослых, детям при массе тела < 25 кг – 600 000 ЕД, при массе тела > 25 кг – 1 200 000 ЕД в/м 1 раз в три недели

Противовоспалительная терапия • Глюкокортикоиды (кардит, полисерозиты) Взрослые 20 мг в сутки, дети 0, 7 -0, 8 мг/кг веса в один прием утром после еды (около 2 недель), затем дозу снижаем на 2, 5 -5 мг в 57 дней. Курс 1, 5 -2 месяца. • НПВП Диклофенак 25 -50 мг 3 раза в сутки, детям 0, 7 -1, 0 мг/кг веса 3 раза в день. Курс 1, 5 -2 месяца, при необходимости до 5 -6 месяцев.

Терапия сердечной недостаточности • Диуретики (фуросемид, гипотиазид, индопамид, спиронолактон, триамтерен) • Блокаторы кальциевых каналов (амлодипин) • Β-адреноблокаторы (карведилол, метопролол, бисопролол) • Сердечные гликозиды (дигоксин) Нитраты ухудшают прогноз. Применение ингибиторов АПФ требует дальнейшего изучения
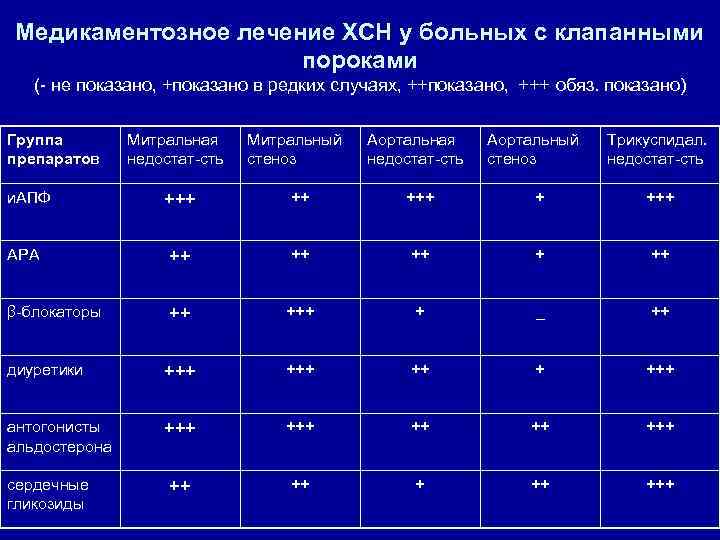
Медикаментозное лечение ХСН у больных с клапанными пороками (- не показано, +показано в редких случаях, ++показано, +++ обяз. показано) Группа препаратов и. АПФ Митральная недостат-сть Митральный стеноз Аортальная недостат-сть Аортальный стеноз Трикуспидал. недостат-сть +++ +++ АРА ++ ++ ++ β-блокаторы ++ + _ ++ диуретики +++ +++ антогонисты альдостерона +++ ++ + ++ +++ сердечные гликозиды

Вторичная профилактика Цель – предупреждение повторных атак и прогрессирование заболевания 1. Диспансерное наблюдение 2. Экстенциллин (ретарпен) 2 400 000 ЕД в/м у взрослых, детям при массе тела < 25 кг – 600 000 ЕД, при массе тела > 25 кг – 1 200 000 ЕД в/м 1 раз в три недели не менее 5 лет после атаки или до 18 -летнего возраста, у больных с пороком пожизненно 3. Ежегодный контроль показателей воспалительной активности, Эхо. КГ

Первичная профилактика Основа первичной профилактики – антимикробная терапия острой и хронической рецидивирующей БСГАинфекции верхних дыхательных путей (тонзиллит и фарингит)

Антимикробная терапия хронического рецидивирующего БСГА-тонзиллита/фарингита Первый ряд (внутрь в течение 10 дней) • Амоксиклав 0, 625 3 раза в день, детям 40 мг/кг/сутки в 3 приема • Цефуроксим внутрь 10 дней, взрослым 0, 25 2 разав сутки, детям 20 мг/кг/сут в 2 приема Альтернативные ЛС • Азитромицин 0, 5 1 раз в день первые сутки, затем 0, 25 4 дня, детям 12 мг/кг/сут в 1 прием 5 дней • Кларитромицин 0, 25 2 раза в сутки, детям 15 мг/кг/сут в 2 приема 10 дней

Показания к хирургическому лечению РПС с выраженными клиническими проявлениями или осложнениями: • ХСН III-IV ФК • Легочная гипертензия • Систолическая дисфункция левого желудочка • Стенокардия • Фибрилляция предсердий

Дальнейшее ведение • Лечение повторных атак не отличается от первичных. Больные с пороками сердца должны получать ингибиторы АПФ, диуретики, по показаниям – сердечные гликозиды. • Эхо. КГ 1 раз в год. • Антибиотикопрофилактика не менее 10 лет, при пороке сердца – пожизненно. • Избегать чрезмерных физических нагрузок. • Санация миндалин, глотки , зубов. • При появлении одышки, лихорадки, слабости, отеков срочно обращаться к врачу.

МИТРАЛЬНЫЙ СТЕНОЗ Показания для чрескожной баллонной вальвулотомии • • • Больные с II—IV функциональным классом (ФК) ХСН с умеренным/выраженным митральным стенозом (≤ 1, 5 см 2) и морфологией митральногоклапана, подходящей для этой процедуры, при отсутствии тромбов в левом предсердии и митральной регургитации (умеренной/выраженной). Бессимптомные больные с умеренным/выраженным митральным стенозом (≤ 1, 5 см 2) и морфологией митрального клапана, подходящей для этой процедуры, при наличии легочной гипертензии (давление в легочной артерии >50 мм рт. ст. в покое или >60 мм рт. ст. при нагрузке) при отсутствии тромбов в левом предсердии и митральной регургитации (умеренной/выраженной). Больные с II—IV ФК ХСН с умеренным/выраженным митральным стенозом (≤ 1, 5 см 2) с неподвижным кальцинированным клапаном, большим риском операции на открытом сердце при отсутствии тромбов в левом предсердии и митральной регургитации (умеренной/выраженной). Показания для пластики митрального клапана • • • Больные с II—IV ФК ХСН с умеренным/выраженным митральным стенозом (≤ 1, 5 см 2) и морфологией митрального клапана, подходящей для этой процедуры, у которых невозможно выполнить баллонную вальвулопластику. Больные с II—IV ФК ХСН с умеренным/выраженным митральным стенозом (≤ 1, 5 см 2) и морфологией митрального клапана, подходящей для этой процедуры, у которых имеются тромбы в левом предсердии, несмотря на лечение антикоагулянтами. Больные с II—IV ФК ХСН с умеренным/выраженным митральным стенозом (≤ 1, 5 см 2) с неподвижными или кальцинированными митральными клапанами, у которых в ходе операции возможен выбор — либо пластика, либо замена клапана. Показания для замены митрального клапана • • Больные с II—IV ФК ХСН с умеренным/выраженным митральным стенозом (≤ 1, 5 см 2), у которых невозможно выполнить чрескожную или открытую вальвулопластику. Больные с I—II ФК ХСН и выраженным митральным стенозом (≤ 1, 0 см 2) и значительной легочной гипертензией (систолическое давление в легочной артерии >60— 80 мм рт. ст. ), у которых невозможно выполнить чрескожную или открытую вальвулопластику.

НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА Показания для пластики (реконструкции) или протезирования митрального клапана • Больные с выраженной митральной недостаточностью и II —IV ФК ХСН с сохраненной функцией левого желудочка (фракция выброса - ФВ>60%, КСР<45 мм) или небольшой/умеренной дисфункцией (ФВ 30— 60%, КСР 45 — 55 мм). • Больные с выраженной митральной недостаточностью и значительной дисфункцией левого желудочка (ФВ<30%, КСР>55 мм), у которых весьма вероятна сохранность хорд. • Бессимптомные больные с сохраненной функцией левого желудочка (ФВ>60%, КС<45 мм) и мерцательной аритмией, возможно в сочетании с легочной гипертензией (систолическое давление в легочной артерии >50 мм рт. ст. в покое или >60 мм рт. ст. при нагрузке). • Бессимптомные больные с небольшой дисфункцией левого желудочка (ФВ 50— 60% и КСР<45 мм или ФВ>60% и КСР 45— 55 мм).

• • АОРТАЛЬНАЯ НЕДОСТАТОЧНОСТЬ Показания для протезирования аортального клапана Больные с III—IV ФК ХСН с сохраненной функцией левого желудочка (ФВ в покое ≥ 50%). Больные с II ФК ХСН с сохраненной функцией левого желудочка, но с прогрессирующей дилатацией левого желудочка и тенденцией к уменьшению ФВ или ухудшающейся переносимостью физических нагрузок. Больные со стенокардией II—IV ФК (с ИБС или без нее). Больные с небольшой или умеренно выраженной дисфункцией левого желудочка в покое (ФВ 25— 49%). Больные с аортальной недостаточностью, у которых планируются коронарное шунтирование, операция на аорте или других клапанах сердца. Бессимптомные больные с сохраненной систолической функцией левого желудочка, но с выраженным расширением левого желудочка (КДР>75 мм и КСР>55 мм).

• • • АОРТАЛЬНЫЙ СТЕНОЗ Показания для протезирования аортального клапана Больные с симптомами при выраженном аортальном стенозе (площадь аортального отверстия <1 см 2). Больные с выраженным аортальным стенозом, у которых проводится коронарное шунтирование или операция на аорте или других клапанах сердца. Больные с умеренно выраженным аортальным стенозом, у которых проводится коронарное шунтирование или операция на аорте или других клапанах сердца. Бессимптомные больные с выраженным аортальным стенозом и систолической дисфункцией левого желудочка или ненормальной реакцией на физическую нагрузку (гипотензия и др. ). Показания для баллонной вальвулотомии у взрослых Как промежуточная операция у больных с нестабильной гемодинамикой с высоким риском замены аортального клапана.
ОРЛ и ХРБС.ppt