ОМК последняя.ppt
- Количество слайдов: 122
 Острая массивная кровопотеря и ДВС в акушерстве и гинекологии (доц. Глазкова О. Л. )
Острая массивная кровопотеря и ДВС в акушерстве и гинекологии (доц. Глазкова О. Л. )
 Формальное определение острой массивной кровопотери Кровопотерю можно назвать массивной, если в течение 1 -2 часов (или менее) ориентировочно оцененная потеря крови составила не менее 30% первоначального ОЦК, и при этом регистрируется стойкое снижение артериального и пульсового давления.
Формальное определение острой массивной кровопотери Кровопотерю можно назвать массивной, если в течение 1 -2 часов (или менее) ориентировочно оцененная потеря крови составила не менее 30% первоначального ОЦК, и при этом регистрируется стойкое снижение артериального и пульсового давления.
 Массивная кровопотеря несет угрозу жизни в связи с развитием: l l l нарушений гемостаза; полиорганной патологии, повреждений жизненно важных органов; а также в связи с высоким риском сепсиса.
Массивная кровопотеря несет угрозу жизни в связи с развитием: l l l нарушений гемостаза; полиорганной патологии, повреждений жизненно важных органов; а также в связи с высоким риском сепсиса.
 Основные физиологические следствия острой массивной кровопотери l l l l l Уменьшение ОЦК Снижение АД (ограничение кровопотери) Тахикардия и увеличение сердечного выброса Централизация кровообращения Гипоксия ДВС-синдром Уменьшение перфузии органов и тканей Возрастание частоты дыхания Метаболический ацидоз
Основные физиологические следствия острой массивной кровопотери l l l l l Уменьшение ОЦК Снижение АД (ограничение кровопотери) Тахикардия и увеличение сердечного выброса Централизация кровообращения Гипоксия ДВС-синдром Уменьшение перфузии органов и тканей Возрастание частоты дыхания Метаболический ацидоз
 Подсчет ОЦК l l У новорожденных на 1 кг массы тела приходится 85 -100 мл циркулирующей крови, у детей – 80 мл, у взрослых 70 мл. Таким образом, у женщины с массой тела 70 кг ОЦК составляет 4900 мл (70× 70=4900).
Подсчет ОЦК l l У новорожденных на 1 кг массы тела приходится 85 -100 мл циркулирующей крови, у детей – 80 мл, у взрослых 70 мл. Таким образом, у женщины с массой тела 70 кг ОЦК составляет 4900 мл (70× 70=4900).
 Зависимость ЦВД от степени дефицита ОЦК ЦВД (мм вод ст) Дефицит ОЦК в % от должного +4. 0 +2, 0 0 -2, 0 -4, 0 до 10 до 25 до 30 более 40
Зависимость ЦВД от степени дефицита ОЦК ЦВД (мм вод ст) Дефицит ОЦК в % от должного +4. 0 +2, 0 0 -2, 0 -4, 0 до 10 до 25 до 30 более 40
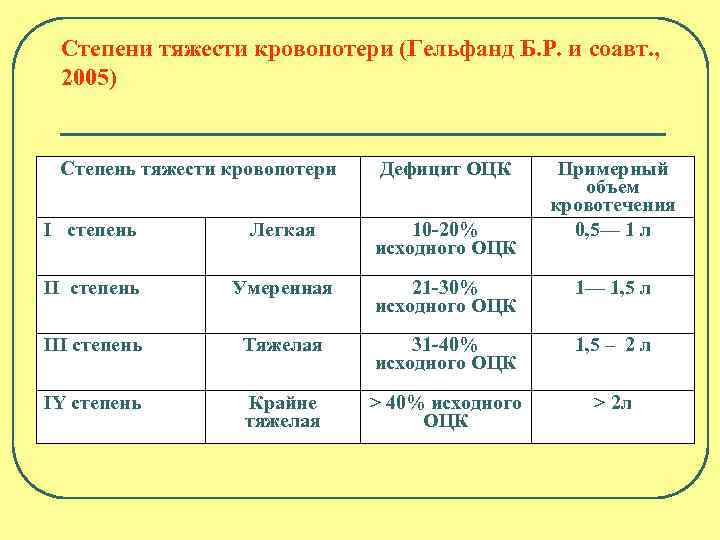 Степени тяжести кровопотери (Гельфанд Б. Р. и соавт. , 2005) Степень тяжести кровопотери Дефицит ОЦК Примерный объем кровотечения 0, 5— 1 л I степень Легкая 10 -20% исходного ОЦК II степень Умеренная 21 -30% исходного ОЦК 1— 1, 5 л III степень Тяжелая 31 -40% исходного ОЦК 1, 5 – 2 л IY степень Крайне тяжелая > 40% исходного ОЦК > 2 л
Степени тяжести кровопотери (Гельфанд Б. Р. и соавт. , 2005) Степень тяжести кровопотери Дефицит ОЦК Примерный объем кровотечения 0, 5— 1 л I степень Легкая 10 -20% исходного ОЦК II степень Умеренная 21 -30% исходного ОЦК 1— 1, 5 л III степень Тяжелая 31 -40% исходного ОЦК 1, 5 – 2 л IY степень Крайне тяжелая > 40% исходного ОЦК > 2 л
 Повседневная реальность l Очень быстрая потеря даже не слишком большого объема крови (менее 30% ОЦК) может оказаться крайне опасной и иметь все клинические признаки массивной l Неизвестный ОЦК на момент кровопотери
Повседневная реальность l Очень быстрая потеря даже не слишком большого объема крови (менее 30% ОЦК) может оказаться крайне опасной и иметь все клинические признаки массивной l Неизвестный ОЦК на момент кровопотери
 Причины изменчивости показателя ОЦК l l l Прием пищи приводит к тому, что в брюшной полости аккумулируются не 15%, а до 25% ОЦК При температурной гиперемии в подкожном слое может аккумулироваться до 1000 мл крови В сосудах нижних конечностей может аккумулироваться до 1000 мл крови На ОЦК влияют степень тренированности и непосредственно выполняемая физическая нагрузка, например озноб Беременность Некоторые заболевания
Причины изменчивости показателя ОЦК l l l Прием пищи приводит к тому, что в брюшной полости аккумулируются не 15%, а до 25% ОЦК При температурной гиперемии в подкожном слое может аккумулироваться до 1000 мл крови В сосудах нижних конечностей может аккумулироваться до 1000 мл крови На ОЦК влияют степень тренированности и непосредственно выполняемая физическая нагрузка, например озноб Беременность Некоторые заболевания
 Повседневная реальность l Самый разнообразный преморбидный фон l Невозможность точного учета объема потерянной крови (даже в операционной ошибка в определении составляет около 25%) l Даже относительно точный учет кровопотери не позволяет сказать, насколько обеднен кровоток теми или другими составляющими крови
Повседневная реальность l Самый разнообразный преморбидный фон l Невозможность точного учета объема потерянной крови (даже в операционной ошибка в определении составляет около 25%) l Даже относительно точный учет кровопотери не позволяет сказать, насколько обеднен кровоток теми или другими составляющими крови
 Клинические признаки массивной кровопотери l l l l l Выраженная бледность кожных покровов и конъюнктив Резкая слабость, обморок, коллапс Резкое и значительное снижение АД Тахикардия Участие вспомогательной мускулатуры в дыхании Симптом «пустых сосудов» Одышка Уменьшение сатурации Уменьшение почасового диуреза Сухость во рту
Клинические признаки массивной кровопотери l l l l l Выраженная бледность кожных покровов и конъюнктив Резкая слабость, обморок, коллапс Резкое и значительное снижение АД Тахикардия Участие вспомогательной мускулатуры в дыхании Симптом «пустых сосудов» Одышка Уменьшение сатурации Уменьшение почасового диуреза Сухость во рту
 Гиповолемический шок – это острая сердечно-сосудистая недостаточность, развивающаяся в результате значительного дефицита ОЦК
Гиповолемический шок – это острая сердечно-сосудистая недостаточность, развивающаяся в результате значительного дефицита ОЦК
 Физиология свертывания крови и антикоагулянтной защиты
Физиология свертывания крови и антикоагулянтной защиты
 Функции системы свертывания крови (вместо определения): v v сохранение целостности организма благодаря поддержанию жидкого состояния крови и формированию при необходимости различного типа тромбов; участие в восстановлении проходимости сосудов; активация процессов заживления в местах сосудистых и тканевых повреждений, особенно – участие в формировании новой соединительной ткани; Предотвращение инвазии микроорганизмов путем формирования временной тромбоцитарно-фибриновой пробки.
Функции системы свертывания крови (вместо определения): v v сохранение целостности организма благодаря поддержанию жидкого состояния крови и формированию при необходимости различного типа тромбов; участие в восстановлении проходимости сосудов; активация процессов заживления в местах сосудистых и тканевых повреждений, особенно – участие в формировании новой соединительной ткани; Предотвращение инвазии микроорганизмов путем формирования временной тромбоцитарно-фибриновой пробки.
 Этапы работы системы гемостаза в ответ на повреждение Первый этап l Вазоконстрикция (немедленно) l Адгезия тромбоцитов (секунды) l Агрегация тромбоцитов (минуты) Второй этап l Активация плазменных факторов и образование фибрина (минуты) Третий этап l Фибринолиз (часы)
Этапы работы системы гемостаза в ответ на повреждение Первый этап l Вазоконстрикция (немедленно) l Адгезия тромбоцитов (секунды) l Агрегация тромбоцитов (минуты) Второй этап l Активация плазменных факторов и образование фибрина (минуты) Третий этап l Фибринолиз (часы)
 Основные механизмы гемостаза Сосудисто-тромбоцитарный (первичный) гемостаз l Коагуляционный (вторичный) гемостаз l
Основные механизмы гемостаза Сосудисто-тромбоцитарный (первичный) гемостаз l Коагуляционный (вторичный) гемостаз l
 Система антикоагулянтной защиты Физиологические антикоагулянты l Система фибринолиза l
Система антикоагулянтной защиты Физиологические антикоагулянты l Система фибринолиза l
 Сосудисто-тромбоцитарное звено
Сосудисто-тромбоцитарное звено
 Эндотелий – механизмы поддержания жидкого состояния крови (1) l l Отрицательно заряжен Активно вырабатывает вещества: v …ингибирующие образование агрегатов тромбоцитов; v …способные «разбивать» агрегаты; v …являющиеся вазодилататорами фактор Виллебранда (прокоагулянт), тканевой активатор плазминогена (профибринолитик), ингибитор активатора плазминогена (антифибринолитик), тромбомодулин (антикоагулянт), эндотелиальный релаксирующий фактор и ингибитор АПФ (регуляторы сосудистого тонуса), PGI 2 или простациклин (ингибитор активации тромбоцитов и вазоконстрикции), монооксид азота, АДФазу и многие другие
Эндотелий – механизмы поддержания жидкого состояния крови (1) l l Отрицательно заряжен Активно вырабатывает вещества: v …ингибирующие образование агрегатов тромбоцитов; v …способные «разбивать» агрегаты; v …являющиеся вазодилататорами фактор Виллебранда (прокоагулянт), тканевой активатор плазминогена (профибринолитик), ингибитор активатора плазминогена (антифибринолитик), тромбомодулин (антикоагулянт), эндотелиальный релаксирующий фактор и ингибитор АПФ (регуляторы сосудистого тонуса), PGI 2 или простациклин (ингибитор активации тромбоцитов и вазоконстрикции), монооксид азота, АДФазу и многие другие
 Эндотелий - механизмы поддержания жидкого состояния крови (2) l Вырабатывает ингибитор тканевого тромбопластина (что приводит к блокаде внешнего механизма свертывания крови, активизирующегося при попадании тромбопластина в кровоток) l Вырабатывает гликозаминогликаны (гепарансульфан и дерматансульфат)
Эндотелий - механизмы поддержания жидкого состояния крови (2) l Вырабатывает ингибитор тканевого тромбопластина (что приводит к блокаде внешнего механизма свертывания крови, активизирующегося при попадании тромбопластина в кровоток) l Вырабатывает гликозаминогликаны (гепарансульфан и дерматансульфат)
 Эндотелий …становится активатором системы свертывания (по внутреннему механизму) при травме и обнажении субэндотелиального слоя ! Защитные антитромботические свойства и резистентность к повреждениям хуже при исходной эндотелиальной дисфункции
Эндотелий …становится активатором системы свертывания (по внутреннему механизму) при травме и обнажении субэндотелиального слоя ! Защитные антитромботические свойства и резистентность к повреждениям хуже при исходной эндотелиальной дисфункции
 Тромбоциты – механизмы поддержания жидкого состояния крови l l Отрицательный заряд мембраны Неактивное состояние определенный порядок расположения фосфатидилхолина, фосфатидилэтаноламина, сфингомиелина, фосфатидилсерина, фосфатидилинозитола в мембране тромбоцита) v неактивное состояние ферментного комплекса фосфолипазы А 2 v
Тромбоциты – механизмы поддержания жидкого состояния крови l l Отрицательный заряд мембраны Неактивное состояние определенный порядок расположения фосфатидилхолина, фосфатидилэтаноламина, сфингомиелина, фосфатидилсерина, фосфатидилинозитола в мембране тромбоцита) v неактивное состояние ферментного комплекса фосфолипазы А 2 v
 Тромбоциты - активация l l l Активация рецепторов (гликопротеинов), взаимодействующих с коллагеном и прочими белками субэндотелия, с одной стороны, а также с плазменными факторами (фибриногеном и пр), с другой стороны. Изменение заряда мембраны Активное состояние (иной порядок расположения фосфатидилхолина, фосфатидилэтаноламина, сфингомиелина, фосфатидилсерина, фосфатидилинозитола в мембране тромбоцита) Активное состояние ферментного комплекса фосфолипазы А 2 Активация тромбоцитов приводит к их необратимой агрегации (через активацию циклооксигеназ)
Тромбоциты - активация l l l Активация рецепторов (гликопротеинов), взаимодействующих с коллагеном и прочими белками субэндотелия, с одной стороны, а также с плазменными факторами (фибриногеном и пр), с другой стороны. Изменение заряда мембраны Активное состояние (иной порядок расположения фосфатидилхолина, фосфатидилэтаноламина, сфингомиелина, фосфатидилсерина, фосфатидилинозитола в мембране тромбоцита) Активное состояние ферментного комплекса фосфолипазы А 2 Активация тромбоцитов приводит к их необратимой агрегации (через активацию циклооксигеназ)
 Тромбоциты содержат огромное количество веществ, регулирующих систему гемостаза… l l l Тромбоксан. А 2, β-тромбоглобулин, фибронектин, тромбоспондин, АДФ… выделяясь в кровоток, стимулирует дальнейшую агрегацию тромбоцитов. Фактор IV тромбоцитов (антигепариновый фактор) нейтрализует гепарин) Тромбоцитарный ингибитор тканевого активатора плазминогена
Тромбоциты содержат огромное количество веществ, регулирующих систему гемостаза… l l l Тромбоксан. А 2, β-тромбоглобулин, фибронектин, тромбоспондин, АДФ… выделяясь в кровоток, стимулирует дальнейшую агрегацию тромбоцитов. Фактор IV тромбоцитов (антигепариновый фактор) нейтрализует гепарин) Тромбоцитарный ингибитор тканевого активатора плазминогена
 Лейкоциты и эритроциты l l l Оттесняют тромбоциты ближе к сосудистой стенке Лейкоциты секретируют в кровоток протеазы (эластазу, катепсины и пр) и активаторы свертывания Несут на поверхности тканевой фактор и рецепторы для факторов свертывания
Лейкоциты и эритроциты l l l Оттесняют тромбоциты ближе к сосудистой стенке Лейкоциты секретируют в кровоток протеазы (эластазу, катепсины и пр) и активаторы свертывания Несут на поверхности тканевой фактор и рецепторы для факторов свертывания
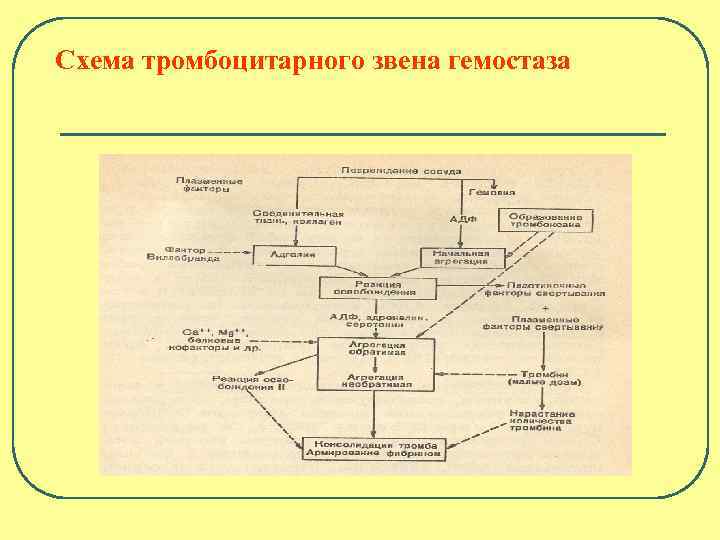 Схема тромбоцитарного звена гемостаза
Схема тромбоцитарного звена гемостаза
 Коагуляционный гемостаз
Коагуляционный гемостаз
 Основной итог работы коагуляционного звена гемостаза фибриноген→фибрин (армирование тромбов)
Основной итог работы коагуляционного звена гемостаза фибриноген→фибрин (армирование тромбов)
 Плазменные факторы свертывания крови l l Факторы от I до ХII В т ч система адгезивных молекул (фактор Виллебранда, фибриноген, фибронектин, тромбоспондин, витронектин)– обеспечивают адгезию и агрегацию, особенно при высоких скоростях кровотока Фибронектин является одним из важнейших опсонинов– активаторов макрофагальной системы. Этот фактор участвует в заживлении раневых поверхностей. Его концентрация резко снижается при массивной кровопотере, ДВС, сепсисе.
Плазменные факторы свертывания крови l l Факторы от I до ХII В т ч система адгезивных молекул (фактор Виллебранда, фибриноген, фибронектин, тромбоспондин, витронектин)– обеспечивают адгезию и агрегацию, особенно при высоких скоростях кровотока Фибронектин является одним из важнейших опсонинов– активаторов макрофагальной системы. Этот фактор участвует в заживлении раневых поверхностей. Его концентрация резко снижается при массивной кровопотере, ДВС, сепсисе.
 Механизмы свертывания крови l l l Внутренний механизм – результат травмы эндотелия и контакта крови с субэндотелиальным слоем. Формируется тромбоцитарный тромб, а затем фибриновый сгусток Внешний механизм активируется при поступлении с кровоток тканевого тромбопластина. Основные участники – плазменные факторы свертывания. ДВС. Механизм, связанный с интерлейкинами, активирующими в свою очередь тканевой тромбопластин. NB! Пути активации не отделены друг от друга, они «перекрещиваются» на уровне Х фактора
Механизмы свертывания крови l l l Внутренний механизм – результат травмы эндотелия и контакта крови с субэндотелиальным слоем. Формируется тромбоцитарный тромб, а затем фибриновый сгусток Внешний механизм активируется при поступлении с кровоток тканевого тромбопластина. Основные участники – плазменные факторы свертывания. ДВС. Механизм, связанный с интерлейкинами, активирующими в свою очередь тканевой тромбопластин. NB! Пути активации не отделены друг от друга, они «перекрещиваются» на уровне Х фактора
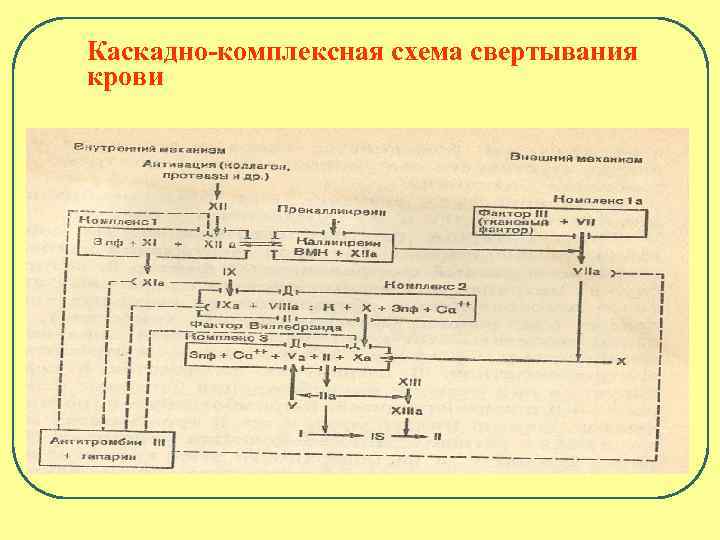 Каскадно-комплексная схема свертывания крови
Каскадно-комплексная схема свертывания крови
 Антикоагулянты
Антикоагулянты
 Антикоагулянты. Система протеина С l l Оказывает антикоагулянтное действие, преимущественно на внутренний путь активации В систему входят v тромбомодулин: v протеин С; v протеин S; v тромбин как активатор протеина С; v ингибитор протеина С v тромбомодулин; v тканевой активатор плазминогена v Фактор У (Leiden) v др.
Антикоагулянты. Система протеина С l l Оказывает антикоагулянтное действие, преимущественно на внутренний путь активации В систему входят v тромбомодулин: v протеин С; v протеин S; v тромбин как активатор протеина С; v ингибитор протеина С v тромбомодулин; v тканевой активатор плазминогена v Фактор У (Leiden) v др.
 Прочие первичные и вторичные антикоагулянты l l l l Гепарин; Кофактор гепарина II; антитромбин III; Ингибитор пути тканевого фактора Альфа 2 -макроглобулин Альфа 1 -антитрипсин Ингибитор ТАП Физиологические антикоагулянты, концентрация которых повышается в процессе свертывания крови (фибрин, ПДФ и пр)
Прочие первичные и вторичные антикоагулянты l l l l Гепарин; Кофактор гепарина II; антитромбин III; Ингибитор пути тканевого фактора Альфа 2 -макроглобулин Альфа 1 -антитрипсин Ингибитор ТАП Физиологические антикоагулянты, концентрация которых повышается в процессе свертывания крови (фибрин, ПДФ и пр)
 Система фибринолиза
Система фибринолиза
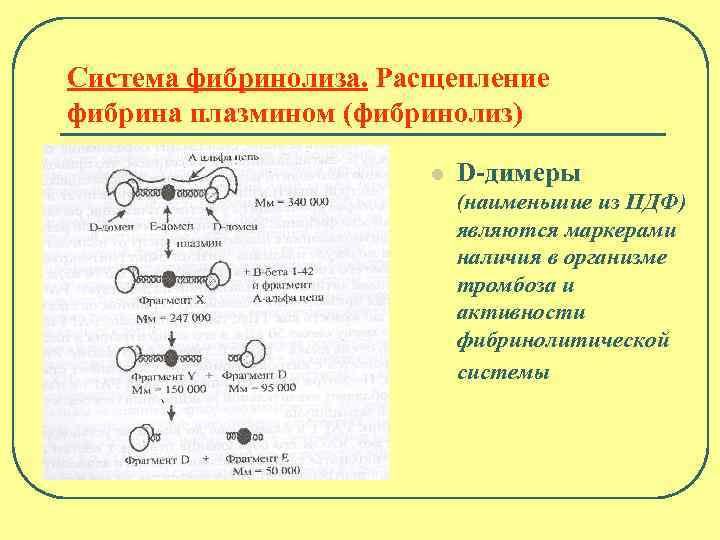 Система фибринолиза. Расщепление фибрина плазмином (фибринолиз) l D-димеры (наименьшие из ПДФ) являются маркерами наличия в организме тромбоза и активности фибринолитической системы
Система фибринолиза. Расщепление фибрина плазмином (фибринолиз) l D-димеры (наименьшие из ПДФ) являются маркерами наличия в организме тромбоза и активности фибринолитической системы
 Наиболее важные компоненты системы фибринолиза Плазминоген (лизирует сгустки фибрина после превращения в плазмин) Активаторы плазминогена l Тканевой активатор плазминогена l Урокиназа Ингибиторы l Альфа 2 -антиплазмин (ингибитор плазмина, тканевого активатора плазминогена) l Ингибиторы активатора плазминогена 1 и 2 типов (ингибирование тканевого активатора плазминогена и урокиназы) l Тромбин-активируемый ингибитор фибринолиза (ингибирование присоединения плазминогена к фибрину)
Наиболее важные компоненты системы фибринолиза Плазминоген (лизирует сгустки фибрина после превращения в плазмин) Активаторы плазминогена l Тканевой активатор плазминогена l Урокиназа Ингибиторы l Альфа 2 -антиплазмин (ингибитор плазмина, тканевого активатора плазминогена) l Ингибиторы активатора плазминогена 1 и 2 типов (ингибирование тканевого активатора плазминогена и урокиназы) l Тромбин-активируемый ингибитор фибринолиза (ингибирование присоединения плазминогена к фибрину)
 Система фибринолиза: пути активации Внутренний механизм активации Инициируется фактором ХII (Хагемана), а также калликреин-кининовой системой. Результат – переход плазминогена в плазмин, расщепляющий молекулы фибрина на фрагменты, которые в дальнейшем опсонизируются плазменным фибронектином. Внешний путь может осуществляться стрептокиназой, урокиназой. NB! Фибринолитическая активность закономерно снижается с возрастом, что приводит к легкой декомпенсации гемостаза у стариков
Система фибринолиза: пути активации Внутренний механизм активации Инициируется фактором ХII (Хагемана), а также калликреин-кининовой системой. Результат – переход плазминогена в плазмин, расщепляющий молекулы фибрина на фрагменты, которые в дальнейшем опсонизируются плазменным фибронектином. Внешний путь может осуществляться стрептокиназой, урокиназой. NB! Фибринолитическая активность закономерно снижается с возрастом, что приводит к легкой декомпенсации гемостаза у стариков
 Гиперфибринолиз – чрезмерное образование плазмина l l l Опасная клиническая ситуация, связанная с повышенным риском кровотечений Типичные скрининговые исследования не чувствительны к распознаванию гиперфибринолиза Наиболее быстро выявить гиперфибринолиз можно пери помощи тромбоэластографии (или электрокоагулографии)
Гиперфибринолиз – чрезмерное образование плазмина l l l Опасная клиническая ситуация, связанная с повышенным риском кровотечений Типичные скрининговые исследования не чувствительны к распознаванию гиперфибринолиза Наиболее быстро выявить гиперфибринолиз можно пери помощи тромбоэластографии (или электрокоагулографии)
 Причины гиперфибринолиза l l Политравма Сепсис ДВС Врожденный или приобретенный дефицит одного из ингибиторов
Причины гиперфибринолиза l l Политравма Сепсис ДВС Врожденный или приобретенный дефицит одного из ингибиторов
 Последствия гиперфибринолиза Проявления l Деструкция фибриногена, формирование ПДФ l Активация и деградация факторов свертывания (VIII, V, XIII) l Потребление ингибиторов l Деградация рецепторов тромбоцитов l Потребление плазминогена Последствия l Нарушение полимеризации фибрина и агрегации тромбоцитов l Снижение образования тромбина и формирования фибрина. Потребление факторов свертывания l Чрезмерный фибринолиз, деструкция фибрина l Снижение адгезии тромбоцитов l Снижение фибринолитической активности → Массивные геморрагические осложнения и протромботическая тенденция, ДВС синдром
Последствия гиперфибринолиза Проявления l Деструкция фибриногена, формирование ПДФ l Активация и деградация факторов свертывания (VIII, V, XIII) l Потребление ингибиторов l Деградация рецепторов тромбоцитов l Потребление плазминогена Последствия l Нарушение полимеризации фибрина и агрегации тромбоцитов l Снижение образования тромбина и формирования фибрина. Потребление факторов свертывания l Чрезмерный фибринолиз, деструкция фибрина l Снижение адгезии тромбоцитов l Снижение фибринолитической активности → Массивные геморрагические осложнения и протромботическая тенденция, ДВС синдром
 Диссеминированное внутрисосудистое свертывание крови и синдром ДВС
Диссеминированное внутрисосудистое свертывание крови и синдром ДВС
 Синдром диссеминированного внутрисосудистого свертывания крови─ широко распространенный общепатологический процесс, характеризующийся диссеминированным свертыванием крови, агрегацией клеток и блокадой микроциркуляции с развитием тяжелой дисфункции жизненно важных органов, появлением тромбогеморрагий, активацией и истощением плазменных протеолитических систем – свертывающий, калликреинкининовой, фибринолитической и системы комплемента, повреждающим действием на стенки сосудов цитокинов и интерлейкинов (ТNF, IL 1 -6 и пр). З. С. Баркаган
Синдром диссеминированного внутрисосудистого свертывания крови─ широко распространенный общепатологический процесс, характеризующийся диссеминированным свертыванием крови, агрегацией клеток и блокадой микроциркуляции с развитием тяжелой дисфункции жизненно важных органов, появлением тромбогеморрагий, активацией и истощением плазменных протеолитических систем – свертывающий, калликреинкининовой, фибринолитической и системы комплемента, повреждающим действием на стенки сосудов цитокинов и интерлейкинов (ТNF, IL 1 -6 и пр). З. С. Баркаган
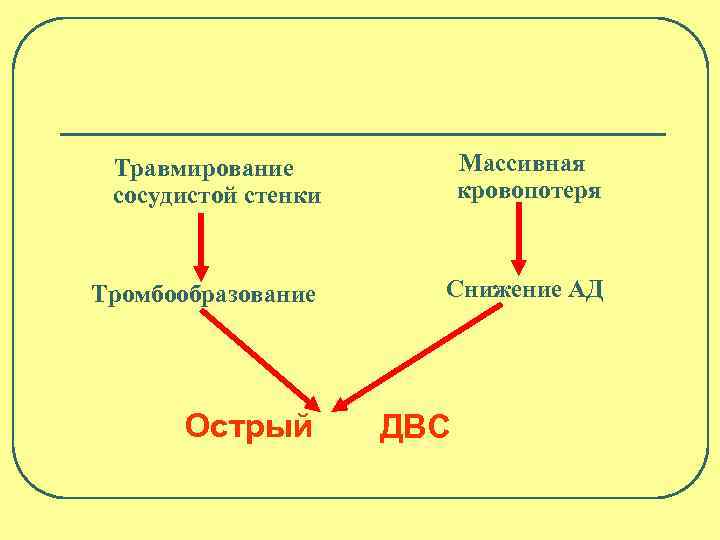 Травмирование сосудистой стенки Массивная кровопотеря Тромбообразование Снижение АД Острый ДВС
Травмирование сосудистой стенки Массивная кровопотеря Тромбообразование Снижение АД Острый ДВС
 Клинические и лабораторные субсиндромы ДВС l l l Активация, непропорциональное истощение и дисбаланс свертывающей системы крови и противосвертывающих механизмов Активация и истощение не только систем свертывания и фибринолиза, но и других плазменных протеолитических систем Синдром расслоения крови Синдром повышенной фрагментации и деструкции эритроцитов в кровяном русле Синдром системной кровоточивости и глубокой гипокоагуляции
Клинические и лабораторные субсиндромы ДВС l l l Активация, непропорциональное истощение и дисбаланс свертывающей системы крови и противосвертывающих механизмов Активация и истощение не только систем свертывания и фибринолиза, но и других плазменных протеолитических систем Синдром расслоения крови Синдром повышенной фрагментации и деструкции эритроцитов в кровяном русле Синдром системной кровоточивости и глубокой гипокоагуляции
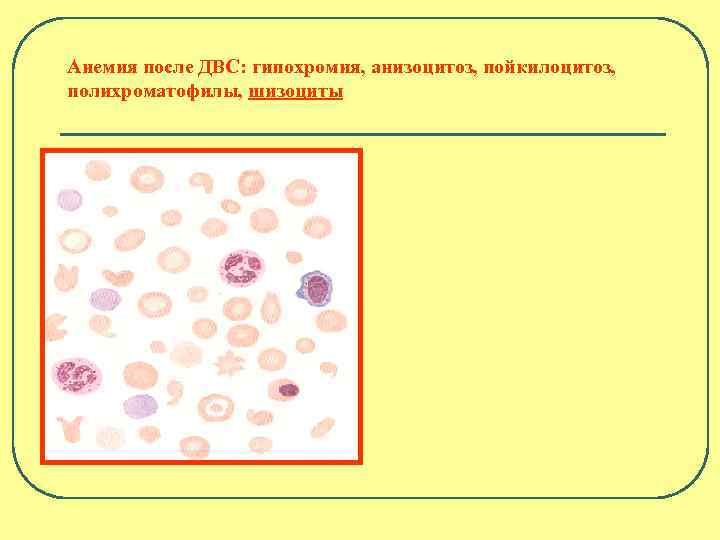 Анемия после ДВС: гипохромия, анизоцитоз, пойкилоцитоз, полихроматофилы, шизоциты
Анемия после ДВС: гипохромия, анизоцитоз, пойкилоцитоз, полихроматофилы, шизоциты
 Клинические и лабораторные субсиндромы ДВС (продолжение) l l Синдром бактериальной эндотоксинемии Системное нарушение гемодинамики
Клинические и лабораторные субсиндромы ДВС (продолжение) l l Синдром бактериальной эндотоксинемии Системное нарушение гемодинамики
 Клинические и лабораторные субсиндромы ДВС (продолжение) l Синдром полиорганной недостаточности ОДН и легочный дистресс-синдром взрослых q ОПН или гепаторенальный синдром q Поражение печени q Острая надпочечниковая недостаточность q Поражение желудка и кишки q Поражение поджелудочной железы q Поражение мозга При дисфункции одного органа летальность 30%, двух – 60%, трех – 90%. В пожилом возрасте показатели еще выше. q
Клинические и лабораторные субсиндромы ДВС (продолжение) l Синдром полиорганной недостаточности ОДН и легочный дистресс-синдром взрослых q ОПН или гепаторенальный синдром q Поражение печени q Острая надпочечниковая недостаточность q Поражение желудка и кишки q Поражение поджелудочной железы q Поражение мозга При дисфункции одного органа летальность 30%, двух – 60%, трех – 90%. В пожилом возрасте показатели еще выше. q
 «Диагностика острого ДВСсиндрома существенно облегчается тем, что при ряде форм патологии он является единственно возможной формой нарушения гемостаза» З. Баркаган
«Диагностика острого ДВСсиндрома существенно облегчается тем, что при ряде форм патологии он является единственно возможной формой нарушения гемостаза» З. Баркаган
 ДВС сопутствует всем критическим и терминальным состояниям DIC Disseminated Intravascular Coagulation Death is Coming
ДВС сопутствует всем критическим и терминальным состояниям DIC Disseminated Intravascular Coagulation Death is Coming
 Факторы, предрасполагающие к ДВС Гиперкоагуляционный синдром l l l l l Полиглобулия (например, спровоцированная диуретиками) Повреждение эндотелия Врожденные дефекты системы гемостаза (противосвертывающих систем) Контакт крови с чужеродными поверхностями Травматизация или разрыв стенки сосуда (например, язвенная болезнь) Тромбоцитопенические состояния(апластическая анемия, АФС) Паранеопластический гиперкоагуляционный синдром Состояние, вызывающие уменьшение ОЦК Ожирение
Факторы, предрасполагающие к ДВС Гиперкоагуляционный синдром l l l l l Полиглобулия (например, спровоцированная диуретиками) Повреждение эндотелия Врожденные дефекты системы гемостаза (противосвертывающих систем) Контакт крови с чужеродными поверхностями Травматизация или разрыв стенки сосуда (например, язвенная болезнь) Тромбоцитопенические состояния(апластическая анемия, АФС) Паранеопластический гиперкоагуляционный синдром Состояние, вызывающие уменьшение ОЦК Ожирение
 Факторы, предрасполагающие к ДВС Акушерские и гинекологические заболевания и состояния, сопровождающиеся ДВС или высоким риском ДВС l l l l l Гестоз, в том числе эклампсия Гемолиз, повышение активности печеночных ферментов, HELLP-синдром, тромбоцитопения Предлежание плаценты Эмболия околоплодными водами Септический аборт Преждевременная отслойка нормально расположенной плаценты Рак яичников, матки, прочие злокачественные опухоли Гнойные воспалительные заболевания придатков матки Внематочная беременность СГЯ
Факторы, предрасполагающие к ДВС Акушерские и гинекологические заболевания и состояния, сопровождающиеся ДВС или высоким риском ДВС l l l l l Гестоз, в том числе эклампсия Гемолиз, повышение активности печеночных ферментов, HELLP-синдром, тромбоцитопения Предлежание плаценты Эмболия околоплодными водами Септический аборт Преждевременная отслойка нормально расположенной плаценты Рак яичников, матки, прочие злокачественные опухоли Гнойные воспалительные заболевания придатков матки Внематочная беременность СГЯ
 Классификации ДВС l l l По фазам (гиперкоагуляционная, гипокоагуляционная) По преобладающему механизму (фибринолиз-доминирующий и коагуляция-доминирующий). Неявный (лабораторный), явный (клинически выраженный)
Классификации ДВС l l l По фазам (гиперкоагуляционная, гипокоагуляционная) По преобладающему механизму (фибринолиз-доминирующий и коагуляция-доминирующий). Неявный (лабораторный), явный (клинически выраженный)
 Критерии гиперкоагуляционного синдрома и ДВС Гиперкоагуляцион ный синдром Укорочение АЧТВ, протромбинового времени, повышенная активность тромбоцитов. Кровь при пункции вены быстро травмирует иглу. В пробирке сгусток образуется, но рыхлый. Фибринолиз понижен. Клинических проявлений тромбозов нет. Гиперкоагуляцион ная фаза ДВС Укорочение АЧТВ, протромбинового времени, гиперактивность тромбоцитов. Лабораторные признаки потребления: снижение количества тромбоцитов, факторов свертывания, фибриногена, АТ!!!, протеина С, пр. фибринолиз снижен. Частое быстрое тромбирование иглы при внутривенной пункции. Тромбозы, полиорганная недостаточность. В пробирке сгусток быстро образуется, но нестойкий. Могут появиться ПДФ Гипокоагуляцион ная фаза ДВС Удлинение АЧТВ, протромбинового времени; пониженная активность тромбоцитов. Фибринолиз ускорен. Лабораторные признаки потребления. В пробирке сгусток не образуется. Резкое повышение уровня ПДФ, D-димеров. Кровоточивость. Полиорганная недостаточность
Критерии гиперкоагуляционного синдрома и ДВС Гиперкоагуляцион ный синдром Укорочение АЧТВ, протромбинового времени, повышенная активность тромбоцитов. Кровь при пункции вены быстро травмирует иглу. В пробирке сгусток образуется, но рыхлый. Фибринолиз понижен. Клинических проявлений тромбозов нет. Гиперкоагуляцион ная фаза ДВС Укорочение АЧТВ, протромбинового времени, гиперактивность тромбоцитов. Лабораторные признаки потребления: снижение количества тромбоцитов, факторов свертывания, фибриногена, АТ!!!, протеина С, пр. фибринолиз снижен. Частое быстрое тромбирование иглы при внутривенной пункции. Тромбозы, полиорганная недостаточность. В пробирке сгусток быстро образуется, но нестойкий. Могут появиться ПДФ Гипокоагуляцион ная фаза ДВС Удлинение АЧТВ, протромбинового времени; пониженная активность тромбоцитов. Фибринолиз ускорен. Лабораторные признаки потребления. В пробирке сгусток не образуется. Резкое повышение уровня ПДФ, D-димеров. Кровоточивость. Полиорганная недостаточность
 Лабораторная диагностика ДВС Начальная диагностика Общее время свертывания крови, протромбиновое и тромбиновое время, оценка качества сгустка, тромбоэластограмма, паракоагуляционые тесты, оценка динамики тромбоцитов), АЧТВ l Развернутая диагностика (в специализированной лаборатории) l
Лабораторная диагностика ДВС Начальная диагностика Общее время свертывания крови, протромбиновое и тромбиновое время, оценка качества сгустка, тромбоэластограмма, паракоагуляционые тесты, оценка динамики тромбоцитов), АЧТВ l Развернутая диагностика (в специализированной лаборатории) l
 Лабораторные критерии диагностики ДВС Разнонаправленные изменения коагулограммы и ТЭГ l Лабораторные признаки потребления, в том числе тромбоцитопения l ПДФ и Д-димеры, положительные этаноловый и протаминосульфатный тест l
Лабораторные критерии диагностики ДВС Разнонаправленные изменения коагулограммы и ТЭГ l Лабораторные признаки потребления, в том числе тромбоцитопения l ПДФ и Д-димеры, положительные этаноловый и протаминосульфатный тест l
 Принципы дифференциальной диагностики разных форм ДВС-синдрома - 1
Принципы дифференциальной диагностики разных форм ДВС-синдрома - 1
 Принципы дифференциальной диагностики разных форм ДВС-синдрома - 2
Принципы дифференциальной диагностики разных форм ДВС-синдрома - 2
 Критерии неявного ДВС (Международное общество по тромбозам и гемостазу, 2001) l l l Наличие у пациента заболевания, ассоциированного с ДВС – 2 балла Концентрация тромбоцитов менее 100000 – 1 балл Повышение РФМК (растворимые комплексы мономеров фибрина) или ПДФ – 1 балл Удлинение ПТВ более 3 сек – 1 балл + специфические критерии (уровень ТАТ (комплекс тромбинантитромбин) повышен – 1 балл, фибринолиз активирован, уровень плазмина повышен – 1 балл ) 5 баллов и более – ДВС
Критерии неявного ДВС (Международное общество по тромбозам и гемостазу, 2001) l l l Наличие у пациента заболевания, ассоциированного с ДВС – 2 балла Концентрация тромбоцитов менее 100000 – 1 балл Повышение РФМК (растворимые комплексы мономеров фибрина) или ПДФ – 1 балл Удлинение ПТВ более 3 сек – 1 балл + специфические критерии (уровень ТАТ (комплекс тромбинантитромбин) повышен – 1 балл, фибринолиз активирован, уровень плазмина повышен – 1 балл ) 5 баллов и более – ДВС
 Критерии явного ДВС (Международное общество по тромбозам и гемостазу, 2001) l l Концентрация тромбоцитов менее 100000 – 1 балл, менее 50000 – 2 балла Повышение концентрации РМФК или ПДФ умеренное 2 балла, выраженное – 3 балла Удлинение ПТФ от 3 до 6 сек 1 балл, более 6 сек 2 балла Уровень фибриногена 1 гл и ниже - 1 балл 5 баллов и более – ДВС
Критерии явного ДВС (Международное общество по тромбозам и гемостазу, 2001) l l Концентрация тромбоцитов менее 100000 – 1 балл, менее 50000 – 2 балла Повышение концентрации РМФК или ПДФ умеренное 2 балла, выраженное – 3 балла Удлинение ПТФ от 3 до 6 сек 1 балл, более 6 сек 2 балла Уровень фибриногена 1 гл и ниже - 1 балл 5 баллов и более – ДВС
 Клинические проявления ДВС l l l l Полиорганная недостаточность Тромбозы, затем кровоточивость Заторможенность, быстрая истощаемость Участки бронхиального дыхания в легких, облаковидные инфильтраты в легких (при рентгенографии или КТ) Увеличение печени Снижение диуреза Протеинурия и цилиндрурия Снижение перистальтики кишки
Клинические проявления ДВС l l l l Полиорганная недостаточность Тромбозы, затем кровоточивость Заторможенность, быстрая истощаемость Участки бронхиального дыхания в легких, облаковидные инфильтраты в легких (при рентгенографии или КТ) Увеличение печени Снижение диуреза Протеинурия и цилиндрурия Снижение перистальтики кишки
 В случае успешного купирования ДВС… l l l l Понижение диуреза с последующим его повышением до полиурии Низкий удельный вес мочи в первые дни Опорожнение кишечника по типу кишечного криза Протеинурия и цилиндрурия Шизоциты ( «рубленые» эритроциты» ) в мазке крови Анемия Медленное заживление швов
В случае успешного купирования ДВС… l l l l Понижение диуреза с последующим его повышением до полиурии Низкий удельный вес мочи в первые дни Опорожнение кишечника по типу кишечного криза Протеинурия и цилиндрурия Шизоциты ( «рубленые» эритроциты» ) в мазке крови Анемия Медленное заживление швов
 Повреждающая роль продуктов паракоагуляции l l Являются вторичными антикоагулянтами Ухудшают сократимость матки при акушерских кровотечениях Нарастание содержания этих продуктов делает необходимым плазмаферез
Повреждающая роль продуктов паракоагуляции l l Являются вторичными антикоагулянтами Ухудшают сократимость матки при акушерских кровотечениях Нарастание содержания этих продуктов делает необходимым плазмаферез
 Принципы диагностики синдрома полиорганной дисфункции l
Принципы диагностики синдрома полиорганной дисфункции l
 Обязательные исследования, направленные на диагностику ПОН, у больных с ОМК l l l Анализ крови на общий белок, азотистые шлаки (мочевина, креатинин), трансаминазы, билирубин, амилазу Анализ мочи на диастазу Рентгенография (КТ) легких УЗИ органов брюшной полости (состояние печени, поджелудочной железы, селезенки) УЗИ почек
Обязательные исследования, направленные на диагностику ПОН, у больных с ОМК l l l Анализ крови на общий белок, азотистые шлаки (мочевина, креатинин), трансаминазы, билирубин, амилазу Анализ мочи на диастазу Рентгенография (КТ) легких УЗИ органов брюшной полости (состояние печени, поджелудочной железы, селезенки) УЗИ почек
 Массивная кровопотеря, ДВС и сепсис
Массивная кровопотеря, ДВС и сепсис
 С учетом роли инфекционного фактора ДВС можно подразделить на: первичный инфекционно-септический ДВС l вторичный инфекционно-септический ДВС Инфицирование может иметь место из: ü области повреждения; ü полости послеродовой матки; ü просвета кишки, путем транслокации микрофлоры; ü других источников (катетеров, дренажей, интубационных трубок, из ранее «дремавших» очагов воспаления и пр). l
С учетом роли инфекционного фактора ДВС можно подразделить на: первичный инфекционно-септический ДВС l вторичный инфекционно-септический ДВС Инфицирование может иметь место из: ü области повреждения; ü полости послеродовой матки; ü просвета кишки, путем транслокации микрофлоры; ü других источников (катетеров, дренажей, интубационных трубок, из ранее «дремавших» очагов воспаления и пр). l
 Кровопотеря и сепсис l l l ДВС и сепсис имеют общие патогенетические звенья в развитии, находящие отражение в лабораторных показателях. Лабораторные признаки, отличающие сепсис от ДВС, ненадежны, так, например, характерная для сепсиса гиперфибриногенемия может отсутствовать из-за потребления. Клинические симптомы также часто совпадают (увеличение печени, нарушения сознания и пр) Потеря крови приводит к потере сывороточных рапарантов После острой кровопотери закономерно наступает иммуносупрессия
Кровопотеря и сепсис l l l ДВС и сепсис имеют общие патогенетические звенья в развитии, находящие отражение в лабораторных показателях. Лабораторные признаки, отличающие сепсис от ДВС, ненадежны, так, например, характерная для сепсиса гиперфибриногенемия может отсутствовать из-за потребления. Клинические симптомы также часто совпадают (увеличение печени, нарушения сознания и пр) Потеря крови приводит к потере сывороточных рапарантов После острой кровопотери закономерно наступает иммуносупрессия
 Кровопотеря и профилактика сепсиса l l l В комплексную терапию острой кровопотери необходимо вводить антибиотики с широким спектром действия и малой токсичностью. В каждом конкретном случае необходимо решить вопрос о селективной деконтаминации кишки, приеме сорбентов и пр Переливание СЗП восполняет дефицит плазменных репарантов и антитромбина III
Кровопотеря и профилактика сепсиса l l l В комплексную терапию острой кровопотери необходимо вводить антибиотики с широким спектром действия и малой токсичностью. В каждом конкретном случае необходимо решить вопрос о селективной деконтаминации кишки, приеме сорбентов и пр Переливание СЗП восполняет дефицит плазменных репарантов и антитромбина III
 Значительное повышение температуры тела в сочетании со сдвигом ядра нейтрофилов, лейкоцитозом или лейкопенией у пациенток, перенесших массивную кровопотерю, следует расценивать как сепсис с соответствующим закономерным пересмотром схемы терапии и мониторинга. !
Значительное повышение температуры тела в сочетании со сдвигом ядра нейтрофилов, лейкоцитозом или лейкопенией у пациенток, перенесших массивную кровопотерю, следует расценивать как сепсис с соответствующим закономерным пересмотром схемы терапии и мониторинга. !
 Принципы интенсивной терапии при острой массивной кровопотере
Принципы интенсивной терапии при острой массивной кровопотере
 Принципы терапии при острой кровопотере l l l Оперативный гемостаз Борьба с болью Адекватная подача кислорода Продленная ИВЛ (создает дополнительные возможности контроля за КЩС и делает ситуацию более контролируемой) Восстановление уровня ОЦК Обеспечение перфузии жизненно важных органов
Принципы терапии при острой кровопотере l l l Оперативный гемостаз Борьба с болью Адекватная подача кислорода Продленная ИВЛ (создает дополнительные возможности контроля за КЩС и делает ситуацию более контролируемой) Восстановление уровня ОЦК Обеспечение перфузии жизненно важных органов
 Принципы терапии при острой кровопотере (продолжение) l l l Поддержание факторов свертывания в количествах, достаточных для гемостаза и противостояния ДВС – переливание СЗП Воздействие на систему гемостаза путем назначения НМГ, ингибиторов фибринолиза, дезагрегантов в зависимости от фазы процесса. Восполнение дефицита кислородоносителя до минимально необходимого уровня Коррекция исходного гиперкоагуляционного синдрома в зависимости от причин (антиагреганты, цитостатики, плазмаферез и пр) Антибиотикотерапия Профилактика ПОН
Принципы терапии при острой кровопотере (продолжение) l l l Поддержание факторов свертывания в количествах, достаточных для гемостаза и противостояния ДВС – переливание СЗП Воздействие на систему гемостаза путем назначения НМГ, ингибиторов фибринолиза, дезагрегантов в зависимости от фазы процесса. Восполнение дефицита кислородоносителя до минимально необходимого уровня Коррекция исходного гиперкоагуляционного синдрома в зависимости от причин (антиагреганты, цитостатики, плазмаферез и пр) Антибиотикотерапия Профилактика ПОН
 Что на этапе до достижения гемостаза способно ухудшить прогноз? Ошибки скорой помощи l l l Неконтролируемое восполнение ОЦК до момента остановки кровотечения. Восполнение ОЦК коллоидами реологического действия (реополиглюкин) до момента остановки кровотечения. Упорные попытки достичь не минимально необходимых, а нормальных показателей АД до момента остановки кровотечения.
Что на этапе до достижения гемостаза способно ухудшить прогноз? Ошибки скорой помощи l l l Неконтролируемое восполнение ОЦК до момента остановки кровотечения. Восполнение ОЦК коллоидами реологического действия (реополиглюкин) до момента остановки кровотечения. Упорные попытки достичь не минимально необходимых, а нормальных показателей АД до момента остановки кровотечения.
 Объем и соотношение переливаемых сред - 1 При потере 500 -750 мл крови (что обычно соответствует 10 -15% дефицита ОЦК) как правило достаточно введения кристаллоидных растворов в объеме 200300% объема кровопотери. Трансфузия компонентов крови противопоказана за исключением особых случаев.
Объем и соотношение переливаемых сред - 1 При потере 500 -750 мл крови (что обычно соответствует 10 -15% дефицита ОЦК) как правило достаточно введения кристаллоидных растворов в объеме 200300% объема кровопотери. Трансфузия компонентов крови противопоказана за исключением особых случаев.
 Объем и соотношение переливаемых сред - 2 l l l При отсутствии ПОН и ДВС острую кровопотерю до 30% ОЦК (750 -1500 мл) следует лечить сочетанием кристаллоидов и коллоидов в соотношении 3: 1 Объем инфузии 200 -300% к величине кровопотери Трансфузия эритромассы в данном случае противопоказана, СЗП – по показаниям
Объем и соотношение переливаемых сред - 2 l l l При отсутствии ПОН и ДВС острую кровопотерю до 30% ОЦК (750 -1500 мл) следует лечить сочетанием кристаллоидов и коллоидов в соотношении 3: 1 Объем инфузии 200 -300% к величине кровопотери Трансфузия эритромассы в данном случае противопоказана, СЗП – по показаниям
 Объем и соотношение переливаемых сред - 3 l l При более объемной кровопотере наряду с введением кристаллоидов и коллоидов возникает потребность в трансфузии СЗП. Показания к введению эритроцитсодержащих сред в лечении ОМК возникают обычно при дефиците ОЦК 40% и более.
Объем и соотношение переливаемых сред - 3 l l При более объемной кровопотере наряду с введением кристаллоидов и коллоидов возникает потребность в трансфузии СЗП. Показания к введению эритроцитсодержащих сред в лечении ОМК возникают обычно при дефиците ОЦК 40% и более.
 Критерии эффективности инфузионнотрансфузионной терапии l l l l Стабилизация гемодинамики (без биогенных аминов) Давление в легочной артерии 15 -30 мм рт ст сист, 5 -12 мм. Рт ст диаст Среднее АД 70 -105 мм рт ст ЦВД не менее 7 -8 мм вод ст, но не более 12 Почасовой диурез не менее 30 мл. Отсутствие одышки Сатурация не менее 90 Отсутствие клинических проявлений гипоксии
Критерии эффективности инфузионнотрансфузионной терапии l l l l Стабилизация гемодинамики (без биогенных аминов) Давление в легочной артерии 15 -30 мм рт ст сист, 5 -12 мм. Рт ст диаст Среднее АД 70 -105 мм рт ст ЦВД не менее 7 -8 мм вод ст, но не более 12 Почасовой диурез не менее 30 мл. Отсутствие одышки Сатурация не менее 90 Отсутствие клинических проявлений гипоксии
 Обзор основных групп препаратов
Обзор основных групп препаратов
 Кристаллоиды Плюсы o. Первый этап восполнения ОЦК o. Гемодилюция, коррекция сердечного выброса o. Позволяют дифференцированно воздействовать на обмен электролитов (при учете их состава) и КЩС Минусы o. Снижение капиллярного тока крови, нарушение транспорта кислорода o. Большая вероятность отека легких и мозга при массивном введении o. Короткий период полужизни в кровотоке
Кристаллоиды Плюсы o. Первый этап восполнения ОЦК o. Гемодилюция, коррекция сердечного выброса o. Позволяют дифференцированно воздействовать на обмен электролитов (при учете их состава) и КЩС Минусы o. Снижение капиллярного тока крови, нарушение транспорта кислорода o. Большая вероятность отека легких и мозга при массивном введении o. Короткий период полужизни в кровотоке
 Кристаллоиды l l l До 100 мл в мин начально до стабилизации ОЦК, далее – по ситуации Бессолевые (глюкоза 5%) препараты на этапе первичной остановки кровотечения не применяются !!! Растворы соды – с предельной осторожностью
Кристаллоиды l l l До 100 мл в мин начально до стабилизации ОЦК, далее – по ситуации Бессолевые (глюкоза 5%) препараты на этапе первичной остановки кровотечения не применяются !!! Растворы соды – с предельной осторожностью
 Декстраны l Декстраны 70 (тыс) Макродекс, Полиглюкин l Декстраны 40 (тыс) Реомакродекс, Реополиглюкин l Декстран с ММ 1000
Декстраны l Декстраны 70 (тыс) Макродекс, Полиглюкин l Декстраны 40 (тыс) Реомакродекс, Реополиглюкин l Декстран с ММ 1000
 Декстраны Плюсы o. Хорошее Минусы o. Узкое терапевтическое окно плазмозамещающее o. Высокая реактогенность действие (у ряда o. Пролонгируют состояние гипокоагуляции за счет препаратов лучше, чем у гепариноподобного антитромбоцитарного лействия, ГЭК) уменьшают количество тромбоцитов максимально через 2 o. Модулирует активность 6 часов после инфузии (опасная доза выше 1, 5 г на кг) o. Может усиливать коагуляцию фибриногена и подавлять фибринолитической фибринолиз, а также увеличивать лазмининдуцированный системы лизис тромбов o. Способны o. Декстраны с массой более 60 вызывают прогрессивную предотвращать агрегацию тромбоцитов с нарушением «питающего» послеоперационные кровотока тромбозы o. Приводят к блокаде клеток ретикулоэндотелиальной o. Сгусток в присутствии системы декстранов легче o. Провоцируют «декстрановый ожог» почки лизируется o. Инфузия декстранов в дозе более 20 мл/кг/сут затрудняет определение группы крови
Декстраны Плюсы o. Хорошее Минусы o. Узкое терапевтическое окно плазмозамещающее o. Высокая реактогенность действие (у ряда o. Пролонгируют состояние гипокоагуляции за счет препаратов лучше, чем у гепариноподобного антитромбоцитарного лействия, ГЭК) уменьшают количество тромбоцитов максимально через 2 o. Модулирует активность 6 часов после инфузии (опасная доза выше 1, 5 г на кг) o. Может усиливать коагуляцию фибриногена и подавлять фибринолитической фибринолиз, а также увеличивать лазмининдуцированный системы лизис тромбов o. Способны o. Декстраны с массой более 60 вызывают прогрессивную предотвращать агрегацию тромбоцитов с нарушением «питающего» послеоперационные кровотока тромбозы o. Приводят к блокаде клеток ретикулоэндотелиальной o. Сгусток в присутствии системы декстранов легче o. Провоцируют «декстрановый ожог» почки лизируется o. Инфузия декстранов в дозе более 20 мл/кг/сут затрудняет определение группы крови
 Декстраны – ниша l l l Профилактика ишемических поражений органов Восстановление функции фибринолитической системы Потенцирования лизиса фибриновых тромбов
Декстраны – ниша l l l Профилактика ишемических поражений органов Восстановление функции фибринолитической системы Потенцирования лизиса фибриновых тромбов
 Препараты на основе желатина Плюсы: l Детоксицирующее действие l Стимуляция диуреза «Ниша» : дефицит ОЦК при необходимости создания волемического эффекта средней продолжительности и при необходимости стимуляции диуреза
Препараты на основе желатина Плюсы: l Детоксицирующее действие l Стимуляция диуреза «Ниша» : дефицит ОЦК при необходимости создания волемического эффекта средней продолжительности и при необходимости стимуляции диуреза
 Препараты на основе желатина Минусы l Объемозамещающий эффект 70% (по отношению к 5% альбумину) l Пребывание в кровотоке не более 3 часов у здоровых, при капиллярной утечке проникает в интерстиций, приводя к отекам, возрастанию риска отека легких l Альбуминурия, повреждение почек l Анафилактоидные и гистаминоподобные реакции (бронхоспазм, тахикардия и пр) l Прямое гипотензивное действие, особенно заметное при фоновом применении цитостатиков и ингибиторов ацетилхолинэстеразы l Сопутствующая перегрузка йонами натрия l Неустойчивость сгустка из-за снижения способности фибронектина к образованию ковалентных связей, снижение агрегации и адгезии тромбоцитов, повышенная кровоточивость l Увеличивают продукцию медиаторов воспаления, например интерлейкинов, стимулирует систему комплемента l Риск болезни Крейцфельдта-Якоба
Препараты на основе желатина Минусы l Объемозамещающий эффект 70% (по отношению к 5% альбумину) l Пребывание в кровотоке не более 3 часов у здоровых, при капиллярной утечке проникает в интерстиций, приводя к отекам, возрастанию риска отека легких l Альбуминурия, повреждение почек l Анафилактоидные и гистаминоподобные реакции (бронхоспазм, тахикардия и пр) l Прямое гипотензивное действие, особенно заметное при фоновом применении цитостатиков и ингибиторов ацетилхолинэстеразы l Сопутствующая перегрузка йонами натрия l Неустойчивость сгустка из-за снижения способности фибронектина к образованию ковалентных связей, снижение агрегации и адгезии тромбоцитов, повышенная кровоточивость l Увеличивают продукцию медиаторов воспаления, например интерлейкинов, стимулирует систему комплемента l Риск болезни Крейцфельдта-Якоба
 Препараты ГЭК l l 3%. 6%. 10% растворы HAES, инфукол, волювен, рефортан Изоволемическое (или даже первоначально гиперволемическое у 10% раствора действие), сохраняющееся не менее 4 часов Доза не должна превышать 20 мл на кг массы тела в сутки
Препараты ГЭК l l 3%. 6%. 10% растворы HAES, инфукол, волювен, рефортан Изоволемическое (или даже первоначально гиперволемическое у 10% раствора действие), сохраняющееся не менее 4 часов Доза не должна превышать 20 мл на кг массы тела в сутки
 Препараты ГЭК Плюсы o. Индекс сохранения коллоида в сосудистом русле 0, 58, высокое онкотическое давление o. Улучшают реологию крови o. Наименее реактогенные коллоиды o. Блокируют капиллярную утечку o. Стимулируют функцию почек o. Снижают адгезию и агрегацию тромбоцитов o. Не влияют на экспрессию поверхностных антигенов крови o. Модулируют активность циркулирующих адгезивных молекул и медиаторов воспаления, не активируют систему комплемента (профилактика системного воспалительного ответа) Минусы o. Негативное действие на систему гемостаза o. Повышение активности альфаамилазы крови
Препараты ГЭК Плюсы o. Индекс сохранения коллоида в сосудистом русле 0, 58, высокое онкотическое давление o. Улучшают реологию крови o. Наименее реактогенные коллоиды o. Блокируют капиллярную утечку o. Стимулируют функцию почек o. Снижают адгезию и агрегацию тромбоцитов o. Не влияют на экспрессию поверхностных антигенов крови o. Модулируют активность циркулирующих адгезивных молекул и медиаторов воспаления, не активируют систему комплемента (профилактика системного воспалительного ответа) Минусы o. Негативное действие на систему гемостаза o. Повышение активности альфаамилазы крови
 СЗП l l l Плюсы Естественный источник плазменных факторов Объемостабилизирую щий эффект Противовоспалитель ное действие l l Минусы Возможность передачи инфекций Трансфузионные реакции
СЗП l l l Плюсы Естественный источник плазменных факторов Объемостабилизирую щий эффект Противовоспалитель ное действие l l Минусы Возможность передачи инфекций Трансфузионные реакции
 Цели применения СЗП l l Восполнение дефицита факторов свертывания Восполнение дефицита белков-репарантов Использование противовоспалительного потенциала СЗП не является препаратом первого ряда как плазмозамещающее средство и источник белка
Цели применения СЗП l l Восполнение дефицита факторов свертывания Восполнение дефицита белков-репарантов Использование противовоспалительного потенциала СЗП не является препаратом первого ряда как плазмозамещающее средство и источник белка
 Режим введения СЗП Начальное количество 10 -15 мл на кг массы тела. l Показаниями к повторной трансфузии СЗП являются: ü -рецидив кровотечения; ü -повторное удлинение протромбинового времени и АЧТВ; ü -прогрессирующая тромбоцитопения; ü -снижение уровня фибриногена; ü -повторное исчезновение ретракции сгустка. l
Режим введения СЗП Начальное количество 10 -15 мл на кг массы тела. l Показаниями к повторной трансфузии СЗП являются: ü -рецидив кровотечения; ü -повторное удлинение протромбинового времени и АЧТВ; ü -прогрессирующая тромбоцитопения; ü -снижение уровня фибриногена; ü -повторное исчезновение ретракции сгустка. l
 Альбумин l Плюсы вирусбезопасность Минусы l Тяжелые отеки вследствие проникновение альбумина в интерстиций l Иммунизация l Уменьшение скорости клубочковой фильтрации и диуреза l Удлинение времени ИВЛ
Альбумин l Плюсы вирусбезопасность Минусы l Тяжелые отеки вследствие проникновение альбумина в интерстиций l Иммунизация l Уменьшение скорости клубочковой фильтрации и диуреза l Удлинение времени ИВЛ
 Тромбомасса Переливается при тромбоцитопении менее 100000 при наличии синячковой или любой другой кровоточивости Абсолютным показанием для переливания является тромбоцитопения менее 50000 (Число Франка 20000)
Тромбомасса Переливается при тромбоцитопении менее 100000 при наличии синячковой или любой другой кровоточивости Абсолютным показанием для переливания является тромбоцитопения менее 50000 (Число Франка 20000)
 Прочие препараты крови l l l Криопреципитат (показание – низкий уровень фибриногена, т. е. менее 1 гл, доза при этом должна составлять 2 пакета на 10 кг массы тела) Гипериммунная плазма Препарат антитромбина III
Прочие препараты крови l l l Криопреципитат (показание – низкий уровень фибриногена, т. е. менее 1 гл, доза при этом должна составлять 2 пакета на 10 кг массы тела) Гипериммунная плазма Препарат антитромбина III
 l Ново. Севен l - рекомбинантный активированный YII фактор. При введении наступает прямая активация Х фактора независимо от концентрации прочих факторов, формируется стабильный фибриновый сгусток. Считается, что препарат активирует гемостаз только в месте повреждения. Наиболее серьезные побочные эффекты – тромбоэмболические Вводят 90 мкгкг массы тела, возможно повторное использование через 2 часа Определяют ПТВ до введения и через 10 мин после введения препарата и АЧТВ l l l
l Ново. Севен l - рекомбинантный активированный YII фактор. При введении наступает прямая активация Х фактора независимо от концентрации прочих факторов, формируется стабильный фибриновый сгусток. Считается, что препарат активирует гемостаз только в месте повреждения. Наиболее серьезные побочные эффекты – тромбоэмболические Вводят 90 мкгкг массы тела, возможно повторное использование через 2 часа Определяют ПТВ до введения и через 10 мин после введения препарата и АЧТВ l l l
 l Зигрис l l – активированный рекомбинантный протеин С Выделяют антитромботическое (уменьшает образование тромбина), непрямое профибринолитическое действие, противовоспалительный эффект Показание – тяжелый сепсис Противопоказание– угроза кровотечения, планируемое в течение 2 часов оперативное лечение
l Зигрис l l – активированный рекомбинантный протеин С Выделяют антитромботическое (уменьшает образование тромбина), непрямое профибринолитическое действие, противовоспалительный эффект Показание – тяжелый сепсис Противопоказание– угроза кровотечения, планируемое в течение 2 часов оперативное лечение
 Нефракционированный гепарин и НМГ l Плюсы Улучшение микроциркуляции l l Минусы Гепарининдуцированная и гепаринассоциированная тромбоцитопения Необходимость контроля коагулограммы
Нефракционированный гепарин и НМГ l Плюсы Улучшение микроциркуляции l l Минусы Гепарининдуцированная и гепаринассоциированная тромбоцитопения Необходимость контроля коагулограммы
 Ингибиторы фибринолиза l l l Апротинин (контрикал, трасилол, гордокс, ингитрил) Транексамовая кислота Аминокапроновая кислота
Ингибиторы фибринолиза l l l Апротинин (контрикал, трасилол, гордокс, ингитрил) Транексамовая кислота Аминокапроновая кислота
 Прочие препараты l l l Сандостатин Препараты, уменьшающие желудочную секрецию Непрямые антикоагулянты Иммунокорректоры Анальгетики Прямые ингибиторы протромбина
Прочие препараты l l l Сандостатин Препараты, уменьшающие желудочную секрецию Непрямые антикоагулянты Иммунокорректоры Анальгетики Прямые ингибиторы протромбина
 Старые взгляды на компенсацию кровопотери Переливание «капля за каплю» l Ориентир – достижение нормального уровня гемоглобина l Взгляд на ДВС как на афибриногенемию Следствия: l Переливание огромных количеств донорской крови (до 5 -6 литров) с развитием синдрома массивной трансфузии l Лечение фибриногеном, усугубление ДВС l Рецидивы кровотечений l Полиорганная недостаточность (а не предполагаемое улучшение «трофики тканей» ) l Высокая смертность l
Старые взгляды на компенсацию кровопотери Переливание «капля за каплю» l Ориентир – достижение нормального уровня гемоглобина l Взгляд на ДВС как на афибриногенемию Следствия: l Переливание огромных количеств донорской крови (до 5 -6 литров) с развитием синдрома массивной трансфузии l Лечение фибриногеном, усугубление ДВС l Рецидивы кровотечений l Полиорганная недостаточность (а не предполагаемое улучшение «трофики тканей» ) l Высокая смертность l
 «Для трансфузионной терапии используются препараты компонентов крови» Приказ Минздрава РФ № 363 !
«Для трансфузионной терапии используются препараты компонентов крови» Приказ Минздрава РФ № 363 !
 Цельная кровь «…. Показаний к переливанию цельной крови нет…» Приказ Минздрава РФ № 363 !
Цельная кровь «…. Показаний к переливанию цельной крови нет…» Приказ Минздрава РФ № 363 !
 Дефицит кислородоносителя l l l На уровень гемоглобина в условиях острой кровопотери ориентироваться нельзя Критическим (формально) считается гематокритное число 30 Запасов эритроцитов у человека хватает для интенсивной физической активности Есть запас эритроцитов в депо Лихорадочные состояния, исходные поражения миокарда, атеросклероз и пр. увеличивают потребность в кислородоносителе.
Дефицит кислородоносителя l l l На уровень гемоглобина в условиях острой кровопотери ориентироваться нельзя Критическим (формально) считается гематокритное число 30 Запасов эритроцитов у человека хватает для интенсивной физической активности Есть запас эритроцитов в депо Лихорадочные состояния, исходные поражения миокарда, атеросклероз и пр. увеличивают потребность в кислородоносителе.
 l Организм человека способен выдержать острую потерю 60 -70% объема эритроцитов l Утрата 30% объема плазмы несовместима с жизнью
l Организм человека способен выдержать острую потерю 60 -70% объема эритроцитов l Утрата 30% объема плазмы несовместима с жизнью
 Что такое цельная кровь, излившаяся из сосуда? Микросгустки l Дефицит 2, 3 -дифосфоглицерата l Разрушенные лейкоциты, повышающие риск посттрансфузионных реакций (даже при реинфузии !!!) l Восстановление функции как кислородопереносчика через несколько дней после трансфузии Переливаются только компоненты крови. Для восполнения кислородоносителя таким компонентом являются эритромасса и эритроцитарная взвесь. l
Что такое цельная кровь, излившаяся из сосуда? Микросгустки l Дефицит 2, 3 -дифосфоглицерата l Разрушенные лейкоциты, повышающие риск посттрансфузионных реакций (даже при реинфузии !!!) l Восстановление функции как кислородопереносчика через несколько дней после трансфузии Переливаются только компоненты крови. Для восполнения кислородоносителя таким компонентом являются эритромасса и эритроцитарная взвесь. l
 Носительство возбудителей инфекции у потенциальных доноров l l l Вирус гепатита В 0, 5 -4% Вирус гепатита С 0, 7 -10% Гепатиты D, TTV Вирус иммунодефицита человека Болезнь Крейцфельда-Якоба
Носительство возбудителей инфекции у потенциальных доноров l l l Вирус гепатита В 0, 5 -4% Вирус гепатита С 0, 7 -10% Гепатиты D, TTV Вирус иммунодефицита человека Болезнь Крейцфельда-Якоба
 Реинфузия l l l Реинфузия с фильтрацией через марлю запрещена Реинфузировать можно только отмытые эритроциты (СELL-SAVER) Реинфузировать кровь можно только через систему с лейкоцитарным фильтром Нельзя реинфузировать кровь при опухолевых и гнойных воспалительных заболеваниях, при наличии примеси амниотической жидкости, крайне опасна реинфузия при внематочной беременности Нельзя реинфузировать кровь в случае применения фибринового клея, гемостатических губок и пр.
Реинфузия l l l Реинфузия с фильтрацией через марлю запрещена Реинфузировать можно только отмытые эритроциты (СELL-SAVER) Реинфузировать кровь можно только через систему с лейкоцитарным фильтром Нельзя реинфузировать кровь при опухолевых и гнойных воспалительных заболеваниях, при наличии примеси амниотической жидкости, крайне опасна реинфузия при внематочной беременности Нельзя реинфузировать кровь в случае применения фибринового клея, гемостатических губок и пр.
 Гемотрансфузия (переливание эритромассы) Показанием для возможного переливания эритроцитсодержащих сред при лечении острой кровопотери служит развившаяся анемия с критическими показателями крови: l гемоглобин 60 -70 г/л; l гематокрит 25 -28%; l объем кровопотери 30 -40% ОЦК.
Гемотрансфузия (переливание эритромассы) Показанием для возможного переливания эритроцитсодержащих сред при лечении острой кровопотери служит развившаяся анемия с критическими показателями крови: l гемоглобин 60 -70 г/л; l гематокрит 25 -28%; l объем кровопотери 30 -40% ОЦК.
 Гемотрансфузия (переливание эритромассы) Показания l Сатурация менее 90 l Нестабильная гемодинамика l Бледность l Цианоз l Участие вспомогательной мускулатуры в дыхании l Нарушения сознания l Ишемия миокарда (ЭКГ) Нельзя начинать с переливания эритромассы !!! Соотношение объемов СЗП и эритроцитов составляет как правило 3: 1
Гемотрансфузия (переливание эритромассы) Показания l Сатурация менее 90 l Нестабильная гемодинамика l Бледность l Цианоз l Участие вспомогательной мускулатуры в дыхании l Нарушения сознания l Ишемия миокарда (ЭКГ) Нельзя начинать с переливания эритромассы !!! Соотношение объемов СЗП и эритроцитов составляет как правило 3: 1
 Типичные электролитные нарушения, сопровождающие массивную кровопотерю и ее инфузионно-трансфузионную терапию l l Дефицит кальция во время быстрых инфузий препаратов крови (цитрат натрия), особенно при предшествующей терапии глюкокортикоидами. Судорожный синдром. (В. в. Раствор хлорида кальция 10% 5 -10 мл) Дефицит калия вследствие его потери. Нарушения ритма сердца (аритмии, экстрасистолы, мерцание). Крайне важно, чтобы в состав инфузии входили Рингерлактат, лактасол, трисоль и пр)
Типичные электролитные нарушения, сопровождающие массивную кровопотерю и ее инфузионно-трансфузионную терапию l l Дефицит кальция во время быстрых инфузий препаратов крови (цитрат натрия), особенно при предшествующей терапии глюкокортикоидами. Судорожный синдром. (В. в. Раствор хлорида кальция 10% 5 -10 мл) Дефицит калия вследствие его потери. Нарушения ритма сердца (аритмии, экстрасистолы, мерцание). Крайне важно, чтобы в состав инфузии входили Рингерлактат, лактасол, трисоль и пр)
 Острая массивная кровопотеря и ДВС в акушерстве (особенности)
Острая массивная кровопотеря и ДВС в акушерстве (особенности)
 Кровотечения, как причина материнской летальности в акушерстве составляют: l l l В чистом виде — 20 -25%; Как конкурирующая причина — 42% Как фоновая – до 78% !
Кровотечения, как причина материнской летальности в акушерстве составляют: l l l В чистом виде — 20 -25%; Как конкурирующая причина — 42% Как фоновая – до 78% !
 Адаптационные изменения кровообращения при беременности l l l Увеличение ЧСС Увеличение сердечного выброса Повышение сократимости миокарда Снижение общего периферического сопротивления сосудов Уменьшение АД Основная причина изменений – временная гиперволемия, основная цель – обеспечение плацентарного кровотока и насыщения тканей кислородом в условиях физиологической анемии
Адаптационные изменения кровообращения при беременности l l l Увеличение ЧСС Увеличение сердечного выброса Повышение сократимости миокарда Снижение общего периферического сопротивления сосудов Уменьшение АД Основная причина изменений – временная гиперволемия, основная цель – обеспечение плацентарного кровотока и насыщения тканей кислородом в условиях физиологической анемии
 Адаптационные изменения состава крови при беременности l l l Увеличение объема плазмы вследствие физиологического гиперальдостеронизма Увеличение количества форменных элементов (не пропорциональное увеличению объема плазмы) Физиологическая анемия
Адаптационные изменения состава крови при беременности l l l Увеличение объема плазмы вследствие физиологического гиперальдостеронизма Увеличение количества форменных элементов (не пропорциональное увеличению объема плазмы) Физиологическая анемия
 Адаптационные изменения системы свертывания крови при беременности l l l Общее число тромбоцитов в течение беременности или не изменяется, или слегка снижается. Отмечаются укорочение периода жизни тромбоцитов и их усиленная выработка. С течением беременности усиливаются прокоагулянтные свойства эндотелия за счет усиления продукции кофекторов к фактору Виллебранда без одновременного усиления антикоагулянтных свойств. Увеличивается концентрация многих факторов свертывания, так концентрация фибриноген в крови к концу беременности на ? 0% выше показателя небеременных. Снижается (из-за расходования) концентрация антитромбина пр одновременном усилении активности Отмечается выраженное уменьшение фибринолитической активности за счет активации ингибиторов фибринолиза (нгибитора ТАП)
Адаптационные изменения системы свертывания крови при беременности l l l Общее число тромбоцитов в течение беременности или не изменяется, или слегка снижается. Отмечаются укорочение периода жизни тромбоцитов и их усиленная выработка. С течением беременности усиливаются прокоагулянтные свойства эндотелия за счет усиления продукции кофекторов к фактору Виллебранда без одновременного усиления антикоагулянтных свойств. Увеличивается концентрация многих факторов свертывания, так концентрация фибриноген в крови к концу беременности на ? 0% выше показателя небеременных. Снижается (из-за расходования) концентрация антитромбина пр одновременном усилении активности Отмечается выраженное уменьшение фибринолитической активности за счет активации ингибиторов фибринолиза (нгибитора ТАП)
 Особенности течения акушерской кровопотери l l При физиологической беременности кровопотеря до 500 мл (а в некоторых) случаях до 1000 мл может не сопровождаться выраженными нарушениями благодаря механизмам адаптации Такие состояния и заболевания как гестоз, гипертензия беременных, сахарный диабет, анемия, дегидратация и пр нарушают процессы адаптации. Как следствие, в акушерстве объем кровопотери часто не соответствует характеру и степени тяжести наблюдаемых нарушений. Характерно молниеносное протекание гиперкоагуляционной фазы ДВС и немедленное наступление фазы гипокоагуляции
Особенности течения акушерской кровопотери l l При физиологической беременности кровопотеря до 500 мл (а в некоторых) случаях до 1000 мл может не сопровождаться выраженными нарушениями благодаря механизмам адаптации Такие состояния и заболевания как гестоз, гипертензия беременных, сахарный диабет, анемия, дегидратация и пр нарушают процессы адаптации. Как следствие, в акушерстве объем кровопотери часто не соответствует характеру и степени тяжести наблюдаемых нарушений. Характерно молниеносное протекание гиперкоагуляционной фазы ДВС и немедленное наступление фазы гипокоагуляции
 Действия при послеродовых кровотечениях l l l l l Катетеризация мочевого пузыря Сосудистый доступ Исследование мягких родовых путей Ручное обследование стенок полости матки При гипотонии матки Инфузия окситоцина 40 ЕД на 1 л р-ра Рингера, Метилэргометрин 025 в. в, при отсутствии эффекта повторно PGE 1 200 мг или PGE 2 Двухстороннее лигирование маточных артерий Двухстороннее лигирование внутренней подвздошной артерии Гистерэктомия.
Действия при послеродовых кровотечениях l l l l l Катетеризация мочевого пузыря Сосудистый доступ Исследование мягких родовых путей Ручное обследование стенок полости матки При гипотонии матки Инфузия окситоцина 40 ЕД на 1 л р-ра Рингера, Метилэргометрин 025 в. в, при отсутствии эффекта повторно PGE 1 200 мг или PGE 2 Двухстороннее лигирование маточных артерий Двухстороннее лигирование внутренней подвздошной артерии Гистерэктомия.
 Спорные и нерешенные вопросы тактики при акушерских кровотечениях l l Клеммы по Бакшееву Использование эмболизации маточных артерий Тактика с поэтапной перевязкой сосудов без гистерэктомии. Применение вазопрессина ?
Спорные и нерешенные вопросы тактики при акушерских кровотечениях l l Клеммы по Бакшееву Использование эмболизации маточных артерий Тактика с поэтапной перевязкой сосудов без гистерэктомии. Применение вазопрессина ?
 Совет l l Статья А. Н. Рымашевского и соавт. «Хирургический компонент лечения акушерских гипотонических кровотечений» Акушерство и гинекология № 3 2008 г Фильмы на диске-приложении к национальному руководству
Совет l l Статья А. Н. Рымашевского и соавт. «Хирургический компонент лечения акушерских гипотонических кровотечений» Акушерство и гинекология № 3 2008 г Фильмы на диске-приложении к национальному руководству
 Профилактика акушерских кровотечений l l l l Лечение осложнений беременности Лечение внутриутробной инфекции Корректный план родов Аутодонорство Принцип Альфельда Отказ от вскрытия плодного пузыря при незрелой шейке Диагностика хронического и подострого ДВС и гиперкоагуляционного синдрома
Профилактика акушерских кровотечений l l l l Лечение осложнений беременности Лечение внутриутробной инфекции Корректный план родов Аутодонорство Принцип Альфельда Отказ от вскрытия плодного пузыря при незрелой шейке Диагностика хронического и подострого ДВС и гиперкоагуляционного синдрома
 Особенности инфузионнотрансфузионной терапии в акушерстве l l Высокая частота аллергических реакций на декстраны Высокая частота нарушений гемостаза при введении HAES Потребность в объемных инфузиях вследствие повышенной склонности к перемещению жидкости в интерстициальное пространство Из-за физиологического снижения осмолярности крови растворы для беременных должны быть гиперосмолярными и гиперонкотическими. В среднем, если у общехирургических больных соотношение между коллоидами и кристаллоидами составляет обычно 1: 2, то у беременных, особенно с гестозом, – 2: 1
Особенности инфузионнотрансфузионной терапии в акушерстве l l Высокая частота аллергических реакций на декстраны Высокая частота нарушений гемостаза при введении HAES Потребность в объемных инфузиях вследствие повышенной склонности к перемещению жидкости в интерстициальное пространство Из-за физиологического снижения осмолярности крови растворы для беременных должны быть гиперосмолярными и гиперонкотическими. В среднем, если у общехирургических больных соотношение между коллоидами и кристаллоидами составляет обычно 1: 2, то у беременных, особенно с гестозом, – 2: 1
 Спасибо за внимание!
Спасибо за внимание!


