ОДН-студенты.ppt
- Количество слайдов: 69
 ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ ЛЕКЦИЯ ДОЦЕНТА КАФЕДРЫ ГОВОРОВОЙ Н. В. 1
ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ ЛЕКЦИЯ ДОЦЕНТА КАФЕДРЫ ГОВОРОВОЙ Н. В. 1
 Актуальность проблемы ОДН • Сталкиваются специалисты любого профиля, в любых условиях • Тенденция к учащению хронических легочных заболеваний – по данным ВОЗ • Учащение синдрома ОДН в связи с вовлечением в процесс легких при тяжелых заболеваниях других органов и систем, критических состояниях 2
Актуальность проблемы ОДН • Сталкиваются специалисты любого профиля, в любых условиях • Тенденция к учащению хронических легочных заболеваний – по данным ВОЗ • Учащение синдрома ОДН в связи с вовлечением в процесс легких при тяжелых заболеваниях других органов и систем, критических состояниях 2
 3
3
 1766 г. – одно из первых описаний ДН – Зыбелин С. Г. • ДН - это состояние организма, при котором ограничены возможности лёгких, грудной клетки, ЦНС и кровообращения обеспечить нормальный газовый состав артериальной крови 4
1766 г. – одно из первых описаний ДН – Зыбелин С. Г. • ДН - это состояние организма, при котором ограничены возможности лёгких, грудной клетки, ЦНС и кровообращения обеспечить нормальный газовый состав артериальной крови 4
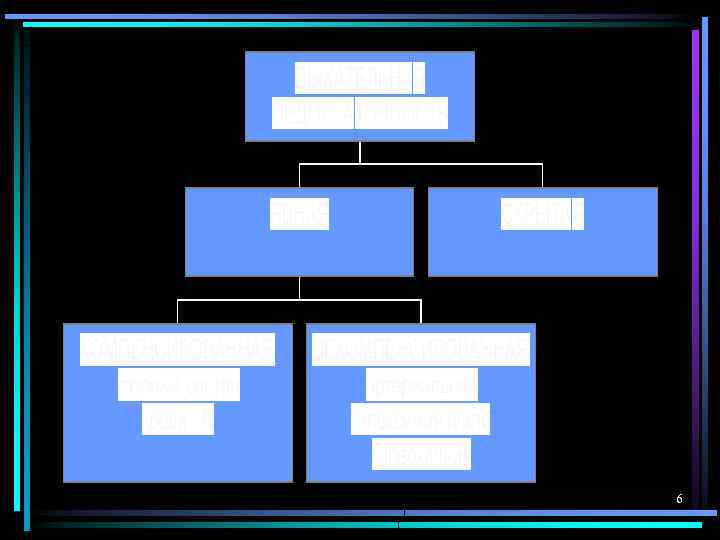
 Определение ДН, принятое на XY съезде терапевтов • Дыхательная недостаточность – состояние, при котором либо не обеспечивается поддержание нормального газового состава артериальной крови, либо последнее достигается за счет ненормальной работы аппараты внешнего дыхания, приводящей к снижению функциональных возможностей организма. 5
Определение ДН, принятое на XY съезде терапевтов • Дыхательная недостаточность – состояние, при котором либо не обеспечивается поддержание нормального газового состава артериальной крови, либо последнее достигается за счет ненормальной работы аппараты внешнего дыхания, приводящей к снижению функциональных возможностей организма. 5
 6
6
 Дыхательная недостаточность Скрытая ДН → реабилитация Компенсированная → респираторная терапия Декомпенсированная → интенсивная терапия 7
Дыхательная недостаточность Скрытая ДН → реабилитация Компенсированная → респираторная терапия Декомпенсированная → интенсивная терапия 7
 ОДН • В отличие от хронической ДН, ОДН – это декомпенсированное состояние, при котором быстро прогрессируют гипоксемия или дыхательный ацидоз, снижается р. Н крови. • Нарушения транспорта кислорода и углекислоты сопровождаются изменениями функции клеток и органов. • ОДН – это всегда критическое состояние. 8
ОДН • В отличие от хронической ДН, ОДН – это декомпенсированное состояние, при котором быстро прогрессируют гипоксемия или дыхательный ацидоз, снижается р. Н крови. • Нарушения транспорта кислорода и углекислоты сопровождаются изменениями функции клеток и органов. • ОДН – это всегда критическое состояние. 8
 9
9
 Признаки ОДН • Диагноз ставят при наличии двух и более признаков • Острое нарушение дыхания (олигопноэ, тахипноэ, брадипноэ, апноэ, патологические ритмы) • Прогрессирующая артериальная гипоксемия (Ра. О 2< 50 мм рт ст при дыхании воздухом) • Прогрессирующая гиперкапния (PCO 2> 50 мм рт ст) • р. Н< 7, 3 10
Признаки ОДН • Диагноз ставят при наличии двух и более признаков • Острое нарушение дыхания (олигопноэ, тахипноэ, брадипноэ, апноэ, патологические ритмы) • Прогрессирующая артериальная гипоксемия (Ра. О 2< 50 мм рт ст при дыхании воздухом) • Прогрессирующая гиперкапния (PCO 2> 50 мм рт ст) • р. Н< 7, 3 10
 Критерии тяжести ОДН (Ваневский В. Л. ) • I степень – умеренная – Сознание сохранено, беспокойство – Кожа бледная – Акроцианоз (не всегда) – Одышка до 30 в мин – Тахикардия – Артериальная гипертензия 11
Критерии тяжести ОДН (Ваневский В. Л. ) • I степень – умеренная – Сознание сохранено, беспокойство – Кожа бледная – Акроцианоз (не всегда) – Одышка до 30 в мин – Тахикардия – Артериальная гипертензия 11
 Критерии тяжести ОДН (Ваневский В. Л. ) • II степень - значительная – Сознание сохранено, возможны возбуждение, делирий – Кожа бледная – Профузный пот – Цианоз, иногда – в сочетании с гиперемией кожи – Одышка 30 -40 в мин – Патологические дыхательные ритмы – Выраженная тахикардия – Артериальная гипертензия 12
Критерии тяжести ОДН (Ваневский В. Л. ) • II степень - значительная – Сознание сохранено, возможны возбуждение, делирий – Кожа бледная – Профузный пот – Цианоз, иногда – в сочетании с гиперемией кожи – Одышка 30 -40 в мин – Патологические дыхательные ритмы – Выраженная тахикардия – Артериальная гипертензия 12
 Критерии тяжести ОДН (Ваневский В. Л. ) • III степень – предельная – Сознание утрачено (гипоксическая/гиперкапническая кома) – Возможны судороги – Мидриаз – Диффузный цианоз, мраморность кожи – Одышка свыше 40 в мин или агональный тип дыхания – Тахикардия свыше 140 в мин, тахиаритмия – Артериальная гипотензия • 13
Критерии тяжести ОДН (Ваневский В. Л. ) • III степень – предельная – Сознание утрачено (гипоксическая/гиперкапническая кома) – Возможны судороги – Мидриаз – Диффузный цианоз, мраморность кожи – Одышка свыше 40 в мин или агональный тип дыхания – Тахикардия свыше 140 в мин, тахиаритмия – Артериальная гипотензия • 13
 Клинические признаки прогрессирующей гиперкапнии • Нарушения дыхания (одышка, постепенное уменьшение ДО и МОД, олигопноэ, бронхиальная гиперсекреция, невыраженный цианоз) • Нарастающая неврологическая симптоматика (безразличие, агрессивность, возбуждение, аторможенность, кома) • Сердечно-сосудистые нарушения (тахикардия, стойкое повышение АД, затем декомпенсация сердечной деятельности, гипоксическая остановка сердца на фоне гиперкапнии) 14
Клинические признаки прогрессирующей гиперкапнии • Нарушения дыхания (одышка, постепенное уменьшение ДО и МОД, олигопноэ, бронхиальная гиперсекреция, невыраженный цианоз) • Нарастающая неврологическая симптоматика (безразличие, агрессивность, возбуждение, аторможенность, кома) • Сердечно-сосудистые нарушения (тахикардия, стойкое повышение АД, затем декомпенсация сердечной деятельности, гипоксическая остановка сердца на фоне гиперкапнии) 14
 Неотложные мероприятия при ОДН • ПРОВОДЯТСЯ ПОД ПОСТОЯННЫМ МЕДИЦИНСКИМ НАБЛЮДЕНИЕМ !!! • Восстановление проходимости и дренирование дыхательных путей • Улучшение альвеолярной вентиляции и легочного газообмена • Симптоматическая и патогенетическая терапия • Общие мероприятия 15
Неотложные мероприятия при ОДН • ПРОВОДЯТСЯ ПОД ПОСТОЯННЫМ МЕДИЦИНСКИМ НАБЛЮДЕНИЕМ !!! • Восстановление проходимости и дренирование дыхательных путей • Улучшение альвеолярной вентиляции и легочного газообмена • Симптоматическая и патогенетическая терапия • Общие мероприятия 15
 Восстановление проходимости и дренирование дыхательных путей q «Тройной прием» Сафара q Введение воздуховода q Аспирация патологического секрета q Постуральный дренаж q Вибромассаж грудной клетки q Лаваж ТБД q Санационная бронхоскопия q Небулайзерная терапия q Интубация трахеи q Коникотомия, трахеостомия 16
Восстановление проходимости и дренирование дыхательных путей q «Тройной прием» Сафара q Введение воздуховода q Аспирация патологического секрета q Постуральный дренаж q Вибромассаж грудной клетки q Лаваж ТБД q Санационная бронхоскопия q Небулайзерная терапия q Интубация трахеи q Коникотомия, трахеостомия 16
 Улучшение альвеолярной вентиляции и легочного газообмена q Оксигенотерапия через носовой катетер, лицевую маску q Самостоятельное дыхание с постоянным положительным давлением q Высокочастотная ИВЛ (без интубации) q ИВЛ дыхательными аппаратами после интубации трахеи 17
Улучшение альвеолярной вентиляции и легочного газообмена q Оксигенотерапия через носовой катетер, лицевую маску q Самостоятельное дыхание с постоянным положительным давлением q Высокочастотная ИВЛ (без интубации) q ИВЛ дыхательными аппаратами после интубации трахеи 17
 Основные правила оксигенотерапии • Показана во всех случаях артериальной гипоксемии с соблюдением кондиционирования, увлажнения и Fi. O 2 не более 0, 4 • 100% О 2 применяется при терминальных состояниях, апноэ, гипоксической коме, остановке сердца, отравлении СО • Если Pа. O 2=60 мм рт ст при Fi. O 2=0, 5 не следует увеличивать Fi. O 2 • Если выбранный метод кислородотерапии неэффективен, применяют ИВЛ 18
Основные правила оксигенотерапии • Показана во всех случаях артериальной гипоксемии с соблюдением кондиционирования, увлажнения и Fi. O 2 не более 0, 4 • 100% О 2 применяется при терминальных состояниях, апноэ, гипоксической коме, остановке сердца, отравлении СО • Если Pа. O 2=60 мм рт ст при Fi. O 2=0, 5 не следует увеличивать Fi. O 2 • Если выбранный метод кислородотерапии неэффективен, применяют ИВЛ 18
 Симптоматическая и патогенетическая терапия Мероприятия проводятся по показаниям, с учетом основного заболевания • Обезболивание • Антибактериальная терапия • Кортикостероиды • Бронхолитики • Муколитики • Сердечные гликозиды • Инфузионная терапия 19
Симптоматическая и патогенетическая терапия Мероприятия проводятся по показаниям, с учетом основного заболевания • Обезболивание • Антибактериальная терапия • Кортикостероиды • Бронхолитики • Муколитики • Сердечные гликозиды • Инфузионная терапия 19
 Общие мероприятия • Частые изменения положения тела • Возвышенное положение головы и грудной клетки • Физиотерапия на область грудной клетки • Частые глубокие вдохи и кашель 20
Общие мероприятия • Частые изменения положения тела • Возвышенное положение головы и грудной клетки • Физиотерапия на область грудной клетки • Частые глубокие вдохи и кашель 20
 Инородное тело ВДП Частичная обструкция: • Потеря голоса, охриплость • Удушье • Кашель • Стридор Полная обструкция: • Больной не может говорить, дышать • Указывает рукой на шею • Быстро нарастает гипоксия, потеря сознания через 3 -5 мин 21
Инородное тело ВДП Частичная обструкция: • Потеря голоса, охриплость • Удушье • Кашель • Стридор Полная обструкция: • Больной не может говорить, дышать • Указывает рукой на шею • Быстро нарастает гипоксия, потеря сознания через 3 -5 мин 21
 Неотложная помощь У больного в сознании: • Выполнить прием Геймлиха (в положении стоя) • Удалить инородное тело пальцами У больного без сознания: • Прием Геймлиха (в положении лежа) • ИВЛ 100% кислородом • Коникотомия 22
Неотложная помощь У больного в сознании: • Выполнить прием Геймлиха (в положении стоя) • Удалить инородное тело пальцами У больного без сознания: • Прием Геймлиха (в положении лежа) • ИВЛ 100% кислородом • Коникотомия 22
 Ларингоспазм – рефлекторное закрытие голосовой щели Причины : • Стимуляция ВДП во время анестезии 23
Ларингоспазм – рефлекторное закрытие голосовой щели Причины : • Стимуляция ВДП во время анестезии 23
 Ларингоспазм Частичный ларингоспазм: • Цианоз • Инспираторная одышка • «Крик осла» Полный ларингоспазм: • Полное молчание ( «крика осла» нет) • Резкое смешение гортани при дыхательных движениях • Отсутствие потока выдыхаемого воздуха • Выраженный цианоз • Быстрая потеря сознания 24
Ларингоспазм Частичный ларингоспазм: • Цианоз • Инспираторная одышка • «Крик осла» Полный ларингоспазм: • Полное молчание ( «крика осла» нет) • Резкое смешение гортани при дыхательных движениях • Отсутствие потока выдыхаемого воздуха • Выраженный цианоз • Быстрая потеря сознания 24
 Неотложная помощь при ларингоспазме Частичный ларингоспазм : • Оксигенотерапия • ИВЛ 100% кислородом под положительным давлением • При отсутствии эффекта – интубация трахеи Полный ларингоспазм: • Интубация трахеи • ИВЛ 100% кислородом • При невозможности – коникотомия 25
Неотложная помощь при ларингоспазме Частичный ларингоспазм : • Оксигенотерапия • ИВЛ 100% кислородом под положительным давлением • При отсутствии эффекта – интубация трахеи Полный ларингоспазм: • Интубация трахеи • ИВЛ 100% кислородом • При невозможности – коникотомия 25
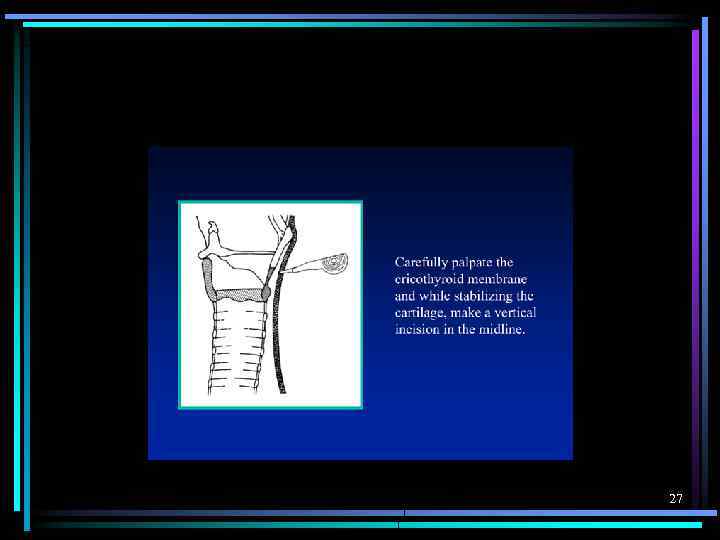
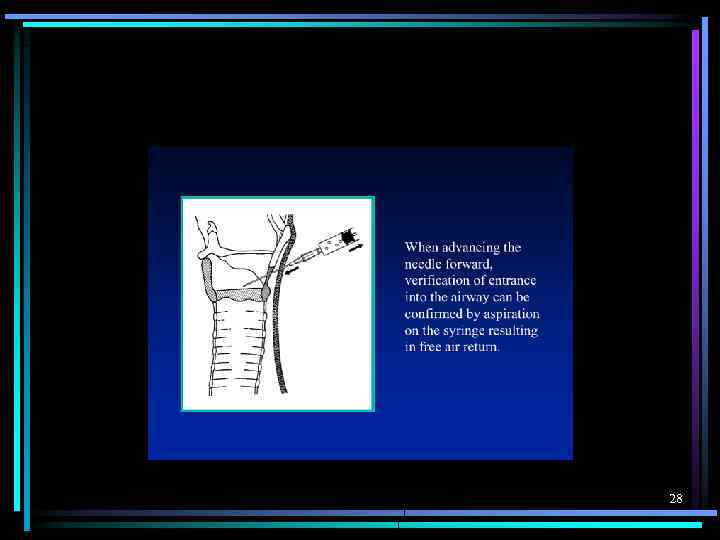
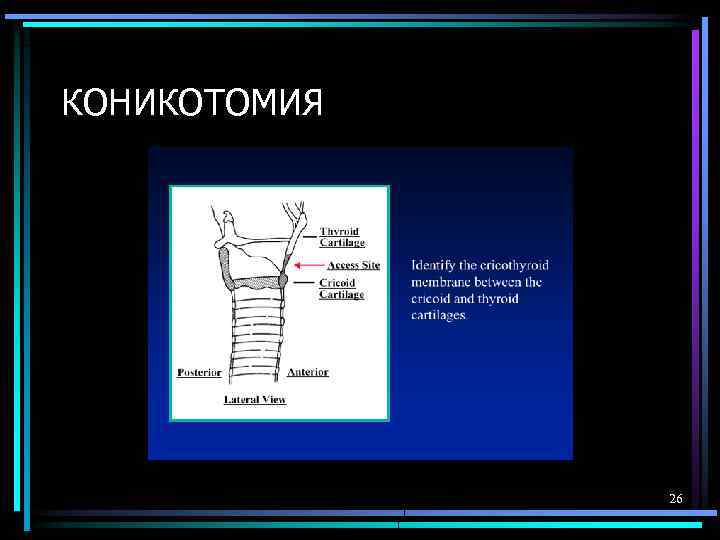 КОНИКОТОМИЯ 26
КОНИКОТОМИЯ 26
 27
27
 28
28
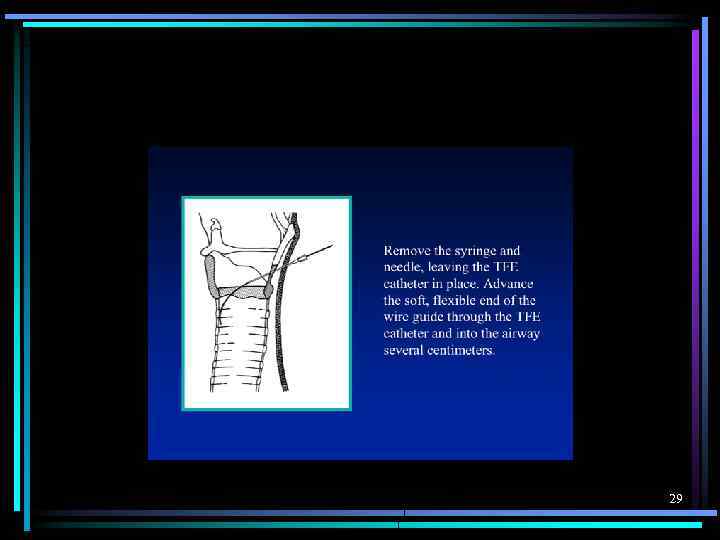 29
29
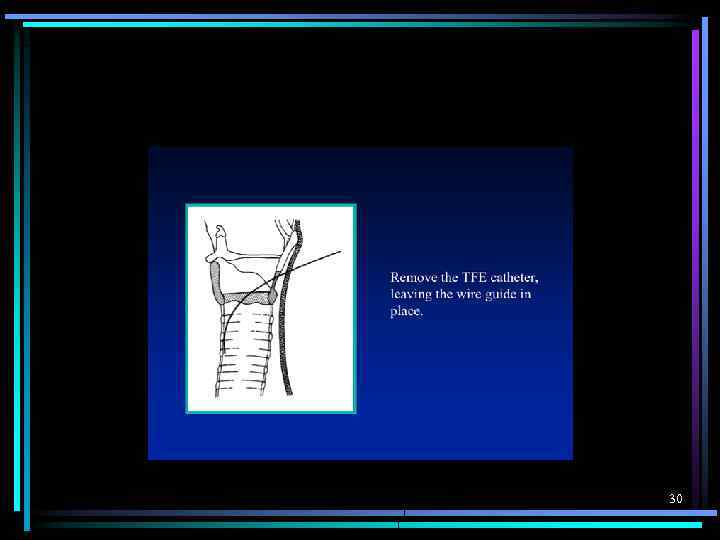 30
30
 31
31
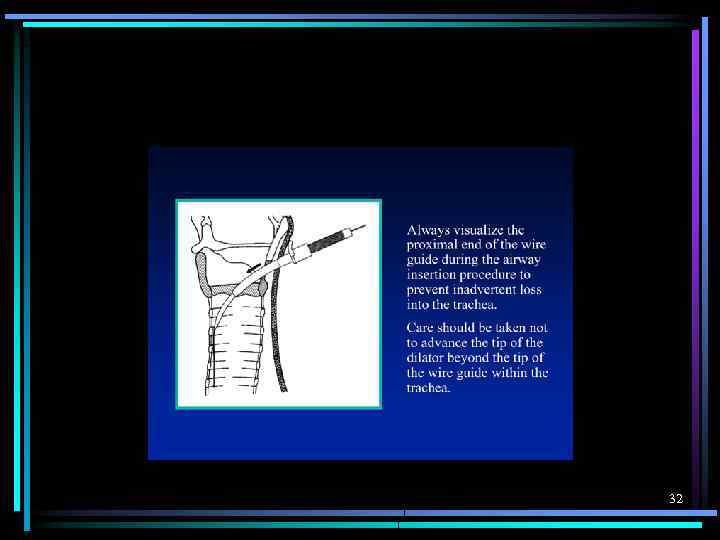 32
32
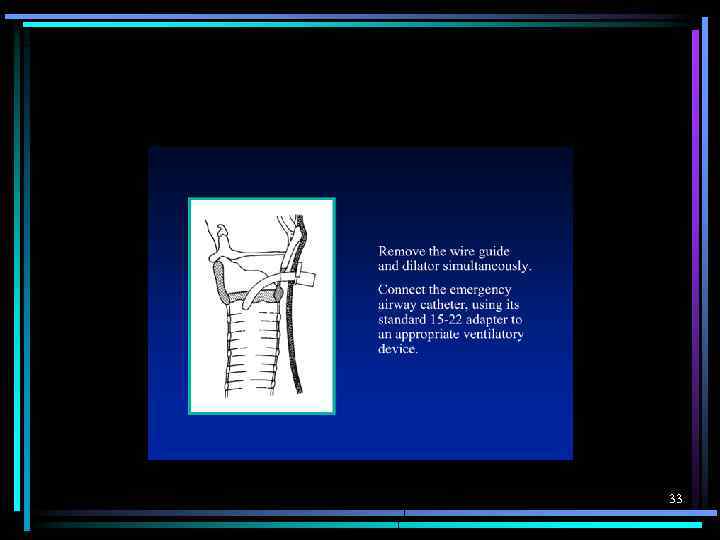 33
33
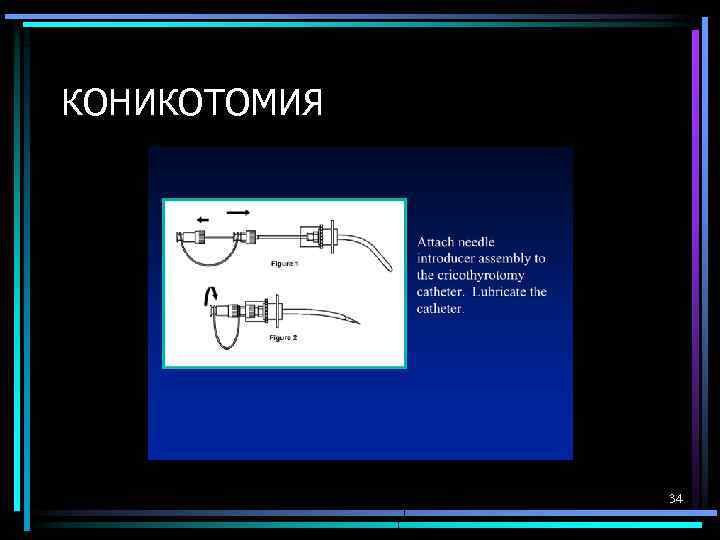 КОНИКОТОМИЯ 34
КОНИКОТОМИЯ 34
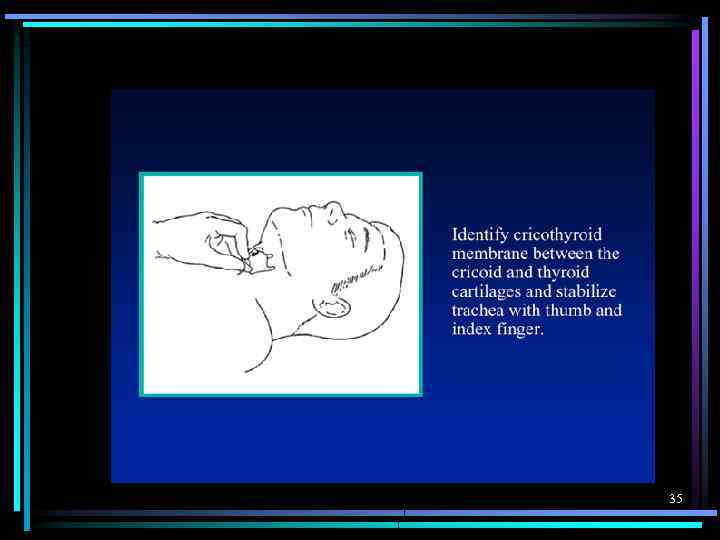 35
35
 36
36
 Чрестрахеальная вентиляция может поддерживать удовлетворительный уровень легочной оксигенации даже при наличии обструкции дыхательных путей. Помнить о риске баротравмы. 37
Чрестрахеальная вентиляция может поддерживать удовлетворительный уровень легочной оксигенации даже при наличии обструкции дыхательных путей. Помнить о риске баротравмы. 37
 Тяжелая пневмония, критерии: • Выраженная дыхательная недостаточность (ЧД более 30 в мин) • Гипоксемия Ра 02 менее 60 мм рт ст • Развитие сердечно-сосудистой недостаточности (среднее АД менее 100 мм рт ст) • Температура тела более 390 или менее 36, 50 • Нарушения сознания • Мультилобарное или билатеральное поражение легких • Клинические признаки дисфункции органов • Лейкоцитоз более 30*109/л или менее 4*109/л 38
Тяжелая пневмония, критерии: • Выраженная дыхательная недостаточность (ЧД более 30 в мин) • Гипоксемия Ра 02 менее 60 мм рт ст • Развитие сердечно-сосудистой недостаточности (среднее АД менее 100 мм рт ст) • Температура тела более 390 или менее 36, 50 • Нарушения сознания • Мультилобарное или билатеральное поражение легких • Клинические признаки дисфункции органов • Лейкоцитоз более 30*109/л или менее 4*109/л 38
 Неотложная помощь при тяжелой пневмонии • 1. Оксигенотерапия • 2. Решение вопроса о начале респираторной поддержки, показания: – Одышка свыше 40 в мин – Нарушения сознания и психики (сонливость, эйфория, возбуждение, галлюцинации) – Прогрессирующая гипоксемия со снижением Ра 02 менее 70 мм рт ст, присоединение к гипоксемии гиперкапнии выше 45 мм рт ст • 3. Доступ к вене 39
Неотложная помощь при тяжелой пневмонии • 1. Оксигенотерапия • 2. Решение вопроса о начале респираторной поддержки, показания: – Одышка свыше 40 в мин – Нарушения сознания и психики (сонливость, эйфория, возбуждение, галлюцинации) – Прогрессирующая гипоксемия со снижением Ра 02 менее 70 мм рт ст, присоединение к гипоксемии гиперкапнии выше 45 мм рт ст • 3. Доступ к вене 39
 • 4. Антибактериальная терапия – монотерапия (цефепим, цефпиром, имипенем, меронем), комбинированная терапия (цефалоспорина II-III поколения + аминогликозиды; цефалоспорины IY поколения + метронидазол) • 5. Инфузионная терапия; цель – стабилизация гемодинамики, коррекция вводно-электролитных нарушений. • 6. Нутритивная поддержка (приоритет энтерального питания на основе сбалансированных смесей – поступление белка 23 г/кг в сутки, 40% - небелковых калорий) • 7. Бронходилататоры (эуфиллин 2, 4% 5 мл в/в – по показаниям), бронхолитики и мукокинетики (флуимуцил 5 мл в/в, амбробене 2 мл в/в 2 -3 р в сутки) 40
• 4. Антибактериальная терапия – монотерапия (цефепим, цефпиром, имипенем, меронем), комбинированная терапия (цефалоспорина II-III поколения + аминогликозиды; цефалоспорины IY поколения + метронидазол) • 5. Инфузионная терапия; цель – стабилизация гемодинамики, коррекция вводно-электролитных нарушений. • 6. Нутритивная поддержка (приоритет энтерального питания на основе сбалансированных смесей – поступление белка 23 г/кг в сутки, 40% - небелковых калорий) • 7. Бронходилататоры (эуфиллин 2, 4% 5 мл в/в – по показаниям), бронхолитики и мукокинетики (флуимуцил 5 мл в/в, амбробене 2 мл в/в 2 -3 р в сутки) 40
 ОРДС • Под острым респираторным дистресс-синдромом (ОРДС) понимают тяжелую, угрожающую жизни форму острой дыхательной недостаточности, развивающуюся как неспецифическая фазовая реакция ранее интактных легких на длительные расстройства периферической микроциркуляции с сопутствующей гипоперфузией тканей и развитием циркуляторной гипоксии такой продолжительности и степени тяжести, из которой до эпохи реанимации выздоровление больных не наблюдалось. В. Л. Кассиль, Е. С. Золотокрылина, 2000 41
ОРДС • Под острым респираторным дистресс-синдромом (ОРДС) понимают тяжелую, угрожающую жизни форму острой дыхательной недостаточности, развивающуюся как неспецифическая фазовая реакция ранее интактных легких на длительные расстройства периферической микроциркуляции с сопутствующей гипоперфузией тканей и развитием циркуляторной гипоксии такой продолжительности и степени тяжести, из которой до эпохи реанимации выздоровление больных не наблюдалось. В. Л. Кассиль, Е. С. Золотокрылина, 2000 41
 Этиология ОРДС (факторы риска) 1. Тяжелый шок любой этиологии, сопровождающийся выраженной гиповолемией и снижением систолического артериального давления ниже 80 мм рт. ст. длительностью более 2 ч. Именно шок вызывает наиболее тяжелое течение ОРДС, наибольшее снижение отношения Ра. О 2/FIO 2 и наибольшую летальность от неспецифического поражения легких [Roupie E. et al. , 1999]. 42
Этиология ОРДС (факторы риска) 1. Тяжелый шок любой этиологии, сопровождающийся выраженной гиповолемией и снижением систолического артериального давления ниже 80 мм рт. ст. длительностью более 2 ч. Именно шок вызывает наиболее тяжелое течение ОРДС, наибольшее снижение отношения Ра. О 2/FIO 2 и наибольшую летальность от неспецифического поражения легких [Roupie E. et al. , 1999]. 42
 Этиология ОРДС (факторы риска) 2. Сепсис – два или более из следующих факторов: – температура выше 38, 5 о. С или ниже 36 о. С; – число лейкоцитов более 12000 в мм 3 или менее 3500 в мм 3, – установленный гнойный очаг; – положительный посев крови на патогенную культуру. Плюс один или более из следующих факторов: – артериальная гипотония в течение 2 и более часов (АД систолическое < 80 мм рт. ст. ); – необходимость применения инотропных препаратов для поддержания среднего АД > 85 мм рт. ст. ; – общепериферическое сосудистое сопротивление ниже 800 дин×с×см– 5; – метаболический ацидоз (ВЕ менее – 5 ммоль/л). Сепсис, вызванный грамотрицательной флорой приводит к ОРДС у 23 % больных, а грамположительной – у 8 % [Sessler C. N. et al. , 1996]. 43
Этиология ОРДС (факторы риска) 2. Сепсис – два или более из следующих факторов: – температура выше 38, 5 о. С или ниже 36 о. С; – число лейкоцитов более 12000 в мм 3 или менее 3500 в мм 3, – установленный гнойный очаг; – положительный посев крови на патогенную культуру. Плюс один или более из следующих факторов: – артериальная гипотония в течение 2 и более часов (АД систолическое < 80 мм рт. ст. ); – необходимость применения инотропных препаратов для поддержания среднего АД > 85 мм рт. ст. ; – общепериферическое сосудистое сопротивление ниже 800 дин×с×см– 5; – метаболический ацидоз (ВЕ менее – 5 ммоль/л). Сепсис, вызванный грамотрицательной флорой приводит к ОРДС у 23 % больных, а грамположительной – у 8 % [Sessler C. N. et al. , 1996]. 43
 Этиология ОРДС (факторы риска) 3. Ожог II–III степени более 28 % поверхности тела. 4. Эклампсия 5. Множественные переломы костей, что часто сопровождается жировой эмболией. 6. Разлитой перитонит, острый панкреатит при уровне амилазы в три раза большем верхней границы нормы. 7. Передозировка некоторых лекарственных препаратов – опиаты, барбитураты. 8. Длительная экстракорпоральная перфузия. 9. Массивные гемотрансфузии: замещение более 40– 50% ОЦК в течение 24 часов (переливание более 2250 мл цельной крови или более 800– 1000 мл эритроцитарной массы). 44
Этиология ОРДС (факторы риска) 3. Ожог II–III степени более 28 % поверхности тела. 4. Эклампсия 5. Множественные переломы костей, что часто сопровождается жировой эмболией. 6. Разлитой перитонит, острый панкреатит при уровне амилазы в три раза большем верхней границы нормы. 7. Передозировка некоторых лекарственных препаратов – опиаты, барбитураты. 8. Длительная экстракорпоральная перфузия. 9. Массивные гемотрансфузии: замещение более 40– 50% ОЦК в течение 24 часов (переливание более 2250 мл цельной крови или более 800– 1000 мл эритроцитарной массы). 44
 Диагноз ОРДС (по H. J. Adrogue, M. J. Tobin, 1997) • Острое начало • Pa. O 2/F 1 O 2 200, независимо от ПДКВ • Двусторонность поражения на рентгенограмме • ДЗЛК 18 мм рт. ст. 45
Диагноз ОРДС (по H. J. Adrogue, M. J. Tobin, 1997) • Острое начало • Pa. O 2/F 1 O 2 200, независимо от ПДКВ • Двусторонность поражения на рентгенограмме • ДЗЛК 18 мм рт. ст. 45
 Клинико-морфологические стадии ОРДС Г. Н. Цибуляк • I стадия - начальная(до 24 ч) • Внутрисосудистые тромбы (агрегаты форменных элементов крови, жировые эмболы, гиалин) • Нарушение проницаемости сосудов; • Накопление в интерстиции жидкости, плазменных белков, клеток крови; • Расстройства газообмена, увеличение «легочного шунта» ; • Рентген. изменения в легких отсутствуют, либо прикорневые затемнения, нечеткость сосудистого рисунка 46
Клинико-морфологические стадии ОРДС Г. Н. Цибуляк • I стадия - начальная(до 24 ч) • Внутрисосудистые тромбы (агрегаты форменных элементов крови, жировые эмболы, гиалин) • Нарушение проницаемости сосудов; • Накопление в интерстиции жидкости, плазменных белков, клеток крови; • Расстройства газообмена, увеличение «легочного шунта» ; • Рентген. изменения в легких отсутствуют, либо прикорневые затемнения, нечеткость сосудистого рисунка 46
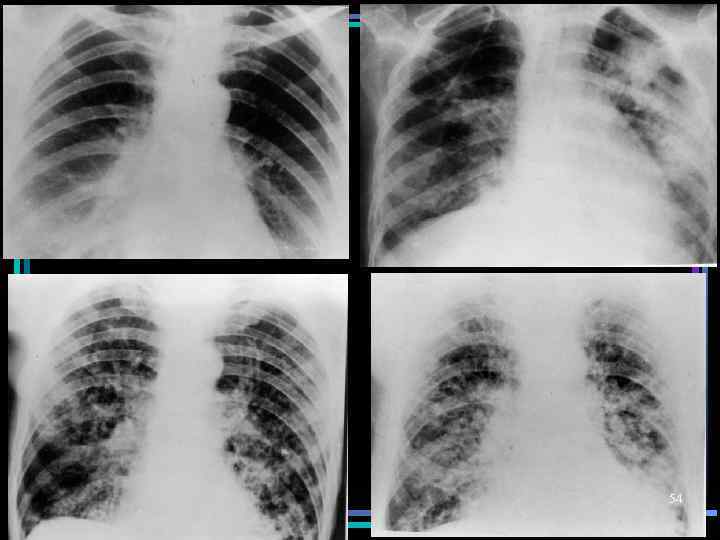
 Клинико-морфологические стадии ОРДС • II стадия – экссудативная (2 -7 сутки) • Дефекты капиллярной стенки; • Скопление в интерстициальной ткани жидкости и фибрина; • Повреждение альвеолярной и базальной мембраны, пневмоцитов; • Нарушение системы сурфактанта; • Формирование гиалиновых мембран на стенках альвеол – грубые нарушения оксигенации • Рентген. изменения: усиление рисунка сосудов и бронхов, затемнение легочных полей (вплоть до облаковидных уплотнений), в тяжелых случаях – картина «белого легкого» 47
Клинико-морфологические стадии ОРДС • II стадия – экссудативная (2 -7 сутки) • Дефекты капиллярной стенки; • Скопление в интерстициальной ткани жидкости и фибрина; • Повреждение альвеолярной и базальной мембраны, пневмоцитов; • Нарушение системы сурфактанта; • Формирование гиалиновых мембран на стенках альвеол – грубые нарушения оксигенации • Рентген. изменения: усиление рисунка сосудов и бронхов, затемнение легочных полей (вплоть до облаковидных уплотнений), в тяжелых случаях – картина «белого легкого» 47
 Клинико-морфологические стадии ОРДС • III стадия – пролиферативная (1 -4 нед) • Септальный, интерстициальный, внутриальвеолярный фиброз; • Избыточная пролиферация клеток • Присоединение воспалительного процесса • Рентген. изменения: просветление легочных полей, усиление сетчатополосатого рисунка, возможны очаги пневмонии. 48
Клинико-морфологические стадии ОРДС • III стадия – пролиферативная (1 -4 нед) • Септальный, интерстициальный, внутриальвеолярный фиброз; • Избыточная пролиферация клеток • Присоединение воспалительного процесса • Рентген. изменения: просветление легочных полей, усиление сетчатополосатого рисунка, возможны очаги пневмонии. 48
 Клинические признаки ОРДС I стадия Сознание Ясное, может бы бессонница Дыхание Умеренная одышка Аускультация легких Жесткое дыхание, ослабленное в задних отделах ЧСС Умеренная тахикардия (при нормальной температуре) АД Нормальное или слегка повышено ЦВД Ниже 100 мм вод. ст. Ра. О 2 85– 90 мм рт. ст. (обычно при ингаляции О 2), но может быть и ниже 60 мм рт. ст. Sa. O 2 90– 92 % (обычно при ингаляции О 2) Ра. СО 2 30– 34 мм рт. ст. 49
Клинические признаки ОРДС I стадия Сознание Ясное, может бы бессонница Дыхание Умеренная одышка Аускультация легких Жесткое дыхание, ослабленное в задних отделах ЧСС Умеренная тахикардия (при нормальной температуре) АД Нормальное или слегка повышено ЦВД Ниже 100 мм вод. ст. Ра. О 2 85– 90 мм рт. ст. (обычно при ингаляции О 2), но может быть и ниже 60 мм рт. ст. Sa. O 2 90– 92 % (обычно при ингаляции О 2) Ра. СО 2 30– 34 мм рт. ст. 49
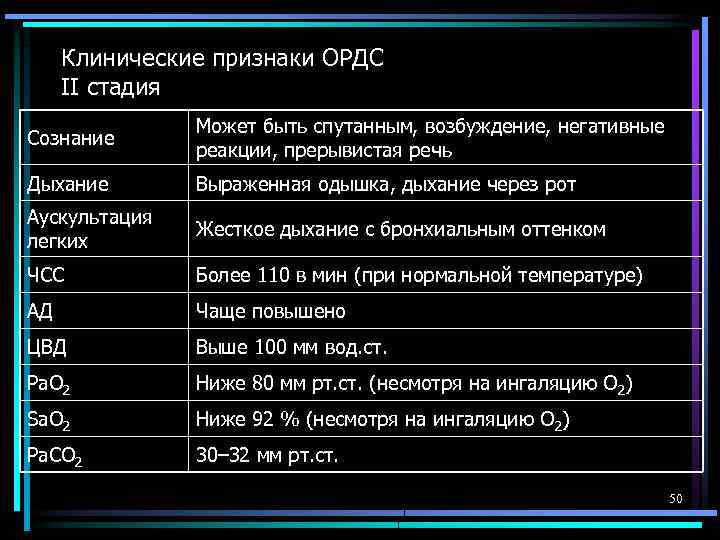 Клинические признаки ОРДС II стадия Сознание Может быть спутанным, возбуждение, негативные реакции, прерывистая речь Дыхание Выраженная одышка, дыхание через рот Аускультация легких Жесткое дыхание с бронхиальным оттенком ЧСС Более 110 в мин (при нормальной температуре) АД Чаще повышено ЦВД Выше 100 мм вод. ст. Ра. О 2 Ниже 80 мм рт. ст. (несмотря на ингаляцию О 2) Sa. O 2 Ниже 92 % (несмотря на ингаляцию О 2) Ра. СО 2 30– 32 мм рт. ст. 50
Клинические признаки ОРДС II стадия Сознание Может быть спутанным, возбуждение, негативные реакции, прерывистая речь Дыхание Выраженная одышка, дыхание через рот Аускультация легких Жесткое дыхание с бронхиальным оттенком ЧСС Более 110 в мин (при нормальной температуре) АД Чаще повышено ЦВД Выше 100 мм вод. ст. Ра. О 2 Ниже 80 мм рт. ст. (несмотря на ингаляцию О 2) Sa. O 2 Ниже 92 % (несмотря на ингаляцию О 2) Ра. СО 2 30– 32 мм рт. ст. 50
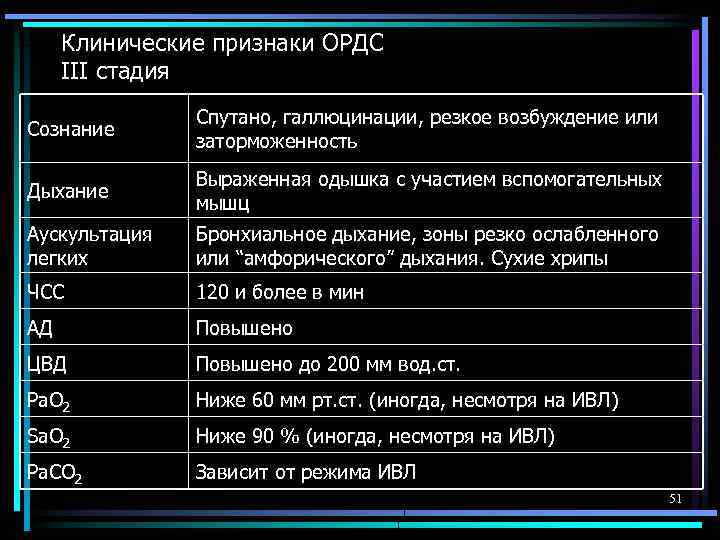 Клинические признаки ОРДС III стадия Сознание Спутано, галлюцинации, резкое возбуждение или заторможенность Дыхание Выраженная одышка с участием вспомогательных мышц Аускультация легких Бронхиальное дыхание, зоны резко ослабленного или “амфорического” дыхания. Сухие хрипы ЧСС 120 и более в мин АД Повышено ЦВД Повышено до 200 мм вод. ст. Ра. О 2 Ниже 60 мм рт. ст. (иногда, несмотря на ИВЛ) Sa. O 2 Ниже 90 % (иногда, несмотря на ИВЛ) Ра. СО 2 Зависит от режима ИВЛ 51
Клинические признаки ОРДС III стадия Сознание Спутано, галлюцинации, резкое возбуждение или заторможенность Дыхание Выраженная одышка с участием вспомогательных мышц Аускультация легких Бронхиальное дыхание, зоны резко ослабленного или “амфорического” дыхания. Сухие хрипы ЧСС 120 и более в мин АД Повышено ЦВД Повышено до 200 мм вод. ст. Ра. О 2 Ниже 60 мм рт. ст. (иногда, несмотря на ИВЛ) Sa. O 2 Ниже 90 % (иногда, несмотря на ИВЛ) Ра. СО 2 Зависит от режима ИВЛ 51
 Клинические признаки ОРДС IV стадия Сознание Спутано или отсутствует Дыхание ИВЛ Аускультация легких Сухие хрипы, в задних отделах – влажные ЧСС Резкая тахикардия, появляются нарушения ритма АД Может быть неустойчивым ЦВД Выше 200 мм вод. ст. Ра. О 2 Ниже 55 мм рт. ст. (несмотря на ИВЛ) Sa. O 2 Ниже 85 % (несмотря на ИВЛ) Ра. СО 2 Тенденция к повышению 52
Клинические признаки ОРДС IV стадия Сознание Спутано или отсутствует Дыхание ИВЛ Аускультация легких Сухие хрипы, в задних отделах – влажные ЧСС Резкая тахикардия, появляются нарушения ритма АД Может быть неустойчивым ЦВД Выше 200 мм вод. ст. Ра. О 2 Ниже 55 мм рт. ст. (несмотря на ИВЛ) Sa. O 2 Ниже 85 % (несмотря на ИВЛ) Ра. СО 2 Тенденция к повышению 52
 Клинические признаки ОРДС V стадия Сознание Отсутствует Дыхание ИВЛ Аускультация легких Множество хрипов, сзади не выслушивается ЧСС Нарушения ритма АД Снижено ЦВД Выше 200 мм вод. ст. Ра. О 2 Ниже 50 мм рт. ст. (несмотря на ИВЛ и вспомогательные методы) Sa. O 2 Ниже 80 % (несмотря на ИВЛ и вспомогательные методы) Ра. СО 2 Повышено 53
Клинические признаки ОРДС V стадия Сознание Отсутствует Дыхание ИВЛ Аускультация легких Множество хрипов, сзади не выслушивается ЧСС Нарушения ритма АД Снижено ЦВД Выше 200 мм вод. ст. Ра. О 2 Ниже 50 мм рт. ст. (несмотря на ИВЛ и вспомогательные методы) Sa. O 2 Ниже 80 % (несмотря на ИВЛ и вспомогательные методы) Ра. СО 2 Повышено 53
 54
54
 Принципы профилактики и лечения ОРДС 1. Инфузионно-трансфузионная терапия при ОРДС: максимально быстрая ликвидация артериальной гипотонии, коррекция нарушений периферического кровообращения и устранение кризиса микроциркуляции, восстановление транскаппиллярного обмена. Коррекция водно-электролитного баланса. 2. Профилактика и лечение диссеминированного внутрисосудистого свертывания (ДВС) крови Профилактика: ингибирование фосфолипазы А 2 и циклооксигеназы (кортикостероиды, дезагреганты, простациклин, дипиридамол, ацетилсалициловая кислота, индометацин, ибупрофен). Антикоагулянтная терапия (профилактика микротромбозов). Антитромбинов III (свежезамороженная плазма). Лечение: фибринолитическая терапия 55 (тканевые активаторы плазминогена, фибринолизин).
Принципы профилактики и лечения ОРДС 1. Инфузионно-трансфузионная терапия при ОРДС: максимально быстрая ликвидация артериальной гипотонии, коррекция нарушений периферического кровообращения и устранение кризиса микроциркуляции, восстановление транскаппиллярного обмена. Коррекция водно-электролитного баланса. 2. Профилактика и лечение диссеминированного внутрисосудистого свертывания (ДВС) крови Профилактика: ингибирование фосфолипазы А 2 и циклооксигеназы (кортикостероиды, дезагреганты, простациклин, дипиридамол, ацетилсалициловая кислота, индометацин, ибупрофен). Антикоагулянтная терапия (профилактика микротромбозов). Антитромбинов III (свежезамороженная плазма). Лечение: фибринолитическая терапия 55 (тканевые активаторы плазминогена, фибринолизин).
 Нутритивная поддержка • Не менее 30 ккал/кг/сут • 50 -60% углеводов • 20 -30% растворов незаменимых аминокислот • 20% жировых эмульсий с добавлением витаминов, микроэлементов • Скорость введения глюкозы не должна превышать 0, 9 г/кг/час • Не менее 30 небелковых ккал на 1 г аминокислот 56
Нутритивная поддержка • Не менее 30 ккал/кг/сут • 50 -60% углеводов • 20 -30% растворов незаменимых аминокислот • 20% жировых эмульсий с добавлением витаминов, микроэлементов • Скорость введения глюкозы не должна превышать 0, 9 г/кг/час • Не менее 30 небелковых ккал на 1 г аминокислот 56
 Противовоспалительная терапия • Неспецифическая противовоспалительная терапия – стероиды – нестероидные противовоспалительные препараты – ингибиторы медиаторов воспаления – блокаторы рецепторов и антител к медиаторам – протеин С (зигрис) • Специфическая противовоспалительная терапия – антибиотики – противогрибковые препараты – иммуноактивная терапия 57
Противовоспалительная терапия • Неспецифическая противовоспалительная терапия – стероиды – нестероидные противовоспалительные препараты – ингибиторы медиаторов воспаления – блокаторы рецепторов и антител к медиаторам – протеин С (зигрис) • Специфическая противовоспалительная терапия – антибиотики – противогрибковые препараты – иммуноактивная терапия 57
 Коррекция кислородного баланса организма при ОРДС 1. Снижение кислородной потребности организма. 2. Кислородная терапия, СДППД. 3. Респираторная поддержка. 4. Дополнительные методы улучшения оксигенации • Ингаляция окиси (оксида) азота • Ингаляция экзогенного сурфактанта • Ингаляция простациклина • Положение ничком (прон-позиция) • Оксигенация крови и удаление двуокиси углерода внелегочным путём 58
Коррекция кислородного баланса организма при ОРДС 1. Снижение кислородной потребности организма. 2. Кислородная терапия, СДППД. 3. Респираторная поддержка. 4. Дополнительные методы улучшения оксигенации • Ингаляция окиси (оксида) азота • Ингаляция экзогенного сурфактанта • Ингаляция простациклина • Положение ничком (прон-позиция) • Оксигенация крови и удаление двуокиси углерода внелегочным путём 58
 Уменьшение объема внесосудистой воды и детоксикация организма • Фармакологические воздействия - нитраты, калийсберегающие диуретики • Ультрагемофильтрация • Плазмаферез 59
Уменьшение объема внесосудистой воды и детоксикация организма • Фармакологические воздействия - нитраты, калийсберегающие диуретики • Ультрагемофильтрация • Плазмаферез 59
 Задачи ИВЛ при ОРДС • • Нормализация газообмена в легких Освобождение больного от работы дыхания Раскрытие спавшихся альвеол – достаточное Рпик Предотвращение коллабирования альвеол при выдохе – достаточное ПДКВ 60
Задачи ИВЛ при ОРДС • • Нормализация газообмена в легких Освобождение больного от работы дыхания Раскрытие спавшихся альвеол – достаточное Рпик Предотвращение коллабирования альвеол при выдохе – достаточное ПДКВ 60
 Показания к ИВЛ при ОРДС • Неэффективность методов вспомогательной вентиляции легких (сохранение одышки, продолжающееся снижение Ра. О 2, несмотря на повышенную FIO 2, прогрессирующее снижение Ра. СO 2) Вторая стадия РДСВ по клиникорентгенологическим данным • 61
Показания к ИВЛ при ОРДС • Неэффективность методов вспомогательной вентиляции легких (сохранение одышки, продолжающееся снижение Ра. О 2, несмотря на повышенную FIO 2, прогрессирующее снижение Ра. СO 2) Вторая стадия РДСВ по клиникорентгенологическим данным • 61
 Критерии начала респираторной поддержки при ОРДС • Абсолютные • Отсутствие самостоятельного дыхания и патологические дыхательные ритмы • Нарушение проходимости ВДП • Снижение респираторного индекса менее 200 мм рт ст • Септический шок • Нарушения гемодинамики (жизнеопасные нарушения ритма, стойкая тахикардия свше 120 в мин, гипотензия) 62
Критерии начала респираторной поддержки при ОРДС • Абсолютные • Отсутствие самостоятельного дыхания и патологические дыхательные ритмы • Нарушение проходимости ВДП • Снижение респираторного индекса менее 200 мм рт ст • Септический шок • Нарушения гемодинамики (жизнеопасные нарушения ритма, стойкая тахикардия свше 120 в мин, гипотензия) 62
 Критерии начала респираторной поддержки при ОРДС • Относительные (комбинация 2 и более факторов является показанием к началу респираторной поддержки) • Снижение респираторного индекса менее 300 мм рт ст при комбинации с другими критериями • Развитие септической энцефалопатии и отека головного мозга с угнетением сознания и нарушением ФВД • Гиперкапния или гипокапния (ра СО 2 менее 25 мм рт ст) 63
Критерии начала респираторной поддержки при ОРДС • Относительные (комбинация 2 и более факторов является показанием к началу респираторной поддержки) • Снижение респираторного индекса менее 300 мм рт ст при комбинации с другими критериями • Развитие септической энцефалопатии и отека головного мозга с угнетением сознания и нарушением ФВД • Гиперкапния или гипокапния (ра СО 2 менее 25 мм рт ст) 63
 Критерии начала респираторной поддержки при ОРДС (продолжение) • Относительные • Тахипноэ более 40 в мин (или 24 при обострении ХОБЛ) и прогрессирующее увеличение минутного объема вентиляции • Снижение ЖЕЛ менее 10 мл/кг МТ • Снижение податливости легких менее 60 мл/см од ст • Увеличение сопротивления дыхательных путей более 15 см вод ст/л/с • Усталость пациента, участие вспомогательной мускулатуры 64
Критерии начала респираторной поддержки при ОРДС (продолжение) • Относительные • Тахипноэ более 40 в мин (или 24 при обострении ХОБЛ) и прогрессирующее увеличение минутного объема вентиляции • Снижение ЖЕЛ менее 10 мл/кг МТ • Снижение податливости легких менее 60 мл/см од ст • Увеличение сопротивления дыхательных путей более 15 см вод ст/л/с • Усталость пациента, участие вспомогательной мускулатуры 64
 Выбор величины ПДКВ при ОРДС • Постепенно увеличивать ПДКВ до тех пор, пока параллельно нарастает растяжимость легких или снижается разность между Рпик и ПДКВ [Кукельт В. • • с соавт. , 1980] Оптимальное ПДКВ, при котором Ра. СО 2 – Рet. СО 2 минимальна [Murray J. P. et al. , 1994] 3. В I–II стадиях ОРДС – ПДКВ 12– 15 см вод. ст. и VT 10– 12 мл/кг; в поздних стадиях ОРДС – ПДКВ 8– 10 см вод. ст. и VT 7– 9 мл/кг 65
Выбор величины ПДКВ при ОРДС • Постепенно увеличивать ПДКВ до тех пор, пока параллельно нарастает растяжимость легких или снижается разность между Рпик и ПДКВ [Кукельт В. • • с соавт. , 1980] Оптимальное ПДКВ, при котором Ра. СО 2 – Рet. СО 2 минимальна [Murray J. P. et al. , 1994] 3. В I–II стадиях ОРДС – ПДКВ 12– 15 см вод. ст. и VT 10– 12 мл/кг; в поздних стадиях ОРДС – ПДКВ 8– 10 см вод. ст. и VT 7– 9 мл/кг 65
 66
66
 67
67
 Факторы риска развития респираториндуцированных повреждений легких (по J. J. Marini и A. P. Wheeler, 1997) • • Применение FIO 2 > 0, 6 в течение более 6– 8 ч. Систематическое повышение Рпик > 40 и Рплат > 35 см вод. ст. Большая амплитуда колебания давления в дыхательных путях. Задержка бронхиального секрета. Нарушения распределения воздуха в легких. Потребность в большом минутном объеме дыхания. Абсцедирующая пневмония. Молодой возраст. 68
Факторы риска развития респираториндуцированных повреждений легких (по J. J. Marini и A. P. Wheeler, 1997) • • Применение FIO 2 > 0, 6 в течение более 6– 8 ч. Систематическое повышение Рпик > 40 и Рплат > 35 см вод. ст. Большая амплитуда колебания давления в дыхательных путях. Задержка бронхиального секрета. Нарушения распределения воздуха в легких. Потребность в большом минутном объеме дыхания. Абсцедирующая пневмония. Молодой возраст. 68
 Общая летальность при ОРДС составляет 50%. При вовлечении ещё одной системы (кроме лёгких) - 75%. При вовлечении двух систем - приближается к 100%. (Гологорский В. А. , 1992). В последние годы при ОРДС, вызванном тяжелой травмой летальность снизилась до 21 -25 % за счет применения «щадящих способов» ИВЛ и более широкого использования экстракорпоральных методов детоксикации и вазоактивных препаратов. (Navarrete-Navarro P. , 2001, Slutsky A. S. , 2000). Летальность при ОРДС повышается с увеличением возраста на каждые 10 лет, в возрасте до 70 лет выживают 74, 6%, в возрасте более 70 лет - 50, 3%. Длительность пребывания в отделении реанимации для более молодых - 16 суток, для пациентов старше 70 лет - 21 сутки. 69 (Ely E. W. et al. , 2002).
Общая летальность при ОРДС составляет 50%. При вовлечении ещё одной системы (кроме лёгких) - 75%. При вовлечении двух систем - приближается к 100%. (Гологорский В. А. , 1992). В последние годы при ОРДС, вызванном тяжелой травмой летальность снизилась до 21 -25 % за счет применения «щадящих способов» ИВЛ и более широкого использования экстракорпоральных методов детоксикации и вазоактивных препаратов. (Navarrete-Navarro P. , 2001, Slutsky A. S. , 2000). Летальность при ОРДС повышается с увеличением возраста на каждые 10 лет, в возрасте до 70 лет выживают 74, 6%, в возрасте более 70 лет - 50, 3%. Длительность пребывания в отделении реанимации для более молодых - 16 суток, для пациентов старше 70 лет - 21 сутки. 69 (Ely E. W. et al. , 2002).


