Реаним - ОДН.ppt
- Количество слайдов: 164
 Острая дыхательная недостаточность и принципы её коррекции. Занятие 4
Острая дыхательная недостаточность и принципы её коррекции. Занятие 4
 • Основные заболеваниями и состояниями, приводящими к развитию острой дыхательной недостаточности: бронхиальная астма, отек легких, нарушения проходимости дыхательных путей (бронхоспазм, ларингостеноз, инородные тела гортани), тромбоэмболия легочной артерии. • Патогенез ОДН при этих заболеваниях, современные методы диагностики и лечения. • Оценка различных методов восстановления и поддержания проходимости дыхательных путей и ИВЛ. • Показания к проведению трахеотомии и коникотомии. • Врачебный этап при обеспечении респираторной поддержки.
• Основные заболеваниями и состояниями, приводящими к развитию острой дыхательной недостаточности: бронхиальная астма, отек легких, нарушения проходимости дыхательных путей (бронхоспазм, ларингостеноз, инородные тела гортани), тромбоэмболия легочной артерии. • Патогенез ОДН при этих заболеваниях, современные методы диагностики и лечения. • Оценка различных методов восстановления и поддержания проходимости дыхательных путей и ИВЛ. • Показания к проведению трахеотомии и коникотомии. • Врачебный этап при обеспечении респираторной поддержки.
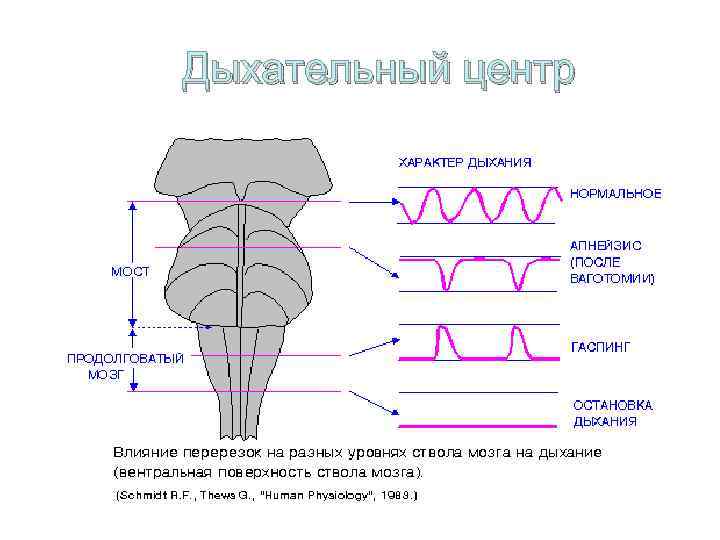 Дыхательный центр
Дыхательный центр
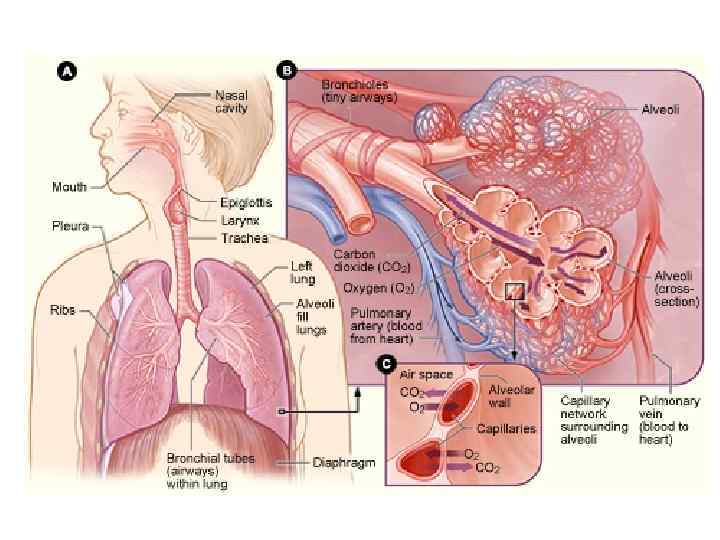
 Дыхание — совокупность окислительно-восстановительных процессов: è Внешнее (легкие, грудная стенка, дыхательный центр) è Транспорт газов (кровь) è Внутреннее (тканевое)
Дыхание — совокупность окислительно-восстановительных процессов: è Внешнее (легкие, грудная стенка, дыхательный центр) è Транспорт газов (кровь) è Внутреннее (тканевое)
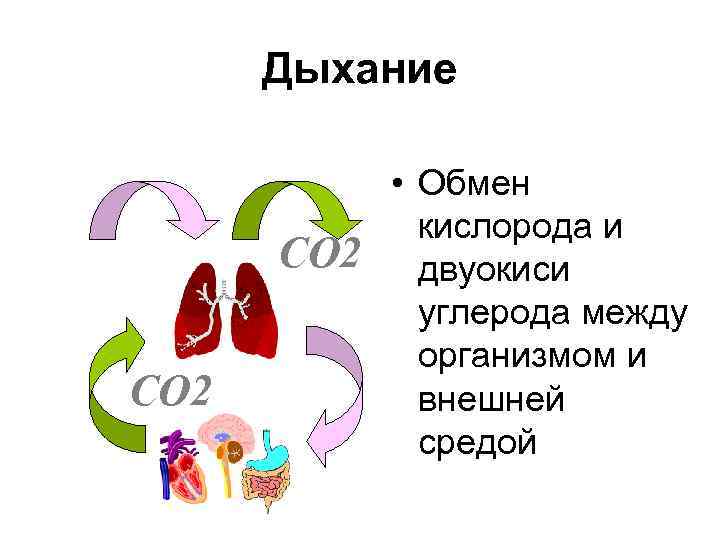 Дыхание O 2 CO 2 • Обмен кислорода и двуокиси углерода между организмом и внешней средой
Дыхание O 2 CO 2 • Обмен кислорода и двуокиси углерода между организмом и внешней средой
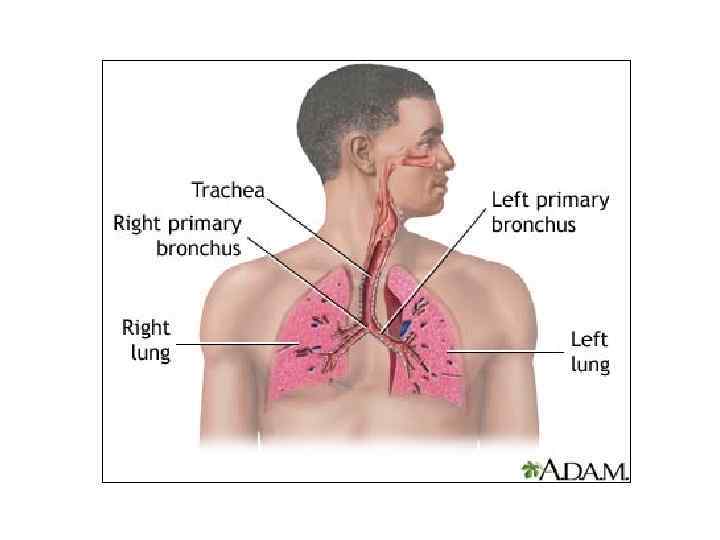
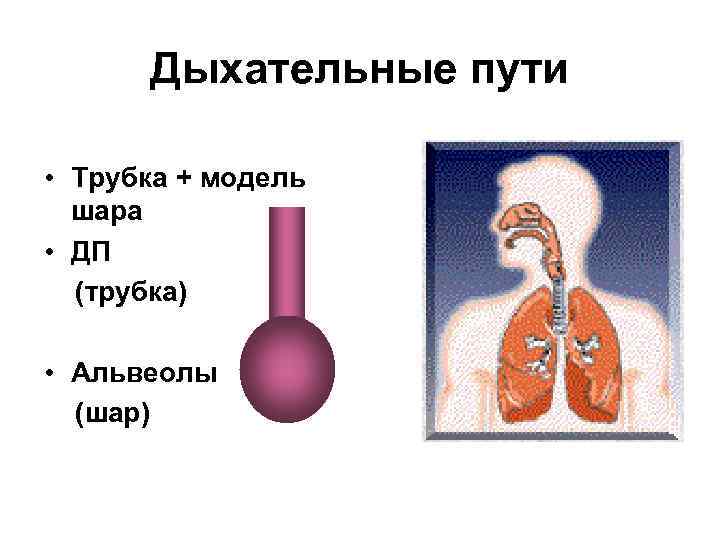 Дыхательные пути • Трубка + модель шара • ДП (трубка) • Альвеолы (шар)
Дыхательные пути • Трубка + модель шара • ДП (трубка) • Альвеолы (шар)
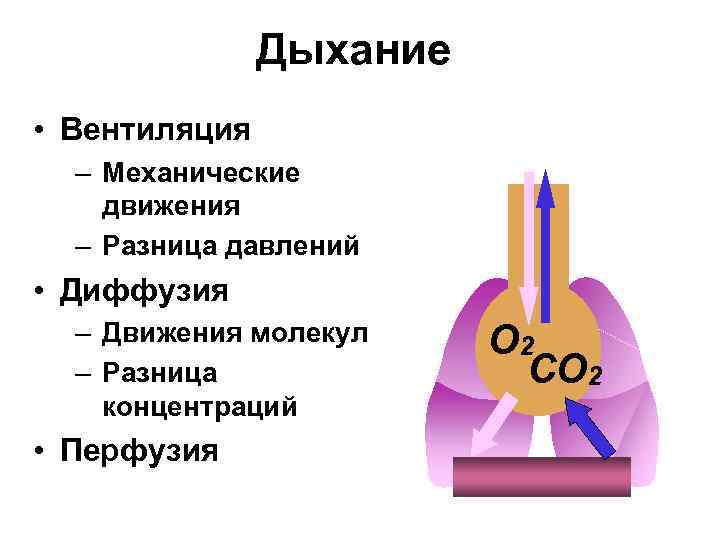 Дыхание • Вентиляция – Механические движения – Разница давлений • Диффузия – Движения молекул – Разница концентраций • Перфузия O 2 CO 2
Дыхание • Вентиляция – Механические движения – Разница давлений • Диффузия – Движения молекул – Разница концентраций • Перфузия O 2 CO 2
 Под острой дыхательной недостаточностью (ОДН) понимают состояние, при котором усиленная функция аппарата внешнего дыхания не может обеспечить адекватный газообмен (потребление кислорода и выделение углекислоты).
Под острой дыхательной недостаточностью (ОДН) понимают состояние, при котором усиленная функция аппарата внешнего дыхания не может обеспечить адекватный газообмен (потребление кислорода и выделение углекислоты).
 Классификации ДН
Классификации ДН
 Патогенетическая классификация ДН: Преимущественное поражение внелегочных механизмов (вентиляционная ДН) Ø нарушение центральной регуляции дыхания (ЧМТ, ОНМК, менингит и др. ) Ø нарушение нервно-мышечной передачи импульса (полиомиелит, миастения, полирадикулоневрит, столбняк, повреждение диафрагмы, миорелаксанты) Ø патология мышц (коллагенозы, миалгия, миодистрофия, метаболические расстройства)
Патогенетическая классификация ДН: Преимущественное поражение внелегочных механизмов (вентиляционная ДН) Ø нарушение центральной регуляции дыхания (ЧМТ, ОНМК, менингит и др. ) Ø нарушение нервно-мышечной передачи импульса (полиомиелит, миастения, полирадикулоневрит, столбняк, повреждение диафрагмы, миорелаксанты) Ø патология мышц (коллагенозы, миалгия, миодистрофия, метаболические расстройства)
 Патогенетическая классификация ДН: Преимущественное поражение внелегочных механизмов (вентиляционная) 2 Ø поражение грудной стенки (переломы ребер, грудины, тугоподвижность суставов) Ø патология системы крови (анемия, патология гемоглобина) Ø патология кровообращения (СН, гиповолемия, шок)
Патогенетическая классификация ДН: Преимущественное поражение внелегочных механизмов (вентиляционная) 2 Ø поражение грудной стенки (переломы ребер, грудины, тугоподвижность суставов) Ø патология системы крови (анемия, патология гемоглобина) Ø патология кровообращения (СН, гиповолемия, шок)
 Патогенетическая классификация ДН: Преимущественное поражение легочных механизмов (паренхиматозная ДН) Ø обструкция центральных или периферических ДП (инородные тела, стеноз, нарушение дренирования мокроты, бронхоспазм, бронхиолит) Ø рестрикция альвеолярной ткани (интерстициальный отек, плеврит, РДСн, пневмо-, гемоторакс, пневмофиброз)
Патогенетическая классификация ДН: Преимущественное поражение легочных механизмов (паренхиматозная ДН) Ø обструкция центральных или периферических ДП (инородные тела, стеноз, нарушение дренирования мокроты, бронхоспазм, бронхиолит) Ø рестрикция альвеолярной ткани (интерстициальный отек, плеврит, РДСн, пневмо-, гемоторакс, пневмофиброз)
 Патогенетическая классификация ДН: Преимущественное поражение легочных механизмов (паренхиматозная ДН) 2 Ø диффузионные расстройства при утолщении альвеоло-капиллярной мембраны (интерстициальный отек, коллагенозы, пневмокониозы) Ø поражение легочных капилляров (микроэмболия, капилляротоксикоз) Ø сокращение легочной функционирующей ткани (ателектаз, РДСв, пневмония)
Патогенетическая классификация ДН: Преимущественное поражение легочных механизмов (паренхиматозная ДН) 2 Ø диффузионные расстройства при утолщении альвеоло-капиллярной мембраны (интерстициальный отек, коллагенозы, пневмокониозы) Ø поражение легочных капилляров (микроэмболия, капилляротоксикоз) Ø сокращение легочной функционирующей ткани (ателектаз, РДСв, пневмония)
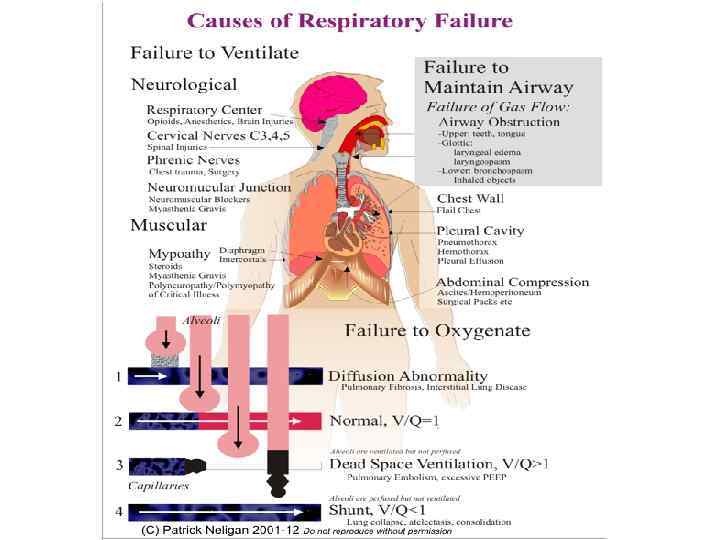
 Смешанная классификация ДН (этиология + патогенез): Виды острой ДН • • Гиповентиляционная Обструктивная Шунто-диффузная Смешанная
Смешанная классификация ДН (этиология + патогенез): Виды острой ДН • • Гиповентиляционная Обструктивная Шунто-диффузная Смешанная
 Острая ДН Гиповентиляционная – основная причина – снижение альвеолярной вентиляции в результате расстройства регуляции дыхания и нарушения функции компонентов дыхательной помпы
Острая ДН Гиповентиляционная – основная причина – снижение альвеолярной вентиляции в результате расстройства регуляции дыхания и нарушения функции компонентов дыхательной помпы
 Острая ДН Гиповентиляционная – проявляется р. СО 2
Острая ДН Гиповентиляционная – проявляется р. СО 2
 Острая ДН Обструктивная – основная причина – нарушение проходимости (обструкция или сужение) ДП
Острая ДН Обструктивная – основная причина – нарушение проходимости (обструкция или сужение) ДП
 Острая ДН Обструктивная – проявляется снижением вентиляции и экспираторным закрытием ДП на уровне мелких бронхов О 2 р. СО 2
Острая ДН Обструктивная – проявляется снижением вентиляции и экспираторным закрытием ДП на уровне мелких бронхов О 2 р. СО 2
 Острая ДН Шунто-диффузионная основные причины - ухудшение диффузии через альвеолярно-капиллярную мембрану, - внутрилегочное и внелегочное шунтирование крови из малого в большой круг кровообращения
Острая ДН Шунто-диффузионная основные причины - ухудшение диффузии через альвеолярно-капиллярную мембрану, - внутрилегочное и внелегочное шунтирование крови из малого в большой круг кровообращения
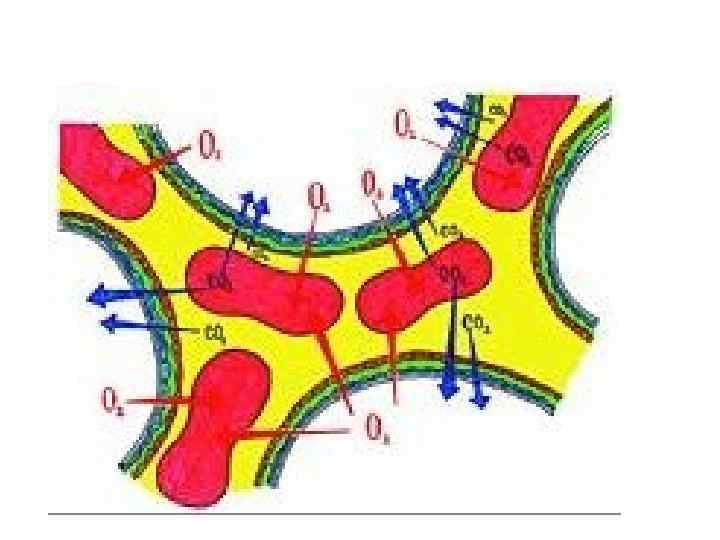
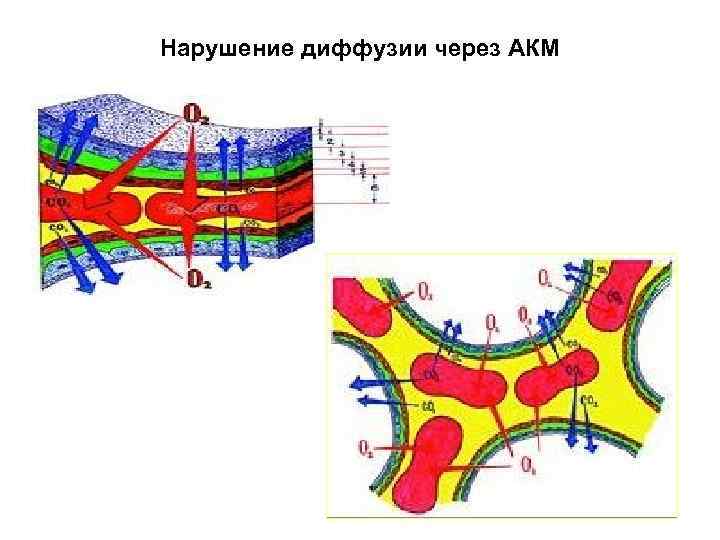 Нарушение диффузии через АКМ
Нарушение диффузии через АКМ
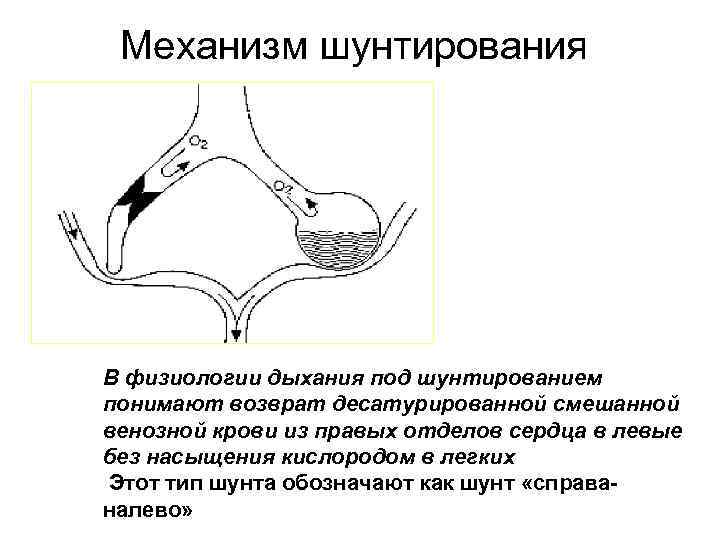 Механизм шунтирования В физиологии дыхания под шунтированием понимают возврат десатурированной смешанной венозной крови из правых отделов сердца в левые без насыщения кислородом в легких Этот тип шунта обозначают как шунт «справаналево»
Механизм шунтирования В физиологии дыхания под шунтированием понимают возврат десатурированной смешанной венозной крови из правых отделов сердца в левые без насыщения кислородом в легких Этот тип шунта обозначают как шунт «справаналево»
 Острая ДН Шунто-диффузионная проявляется: ра. О 2 (диффузия О 2 в 20 раз <, чем СО 2)
Острая ДН Шунто-диффузионная проявляется: ра. О 2 (диффузия О 2 в 20 раз <, чем СО 2)
 Острая ДН Смешанная Сочетание нескольких причин
Острая ДН Смешанная Сочетание нескольких причин
 Наиболее частые причины различных видов ОДН вентиляционной : Ø угнетение ЦНС (комы любой этиологии, ЧМТ, менингит или энцефалит, острые отравления) Ø нарушение нервно-мышечной регуляции дыхания (судорожный статус, столбняк, ботулизм, полиомиелит, полирадикулоневрит, миастения) Ø ограничение растяжимости грудной клетки (сухой плеврит, боль, переполненный желудок, парез кишечника)
Наиболее частые причины различных видов ОДН вентиляционной : Ø угнетение ЦНС (комы любой этиологии, ЧМТ, менингит или энцефалит, острые отравления) Ø нарушение нервно-мышечной регуляции дыхания (судорожный статус, столбняк, ботулизм, полиомиелит, полирадикулоневрит, миастения) Ø ограничение растяжимости грудной клетки (сухой плеврит, боль, переполненный желудок, парез кишечника)
 Наиболее частые причины различных видов ОДН обструктивной : è высокой: западение языка, острый эпиглоттит, ларингоспазм, острый ларинготрахеит, инородное тело гортани и трахеи è низкой: острый эндобронхит, острый бронхиолит, приступ бронхиальной астмы, инородное тело бронхов
Наиболее частые причины различных видов ОДН обструктивной : è высокой: западение языка, острый эпиглоттит, ларингоспазм, острый ларинготрахеит, инородное тело гортани и трахеи è низкой: острый эндобронхит, острый бронхиолит, приступ бронхиальной астмы, инородное тело бронхов
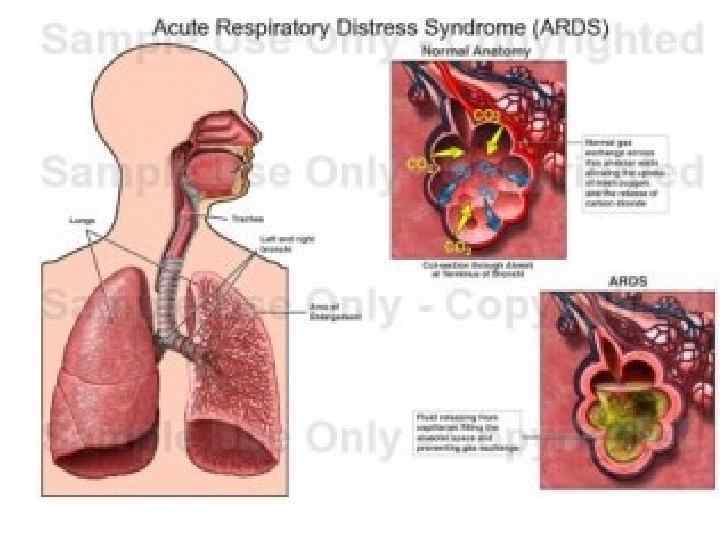
 Наиболее частые причины различных видов ОДН Шунто-диффузной: ð вирусные и пневмоцистные пневмонии ð шоки любой этиологии ð кардиогенный отек легких ð отравления бензином, керосином ð ОРДС (СОПЛ)
Наиболее частые причины различных видов ОДН Шунто-диффузной: ð вирусные и пневмоцистные пневмонии ð шоки любой этиологии ð кардиогенный отек легких ð отравления бензином, керосином ð ОРДС (СОПЛ)
 Наиболее частые причины различных видов ОДН Смешанной: F крупноочаговая пневмония F экссудативный плеврит F пневмоторакс, гидроторакс, долевые или тотальный ателектаз легкого F отравления ФОС
Наиболее частые причины различных видов ОДН Смешанной: F крупноочаговая пневмония F экссудативный плеврит F пневмоторакс, гидроторакс, долевые или тотальный ателектаз легкого F отравления ФОС
 СТАДИИ ОДН I степень - компенсация II степень – субкомпенсация III степень - декомпенсация
СТАДИИ ОДН I степень - компенсация II степень – субкомпенсация III степень - декомпенсация
 СТАДИИ ОДН I степень - компенсация нарушений газообмена нет, благодаря компенсаторному усилению деятельности дыхания и кровообращения
СТАДИИ ОДН I степень - компенсация нарушений газообмена нет, благодаря компенсаторному усилению деятельности дыхания и кровообращения
 СТАДИИ ОДН II степень - субкомпенсация гипо- (Ра. СО 2 < 35 мм Hg или гиперкапния (Ра. СО 2 > 45 -60 мм Hg) гипоксемия (Ра. О 2 < 70 -80 мм Hg)
СТАДИИ ОДН II степень - субкомпенсация гипо- (Ра. СО 2 < 35 мм Hg или гиперкапния (Ра. СО 2 > 45 -60 мм Hg) гипоксемия (Ра. О 2 < 70 -80 мм Hg)
 СТАДИИ ОДН III степень - декомпенсация ð метаболический + дыхательный ацидоз ð неврологические расстройства ð сердечно-сосудистые расстройства
СТАДИИ ОДН III степень - декомпенсация ð метаболический + дыхательный ацидоз ð неврологические расстройства ð сердечно-сосудистые расстройства
 КЛИНИКА ОДН симптомы изменений аппарата внешнего дыхания компенсация ð тахипноэ ð одышка (удлинение вдоха/выдоха, изменение I: E) ð аускультативные изменения в легких (влажные или сухие хрипы)
КЛИНИКА ОДН симптомы изменений аппарата внешнего дыхания компенсация ð тахипноэ ð одышка (удлинение вдоха/выдоха, изменение I: E) ð аускультативные изменения в легких (влажные или сухие хрипы)
 КЛИНИКА ОДН симптомы изменений аппарата внешнего дыхания субкомпенсация ð включение вспомогательных мышц ð западение уступчивых мест грудной клетки
КЛИНИКА ОДН симптомы изменений аппарата внешнего дыхания субкомпенсация ð включение вспомогательных мышц ð западение уступчивых мест грудной клетки
 КЛИНИКА ОДН симптомы изменений аппарата внешнего дыхания декомпенсация ð брадипноэ ð патологические типы дыхания
КЛИНИКА ОДН симптомы изменений аппарата внешнего дыхания декомпенсация ð брадипноэ ð патологические типы дыхания
 КЛИНИКА ОДН признаки гиперкапнии и гипоксемии субкомпенсация ð цианоз ð тахикардия ð артериальная гипертензия ð централизация кровообращения
КЛИНИКА ОДН признаки гиперкапнии и гипоксемии субкомпенсация ð цианоз ð тахикардия ð артериальная гипертензия ð централизация кровообращения
 КЛИНИКА ОДН признаки гиперкапнии и гипоксемии декомпенсация ð цианоз на фоне О 2 ð брадикардия ð артериальная гипотензия ð аритмии ð децентрализация кровообращения
КЛИНИКА ОДН признаки гиперкапнии и гипоксемии декомпенсация ð цианоз на фоне О 2 ð брадикардия ð артериальная гипотензия ð аритмии ð децентрализация кровообращения
 КЛИНИКА ОДН признаки тканевой гипоксии декомпенсация гипоксическое повреждение ЦНС ð двигательное и психическое беспокойство ð заторможенность ð кома ð судороги ð апноэ
КЛИНИКА ОДН признаки тканевой гипоксии декомпенсация гипоксическое повреждение ЦНС ð двигательное и психическое беспокойство ð заторможенность ð кома ð судороги ð апноэ
 ЛЕЧЕНИЕ ОДН на догоспитальном этапе I стадия - компенсация Неотложные мероприятия не требуются
ЛЕЧЕНИЕ ОДН на догоспитальном этапе I стадия - компенсация Неотложные мероприятия не требуются
 ЛЕЧЕНИЕ ОДН на догоспитальном этапе II стадия - cубкомпенсация поддерживающая терапия О 2
ЛЕЧЕНИЕ ОДН на догоспитальном этапе II стадия - cубкомпенсация поддерживающая терапия О 2
 ЛЕЧЕНИЕ ОДН на догоспитальном этапе III стадия - декомпенсация замещающая терапия (ИВЛ) 100% О 2 реанимационные мероприятия
ЛЕЧЕНИЕ ОДН на догоспитальном этапе III стадия - декомпенсация замещающая терапия (ИВЛ) 100% О 2 реанимационные мероприятия
 ПРИНЦИПЫ ЛЕЧЕНИЯ различных видов ОДН
ПРИНЦИПЫ ЛЕЧЕНИЯ различных видов ОДН
 Гиповентиляционая ОДН нормализация минутной альвеолярной вентиляции – МАВ • ликвидация расстройств ЦНС (дыхательного центра) • восстановление нервно-мышечной проводимости • нормализация мышечного тонуса • восстановление легочных объемов
Гиповентиляционая ОДН нормализация минутной альвеолярной вентиляции – МАВ • ликвидация расстройств ЦНС (дыхательного центра) • восстановление нервно-мышечной проводимости • нормализация мышечного тонуса • восстановление легочных объемов
 Обструктивная ОДН устранение обструкции ДП • восстановление проходимости ВДП • устранение отека ВДП • удаление опухоли • ликвидация бронхоспазма
Обструктивная ОДН устранение обструкции ДП • восстановление проходимости ВДП • устранение отека ВДП • удаление опухоли • ликвидация бронхоспазма
 Действия при попадании инородного тела в ВДП (человек подавился)
Действия при попадании инородного тела в ВДП (человек подавился)
 Типичный вид человека, который подавился
Типичный вид человека, который подавился
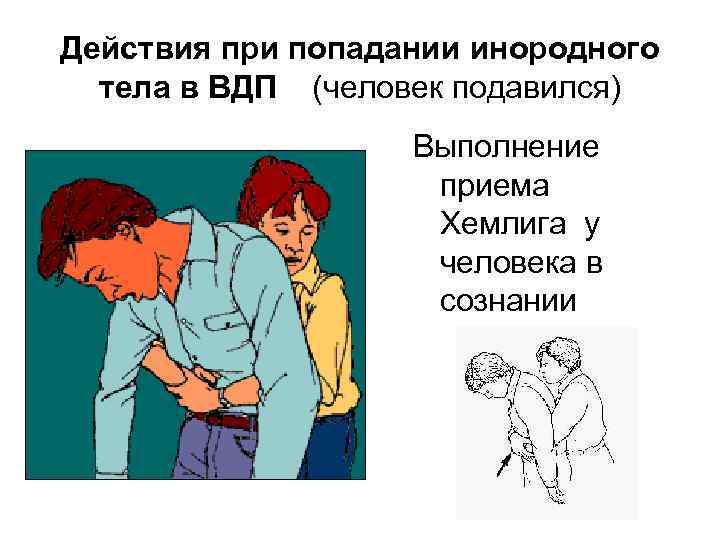 Действия при попадании инородного тела в ВДП (человек подавился) Выполнение приема Хемлига у человека в сознании
Действия при попадании инородного тела в ВДП (человек подавился) Выполнение приема Хемлига у человека в сознании
 Действия при попадании инородного тела в ВДП (человек подавился) Выполнение приема Хемлига у беременной женщины
Действия при попадании инородного тела в ВДП (человек подавился) Выполнение приема Хемлига у беременной женщины
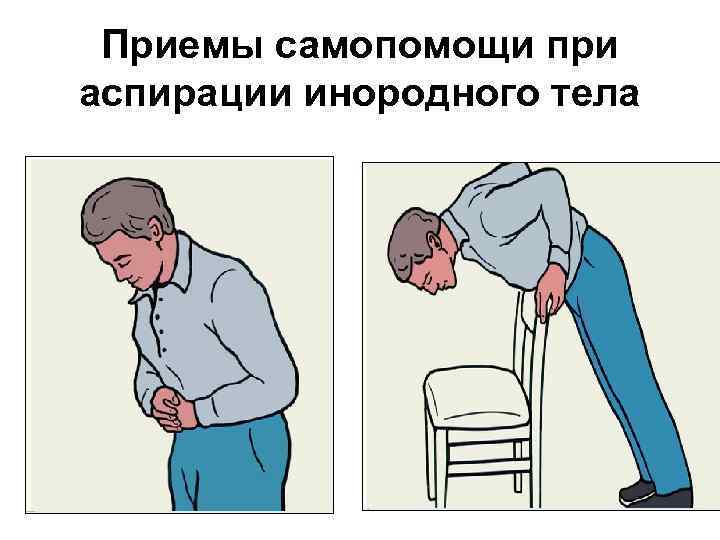 Приемы самопомощи при аспирации инородного тела
Приемы самопомощи при аспирации инородного тела
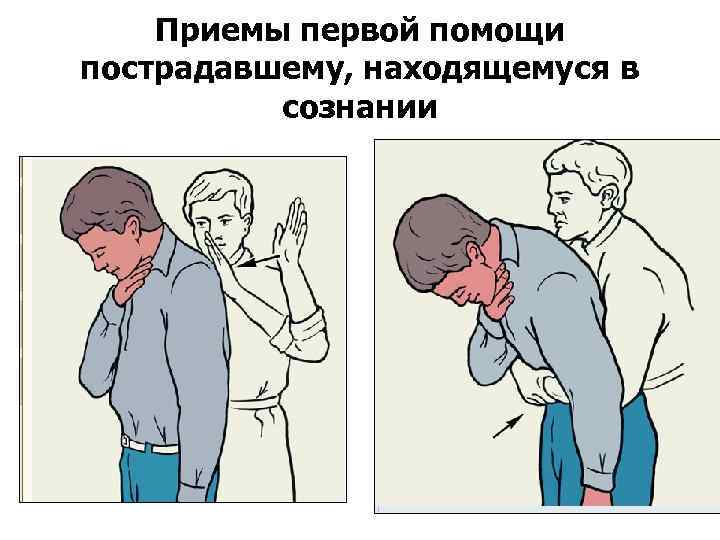 Приемы первой помощи пострадавшему, находящемуся в сознании
Приемы первой помощи пострадавшему, находящемуся в сознании
 Действия при попадании инородного тела в ВДП (человек подавился) Выполнение приема Хемлига у человека без сознания
Действия при попадании инородного тела в ВДП (человек подавился) Выполнение приема Хемлига у человека без сознания
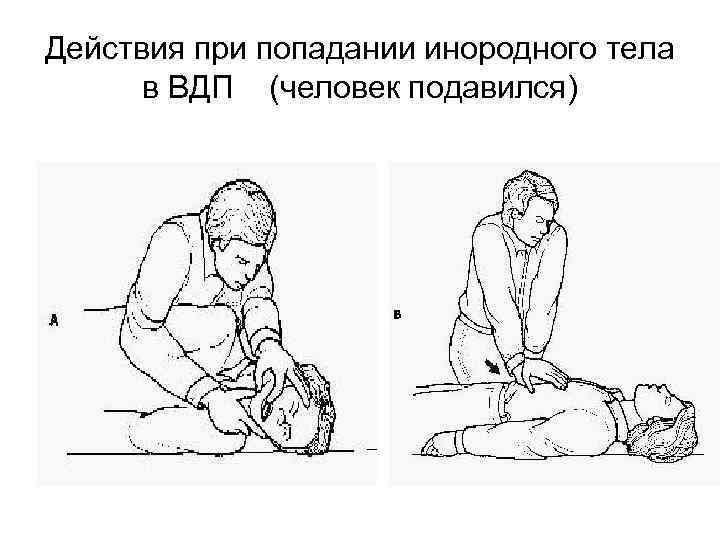 Действия при попадании инородного тела в ВДП (человек подавился)
Действия при попадании инородного тела в ВДП (человек подавился)
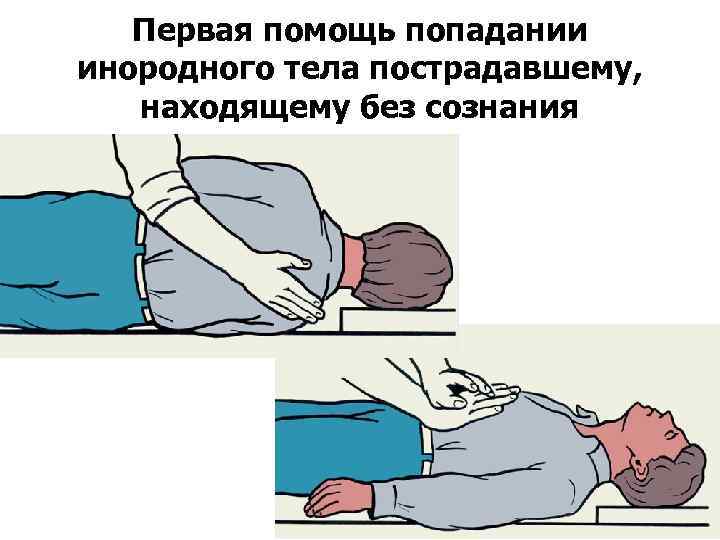 Первая помощь попадании инородного тела пострадавшему, находящему без сознания
Первая помощь попадании инородного тела пострадавшему, находящему без сознания
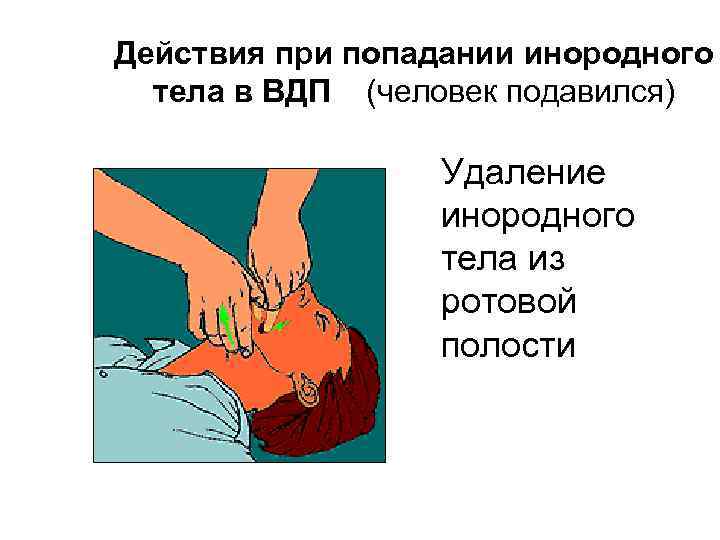 Действия при попадании инородного тела в ВДП (человек подавился) Удаление инородного тела из ротовой полости
Действия при попадании инородного тела в ВДП (человек подавился) Удаление инородного тела из ротовой полости
 Шунто-диффузная ОДН Улучшение диффузии через альвеолярно-капиллярную мембрану • Повышение трансмембранного градиента ( О 2) Уменьшение % шунтирования за счет увеличения числа функционирующих альвеол • Повышение Р в ДП (режимы ПДКВ и ППД)
Шунто-диффузная ОДН Улучшение диффузии через альвеолярно-капиллярную мембрану • Повышение трансмембранного градиента ( О 2) Уменьшение % шунтирования за счет увеличения числа функционирующих альвеол • Повышение Р в ДП (режимы ПДКВ и ППД)
 БРОНХИАЛЬНАЯ АСТМА и АСТМАТИЧЕСКИЙ СТАТУС
БРОНХИАЛЬНАЯ АСТМА и АСТМАТИЧЕСКИЙ СТАТУС
 Астма — обструктивное заболевание легких, характеризующееся гиперактивностью трахеи и бронхов по отношению к различным неспецифическим стимулам и проявляющееся затруднением дыхания из-за генерализованного сужения дыхательных путей
Астма — обструктивное заболевание легких, характеризующееся гиперактивностью трахеи и бронхов по отношению к различным неспецифическим стимулам и проявляющееся затруднением дыхания из-за генерализованного сужения дыхательных путей
 Группы риска: • молодые мужчины с ацидозом и гиперкапнией (ра. СО 2 ~97± 31 мм рт. ст. ) • больные с «немыми» легкими • дети с ДН, требующей интубации • уменьшение дозы КС в течение месяца
Группы риска: • молодые мужчины с ацидозом и гиперкапнией (ра. СО 2 ~97± 31 мм рт. ст. ) • больные с «немыми» легкими • дети с ДН, требующей интубации • уменьшение дозы КС в течение месяца
 Группы риска у детей: • • дети с ДН, требующей интубации уменьшение дозы КС в течение месяца астма у членов семьи эмоциональная реакция во время приступа (беспомощность и чувство страха смерти)
Группы риска у детей: • • дети с ДН, требующей интубации уменьшение дозы КС в течение месяца астма у членов семьи эмоциональная реакция во время приступа (беспомощность и чувство страха смерти)
 Этиология Аллергия (медиаторы) Ø гистамин Ø SRS-A Ø простагландины Ø тромбоксаны Ø прочие
Этиология Аллергия (медиаторы) Ø гистамин Ø SRS-A Ø простагландины Ø тромбоксаны Ø прочие
 Этиология Дисбаланс автономной НС Ø чрезмерная ХЭ реакция Øснижение b-адренергической реактивности Øнеспецифический раздражитель
Этиология Дисбаланс автономной НС Ø чрезмерная ХЭ реакция Øснижение b-адренергической реактивности Øнеспецифический раздражитель
 Этиология ИНФЕКЦИИ Ø вирусные инфекции дых. путей ФАРМАКОЛОГИЧЕСКИЕ АГЕНТЫ Øb-адреноблокаторы (пропранолол, обзидан) ØИнгибиторы простагландинов (асприн: НПВС)
Этиология ИНФЕКЦИИ Ø вирусные инфекции дых. путей ФАРМАКОЛОГИЧЕСКИЕ АГЕНТЫ Øb-адреноблокаторы (пропранолол, обзидан) ØИнгибиторы простагландинов (асприн: НПВС)
 Этиология ФИЗИЧЕСКАЯ НАГРУЗКА ПСИХОГЕННЫЕ ФАКТОРЫ
Этиология ФИЗИЧЕСКАЯ НАГРУЗКА ПСИХОГЕННЫЕ ФАКТОРЫ
 ТЕОРИИ: АЛЛЕРГИЧЕСКАЯ РАССТРОЙСТВА ВЕГЕТАТИВНОЙ Н С
ТЕОРИИ: АЛЛЕРГИЧЕСКАЯ РАССТРОЙСТВА ВЕГЕТАТИВНОЙ Н С
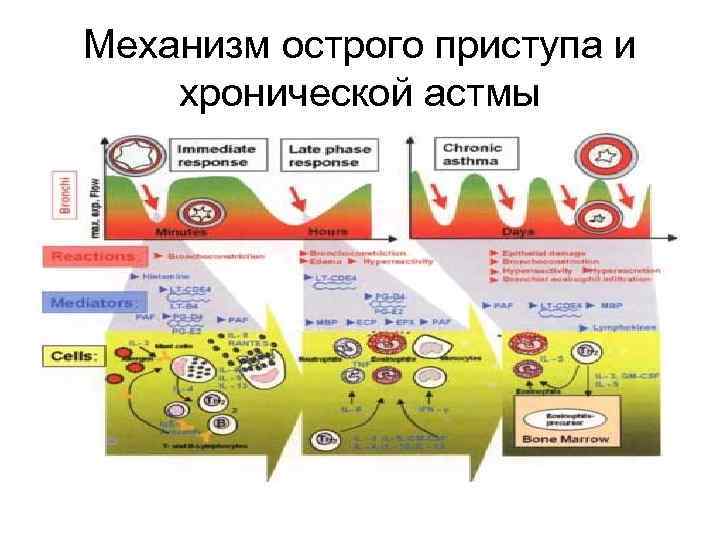 Механизм острого приступа и хронической астмы
Механизм острого приступа и хронической астмы
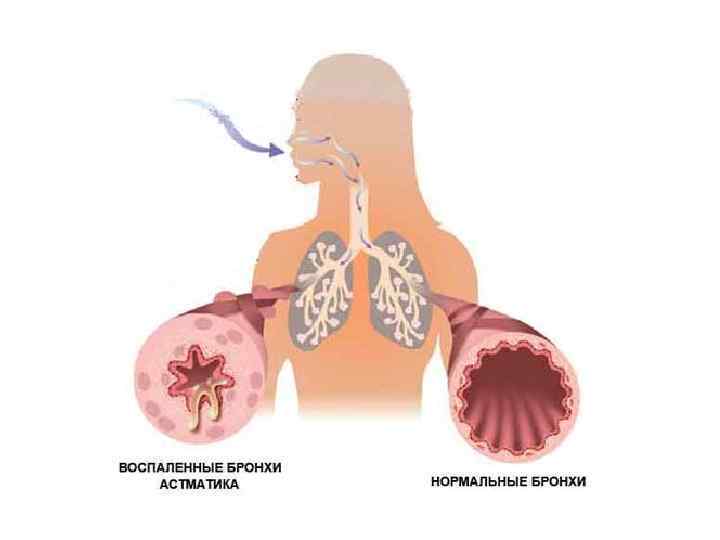
 ПАТОФИЗИОЛОГИЯ qнарушение потока воздуха R aw MMEFR FEV 1, 0 FRC q объем легких – перераздутие и эмфизема
ПАТОФИЗИОЛОГИЯ qнарушение потока воздуха R aw MMEFR FEV 1, 0 FRC q объем легких – перераздутие и эмфизема
 ПАТОФИЗИОЛОГИЯ q нарушение газообмена гипоксия, гипокапния и респираторный алкалоз N Ра. СО 2 гиперкапния при FEV 1, 0 <20%
ПАТОФИЗИОЛОГИЯ q нарушение газообмена гипоксия, гипокапния и респираторный алкалоз N Ра. СО 2 гиперкапния при FEV 1, 0 <20%
 ПАТОФИЗИОЛОГИЯ q расстройства ССС перегрузка правых отделов: ü гипоксический спазм легочных сосудов ü ацидоз ü увеличение легочных объемов
ПАТОФИЗИОЛОГИЯ q расстройства ССС перегрузка правых отделов: ü гипоксический спазм легочных сосудов ü ацидоз ü увеличение легочных объемов
 ПАТОФИЗИОЛОГИЯ q расстройства ССС перегрузка левых отделов сердца: ü усиленная работа для обеспечения оттока крови ü повышенная потребность в О 2 и энергетич. субстратов дых. мышц ü сдвиг влево МЖП
ПАТОФИЗИОЛОГИЯ q расстройства ССС перегрузка левых отделов сердца: ü усиленная работа для обеспечения оттока крови ü повышенная потребность в О 2 и энергетич. субстратов дых. мышц ü сдвиг влево МЖП
 АСТМАТИЧЕСКИЙ СТАТУС
АСТМАТИЧЕСКИЙ СТАТУС
 Астматический статус (АС) является жизнеугрожающей формой астмы, которую определяют как состояние прогрессирующего тяжелого приступа, который не поддается обычной терапии адренолитическими препаратами и теофиллином и ведет к острой дыхательной недостаточности
Астматический статус (АС) является жизнеугрожающей формой астмы, которую определяют как состояние прогрессирующего тяжелого приступа, который не поддается обычной терапии адренолитическими препаратами и теофиллином и ведет к острой дыхательной недостаточности
 Дифференциальный диагноз • врожденные пороки развития: § ларингомаляция, § паралич голосовых связок § стеноз бронхов или трахеи § лобарная эмфизема § кисты легкого § ЖП рефлюкс § сосудистые кольца
Дифференциальный диагноз • врожденные пороки развития: § ларингомаляция, § паралич голосовых связок § стеноз бронхов или трахеи § лобарная эмфизема § кисты легкого § ЖП рефлюкс § сосудистые кольца
 Дифференциальный диагноз • инородные тела трахеи и бронхов • инфекции • ларинготрахеит • о. бронхилит • бронхит и астматический бронхит
Дифференциальный диагноз • инородные тела трахеи и бронхов • инфекции • ларинготрахеит • о. бронхилит • бронхит и астматический бронхит
 ОЦЕНКА СОСТОЯНИЯ Анамнез Физикальные признаки: участие § § § вспомогательных дыхательных мышц уменьшение сухих хрипов парадоксальный пульс (10 мм Hg) усиленное потоотделение у взрослых нарушение сознания, цианоз пневмоторакс или пневмомедиастинум
ОЦЕНКА СОСТОЯНИЯ Анамнез Физикальные признаки: участие § § § вспомогательных дыхательных мышц уменьшение сухих хрипов парадоксальный пульс (10 мм Hg) усиленное потоотделение у взрослых нарушение сознания, цианоз пневмоторакс или пневмомедиастинум
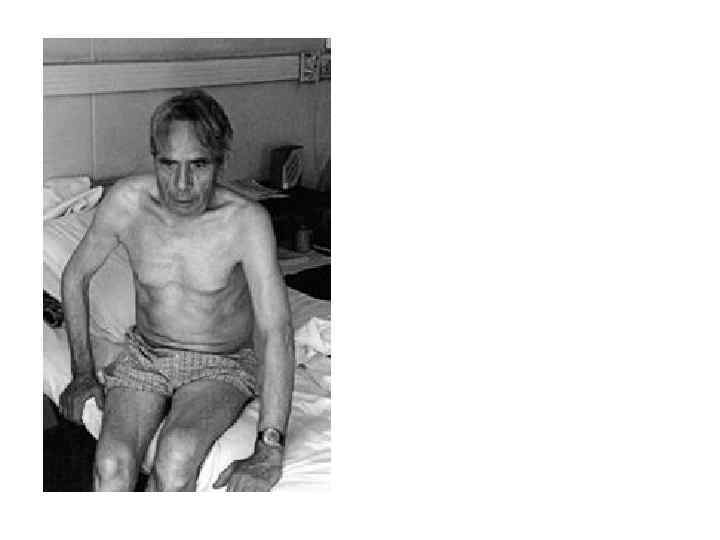
 ОЦЕНКА СОСТОЯНИЯ ГАЗЫ КРОВИ гипонормогиперкапния гипоксемия 60 -80 мм рт. ст. и ниже Функциональная оценка дыхательной функции
ОЦЕНКА СОСТОЯНИЯ ГАЗЫ КРОВИ гипонормогиперкапния гипоксемия 60 -80 мм рт. ст. и ниже Функциональная оценка дыхательной функции
 ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ • наличие повторных приступов в анамнезе с госпитализацией, ежедневное использование бронходилатирующих препаратов и КС, малоэффективность терапии • участие вспомогательных дых. мыщц
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ • наличие повторных приступов в анамнезе с госпитализацией, ежедневное использование бронходилатирующих препаратов и КС, малоэффективность терапии • участие вспомогательных дых. мыщц
 ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ 2 3. парадоксальный пульс 4. изменение сознания или выраженная астения 5. цианоз 6. пневмоторакс или пневмомедиастинум 7. ФОО менее 20%
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ 2 3. парадоксальный пульс 4. изменение сознания или выраженная астения 5. цианоз 6. пневмоторакс или пневмомедиастинум 7. ФОО менее 20%
 ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ 3 8. гипоксемия с Ра. О 2 60 мм рт. ст. 9. гиперкапния Ра. СО 2 40 мм. рт. ст. 10. метаболический ацидоз 11. нарушения в миокарде на ЭКГ
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ 3 8. гипоксемия с Ра. О 2 60 мм рт. ст. 9. гиперкапния Ра. СО 2 40 мм. рт. ст. 10. метаболический ацидоз 11. нарушения в миокарде на ЭКГ
 Принципы лечения острого приступа БА • АДРЕНАЛИН п/к 1: 10 000 1 мг/мл или 0, 01 мл/кг одномоментно (макс. 0, 5 мл) каждые 15 -20 мин при необходимости 3 раза
Принципы лечения острого приступа БА • АДРЕНАЛИН п/к 1: 10 000 1 мг/мл или 0, 01 мл/кг одномоментно (макс. 0, 5 мл) каждые 15 -20 мин при необходимости 3 раза
 Основа лечения БА – ингаляция β 2 -адреномиметиков
Основа лечения БА – ингаляция β 2 -адреномиметиков
 Принципы лечения острого приступа БА • ТЕРБУТАЛИН (бриканил) ПЭ п/к 0, 05% р-р (0, 5 мг/мл) разовая доза 0, 01 мг/кг (макс. 0, 25 мг) каждые 20 -30 мин при необходимости Ингаляции (аэрозоль) трехкратно 1% р-р (10 мг/мл) 0, 03 мл (макс. 1 мл) развести в 1, 5 мл физ. р-ра каждые 4 -6 часов
Принципы лечения острого приступа БА • ТЕРБУТАЛИН (бриканил) ПЭ п/к 0, 05% р-р (0, 5 мг/мл) разовая доза 0, 01 мг/кг (макс. 0, 25 мг) каждые 20 -30 мин при необходимости Ингаляции (аэрозоль) трехкратно 1% р-р (10 мг/мл) 0, 03 мл (макс. 1 мл) развести в 1, 5 мл физ. р-ра каждые 4 -6 часов
 Принципы лечения острого приступа БА • САЛЬБУТАМОЛ (альбутерол) ПЭ в/в 0, 1% р-р (1 мг/мл) 0, 2 мкг/кг в мин, (макс. 2 мкг/кг в мин или не более 10 мкг/кг в течение 10 мин) Ингаляции (аэрозоль) 0, 5% р-р 0, 01 -0, 03 мл/кг (макс. 1 мл) развести в 1, 5 мл физ. р-ра каждые 4 -6 часов
Принципы лечения острого приступа БА • САЛЬБУТАМОЛ (альбутерол) ПЭ в/в 0, 1% р-р (1 мг/мл) 0, 2 мкг/кг в мин, (макс. 2 мкг/кг в мин или не более 10 мкг/кг в течение 10 мин) Ингаляции (аэрозоль) 0, 5% р-р 0, 01 -0, 03 мл/кг (макс. 1 мл) развести в 1, 5 мл физ. р-ра каждые 4 -6 часов
 Принципы лечения острого приступа БА • ИЗАДРИН (изопротеренол) ПЭ в/в 0, 02% р-р (0, 2 мг/мл) 0, 05 – 0, 1 мкг/кг в мин, повышают скорость инфузии на 0, 05 – 0, 1 мкг/кг в мин или не более 10 мкг/кг в течение 10 мин) Ингаляции 0, 5% р-р (максимально 0, 5 мл) в 1, 5 мл физ. р-ра каждые 2 -6 часов
Принципы лечения острого приступа БА • ИЗАДРИН (изопротеренол) ПЭ в/в 0, 02% р-р (0, 2 мг/мл) 0, 05 – 0, 1 мкг/кг в мин, повышают скорость инфузии на 0, 05 – 0, 1 мкг/кг в мин или не более 10 мкг/кг в течение 10 мин) Ингаляции 0, 5% р-р (максимально 0, 5 мл) в 1, 5 мл физ. р-ра каждые 2 -6 часов
 Принципы лечения острого приступа БА • МЕТАПРОТЕРЕНОЛ (алупент, астмопент) п/к 0, 1% р-р (1 мг/мл) 0, 01 мл/кг каждые 20 -30 мин при необходимости 3 Ингаляции 0, 5% р-р (50 мг/мл) 0, 005 -0, 01 мл/кг (макс. 0, 4 мл) в 1, 5 мл физ р-ра в аэрозоле каждые 4 -6 часов
Принципы лечения острого приступа БА • МЕТАПРОТЕРЕНОЛ (алупент, астмопент) п/к 0, 1% р-р (1 мг/мл) 0, 01 мл/кг каждые 20 -30 мин при необходимости 3 Ингаляции 0, 5% р-р (50 мг/мл) 0, 005 -0, 01 мл/кг (макс. 0, 4 мл) в 1, 5 мл физ р-ра в аэрозоле каждые 4 -6 часов
 Принципы лечения острого приступа БА • ТЕОФИЛЛИН (эуфиллин = 80% теофиллина+20% этилендиамина) в/в эуфиллин доза: 25 мг/мл нагрузочная 6 -7, 5 мг/кг в течение 20 мин далее микроструйно или капельно контроль 10 кг – 0, 65 мг/кг в ч >10 кг 0, 9 мг/кг в ч
Принципы лечения острого приступа БА • ТЕОФИЛЛИН (эуфиллин = 80% теофиллина+20% этилендиамина) в/в эуфиллин доза: 25 мг/мл нагрузочная 6 -7, 5 мг/кг в течение 20 мин далее микроструйно или капельно контроль 10 кг – 0, 65 мг/кг в ч >10 кг 0, 9 мг/кг в ч
 Принципы лечения острого приступа БА • ИПРАТРОПИУМ бромид 20 -40 мкг через ингалятор каждые 6 часов для детей старше 6 лет 250 мкг с помощью небулайзера для детей до 6 лет
Принципы лечения острого приступа БА • ИПРАТРОПИУМ бромид 20 -40 мкг через ингалятор каждые 6 часов для детей старше 6 лет 250 мкг с помощью небулайзера для детей до 6 лет
 Принципы лечения острого приступа БА • ГИДРОКОРТИЗОН в/в нагрузочная доза 5 -7 мг/кг, поддерживающая доза 5 мг/кг каждые 6 часов • МЕТИЛПРЕДНИЗОЛОН в/в нагрузочная доза 1 мг/кг, поддерживающая доза 0, 8 мг/кг каждые 6 часов
Принципы лечения острого приступа БА • ГИДРОКОРТИЗОН в/в нагрузочная доза 5 -7 мг/кг, поддерживающая доза 5 мг/кг каждые 6 часов • МЕТИЛПРЕДНИЗОЛОН в/в нагрузочная доза 1 мг/кг, поддерживающая доза 0, 8 мг/кг каждые 6 часов
 Принципы лечения острого приступа БА • БЕКЛОМЕТАЗОНА дипропионат ингаляции 50 -100 мкг через патентованные ингалятор каждые 6 часов 1 толчок 42 мкг
Принципы лечения острого приступа БА • БЕКЛОМЕТАЗОНА дипропионат ингаляции 50 -100 мкг через патентованные ингалятор каждые 6 часов 1 толчок 42 мкг
 Принципы лечения острого приступа БА • КРОМОЛИН-НАТРИЙ для профилактики приступов БА 1% р-р 10 мг/мл по 2 мл каждые 6 часов
Принципы лечения острого приступа БА • КРОМОЛИН-НАТРИЙ для профилактики приступов БА 1% р-р 10 мг/мл по 2 мл каждые 6 часов
 Принципы лечения острого приступа БА АНТИБИОТИКИ ГИДРАТАЦИЯ КОРРЕКЦИЯ АЦИДОЗА ИВЛ
Принципы лечения острого приступа БА АНТИБИОТИКИ ГИДРАТАЦИЯ КОРРЕКЦИЯ АЦИДОЗА ИВЛ
 Принципы лечения острого приступа БА Критерии начала ИВЛ Ø мышечное истощение Ø нарушение сознания Ø «немое» легкое Ø цианоз при 40% О 2 Ø гипоксемия < 60 мм рт. ст. 6 л/мин О 2 Ø гиперкапния > 65 мм рт. ст. > 5 мм рт. ст. в час
Принципы лечения острого приступа БА Критерии начала ИВЛ Ø мышечное истощение Ø нарушение сознания Ø «немое» легкое Ø цианоз при 40% О 2 Ø гипоксемия < 60 мм рт. ст. 6 л/мин О 2 Ø гиперкапния > 65 мм рт. ст. > 5 мм рт. ст. в час
 Принципы лечения острого приступа БА Критерии перевода с ИВЛ на СД Ø уменьшение бронхоспазма Ø нормальные показатели КРС при 40% О 2 Ø давление вдоха £ 35 мм рт. ст. Ø исчезновение пардоксального пульса Ø уменьшение эмфиземы и ателектазов на Rg Ø ДО > 5 мл/кг ЖЕЛ > 15 мл/кг
Принципы лечения острого приступа БА Критерии перевода с ИВЛ на СД Ø уменьшение бронхоспазма Ø нормальные показатели КРС при 40% О 2 Ø давление вдоха £ 35 мм рт. ст. Ø исчезновение пардоксального пульса Ø уменьшение эмфиземы и ателектазов на Rg Ø ДО > 5 мл/кг ЖЕЛ > 15 мл/кг
 ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ Колотилов Л. В. Кафедра анестезиологии и реаниматологии с курсом СМП ИПО КГМА
ОБЕСПЕЧЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ Колотилов Л. В. Кафедра анестезиологии и реаниматологии с курсом СМП ИПО КГМА
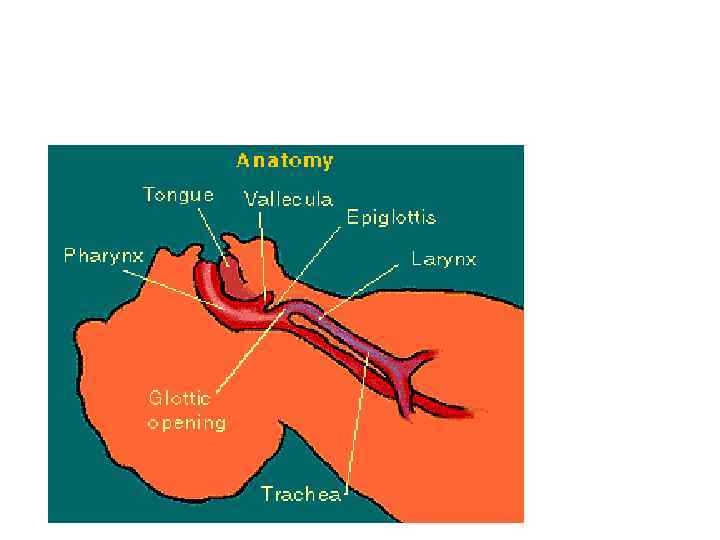
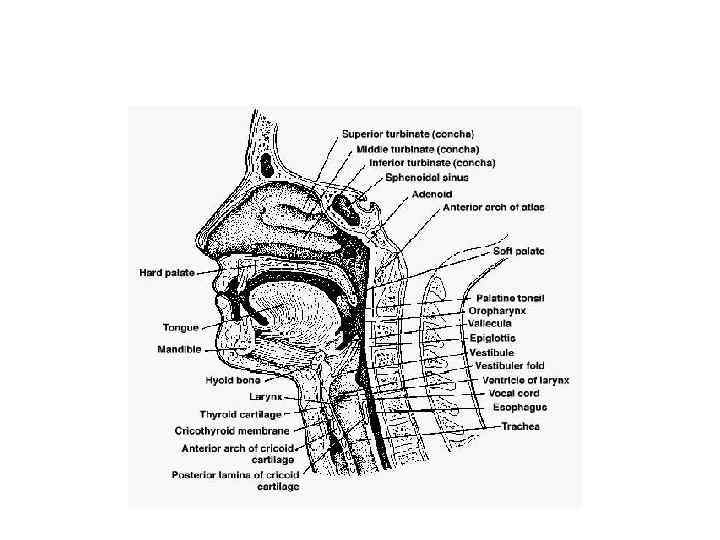 Анатомия ДП
Анатомия ДП
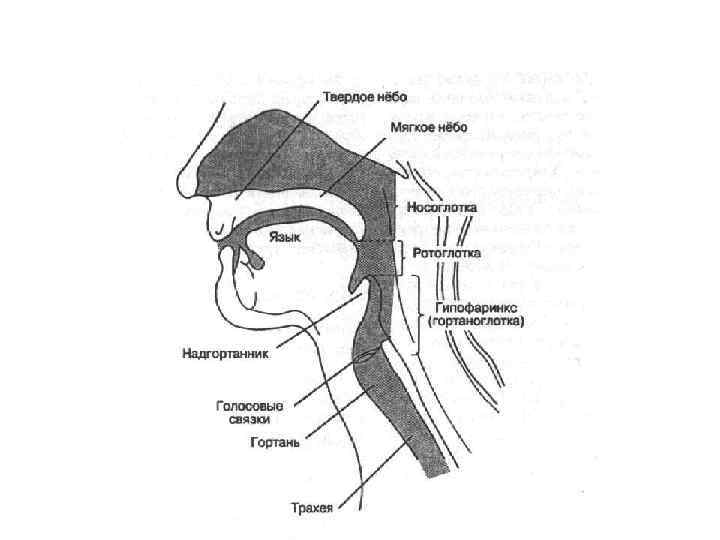 Анатомия дыхательных путей
Анатомия дыхательных путей
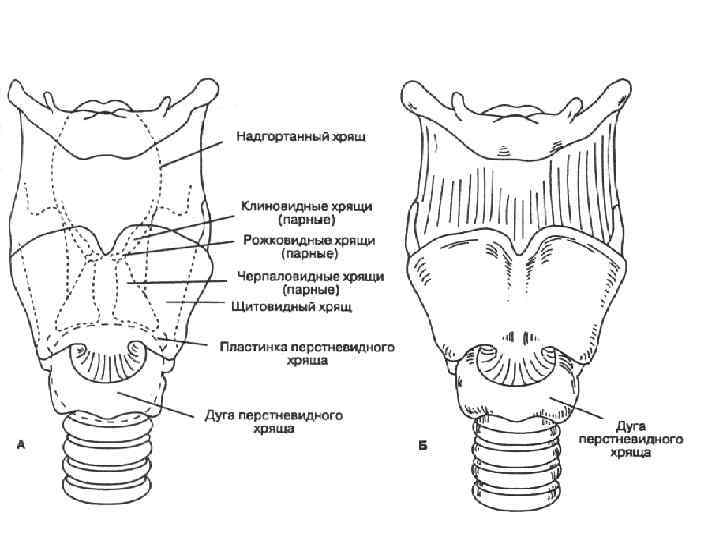 Хрящи гортани
Хрящи гортани
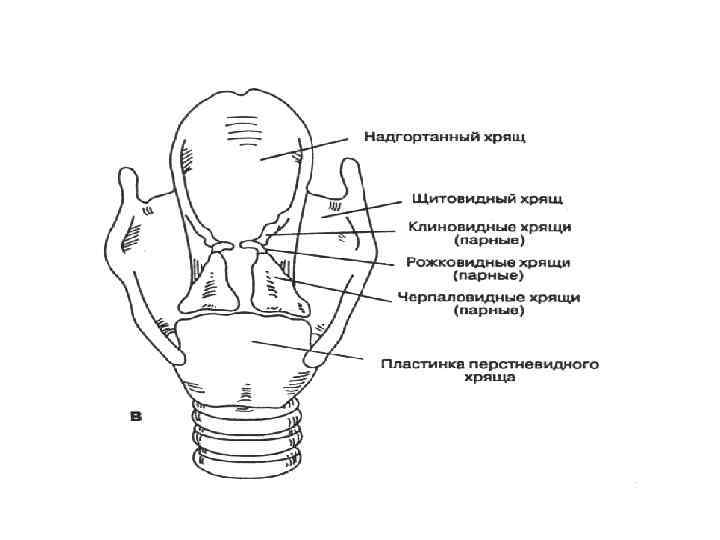 Хрящи гортани
Хрящи гортани
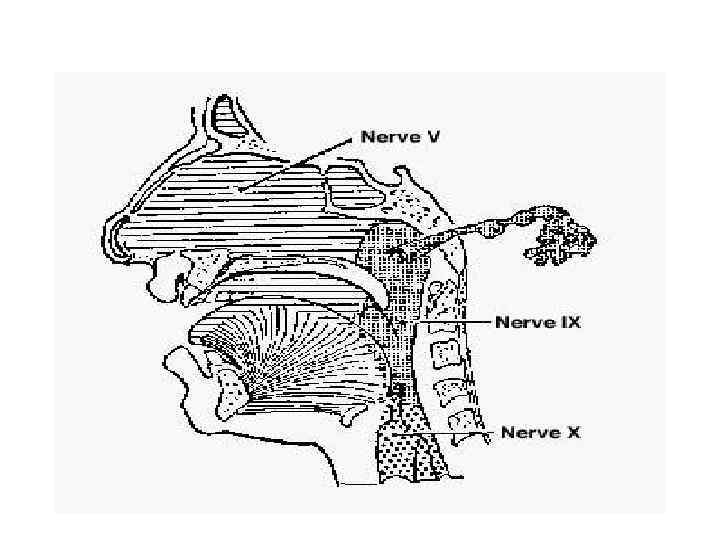 Чувствительная иннервация ДП
Чувствительная иннервация ДП
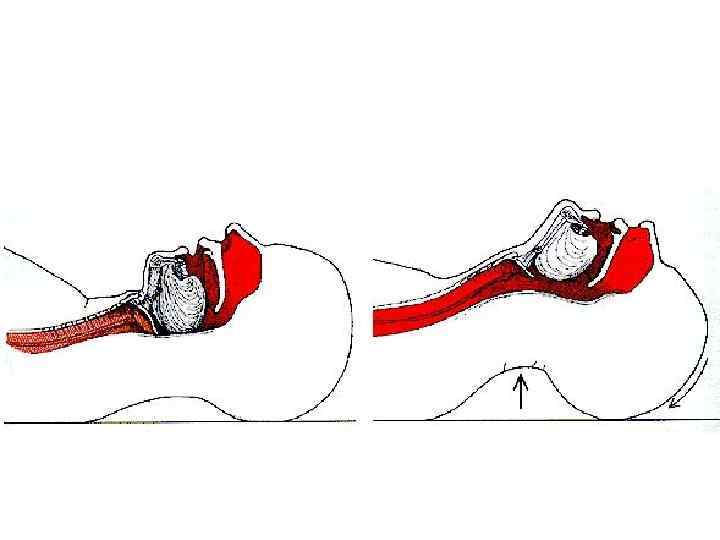
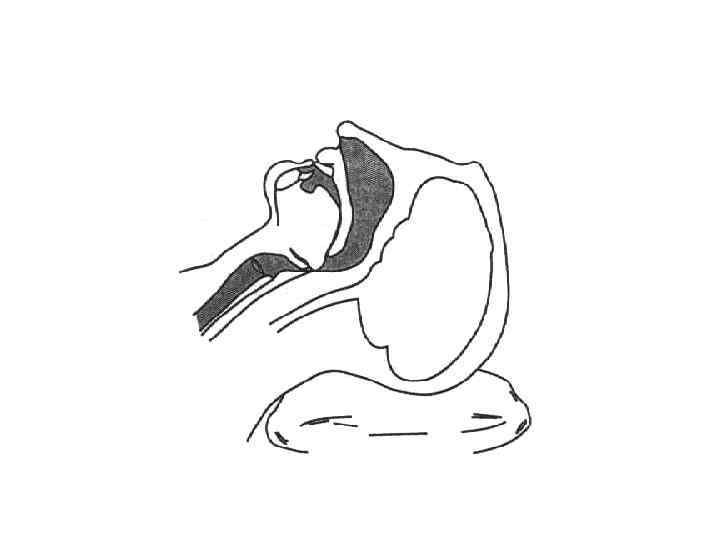 Обструкция ДП из-за потери тонуса мышц
Обструкция ДП из-за потери тонуса мышц
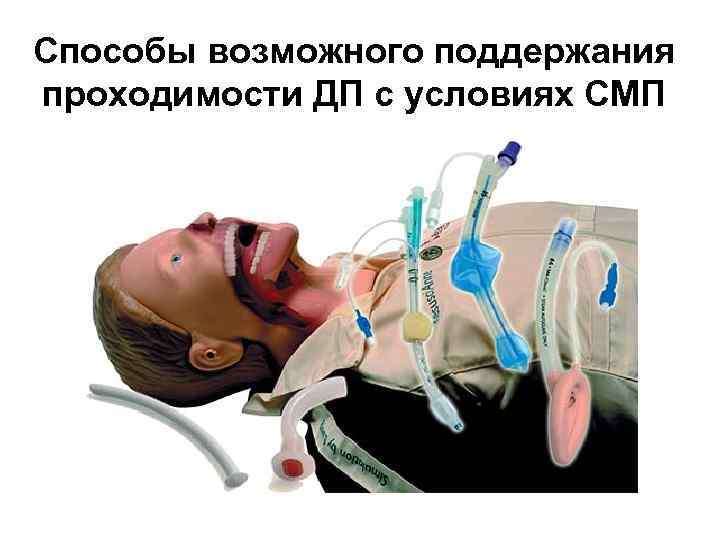 Способы возможного поддержания проходимости ДП с условиях СМП
Способы возможного поддержания проходимости ДП с условиях СМП
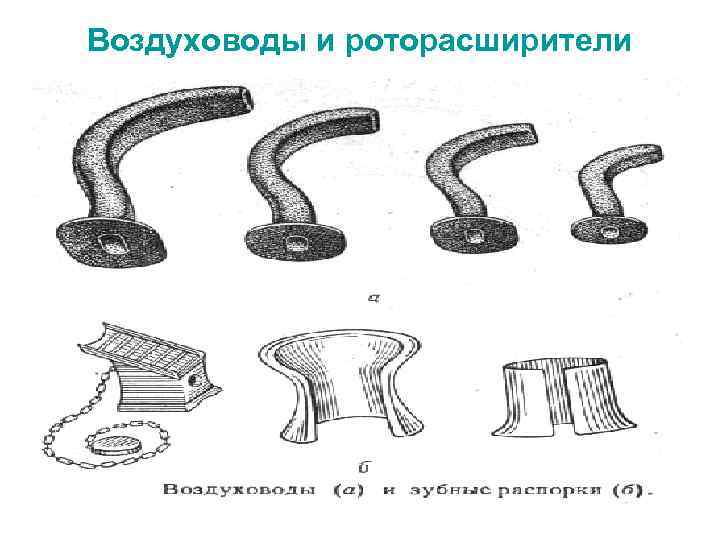 Воздуховоды и роторасширители
Воздуховоды и роторасширители
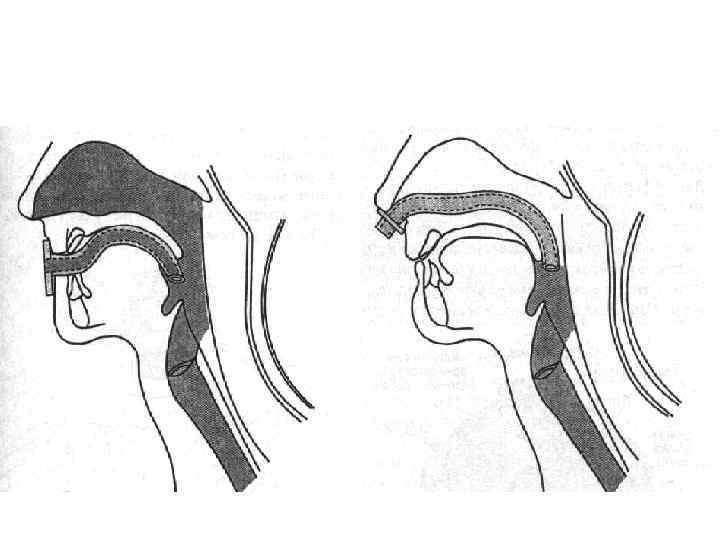 Правильное положение ротоглоточного и носоглоточного воздуховодов
Правильное положение ротоглоточного и носоглоточного воздуховодов
 Показания для установки оральных надглоточных воздуховодов • Удаление ретрофарингеального секрета • Поддержание проходимости ротоглоточных ДП • Поддержание проходимости ротовой полости без роторасширителя • Предотвращение прикусывания языка
Показания для установки оральных надглоточных воздуховодов • Удаление ретрофарингеального секрета • Поддержание проходимости ротоглоточных ДП • Поддержание проходимости ротовой полости без роторасширителя • Предотвращение прикусывания языка
 Показания для установки назальных надглоточных воздуховодов • Удаление секрета из гортани • Пациент в сознании или без сознания • Необходимость повторной канюляции трахеи • Ограниченная ценность для предотвращения закрытия ротоглотки
Показания для установки назальных надглоточных воздуховодов • Удаление секрета из гортани • Пациент в сознании или без сознания • Необходимость повторной канюляции трахеи • Ограниченная ценность для предотвращения закрытия ротоглотки
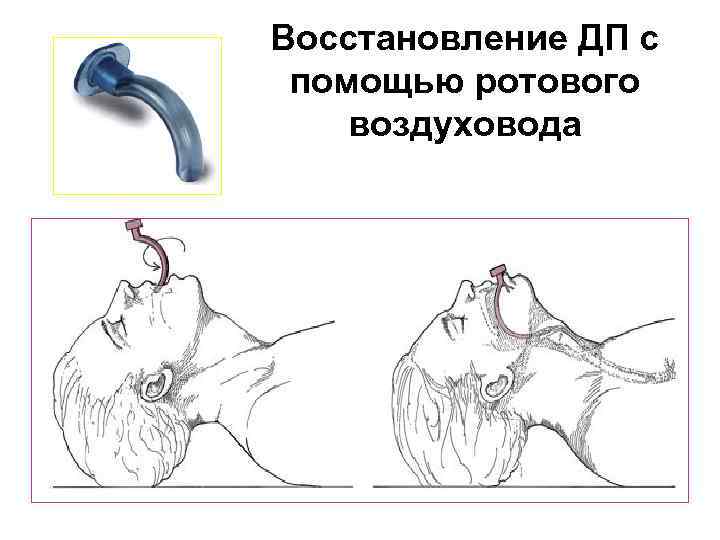 Восстановление ДП с помощью ротового воздуховода
Восстановление ДП с помощью ротового воздуховода
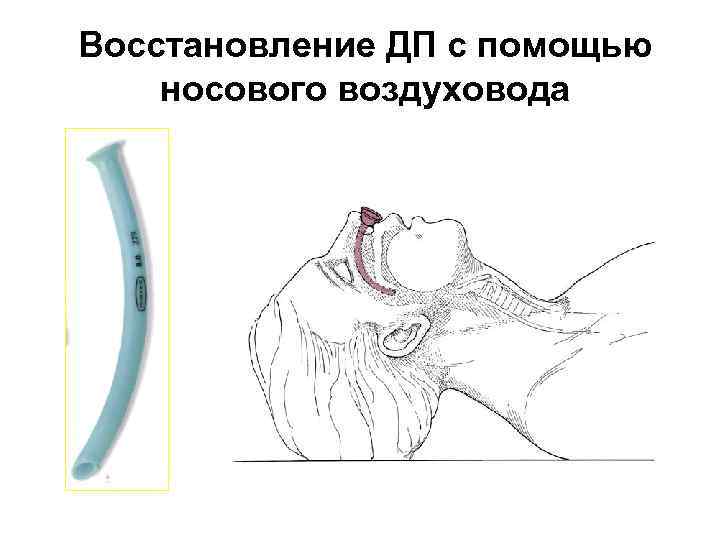 Восстановление ДП с помощью носового воздуховода
Восстановление ДП с помощью носового воздуховода
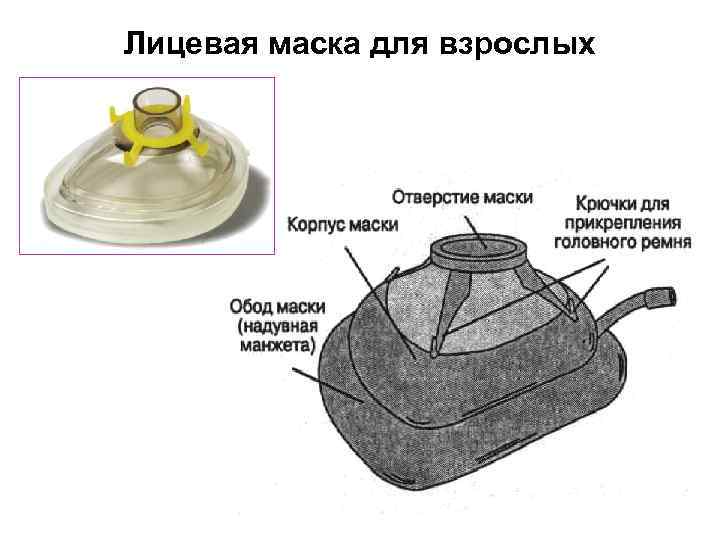 Лицевая маска для взрослых
Лицевая маска для взрослых
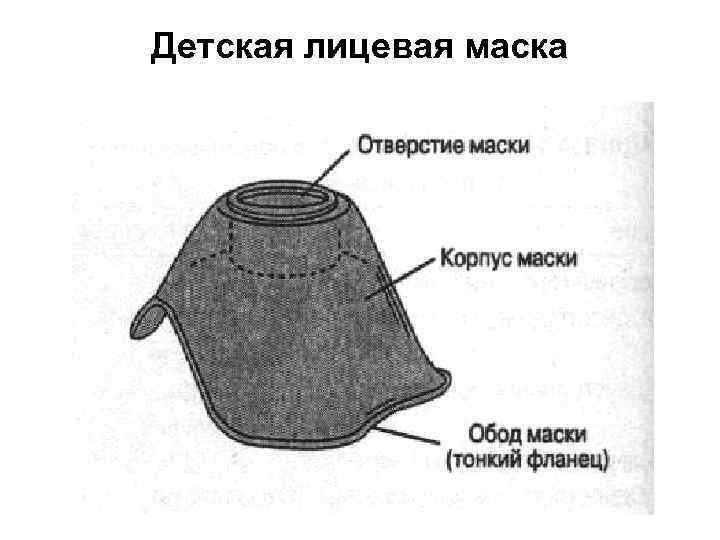 Детская лицевая маска
Детская лицевая маска
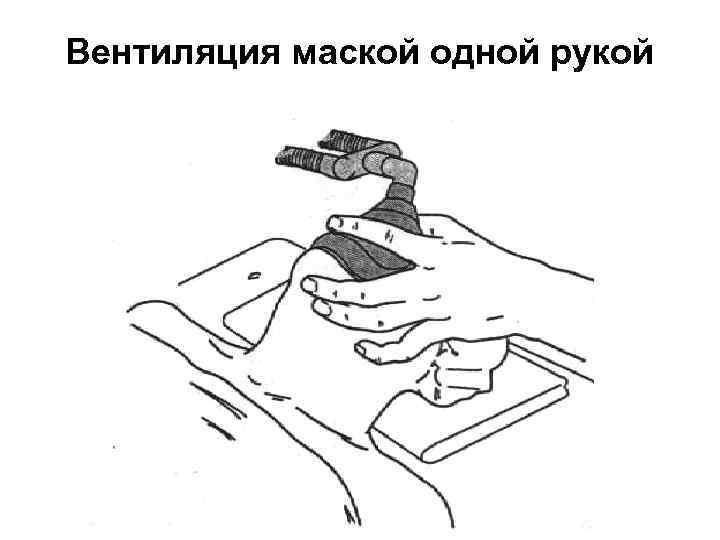 Вентиляция маской одной рукой
Вентиляция маской одной рукой
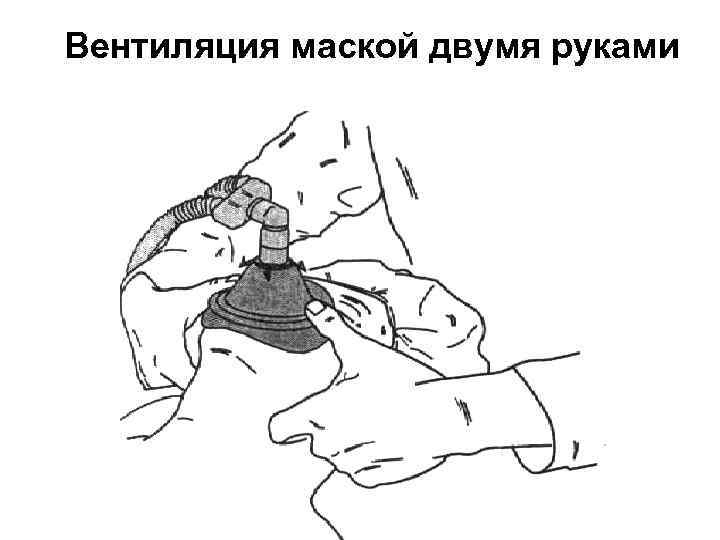 Вентиляция маской двумя руками
Вентиляция маской двумя руками
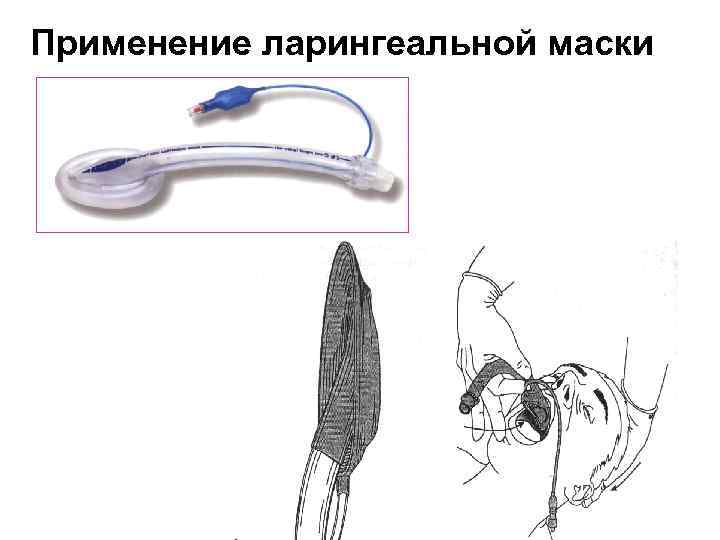 Применение ларингеальной маски
Применение ларингеальной маски
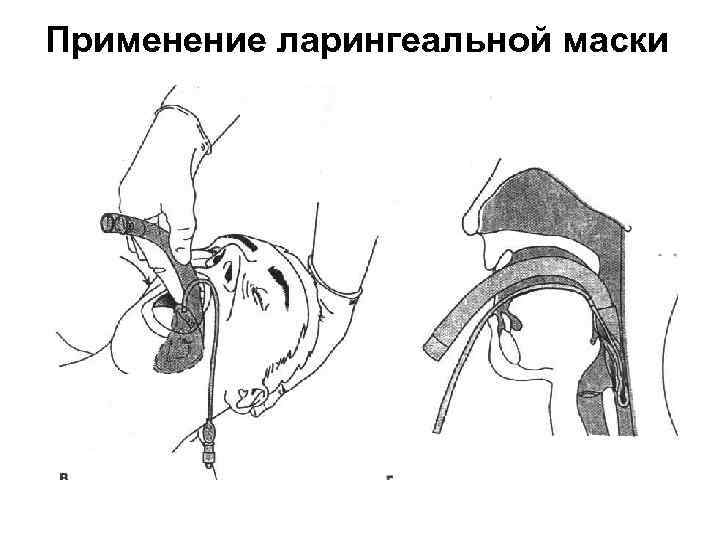 Применение ларингеальной маски
Применение ларингеальной маски
 Пищеводный воздуховод
Пищеводный воздуховод
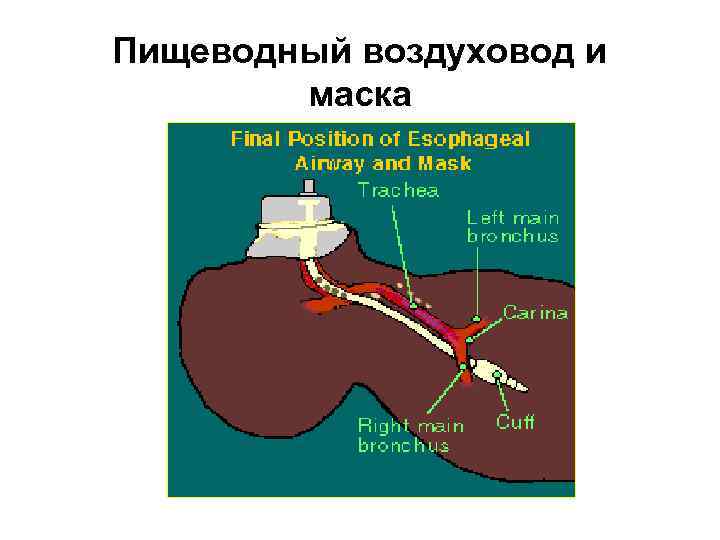 Пищеводный воздуховод и маска
Пищеводный воздуховод и маска
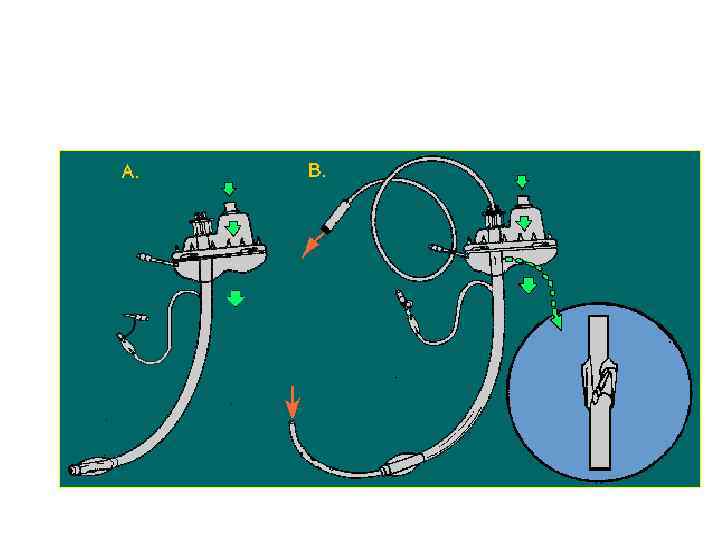

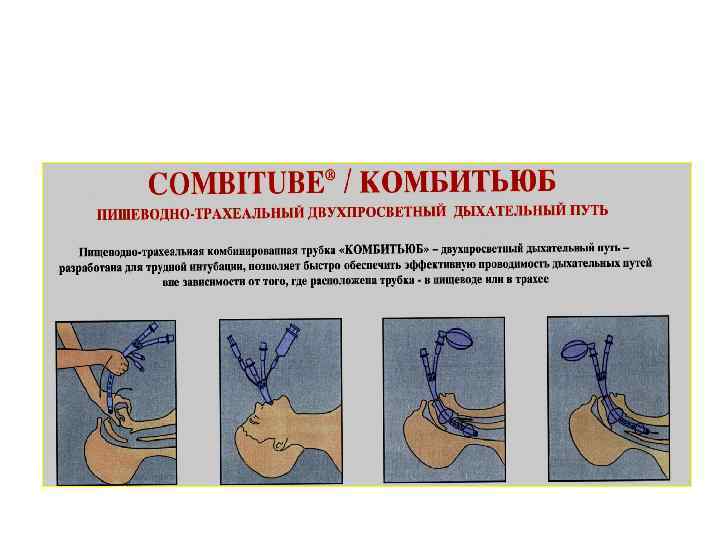
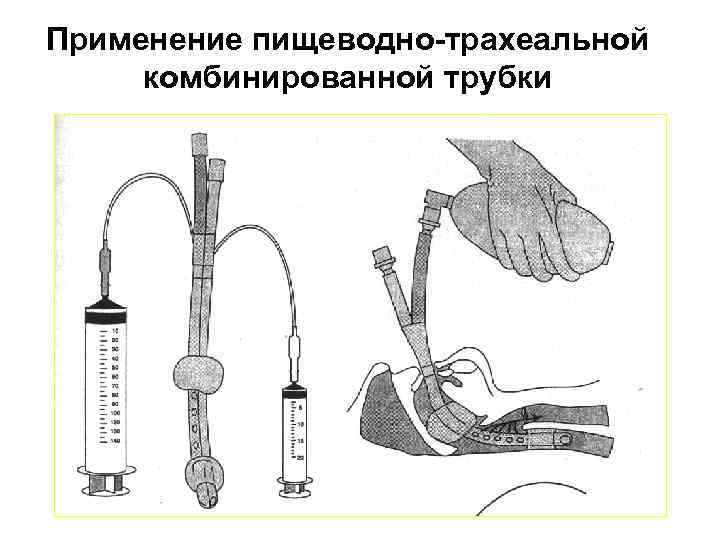 Применение пищеводно-трахеальной комбинированной трубки
Применение пищеводно-трахеальной комбинированной трубки
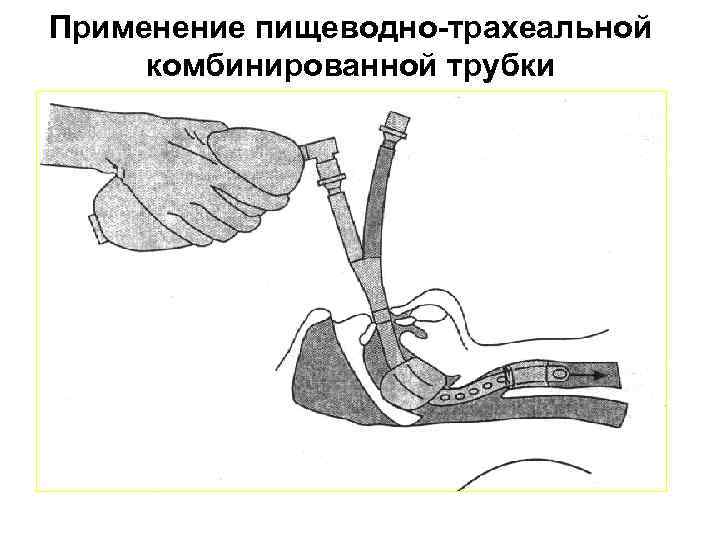 Применение пищеводно-трахеальной комбинированной трубки
Применение пищеводно-трахеальной комбинированной трубки
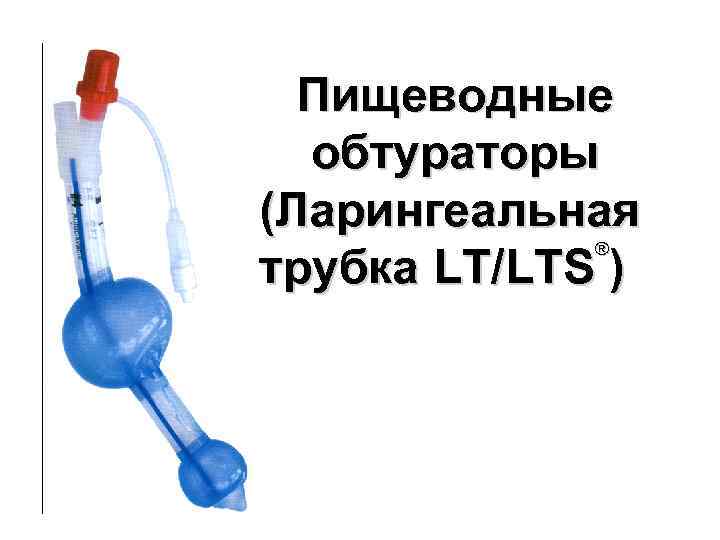 Пищеводные обтураторы (Ларингеальная трубка LT/LTS ) ®
Пищеводные обтураторы (Ларингеальная трубка LT/LTS ) ®
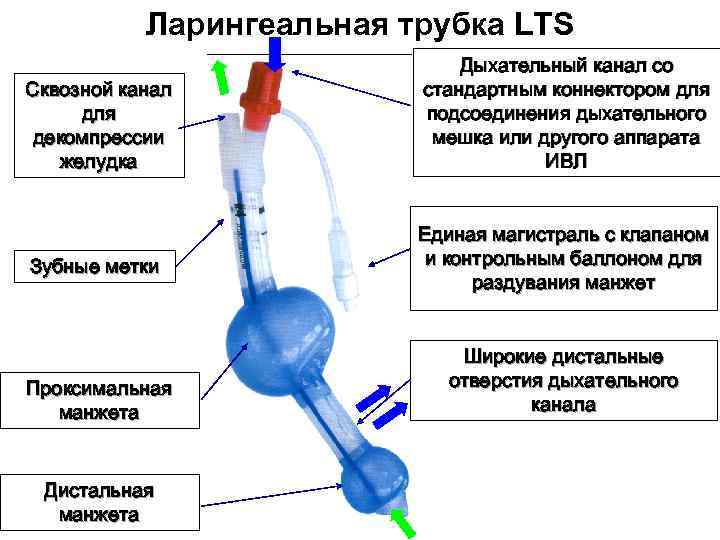 Ларингеальная трубка LTS Сквозной канал для декомпрессии желудка Зубные метки Проксимальная манжета Дистальная манжета Дыхательный канал со стандартным коннектором для подсоединения дыхательного мешка или другого аппарата ИВЛ Единая магистраль с клапаном и контрольным баллоном для раздувания манжет Широкие дистальные отверстия дыхательного канала
Ларингеальная трубка LTS Сквозной канал для декомпрессии желудка Зубные метки Проксимальная манжета Дистальная манжета Дыхательный канал со стандартным коннектором для подсоединения дыхательного мешка или другого аппарата ИВЛ Единая магистраль с клапаном и контрольным баллоном для раздувания манжет Широкие дистальные отверстия дыхательного канала
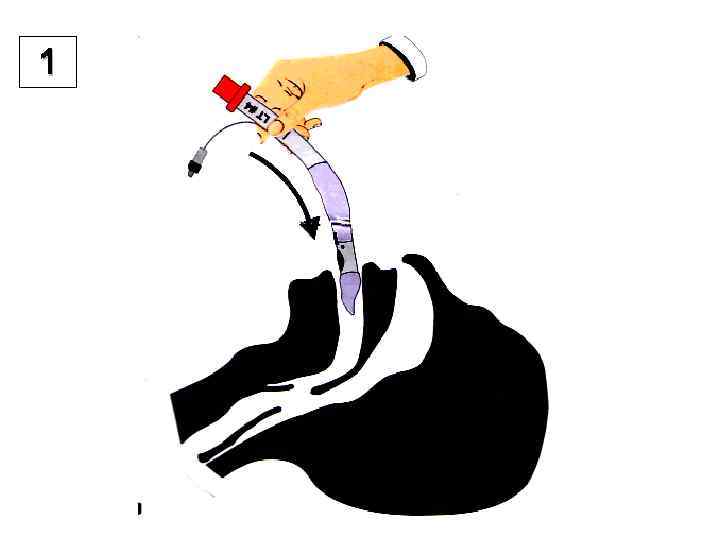 1
1
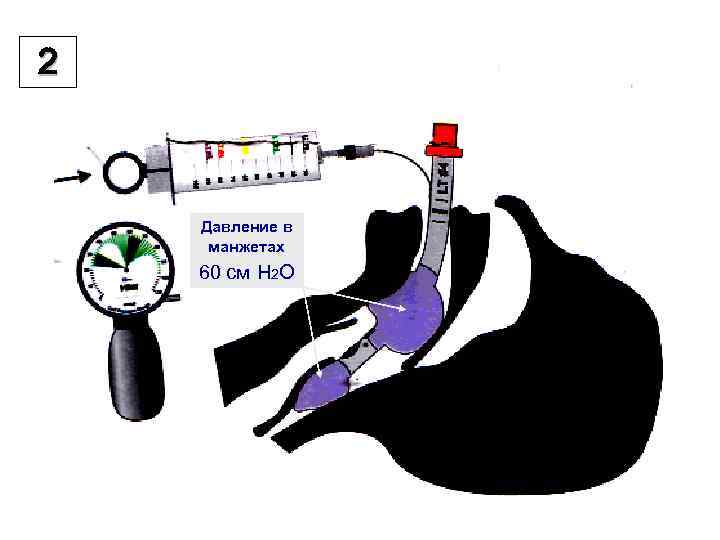 2 Давление в манжетах 60 см Н 2 О
2 Давление в манжетах 60 см Н 2 О
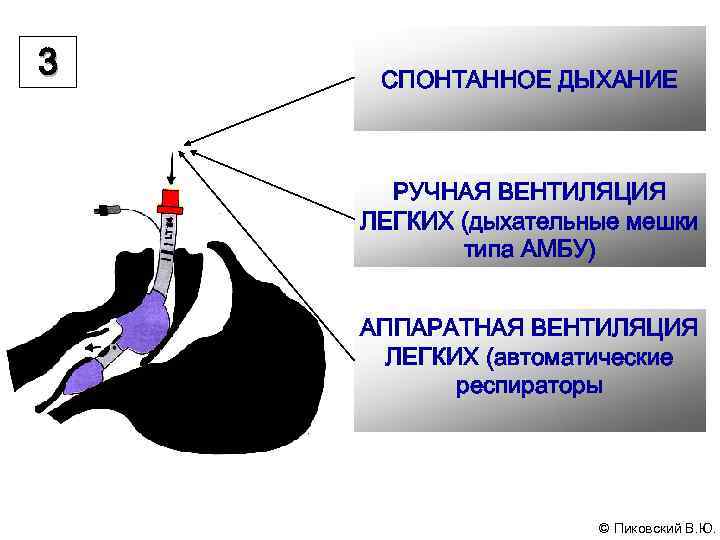 3 СПОНТАННОЕ ДЫХАНИЕ РУЧНАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ (дыхательные мешки типа АМБУ) АППАРАТНАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ (автоматические респираторы © Пиковский В. Ю.
3 СПОНТАННОЕ ДЫХАНИЕ РУЧНАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ (дыхательные мешки типа АМБУ) АППАРАТНАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ (автоматические респираторы © Пиковский В. Ю.
 ПРЕИМУЩЕСТВА ЛАРИНГЕАЛЬНОЙ ТРУБКИ • Меньшая травматичность (не используется прямая ларингоскопия) • Техническая простота, не требующая визуализации голосовой щели • Быстрота выполнения манипуляции (10 сек) • Методика подходит для использования врачами линейных бригад СМП, не имеющими опыт интубации трахеи, и фельдшерами • Метод выбора при нестабильности шейного отдела позвоночника и переломе челюстей • Резервный метод при «трудной» интубации трахеи
ПРЕИМУЩЕСТВА ЛАРИНГЕАЛЬНОЙ ТРУБКИ • Меньшая травматичность (не используется прямая ларингоскопия) • Техническая простота, не требующая визуализации голосовой щели • Быстрота выполнения манипуляции (10 сек) • Методика подходит для использования врачами линейных бригад СМП, не имеющими опыт интубации трахеи, и фельдшерами • Метод выбора при нестабильности шейного отдела позвоночника и переломе челюстей • Резервный метод при «трудной» интубации трахеи
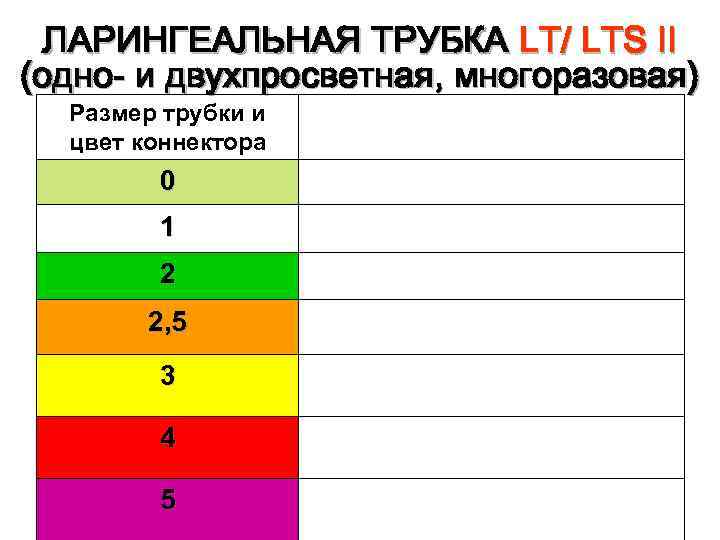 ЛАРИНГЕАЛЬНАЯ ТРУБКА LT/ LTS II (одно- и двухпросветная, многоразовая) Размер трубки и цвет коннектора Параметры пациента 0 Новорожденные, весом менее 5 кг 1 Дети, весом от 5 до 12 кг 2 Дети, весом от 12 до 25 кг 2, 5 Дети, ростом от 125 до 150 см 3 Взрослые, ростом менее 150 см 4 Взрослые, ростом от 155 до 180 см 5 Взрослые, ростом более 180 см
ЛАРИНГЕАЛЬНАЯ ТРУБКА LT/ LTS II (одно- и двухпросветная, многоразовая) Размер трубки и цвет коннектора Параметры пациента 0 Новорожденные, весом менее 5 кг 1 Дети, весом от 5 до 12 кг 2 Дети, весом от 12 до 25 кг 2, 5 Дети, ростом от 125 до 150 см 3 Взрослые, ростом менее 150 см 4 Взрослые, ростом от 155 до 180 см 5 Взрослые, ростом более 180 см
 ПОКАЗАНИЯ К ПРИМЕНЕНИЮ ЛАРИНГЕАЛЬНОЙ ТРУБКИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ • клиническая смерть (ERC, 2005) • комы • технические затруднения при традиционной интубации трахеи
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ ЛАРИНГЕАЛЬНОЙ ТРУБКИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ • клиническая смерть (ERC, 2005) • комы • технические затруднения при традиционной интубации трахеи
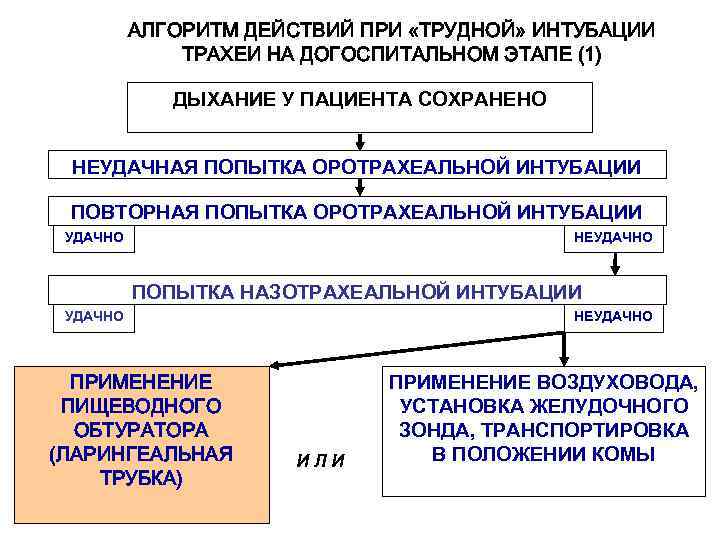 АЛГОРИТМ ДЕЙСТВИЙ ПРИ «ТРУДНОЙ» ИНТУБАЦИИ ТРАХЕИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ (1) ДЫХАНИЕ У ПАЦИЕНТА СОХРАНЕНО НЕУДАЧНАЯ ПОПЫТКА ОРОТРАХЕАЛЬНОЙ ИНТУБАЦИИ ПОВТОРНАЯ ПОПЫТКА ОРОТРАХЕАЛЬНОЙ ИНТУБАЦИИ УДАЧНО НЕУДАЧНО ПОПЫТКА НАЗОТРАХЕАЛЬНОЙ ИНТУБАЦИИ УДАЧНО ПРИМЕНЕНИЕ ПИЩЕВОДНОГО ОБТУРАТОРА (ЛАРИНГЕАЛЬНАЯ ТРУБКА) НЕУДАЧНО ИЛИ ПРИМЕНЕНИЕ ВОЗДУХОВОДА, УСТАНОВКА ЖЕЛУДОЧНОГО ЗОНДА, ТРАНСПОРТИРОВКА В ПОЛОЖЕНИИ КОМЫ
АЛГОРИТМ ДЕЙСТВИЙ ПРИ «ТРУДНОЙ» ИНТУБАЦИИ ТРАХЕИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ (1) ДЫХАНИЕ У ПАЦИЕНТА СОХРАНЕНО НЕУДАЧНАЯ ПОПЫТКА ОРОТРАХЕАЛЬНОЙ ИНТУБАЦИИ ПОВТОРНАЯ ПОПЫТКА ОРОТРАХЕАЛЬНОЙ ИНТУБАЦИИ УДАЧНО НЕУДАЧНО ПОПЫТКА НАЗОТРАХЕАЛЬНОЙ ИНТУБАЦИИ УДАЧНО ПРИМЕНЕНИЕ ПИЩЕВОДНОГО ОБТУРАТОРА (ЛАРИНГЕАЛЬНАЯ ТРУБКА) НЕУДАЧНО ИЛИ ПРИМЕНЕНИЕ ВОЗДУХОВОДА, УСТАНОВКА ЖЕЛУДОЧНОГО ЗОНДА, ТРАНСПОРТИРОВКА В ПОЛОЖЕНИИ КОМЫ
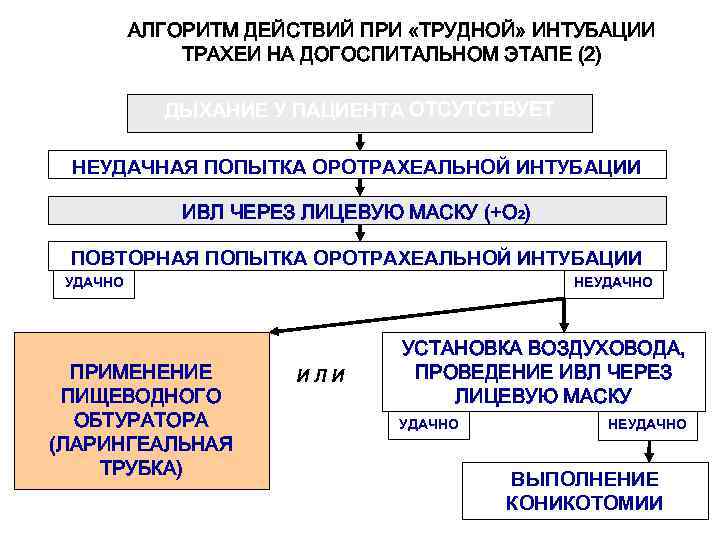 АЛГОРИТМ ДЕЙСТВИЙ ПРИ «ТРУДНОЙ» ИНТУБАЦИИ ТРАХЕИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ (2) ДЫХАНИЕ У ПАЦИЕНТА ОТСУТСТВУЕТ НЕУДАЧНАЯ ПОПЫТКА ОРОТРАХЕАЛЬНОЙ ИНТУБАЦИИ ИВЛ ЧЕРЕЗ ЛИЦЕВУЮ МАСКУ (+О 2) ПОВТОРНАЯ ПОПЫТКА ОРОТРАХЕАЛЬНОЙ ИНТУБАЦИИ УДАЧНО ПРИМЕНЕНИЕ ПИЩЕВОДНОГО ОБТУРАТОРА (ЛАРИНГЕАЛЬНАЯ ТРУБКА) НЕУДАЧНО ИЛИ УСТАНОВКА ВОЗДУХОВОДА, ПРОВЕДЕНИЕ ИВЛ ЧЕРЕЗ ЛИЦЕВУЮ МАСКУ УДАЧНО НЕУДАЧНО ВЫПОЛНЕНИЕ КОНИКОТОМИИ
АЛГОРИТМ ДЕЙСТВИЙ ПРИ «ТРУДНОЙ» ИНТУБАЦИИ ТРАХЕИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ (2) ДЫХАНИЕ У ПАЦИЕНТА ОТСУТСТВУЕТ НЕУДАЧНАЯ ПОПЫТКА ОРОТРАХЕАЛЬНОЙ ИНТУБАЦИИ ИВЛ ЧЕРЕЗ ЛИЦЕВУЮ МАСКУ (+О 2) ПОВТОРНАЯ ПОПЫТКА ОРОТРАХЕАЛЬНОЙ ИНТУБАЦИИ УДАЧНО ПРИМЕНЕНИЕ ПИЩЕВОДНОГО ОБТУРАТОРА (ЛАРИНГЕАЛЬНАЯ ТРУБКА) НЕУДАЧНО ИЛИ УСТАНОВКА ВОЗДУХОВОДА, ПРОВЕДЕНИЕ ИВЛ ЧЕРЕЗ ЛИЦЕВУЮ МАСКУ УДАЧНО НЕУДАЧНО ВЫПОЛНЕНИЕ КОНИКОТОМИИ
 ОГРАНИЧЕНИЯ ПРИМЕНЕНИЯ ЛАРИНГЕАЛЬНОЙ ТРУБКИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ • Пациент в сознании • Обструкция дыхательных путей, связанная с инородным телом, отеком слизистой или ларингоспазмом • Заболевания и травмы пищевода, прием внутрь едких или прижигающих веществ (или данные об их приеме в анамнезе)
ОГРАНИЧЕНИЯ ПРИМЕНЕНИЯ ЛАРИНГЕАЛЬНОЙ ТРУБКИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ • Пациент в сознании • Обструкция дыхательных путей, связанная с инородным телом, отеком слизистой или ларингоспазмом • Заболевания и травмы пищевода, прием внутрь едких или прижигающих веществ (или данные об их приеме в анамнезе)
 ЗАДАЧИ ИНТУБАЦИИ ТРАХЕИ q Полноценное восстановление и поддержание проходимости дыхательных путей. q Профилактика аспирационных осложнений. q Оптимизация условий проведения ИВЛ.
ЗАДАЧИ ИНТУБАЦИИ ТРАХЕИ q Полноценное восстановление и поддержание проходимости дыхательных путей. q Профилактика аспирационных осложнений. q Оптимизация условий проведения ИВЛ.
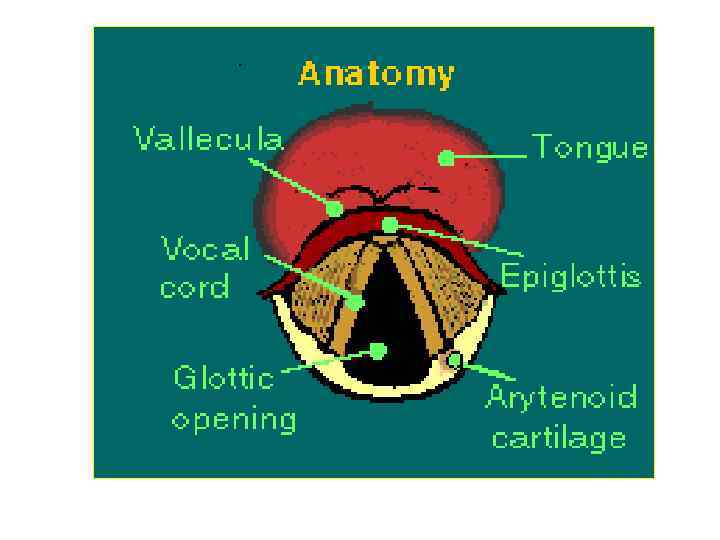
 Интубация трахеи
Интубация трахеи
 Ларингоскопы
Ларингоскопы
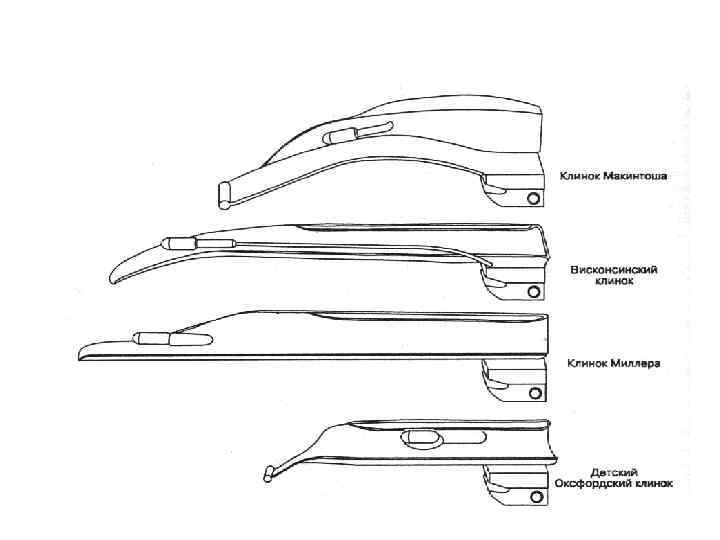 Виды клинков ларингоскопа
Виды клинков ларингоскопа
 Интубация прямым клинком
Интубация прямым клинком
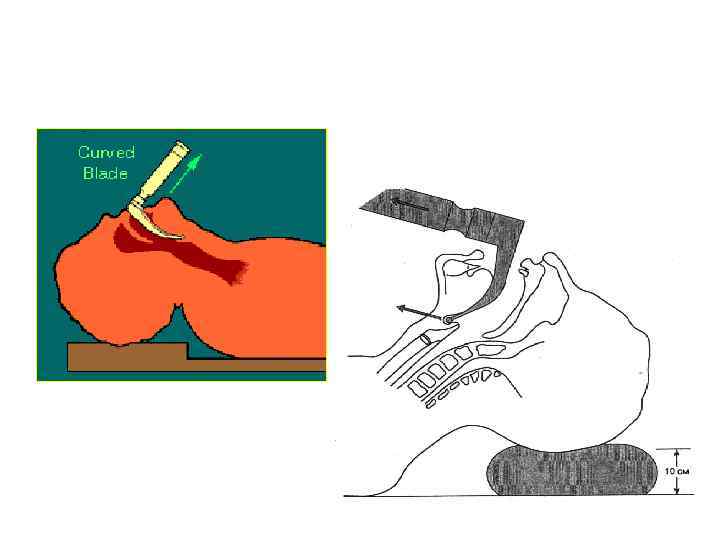 Улучшенное джексоновское положение
Улучшенное джексоновское положение
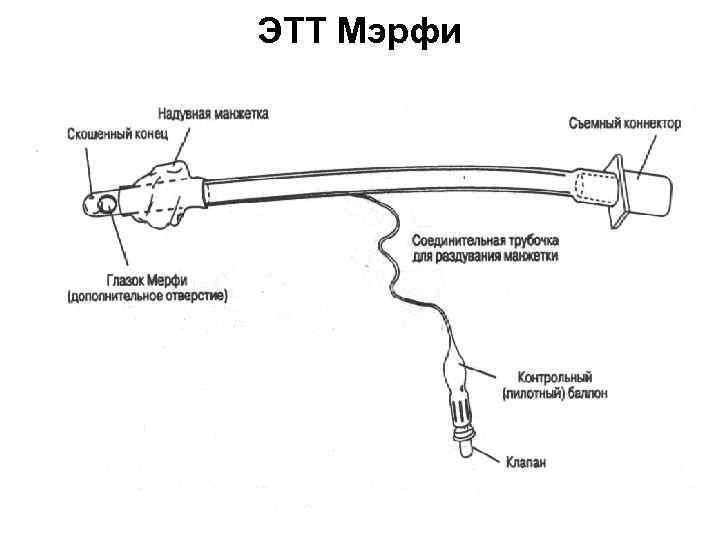 ЭТТ Мэрфи
ЭТТ Мэрфи
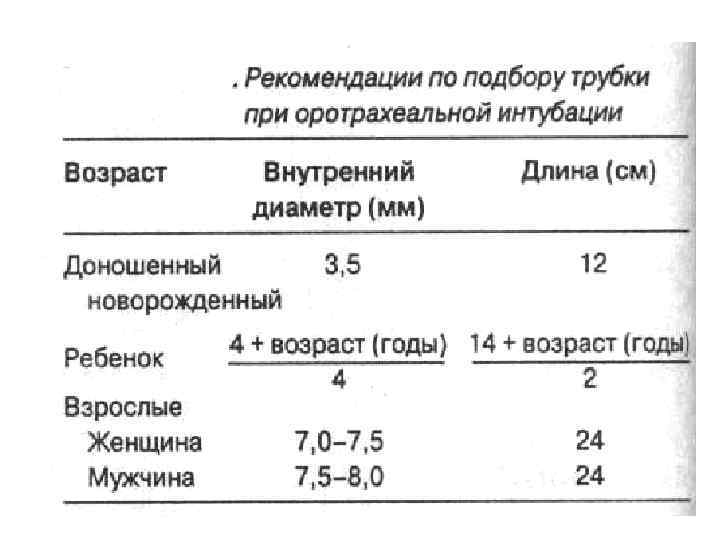
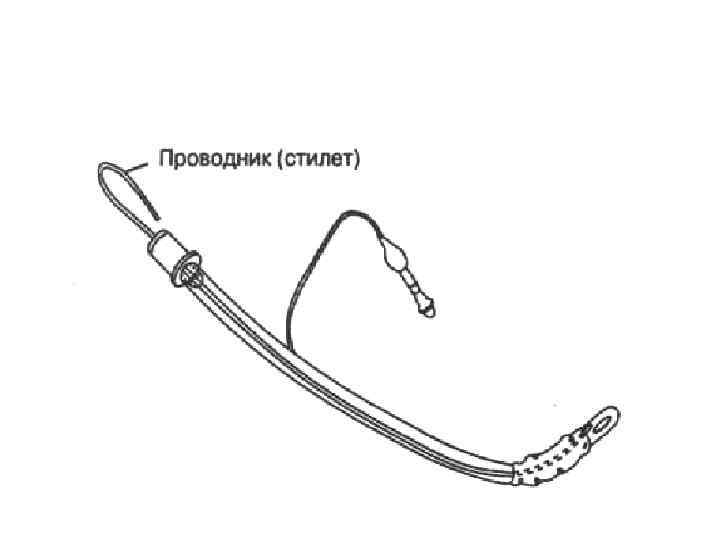
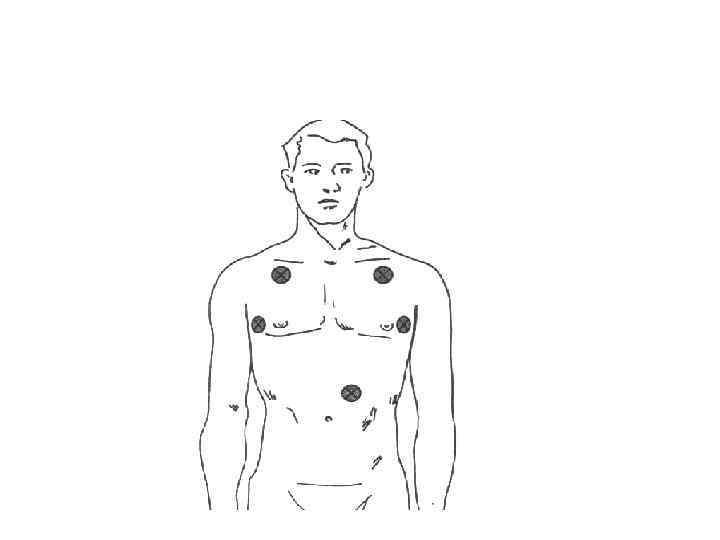 Точки для аускультации для проверки положения ЭТТ
Точки для аускультации для проверки положения ЭТТ
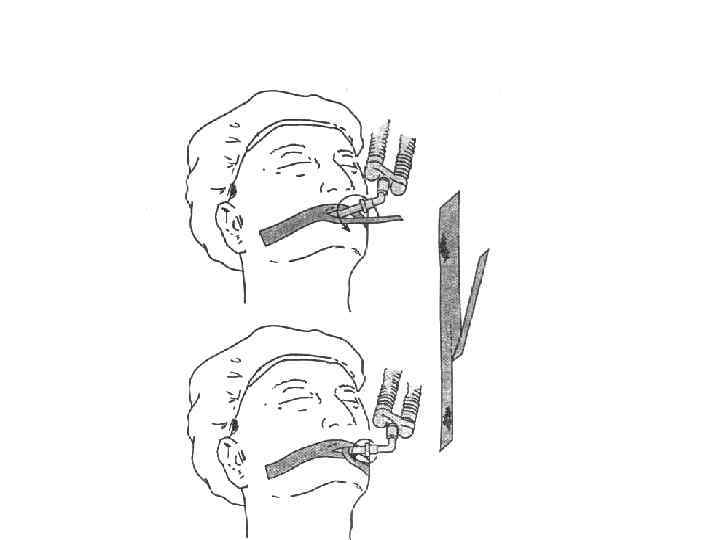 Фиксация ЭТТ
Фиксация ЭТТ
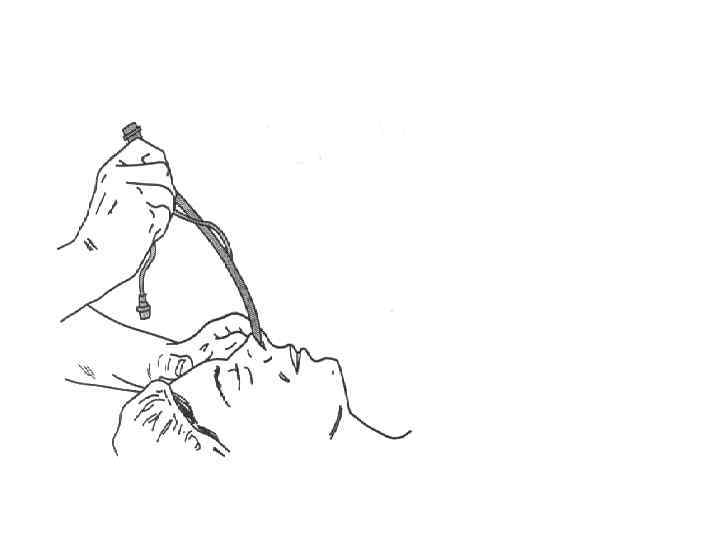 Назотрахеальная интубация • Тракция ЭТТ в краниальном направлении облегчает её правильную ориентацию параллельно дну полости носа
Назотрахеальная интубация • Тракция ЭТТ в краниальном направлении облегчает её правильную ориентацию параллельно дну полости носа
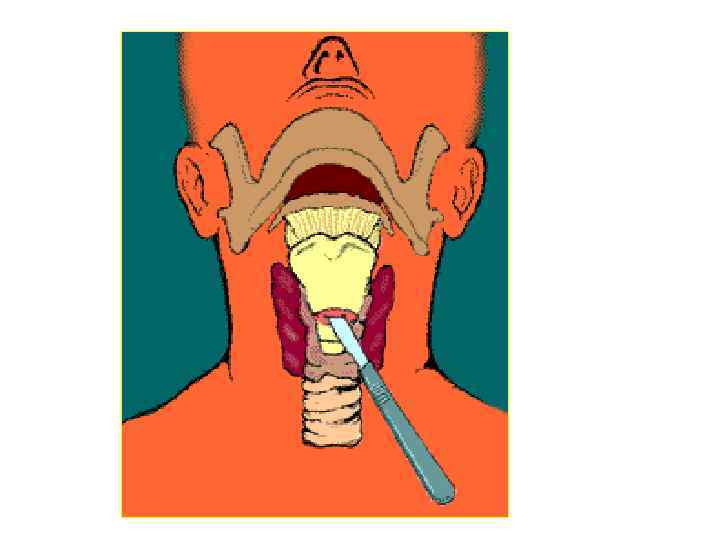
 КОНИКОТОМИЯ
КОНИКОТОМИЯ
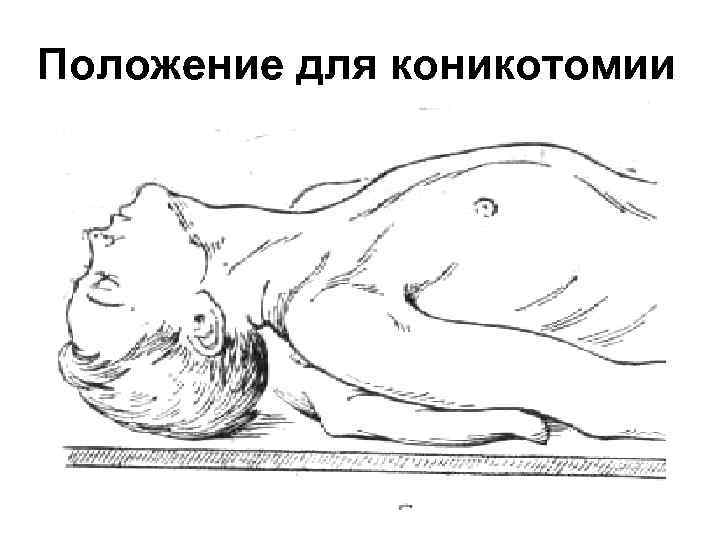 Положение для коникотомии
Положение для коникотомии
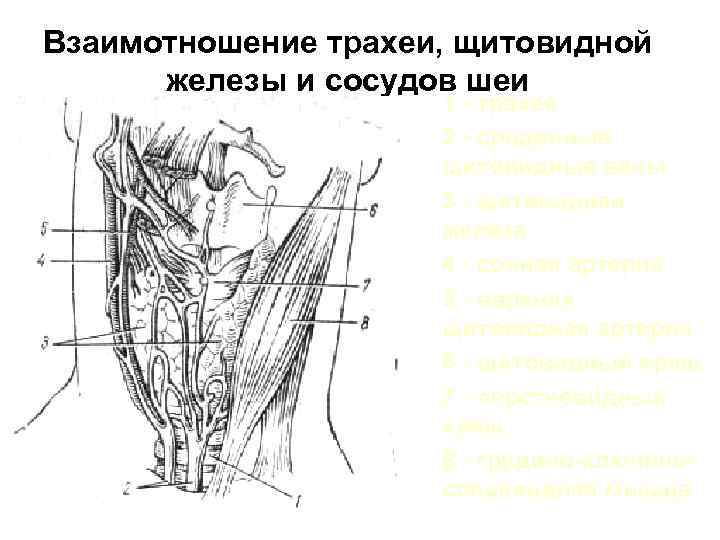 Взаимотношение трахеи, щитовидной железы и сосудов шеи 1 - трахея 2 - срединные щитовидные вены 3 - щитовидная железа 4 - сонная артерия 5 - верхняя щитовидная артерия 6 - щитовидный хрящ 7 - перстневидный хрящ 8 - грудино-ключинососцевидная мышца
Взаимотношение трахеи, щитовидной железы и сосудов шеи 1 - трахея 2 - срединные щитовидные вены 3 - щитовидная железа 4 - сонная артерия 5 - верхняя щитовидная артерия 6 - щитовидный хрящ 7 - перстневидный хрящ 8 - грудино-ключинососцевидная мышца
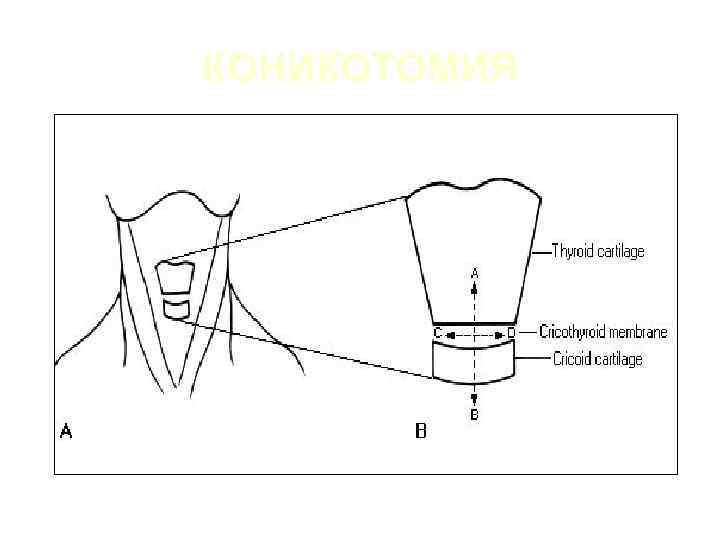 КОНИКОТОМИЯ
КОНИКОТОМИЯ
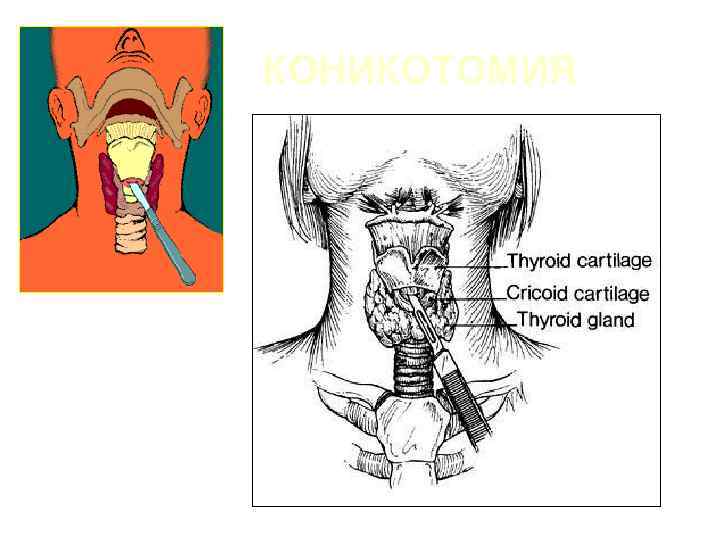 КОНИКОТОМИЯ
КОНИКОТОМИЯ
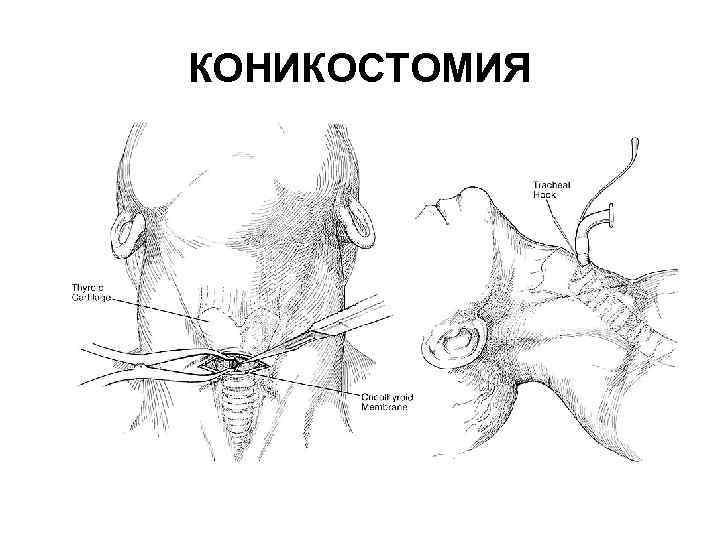 КОНИКОСТОМИЯ
КОНИКОСТОМИЯ
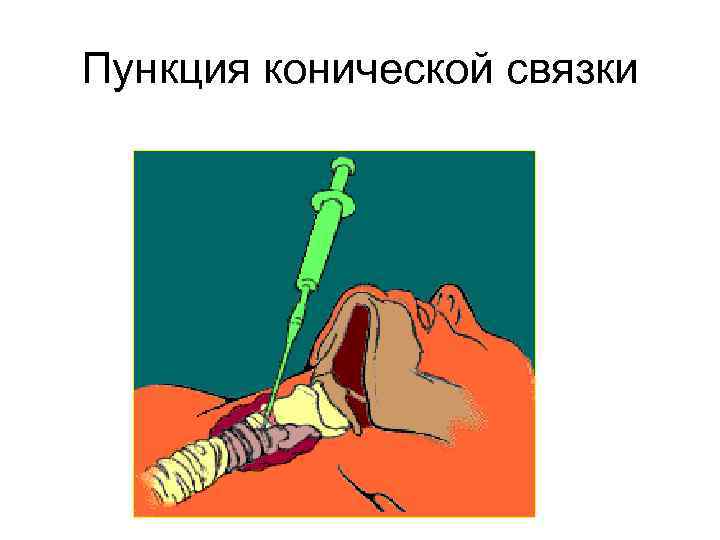 Пункция конической связки
Пункция конической связки
 Система для струйной транстрахеальной ИВЛ
Система для струйной транстрахеальной ИВЛ
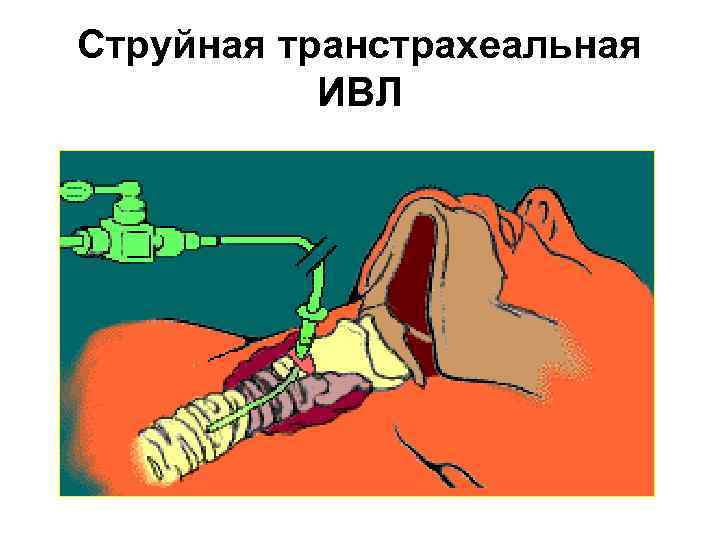 Струйная транстрахеальная ИВЛ
Струйная транстрахеальная ИВЛ
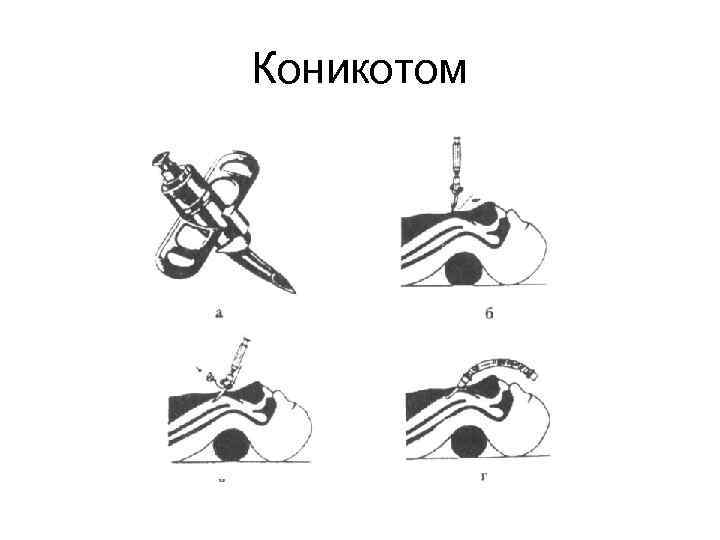 Коникотом
Коникотом



