опухоли костей и мягких тканей.ppt
- Количество слайдов: 30
 Остеосаркома составляет до 6% всех костных опухолей и дисплазий и до 64% всех злокачественных опухолей костей; Тенденция к ранней гематогенной диссеминации с преимущественным поражением легких (быстро развиваются и быстро дают метастазы); Остеогенная саркома всегда одиночное образование; В большинстве случаев они возникают у детей и лиц молодого возраста и в 70 -80% локализуются в длинных трубчатых костях.
Остеосаркома составляет до 6% всех костных опухолей и дисплазий и до 64% всех злокачественных опухолей костей; Тенденция к ранней гематогенной диссеминации с преимущественным поражением легких (быстро развиваются и быстро дают метастазы); Остеогенная саркома всегда одиночное образование; В большинстве случаев они возникают у детей и лиц молодого возраста и в 70 -80% локализуются в длинных трубчатых костях.
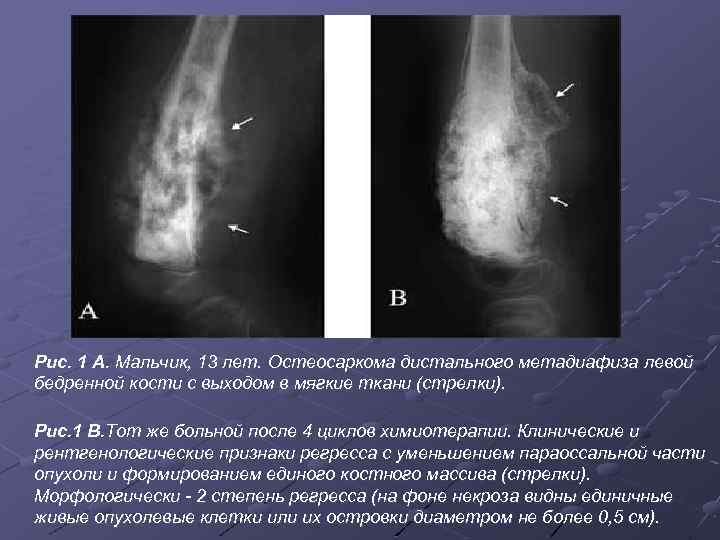 Рис. 1 А. Мальчик, 13 лет. Остеосаркома дистального метадиафиза левой бедренной кости с выходом в мягкие ткани (стрелки). Рис. 1 В. Тот же больной после 4 циклов химиотерапии. Клинические и рентгенологические признаки регресса с уменьшением параоссальной части опухоли и формированием единого костного массива (стрелки). Морфологически - 2 степень регресса (на фоне некроза видны единичные живые опухолевые клетки или их островки диаметром не более 0, 5 см).
Рис. 1 А. Мальчик, 13 лет. Остеосаркома дистального метадиафиза левой бедренной кости с выходом в мягкие ткани (стрелки). Рис. 1 В. Тот же больной после 4 циклов химиотерапии. Клинические и рентгенологические признаки регресса с уменьшением параоссальной части опухоли и формированием единого костного массива (стрелки). Морфологически - 2 степень регресса (на фоне некроза видны единичные живые опухолевые клетки или их островки диаметром не более 0, 5 см).
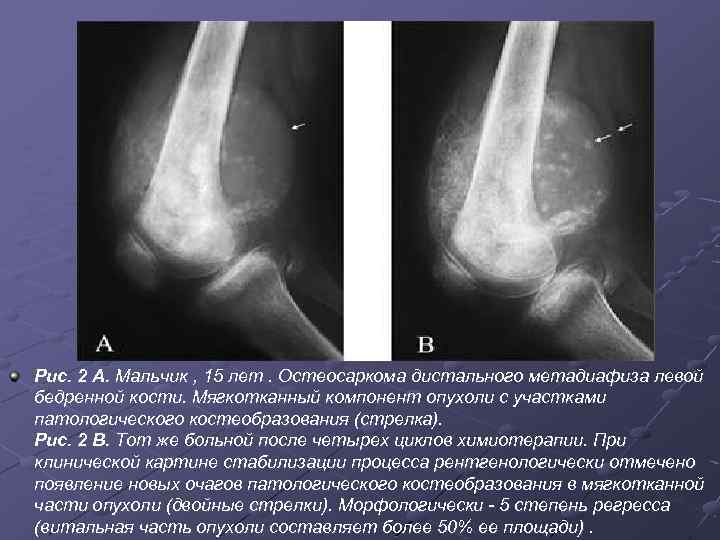 Рис. 2 А. Мальчик , 15 лет. Остеосаркома дистального метадиафиза левой бедренной кости. Мягкотканный компонент опухоли с участками патологического костеобразования (стрелка). Рис. 2 В. Тот же больной после четырех циклов химиотерапии. При клинической картине стабилизации процесса рентгенологически отмечено появление новых очагов патологического костеобразования в мягкотканной части опухоли (двойные стрелки). Морфологически - 5 степень регресса (витальная часть опухоли составляет более 50% ее площади).
Рис. 2 А. Мальчик , 15 лет. Остеосаркома дистального метадиафиза левой бедренной кости. Мягкотканный компонент опухоли с участками патологического костеобразования (стрелка). Рис. 2 В. Тот же больной после четырех циклов химиотерапии. При клинической картине стабилизации процесса рентгенологически отмечено появление новых очагов патологического костеобразования в мягкотканной части опухоли (двойные стрелки). Морфологически - 5 степень регресса (витальная часть опухоли составляет более 50% ее площади).
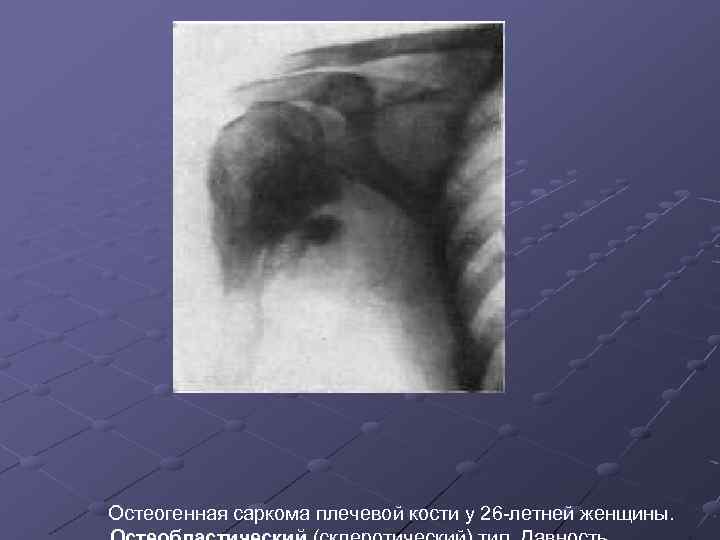 Остеогенная саркома плечевой кости у 26 -летней женщины.
Остеогенная саркома плечевой кости у 26 -летней женщины.
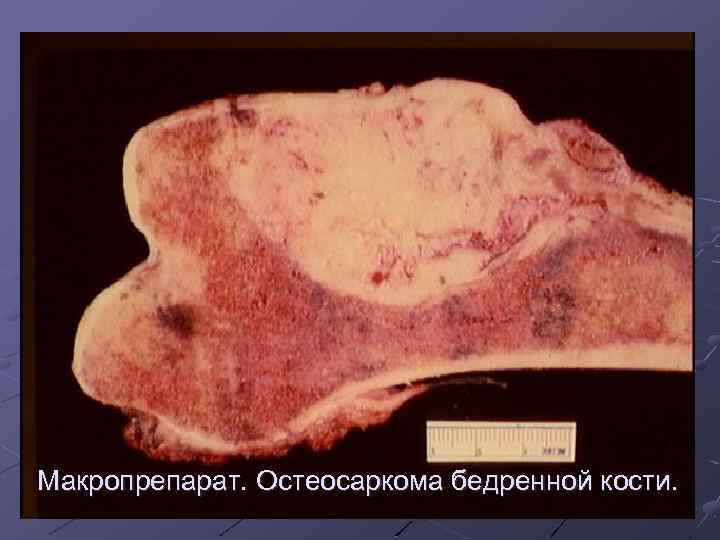 Макропрепарат. Остеосаркома бедренной кости.
Макропрепарат. Остеосаркома бедренной кости.
 Саркома Юинга названа в честь описавшего ее врача в 1921 г. Чаще всего возникает в кости, однако в 10% случаев саркому Юинга можно обнаружить в других тканях и органах. вторая по частоте среди злокачественных опухолей костей у детей - составляет 10 -15%. редко встречается у детей младше 5 лет и у взрослых старше 30 лет. несколько чаще встречается среди мальчиков по сравнению с девочками.
Саркома Юинга названа в честь описавшего ее врача в 1921 г. Чаще всего возникает в кости, однако в 10% случаев саркому Юинга можно обнаружить в других тканях и органах. вторая по частоте среди злокачественных опухолей костей у детей - составляет 10 -15%. редко встречается у детей младше 5 лет и у взрослых старше 30 лет. несколько чаще встречается среди мальчиков по сравнению с девочками.
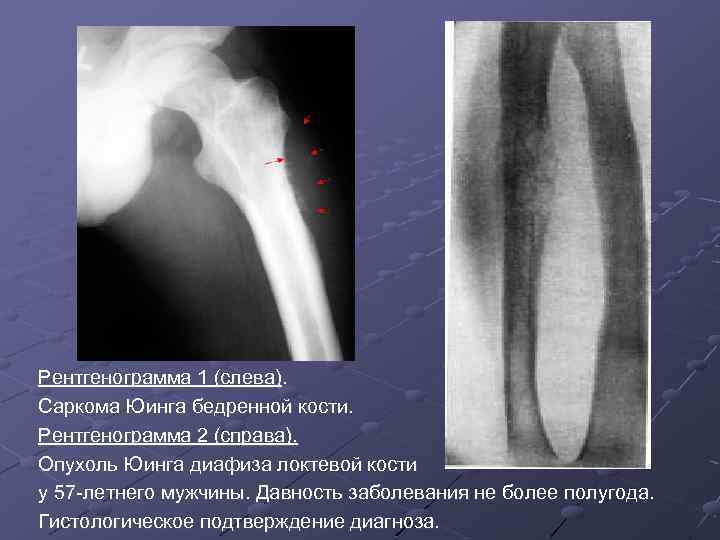 Рентгенограмма 1 (слева). Саркома Юинга бедренной кости. Рентгенограмма 2 (справа). Опухоль Юинга диафиза локтевой кости у 57 -летнего мужчины. Давность заболевания не более полугода. Гистологическое подтверждение диагноза.
Рентгенограмма 1 (слева). Саркома Юинга бедренной кости. Рентгенограмма 2 (справа). Опухоль Юинга диафиза локтевой кости у 57 -летнего мужчины. Давность заболевания не более полугода. Гистологическое подтверждение диагноза.
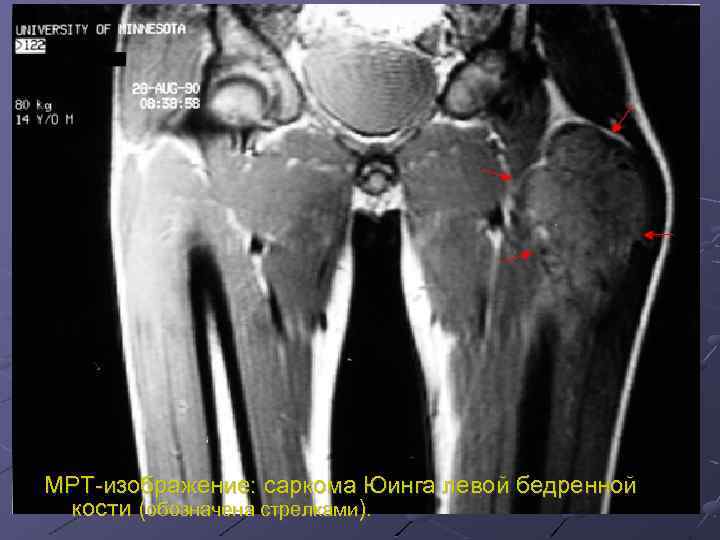 МРТ-изображение: саркома Юинга левой бедренной кости (обозначена стрелками).
МРТ-изображение: саркома Юинга левой бедренной кости (обозначена стрелками).
 Дифференциальная диагностика Остеогенная саркома Опухоль Юинга Локализация — ближе к метафизарному отделу; Поражается диафизарный отдел; Опухоль всегда единична; Поражение множественное; Костномозговая полость сужена; Новообразованные периостальные спикулы располагаются перпендикулярно к длинику кости; Костномозговая полость расширена Периостальные напластования располагаются параллельно. Отсутствует «козырек» саркомы; Нечувствительна к терапевтическим дозам рентгеновых лучей; Рано дает метастазы в легкие при любом лечении. Не метастазирует в другие кости. Весьма чувствительна к рентгеновым лучам; Нередко метастазирует в регионарные лимфатические узлы и другие кости. Рано дает метастазы в легкие.
Дифференциальная диагностика Остеогенная саркома Опухоль Юинга Локализация — ближе к метафизарному отделу; Поражается диафизарный отдел; Опухоль всегда единична; Поражение множественное; Костномозговая полость сужена; Новообразованные периостальные спикулы располагаются перпендикулярно к длинику кости; Костномозговая полость расширена Периостальные напластования располагаются параллельно. Отсутствует «козырек» саркомы; Нечувствительна к терапевтическим дозам рентгеновых лучей; Рано дает метастазы в легкие при любом лечении. Не метастазирует в другие кости. Весьма чувствительна к рентгеновым лучам; Нередко метастазирует в регионарные лимфатические узлы и другие кости. Рано дает метастазы в легкие.
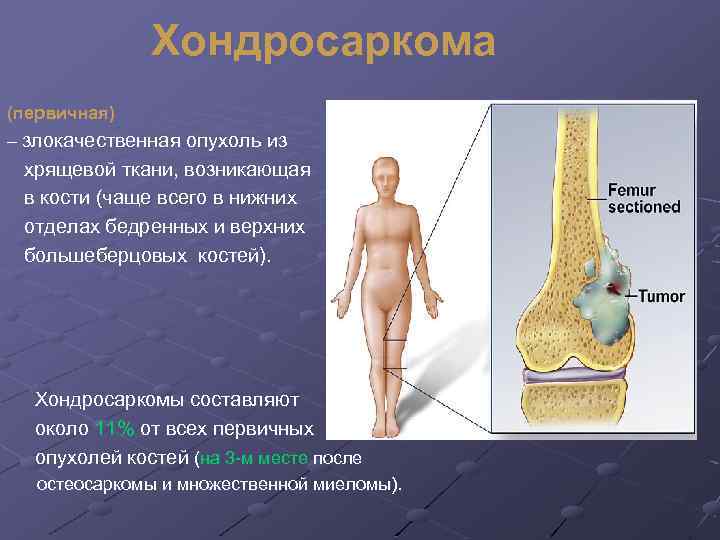 Хондросаркома (первичная) – злокачественная опухоль из хрящевой ткани, возникающая в кости (чаще всего в нижних отделах бедренных и верхних большеберцовых костей). Хондросаркомы составляют около 11% от всех первичных опухолей костей (на 3 -м месте после остеосаркомы и множественной миеломы).
Хондросаркома (первичная) – злокачественная опухоль из хрящевой ткани, возникающая в кости (чаще всего в нижних отделах бедренных и верхних большеберцовых костей). Хондросаркомы составляют около 11% от всех первичных опухолей костей (на 3 -м месте после остеосаркомы и множественной миеломы).
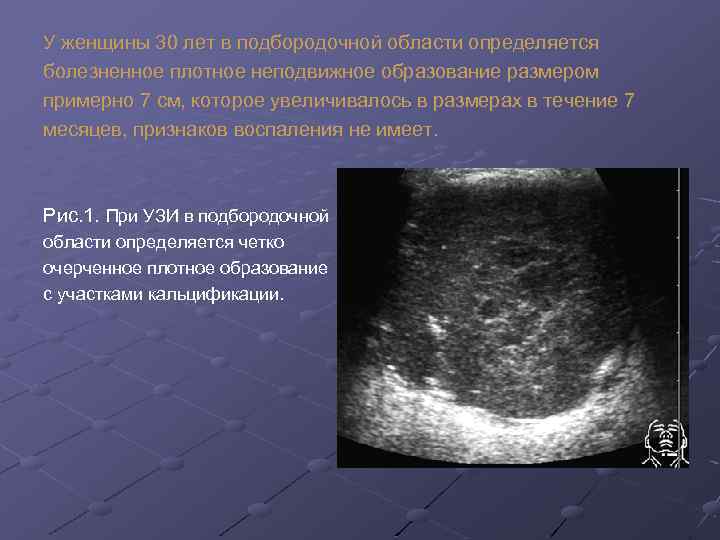 У женщины 30 лет в подбородочной области определяется болезненное плотное неподвижное образование размером примерно 7 см, которое увеличивалось в размерах в течение 7 месяцев, признаков воспаления не имеет. Рис. 1. При УЗИ в подбородочной области определяется четко очерченное плотное образование с участками кальцификации.
У женщины 30 лет в подбородочной области определяется болезненное плотное неподвижное образование размером примерно 7 см, которое увеличивалось в размерах в течение 7 месяцев, признаков воспаления не имеет. Рис. 1. При УЗИ в подбородочной области определяется четко очерченное плотное образование с участками кальцификации.
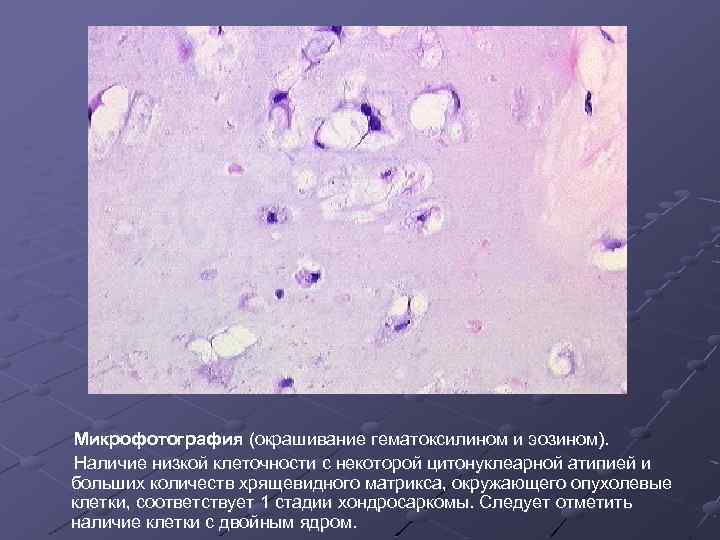 Микрофотография (окрашивание гематоксилином и эозином). Наличие низкой клеточности с некоторой цитонуклеарной атипией и больших количеств хрящевидного матрикса, окружающего опухолевые клетки, соответствует 1 стадии хондросаркомы. Следует отметить наличие клетки с двойным ядром.
Микрофотография (окрашивание гематоксилином и эозином). Наличие низкой клеточности с некоторой цитонуклеарной атипией и больших количеств хрящевидного матрикса, окружающего опухолевые клетки, соответствует 1 стадии хондросаркомы. Следует отметить наличие клетки с двойным ядром.
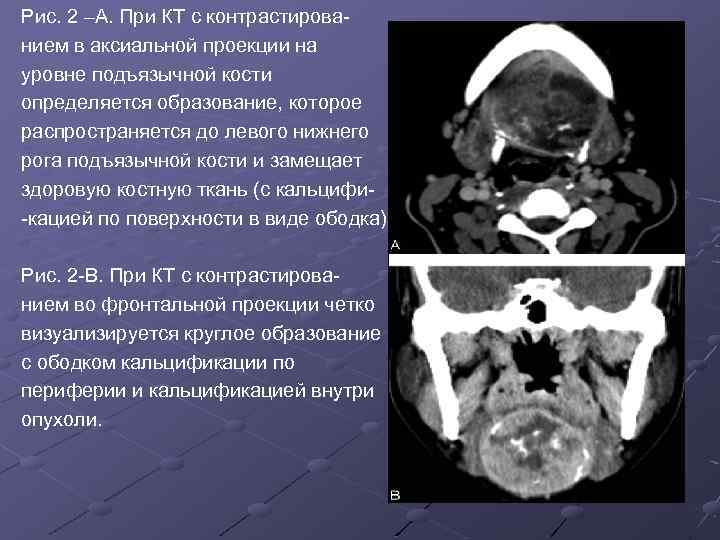 Рис. 2 –А. При КТ с контрастированием в аксиальной проекции на уровне подъязычной кости определяется образование, которое распространяется до левого нижнего рога подъязычной кости и замещает здоровую костную ткань (с кальцифи-кацией по поверхности в виде ободка). Рис. 2 -В. При КТ с контрастированием во фронтальной проекции четко визуализируется круглое образование с ободком кальцификации по периферии и кальцификацией внутри опухоли.
Рис. 2 –А. При КТ с контрастированием в аксиальной проекции на уровне подъязычной кости определяется образование, которое распространяется до левого нижнего рога подъязычной кости и замещает здоровую костную ткань (с кальцифи-кацией по поверхности в виде ободка). Рис. 2 -В. При КТ с контрастированием во фронтальной проекции четко визуализируется круглое образование с ободком кальцификации по периферии и кальцификацией внутри опухоли.
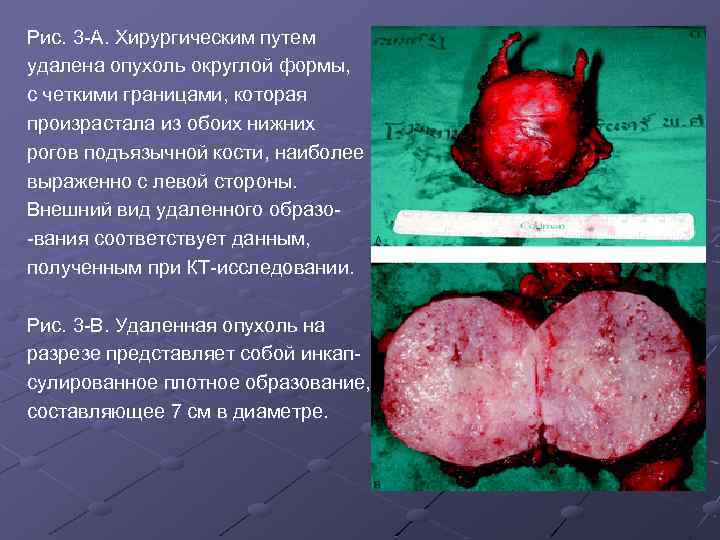 Рис. 3 -А. Хирургическим путем удалена опухоль округлой формы, с четкими границами, которая произрастала из обоих нижних рогов подъязычной кости, наиболее выраженно с левой стороны. Внешний вид удаленного образо-вания соответствует данным, полученным при КТ-исследовании. Рис. 3 -В. Удаленная опухоль на разрезе представляет собой инкапсулированное плотное образование, составляющее 7 см в диаметре.
Рис. 3 -А. Хирургическим путем удалена опухоль округлой формы, с четкими границами, которая произрастала из обоих нижних рогов подъязычной кости, наиболее выраженно с левой стороны. Внешний вид удаленного образо-вания соответствует данным, полученным при КТ-исследовании. Рис. 3 -В. Удаленная опухоль на разрезе представляет собой инкапсулированное плотное образование, составляющее 7 см в диаметре.
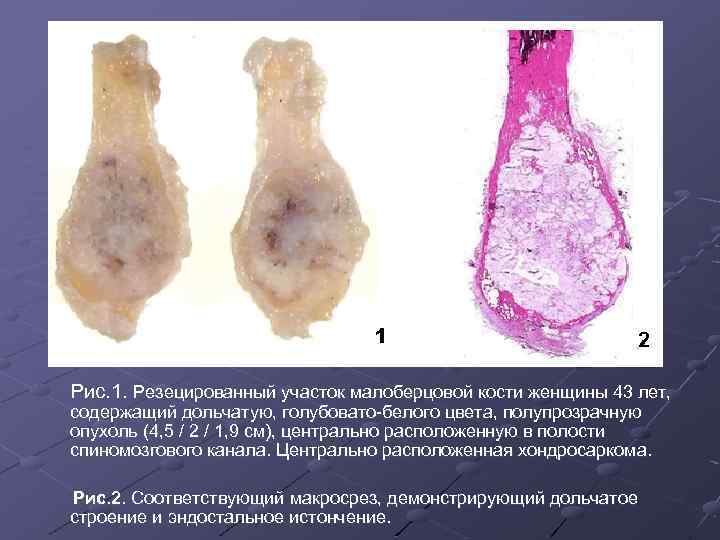 Рис. 1. Резецированный участок малоберцовой кости женщины 43 лет, содержащий дольчатую, голубовато-белого цвета, полупрозрачную опухоль (4, 5 / 2 / 1, 9 см), центрально расположенную в полости спиномозгового канала. Центрально расположенная хондросаркома. Рис. 2. Соответствующий макросрез, демонстрирующий дольчатое строение и эндостальное истончение.
Рис. 1. Резецированный участок малоберцовой кости женщины 43 лет, содержащий дольчатую, голубовато-белого цвета, полупрозрачную опухоль (4, 5 / 2 / 1, 9 см), центрально расположенную в полости спиномозгового канала. Центрально расположенная хондросаркома. Рис. 2. Соответствующий макросрез, демонстрирующий дольчатое строение и эндостальное истончение.
 Опухоли мягких тканей – это обширная группа опухолей, начиная от обычной липомы и заканчивая редчайшими опухолями в медицине. Гистогенез. Источник опухолей - самые разнородные по строению и происхождению ткани. В основном, это производные мезенхимы: фиброзная, соединительная, жировая, синовиальная и сосудистая ткани, а также ткани, связанные с мезодермой (поперечно-полосатые мышцы) и нейроэктодермой (оболочки нервов). Опухоли мягких тканей остаются одним из труднейших разделов онкоморфологии. Это связано с большим числом нозологических форм и их вариантов, обусловленных многообразием гисто и морфогенеза, сложностями дифференциального диагноза при наличии весьма близкой структурной и клеточной характеристики опухоли, разнообразием клинического течения и прогноза.
Опухоли мягких тканей – это обширная группа опухолей, начиная от обычной липомы и заканчивая редчайшими опухолями в медицине. Гистогенез. Источник опухолей - самые разнородные по строению и происхождению ткани. В основном, это производные мезенхимы: фиброзная, соединительная, жировая, синовиальная и сосудистая ткани, а также ткани, связанные с мезодермой (поперечно-полосатые мышцы) и нейроэктодермой (оболочки нервов). Опухоли мягких тканей остаются одним из труднейших разделов онкоморфологии. Это связано с большим числом нозологических форм и их вариантов, обусловленных многообразием гисто и морфогенеза, сложностями дифференциального диагноза при наличии весьма близкой структурной и клеточной характеристики опухоли, разнообразием клинического течения и прогноза.
 Опухоли мягких тканей доброкачественные злокачественные Хотя опухоли мягких тканей (ОМТ) различных гистогенетических типов подразделяют на добро- и злокачественные, многие из них имеют промежуточную природу. Это обычно проявляется локальным агрессивным развитием опухоли и крайне низким потенциалом к метастазированию. Доброкачественные ОМТ у взрослых обычно представлены межмышечными липомами. Саркомы мягких тканей составляют 1 % всех злокачественных новообразований у взрослых. Опухоли в равной степени поражают мужчин и женщин, чаще в возрасте 20 -50 лет.
Опухоли мягких тканей доброкачественные злокачественные Хотя опухоли мягких тканей (ОМТ) различных гистогенетических типов подразделяют на добро- и злокачественные, многие из них имеют промежуточную природу. Это обычно проявляется локальным агрессивным развитием опухоли и крайне низким потенциалом к метастазированию. Доброкачественные ОМТ у взрослых обычно представлены межмышечными липомами. Саркомы мягких тканей составляют 1 % всех злокачественных новообразований у взрослых. Опухоли в равной степени поражают мужчин и женщин, чаще в возрасте 20 -50 лет.
 Классификация опухолей мягких тканей 1. Опухоли жировой ткани: - липомы / липосаркомы; 2. Опухоли мышечной ткани: - лейомиомы / лейомиосаркомы; - рабдомиомы / рабдомиосаркомы; 3. Опухоли периферических нервов: - нейрофибромы, шванномы, невромы (доброкачественные); - злокачественные шванномы, нейрофибросаркомы; 4. Костно-хрящевые опухоли: - хондрома мягких тканей / мезенхимальная хондросаркома; - внескелетная остеосаркома; 5. Сосудистые опухоли: - гемангиомы, лимфангиомы; - ангиосаркомы, гемангиоэндотелиосаркомы; Саркома Капоши развивается из клеток, напоминающих эндотелий сосудов. Наиболее часто встречается у больных СПИДом или у людей, перенесших трансплантацию органа.
Классификация опухолей мягких тканей 1. Опухоли жировой ткани: - липомы / липосаркомы; 2. Опухоли мышечной ткани: - лейомиомы / лейомиосаркомы; - рабдомиомы / рабдомиосаркомы; 3. Опухоли периферических нервов: - нейрофибромы, шванномы, невромы (доброкачественные); - злокачественные шванномы, нейрофибросаркомы; 4. Костно-хрящевые опухоли: - хондрома мягких тканей / мезенхимальная хондросаркома; - внескелетная остеосаркома; 5. Сосудистые опухоли: - гемангиомы, лимфангиомы; - ангиосаркомы, гемангиоэндотелиосаркомы; Саркома Капоши развивается из клеток, напоминающих эндотелий сосудов. Наиболее часто встречается у больных СПИДом или у людей, перенесших трансплантацию органа.
 6. Периваскулярные опухоли: - гломусные опухоли / гемангиоперицитомы; 7. Фибробластические / миофибробластические опухоли : - узловатый фасциит, фибромы / фибросаркомы; Десмоидная опухоль (агрессивный фиброматоз) имеет черты доброкачественной и злокачественной опухоли. Она не распространяется в отдаленные органы, но может распространяться местно, приводя к смерти. 8. Так называемые фиброгистиоцитарные опухоли: - гигантоклеточная опухоль сухожильных влагалищ; - недиф. плеоморфная саркома; 9. Другие опухоли из мягких тканей неуточненного происхождения: - миксома; - злокачественная мезенхимома; - альвеолярная мягкотканная саркома; - эпителиоидная саркома; - десмопластическая мелкоклеточная опухоль; - внескелетная опухоль Юинга. WHO classification of tumors. Pathology and genetics of tumors of soft tissue and bone. – Lyon: IARC Press, 2002.
6. Периваскулярные опухоли: - гломусные опухоли / гемангиоперицитомы; 7. Фибробластические / миофибробластические опухоли : - узловатый фасциит, фибромы / фибросаркомы; Десмоидная опухоль (агрессивный фиброматоз) имеет черты доброкачественной и злокачественной опухоли. Она не распространяется в отдаленные органы, но может распространяться местно, приводя к смерти. 8. Так называемые фиброгистиоцитарные опухоли: - гигантоклеточная опухоль сухожильных влагалищ; - недиф. плеоморфная саркома; 9. Другие опухоли из мягких тканей неуточненного происхождения: - миксома; - злокачественная мезенхимома; - альвеолярная мягкотканная саркома; - эпителиоидная саркома; - десмопластическая мелкоклеточная опухоль; - внескелетная опухоль Юинга. WHO classification of tumors. Pathology and genetics of tumors of soft tissue and bone. – Lyon: IARC Press, 2002.
 Почти все злокачественные опухоли мягких тканей относятся к саркомам. Выделяют несколько клинических признаков сарком, объединяющих все ее гистологические разновидности: Мягкотканные саркомы. Разрастание ткани, наличие опухоли, боль в туловище или конечностях, но само образование безболезненно, на разрезе напоминает рыбье мясо. Забрюшинные опухоли. Больные обычно отмечают снижение массы тела и предъявляют жалобы на боли неопределённой локализации. Опухоли могут достигать значительных размеров без клинических проявлений. Кровотечение - самое частое проявление сарком ЖКТ и женских половых органов. Расположение опухоли в псевдокапсуле с частым прорастанием за ее пределы; Инфильтрация за пределы пальпируемой опухоли, например рабдомиосаркома имеет мультицентричный рост; Частые рецидивы после местной резекции; Преимущественное гематогенное метастазирование в легкие; метастазирование в регионарные лимфатические узлы в 5 -20% случаев.
Почти все злокачественные опухоли мягких тканей относятся к саркомам. Выделяют несколько клинических признаков сарком, объединяющих все ее гистологические разновидности: Мягкотканные саркомы. Разрастание ткани, наличие опухоли, боль в туловище или конечностях, но само образование безболезненно, на разрезе напоминает рыбье мясо. Забрюшинные опухоли. Больные обычно отмечают снижение массы тела и предъявляют жалобы на боли неопределённой локализации. Опухоли могут достигать значительных размеров без клинических проявлений. Кровотечение - самое частое проявление сарком ЖКТ и женских половых органов. Расположение опухоли в псевдокапсуле с частым прорастанием за ее пределы; Инфильтрация за пределы пальпируемой опухоли, например рабдомиосаркома имеет мультицентричный рост; Частые рецидивы после местной резекции; Преимущественное гематогенное метастазирование в легкие; метастазирование в регионарные лимфатические узлы в 5 -20% случаев.
 Методы исследования Рентгенологическое исследование грудной клетки выполняется для выявления распространения сарком мягких тканей в легкие. Ультразвуковое исследование (УЗИ) позволяет обследовать внутренние органы и опухолевые образования. Компьютерная томография (КТ) дает возможность определить объем местного распространения опухоли, а также выявить поражение печени и других органов. Кроме того, КТ используется при пункции опухоли. Магнитно-резонансная томография (МРТ) может дать более детальную информацию об опухоли и состоянии внутренних органов по сравнению с КТ. Этот метод особенно оправдан при обследовании головного и спинного мозга. Позитронная эмиссионная томография (ПЭТ) помогает уточнить распространенность опухолевого процесса в организме. Для исследования используется радиоактивная глюкоза, которая активно поглощается опухолевыми клетками. Биопсия. Единственным достоверным методом установления диагноза саркомы мягких тканей является изучение опухоли под микроскопом. При этом уточняется вид саркомы и степень злокачественности.
Методы исследования Рентгенологическое исследование грудной клетки выполняется для выявления распространения сарком мягких тканей в легкие. Ультразвуковое исследование (УЗИ) позволяет обследовать внутренние органы и опухолевые образования. Компьютерная томография (КТ) дает возможность определить объем местного распространения опухоли, а также выявить поражение печени и других органов. Кроме того, КТ используется при пункции опухоли. Магнитно-резонансная томография (МРТ) может дать более детальную информацию об опухоли и состоянии внутренних органов по сравнению с КТ. Этот метод особенно оправдан при обследовании головного и спинного мозга. Позитронная эмиссионная томография (ПЭТ) помогает уточнить распространенность опухолевого процесса в организме. Для исследования используется радиоактивная глюкоза, которая активно поглощается опухолевыми клетками. Биопсия. Единственным достоверным методом установления диагноза саркомы мягких тканей является изучение опухоли под микроскопом. При этом уточняется вид саркомы и степень злокачественности.
 Липосаркомы Эпидемиология. Липосаркомы регистрируют в 9. 8 -18% случаев злокачественных мягкотканных опухолей (Peterson, 2003). Возникают чаще в возрасте 40 -60 лет, М : Ж = 3 : 2. Гистология. Опухоль состоит из анаплазированных жировых клеток и участков миксоидной ткани. Клиническая картина. Наиболее часто опухоль располагается на нижних конечностях и в забрюшинном пространстве. Крайне редко липосаркомы развиваются из одиночных и множественных липом. Типично раннее гематогенное метастазирование в лёгкие (30 -40%). Лечение оперативное - широкое иссечение, при больших опухолях возможна предоперационная лучевая терапия. Прогноз. У больных с дифференцированными опухолями 5 -летняя выживаемость - 70%, с малодифференцированными - 20%.
Липосаркомы Эпидемиология. Липосаркомы регистрируют в 9. 8 -18% случаев злокачественных мягкотканных опухолей (Peterson, 2003). Возникают чаще в возрасте 40 -60 лет, М : Ж = 3 : 2. Гистология. Опухоль состоит из анаплазированных жировых клеток и участков миксоидной ткани. Клиническая картина. Наиболее часто опухоль располагается на нижних конечностях и в забрюшинном пространстве. Крайне редко липосаркомы развиваются из одиночных и множественных липом. Типично раннее гематогенное метастазирование в лёгкие (30 -40%). Лечение оперативное - широкое иссечение, при больших опухолях возможна предоперационная лучевая терапия. Прогноз. У больных с дифференцированными опухолями 5 -летняя выживаемость - 70%, с малодифференцированными - 20%.
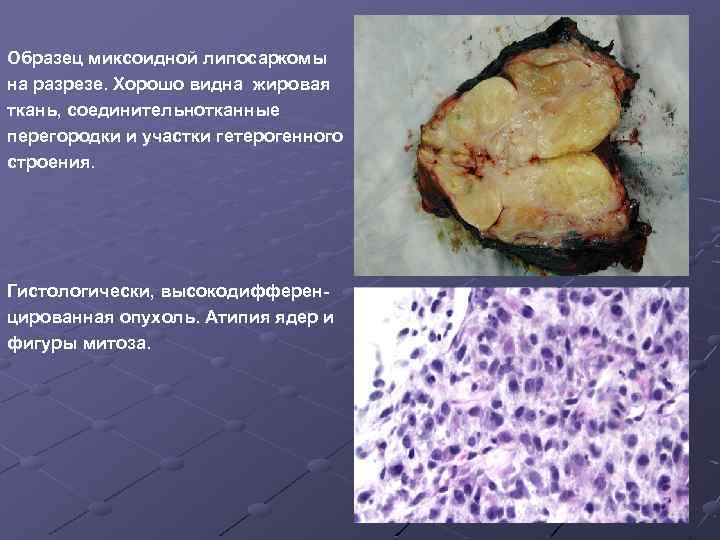 Образец миксоидной липосаркомы на разрезе. Хорошо видна жировая ткань, соединительнотканные перегородки и участки гетерогенного строения. Гистологически, высокодифференцированная опухоль. Атипия ядер и фигуры митоза.
Образец миксоидной липосаркомы на разрезе. Хорошо видна жировая ткань, соединительнотканные перегородки и участки гетерогенного строения. Гистологически, высокодифференцированная опухоль. Атипия ядер и фигуры митоза.
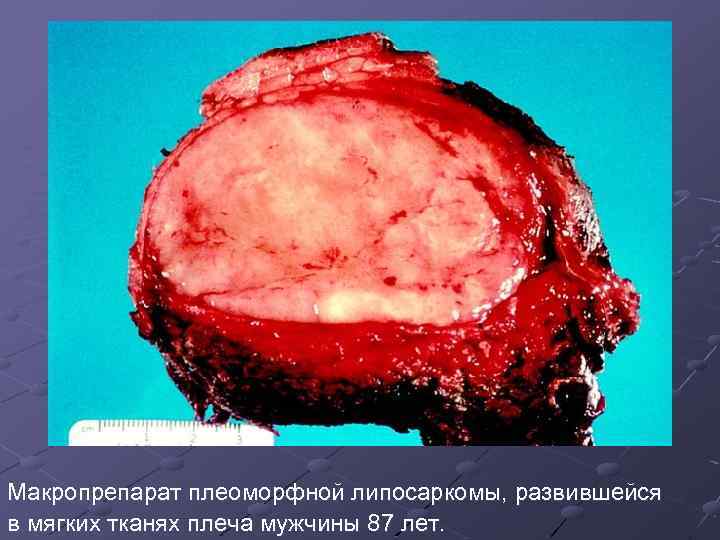 Макропрепарат плеоморфной липосаркомы, развившейся в мягких тканях плеча мужчины 87 лет.
Макропрепарат плеоморфной липосаркомы, развившейся в мягких тканях плеча мужчины 87 лет.
 Фибросаркома Эпидемиология. Наиболее часто наблюдаемый вид сарком мягких тканей (20%). Поражает чаще женщин в возрасте 30 -40 лет. Однако, существует и детская форма фибросаркомы (дети < 10 лет). В отличие от фибросаркомы взрослых, имеет очень хороший прогноз. Гистология. Опухоль состоит из клеток типа фибробластов с различным количеством коллагеновых и ретикулярных волокон. Клиническая картина Локализация - мягкие ткани конечностей (бедро, плечевой пояс), реже туловища, головы, шеи. Наиболее важный признак -отсутствие поражения кожи над опухолью. Метастазы в регионарные лимфатические узлы отмечают у 5 -8%. Гематогенные метастазы (чаще всего в лёгкие) возникают у 15 -20%. Лечение оперативное - широкое иссечение опухоли. Прогноз. При адекватном лечении 5 -летняя выживаемость - 77%.
Фибросаркома Эпидемиология. Наиболее часто наблюдаемый вид сарком мягких тканей (20%). Поражает чаще женщин в возрасте 30 -40 лет. Однако, существует и детская форма фибросаркомы (дети < 10 лет). В отличие от фибросаркомы взрослых, имеет очень хороший прогноз. Гистология. Опухоль состоит из клеток типа фибробластов с различным количеством коллагеновых и ретикулярных волокон. Клиническая картина Локализация - мягкие ткани конечностей (бедро, плечевой пояс), реже туловища, головы, шеи. Наиболее важный признак -отсутствие поражения кожи над опухолью. Метастазы в регионарные лимфатические узлы отмечают у 5 -8%. Гематогенные метастазы (чаще всего в лёгкие) возникают у 15 -20%. Лечение оперативное - широкое иссечение опухоли. Прогноз. При адекватном лечении 5 -летняя выживаемость - 77%.
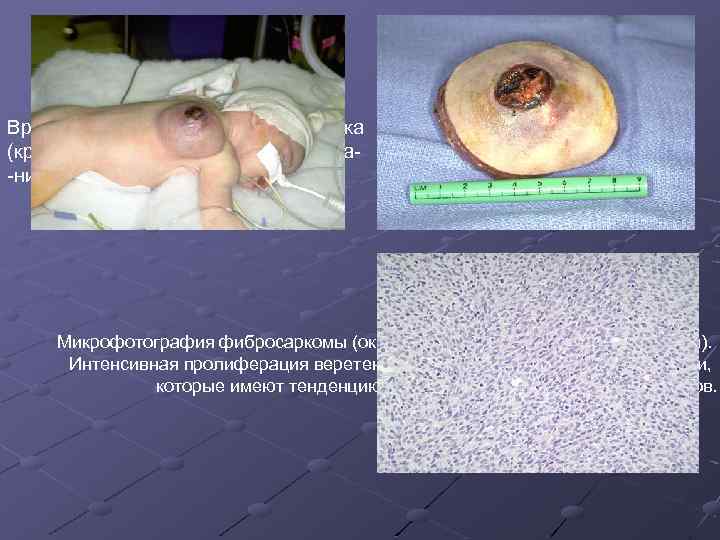 Врожденная фибросаркома у ребенка (крупное плотное на ощупь образова-ние в области правой лопатки). Микрофотография фибросаркомы (окрашивание гематоксилином и эозином). Интенсивная пролиферация веретенообразных клеток с округлыми ядрами, которые имеют тенденцию к объединению в группы в виде пучков.
Врожденная фибросаркома у ребенка (крупное плотное на ощупь образова-ние в области правой лопатки). Микрофотография фибросаркомы (окрашивание гематоксилином и эозином). Интенсивная пролиферация веретенообразных клеток с округлыми ядрами, которые имеют тенденцию к объединению в группы в виде пучков.
 Злокачественная шваннома Незрелая, злокачественная опухоль, чаще встречается у мужчин молодого возраста, однако злокачественные невриномы грудной полости встречаются чаще у женщин и протекают более агрессивно. Макроскопически опухоль имеет вид одного или нескольких узлов (характерен мультицентрический рост) мягкоэластической консистенции, желтовато-розовато-белого цвета с обширными участками кровоизлияний, ослизнения, некроза, наличием кистозных полостей. Микроскопически характеризуется резко выраженным полиморфизмом. Характерны клетки с овальными и вытянутыми ядрами, располагающиеся беспорядочно, либо образующие пучки в виде палисадов и завихрений. Встречаются многоядерные симпласты, отдельные ксантомные клетки. Вначале распространение опухоли идет по периневральным и периваскулярным пространствам. Метастазирует преимущественно гематогенно в легкие и печень.
Злокачественная шваннома Незрелая, злокачественная опухоль, чаще встречается у мужчин молодого возраста, однако злокачественные невриномы грудной полости встречаются чаще у женщин и протекают более агрессивно. Макроскопически опухоль имеет вид одного или нескольких узлов (характерен мультицентрический рост) мягкоэластической консистенции, желтовато-розовато-белого цвета с обширными участками кровоизлияний, ослизнения, некроза, наличием кистозных полостей. Микроскопически характеризуется резко выраженным полиморфизмом. Характерны клетки с овальными и вытянутыми ядрами, располагающиеся беспорядочно, либо образующие пучки в виде палисадов и завихрений. Встречаются многоядерные симпласты, отдельные ксантомные клетки. Вначале распространение опухоли идет по периневральным и периваскулярным пространствам. Метастазирует преимущественно гематогенно в легкие и печень.
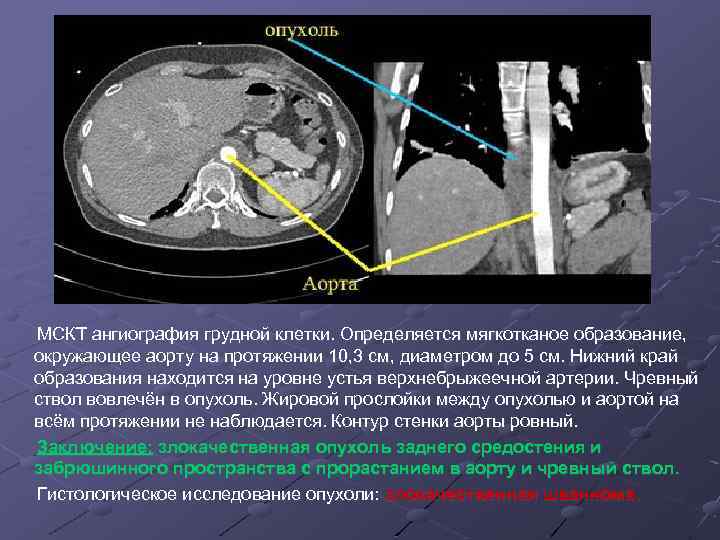 МСКТ ангиография грудной клетки. Определяется мягкотканое образование, окружающее аорту на протяжении 10, 3 см, диаметром до 5 см. Нижний край образования находится на уровне устья верхнебрыжеечной артерии. Чревный ствол вовлечён в опухоль. Жировой прослойки между опухолью и аортой на всём протяжении не наблюдается. Контур стенки аорты ровный. Заключение: злокачественная опухоль заднего средостения и забрюшинного пространства с прорастанием в аорту и чревный ствол. Гистологическое исследование опухоли: злокачественная шваннома.
МСКТ ангиография грудной клетки. Определяется мягкотканое образование, окружающее аорту на протяжении 10, 3 см, диаметром до 5 см. Нижний край образования находится на уровне устья верхнебрыжеечной артерии. Чревный ствол вовлечён в опухоль. Жировой прослойки между опухолью и аортой на всём протяжении не наблюдается. Контур стенки аорты ровный. Заключение: злокачественная опухоль заднего средостения и забрюшинного пространства с прорастанием в аорту и чревный ствол. Гистологическое исследование опухоли: злокачественная шваннома.
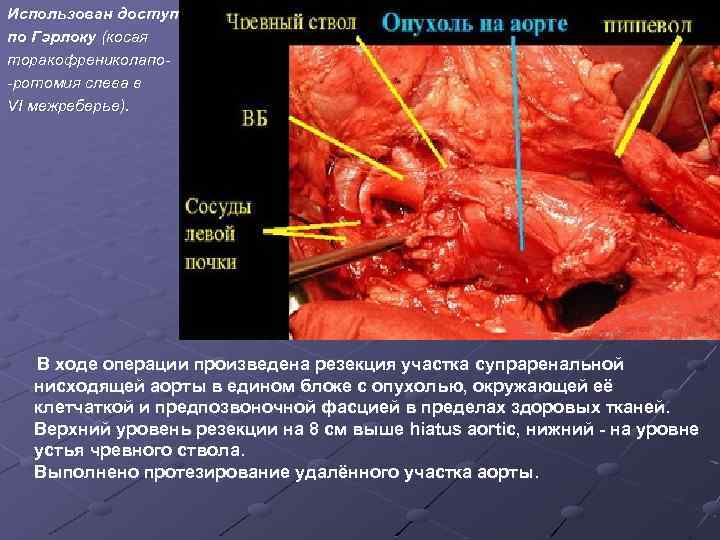 Использован доступ по Гэрлоку (косая торакофрениколапо-ротомия слева в VI межреберье). В ходе операции произведена резекция участка супраренальной нисходящей аорты в едином блоке с опухолью, окружающей её клетчаткой и предпозвоночной фасцией в пределах здоровых тканей. Верхний уровень резекции на 8 см выше hiatus aortic, нижний - на уровне устья чревного ствола. Выполнено протезирование удалённого участка аорты.
Использован доступ по Гэрлоку (косая торакофрениколапо-ротомия слева в VI межреберье). В ходе операции произведена резекция участка супраренальной нисходящей аорты в едином блоке с опухолью, окружающей её клетчаткой и предпозвоночной фасцией в пределах здоровых тканей. Верхний уровень резекции на 8 см выше hiatus aortic, нижний - на уровне устья чревного ствола. Выполнено протезирование удалённого участка аорты.
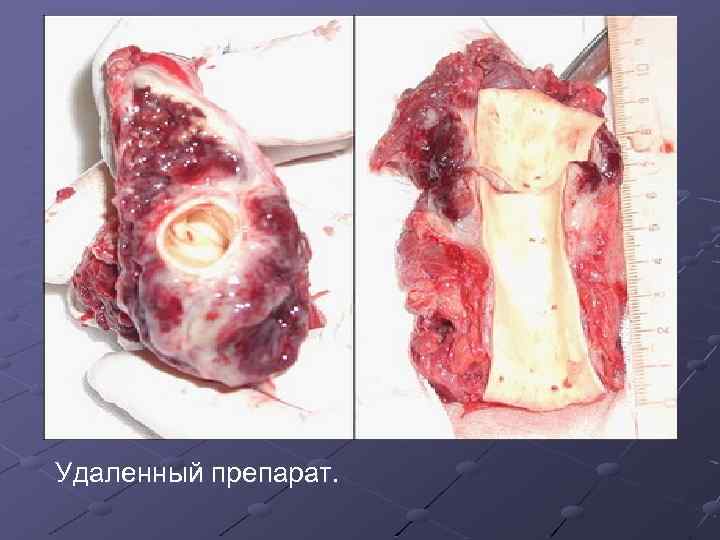 Удаленный препарат.
Удаленный препарат.


