Остеопороз и другие остеопатии.pptx
- Количество слайдов: 67
 Остеопороз и другие остеопатии – дифференциальный диагноз Мурадянц Анаида Арсентьевна к. м. н. , доцент Кафедра факультетской терапии им. акад. А. И. Нестерова Р Н И М У им. Н. И. Пирогова Москва, 2015 г
Остеопороз и другие остеопатии – дифференциальный диагноз Мурадянц Анаида Арсентьевна к. м. н. , доцент Кафедра факультетской терапии им. акад. А. И. Нестерова Р Н И М У им. Н. И. Пирогова Москва, 2015 г
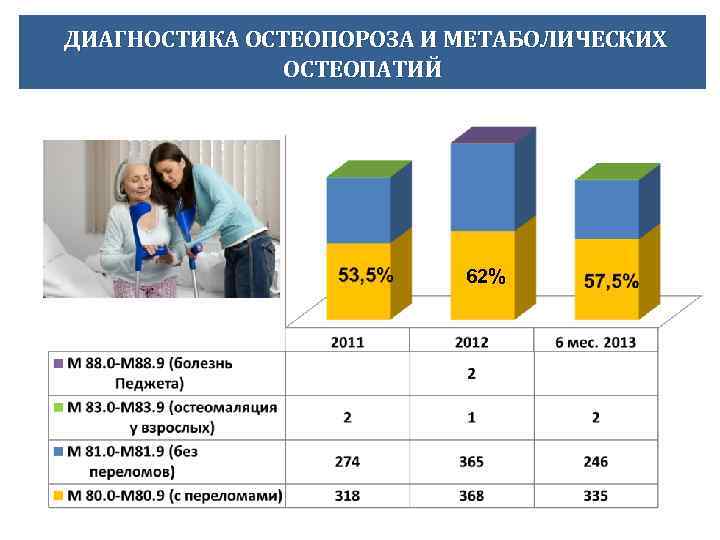 ДИАГНОСТИКА ОСТЕОПОРОЗА И МЕТАБОЛИЧЕСКИХ ОСТЕОПАТИЙ 62%
ДИАГНОСТИКА ОСТЕОПОРОЗА И МЕТАБОЛИЧЕСКИХ ОСТЕОПАТИЙ 62%
 Остеопатии - общее название ряда заболеваний костей, преимущественно метаболического характера, которые могут сопровождаться снижением или повышением МПК с развитием переломов.
Остеопатии - общее название ряда заболеваний костей, преимущественно метаболического характера, которые могут сопровождаться снижением или повышением МПК с развитием переломов.
 В структуре метаболических остеопатий выделяют 4 основных типа § Остеопороз (системный и локальный) обусловлен снижением костной массы и нарушением микроархитектоники кости. § Остеомаляция системное заболевание скелета, связанное с нарушением минерализации костной ткани без выраженного изменения белкового синтеза в матриксе, сопровождающаяся размягчением костей. § Остеосклероз - процесс, противоположный остеопорозу, является результатом увеличения костной массы. Структура кости может полностью исчезнуть и губчатое вещество будет представлено как компактное. § Остеофиброз, при котором происходит замещение костной ткани волокнистой соединительной.
В структуре метаболических остеопатий выделяют 4 основных типа § Остеопороз (системный и локальный) обусловлен снижением костной массы и нарушением микроархитектоники кости. § Остеомаляция системное заболевание скелета, связанное с нарушением минерализации костной ткани без выраженного изменения белкового синтеза в матриксе, сопровождающаяся размягчением костей. § Остеосклероз - процесс, противоположный остеопорозу, является результатом увеличения костной массы. Структура кости может полностью исчезнуть и губчатое вещество будет представлено как компактное. § Остеофиброз, при котором происходит замещение костной ткани волокнистой соединительной.
 Диагностика ОП – это комплекс мероприятий, включающий: Ø расспрос и тщательный сбор анамнеза с определением факторов риска ОП и возможных причин вторичного ОП; Ø физикальный осмотр с обязательным определением антропометрических данных больного (вес, рост, ИМТ) и деформаций позвоночника; Ø рентгенографическое исследование грудного и поясничного отделов позвоночника в боковой проекции; Ø исследование МПК поясничного отдела позвоночника и проксимального отдела бедра методом двухэнергетической рентгеновской абсорбциометрии (ДХА); Ø дифференциальный диагноз ОП, исключение других форм метаболических остеопатий, вторичных причин ОП.
Диагностика ОП – это комплекс мероприятий, включающий: Ø расспрос и тщательный сбор анамнеза с определением факторов риска ОП и возможных причин вторичного ОП; Ø физикальный осмотр с обязательным определением антропометрических данных больного (вес, рост, ИМТ) и деформаций позвоночника; Ø рентгенографическое исследование грудного и поясничного отделов позвоночника в боковой проекции; Ø исследование МПК поясничного отдела позвоночника и проксимального отдела бедра методом двухэнергетической рентгеновской абсорбциометрии (ДХА); Ø дифференциальный диагноз ОП, исключение других форм метаболических остеопатий, вторичных причин ОП.
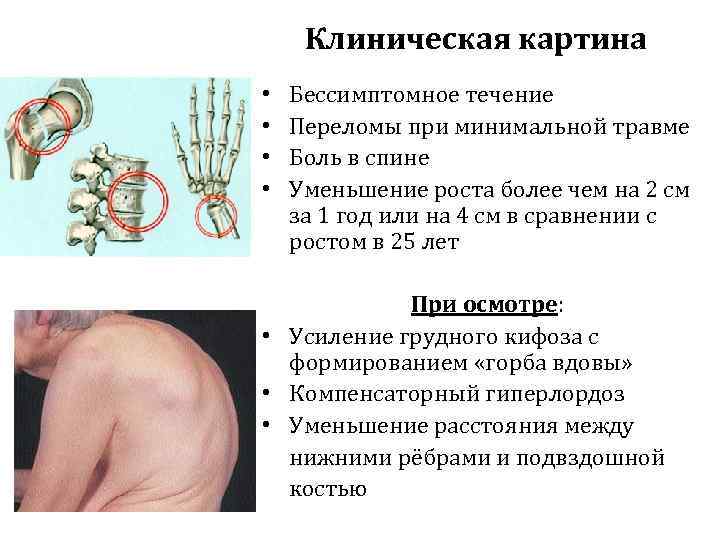 Клиническая картина • • Бессимптомное течение Переломы при минимальной травме Боль в спине Уменьшение роста более чем на 2 см за 1 год или на 4 см в сравнении с ростом в 25 лет При осмотре: • Усиление грудного кифоза с формированием «горба вдовы» • Компенсаторный гиперлордоз • Уменьшение расстояния между нижними рёбрами и подвздошной костью
Клиническая картина • • Бессимптомное течение Переломы при минимальной травме Боль в спине Уменьшение роста более чем на 2 см за 1 год или на 4 см в сравнении с ростом в 25 лет При осмотре: • Усиление грудного кифоза с формированием «горба вдовы» • Компенсаторный гиперлордоз • Уменьшение расстояния между нижними рёбрами и подвздошной костью
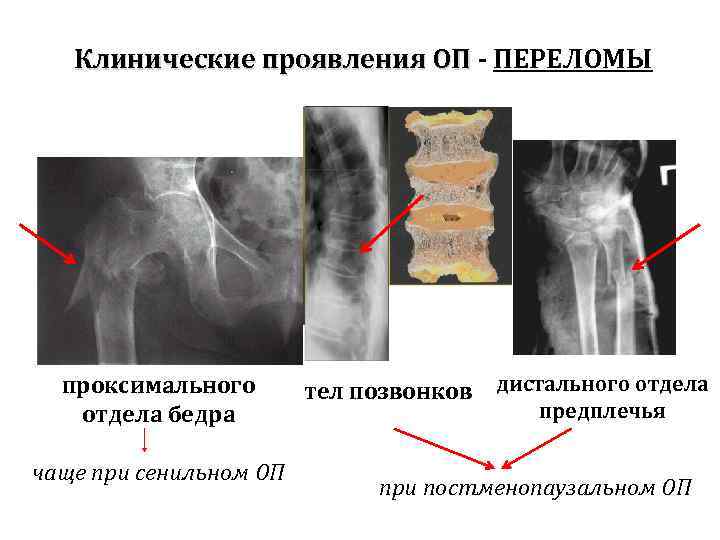 Клинические проявления ОП - ПЕРЕЛОМЫ проксимального отдела бедра чаще при сенильном ОП тел позвонков дистального отдела предплечья чаще при постменопаузальном ОП
Клинические проявления ОП - ПЕРЕЛОМЫ проксимального отдела бедра чаще при сенильном ОП тел позвонков дистального отдела предплечья чаще при постменопаузальном ОП
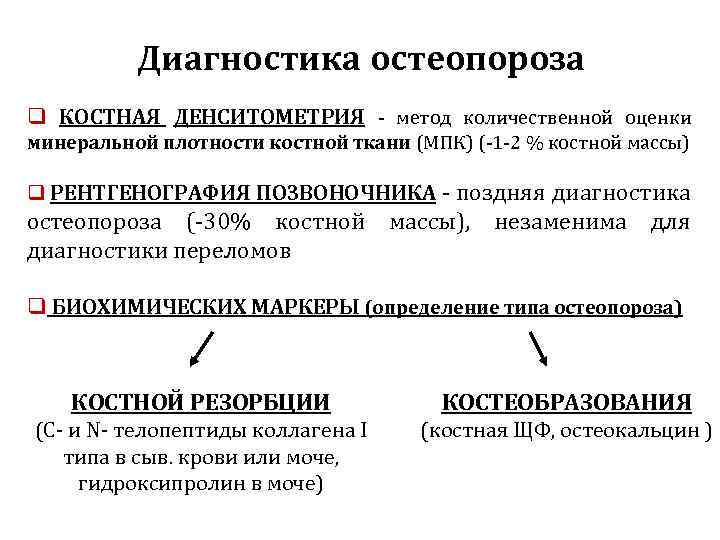 Диагностика остеопороза q КОСТНАЯ ДЕНСИТОМЕТРИЯ - метод количественной оценки минеральной плотности костной ткани (МПК) (-1 -2 % костной массы) q РЕНТГЕНОГРАФИЯ ПОЗВОНОЧНИКА - поздняя диагностика остеопороза (-30% костной массы), незаменима для диагностики переломов q БИОХИМИЧЕСКИХ МАРКЕРЫ (определение типа остеопороза) КОСТНОЙ РЕЗОРБЦИИ КОСТЕОБРАЗОВАНИЯ (С- и N- телопептиды коллагена I типа в сыв. крови или моче, гидроксипролин в моче) (костная ЩФ, остеокальцин )
Диагностика остеопороза q КОСТНАЯ ДЕНСИТОМЕТРИЯ - метод количественной оценки минеральной плотности костной ткани (МПК) (-1 -2 % костной массы) q РЕНТГЕНОГРАФИЯ ПОЗВОНОЧНИКА - поздняя диагностика остеопороза (-30% костной массы), незаменима для диагностики переломов q БИОХИМИЧЕСКИХ МАРКЕРЫ (определение типа остеопороза) КОСТНОЙ РЕЗОРБЦИИ КОСТЕОБРАЗОВАНИЯ (С- и N- телопептиды коллагена I типа в сыв. крови или моче, гидроксипролин в моче) (костная ЩФ, остеокальцин )
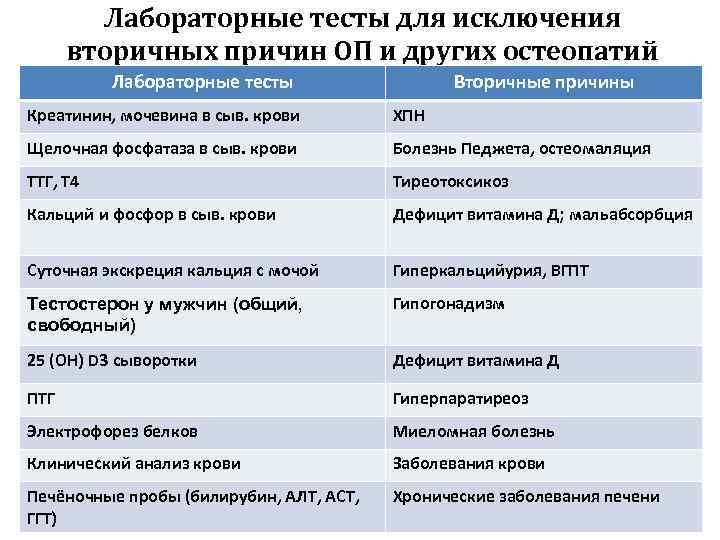 Лабораторные тесты для исключения вторичных причин ОП и других остеопатий Лабораторные тесты Вторичные причины Креатинин, мочевина в сыв. крови ХПН Щелочная фосфатаза в сыв. крови Болезнь Педжета, остеомаляция ТТГ, Т 4 Тиреотоксикоз Кальций и фосфор в сыв. крови Дефицит витамина Д; мальабсорбция Суточная экскреция кальция с мочой Гиперкальцийурия, ВГПТ Тестостерон у мужчин (общий, свободный) Гипогонадизм 25 (ОН) D 3 сыворотки Дефицит витамина Д ПТГ Гиперпаратиреоз Электрофорез белков Миеломная болезнь Клинический анализ крови Заболевания крови Печёночные пробы (билирубин, АЛТ, АСТ, ГГТ) Хронические заболевания печени
Лабораторные тесты для исключения вторичных причин ОП и других остеопатий Лабораторные тесты Вторичные причины Креатинин, мочевина в сыв. крови ХПН Щелочная фосфатаза в сыв. крови Болезнь Педжета, остеомаляция ТТГ, Т 4 Тиреотоксикоз Кальций и фосфор в сыв. крови Дефицит витамина Д; мальабсорбция Суточная экскреция кальция с мочой Гиперкальцийурия, ВГПТ Тестостерон у мужчин (общий, свободный) Гипогонадизм 25 (ОН) D 3 сыворотки Дефицит витамина Д ПТГ Гиперпаратиреоз Электрофорез белков Миеломная болезнь Клинический анализ крови Заболевания крови Печёночные пробы (билирубин, АЛТ, АСТ, ГГТ) Хронические заболевания печени
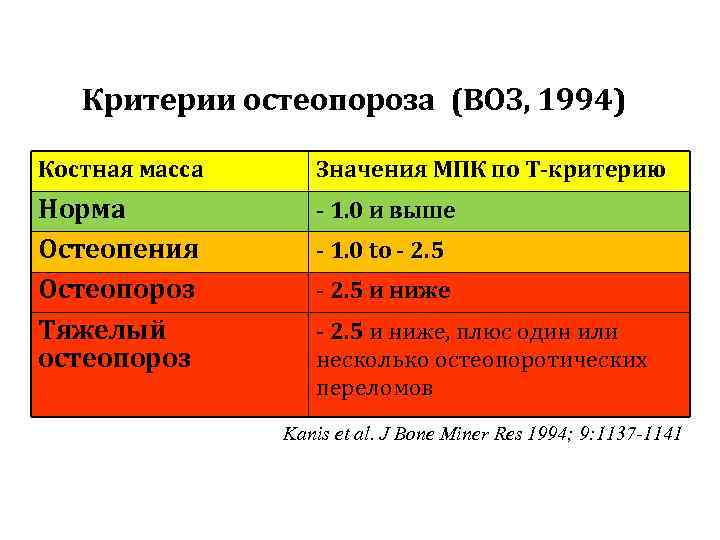 Критерии остеопороза (ВОЗ, 1994) Костная масса Значения МПК по T-критерию Норма Остеопения Oстеопороз Тяжелый остеопороз - 1. 0 и выше - 1. 0 to - 2. 5 и ниже, плюс один или несколько остеопоротических переломов Kanis et al. J Bone Miner Res 1994; 9: 1137 -1141
Критерии остеопороза (ВОЗ, 1994) Костная масса Значения МПК по T-критерию Норма Остеопения Oстеопороз Тяжелый остеопороз - 1. 0 и выше - 1. 0 to - 2. 5 и ниже, плюс один или несколько остеопоротических переломов Kanis et al. J Bone Miner Res 1994; 9: 1137 -1141
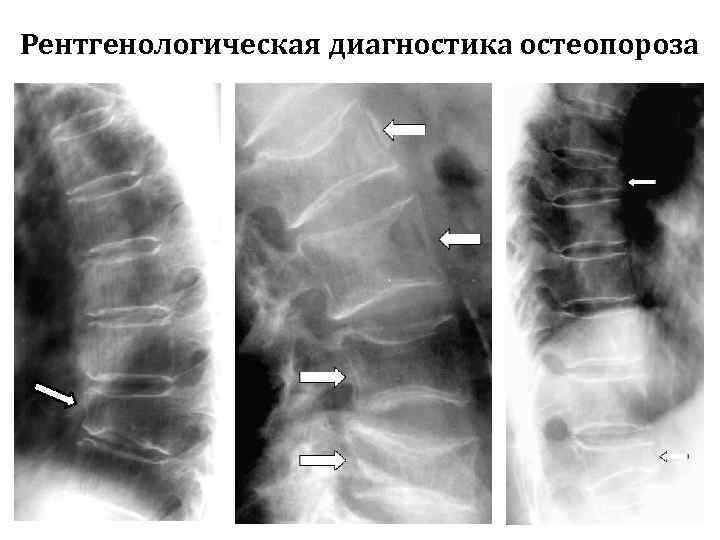
 Рентгенологические признаки остеопороза позвоночника § Увеличение рентгенопрозрачности тел позвонков. § Симптом «оконной рамы» - рамочная структура тел позвонков, вследствие повышения их рентгенопрозрачности и подчеркнутости замыкательных пластинок. § Симптом «рубашки регбиста» - усиление вертикальной и уменьшение поперечной исчерченности тел позвонков. § Симптом «клавиш» - измененные позвонки чередуются с малоизмененными или неизмененными позвонками § Характерные деформации позвонков (клиновидная, двояковогнутая, компрессионная) с преимущественной локализацией в Th 11, Th 12 и L 1 § Медленно прогрессирующие, «ползучие» деформации (переломы) позвонков
Рентгенологические признаки остеопороза позвоночника § Увеличение рентгенопрозрачности тел позвонков. § Симптом «оконной рамы» - рамочная структура тел позвонков, вследствие повышения их рентгенопрозрачности и подчеркнутости замыкательных пластинок. § Симптом «рубашки регбиста» - усиление вертикальной и уменьшение поперечной исчерченности тел позвонков. § Симптом «клавиш» - измененные позвонки чередуются с малоизмененными или неизмененными позвонками § Характерные деформации позвонков (клиновидная, двояковогнутая, компрессионная) с преимущественной локализацией в Th 11, Th 12 и L 1 § Медленно прогрессирующие, «ползучие» деформации (переломы) позвонков
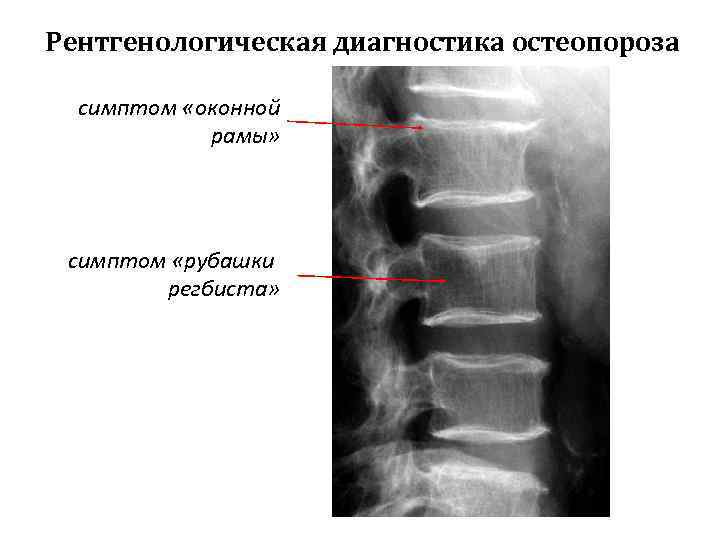 Рентгенологическая диагностика остеопороза симптом «оконной рамы» симптом «рубашки регбиста»
Рентгенологическая диагностика остеопороза симптом «оконной рамы» симптом «рубашки регбиста»
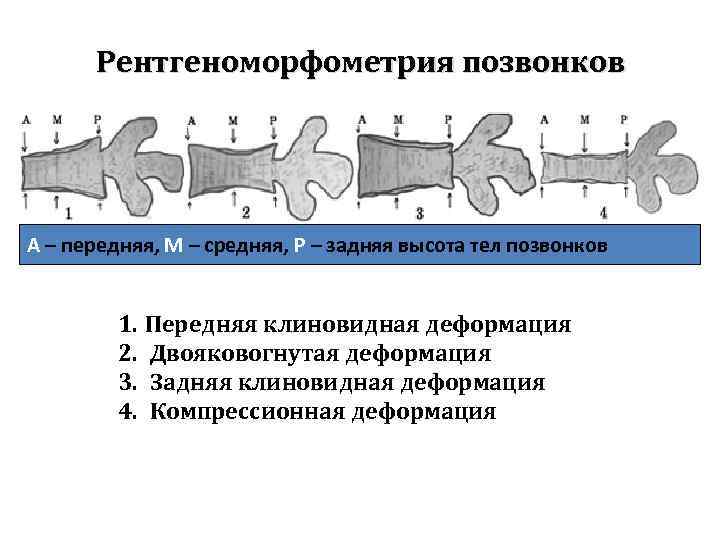 Рентгеноморфометрия позвонков А – передняя, М – средняя, Р – задняя высота тел позвонков 1. Передняя клиновидная деформация 2. Двояковогнутая деформация 3. Задняя клиновидная деформация 4. Компрессионная деформация
Рентгеноморфометрия позвонков А – передняя, М – средняя, Р – задняя высота тел позвонков 1. Передняя клиновидная деформация 2. Двояковогнутая деформация 3. Задняя клиновидная деформация 4. Компрессионная деформация
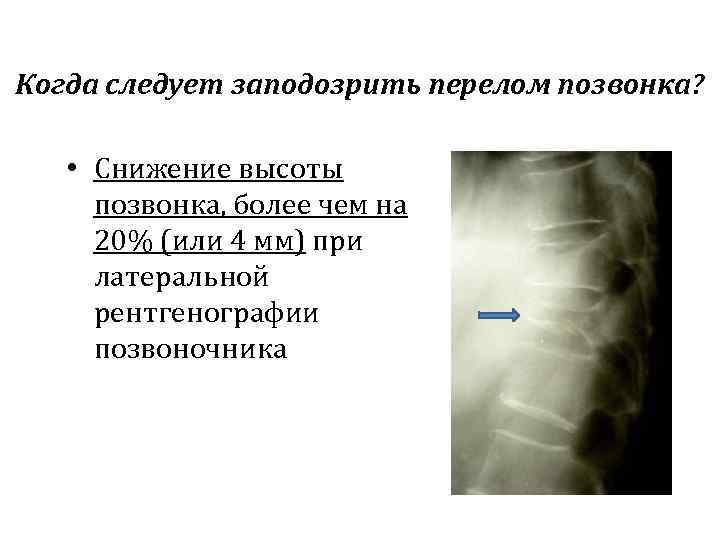 Когда следует заподозрить перелом позвонка? • Снижение высоты позвонка, более чем на 20% (или 4 мм) при латеральной рентгенографии позвоночника
Когда следует заподозрить перелом позвонка? • Снижение высоты позвонка, более чем на 20% (или 4 мм) при латеральной рентгенографии позвоночника
 Рентгенологическая диагностика остеопороза
Рентгенологическая диагностика остеопороза
 Развитие вторичного ОП и других остеопатий следует предполагать при наличии у больного: Ø Нетипичных переломов Ø Развитие ОП в возрасте до 50 лет, а также у лиц мужского пола Ø Очень низкие значения МПК Ø Повторные переломы, несмотря на проводимое лечение ОП Ø Изменения в лабораторных анализах Ø Необъяснимая выраженная боль в костях Ø Рентгенографические изменения соответствующие другим видам остеопатий
Развитие вторичного ОП и других остеопатий следует предполагать при наличии у больного: Ø Нетипичных переломов Ø Развитие ОП в возрасте до 50 лет, а также у лиц мужского пола Ø Очень низкие значения МПК Ø Повторные переломы, несмотря на проводимое лечение ОП Ø Изменения в лабораторных анализах Ø Необъяснимая выраженная боль в костях Ø Рентгенографические изменения соответствующие другим видам остеопатий
 Для остеопоротических переломов не характерны: • Деформации позвонков выше Th 4 • Костные деструктивные изменения • Расплющивание тела позвонка ( «плоский позвонок» ) • Выраженные сужения межпозвонковых дисков
Для остеопоротических переломов не характерны: • Деформации позвонков выше Th 4 • Костные деструктивные изменения • Расплющивание тела позвонка ( «плоский позвонок» ) • Выраженные сужения межпозвонковых дисков
 Заболевания, с которыми необходимо дифференцировать остеопороз: § Остеомаляция § Первичный и вторичный гиперпаратиреоз § Злокачественное новообразование или костные метастазы § Болезнь Педжета § Миеломная болезнь
Заболевания, с которыми необходимо дифференцировать остеопороз: § Остеомаляция § Первичный и вторичный гиперпаратиреоз § Злокачественное новообразование или костные метастазы § Болезнь Педжета § Миеломная болезнь
 КЛИНИЧЕСКИЙ СЛУЧАЙ
КЛИНИЧЕСКИЙ СЛУЧАЙ
 • К. , 76 лет, поступила в травматологическое отделение с переломом правой бедренной кости. • Пациентка случайно упала на правый бок, подскользнувшись при выходе из супермаркета. • В анамнезе: ишемическая болезнь сердца, гипертоническая болезнь. • 3 месяца назад появились боли в правом коленном суставе при физической нагрузке, болезненность и припухлость в области правого локтя. • Постоянно принимает аспирин, амлодипин; при болях в костях – нимесулид.
• К. , 76 лет, поступила в травматологическое отделение с переломом правой бедренной кости. • Пациентка случайно упала на правый бок, подскользнувшись при выходе из супермаркета. • В анамнезе: ишемическая болезнь сердца, гипертоническая болезнь. • 3 месяца назад появились боли в правом коленном суставе при физической нагрузке, болезненность и припухлость в области правого локтя. • Постоянно принимает аспирин, амлодипин; при болях в костях – нимесулид.
 При осмотре: § Припухлость в области дистального отдела правой плечевой кости, гипертермия кожи над ней. § Тоны сердца приглушены, ритм правильный. ЧСС – 72 в мин. АД – 140/80 мм. рт. ст. Отеков нет. § В анализе крови: Ø гемоглобин 10, 5 г/дл, лейкоциты 6, 8 х109/л, тромбоциты 468 х 109/л; Ø креатинин 138 ммоль/л, АСТ 48 МЕ/л , ГГТ 52 МЕ/л, ЩФ 785 МЕ/л (N=20 -140 МЕ/л); Ø кальций 2, 3 ммоль/л (N =2, 25 -2, 65 ммоль/л), фосфор 1, 2 ммоль/л (N = 0, 81 -1, 45 ммоль/л); Ø С-реактивный белок 8 мг/л.
При осмотре: § Припухлость в области дистального отдела правой плечевой кости, гипертермия кожи над ней. § Тоны сердца приглушены, ритм правильный. ЧСС – 72 в мин. АД – 140/80 мм. рт. ст. Отеков нет. § В анализе крови: Ø гемоглобин 10, 5 г/дл, лейкоциты 6, 8 х109/л, тромбоциты 468 х 109/л; Ø креатинин 138 ммоль/л, АСТ 48 МЕ/л , ГГТ 52 МЕ/л, ЩФ 785 МЕ/л (N=20 -140 МЕ/л); Ø кальций 2, 3 ммоль/л (N =2, 25 -2, 65 ммоль/л), фосфор 1, 2 ммоль/л (N = 0, 81 -1, 45 ммоль/л); Ø С-реактивный белок 8 мг/л.
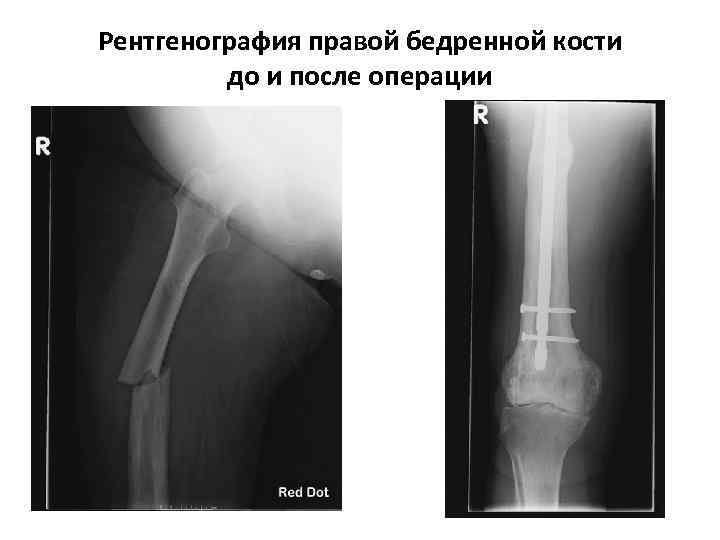 Рентгенография правой бедренной кости до и после операции
Рентгенография правой бедренной кости до и после операции
 • Послеоперационный период протекал без осложнений. Перед выпиской была проведена в/в инфузия препарата (? ). • Через одну неделю после выписки пациентка была повторно госпитализирована с жалобами на спастические боли в животе, тошноту, парестезии в пальцах кистей и стоп, судороги в мышцах.
• Послеоперационный период протекал без осложнений. Перед выпиской была проведена в/в инфузия препарата (? ). • Через одну неделю после выписки пациентка была повторно госпитализирована с жалобами на спастические боли в животе, тошноту, парестезии в пальцах кистей и стоп, судороги в мышцах.
 В анализе крови: • гемоглобин 115 г/л, лейкоциты 7, 9 х 109, тромбоциты 488 х 109/л; • креатинин 144 мкмоль/л, АСТ 55 МЕ/л, ГГТ 30 МЕ/л, ЩФ 189 МЕ/л; • С-реактивный белок 10 мг/л; • кальций крови 1, 8 ммоль/л, фосфаты 0, 8 ммоль/л; • уровень витамина Д 7 нг/мл.
В анализе крови: • гемоглобин 115 г/л, лейкоциты 7, 9 х 109, тромбоциты 488 х 109/л; • креатинин 144 мкмоль/л, АСТ 55 МЕ/л, ГГТ 30 МЕ/л, ЩФ 189 МЕ/л; • С-реактивный белок 10 мг/л; • кальций крови 1, 8 ммоль/л, фосфаты 0, 8 ммоль/л; • уровень витамина Д 7 нг/мл.
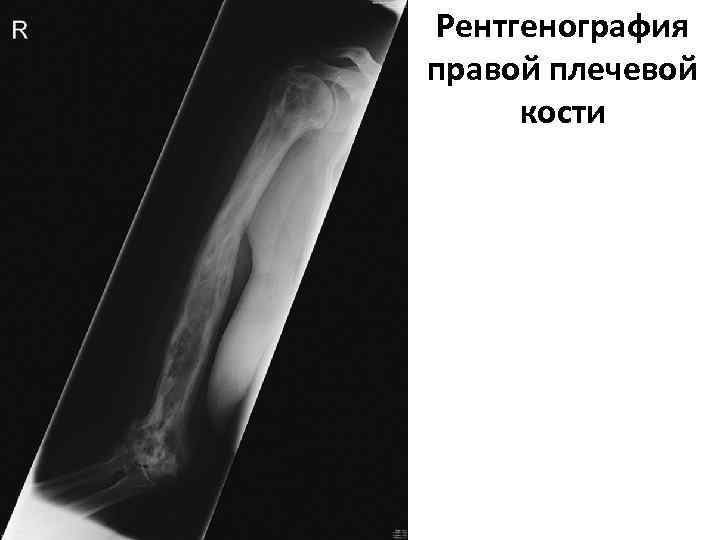 Рентгенография правой плечевой кости
Рентгенография правой плечевой кости
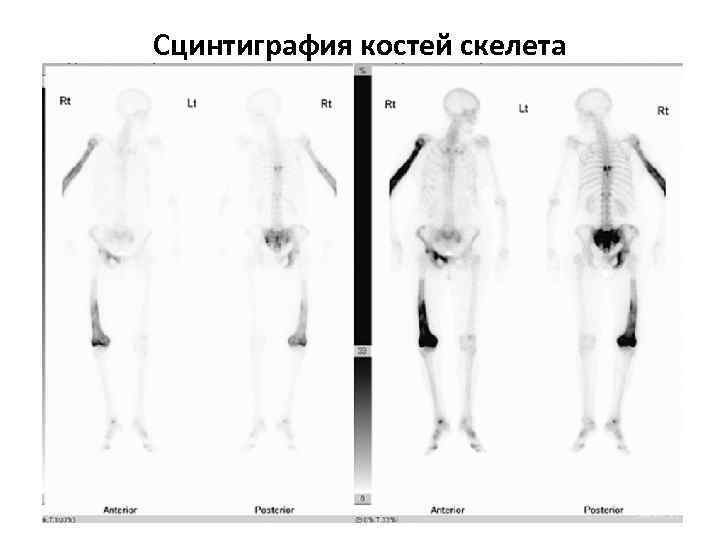 Сцинтиграфия костей скелета
Сцинтиграфия костей скелета
 Вопросы 1. Каков основной диагноз? 2. Какой дифференциальный диагноз? 3. Объясните рентгенологические изменения на снимках.
Вопросы 1. Каков основной диагноз? 2. Какой дифференциальный диагноз? 3. Объясните рентгенологические изменения на снимках.
 Ответ 1. Костная болезнь Педжета 2. Дифференциальный диагноз перелома с низким уровнем травмы у пожилой женщины включает следующие заболевания: остеопороз, остеомаляция, злокачественная опухоль кости и болезнь Педжета.
Ответ 1. Костная болезнь Педжета 2. Дифференциальный диагноз перелома с низким уровнем травмы у пожилой женщины включает следующие заболевания: остеопороз, остеомаляция, злокачественная опухоль кости и болезнь Педжета.
 Болезнь Педжета (деформирующий остит, деформирующая остеодистрофия) — хроническое локальное заболевание костей, характеризующееся перестройкой костной ткани (первоначально сменяется развивающаяся избыточным резорбция хаотичным неполноценным костеобразованием) и
Болезнь Педжета (деформирующий остит, деформирующая остеодистрофия) — хроническое локальное заболевание костей, характеризующееся перестройкой костной ткани (первоначально сменяется развивающаяся избыточным резорбция хаотичным неполноценным костеобразованием) и
 Клинические признаки болезни Педжета (Kanis J. A. , 1998) БОЛЬ ( в костях, суставах, спине (усиливается по ночам)) Местная гипертермия (связана с интенсивной васкуляризацией костной ткани) Деформации § длинных костей § костей черепа Переломы Вторичный остеоартроз Сердечно-сосудистые нарушения - застойная ХСН - кальцификация клапанов аорты, сосудов Неврологические проявления § глухота- паралич ЧМН § компрессия спинного мозга Неопластическая трансформация (саркома Педжета)
Клинические признаки болезни Педжета (Kanis J. A. , 1998) БОЛЬ ( в костях, суставах, спине (усиливается по ночам)) Местная гипертермия (связана с интенсивной васкуляризацией костной ткани) Деформации § длинных костей § костей черепа Переломы Вторичный остеоартроз Сердечно-сосудистые нарушения - застойная ХСН - кальцификация клапанов аорты, сосудов Неврологические проявления § глухота- паралич ЧМН § компрессия спинного мозга Неопластическая трансформация (саркома Педжета)
 ПРЕИМУЩЕСТВЕННАЯ ЛОКАЛИЗАЦИЯ «ПЕДЖЕТОВСКИХ ОЧАГОВ» § § кости таза (75%) позвоночник (50%) череп (35%) длинные трубчатые кости конечностей (чаще бедренная, большая берцовая и плечевая) 30% -35%
ПРЕИМУЩЕСТВЕННАЯ ЛОКАЛИЗАЦИЯ «ПЕДЖЕТОВСКИХ ОЧАГОВ» § § кости таза (75%) позвоночник (50%) череп (35%) длинные трубчатые кости конечностей (чаще бедренная, большая берцовая и плечевая) 30% -35%
 Алгоритм обследования пациентов при подозрении на болезнь Педжета § Рентгенологическое обследование костей скелета, подверженных поражению (в т. ч. при наличии боли) § Сцинтиграфия скелета (Tc-99 m) § Определение общей ЩФ - стандартный маркер поражения костной ткани, в случае отсутствия ↑ общей ЩФ – исследование костной ЩФ § Определение суточной экскреции гидроксипролина в моче
Алгоритм обследования пациентов при подозрении на болезнь Педжета § Рентгенологическое обследование костей скелета, подверженных поражению (в т. ч. при наличии боли) § Сцинтиграфия скелета (Tc-99 m) § Определение общей ЩФ - стандартный маркер поражения костной ткани, в случае отсутствия ↑ общей ЩФ – исследование костной ЩФ § Определение суточной экскреции гидроксипролина в моче
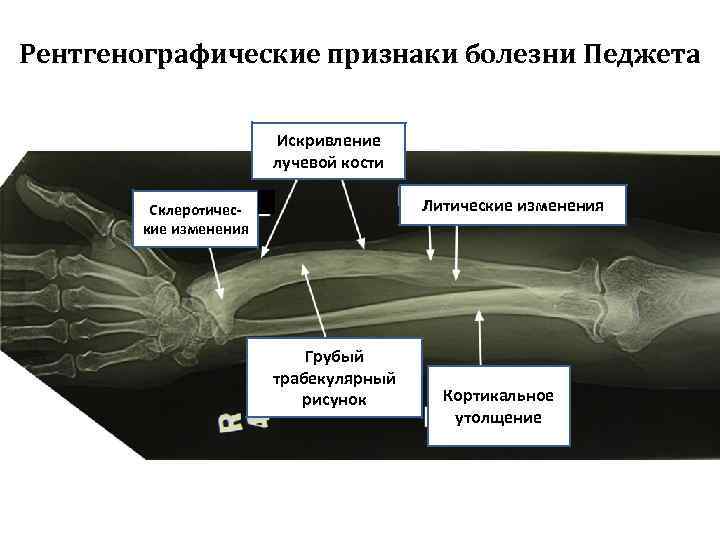 Рентгенографические признаки болезни Педжета Искривление лучевой кости Литические изменения Склеротические изменения Грубый трабекулярный рисунок Кортикальное утолщение
Рентгенографические признаки болезни Педжета Искривление лучевой кости Литические изменения Склеротические изменения Грубый трабекулярный рисунок Кортикальное утолщение
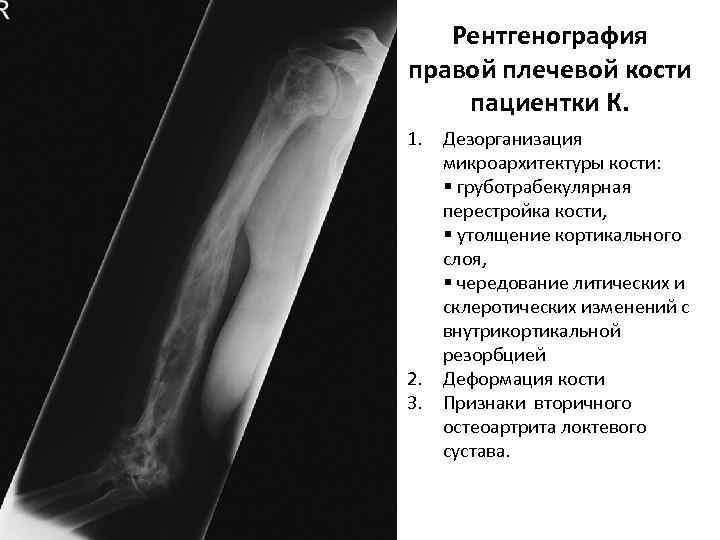 Рентгенография правой плечевой кости пациентки К. 1. Дезорганизация микроархитектуры кости: § груботрабекулярная перестройка кости, § утолщение кортикального слоя, § чередование литических и склеротических изменений с внутрикортикальной резорбцией 2. Деформация кости 3. Признаки вторичного остеоартрита локтевого сустава.
Рентгенография правой плечевой кости пациентки К. 1. Дезорганизация микроархитектуры кости: § груботрабекулярная перестройка кости, § утолщение кортикального слоя, § чередование литических и склеротических изменений с внутрикортикальной резорбцией 2. Деформация кости 3. Признаки вторичного остеоартрита локтевого сустава.
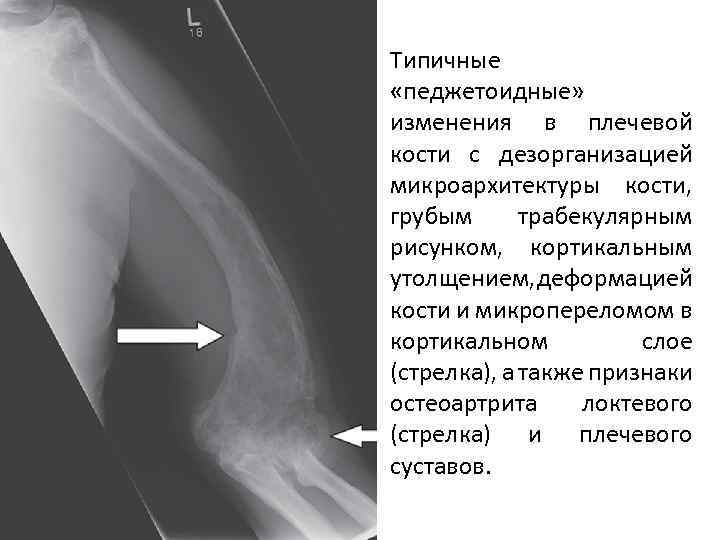 Типичные «педжетоидные» изменения в плечевой кости с дезорганизацией микроархитектуры кости, грубым трабекулярным рисунком, кортикальным утолщением, деформацией кости и микропереломом в кортикальном слое (стрелка), а также признаки остеоартрита локтевого (стрелка) и плечевого суставов.
Типичные «педжетоидные» изменения в плечевой кости с дезорганизацией микроархитектуры кости, грубым трабекулярным рисунком, кортикальным утолщением, деформацией кости и микропереломом в кортикальном слое (стрелка), а также признаки остеоартрита локтевого (стрелка) и плечевого суставов.
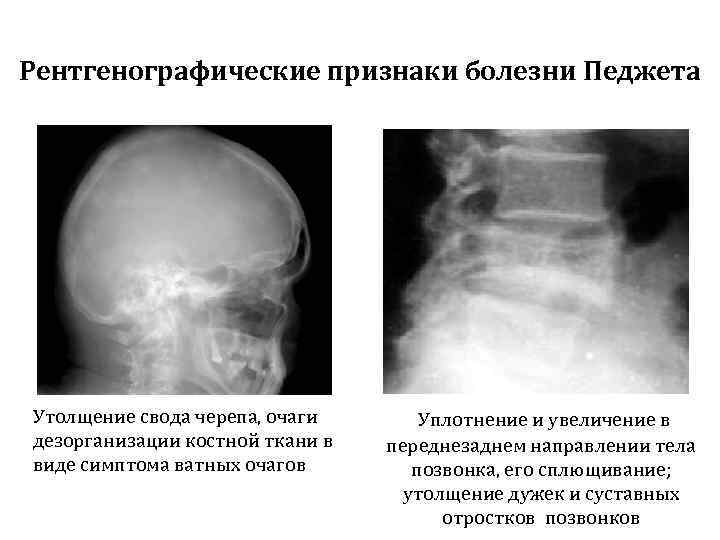 Рентгенографические признаки болезни Педжета Утолщение свода черепа, очаги дезорганизации костной ткани в виде симптома ватных очагов Уплотнение и увеличение в переднезаднем направлении тела позвонка, его сплющивание; утолщение дужек и суставных отростков позвонков
Рентгенографические признаки болезни Педжета Утолщение свода черепа, очаги дезорганизации костной ткани в виде симптома ватных очагов Уплотнение и увеличение в переднезаднем направлении тела позвонка, его сплющивание; утолщение дужек и суставных отростков позвонков
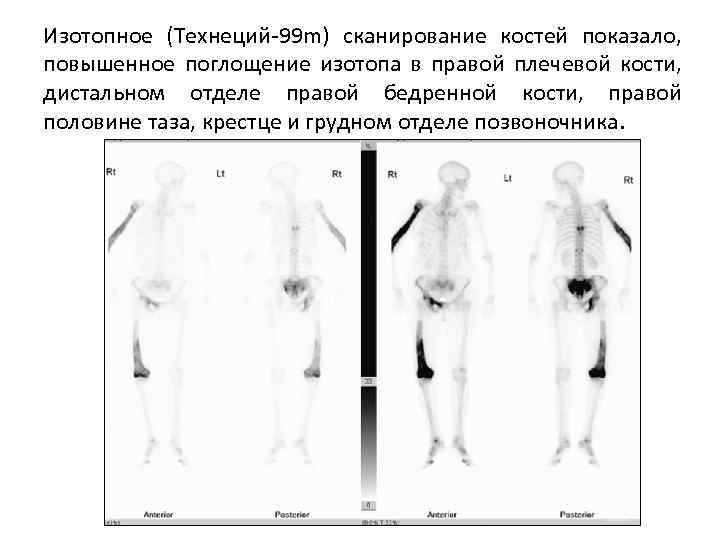 Изотопное (Технеций-99 m) сканирование костей показало, повышенное поглощение изотопа в правой плечевой кости, дистальном отделе правой бедренной кости, правой половине таза, крестце и грудном отделе позвоночника.
Изотопное (Технеций-99 m) сканирование костей показало, повышенное поглощение изотопа в правой плечевой кости, дистальном отделе правой бедренной кости, правой половине таза, крестце и грудном отделе позвоночника.
 Вопросы 4. Какую предположительно терапию получила больная? 5. Какие осложнения от проведенной терапии у нее развились и почему?
Вопросы 4. Какую предположительно терапию получила больная? 5. Какие осложнения от проведенной терапии у нее развились и почему?
 Ответ • Золедроновая кислота (Акласта) 5 мг в/в инфузия препарата разведенного в 150 мл физиологического раствора в течение 30 минут 1 раз в год. • Гипокальциемия, вследствие предшествующего дефицита витамина Д и в/в инфузии бисфосфонатов.
Ответ • Золедроновая кислота (Акласта) 5 мг в/в инфузия препарата разведенного в 150 мл физиологического раствора в течение 30 минут 1 раз в год. • Гипокальциемия, вследствие предшествующего дефицита витамина Д и в/в инфузии бисфосфонатов.
 Пациентка П. , 77 лет § Поступила 01. 09. 2014 по СМП с направительным диагнозом «Церебральный инсульт. Кома неясного происхождения» § Контакту не доступна по тяжести состояния. Уровень сознания – сопор § Со слов сопровождавших – пациентка проживает с сиделкой, так как нуждалась в постоянном постороннем уходе. Длительно страдает гипертонической болезнью, ОНМК ранее не переносила. 01. 2014 г находилась на стационарном лечении по поводу пролежней обеих ягодиц, правой пяточной области. 31. 08. 14 – у больной изменилась речь, появилась слабость и отечность в правых конечностях. § Также в анамнезе перелом L 2 позвонка с признаками стеноза позвоночного канала, умеренным нижним парапарезом. Бронхиальная астма, ремиссия. Варикозная болезнь нижних конечностей.
Пациентка П. , 77 лет § Поступила 01. 09. 2014 по СМП с направительным диагнозом «Церебральный инсульт. Кома неясного происхождения» § Контакту не доступна по тяжести состояния. Уровень сознания – сопор § Со слов сопровождавших – пациентка проживает с сиделкой, так как нуждалась в постоянном постороннем уходе. Длительно страдает гипертонической болезнью, ОНМК ранее не переносила. 01. 2014 г находилась на стационарном лечении по поводу пролежней обеих ягодиц, правой пяточной области. 31. 08. 14 – у больной изменилась речь, появилась слабость и отечность в правых конечностях. § Также в анамнезе перелом L 2 позвонка с признаками стеноза позвоночного канала, умеренным нижним парапарезом. Бронхиальная астма, ремиссия. Варикозная болезнь нижних конечностей.
 • КТ головного мозга – на момент исследования данных за ОНМК нет. Диффузные атрофические изменения головного мозга. • Невролог: ОНМК по ишемическому типу в бассейне левой среднемозговой артерии • Терапевт: Гипертоническая болезнь 2 степени, 3 стадии, риск 4. ХВН. Внебольничная двусторонняя пневмония? • Рентгенография органов грудной клетки – отмечается снижение прозрачности в нижних отделах правого легкого (вероятно за счет жидкости).
• КТ головного мозга – на момент исследования данных за ОНМК нет. Диффузные атрофические изменения головного мозга. • Невролог: ОНМК по ишемическому типу в бассейне левой среднемозговой артерии • Терапевт: Гипертоническая болезнь 2 степени, 3 стадии, риск 4. ХВН. Внебольничная двусторонняя пневмония? • Рентгенография органов грудной клетки – отмечается снижение прозрачности в нижних отделах правого легкого (вероятно за счет жидкости).
 При осмотре: • Состояние тяжелое, контакту не доступна. Температура 36, 3 С. • Повышенного питания. Выраженные отеки верхних и нижних конечностей, параорбитальных областей. • ЧДД -20 -22 в мин. ЧСС – 75 мин. АД – 135/67 мм. рт. ст. Пациентка скончалась в течение суток при нарастании легочно-сердечной и церебральной недостаточности.
При осмотре: • Состояние тяжелое, контакту не доступна. Температура 36, 3 С. • Повышенного питания. Выраженные отеки верхних и нижних конечностей, параорбитальных областей. • ЧДД -20 -22 в мин. ЧСС – 75 мин. АД – 135/67 мм. рт. ст. Пациентка скончалась в течение суток при нарастании легочно-сердечной и церебральной недостаточности.
 Посмертный клинический диагноз
Посмертный клинический диагноз
 Патологоанатомический диагноз
Патологоанатомический диагноз
 Остеомаляция (ОМ) – метаболическое заболевание скелета у взрослых, характеризующееся нарушением процессов минерализации вновь образованной костной ткани, которая становится более пластичной. В отличие от остеопороза, при остеомаляции на первый план выступает избыточное накопление неминерализованного остеоида, что способствует развитию вторичных деформаций и переломов костей.
Остеомаляция (ОМ) – метаболическое заболевание скелета у взрослых, характеризующееся нарушением процессов минерализации вновь образованной костной ткани, которая становится более пластичной. В отличие от остеопороза, при остеомаляции на первый план выступает избыточное накопление неминерализованного остеоида, что способствует развитию вторичных деформаций и переломов костей.
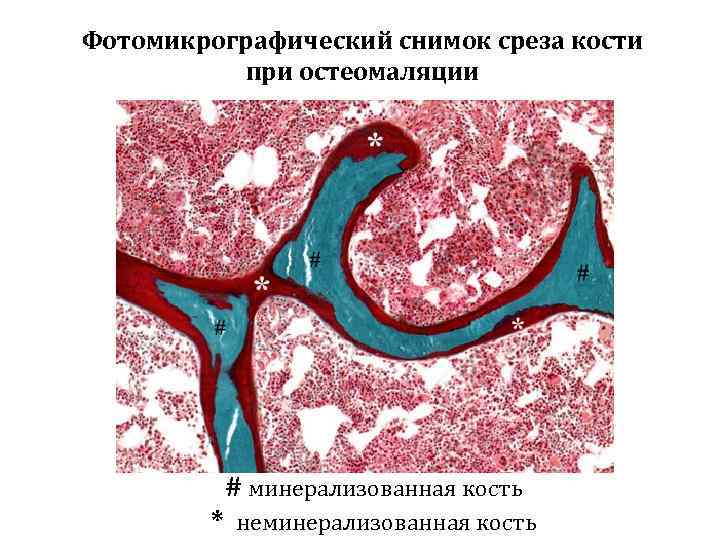 Фотомикрографический снимок среза кости при остеомаляции # минерализованная кость * неминерализованная кость
Фотомикрографический снимок среза кости при остеомаляции # минерализованная кость * неминерализованная кость
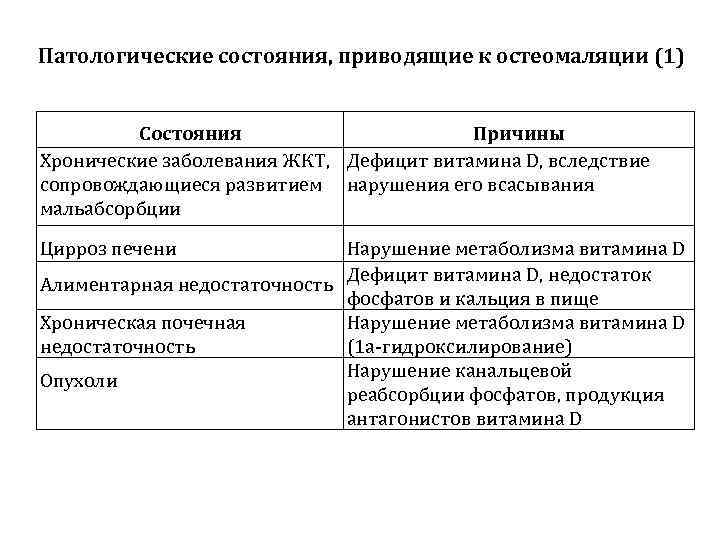 Патологические состояния, приводящие к остеомаляции (1) Состояния Причины Хронические заболевания ЖКТ, Дефицит витамина D, вследствие сопровождающиеся развитием нарушения его всасывания мальабсорбции Цирроз печени Нарушение метаболизма витамина D Алиментарная недостаточность Дефицит витамина D, недостаток фосфатов и кальция в пище Хроническая почечная Нарушение метаболизма витамина D недостаточность (1 а-гидроксилирование) Нарушение канальцевой Опухоли реабсорбции фосфатов, продукция антагонистов витамина D
Патологические состояния, приводящие к остеомаляции (1) Состояния Причины Хронические заболевания ЖКТ, Дефицит витамина D, вследствие сопровождающиеся развитием нарушения его всасывания мальабсорбции Цирроз печени Нарушение метаболизма витамина D Алиментарная недостаточность Дефицит витамина D, недостаток фосфатов и кальция в пище Хроническая почечная Нарушение метаболизма витамина D недостаточность (1 а-гидроксилирование) Нарушение канальцевой Опухоли реабсорбции фосфатов, продукция антагонистов витамина D
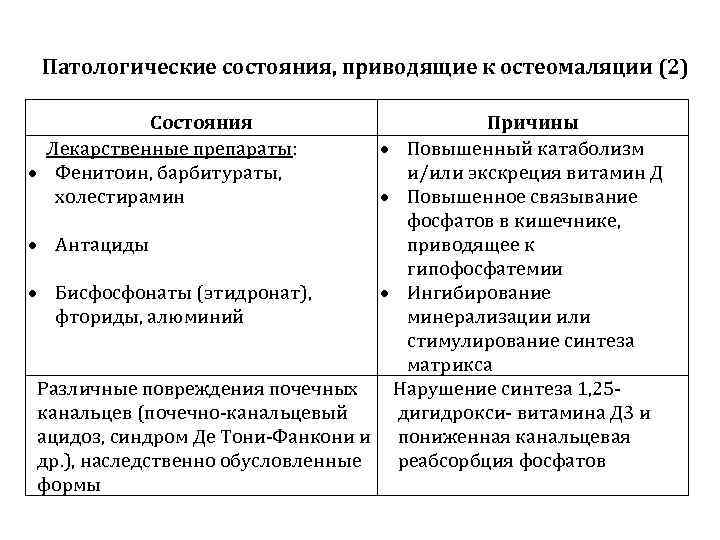 Патологические состояния, приводящие к остеомаляции (2) Состояния Лекарственные препараты: Фенитоин, барбитураты, холестирамин Антациды Причины Повышенный катаболизм и/или экскреция витамин Д Повышенное связывание фосфатов в кишечнике, приводящее к гипофосфатемии Бисфосфонаты (этидронат), Ингибирование фториды, алюминий минерализации или стимулирование синтеза матрикса Различные повреждения почечных Нарушение синтеза 1, 25 канальцев (почечно-канальцевый дигидрокси- витамина Д 3 и ацидоз, синдром Де Тони-Фанкони и пониженная канальцевая др. ), наследственно обусловленные реабсорбция фосфатов формы
Патологические состояния, приводящие к остеомаляции (2) Состояния Лекарственные препараты: Фенитоин, барбитураты, холестирамин Антациды Причины Повышенный катаболизм и/или экскреция витамин Д Повышенное связывание фосфатов в кишечнике, приводящее к гипофосфатемии Бисфосфонаты (этидронат), Ингибирование фториды, алюминий минерализации или стимулирование синтеза матрикса Различные повреждения почечных Нарушение синтеза 1, 25 канальцев (почечно-канальцевый дигидрокси- витамина Д 3 и ацидоз, синдром Де Тони-Фанкони и пониженная канальцевая др. ), наследственно обусловленные реабсорбция фосфатов формы
 Клинические проявления остеомаляции • боли в костях, ребрах, позвоночнике, усиливающиеся при сотрясении и пальпации • выраженные деформации костей (ребер, грудной клетки, позвоночника, костей таза, нижних конечностей) • прогрессирующая мышечная слабость (проксимальная миопатия) с гипотонусом мышц и снижением рефлексов • изменение походки (“утиная” походка).
Клинические проявления остеомаляции • боли в костях, ребрах, позвоночнике, усиливающиеся при сотрясении и пальпации • выраженные деформации костей (ребер, грудной клетки, позвоночника, костей таза, нижних конечностей) • прогрессирующая мышечная слабость (проксимальная миопатия) с гипотонусом мышц и снижением рефлексов • изменение походки (“утиная” походка).
 Лабораторные признаки остеомаляции • гипокальциемия (< 2, 25 ммоль/л) и/или гипофосфатемия (< 0, 65 ммоль/л) • резко повышенный уровень щелочной фосфатазы • повышение уровня паратиреоидного гормона • снижение содержания 25 -гидроксивитамина D в крови (!) Показатели кальция и ПТГ в крови могут быть в норме при фосфопенической форме остеомаляции
Лабораторные признаки остеомаляции • гипокальциемия (< 2, 25 ммоль/л) и/или гипофосфатемия (< 0, 65 ммоль/л) • резко повышенный уровень щелочной фосфатазы • повышение уровня паратиреоидного гормона • снижение содержания 25 -гидроксивитамина D в крови (!) Показатели кальция и ПТГ в крови могут быть в норме при фосфопенической форме остеомаляции
 Рентгенологические признаки остеомаляции • размытость структуры кортикального и трабекулярного слоёв кости, что приводит к появлению признака «матового стекла» ; • наличие псевдопереломов (зоны перестройки костной ткани Лоозера (Looser)), представляющие собой переломы без смещения с неполным заживлением. Их обнаруживают на латеральном крае лопатки, ребрах, ключице, седалищной и лобковых костях, медиальной поверхности бедренной кости. • Деформации костей грудной клетки, таза, длинных трубчатых костей (симметричные). • Распространённые двояковогнутые деформации тел позвонков, отсутствие продольной исчерченности тел позвонков.
Рентгенологические признаки остеомаляции • размытость структуры кортикального и трабекулярного слоёв кости, что приводит к появлению признака «матового стекла» ; • наличие псевдопереломов (зоны перестройки костной ткани Лоозера (Looser)), представляющие собой переломы без смещения с неполным заживлением. Их обнаруживают на латеральном крае лопатки, ребрах, ключице, седалищной и лобковых костях, медиальной поверхности бедренной кости. • Деформации костей грудной клетки, таза, длинных трубчатых костей (симметричные). • Распространённые двояковогнутые деформации тел позвонков, отсутствие продольной исчерченности тел позвонков.
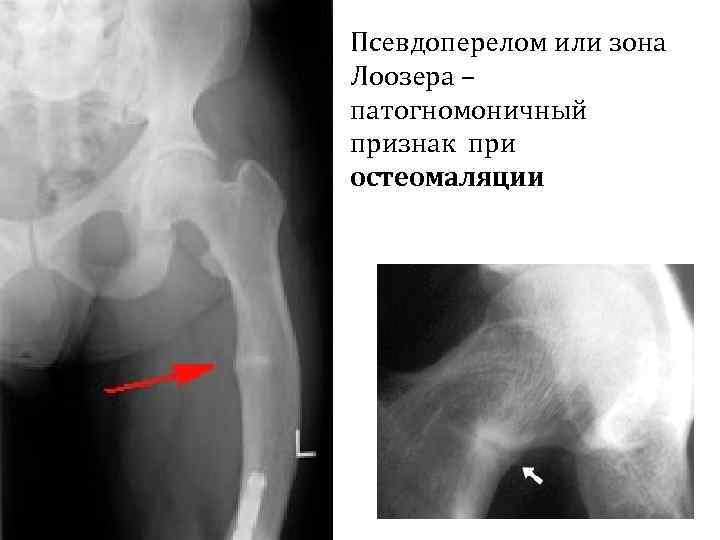 Псевдоперелом или зона Лоозера – патогномоничный признак при остеомаляции.
Псевдоперелом или зона Лоозера – патогномоничный признак при остеомаляции.
 Миеломная болезнь (МБ) - разновидность парапротеинемических гемобластозов, которая представляет собой опухоль из плазматических клеток (дифференцированных В-лимфоцитов) с гиперпродукцией моноклонального иммуноглобулина и характеризуется классической триадой: Ø плазмоцитоз костного мозга (более 10%) в стернальном пунктате Ø сывороточный или мочевой М-градиент, Ø остеолитические очаги на рентгенограммах Поражение костей наблюдается в 90% случаях
Миеломная болезнь (МБ) - разновидность парапротеинемических гемобластозов, которая представляет собой опухоль из плазматических клеток (дифференцированных В-лимфоцитов) с гиперпродукцией моноклонального иммуноглобулина и характеризуется классической триадой: Ø плазмоцитоз костного мозга (более 10%) в стернальном пунктате Ø сывороточный или мочевой М-градиент, Ø остеолитические очаги на рентгенограммах Поражение костей наблюдается в 90% случаях
 Эпидемиология МБ • • Частота МБ 3 на 100 000 населения в год Пожилой возраст больных (60 -70 лет) Мужчины болеют несколько чаще Продолжительность жизни в среднем около 8 лет
Эпидемиология МБ • • Частота МБ 3 на 100 000 населения в год Пожилой возраст больных (60 -70 лет) Мужчины болеют несколько чаще Продолжительность жизни в среднем около 8 лет
 Поражение органов-мишеней, связанное с плазмоклеточной пролиферацией при МБ • • C (calcium) - Гиперкальциемия ( Са > 2, 75 ммоль / л) R (renal) – Почечная недостаточность A (anemia) - Анемия (гемоглобин <100 г/л) B (bone) - Костные поражения (литические повреждения или остеопороз с компрессионными переломами позвонков)
Поражение органов-мишеней, связанное с плазмоклеточной пролиферацией при МБ • • C (calcium) - Гиперкальциемия ( Са > 2, 75 ммоль / л) R (renal) – Почечная недостаточность A (anemia) - Анемия (гемоглобин <100 г/л) B (bone) - Костные поражения (литические повреждения или остеопороз с компрессионными переломами позвонков)
 Формы поражения кости при МБ § кистозно-трабекулярная (зоны просветления на снимке в виде «мыльных пузырей» ), § остеолитическая (очаги разных размеров, одиночные и множественные), § диффузный остеопороз
Формы поражения кости при МБ § кистозно-трабекулярная (зоны просветления на снимке в виде «мыльных пузырей» ), § остеолитическая (очаги разных размеров, одиночные и множественные), § диффузный остеопороз
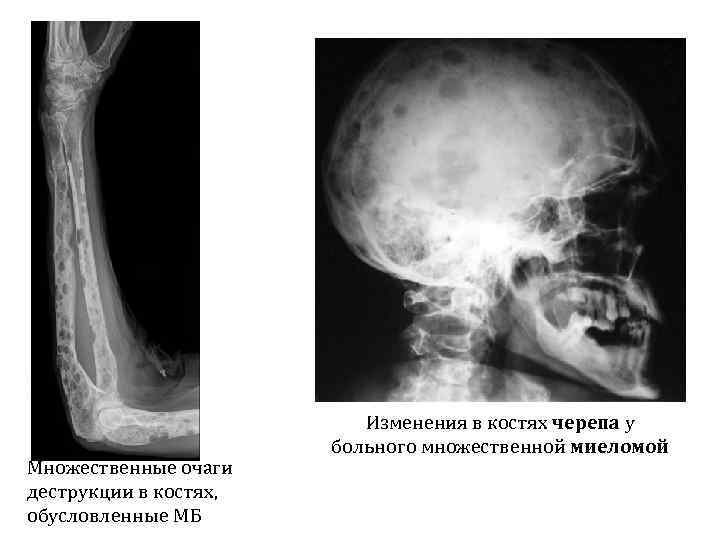 Множественные очаги деструкции в костях, обусловленные МБ Изменения в костях черепа у больного множественной миеломой
Множественные очаги деструкции в костях, обусловленные МБ Изменения в костях черепа у больного множественной миеломой
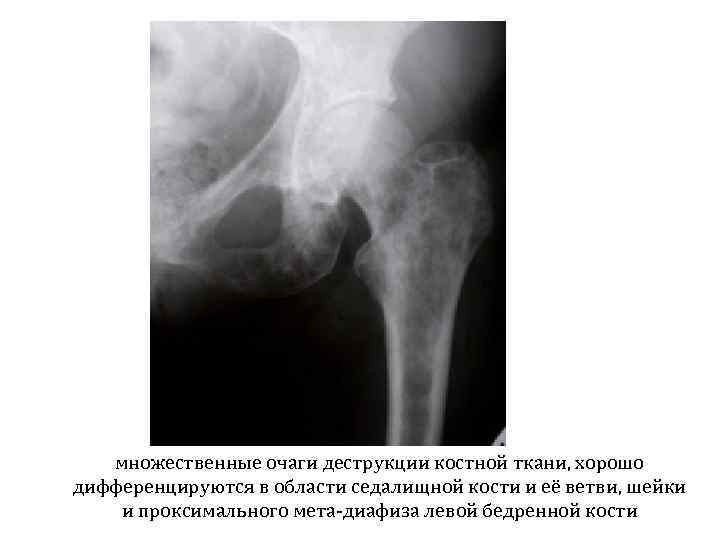 множественные очаги деструкции костной ткани, хорошо дифференцируются в области седалищной кости и её ветви, шейки и проксимального мета-диафиза левой бедренной кости
множественные очаги деструкции костной ткани, хорошо дифференцируются в области седалищной кости и её ветви, шейки и проксимального мета-диафиза левой бедренной кости
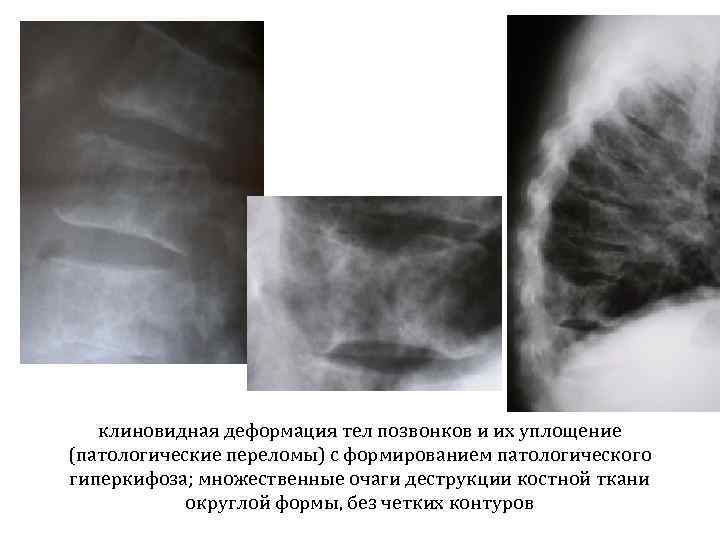 клиновидная деформация тел позвонков и их уплощение (патологические переломы) с формированием патологического гиперкифоза; множественные очаги деструкции костной ткани округлой формы, без четких контуров
клиновидная деформация тел позвонков и их уплощение (патологические переломы) с формированием патологического гиперкифоза; множественные очаги деструкции костной ткани округлой формы, без четких контуров
 Гиперкальциемия и опухоль-индуцированная остеопения (остеосаркома, саркома Юинга и хондросаркома) ü образование остеолитических очагов, с последующим развитием патологических переломов костей ü выраженный болевой синдром, иногда с признаками компрессии спинного мозга ü уплотнение в мягких тканях ü деформация кости и патологические переломы
Гиперкальциемия и опухоль-индуцированная остеопения (остеосаркома, саркома Юинга и хондросаркома) ü образование остеолитических очагов, с последующим развитием патологических переломов костей ü выраженный болевой синдром, иногда с признаками компрессии спинного мозга ü уплотнение в мягких тканях ü деформация кости и патологические переломы
 Опухоль-индуцированная остеопения В анализе крови: гиперкальциемия, повышение ЩФ, СОЭ, анемия, положительный тест на онкомаркёры Рентгенологические признаки очаги деструкции без четких контуров с разрушением кортикального слоя реактивный склероз периостальные реакции формирование мягкотканного компонента (МРТ)
Опухоль-индуцированная остеопения В анализе крови: гиперкальциемия, повышение ЩФ, СОЭ, анемия, положительный тест на онкомаркёры Рентгенологические признаки очаги деструкции без четких контуров с разрушением кортикального слоя реактивный склероз периостальные реакции формирование мягкотканного компонента (МРТ)
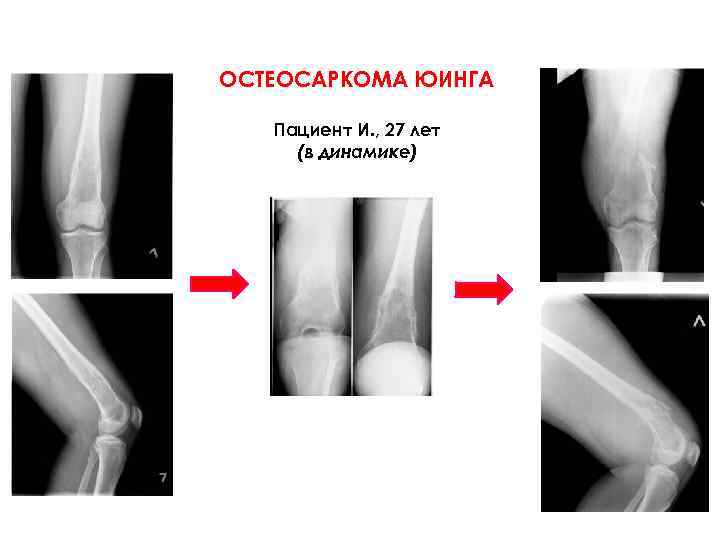 ОСТЕОСАРКОМА ЮИНГА Пациент И. , 27 лет (в динамике)
ОСТЕОСАРКОМА ЮИНГА Пациент И. , 27 лет (в динамике)
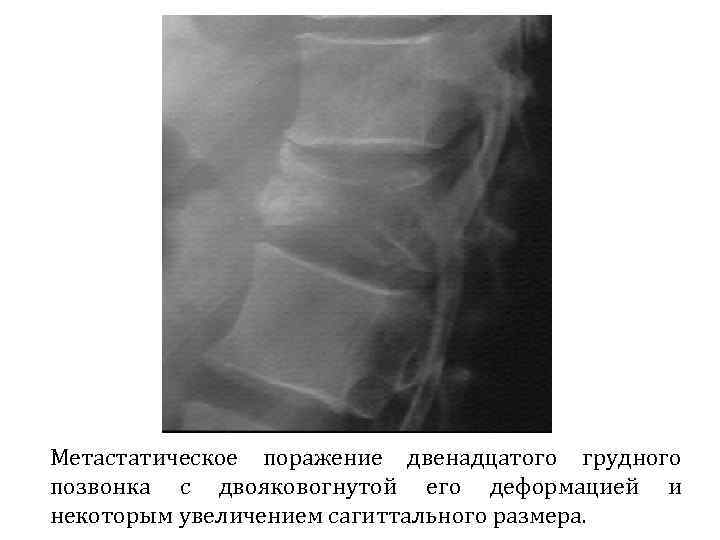 Метастатическое поражение двенадцатого грудного позвонка с двояковогнутой его деформацией и некоторым увеличением сагиттального размера.
Метастатическое поражение двенадцатого грудного позвонка с двояковогнутой его деформацией и некоторым увеличением сагиттального размера.
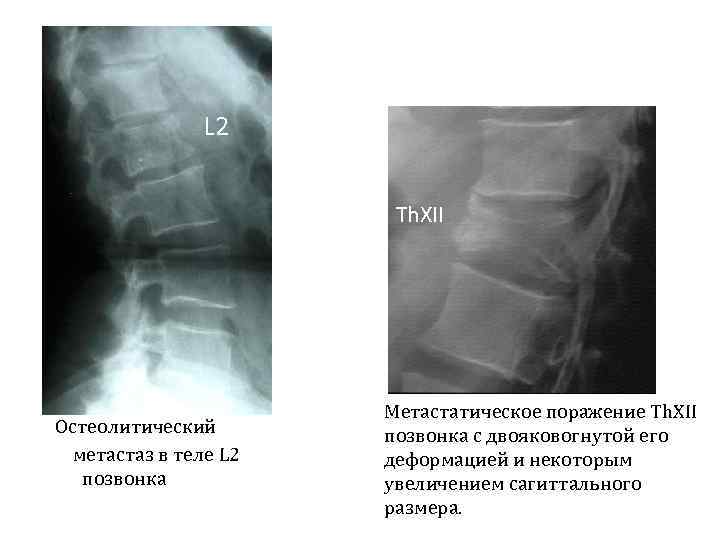 L 2 Th. XII Остеолитический метастаз в теле L 2 позвонка Метастатическое поражение Th. XII позвонка с двояковогнутой его деформацией и некоторым увеличением сагиттального размера.
L 2 Th. XII Остеолитический метастаз в теле L 2 позвонка Метастатическое поражение Th. XII позвонка с двояковогнутой его деформацией и некоторым увеличением сагиттального размера.
 «Кто начинает с уверенности, заканчивает сомнениями, но если он готов начать с сомнений, то закончит уверенностью» Ф. Бекон
«Кто начинает с уверенности, заканчивает сомнениями, но если он готов начать с сомнений, то закончит уверенностью» Ф. Бекон
 Спасибо за внимание!
Спасибо за внимание!


