Нижняя конечность.ppt
- Количество слайдов: 155
 Остеопатическая диагностика и приемы коррекции Нижние конечности А. Приходько. Владивосток, 2008
Остеопатическая диагностика и приемы коррекции Нижние конечности А. Приходько. Владивосток, 2008
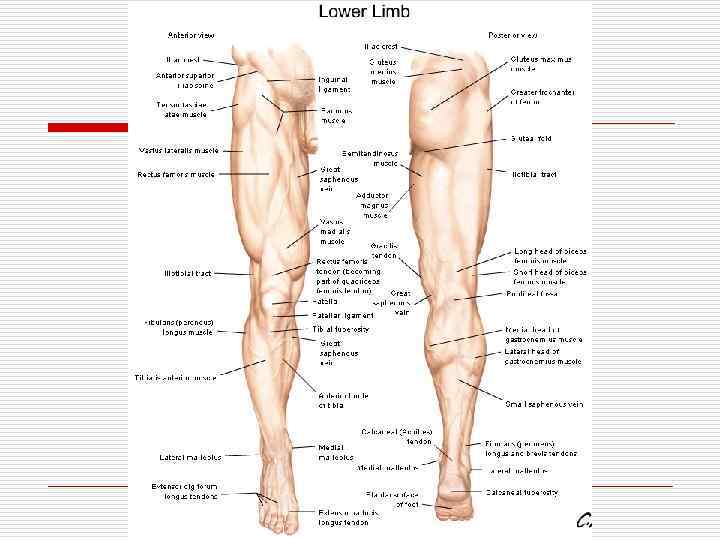
 o o o o Конечность – это динамическая единица. Верхняя и нижняя конечности очень похожи. Верхняя конечность система коммуникации и общения со всем миром. Нижняя конечность перемещение в пространстве. Конечности состоят из длинных трубчатых костей, кроме предплюсны и запястья. Они прочные и легкие. Отличия: нижняя конечность – удержание опоры тела (характерен компрессионный вектор силы); верхняя конечность – тракционный вектор силы.
o o o o Конечность – это динамическая единица. Верхняя и нижняя конечности очень похожи. Верхняя конечность система коммуникации и общения со всем миром. Нижняя конечность перемещение в пространстве. Конечности состоят из длинных трубчатых костей, кроме предплюсны и запястья. Они прочные и легкие. Отличия: нижняя конечность – удержание опоры тела (характерен компрессионный вектор силы); верхняя конечность – тракционный вектор силы.
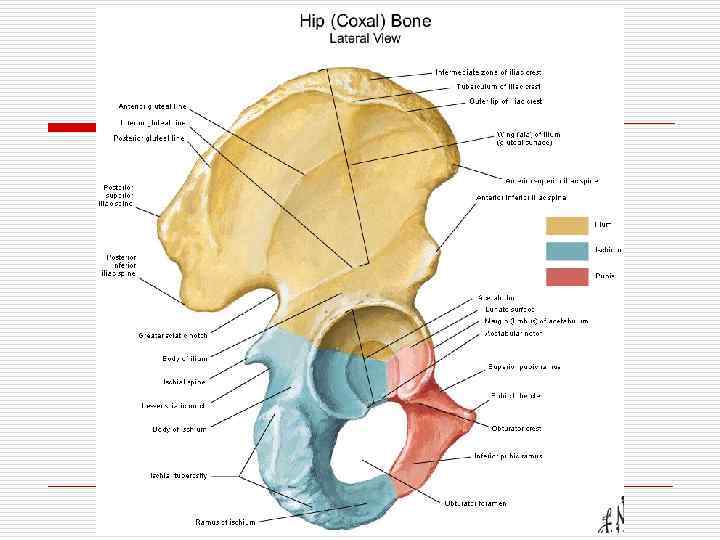
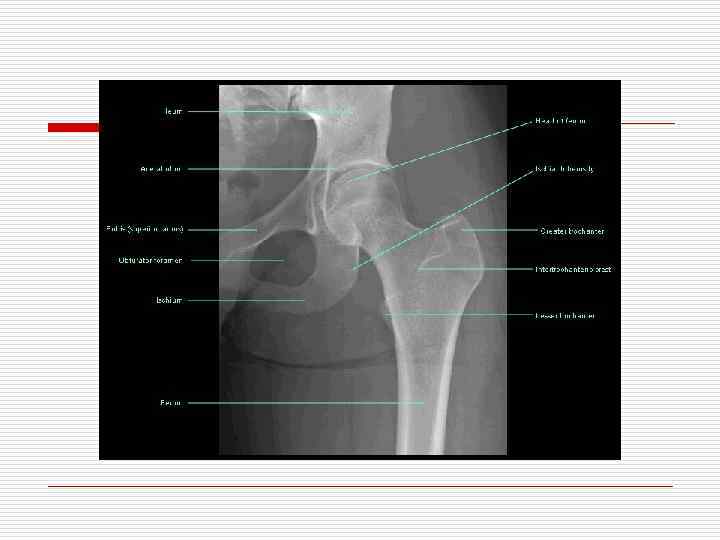
 ТАЗОБЕДРЕННЫЙ СУСТАВ (ТБС) o o Разновидность многоосных суставов По виду: ореховидный n o суставные поверхности бедренной кости покрыты гиалиновым хрящом, кроме fovea capitis (здесь артерия питает головку) вертлужная впадина представлена всеми тремя фрагментами тазовой кости: os ilium n os ishium n os pubium NB!!! При внутрикостных повреждениях деформация костей и изменение вертлужной впадины ведут к нарушению статики и динамики, а в старшем возрасте – к формированию коксартроза. n o Большой вертел n ориентирован кнаружи и кзади Малый вертел n Ориентирован кнутри и кпереди linea intertrochanterica n между местом прикрепления связки шейки бедра образует угол с осью бедра: o o У женщин угол 90 градусов вальгус, у мужчин угол более 90 градусов – варус.
ТАЗОБЕДРЕННЫЙ СУСТАВ (ТБС) o o Разновидность многоосных суставов По виду: ореховидный n o суставные поверхности бедренной кости покрыты гиалиновым хрящом, кроме fovea capitis (здесь артерия питает головку) вертлужная впадина представлена всеми тремя фрагментами тазовой кости: os ilium n os ishium n os pubium NB!!! При внутрикостных повреждениях деформация костей и изменение вертлужной впадины ведут к нарушению статики и динамики, а в старшем возрасте – к формированию коксартроза. n o Большой вертел n ориентирован кнаружи и кзади Малый вертел n Ориентирован кнутри и кпереди linea intertrochanterica n между местом прикрепления связки шейки бедра образует угол с осью бедра: o o У женщин угол 90 градусов вальгус, у мужчин угол более 90 градусов – варус.
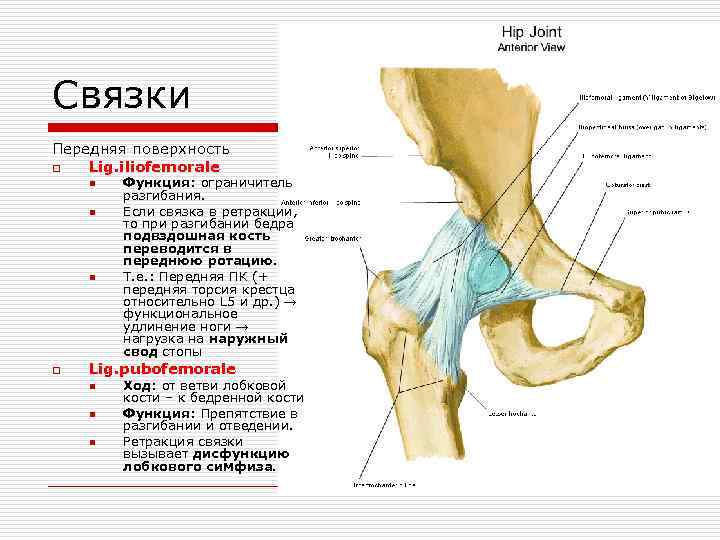 Связки Передняя поверхность o Lig. iliofemorale n n n o Функция: ограничитель разгибания. Если связка в ретракции, то при разгибании бедра подвздошная кость переводится в переднюю ротацию. Т. е. : Передняя ПК (+ передняя торсия крестца относительно L 5 и др. ) → функциональное удлинение ноги → нагрузка на наружный свод стопы Lig. pubofemorale n n n Ход: от ветви лобковой кости – к бедренной кости Функция: Препятствие в разгибании и отведении. Ретракция связки вызывает дисфункцию лобкового симфиза.
Связки Передняя поверхность o Lig. iliofemorale n n n o Функция: ограничитель разгибания. Если связка в ретракции, то при разгибании бедра подвздошная кость переводится в переднюю ротацию. Т. е. : Передняя ПК (+ передняя торсия крестца относительно L 5 и др. ) → функциональное удлинение ноги → нагрузка на наружный свод стопы Lig. pubofemorale n n n Ход: от ветви лобковой кости – к бедренной кости Функция: Препятствие в разгибании и отведении. Ретракция связки вызывает дисфункцию лобкового симфиза.
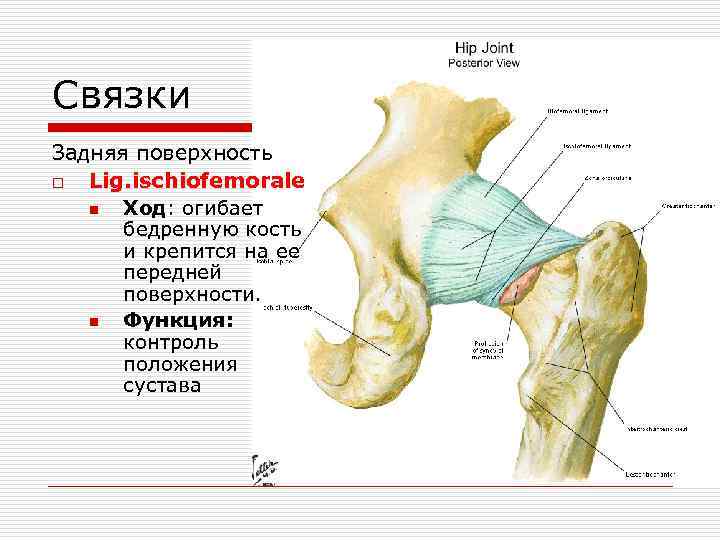 Связки Задняя поверхность o Lig. ischiofemorale n Ход: огибает бедренную кость и крепится на ее передней поверхности. n Функция: контроль положения сустава
Связки Задняя поверхность o Lig. ischiofemorale n Ход: огибает бедренную кость и крепится на ее передней поверхности. n Функция: контроль положения сустава
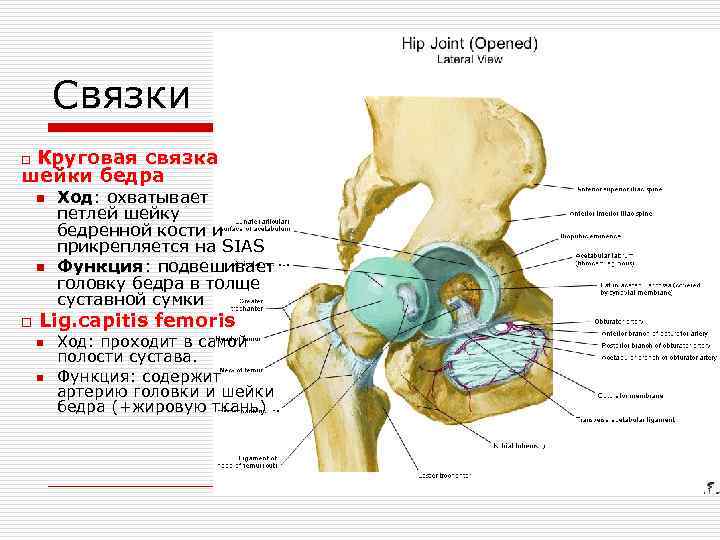 Связки Круговая связка шейки бедра o n n o Ход: охватывает петлей шейку бедренной кости и прикрепляется на SIAS Функция: подвешивает головку бедра в толще суставной сумки Lig. capitis femoris n n Ход: проходит в самой полости сустава. Функция: содержит артерию головки и шейки бедра (+жировую ткань)
Связки Круговая связка шейки бедра o n n o Ход: охватывает петлей шейку бедренной кости и прикрепляется на SIAS Функция: подвешивает головку бедра в толще суставной сумки Lig. capitis femoris n n Ход: проходит в самой полости сустава. Функция: содержит артерию головки и шейки бедра (+жировую ткань)
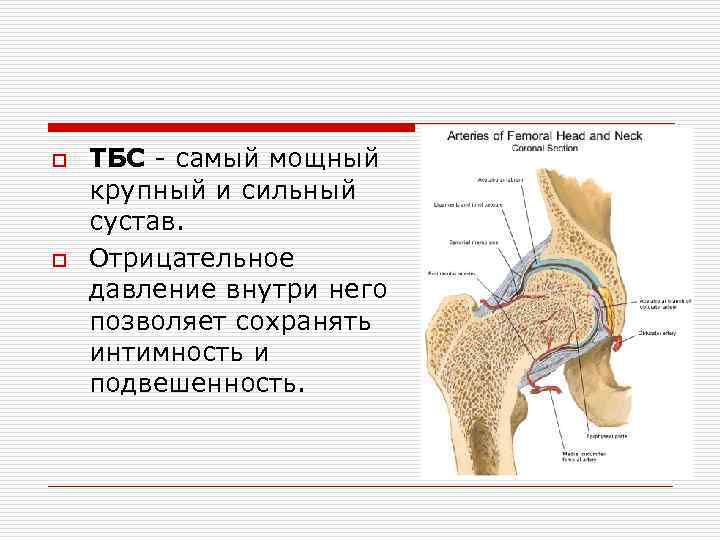 o o ТБС самый мощный крупный и сильный сустав. Отрицательное давление внутри него позволяет сохранять интимность и подвешенность.
o o ТБС самый мощный крупный и сильный сустав. Отрицательное давление внутри него позволяет сохранять интимность и подвешенность.
 Обследование ТБС Активные тесты (в положении стоя) o o Пациент стоит, опираясь о спинку стула, производит: n приведение бедра в минимальной флексии; n отведение бедра n флексию бедра (со сгибанием колена) n экстензию бедра (нога прямая) Приподняв половину таза, без супинации и пронации, производит n ротацию бедра кнаружи и кнутри. o o Врач визуально оценивает наличие движения таза (при ограничении ротации бедра) Врач, стоя рядом контролирует подвижность большого вертела
Обследование ТБС Активные тесты (в положении стоя) o o Пациент стоит, опираясь о спинку стула, производит: n приведение бедра в минимальной флексии; n отведение бедра n флексию бедра (со сгибанием колена) n экстензию бедра (нога прямая) Приподняв половину таза, без супинации и пронации, производит n ротацию бедра кнаружи и кнутри. o o Врач визуально оценивает наличие движения таза (при ограничении ротации бедра) Врач, стоя рядом контролирует подвижность большого вертела
 Обследование ТБС Активные тесты (в положении лежа на спине) o Тест F Ab E R n Пациент, лежа на спине совершает: o o o Максимальную флексию бедра Максимальную абдукцию, одновременно Наружную ротацию
Обследование ТБС Активные тесты (в положении лежа на спине) o Тест F Ab E R n Пациент, лежа на спине совершает: o o o Максимальную флексию бедра Максимальную абдукцию, одновременно Наружную ротацию
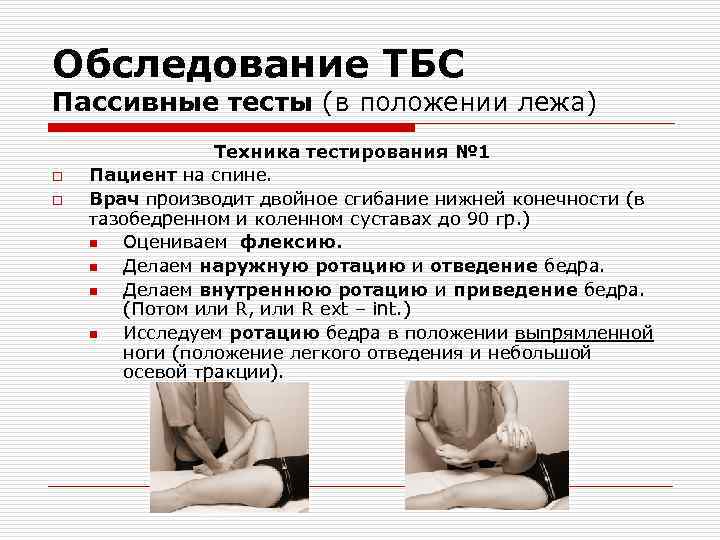 Обследование ТБС Пассивные тесты (в положении лежа) o o Техника тестирования № 1 Пациент на спине. Врач производит двойное сгибание нижней конечности (в тазобедренном и коленном суставах до 90 гр. ) n Оцениваем флексию. n Делаем наружную ротацию и отведение бедра. n Делаем внутреннюю ротацию и приведение бедра. (Потом или R, или R ext – int. ) n Исследуем ротацию бедра в положении выпрямленной ноги (положение легкого отведения и небольшой осевой тракции).
Обследование ТБС Пассивные тесты (в положении лежа) o o Техника тестирования № 1 Пациент на спине. Врач производит двойное сгибание нижней конечности (в тазобедренном и коленном суставах до 90 гр. ) n Оцениваем флексию. n Делаем наружную ротацию и отведение бедра. n Делаем внутреннюю ротацию и приведение бедра. (Потом или R, или R ext – int. ) n Исследуем ротацию бедра в положении выпрямленной ноги (положение легкого отведения и небольшой осевой тракции).
 Обследование ТБС Пассивные тесты (в положении лежа) Техника тестирования № 2 (тест FABER) o Пациент: лежа на спине o Врач: сбоку, со стороны исследуемого сустава. o Выход на барьер: n n o 1. Производим сгибание нижней конечности в ТБС и КС чуть более 90 градусов. 2. Производим наружную ротацию и абдукцию бедра, пытаясь положить ногу на ее латеральную поверхность. Диагностика: n n n Врач цефалической рукой фиксирует дистальную треть бедра, а каудальной рукой – SIAS с противоположной стороны. 1. Контроль мышечного барьера. 2. Контроль связочно суставного барьера (пройдя мышечный барьер). В норме связки и капсула сустава должны быть эластичны, безболезненны. При патологии – крепитация и боль, у врача возникает ощущение костного упора NB!!! «Положительный» тест FABER является основанием направления пациента на R-графию ТБС.
Обследование ТБС Пассивные тесты (в положении лежа) Техника тестирования № 2 (тест FABER) o Пациент: лежа на спине o Врач: сбоку, со стороны исследуемого сустава. o Выход на барьер: n n o 1. Производим сгибание нижней конечности в ТБС и КС чуть более 90 градусов. 2. Производим наружную ротацию и абдукцию бедра, пытаясь положить ногу на ее латеральную поверхность. Диагностика: n n n Врач цефалической рукой фиксирует дистальную треть бедра, а каудальной рукой – SIAS с противоположной стороны. 1. Контроль мышечного барьера. 2. Контроль связочно суставного барьера (пройдя мышечный барьер). В норме связки и капсула сустава должны быть эластичны, безболезненны. При патологии – крепитация и боль, у врача возникает ощущение костного упора NB!!! «Положительный» тест FABER является основанием направления пациента на R-графию ТБС.
 Диагностическая артикуляционная техника o o o (пациент лежит на боку) Пациент лежит на боку. Под головой валик, ноги согнуты. Врач стоит за пациентом. n каудальной рукой захватываем бедро и голень больного с внутренней поверхности. n Цефалическая рука контролирует тазобедренный сустав. Производим оценку движений по всем плоскостям, а так же мышечного баланса.
Диагностическая артикуляционная техника o o o (пациент лежит на боку) Пациент лежит на боку. Под головой валик, ноги согнуты. Врач стоит за пациентом. n каудальной рукой захватываем бедро и голень больного с внутренней поверхности. n Цефалическая рука контролирует тазобедренный сустав. Производим оценку движений по всем плоскостям, а так же мышечного баланса.
 ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Вспоминая опыт Торичелли, который безуспешно пытался растащить с помощью лошадей две соединенные в шар полусферы (с вакуумом внутри), логично провести аналогию с ТБС. Можно осуществлять очень сильный помпаж на окружающие тазобедренный сустав ткани, но при этом, не воздействовать на внутрисуставные поверхности.
ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Вспоминая опыт Торичелли, который безуспешно пытался растащить с помощью лошадей две соединенные в шар полусферы (с вакуумом внутри), логично провести аналогию с ТБС. Можно осуществлять очень сильный помпаж на окружающие тазобедренный сустав ткани, но при этом, не воздействовать на внутрисуставные поверхности.
 ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Показания: o o o начальные проявления коксартроза; ригидность связок таза; подготовка для специфических суставных техник; после переломов на уровне вертлужной впадины (не показана иммобилизация!) через 8 10 дней после перелома; после переломов большого вертела и шейки бедра (показана иммобилизация!) перед работой с подвздошно-поясничной, грушевидной и другими мышцами, имеющими фиксацию на бедренной кости.
ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Показания: o o o начальные проявления коксартроза; ригидность связок таза; подготовка для специфических суставных техник; после переломов на уровне вертлужной впадины (не показана иммобилизация!) через 8 10 дней после перелома; после переломов большого вертела и шейки бедра (показана иммобилизация!) перед работой с подвздошно-поясничной, грушевидной и другими мышцами, имеющими фиксацию на бедренной кости.
 ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 1 o o o Пациент: лежа на спине. Врач: стоит со стороны тазобедренного сустава. Положение рук: n n n o Цефалический локоть врача помещается на внутреннюю поверхность бедра, максимально близко к лобку, ладонь сжата в кулак. Каудальная рука врача помещается на наружную поверхность бедра на уровне мыщелка. Предплечье перпендикулярно оси бедра, локоть упирается в подвздошную ямку врача. Техника: n n Врач своим корпусом индуцирует давление на каудальное предплечье, вызывая приведение бедра против опоры со стороны цефалической руки. Бедро больного рассматривается, как плечо рычага, что позволяет осуществить помпаж по оси шейки бедра. Движения врача производятся ритмично, с учетом тканевого ответа.
ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 1 o o o Пациент: лежа на спине. Врач: стоит со стороны тазобедренного сустава. Положение рук: n n n o Цефалический локоть врача помещается на внутреннюю поверхность бедра, максимально близко к лобку, ладонь сжата в кулак. Каудальная рука врача помещается на наружную поверхность бедра на уровне мыщелка. Предплечье перпендикулярно оси бедра, локоть упирается в подвздошную ямку врача. Техника: n n Врач своим корпусом индуцирует давление на каудальное предплечье, вызывая приведение бедра против опоры со стороны цефалической руки. Бедро больного рассматривается, как плечо рычага, что позволяет осуществить помпаж по оси шейки бедра. Движения врача производятся ритмично, с учетом тканевого ответа.
 ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 2 o o Пациент лежит на здоровом боку. Нижерасположенная нога согнута в тазобедренном и коленном суставах. Врач стоит со стороны спины больного. n n o Техника: n n o Каудальная нога врача согнута в колене, помещается на стол и упирается в подколенную ямку нижерасположенной ноги пациента Верхнее бедро пациента укладывается на бедро врача. Каудальная рука врача на наружном мыщелке бедра; Цефалическая рука на крыле подвздошной кости. Помпаж осуществляется за счет ритмичных давлений каудальной рукой против опоры на бедро врача. Цефалическая рука врача контролирует перпендикулярное расположение таза относительно стола; получает информацию о состоянии большой, средней и малой ягодичной мышц (мышц Фарабера); а также является противоопорой. Если поверхность стола блокирует приведение бедра, то н/к больного выводится за край стола.
ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 2 o o Пациент лежит на здоровом боку. Нижерасположенная нога согнута в тазобедренном и коленном суставах. Врач стоит со стороны спины больного. n n o Техника: n n o Каудальная нога врача согнута в колене, помещается на стол и упирается в подколенную ямку нижерасположенной ноги пациента Верхнее бедро пациента укладывается на бедро врача. Каудальная рука врача на наружном мыщелке бедра; Цефалическая рука на крыле подвздошной кости. Помпаж осуществляется за счет ритмичных давлений каудальной рукой против опоры на бедро врача. Цефалическая рука врача контролирует перпендикулярное расположение таза относительно стола; получает информацию о состоянии большой, средней и малой ягодичной мышц (мышц Фарабера); а также является противоопорой. Если поверхность стола блокирует приведение бедра, то н/к больного выводится за край стола.
 ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 3 o o o Пациент лежа на спине; нога на стороне дисфункции согнута с тазoбедренном суставе и коленном суставах. Врач стоит сбоку Техника: n Врач обхватывает бедро и голень больного по внутренней поверхности максимально близко к паховой области, плотно прижав к своей грудной клетке. n Ноги врача разведены и согнуты. n Разгибая колени, врач производит тракцию ТБС, а играя движениями своего тела добавляет наружную и внутреннюю ротацию бедра.
ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 3 o o o Пациент лежа на спине; нога на стороне дисфункции согнута с тазoбедренном суставе и коленном суставах. Врач стоит сбоку Техника: n Врач обхватывает бедро и голень больного по внутренней поверхности максимально близко к паховой области, плотно прижав к своей грудной клетке. n Ноги врача разведены и согнуты. n Разгибая колени, врач производит тракцию ТБС, а играя движениями своего тела добавляет наружную и внутреннюю ротацию бедра.
 ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 4 o o o Пациент лежа на спине; нога на стороне дисфункции согнута с тазoбедренном суставе и коленном суставах, голень на медиальном надплечьи врача. Врач стоит со стороны диагностируемого сустава, максимально близко к тазу больного. Техника: n n Врач предплечьями обхватывает бедро больного по внутренней поверхности максимально близко к паховой области, плотно прижав к своей грудной клетке. Отклоняя назад свой L 3, врач производит тракцию ТБС по оси шейки бедра, а играя движениями своего тела добавляет наружную и внутреннюю ротацию бедра.
ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 4 o o o Пациент лежа на спине; нога на стороне дисфункции согнута с тазoбедренном суставе и коленном суставах, голень на медиальном надплечьи врача. Врач стоит со стороны диагностируемого сустава, максимально близко к тазу больного. Техника: n n Врач предплечьями обхватывает бедро больного по внутренней поверхности максимально близко к паховой области, плотно прижав к своей грудной клетке. Отклоняя назад свой L 3, врач производит тракцию ТБС по оси шейки бедра, а играя движениями своего тела добавляет наружную и внутреннюю ротацию бедра.
 ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 5 o o o Пациент лежит на спине. Врач находится сбоку. n Согнув колено каудальной ноги, устанавливает стопу на стол. n Нижняя конечность больного укладывается подколенной ямкой на бедро врача. n Цефалическая рука врача производит опору на область SIAS. n Каудальная рука захватывает дистальную треть голени. Техника: n Врач производит помпажное движение каудальной рукой, направляя голень к столу против опоры цефалической руки, одновременно с этим перемещая свое бедро каудально. n Любое помпажное действие можно закончить техникой "слаг".
ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 5 o o o Пациент лежит на спине. Врач находится сбоку. n Согнув колено каудальной ноги, устанавливает стопу на стол. n Нижняя конечность больного укладывается подколенной ямкой на бедро врача. n Цефалическая рука врача производит опору на область SIAS. n Каудальная рука захватывает дистальную треть голени. Техника: n Врач производит помпажное движение каудальной рукой, направляя голень к столу против опоры цефалической руки, одновременно с этим перемещая свое бедро каудально. n Любое помпажное действие можно закончить техникой "слаг".
 ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 6 o o Пациент лежит на спине. Врач находится сбоку. n n n o Колено каудальной ноги врача – на столе, под коленом пациента (создает физиологическую флексию) Медиальная рука плотно охватывает бедро больного с внутренней и передней сторон Кисть латеральной руки заведена под таз, контактирует с крестцом, щелью КПС и подвздошной костью Техника: n Перекатываясь на своей голени, врач производит помпажные движения o o вдоль щели КПС (фиксируя крестец); вдоль оси шейки бедра (фиксируя подвздошную кость)
ПОМПАЖНЫЕ ТЕХНИКИ НА ТБС Помпажная техника № 6 o o Пациент лежит на спине. Врач находится сбоку. n n n o Колено каудальной ноги врача – на столе, под коленом пациента (создает физиологическую флексию) Медиальная рука плотно охватывает бедро больного с внутренней и передней сторон Кисть латеральной руки заведена под таз, контактирует с крестцом, щелью КПС и подвздошной костью Техника: n Перекатываясь на своей голени, врач производит помпажные движения o o вдоль щели КПС (фиксируя крестец); вдоль оси шейки бедра (фиксируя подвздошную кость)
 Техники мышечных энергий для ТБС Прямая ТМЭ (Митчелла Страшана) o o Пациент лежит на спине, удерживаясь за край стола, таз сдвинут на край стола (в сторону дисфункции). Нога согнута в коленном и тазобедренном суставах. Врач стоит со стороны дисфункции на уровне таза больного. Каудальная рука захватывает н/к больного на уровне лодыжек или стопы. n Цефалическая рука удерживает н/к на уровне колена. Коррекция осуществляется за счет плавного движения бедра по возможно полной амплитуде циркумдукции относительно таза. n o Этапы движения бедром: n n n n максимальное сгибание, приведение, внутренняя ротация; разгибание через приведение и внутреннюю ротацию; отведение и наружная ротация, сохраняя разгибание; сгибание через отведение и наружную ротацию максимальное сгибание, приведение, наружная ротация; разгибание через приведение и наружную ротацию; в конце разгибания наружная ротация, выпрямление.
Техники мышечных энергий для ТБС Прямая ТМЭ (Митчелла Страшана) o o Пациент лежит на спине, удерживаясь за край стола, таз сдвинут на край стола (в сторону дисфункции). Нога согнута в коленном и тазобедренном суставах. Врач стоит со стороны дисфункции на уровне таза больного. Каудальная рука захватывает н/к больного на уровне лодыжек или стопы. n Цефалическая рука удерживает н/к на уровне колена. Коррекция осуществляется за счет плавного движения бедра по возможно полной амплитуде циркумдукции относительно таза. n o Этапы движения бедром: n n n n максимальное сгибание, приведение, внутренняя ротация; разгибание через приведение и внутреннюю ротацию; отведение и наружная ротация, сохраняя разгибание; сгибание через отведение и наружную ротацию максимальное сгибание, приведение, наружная ротация; разгибание через приведение и наружную ротацию; в конце разгибания наружная ротация, выпрямление.
 Техника мышечного баланса ТБС с помощью мышечной энергии (Д. Леугр) o o o NB!!! Техника восстановления суставного баланса ТБС, костей таза и поясничнокрестцовой области. Можно использовать и в случае выраженного болевого синдрома. Противопоказания: артроз и остеопороз у старых людей.
Техника мышечного баланса ТБС с помощью мышечной энергии (Д. Леугр) o o o NB!!! Техника восстановления суставного баланса ТБС, костей таза и поясничнокрестцовой области. Можно использовать и в случае выраженного болевого синдрома. Противопоказания: артроз и остеопороз у старых людей.
 Техника мышечного баланса ТБС с помощью мышечной энергии (Д. Леугр) o o o NB!!! Техника проводится с двух сторон, начиная со здоровой! Исходные положения пациента и врача как при коррекции Митчела Страшана. Положение рук врача: n n n o Цефалическая рука под КПС Каудальная рука проходит предплечьем в подколенную ямку изнутри кнаружи. Корпус врача в контакте с коленом и бедром больного. Этапы коррекции: n n 1. Под контролем напряжения на уровне КПС создаем флексию бедра, сохраняя ее добавляем приведение, затем внутреннюю ротацию. 2. Врач удерживает данные параметры, просит больного отводить бедро. три секунды сокращение – три секунды расслабление 3. Врач увеличивает приведение и внутреннюю ротацию. o n Количество этапов увеличения амплитуды параметров контролируется состоянием тканей КПС. 4. Сохраняя приведение и внутреннюю ротацию, врач добавляет разгибание.
Техника мышечного баланса ТБС с помощью мышечной энергии (Д. Леугр) o o o NB!!! Техника проводится с двух сторон, начиная со здоровой! Исходные положения пациента и врача как при коррекции Митчела Страшана. Положение рук врача: n n n o Цефалическая рука под КПС Каудальная рука проходит предплечьем в подколенную ямку изнутри кнаружи. Корпус врача в контакте с коленом и бедром больного. Этапы коррекции: n n 1. Под контролем напряжения на уровне КПС создаем флексию бедра, сохраняя ее добавляем приведение, затем внутреннюю ротацию. 2. Врач удерживает данные параметры, просит больного отводить бедро. три секунды сокращение – три секунды расслабление 3. Врач увеличивает приведение и внутреннюю ротацию. o n Количество этапов увеличения амплитуды параметров контролируется состоянием тканей КПС. 4. Сохраняя приведение и внутреннюю ротацию, врач добавляет разгибание.
 Техника мышечного баланса ТБС с помощью мышечной энергии (Д. Леугр) n В случае появления напряжения под КПС больной пытается отводить бедро против сопротивления врача. 5. Когда, при разгибании бедра, стопа больного доходит до края стола, врач, сохраняя внутреннюю ротацию, увеличивает разгибание, добавляя к этому отведение бедра. o o n n На этом этапе врач меняет захват ноги больного, располагая свою кисть на внутренней поверхности стопы. Грудная клетка и плечо врача контролируют дистальную треть бедра больного При возникновении напряжения на КПС, пациент стопой давит к средней линии, одновременно с этим поднимая колено (как при коррекции m. psoas). Врач увеличивает параметры разгибания, отведения и внутренней ротации (E, Abd, R int)
Техника мышечного баланса ТБС с помощью мышечной энергии (Д. Леугр) n В случае появления напряжения под КПС больной пытается отводить бедро против сопротивления врача. 5. Когда, при разгибании бедра, стопа больного доходит до края стола, врач, сохраняя внутреннюю ротацию, увеличивает разгибание, добавляя к этому отведение бедра. o o n n На этом этапе врач меняет захват ноги больного, располагая свою кисть на внутренней поверхности стопы. Грудная клетка и плечо врача контролируют дистальную треть бедра больного При возникновении напряжения на КПС, пациент стопой давит к средней линии, одновременно с этим поднимая колено (как при коррекции m. psoas). Врач увеличивает параметры разгибания, отведения и внутренней ротации (E, Abd, R int)
 Техника мышечного баланса ТБС с помощью мышечной энергии (Д. Леугр) n n n 6. Затем врач цепляет подбородком внутреннюю поверхность колена, захватывает пальцами наружный край стопы и, сохраняя отведение, переводит бедро в наружную ротацию, укладывая стопу на стол, контролируя колено больного своей грудной клеткой или цефалической подмышечной впадиной. Пациент производит напряжение, направляя свое колено к потолку, а врач двигается в сторону наружной ротации, абдукции и флексии. 7. Когда дошли до максимума, врач, сохраняя наружную ротацию, добавляет приведение (аддукцию), так чтобы стопа располагалась на линии бедра вытянутой ноги больного. Мышечное напряжение больной осуществляет, направляя колено к потолку. 8. – 10. Врач двигается в экстензию, сохраняя аддукцию и наружную ротацию. Дойдя до уровня голеностопного сустава, выпрямляет ногу.
Техника мышечного баланса ТБС с помощью мышечной энергии (Д. Леугр) n n n 6. Затем врач цепляет подбородком внутреннюю поверхность колена, захватывает пальцами наружный край стопы и, сохраняя отведение, переводит бедро в наружную ротацию, укладывая стопу на стол, контролируя колено больного своей грудной клеткой или цефалической подмышечной впадиной. Пациент производит напряжение, направляя свое колено к потолку, а врач двигается в сторону наружной ротации, абдукции и флексии. 7. Когда дошли до максимума, врач, сохраняя наружную ротацию, добавляет приведение (аддукцию), так чтобы стопа располагалась на линии бедра вытянутой ноги больного. Мышечное напряжение больной осуществляет, направляя колено к потолку. 8. – 10. Врач двигается в экстензию, сохраняя аддукцию и наружную ротацию. Дойдя до уровня голеностопного сустава, выпрямляет ногу.
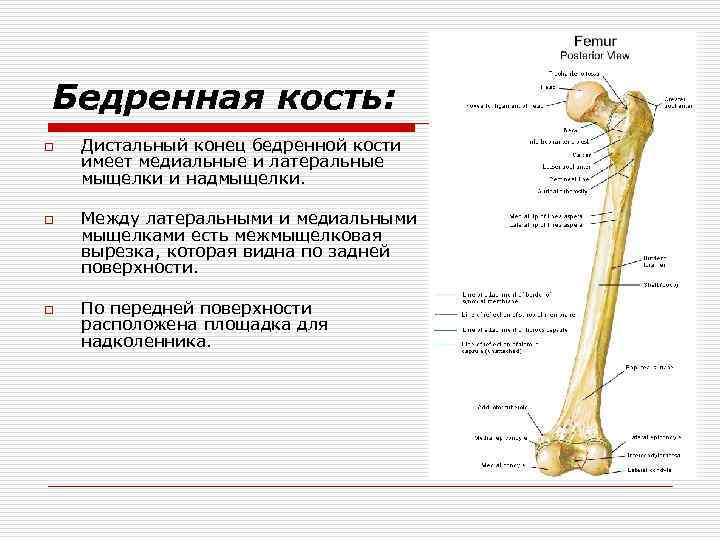 Бедренная кость: o o o Дистальный конец бедренной кости имеет медиальные и латеральные мыщелки и надмыщелки. Между латеральными и медиальными мыщелками есть межмыщелковая вырезка, которая видна по задней поверхности. По передней поверхности расположена площадка для надколенника.
Бедренная кость: o o o Дистальный конец бедренной кости имеет медиальные и латеральные мыщелки и надмыщелки. Между латеральными и медиальными мыщелками есть межмыщелковая вырезка, которая видна по задней поверхности. По передней поверхности расположена площадка для надколенника.
 Большеберцовая кость o o o Проксимальный конец большеберцовой кости имеет бугристость. На внутренней стороне бугристости имеется отчетливая площадка. Наружный край заострен, внутренний – закруглен. Внутренний конец соответствует межкостной мембране. Дистальный конец участвует в формировании вилки голеностопа и внутренней лодыжки.
Большеберцовая кость o o o Проксимальный конец большеберцовой кости имеет бугристость. На внутренней стороне бугристости имеется отчетливая площадка. Наружный край заострен, внутренний – закруглен. Внутренний конец соответствует межкостной мембране. Дистальный конец участвует в формировании вилки голеностопа и внутренней лодыжки.
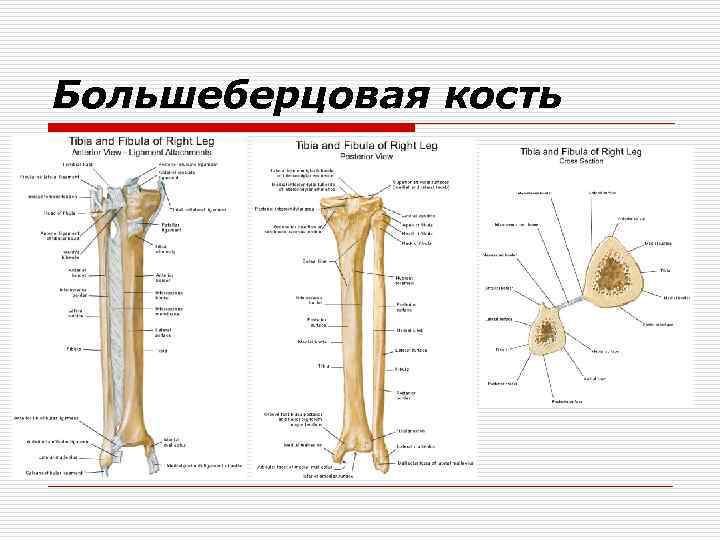 Большеберцовая кость
Большеберцовая кость
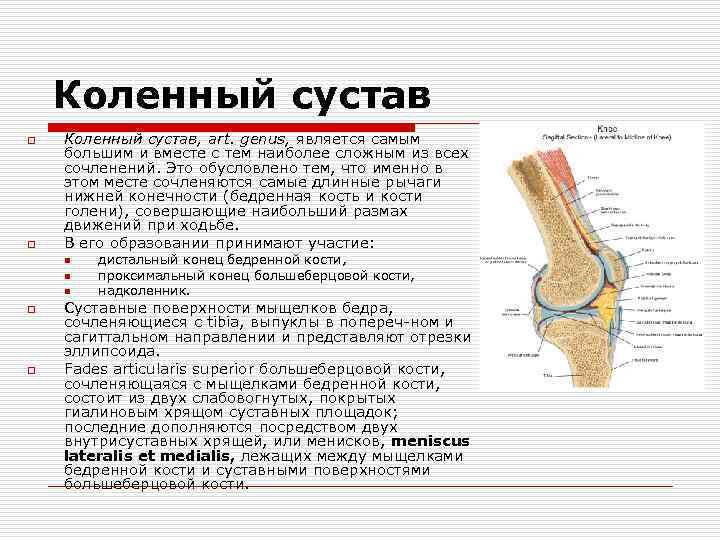 Коленный сустав o o Коленный сустав, art. genus, является самым большим и вместе с тем наиболее сложным из всех сочленений. Это обусловлено тем, что именно в этом месте сочленяются самые длинные рычаги нижней конечности (бедренная кость и кости голени), совершающие наибольший размах движений при ходьбе. В его образовании принимают участие: n n n o o дистальный конец бедренной кости, проксимальный конец большеберцовой кости, надколенник. Суставные поверхности мыщелков бедра, сочленяющиеся с tibia, выпуклы в попереч ном и сагиттальном направлении и представляют отрезки эллипсоида. Fades articularis superior большеберцовой кости, сочленяющаяся с мыщелками бедренной кости, состоит из двух слабовогнутых, покрытых гиалиновым хрящом суставных площадок; последние дополняются посредством двух внутрисуставных хрящей, или менисков, meniscus lateralis et medialis, лежащих между мыщелками бедренной кости и суставными поверхностями большеберцовой кости.
Коленный сустав o o Коленный сустав, art. genus, является самым большим и вместе с тем наиболее сложным из всех сочленений. Это обусловлено тем, что именно в этом месте сочленяются самые длинные рычаги нижней конечности (бедренная кость и кости голени), совершающие наибольший размах движений при ходьбе. В его образовании принимают участие: n n n o o дистальный конец бедренной кости, проксимальный конец большеберцовой кости, надколенник. Суставные поверхности мыщелков бедра, сочленяющиеся с tibia, выпуклы в попереч ном и сагиттальном направлении и представляют отрезки эллипсоида. Fades articularis superior большеберцовой кости, сочленяющаяся с мыщелками бедренной кости, состоит из двух слабовогнутых, покрытых гиалиновым хрящом суставных площадок; последние дополняются посредством двух внутрисуставных хрящей, или менисков, meniscus lateralis et medialis, лежащих между мыщелками бедренной кости и суставными поверхностями большеберцовой кости.
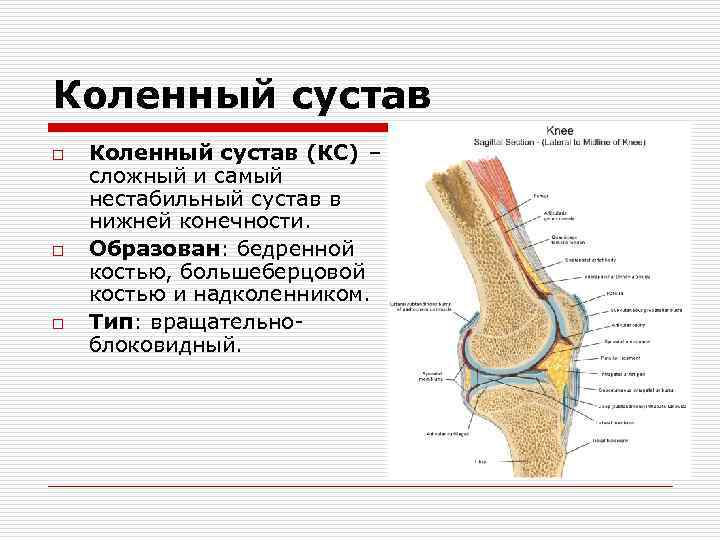 Коленный сустав o o o Коленный сустав (КС) – сложный и самый нестабильный сустав в нижней конечности. Образован: бедренной костью, большеберцовой костью и надколенником. Тип: вращательно блоковидный.
Коленный сустав o o o Коленный сустав (КС) – сложный и самый нестабильный сустав в нижней конечности. Образован: бедренной костью, большеберцовой костью и надколенником. Тип: вращательно блоковидный.
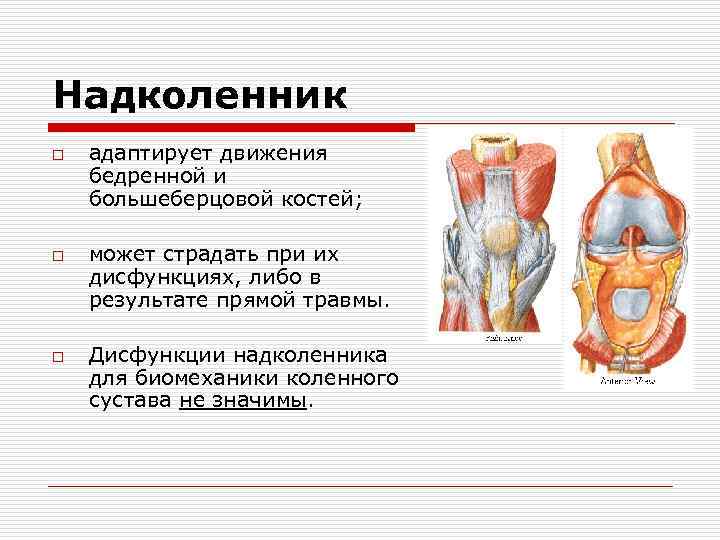 Надколенник o o o адаптирует движения бедренной и большеберцовой костей; может страдать при их дисфункциях, либо в результате прямой травмы. Дисфункции надколенника для биомеханики коленного сустава не значимы.
Надколенник o o o адаптирует движения бедренной и большеберцовой костей; может страдать при их дисфункциях, либо в результате прямой травмы. Дисфункции надколенника для биомеханики коленного сустава не значимы.
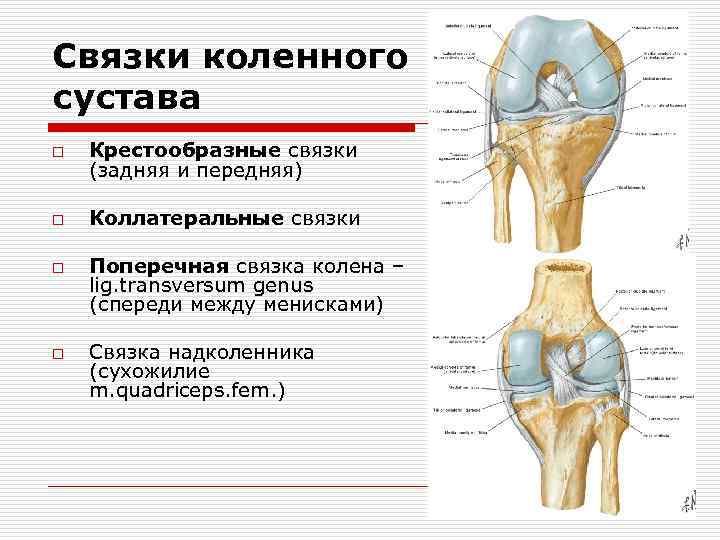 Связки коленного сустава o Крестообразные связки (задняя и передняя) o Коллатеральные связки o o Поперечная связка колена – lig. transversum genus (спереди между менисками) Связка надколенника (сухожилие m. quadriceps. fem. )
Связки коленного сустава o Крестообразные связки (задняя и передняя) o Коллатеральные связки o o Поперечная связка колена – lig. transversum genus (спереди между менисками) Связка надколенника (сухожилие m. quadriceps. fem. )
 Крестообразные связки (передняя и задняя) o Передняя крестообр. связка: n n n o от внутренней поверхности латерального мыщелка бедра кпереди и медиально — в переднюю межмыщелковую область tibiae, следуя кпереди кнутри. Функция: препятствует перемещению tibiae вперед относительно бедра (ограничение переднего скольжения). Задняя крестообр. связка: n n n от внутренней поверхности медиального мыщелка бедра назад латерально — в заднюю межмыщелковую область tibiae. Функция: ограничение заднего смещения tibiae относительно бедренной кости. (ограничение заднего скольжения) (Правая нога)
Крестообразные связки (передняя и задняя) o Передняя крестообр. связка: n n n o от внутренней поверхности латерального мыщелка бедра кпереди и медиально — в переднюю межмыщелковую область tibiae, следуя кпереди кнутри. Функция: препятствует перемещению tibiae вперед относительно бедра (ограничение переднего скольжения). Задняя крестообр. связка: n n n от внутренней поверхности медиального мыщелка бедра назад латерально — в заднюю межмыщелковую область tibiae. Функция: ограничение заднего смещения tibiae относительно бедренной кости. (ограничение заднего скольжения) (Правая нога)
 o o Синдром «переднего выдвижного ящика» положителен при разрыве передней крестообразной связки. Синдром «заднего выдвижного ящика» положителен при разрыве задней крестообразной связки
o o Синдром «переднего выдвижного ящика» положителен при разрыве передней крестообразной связки. Синдром «заднего выдвижного ящика» положителен при разрыве задней крестообразной связки
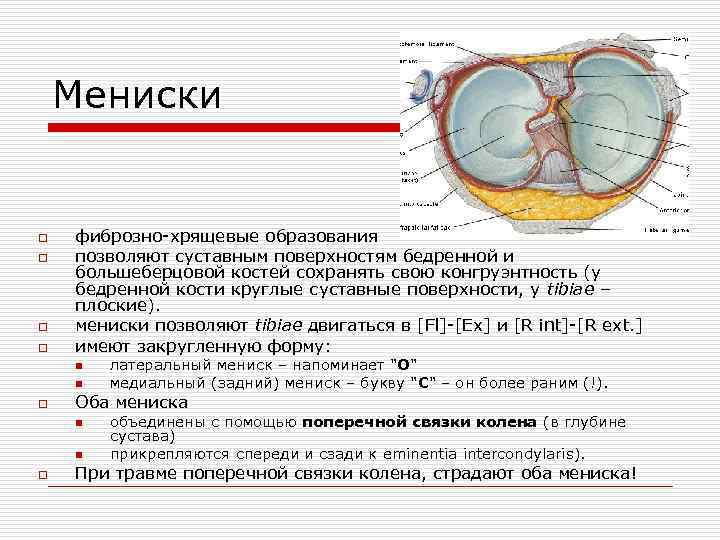 Мениски o o фиброзно хрящевые образования позволяют суставным поверхностям бедренной и большеберцовой костей сохранять свою конгруэнтность (у бедренной кости круглые суставные поверхности, у tibiae – плоские). мениски позволяют tibiae двигаться в [Fl] [Ex] и [R int] [R ext. ] имеют закругленную форму: n n o Оба мениска n n o латеральный мениск – напоминает "О" медиальный (задний) мениск – букву "С" – он более раним (!). объединены с помощью поперечной связки колена (в глубине сустава) прикрепляются спереди и сзади к eminentia intercondylaris). При травме поперечной связки колена, страдают оба мениска!
Мениски o o фиброзно хрящевые образования позволяют суставным поверхностям бедренной и большеберцовой костей сохранять свою конгруэнтность (у бедренной кости круглые суставные поверхности, у tibiae – плоские). мениски позволяют tibiae двигаться в [Fl] [Ex] и [R int] [R ext. ] имеют закругленную форму: n n o Оба мениска n n o латеральный мениск – напоминает "О" медиальный (задний) мениск – букву "С" – он более раним (!). объединены с помощью поперечной связки колена (в глубине сустава) прикрепляются спереди и сзади к eminentia intercondylaris). При травме поперечной связки колена, страдают оба мениска!
 Боковая большеберцовая связка o o o Следует от медиального мыщелка бедренной кости по медиальной поверхности коленного сустава вниз Срастается с капсулой сустава, срастается с волокном медиального мениска Продолжается вниз к верхнему отделу большеберцовой кости.
Боковая большеберцовая связка o o o Следует от медиального мыщелка бедренной кости по медиальной поверхности коленного сустава вниз Срастается с капсулой сустава, срастается с волокном медиального мениска Продолжается вниз к верхнему отделу большеберцовой кости.
 Боковая малоберцовая связка o o o Следует от надкостницы латеральной поверхности бедра "вплетается" в сумку коленного сустава, но не касается интимно наружного мениска следует к наружной поверхности малоберцовой кости.
Боковая малоберцовая связка o o o Следует от надкостницы латеральной поверхности бедра "вплетается" в сумку коленного сустава, но не касается интимно наружного мениска следует к наружной поверхности малоберцовой кости.
 Собственная связка надколенника o o o Следует от надкостницы бугристости большеберцовой кости к надколеннику под сухожилием четырехглавой мышцы бедра. Сбоку — поддерживающая связка надколенника веерообразно расходится в сторону мыщелков бедра.
Собственная связка надколенника o o o Следует от надкостницы бугристости большеберцовой кости к надколеннику под сухожилием четырехглавой мышцы бедра. Сбоку — поддерживающая связка надколенника веерообразно расходится в сторону мыщелков бедра.
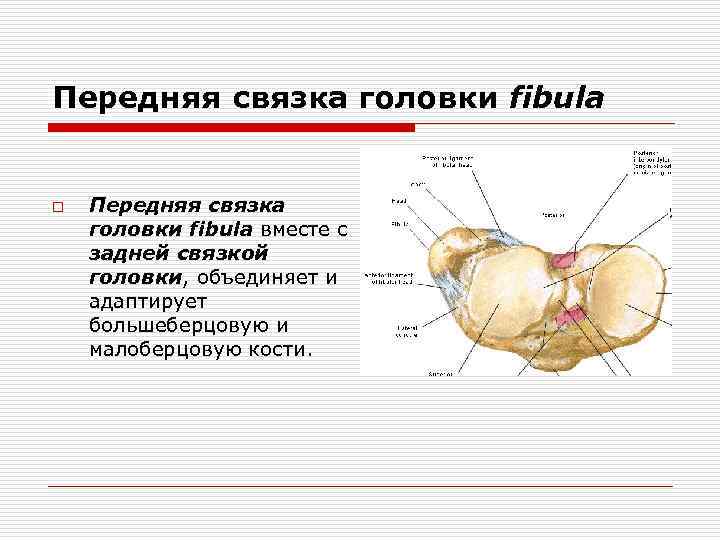 Передняя связка головки fibula o Передняя связка головки fibula вместе с задней связкой головки, объединяет и адаптирует большеберцовую и малоберцовую кости.
Передняя связка головки fibula o Передняя связка головки fibula вместе с задней связкой головки, объединяет и адаптирует большеберцовую и малоберцовую кости.
 Движения в коленном суставе (бедро – tibia): o Флексия – Экстензия (основное!) n n o Наружная – Внутренняя ротация n n o При экстензии крестообр. и коллатер. связки напряжены При флексии – расслаблены, появляется возможность вращения. При R(int) голени – натяжение крестообразных связок При R(ex) голени – расслабление крестообразных, натяжение коллатеральных связок. Приведение (add. ) – Отведение (abd. ) n n Натяжение капсулы Натяжение коллатеральных связок
Движения в коленном суставе (бедро – tibia): o Флексия – Экстензия (основное!) n n o Наружная – Внутренняя ротация n n o При экстензии крестообр. и коллатер. связки напряжены При флексии – расслаблены, появляется возможность вращения. При R(int) голени – натяжение крестообразных связок При R(ex) голени – расслабление крестообразных, натяжение коллатеральных связок. Приведение (add. ) – Отведение (abd. ) n n Натяжение капсулы Натяжение коллатеральных связок
 NB!!! o o Вальгусная установка — смещение tibia в позицию приведение относительно бедра (снижается амплитуда [F] [E] ) Варусная установка — смещение tibia в позицию отведение относительно бедра. n Варусная или вальгусная установка может быть следствием: o o o положения костей таза; положения костей стопы Вальгусная деформация стопы (плоскостопие) часто провоцирует вальгус колена. Полая стопа с опорой на внешнюю часть пяточной кости и пятую плюсневую кость создает условия для варусной установки коленного сустава. Любая макроподвижность в суставе зависит от микроподвижности [Abd], [Add], [R int], [R ext].
NB!!! o o Вальгусная установка — смещение tibia в позицию приведение относительно бедра (снижается амплитуда [F] [E] ) Варусная установка — смещение tibia в позицию отведение относительно бедра. n Варусная или вальгусная установка может быть следствием: o o o положения костей таза; положения костей стопы Вальгусная деформация стопы (плоскостопие) часто провоцирует вальгус колена. Полая стопа с опорой на внешнюю часть пяточной кости и пятую плюсневую кость создает условия для варусной установки коленного сустава. Любая макроподвижность в суставе зависит от микроподвижности [Abd], [Add], [R int], [R ext].
 Дисфункции головки большеберцовой кости o «Передняя головка» o «Задняя головка» o Дисфункция в наружной/внутренней ротации o Дисфункция в приведении/в отведении o Дисфункция в наружной/внутренней трансляции
Дисфункции головки большеберцовой кости o «Передняя головка» o «Задняя головка» o Дисфункция в наружной/внутренней ротации o Дисфункция в приведении/в отведении o Дисфункция в наружной/внутренней трансляции
 Активный тест ротации голени (сравнительный) o o o Пациент сидит на кушетке, стопы не касаются опоры. Врач просит создав тыльную флексию стоп, совершать обеими ногами синхронное движение в наружную/внутреннюю ротацию. Оцениваем сравнительно амплитуду подвижности правой и левой голени.
Активный тест ротации голени (сравнительный) o o o Пациент сидит на кушетке, стопы не касаются опоры. Врач просит создав тыльную флексию стоп, совершать обеими ногами синхронное движение в наружную/внутреннюю ротацию. Оцениваем сравнительно амплитуду подвижности правой и левой голени.
 Пассивный тест ротации голени Вариант № 1. Сравнительный o o Пациент лежит на спине. Врач стоит сбоку со стороны дисфункции. n Каудальной рукой врач захватывает стопу со стороны подошвы и осуществляет «тройную флексию» , сгибая ногу в тазобедренном, коленном, голеностопном суставах. n Цефалическая рука располагается на области надколенника, пальпируя медиальный и латеральный края tibiae n Врач производит тыльную флексию стопы, а затем, наружную-внутреннюю ротацию голени относительно бедра. n Врач так же проверяет другой коленный сустав.
Пассивный тест ротации голени Вариант № 1. Сравнительный o o Пациент лежит на спине. Врач стоит сбоку со стороны дисфункции. n Каудальной рукой врач захватывает стопу со стороны подошвы и осуществляет «тройную флексию» , сгибая ногу в тазобедренном, коленном, голеностопном суставах. n Цефалическая рука располагается на области надколенника, пальпируя медиальный и латеральный края tibiae n Врач производит тыльную флексию стопы, а затем, наружную-внутреннюю ротацию голени относительно бедра. n Врач так же проверяет другой коленный сустав.
 Пассивный тест ротации голени Вариант № 2 Сравнительный o Пациент: n Лежа на животе: n o o Голень располагается вертикально. Врач: n Захватывает стопу со стороны подошвы одной или двумя руками n Производит тыльную флексию стопы, а затем внутреннюю-наружную ротацию голени. NB!!! Допустимо тестировать одновременно с двух сторон.
Пассивный тест ротации голени Вариант № 2 Сравнительный o Пациент: n Лежа на животе: n o o Голень располагается вертикально. Врач: n Захватывает стопу со стороны подошвы одной или двумя руками n Производит тыльную флексию стопы, а затем внутреннюю-наружную ротацию голени. NB!!! Допустимо тестировать одновременно с двух сторон.
 Коррекция дефицита ротации коленного сустава o o Пациент лежит на спине, как в тесте на ротацию. Врач: n n o определяет барьер во внутренней ротации и использует принцип Митчелла; изометрическое напряжение в наружную ротацию (3 сек. ); пауза (3 сек. ); выигрывает в барьере, то есть во внутренней ротации. Так же для дефицита наружной ротации. NB!!! Для большей избирательности техники, двумя руками добавляем компрессию на коленный сустав.
Коррекция дефицита ротации коленного сустава o o Пациент лежит на спине, как в тесте на ротацию. Врач: n n o определяет барьер во внутренней ротации и использует принцип Митчелла; изометрическое напряжение в наружную ротацию (3 сек. ); пауза (3 сек. ); выигрывает в барьере, то есть во внутренней ротации. Так же для дефицита наружной ротации. NB!!! Для большей избирательности техники, двумя руками добавляем компрессию на коленный сустав.
 Тесты приведения и отведения tibiae o o o Пациент лежит на спине, на краю стола. Врач находится сбоку со стороны дисфункции. 1 вариант Врач: n прижимает дистальный конец голени своим медиальным плечом к боковой поверхности грудной клетки. n Кисти располагаются на наружной и внутренней поверхности коленного сустава. n Создает небольшую тракцию по оси нижней конечности; n Затем, небольшую (до 5 градусов) флексию колена n Затем, "вращая свое тело" исследует амплитуду приведения и отведения tibiae.
Тесты приведения и отведения tibiae o o o Пациент лежит на спине, на краю стола. Врач находится сбоку со стороны дисфункции. 1 вариант Врач: n прижимает дистальный конец голени своим медиальным плечом к боковой поверхности грудной клетки. n Кисти располагаются на наружной и внутренней поверхности коленного сустава. n Создает небольшую тракцию по оси нижней конечности; n Затем, небольшую (до 5 градусов) флексию колена n Затем, "вращая свое тело" исследует амплитуду приведения и отведения tibiae.
 Тесты приведения и отведения tibiae Вариант 2 o o Нижняя конечность пациента располагается за пределами стола. Врач: n n n o Осуществляем тракцию по оси нижней конечности и флексию колена (не более 5 гр. ). n n n o Стоит устойчиво, стопы сведены вместе. Голеностоп пациента зажат между бедрами врача. Тенары обеих рук располагаются на внутреннем и наружном мыщелках бедра, гипотенары – в проекции мыщелков голени; пальцы переплетены в подколенной ямке. Abd. Add. Ноги присогнуты в коленях, туловище наклонено вперед. Локти разнонаправлены. Предплечья перпендикулярно оси нижних конечностей. Смещаем свой таз и бедра с зажатой стопой пациента [к столу – от стола], кисти рук неподвижны – противоопора для коленных суставов пациента.
Тесты приведения и отведения tibiae Вариант 2 o o Нижняя конечность пациента располагается за пределами стола. Врач: n n n o Осуществляем тракцию по оси нижней конечности и флексию колена (не более 5 гр. ). n n n o Стоит устойчиво, стопы сведены вместе. Голеностоп пациента зажат между бедрами врача. Тенары обеих рук располагаются на внутреннем и наружном мыщелках бедра, гипотенары – в проекции мыщелков голени; пальцы переплетены в подколенной ямке. Abd. Add. Ноги присогнуты в коленях, туловище наклонено вперед. Локти разнонаправлены. Предплечья перпендикулярно оси нижних конечностей. Смещаем свой таз и бедра с зажатой стопой пациента [к столу – от стола], кисти рук неподвижны – противоопора для коленных суставов пациента.
 o NB!!! Патологическое смещение tibiae относительно бедра кнутри и кнаружи это трансляция (всегда следствие травмы).
o NB!!! Патологическое смещение tibiae относительно бедра кнутри и кнаружи это трансляция (всегда следствие травмы).
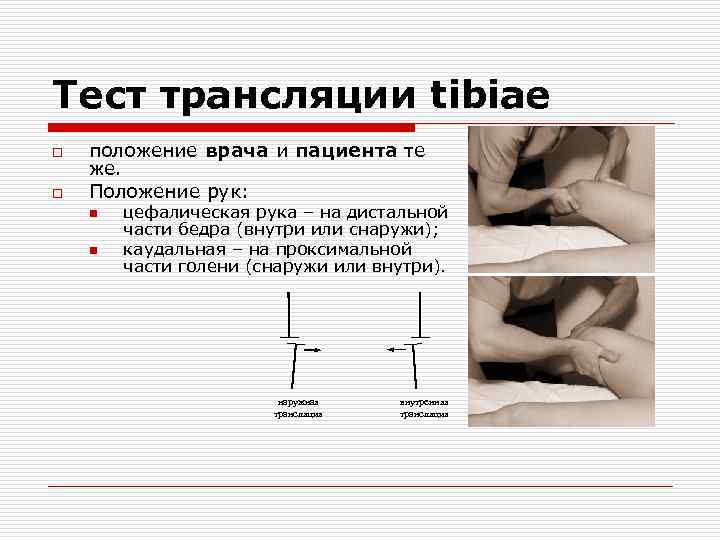 Тест трансляции tibiae o o положение врача и пациента те же. Положение рук: n n цефалическая рука – на дистальной части бедра (внутри или снаружи); каудальная – на проксимальной части голени (снаружи или внутри). наружная трансляция внутренняя трансляция
Тест трансляции tibiae o o положение врача и пациента те же. Положение рук: n n цефалическая рука – на дистальной части бедра (внутри или снаружи); каудальная – на проксимальной части голени (снаружи или внутри). наружная трансляция внутренняя трансляция
 Коррекция дисфункции абдукции голени относительно бедра o o o Пациент: лежит на спине, ноги вытянуты, под нижнюю часть бедра подложен валик. Врач со стороны дисфункции в позе "шевалье" или «коленопреклоненного рыцаря» (стоя на одном колене) с упором на каудальное колено. Положение рук: n n o o Врач переводит вес своего тела на каудальную ногу, осуществляя двумя руками (главным образом, каудальной рукой) тракцию по оси голени — разведение бедренно-тибиального сустава. Врач, производя упор цефалической рукой на наружную поверхность проксимального конца tibiae, каудальной рукой отводит голень. n n o Цефалическая рука врача ложится гипотенаром над головкой малоберцовой кости на наружную поверхность большеберцовой кости. Предплечье параллельно плоскости стола и перпендикулярно голени. Каудальная рука захватывает дистальный конец голени над лодыжками. Руки врача прямые, параллельно столу, перпендикулярно голени. Плечи на одном уровне. Врач производит слаг за счет ротации своего корпуса в каудальную сторону. Движение идет от плечевого пояса (вертикальная ось вращения в теле врача, его руки «руль велосипеда» ). Движение двух рук одновременно согласовано.
Коррекция дисфункции абдукции голени относительно бедра o o o Пациент: лежит на спине, ноги вытянуты, под нижнюю часть бедра подложен валик. Врач со стороны дисфункции в позе "шевалье" или «коленопреклоненного рыцаря» (стоя на одном колене) с упором на каудальное колено. Положение рук: n n o o Врач переводит вес своего тела на каудальную ногу, осуществляя двумя руками (главным образом, каудальной рукой) тракцию по оси голени — разведение бедренно-тибиального сустава. Врач, производя упор цефалической рукой на наружную поверхность проксимального конца tibiae, каудальной рукой отводит голень. n n o Цефалическая рука врача ложится гипотенаром над головкой малоберцовой кости на наружную поверхность большеберцовой кости. Предплечье параллельно плоскости стола и перпендикулярно голени. Каудальная рука захватывает дистальный конец голени над лодыжками. Руки врача прямые, параллельно столу, перпендикулярно голени. Плечи на одном уровне. Врач производит слаг за счет ротации своего корпуса в каудальную сторону. Движение идет от плечевого пояса (вертикальная ось вращения в теле врача, его руки «руль велосипеда» ). Движение двух рук одновременно согласовано.
 Коррекция дисфункции абдукции большеберцовой кости (под бедром) o o Положение пациента - то же. Врач в позе шевалье с противоположной стороны. n n o o o Ближняя к врачу нога согнута в колене, стопа на столе. Цефалическая рука укладывается на внутреннюю поверхность проксимального конца tibiae. Остальные этапы те же. Делаем 1 2 раза, каждый раз соблюдаем параметры. Успешность коррекции, признаки: иногда хруст, или без него, но основное ощущение в руках, что сместили суставной элемент из позиции повреждения.
Коррекция дисфункции абдукции большеберцовой кости (под бедром) o o Положение пациента - то же. Врач в позе шевалье с противоположной стороны. n n o o o Ближняя к врачу нога согнута в колене, стопа на столе. Цефалическая рука укладывается на внутреннюю поверхность проксимального конца tibiae. Остальные этапы те же. Делаем 1 2 раза, каждый раз соблюдаем параметры. Успешность коррекции, признаки: иногда хруст, или без него, но основное ощущение в руках, что сместили суставной элемент из позиции повреждения.
 Коррекция дисфункции в трансляции o o tibiae кнаружи Все этапы коррекции те же, что и при коррекции приведения, но цефалическая рука располагается под углом 45 градусов к плоскости стола и цефалическое плечо приподнято. tibiae кнутри Все то же, как и дисфункция отведения [Abd], но только нога пациента, ближняя к врачу, выпрямлена; цефалическая рука врача под углом 45 градусов к столу. 45º
Коррекция дисфункции в трансляции o o tibiae кнаружи Все этапы коррекции те же, что и при коррекции приведения, но цефалическая рука располагается под углом 45 градусов к плоскости стола и цефалическое плечо приподнято. tibiae кнутри Все то же, как и дисфункция отведения [Abd], но только нога пациента, ближняя к врачу, выпрямлена; цефалическая рука врача под углом 45 градусов к столу. 45º
 NB!!! o o o Растяжение и надрыв крестообразных связок — возможна и желательна остеопатическая коррекция. При «+» симптоме «выдвижного ящика» хирургическое лечение. При нестабильности коленного сустава ношение повязки. NB!!! o o o Переднее и заднее смещение tibiae, контролируется крестообразными связками коленного сустава. Таким образом, передняя или задняя tibia создают неблагоприятные условия для крестообразных связок. При переднем смещении => страдает передняя крестообразная связка. Она интимно связана с менисками и может вторично вызвать нестабильность менисков.
NB!!! o o o Растяжение и надрыв крестообразных связок — возможна и желательна остеопатическая коррекция. При «+» симптоме «выдвижного ящика» хирургическое лечение. При нестабильности коленного сустава ношение повязки. NB!!! o o o Переднее и заднее смещение tibiae, контролируется крестообразными связками коленного сустава. Таким образом, передняя или задняя tibia создают неблагоприятные условия для крестообразных связок. При переднем смещении => страдает передняя крестообразная связка. Она интимно связана с менисками и может вторично вызвать нестабильность менисков.
 o Особенность морфологии у танцоров: n o гиперэластичность. На боли в колене могут влиять: n n Дисфункции стопы; Дисфункции таза; Висцеральные дисфункции (матка, простата) Клиника внутреннего мениска
o Особенность морфологии у танцоров: n o гиперэластичность. На боли в колене могут влиять: n n Дисфункции стопы; Дисфункции таза; Висцеральные дисфункции (матка, простата) Клиника внутреннего мениска
 o o Переднее смещение проксимального конца tibiae ограничивает гиперэкстензию в коленном суставе. Характерные жалобы при передней tibiae: n боли в коленном суставе при ходьбе вниз по лестнице; n боли при вставании с корточек. Заднее смещение проксимального конца tibiae ограничение гиперфлексии в коленном суставе. Жалобы при задней tibiae: n боли при ходьбе вверх по лестнице; n боли приседании.
o o Переднее смещение проксимального конца tibiae ограничивает гиперэкстензию в коленном суставе. Характерные жалобы при передней tibiae: n боли в коленном суставе при ходьбе вниз по лестнице; n боли при вставании с корточек. Заднее смещение проксимального конца tibiae ограничение гиперфлексии в коленном суставе. Жалобы при задней tibiae: n боли при ходьбе вверх по лестнице; n боли приседании.
 o Гиперразгибание колена. n o o o У женщин в пределах 5 градусов норма. В 99% случаев ишиокруральная группа бедра будет скорее в гипертонусе, чем в слабости. Гипертонус ишиокруральных мышц => => нарушение разгибания в коленном суставе => => клиника передней tibiae. Для дифференциации – постараться расслабить ишиокруральную группу. NB!!! При переднем смещении проксимального конца tibiae, адаптивно возникает смещение дистального конца кзади, и наоборот.
o Гиперразгибание колена. n o o o У женщин в пределах 5 градусов норма. В 99% случаев ишиокруральная группа бедра будет скорее в гипертонусе, чем в слабости. Гипертонус ишиокруральных мышц => => нарушение разгибания в коленном суставе => => клиника передней tibiae. Для дифференциации – постараться расслабить ишиокруральную группу. NB!!! При переднем смещении проксимального конца tibiae, адаптивно возникает смещение дистального конца кзади, и наоборот.
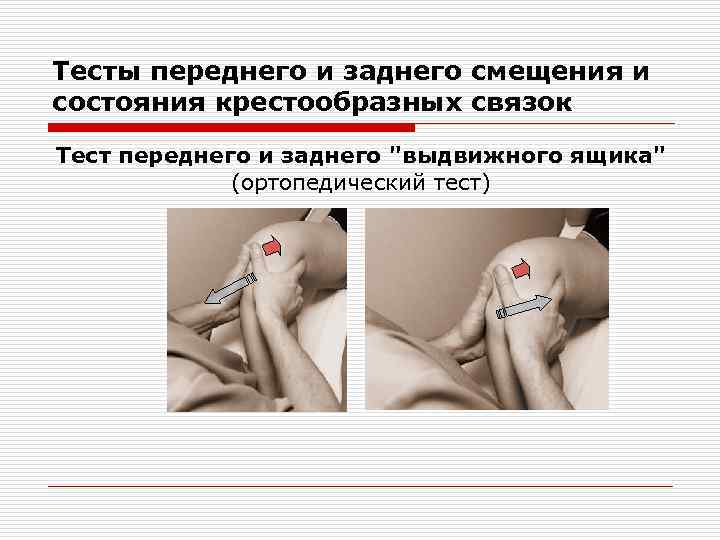 Тесты переднего и заднего смещения и состояния крестообразных связок Тест переднего и заднего "выдвижного ящика" (ортопедический тест)
Тесты переднего и заднего смещения и состояния крестообразных связок Тест переднего и заднего "выдвижного ящика" (ортопедический тест)
 Тесты переднего и заднего смещения и состояния крестообразных связок o Остеопатический тест: Сравнительный тест на гиперэкстензию (переднее скольжение) n n n Пациент: лежа на спине, под дистальную часть бедра подложен небольшой валик. Врач находится сбоку со стороны дисфункции. Положение рук: o o n Цефалическая рука – на дистальном конце бедра выше надколенника; Каудальная рука захват голени на уровне ахиллова сухожилия. Опираясь цефалической рукой в бедро, каудальной рукой поднимаем голень к потолку (в переразгибание)
Тесты переднего и заднего смещения и состояния крестообразных связок o Остеопатический тест: Сравнительный тест на гиперэкстензию (переднее скольжение) n n n Пациент: лежа на спине, под дистальную часть бедра подложен небольшой валик. Врач находится сбоку со стороны дисфункции. Положение рук: o o n Цефалическая рука – на дистальном конце бедра выше надколенника; Каудальная рука захват голени на уровне ахиллова сухожилия. Опираясь цефалической рукой в бедро, каудальной рукой поднимаем голень к потолку (в переразгибание)
 o Ограничение гиперразгибания может быть связано: n n o гипертонус ишиокруральных групп передняя tibia чрезмерное гиперразгибание: n задняя tibia
o Ограничение гиперразгибания может быть связано: n n o гипертонус ишиокруральных групп передняя tibia чрезмерное гиперразгибание: n задняя tibia
 Коррекция передней tibiae o o разгрузить ишиокруральные мышцы ретестировать NB!!! если картина изменилась и амплитуда гиперразгибания увеличилась – хорошо. Не изменилось –пробуем другие способы коррекции o o Пациент: лежа на спине, ноги выпрямлены. Под дистальным концом бедра небольшой валик Врач находится со стороны дисфункции. n n o Положение каудальной руки – как при тесте; Проксимальная рука областью гипотенара на бугристости tibiae. Этапы коррекции – как при дисфункции Abd, Add. n n Ноги врача разведены, врач подает свой корпус каудально, производя тракцию нижней конечности. Затем производит круговое движение свом корпусом, описывая полуокружность над голенью больного. После чего руки становятся перпендикулярно оси голени и перпендикулярно горизонтальной плоскости (вертикально). Врач производит движение плечевым поясом, делает слаг (цефалическая рука – от врача, каудальная – на врача)
Коррекция передней tibiae o o разгрузить ишиокруральные мышцы ретестировать NB!!! если картина изменилась и амплитуда гиперразгибания увеличилась – хорошо. Не изменилось –пробуем другие способы коррекции o o Пациент: лежа на спине, ноги выпрямлены. Под дистальным концом бедра небольшой валик Врач находится со стороны дисфункции. n n o Положение каудальной руки – как при тесте; Проксимальная рука областью гипотенара на бугристости tibiae. Этапы коррекции – как при дисфункции Abd, Add. n n Ноги врача разведены, врач подает свой корпус каудально, производя тракцию нижней конечности. Затем производит круговое движение свом корпусом, описывая полуокружность над голенью больного. После чего руки становятся перпендикулярно оси голени и перпендикулярно горизонтальной плоскости (вертикально). Врач производит движение плечевым поясом, делает слаг (цефалическая рука – от врача, каудальная – на врача)
 Корекция задней tibiae o o o ВАРИАНТ № 1 Пациент: лежит на спине. Врач: находится со стороны дисфункции лицом к голове пациента. Положение рук: n n o Каудальная рука врача захватывает голень спереди на уровне ахиллова сухожилия. Цефалическая рука укладывается областью первого межпальцевого промежутка в подколенную ямку. Этапы коррекции: n n n Врач сгибает ногу больного в коленном и тазобедренном суставах, причем цефалическая рука располагается головкой второго пястно фалангового сустава по задней поверхности tibiae. Врач перемещает голень в горизонтальной плоскости цефалически до появления напряжения тканей на уровне подколенной ямки. Цефалическая рука упирается в заднюю поверхность tibiae и служит «распоркой» . Когда напряжение доходит до максимума, врач производит СЛАГ (траст), перемещая голень цефалически и направляя каудальную руку к столу.
Корекция задней tibiae o o o ВАРИАНТ № 1 Пациент: лежит на спине. Врач: находится со стороны дисфункции лицом к голове пациента. Положение рук: n n o Каудальная рука врача захватывает голень спереди на уровне ахиллова сухожилия. Цефалическая рука укладывается областью первого межпальцевого промежутка в подколенную ямку. Этапы коррекции: n n n Врач сгибает ногу больного в коленном и тазобедренном суставах, причем цефалическая рука располагается головкой второго пястно фалангового сустава по задней поверхности tibiae. Врач перемещает голень в горизонтальной плоскости цефалически до появления напряжения тканей на уровне подколенной ямки. Цефалическая рука упирается в заднюю поверхность tibiae и служит «распоркой» . Когда напряжение доходит до максимума, врач производит СЛАГ (траст), перемещая голень цефалически и направляя каудальную руку к столу.
 Корекция задней tibiae o o o ВАРИАНТ № 2 Пациент: лежит на спине, ноги согнуты в коленях, стопы на столе. Врач: садится на стол на стопу больной ноги пациента, лицом к его голове. Положение рук: n n o Наружная рука врача проходит в подколенную ямку больной ноги и укладывается на бугристость tibiae другой ноги. Наружное плечо врача ориентировано по линии бедра больного. Внутренняя рука врача помещается на надколенник больной ноги, контролирует суставную щель и фиксирует бедро в направлении таза. Коррекция: n n Врач отводит свое тело назад, переводя tibiae в переднюю позицию, после чего делает СЛАГ, перемещая наружное плечо кзади.
Корекция задней tibiae o o o ВАРИАНТ № 2 Пациент: лежит на спине, ноги согнуты в коленях, стопы на столе. Врач: садится на стол на стопу больной ноги пациента, лицом к его голове. Положение рук: n n o Наружная рука врача проходит в подколенную ямку больной ноги и укладывается на бугристость tibiae другой ноги. Наружное плечо врача ориентировано по линии бедра больного. Внутренняя рука врача помещается на надколенник больной ноги, контролирует суставную щель и фиксирует бедро в направлении таза. Коррекция: n n Врач отводит свое тело назад, переводя tibiae в переднюю позицию, после чего делает СЛАГ, перемещая наружное плечо кзади.
 Корекция задней tibiae o o o ВАРИАНТ № 3 Техника «КУЗНЕЦА» Пациент: стоит, слегка опираясь на край стола. Врач: подходит со стороны дисфункции сзади, сгибает ногу пациента в колене, удерживает ее, согнутую в коленном суставе наружной рукой, колено смотрит вниз. Техника корекции: n n o Врач располагает свой коленный сустав позади большеберцовой кости пациента и в тракции по оси бедра делает помпажные движения. На «вершине» каждой тракции врач увеличивает натяжение на своей наружной руке. NB!!! В этом приёме колено врача выполняет функцию клина.
Корекция задней tibiae o o o ВАРИАНТ № 3 Техника «КУЗНЕЦА» Пациент: стоит, слегка опираясь на край стола. Врач: подходит со стороны дисфункции сзади, сгибает ногу пациента в колене, удерживает ее, согнутую в коленном суставе наружной рукой, колено смотрит вниз. Техника корекции: n n o Врач располагает свой коленный сустав позади большеберцовой кости пациента и в тракции по оси бедра делает помпажные движения. На «вершине» каждой тракции врач увеличивает натяжение на своей наружной руке. NB!!! В этом приёме колено врача выполняет функцию клина.
 Мениски o o Мениски связаны с крестообразными связками. Внутренний мениск прикреплен ко всем окружающим структурам, в т. ч. и к коллатеральной внутренней связке. При разрыве мениска немедленно консультировать с хирургом; при нестабильности мениска – остеопатическая коррекция. Главный симптом патологии мениска – боль во время ходьбы и/или бега: n n o o o вначале возникает и начинает нарастать болезненное напряжение в коленном суставе; затем, возникает блок в сгибании, больной не может выпрямить ногу и опереться на нее. при ротации голени внутрь – крестообразные связки натянуты; при ротации наружу – крестообразные связки расслаблены — максимальная нестабильность. Ротация, абдукция, аддукция, переднее или заднее скольжение tibiae, трансляция – на все это реагируют мениски (но максимальная реакция на трансляцию).
Мениски o o Мениски связаны с крестообразными связками. Внутренний мениск прикреплен ко всем окружающим структурам, в т. ч. и к коллатеральной внутренней связке. При разрыве мениска немедленно консультировать с хирургом; при нестабильности мениска – остеопатическая коррекция. Главный симптом патологии мениска – боль во время ходьбы и/или бега: n n o o o вначале возникает и начинает нарастать болезненное напряжение в коленном суставе; затем, возникает блок в сгибании, больной не может выпрямить ногу и опереться на нее. при ротации голени внутрь – крестообразные связки натянуты; при ротации наружу – крестообразные связки расслаблены — максимальная нестабильность. Ротация, абдукция, аддукция, переднее или заднее скольжение tibiae, трансляция – на все это реагируют мениски (но максимальная реакция на трансляцию).
 o Привычный подвывих голеностопного сустава есть хроническая дисфункция голеностопа. n n o o и нижний конец tibiae занимает неправильное положение по отношению к стопе. Адаптивно проксимальный конец tibiae будет компенсировать нарушение равновесия, вследствие этого возникают дисфункции tibiae под бедром. Патология менисков всегда вторична (кроме случаев прямой травмы). Чаще всего страдает внутренний мениск из за естественного варусного положения голеней.
o Привычный подвывих голеностопного сустава есть хроническая дисфункция голеностопа. n n o o и нижний конец tibiae занимает неправильное положение по отношению к стопе. Адаптивно проксимальный конец tibiae будет компенсировать нарушение равновесия, вследствие этого возникают дисфункции tibiae под бедром. Патология менисков всегда вторична (кроме случаев прямой травмы). Чаще всего страдает внутренний мениск из за естественного варусного положения голеней.
 ОРТОПЕДИЧЕСКИЕ ТЕСТЫ o o "Крик мениска" 1 -я часть теста (ротация в компрессии): Пациент: лежа на животе. Врач: находится сбоку от больного со стороны дисфункции. n n n Врач сгибает колено, ставя голень вертикально. Укладывает свои руки (одна на другую) на подошвенную часть стопы больного. После этого производит тыльную флексию стопы. Далее врач переносит вес своего тела на руки, вызывая компрессию на уровне коленного сустава и сохраняя эту компрессию, врач производит ротацию своего тела (вправо влево). Больной сигнализирует в случае боли. 2 -я часть теста (ротация в тракции). n n Врач укладывает свое колено на заднюю поверхность дистального конца бедра пациента. Обхватив руками голеностоп со стороны тыла, врач производит тракцию голени к потолку. Сохраняя тракцию, производит ротацию голени кнаружи кнутри. Больной сигнализирует в случае боли.
ОРТОПЕДИЧЕСКИЕ ТЕСТЫ o o "Крик мениска" 1 -я часть теста (ротация в компрессии): Пациент: лежа на животе. Врач: находится сбоку от больного со стороны дисфункции. n n n Врач сгибает колено, ставя голень вертикально. Укладывает свои руки (одна на другую) на подошвенную часть стопы больного. После этого производит тыльную флексию стопы. Далее врач переносит вес своего тела на руки, вызывая компрессию на уровне коленного сустава и сохраняя эту компрессию, врач производит ротацию своего тела (вправо влево). Больной сигнализирует в случае боли. 2 -я часть теста (ротация в тракции). n n Врач укладывает свое колено на заднюю поверхность дистального конца бедра пациента. Обхватив руками голеностоп со стороны тыла, врач производит тракцию голени к потолку. Сохраняя тракцию, производит ротацию голени кнаружи кнутри. Больной сигнализирует в случае боли.
 Остеопатический тест мениска o o o Пациент: лежа на спине. Врач: находится сбоку от больного со стороны дисфункции. Положение рук: n n o o o Каудальная рука врача захватывает стопу больного со стороны подошвы. Цефалическая рука укладывает подушечки 2 3 4 пальцев в проекции суставной щели на медиальной поверхности коленного сустава. Ноги врача согнуты и разведены. Тройная флексия нижней конечности: Врач контактирует своим животом с коленом больного, используя живот в качестве противоопоры; производит отведение голени и наружную ротацию. Цефалической рукой врач контролирует пространство суставной щели. Врач "затыкает" пальцами это пространство. После этого использует приведение голени и внутреннюю ротацию. На этом этапе больной чувствует боль (сдавливается поврежденный мениск). Врач добавляет ротацию голени относительно бедра кнутри кнаружи.
Остеопатический тест мениска o o o Пациент: лежа на спине. Врач: находится сбоку от больного со стороны дисфункции. Положение рук: n n o o o Каудальная рука врача захватывает стопу больного со стороны подошвы. Цефалическая рука укладывает подушечки 2 3 4 пальцев в проекции суставной щели на медиальной поверхности коленного сустава. Ноги врача согнуты и разведены. Тройная флексия нижней конечности: Врач контактирует своим животом с коленом больного, используя живот в качестве противоопоры; производит отведение голени и наружную ротацию. Цефалической рукой врач контролирует пространство суставной щели. Врач "затыкает" пальцами это пространство. После этого использует приведение голени и внутреннюю ротацию. На этом этапе больной чувствует боль (сдавливается поврежденный мениск). Врач добавляет ротацию голени относительно бедра кнутри кнаружи.
 Техника освобождения внутреннего мениска o o Пациент и врач в тех же позах. Этапы коррекции: n n o Когда разгибание дойдет практически до максимума, голень оказывается выведенной за пределы стола. n o o Врач производит отведение и наружную ротацию голени, помещает пальцы цефалической руки в суставную щель. Врач пытается пропальпировать мениск, и восстановить фасциальный баланс при его патологии. После этого, удерживая баланс, врач направляет свой корпус на больного это создает условия для приведения бедра и отведения голени, что еще больше раскрывает суставную камеру. Постепенно двигаясь в каудальном направлении, разгибает бедро больного, совершая мелкие подруливающие движения голенью во внутреннюю ротацию (по типу возвратной отвертки). Врач быстро укладывает стопу на стол, одновременно добавляя ротацию голени вовнутрь. Возможно, в момент разгибания бедро производит подгонку натяжений каудальной руки за счет легких ротаций. Техника повторяется несколько раз.
Техника освобождения внутреннего мениска o o Пациент и врач в тех же позах. Этапы коррекции: n n o Когда разгибание дойдет практически до максимума, голень оказывается выведенной за пределы стола. n o o Врач производит отведение и наружную ротацию голени, помещает пальцы цефалической руки в суставную щель. Врач пытается пропальпировать мениск, и восстановить фасциальный баланс при его патологии. После этого, удерживая баланс, врач направляет свой корпус на больного это создает условия для приведения бедра и отведения голени, что еще больше раскрывает суставную камеру. Постепенно двигаясь в каудальном направлении, разгибает бедро больного, совершая мелкие подруливающие движения голенью во внутреннюю ротацию (по типу возвратной отвертки). Врач быстро укладывает стопу на стол, одновременно добавляя ротацию голени вовнутрь. Возможно, в момент разгибания бедро производит подгонку натяжений каудальной руки за счет легких ротаций. Техника повторяется несколько раз.
 Техника освобождения наружнего мениска o Производится зеркально освобождению медиального мениска!
Техника освобождения наружнего мениска o Производится зеркально освобождению медиального мениска!
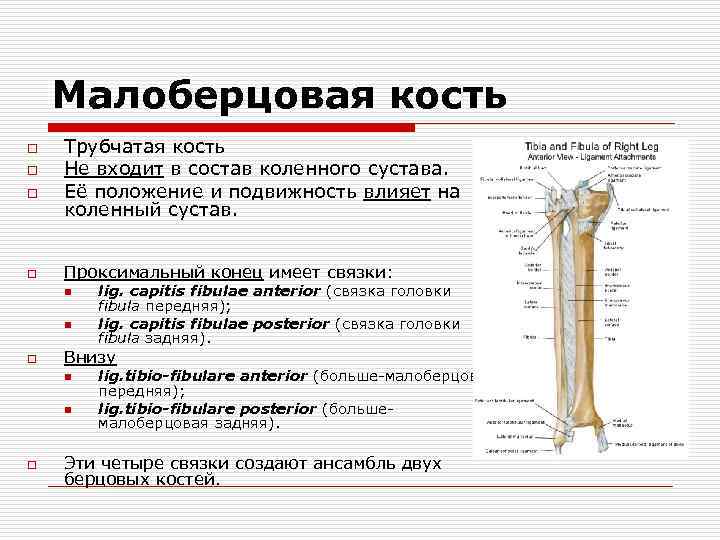 Малоберцовая кость o o Трубчатая кость Не входит в состав коленного сустава. Её положение и подвижность влияет на коленный сустав. Проксимальный конец имеет связки: n n o Внизу n n o lig. capitis fibulae anterior (связка головки fibula передняя); lig. capitis fibulae posterior (связка головки fibula задняя). lig. tibiо-fibulare anterior (больше малоберцовая передняя); lig. tibiо-fibulare posterior (больше малоберцовая задняя). Эти четыре связки создают ансамбль двух берцовых костей.
Малоберцовая кость o o Трубчатая кость Не входит в состав коленного сустава. Её положение и подвижность влияет на коленный сустав. Проксимальный конец имеет связки: n n o Внизу n n o lig. capitis fibulae anterior (связка головки fibula передняя); lig. capitis fibulae posterior (связка головки fibula задняя). lig. tibiо-fibulare anterior (больше малоберцовая передняя); lig. tibiо-fibulare posterior (больше малоберцовая задняя). Эти четыре связки создают ансамбль двух берцовых костей.
 Малоберцовая кость o o o Дистальный конец fibulae наружная лодыжка (более выражена, чем внутренняя), с мощными связками. Тибио фибулярные связки формируют берцовую вилку (входит в состав голеностопного сустава). При ее травме возникает диастаз лодыжек, ведущий к нестабильности. Нестабильность в голеностопном суставе сопровождается рецидивирующим вывихом и укорочением нижней конечности.
Малоберцовая кость o o o Дистальный конец fibulae наружная лодыжка (более выражена, чем внутренняя), с мощными связками. Тибио фибулярные связки формируют берцовую вилку (входит в состав голеностопного сустава). При ее травме возникает диастаз лодыжек, ведущий к нестабильности. Нестабильность в голеностопном суставе сопровождается рецидивирующим вывихом и укорочением нижней конечности.
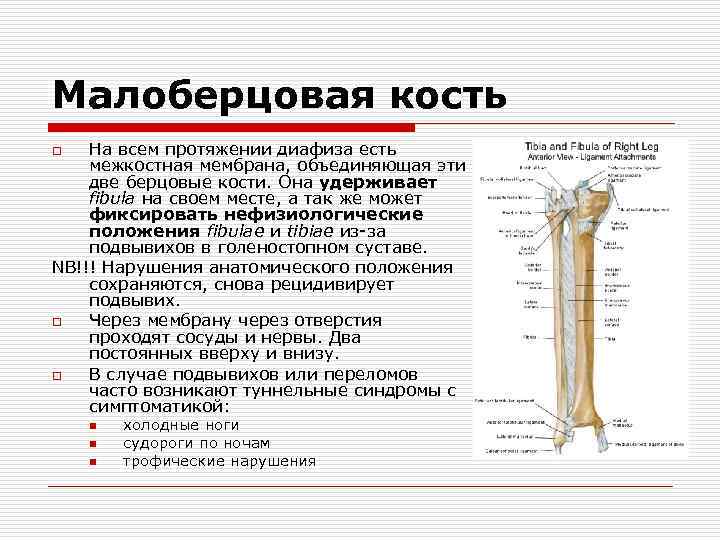 Малоберцовая кость На всем протяжении диафиза есть межкостная мембрана, объединяющая эти две берцовые кости. Она удерживает fibula на своем месте, а так же может фиксировать нефизиологические положения fibulae и tibiae из за подвывихов в голеностопном суставе. NB!!! Нарушения анатомического положения сохраняются, снова рецидивирует подвывих. o Через мембрану через отверстия проходят сосуды и нервы. Два постоянных вверху и внизу. o В случае подвывихов или переломов часто возникают туннельные синдромы с симптоматикой: o n n n холодные ноги судороги по ночам трофические нарушения
Малоберцовая кость На всем протяжении диафиза есть межкостная мембрана, объединяющая эти две берцовые кости. Она удерживает fibula на своем месте, а так же может фиксировать нефизиологические положения fibulae и tibiae из за подвывихов в голеностопном суставе. NB!!! Нарушения анатомического положения сохраняются, снова рецидивирует подвывих. o Через мембрану через отверстия проходят сосуды и нервы. Два постоянных вверху и внизу. o В случае подвывихов или переломов часто возникают туннельные синдромы с симптоматикой: o n n n холодные ноги судороги по ночам трофические нарушения
 Биомеханика головки fibula o o Вектор подвижности головки fibulae относительно tibiae эта косая линия: кпереди, кнаружи, кверху. При движении латеральной лодыжки вперед, голень производит пронацию (эверсию); При движении латеральной лодыжки назад, голень производит супинацию (инверсию). Оба апофиза малоберцовой кости «играют» вместе (если головка идет вперед, латеральная лодыжка – назад, и наоборот)
Биомеханика головки fibula o o Вектор подвижности головки fibulae относительно tibiae эта косая линия: кпереди, кнаружи, кверху. При движении латеральной лодыжки вперед, голень производит пронацию (эверсию); При движении латеральной лодыжки назад, голень производит супинацию (инверсию). Оба апофиза малоберцовой кости «играют» вместе (если головка идет вперед, латеральная лодыжка – назад, и наоборот)
 Дисфункции fibulae: o o o переднее смещение головки fibula заднее смещение головки fibulae нижнее смещение головки fibulae
Дисфункции fibulae: o o o переднее смещение головки fibula заднее смещение головки fibulae нижнее смещение головки fibulae
 Тесты малоберцовой кости o o ВАРИАНТ № 1 Пациент лежит на спине. Исследуемая нижняя конечность, согнутая в колене, стопа на столе и несколько ротирована внутрь. Врач усаживается на стопу пациента лицом к его голове. n n o Латеральной рукой щипком 1 2 3 пальцами (или 1 м и согнутым 2 м) захватывает головку fibulae cпереди и сзади. Медиальная рука врача укладывается на бугристость tibiae, прочно удерживая кость. Техника: n Врач производит смещение головки кзади и кпереди, причем медиальная рука удерживает большеберцовую кость от ротации.
Тесты малоберцовой кости o o ВАРИАНТ № 1 Пациент лежит на спине. Исследуемая нижняя конечность, согнутая в колене, стопа на столе и несколько ротирована внутрь. Врач усаживается на стопу пациента лицом к его голове. n n o Латеральной рукой щипком 1 2 3 пальцами (или 1 м и согнутым 2 м) захватывает головку fibulae cпереди и сзади. Медиальная рука врача укладывается на бугристость tibiae, прочно удерживая кость. Техника: n Врач производит смещение головки кзади и кпереди, причем медиальная рука удерживает большеберцовую кость от ротации.
 Тесты малоберцовой кости o o ВАРИАНТ № 2 Пациент лежит на спине. Исследуемая нижняя конечность, согнутая в колене, стопа на столе и несколько ротирована кнутри. Врач усаживается сбоку, фиксирую стопу пациента, либо стоит сбоку, на уровне колена (может фиксировать стопу пациента своим коленом). n n Руки врача охватывают спереди и сзади верхнюю часть голени. 2 5 пальцы переплетены на внутренней поверхности tibiae. 1 е пальцы ложатся на переднюю и заднюю поверхности головки fibulae. Надавливая то одним, то другим большим пальцем на головку fibulae, врач перемещает ее кпереди и кзади, определяя границы подвижности.
Тесты малоберцовой кости o o ВАРИАНТ № 2 Пациент лежит на спине. Исследуемая нижняя конечность, согнутая в колене, стопа на столе и несколько ротирована кнутри. Врач усаживается сбоку, фиксирую стопу пациента, либо стоит сбоку, на уровне колена (может фиксировать стопу пациента своим коленом). n n Руки врача охватывают спереди и сзади верхнюю часть голени. 2 5 пальцы переплетены на внутренней поверхности tibiae. 1 е пальцы ложатся на переднюю и заднюю поверхности головки fibulae. Надавливая то одним, то другим большим пальцем на головку fibulae, врач перемещает ее кпереди и кзади, определяя границы подвижности.
 Тесты малоберцовой кости o o ВАРИАНТ № 3 (ГЛОБАЛЬНЫЙ ТЕСТ fibulae) Пациент лежит на спине. Исследуемая нижняя конечность, согнутая в колене, стопа на столе, чуть ротирована кнутри. Врач усаживается сбоку, лицом к пациенту. n n o o o Медиальная рука охватывает голень пациента, проходит изнутри в подколенную ямку; кисть совершив супинацию, захватывает щипком 1 го и 2 го пальцев головку fibulae. Одновременно, прижимает голень пациента к своей грудной клетке (фулькрум). Кисть латеральной руки щипком 1 го и 2 го пальцев захватывает малоберцовую кость в области латеральной лодыжки. Тестирование: 1. прослушивание (на наличие активных напряжений) 2. активный тест n n Индуцируем движение головки вентрально, оцениваем готовность наружной лодыжки совержить движение назад Индуцируем движение головки дорзально, оцениваем готовность нар. лодыжки совершить движение вперед Повторяем то же, индуцируя нар. лодыжку, оценивая движение головки. Оцениваем возможность наружной/внутренней ротации fibulae и возможность ее смещения вниз
Тесты малоберцовой кости o o ВАРИАНТ № 3 (ГЛОБАЛЬНЫЙ ТЕСТ fibulae) Пациент лежит на спине. Исследуемая нижняя конечность, согнутая в колене, стопа на столе, чуть ротирована кнутри. Врач усаживается сбоку, лицом к пациенту. n n o o o Медиальная рука охватывает голень пациента, проходит изнутри в подколенную ямку; кисть совершив супинацию, захватывает щипком 1 го и 2 го пальцев головку fibulae. Одновременно, прижимает голень пациента к своей грудной клетке (фулькрум). Кисть латеральной руки щипком 1 го и 2 го пальцев захватывает малоберцовую кость в области латеральной лодыжки. Тестирование: 1. прослушивание (на наличие активных напряжений) 2. активный тест n n Индуцируем движение головки вентрально, оцениваем готовность наружной лодыжки совержить движение назад Индуцируем движение головки дорзально, оцениваем готовность нар. лодыжки совершить движение вперед Повторяем то же, индуцируя нар. лодыжку, оценивая движение головки. Оцениваем возможность наружной/внутренней ротации fibulae и возможность ее смещения вниз
 Коррекция переднего смещения головки fibulae o o o Техника № 1 Пациент: лежит на спине ноги выпрямлены. Под дистальный конец бедра подложен валик. Врач находится со стороны дисфункции. Положение рук: n n o Каудальная рука захватывает дистальный конец голени; Цефалическая рука, захватив кредит кожи, укладывается областью тенара на переднюю поверхность головки fibula, пальцы охватывают мышечную массу на задней поверхности голени. Локоть упирается в подвздошную ямку врача, предплечье ориентировано перпендикулярно голени пациента. Техника коррекции: n n n Врач каудальной рукой проводит ротацию голени внутрь до ощущения максимального напряжения на уровне головки fibulae. Цефалической рукой врач перемещает головку fibulae в заднее положение (за счет движения тазом); а затем, привстав на цыпочки и резко упав на пятки, производит резкий нажим на головку fibulae кзади (слаг)
Коррекция переднего смещения головки fibulae o o o Техника № 1 Пациент: лежит на спине ноги выпрямлены. Под дистальный конец бедра подложен валик. Врач находится со стороны дисфункции. Положение рук: n n o Каудальная рука захватывает дистальный конец голени; Цефалическая рука, захватив кредит кожи, укладывается областью тенара на переднюю поверхность головки fibula, пальцы охватывают мышечную массу на задней поверхности голени. Локоть упирается в подвздошную ямку врача, предплечье ориентировано перпендикулярно голени пациента. Техника коррекции: n n n Врач каудальной рукой проводит ротацию голени внутрь до ощущения максимального напряжения на уровне головки fibulae. Цефалической рукой врач перемещает головку fibulae в заднее положение (за счет движения тазом); а затем, привстав на цыпочки и резко упав на пятки, производит резкий нажим на головку fibulae кзади (слаг)
 Коррекция переднего смещения головки fibulae o o Техника № 2 (МЭТ) Пациент: лежа на животе, нога согнута в колене, голень расположена вертикально. Врач расположен сидя на краю стола со стороны дисфункции лицом к голове пациента. Стопа тыльной поверхностью укладывается на медиальное надплечье врача. Положение рук: n n n Латеральная рука врача контролирует головку fibulae 1 м и 2 м пальцами. Медиальная рука, захватив пятку пациента, производит подошвенную флексию, супинацию (инверсию) и внутреннюю ротацию стопы под контролем ощущения на уровне головки fibulae. Больной производит тыльную флексию стопы против сопротивления врача 3 секунды, после чего врач вновь делает подошвенную флексию, инверсию и внутреннюю ротацию стопы.
Коррекция переднего смещения головки fibulae o o Техника № 2 (МЭТ) Пациент: лежа на животе, нога согнута в колене, голень расположена вертикально. Врач расположен сидя на краю стола со стороны дисфункции лицом к голове пациента. Стопа тыльной поверхностью укладывается на медиальное надплечье врача. Положение рук: n n n Латеральная рука врача контролирует головку fibulae 1 м и 2 м пальцами. Медиальная рука, захватив пятку пациента, производит подошвенную флексию, супинацию (инверсию) и внутреннюю ротацию стопы под контролем ощущения на уровне головки fibulae. Больной производит тыльную флексию стопы против сопротивления врача 3 секунды, после чего врач вновь делает подошвенную флексию, инверсию и внутреннюю ротацию стопы.
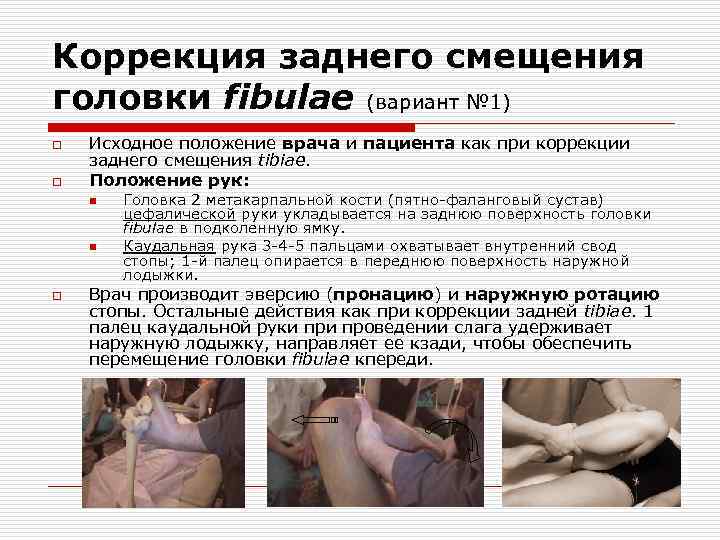 Коррекция заднего смещения головки fibulae (вариант № 1) o o Исходное положение врача и пациента как при коррекции заднего смещения tibiae. Положение рук: n n o Головка 2 метакарпальной кости (пятно фаланговый сустав) цефалической руки укладывается на заднюю поверхность головки fibulae в подколенную ямку. Каудальная рука 3 4 5 пальцами охватывает внутренний свод стопы; 1 й палец опирается в переднюю поверхность наружной лодыжки. Врач производит эверсию (пронацию) и наружную ротацию стопы. Остальные действия как при коррекции задней tibiae. 1 палец каудальной руки проведении слага удерживает наружную лодыжку, направляет ее кзади, чтобы обеспечить перемещение головки fibulae кпереди.
Коррекция заднего смещения головки fibulae (вариант № 1) o o Исходное положение врача и пациента как при коррекции заднего смещения tibiae. Положение рук: n n o Головка 2 метакарпальной кости (пятно фаланговый сустав) цефалической руки укладывается на заднюю поверхность головки fibulae в подколенную ямку. Каудальная рука 3 4 5 пальцами охватывает внутренний свод стопы; 1 й палец опирается в переднюю поверхность наружной лодыжки. Врач производит эверсию (пронацию) и наружную ротацию стопы. Остальные действия как при коррекции задней tibiae. 1 палец каудальной руки проведении слага удерживает наружную лодыжку, направляет ее кзади, чтобы обеспечить перемещение головки fibulae кпереди.
 Коррекция заднего смещения головки fibulae (вариант № 2) o o o Пациент лежит на спине, ноги прямые. Врач стоит со стороны дисфункции. Положение рук: n n o Цефалическая рука – щипком 1 го и 2 3 х пальцев обхватывает головку fibulae. Каудальная рука – удерживает пятку, препятствуя сгибанию ноги в коленном суставе. Коррекция: n n Пациент старается согнуть ногу в коленном и тазобедренном суставе, скользя пяткой по кушетке, через сопротивление врача. Врач осуществляет давление 2 м пальцем цефалической руки на головку fibulae в вентральном направлении.
Коррекция заднего смещения головки fibulae (вариант № 2) o o o Пациент лежит на спине, ноги прямые. Врач стоит со стороны дисфункции. Положение рук: n n o Цефалическая рука – щипком 1 го и 2 3 х пальцев обхватывает головку fibulae. Каудальная рука – удерживает пятку, препятствуя сгибанию ноги в коленном суставе. Коррекция: n n Пациент старается согнуть ногу в коленном и тазобедренном суставе, скользя пяткой по кушетке, через сопротивление врача. Врач осуществляет давление 2 м пальцем цефалической руки на головку fibulae в вентральном направлении.
 Нижнее смещение fibulae o Часто подвывихи голеностопного сустава сопровождается опусканием fibulae (супинация стопы). Пятка меняет точку опоры с пяточного бугра на наружный край – происходит инверсия пятки, и опускание латеральной лодыжки вниз. n Внизу возникает напряжение. n Вверху – опускание головки fibulae и натяжение межкостной мембраны
Нижнее смещение fibulae o Часто подвывихи голеностопного сустава сопровождается опусканием fibulae (супинация стопы). Пятка меняет точку опоры с пяточного бугра на наружный край – происходит инверсия пятки, и опускание латеральной лодыжки вниз. n Внизу возникает напряжение. n Вверху – опускание головки fibulae и натяжение межкостной мембраны
 Тест нижнего смещения fibulae o o o Пациент: лежа на спине, ноги согнуты, сомкнуты между собой, стопы на столе. Врач: стоит у ног пациента 1. оценка положения наружных лодыжек n n Чтобы выровнять положение стоп, укладываем руки позади пяток и просим пациента, скользя по столу, подтягивать пятки к ягодицам. Укладываем свои указательные пальцы под наружными лодыжками, оцениваем их положение. NB!!! Если fibula опущена внизу (латеральной лодыжкой), то так же опущена и наверху (головкой). o 2. оценка положения головок fibulae o Врач укладывает пальцы на головки fibulae справа слева и оценивает их позиции. Возможны варианты несоответствия. n n n [нехарактерный вариант] латеральная лодыжка опущена, а головка fibulae выше и наоборот. Это может свидетельствовать либо о переломе одной из костей голени, либо об адаптации малоберцовой по отношению к большеберцовой кости. [характерный вариант] переднее смещение головки сопровождается задним положением латеральной лодыжки. Может быть так же посттравматическая адаптационная торсия или деторсия (внутрикостное повреждение, стрейн)
Тест нижнего смещения fibulae o o o Пациент: лежа на спине, ноги согнуты, сомкнуты между собой, стопы на столе. Врач: стоит у ног пациента 1. оценка положения наружных лодыжек n n Чтобы выровнять положение стоп, укладываем руки позади пяток и просим пациента, скользя по столу, подтягивать пятки к ягодицам. Укладываем свои указательные пальцы под наружными лодыжками, оцениваем их положение. NB!!! Если fibula опущена внизу (латеральной лодыжкой), то так же опущена и наверху (головкой). o 2. оценка положения головок fibulae o Врач укладывает пальцы на головки fibulae справа слева и оценивает их позиции. Возможны варианты несоответствия. n n n [нехарактерный вариант] латеральная лодыжка опущена, а головка fibulae выше и наоборот. Это может свидетельствовать либо о переломе одной из костей голени, либо об адаптации малоберцовой по отношению к большеберцовой кости. [характерный вариант] переднее смещение головки сопровождается задним положением латеральной лодыжки. Может быть так же посттравматическая адаптационная торсия или деторсия (внутрикостное повреждение, стрейн)
 Техника баланса fibulae o o o Пациент: лежа на спине, нижняя конечность согнута, стопа на столе, чуть ротирована кнутри. Врач: садится на край стола со стороны дисфункции, лицом к голове пациента. Положение рук: n n n o Наружная рука врача щипком 1 го и 2 го пальцев (2 й палец в виде крючка) обнимает наружную лодыжку спереди снизу и сзади. Внутренняя рука, пройдя под коленом пациента, щипком захватывает головку fibulae. Грудная клетка врача создает фулькрум tibiae (на её уровне). Крючком наружной руки врач производит слабую индукцию подъема fibulae , после чего, ослабив напряжение, слушает и следует за перемещением концов fibula до остановки движения и появления фасциального дыхания.
Техника баланса fibulae o o o Пациент: лежа на спине, нижняя конечность согнута, стопа на столе, чуть ротирована кнутри. Врач: садится на край стола со стороны дисфункции, лицом к голове пациента. Положение рук: n n n o Наружная рука врача щипком 1 го и 2 го пальцев (2 й палец в виде крючка) обнимает наружную лодыжку спереди снизу и сзади. Внутренняя рука, пройдя под коленом пациента, щипком захватывает головку fibulae. Грудная клетка врача создает фулькрум tibiae (на её уровне). Крючком наружной руки врач производит слабую индукцию подъема fibulae , после чего, ослабив напряжение, слушает и следует за перемещением концов fibula до остановки движения и появления фасциального дыхания.
 Техника лифт fibulae o o o Пациент лежит на спине, нижняя конечность согнута, стопа на столе. Врач садится на край стола со стороны дисфункции, лицом к голове пациента. Положение рук: n n o Этапы коррекции: n n o Медиальная рука врача удерживает стопу по задней поверхности пяточной кости. Кисть наружной руки использует в качестве опоры медиальное бедро врача; крючком 2 го пальца плотно контактирует с нар. лодыжкой (снизу). Врач просит пациента совершать тыльную флексию, при этом противодействует опусканию нар. лодыжки (3 сек. ) На фазе расслабления индуцируем нар. лодыжку цефалически. Техника повторяется несколько раз до расслабления межкостной мембраны.
Техника лифт fibulae o o o Пациент лежит на спине, нижняя конечность согнута, стопа на столе. Врач садится на край стола со стороны дисфункции, лицом к голове пациента. Положение рук: n n o Этапы коррекции: n n o Медиальная рука врача удерживает стопу по задней поверхности пяточной кости. Кисть наружной руки использует в качестве опоры медиальное бедро врача; крючком 2 го пальца плотно контактирует с нар. лодыжкой (снизу). Врач просит пациента совершать тыльную флексию, при этом противодействует опусканию нар. лодыжки (3 сек. ) На фазе расслабления индуцируем нар. лодыжку цефалически. Техника повторяется несколько раз до расслабления межкостной мембраны.
 Тест наружней-внутренней ротации fibulae o o Врач: фиксирует малоберцовую кость пациента обеими кистями (снизу – дистальными фалангами пальцев; сверху – областью тенаров и колонн больших пальцев). Создавая напряжение тканей во внутреннее и наружное вращение fibulae, тестирует её подвижность.
Тест наружней-внутренней ротации fibulae o o Врач: фиксирует малоберцовую кость пациента обеими кистями (снизу – дистальными фалангами пальцев; сверху – областью тенаров и колонн больших пальцев). Создавая напряжение тканей во внутреннее и наружное вращение fibulae, тестирует её подвижность.
 Коррекция дисфункции fibulae в наружной ротации o o Врач: устанавливает тенары и колонны больших пальцев обеих кистей под малоберцовую кость, подпирая её снизу. Пациент: активно осуществляет наружную ротацию голени через сопротивление врача.
Коррекция дисфункции fibulae в наружной ротации o o Врач: устанавливает тенары и колонны больших пальцев обеих кистей под малоберцовую кость, подпирая её снизу. Пациент: активно осуществляет наружную ротацию голени через сопротивление врача.
 Коррекция дисфункции fibulae во внутренней ротации o o Врач: устанавливает тенары и колонны больших пальцев над малоберцовой костью, опираясь на неё сверху. Пациент: активно осуществляет внутреннюю ротацию голени через сопротивление врача.
Коррекция дисфункции fibulae во внутренней ротации o o Врач: устанавливает тенары и колонны больших пальцев над малоберцовой костью, опираясь на неё сверху. Пациент: активно осуществляет внутреннюю ротацию голени через сопротивление врача.
 Нижний tibia-fibula сустав o o Позиция наружной лодыжки созвучна с головкой fibulae На положение наружной лодыжки влияет позиция ротации tibiae наружная лодыжка способна адаптироваться к ротационной дисфункции tibiae. Дисфункция наружной ротации tibiae под бедром ведет n n o Серьезные травмы голеностопа (переломы, рецидивирующие подвывихи) способны приводить к n n o o к заднему положению головки fibulae. Стопа должна быть максимально центрирована, поэтому происходит смещение вилки и ориентация наружной лодыжки кпереди. диастазу лодыжек, и это может проявляться гиперподвижностью наружной лодыжки. Остеопатически возможно уравновесить. Обязательно рекомендовать эластичный бинт.
Нижний tibia-fibula сустав o o Позиция наружной лодыжки созвучна с головкой fibulae На положение наружной лодыжки влияет позиция ротации tibiae наружная лодыжка способна адаптироваться к ротационной дисфункции tibiae. Дисфункция наружной ротации tibiae под бедром ведет n n o Серьезные травмы голеностопа (переломы, рецидивирующие подвывихи) способны приводить к n n o o к заднему положению головки fibulae. Стопа должна быть максимально центрирована, поэтому происходит смещение вилки и ориентация наружной лодыжки кпереди. диастазу лодыжек, и это может проявляться гиперподвижностью наружной лодыжки. Остеопатически возможно уравновесить. Обязательно рекомендовать эластичный бинт.
 Тест нижнего tibia-fibula сустава o o Пациент лежит на спине, нижняя конечность выпрямлена. Врач: стоит сбоку на уровне стоп пациента, своим коленом и бедром создав нейтральное положение в его голеностопном суставе. n n Медиальной рукой стабилизируем голеностоп в компрессии, включая таран, пятку и медиальную лодыжку; Латеральной рукой щипком пальцев захватываем наружную лодыжку; создаем небольшую компрессию навстречу двух лодыжек; пытаемся переместить наружную лодыжку кпереди и кзади относительно неподвижной внутренней лодыжки.
Тест нижнего tibia-fibula сустава o o Пациент лежит на спине, нижняя конечность выпрямлена. Врач: стоит сбоку на уровне стоп пациента, своим коленом и бедром создав нейтральное положение в его голеностопном суставе. n n Медиальной рукой стабилизируем голеностоп в компрессии, включая таран, пятку и медиальную лодыжку; Латеральной рукой щипком пальцев захватываем наружную лодыжку; создаем небольшую компрессию навстречу двух лодыжек; пытаемся переместить наружную лодыжку кпереди и кзади относительно неподвижной внутренней лодыжки.
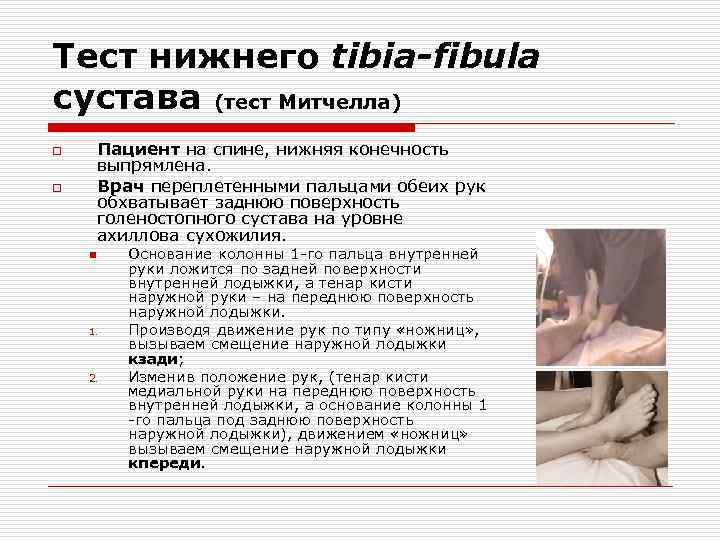 Тест нижнего tibia-fibula сустава (тест Митчелла) Пациент на спине, нижняя конечность выпрямлена. Врач переплетенными пальцами обеих рук обхватывает заднюю поверхность голеностопного сустава на уровне ахиллова сухожилия. o o n 1. 2. Основание колонны 1 го пальца внутренней руки ложится по задней поверхности внутренней лодыжки, а тенар кисти наружной руки – на переднюю поверхность наружной лодыжки. Производя движение рук по типу «ножниц» , вызываем смещение наружной лодыжки кзади; Изменив положение рук, (тенар кисти медиальной руки на переднюю поверхность внутренней лодыжки, а основание колонны 1 го пальца под заднюю поверхность наружной лодыжки), движением «ножниц» вызываем смещение наружной лодыжки кпереди.
Тест нижнего tibia-fibula сустава (тест Митчелла) Пациент на спине, нижняя конечность выпрямлена. Врач переплетенными пальцами обеих рук обхватывает заднюю поверхность голеностопного сустава на уровне ахиллова сухожилия. o o n 1. 2. Основание колонны 1 го пальца внутренней руки ложится по задней поверхности внутренней лодыжки, а тенар кисти наружной руки – на переднюю поверхность наружной лодыжки. Производя движение рук по типу «ножниц» , вызываем смещение наружной лодыжки кзади; Изменив положение рук, (тенар кисти медиальной руки на переднюю поверхность внутренней лодыжки, а основание колонны 1 го пальца под заднюю поверхность наружной лодыжки), движением «ножниц» вызываем смещение наружной лодыжки кпереди.
 Коррекция переднего смещения наружной лодыжки (по Митчеллу) o Врач укладывает руки, как при оценке заднего смещения наружной лодыжки (основание колонны 1 го пальца внутренней руки ложится по задней поверхности внутренней лодыжки, а тенар кисти наружной руки – на переднюю поверхность наружной лодыжки). n n n o Движением «ножниц» обеих рук выводим кзади наружную лодыжку и создаем напряжение тканей. После этого просим пациента медленно производить подошвенную, а затем тыльную флексию стопой поочередно несколько раз. Удерживаем ткани в напряжении, добиваясь релиза. В случае необходимости, врач увеличивает параметры (движением «ножницами» ).
Коррекция переднего смещения наружной лодыжки (по Митчеллу) o Врач укладывает руки, как при оценке заднего смещения наружной лодыжки (основание колонны 1 го пальца внутренней руки ложится по задней поверхности внутренней лодыжки, а тенар кисти наружной руки – на переднюю поверхность наружной лодыжки). n n n o Движением «ножниц» обеих рук выводим кзади наружную лодыжку и создаем напряжение тканей. После этого просим пациента медленно производить подошвенную, а затем тыльную флексию стопой поочередно несколько раз. Удерживаем ткани в напряжении, добиваясь релиза. В случае необходимости, врач увеличивает параметры (движением «ножницами» ).
 Коррекция заднего смещения наружной лодыжки o o Положение рук врача – как при тесте переднего смещения наружной лодыжки, Этапы коррекции аналогичны вышеописанным.
Коррекция заднего смещения наружной лодыжки o o Положение рук врача – как при тесте переднего смещения наружной лодыжки, Этапы коррекции аналогичны вышеописанным.
 Прямая коррекция переднего смещения наружной лодыжки o o Пациент лежит на спине, ноги вытянуты Врач: расположен у ног пациента со стороны дисфункции. n n n Укладываем тенар и колонну 1 го пальца наружной руки на переднюю поверхность наружной лодыжки. 4 и 5 пальцы захватывают пяточную кость. 2 и 3 пальцы на уровне ахилла. Основанием 1 го пальца врач захватывает кредит кожи, чтобы иметь хорошую опору на лодыжке. Локоть наружной руки – в подвздошной ямке. Медиальная рука врача захватывает голеностопный сустав, вводит в напряжение через компрессию таранную, пяточную и большеберцовую кости Производим внутреннюю ротацию tibiae до появления напряжения на уровне наружной лодыжки. Врач производит слаг за счет индукции веса своего тела на локоть и предплечье наружной руки.
Прямая коррекция переднего смещения наружной лодыжки o o Пациент лежит на спине, ноги вытянуты Врач: расположен у ног пациента со стороны дисфункции. n n n Укладываем тенар и колонну 1 го пальца наружной руки на переднюю поверхность наружной лодыжки. 4 и 5 пальцы захватывают пяточную кость. 2 и 3 пальцы на уровне ахилла. Основанием 1 го пальца врач захватывает кредит кожи, чтобы иметь хорошую опору на лодыжке. Локоть наружной руки – в подвздошной ямке. Медиальная рука врача захватывает голеностопный сустав, вводит в напряжение через компрессию таранную, пяточную и большеберцовую кости Производим внутреннюю ротацию tibiae до появления напряжения на уровне наружной лодыжки. Врач производит слаг за счет индукции веса своего тела на локоть и предплечье наружной руки.
 Прямая коррекция заднего смещения наружной лодыжки o o Пациент лежит на спине, ноги вытянуты. Врач стоит у ног пациента. n n o Латеральную руку врач располагает колонной 1 го пальца под наружной лодыжкой по задней поверхности. 1 й палец выпрямлен и лежит по оси fibula. Остальные пальцы захватывают пяточную кость. Вилкой 1 го межпальцевого промежутка медиальной руки врач захватывает с тыльной поверхности берцовую вилку. 3, 4 и 5 пальцы захватывают снизу 1 й палец (!) латеральной руки с тем, чтобы усилить контакт с наружной лодыжкой. Врач приподнимает ногу и производит хлесткий удар по столу. n n n Ударяется рука врача, а не стопа. Создается вектор инерции, который опускает tibia против опоры со стороны наружной лодыжки Стопы должны находиться в N положении.
Прямая коррекция заднего смещения наружной лодыжки o o Пациент лежит на спине, ноги вытянуты. Врач стоит у ног пациента. n n o Латеральную руку врач располагает колонной 1 го пальца под наружной лодыжкой по задней поверхности. 1 й палец выпрямлен и лежит по оси fibula. Остальные пальцы захватывают пяточную кость. Вилкой 1 го межпальцевого промежутка медиальной руки врач захватывает с тыльной поверхности берцовую вилку. 3, 4 и 5 пальцы захватывают снизу 1 й палец (!) латеральной руки с тем, чтобы усилить контакт с наружной лодыжкой. Врач приподнимает ногу и производит хлесткий удар по столу. n n n Ударяется рука врача, а не стопа. Создается вектор инерции, который опускает tibia против опоры со стороны наружной лодыжки Стопы должны находиться в N положении.
 Техника фасциального баланса лодыжек o o o Пациент лежит на спине. Врач стоит или сидит у ног больного. Положение рук: n n o Гипотенары обеих рук укладываются на пяточную кость с наружной и внутренней сторон; Тенары на лодыжки. 1 е пальцы обеих рук ориентированы по оси берцовых костей, направлены проксимально Остальные пальцы могут быть переплетены на уровне ахилла. Техника коррекции: n n Врач создает очень легкую компрессию рук, после чего наполовину снимает эту компрессию и исследует фасциальное напряжение (производит прослушивание). Так можно определить, где располагается основное остеопатическое повреждение. После этапа прослушивания, врач может произвести специфическую коррекцию имеющейся дисфункции
Техника фасциального баланса лодыжек o o o Пациент лежит на спине. Врач стоит или сидит у ног больного. Положение рук: n n o Гипотенары обеих рук укладываются на пяточную кость с наружной и внутренней сторон; Тенары на лодыжки. 1 е пальцы обеих рук ориентированы по оси берцовых костей, направлены проксимально Остальные пальцы могут быть переплетены на уровне ахилла. Техника коррекции: n n Врач создает очень легкую компрессию рук, после чего наполовину снимает эту компрессию и исследует фасциальное напряжение (производит прослушивание). Так можно определить, где располагается основное остеопатическое повреждение. После этапа прослушивания, врач может произвести специфическую коррекцию имеющейся дисфункции
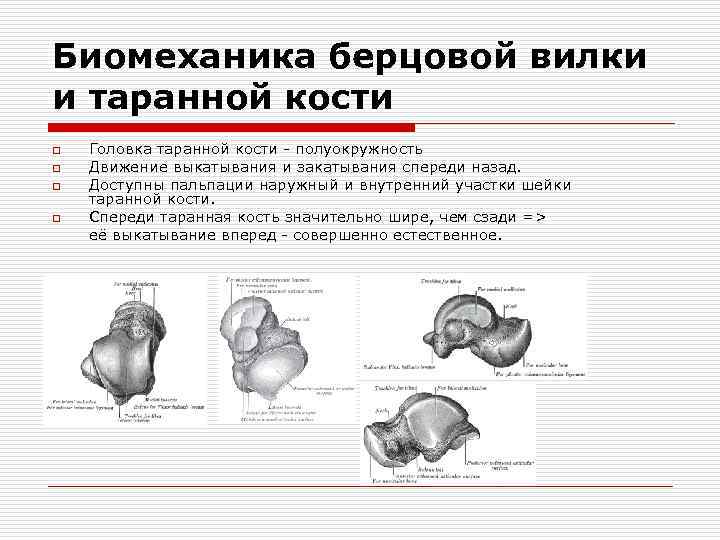 Биомеханика берцовой вилки и таранной кости o o Головка таранной кости полуокружность Движение выкатывания и закатывания спереди назад. Доступны пальпации наружный и внутренний участки шейки таранной кости. Спереди таранная кость значительно шире, чем сзади => её выкатывание вперед совершенно естественное.
Биомеханика берцовой вилки и таранной кости o o Головка таранной кости полуокружность Движение выкатывания и закатывания спереди назад. Доступны пальпации наружный и внутренний участки шейки таранной кости. Спереди таранная кость значительно шире, чем сзади => её выкатывание вперед совершенно естественное.
 Тест сустава берцовой вилки – таранной кости o o o Пациент лежит на спине. Врач стоит со стороны дисфункции. Положение рук: n n o Техника: n o o Каудальной рукой врач обхватывает со стороны тыла стопу, переводит ее в нейтральное положение и создает компрессию по направлению к столу, блокируя таким образом таранную и пяточную кости. Иммобилизирует их. Цефалическая рука выпрямлена или почти выпрямлена; захватывает вилкой 1 й межпальцевого промежутка наружную и внутреннюю лодыжки. Врач производит оценку смещаемости берцовой вилки относительно таранной кости кзади и кпереди. NB!!! Движение идет от плеча! NB!!! В норме подвижность берцовой вилки кзади несколько больше, чем кпереди.
Тест сустава берцовой вилки – таранной кости o o o Пациент лежит на спине. Врач стоит со стороны дисфункции. Положение рук: n n o Техника: n o o Каудальной рукой врач обхватывает со стороны тыла стопу, переводит ее в нейтральное положение и создает компрессию по направлению к столу, блокируя таким образом таранную и пяточную кости. Иммобилизирует их. Цефалическая рука выпрямлена или почти выпрямлена; захватывает вилкой 1 й межпальцевого промежутка наружную и внутреннюю лодыжки. Врач производит оценку смещаемости берцовой вилки относительно таранной кости кзади и кпереди. NB!!! Движение идет от плеча! NB!!! В норме подвижность берцовой вилки кзади несколько больше, чем кпереди.
 Дисфункции «вилка таран» o Передняя вилка n n o Если определяется большая подвижность берцовой вилки кпереди (тест сравнительный!) либо амплитуда кпереди кзади одинакова => дисфункция в переднем смещении берцовой вилки. Передний таран n Если определяется резкое ограничение переднего смещения берцовой вилки => передняя фиксация таранной кости.
Дисфункции «вилка таран» o Передняя вилка n n o Если определяется большая подвижность берцовой вилки кпереди (тест сравнительный!) либо амплитуда кпереди кзади одинакова => дисфункция в переднем смещении берцовой вилки. Передний таран n Если определяется резкое ограничение переднего смещения берцовой вилки => передняя фиксация таранной кости.
 Тесты передней таранной кости Активный тест. o Пациент лежит на спине. o Врач стоит у ног пациента. n Просим больного произвести тыльную флексию стопы, затем – подошвенную флексию. NB!!! o Ограничение тыльной флексии + увеличение подошвенной флексии признак передней дисфункции таранной кости o Ограничение подошвенной флексии + увеличение тыльной флексии косвенный признак передней дисфункции берцовой вилки.
Тесты передней таранной кости Активный тест. o Пациент лежит на спине. o Врач стоит у ног пациента. n Просим больного произвести тыльную флексию стопы, затем – подошвенную флексию. NB!!! o Ограничение тыльной флексии + увеличение подошвенной флексии признак передней дисфункции таранной кости o Ограничение подошвенной флексии + увеличение тыльной флексии косвенный признак передней дисфункции берцовой вилки.
 Специфический тест (Дидье Леугра) o o o Пациент лежит на спине, ноги прямые; стопы – у торцевого края стола. Врач стоит у края стола. Положение рук (обе руки работают синхронно): n n o Техника. n n o 1 е пальцы врача контактируют с передне медиальным участком шейки таранных костей (кпереди и несколько выше конца внутренней лодыжки); 2 е пальцы – в контакте с передне наружным участком шейки таранной кости (кпереди и выше конца наружной лодыжки); Ладонь укладывается на тыльную поверхность стопы. Остальные пальцы произвольно захватывают внешний край стопы. Врач ладонями обеих рук производит подошвенную флексию стоп и при этом 1 ми и 2 ми пальцами ощущает степень "выкатывания" таранной кости из берцовых вилок. Врач упирается своими бедрами в подошвенные поверхности стоп пациента и, наклоняя тело вперед, индуцирует тыльную флексию стоп. При этом 1 ми и 2 ми пальцами врач определяет степень "выкатывания закатывания" таранной кости в берцовую вилку. Интерпретация: n Большая степень выкатывания и ограничение закатывания таранной кости в берцовую вилку четко указывают на наличие дисфункции – «передняя таранная кость» .
Специфический тест (Дидье Леугра) o o o Пациент лежит на спине, ноги прямые; стопы – у торцевого края стола. Врач стоит у края стола. Положение рук (обе руки работают синхронно): n n o Техника. n n o 1 е пальцы врача контактируют с передне медиальным участком шейки таранных костей (кпереди и несколько выше конца внутренней лодыжки); 2 е пальцы – в контакте с передне наружным участком шейки таранной кости (кпереди и выше конца наружной лодыжки); Ладонь укладывается на тыльную поверхность стопы. Остальные пальцы произвольно захватывают внешний край стопы. Врач ладонями обеих рук производит подошвенную флексию стоп и при этом 1 ми и 2 ми пальцами ощущает степень "выкатывания" таранной кости из берцовых вилок. Врач упирается своими бедрами в подошвенные поверхности стоп пациента и, наклоняя тело вперед, индуцирует тыльную флексию стоп. При этом 1 ми и 2 ми пальцами врач определяет степень "выкатывания закатывания" таранной кости в берцовую вилку. Интерпретация: n Большая степень выкатывания и ограничение закатывания таранной кости в берцовую вилку четко указывают на наличие дисфункции – «передняя таранная кость» .
 Коррекция переднего смещения таранной кости o o o NB!!! Можно делать с ударом об стол и без него. 1 2 3 1 o ВАРИАНТ № 1 Пациент лежит на спине, ноги вытянуты. Под нижней третью голени небольшой валик. Врач стоит у ног пациента. n Прижав третий палец одной руки к третьему пальцу другой руки, врач скользит третьими пальцами по гребню tibiae по направлению к стопе, достигая таранной кости (её шейки). n Первые пальцы укладываются на подошвенную часть стопы, остальные произвольно. Техника: n Врач создает тыльную флексию стопы, заводя таранную кость в берцовую вилку. n После чего, отклоняя корпус назад, вызывает тракцию, декоаптируя берцово таранный сустав. n Сохраняя тракцию, и накопив параметры в дорз. флексии, пронации/супинации стопы, врач совершает слаг по оси голени. n NB!!! Либо резко опускает стопу на стол, одновременно с этим увеличивая тыльную флексию. 3 2
Коррекция переднего смещения таранной кости o o o NB!!! Можно делать с ударом об стол и без него. 1 2 3 1 o ВАРИАНТ № 1 Пациент лежит на спине, ноги вытянуты. Под нижней третью голени небольшой валик. Врач стоит у ног пациента. n Прижав третий палец одной руки к третьему пальцу другой руки, врач скользит третьими пальцами по гребню tibiae по направлению к стопе, достигая таранной кости (её шейки). n Первые пальцы укладываются на подошвенную часть стопы, остальные произвольно. Техника: n Врач создает тыльную флексию стопы, заводя таранную кость в берцовую вилку. n После чего, отклоняя корпус назад, вызывает тракцию, декоаптируя берцово таранный сустав. n Сохраняя тракцию, и накопив параметры в дорз. флексии, пронации/супинации стопы, врач совершает слаг по оси голени. n NB!!! Либо резко опускает стопу на стол, одновременно с этим увеличивая тыльную флексию. 3 2
 Прямая техника переднего смещения берцовой вилки o o Пациент лежит на спине. Тройная флексия ноги, 90 градусов в колене. Врач стоит у ног пациента. n n n Укладываем свое медиальное колено на стол, подпирая им со стороны подошвы стопу больного, создавая тыльную флексию стопы. Согнутая нога пациента строго в сагиттальной плоскости пациента. Наружная рука врача вилкой 1 го межпальцевого промежутка прижимает таранную кость к пяточной, фиксируя их к столу. Таким образом, мы замкнули нижележащий сегмент и выключили из движений подтаранный сустав. Медиальная рука врача укладывается тенаром и колонной 1 го пальца на переднюю поверхность дистального конца tibiae, палец направлен проксимально по оси голени, предплечье перпендикулярно голени. Индуцируем tibiae кзади, создав напряжение… Посылая импульс от плеча, производим слаг, переводя берцовую вилку в заднее положение по отношению к таранной кости.
Прямая техника переднего смещения берцовой вилки o o Пациент лежит на спине. Тройная флексия ноги, 90 градусов в колене. Врач стоит у ног пациента. n n n Укладываем свое медиальное колено на стол, подпирая им со стороны подошвы стопу больного, создавая тыльную флексию стопы. Согнутая нога пациента строго в сагиттальной плоскости пациента. Наружная рука врача вилкой 1 го межпальцевого промежутка прижимает таранную кость к пяточной, фиксируя их к столу. Таким образом, мы замкнули нижележащий сегмент и выключили из движений подтаранный сустав. Медиальная рука врача укладывается тенаром и колонной 1 го пальца на переднюю поверхность дистального конца tibiae, палец направлен проксимально по оси голени, предплечье перпендикулярно голени. Индуцируем tibiae кзади, создав напряжение… Посылая импульс от плеча, производим слаг, переводя берцовую вилку в заднее положение по отношению к таранной кости.
 Коррекция переднего смещения таранной кости o o Вариант № 2 (как при «передней вилке» ) Пациент лежит на спине. Тройная флексия ноги, 1. 90 градусов в колене. 2. Врач стоит у ног пациента. 3. n Врач укладывает свое медиальное колено на стол, подпирая им со стороны подошвы стопу больного, создавая тыльную флексию стопы. Согнутая нога пациента строго в сагиттальной плоскости пациента. n Головку второго пястно фалангового сустава медиальной руки прижимает спереди к шейке таранной кости (либо контакт осуществляется областью гипотенара). Наружная рука обхватывает кисть медиальной руки, усиливая контакт. Врач заводит таранную кость в вилку и производит слаг, работают две руки одновременно.
Коррекция переднего смещения таранной кости o o Вариант № 2 (как при «передней вилке» ) Пациент лежит на спине. Тройная флексия ноги, 1. 90 градусов в колене. 2. Врач стоит у ног пациента. 3. n Врач укладывает свое медиальное колено на стол, подпирая им со стороны подошвы стопу больного, создавая тыльную флексию стопы. Согнутая нога пациента строго в сагиттальной плоскости пациента. n Головку второго пястно фалангового сустава медиальной руки прижимает спереди к шейке таранной кости (либо контакт осуществляется областью гипотенара). Наружная рука обхватывает кисть медиальной руки, усиливая контакт. Врач заводит таранную кость в вилку и производит слаг, работают две руки одновременно.
 Коррекция переднего смещения таранной кости ВАРИАНТ № 3 n n Медиальной рукой врач фиксирует пятку, 1. осуществляет тракцию по оси голени с дорзифлексией стопы. Латеральная рука 1 м межпальцевым 3. промежутком ложится на шейку таранной кости, вводит в напряжение ткани (дорзально) и осуществляет слаг. 2.
Коррекция переднего смещения таранной кости ВАРИАНТ № 3 n n Медиальной рукой врач фиксирует пятку, 1. осуществляет тракцию по оси голени с дорзифлексией стопы. Латеральная рука 1 м межпальцевым 3. промежутком ложится на шейку таранной кости, вводит в напряжение ткани (дорзально) и осуществляет слаг. 2.
 Коррекция переднего смещения таранной кости ВАРИАНТ № 4 (по П. Кастеляну) n n n 1. Тыльная флексия стопы за счет давления предплечья; 2. Тракция по оси голени за счет содружественного движения 1. обеими руками каудально; 3. Слаг вдоль оси суставной щели (от плеча цефалич. руки) 3. 2.
Коррекция переднего смещения таранной кости ВАРИАНТ № 4 (по П. Кастеляну) n n n 1. Тыльная флексия стопы за счет давления предплечья; 2. Тракция по оси голени за счет содружественного движения 1. обеими руками каудально; 3. Слаг вдоль оси суставной щели (от плеча цефалич. руки) 3. 2.
 Техника декоаптации голеностопного сустава Пациент лежит на спине, ноги выпрямлены. o Врач стоит со стороны стоп пациента, колени присогнуты, стопы вместе (поза «готового к прыжку спиной в воду аквалангиста» ). Обе руки надежно фиксируют голеностоп пациента – o n n o латеральная рука ладонью под пяткой и ахилловым сухожилием; медиальная рука фиксирует тыл стопы. Локти сведены и прижаты к телу. Коррекция: n n Врач отклоняется телом назад, подбирая нейтральную позицию для стопы, создает тракцию и напряжение тканей на уровне голеностопа; резко распрямляя колени, создает тракционный импульс, как бы «достает поршень из шприца»
Техника декоаптации голеностопного сустава Пациент лежит на спине, ноги выпрямлены. o Врач стоит со стороны стоп пациента, колени присогнуты, стопы вместе (поза «готового к прыжку спиной в воду аквалангиста» ). Обе руки надежно фиксируют голеностоп пациента – o n n o латеральная рука ладонью под пяткой и ахилловым сухожилием; медиальная рука фиксирует тыл стопы. Локти сведены и прижаты к телу. Коррекция: n n Врач отклоняется телом назад, подбирая нейтральную позицию для стопы, создает тракцию и напряжение тканей на уровне голеностопа; резко распрямляя колени, создает тракционный импульс, как бы «достает поршень из шприца»
 Техника общего высвобождения голеностопного сустава с использованием мышечной энергии пациента o o o Пациент лежит на спине, ноги выпрямлены. Врач стоит со стороны дисфункции. Положение рук: n n o Предплечье цефалической руки располагается по оси голени, ладонь медиально обхватывает тыл стопы, гороховидная кость – фиксирует таранную кость; пальцы – обнимают подошву. Предплечье каудальной руки в плотном контакте с подошвой, ладонь под пяткой и ахиллом. Этапы коррекции: n n тракция по оси голени (участвуют обе руки); сохраняя параметры в тракции, перенести центр тяжести на цефалическую ногу, усиливая тем самым дорзальную флексию; Пациент в течение 3 сек. осуществляет подошвенную флексию против сопротивления врача. 3 сек. – отдых. Врач усиливает параметры в тракции и тыльной флексии.
Техника общего высвобождения голеностопного сустава с использованием мышечной энергии пациента o o o Пациент лежит на спине, ноги выпрямлены. Врач стоит со стороны дисфункции. Положение рук: n n o Предплечье цефалической руки располагается по оси голени, ладонь медиально обхватывает тыл стопы, гороховидная кость – фиксирует таранную кость; пальцы – обнимают подошву. Предплечье каудальной руки в плотном контакте с подошвой, ладонь под пяткой и ахиллом. Этапы коррекции: n n тракция по оси голени (участвуют обе руки); сохраняя параметры в тракции, перенести центр тяжести на цефалическую ногу, усиливая тем самым дорзальную флексию; Пациент в течение 3 сек. осуществляет подошвенную флексию против сопротивления врача. 3 сек. – отдых. Врач усиливает параметры в тракции и тыльной флексии.
 Таранно-пяточное сочленение o o o Таранная кость имеет тесную связь с пяточной костью (тремя суставами) Таранная кость стоит на пяточной. Пяточная кость влияет на таранную. Таранная кость, адаптируясь к пяточной, может менять свое положение по отношению к берцовой вилке при травме с опорой на пятку. Это ведет к дисфункциям: таранно пяточному и таранно берцовому блокам. В следующих случаях можно говорить о блоках и дисфункции подтаранного сустава: n n o o когда пяточная кость меняет свою опору, либо на наружный, либо на внутренний участок; в случаях движения стопы [sup. ] [pron. ] (инверсия эверсия). Ось, которая служит «рельсом подвижности» таранной кости под берцовой вилкой при инверсии эверсии стопы с опорой на пятку — «ось» Henke. Ось Henke идет от наружной бугристости пяточной кости вперед кнутри и кверху к медиальному краю шейки таранной кости. Это значит, что при пронации супинации таранная кость способна двигаться [вперед и кнутри] или [назад и кнаружи] n n Инверсионному положению стопы (супинации) будет соответствовать задне-наружное положение таранной кости. При этом пяточная кость опирается на наружный край. При эверсии стопы (пронации), таранная кость займет передне-внутреннее положение, а пяточная кость будет опираться на свой внутренний край.
Таранно-пяточное сочленение o o o Таранная кость имеет тесную связь с пяточной костью (тремя суставами) Таранная кость стоит на пяточной. Пяточная кость влияет на таранную. Таранная кость, адаптируясь к пяточной, может менять свое положение по отношению к берцовой вилке при травме с опорой на пятку. Это ведет к дисфункциям: таранно пяточному и таранно берцовому блокам. В следующих случаях можно говорить о блоках и дисфункции подтаранного сустава: n n o o когда пяточная кость меняет свою опору, либо на наружный, либо на внутренний участок; в случаях движения стопы [sup. ] [pron. ] (инверсия эверсия). Ось, которая служит «рельсом подвижности» таранной кости под берцовой вилкой при инверсии эверсии стопы с опорой на пятку — «ось» Henke. Ось Henke идет от наружной бугристости пяточной кости вперед кнутри и кверху к медиальному краю шейки таранной кости. Это значит, что при пронации супинации таранная кость способна двигаться [вперед и кнутри] или [назад и кнаружи] n n Инверсионному положению стопы (супинации) будет соответствовать задне-наружное положение таранной кости. При этом пяточная кость опирается на наружный край. При эверсии стопы (пронации), таранная кость займет передне-внутреннее положение, а пяточная кость будет опираться на свой внутренний край.
 o o o С таранной костью связана ладьевидная кость С пяточной костью – кубовидная кость. NB!!! Передне внутренняя и задне наружная позиции таранной кости и в целом подтаранного сустава повлияют на позицию ладьевидной и кубовидной костей. На этом уровне формируется гравитационный центр (давления) стопы Кубовидная и ладьевидная кости ответственны за поперечный свод стопы ( «супружеская пара» , где одна кость влияет на другую).
o o o С таранной костью связана ладьевидная кость С пяточной костью – кубовидная кость. NB!!! Передне внутренняя и задне наружная позиции таранной кости и в целом подтаранного сустава повлияют на позицию ладьевидной и кубовидной костей. На этом уровне формируется гравитационный центр (давления) стопы Кубовидная и ладьевидная кости ответственны за поперечный свод стопы ( «супружеская пара» , где одна кость влияет на другую).
 Тесты подтаранного сустава o o o Пациент: лежа на спине, ноги у края стола. Врач: стоит у ног пациента. Положение рук: n n n o Техника: n n o Врач помещает согнутые 4 е и 5 е пальцы обеих кистей, их тыльной поверхностью, на внутреннюю и наружную поверхность пяточной кости. Кончики 1 х пальцев укладываются на шейку таранной кости по внутреннему и наружному краю. 2 е и 3 и пальцы на уровне ахиллова сухожилия поддерживают голень. Врач широко разводит свои ноги, опирается своей грудиной на подошвенную часть стопы, создавая, таким образом, привычные условия для стопы (опорная функция) в нейтральной для нее позе. В этом положении врач производит трансляцию своего тела вдоль короткого края кушетки медиально. При этом врач сгибает свою медиальную ногу в коленном суставе. NB!!! Движение представляет собой чистую трансляцию без элементов осевой ротации тела. Этим движением таранную кость переводится в передне-внутреннюю позицию. n 4 ми и 5 ми пальцами врач определяет перемещение пяточной кости кнаружи, a 1 ми пальцами – перемещение таранной кости кнутри. n Т. о. , врач в одинаковой степени получает информацию как от пяточной, так и от таранной костей. n Затем врач возвращается в нейтральную позицию и производит трансляцию своего тела кнаружи, сгибая наружное колено. При этом определяет смещение пяточной кости кнутри, а таранной кости кнаружи. Так определяется задне-наружная позиция таранной кости.
Тесты подтаранного сустава o o o Пациент: лежа на спине, ноги у края стола. Врач: стоит у ног пациента. Положение рук: n n n o Техника: n n o Врач помещает согнутые 4 е и 5 е пальцы обеих кистей, их тыльной поверхностью, на внутреннюю и наружную поверхность пяточной кости. Кончики 1 х пальцев укладываются на шейку таранной кости по внутреннему и наружному краю. 2 е и 3 и пальцы на уровне ахиллова сухожилия поддерживают голень. Врач широко разводит свои ноги, опирается своей грудиной на подошвенную часть стопы, создавая, таким образом, привычные условия для стопы (опорная функция) в нейтральной для нее позе. В этом положении врач производит трансляцию своего тела вдоль короткого края кушетки медиально. При этом врач сгибает свою медиальную ногу в коленном суставе. NB!!! Движение представляет собой чистую трансляцию без элементов осевой ротации тела. Этим движением таранную кость переводится в передне-внутреннюю позицию. n 4 ми и 5 ми пальцами врач определяет перемещение пяточной кости кнаружи, a 1 ми пальцами – перемещение таранной кости кнутри. n Т. о. , врач в одинаковой степени получает информацию как от пяточной, так и от таранной костей. n Затем врач возвращается в нейтральную позицию и производит трансляцию своего тела кнаружи, сгибая наружное колено. При этом определяет смещение пяточной кости кнутри, а таранной кости кнаружи. Так определяется задне-наружная позиция таранной кости.
 NB!!! o o o Подвижность таранной кости очень индивидуальна и зависит от морфологии человека. Вальгусная или варусная позиция может быть нормой для данного пациента. От морфологии стопы очень сильно зависит осанка человека. При плоскостопии, таранная кость занимает передне-внутреннюю позицию При высоком своде – таранная кость идет кзади и кнаружи NB!!! При гипермобильности подтаранного сустава (в рамках конституции пациента), ортопедические корректоры стопы противопоказаны!
NB!!! o o o Подвижность таранной кости очень индивидуальна и зависит от морфологии человека. Вальгусная или варусная позиция может быть нормой для данного пациента. От морфологии стопы очень сильно зависит осанка человека. При плоскостопии, таранная кость занимает передне-внутреннюю позицию При высоком своде – таранная кость идет кзади и кнаружи NB!!! При гипермобильности подтаранного сустава (в рамках конституции пациента), ортопедические корректоры стопы противопоказаны!
 Коррекция передне-внутренней дисфункции таранной кости 2 o o o Пациент лежит на спине. Врач у ног пациента. Положение рук: n n n o n n 1 Латеральная рука врача охватывает пяточную кость. Медиальная рука либо головкой пястно фалангового сустава 2 го пальца, либо гипотенаром укладывается на внутреннюю часть шейки таранной кости. Остальные пальцы произвольно захватывают стопу. Этапы коррекции. n 3 Тракция по оси нижней конечности. Врач разворачивает свой корпус кнаружи, выводя пяточную кость кнутри (в передне внутреннюю ротацию). Введя таранную кость в напряжение в задне наружном направлении, произвести слаг по оси Henke (возможно, у легким ударом пяткой о стол).
Коррекция передне-внутренней дисфункции таранной кости 2 o o o Пациент лежит на спине. Врач у ног пациента. Положение рук: n n n o n n 1 Латеральная рука врача охватывает пяточную кость. Медиальная рука либо головкой пястно фалангового сустава 2 го пальца, либо гипотенаром укладывается на внутреннюю часть шейки таранной кости. Остальные пальцы произвольно захватывают стопу. Этапы коррекции. n 3 Тракция по оси нижней конечности. Врач разворачивает свой корпус кнаружи, выводя пяточную кость кнутри (в передне внутреннюю ротацию). Введя таранную кость в напряжение в задне наружном направлении, произвести слаг по оси Henke (возможно, у легким ударом пяткой о стол).
 Коррекция задне-наружней 2 дисфункции таранной кости 3 1 o o o Пациент лежит на спине. Врач у ног пациента. Положение рук: n n n o Каудальная рука врача ладонью охватывает пяточную кость. Цефалическая рука либо головкой пястно фалангового сустава 2 го пальца, либо гипотенаром укладывается на наружную часть шейки таранной кости. Остальные пальцы произвольно захватывают стопу. Этапы коррекции. n n n Тракция по оси нижней конечности. Врач разворачивает свой корпус каудально, выводя пяточную кость кнаружи (в задне наружную ротацию). Введя таранную кость в напряжение в передне внутреннем направлении, произвести слаг по оси Henke (возможно, с легким ударом пяткой о стол).
Коррекция задне-наружней 2 дисфункции таранной кости 3 1 o o o Пациент лежит на спине. Врач у ног пациента. Положение рук: n n n o Каудальная рука врача ладонью охватывает пяточную кость. Цефалическая рука либо головкой пястно фалангового сустава 2 го пальца, либо гипотенаром укладывается на наружную часть шейки таранной кости. Остальные пальцы произвольно захватывают стопу. Этапы коррекции. n n n Тракция по оси нижней конечности. Врач разворачивает свой корпус каудально, выводя пяточную кость кнаружи (в задне наружную ротацию). Введя таранную кость в напряжение в передне внутреннем направлении, произвести слаг по оси Henke (возможно, с легким ударом пяткой о стол).
 Техника баланса подтаранного сустава o o o Пациент лежит на спине. Врач сидит у ног больного. Положение рук: n n o Этапы коррекции: n n o Наружная рука кистью захватывает пяточную кость. Внутренняя рука, окружая внутренний свод стопы 1 м межпальцевым промежутком, укладывает 2 й, 3 й и 4 й пальцы на шейку таранной кости, одновременно воздействуя на ладьевидную и кубовидную кости. Врач тыльной (медиальной) рукой «собирает» ладьевидную, таранную и кубовидную кости… …Затем обеими руками производит встречную индукцию в компрессию. …Затем производит минимальную каудальную тракцию, после чего на 50% ослабляет «натяг» и ждет фасциального уравновешивания элементов стопы (в основном – пяточной и таранной костей). В конце техники восстанавливается таранно пяточное единство и фасциальное дыхание кпереди кзади. Если произошла остановка движений тканей, врач производит минимальное по амплитуде и резкое движение на себя (деликатный рывок), после чего движение возобновляется.
Техника баланса подтаранного сустава o o o Пациент лежит на спине. Врач сидит у ног больного. Положение рук: n n o Этапы коррекции: n n o Наружная рука кистью захватывает пяточную кость. Внутренняя рука, окружая внутренний свод стопы 1 м межпальцевым промежутком, укладывает 2 й, 3 й и 4 й пальцы на шейку таранной кости, одновременно воздействуя на ладьевидную и кубовидную кости. Врач тыльной (медиальной) рукой «собирает» ладьевидную, таранную и кубовидную кости… …Затем обеими руками производит встречную индукцию в компрессию. …Затем производит минимальную каудальную тракцию, после чего на 50% ослабляет «натяг» и ждет фасциального уравновешивания элементов стопы (в основном – пяточной и таранной костей). В конце техники восстанавливается таранно пяточное единство и фасциальное дыхание кпереди кзади. Если произошла остановка движений тканей, врач производит минимальное по амплитуде и резкое движение на себя (деликатный рывок), после чего движение возобновляется.
 Техника баланса голеностопного сустава и коленного сустава o Особенность техники: n n Учитывает взаимосвязь бедра, головки малоберцовой кости, боковых и крестообразных связок, менисков (на уровне колена). Учитывает взаимодействие лодыжек, а также пяточной и таранной костей, межмыщелковых мембран (на уровне голеностопа).
Техника баланса голеностопного сустава и коленного сустава o Особенность техники: n n Учитывает взаимосвязь бедра, головки малоберцовой кости, боковых и крестообразных связок, менисков (на уровне колена). Учитывает взаимодействие лодыжек, а также пяточной и таранной костей, межмыщелковых мембран (на уровне голеностопа).
 Техника баланса голеностопного сустава и коленного сустава o o o Пациент лежит на спине. Тройная флексия нижней конечности (под углом 90 гр). Врач стоит сбоку со стороны дисфункции, упор бедрами в край стола. Нижнюю конечность больного упирает к своей груди. Положение рук: n n o Цефалическая рука обхватывает коленный сустав, пальцы направлены каудально и пальпируют боковые связки. Каудальная рука захватывает стопу со стороны подошвы, и пальцы контролируют наружную и внутреннюю лодыжки. Коррекция: n n n 1) Врач производит небольшую внутреннюю наружную ротацию большеберцовой кости под бедром (+ аддукцию абдукцию бедра), определяя пальцами цефалической руки нейтральную точку напряжения тканей… 1 вариант. 2) …после чего создает компрессию цефалической и каудальной рук навстречу другу 2 вариант. 2) Компрессия каудальной руки по направлению к цефалической осуществляется до появления напряжения под пальцами цефалической руки. Затем врач создает небольшую встречную компрессию цефалической рукой (вводит в компрессию наружную и внутреннюю лодыжки) 3) Следуем за движениями сегментов нижней конечности до ощущения возникновения возвратно поступательного движения. Можно добавить жидкостный компонент коррекции.
Техника баланса голеностопного сустава и коленного сустава o o o Пациент лежит на спине. Тройная флексия нижней конечности (под углом 90 гр). Врач стоит сбоку со стороны дисфункции, упор бедрами в край стола. Нижнюю конечность больного упирает к своей груди. Положение рук: n n o Цефалическая рука обхватывает коленный сустав, пальцы направлены каудально и пальпируют боковые связки. Каудальная рука захватывает стопу со стороны подошвы, и пальцы контролируют наружную и внутреннюю лодыжки. Коррекция: n n n 1) Врач производит небольшую внутреннюю наружную ротацию большеберцовой кости под бедром (+ аддукцию абдукцию бедра), определяя пальцами цефалической руки нейтральную точку напряжения тканей… 1 вариант. 2) …после чего создает компрессию цефалической и каудальной рук навстречу другу 2 вариант. 2) Компрессия каудальной руки по направлению к цефалической осуществляется до появления напряжения под пальцами цефалической руки. Затем врач создает небольшую встречную компрессию цефалической рукой (вводит в компрессию наружную и внутреннюю лодыжки) 3) Следуем за движениями сегментов нижней конечности до ощущения возникновения возвратно поступательного движения. Можно добавить жидкостный компонент коррекции.
 Ладьевидно-кубовидная пара o o o Кубовиная кость имеет связь с III клиновидной и ладьевидной костями. Через ладьевидно кубовидный сустав проходит продольная ось стопы. На стыке таранной – пяточной и ладьевидной – кубовидной костей проходит вертикальная ось стопы и вертикаль Барре, которая: – при вальгусе стопы смещается кнутри– при варусе стопы смещается кнаружи Кл. II Ладьевидная кость Кл. III Кубовидная кость Пяточная кость
Ладьевидно-кубовидная пара o o o Кубовиная кость имеет связь с III клиновидной и ладьевидной костями. Через ладьевидно кубовидный сустав проходит продольная ось стопы. На стыке таранной – пяточной и ладьевидной – кубовидной костей проходит вертикальная ось стопы и вертикаль Барре, которая: – при вальгусе стопы смещается кнутри– при варусе стопы смещается кнаружи Кл. II Ладьевидная кость Кл. III Кубовидная кость Пяточная кость
 Вид спереди-назад (фронтальная плоскость): сть ная ко Ладьевид o o В области Шапарова сустава проходит парная lig. bifurcatum (calcaneo naviculare). При супинированной стопе: n n o Кубовидн ая кость ладьевидная кость идет вверх; кубовидная – вниз. При пронированной стопе – наоборот: n n ладьевидная кость идет вниз; кубовидная – вверх.
Вид спереди-назад (фронтальная плоскость): сть ная ко Ладьевид o o В области Шапарова сустава проходит парная lig. bifurcatum (calcaneo naviculare). При супинированной стопе: n n o Кубовидн ая кость ладьевидная кость идет вверх; кубовидная – вниз. При пронированной стопе – наоборот: n n ладьевидная кость идет вниз; кубовидная – вверх.
 o Адаптационная супинации стопы: n o Адаптативная пронации стопы: n o n n n приведение пяточной кости; задне наружное положение таранной кости; высокое положение ладьевидной кости; низкое положение кубовидной кости. эверсия (пронация) стопы: n n n o низкая ладьевидная соответствует высокой кубовидной кости. Инверсия(супинация) стопы создает: n o высокая ладьевидная кость соответствует низкой кубовидной кости. – отведение пяточной кости; – передневнутренняя таранная кость; – ладьевидная кость вниз, кубовидная вверх С позиции физиологии: n n положение супинации – увеличение свода, Положение пронации – уменьшение свода
o Адаптационная супинации стопы: n o Адаптативная пронации стопы: n o n n n приведение пяточной кости; задне наружное положение таранной кости; высокое положение ладьевидной кости; низкое положение кубовидной кости. эверсия (пронация) стопы: n n n o низкая ладьевидная соответствует высокой кубовидной кости. Инверсия(супинация) стопы создает: n o высокая ладьевидная кость соответствует низкой кубовидной кости. – отведение пяточной кости; – передневнутренняя таранная кость; – ладьевидная кость вниз, кубовидная вверх С позиции физиологии: n n положение супинации – увеличение свода, Положение пронации – уменьшение свода
 Тесты на ладьевидно-кубовидную пару o o o Глобальный тест (на сустав Шапара) – тест взаиморасположения ладьевидно кубовидной пары по отношению к таранно пяточному блоку Пациент лежит на спине, ноги прямые. Врач стоит у ножного конца стола. Положение рук: n n o Техника теста: n n o o Медиальной рукой врач захватывает пяточную кость… Латеральной рукой, обойдя со стороны наружного свода, захватывает с тыльной и подошвенной поверхности стопу, включая ладьевидно кубовидную пару. медиальная рука фиксирует пяточную кость, латеральная рука описывает "восьмерку" в горизонтально плоскости (в плоскости стола), изучая амплитуду в супинации пронации. Движение идет от локтя. Врач выясняет, какое движение легче – супинация или пронация стопы
Тесты на ладьевидно-кубовидную пару o o o Глобальный тест (на сустав Шапара) – тест взаиморасположения ладьевидно кубовидной пары по отношению к таранно пяточному блоку Пациент лежит на спине, ноги прямые. Врач стоит у ножного конца стола. Положение рук: n n o Техника теста: n n o o Медиальной рукой врач захватывает пяточную кость… Латеральной рукой, обойдя со стороны наружного свода, захватывает с тыльной и подошвенной поверхности стопу, включая ладьевидно кубовидную пару. медиальная рука фиксирует пяточную кость, латеральная рука описывает "восьмерку" в горизонтально плоскости (в плоскости стола), изучая амплитуду в супинации пронации. Движение идет от локтя. Врач выясняет, какое движение легче – супинация или пронация стопы
 Специфич. тест ладьевидно кубовидной пары o o o Пациент лежит на спине Врач стоит или сидит со стороны ног Положение рук: n o Щипковым захватом 1 го и 2 3 пальцев (1 е пальцы со стороны подошвы) фиксируем бугорок ладьевидной и кубовидную кости. Тестирование: n n Создав фулькрум на кубовидной кости, совершаем индукцию ладьевидной цефалически каудально, оцениваем свободу ее смещения. Создав фулькрум на ладьевидной кости, так же исследуем свободу смещения кубовидной.
Специфич. тест ладьевидно кубовидной пары o o o Пациент лежит на спине Врач стоит или сидит со стороны ног Положение рук: n o Щипковым захватом 1 го и 2 3 пальцев (1 е пальцы со стороны подошвы) фиксируем бугорок ладьевидной и кубовидную кости. Тестирование: n n Создав фулькрум на кубовидной кости, совершаем индукцию ладьевидной цефалически каудально, оцениваем свободу ее смещения. Создав фулькрум на ладьевидной кости, так же исследуем свободу смещения кубовидной.
 Примеры оценки подвижности ладьевидно кубовидной пары n n n o ПРИМЕР 1 1) оцениваем перемещение кубовидной кости – одинаково хорошо вверх и вниз, 2) оцениваем перемещение ладьевидной свободно вверх, вниз плохо ВЫВОД: «верхняя ладьевидная кость» ПРИМЕР 2 1) ладьевидная кость свободно смещается вверх вниз 2) кубовидная кость плохо смещается вверх ВЫВОД: «Нижняя кубовидная кость» NB!!! n n Обычно, кубовидная кость более подвижно, чем «ладья» . При работе смотрим не столько положение, сколько подвижность. Работаем в том направлении, куда тестируем ограничение. Смотрим несоответствие положения ладьевидной и кубовидной костей и форму свода.
Примеры оценки подвижности ладьевидно кубовидной пары n n n o ПРИМЕР 1 1) оцениваем перемещение кубовидной кости – одинаково хорошо вверх и вниз, 2) оцениваем перемещение ладьевидной свободно вверх, вниз плохо ВЫВОД: «верхняя ладьевидная кость» ПРИМЕР 2 1) ладьевидная кость свободно смещается вверх вниз 2) кубовидная кость плохо смещается вверх ВЫВОД: «Нижняя кубовидная кость» NB!!! n n Обычно, кубовидная кость более подвижно, чем «ладья» . При работе смотрим не столько положение, сколько подвижность. Работаем в том направлении, куда тестируем ограничение. Смотрим несоответствие положения ладьевидной и кубовидной костей и форму свода.
 Супинационный подвывих (стопа в inversio) n o Подвернувшись, пяточная кость оказывается в положении приведения, тянет за собой fibula вниз. n n o меняется положение на уровне вилки голеностопного сустава. Это повлияет на функцию коленного сустава, Приведение пяточной кости приведет адаптационной дисфункции на уровне подтаранного сустава. n o Патология и адаптация происходит под нагрузкой. на стопе: задне наружная таранная кость. высокая ладьевидная кость Низкая кубовидной кости. Напряжение m. peroneus longus et brevis Дисфункции ладьевидной и кубовидной костей также передаются на подтаранный сустав.
Супинационный подвывих (стопа в inversio) n o Подвернувшись, пяточная кость оказывается в положении приведения, тянет за собой fibula вниз. n n o меняется положение на уровне вилки голеностопного сустава. Это повлияет на функцию коленного сустава, Приведение пяточной кости приведет адаптационной дисфункции на уровне подтаранного сустава. n o Патология и адаптация происходит под нагрузкой. на стопе: задне наружная таранная кость. высокая ладьевидная кость Низкая кубовидной кости. Напряжение m. peroneus longus et brevis Дисфункции ладьевидной и кубовидной костей также передаются на подтаранный сустав.
 При осмотре: o o o Оцениваем форму стопы пациента (как выражен свод, положение пяточной кости). Латерофлексию стопы оцениваем во фронтальной плоскости, свод стопы – в сагиттальной плоскости. Смотрим, насколько легко происходит супинация стопы при высоком своде и пронация стопы при низком своде. Если таранная кость в передне внутренней позиции, следует ожидать низкое положение ладьевидной кости. Если в задне наружном положении, должны быть высокая ладьевидная и низкая кубовидная кости.
При осмотре: o o o Оцениваем форму стопы пациента (как выражен свод, положение пяточной кости). Латерофлексию стопы оцениваем во фронтальной плоскости, свод стопы – в сагиттальной плоскости. Смотрим, насколько легко происходит супинация стопы при высоком своде и пронация стопы при низком своде. Если таранная кость в передне внутренней позиции, следует ожидать низкое положение ладьевидной кости. Если в задне наружном положении, должны быть высокая ладьевидная и низкая кубовидная кости.
 Методология o o NB!!! Если при высоком своде стопы выявляется низкая ладьевидную кость и высокая кубовидная, и при этом таранная кость имеет тенденцию смещаться в передне внутреннем направлении, то ключ всех нарушений ладьевидная кость (иногда даже I клиновидная). NB!!! Если при низком своде таранная кость смещается в задне наружном направлении, ладьевидная кость уходит кверху, а кубовидная книзу, то ключ кубовидная кость.
Методология o o NB!!! Если при высоком своде стопы выявляется низкая ладьевидную кость и высокая кубовидная, и при этом таранная кость имеет тенденцию смещаться в передне внутреннем направлении, то ключ всех нарушений ладьевидная кость (иногда даже I клиновидная). NB!!! Если при низком своде таранная кость смещается в задне наружном направлении, ладьевидная кость уходит кверху, а кубовидная книзу, то ключ кубовидная кость.
 Методология o o o NB!!! Если есть дисфункция на уровне ладьевидной и кубовидной костей, то лучше начать с кубовидной. Если при дисфункция ладьевидной или кубовидной кости, произвели коррекцию и результат повторного теста не удовлетворительный, работать на другой кости (супружеская пара). Перед коррекцией ладьевидино кубовидной пары обязательно оценить подвижность подтаранного сустава; после коррекции вновь провести его ретест.
Методология o o o NB!!! Если есть дисфункция на уровне ладьевидной и кубовидной костей, то лучше начать с кубовидной. Если при дисфункция ладьевидной или кубовидной кости, произвели коррекцию и результат повторного теста не удовлетворительный, работать на другой кости (супружеская пара). Перед коррекцией ладьевидино кубовидной пары обязательно оценить подвижность подтаранного сустава; после коррекции вновь провести его ретест.
 Методология лечения супинационного подвывиха o Восстановление позиции fibulae n o лифт fibulae нормализация положения наружной лодыжки n баланс fibulae NB!!! Если сложно провести баланс fibulae фасциальная техника на m. peroneus, ингибициция плотных зон. o o o Если есть задне наружная таранная кость, после коррекции fibula коррегировать кубовидную, а потом откорректировать задне наружную таранную кость. Если положение fibulae это адаптация, корректировать и ладьевидную и кубовидную кости. В заключение провести глобальное освобождение подтаранного сустава
Методология лечения супинационного подвывиха o Восстановление позиции fibulae n o лифт fibulae нормализация положения наружной лодыжки n баланс fibulae NB!!! Если сложно провести баланс fibulae фасциальная техника на m. peroneus, ингибициция плотных зон. o o o Если есть задне наружная таранная кость, после коррекции fibula коррегировать кубовидную, а потом откорректировать задне наружную таранную кость. Если положение fibulae это адаптация, корректировать и ладьевидную и кубовидную кости. В заключение провести глобальное освобождение подтаранного сустава
 Коррекция дисфункции кубовидной кости Вариант № 1 o o o Пациент лежит на животе Врач сбоку со стороны дисфункции. Положение рук: при коррекции низкой кубовидной кости: n n Нижняя конечность, начиная с бедра, расположена вне стола. Тыльная часть стопы пациента укладывается на скрещенные пальцы обеих рук. 1 й палец медиальной руки располагается на самой латеральной части кубовидной кости с подошвенной поверхности 1 й палец наружной руки сверху при коррекции высокой кубовидной кости: n 1 е пальцы укладываются на внутренний край кубовидной кости – примерно на середине стопы
Коррекция дисфункции кубовидной кости Вариант № 1 o o o Пациент лежит на животе Врач сбоку со стороны дисфункции. Положение рук: при коррекции низкой кубовидной кости: n n Нижняя конечность, начиная с бедра, расположена вне стола. Тыльная часть стопы пациента укладывается на скрещенные пальцы обеих рук. 1 й палец медиальной руки располагается на самой латеральной части кубовидной кости с подошвенной поверхности 1 й палец наружной руки сверху при коррекции высокой кубовидной кости: n 1 е пальцы укладываются на внутренний край кубовидной кости – примерно на середине стопы
 Коррекция дисфункции кубовидной кости o Этапы коррекции: n n o При коррекции низкой кубовидной кости врач создает параметры внутренней ротации и подошвенной флексии При коррекции высокой кубовидной кости – внутренняя ротация стопы минимальна, но усилена подошвенная флексия. Врач производит круговые движения стопой, описывая окружность в сагиттальной плоскости, вызывая тройную [флексию – экстензию] нижней конечности. После чего производит резкое движение по типу кнута, перемещая наружный край кубовидной кости в тыльном направлении. Технику можно повторить.
Коррекция дисфункции кубовидной кости o Этапы коррекции: n n o При коррекции низкой кубовидной кости врач создает параметры внутренней ротации и подошвенной флексии При коррекции высокой кубовидной кости – внутренняя ротация стопы минимальна, но усилена подошвенная флексия. Врач производит круговые движения стопой, описывая окружность в сагиттальной плоскости, вызывая тройную [флексию – экстензию] нижней конечности. После чего производит резкое движение по типу кнута, перемещая наружный край кубовидной кости в тыльном направлении. Технику можно повторить.
 Коррекция дисфункции кубовидной кости o o o Вариант № 2 Пациент в положении на животе, нога со стороны патологии согнута в колене. Положение рук: Пальцы каудальной руки обхватывают тыл стопы, 1 й палец ложится на подошвенную поверхность в проекции головок метакарпальных костей. Цефалическая рука: 3 4 межпальцевым промежутком обойдя ахиллово сухожилие и пяточную кость, располагается на тыле стопы, а 1 й палец – на наружном или внутреннем крае кубовидной кости. Накапливаем параметры в супинации стопы относительно фиксированной кубовидной кости. Коррекция производится встречным движением, переводящим тот или иной край кубовидной кости в верхнее вположение.
Коррекция дисфункции кубовидной кости o o o Вариант № 2 Пациент в положении на животе, нога со стороны патологии согнута в колене. Положение рук: Пальцы каудальной руки обхватывают тыл стопы, 1 й палец ложится на подошвенную поверхность в проекции головок метакарпальных костей. Цефалическая рука: 3 4 межпальцевым промежутком обойдя ахиллово сухожилие и пяточную кость, располагается на тыле стопы, а 1 й палец – на наружном или внутреннем крае кубовидной кости. Накапливаем параметры в супинации стопы относительно фиксированной кубовидной кости. Коррекция производится встречным движением, переводящим тот или иной край кубовидной кости в верхнее вположение.
 Коррекция дисфункции кубовидной кости *** o o o Вариант № 3 ( «Гитара» , с ударом о бедро) Пациент в положении на животе, нога со стороны патологии согнута в колене. Каудальная стопа врача на столе (на уровне середины бедра пациента). Положение рук: Пальцы каудальной руки обхватывают тыл стопы, 1 й палец ложится на подошвенную поверхность кубовидной кости. Цефалическая рука: 3 4 межпальцевым промежутком обойдя ахиллово сухожилие и пяточную кость, располагается на тыле стопы, а 1 й палец усиливает контакт 1 го пальца каудальной руки. Параметры коррекции: подошвенная флексия и супинация. Врач перемещает стопу цефалически и резким движением ударяет тыл стопы о свое каудальное бедро.
Коррекция дисфункции кубовидной кости *** o o o Вариант № 3 ( «Гитара» , с ударом о бедро) Пациент в положении на животе, нога со стороны патологии согнута в колене. Каудальная стопа врача на столе (на уровне середины бедра пациента). Положение рук: Пальцы каудальной руки обхватывают тыл стопы, 1 й палец ложится на подошвенную поверхность кубовидной кости. Цефалическая рука: 3 4 межпальцевым промежутком обойдя ахиллово сухожилие и пяточную кость, располагается на тыле стопы, а 1 й палец усиливает контакт 1 го пальца каудальной руки. Параметры коррекции: подошвенная флексия и супинация. Врач перемещает стопу цефалически и резким движением ударяет тыл стопы о свое каудальное бедро.
 Коррекция низкой ладьевидной кости o o Пациент лежит на спине. Нижняя конечность согнута в коленном и тазобедренном суставе и располагается в положении отведения и наружной ротации. Стопа лежит на столе тыльной поверхностью. (вариант: положение на боку, на стороне дисфункции. Терапевтируемая конечность вытянута, стопа свободно лежит на кушетке; вышерасположенная нога – согнута в коленном и тазобедренном суставах) Врач стоит со стороны ног. Положение рук: n n n Медиальная рука врача укладывается областью гипотенара (гороховидная кость) с подошвенной поверхности под бугорок ладьевидной кости. Пальцы обхватывают стопу с тыльной поверхности, предплечье направлено под углом 45 градусов к столу Латеральная рука располагается проксимальнее, обхватывая таранную кость, пяточную кость и внутреннюю лодыжку, создает компрессию, замыкая блок: кубовидная кость таранная кость пяточная кость наружная и внутренняя лодыжка Verte!
Коррекция низкой ладьевидной кости o o Пациент лежит на спине. Нижняя конечность согнута в коленном и тазобедренном суставе и располагается в положении отведения и наружной ротации. Стопа лежит на столе тыльной поверхностью. (вариант: положение на боку, на стороне дисфункции. Терапевтируемая конечность вытянута, стопа свободно лежит на кушетке; вышерасположенная нога – согнута в коленном и тазобедренном суставах) Врач стоит со стороны ног. Положение рук: n n n Медиальная рука врача укладывается областью гипотенара (гороховидная кость) с подошвенной поверхности под бугорок ладьевидной кости. Пальцы обхватывают стопу с тыльной поверхности, предплечье направлено под углом 45 градусов к столу Латеральная рука располагается проксимальнее, обхватывая таранную кость, пяточную кость и внутреннюю лодыжку, создает компрессию, замыкая блок: кубовидная кость таранная кость пяточная кость наружная и внутренняя лодыжка Verte!
 Коррекция низкой ладьевидной кости o Коррекция: n Врач производит декоаптацию: n оттягивая медиальной рукой ладьевидную кость от таранной, направляет её в сторону тыла стопы до появления напряжения, затем производит слаг. n Технику можно повторить
Коррекция низкой ладьевидной кости o Коррекция: n Врач производит декоаптацию: n оттягивая медиальной рукой ладьевидную кость от таранной, направляет её в сторону тыла стопы до появления напряжения, затем производит слаг. n Технику можно повторить
 Коррекция высокой ладьевидной кости o o o Пациент лежит на спине, нога в положении небольшой флексии коленного и тазобедренного суставов, отведения, наружной ротации; наружная часть стопы и её тыл касается кушетки. Вариант: в положении на боку, на стороне дисфункции. Терапевтируемая конечность вытянута, стопа свободно лежит на кушетке; вышерасположенная нога – согнута в коленном и тазобедренном суставах. Положение рук: Латеральная рука врача располагается областью гипотенара с тыльной стороны бугорка ладьевидной кости, пальцы обхватывают стопу с подошвенной поверхности. Медиальная рука располагается проксимальнее, обхватывает и создает блок таранно пяточно кубовидно ладьевидной костей Руки перекрещены так же, как и в первом случае. Verte!
Коррекция высокой ладьевидной кости o o o Пациент лежит на спине, нога в положении небольшой флексии коленного и тазобедренного суставов, отведения, наружной ротации; наружная часть стопы и её тыл касается кушетки. Вариант: в положении на боку, на стороне дисфункции. Терапевтируемая конечность вытянута, стопа свободно лежит на кушетке; вышерасположенная нога – согнута в коленном и тазобедренном суставах. Положение рук: Латеральная рука врача располагается областью гипотенара с тыльной стороны бугорка ладьевидной кости, пальцы обхватывают стопу с подошвенной поверхности. Медиальная рука располагается проксимальнее, обхватывает и создает блок таранно пяточно кубовидно ладьевидной костей Руки перекрещены так же, как и в первом случае. Verte!
 Коррекция высокой ладьевидной кости o Коррекция: n n o Врач производит декоаптацию: направляет ладьевидную кость в сторону подошвенной поверхности стопы, создает напряжение и слаг. Технику можно повторить NB!!! В случае если коррекция ладьевидной кости малоэффективна или не эффективна, то произвести коррекцию аналогичным способом I клиновидной кости
Коррекция высокой ладьевидной кости o Коррекция: n n o Врач производит декоаптацию: направляет ладьевидную кость в сторону подошвенной поверхности стопы, создает напряжение и слаг. Технику можно повторить NB!!! В случае если коррекция ладьевидной кости малоэффективна или не эффективна, то произвести коррекцию аналогичным способом I клиновидной кости
 Стратегические зоны стопы o o o Голеностоп (берцово таранный) (передняя таранная, передняя вилка) Дисфункция подтаранного сустава (передне внутренний, заднее наружный) Ладьевидно кубовидная пара
Стратегические зоны стопы o o o Голеностоп (берцово таранный) (передняя таранная, передняя вилка) Дисфункция подтаранного сустава (передне внутренний, заднее наружный) Ладьевидно кубовидная пара
 Клиновидные кости o o o Входят в сустав Лиссфранка (соединение клиновидных костей и кубовидной с головками плюсневых костей) Располагаются кпереди от ладьевидной. 2 я клиновидная кость имеет самую клиновидную форму, из за чего у нее чаще возникает тенденция смещения к тылу (чаще диагностируется высокая 2 -я клиновидная кость) n o Остальные кости смещаются и вверх и вниз. n n o NB!!! Низкой 2 я клиновидная не бывает! На 1 -ю клиновидную кость оказывает влияние ладьевидная; На 3 -ю клиновидную – кубовидная кость. NB!!! Поэтому, если кубовидная и ладьевидная «не идут» , смотрим 1 -ю и 3 -ю клиновидные кости
Клиновидные кости o o o Входят в сустав Лиссфранка (соединение клиновидных костей и кубовидной с головками плюсневых костей) Располагаются кпереди от ладьевидной. 2 я клиновидная кость имеет самую клиновидную форму, из за чего у нее чаще возникает тенденция смещения к тылу (чаще диагностируется высокая 2 -я клиновидная кость) n o Остальные кости смещаются и вверх и вниз. n n o NB!!! Низкой 2 я клиновидная не бывает! На 1 -ю клиновидную кость оказывает влияние ладьевидная; На 3 -ю клиновидную – кубовидная кость. NB!!! Поэтому, если кубовидная и ладьевидная «не идут» , смотрим 1 -ю и 3 -ю клиновидные кости
 Коррекция 1 -й клиновидной кости o Коррекция 1 -й клиновидной кости может проводиться аналогично коррекции ладьевидной кости.
Коррекция 1 -й клиновидной кости o Коррекция 1 -й клиновидной кости может проводиться аналогично коррекции ладьевидной кости.
 Коррекция высокой позиции 1 -2 -3 клиновидных костей o o Пациент лежит на спине, нога согнута, стопа на столе 1 -я клиновидная кость: Врач: n n n Укладывает гороховидную кость медиальной руки на тыл стопы над 1 -й клиновидной. Латеральной рукой обхватывает лучезапястный сустав медиальной руки. Вводим ткань в напряжение, подавая вес тела на кость, в конце производим слаг. Для коррекции 2 ой – 3 ей клиновидных костей: n n спользуется гороховидная кость латеральной руки при коррекции 3 ей клиновидной кости предплечье располагается под углом
Коррекция высокой позиции 1 -2 -3 клиновидных костей o o Пациент лежит на спине, нога согнута, стопа на столе 1 -я клиновидная кость: Врач: n n n Укладывает гороховидную кость медиальной руки на тыл стопы над 1 -й клиновидной. Латеральной рукой обхватывает лучезапястный сустав медиальной руки. Вводим ткань в напряжение, подавая вес тела на кость, в конце производим слаг. Для коррекции 2 ой – 3 ей клиновидных костей: n n спользуется гороховидная кость латеральной руки при коррекции 3 ей клиновидной кости предплечье располагается под углом
 Коррекция низкой позиции клиновидных костей o o o 2 -я клиновидная в низком положении не бывает(!) 1 -я клиновидная в низком положении корректируется так же, как низкая ладьевидная. 3 -я клиновидная в низком положении корректируется как низкая кубовидная.
Коррекция низкой позиции клиновидных костей o o o 2 -я клиновидная в низком положении не бывает(!) 1 -я клиновидная в низком положении корректируется так же, как низкая ладьевидная. 3 -я клиновидная в низком положении корректируется как низкая кубовидная.
 ПЛЮСНЕВЫЕ КОСТИ o o o Плюсневые кости трубчатые. Плюсневые кости + клиновидно кубовидная пара сустав Лиссфранка Кубовидная кость соединяется с IV и V плюсневыми костями
ПЛЮСНЕВЫЕ КОСТИ o o o Плюсневые кости трубчатые. Плюсневые кости + клиновидно кубовидная пара сустав Лиссфранка Кубовидная кость соединяется с IV и V плюсневыми костями
 Типы дисфункций плюсневых костей o o 1. Ограничение подвижности боли при ходьбе тесная обувь дистрофия сустава Лиссфранка, артрозные проявления в пястно фаланговых суставах 2. Перемещение головки плюсневой кости вниз n o o Причина: прямая травма NB!!! Верхних головок плюсневых костей не бывает. Диагностика: "восьмерка" на сустав Лиссфранка (общедиагностическая МБ) тест подвижности сустава Лиссфранка в цефало каудальном направлении и в ротации по продольной оси стоп, а также тракция.
Типы дисфункций плюсневых костей o o 1. Ограничение подвижности боли при ходьбе тесная обувь дистрофия сустава Лиссфранка, артрозные проявления в пястно фаланговых суставах 2. Перемещение головки плюсневой кости вниз n o o Причина: прямая травма NB!!! Верхних головок плюсневых костей не бывает. Диагностика: "восьмерка" на сустав Лиссфранка (общедиагностическая МБ) тест подвижности сустава Лиссфранка в цефало каудальном направлении и в ротации по продольной оси стоп, а также тракция.
 Техника коррекции o o o Помпаж тканей, захватив проксимальный и дистальный участки. Фасциальное высвобождение через индукцию в тракцию или компрессию. Прямая коррекция (если есть смещение головки вниз, как при кубовидной кости).
Техника коррекции o o o Помпаж тканей, захватив проксимальный и дистальный участки. Фасциальное высвобождение через индукцию в тракцию или компрессию. Прямая коррекция (если есть смещение головки вниз, как при кубовидной кости).
 Фасциальный баланс червеобразной мышцы, апоневроза o o Врач устанавливает руки на плюсневые кости параллельно Проводит фасциальное уравновешивавние по общим принципам.
Фасциальный баланс червеобразной мышцы, апоневроза o o Врач устанавливает руки на плюсневые кости параллельно Проводит фасциальное уравновешивавние по общим принципам.
 Плюснефаланговые и межфаланговые суставы o Оценка подвижность по всем осям и плоскостям
Плюснефаланговые и межфаланговые суставы o Оценка подвижность по всем осям и плоскостям
 Прямая коррекция плюсне фалангового сустава o o Пациент: лежа на спине. Врач: стоит у ног пациента. n n n Щипком 1 го и 2 го пальцев (2 палец согнут) захватываем фалангу на уровне сустава (медиальной или латеральной рукой), 2 я рука слегка усиливает этот контакт. Врач создает каудальную тракцию (декоаптируя сустав) Рывок кверху ( «подсекая рыбку» )
Прямая коррекция плюсне фалангового сустава o o Пациент: лежа на спине. Врач: стоит у ног пациента. n n n Щипком 1 го и 2 го пальцев (2 палец согнут) захватываем фалангу на уровне сустава (медиальной или латеральной рукой), 2 я рука слегка усиливает этот контакт. Врач создает каудальную тракцию (декоаптируя сустав) Рывок кверху ( «подсекая рыбку» )
 Непрямая (фасциальная) коррекция плюсне фалангового сустава o o o 1. Захватываются участки сегмента выше и ниже сустава; 2. определяются параметры в сторону максимально свободного движения. 3. Производится флексия экстензия, латерофлексия вправо влево, тракция или компрессия (при острой травме)
Непрямая (фасциальная) коррекция плюсне фалангового сустава o o o 1. Захватываются участки сегмента выше и ниже сустава; 2. определяются параметры в сторону максимально свободного движения. 3. Производится флексия экстензия, латерофлексия вправо влево, тракция или компрессия (при острой травме)
 Техники при Haluх valgus o o Прямая (весьма болезненная!) техника Пациент лежит на спине. Врач у ног пациента, внутренней рукой захватывает I плюсневую кость максимально близко к головке (к плюснево фаланговому суставу), а каудальной рукой, пройдя пальцами в I межпальцевой промежуток, и, упираясь 1 м пальцем в медиальную поверхность головки проксимальной фаланги, захватывает колонну 1 го пальца n n o Врач производит приведение фаланги 1 го пальца относительно I плюсневой кости. Затем каудальную тракцию, в конце тракции рывок. Захват рук тот же, n n n Непрямая техника врач создает компрессию обеих рук, введя в компрессию I прюснево фаланговый сустав. Затем производит каудальной рукой круговое движение фаланги медленно, учитывая реакцию тканей в направлении: отведения – тыльной флексии – пронации – подошвенной флексии – супинации – приведения – экстензии
Техники при Haluх valgus o o Прямая (весьма болезненная!) техника Пациент лежит на спине. Врач у ног пациента, внутренней рукой захватывает I плюсневую кость максимально близко к головке (к плюснево фаланговому суставу), а каудальной рукой, пройдя пальцами в I межпальцевой промежуток, и, упираясь 1 м пальцем в медиальную поверхность головки проксимальной фаланги, захватывает колонну 1 го пальца n n o Врач производит приведение фаланги 1 го пальца относительно I плюсневой кости. Затем каудальную тракцию, в конце тракции рывок. Захват рук тот же, n n n Непрямая техника врач создает компрессию обеих рук, введя в компрессию I прюснево фаланговый сустав. Затем производит каудальной рукой круговое движение фаланги медленно, учитывая реакцию тканей в направлении: отведения – тыльной флексии – пронации – подошвенной флексии – супинации – приведения – экстензии
 Техника фасциального баланса стопы o Эффективна работа, учитывая пары и последовательность: n n Уравновешивание пяточной кости и наружной лодыжки Уравновешивание ладьевидной кости и пяточной кости Уравновешивание кубовидной и ладьевидной костей
Техника фасциального баланса стопы o Эффективна работа, учитывая пары и последовательность: n n Уравновешивание пяточной кости и наружной лодыжки Уравновешивание ладьевидной кости и пяточной кости Уравновешивание кубовидной и ладьевидной костей


