9c375017349308b4ba998093e31950ed.ppt
- Количество слайдов: 73
 Osteomielits Y Artritis Séptica Dra. Alejandra Soriano
Osteomielits Y Artritis Séptica Dra. Alejandra Soriano
 OSTEOMIELITIS
OSTEOMIELITIS
 DEFINICIÓN Proceso inflamatorio asociado a destrucción ósea y causado por un microorganismo infeccioso. n OM puede ser local o generalizada. n Puede comprometer la médula y corteza ósea, periostio y tejido blando adyacente. n OMA: días y/o semanas n OMC: meses (incluso años) n
DEFINICIÓN Proceso inflamatorio asociado a destrucción ósea y causado por un microorganismo infeccioso. n OM puede ser local o generalizada. n Puede comprometer la médula y corteza ósea, periostio y tejido blando adyacente. n OMA: días y/o semanas n OMC: meses (incluso años) n
 EPIDEMIOLOGÍA FRECUENCIA - En USA: 1/ 5000 niños <13 años (c/año). - Internacional : > OMC en países en vías de desarrollo por poco acceso a servicios de salud. - Etnia: > en niños afroamericanos. - Sexo: 2, 5 H / 1 M - Edad: 50 % niños pre-escolares
EPIDEMIOLOGÍA FRECUENCIA - En USA: 1/ 5000 niños <13 años (c/año). - Internacional : > OMC en países en vías de desarrollo por poco acceso a servicios de salud. - Etnia: > en niños afroamericanos. - Sexo: 2, 5 H / 1 M - Edad: 50 % niños pre-escolares
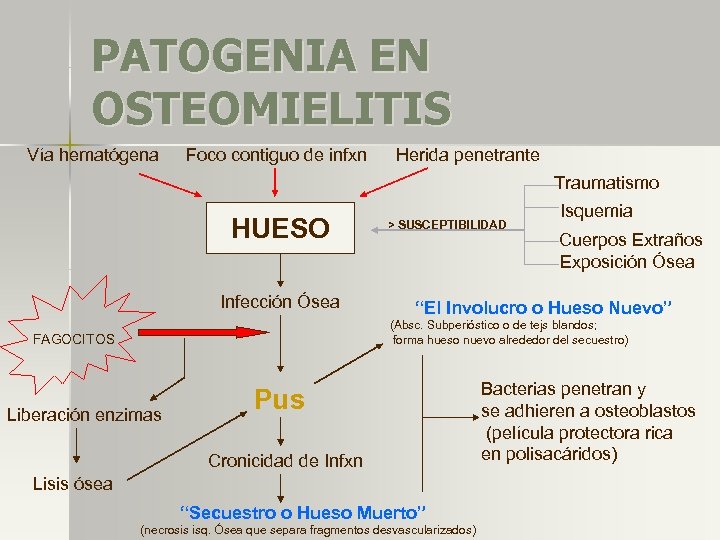 PATOGENIA EN OSTEOMIELITIS Vía hematógena Foco contiguo de infxn Herida penetrante Traumatismo HUESO Infección Ósea > SUSCEPTIBILIDAD Isquemia Cuerpos Extraños Exposición Ósea “El Involucro o Hueso Nuevo” (Absc. Subperióstico o de tejs blandos; forma hueso nuevo alrededor del secuestro) FAGOCITOS Liberación enzimas Pus Cronicidad de Infxn Lisis ósea “Secuestro o Hueso Muerto” (necrosis isq. Ósea que separa fragmentos desvascularizados) Bacterias penetran y se adhieren a osteoblastos (película protectora rica en polisacáridos)
PATOGENIA EN OSTEOMIELITIS Vía hematógena Foco contiguo de infxn Herida penetrante Traumatismo HUESO Infección Ósea > SUSCEPTIBILIDAD Isquemia Cuerpos Extraños Exposición Ósea “El Involucro o Hueso Nuevo” (Absc. Subperióstico o de tejs blandos; forma hueso nuevo alrededor del secuestro) FAGOCITOS Liberación enzimas Pus Cronicidad de Infxn Lisis ósea “Secuestro o Hueso Muerto” (necrosis isq. Ósea que separa fragmentos desvascularizados) Bacterias penetran y se adhieren a osteoblastos (película protectora rica en polisacáridos)
 Agentes Causales n n Desarrollo de OM depende del microorganismo y de factores del huésped Causas 1) Staphylococcus aureus: + frecuente (70 -90%). 2) Streptococcus agalactie 3) Streptococcus pneumoniae 4) Streptococcus pyogenes: 10% de O. M. H, historia de infxn por varicela, fiebre, leucocitosis. 5) BGN y SGB son más frecuentes en RN 6) Pseudomona aeruginosa: Herida penetrante (zuela de zapatos) en el pie.
Agentes Causales n n Desarrollo de OM depende del microorganismo y de factores del huésped Causas 1) Staphylococcus aureus: + frecuente (70 -90%). 2) Streptococcus agalactie 3) Streptococcus pneumoniae 4) Streptococcus pyogenes: 10% de O. M. H, historia de infxn por varicela, fiebre, leucocitosis. 5) BGN y SGB son más frecuentes en RN 6) Pseudomona aeruginosa: Herida penetrante (zuela de zapatos) en el pie.
 Agentes Causales 7) Niños Inmunodeprimidos: gran variedad de hongos y bacterias. 8) Bartonella henselae: en niños muy delgados con arañazo de gato. 9) Salmonella: Drepanocíticos y Hemoglobinopatías 10) Kingella kingae: Fastidioso GN, < 2 años de vida y asociado a IVRS, estomatitis 11) Anaerobios (raros): Bacteroides, Fusobacterium, Clostridium, Peptostreptococcus Asociado con mordeduras, mastoiditis, sinusitis crónica o infección dental.
Agentes Causales 7) Niños Inmunodeprimidos: gran variedad de hongos y bacterias. 8) Bartonella henselae: en niños muy delgados con arañazo de gato. 9) Salmonella: Drepanocíticos y Hemoglobinopatías 10) Kingella kingae: Fastidioso GN, < 2 años de vida y asociado a IVRS, estomatitis 11) Anaerobios (raros): Bacteroides, Fusobacterium, Clostridium, Peptostreptococcus Asociado con mordeduras, mastoiditis, sinusitis crónica o infección dental.
 Agentes Causales De Acuerdo Con La Edad
Agentes Causales De Acuerdo Con La Edad
 Factores De Riesgo de OM y Sus Agentes Causales
Factores De Riesgo de OM y Sus Agentes Causales
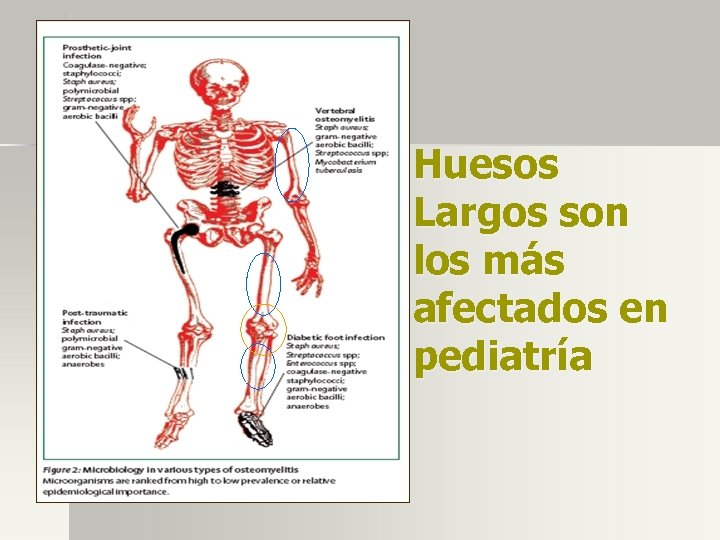 Huesos Largos son los más afectados en pediatría
Huesos Largos son los más afectados en pediatría
 CLASIFICACIÓN DE LA OSTEOMIELITIS
CLASIFICACIÓN DE LA OSTEOMIELITIS
 CLASIFICACIÓN DE LA O. M. A n Hay 3 tipos diferentes: 1) OM Hematógena (O. M. H) 2) OM Asociada a Foco Contiguo de Infxn 3) OM Secundaria a Insuf. Vascular
CLASIFICACIÓN DE LA O. M. A n Hay 3 tipos diferentes: 1) OM Hematógena (O. M. H) 2) OM Asociada a Foco Contiguo de Infxn 3) OM Secundaria a Insuf. Vascular
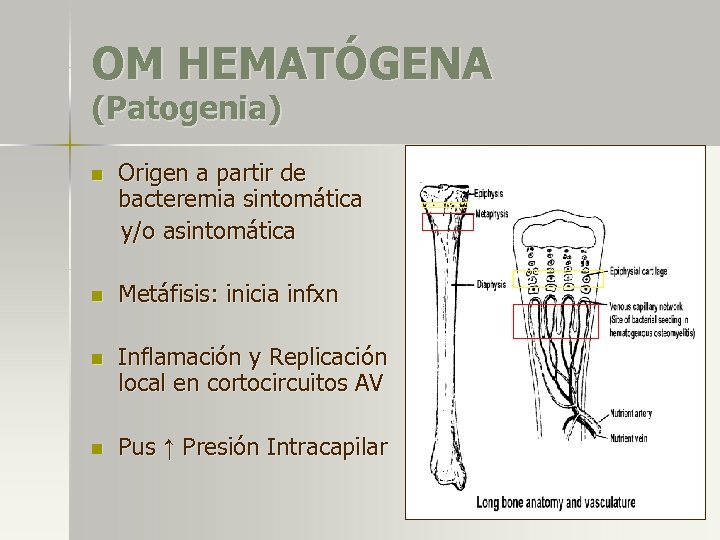 OM HEMATÓGENA (Patogenia) n Origen a partir de bacteremia sintomática y/o asintomática n Metáfisis: inicia infxn n Inflamación y Replicación local en cortocircuitos AV n Pus ↑ Presión Intracapilar
OM HEMATÓGENA (Patogenia) n Origen a partir de bacteremia sintomática y/o asintomática n Metáfisis: inicia infxn n Inflamación y Replicación local en cortocircuitos AV n Pus ↑ Presión Intracapilar
 OM HEMATÓGENA (Clínica) n > niños con síntomas en primeras 2 sem n Dolor agudo, persistente y progresivo sobre hueso afectado n Fiebre n Edema + eritema en zona circunscrita a hueso n Limitación a la movilidad de articulación OM con cultivos positivos (en relac. con cultivos negativos) : antecedentes de trauma, celulitis, fiebre
OM HEMATÓGENA (Clínica) n > niños con síntomas en primeras 2 sem n Dolor agudo, persistente y progresivo sobre hueso afectado n Fiebre n Edema + eritema en zona circunscrita a hueso n Limitación a la movilidad de articulación OM con cultivos positivos (en relac. con cultivos negativos) : antecedentes de trauma, celulitis, fiebre
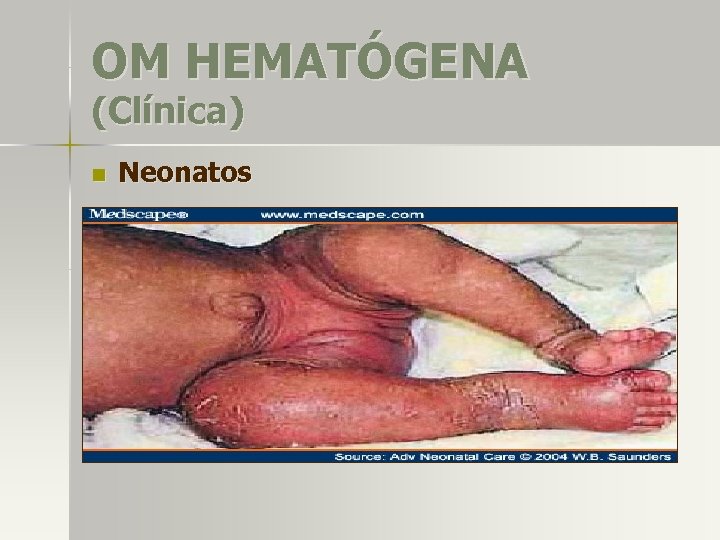 OM HEMATÓGENA (Clínica) n Neonatos . Poco frecuente. S. aureus, BEGN, SGB. Infección severa 50% (múltiples huesos, tejidos y articulaciones adyacentes). Factores predisponentes: sitios de catéteres, electrodos en cuero cabelludo, punciones. . Pseudoparálisis puede ser único síntoma. Irritabilidad, fiebre, edema, eritema (poco eviedentes). Dx tardió por signos inespecíficos
OM HEMATÓGENA (Clínica) n Neonatos . Poco frecuente. S. aureus, BEGN, SGB. Infección severa 50% (múltiples huesos, tejidos y articulaciones adyacentes). Factores predisponentes: sitios de catéteres, electrodos en cuero cabelludo, punciones. . Pseudoparálisis puede ser único síntoma. Irritabilidad, fiebre, edema, eritema (poco eviedentes). Dx tardió por signos inespecíficos
 OM HEMATÓGENA (Clínica) n Lactante . Irritabilidad. Posición antiálgica de miembro afectado. Celulitis. Fiebre
OM HEMATÓGENA (Clínica) n Lactante . Irritabilidad. Posición antiálgica de miembro afectado. Celulitis. Fiebre
 OM HEMATÓGENA (Clínica) n Niños Mayores . OM pélvica en 1 -11%. Dolor pélvico, lumbalgia, dolor abdominal. Limitación a la movilización de cadera, incapacidad para apoyar peso de extremidad. Dolor exquisito localizado. Periostio + denso y corteza ósea + gruesa = infx local.
OM HEMATÓGENA (Clínica) n Niños Mayores . OM pélvica en 1 -11%. Dolor pélvico, lumbalgia, dolor abdominal. Limitación a la movilización de cadera, incapacidad para apoyar peso de extremidad. Dolor exquisito localizado. Periostio + denso y corteza ósea + gruesa = infx local.
 DIAGNÓSTICO DE O. M. A Clínica + Laboratorio + Rx n Leucocitosis (50%) n VES ↑ (80 -90%): 3 -5 días inicio síntomas (Elevado hasta 3 -4 semanas post-tx) n PCR ↑ (98%): 48 hrs inicio de síntomas (Normaliza 7 -10 post-tx) n
DIAGNÓSTICO DE O. M. A Clínica + Laboratorio + Rx n Leucocitosis (50%) n VES ↑ (80 -90%): 3 -5 días inicio síntomas (Elevado hasta 3 -4 semanas post-tx) n PCR ↑ (98%): 48 hrs inicio de síntomas (Normaliza 7 -10 post-tx) n
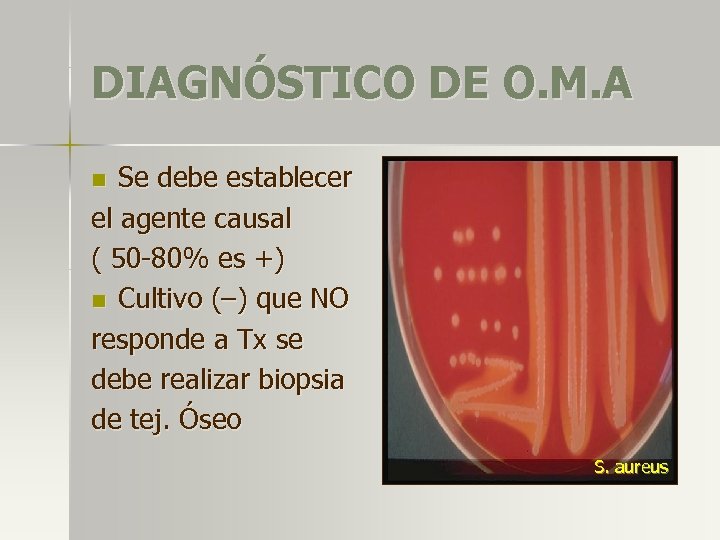 DIAGNÓSTICO DE O. M. A Se debe establecer el agente causal ( 50 -80% es +) n Cultivo (–) que NO responde a Tx se debe realizar biopsia de tej. Óseo n S. aureus
DIAGNÓSTICO DE O. M. A Se debe establecer el agente causal ( 50 -80% es +) n Cultivo (–) que NO responde a Tx se debe realizar biopsia de tej. Óseo n S. aureus
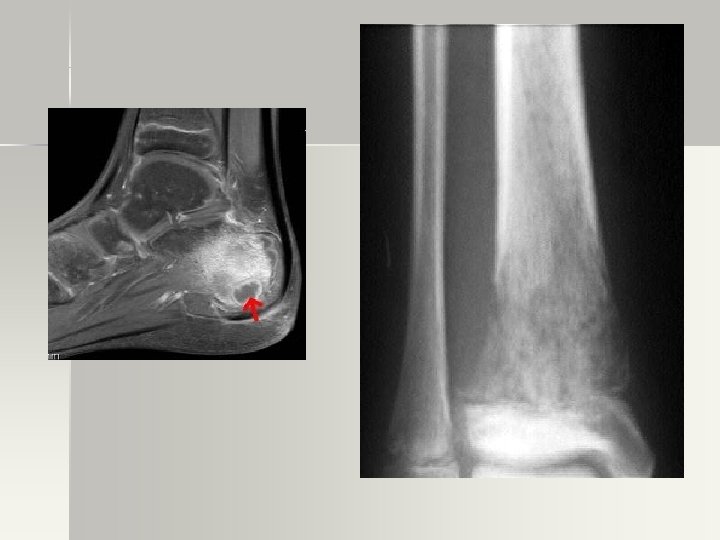
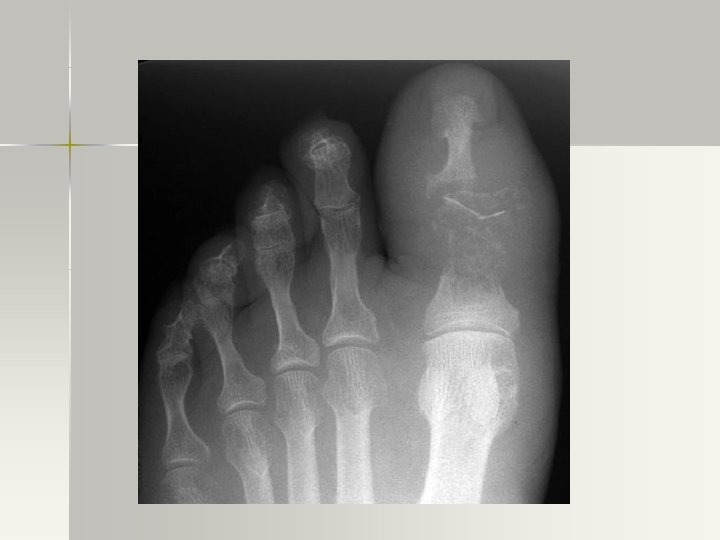
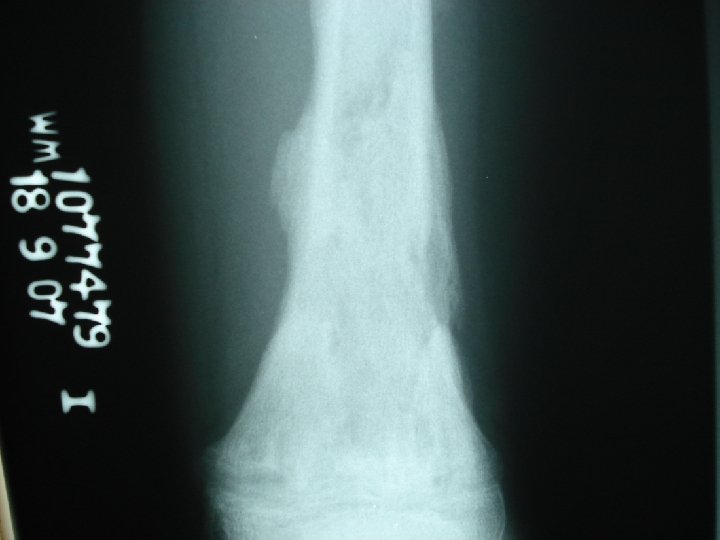
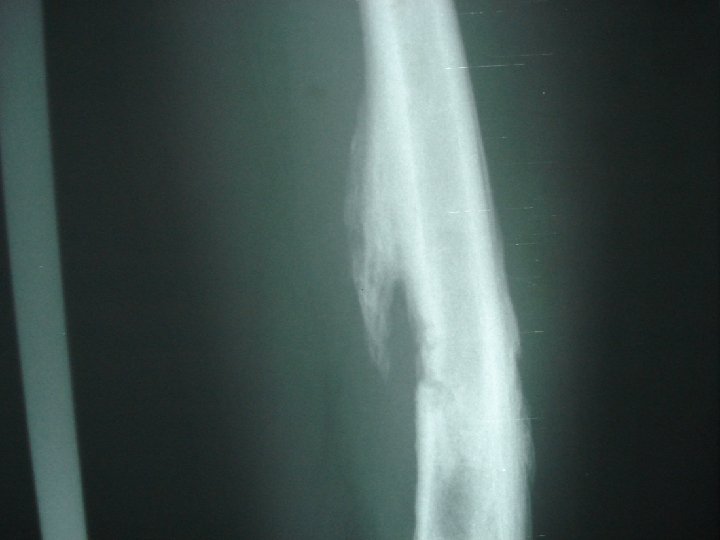
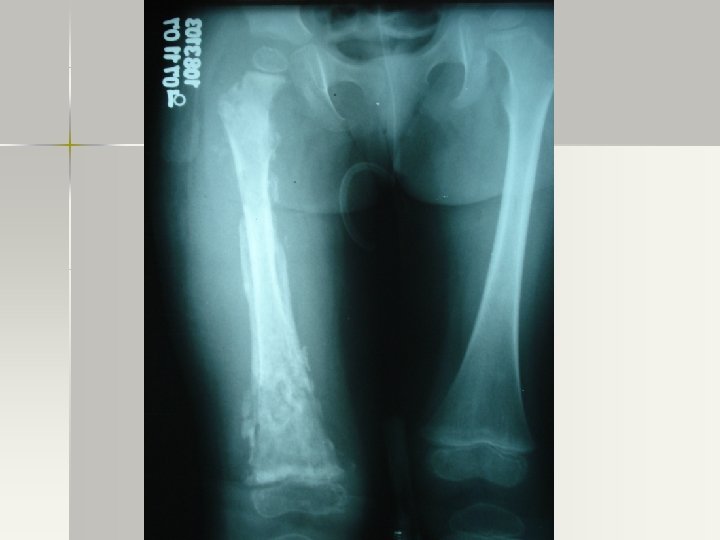
 DIAGNÓSTICO DE O. M. A n Radiografía – Rx simple: edema de tejs. blandos, útil para detectar tumores óseos, fracturas y evolución de fracturas. – Signos radiológicos tardíos. 10 -21 días post inicio Sx (destrxn ósea). Osteopenia, lesiones líticas, y cambios periósticos. . Ausencia de éstos NO excluye OMA
DIAGNÓSTICO DE O. M. A n Radiografía – Rx simple: edema de tejs. blandos, útil para detectar tumores óseos, fracturas y evolución de fracturas. – Signos radiológicos tardíos. 10 -21 días post inicio Sx (destrxn ósea). Osteopenia, lesiones líticas, y cambios periósticos. . Ausencia de éstos NO excluye OMA
 Medicina Nuclear
Medicina Nuclear

 DIAGNÓSTICO DE O. M. A n Ultrasonido – De utilidad en diagnóstico temprano de O. M. A o de colecciones purulentas en tejs. Blandos
DIAGNÓSTICO DE O. M. A n Ultrasonido – De utilidad en diagnóstico temprano de O. M. A o de colecciones purulentas en tejs. Blandos
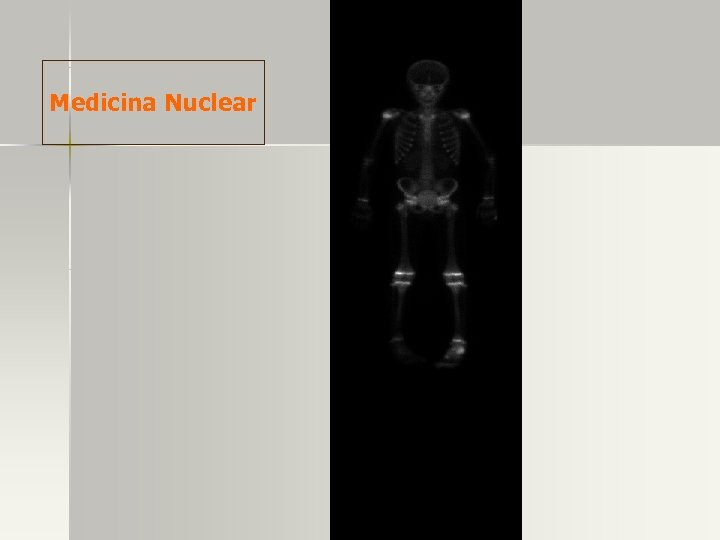
 DIAGNÓSTICO DE O. M. A n Gammagrafía ósea trifásica con Tc -99 m – Sensibilidad 80 -100% – 20% de Falsos negativos en primeros días de enfermedad – Demuestra ↑ activ. Osteoblástica – Distingue OM-celulitis profunda – Tumores óseos, fracturas, artritis, cirugía pueden ↑ activ. Osteoblástica también
DIAGNÓSTICO DE O. M. A n Gammagrafía ósea trifásica con Tc -99 m – Sensibilidad 80 -100% – 20% de Falsos negativos en primeros días de enfermedad – Demuestra ↑ activ. Osteoblástica – Distingue OM-celulitis profunda – Tumores óseos, fracturas, artritis, cirugía pueden ↑ activ. Osteoblástica también
 DIAGNÓSTICO DE O. M. A n RMN – Indicac. principales: gamma óseo (-), sospecha de OM vertebral o pélvica – Gran utilidad para visualizar abscesos en tejs. Blandos asociados con OM, edema de Méd. Ósea y destrucción ósea. – Mejor resolución espacial que gamma óseo. – Examen de elección si se va a drenar un absceso – Limitaciones: requiere sedación, alto costo, incapacidad de valorar si otros huesos están afectados.
DIAGNÓSTICO DE O. M. A n RMN – Indicac. principales: gamma óseo (-), sospecha de OM vertebral o pélvica – Gran utilidad para visualizar abscesos en tejs. Blandos asociados con OM, edema de Méd. Ósea y destrucción ósea. – Mejor resolución espacial que gamma óseo. – Examen de elección si se va a drenar un absceso – Limitaciones: requiere sedación, alto costo, incapacidad de valorar si otros huesos están afectados.
 DIAGNÓSTICO DIFERENCIALES n n n n LLA LMA Mordeduras de Animales Artritis Séptica Enf. Del Arañazo de gato Síndrome de niño agredido Sarcoma de Ewing Tumores neuroectod. primitivos Enf. De Gaucher Gonorrea Infección por Hib Neuroblastoma Osteosarcoma Poliarteritis Nodosa
DIAGNÓSTICO DIFERENCIALES n n n n LLA LMA Mordeduras de Animales Artritis Séptica Enf. Del Arañazo de gato Síndrome de niño agredido Sarcoma de Ewing Tumores neuroectod. primitivos Enf. De Gaucher Gonorrea Infección por Hib Neuroblastoma Osteosarcoma Poliarteritis Nodosa
 TRATAMIENTO DE O. M. A
TRATAMIENTO DE O. M. A
 TRATAMIENTO DE O. M. A n Éxito del tx depende de: . Selección, administración y curso adecuados del ATB. Identificar el agente causal. Iniciar tx temprano con base en patógenos + frec. . Intervención qx cuando sea necesaria n Tx empírico: . Depende de: Edad del niño, Historia y valoración clínica. Debe haber cobertura contra S. aureus. En OM no complicadas
TRATAMIENTO DE O. M. A n Éxito del tx depende de: . Selección, administración y curso adecuados del ATB. Identificar el agente causal. Iniciar tx temprano con base en patógenos + frec. . Intervención qx cuando sea necesaria n Tx empírico: . Depende de: Edad del niño, Historia y valoración clínica. Debe haber cobertura contra S. aureus. En OM no complicadas
 TRATAMIENTO EMPÍRICO DE O. M. A n Lactantes de 0 -2 meses . Cubrir contra: S. aureus, S. agalactie, BEGN n Niños 2 meses – 5 años . Cubrir contra: S. aureus, S. pneumoniae, S. pyogenes, *K. kingae y Hib (si inmunización incompleta) *Se ha reportado resistencia a Clindamicina y Clotrimazole
TRATAMIENTO EMPÍRICO DE O. M. A n Lactantes de 0 -2 meses . Cubrir contra: S. aureus, S. agalactie, BEGN n Niños 2 meses – 5 años . Cubrir contra: S. aureus, S. pneumoniae, S. pyogenes, *K. kingae y Hib (si inmunización incompleta) *Se ha reportado resistencia a Clindamicina y Clotrimazole
 TRATAMIENTO EMPÍRICO DE O. M. A ATB anti-estafilocóccicos: Nafcicilina, Vancomicina, Clindamicina, Cefazolina Hib: cefas 3ª generac. + clindamicina
TRATAMIENTO EMPÍRICO DE O. M. A ATB anti-estafilocóccicos: Nafcicilina, Vancomicina, Clindamicina, Cefazolina Hib: cefas 3ª generac. + clindamicina
 TRATAMIENTO DE O. M. A SEGÚN AGENTE CAUSAL ESPECÍFICO n Se inicia Antibioticoterapia de acuerdo con agente causal y sensibilidad a ATB del mismo. n Si cultivo (-), pero hay mejoría con tx empírico, éste se continúa. Si cultivo (-) y no mejoría con tx empírico: . Replantear dx. Biopsia de tej. Óseo. Otro cultivo. RMN n
TRATAMIENTO DE O. M. A SEGÚN AGENTE CAUSAL ESPECÍFICO n Se inicia Antibioticoterapia de acuerdo con agente causal y sensibilidad a ATB del mismo. n Si cultivo (-), pero hay mejoría con tx empírico, éste se continúa. Si cultivo (-) y no mejoría con tx empírico: . Replantear dx. Biopsia de tej. Óseo. Otro cultivo. RMN n
 TRATAMIENTO DE O. M. A CONTRA MRSA n Infxs por MRSA en aumento n Varios *CA-MRSA son susceptibles a Clindamicina n Considerar Vancomicina como alternativa a clindamicina para Tx empírico en quienes habitan en sitios propensos a CA-MRSA n Otros ATB (IV) alternativos: vancomicina, TMX-sulfa, linezolid *S. aureus meticilino resistente adquirido en comunidad
TRATAMIENTO DE O. M. A CONTRA MRSA n Infxs por MRSA en aumento n Varios *CA-MRSA son susceptibles a Clindamicina n Considerar Vancomicina como alternativa a clindamicina para Tx empírico en quienes habitan en sitios propensos a CA-MRSA n Otros ATB (IV) alternativos: vancomicina, TMX-sulfa, linezolid *S. aureus meticilino resistente adquirido en comunidad
 ¿Cuándo se cambia de Tx parenteral a Tx oral? Depende de: . Disponibilidad de un ATB adecuado. Capacidad de ingesta de ATB del niño. Compromiso y confiabilidad de padres. Ausencia de alteraciones de TGI que afecten la absorción del ATB. Monitoreo de ATB: Test de Schlichter (determinar poder bactericida en suero) n
¿Cuándo se cambia de Tx parenteral a Tx oral? Depende de: . Disponibilidad de un ATB adecuado. Capacidad de ingesta de ATB del niño. Compromiso y confiabilidad de padres. Ausencia de alteraciones de TGI que afecten la absorción del ATB. Monitoreo de ATB: Test de Schlichter (determinar poder bactericida en suero) n
 ¿Cuándo se cambia de Tx parenteral a Tx oral? Tx oral, generalmente, inicia cuando: . Niño cursa afebril. ↓ signos y síntomas de infxn. ↓ PCR n Tx oral. Efectivo con buen seguimiento médico. ATB oral: >2 -3 veces de dosis usual. Valorar suspensión si está asintomático a las 4 sem y tiene una VES nl n
¿Cuándo se cambia de Tx parenteral a Tx oral? Tx oral, generalmente, inicia cuando: . Niño cursa afebril. ↓ signos y síntomas de infxn. ↓ PCR n Tx oral. Efectivo con buen seguimiento médico. ATB oral: >2 -3 veces de dosis usual. Valorar suspensión si está asintomático a las 4 sem y tiene una VES nl n
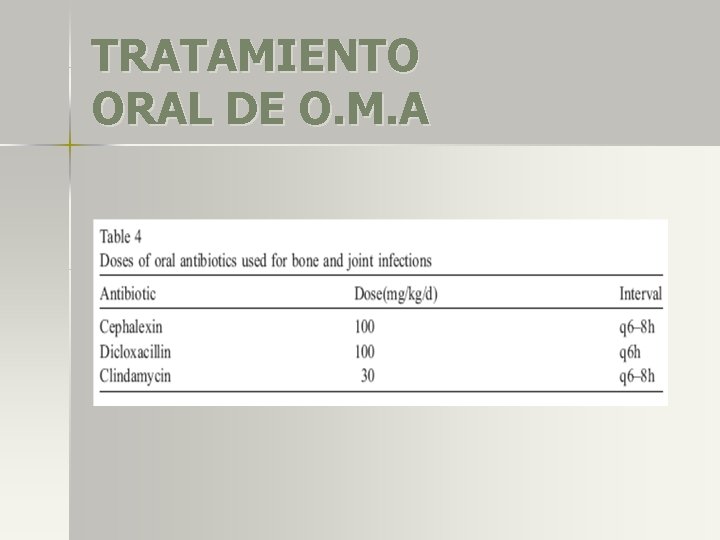 TRATAMIENTO ORAL DE O. M. A
TRATAMIENTO ORAL DE O. M. A
 TRATAMIENTO FINAL DE LA OSTEOMIELITIS Duración depende de: . Infección (agente etiológico). Respuesta clínica. Factores de riesgo subyacentes n n Promedio de ATB terapia: 3 -6 sem.
TRATAMIENTO FINAL DE LA OSTEOMIELITIS Duración depende de: . Infección (agente etiológico). Respuesta clínica. Factores de riesgo subyacentes n n Promedio de ATB terapia: 3 -6 sem.
 PRONÓSTICO n n n Tx < 3 semanas: alto % de recidiva (> 19%) 5% de recurrencia a pesar de Tx adecuado (médico y qx) NO se ha visto diferencias entre infxs por MRSA y No MRSA Progresión de O. M. H a O. M. C: 5% Secuelas: alterac. crecimiento óseo, fx patolog. , asimetría de miembros, artritis.
PRONÓSTICO n n n Tx < 3 semanas: alto % de recidiva (> 19%) 5% de recurrencia a pesar de Tx adecuado (médico y qx) NO se ha visto diferencias entre infxs por MRSA y No MRSA Progresión de O. M. H a O. M. C: 5% Secuelas: alterac. crecimiento óseo, fx patolog. , asimetría de miembros, artritis.
 ARTRITIS SÉPTICA
ARTRITIS SÉPTICA
 DEFINICIÓN Presencia de agentes microbianos en el espacio articular o sinovial. n Artritis Séptica Aguda: Predomino de bacterias n Artritis Séptica Crónica: Predomino de hongos y micobacterias. n Artritis Reactiva: Inflamación de la articulación posterior a una infxn bacteriana en algún otro sitio. Artritis Séptica Aguda = EMERGENCIA (falla en dx y tx provoca discapacidad debido a destrucción de cartílago articular) n
DEFINICIÓN Presencia de agentes microbianos en el espacio articular o sinovial. n Artritis Séptica Aguda: Predomino de bacterias n Artritis Séptica Crónica: Predomino de hongos y micobacterias. n Artritis Reactiva: Inflamación de la articulación posterior a una infxn bacteriana en algún otro sitio. Artritis Séptica Aguda = EMERGENCIA (falla en dx y tx provoca discapacidad debido a destrucción de cartílago articular) n
 EPIDEMIOLOGÍA Frecuencia. + en niños que adultos. Incidencia actual es desconocida n Mortalidad: poco frecuente n Etnia: Todas n Sexo: 2 H: 1 M n Edad: < 3 años n
EPIDEMIOLOGÍA Frecuencia. + en niños que adultos. Incidencia actual es desconocida n Mortalidad: poco frecuente n Etnia: Todas n Sexo: 2 H: 1 M n Edad: < 3 años n
 PATOGENIA n Líquido Sinovial 1. Viscoso + Ácido hialurónico con Ig. G 2. Concentrac. de glucosa y electrolitos similares al plasma 3. Lubrica, amortigua y nutre al cartílago avascular de la Articulación 4. Producido por la rica vascularización de memb. sinovial Hialuronidasa Bacteriana: ↓ viscosidad y func. del líq. Sinov.
PATOGENIA n Líquido Sinovial 1. Viscoso + Ácido hialurónico con Ig. G 2. Concentrac. de glucosa y electrolitos similares al plasma 3. Lubrica, amortigua y nutre al cartílago avascular de la Articulación 4. Producido por la rica vascularización de memb. sinovial Hialuronidasa Bacteriana: ↓ viscosidad y func. del líq. Sinov.
 PATOGENIA n Infección de la memb. Sinovial a partir de diseminación hematógena de bacterias (principalmente) n Resp. Inflam. : migración de PMN, produxn de enzimas proteolíticas y secreción de citokinas por condrocitos n Degradac. de cartílago articulación: 8 hrs post-pico de infxn. n Cartílago sufre daño conocido como “espectador inocente” por acción de neutrófilos que liberan O 2 reactivos, proteasas lisosomales y se da una “autodigestión”)
PATOGENIA n Infección de la memb. Sinovial a partir de diseminación hematógena de bacterias (principalmente) n Resp. Inflam. : migración de PMN, produxn de enzimas proteolíticas y secreción de citokinas por condrocitos n Degradac. de cartílago articulación: 8 hrs post-pico de infxn. n Cartílago sufre daño conocido como “espectador inocente” por acción de neutrófilos que liberan O 2 reactivos, proteasas lisosomales y se da una “autodigestión”)
 PATOGENIA n n n Niños < 18 m: A. S producto de extensión de infxn metafisiaria por medio de vasos transfisis. Neonatos y Niños pequeños: S. A + O. M. A Infxn de fémur proximal y húmero frecuentemente involucra la articulac. de la cadera y del hombro debido a que metáfisis proximal de estos hh son intracapsulares.
PATOGENIA n n n Niños < 18 m: A. S producto de extensión de infxn metafisiaria por medio de vasos transfisis. Neonatos y Niños pequeños: S. A + O. M. A Infxn de fémur proximal y húmero frecuentemente involucra la articulac. de la cadera y del hombro debido a que metáfisis proximal de estos hh son intracapsulares.
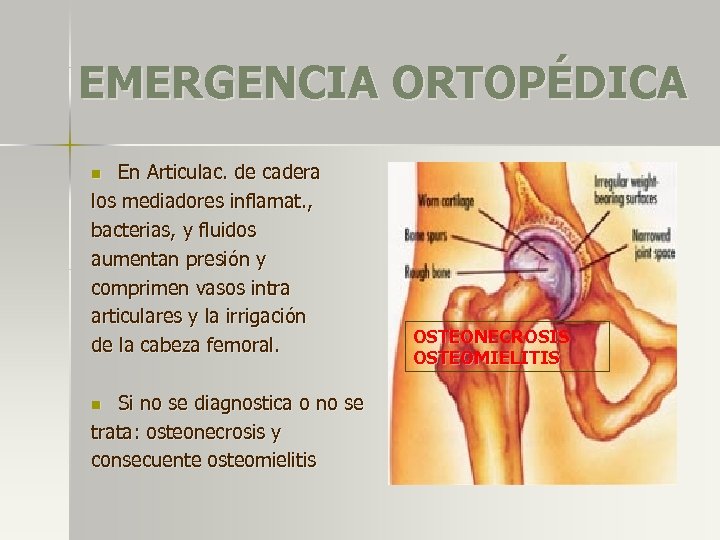 EMERGENCIA ORTOPÉDICA En Articulac. de cadera los mediadores inflamat. , bacterias, y fluidos aumentan presión y comprimen vasos intra articulares y la irrigación de la cabeza femoral. n Si no se diagnostica o no se trata: osteonecrosis y consecuente osteomielitis n OSTEONECROSIS OSTEOMIELITIS
EMERGENCIA ORTOPÉDICA En Articulac. de cadera los mediadores inflamat. , bacterias, y fluidos aumentan presión y comprimen vasos intra articulares y la irrigación de la cabeza femoral. n Si no se diagnostica o no se trata: osteonecrosis y consecuente osteomielitis n OSTEONECROSIS OSTEOMIELITIS
 Más Frecuente
Más Frecuente
 ETIOLOGÍA Staphylococcus aureus (+ común en TODAS las edades) NEONATOS. E. coli, SGB, Bacilos GN, Candida n < 2 MESES. S. agalactie, Neisseria gonorrhoeae, BEGN n 2 MESES – 5 AÑOS. S. pyogenes, S. pneumoniae, K. kingae, Hib (no inmunización) n 5 AÑOS. S. pyogenes (SGA) n
ETIOLOGÍA Staphylococcus aureus (+ común en TODAS las edades) NEONATOS. E. coli, SGB, Bacilos GN, Candida n < 2 MESES. S. agalactie, Neisseria gonorrhoeae, BEGN n 2 MESES – 5 AÑOS. S. pyogenes, S. pneumoniae, K. kingae, Hib (no inmunización) n 5 AÑOS. S. pyogenes (SGA) n
 ETIOLOGÍA OTROS. N. gonorrhoeae: adolescentes sexualmente activos con afección poli o monoarticular. SGA: infxn activa de Varicella-Zoster. Salmonella: Drepanocitosis. M. tuberculosis: causa rara de A. S crónica. K. kingae: Asociada con estomatitis y faringitis, < 5 años en Israel, ↑ en USA. Hongos y Anaerobios: en articulac. sépticas. Borrelia burgdorferi: espiroqueta frecuente en artritis reacitva (otros: mycoplasma, virus) n
ETIOLOGÍA OTROS. N. gonorrhoeae: adolescentes sexualmente activos con afección poli o monoarticular. SGA: infxn activa de Varicella-Zoster. Salmonella: Drepanocitosis. M. tuberculosis: causa rara de A. S crónica. K. kingae: Asociada con estomatitis y faringitis, < 5 años en Israel, ↑ en USA. Hongos y Anaerobios: en articulac. sépticas. Borrelia burgdorferi: espiroqueta frecuente en artritis reacitva (otros: mycoplasma, virus) n
 CAUSAS INFECCIOSAS DE ARTRITIS REACTIVA
CAUSAS INFECCIOSAS DE ARTRITIS REACTIVA
 Clínica de A. S Dolor articular con precedentes de trauma o infección respiratoria n Artralgia de aparición súbita + edema, fiebre, irritabilidad y cojera n Cadera: dolor referido a ingle, muslo o rodilla n Pseudoparálisis (neonatos) n
Clínica de A. S Dolor articular con precedentes de trauma o infección respiratoria n Artralgia de aparición súbita + edema, fiebre, irritabilidad y cojera n Cadera: dolor referido a ingle, muslo o rodilla n Pseudoparálisis (neonatos) n
 EXAMEN FÍSICO EN A. S Edema y Aumento de temperatura sobre articulación afectada n Posición antiálgica de miembro afectado n Limitación al movimiento n Deben evaluarse por: . Faringitis. Rash. Soplo Cardiaco. Hepatoesplenomegalia. Afección en otras articulaciones n
EXAMEN FÍSICO EN A. S Edema y Aumento de temperatura sobre articulación afectada n Posición antiálgica de miembro afectado n Limitación al movimiento n Deben evaluarse por: . Faringitis. Rash. Soplo Cardiaco. Hepatoesplenomegalia. Afección en otras articulaciones n
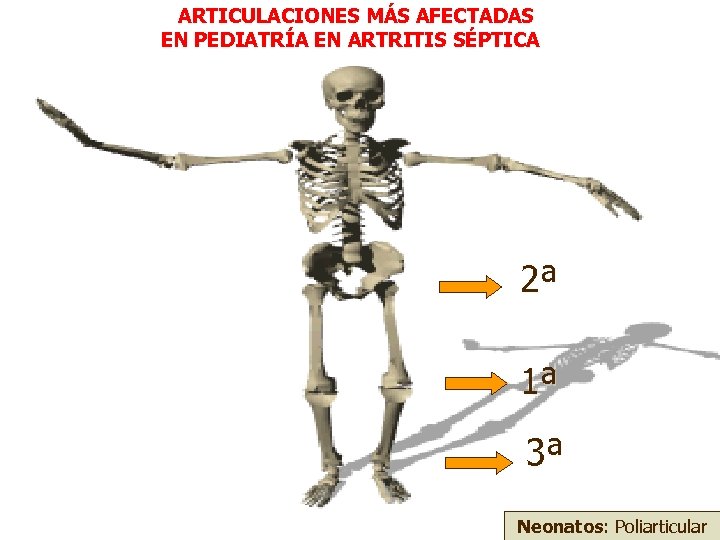 ARTICULACIONES MÁS AFECTADAS EN PEDIATRÍA EN ARTRITIS SÉPTICA 2ª 1ª 3ª Neonatos: Poliarticular
ARTICULACIONES MÁS AFECTADAS EN PEDIATRÍA EN ARTRITIS SÉPTICA 2ª 1ª 3ª Neonatos: Poliarticular
 DIAGNÓSTICO DIFERENCIAL n Sinovitis Transitoria . Causa + común de dolor de cadera en niños. Predomina en niños 5 -10 años de edad. Afebril o Fiebre baja. Dolor usualmente unilateral. Dolor moderado-severo que despiertan a niño en las noches n Enfermedad de Legg-Calve-Perthes . Necrosis avascular de cabeza fémur. Dolor leve y cojera. Edad pico: 7 años
DIAGNÓSTICO DIFERENCIAL n Sinovitis Transitoria . Causa + común de dolor de cadera en niños. Predomina en niños 5 -10 años de edad. Afebril o Fiebre baja. Dolor usualmente unilateral. Dolor moderado-severo que despiertan a niño en las noches n Enfermedad de Legg-Calve-Perthes . Necrosis avascular de cabeza fémur. Dolor leve y cojera. Edad pico: 7 años
 DIAGNÓSTICO DIFERENCIAL Artritis Reumatoidea Juvenil n Trauma n Malignidad n Enf. Kawasaki n Enf. De Lyme n Fiebre Reumática n Enfermedad del Suero n
DIAGNÓSTICO DIFERENCIAL Artritis Reumatoidea Juvenil n Trauma n Malignidad n Enf. Kawasaki n Enf. De Lyme n Fiebre Reumática n Enfermedad del Suero n
 DIAGNÓSTICO DE A. S Debe ser pronto para evitar daño al cartílago articular n Debe determinarse agente causal n Dx se establece a partir de los hallazgos clínicos + análisis líq. Sinovial n Artrocentesis debe realizarse lo antes posible n
DIAGNÓSTICO DE A. S Debe ser pronto para evitar daño al cartílago articular n Debe determinarse agente causal n Dx se establece a partir de los hallazgos clínicos + análisis líq. Sinovial n Artrocentesis debe realizarse lo antes posible n
 DIAGNÓSTICO DE A. S n Líquido Sinovial – Cultivo de L. S tiene pobre sensibilidad (60 -70%). – Debe enviarse: Tinción de Gram, cultivos por aerobios y anaerobios,
DIAGNÓSTICO DE A. S n Líquido Sinovial – Cultivo de L. S tiene pobre sensibilidad (60 -70%). – Debe enviarse: Tinción de Gram, cultivos por aerobios y anaerobios,
 DIAGNÓSTICO DE A. S n Líquido Sinovial – Valores indicativos de infxn bacteriana: . Leucos > 50 000/m. L-100 000/m. L. PMN 90%. Glucosa en L. S 30% de la glucosa sérica.
DIAGNÓSTICO DE A. S n Líquido Sinovial – Valores indicativos de infxn bacteriana: . Leucos > 50 000/m. L-100 000/m. L. PMN 90%. Glucosa en L. S 30% de la glucosa sérica.
 DIAGNÓSTICO DE A. S Hemocultivo. 1/3 de los pacientes presentan un hemocultivo (+) en A. S n
DIAGNÓSTICO DE A. S Hemocultivo. 1/3 de los pacientes presentan un hemocultivo (+) en A. S n
 DIAGNÓSTICO DE A. S n Radiografía – No diferencia edema periarticular y trauma local de derrame verdadero en articulación. – Muestra un derrame articular como un ensanchamiento en el espacio articular con desplazamientos. – Puede ser útil para descartar tumores, fracturas, enf. De Perthes, entre otros.
DIAGNÓSTICO DE A. S n Radiografía – No diferencia edema periarticular y trauma local de derrame verdadero en articulación. – Muestra un derrame articular como un ensanchamiento en el espacio articular con desplazamientos. – Puede ser útil para descartar tumores, fracturas, enf. De Perthes, entre otros.
 DIAGNÓSTICO DE A. S Ultrasonido - Método sencillo y no costoso para detectar derrame articular de cadera. - > sensibilidad que Rx - Examen de elección para detectar derrames de cadera y en caso de ser (+) permite guiar la aspiración articular.
DIAGNÓSTICO DE A. S Ultrasonido - Método sencillo y no costoso para detectar derrame articular de cadera. - > sensibilidad que Rx - Examen de elección para detectar derrames de cadera y en caso de ser (+) permite guiar la aspiración articular.
 DIAGNÓSTICO DE A. S n Gamma Óseo – En casos de afxn multifocal en neonatos – Permite detectar posible osteomielitis
DIAGNÓSTICO DE A. S n Gamma Óseo – En casos de afxn multifocal en neonatos – Permite detectar posible osteomielitis
 TRATAMIENTO DE A. S El éxito se basa en una rápida descompresión del espacio articular e inicio con ATB. n Manejo conjunto ortopedia-infectología n Artrocentesis puede ser un método diagnóstico y/o terapéutico n
TRATAMIENTO DE A. S El éxito se basa en una rápida descompresión del espacio articular e inicio con ATB. n Manejo conjunto ortopedia-infectología n Artrocentesis puede ser un método diagnóstico y/o terapéutico n
 TRATAMIENTO MÉDICO DE A. S n Inmovilizar (“tablilla”) articulación afectada n Iniciar ATB empírica n ATB específica a partir de agente causal específico n Promover a los 2 -3 días leves movimientos de extremidad afectada para estimular extensión de tendones y prevenir contracturas
TRATAMIENTO MÉDICO DE A. S n Inmovilizar (“tablilla”) articulación afectada n Iniciar ATB empírica n ATB específica a partir de agente causal específico n Promover a los 2 -3 días leves movimientos de extremidad afectada para estimular extensión de tendones y prevenir contracturas
 TRATAMIENTO QX EN A. S Artrotomía y Drenaje qx urgente en: . Infx en articulación de cadera/hombro. En otras articulac. si NO hay mejoría qx a los 3 días de haber iniciado ATB. Artrocentesis con gran cantidad de pus y/o escombros o material contaminante n En los demás casos: aspiración (a repetic. ) n
TRATAMIENTO QX EN A. S Artrotomía y Drenaje qx urgente en: . Infx en articulación de cadera/hombro. En otras articulac. si NO hay mejoría qx a los 3 días de haber iniciado ATB. Artrocentesis con gran cantidad de pus y/o escombros o material contaminante n En los demás casos: aspiración (a repetic. ) n
 TRATAMIENTO EMPÍRICO DE A. S n < 2 meses . Clindamicina/Vancomicina + Cefas 3ª para cubrir contra S. aureus y BEGN n < 2 meses – 5 años . ATB contra S. aureus, S. pyogenes y K. kingae n Usar ceftriaxone si se sospecha N. gonorrhoeae
TRATAMIENTO EMPÍRICO DE A. S n < 2 meses . Clindamicina/Vancomicina + Cefas 3ª para cubrir contra S. aureus y BEGN n < 2 meses – 5 años . ATB contra S. aureus, S. pyogenes y K. kingae n Usar ceftriaxone si se sospecha N. gonorrhoeae
 TRATAMIENTO EMPÍRICO DE A. S ATB anti-estafilocóccicos: Nafcicilina, Vancomicina, Clindamicina, Cefazolina Hib: cefas 3ª generac. + clindamicina
TRATAMIENTO EMPÍRICO DE A. S ATB anti-estafilocóccicos: Nafcicilina, Vancomicina, Clindamicina, Cefazolina Hib: cefas 3ª generac. + clindamicina
 TRATAMIENTO DE A. S n Igual que en O. M. A debe usarse tx IV hasta mejoría clínica y normalización de marcadores inflamatorios. n Terapia ATB oral es igual que en la O. M. A
TRATAMIENTO DE A. S n Igual que en O. M. A debe usarse tx IV hasta mejoría clínica y normalización de marcadores inflamatorios. n Terapia ATB oral es igual que en la O. M. A
 TRATAMIENTO DE A. S En casos NO complicados de A. S: . Terapia corta de ATB IV (3 -4 días) con posterior seguimiento de Tx oral permite disminuir estadía en Hospital n En un estudio en C. R, un tx de 4 días con dexametasona + ATB adecuado + tratamiento qx demostró ↓ de síntomas y de alteraciones articulares a largo plazo. n
TRATAMIENTO DE A. S En casos NO complicados de A. S: . Terapia corta de ATB IV (3 -4 días) con posterior seguimiento de Tx oral permite disminuir estadía en Hospital n En un estudio en C. R, un tx de 4 días con dexametasona + ATB adecuado + tratamiento qx demostró ↓ de síntomas y de alteraciones articulares a largo plazo. n
 COMPLICACIONES En 10 -25% de todos los casos n En casos con Hib: . Meningitis (10 -30%). Osteomielitis (5 -10%). Celulitis (10 -30%). Neumonía (5%) n Cualquier agente causal: . Osteonecrosis. Crecimiento óseo anormal. Cojera. Inestabilidad de articulación afectada. Movilidad limitada n
COMPLICACIONES En 10 -25% de todos los casos n En casos con Hib: . Meningitis (10 -30%). Osteomielitis (5 -10%). Celulitis (10 -30%). Neumonía (5%) n Cualquier agente causal: . Osteonecrosis. Crecimiento óseo anormal. Cojera. Inestabilidad de articulación afectada. Movilidad limitada n


