2-СТОМ-остеомиелит.ppt
- Количество слайдов: 40

ОСТЕОМИЕЛИТ ЧЕЛЮСТЕЙ

Остеомиелит челюстно-лицевой области имеет либо одонтогенный, либо неодонтогенный генез. Гнойное воспаление челюстных костей может быть ограниченным или распространенным, локализоваться в альвеолярном отростке или захватывать тело челюсти. Основная масса остеомиелитов имеет одонтогенный генез и связана либо с обострением воспаления в области гранулем и кист, возникновением воспалительного процесса в лунке удаленного зуба, либо с воспалительной абсцедирующей формой пародонтита.

Рентгенологические признаки развития остеомиелита лунки удаленного зуба появляются довольно рано: если на 4 -й день после удаления зуба контуры лунки оказываются неровными, нечеткими, окружены очагами остеопороза, в ее просвете много костных осколков - это первые симптомы развивающегося воспалительного процесса. Когда костные секвестры формируются из осколков межкорневых перегородок, их нелегко дифференцировать от этих осколков, так как последние с самого начала имеют достаточно высокую интенсивность тени и рассасываются медленно. В данной ситуации решающую роль при диагностике играют клинические проявления. Секвестры, образующиеся из стенок альвеол, можно с уверенностью дифференцировать от костных осколков после 7 -го дня с момента удаления зуба. Обострение воспалительного процесса, возникшее в зоне гранулем, радикулярных кист или пародонтальных костных деструкций, мало изменяет рентгенологическую картину предшествующего вялотекущего воспаления. Даже кортикальный ободок вокруг зон деструкции может сохраняться. В этих случаях приходится ориентироваться на клинические данные.

Обострение одонтогенных поражений является и причиной возникновения остеомиелита тела нижней и верхней челюстей. Процесс обычно имеет характерную рентгенологическую картину - формируются кортикальные или губчатые секвестры, очаги деструкции имеют неровные, изъеденные края, окружены зонами остеопороза, что свидетельствует об активном течении процесса. Такая же картина характерна и для посттравматического остеомиелита. После оперативно вмешательства и фиксации костных фрагментов заживление происходит почти в те же сроки, что и при переломах.

Одонтогенную природу имеет и так называемый первичнохронический остеомиелит, который встречается преимущественно у детей либо у лиц пожилого возраста с декомпенсированной иммунной системой. Обычно процесс связан с неправильно леченным периодонтитом первых моляров. Особенностями первично-хронического остеомиелита являются длительное торпидное течение с периодами ремиссии и обострения и слабо выраженные клинические проявления отсутствие интоксикации, фебрильной температуры, гематологических сдвигов. На рентгенограммах выявляются мелкие очаги деструкции, имеющие «ползущий» характер. Этот процесс не всегда удается остановить оперативным лечением и антибактериальной терапией; периоды клинической ремиссии, регистрируемые на рентгенограммах, сменяются периодами обострения. Воспаление в челюстных костях у детей нередко стихает с окончанием пубертатного периода.

В челюстях и скуловых костях причиной возникновения остеомиелита могут являться проволочные швы или мини -шурупы, фиксирующие костные трансплантаты или металлические мини-пластины при реконструктивных операциях. Гематогенный остеомиелит - редкое поражение челюстных костей, обычно возникающее у детей при общеинфекционных или септических состояниях. Расплавление может захватывать большие фрагменты челюстей и вышележащие костные отделы лицевого скелета. При этом формируется множество мелких секвестров, после отхождения которых костная ткань восстанавливается, появляются оссифицированные периостальные наслоения. Впоследствии костная ткань приобретает привычное для данного отдела лицевого скелета строение.

В особую форму выделен остеомиелит Гарре, локализующийся только в нижней челюсти, являющийся негнойным воспалением и представляющий собой склерозирующий остит, с последующим утолщением зоны поражения за счет обызвествления остеоидной ткани и периостальных наслоений. На снимках выявляются массивные слои склерозированной кости с небольшими полостями в центре, утолщение кортикальных пластинок за счет оссифицированного периостита. Причиной возникновения воспалительного процесса в костях лицевого скелета может явиться инфицирование их актиномицетом, паразитирующим в полости рта или попавшим извне. Актиномикотические костные изменения подразделяются на первично-костные или развивающиеся вторично из актиномикотических поражений мягких тканей челюстнолицевой области. В обоих случаях характерным проявлением актиномикотического остеомиелита является выраженная склеротическая реакция кости вокруг очагов деструкции. Секвестры формируются не всегда и невелики по размерам. Процесс имеет длительное течение и довольно характерные клинические проявления, которые редко нивелируются присоединением обычной гнойной инфекции.

Первично-костные актиномикотические поражения обычно развиваются в нижней челюсти и рентгенологически выявляются через 4 -6 недель от начала заболевания. Наиболее характерно формирование костного абсцесса, который может образовываться и из нескольких сливающихся очагов деструкции и имеет неровные, но довольно четкие контуры. Обширная периостальная peaкция создает утолщение пораженного участка кости. Абсцесс отграничивается массивным склеротическим валом.

Причиной возникновения остеорадионекрозов, несмотря на использование всех достижений современной лучевой терапии, является отраженное излучение, связанное с зубами и металлическими конструкциями во рту пациента. Постлучевые некрозы могут развиваться через многие месяцы и годы по окончании лучевой терапии и иметь продолжительное течение даже спустя много лет после оперативного лечения. Первый рентгенологический симптом - образование участков хаотичного костного рисунка повышенной плотности. В последующем развиваются зоны рассасывания кости, участки некроза, схожие с картиной секвестров, появляются свищи и патологические переломы. Рентгеносемиотика постлучевого некроза имеет много общего с картиной остеомиелита, но отличается крайне медленной динамикой.
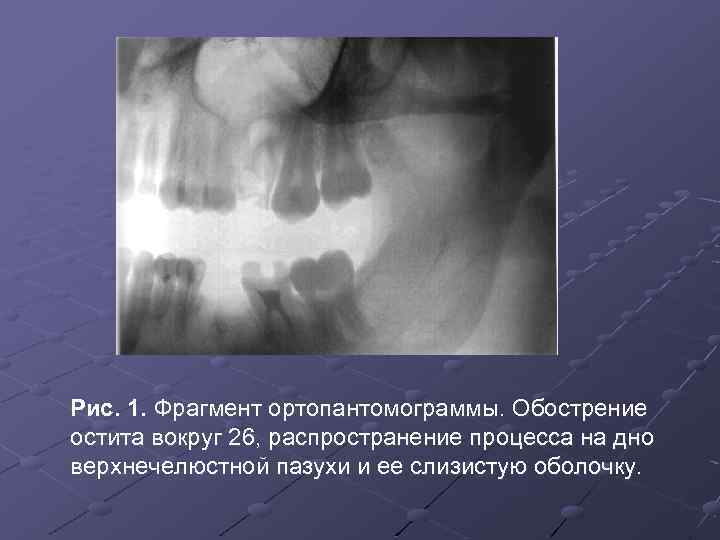
Рис. 1. Фрагмент ортопантомограммы. Обострение остита вокруг 26, распространение процесса на дно верхнечелюстной пазухи и ее слизистую оболочку.
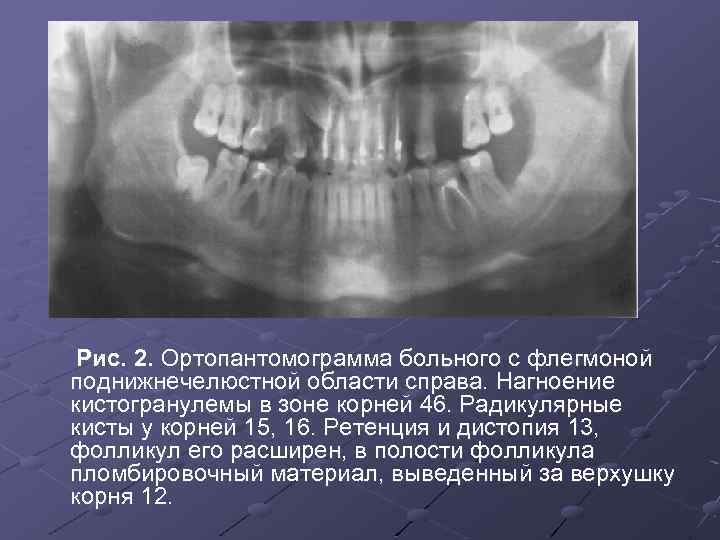
Рис. 2. Ортопантомограмма больного с флегмоной поднижнечелюстной области справа. Нагноение кистогранулемы в зоне корней 46. Радикулярные кисты у корней 15, 16. Ретенция и дистопия 13, фолликул его расширен, в полости фолликула пломбировочный материал, выведенный за верхушку корня 12.
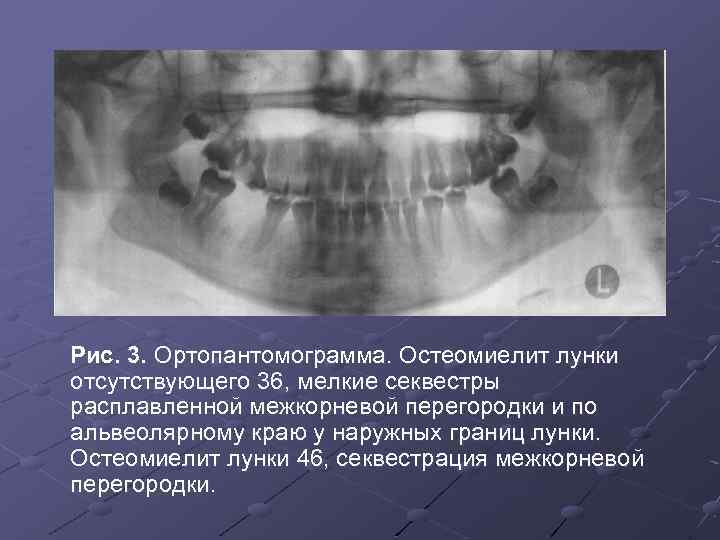
Рис. 3. Ортопантомограмма. Остеомиелит лунки отсутствующего 36, мелкие секвестры расплавленной межкорневой перегородки и по альвеолярному краю у наружных границ лунки. Остеомиелит лунки 46, секвестрация межкорневой перегородки.
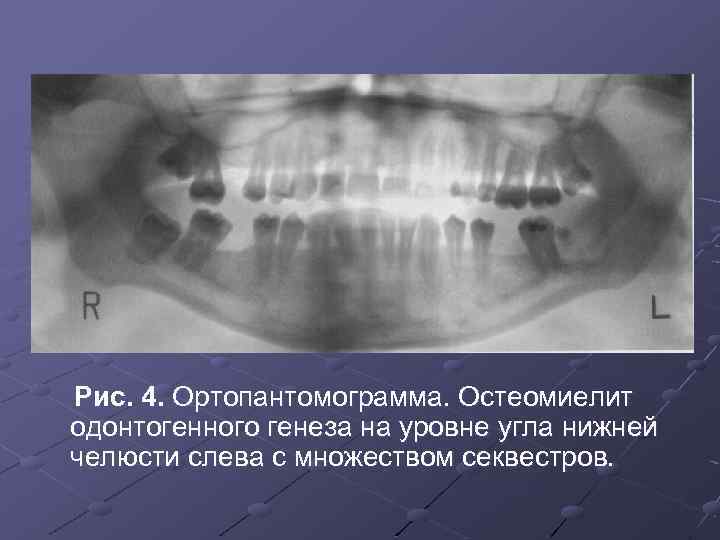
Рис. 4. Ортопантомограмма. Остеомиелит одонтогенного генеза на уровне угла нижней челюсти слева с множеством секвестров.
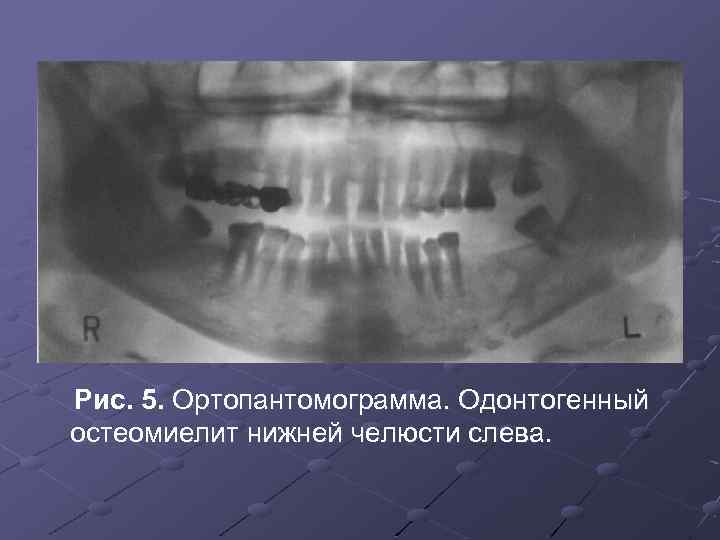
Рис. 5. Ортопантомограмма. Одонтогенный остеомиелит нижней челюсти слева.
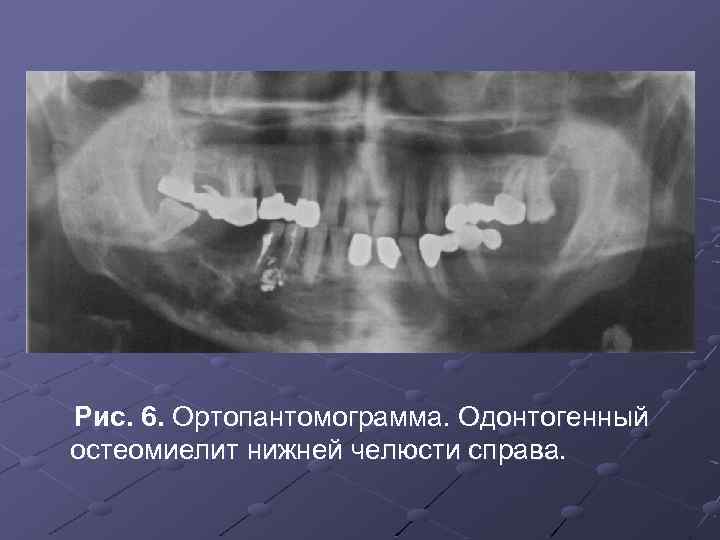
Рис. 6. Ортопантомограмма. Одонтогенный остеомиелит нижней челюсти справа.
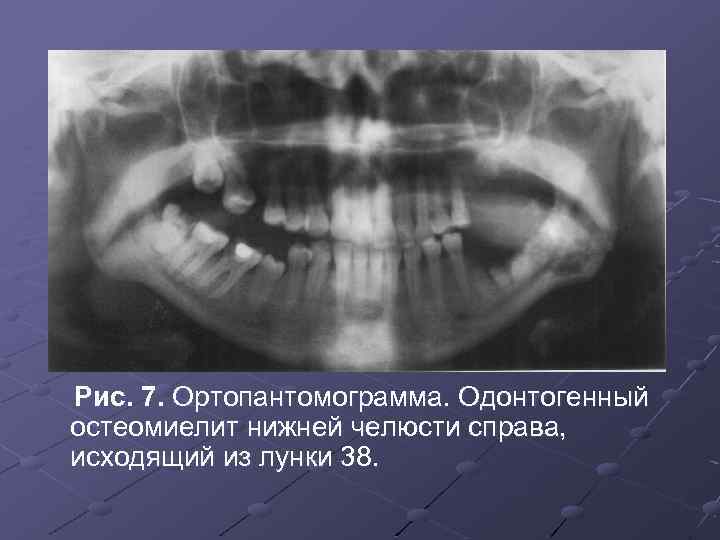
Рис. 7. Ортопантомограмма. Одонтогенный остеомиелит нижней челюсти справа, исходящий из лунки 38.
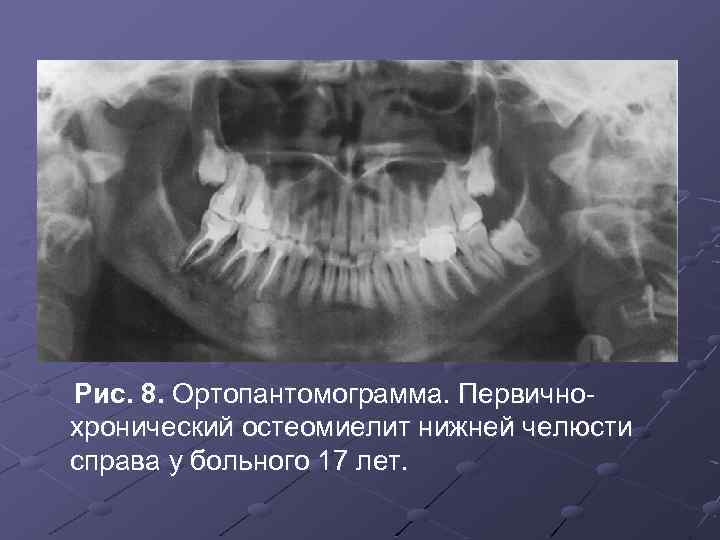
Рис. 8. Ортопантомограмма. Первичнохронический остеомиелит нижней челюсти справа у больного 17 лет.
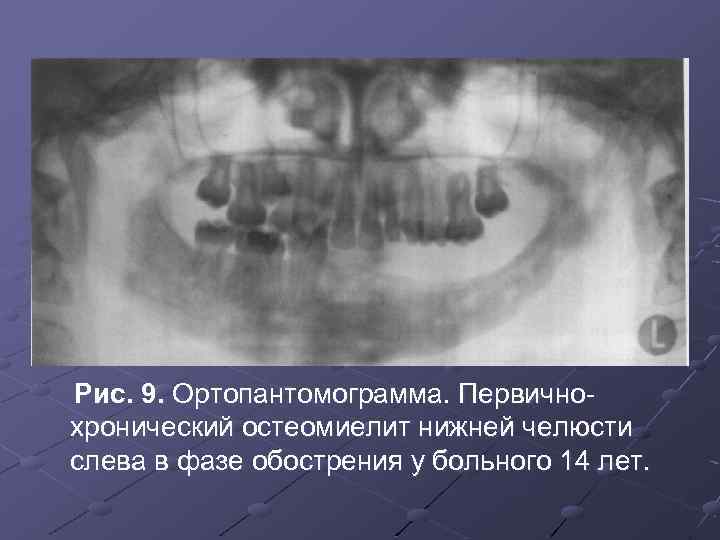
Рис. 9. Ортопантомограмма. Первичнохронический остеомиелит нижней челюсти слева в фазе обострения у больного 14 лет.
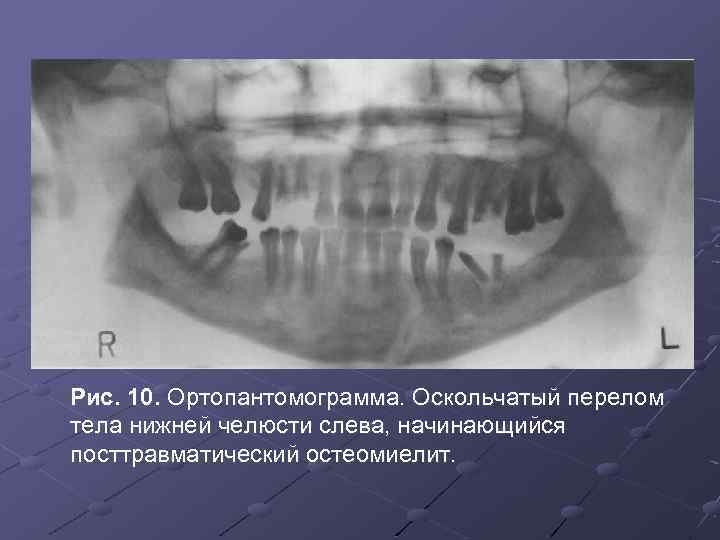
Рис. 10. Ортопантомограмма. Оскольчатый перелом тела нижней челюсти слева, начинающийся посттравматический остеомиелит.
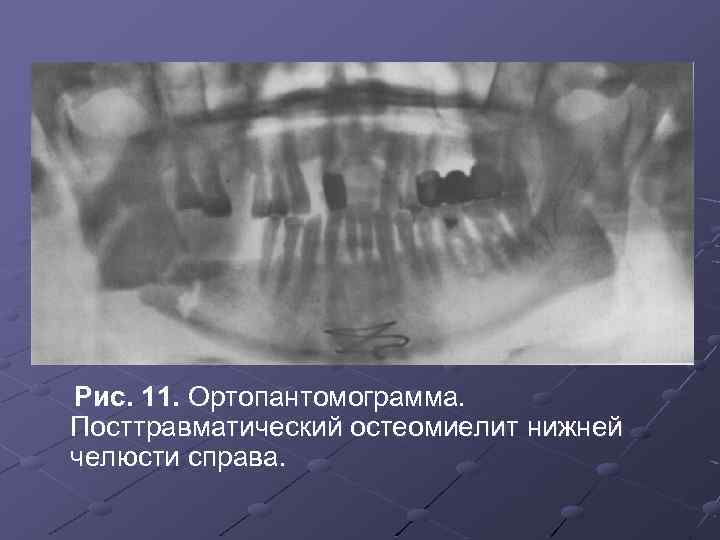
Рис. 11. Ортопантомограмма. Посттравматический остеомиелит нижней челюсти справа.
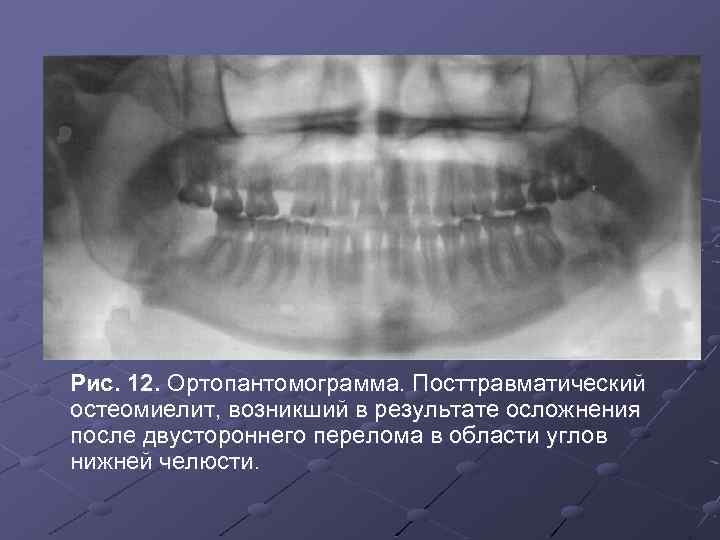
Рис. 12. Ортопантомограмма. Посттравматический остеомиелит, возникший в результате осложнения после двустороннего перелома в области углов нижней челюсти.
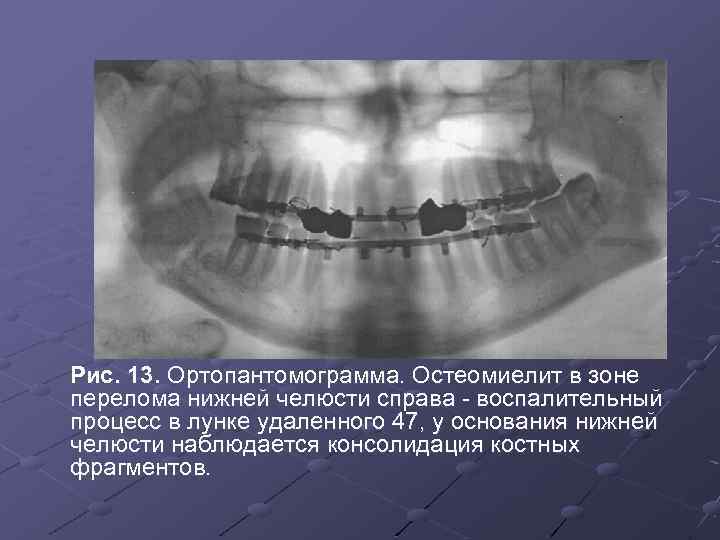
Рис. 13. Ортопантомограмма. Остеомиелит в зоне перелома нижней челюсти справа - воспалительный процесс в лунке удаленного 47, у основания нижней челюсти наблюдается консолидация костных фрагментов.
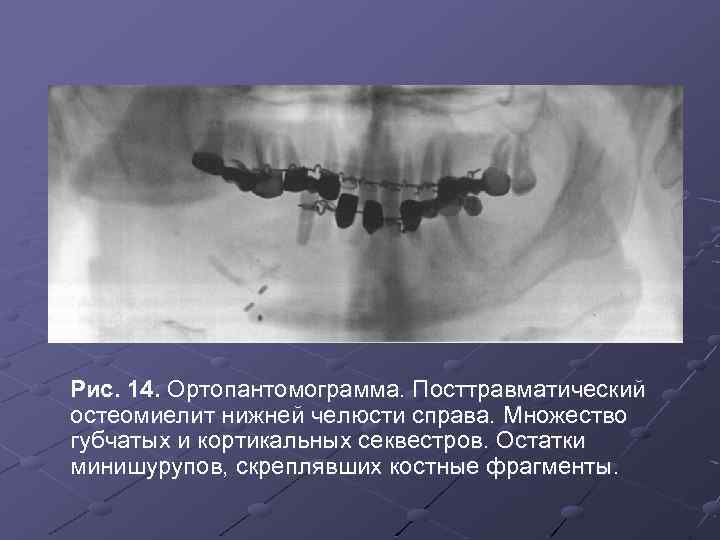
Рис. 14. Ортопантомограмма. Посттравматический остеомиелит нижней челюсти справа. Множество губчатых и кортикальных секвестров. Остатки минишурупов, скреплявших костные фрагменты.
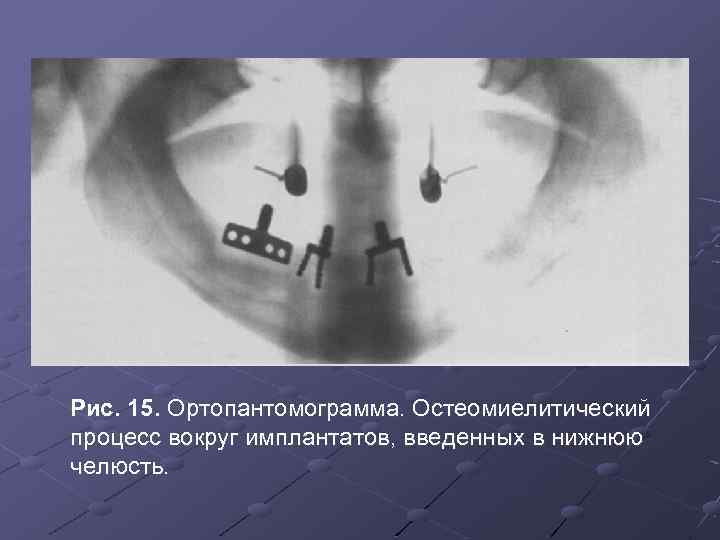
Рис. 15. Ортопантомограмма. Остеомиелитический процесс вокруг имплантатов, введенных в нижнюю челюсть.

Рис. 16. Ортопантомограмма. Гематогенный остеомиелит правой половины нижней челюсти.
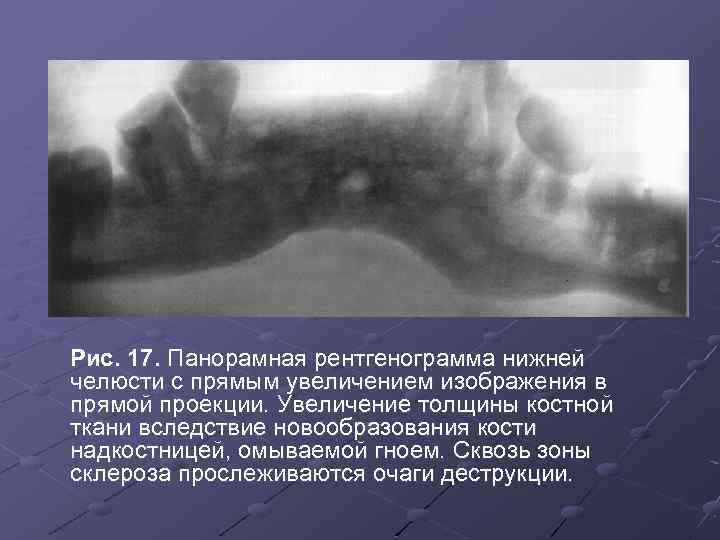
Рис. 17. Панорамная рентгенограмма нижней челюсти с прямым увеличением изображения в прямой проекции. Увеличение толщины костной ткани вследствие новообразования кости надкостницей, омываемой гноем. Сквозь зоны склероза прослеживаются очаги деструкции.
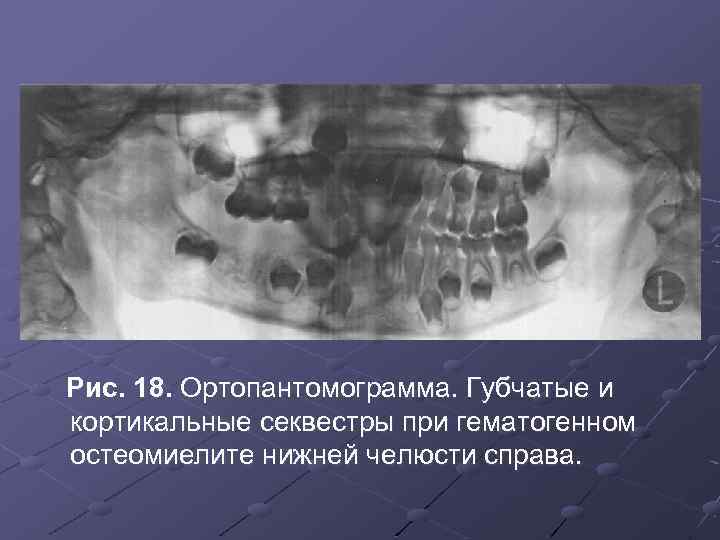
Рис. 18. Ортопантомограмма. Губчатые и кортикальные секвестры при гематогенном остеомиелите нижней челюсти справа.
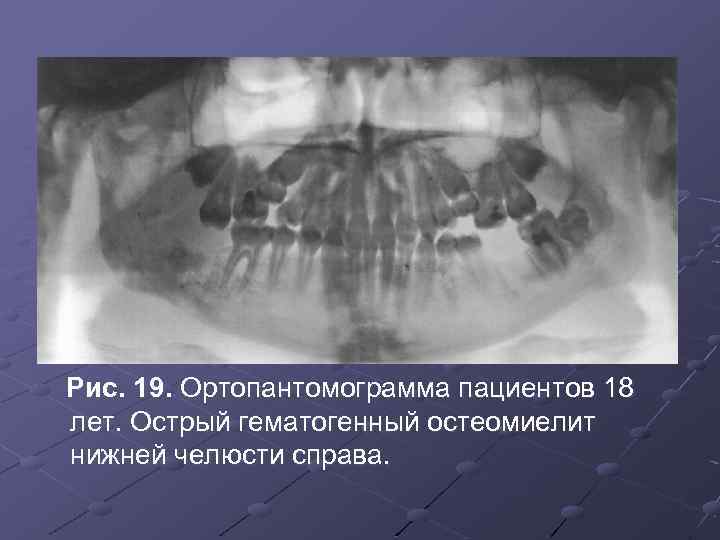
Рис. 19. Ортопантомограмма пациентов 18 лет. Острый гематогенный остеомиелит нижней челюсти справа.
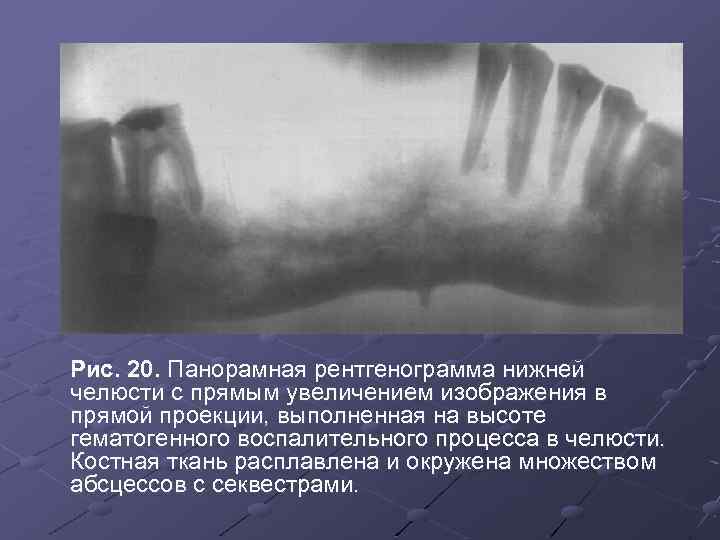
Рис. 20. Панорамная рентгенограмма нижней челюсти с прямым увеличением изображения в прямой проекции, выполненная на высоте гематогенного воспалительного процесса в челюсти. Костная ткань расплавлена и окружена множеством абсцессов с секвестрами.
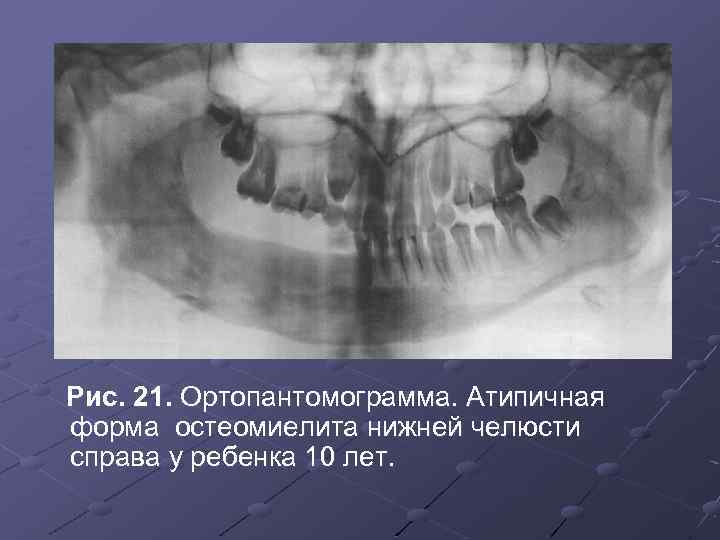
Рис. 21. Ортопантомограмма. Атипичная форма остеомиелита нижней челюсти справа у ребенка 10 лет.
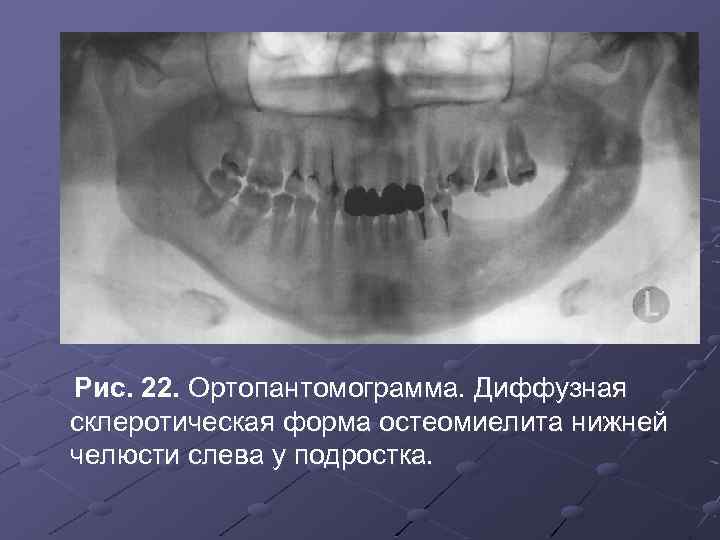
Рис. 22. Ортопантомограмма. Диффузная склеротическая форма остеомиелита нижней челюсти слева у подростка.
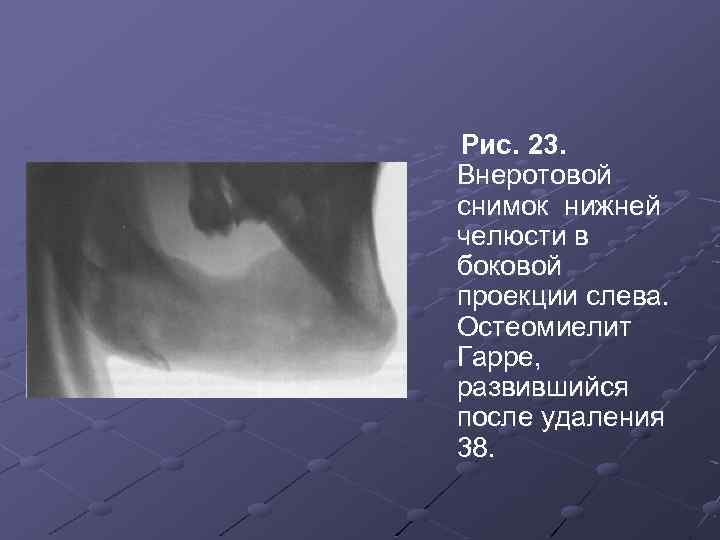
Рис. 23. Внеротовой снимок нижней челюсти в боковой проекции слева. Остеомиелит Гарре, развившийся после удаления 38.
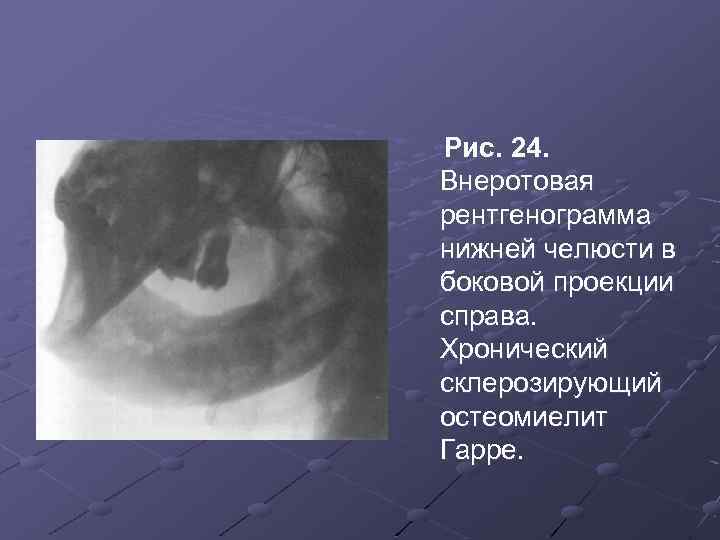
Рис. 24. Внеротовая рентгенограмма нижней челюсти в боковой проекции справа. Хронический склерозирующий остеомиелит Гарре.

Рис. 25. Рентгенограмм а черепа в полуаксиальной проекции. Актиномикоз скуловой кости справа.
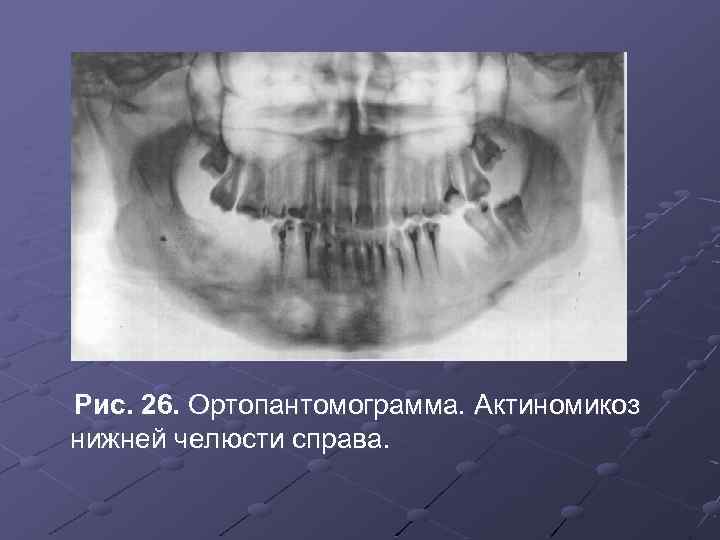
Рис. 26. Ортопантомограмма. Актиномикоз нижней челюсти справа.
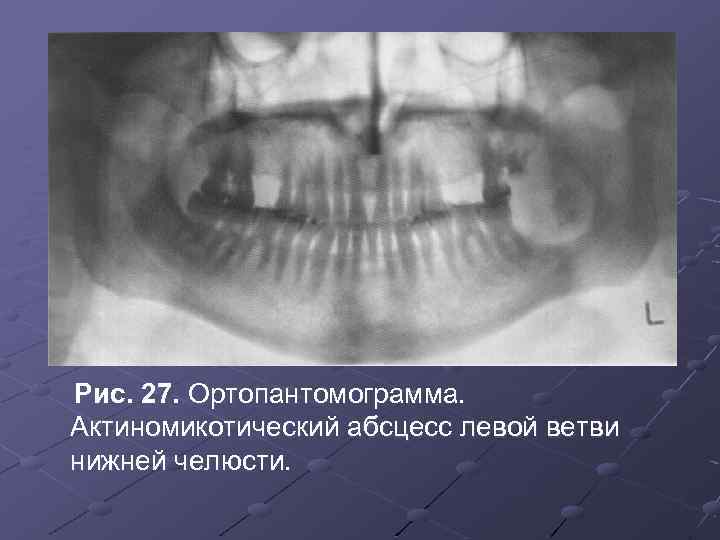
Рис. 27. Ортопантомограмма. Актиномикотический абсцесс левой ветви нижней челюсти.
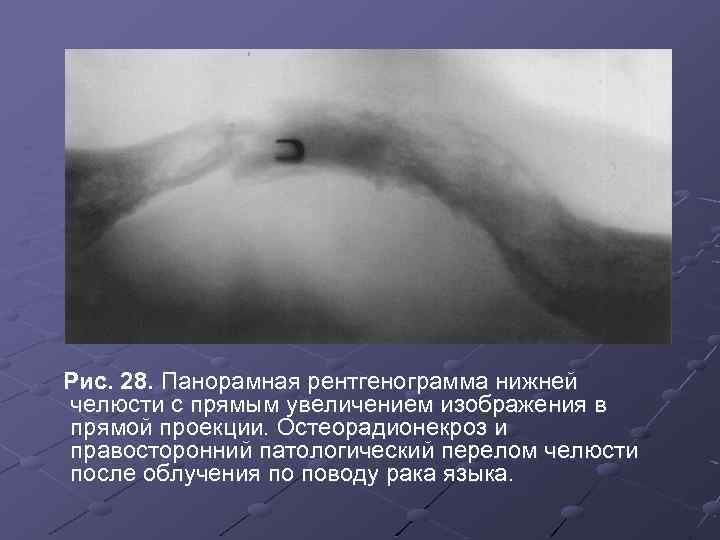
Рис. 28. Панорамная рентгенограмма нижней челюсти с прямым увеличением изображения в прямой проекции. Остеорадионекроз и правосторонний патологический перелом челюсти после облучения по поводу рака языка.
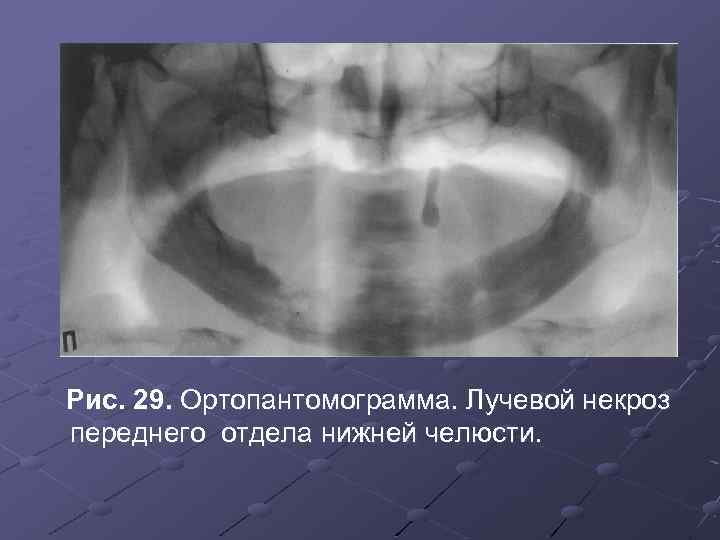
Рис. 29. Ортопантомограмма. Лучевой некроз переднего отдела нижней челюсти.
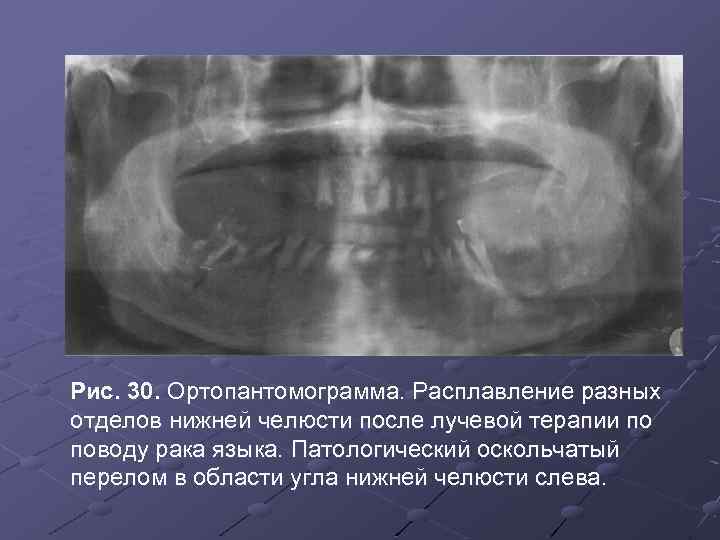
Рис. 30. Ортопантомограмма. Расплавление разных отделов нижней челюсти после лучевой терапии по поводу рака языка. Патологический оскольчатый перелом в области угла нижней челюсти слева.

2-СТОМ-остеомиелит.ppt