МАРКОВА ВОСП..ppt
- Количество слайдов: 166

Особенности воспалительных заболеваний переднего отрезка глаза у детей

Строение переднего отрезка глаза К переднему отрезку глаза относятся: - конъюнктива, - роговица, - радужка, - часть сосудистой оболочки, - хрусталик.

Соединительная оболочка или конъюнктива (conyunctiva) Слизистая оболочка, которая в виде тонкой пленки покрывает заднюю поверхность век, а отсюда переходит на глазное яблоко и продолжается на роговицу. Состоит из эпителия и соединительнотканной основы. Поверхность выстлана многослойным цилиндрическим эпителием, под которым лежит тонкий слой рыхлой соединительной ткани, имеющий характер аденоидной.
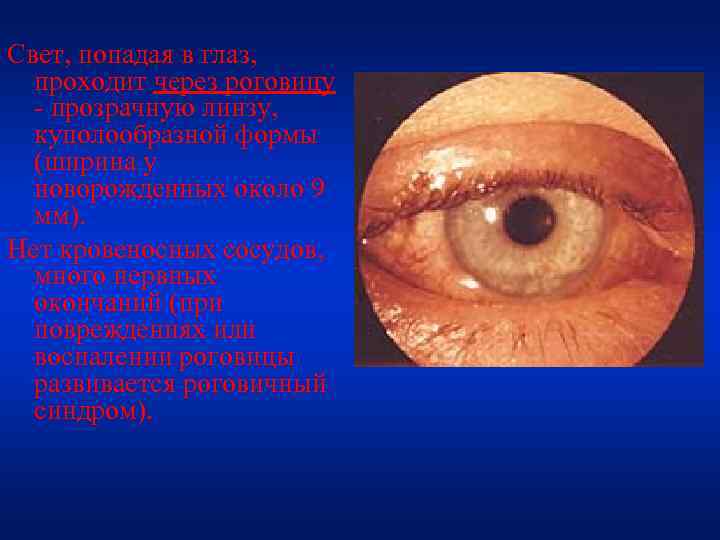
Свет, попадая в глаз, проходит через роговицу - прозрачную линзу, куполообразной формы (ширина у новорожденных около 9 мм). Нет кровеносных сосудов, много нервных окончаний (при повреждениях или воспалении роговицы развивается роговичный синдром).

5 слоёв роговицы : 1 —передний эпителий, представлен многослойным плоским неороговевающим эпителием, обладает высокой регенеративной способностью; 2 —передняя пограничная пластинка; 3 —собственное вещество роговицы; 4 —задняя пограничная пластинка; 5 —задний эпителий роговицы; Рост роговицы происходит за счёт растягивания и истончения ткани

Роговица • линза, на долю которой приходиться 40 дптр из 60 дптр общей преломляющей силы глаза. • Выйдя из роговицы, свет попадает в заполненную жидкостью переднюю камеру глаза - пространство между внутренней поверхностью роговицы и радужкой. • Радужка представляет собой диафрагму с отверстием в центре - зрачком, диаметр которого может меняться в зависимости от освещения, регулируя поток света, попадающего в глаз.

Роговица по периферии соединяется с радужкой, образуя угол передней камеры, элементы которого через анатомические (шлеммов, канал, трабекула и др. ) происходит отток жидкости, постоянно циркулирующей в глазу, в венозную систему (дренажные пути глаза).

Хрусталик • Располагается За радужкой. • Оптическая сила 18 -20 дптр. • Хрусталик по всей окружности имеет похожие на нити связочки (цинновые), соединяющиеся с цилиарными мышцами в стенке глаза. Эти мышцы могут сокращаться и расслабляться. В зависимости от этого цинновы связки могут также расслабляться или натягиваться, в результате чего радиус кривизны хрусталика меняется - поэтому человек может видеть чётко как вблизи, так и вдали. • В молодости ядро хрусталика мягкое, эластичное, к 4050 годам уплотняется. • Передняя капсула хрусталика обращена к радужке, задняя - к стекловидному телу, а граница - цинновы связки.

• Хрусталик по всей окружности имеет похожие на нити связочки (цинновые), соединяющиеся с стенке глаза. Эти мышцы цилиарными мышцами в могут сокращаться и расслабляться. В зависимости от этого цинновы связки могут также расслабляться или натягиваться, в результате чего радиус кривизны хрусталика меняется - поэтому человек может видеть чётко как вблизи, так и вдали.

Конъюнктивиты – это воспаления соединительной оболочки глаза, у детей и взрослых. Имеет наибольшее распространение среди всей глазной патологии.

Классификация: По этиологии 1) Бактериальные : стафилококковый, пневмококковый, острый эпидемический (Коха -Викса), стрептококковый, гонококковый, дифтерийный. 2) Аллергические и аутоимунные: лекарственный, поллинозный, весенний катар, туберкулёзноаллергический. 3) Вирусные: аденовирусный, герпетический, коревой, трахоматозный, эпидемический геморрагический.

По клинико-морфологической картине: 1) ложно-плёнчатые 2) узелково-фолликулярные 3) геморрагические 4) катаральные 5) смешанные

По течению 1) Острый 2) подострый 3) Хронический

Симптомы • Начало острое, сначала на одном, а вскоре и на втором глазу. • Его развитию могут предшествовать различные механические раздражения, переохлаждение организма, заболевания носоглотки и т. д. • Заболевание начинается с покраснения глаз и отёчности конъюнктивы, ощущения инородного тела в глазу, жжение, зуд, боль. Эти явления сопровождаются светобоязнью, слёзотечением, нередко скудным или обильным серозным, слизистым, кровянистым либо гнойным отделяемым из конъюнктивального мешка. • Часто на первый план выступают такие явления как «склеивание» век по утрам и наличие корочек в области ресничного края.

При осмотре: • Конъюнктива век гиперемирована • Слизистая набухшая и разрыхлённая • Пролиферативные явления (фолликулы, больше на передней складке и сосочки, придающие конъюнктиве бархатистый вид. Чаще в углах глаза). • Возможны кровоизлияния в слизистую оболочку век и глазного яблока. • На нижнем своде и веке образуются сероватые. тонкие, легко снимающиеся без кровоточивости плёнки.
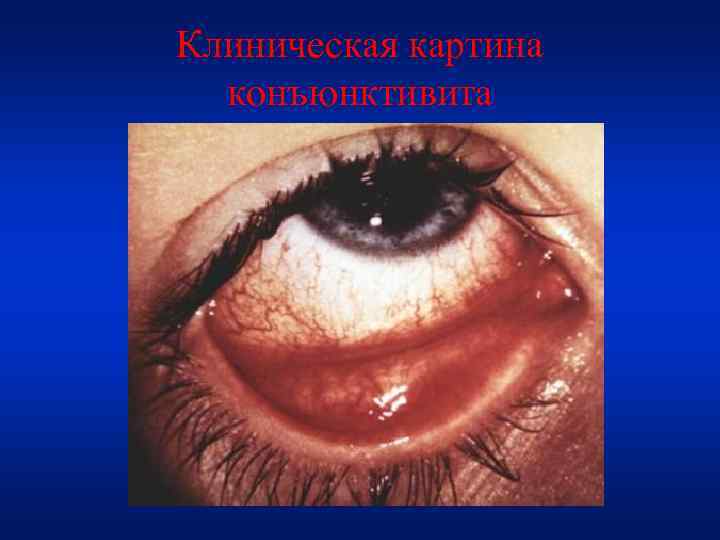
Клиническая картина конъюнктивита

Особенности детских конъюнктивитов • Частое образование ложных плёнок на соединительной оболочке, особенно у детей раннего возраста. • Обильное высыпание фолликулов, кроме детей первых недель жизни, у которых не успел развиться аденоидный слой конъюнктивы. • Более тяжёлое течение заболевания, исключая гонобленоррею. • Склонность к генерализации процесса ( у ослабленных детей может развиться септическое состояние не только конъюнктивы, но и общее).

Диагностика конъюнктивитов: • На основании клинической картины • Мазок с конъюнкивы на посев и на чувствительность к антибиотикам

Профилактика конъюнктивитов Соблюдение правил личной гигиены: не касаться глаз немытыми руками, иметь отдельное полотенце и пр. Не пользоваться предметами общего обихода, а заболевшим- при наличии гнойного отделяемого надо ежедневно менять полотенце и наволочку. Во время болезни дети не должны посещать детский сад или школу.
Инфекционные конъюнктивиты. Острый эпидемический конъюнктивит Коха-Уикса. Вызывает микроорганизм - гемофильная палочка Коха-Уилса.

• Заболевание чрезвычайно заразно. Болеют целыми семьями. Если больной ребенок попадает в школу, детский сад, заболевает практически весь коллектив. • От момента заражения до начала заболевания проходит от нескольких часов до 1 -2 дней. • Передается через грязные руки, одежду, белье, игрушки. Считается, что одним из основных переносчиков болезни являются мухи. • Особенно часто эпидемии возникают в теплое время года и в странах с теплым и жарким климатом.
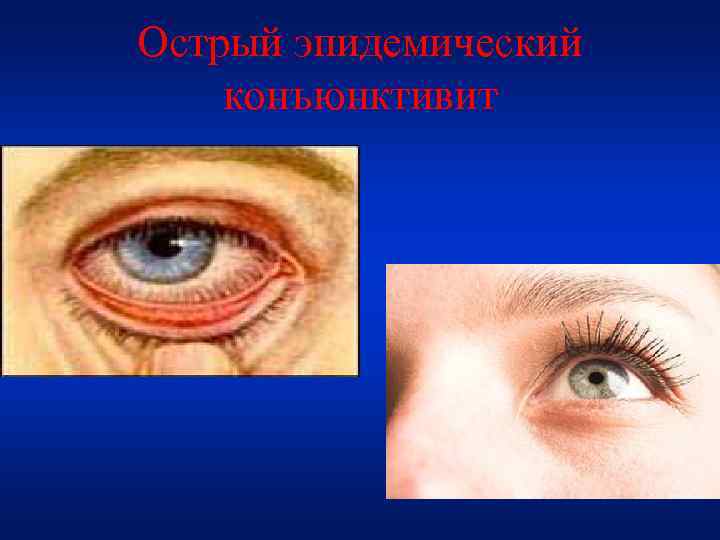
Острый эпидемический конъюнктивит

Клиника • Начинается внезапно. • Быстро возникает покраснение конъюнктивы, особенно на глазном яблоке, и отек век. • Слезотечение, светобоязнь, головная боль. • Повышение температуры тела, общее недомогание. • Кровоизлияния на слизистой оболочке (могут достигать больших размеров).

• Отделяемое из глаза в первый день болезни бывает слизистым, прозрачным, количество его небольшое. В последующие дни количество отделяемого резко возрастает. В выделениях из глаза появляется гной. По утрам пациент не может открыть глаз из-за гнойных выделений, склеивших ресницы

Особенности течения • Протекает 5 -6 дней. После чего наступает выздоровление. • Может протекать в стертой форме с незначительным отеком, умеренным покраснением конъюнктивы, без кровоизлияний. • У ослабленных больных могут возникнуть поражения роговицы в виде инфильтратов, которые при выздоровлении бесследно исчезают.

Лечение • Назначение антисептиков и антибиотиков для закапывания в полость конъюнктивы. • Изоляция больного. • Контактировавшим с больным – профилактическое закапывание сульфацила-натрия.

• Одним из характерных проявлений эпидемического конъюнктивита Коха-Уикса считается возникновение кровоизлияний на слизистой оболочке век. Иногда эти кровоизлияния достигают больших размеров. • Заболевание обычно протекает 5 -6 дней. После чего наступает выздоровление. Иногда болезнь может протекать в стертой форме с незначительным отеком, умеренным покраснением конъюнктивы, без кровоизлияний. У ослабленных больных могут возникнуть поражения роговицы в виде инфильтратов, которые при выздоровлении бесследно исчезают.

• Обычно на обоих глазах. Но если сначала поражен один глаз, явления конъюнктивита на втором появляются через 6 -12 часов. • Далее конъюнктива отекает и утолщается, особенно над глазным яблоком. Иногда по обеим сторонам радужной оболочки белок глаза приобретает вид сероватых выпуклых треугольников, основанием направленных к зрачку. • Часто возникает очень сильный отек век, который препятствует открыванию глаз.

Пневмококковый конъюнктивит • • Преимущественно у детей 4 -7 лет. • Вызывается пневмококком (Streptococcus pneumoniae). Инкубационный период до 2 дней.

Формы пневмококкового конъюнктивита • Острая • Ложно-пленчатая • Слезоточивая

Острая форма • Бурное начало. • Процесс возникает чаще на одном, а затем и на втором глазу. • Общие катаральные явления. • Процесс начинается с сильной светобоязни и слезотечения. • Примерно через 2— 3 дня появляется жидкое слизисто-гнойное отделяемое. Конъюнктива век и глазного яблока инфильтрирована, гиперемирована и в ней нередко возникают точечные кровоизлияния. •

• В процесс может вовлекаться роговица, на границе с лимбом в поверхностных ее слоях образуются мелкие инфильтраты, которые затем эрозируются, но после них не образуются стойкие помутнения. • Продолжительность болезни в пределах 7 дней. Острый конъюнктивит оканчивается внезапно, в виде кризиса. • Заболевание контагиозно, в детских дошкольных учреждениях может принимать эпидемический характер и поэтому показан 7— 10 -дневный карантин.

Ложно-пленчатая форма • Преимущественно у ослабленных детей. • Симптомы при этой форме мало выражены, заболевание протекает подостро. • На поверхности конъюнктивы век и свода, чаще снизу, образуется тонкая серая пленка, слабо связанная с подлежащей тканью. После удаления пленки ткань не кровоточит. К 10— 12 -му дню воспалительные явления уменьшаются и исчезают.

Слезоточивая форма • Возникает в первые недели жизни ребенка. • Протекает в виде гиперемии, небольшого отека конъюнктивы век и глазного яблока, значительной светобоязни и слезо-слизистого отделяемого. • Заболевание длится около 2 нед. Необходимо дифференцировать от гонорейного конъюнктивита.

Лечение • Закапывание 0, 25% раствор сульфата цинка с 0, 1% раствором гидрохлорида адреналина для подавления ферментативной активности пневмококка. • Закапывание растворов антибиотиков, к которым чувствительна микрофлора, 1% р-ра колларгола.
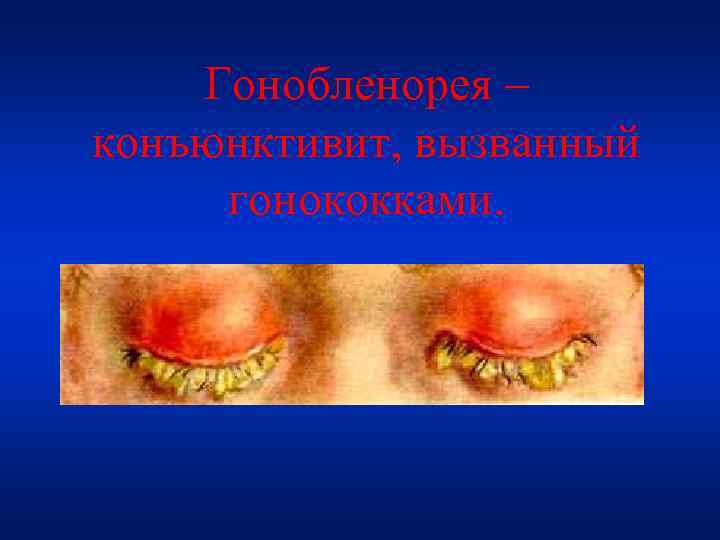
Гонобленорея – конъюнктивит, вызванный гонококками.

Пути передачи • При прохождении головки ребенка через родовые пути матери, страдающей гонореей. • Взрослые заболевают при занесении в глаз возбудителя из половых органов руками или инфицированными предметами.

Клиника • Развивается на 2 -3 -й день после рождения. Заболевают оба глаза. • Плотный отек век, кожа приобретает багровосинюшную окраску. • Из конъюнктивального мешка выделяется серозно-кровянистая жидкость. Конъюнктива век гиперемирована, инфильтрирована и кровоточит. • Через 3 -4 дня от начала заболевания резко отекает конъюнктива склеры, окружая роговицу в виде валика. В этот период обильное гнойное отделяемое, которое в дальнейшем приобретает зеленоватый оттенок.

Особенности течения • На первой неделе поражается роговица, возникают гнойные. • Инфильтраты быстро переходят в язвы, имеющие тенденцию к прободению. • В таких случаях образовываться бельмо, сращенное с радужкой, а при проникновении инфекции внутрь глаза возможно развитие эндофтальмита. • Для подтверждения диагноза необходимо проведение бактериологического исследования конъюнктивального отделяемого на наличие гонококков.

Профилактика гонобленореи новорожденных • Сразу после рождения протирают глаза ватным тампоном, смоченным дезраствором (фурациллин, риванол). • Однократная 1% нитрата серебра. (метод Матвеева-Кред). • инстилляция сульфацила-натрия 30% по 2 кап/каждый глаз троекратно ч/2 -3 мин.

Дифтерийный конъюнктивит • Возникает при попадании на слизистую оболочку глаз дифтерийной палочки (Каринобактерия дифтерии или бацила Лёффлера). • Встречается обычно у детей в возрасте до 4 -х лет. • Может протекать без поражения других органов.

Клиника • Высокая температура, слабость, потливость, головная боль, увеличение предушных лимфатических узлов. Заболевание начинается остро. • Выраженный отек, уплотнение век, гиперемия с синюшным оттенком. • Веки могут быть такими плотными, что их невозможно вывернуть для осмотра.

• Из глазной щели при раздвигании век изливается мутное содержимое с хлопьями. • На краях век образуются серые пленки в виде налетов. Эти пленки плотно припаяны к слизистой оболочке, распространяются на конъюнктиву век и глазного яблока.

• Пленка снимается с усилием. Под ней кровоточащая слизистая оболочка. • После первой недели болезни пленки подвергаются некрозу и отходят вместе с гноем. Там, где были пленки образуются рубцы в виде звездочек. • После отторжения пленок воспаление стихает, отек век уменьшается. • К третьей неделе просходит затухание болезни.

• Если пленки находились на слизистой оболочке глазного яблока, между конъюнктивой век и конъюнктивой глазного яблока могут образоваться сращения (симблефарон).

Осложнения • Возможное поражение роговицы с образованием гнойных язв, через которые инфекция может проникнуть вглубь глазного яблока и привести к гибели глаза и утрате зрения. • Иногда заболевание может протекать в стертой форме и установить диагноз возможно бывает только после микробиологического исследования и выявлении в мазках из полости конъюнктивы коринебактерии дифтерии.

Лечение • Госпитализация в инфекционное отделение, в отдельный бокс. • Противодифтерийная сыворотка по методу Безредко. • Антибиотики широкого спектра действия местно и системно. • Витамины.

Профилактика • заключается в своевременной полной вакцинации населения.
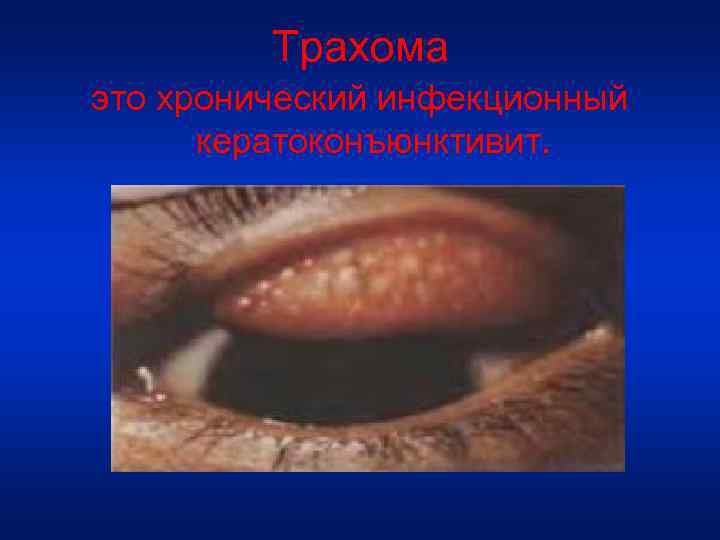
Трахома это хронический инфекционный кератоконъюнктивит.

• Вызывается хламидиями - мелкими внутриклеточными паразитами, проявляющие свойства бактерий и вирусов. • Возникает в результате заноса возбудителей инфекции на конъюнктиву глаза. • Относится к социальным заболеваниям, т. к болеют люди живущие в неблагоприятных санитарногигиенических условиях. • Передача возбудителя происходит непрямым путём ( через предметы общего пользования). • Инкубационный период болезни составляет около 2 х недель. • Поражение обычно двустороннее.

Клиника 4 стадии: I стадия: • острое нарастание воспалительных реакций, • диффузная инфильтрация, • отек конъюнктивы с развитием в ней единичных фолликулов (имеют вид мутных серых зерен, расположенных беспорядочно и глубоко.

II стадия • на фоне усиления инфильтрации и развития фолликулов начинается их распад, • образуются рубцы, • выражено поражение роговицы. III стадии • преобладают процессы рубцевания при наличии фолликулов и инфильтрации. Именно образование рубцов на конъюнктиве позволяет отличить трахому от хламидийного конъюнктивита и других фолликулярных конъюнктивитов
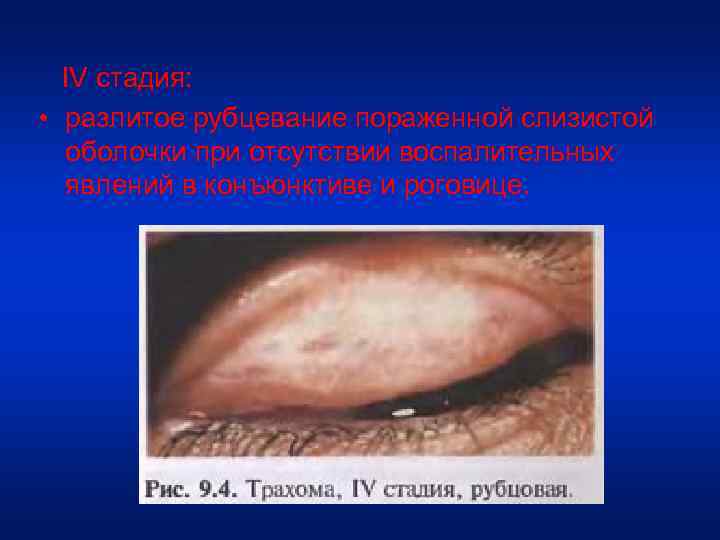
IV стадия: • разлитое рубцевание пораженной слизистой оболочки при отсутствии воспалительных явлений в конъюнктиве и роговице.
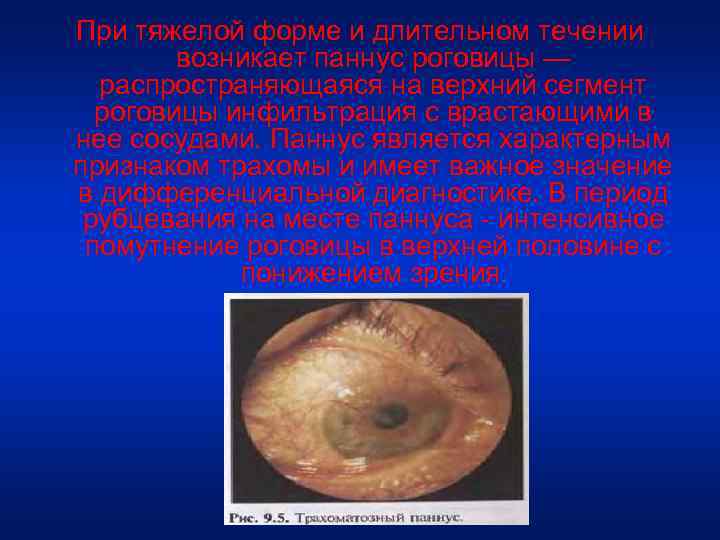
При тяжелой форме и длительном течении возникает паннус роговицы — распространяющаяся на верхний сегмент роговицы инфильтрация с врастающими в нее сосудами. Паннус является характерным признаком трахомы и имеет важное значение в дифференциальной диагностике. В период рубцевания на месте паннуса - интенсивное помутнение роговицы в верхней половине с понижением зрения.

Осложнения • Присоединение бактериальных возбудителей отягощает воспалительный процесс и затрудняет диагностику. • Воспаление слезной железы, слезных канальцев и слезного мешка. • Гнойные язвы при трахоме, обусловленные сопутствующей инфекцией, трудно заживают и могут приводить к перфорации роговицы с развитием воспаления в полости глаза, в связи с чем существует угроза гибели глаза.

Осложнения в процессе рубцевания • Укорочение конъюнктивальных сводов, • Образование сращений века с глазным яблоком (симблефарон), • Перерождение слезных и мейбомиевых желез, вызывающее ксероз роговицы( высыхание её оболочки, образование шероховатой поверхности и белых пятен). • Искривление хряща, заворот век, неправильное положение ресниц (трихиаз). При этом ресницы касаются роговицы, что приводит к повреждению ее поверхности и способствует развитию язвы роговицы. • Сужение слезоотводящих путей и воспаление слезного мешка (дакриоцистит) могут сопровождаться упорным слезотечением.

Лечение • Антибактериальные препараты: фторхинолоны, макролиды, тетрациклина или эритромицина, которые применяют по двум основным схемам: 1— 2 раза в день при массовом лечении или 4 раза в день при индивидуальной терапии соответственно в течение от нескольких месяцев до нескольких недель. • Трихиаз и заворот век устраняют хирургическим путем.

Прогноз • При своевременном лечении благоприятный. • Возможны рецидивы, поэтому после завершения курса лечения больной должен находиться под наблюдением в течение длительного периода времени

Особенности течения трахомы у детей • Преобладающим морфологическим элементом является фолликул и почти не встречаются папиллярные разрастания • Начало заболевания скрытое и незаметное, гиперемия конъюнктивы, инфильтрация чаще минимальная, экссудация незначительная • Фолликулы расположены сравнительно поверхностно, имеют тонкую розовую блестящую стенку;

• Регрессия фолликулов происходит быстро, рубцы остаются очень нежными и часто их обнаружение возможно лишь при биомикроскопии • Хрящевой отдел век в процесс вовлекается очень редко, практически не бывает кажущегося птоза. заворота век и трихиаза • Явления паннуса в верхнем сегменте лимба и роговицы минимальны. • Рецидивы возможны после общих детских инфекций, нарушении обменных процессов, авитаминоза.

Аденовирусный конъюнктивит фарингоконъюнктивальная лихорадка Заболевание, вызываемое чаще аденовирусами типа 3 и 7 а, реже аденовирусами типа 6 и 10, 11, 17, 21, 22. Вирус передается воздушно-капельным или контактным путем. Начало заболевания острое. Заболеванию глаз предшествуют катар верхних дыхательных путей, повышение температуры тела, головная боль, увеличение предушных лимфатических узлов.

Формы • При катаральной форме аденовирусного конъюнктивита явления воспаления выражены незначительно. • Появляются слезотечение, светобоязнь; кожа век отечна, гиперемирована, умеренный блефароспазм, скудное слизистое отделяемое, гиперемия и инфильтрация конъюнктивы • Течение легкое. Продолжительность болезни до одной недели.

• В 25% случаев встречается пленчатая форма аденовирусного конъюнктивита. • На слизистой оболочке образуются тоненькие пленки, серовато-белого цвета, которые можно легко снять ватным тампоном. • Иногда пленки могут быть плотно припаяны к конъюнктиве, под ними обнажается кровоточащая поверхность. В этом случае необходимо бывает провести обследование на дифтерию.
• После исчезновения пленок обычно не остается следов, но иногда могут появиться негрубые рубцы. • В конъюнктиве также могут возникнуть точечные кровоизлияние и инфильтраты (уплотнения), которые после выздоровления полностью рассасываются.

• При фолликулярной форме аденовирусного конъюнктивита на слизистой оболочке глаза возникают мелкие пузырьки, иногда они бывают крупными.

Лечение • Местно: противовирусные средства. Назначают интерферон в каплях (150 -200 ЕД активности) в виде инстилляций (6 -8 раз в сутки) до исчезновения признаков воспаления. После клинического выздоровления в течение недели продолжают инстилляций интерферона 2 раза в день. • Инстиллируют 4 -5 раз в день 0, 1 % раствор дезоксирибонуклеазы, приготовленный на 0, 03 % растворе магния сульфата, и полудан из расчета 0, 2 мг на 2 мл дистиллированной воды. Интерферон и дезоксирибонуклеаза после разведения сохраняют активность не более суток.

• Применяют офтальмоферон, фибробластный бета-интерферон, концентрированный альфа-интерферон (интер-лок). • Индукторы интерферона Полудан • В качестве противовирусных средств используют также 0, 25 -0, 5 % теброфеновую или 0, 25 -0, 5 % флореналовую мазь, 0, 5 % бонафтоновую, 0, 25 % риодоксолевую, 1 % адималевую мазь, которую закладывают за веки 3 -4 раза в день в течение 7 -10 дней; при клиническом улучшении частоту применения мази уменьшают до 1 -2 раз в сутки.

• Прогноз в большинстве случаев благоприятный, стойкое снижение зрения на 0, 1— 0, 2 встречается редко.

Герпетический конъюнктивит Заболевания конъюнктивы чаще всего вызываются вирусом простого герпеса первого (ВПГ-1) или второго (ВПГ-2) типа. Это нейровирусы, которые поражают нервные клетки. Вирус простого герпеса (ВПГ-1) выделен из слизистой оболочки глаза, рта, носоглотки и кожи. Вирус простого герпеса (ВПГ-2) выделен из слизистой оболочки половых путей. При заболеваниях половых путей ВПГ-2 может быть причиной формирования врожденного кератоконъюнктивита у новорожденных и поражения глаз у взрослых.

Заражение вирусом герпеса, как правило, происходит еще в раннем детстве 1. через плаценту, 2. родовые пути матери, 3. через слюну родителей (при поцелуях ребенка), 4. воздушно-капельным путем. Течение болезни стертое, вялое. Заболевание протекает длительно. Почти всегда процесс сопровождается высыпанием герпетических пузырьков на коже век.

Катаральная форма герпетического конъюнктивита: • Легкое течение. Проявления заболевания выражены слабо. • Отделяемое из глаз слизистое, количество его небольшое. • Изредка возникает присоединение бактериальной флоры и отделяемое из глаза становится гнойным. • Покраснение конъюнктивы глаз выражено слабо.

• При фолликулярной форме на конъюнктиве образуются фолликулы (пузырьки).

Везикулярно-язвенная форма герпетического конъюнктивита. • На конъюнктиве век и краях век образуются эрозии или язвочки. Язвочки прикрыты тонкой пленкой. • Жалобы на слезотечение, невозможность смотреть на свет • Могут поражаться роговица и кожа век. В роговице появляются различные по величине, форме и глубине залегания инфильтраты сероватого цвета, происходят изъязвления роговицы. • Заболевание сопровождается светобоязнью, блефароспазмом и слёзотечением.
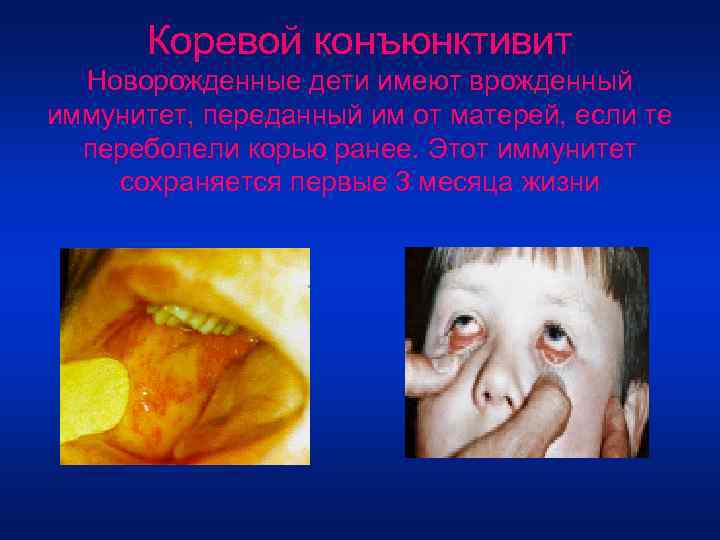
Коревой конъюнктивит Новорожденные дети имеют врожденный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни

• Коревой конъюнктивит - постоянный, характерный и ранний признак кори. Он развивается в продромальном периоде болезни и выражается в светобоязни, слезотечении, припухлости век, а со стороны конъюнктивы - в резкой гиперемии, хемозе и нередко в конъюнктивальных геморрагиях. Имеется довольно обильное серозное (реже - слизисто-гнойное) отделяемое, склеивающее по утрам веки. На 2 -3 -й дни продромального периода на конъюнктиве век и слезном мясце часто обнаруживается патогномоничные для кори пятна Бельского-Филатова. В это же время или чуть позже они появляются и на слизистой щек. • Роговица вовлекается в процесс в 75% наблюдений в виде поверхностного точечного кератита, констатируемого биомикроскопически и в течение нескольких дней у большинства бесследно исчезающего. • При присоединении вторичной инфекции возможны тяжелые гнойные с изъязвлением кератиты с исходом в грубые бельма. • Помимо конъюнктивы при кори поражаются веки: на коже их появляется коревая сыпь, в исходе кори могут развиваться блефарит, экзема, ячмень, мейбомиит.

Лечение • Общее лечение кори и ее осложнений. • Местно - частые промывания конъюнктивального мешка раствором перманганата калия или фурацилина (1: 5000), подогретым до 37 °С; • инстилляции растворов антибиотиков (пенициллин, эритромицин, олеандомицин, неомицин, левомицетин и др. ), сульфаниламидных препаратов (сульфацилнатрий, сульфапиридазин-натрий) 4 -6 раз в день. Применяют также 0, 25 % раствор цинка сульфата с борной кислотой и адреналином, 2 % раствор амидопирина с адреналином, 0, 01 % раствор цитраля; витаминные капли, содержащие рибофлавин, аскорбиновую кислоту и глюкозу. • На ночь закапывают рыбий жир или вводят в конъюнктивальный мешок 1 % эмульсию синтомицина либо 0, 5 % тиаминовую мазь.

Лечение • Общее лечение кори и ее осложнений. • Местно - частые промывания конъюнктивального мешка раствором перманганата калия или фурацилина (1: 5000), подогретым до 37 °С; • инстилляции растворов антибиотиков, сульфаниламидных препаратов (сульфацилнатрий, сульфапиридазин-натрий) 4 -6 раз в день. Применяют также 0, 25 % раствор цинка сульфата с борной кислотой и адреналином, 2 % раствор амидопирина с адреналином, 0, 01 % раствор цитраля; витаминные капли, содержащие рибофлавин, аскорбиновую кислоту и глюкозу. • На ночь закапывают рыбий жир или вводят в конъюнктивальный мешок 1 % эмульсию синтомицина либо 0, 5 % тиаминовую мазь.
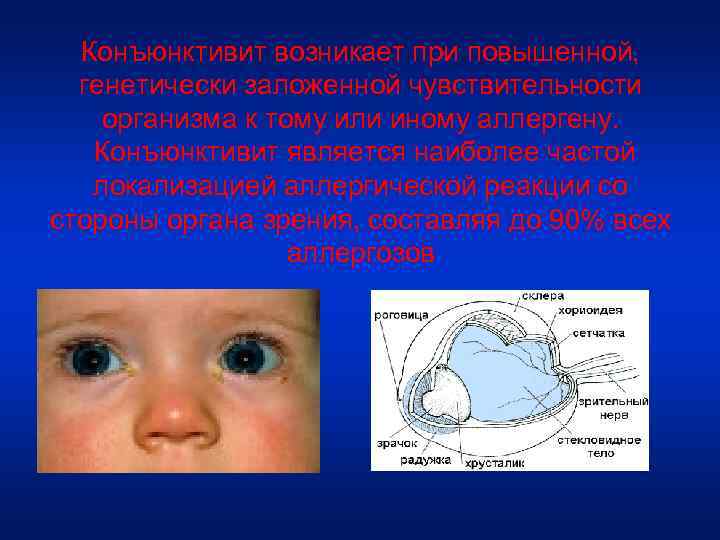
Конъюнктивит возникает при повышенной, генетически заложенной чувствительности организма к тому или иному аллергену. Конъюнктивит является наиболее частой локализацией аллергической реакции со стороны органа зрения, составляя до 90% всех аллергозов

Аллергический конъюнктивит воспалительная реакция конъюнктивы на воздействие аллергенов, характеризующаяся гиперемией и отеком слизистой оболочки век, отеком и зудом век, образованием фолликулов или сосочков на конъюнктиве; иногда сопровождается поражением роговицы с нарушением зрения.

Патогенез Синонимом аллергии является реакция гиперчувствительности. Реакции гиперчувствительности классифицируют на немедленные (развиваются в пределах 30 мин от момента воздействия аллергена) и замедленные (развиваются спустя 24 -48 ч или позже после воздействия). Немедленные конъюнктивальные реакции вызываются выбросом в конъюнктиву биологически активных медиаторов из гранул тучных клеток при их активации и дегрануляции. Тучные клетки конъюнктивы -как клетки-мишени аллергии, они являются источником всего спектра медиаторов аллергии. Механизм реакции немедленного типа состоит в последовательно сменяемых друга этапах. Реакция запускается взаимодействием аллергена с аллергическими антителами, относящимися к Ig. E. Последние продуцируются В-клетками, процесс регулируется цитокинами, которые генерируют Т-клетки. Ведущими цитокинами являются интерлейкины IL 4 и IL 13. При повторном попадании аллергена на конъюнктиву возникает Ig. Eзависимая активация тучных клеток, что вызывает выброс медиаторов воспаления: гистамина, брадикинина, триптазы, лейкотриенов, простагландинов и др. Выделяющиеся медиаторы вызывают у больного зуд век, светобоязнь, слезотечение, отек и гиперемию слизистой. Если в симптомах острой фазы аллергического конъюнктивита наибольшую роль играет выброс гистамина, то в отсроченной стадии аллергической реакции немедленного типа более важную роль приобретают метаболиты арахидоновой кислоты (простагландин D 2, лейкотриены C 4, D 4, E 4) и, возможно, фактор активации тромбоцитов.

Диагностика • применения специфических аллергологических методов исследования. Аллергологический анамнез - наиболее важный диагностический фактор. Кожные тесты, применяемые в офтальмологической практике (аппликационная, прик- тест, скарификационная, скарификационноаппликационная), малотравматичны и в то же время достаточно информативны. Провокационные аллергические пробы (конъюнктивальная, назальная и подъязычная) применяют в исключительных случаях, с большой осторожностью и только в период ремисии. Лабораторная аллергодиагностика высокоспецифична и возможна в остром периоде заболевания без опасения причинить вред больному. Важное диагностическое значение имеет выявление эозинофилов в соскобе с конъюнктивы. В зависимости от особенностей течения аллергических конъюнктивитов, связанных со временем года, выделяют сезонный, обычно обостряющийся весной и летом, и круглогодичный, возникающий в любое время года

Лечение • элиминация, аллергена - самый эффективный и безопасный метод предупреждения и лечения аллергических конъюнктивитов; • лекарственная симптоматическая терапия занимает главное место в лечении аллергических конъюнктивитов: местная, с применением глазных препаратов, и общая - антигистаминные препараты внутрь при тяжелых поражениях; • специфическая иммунотерапия (СИТ) проводится в лечебных учреждениях при недостаточной эффективности лекарственной терапии и невозможности исключить «виновный» аллерген. • Местная противоаллергическая терапия: 1). Опатанол. 2). Тормозящие дегрануляцию тучных клеток(Лекролин 2%), 3). Кортикостероиды (дексаметазон 0, 1%). 4). НПВС Диклофенак 1%( наклоф).

Поллинозные конъюнктивиты. Это сезонные аллергические заболеваний глаз, вызываемые пыльцой в период цветения трав, злаковых, деревьев. Время обострения тесно связано с календарем пыления растений в каждом климатическом регионе.

• Поллинозный конъюнктивит может начинаться остро: нестерпимый зуд век, жжение под веками, светобоязнь, слезотечение, отек и гиперемия конъюнктивы. • Отек конъюнктивы может быть настолько выраженным, что роговица «утопает» в окружающей хемотичной конъюнктиве. В таких случаях появляются краевые инфильтраты в роговице, как правило, в области глазной щели. • Более часто поллинозный конъюнктивит протекает хронически с умеренным жжением под веками, периодически возникающим зудом век.
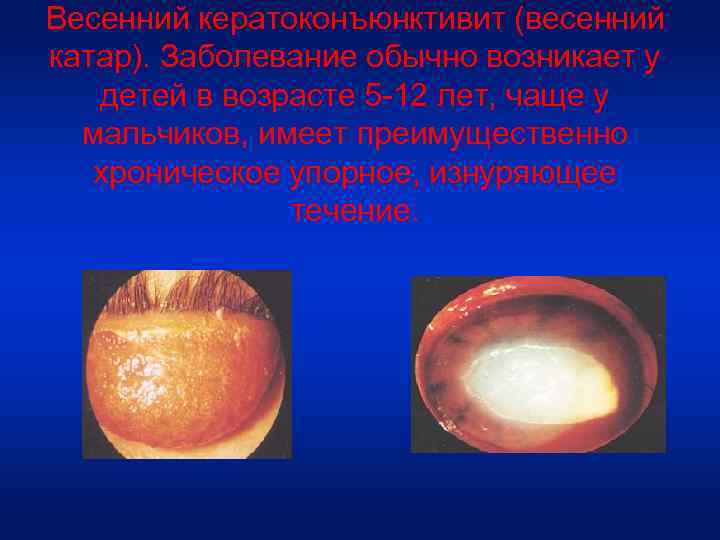
Весенний кератоконъюнктивит (весенний катар). Заболевание обычно возникает у детей в возрасте 5 -12 лет, чаще у мальчиков, имеет преимущественно хроническое упорное, изнуряющее течение.

• Наиболее характерным признаком являются сосочковые разрастания на конъюнктиве хряща верхнего века (конъюнктивальная форма), обычно мелкие, уплощенные, но могут быть крупными. • Реже сосочковые разрастания располагаются вдоль лимба (лимбальная форма). • нередко поражается роговица: эпителиопатия, эрозия или язва роговицы, кератит, гиперкератоз

Лекарственный аллергический конъюнктивит. Заболевание может возникнуть остро после первого применения любого лекарства, но обычно развивается хронически при длительном лечении, причем возможна аллергическая реакция как на лекарственное средство, так и на консервант глазных капель.

• Острая реакция возникает в течение 1 часа после введения препарата (острый лекарственный конъюнктивит, анафилактический шок, острая крапивница, отек Квинке и др. ). • Подострая реакция развивается в течение суток. • Затяжная реакция проявляется в течение нескольких дней и недель, обычно при длительном местном применении лекарственных средств. Глазные реакции последнего типа встречаются наиболее часто и имеют хронический характер. • Практически любое лекарственное средство может вызвать аллергическую реакцию глаза. Один и тот же препарат у разных больных может вызвать неодинаковые проявления. Вместе с тем различные препараты могут вызвать схожую клиническую картину лекарственной аллергии.

Кератиты

• Кератиты – воспаления роговицы - занимают значительное место в детской офтальмопатологии (до 10%). • Делятся на -экзогенные -эндогенные

• Экзогенные а) травматические; б) инфекционнные; • Эндогенные а) инфекционные (инфекция, попадающая в роговицу из очага внутри организма); в) вирусные; б)авитаминозные; г) грибковые и др; в) нейрогенные и пр.

Клинические проявления кератита Нарушение прозрачности роговицы вследствие наличия воспалительного инфильтрата (инфильтратов) - скопления в ткани роговицы клеточных элементов типа лейкоцитов, лимфоцитов, гистиоцитов, плазматических и др. клеток, поступивших сюда в основном из краевой петлистой сети.

• роговичный синдром: -перикорнеальная инъекция; -светобоязнь; -блефароспазм; -слезотечение; -снижение зрения.

Варианты течения кератитов • • Рассасывание инфильтрата Замещение соединительной тканью Образование паннуса Изъязвление

Паннус • прорастание глубоких и поверхностных сосудов в инфильтрат роговицы. Как правило, сосуды в роговице появляются в период прогрессирования заболевания. Появление сосудов в роговице положительно влияет на рассасывание инфильтрата и служит компенсаторным, защитным актом, однако при врастании сосудов снижается прозрачность роговицы.
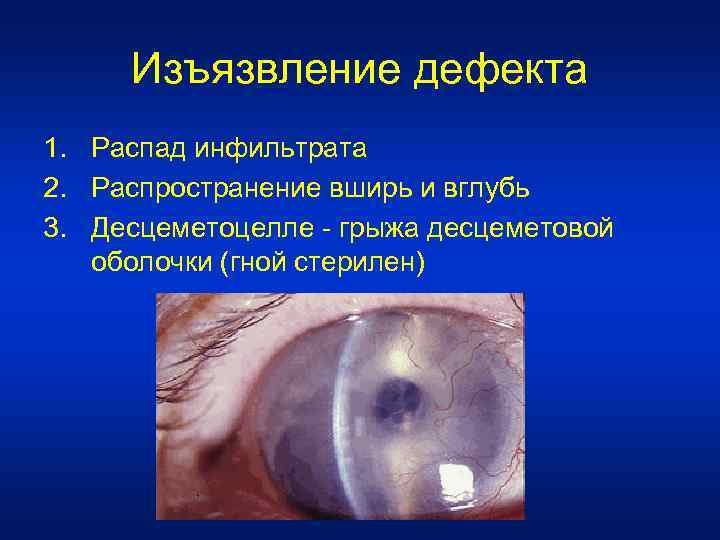
Изъязвление дефекта 1. Распад инфильтрата 2. Распространение вширь и вглубь 3. Десцеметоцелле - грыжа десцеметовой оболочки (гной стерилен)

4. Прорыв грыжевого мешка (распространение инфекции) 5. Синехия – срастание радужки с внутренней поверхностью дефекта
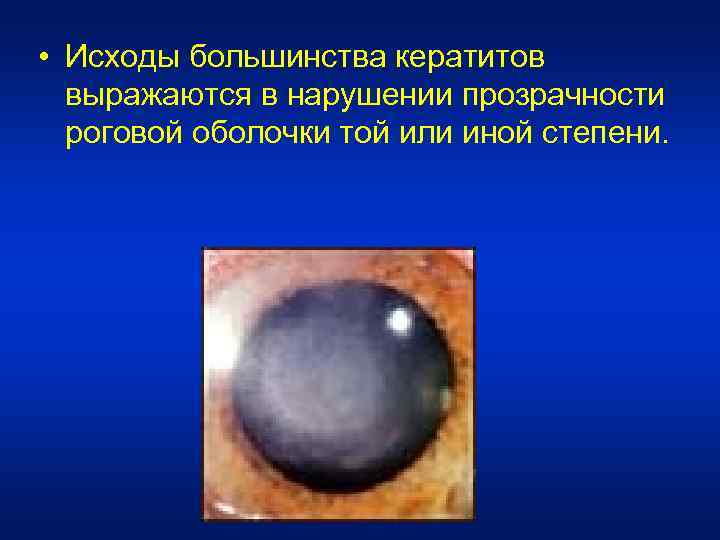
• Исходы большинства кератитов выражаются в нарушении прозрачности роговой оболочки той или иной степени.

Ползучая язва роговицы Быстро распространяется по роговой оболочке: как по поверхности, так и вглубь. У детей встречается редко.

Симптомы ползучей язвы Ползучая язва характеризуется триадой симптомов: • специфическим видом язвы, • гипопионом, • иридоциклитом.

Специфический вид язвы выражается в том, что она имеет два неодинаковых края. Один из них плоский, менее инфильтрированный, постепенно переходящий в нормальную роговичную ткань. Другой - подрытый, приподнятый над роговицей, резко гнойно-инфильтрированный, причем инфильтрация в виде сероватого помутнения распространяется в нормальную, еще не захваченную язвенным процессом ткань роговой оболочки. Этот край называется прогрессирующим - он-то и обеспечивает "расползание" язвы.
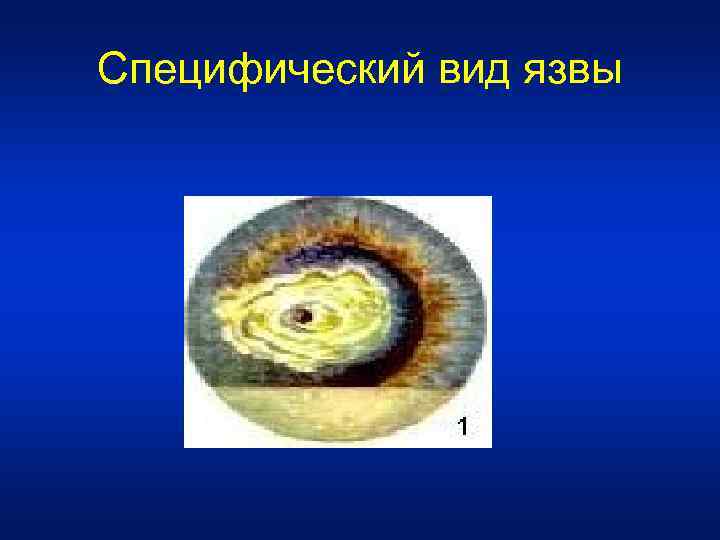
Специфический вид язвы

Заживление язвы • очищение краев и дна язвы • нарастания на края дефекта эпителия. На этом воспалительный процесс в роговице по существу заканчивается, но покрытое эпителием углубление в роговой оболочке (фасетка) сохраняется еще в продолжение более или менее длительного периода. • разрастание соединительной ткани, которая постепенно заполняет дефект. На роговице остается помутнение. В случаях прободной язвы такое помутнение спаяно с передней поверхностью радужки на том или ином протяжении.

Лечение кератитов • борьба с инфекцией ( антибиотики в комбинации с фторхинолонами); • с распространением воспалительного процесса по ткани роговицы; • с воспалением радужки и ресничного тела; • предупреждение изъязвления и развития грубого помутнения.

Борьба с инфекцией • Является основным методом терапии. • Для выбора метода - мазок с роговой оболочки и конъюнктивы с целью выделить возбудителя кератита. (Стрептококк, пневмококк, стафилококк, диплобацилла Моракса-Аксенфельда). • При наличии на роговице гнойного язвенного процесса применяют массивную противоинфекционную местную терапию. В отдельных случаях прибегают и к общему назначению антибиотиков.

Местная терапия • частые инстилляциях сульфаниламидов или антибиотиков (при диплобацилле Моракса. Аксенфельда - в инстилляциях 1% сернокислого цинка), • введение антибактериальных препаратов под конъюнктиву и парабульбарно (ежедневно и даже два раза в день), • прижигание язвы 5 -10% йодом, 10 -20% сернокислым цинком, 1% спиртовым раствором бриллиантовой зелени, • криодеструкция, • термокоагуляция краев и дна язвенной поверхности.

Уменьшение субъективных проявлений роговичного синдрома • инстилляции 1 -2% растворов новокаина, 3% раствора кальция хлорида и др. • При отсутствии тенденции к рассасыванию гипопиона - парацентез передней камеры, а гипопион вымывают раствором пенициллина или другого антибиотика.

• Назначают керапластические средства: солкосетиловый, корнерегель. • Средства, направленные на ликвидацию сопутствующего иридоциклита (мидриатики)
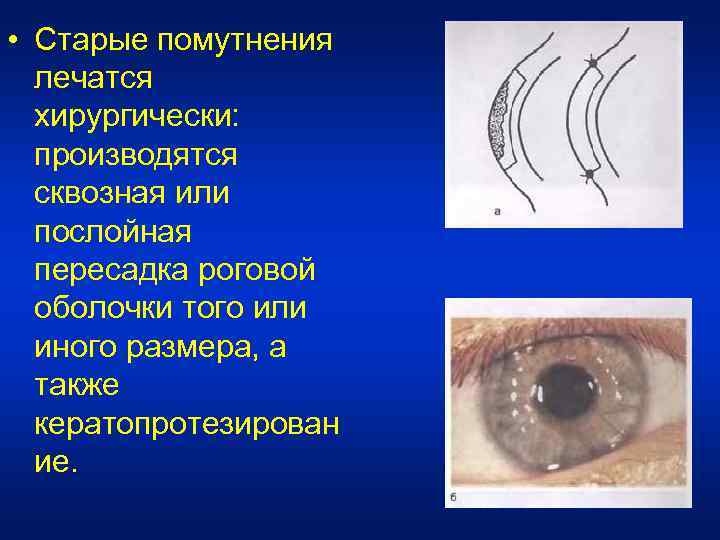
• Старые помутнения лечатся хирургически: производятся сквозная или послойная пересадка роговой оболочки того или иного размера, а также кератопротезирован ие.

Прогноз У детей, в отличие от взрослых, при своевременном адекватном лечении прогноз более благоприятный, так как роговица обладает высокой регенеративной способностью, и у них под влиянием терапии и времени могут почти бесследно рассасываться весьма грубые помутнения.

Герпетические кератиты

Составляют более четверти всех кератитов, диагностируемых офтальмологами у детей (особенно у школьников).

Пути передачи вируса: 1. через плаценту, 2. родовые пути матери, 3. через слюну родителей (при поцелуях ребенка), 4. воздушно-капельным путем.

Формы герпетического кератита: • Первичные • Постпервичные

Первичный герпетический кератит • Развивается при отсутствии или слабости иммунитета к герпетическому вирусу. • Чаще у детей раннего возраста. • Тяжелое течение (часто с некрозом ткани и обильной васкуляризацией). • Труден для диагностики, так как нет характерных клинических черт, кроме снижения чувствительности роговой оболочки от 15 до 25% кератитов этой этиологии.

Послепервичный герпетический кератит • Основное проявление герпеса роговой облочки. • Поражают обычно один глаз. • Двусторонние процессы встречаются не чаще, чем у 5% больных.

Общие признаки герпетических кератитов • связь с общим заболеванием, • нейрогенный характер поражения роговой оболочки (снижение чувствительности, невралгические боли, слабая регенерация роговичной ткани, утолщение нервных волокон, видимое биомикроскопически), • отсутствие или малая выраженность васкуляризации.

Клинические формы кератитов • Поверхностный • Глубокий • - древовидный, • -метагерпетический • дисковидный,

Древовидный кератит • до 50% поражений. • при закапывании в глаз флюоресцеин, окрашенные участки роговицы (соответственно распавшимся пузырькам) будут выглядеть подобно ветвящемуся дереву.
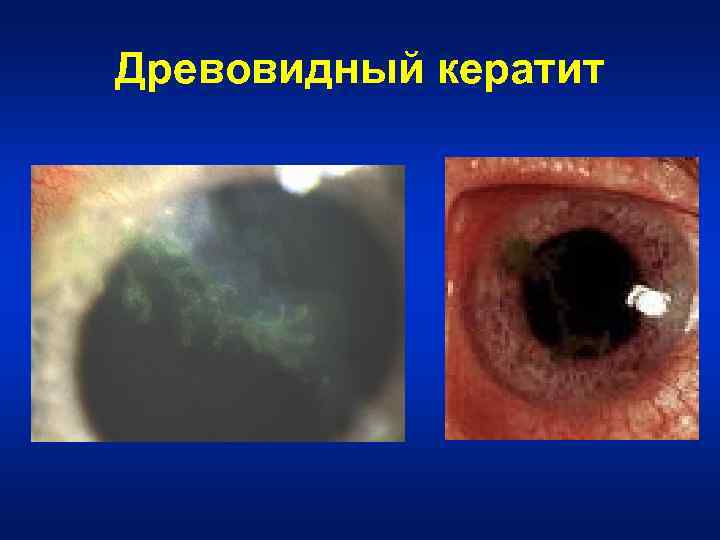
Древовидный кератит

• Вирус распространяется по ходу нервов роговой оболочки и между блоками роговичных клеток (картина древовидного ветвления); • проникает в боуменову мембрану и роговичную строму; • часто в процесс вовлечен передний отдел сосудистого тракта.

• Глаз резко раздражен. Выраженны светобоязнь, блефароспазм, слезотечение. • Часто снижение чувствительности роговой оболочки на здоровом глазу, не говоря уже о поврежденных участках пораженной роговицы.

• Течение длительное • На роговице остаются более или менее выраженные помутнения, причем, как правило, в центре. • Заболевание часто рецидивирует.

Дисковидный кератит • Это кератит глубокий. • Может развиться из простого и древовидного или сразу в глубоких слоях роговицы. • Название его вызвано дисковидной формой помутнения роговой оболочки. • Помутнение в виде диска, нередко состоящего из концентрических окружностей разной интенсивности, располагается в центре роговицы, которая здесь резко (в 2 -4 раза) утолщена. Вокруг диска, концентрично к нему, а также лучеобразно видны складки десцеметовой оболочки.

• В центре роговицы, резко (в 2 -4 раза) утолщенной, располагается помутнение в виде диска, нередко состоящего из концентрических окружностей разной интенсивности. Вокруг диска, концентрично к нему, а также лучеобразно видны складки десцеметовой оболочки.

Особенности течения • Течение длительное: от нескольких месяцев до года. • Резко снижается зрение. • У многих детей, однако, протекает вяло, без особых жалоб и раздражения глаза.

• Инфильтрат способен распадаться и нагнаиваться. • Характерно вовлечение в процесс радужной оболочки и ресничного тела, что может вызывать значительные боли. • После себя нередко оставляет грубое центральное бельмо.

Лечение герпетических кератитов 1. Виролекс, Зовиракс, Ацикловир 2. Иммунотерапия ( Офтальмоферон, человеческий интерферон, интерфероногены, иммуномодуляторы, иммуностимуляторы, глобулины). 3. Мидриатики

4. Патогенетическая терапия (НПВС, , витамины группы В и нейротрофики, эпителизирующие ). 4. Симптоматическая терапия (купирование явлений раздражения переднего отдела увеального тракта, предотвращении вторичной инфекции, нормализация офтальмотонуса).

5. Хирургическое лечение: - скарификация (соскабливание) эпителия роговицы с после дующим тушированием дефекта брил. зеленым, крио-, лазердеструкция; - кератопластика при недостаточной эффективности медикаментозного лечения.

Фликтенулезный кератит • Фликтенулезный (скрофулезный) кератит - типично детское заболевание • В 80 -90% наблюдений заболевание наблюдается у детей и подростков. • Особенно подвержены кератиту дети 23 летнего возраста.

Морфологическая картина • развитие на роговой оболочке фликтен. • Фликтена - небольшой розовато-желтого узелок с пучком расширенных поверхностных сосудов. • Состоит из лимфоцитов, эпителиальных и др. клеток

Этиология • туберкулезно-аллергическая (95 -97% положительные туберкулиновые пробы, 80% - туберкулезное поражение бронхиальных желез, шейных л/узлов, легких); • во фликтенах туберкулезных палочек нет!

• Образование фликтен - специфическая аллергическая реакцию на туберкулин (сенсибилизация конъюнктивы и роговицы туберкулезными токсинами). • Аллергический характер процесса подтверждается эозинофилией, морфологической картиной фликтен.

Клиническая картина • Заболевание возникает обыкновенно весной; • почти всегда сопровождается конъюнктивитом; • сильнейшие светобоязнь и блефароспазм.

Течение фликтенулезных кератитов • Течение длительное (до 1 -2 месяцев и более); • процесс склонен к обострениям. • У ослабленных детей возможна кератомаляция. • Часты рецидивы.

Исходы фликтенулезных кератитов • Фликтена редко подвергается обратному спокойному развитию. • Обычно распадается, образуя более или менее значительную по размерам и глубине роговичную язву. • Вторичная гнойная инфекция. • Вовлекается в процесс радужки.

Лечение фликтенулезных кератитов • Проводится совместно с фтизиатором

Кератомаляция

• Некротический распад роговицы. • Возникает вследствие алиментарного или эндогенного дефицита витамина А. • Чаще у искусственно вскармливаемых детей, при желтухе новорожденных и в 75% случаев поражает оба глаза. • Врожденная кератомаляция - у детей, родившихся от ослабленных матерей.

Стадии развития кератомаляции • Высыхание роговицы и конъюнктивы • Появляется десквамация эпителия (прексероз). • Ксероз (ксерофтальмия). • Присоединяется вторичная инфекция.

Высыхание роговицы и конъюнктивы (синдром сухого глаза) • нарушение блеска; • снижение чувствительности; • исчезновение слоя слезы.

• Начало ксероза характеризуется появлением в медиальном углу глазной щели и на полулунной складке белых, сухих, напоминающих пену, бляшек (бляшки Искерского-Бито). • В роговой оболочке обнаруживаются точечные помутнения - участки ороговения эпителия, затем возникает помутнение в виде полумесяца. Позже роговица может напоминать рыбью чешую. .
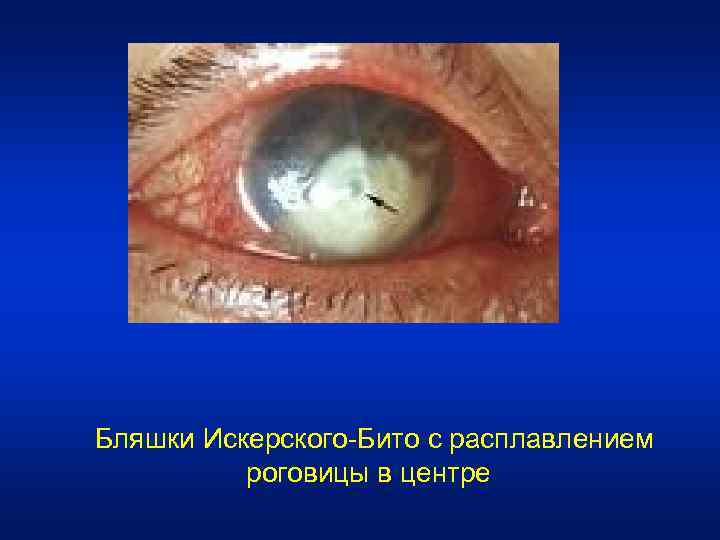
Бляшки Искерского-Бито с расплавлением роговицы в центре

Особенности течения процесса у детей • Течение быстрое (стадии прексероза и ксероза могут не констатироваться). • За нескольких часов на роговой оболочке образуется гнойная язва с желтыми дном и краями. • В течение 24 -48 часов может произойти полный распад роговицы. • В результате - грубое сращение, стафиломатозное бельмо; сморщивание глазного яблока.

Исходы кератомаляции • Грубое сращение, • Стафиломатозное бельмо; • Сморщивание глазного яблока.

Прогноз Серьезен не только в отношении зрения, но и в отношении жизни ребенка вследствие частого присоединения бронхопневмонии.

Увеиты - (воспаления сосудистого тракта глаза)

Классификация: По этиологии: - экзогенные и эндогенные. По характеру - гнойные и негнойные, - острые и хронические. Для детей более характерны эндогенные хронические увеиты.

К увеитам переднего отрезка глаза относят ириты и циклиты. «Нет ирита без циклита!» (старая заповедь офтальмолога)

Ирит – воспаление радужки • Обычно жалобы больного на покраснение глаза, слезотечение, боль и снижение зрения. • У детей: малореактивное или совсем безреактивное течение воспалительных процессов.

Признаки ирита • Вспомогательные: • Основные (свойственны только ириту): 1) задние синехии, 1) изменение цвета радужной оболочки, 2) гифема. 2) изменение ее рисунка, 3) сужение зрачка, 4) перикорнеальная инъекция (у детей не выражена).

• Изменение цвета радужки - проявление гиперемии. Обусловлено кровонаполнением сосудов, выходом из них кровяного пигмента, в ткань радужной оболочки. Радужка становится зеленой, "грязной". • Изменение рисунка радужки - отек трабекул радужной оболочки. Ее тонкие, ажурные детали выглядят смазанными, нечеткими. • Миоз - вызывается отечностью ткани радужной оболочки, рефлекторным сокращением сфинктера зрачка. Реакция зрачка на свет слабая, а порой отсутствует.

Задние синехии - сращения радужки с хрусталиком. Неравномерное расширение зрачка после закапывания
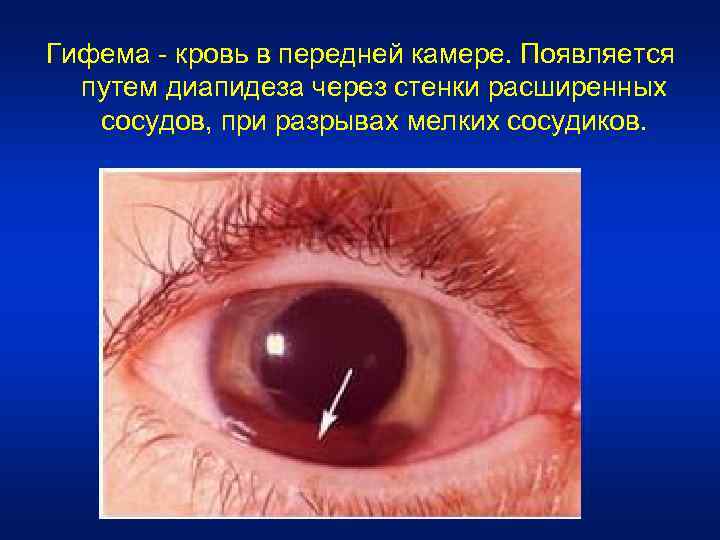
Гифема - кровь в передней камере. Появляется путем диапидеза через стенки расширенных сосудов, при разрывах мелких сосудиков.

Исход задних синехий • Распространение по всей окружности зрачка. • Возникновение его круговое сращение с передней поверхностью хрусталика - круговая задняя синехия (сращение зрачка - secclusio pupillae). • Разобщение передней и задней камер. • Скопление жидкости в задней камере. • Повышается внутриглазное давление, вторичная глаукома. • Выпячивание радужной оболочка по периферии вперед - бомбаж радужки. • Неизлечимая слепота.

Лечение заращения зрачка проводится путем удаления под микроскопом организовавшейся пленки с поверхности хрусталика. Если во время вмешательства будет повреждена сумка хрусталика, останется единственная возможность - удаление хрусталика.

Циклиты – воспаление цилиарного тела • Те же жалобы, как при ирите. • Бессимптомное течение у детей.

Признаки циклита • Объективные: 1) преципитатами на задней поверхности роговицы, 2) помутнением стекловидного тела, и одним • Объективносубъективные: 1) болезненностью припальпации области ресничного тела, 2) перикорнеальной инъекция (не постоянные явления).

• Преципитаты - отложения на эндотелии роговой оболочки клеточных элементов (лимфоцитов, макрофагов, пигментных частиц и пр. ), свидетельствующих о повышении проницаемости сосудов цилиарного тела. Располагаются преципитаты в основном в нижнем сегменте роговицы, что обусловлено током внутриглазной жидкости.

• Помутнение стекловидного тела связано с попаданием в него белка клеток крови, выходящих из сосудов.

Лечение увеитов Общее лечение: • этиотропное; • неспецифическое: (осмотерапия, способствующая рассасыванию экссудата; десенсибилизирующей терапии; витаминотерапии (витамины А, В, С, РР), предотвращающей развитие эндогенного авитаминоза; общеукрепляющей и повышающей реактивность организма терапии).

Местное лечение (в большинстве случаев): • этиотропные средства (подъконъюнктивальные, ретробульбарные, субтеноновые, ионофоретические, инстилляционных введения); • симптоматические и патогенетические препаратов, • физические методы.

Исходы • Восстановление высоких зрительных функций. • Энуклеации (удалению). При эндофтальмитах, когда зрение падает до 0, глаз не успокаивается, болит, атрофируется. • Эвисцерация глаза при панофтальмитах, когда гнойный процесс не купируется, оболочки глазного яблока распадаются, зрение - 0; кроме того такой глаз потенциально опасен для жизни ребенка.

Список литературы:

С П А С И З а Б О в Н и М а н И е !!!
МАРКОВА ВОСП..ppt