ЛЕКЦИЯ ОТРАВЛЕНИЯ.pptx
- Количество слайдов: 61

ОСОБЕННОСТИ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСТРЫХ ОТРАВЛЕНИЯХ В УСЛОВИЯХ ЧС ГБУЗ СО «ТЦМК» Екатеринбург 2012 год

ТОКСИКОЛОГИЯ Область медицины, изучающая законы взаимодействия живого организма и яда В роли ЯДА может оказаться практически любое химическое соединение, попавшее в организм в количестве, способном вызвать нарушения жизненно важных функций и создать опасность для жизни

ОТРАВЛЕНИЕ – патологическое состояние, развивающееся вследствие взаимодействия яда с организмом

Задачи токсикологии 1. Обнаружение и характеристика токсических свойств химических веществ; Взаимодействие яда с организмом изучается в двух аспектах: - Как влияет вещество на организм (токсикодинамика); - Что происходит с веществом в организме (токсикокинетика);

Задачи токсикологии 2. Определение зоны токсического действия изучаемого химического вещества (токсикометрия) Основные параметры токсикометрии; Limac – порог однократного (острого) действия токсического вещества – минимальная пороговая доза, вызывающая изменения показателей жизнедеятельности организма, выходящие за пределы приспособительных физиологических реакций ; DL 50 (DL 100) – среднесмертельная (смертельная)доза, вызывающая гибель 50% (100%) подопытных животных при определенном способе введения (внутрь, на кожу и т. д. , кроме ингалационного) в течение 2 недель последующего наблюдения. Выражается в миллиграммах вещества на 1 кг веса животного (мгкг)

(CL 100) - концентрация (доза), вызывающая гибель 50% (100%) подопытных при ингаляционном воздействии, выражается в миллиграммах на 1 кубический метр воздуха (мгм 3) ; ПДК – предельно допустимая концентрация вещества в воздухе, выражается в миллиграммах на 1 м 3 воздуха (мгм 3). Токсическая опасность химического вещества характеризуется величиной зоны острого токсического действия DL 50 Limac CL 50 Чем больше эта величина, тем безопаснее вещество

Задачи токсикологии 3. Изучение клинических и патоморфологических признаков отравления при различных путях поступления яда в организм. Отравление- это своеобразная химическая травма организма. Нужно установить её непосредственную локализацию и общую реакцию организма. 4. Разработка основ экстраполяции на человека полученных в эксперименте данных. Рекомендуется руководствоваться следующим правилом: если смертельные дозы для обычных 4 типов лабораторных грызунов (мыши, морские свинки, крысы и кролики) различаются незначительно (в 3 раза и меньше), существует высокая вероятность (=70%) того, что для человека они будут такими же.

Классификации ядов Принципы классификации ядов 1. Общие -По химическим свойствам (химическая) -По цели применения (практическая) -По степени токсичности (гигиеническая) -По виду токсического действия (токсикологическая). -По «избирательной токсичности»

Классификации ядов 2. Специальные -По типу развивающейся гипоксии (патофизиологическая). -По механизму взаимодействия с ферментными системами (патохимическая) -По характеру биологического последствия отравлений (биологическая). - По степени канцерогенной активности и т. д.

Практическая классификация 1. Промышленные яды (дихлорэтан, топливо (метан, пропан, бутан), красители (анилин), хладагенты (фреон) и др. ) 2. Ядохимикаты (хлорорганические пестициды(гексахлоран, полихлорпинен), фосфорорганические инсектициды (карбофос, дихлофос, фосфамид) и т. д. 3. Лекарственные средства. Имеющие свою фармакологическую классификацию. 4. Бытовые химикалии 5. Биологические растительные и животные яды 6. Боевые отравляющие вещества (зарин, иприт, фосген)
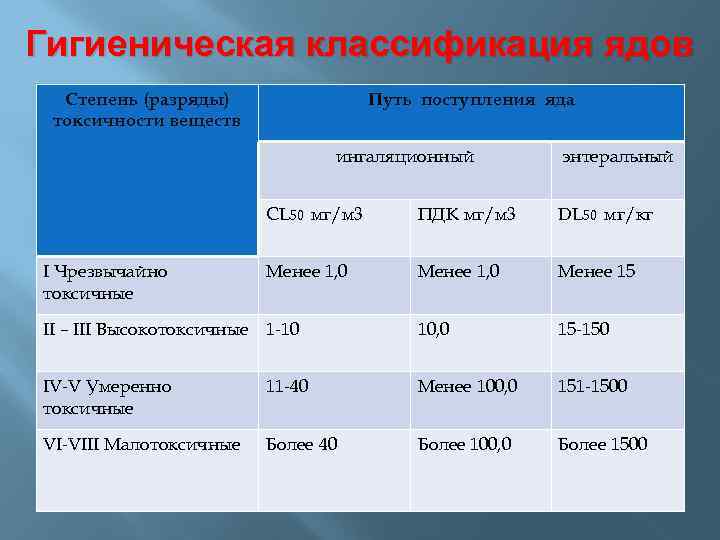
Гигиеническая классификация ядов Степень (разряды) токсичности веществ Путь поступления яда ингаляционный энтеральный CL 50 мг/м 3 ПДК мг/м 3 DL 50 мг/кг Менее 1, 0 Менее 15 II – III Высокотоксичные 1 -10 10, 0 15 -150 IV-V Умеренно токсичные 11 -40 Менее 100, 0 151 -1500 VI-VIII Малотоксичные Более 40 Более 100, 0 Более 1500 I Чрезвычайно токсичные

Токсикологическая классификация ядов Общий характер токсического воздействия Характерные представители Нервнопаралитическое действие (бронхоспазм, удушье, судороги и параличи) Фосфорорганические инсектициды (хлорофос и др. ), никотин, БОВ (Ви – ИКС, зарин) Кожно-резорбтивное действие (местные воспалительные и некротические изменения в сочетании с общетоксическими резорбтивными явлениями) Дихлорэтан, гексахлоран, БОВ (иприт, люизит), уксусная эссенция, мышьяк и его соединения, ртуть (сулема) Общетоксическое действие (гипоксические судороги, кома, отек мозга, параличи) Синильная кислота и её производные, угарный газ, алкоголь и его суррогаты, БОВ (хлорциан) Удушающее действие (токсический отек легких) Окислы азота , БОВ (фосген, дифосген) Слезоточивое и раздражающее действие (раздражение наружных слизистых оболочек) Хлорпикрин, БОВ (Си-Эс, адамсит), пары крепких кислот и щелочей Психотропное действие (нарушение Наркотики (опий, кокаин),

Классификация ядов по «избирательной токсичности» Характер «избирательной токсичности» Характерные представители «Сердечные» яды. Кардиотоксическое действие –нарушение ритма и проводимости, токсическая дистрофия миокарда Сердечные гликозиды, трициклические антидепрессанты (амитриптилин), растительные яды (аконит, чемерица, заманиха, хинин и т. д. ) животные яды (тетрадетоксин), соли бария, калия «Нервные» яды нейротоксическое действие – нарушение психической активности, токсическая кома, токсические гиперкинезы и параличи Психофармакологические средства (наркотические анальгетики, транквилизаторы, снотворные), ФОС, угарный газ, изониазиды (тубазид, фтивазид). Алкоголь и его суррогаты. «Печеночные» яды. Гепатотоксическое действие – токсическая дистрофия печени Ядовитые грибы (бледная поганка), фенолы и альдегиды, хлорированные углеводороды. «Почечные» яды. Нефротоксическое действие – токсическая нефропатия Соединения тяжелых металлов, этиленгликоль, щавелевая кислота. «Кровяные» яды. Гематотоксическое действие – гемолиз, метгемоглобинемия Анилин и его производные, нитриты. Мышьяковистый водород.

Патофизиологическая классификация ядов Тип развивающейся гипоксии Характерные представители Экзогенная гипоксия (снижение парциального давления О 2 во вдыхаемом воздухе) Инертные газы, азот, водород, углекислый газ Дыхательная гипоксия (угнетение функции дыхательного центра и дыхательных мышц) Наркотические вещества (опий), миорелаксанты (листенон), ФОС, холинолитические вещества Циркуляторная гипоксия (нарушение микроциркуляции крови, экзотоксический шок) ОВ (иприт, фосген), дихлорэтан, соединения мышьяка Гемическая гипоксия (нарушения транспорта кислорода кровью) Уксусная эссенция, анилин, нитриты, угарный газ, мышьяковистый водород Тканевая гипоксия (нарушение окислительных процессов в ферментных системах тканей) Синильная кислота и прочие цианиды, соединения тяжелых металлов, фторацетат Смешанная гипоксия (комбинация вышеуказанных типов гипоксии) Дихлорэтан, ФОВ, уксусная эссенция, психофармакологические средства.

Классификация ядов по механизму действия на ферменты (по А. А. Покровскому, 1962) Механизм действия Токсические вещества Структурные аналоги ферментов и Фосфорорганические и другие субстратов конкурентного взаимодействия антихолинестеразные вещества Аналоги медиаторов Ингибиторы моноаминооксидазы (ипразид) Аналоги коферментов Антивитамины: РР (гидразин изоникотиновой кислоты), В 6 (дезоксипиридоксин), D 3 и др. Аналоги аминокислот Пенициллин, левомицетин, ауремицин и др. Предшественники структурных аналогов ингибиторов ферментов в процессе летального синтеза Высшие спирты: метиловый спирт, этиленгликоль, фторацетат и др. Блокаторы активных групп ферментов и коферментов Цианиды, окись углерода, сероводород, метгемоглобин-образователи хелаты Разобщители сочетанной деятельности ферментов Динитрофенол, грамицидин, фториды, некоторые наркотики и др. Соединения, денатурирующие белок Крепкие кислоты и щелочи, некоторые органические растворители и др. .

Принципы классификации отравлений I. Этиопатогенетический По причине развития: Случайные Преднамеренные. По условиям (месту) развития: производственные, бытовые ятрогенные По пути поступления яда. По происхождению ядов и т. д.

Принципы классификации отравлений II. Клинический По особенностям клинического течения (острые, подострые, хронические) По тяжести заболевания По наличию осложнений По исходу заболевания и т. д. III. Нозологический По названиям отдельных ядов, их групп и классов

Этиопатогенетическая классификация 1 Случайные отравления Несчастный случай на производстве (авария) или в быту. Алкогольная или наркотическая интоксикация Передозировка лекарственных средств (ятрогенные) 2 Преднамеренные отравления Криминальные: С целью убийства С целью развития беспомощного состояния Суицидальные: Истинные Демонстративные «Полицейская» БОВ

Распределение токсических веществ в организме Определяют три фактора Пространственный (R); временной(t); концентрационный (C).

Распределение токсических веществ в организме Первоначально происходит динамическое распределение вещества в соответствии с интенсивностью кровообращения. Затем основную роль начинает играть сорбционная способность тканей. Существуют три главных бассейна, связанных с распределением вредных веществ: внеклеточная жидкость (14 л для человека массой 70 кг), внутриклеточная жидкость (28 л) и жировая ткань. Поэтому распределение веществ зависит от таких физико-химических свойств, как водорастворимость, жирорастворимость и способность к диссоциации. Для ряда металлов (серебра, марганца, хрома, ванадия, кадмия и др. ) характерно быстрое выведение из крови и накопление в печени и почках. Легко диссоциируемые соединения бария, бериллия, свинца образуют прочные соединения с кальцием и фосфором и накапливаются в костной ткани.

Методы детоксикации организма Методы усиления естественных детоксикационных систем: а) инфузионная терапия; б) гемодилюция; в) форсированный диурез. Методы искусственной детоксикации: а) гемодиализ; б) перитонеальный диализ; в) перекрестное кровообращение; г) обменное переливание крови; д) детоксикационная лимфорея и лимфосорбция; е) плазмаферез; ж) экстракорпоральное подключение гетерогенных органов; з) гемосорбция. Антидотная детоксикация (Е. А. Лужников, 1977).

Инфузионная терапия Задача инфузионных средств – связывание и нейтрализация токсических веществ. Одним из наиболее эффективных средств детоксикации является сывороточный альбумин, выпускаемый в виде 5, 10, 20% раствора. Он обладает значительным онкотическим давлением и способствует переходу жидкости в сосудистое русло из внесосудистых пространств, что приводит к снижению концентрации токсических веществ и уменьшению отека тканей. Также важным свойством альбумина является способность образовывать с токсическими веществами комплексные физиологически неактивные соединения. Аналогичным действием обладает свежезамороженная нативная плазма.

Гемодилюция, или управляемое разбавление крови, улучшает реологические свойства крови, способствует нормализации гемодинамики за счет увеличения объема циркулирующей плазмы, снижает травматизацию форменных элементов крови, предупреждает агрегацию эритроцитов. Детоксикационный эффект гемодилюции обусловлен снижением концентрации токсических веществ за счет их разведения, улучшением перфузии тканей и элиминации токсических веществ благодаря интенсификации микроциркуляторных процессов. В качестве дилюентов используются плазмозамещающие растворы как с направленным детоксикационным, так и с гемодинамическим действием: альбумин, протеин, раствор Рингера, желатиноль, гемодез, реополиглюкин и т. д.

Форсированный диурез Метод форсированного диуреза основан на усилении мочевыводящей функции почек и поддержании водноэлектролитного баланса. Он включает три этапа: предварительной водной нагрузки: введения диуретических веществ: коррекции электролитного состава. В сосудистое русло вводят кристаллоиды: 5% глюкозу. изотонический раствор Na. Cl, раствор Рингера, солевые растворы, далее диуретические вещества: маннит из расчета 1 г/кг, лазикс 40– 60 мг. Такая методика позволяет добиться устойчивого диуреза в количестве 2, 5– 5, 0 л в сутки, что в значительной степени способствует снижению интоксикации. Противопоказаниями к проведению форсированного диуреза являются внеклеточная дегидратация, застой в малом круге кровообращения, отек легких на фоне нарушения гемоциркуляции.

Антидотная терапия является неотъемлемой частью неотложной лекарственной терапии острых отравлений. Антидоты (А) предназначены для того, чтобы влиять на кинетику попавшего в организм токсичного вещества, на его абсорбцию или элиминацию, снижать действие яда на рецепторы, препятствовать опасному метаболизму, устранять угрожающие расстройства функций органов и систем, вызванные отравлением. В клинической практике А и другие лекарства, используемые при отравлениях, применяются параллельно с общереанимационными и детоксикационными методами лечения. Если нельзя провести реанимационные мероприятия, жизнь пострадавшего можно спасти только введением А.

Антидотная терапия Для успешного действия А необходимо раннее его применение. Очень часто А необходимо ввести непосредственно на месте происшествия, т. е. на догоспитальном этапе, когда невозможно провести токсикологические лабораторные и другие исследования, подтверждающие диагноз отравления. Выделяются четыре группы антидотов: -химические (токсикотропные), -биохимические (токсикокинетические), -симптоматические (фармакологические) антагонисты - антитоксические иммунопрепараты. В условиях работы бригады СМП основными показаниями для применения антидотов являются легко доступные для выявления специфические клинические симптомы

Антидоты АНТИДОТЫ ЯДЫ этиловый спирт 30% внутрь, 5 -10% в вену Метиловый спирт, этиленгликоль амилнитрит Синильная кислота Атропина сульфат 0, 1% раствор ФОС, сердечные гликозиды, клофелин Витамин В 6 (5% раствор) Изониазид, фтивазид, ПАСК Дипироксим (15% раствор) ФОС О 2, гипербарическая оксигенация, ацизол Угарный газ Липоевая кислота (20 -30 мг/кг в сутки) Яд бледной поганки Метиленовый синий (1% раствор) Метгемоглобинообразователи (анилин, нитриты, нитраты) Налоксон 0, 4 -0, 8 мг Наркотики группы опия Натрия тиосульфат (30% раствор) Тяжелые металлы и мышьяк Натрия нитрит (1% раствор) Синильная кислота Уголь активированный (10 г внутрь) Неспецифический сорбент

Отравление алкоголем и его суррогатами Составляют до 60% всех смертельных отравлений в России. Около 98% случаев смерти наступает на догоспитальном этапе до оказания помощи. Этиловый спирт (этанол С 2 Н 5 ОН) – бесцветная жидкость. Молекулярная масса 46, 07 температура кипения 78, 4 С. Смешивается с водой в любых пропорциях. 20 % всасывается в желудке, 80% в тонкой кишке, максимальная концентрация в крови через 1, 5 часа. Окисляется алкогольдегидрогеназой (6 -7 г/ч) по схеме: этанол - ацетальдегидуксусная кислота - углекислый газ и вода (С 2 Н 5 ОН – СН 3 СНО – СН 3 СООН – СО 2+Н 2 О). Около 10% алкоголя выделяется в неизменном виде легкими и почками в течение 7 -12 часов. Этанол обладает психотропным действием. Ослабляет тормозящие процессы в ЦНС.

Суррогаты алкоголя 1. Препараты приготовленные на основе этилового спирта и содержащие различные примеси (гидролизный спирт, денатурат, одеколоны и лосьоны, клей БФ, политура, «нигрозин» – морилка для дерева). 2. Препараты, не содержащие этилового спирта и представляющие собой другие одноатомные или многоатомные спирты, хлорированные углеводороды (ложные суррогаты: изопропиловый спирт, метанол и др. ). Более токсичны и опасны.

Отравление алкоголем Различают четыре стадии алкогольного опьянения. 1. Стадия возбуждения - человек весел, разговорчив, самооценка завышена, раскован, слишком расслаблен. 2. Стадия гипноза - значительно заторможены функции ЦНС. Человек с трудом понимает, что ему говорят, становится неуклюжим, нарушается ориентация в пространстве, речь становится невнятной, появляется сонливость, наконец, человек засыпает, однако его можно легко разбудить. 3. Стадия наркоза - человек теряет сознание. Зрачки расширены и не реагируют на свет. Привести в чувство получившего отравление не удается. Состояние представляет угрозу для жизни: смерть может наступить в результате остановки дыхания (западение языка, аспирация рвотных масс). 4. Стадия асфиксии - смерть от отравления алкоголем наступает в результате остановки дыхания и сердечно-сосудистой недостаточности

Отравление алкоголем и его суррогатами Смертельная доза составляет от 4 до 12 г на кг массы тела (в среднем 300 мл 96% этанола при отсутствии толерантности к нему). Кома развивается при концентрации этанола в крови 3 г/л. Классификация: F 10. 0 Острая алкогольная интоксикация Т 51 Токсическое действие алкоголя Т 51. 0 Этанола Т 51. 1 Метанола Т 51. 2 Изопропилового спирта Т 51. 9 Спирта не уточненного
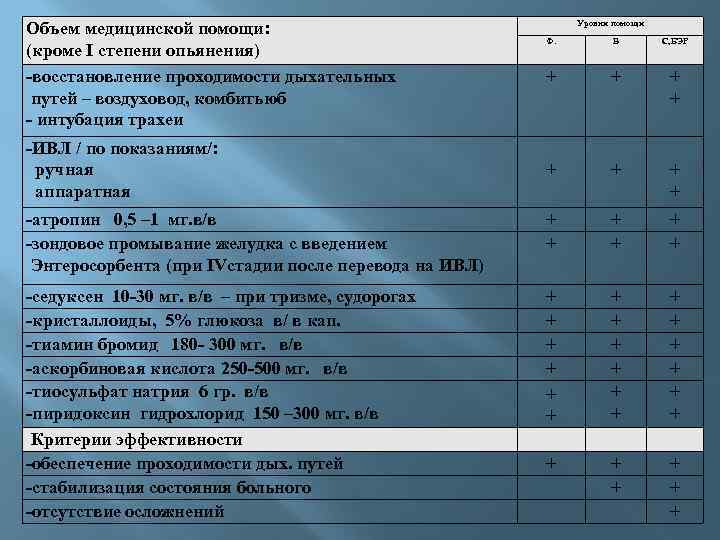
Уровни помощи Объем медицинской помощи: (кроме I степени опьянения) -восстановление проходимости дыхательных путей – воздуховод, комбитьюб - интубация трахеи Ф. В С, БЭР + + -ИВЛ / по показаниям/: ручная аппаратная + + -атропин 0, 5 – 1 мг. в/в -зондовое промывание желудка с введением Энтеросорбента (при IVстадии после перевода на ИВЛ) + + + -седуксен 10 -30 мг. в/в – при тризме, судорогах -кристаллоиды, 5% глюкоза в/ в кап. -тиамин бромид 180 - 300 мг. в/в -аскорбиновая кислота 250 -500 мг. в/в -тиосульфат натрия 6 гр. в/в -пиридоксин гидрохлорид 150 – 300 мг. в/в Критерии эффективности -обеспечение проходимости дых. путей -стабилизация состояния больного -отсутствие осложнений + + + + + +

Абстинентный синдром Определение формы абстинентного синдрома: I- Абстинентный синдром с вегетативноастеническими расстройствами. II-Алкогольный делирий. III-Абстинентный синдром с судорожными припадками.
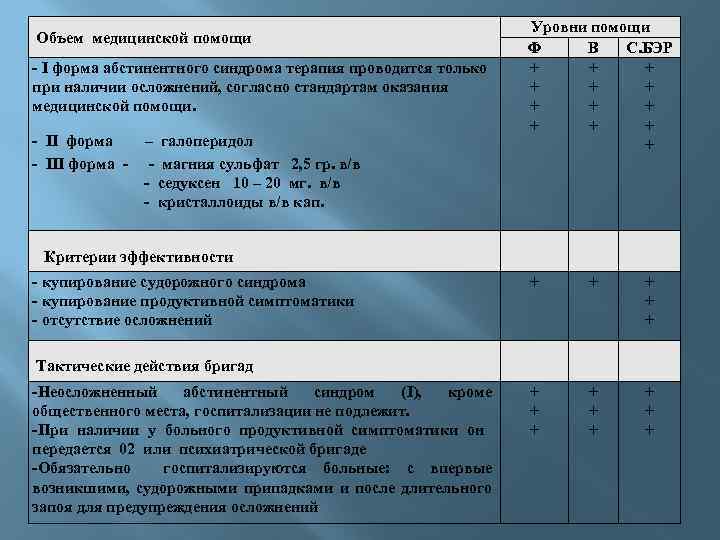
Объем медицинской помощи - I форма абстинентного синдрома терапия проводится только при наличии осложнений, согласно стандартам оказания медицинской помощи. - II форма – галоперидол - III форма - - магния сульфат 2, 5 гр. в/в - седуксен 10 – 20 мг. в/в - кристаллоиды в/в кап. Уровни помощи Ф В С. БЭР + + + + Критерии эффективности - купирование судорожного синдрома - купирование продуктивной симптоматики - отсутствие осложнений + + + + Тактические действия бригад -Неосложненный абстинентный синдром (I), кроме общественного места, госпитализации не подлежит. -При наличии у больного продуктивной симптоматики он передается 02 или психиатрической бригаде -Обязательно госпитализируются больные: с впервые возникшими, судорожными припадками и после длительного запоя для предупреждения осложнений

Отравление метиловым спиртом Метиловый спирт (метанол, карбинол, древесный спирт) – (СН 3 ОН) впервые обнаружен в 1661 г. в продуктах сухой перегонки дерева. Физико-химические свойства и токсичность. Метиловый спирт – прозрачная бесцветная жидкость по вкусу и запаху напоминающая этиловый (винный) спирт. Молекулярный вес 32, 04. Удельный вес 0, 792. Температура кипения +64, 7°С. Хорошо растворяется в воде Отравления метанолом могут возникнуть приеме внутрь по ошибке или с целью опьянения, а также при вдыхании его паров или при попадании на кожные покровы. Отмечается разная индивидуальная чувствительность человека к метанолу. Смертельная доза приеме внутрь колеблется от 50 до 500 мл (в среднем она равна 100 мл).

Отравление метиловым спиртом Метиловый спирт быстро всасывается в желудочнокишечном тракте, но в отличие от этилового спирта (этанола) медленнее окисляется и выделяется из организма (до 5 -7 суток). Уже через 1 час после перорального приема в крови обнаруживается максимальная концентрация метанола. Метиловый спирт + Аль. ДГ – формальдегид. В дальнейшем, некоторое количество формальдегида связывается с белками, но большая его часть под влиянием Аль. ДГ превращается в муравьиную кислоту. Следует отметить, что окисление формальдегида до муравьиной кислоты протекает очень быстро, в то время как кислота метаболизируется достаточно медленно.

Клиника. Выделяют периоды: 1. начальный или опьянения; 2. скрытый или относительного благополучия (от нескольких часов до 1 -2 суток); 3. основных проявлений интоксикации; 4. обратного развития. Расширение зрачков с подавлением фотореакции – типичный признак отравления метанолом, который часто наблюдается в скрытом периоде, еще до появления выраженных нарушений зрения.

Терапия – удаление яда из желудка; – предупреждение образования токсических метаболитов метанола; Этиловый спирт (этанол) внутрь в виде 30% раствора (лучше всасывается, чем 40% раствор) 100 мл, затем повторно по 50 -100 мл через 2 -4 часа. Клиническим признаком достаточности дозы этанола является состояние легкого алкогольного опьянения. При тяжелых отравлениях и невозможности приема этанола внутрь его водят внутривенно капельно в виде 5% раствора в 5% растворе глюкозы из расчета на чистый этанол 1 -2 г на 1 кг массы тела больного в сутки. Обычная продолжительность терапии этанолом составляет от 2 до 5 суток. – окисление токсических метаболитов метанола до безвредных продуктов

ОСТРЫЕ ОТРАВЛЕНИЯ НАРКОТИЧЕСКИМИ ВЕЩЕСТВАМИ ГРУППЫ ОПИАТОВ Опий, морфин, героин, кодеин, дионин Смертельная концентрация в крови 0. 1 -4, 0 мг/л. Симптомы: коматозное состояние, сужение зрачков с ослаблением реакции на свет, гиперемия кожи, гипертонус мышц, иногда тоникоклонические судороги. В тяжелых случаях нарушение дыхания и развитие асфиксии: брадипное, цианоз, брадикардия

Объём медицинской помощи Восстановление проходимости дыхательных путей: + + + - воздуховод, « трубка Комбитьюб » - эндотрахеальная интубация (по показаниям) + + + ИВЛ: - ручная + + + - аппаратная Налоксон 0, 8 - 2 мг. в/в болюсно Кристаллоиды, 5% глюкоза 0, 5 – 1 л в/в ( по + + + показаниям ) Антигипоксанты (по показаниям): седуксен 10 - + + + 20 мг оксибутират натрия 2 гр. + Кордиамин и другие дыхательные аналептики не вводить!

Отравления хлором ХЛОР – довольно тяжелый желто-зеленый газ с резким характерным запахом. Атомный вес хлора 35, 453, а молекулярный – 70, 906, потому что молекула хлора двухатомна. Один литр газообразного хлора при нормальных условиях (температура 0°C и давление 760 мм ртутного столба) весит 3, 214 г. При охлаждении до температуры – 34, 05°C хлор конденсируется в желтую жидкость (плотностью 1, 56 г/см 3), а при температуре – 101, 6°C затвердевает. Хлор хорошо растворяется в дихлорэтане и некоторых других хлорсодержащих органических растворителях. Очень активен – он непосредственно соединяется почти со всеми элементами периодической системы. Поэтому в природе он встречается только в виде соединений. Присутствие в воздухе уже около 0, 0001% хлора раздражающе действует на слизистые оболочки. Постоянное пребывание в такой атмосфере может привести к заболеванию бронхов, резко ухудшает аппетит, придает зеленоватый оттенок коже. Если содержание хлора в воздухе составляет 0, 1°/о, то может наступить острое отравление,

Клиника При поражении ядами обладающими выраженным раздражающим и прижигающим действием, непосредственно в момент контакта с ядом развиваются слезотечение, ринорея, кашель, возможно развитие ларинго– и бронхоспазма. Латентный период при поражении этими ХВ маскируется клинической картиной химического ожога дыхательных путей. Токсический отек легких развивается у 12 -20% лиц с тяжелой формой поражения.

Терапия -немедленно, по обнаружении действия ХВ удушающего действия на организм, прекратить контакт с ядом путем одевания противогаза или ватно-марлевой увлажненной повязки; - рассматривать каждого пораженного этой группы вне зависимости от его состояния, как носилочного больного; - даже при подозрении на поражение ХВ удушающего действия, всех пораженных подвергать «обсервации» сроком на одни сутки; -производить эвакуацию больных в скрытом периоде поражения; -при появлении первых признаков развития токсического отека легких, еще в скрытом периоде, проводить раннее введение фармакологических препаратов стабилизирующих капиллярно-альвеолярные мембраны.

Терапия С целью укрепления альвеолярно-капиллярных мембран проводится следующая фармакотерапия: • глюкокортикоиды –– преднизолон 160 -200 мг/сут; • антигистаминные средства – предупреждают выработку гиалуроновой кислоты – пипольфен 2, 5% – 2 мл; • препараты кальция– кальция глюконат 10% р-р по 10 мл в/в; • аскорбиновая кислота снижает процессы пероксидации биомолекул в клетках, особенно эффективна при поражении хлором и двуокисью азота, когда ее вводят до 50 мл 5% р-ра. С целью купирования высвобождения гистамина, стабилизации оболочек тучных клеток в США и Великобритании в первые 15 мин используют ингаляции бетаметазола или интала.

Терапия При поражении ТХВ обладающими прижигающим действием (хлор, двуокись азота), ингаляции кислородо-воздушной смеси, в периоде формирования отека легких, противопоказаны, так кислород способствует образованию свободных радикалов!!! Явления гипоксии в этом случае успешно снимаются бронхолитиками. Прижигающий эффект устраняют промедолом. В периоде основных клинических проявлений терапию начинают с устранения реакции на стрессовую ситуацию, которая нередко является пусковым механизмом развития отека легких. С этой целью проводят седативную терапию, вводят дипразин – 2, 5% раствор – 2 мл, с дроперидолом 0, 25% раствор – 2 мл или реланиум 0, 5% р-р – 2 мл.

Отравления ФОС (фосфорорганические соединения) — весьма распространённая группа соединений, используемых в качестве бытовых и сельскохозяйственных инсектицидов, а так же в качестве боевых отравляющих веществ. Вещества, входящие в эту группу многочислены, но наиболее распространены: дихлофос, тиофос, хлорофос, карбофос, метафос, пирофос, зарин, зоман, VX и другие. Токсичность препаратов колеблется в широких пределах и зависит от пути поступления яда в организм

Токсическое действие ФОС на организм человека и животных заключается в связывании холинэстеразы— фермента разрушающего ацетилхолин. Таким образом, в организме возникает избыточное возбуждение ацетилхолином холинреактивных структур (не исключается и прямое воздействие ФОС на эти структуры), приводящее к: -спазму гладкой мускулатуры (бронхов, ЖКТ, круговой мышцы зрачка); -усилению секреции железистого аппарата ЖКТ, слёзных, слюнных, потовых, бронхиальных желез; -развитию брадикардии и гипотонии (возбуждение М-холинореактивных структур сердечной мышцы); -развитию гиперкатехоламинемии (временный подъём артериального давления); -развитию мелкофибриллярных периферических мышечных судорог; -поражению ЦНС (головная боль, развитие эйфории, сменяемой нарушениями сознания вплоть до развития глубокой комы, а также генерализованными судорогами [с вовлечением большого количества мышечной ткани пострадавшего

Клиническая картина отравления ФОС Первые признаки отравления — головная боль, слюнотечение, обильное потоотделение, головокружение, слабость в нижних конечностях. В более тяжёлых случаях присоединяется рвота, одышка, сужение зрачков, падение артериального давления, болезненность печени, общие клонические и тонические судороги, непроизвольная дефекация и мочеотделение, коматозное состояние.

Лечение отравления ФОС «Интенсивную» атропинизацию проводят в течение первого часа с момента начала лечения больного до купирования всех симптомов мускариноподобного действия ФОС, что проявляется в виде характерных признаков атропинизации: развивается умеренная тахикардия, исчезает миоз, расширяются зрачки, появляется сухость кожи и слизистых оболочек. Ориентировочные дозы вводимого атропина для интенсивной атропинизации следующие: I стадия — 2— 3 мг, II стадия 20— 25 мг, III стадия — 30— 50 мг в/в. «Поддерживающие» дозы вводятся при появлении признаков окончания действия «интенсивной» дозы атропина и составляют примерно 80— 90% от ее количества. Суточная доза атропина при тяжелых отравлениях может доходить до 150— 200 мг и более. Уменьшение суточной дозы атропина должно производиться постепенно, параллельно нарастанию уровня активности ХЭ. При резкой отмене поддерживающей дозы атропина при невосстановленном уровне ХЭ возможна внезапная смерть.

Отравление окисью углерода (СО) Окись углерода (СО) является продуктом неполного сгорания углеродосодержащих веществ, когда процесс горения происходит в условиях недостаточного поступления кислорода из воздуха. СО легче воздуха (0, 97), Ткип=191, 5°С, растворимость в воде 2%. Является активным восстановителем. При сгорании древесины во время пожаров образуется оксид углерода с содержанием его в воздухе 5, 5%(65 мг/л). Производственная деятельность человека приводит к выбросу в биосферу 300 -600 млн. тонн окиси углерода в год, 60% этого количества составляют выхлопные газы автотранспорта. В выхлопных газах карбюраторных двигателей, работающих на холостом ходу содержится 15% СО, а при движении до 4%. В основном потоке табачного дыма содержится 4, 6% (53 мг/л) СО.

Отравление окисью углерода (СО) Оксид углерода по типу своего патофизиологического действия – кровяной яд, который взаимодействуя с гемоглобином превращает его в карбоксигемоглобин (СОHb). , вызывая гемический тип гипоксии. Несмотря на то, что связь СО с гемоглобином довольно прочная, все же она обратима. Однако “сродство” СО к гемоглобину в 360 раз выше по сравнению с кислородом. При взаимодействии СО с миоглобином образуется карбоксимиоглобин. Нарушается обеспечение работающих мышц кислородом. Этим объясняется развитие выраженной мышечной слабости, особенно нижних конечностей и миокарда. Сродство СО к MHb мышц в 2851 раз больше, чем кислорода к MHb.

Формы В зависимости от концентрации яда и времени его действия на организм могут развиться молниеносная и замедленные формы интоксикации. Молниеносная форма (апоплексическая) развивается при воздействии яда в очень высоких концентрациях. Отравленный почти моментально теряет сознание, развиваются судороги. Быстро наступает смерь. Вначале происходит остановка дыхания, а затем останавливается и сердечная деятельность. Замедленные формы, выделяют типичную и атипичные – синкопальную и эйфорическую. Типичная форма (70 -85%) отравления СО может протекать в трех степенях тяжести. Легкая степень отравления возникает в случае образования не более 30% карбоксигемоглобина, средняя – от 30 до 40%, тяжелая от 40% и более.

Формы Синкопальная форма составляет 10 -20% всех случаев отравлений, при этом наблюдается резкое снижение АД, слизистые и кожные покровы приобретают серо-пепельный цвет (“белая асфиксия”). Сознание утрачивается. Коллаптоидное состояние может продолжаться несколько часов. У спасенных длительно сохраняются адинамия и сонливость. Синкопальная форма развивается при длительном действии СО в малых концентрациях при относительно выраженной физической нагрузке. Эйфорическая форма возникает в 5 -10% случаев при длительном воздействии на организм малых концентраций СО при малой физической нагрузке. Пострадавшие возбуждены, могут совершать немотивированные поступки. В дальнейшем, особенно при увеличении физической нагрузки или психической травме, утрачивается сознание, появляются расстройства дыхания и сердечной деятельности.

Симптомы В целом, при отравлении оксидом углерода характерно развитие следующих синдромов: • психоневрологических расстройств; • нарушение функции внешнего дыхания; • нарушение функции сердечнососудистой системы; • синдром трофических расстройств.

Лечение -скорейшее удаление пострадавшего из зоны с повышенной концентрацией оксида углерода, -оксигенотерапия, -При развитии комы -в/в вводят 40 мл 40% раствора глюкозы с 4 -6 мл 5% раствора аскорбиновой кислоты, 8 Ед инсулина, -5 -10 мл 2, 4 % раствора эуфиллина, -50 -100 мг преднизолона, -40 -80 мг фуросемида. В комплексе с другими препаратами для обрыва реакций перекисного окисления липидов вводят 1 мл 6% раствора ацизола. Повышенное содержание в крови пировиноградной кислоты при остром отравлении СО явилось основанием для применения витамина В 1. Его вводят в/в или в/м 4 мл 5% р-ра. Совместно с витамином В 1 рекомендуется введение 2 -4 мл 6% р-ра тиамина бромида (В 6).

Отравления грибами Токсины бледной поганки разделяются на две группы: аманитины (аматоксины, аманитотоксины) — более ядовитые, но медленнее действующие и фаллоидины (фаллотоксины) — менее ядовитые, но действующие быстрее. Промежуточное положение занимает аманин В группу аманитинов входят: α-аманитин (DL 50 2, 5 мкг/20 г), βаманитин (DL 50 5 -8 мкг/20 г), γ-аманитин (DL 50 10 -20 мкг/20 г). Фаллоидины: фаллоин (DL 50 20 -30 мкг/20 г), фаллоидин (DL 50 40 мкг/20 г), фаллин B (DL 50 300 мкг/20 г), фаллацидин, фаллализин. Токсичность аманина — 0, 5 мкг/кг. В 100 г свежего гриба содержится 8 мг α-аманитина, ~5 мг βаманитина, 0, 5 мг γ-аманитина и 10 мг фаллоидина. Для человека смертельная доза фаллоидина — 20 -30 мг.

Отравления грибами Фаллоидин и аманитин действуют преимущественно на печень, поражая эндоплазматический ретикулум и клеточное ядро гепатоцитов. Фаллолизин вызывает лизис гепатоцитов и клеток крови. Фаллоидин (10− 14− 10− 6 моль/л) обратимо блокирует K+каналы возбудимых мембран, уменьшая выходящий калиевый ток в мышечных волокнах. Под воздействием токсинов бледной поганки угнетается синтез АТФ, разрушаются лизосомы, микросомы и рибосомы клеток.

Отравления грибами спустя ¼-2 суток появляется неукротимая рвота, кишечные колики, боли в мышцах, неутолимая жажда, холероподобный понос (часто с кровью). Возможно появление желтухи и увеличение печени. Пульс — слабый, нитевидный. АД понижено, наблюдается потеря сознания. В результате токсического гепатита и острой сердечно-сосудистой недостаточности в большинстве случаев — летальный исход. Особенная опасность гриба заключается в том, что признаки отравления не проявляются в течение длительного времени. Симптомы могут не проявляться на протяжении первых 6 -24 и более часов, в течение которых, тем не менее, уже происходит отравление организма и нанесение ему непоправимого ущерба. После проявления симптомов смертность очень высока и какоелибо лечение часто оказывается бесполезным. Особенностью интоксикации является также "период ложного благополучия", который наступает на третий день и длится обычно от двух до четырех дней. На самом деле в это время продолжается разрушение печени и почек. Смерть обычно наступает в пределах 10 дней с момента отравления

Лечение 1. Зондовое промывание желудка 2. Коррекция водно-элетролитного баланса при помощи инфузионных сред – ацесоль, трисоль, раствор Рингера, физиологический раствор. 3. На счёт антидотной терапии в отношении отравления бледной поганкой нет единого мнения. Известно, что в качестве антидота может применяться бензилпенициллин, который используют до трех суток с момента употребления грибов в пищу в дозе 500 тыс. – 1 млн/кг массы тела в сутки в 6 приемов. Силибинин назначается в дозе 30 мг/кг массы тела в сутки в течение 10 -12 дней после начала заболевания. В последнее время сообщается о хороших результатах применения липоевой кислоты при отравлении бледной поганкой (суточная доза 300 мг) 4. Протекция печени – введение витаминов группы В, никотинамида, рибоксина.

Отравление прижигающими жидкостями При попадании кислот и щелочей внутрь развивается химический ожог пищеварительного тракта: полости рта, глотки, пищевода, желудка и кишечника. Появляются резкие боли при глотании, в эпигастральной области живота, рвота с примесью крови, значительная саливация. При отравлении уксусной кислотой наступает разрушение эритроцитов крови (гемолиз), появляется красная моча (гемоглобинурия). Вследствие отека пищевода нарушается акт глотания, возможен отек слизистой оболочки гортани с развитием синдрома механической асфиксии, появляются симптомы токсического шока: бледность кожи, тахикардия, резкое снижение артериального давления. Нарушается функция почек (прекращается выделение мочи) и печени (желтуха).

Терапия -Венозный доступ, инфузия солевых растворов -Обезболивание 1 мл 1% раствора морфина, 1 мл 0, 1% раствора атропина, -промывание желудка через зонд холодной водой (8 -10 л), -госпитализация на носилках. -При снижении артериального давления вводят преднизолон —до 60 мг. -В стационаре проводят инъекции плазмозаменяющих растворов и сердечно-сосудистых средств для лечения шока, кровотечения; продолжают лечение болевого синдрома, дают диуретики.
ЛЕКЦИЯ ОТРАВЛЕНИЯ.pptx