особенности анестезии (исправленная).ppt
- Количество слайдов: 108

Особенности анестезии в различных областях хирургии Скрягин А. Е.

l Экстренная хирургия (любая) l Торакальная хирургия ¡ Видеоторакоскопическая (VATS) l Нейрохирургия l Акушерство l Гинекология l Абдоминальная ¡ Лапароскопическая хирургия l Урология l ЛОР l Офтальмология l Детская хирургия

Анестезия l Анестезия в хирургии … l Анестезия при сопутствующих заболеваниях … l Интенсивная терапия заболеваний …

Экстренная хирургия l Анамнез ¡без сознания (аллергия? прием лекарств? ) l Клиническое, лабораторное и др. обследование ¡Время (тяжелая сопутствующая патология? пневмоторакс) l Дыхательная и гемодинамическая нестабильность ¡Компенсация до или во время анестезии? (продолжающееся внутреннее кровотечение) l Полный желудок ¡ожидание, опорожнение, выбор безопасной анестезии, общая анестезия с полным желудком?

Экстренная хирургия l На сколько неотложно вмешательство? l Оптимальное обследование и подготовка больного l Риск ¡Задержка операции ¡Неподготовленная анестезия Анестезиологический риск – ЖИЗНЬ

Анестезия с полным желудком (ПЖ) l Предпочтение местной и регионарной анестезии l Избежать ПЖ при общей анестезии ¡ Насколько хирургия экстренна? Риск Анестезии Жизнь l Время 2 ч. ? 4 ч. ? 6 ч. ? l Нарушенная эвакуация (непроходимость, беременность) l Опорожнение ¡ «Ресторанный» метод, зонд

Общая Анестезия с ПЖ l Без сознания l Зонд l Интубация l С чего начать?

Интубация трахеи с ПЖ l Очень экстренная хирургия l Состояние без сознания l Невозможность опорожнения желудка даже через зонд

Интубация трахеи с ПЖ (в сознании) 1. В сознании, бронхоскопическая интубация, местная анестезия глотки, гортани, трахеи 2. В сознании, прямая ларингоскопия, проводниковая анестезия глотки, гортани 3. Вводная общая анестезия с последующей интубацией

Интубация трахеи с ПЖ l Общая анестезия, индукция ¡в/в, инг. (севофлюран) l Без миорелаксантов (если возможно) l Или – сукцинилхолин, прекурарезация? l Избегать ИВЛ маской l Положение больного (гол. к. 30 о) l Прием Селика l Клинки, трубки, отсос.

Торакальная Анестезия

Наиболее частая патология лёгких, требующая хирургического лечения (открытого и торакоскопического) 1. Резекция опухолей/биопсия 2. Плевральные аблационные процедуры (плевродез) по поводу рецидивирующего пневмоторакса или выпота (в результате опухоли) 3. Биопсия лёгких с диагностической целью (фиброзирующие заболевания) 4. Резекционные операции, торакопластика (МЛУ/ШЛУ ТБ)

Редкие причины l Удаление инородного тела из трахеи/бронхов l Опухоли средостения (биопсия) l Симпатектомия l Трахео пищеводная фистула l Раздельная интубация/вентиляция – кровотечение
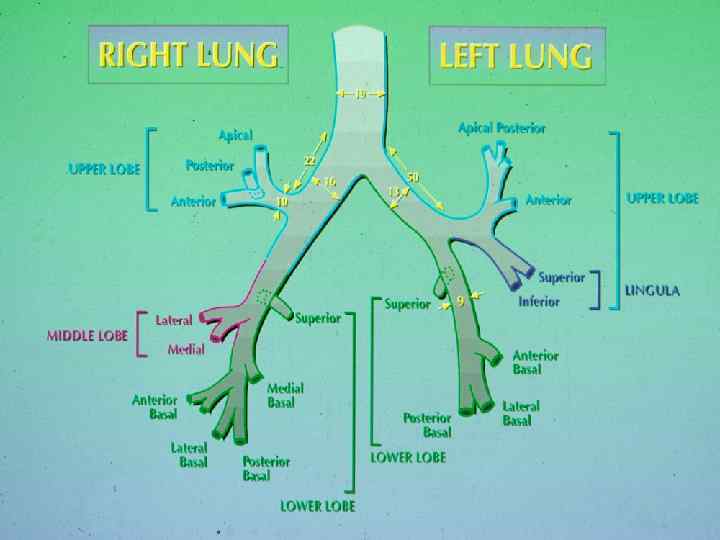

Показания к однолёгочной, или раздельной вентиляции лёгких Абсолютные показания – с целью изоляции вентилируемого лёгкого при наличии разрыва ДП, или предотвращения перекрёстной контаминации биологическим материалом (кровью, гноем, клетками опухоли) Относительные показания – для облегчения хирургического доступа к лёгким и средостению (большинство торакальных операций)

Примеры показаний к ОВ (Ghosh &Latimer, pg 51) ‘Абсолютные’ 1. БПФ 2. Лёгочный абсцесс 3. Эндобронхиальное кровотечение (массивное) 4. Бронхоэктазы 5. Разрыв бронха ‘Относительные’ 1. Лобэктомия, пульмонэктомия 2. VATS 3. Хирургия пищевода 4. Хирургия дуги аорты

Способы обеспечения ОЛВ l Двухпросветная трубка l Интубация бронха однопросветной эндотрахеальной трубкой l Бронхохоблокеры l Юнивент l Однолегочная коллаптоидная вентиляция с сохраненным спонтанным дыханием
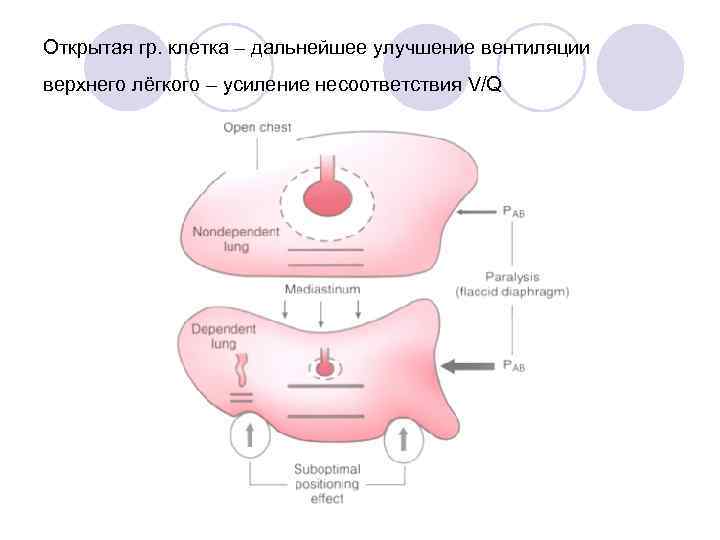
Открытая гр. клетка – дальнейшее улучшение вентиляции верхнего лёгкого – усиление несоответствия V/Q
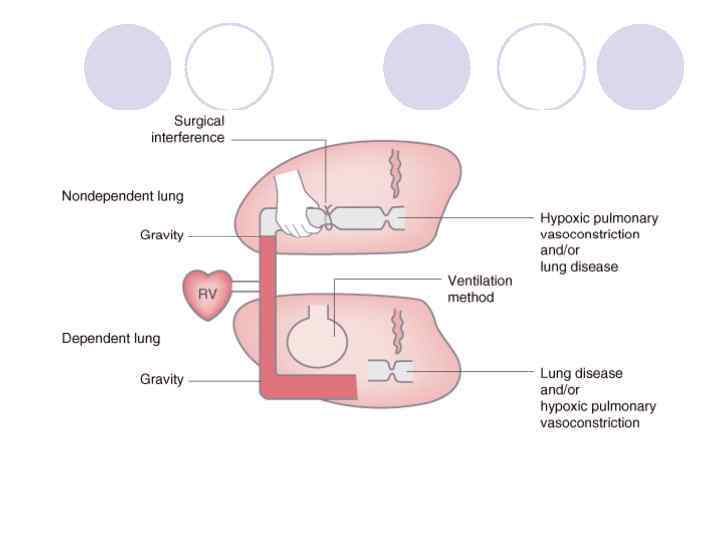

Общая тактика при ОЛВ: l Поддержание адекватной оксигенации: Sa. O 2 > 90% Pa. O 2 > 9 k. Pa (60 mm. Hg) l «Оптимальная вентиляция» l Адекватный сердечный выброс

Двухпросветные трубки Преимущества l Достаточный диаметр для ИВЛ и заведения катетера для отсоса l Надёжная конструкция l Можно вентилировать оба лёгких без необходимости замены трубки l Быстрое сдувание и раздувание лёгкого Недостатки l Не подходят: в ситуации трудных ДП и фиксированного шейного отдела ДП малого диаметра При аномалиях ДП l Введение правосторонних трубок бывает затруднено/невозможно

Двухпросветная трубка (Робертшоу)
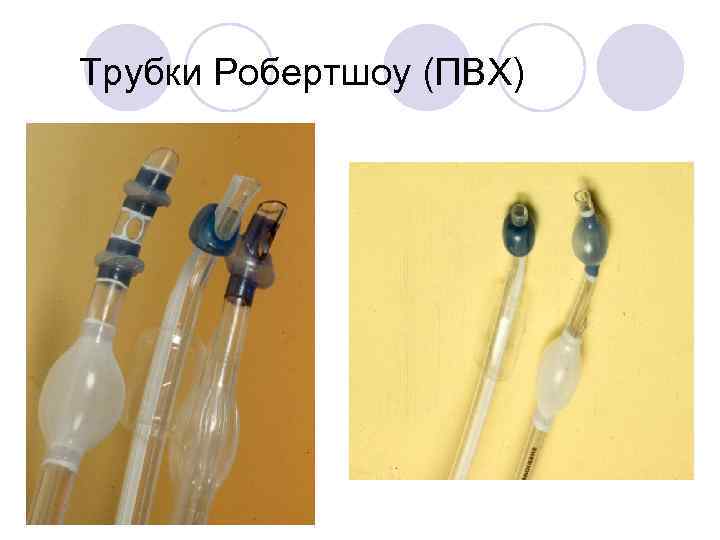
Трубки Робертшоу (ПВХ)
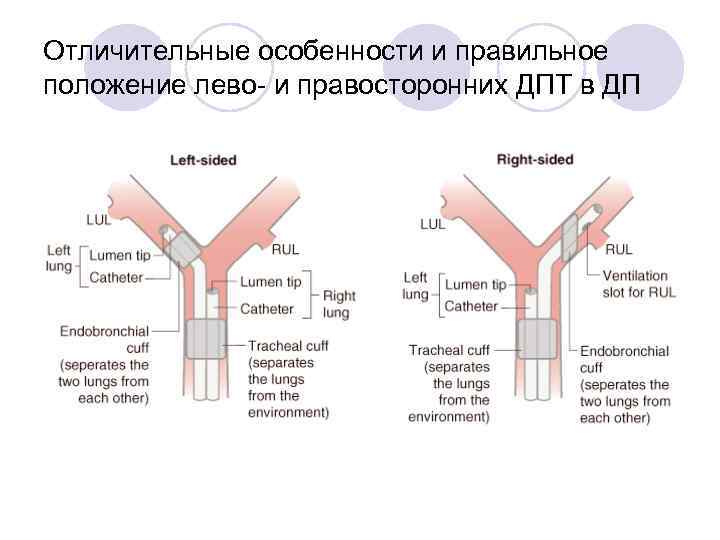
Отличительные особенности и правильное положение лево и правосторонних ДПТ в ДП
Трубка Карленса – антиквариат!
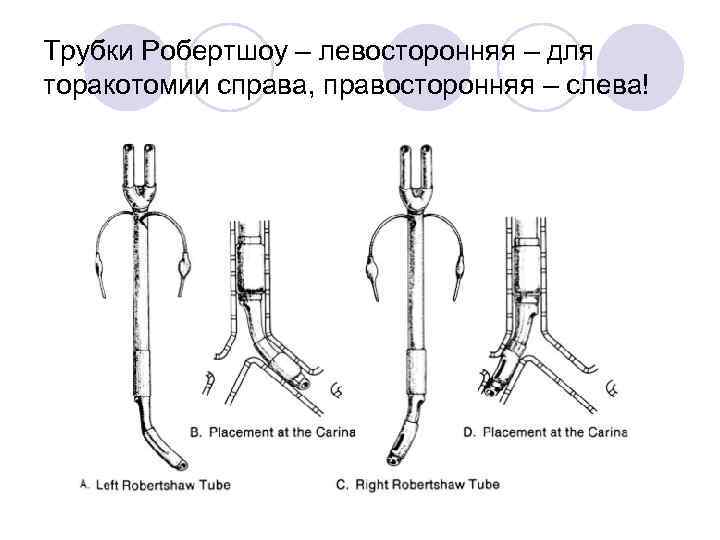
Трубки Робертшоу – левосторонняя – для торакотомии справа, правосторонняя – слева!
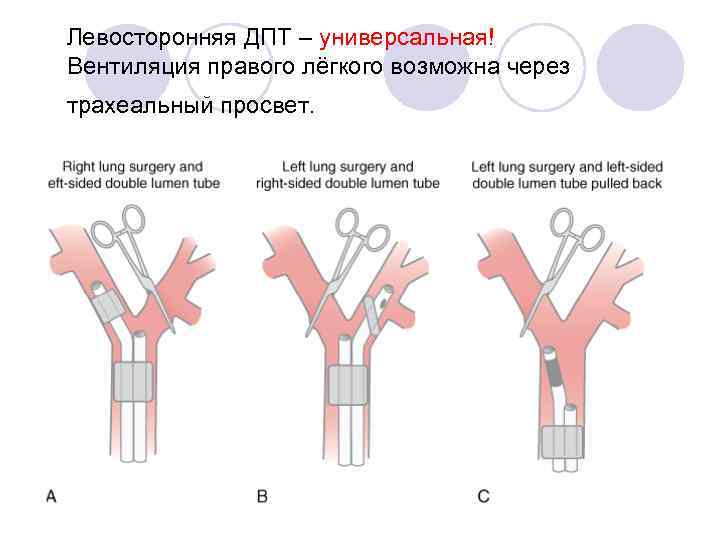
Левосторонняя ДПТ – универсальная! Вентиляция правого лёгкого возможна через трахеальный просвет.

Выбор размера трубки (бывает непросто!) l Large (39 F) – мужчины Medium (37 F) – женщины Small (35 F) – женщины невысокого роста, подростки l 35 37 F – короткий рост 37 39 F – средний рост 39 41 F – высокие/очень высокие

Бронхиальные блокеры Преимущества Недостатки l Трудная интубация, наличие трахеостомы, фиксированный шейный отдел l Селективная блокада (н р, верхушки лёгкого) l Более трудная установка l Смещение более вероятно; могут вызывать тотальную обструкцию вентиляции l На «сдувание» лёгкого уходят «годы» l Невозможно дистальное проведение катетера для отсоса мокроты l Для установки необходимо два оператора
Бронхиальные блокеры «Arndt»

Разъём для введения блокера – бронхоскоп, блокер, наркозный контур

Наконечник с петлёй и манжеткой
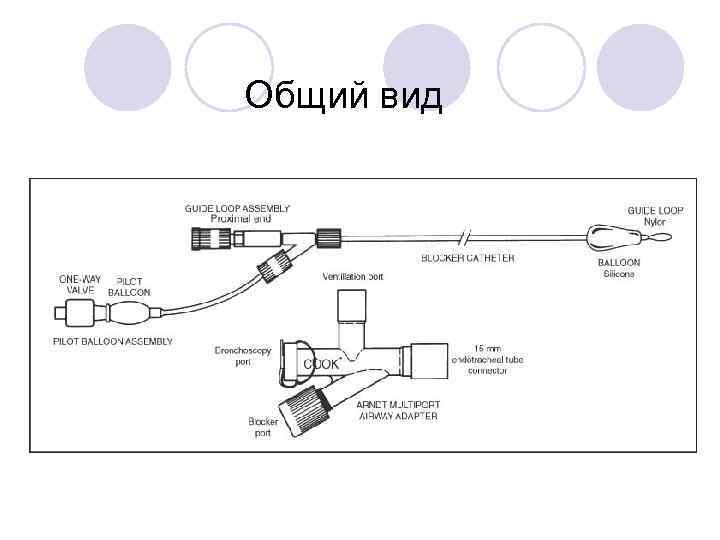
Общий вид
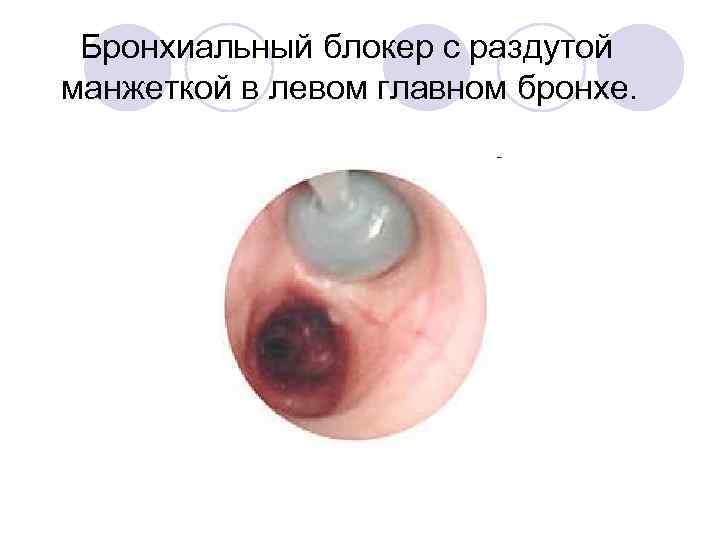
Бронхиальный блокер с раздутой манжеткой в левом главном бронхе.

Трубки Univent Преимущества Недостатки l Более лёгкая (по сравнению с ДПТ) установка l Могут использоваться с обеих сторон l Доступны маленькие размеры для детской практики (до 3. 5 мм) l Один оператор l Медленное сдувание лёгкого l Невозможность заведения катетера для отсоса мокроты l Возможность смещения блокера

Трубка Univent – однопросветная трубка с боковым каналом для блокера
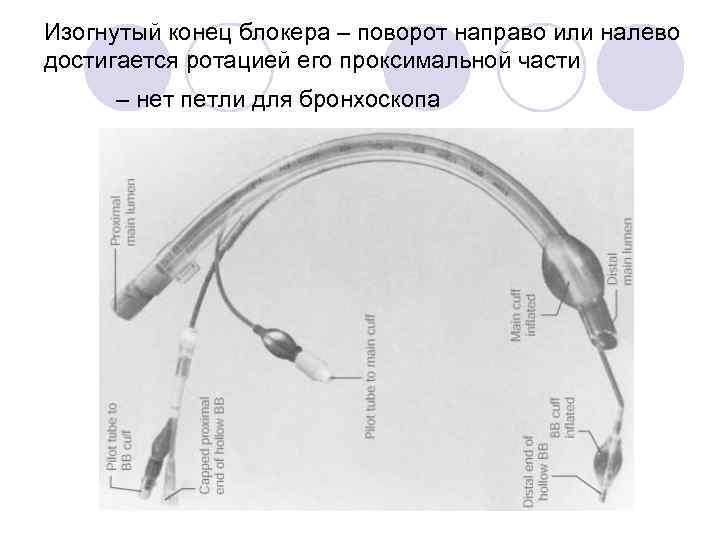
Изогнутый конец блокера – поворот направо или налево достигается ротацией его проксимальной части – нет петли для бронхоскопа
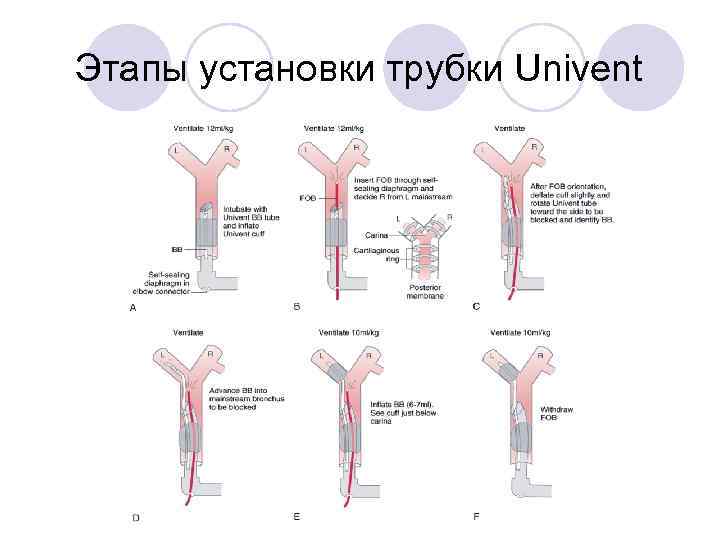
Этапы установки трубки Univent
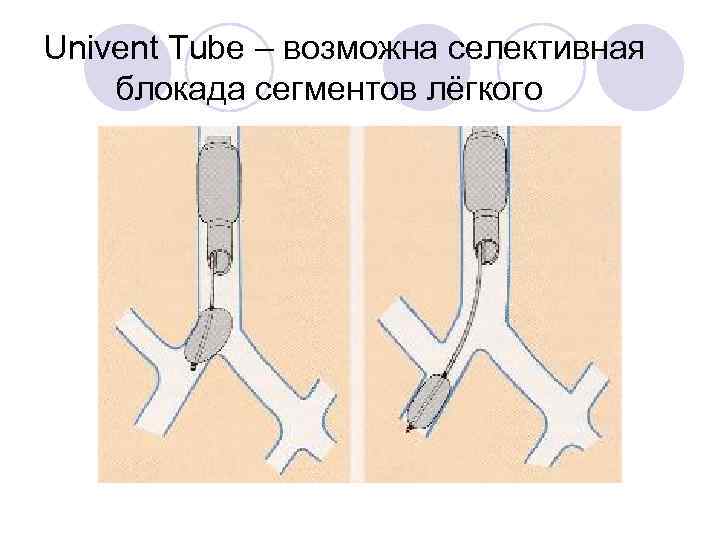
Univent Tube – возможна селективная блокада сегментов лёгкого
Индукция и бронхоскопия
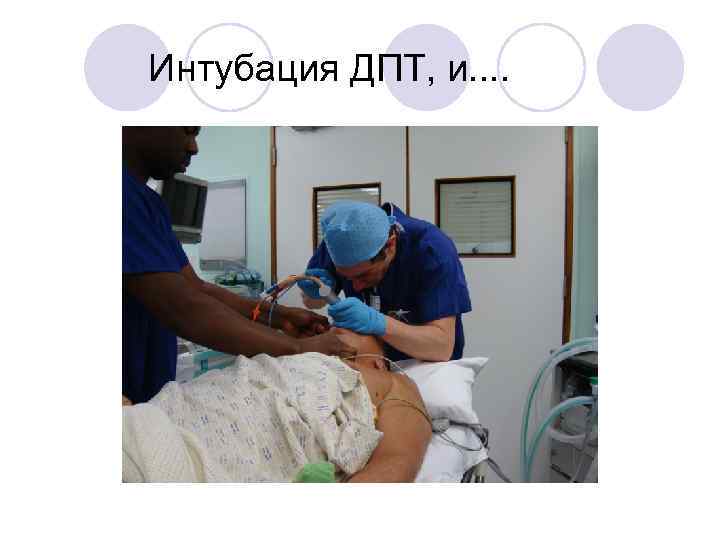
Интубация ДПТ, и. .
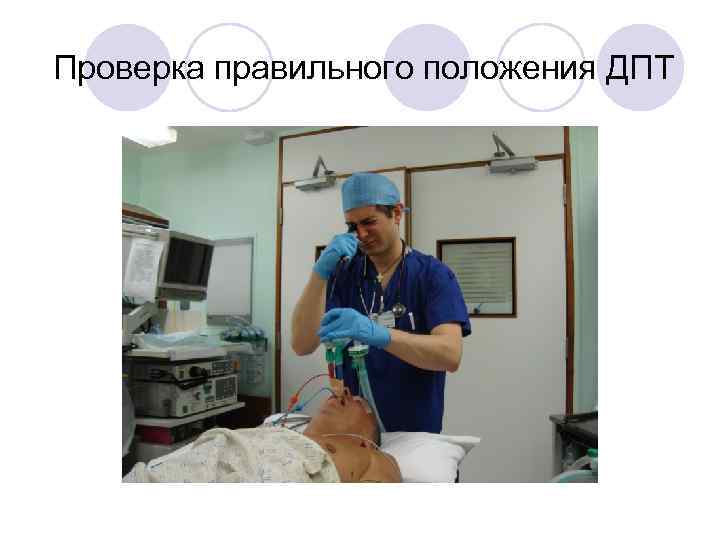
Проверка правильного положения ДПТ
Позиционирование пациента на столе
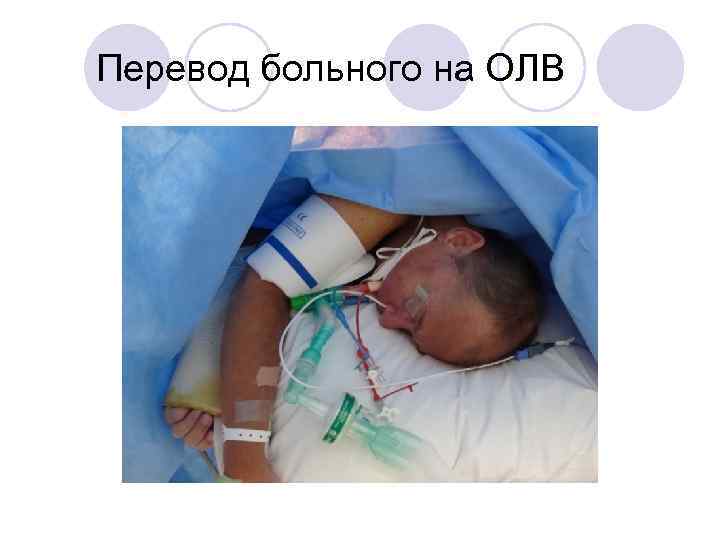
Перевод больного на ОЛВ
Разрез, ретракция, продолжение ОЛВ.
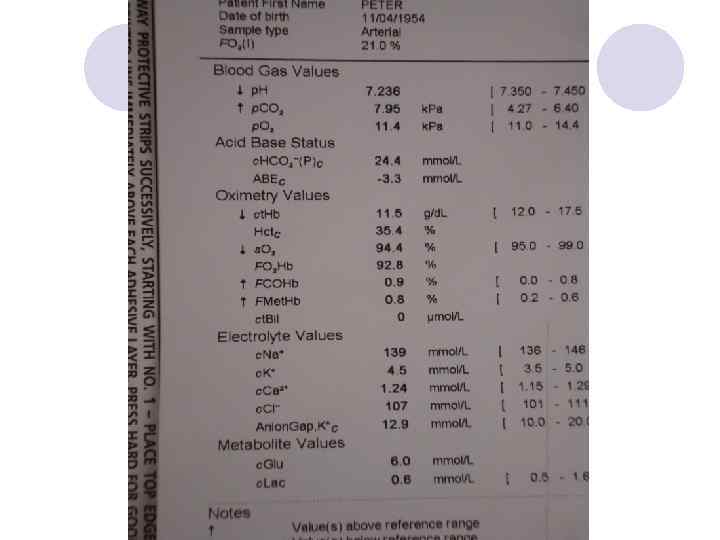

Аналгезия l Эпидуральная на торакальном уровне l Паравертебральная +/ РСА опиоиды l Системные опиоиды
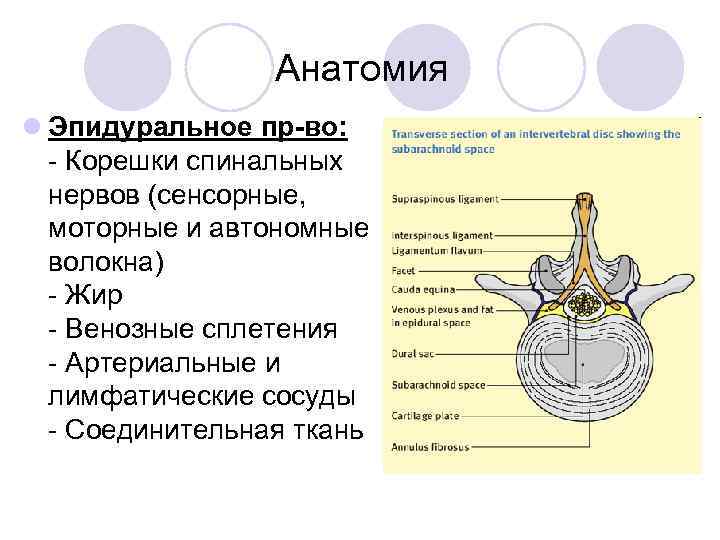
Анатомия l Эпидуральное пр-во: Корешки спинальных нервов (сенсорные, моторные и автономные волокна) Жир Венозные сплетения Артериальные и лимфатические сосуды Соединительная ткань
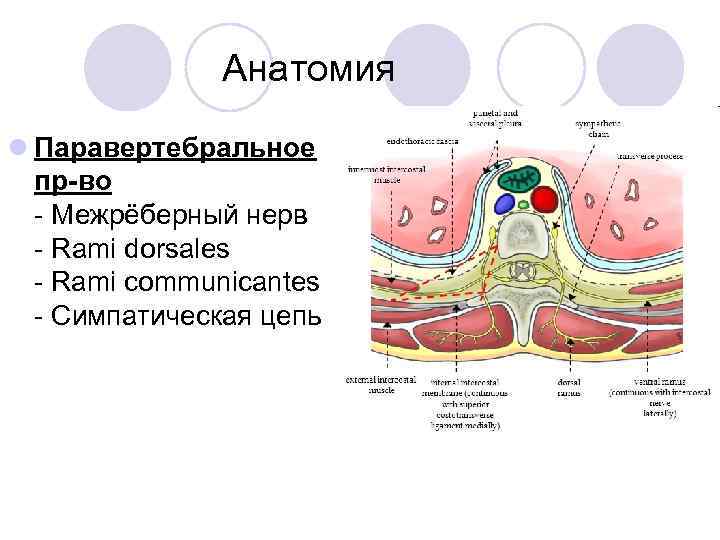
Анатомия l Паравертебральное пр-во Межрёберный нерв Rami dorsales Rami communicantes Симпатическая цепь
Можно (и нужно) катетеризировать паравертебральное пространство

Анестезия в нейрохирургии Подготовила: Гутик Е. В.

Внутричерепное давление l Объем полости черепа неизменен, его занимает вещество мозга (80 %), кровь (12 %) и цереброспинальная жидкость (8 %). l ВЧД в норме не превышает 10 мм рт. ст. l Увеличение объема одного компонента влечет за собой равное по величине уменьшение остальных, так что ВЧД не повышается. l При повышении Pa. CO 2 на 1 мм рт. ст. внутричерепной объем крови увеличивается на 0, 04 мл/100 г.

Физиология ЦНС и анестезия l Метаболизм в мозге оценивают по потреблению кислорода мозгом (CMRO 2), которое у взрослых составляет 50 мл/мин l Мозговой кровоток (МК) варьирует от 10 до 300 мл/100 г/мин l Церебральное перфузионное давление – в норме 100 мм рт. ст. l Ауторегуляция – миогенная и метаболическая l Внешние факторы – парциальное давление СО 2 и О 2 в крови и температура тела l Медикаменты в т. ч. анестетики

Церебральное перфузионное давление (ЦПД) это разница между средним артериальным давлением (АДср) и ВЧД (или церебральным венозным давлением). Если церебральное венозное давление значительно превышает ВЧД, то ЦПД равно разнице между АДср и церебральным венозным давлением.

l ЦПД составляет 100 мм рт. ст. и зависит главным образом от АДср, потому что ВЧД у здорового человека не превышает 10 мм рт. ст. l При выраженной внутричерепной гипертензии (ВЧД > 30 мм рт. ст. ) ЦПД и МК могут значительно снижаться даже при нормальном АДср. l ЦПД < 50 мм рт. ст. проявляется замедлением ритма на ЭЭГ, ЦПД в пределах от 25 до 40 мм рт. ст. — изолинией на ЭЭГ l при устойчивом снижении ЦПД менее 25 мм рт. ст. возникает необратимое повреждение мозга.

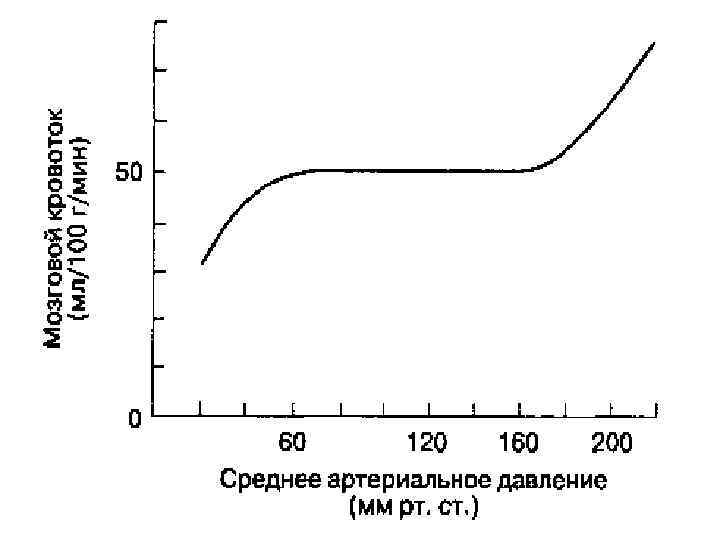
Ауторегуляция l Сосуды мозга быстро реагируют на изменение ЦПД ; l Снижение ЦПД вызывает вазодилатацию сосудов мозга, увеличение ЦПД — вазоконстрикцию; l У здоровых людей МК остается неизменным при колебаниях АДср в пределах от 60 до 160 мм рт. ст. ; l Увеличение АДср до 160 мм рт. ст. и выше вызывает повреждение гематоэнцефалического барьера, чреватое отеком мозга и геморрагическим инсультом.
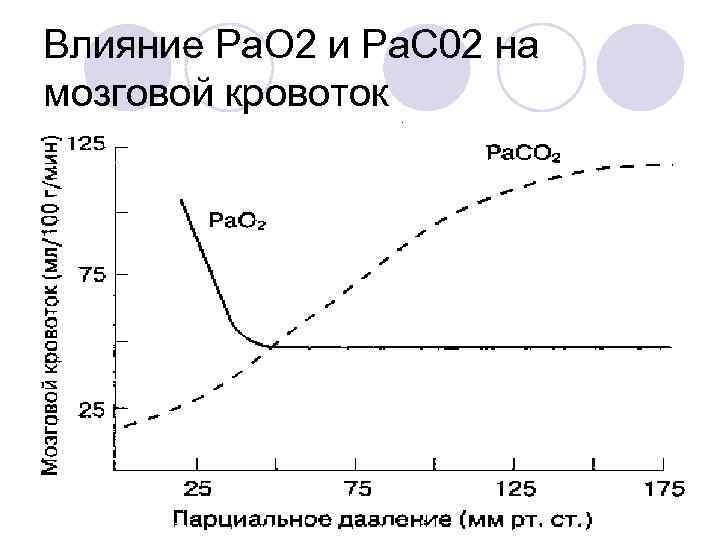
Влияние Ра. О 2 и Ра. С 02 на мозговой кровоток

Циркуляция цереброспинальной жидкости l Из боковых желудочков цереброспинальная жидкость через межжелудочковые отверстия (отверстия Монро) проникает в третий желудочек, откуда через водопровод мозга (сильвиев водопровод) попадает в четвертый желудочек. Из четвертого желудочка через срединную апертуру (отверстие Мажанди) и боковые апертуры (отверстия Люшка) в мозжечково мозговую (большую) цистерну, а оттуда — в субарахноидальное пространство головного и спинного мозга, где и циркулирует до тех пор, пока не всасывается в грануляциях паутинной оболочки больших полушарий.
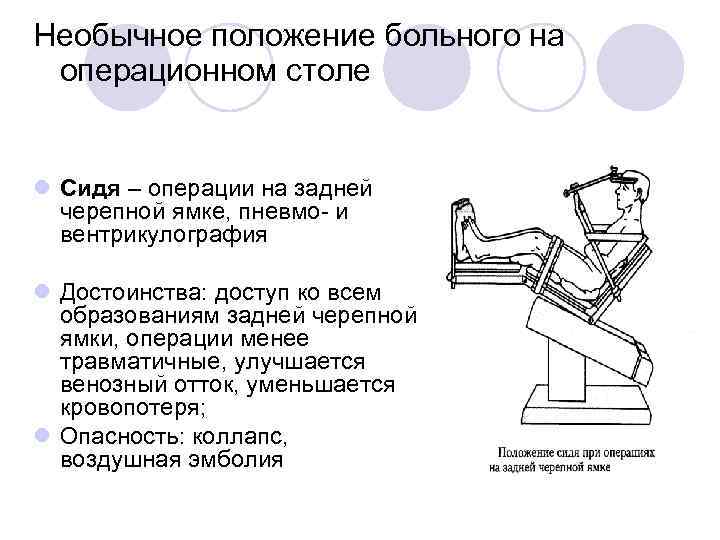
Необычное положение больного на операционном столе l Сидя – операции на задней черепной ямке, пневмо и вентрикулография l Достоинства: доступ ко всем образованиям задней черепной ямки, операции менее травматичные, улучшается венозный отток, уменьшается кровопотеря; l Опасность: коллапс, воздушная эмболия

Воздушная эмболия l Механизм l Предоперационное обследование l Операционный мониторинг l Мероприятия

эндовидеохирургические вмешательства

Проблемы l Вентиляция легких l Газовые эмболии (легочная, мозговая) l Внеальвеолярный газ (эмфиземы) l Пневмоторакс l Пневмомедиастинум l Артериальная гипотензия l Нарушения ритма сердца l Гастроэзофагеальный рефлюкс

КРОВОПОТЕРЯ ?

Анестезия в урологии l ТУРП синдром

Анестезиологическое обеспечение в акушерстве и гинекологии

Анестезия родов естественных • • • адекватная анальгезия сохраненное сознание роженицы минимальном влиянии анестезии на состояние плода сократительную деятельность матки.
Боль в различные стадии родов

Медикаментозные методы опиоиды проникают через плаценту не позже, чем за 4 часа до ожидаемого родоразрешения.
Ингаляционная анестезия. Закись азота
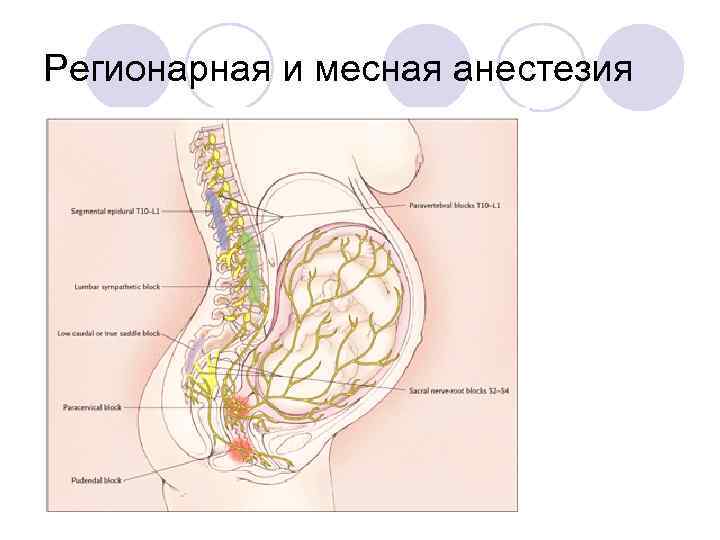
Регионарная и месная анестезия
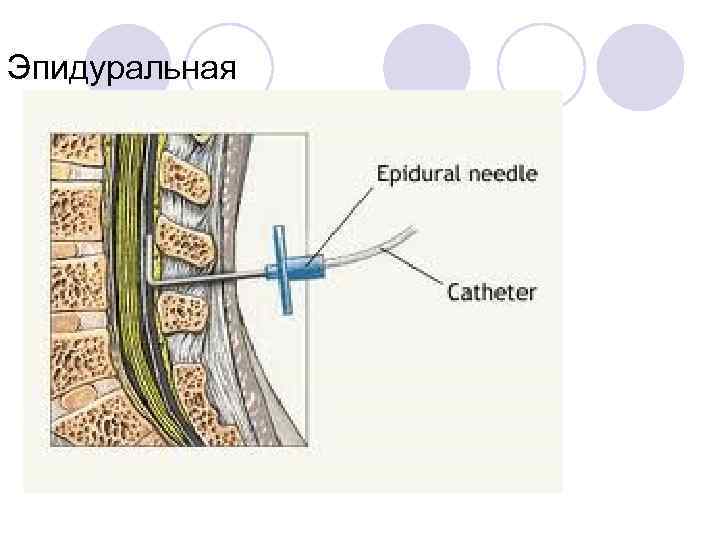
Эпидуральная
Комбинированная спинально эпидуральная анальгезия

Каудальная анестезия, анальгезия S 4 2

Пудендальная анестезия Используется преимущественно во 2 ом периоде родов. Иглу длиной не менее 10 см вводят в точки, соответствующие середине расстояния между седалищным бугром и краем наружного сфинктера прямой кишки, и проводят вглубь на 3 4 см, вводя с каждой стороны по 10 мл 0, 5% новокаина.

Парацервикальная блокада Используется только в 1 ом периоде родов. Местный анестетик вводят в подслизистый слой влагалища по обе стороны шейки матки на 3 и 9 часов условного циферблата.

Местные анестетики лидокаин бупивакаин левобупивакаин ропивакаин

Местные анестетики в сочетании с опиоидами Морфин Фентанил Учитывать резобтивный эффект

Кесарево сечение Спинальная анестезия Эпидуральная анестезия техника, гипотония, СНПВ, экстренность, головная боль (СА) Общая анестезия (ЭТ) полный желудок, бодрствование во время ОА, депрессия плода

Обезболивание при акушерских пособиях и малых операциях

Профилактика кислотно аспирационного синдрома 1. Эвакуация желудочного содержимого зондом 2. Применение блокаторов Н 2 ионов 3. Введение антацидных препаратов 4. Сокращение периода вводного наркоза 5. Выполнение приема Селлика
Особенности анестезиологического обеспечения в педиатрии

Нервная система: l Формирование нервной системы к моменту рождения не заканчивается как анатомически, так и функционально. l Миелинизация полушарий ГМ завершается к 3— 4 му году жизни. l Новорожденные способны испытывать боль и реагируют на нее гипертензией, тахикардией, увеличением ВЧД, выраженной нейроэндокринной реакцией. l Болевой порог у новорожденных значительно ниже, чем у старших детей или взрослых.

Органы дыхания: l Язык соприкасается с задней стенкой глотки на большем протяжении, чем у взрослых→трудности, связанные с поддержанием свободной проходимости ВДП. l Носовые ходы уже → при отеке слизистой оболочки или повышенной секреции чаще развивается их полная непроходимость. l ВДП легкоранимые, склонны к отёку. l Новорожденный не может быстро перейти от носового дыхания к дыханию через рот → апноэ.

Органы дыхания: l Гортань расположена относительно высоко, на три позвонка выше; l Голосовая щель находится на уровне III шейного позвонка. l Анатомические взаимоотношения языка, надгортанника и гортани усложняют проведение прямой ларингоскопии и интубации трахеи и могут затруднять использование изогнутого клинка Макинтоша. l Надгортанник длиннее и шире, чем у взрослых, и располагается под углом в 45° к продольной оси → невозможно увидеть голосовую щель, не приподняв клинком ларингоскопа надгортанник.

Органы дыхания: l Трахея у новорожденного 5 см → особая аккуратность при ведении и фиксации интубационной трубки. l Стенки трахеи довольно мягкие и могут быть сдавлены пальцами анестезиолога даже при наложении лицевой маски. l Ребенок не может создать необходимое для расправления легких отрицательное внутриплевральное давление → ограничивается возможность увеличения дыхательного объема, раньше возникает экспираторное закрытие ДП.

Органы дыхания: l Горизонтальное расположение ребер и меньшая кривизна купола диафрагмы. l Снижена экскурсия грудной клетки. l Повышены сопротивление ДП и потребление О 2. l Общая газообменная поверхность легких у новорожденного в 20 раз меньше, чем у взрослого, что примерно соответствует соотношению массы тела. l Дыхательный объем новорожденного = 6 мл/кг, l Минутная вентиляция — 200— 300 мл/кг/мин.

Сердечно сосудистая система: l Чем меньше возраст, тем более чувствителен ребенок к кровопотере Дети 20 -25 мл - 10 -14% ОЦК Взрослые – 500 -1000 мл – 15 -20% ОЦК

ЖКТ: l У детей раннего возраста отмечаются физиологическая слабость кардиального сфинктера и в то же время хорошее развитие мышечного слоя привратника. Все это предрасполагает к срыгиванию и рвоте. l При проведении анестезии, особенно с использова нием миорелаксантов возможна регургитация — пассивное (и поэтому поздно замечаемое) вытекание содержимого желудка, что может привести к его аспирации и развитию тяжелой аспирационной пневмонии.

Мочевыделительная система: l При рождении отмечается дольчатое строение почек, сохраняющееся до 2— 4 лет, а затем исчезающее. l Мочеточники имеют относительно более широкий просвет, извилисты, мышечные волокна слабо развиты. l Мочевой пузырь у детей раннего возраста расположен выше. l Скорость гломерулярной фильтрации в несколько раз меньше.
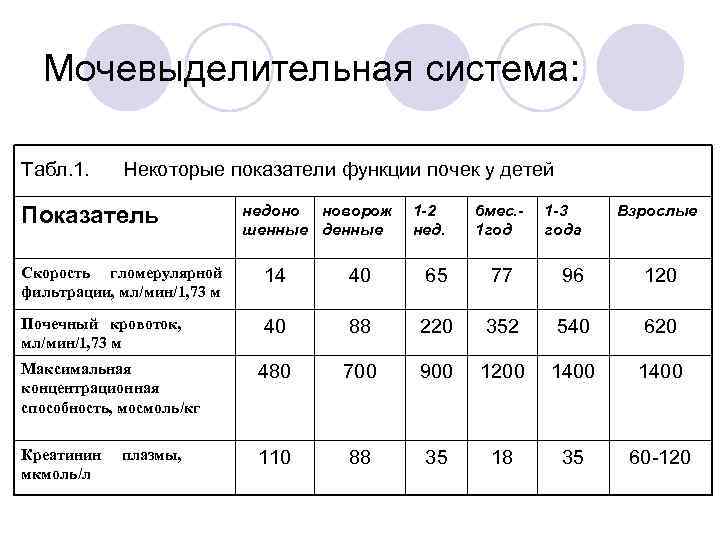
Мочевыделительная система: Табл. 1. Некоторые показатели функции почек у детей Показатель недоно новорож шенные денные 1 -2 нед. 6 мес. 1 год 1 -3 года Взрослые Скорость гломерулярной фильтрации, мл/мин/1, 73 м 14 40 65 77 96 120 Почечный кровоток, мл/мин/1, 73 м 40 88 220 352 540 620 Максимальная концентрационная способность, мосмоль/кг 480 700 900 1200 1400 Креатинин мкмоль/л 110 88 35 18 35 60 120 плазмы,

Дозировка: l. Более чувствительны к кофеину, морфину. l. Менее чувствительны к адреналину, атропину, барбитуратам. l 1 мес. – 1/10 1 -6 мес. – 1/5 6 мес-1 г. – 1 /4 1 г- 3 г - 1/3 3 г – 7 л – 1 /2 7 л -12 л – 2/3

Психологические факторы у детей l Дети, которые не задают вопросов или выглядят спокойно, на самом деле могут скрывать высокий уровень тревожности. l Некоторые дети хотят принимать активное участие в индукции. С этой целью, полезно присутствие родителей таких детей в операционной ; нужно дать ребёнку маску или его родителям.

Психологические факторы у детей l Желательно, чтобы психологическая подготовка начиналась еще на догоспитальном этапе и естественное волнение родителей за исход операции и лечения не передавалось ребенку. l Родители должны постараться внушить ребенку, что, попав в больницу, он не останется один, что они всегда будут рядом, и ни в коем случае в его присутствии не высказывать сомнения в благополучном исходе. Первая встреча врача анестезиолога с ребенком должна происходить в их присутствии

Общаясь с ребенком во время первичного осмотра, врач-анестезиолог должен изъясняться просто, понятно для ребенка, проявлять доброжелательность, заверить его, что в больнице ему ничего не угрожает Ребенка сразу располагает к себе улыбающийся врач, который обращается к нему по имени и предлагает поговорить, подружиться .

Хорошо, когда анестезиолог привлекает к беседе других детей, делает из них своих единомышленников, свидетелей и помощников, а своему подопечному «поднимает авторитет» . Необходимо узнать все страхи ребенка и осторожно их рассеять, выяснить, что он знает о наркозе, дать подышать через наркозную маску, поиграть с ней ему и товарищам по палате, объяснить, что совсем не так уж страшно и больно, когда делают укол.

Старших детей важно заверить, что они будут спать всю операцию, ничего не почувствуют и проснутся в палате. Не следует уходить от ответа, если ребенок интересуется, что ему будут делать во время операции

Перед уходом анестезиолог должен повторить, что никто без него не возьмет ребенка на операцию.

Важные анамнестические данные: l а) имеются ли у ребенка сопутствующие основному заболе вания, по поводу которых он наблюдается у других специалис тов; l б) подвергался ли ранее оперативным вмешательствам под общей анестезией и были ли осложнения, связанные с наркозом; l в) проводилось ли ранее переливание препаратов крови и отмечалась ли реакция на них; l г) получает ли ребенок какую либо терапию, в частности ГКС, противосудорожные или седативные препараты; l д) имеется ли предрасположенность к аллергическим реакциям приеме лекарственных препаратов; l е) имеются ли в семейном анамнезе эпизоды развития злокачественной гипертермии проведении оперативных вмешательств под общей анестезией.

При осмотре ребенка необходимо: l определить соответствие психофизического развития его возрасту, l состояние костно мышечной системы, l кожных покровов (влажность, тургор, высыпания, петехии и геморрагии и др. ) и слизистых оболочек.

Особенности АО у детей. l «ребенок не должен присутствовать на своей операции» l детей следует оперировать под общим обезболиванием. Даже тогда, когда применяется местная анестезия, она должна быть использована в комбинации с наркозом.

Подготовка к операции: l Очень важно своевременно выявить симптомы ОРВИ: кашель, повышенную секре цию слизистых оболочек верхних дыхательных путей, одышку, ее характер, цианоз носогубного треугольника, раздувание крыльев носа и др. l При респираторно вирусной инфекции плановое оперативное вмешательство необходимо отменить вплоть до выздоровления. l Иногда целесообразно использовать интубацию, при этом трубка должна быть на размер меньше возрастной (предварительно она смазывается гормональной мазью или кремом).

Подготовка к операции: l Дети часто прячут подушку конфеты, печенье или фрукты и, не получив завтрака, охотно это съедают; их могут угостить также соседи по палате. Маленький ребенок плачет, если он хочет есть, и мать, несмотря на полученные инструкции и из добрых побуждений, иногда дает ему немного пищи, искренне удивляясь потом, что это явилось причиной тяжелых осложнений. l Оперативные вмешательства по поводу трахеопищеводного свища или атрезии пищевода, проведенные в периоде новорожденности, могут быть причиной слабости желудочно пищеводного сфинктера. Данной категории детей желательно при премедикации вводить антацид и препараты из группы Н 2 блокаторов — ранитидин, циметидин и др. для уменьшения последствий аспирации желудочного содержимого. l Накануне операции содержимое кишечника обычно освобождают с помощью очистительной клизмы.

Доказано, что здоровым детям можно без опасений давать чистую жидкость за 2 ч до вводной анестезии (чистой считается жидкость, через которую можно рассмотреть печатный текст). Период голодания у младенцев, находящихся на грудном вскармливании, не должен превышать обычного интервала между кормлениями (4 ч). Дети до 2 лет должны прекращать регулярный прием пищи за 6 ч до начала общей анестезии Дети старше 2 -летнего возраста не должны принимать пищу в день операции Если ребенок идет на операцию во второй половине дня, ему можно дать легкий завтрак рано утром (печенье, сладкий чай).

Премедикация: Препараты можно вводить: l через рот, l внутримышечно, l внутривенно, интраназально l ректально.
особенности анестезии (исправленная).ppt