анестезия у детей.ppt
- Количество слайдов: 58

Особенности анестезии у детей. Клинический ординатор Полякова Елена Александровна
Ребёнок маленький взрослый

Анатомо-физиологические особенности

Сердечно-сосудистая система У новорожденных и детей младшего возраста сердечный выброс зависит от ЧСС (ударный объем практически неизменен из за низкой растяжимости левого желудочка). ЧСС в покое у детей выше, чем у взрослых, активация парасимпатической нервной системы, передозировка анестетиков и гипоксия могут вызывать у них выраженную брадикардию и снижение сердечного выброса. Симпатическая нервная система и барорецепторные рефлексы незрелые. Содержание катехоламинов в сердечно сосудистой системе детей младшего возраста невелико, а реакция ее на экзогенные катехоламины слабая. Способность сосудов отвечать на гиповолемию вазоконстрикцией ограничена. Ключевым симптомом гиповолемии у новорожденных и детей младшего возраста является артериальная гипотония, не сопровождающаяся тахикардией. Возможны трудности при измерении АД.
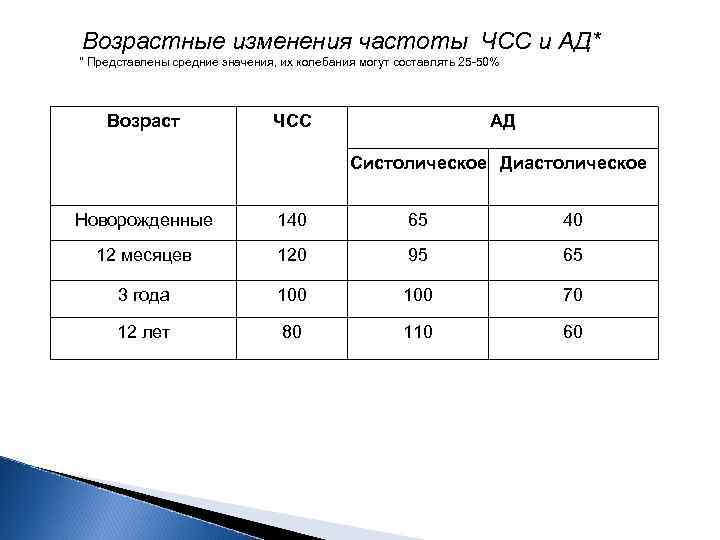
Возрастные изменения частоты ЧСС и АД* " Представлены средние значения, их колебания могут составлять 25 -50% Возраст ЧСС АД Систолическое Диастолическое Новорожденные 140 65 40 12 месяцев 120 95 65 3 года 100 70 12 лет 80 110 60

Сердце у новорождённого относительно больше, чем у взрослого. Форма шарообразная. Левый желудочек растёт быстрее правого – легче развивается правожелудочковая недостаточность. Соотношение диаметра артерий и вен 1: 1 (к 16 ти годам 1: 2) – более лёгкое развитие сосудистого колапса. Недостаточно развиты мышечные элементы в артериолах и прекапиллярах, основной регулятор периферической гемодинамики – артериовенозные анастомозы.

Средние показатели ЦВД до 3 лет – 4, 5 5 см. вод. старше 3 лет – 5, 5 6, 5 см. вод. ст. взрослые – 6 10 см. вод. ст. При показателях менее 2 или более 10 необходима оценка волемического статуса ребёнка.

Обмен веществ и терморегуляция У детей на килограмм веса приходится значительно большая площадь поверхности тела, чем у взрослых. Большая площадь поверхности тела является причиной высоких теплопотерь. Высокие теплопотери усугубляются низкой температурой в операционной, открытой операционной раной, инфузией неподогретых растворов, сухой дыхательной смесью, а также прямым угнетающим действием анестетиков на терморегуляцию. Гипотермия сопряжена с замедленным пробуждением, повышенной чувствительностью миокарда к аритмогенным стимулам, угнетением дыхания, измененной реакцией на лекарственные препараты. У новорожденных главным механизмом теплопродукции является так называемый недрожательный термогенез, обусловленный метаболизмом бурого жира.

Функция почек и обмен глюкозы У здоровых детей функция почек становится относительно зрелой к возрасту 6 мес. У недоношенных новорожденных могут наблюдаться многочисленные дефекты почечной функции: снижение клиренса креатинина; нарушения реабсорбции натрия, экскреции глюкозы и реабсорбции бикарбоната; нарушение способности почек к разведению и концентрации мочи. Нарушения экскреции глюкозы у новорожденных компенсируются тенденцией к гипогликемии. Критерием гипогликемии у новорожденных является уровень глюкозы < 1, 65 ммоль/л, а у детей более старшего возраста < 2, 2 ммоль/л.

Система дыхания Частота дыхания: новорождённые – 40 12 месяцев – 30 3 года – 25 12 лет 20 Маленький размер альвеол является причиной низкой растяжимости легких. Растяжимость грудной клетки новорожденных очень высока. Коллапс грудной клетки при вдохе и относительно низкого остаточного объема при выдохе. Низкая ФОЕ ограничивает кислородный резерв во время периодов апноэ (например, при интубации трахеи) и увеличивает риск ателектазов. Механизмы центральной регуляции дыхания в зависимости от Pa. O 2 и Pa. CO 2 у новорожденных и детей младшего возраста развиты плохо: у них, в отличие от взрослых, гипоксия и гиперкапния вызывают угнетение дыхания.

Потребность в кислороде у детей 6 7 мл/кг/мин (в 2 3 раза выше чем у взрослых) Анатомические особенности ребенка оказывают существенное влияние на масочную вентиляцию и интубацию трахеи: большая голова и язык, узкие носовые ходы, вентральное и краниальное расположение гортани (на уровне С 4, в то время как у взрослых — на уровне С 6), длинный надгортанник, короткая трахея и шея, голова может быть чрезмерно согнута из за больших размеров и выступающего затылка. Дети младшего возраста дышат практически только через нос. У детей младше 5 лет наиболее узким местом дыхательных путей является гортань на уровне перстневидного хряща, в то время как у взрослых — голосовая щель. Отек слизистой трахеи приводит к более тяжелым последствиям, чем у взрослых, потому что диаметр трахеи у них значительно меньше. У детей старшего возраста выступающие аденоиды и миндалины могут затруднять осмотр гортани.
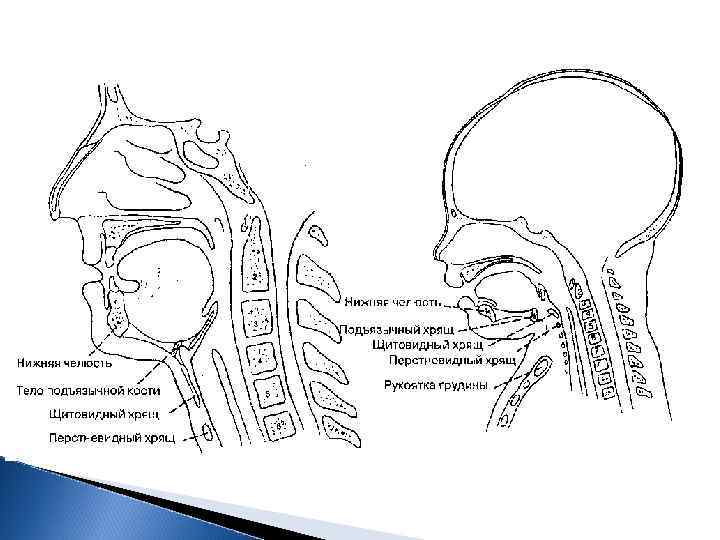

У детей младшего возраста легче визуализировать гортань, используя ларингоскоп с прямым клинком. Для расчета внутреннего диаметра эндотрахеальной трубки (мм) обычно используют следующую формулу: возраст/4 + 4 Для интубации детей младше 10 лет обычно используют безманжеточные интубационные трубки, что позволяет снизить риск послеоперационного крупа, а также непреднамеренной баротравмы. Существует формула для расчета длины эндотрахеальной трубки (см) от дистального конца до зубов: 12 + возраст/2

Особенности фармакокинетики
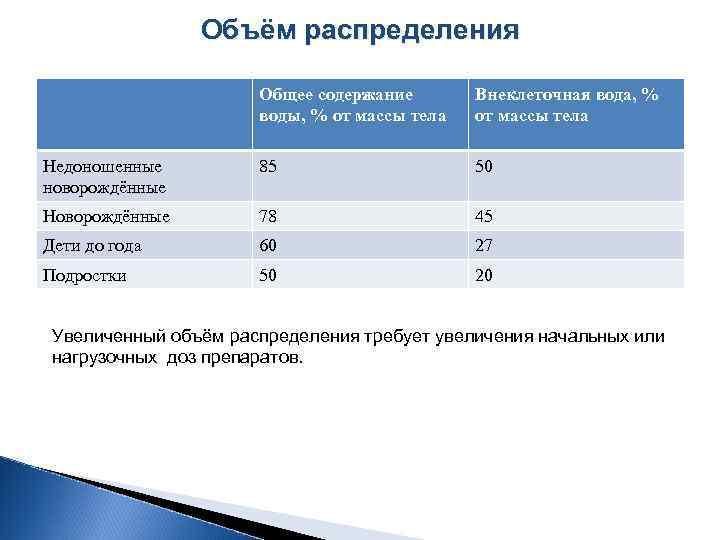
Объём распределения Общее содержание воды, % от массы тела Внеклеточная вода, % от массы тела Недоношенные новорождённые 85 50 Новорождённые 78 45 Дети до года 60 27 Подростки 50 20 Увеличенный объём распределения требует увеличения начальных или нагрузочных доз препаратов.

Жировая масса у новорождённых 12%, у детей одного года – 30%. Это учитывают при введении жирорастворимых препаратов.

Связывающая способность белков. У новорождённых и недоношенных детей количество альбумина снижено. Свободная фракция препаратов выше. Поэтому доза препаратов, имеющих высокую степень связывания с белками, должна быть снижена.

Метаболизм и экскреция У новорождённых активность многих ферментов и их концентрация меньше. Период полувыведения многих препаратов увеличивается. Почечная экскреция многих препаратов заметна ниже. Для предупреждения аккумуляции необходимо увеличить интервалы между введениями.

Ингаляционные анестетики Быстрый прирост альвеолярной концентрации анестетика (высокая альвеолярная вентиляция, относительно низкая ФОЕ (т. е. высокое отношение ми нутной вентиляции к ФОЕ) и высокий удельный вес хорошо васкуляризованных тканей). Коэффициенты распределения кровь/газ для ингаляционных анастетиков у новорожденных ниже, чем у взрослых. Быстрой индукции ингаляционной анестезии и быстрому пробуждению после отключения подачи анестетика. МАК у детей младшего возраста выше, чем у новорожденных и взрослых. АД у новорожденных и детей младшего возраста сильнее реагирует на действие ингаляционных анестетиков. Риск индуцированной галотаном дисфункции печени у подростков значительно ниже, чем у взрослых.

Неингаляционные анестетики Токсичность некоторых барбитуратов и опиоидов у новорожденных выше, чем у взрослых. Механизмы биодеградации, за которые отвечает цитохром Р 450, становятся через месяц после рождения. У детей относительно велика скорость биотрансформации и элиминации лекарственных препаратов, что объясняется высоким печеночным кровотоком.

Миорелаксанты У детей сукцинилхолин вызывает аритмии, миоглобинемию, гиперкалиемию и злокачественную гипотермию чаще, чем у взрослых. Из за высокого риска опасных для жизни осложнений сукцинилхолин не применяют при плановых хирургических вмешательствах у детей и подростков. Препаратом выбора является рокуроний в дозе 0, 9 1, 2 мг/кг. Показание к применению сукцинилхолина — это необходимость экстренной интубации трахеи в отсутствие сосудистого доступа в дозе 4 6 мг/кг в/м, а для профилактики брадикардии предварительно вводят атропин (0, 02 мг/кг в/м).

Незрелость нервно мышечных синапсов (особенно у недоношенных) повышает чувствительность к препаратам. Большой объем внеклеточного пространства увеличивает объем распределения. У новорожденных продолжительность действия миорелаксантов увеличивается, если метаболическая деградация препарата осуществляется в основном в печени (векуроний). Метаболизм атракурия не зависит от печени, и продолжительность его действия невелика. При введении дополнительных доз миорелаксантов необходим мониторинг нервно мышечной проводимости.

Предоперационный период Искусство детской анестезиологии начинается с умения беседовать с маленьким больным и его мамой перед операцией. Целесообразно чтобы кто то из родителей находился рядом с ребенком во время транспортировки в операционную и индукции анестезии. Coпутствующая или перенесенная за 2 4 недели до анестезии и интубации трахеи вирусная инфекция верхних дыхателъных путей сопряжена с высоким риском периоперационных легочных осложнений. Предоперационные лабораторные исследования назначают в зависимости от состояния больного и характера операции.


Атропин 0, 01 0, 02 мг/кг, чтобы снизить риск брадикардии во время индукции анестезии, а также предотвратить чрезмерное накопление секрета в дыхательных путях, которое может быть опасным для жизни вследствие малого диаметра дыхательных путей и эндотрахеальной трубки.

Индукция анестезии Индукцию анестезии у детей проводят либо через в/в катетер, либо с помощью ингаляционных анестетиков. Внутримышечная индукция анестезии (например, кетамин, 5 10 мг/кг) показана лишь в отдельных случаях — например, у сопротивляющихся возбужденных детей. тиопентал в дозе 3 мг/кг у новорожденных и 6 мг/кг у детей младшего и старшего возраста) в сочетании с недеполяризующим миорелаксантом (например, рокуроний, атракурий, мивакурий, векуроний). Вместо тиопентала можно использовать пропофол (1, 5 2, 5 мг/кг), который сильнее подавляет гипертензивную реакцию на интубацию трахеи, позволяет быстрее пробудить больного после операции, а также снижает частоту послеоперационной тошноты и рвоты. «незаметная индукция» анестезии с инспользованием ингаляционных анастетиков.

Сначала используют смесь закиси азота (70%) с кислородом (30%). Затем к дыхательной смеси добавляют галотан или севофлюран — постепенно, повышая концентрацию на 0, 5% через каждые 3 5 вдохов. После выключения сознания помощник катетеризирует вену и затем вводит миорелаксант.

Регионарная анестезия У детей выполняют как блокаду периферических нервов, так и спинномозговую, эпидуральную и каудальную анестезию. Каудальная блокада обеспечивает эффективную анестезию при различных операциях ниже уровня пупка. Для каудальной анестезии у детей используют 1% ный лидокаин и 0, 125 0, 25% ный бупивакаин. Спинальная анестезия 0, 5% ный бупивакаин 0, 2 мл/кг у детей весом менее 5 кг, 0, 1 мл/кг – 1 5 лет , 0, 05 мл/кг – дети старшего возраста.

Периоперационная инфузионная терапия

Основные показания для проведения инфузионной терапии Восстановление или поддержание основных параметров гомеостаза в тех случаях, когда пероральное введение жидкости, питания и медицинских препаратов недостаточно, невозможно или неэффективно.

Задачи инфузионной терапии устранение волемических нарушений дефицитного типа; ликвидация расстройств водно электролитного обмена; дезинтоксикационная терапия; коррекция расстройств метаболизма; изменение некоторых свойств крови; обеспечение организма пластическими и энергетическими субстратами; обеспечение длительного и равномерного введения медикаментов.

? ? ? Объём инфузии Качественный состав Скорость введения инфузионных растворов Способы контроля инфузионной терапии
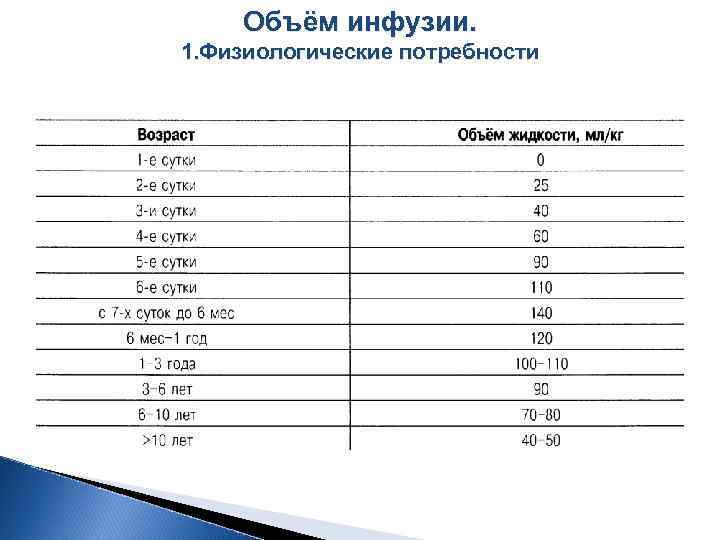
Объём инфузии. 1. Физиологические потребности
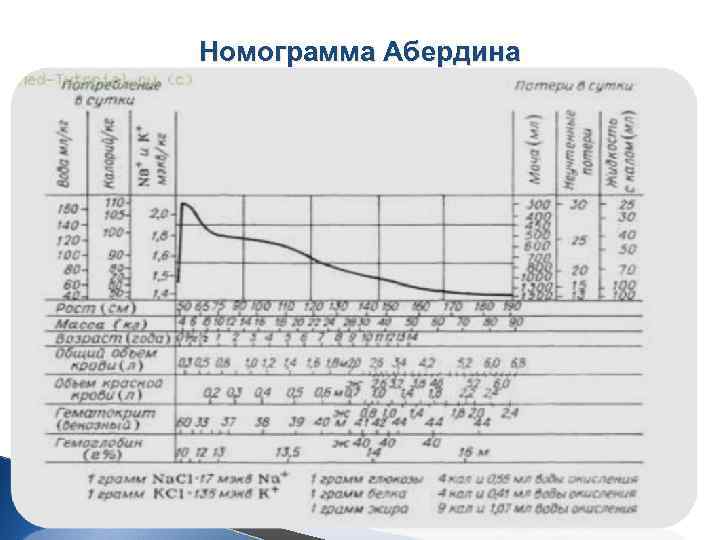
Номограмма Абердина

Формула « 4 -2 -1» 4 мл/кг/ч на первые 10 кг веса 2 мл/кг/ч на вторые 10 кг (с 11 го по 20 й) 1 мл/кг/ч на каждый последующий кг после 20 го.

Объём инфузии. 2. Определение дефицита жидкости в оргнизме. рассчитывают на основании клинических и лабораторных данных

Объём инфузии. 3. Дополнительные патологические потери При повышении температуры тела свыше 37 °С теряется 10 мл/кг на каждый один градус. Потери из ЖКТ — если нельзя измерить объёмы жидкости, которые ребёнок теряет с рвотой, считается, что эти потери составляют 20 мл/кг веса в сутки. Патологическая секвестрация жидкости.
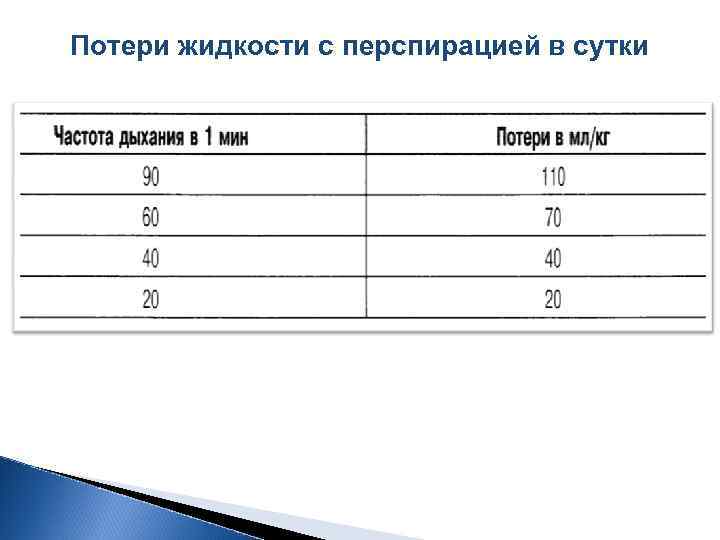
Потери жидкости с перспирацией в сутки

Суточная потребность в электролитах у детей раннего возраста

ИНФУЗИОННЫЕ РАСТВОРЫ Кристаллоидные растворы в течение 10 мин 75 80% влитого объёма перемещается в интерстициальное пространство назначают по 10 мл/кг в разовой дозе Коллоидные растворы желатин 8% редко применяется в у детей, что связано негативным влиянием на систему гемокоагуляции. полиглюкин может вызывать агрегацию форменных элементов крови, нарушения микроциркуляции и развитие ДВС синдрома препарат редко используется в педиатрической практике. Реополиглюкин ингибируют адгезию тромбоцитов, оказывает гипокоагуляционный эффект; кумулируется в сосудистом русле и может повышать вязкость плазмы, негативно воздействует на иммунокомпетентные клетки, оказывает прямое повреждающее действие на сеть лёгочных капилляров и почечных канальцев. Имеет узкое терапевтическое окно — максимальная суточная доза не более 15 мл/кг веса тела ребёнка.

Гидроксиэтилкрахмалы практически не влияет на параметры гемокоагуляции, не проявляет иммунотоксического действия, тормозит эффект «капиллярной утечки» , сходство структуры гидроксиэтилкрахмала со структурой гликогена объясняет хорошую переносимость препарата. инфукол ГЭК 6% средняя доза 15 мл/кг*сут, максимально разрешённая доза, в том числе и для новорождённых, составляет 33 мл/кг*сут. инфукол ГЭК 10% средняя доза 10 мл/кг*сут, максимально разрешённая — до 20 мл/кг*сут.

Введение растворов альбумина у детей показано при снижении содержания в сыворотке крови: альбумина — менее 25 г/л и общего белка — менее 50 г/л. Альбумин назначают из расчёта 0, 5 1, 0 г/кгхсут), за сутки вводят 5 10 мл/кг 10% раствора альбумина.

ПРОГРАММА ИНФУЗИОННОЙ ТЕРАПИИ Сначала осуществляют экстренную коррекцию нарушений кровообращения: восстанавливают ОЦК, содержание важнейших электролитов , белка и т. д. Затем переходят на поддерживающий режим ИТ с коррекцией сохраняющихся нарушений гомеостаза.

Основным методом инфузионной терапии в настоящее время является управляемая гемодилюция. Её проводят под контролем гематокрита, допустимо снижение его до 30%.
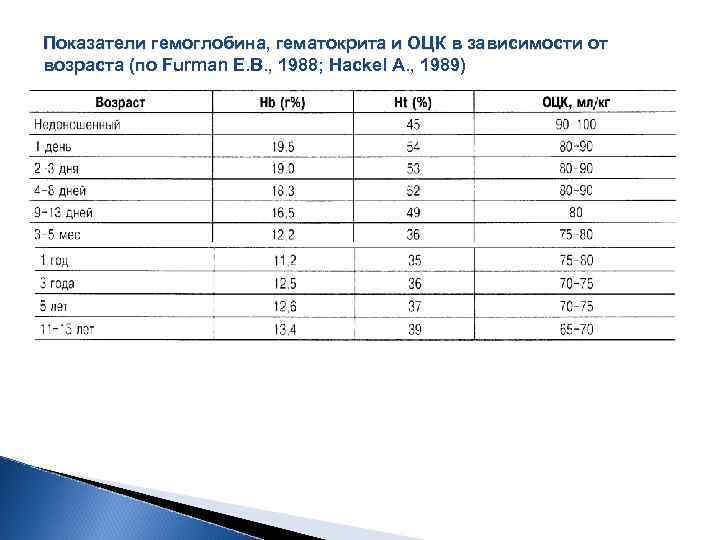
Показатели гемоглобина, гематокрита и ОЦК в зависимости от возраста (по Furman Е. В. , 1988; Hackel А. , 1989)

Важно учитывать соотношение между растворами, содержащими натрий (большинство коллоидов и кристаллоидов), и растворами глюкозы, чтобы избежать гипернатриемии. Доля Na содержащих растворов должна составлять: у детей до 6 мес не более 30 40% от общего объёма инфузии за сутки; у детей старше 6 мес — 50%.

Режимы ИТ При режиме дегидратации каждый час количество введённой жидкости равно объёму мочи, выделенной ребёнком в предыдущий час. При режиме нормогидратации каждый час ребёнок должен получить объём жидкости, равный диурезу в предыдущий час плюс объём потерь на перспирацию. При режиме гипергидратации, когда у ребёнка наблюдается обезвоживание, к количеству жидкости, рассчитанному как при нормогидратации, дополнительные потребности определяются с учётом гематокрита ребёнка.


Устранение дефицита жидкости Дефицит жидкости следует устранять одновременно с обеспечением текущих потребностей следующим образом: 50% дефицита устраняют в течение первого часа инфузии, по 25% — в течение второго и третьего. Во избежание гипергликемии противопоказано переливание большого количества содержащих глюкозу растворов. Дефицит жидкости следует возмещать сбалансированными солевыми растворами. О гипергидратации свидетельствуют набухшие вены, покрасневшая кожа, повышенное АД, сглаживание складок на верхних веках.

Возмещение потерь жидкости 1. Кровопотеря: В пересчете на килограмм веса ОЦК у детей выше, чем у взрослых (65 70 мл/кг). недоношенные новорожденные 100 мл/кг, доношенные новорожденные 85 90 мл/кг, 1 3 года 80 мл/кг, 3 7 лет – 75 мл/кг, 7 14 лет 70 мл/кг. Гематокрит у здоровых доношенных новорожденных составляет 55%, к возрасту 3 мес снижается до 30%, к возрасту 6 мес повышается до 35%. Пока гематокрит не снизился до определенного уровня (у недоношенных и больных новорожденных этот пороговый уровень гематокрита составляет 40 50%, у детей старшего возраста без сопутствующих заболеваний — 20 26%) кровопотерю восполняют не содержащими глюкозы растворами кристаллоидов и коллоидов

Допустимая кровопотеря

Ребёнок 4 месяца вес 6 кг гематокрит перед операцией 33 % минимальный допустимый гематокрит 25% средний гематокрит 29% ОЦК=6 кг*80 мл/кг=480 мл ДКП=480*(33 25)/29=132 мл.

кровопотеря до 30 % ОЦК ГЭК 6% 20 25 мл/кг, гематокрит менее 27% эр. взвесь 6 8 мл/кг кровопотеря до 50 % ОЦК ГЭК 6% 25 33 мл/кг, эр. взвесь 6 8 мл/кг, кристаллоиды до 10 мл/кг. кровопотеря до 75 % ОЦК ГЭК 6% 45 мл/кг, эр. взвесь 10 мл/кг, кристаллоиды до 10 15 мл/кг, при снижении альбумина менее 15 25 г/л – трансфузия 5% альбумина, тромбоциты менее 50*109 /л – переливание тромбоконцентрата, сниженее факторов свёртывания менее 35% СЗП

2. Потери в "третье пространство» точно невозможно измерить. 2 4 мл/кг/ч при малотравматичных непродолжительных вмешательствах. 6 12 мл/кг/ч – операции на брюшной полости. 4 7 мл/кг/ч –торакальные операции 1 2 мл/кг/ч нейрохирургия

КОНТРОЛЬ ИНФУЗИОННОЙ ТЕРАПИИ Осуществляется на основании данных комплексной динамической клинико инструментальной и лабораторной характеристики состояния пациента. Необходим контроль за балансом жидкости, полученной ребёнком в виде инфузии и per os, и объёмом теряемой жидкости с мочой, стулом, рвотой.
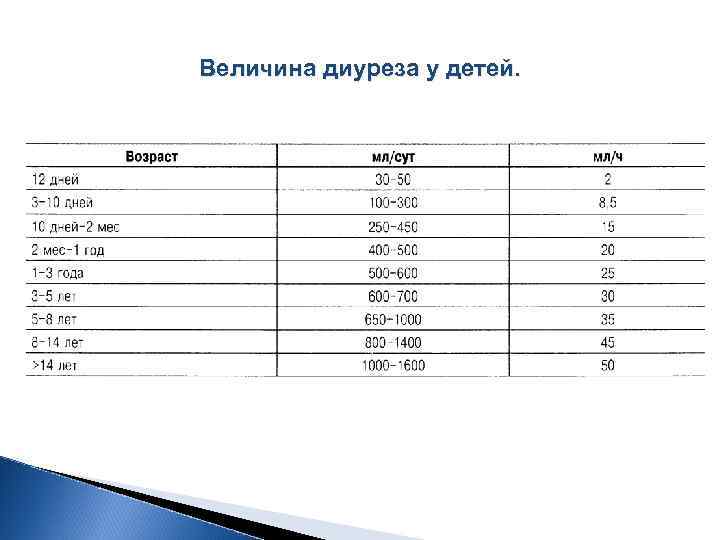
Величина диуреза у детей.

При угрозе опасной перегрузки ребёнка жидкостью показано: обязательное динамическое измерение ЦВД; контроль гемодинамики контроль ударного объёма сердца (с этой целью применяют пищеводный допплеровский датчик).

Литература: 1. 2. 3. 4. Анестезиология: национальное руководство/ под редакцией А. А. Бунатяна, В. М. Мизикова. – М. : ГЭОТАР Медиа, 2011. 1104 с. (Глава 42. Анестезия в педиатрии и неонатологии. 940 972 с. ) Дж. Эдвард Морган мл. , Мэгид С. Михаил Клиническая анестезиология: книга 3 ая / изд. 2 е, испр. – Пер. с англ. – М. : Издательство БИНОМ, 2012. – 296 с. , ил. (Глава 44. Детская анестезиология. 149 170 с. ) Сумин С. А. , Руденко М. В. , Бородинов И. М. Анестезиология и реаниматология: Учебное пособие в 2 томах. Т 1. – М. : ООО «Медицинское информационное агентство» , 2010. – 928 с. , ил. (Глава 26. Анестезия у детей. 896 927 с. ) Секреты анестезии / Джеймс Дюк; перевод с англ. ; Под общей редакцией А. П. Зильбера, В. В. Мальцева. 2 е изд. – М. : МЕДпресс информ, 2007 – 552 с. (Глава 60. Анестезия у детей. 352 360 с. )
анестезия у детей.ppt