Особенности Анестезии у детей.ppt
- Количество слайдов: 176
Особенности анестезии у детей Кафедра анестезиологии и реаниматологии СГМУ Суханов Ю. В.

Летальность при анестезии у детей • От 0 до 0, 35 на 10 000 анестезий

Факторы риска • • Возраст менее 1 года АSA 4, 5 Неотложная хирургия Сопутствующие заболевания Лекманов А. У.

Частота случаев смерти во время анестезии у детей Причины ООК Количество (%) n=193 Сердечно-сосудистые Респираторные (в т. ч. ларингоспазм) Обусловленные препаратами Связанные с оборудованием Несколько причин Смешанные Неизвестные 79 (41) 53 (27) 35 (18) 9 (5) 3 (2) 2 (1) 12 (6) Bhananker SM, Ramamoorthy C, Geidushek JM et al. Anesthesia-related cardiac arrest in children: update from the Pediatric Perioperative Cardiac Arrest Registry. Anesthe Analg 2007 102: 344 -350

Причины остановок сердца при анестезии в педиатрии • лекарства – 37% (галотан – 46%, галотан + в/в – 20%, внутривенные введения – 18%, местные анестетики – 9%, севофлуран – 4%) • сердечно-сосудистые – 32% • дыхательные – 20% • оборудование – 20% J. Morray – Pediatrics, 1999

Особенности • • Редкость сопутствующей патологии Редкость аллергии Отсутствие ХОБЛ Редкость декомпенсированных состояний • Малая травматичность оперативных вмешательств • Высокая потребность в жидкости

Предоперационный визит анестезиолога • Знакомство с ребенком • Налаживание контакта • Выяснение у родителей эмоционального фона ребенка, истории развития • Наличие сопутствующей патологии • Аллергоанамнез • Оценка дыхательных путей • Оценка возможности обеспечения венозного доступа

Согласие на анестезию • Дети до 14 лет недееспособны. Согласие на операцию, анестезию дают родители. • Подробное разъяснение сути анестезии, послеоперационного обезболивания, обсуждение альтернативных вариантов • Ребенок из дома ребенка – согласие главного врача • Подпись родителей и анестезиолога

Предоперационный осмотр Вес • • Масса тела детей в возрасте от 1 года до 10 лет Масса (кг)=(возраст в годах+4)х2 например: ребенок 6 лет масса=(6+4)х2=20 кг -1 год 5 лет +1 год -2 кг 19 кг +3 кг

Предоперационный осмотр Вес • Масса тела (свыше 12 лет) Определяется по формуле: • 5 x n - 20 кг, где n - возраст, лет. Например: 13 лет Ориентировочная масса = 5*13 -20=45 кг

Лабораторные показатели • • ОАК+Тр, ОАМ Время свертывания, длит. Кровотечения Глюкоза Электролиты, Белок ЭКГ Rg-графия ОГК Мочевина, креатинин, АЛТ, АСТ, коагулограмма, Эхо-КГ – по показаниям

ЭКГ • Врожденный синдром удлиненного QT (1: 5000) – удлинение QT на фоне анестезии севофлюраном, ООК • Синдром WPW – риск развития интраоперационных аритмий

Предоперационное беспокойство Факторы риска Ребенок • Возраст 1 -5 лет • Острое заболевание и недостаточный опыт медицинских процедур • Стеснительные подавленные дети, малоконтактные дети, • Социально неадаптированные и дети с ЗПМР • Высоковосприимчивые дети Родители • Высокий уровень беспокойства родителей • Разведенные родители • Родители, перенесшие несколько оперативных вмешательств Обстановка • Сенсорная перегрузка • Громкие разговоры, конфликтные ситуации • Операционная

Дыхательная система • • • Низкая функциональная остаточная емкость Склонность к ателектазированию Малый резерв кислорода Чувствительность к гипоксемии Трудная интубация 13% Гипоксия, ларингоспазм до 30% от всех случаев Bancalari E, Clausen J (1988) Pathophysiology of changes in absolute lung volumes. Eur Resp J 12: 248– 258 Tay CL, Tan GM, Ng SB (2001) Critical incidents in pediatric anaesthesia: an audit of 10, 000 anaesthetics in Singapore. Paediatr Anaesth 11: 711– 718

Предоперационная оценка Дыхание • Наличие астмы, бронхиальной гиперреактивности, инфекции ВДП, пассивное курение • Низкий комплайнс – экспираторное закрытие дыхательных путей • Низкие показатели ФОЕ • Высокий тонус n. vagus – быстрое развитие апноэ или ларингоспазма в результате раздражения дыхательных путей слизью, катетером
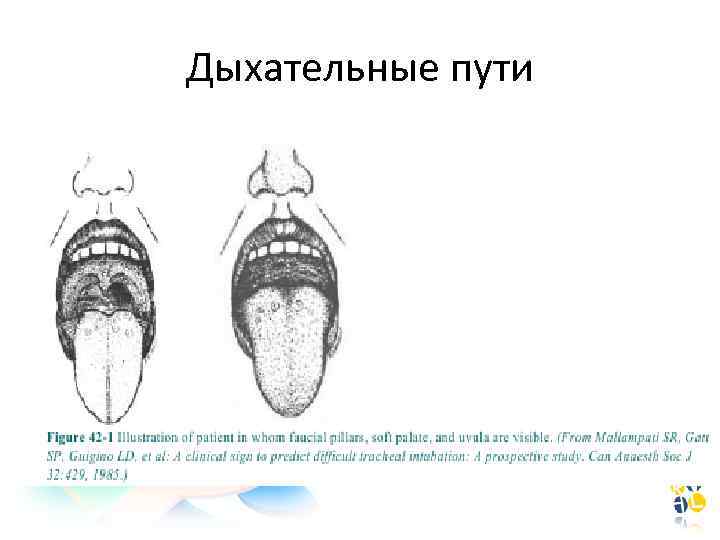
Дыхательные пути

Верхние дыхательные пути • Оценка подвижности височнонижнечелюстного сустава • Соотношение языка и ротовой полости • Высокое (готическое) небо и узкий рот – трудная интубация • Тиро-ментальное расстояние: 1, 5 см – новорожденный 3 см – дети • Три сложенных пальца, свободно помещенные в рот

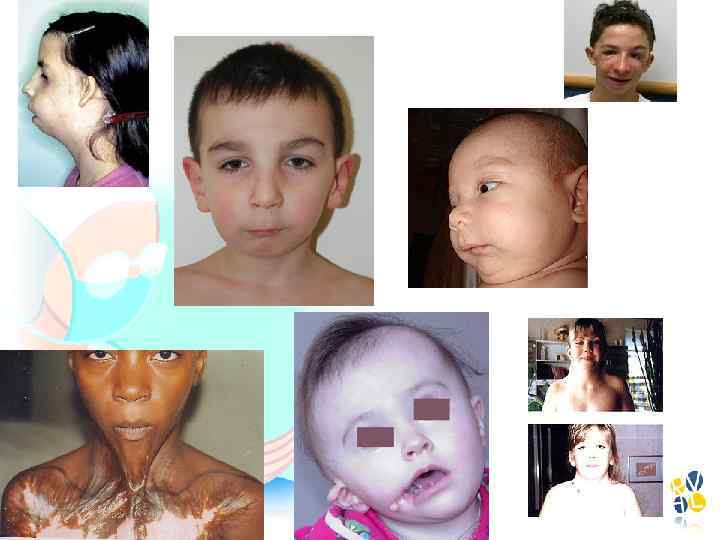
Дыхательные пути Сложности Синдром Характеристика Дауна Большой язык, маленький рот, трудность ларингоскопии, возможен маленький подглоточный размер Голденхара (окулоаурикуловертебральная аномалия) Гипоплазия нижней челюсти и аномалия шейного отдела позвоночника – трудность выполнения ларингоскопии Клиппеля Фейля Ригидность шеи вследствие сращения позвонков Пьера Робена Маленький рот, большой язык, аномалия нижней челюсти; рекомендуется интубация в сознании Трихера Коллинза (мандибулофацильный дизостоз) Трудность выполнения ларингоскопии Турнера Высокая вероятность трудной интубации

Инфекция верхних дыхательных путей • Операция у детей, имеющих температуру >38 о. С; продуктивный кашель; признаки легочного осложнения; заложенность носа и повышенной секреции с ВДП должна быть отложена минимум на 4 недели • Во всех остальных случаях при отсутствие температуры решение принимается индивидуально соотнося риск анестезии и необходимость операции • После перенесенной инфекции верхних дыхательных путей операция откладывается на 4 недели

Бронхиальная астма • Включение в премедикацию препаратов базисной терапии • У компенсированных пациентов риск периоперационной летальности минимален • Применение преднизолона 1 мг/кг в течение 48 часов перед операцией уменьшает риск побочных явлений и не повышает частоту инфекционных осложнений Kabalin CS, Yarnold PR, Grammer LC (1995) Low complication rate of corticosteroid-treat ed asthmatics undergoing surgical procedures. Arch Intern Med 155: 1379– 1384

Сердечно-Сосудистая система • Систолический шум – около 70% • Систолический шум может быть обусловлен наличием дополнительной хорды полости сердца, анемией, функциональной узостью магистральных сосудов и не сопровождается явлениями НК • Любой систолический шум у ребенка до 1 года должен быть обследован (эхо-кг, кардиолог)

ССС • Лево-правый шунт может менять свое направление при гипоксии, ацидозе, гипотензии, гипотермии

Вакцинация • Сопровождается локальным отеком, болью, температурой, головной болью, сыпью, слабостью, миалгией, большинство из которых продолжаются от 1 дня до 3 недель • Отмена операции на 1 месяц
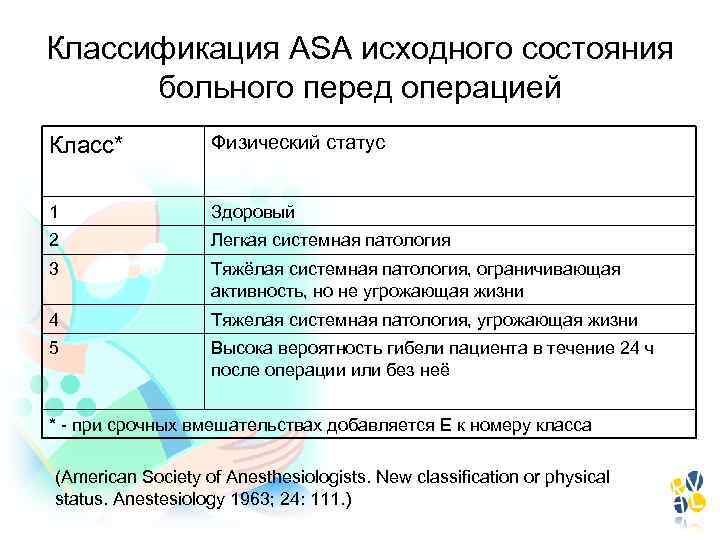
Классификация АSА исходного состояния больного перед операцией Класс* Физический статус 1 Здоровый 2 Легкая системная патология 3 Тяжёлая системная патология, ограничивающая активность, но не угрожающая жизни 4 Тяжелая системная патология, угрожающая жизни 5 Высока вероятность гибели пациента в течение 24 ч после операции или без неё * - при срочных вмешательствах добавляется Е к номеру класса (American Society of Anesthesiologists. New classification or physical status. Anestesiology 1963; 24: 111. )

Предоперационное голодание для плановых операций • • • ь Жидкости 2 часа. Грудное молоко 4 часа Формула (ис. питание) 4 часа. (<3 мес)– 6 часов. (>3 мес. ) Молоко 6 часов. Легкая еда 6 часов Использование жевательной резинки следует отменить в течение последних 2 часов перед введением в наркоз.

Предоперационное голодание для плановых операций Не влияет на содержимое желудка • Снижает – Чувство голода – Раздражительность – Риск гипогликемии • Сохраняет гидратацию Splinter WM, Schreiner MS (1999) Preoperative fasting in children. Anesth Analg 90: 80– 89

Премедикация у детей • • Седация Анксиолизис Амнезия Анальгезия Уменьшение ваготонии Уменьшение секреции желез ТБД и ЖКТ Медикаментозная терапия (базовая+антибиотикопрофилактика)

Премедикация Препараты • Атропин 0, 012 -0, 015 мг/кг в/м • Мидазолам 0, 15 -0, 2 мг/кг в/м • Диазепам 0, 5 мг/кг в/м • Парацетамол 15 -20 мг/кг per rectum • Кетонал 1 мг/кг в/м, в/в +Допустимо • Кетамин 3 мг/кг

Премедикация • Подросткам вечером и утром Ранитидин 1 т. • Подросткам с высоким уровнем тревожности на ночь в/м диазепам 0, 3 -0, 5 мг/кг

Оценка качества премедикации • Уровень седации (Ramsay, Wisconsin, COMFORT) • ЧСС • Реакция на перекладывания, маску

Компоненты общей анестезии • 1) торможение психического восприятия (гипноз, глубокая седация); • 2) блокаду болевой (афферентной) импульсации (анальгезия); • 3) торможение вегетативных реакций (гипорефлексия); • 4) выключение двигательной активности (миорелаксация или миоплегия).

Фармакокинетика • снижение связывающей способности белков; • увеличенный объем распределения; • снижение доли жировой и мышечной массы • Недоразвитость Р 450 • Расчет дозы препарата!

Анестетики • Ингаляционные • Неингаляционные

Ингаляционные анестетики • • Закись азота (N 2 O) Галотан (фторотан) Энфлуран Изофлуран Севофлуран Десфлуран Ксенон

Свойства ингаляционных анестетиков N 2 O Галотан • слабое раздражение ДП • высокая растворимость • риск гепатита (редко у детей) • сердечные аритмии • восстановление 10 -20' Энфлуран • раздражение ДП • высокая · растворимость • восстановление 10 -20' Изофлуран • раздражение ДП • высокая растворимость • восстановление 10 -20' • низкая растворимость • слабый анестетик • быстрое восстановление • тошнота и рвота • опасность гипоксии Десфлуран • раздражение ДП • высокая потенция • низкая растворимость • индукция за 3 минуты • быстрое восстановление Севофлуран • высокая потенция • низкая растворимость • нет раздражения ДП • быстрая индукция (1, 5 ') Заболотский Д. В.

МАК • Минимальная Альвеолярная Концентрация Анестетика при которой у 50% пациентов отсутствует двигательная реакция на разрез

Что влияет на скорость индукции Чем больше коэффициент газ/кровь, тем выше растворимость анестетика, тем больше он поглощается кровью. Вследствие высокой растворимости анестетика альвеолярное парциальное давление растет медленно и индукция занимает много времени.

Что влияет на скорость индукции • Если анестетик не поступает из альвеол в кровь, то его альвеолярная концентрация Fa станет равна концентрации во вдыхаемой смеси Fi • Т. к. анестетик всегда поглощается кровью, то Fa < Fi • Чем больше анестетик поглощается кровью, тем медленнее Fa и ниже Fa/Fi – тем медленнее индукция

Что влияет на скорость индукции На скорость поступления анестетика из альвеол в кровь влияет так же альвеолярный кровоток, который равен сердечному выбросу. Севоран минимально воздействует на сердечный выброс, что выгодно отличает его от галотана
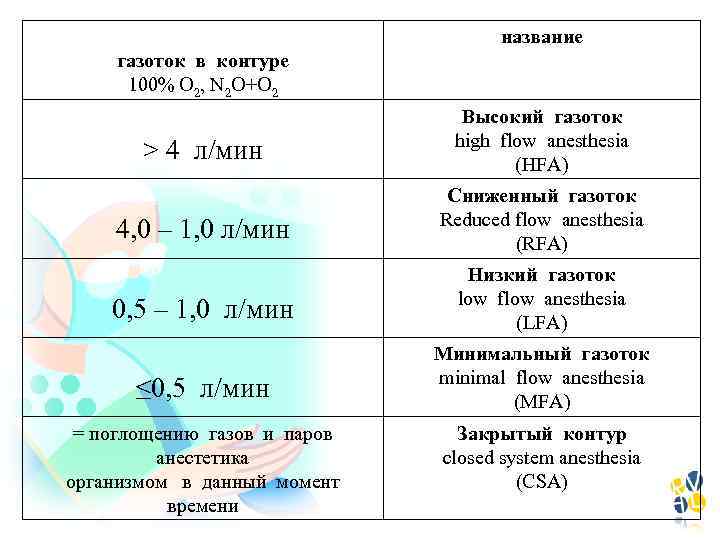
название газоток в контуре 100% О 2, N 2 O+O 2 > 4 л/мин Высокий газоток high flow anesthesia (HFA) 4, 0 – 1, 0 л/мин Сниженный газоток Reduced flow anesthesia (RFA) 0, 5 – 1, 0 л/мин Низкий газоток low flow anesthesia (LFA) ≤ 0, 5 л/мин Минимальный газоток minimal flow anesthesia (MFA) = поглощению газов и паров анестетика организмом в данный момент времени Закрытый контур closed system anesthesia (CSA)

НИЗКОПОТОЧНАЯ (LOW FLOW) АНЕСТЕЗИЯ Контур – закрытый. Поглотитель СО 2 (адсорбер) Компенсация поглощаемого О 2. Газоанализ – обязательный компонент мониторинга • Нельзя использовать севофлюран при потоке менее 2 л мин-1. • • 43
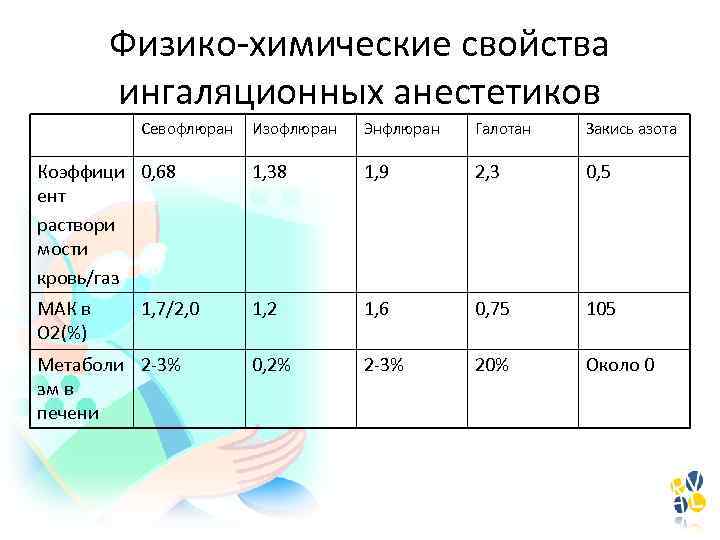
Физико-химические свойства ингаляционных анестетиков Севофлюран Изофлюран Энфлюран Галотан Закись азота Коэффици 0, 68 ент раствори мости кровь/газ 1, 38 1, 9 2, 3 0, 5 МАК в О 2(%) 1, 2 1, 6 0, 75 105 0, 2% 2 -3% 20% Около 0 1, 7/2, 0 Метаболи 2 -3% зм в печени
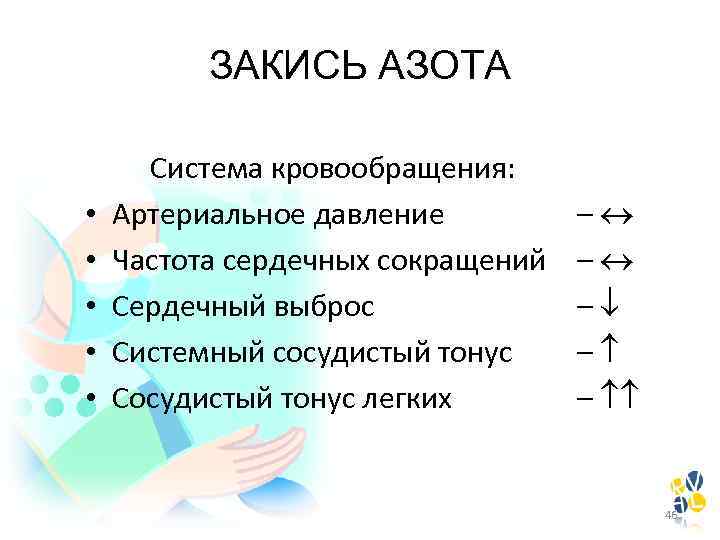
ЗАКИСЬ АЗОТА • • • Система кровообращения: Артериальное давление Частота сердечных сокращений Сердечный выброс Системный сосудистый тонус Сосудистый тонус легких – – – 46
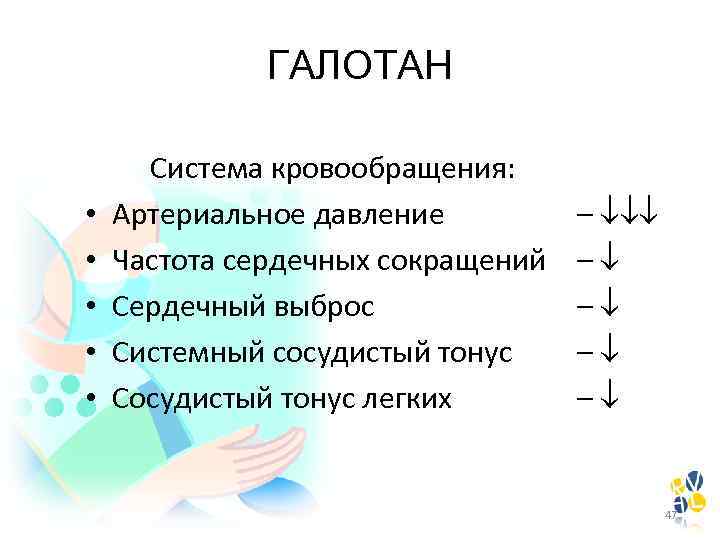
ГАЛОТАН • • • Система кровообращения: Артериальное давление Частота сердечных сокращений Сердечный выброс Системный сосудистый тонус Сосудистый тонус легких – – – 47
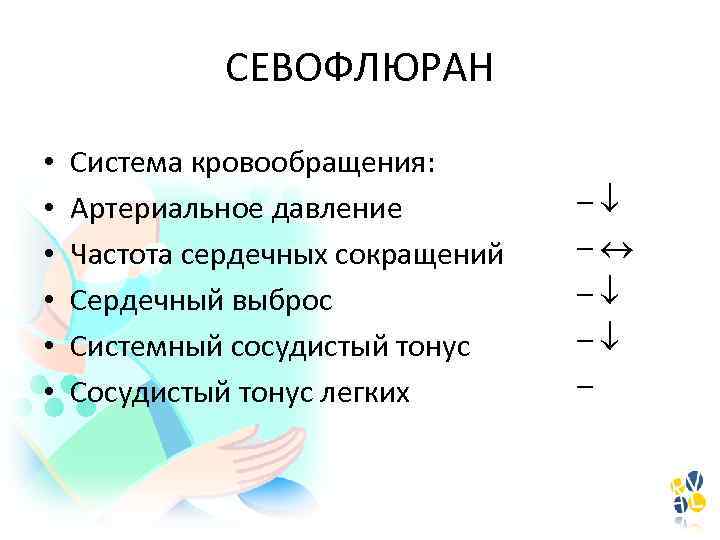
СЕВОФЛЮРАН • • • Система кровообращения: Артериальное давление Частота сердечных сокращений Сердечный выброс Системный сосудистый тонус Сосудистый тонус легких – – –

ЗАКИСЬ АЗОТА • • Система дыхания: Дыхательный объем Частота дыхания Ра. СО 2 • Нейро-мышечная проводимость – – – / –

ГАЛОТАН • • Система дыхания: Дыхательный объем Частота дыхания Ра. СО 2 • Нейро-мышечная проводимость – – – –

СЕВОФЛЮРАН Система дыхания: • Дыхательный объем • Частота дыхания • Ра. СО 2 – – – • Нейро-мышечная проводимость – 51

ЗАКИСЬ АЗОТА • • ЦНС: Мозговой кровоток Внутричерепное давление Метаболические потребности- ↑ ↑ ↑
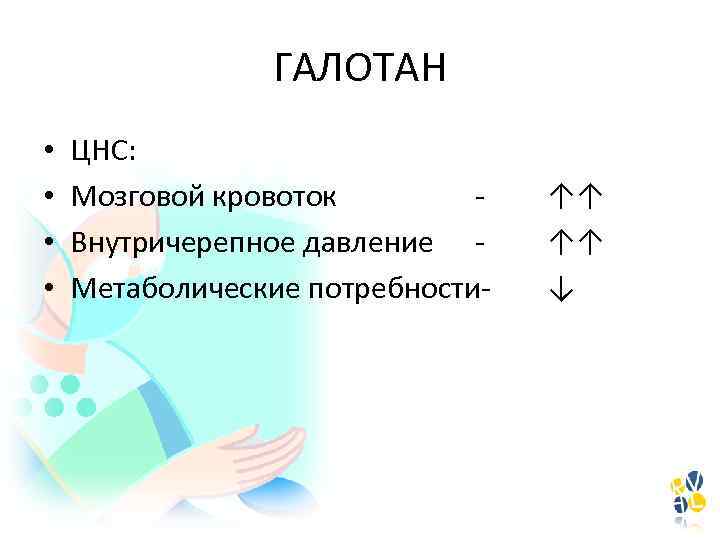
ГАЛОТАН • • ЦНС: Мозговой кровоток Внутричерепное давление Метаболические потребности- ↑↑ ↑↑ ↓
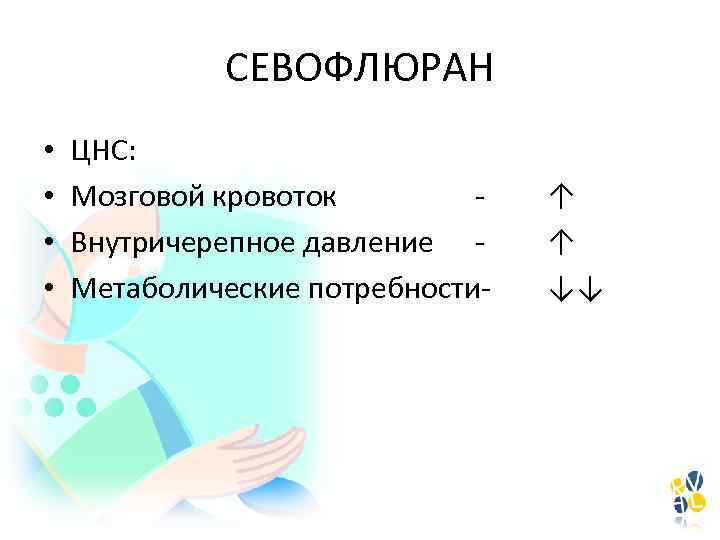
СЕВОФЛЮРАН • • ЦНС: Мозговой кровоток Внутричерепное давление Метаболические потребности- ↑ ↑ ↓↓

ЗАКИСЬ АЗОТА • • Почки: Почечный кровоток Клубочковая фильтрация Диурез Печень: Кровоснабжение • Метаболизм – – – 0, 004% 55

ГАЛОТАН • • Почки: Почечный кровоток Клубочковая фильтрация Диурез Печень: Кровоснабжение • Метаболизм – – – 15 -20% 56

СЕВОФЛЮРАН • • Почки: Почечный кровоток Клубочковая фильтрация Диурез Печень: Кровоснабжение • Метаболизм – – – – – 2 -3% 57

ЗАКИСЬ АЗОТА ОСОБЕННОСТИ: • Газообразный анестетик. • Вызывает диффузионную гипоксию. • Диффундирует в замкнутые полости. Стимулирует симпатический отдел НС и вызывает гиперкатехоламинемию. • Ингибирует гипоксический драйв. • Обладает выраженным анальгетическим эффектом. 58

ЗАКИСЬ АЗОТА • Приводит к развитию тошноты и рвоты послеоперационном периоде. • Ингибирует В 12 -зависимые ферменты (метионинсинтетазу, тимидилатсинтетазу), вызывает гипергомоцистеинемию. • Ослабляет иммунологическую резистентность. 59

ЗАКИСЬ АЗОТА • • • ПРОТИВОПОКАЗАНИЯ: Необходимость в высокой Fi. О 2 (гипоксия). Беременность Наличие воздухосодержащих полостей. Легочная гипертензия. В 12 - и фолат-дефицитные состояния. Нейродистрофические процессы. 60
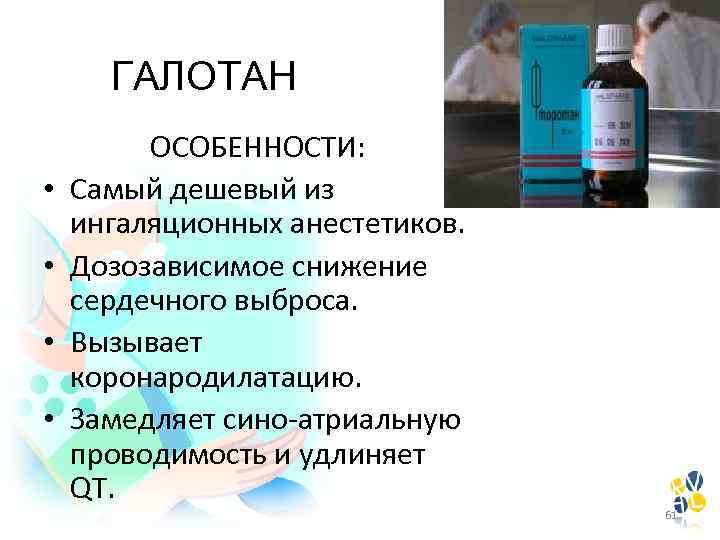
ГАЛОТАН • • ОСОБЕННОСТИ: Самый дешевый из ингаляционных анестетиков. Дозозависимое снижение сердечного выброса. Вызывает коронародилатацию. Замедляет сино-атриальную проводимость и удлиняет QT. 61

ГАЛОТАН • Сенсибилизирует миокард к катехоламинам. • Угнетает дыхательный центр и гипоксический драйв (уже при 0, 1 МАК). • Вызывает бронходилатацию, не блокируемую бета-адренолитиками. • Угнетает рефлексы с дыхательных путей, мукоцилиарный клиренс и повышает риск возникновения ателектазов. 62

Лечение передозировки фторотана • Прекращение подачи фторотана • 100% кислород • Медленное возобновление подачи фторотана по стабилизации сердечного ритма

Как избежать передозировки • Комбинация с методами регионарной анестезии • Комбинация с опиоидными анальгетиками • Отказ от галотана

ГАЛОТАН • Нарушает нейромышечную проводимость. • Провоцирует острый рабдомиолиз (1: 250000). Метаболизируется с образованием трихлоруксусной кислоты, бромида, фторида, некоторых гепатотоксичных веществ (в результате восстановительного метаболизма при гипоксии). 65

Севофлюран и злокачественная гипертермия • K Kinouchi et al. Two pediatric cases of malignant hyperthermia caused by sevoflurane. Masui. 2001 Nov ; 50 (11): 1232 -5 • • Yoon Sook Lee et al. A case of malignant hyperthermia during anesthesia induction with sevoflurane. A case report. Korean J Anesthesiol. 2010 Dec ; 59 Suppl : S 6 -8

ГАЛОТАН • Галотановый гепатит 1 : 35000/120000. Факторы риска: повторные анестезии галотаном, ожирение у женщин среднего возраста, галотановая токсичность в анамнезе, прием индукторов микросомальных ферментов (этанола, фенобарбитала). Метаболиты могут модифицировать микросомальные белки с приобретением ими свойств гаптена и развитием аутоиммунной реакции.

ГАЛОТАН • • • ПРОТИВОПОКАЗАНИЯ: Галотановая анестезия менее чем за 3 мес. Повышенное ВЧД. Гиперкатехоламинемия или миокардит. Гемодинамическая нестабильность. Острый гепатит. Гипоксия (гемическая, циркуляторная). 68
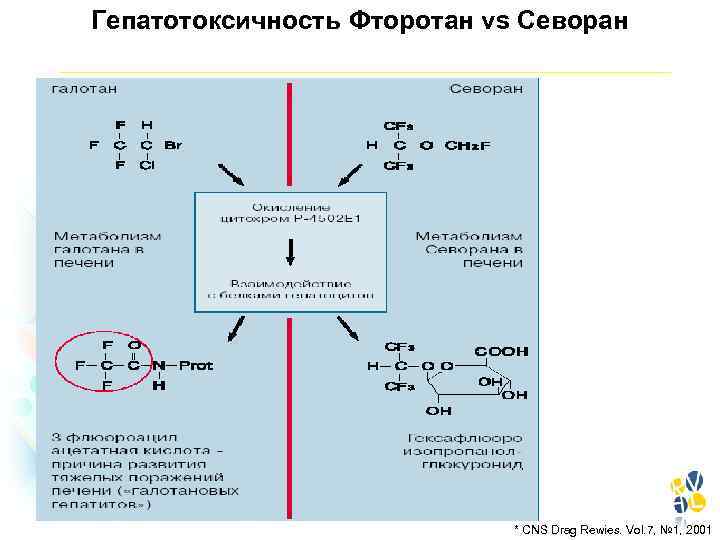
Гепатотоксичность Фторотан vs Севоран * CNS Drag Rewies. Vol. 7, № 1, 2001

Физико-химические свойства севофлурана • Бесцветная негорючая жидкость • Стабилен при комнатной температуре и при естественном освещении без добавок стабилизаторов • По запаху похож на эфир, не раздражает слизистые дыхательных путей • Менее растворим в крови и жирах в сравнении с другими галоген-содержащими

СЕВОФЛЮРАН • • ОСОБЕННОСТИ: Подходит для проведения индукции анестезии, в т. ч. у взрослых. Незначительно снижает сердечный выброс, ОПСС и АД. Вызывает депрессию дыхания и снимает явления бронхоспазма. Вызывает миорелаксацию, достаточную у детей для интубации трахеи. 71

СЕВОФЛЮРАН • Не сенсибилизирует миокард к катехоламинам. • Метаболизируется с образованием фторида, что может привести к нарушению концентрационной способности почек. • Провоцирует острый рабдомиолиз. До настоящего времени описаны 3 случая ЗГ у детей. 72

СЕВОФЛЮРАН • В результате взаимодействия со щелочами (поглотителем СО 2) образуется нефротоксичное соединение А. Факторы, способствующие образованию последнего: (1) повышенная температура, (2) низкое содержание водяных паров, (3) большая длительность экспозиции, (4) высокая концентрация севофлюрана. 73

СЕВОФЛЮРАН • • ПРОТИВОПОКАЗАНИЯ: Почечная недостаточность. Повышенное ВЧД. Гемодинамическая нестабильность. Нельзя проводить низкопоточную анестезию с газотоком свежего газа менее 2 л мин -1. 74

«МАК Пробуждения» • • • Галотан Изофлюран Севофлюран Дезфлюран Ксенон Закись азота – 0, 38 – 0, 37 – 0, 67 – 2, 6 – 31 – 66 75

«МАК Интубации» • • Галотан Изофлюран Севофлюран Закись азота – 1, 12 – 1, 76 – 4, 52 – >120 76

Значения МАК севофлурана с учетом возраста • От 0 до 1 месяца (доношенные новорожденные) – 3, 3% • От 1 до 6 месяцев – 3% • От 6 месяцев до 3 лет – 2, 8% • От 3 до 12 лет – 2, 5% • BIS 50 при МАК 2, 83% у детей 1 -8 лет vs 0, 97 у взрослых (Paediatric anesthesia 2011. Nov; 21(11)

Севоран – близко к идеальному анестетику • Легкая управляемость анестезии • Универсальность применения • Сердечно-сосудистая стабильность • Благоприятный дыхательный профиль • Безопасность

Севоран - легкая управляемость ü Скорость индукции Севораном сопоставима с действием внутривенных анестетиков. ü При этом: спонтанное дыхание сохраняется в 4 раза чаще, чем при индукции пропофолом Цыпин Л. Е. , «Анестезия севофлураном у детей» . Москва, 2006; Thwaites A, Edmends S, Smith I. «Inhalation induction with sevoflurane: a doubleblind comparison with propofol» . Br J Anaesth 1997; 78: 356– 61; Инструкция по применению Севорана

Севофлюран • Не раздражает дыхательные пути • Болюсная индукция • Высокая управляемость • Незначительное депрессия гемодинамики • Психомоторное возбуждение после пробуждения

Беспокойство после севофлюрана • • • Пропофол 1 мг/кг Клофелин 1 -1, 5 мкг/кг Кетамин Фентанил Адекватная анальгезия Br J Anaesth 2010 Feb; 104 (2): 216 -23

ИНДУКЦИЯ ПО ТЕХНИКЕ «оver-pressure» Как подготовить наркозно дыхательный аппарат? ШЗаполнить контур анестетиком Швысокий поток 8 -10 л/мин. O 2 Шпоказатель испарителя: 8 % период: мин. 40 -45 сек опустошить мешок 2 и более раз ● Нарушение: неправильное заполнение ● Результат: затянувшаяся индукция

Комбинация севофлюрана • Фентанил 3 мкг/кг : • Апноэ – интубация – отсутствие возбуждения • Бензодиазепины (премедикация) : • Возможно сокращение времени индукции анестезии в 2 раза • Закись азота : • 60% N 2 O (0, 5 MAК ) позволяет снизить на 0, 5 MAК концентрацию севофлурана. Не рекомендуется на этапе индукции, особенно при прогнозируемой трудной интубации трахеи.

Внутривенные анестетики • • Барбитураты Бензодиазепины Кетамин Пропофол

Тиопентал 5 -6 мг/кг У детей до года 5 -8 мг/кг Новорожденные 3 -4 мг/кг Поддерживающая доза 3 -5 мг/кг/час Метаболизируется в 2 раза быстрее чем у взрослых • Апноэ, икота, гемодинамическая нестабильность у компрометированного пациента • Бронхиальная астма • • •

Кетамин • Обеспечивает наркотический и анальгетический компонент • Обязательное сочетание с бензодиазепинами • Доза для в/в индукции 2 мг/кг • Поддержание 0, 5 -3 мг/кг/час • Бронходилатирующий эффект • У 30% детей развивается ПОТР

Оксибутират натрия • Обладает гипнотическим эффектом, элементами ноотропной активности, повышает устойчивость к гипоксии • Кардиодепрессивное действие практически отсутствует • Метаболизируется до СО 2 • Индукционная доза 100 -150 мг/кг • Продолжительность действия до 2 часов

Бензодиазепины Мидазолам • Снотворный, седативный, противосудорожный, релаксирующий эффект; • Вызывает ретро и антероградную амнезию • Возможен прием через рот, ректально, интраназально, в/м, в/в • В/В 0, 15 -0, 2 мг/кг • Поддержание 0, 1 -0, 3 мг/кг/час

Пропофол • Короткодействующий гипнотик • Индукционная доза для детей старшего возраста 2 -2, 5 мг/кг • Для детей младшего возраста до 4 -5 мг/кг • Поддержание 5 -6 -10 мг/кг/час • У детей 1 -3 лет клиренс выше чем у взрослых на 20 -55% - высокий печеночный кровоток • Объем распределения больше на 30 -80%

Пропофол побочные эффекты • • Икота Угнетение дыхания Дозозависимое снижение Оп. СС, АД Брадикардия

Индукция в анестезию

Ингаляционная или внутривенная? Внутривенная Ингаляционная анестезия • Быстрое начало (севофлуран) • Анафилактоидные реакции редки • Нет боли при венепункции (если не нужна вв линия) • Управляемость. Прогнозируемая фармакокинетика и управляемая фармакодинамика • Нет аккумуляции • Все средства в одном • Нет раздражения ДП • Нет загрязнения операционной • Нет злокачественной гипертермии • Предсказуемая фармакокинетика и фармакодинамика • Нет гепатитов • Сердечные аритмии редки • Специфичность действия • Меньше кардиодепрессии, чем у ингаляционных (опиоиды) • Меньше риск гипоксии

Педиатрические особенности • До 70% всех видов обезболивания у детей составляет ингаляционная анестезия. • Индукция в анестезию у детей должна быть безболезненной, быстрой, комфортной. • Обеспечение периферического венозного доступа у маленьких детей иногда представляет значительные технические трудности. • Во время индукции (до венепункции) очень важно избегать возбуждения, кашля, угнетения дыхания, ларингоспазма. • Индукционный агент не должен оказывать выраженного влияния на центральную гемодинамику и перфузию головного мозга, что особенно важно в Заболотский Д. В. условиях предоперационной гиповолемии.
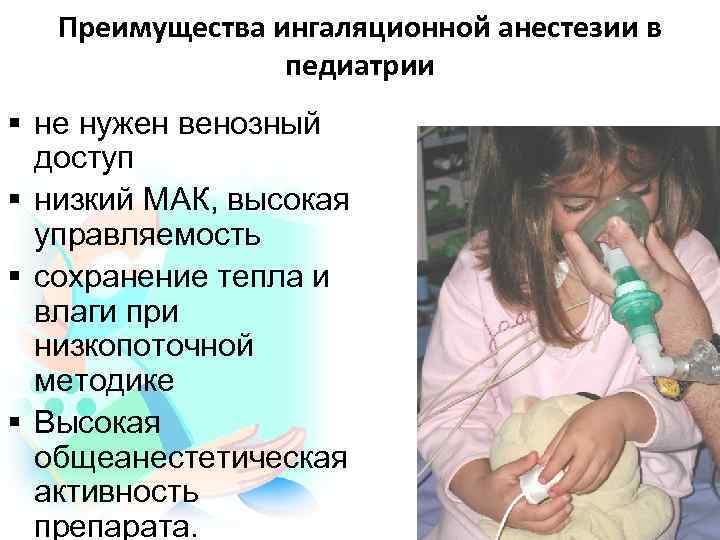
Преимущества ингаляционной анестезии в педиатрии § не нужен венозный доступ § низкий МАК, высокая управляемость § сохранение тепла и влаги при низкопоточной методике § Высокая общеанестетическая активность препарата.
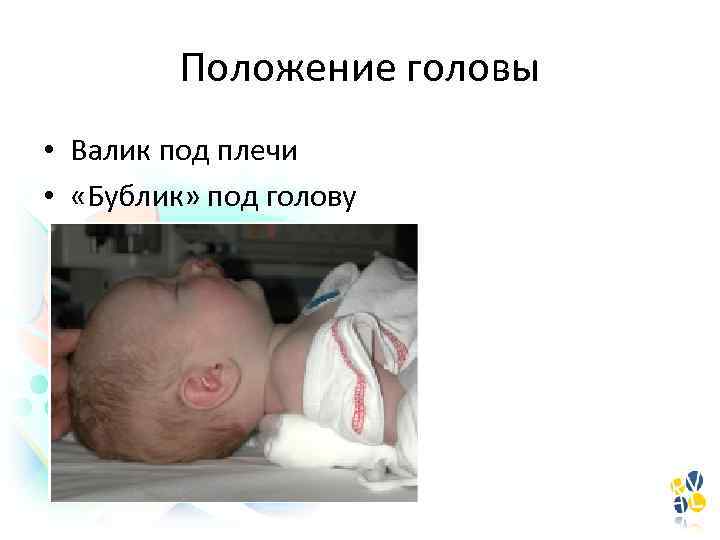
Положение головы • Валик под плечи • «Бублик» под голову
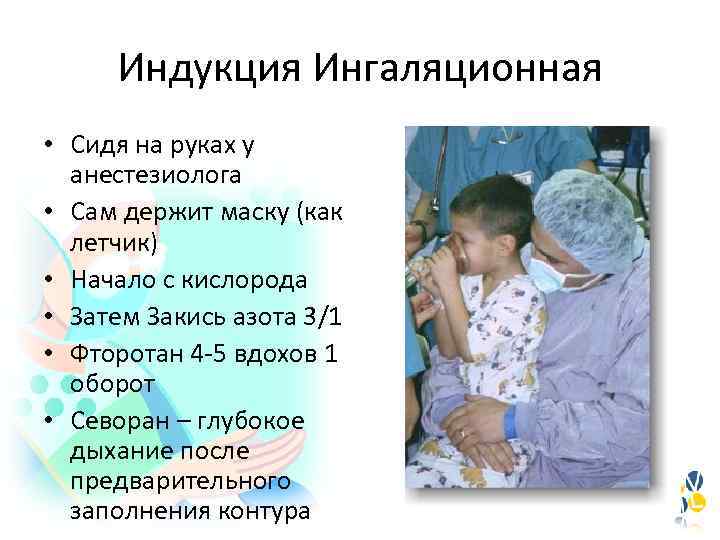
Индукция Ингаляционная • Сидя на руках у анестезиолога • Сам держит маску (как летчик) • Начало с кислорода • Затем Закись азота 3/1 • Фторотан 4 -5 вдохов 1 оборот • Севоран – глубокое дыхание после предварительного заполнения контура

Индукция в анестезию 92, 8% родителей уверены, что их присутствие во время индукции помогает детям Ryder IG, Spargo PM (1991) Parents in the anaesthetic room. A questionnaire survey of parents’ reactions. Anaesthesia 46: 977– 979

Индукция Спокойная обстановка Достаточный уровень седации для конкретного больного Любимая игрушка, общение с ребенком. В случае адекватности родителе, возможно их присутствие во время индукции

Быстрая индукция
Обеспечение проходимости дыхательных путей
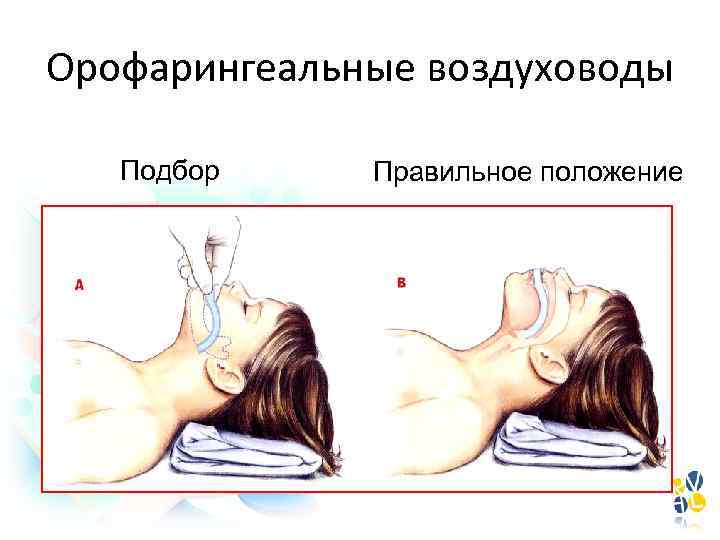
Орофарингеальные воздуховоды Подбор Правильное положение

Лицевая маска Правильное положение маски
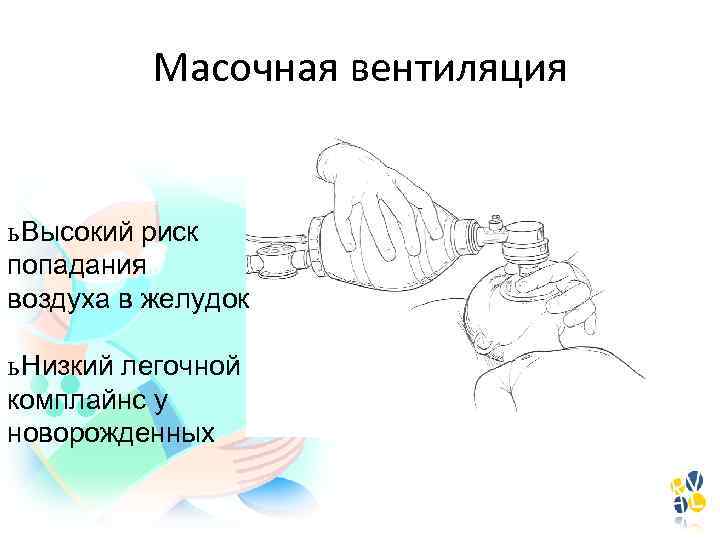
Масочная вентиляция ь Высокий риск попадания воздуха в желудок ь Низкий легочной комплайнс у новорожденных
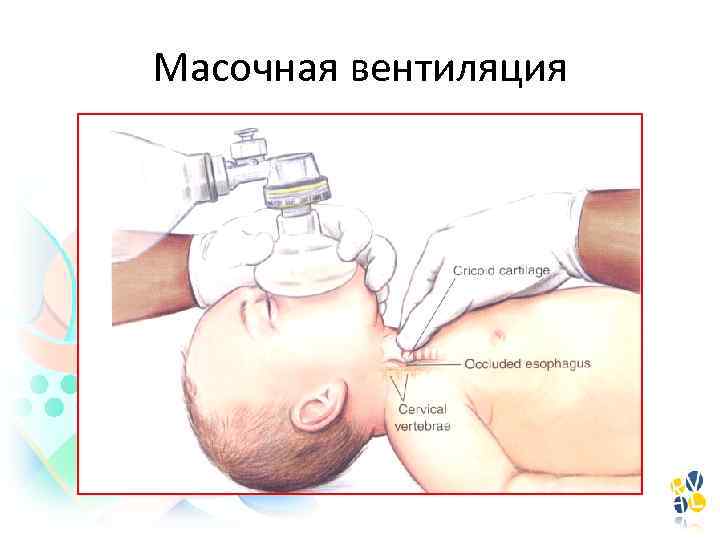
Масочная вентиляция
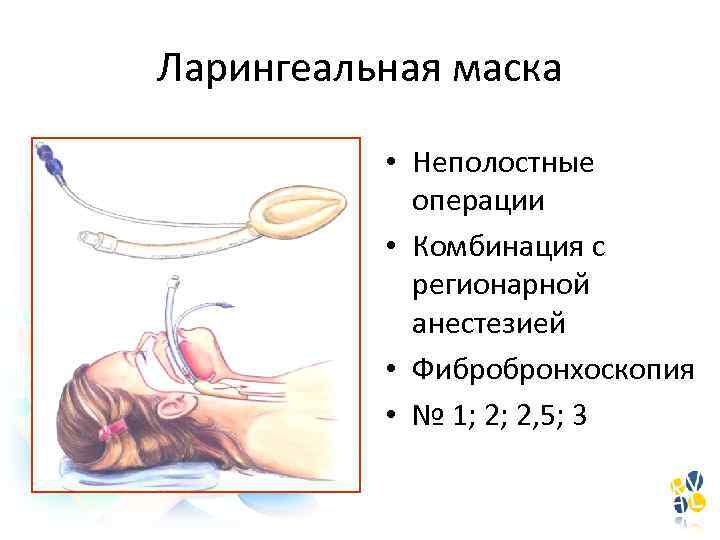
Ларингеальная маска • Неполостные операции • Комбинация с регионарной анестезией • Фибробронхоскопия • № 1; 2; 2, 5; 3
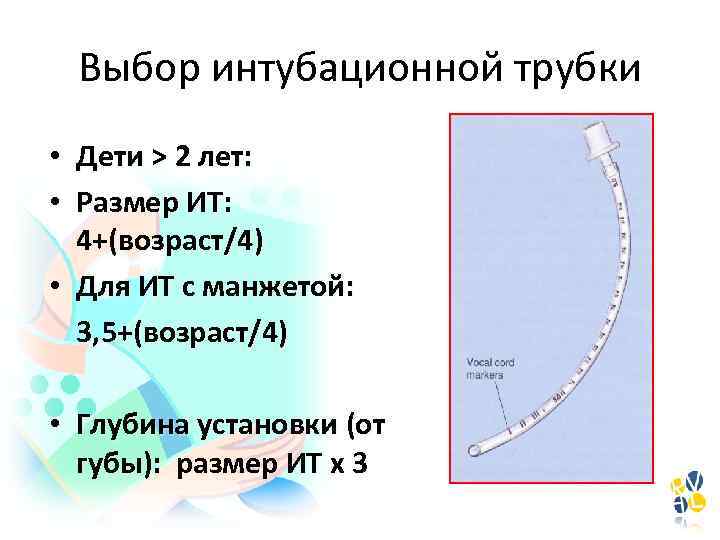
Выбор интубационной трубки • Дети > 2 лет: • Размер ИТ: 4+(возраст/4) • Для ИТ с манжетой: 3, 5+(возраст/4) • Глубина установки (от губы): размер ИТ x 3
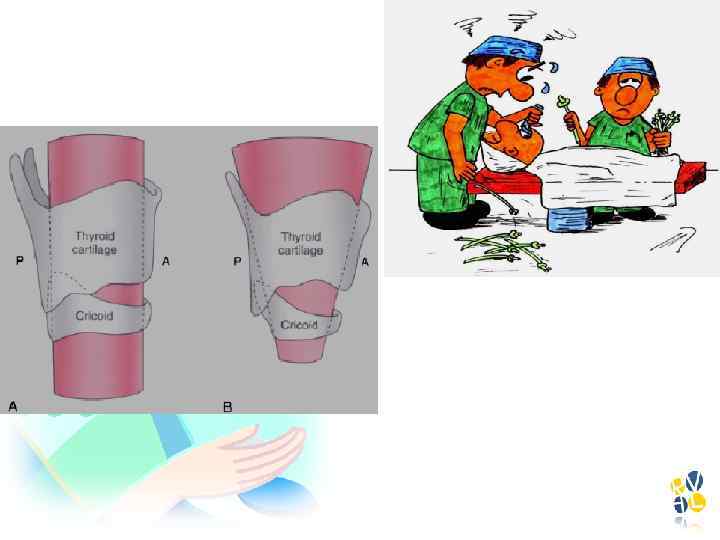

Ориентировочный размер ИТ равен концевой фаланге мизинца ребенка? ? ? • van den Berg AA, Mphanza T. Choice of tracheal tube size for children: finger size or age-related formula? Anaesthesia. 1997; 52: 701– 703 • King BR et al. Endotracheal tube selection in children: a comparison of four methods. Annals Emerg Med. 1993; 22: 530– 534.

Интубационные трубки • До 5 лет используются трубки без манжеты • Малый диаметр трахеи • Узкое кольцо щитовидного хряща
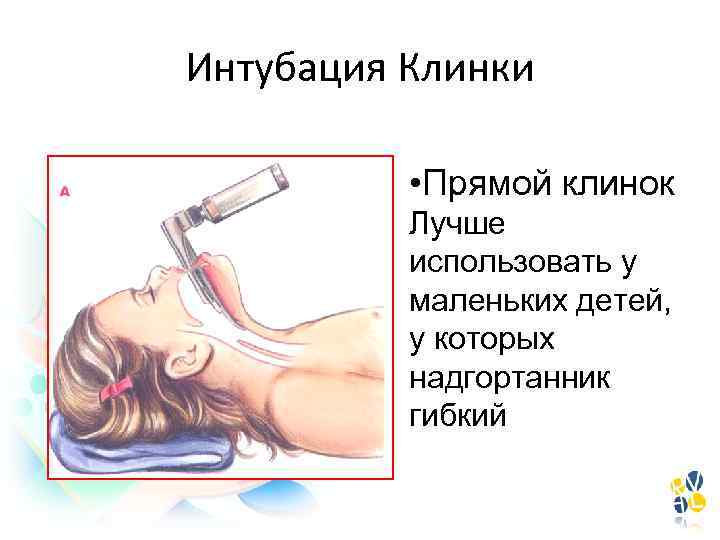
Интубация Клинки • Прямой клинок Лучше использовать у маленьких детей, у которых надгортанник гибкий
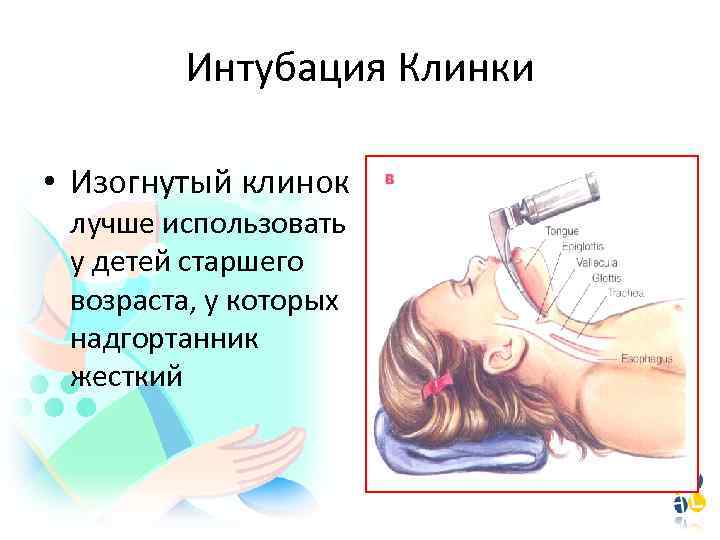
Интубация Клинки • Изогнутый клинок лучше использовать у детей старшего возраста, у которых надгортанник жесткий
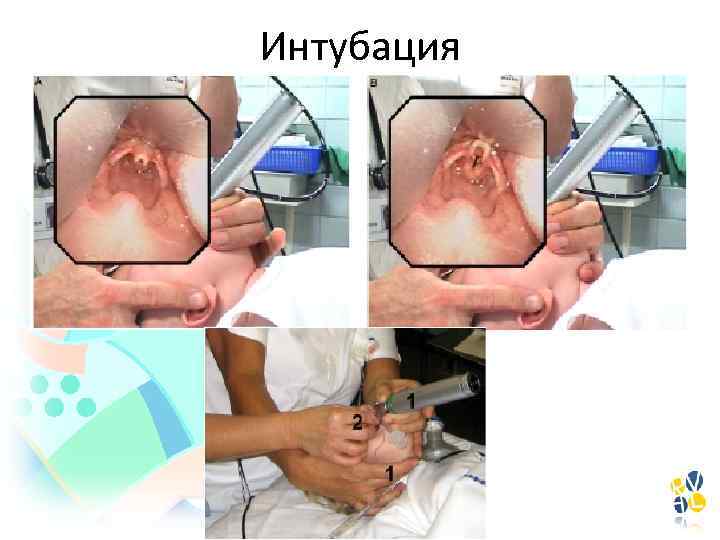
Интубация

Сценарий «Не могу вентилировать, не могу интубировать» у детей 1 -8 лет

Самораздувающиеся мешки Новорожденные, недоношенные (240 ml) <2. 5 kg Взрослые (1600 ml) >25 kg h Дети (500 ml) 2. 5 – 25 kg
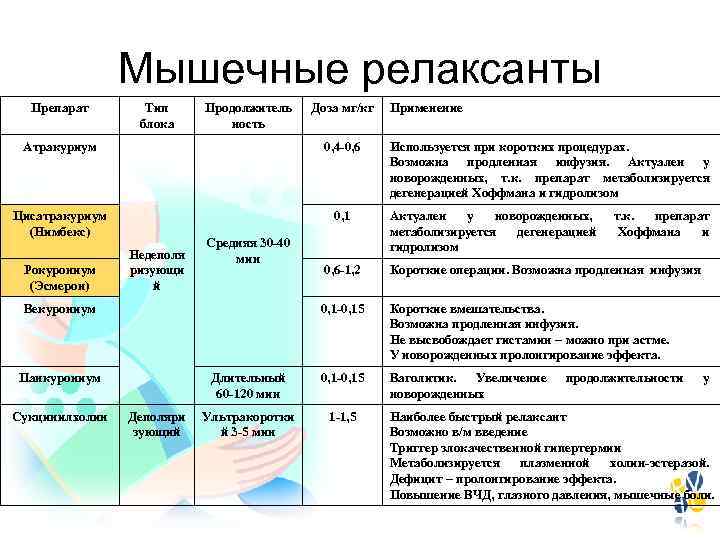
Мышечные релаксанты Препарат Тип блока Продолжитель ность Доза мг/кг Атракуриум 0, 4 -0, 6 Цисатракуриум (Нимбекс) 0, 1 Рокурониум (Эсмерон) Недеполя ризующи й Средняя 30 -40 мин Используется при коротких процедурах. Возможна продленная инфузия. Актуален у новорожденных, т. к. препарат метаболизируется дегенерацией Хоффмана и гидролизом Актуален у новорожденных, метаболизируется дегенерацией гидролизом т. к. препарат Хоффмана и 0, 6 -1, 2 Короткие операции. Возможна продленная инфузия 0, 1 -0, 15 Короткие вмешательства. Возможна продленная инфузия. Не высвобождает гистамин – можно при астме. У новорожденных пролонгирование эффекта. Длительный 60 -120 мин 0, 1 -0, 15 Ваголитик. Увеличение новорожденных Ультракоротки й 3 -5 мин 1 -1, 5 Векурониум Панкурониум Сукцинилхолин Применение Деполяри зующий продолжительности у Наиболее быстрый релаксант Возможно в/м введение Триггер злокачественной гипертермии Метаболизируется плазменной холин-эстеразой. Дефицит – пролонгирование эффекта. Повышение ВЧД, глазного давления, мышечные боли.

Поддержание анестезии • • Ингаляция севофлюрана, фторотана МАК. Пропофол до 4 мг/кг/час Тиопентал 3 -5 -6 мг/кг/час Дормикум 0, 1 -0, 3 мг/кг/час Кетамин 1 -2 мг/кг/час Фентанил 5 -15 мкг/кг/час Центральная анальгезия фентанил

Центральная анальгезия у новорожденных • • • Индукция Дормикум, сибазон в стандартных дозах Фентанил до 15 -20 мкг/кг (фракционно) Поддержание Сибазон до 0, 1 -0, 15 мг/кг/час Фентанил 15 мкг/кг/час

Критерии готовности к экстубации • Отсутствие депрессии дыхания • Восстановление защитных рефлексов с гортани и глотки (ВДП) • Спонтанный ДО 6 -8 мл/кг • Фракция кислорода 40% • Нормотермия (более 360 С) • Стабильная гемодинамика, отсутствие значительной кровопотери • Отсутствие крови в дыхательных путях • На фоне остаточного действия анестетиков

Порядок выполнения экстубации • Сананция ротоглотки и ТБД (не использовать толстые катетеры – риск гипоксии и ателектазирования) • Маневр рекрутмент после санации • После экстубации – ингаляция кислорода

Противопоказания к экстубации во сне • Трудные дыхательные пути • Операции на ВДП (лор, стоматология) • Полный желудок

Осложнения экстубации • Ларингоспазм • Неадекватное дыхание вследствие ранней экстубации • Постинтубационный стеноз гортани

Ларингоспазм причины • Наличие в ротоглотке слизи, крови при индукции или пробуждении • Интенсивная болевая стимуляция при поверхностной анестезии • Высокий риск повреждения дыхательных путей при интубации

Ларингоспазм Факторы риска • Малый возраст • Воспалительные заболевания ВДП (перенесенные или имеющиеся в настоящий момент) • Операции на ВДП • Курение дома • Анестезиолог с малым опытом работы с детьми • Интубация без релаксантов • Бронхиальная астма • Тиопентал>Севофлюран>Пропофол для индукции • ЭТА>ЛМ>Лицевая маска
Ларингоспазм

Ларингоспазм Помощь • Вентиляция тугой маской 100% кислородом • Выдвижение челюсти вперед (О 2+анестетик) • В/в пропофол 0, 5 -1 -2 мг/кг • В/в Сукцинилхолин 0, 1 -0, 25 -0, 3 мг/кг • В/м Сукцинилхолин 4 -5 мг/кг (грудная или дельтовидная мышца + массаж) • Пропофол 0, 5 мг/кг за 60 сек до экстубации • Атропин

Постинтубационный стеноз • Ингаляция рацемического адреналина • Ингаляция 0, 1% раствора адреналина в разведении 1/10

Мониторинг • Дыхательный (Pin; Кривая поток/объем; Sp. O 2; ex. CO 2 • Кардиомониторинг: ЧСС, ЭКГ, н. АД, диурез • Температурный мониторинг • Мониторинг глубины анестезии (BIS, ЭЭГ, CSI, Narcotrend) • Мониторинг нейромышечной проводимости

Мониторинг вызванных потенциалов головного мозга
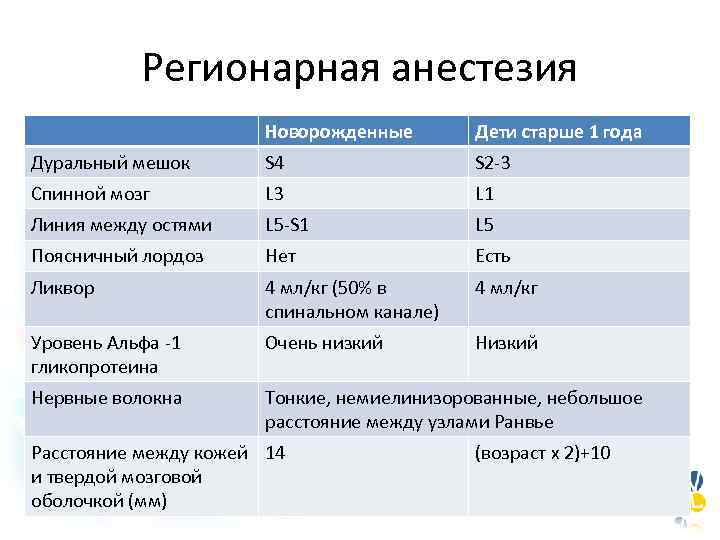
Регионарная анестезия Новорожденные Дети старше 1 года Дуральный мешок S 4 S 2 -3 Спинной мозг L 3 L 1 Линия между остями L 5 -S 1 L 5 Поясничный лордоз Нет Есть Ликвор 4 мл/кг (50% в спинальном канале) 4 мл/кг Уровень Альфа -1 гликопротеина Очень низкий Нервные волокна Тонкие, немиелинизорованные, небольшое расстояние между узлами Ранвье Расстояние между кожей 14 и твердой мозговой оболочкой (мм) (возраст х 2)+10

Регионарная анестезия • Большее разведение препарата при спинальном введении • Больший объем и меньшая концентрация местного анестетика требуется для создания адекватного блока • Быстрая адсорбция анестетика из эпидурального пространства (жир, вены) • Отсутствие гемодинамического ответа (стабильное АД и СВ) на симпатический блок у детей до 7 лет (исключая высокий эпидуральный блок) – низкий симпатический тонус

Периферические блоки • Проводниковая анестезия конечностей • Параумбиликальный блок (пупочная грыжа) • Илиоингуинальный блок (паховая грыжа, водянка оболочек яичка) • Пенильный блок (фимоз, гипоспадия) • ТАР блок • Лидокаин 5 мг/кг • Ропивакаин 2, 5 мг/кг (c 1 года) • Бупивакаин 2 мг/кг (с 12 лет)

Периферические блоки • УЗИ-сканер • Нейростимулятор
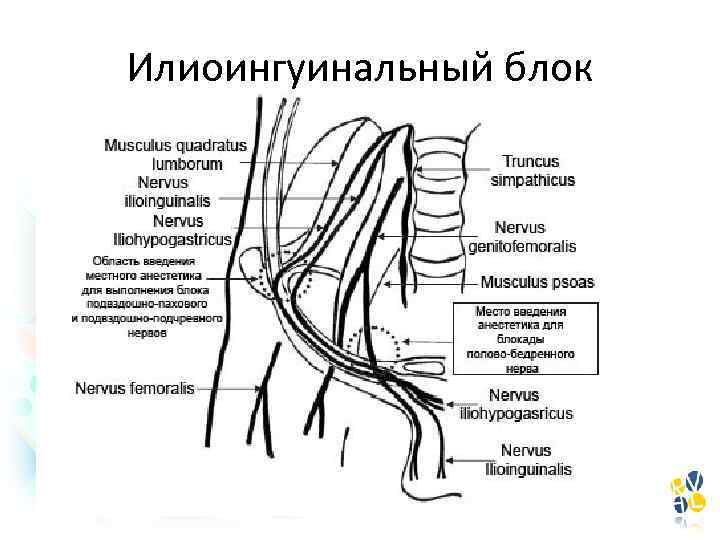
Илиоингуинальный блок

Нейроаксиальные блокады • Эпидуральная анестезия • Каудальная анестезия • Спинальная анестезия

Спинальная анестезия • Нижний этаж брюшной полости, нижние конечности; • Новорожденные, недоношенные дети с компрометированными легкими; • Травматология, ортопедия

Спинальная анестезия • Лидокаин 1% - 1 -1, 5 мг/кг • Бупивакаин 0, 25% - 0, 2 -0, 25 мг/кг • Ропивакаин 0, 5% - 0, 25 -0, 3 мг/кг • Нейротоксичность!!!

Эпидуральная анестезия • Травматичные торакальные, абдоминальные операции • Ортопедо-травматологические вмешательства

Эпидуральная анестезия • • • Размеры эпидуральных катетеров: 20 G; 24 G Начальная доза местного анестетика Ропивакаин 0, 5% 2 мг/кг Бупивакаин 0, 25% 1, 5 -2 мг/кг Лидокаин 1% до 5 мг/кг

Каудальная (сакральная) анестезия • Коррекция косолапости • Пластика полового члена (гипоспадия) • Клиторовагинопластика (адреногенитальный синдром) • Орхиопексия (крипторхизм) • Промежностная аноректопластика (атрезия ануса)

Каудальная (сакральная) анестезия • Лидокаин 1% -5 -7 мг/кг с адреналином 1/200000 -1/400000 • Бупивакаин 0, 25% 2 мг/кг • Ропивакаин 0, 5% 2 -2, 5 мг/кг • Длительность блока до 5 -6 часов

Периоперационная жидкостная терапия • Цель: • Поддержание жидкостного и электролитного баланса • Коррекция гиповолемии • Обеспечение адекватной тканевой перфузии


Периоперационная жидкостная терапия Pediatrics 1957 • Рекомендовали 5% глюкозу/0, 2% Na. Cl для базовой инфузионной терапии • А основании количества электролитов женского молока
• Первая публикация – 16 здоровых детей – Все оперировались планово – Тяжелая Гипонатриемия и Отек мозга • смерть/ перманентные неврологические нарушения – Все получили Гипотонический Гипонатриемический раствор

Неврологические нарушения вследствие госпитальной гипонатриемии после гипотонических растворов (Moritz ML 2004)

. . . Oct. 1, 2006 • • Риск развития гипонатриемии после получения гипотонических растворов в 17. 2 раза больше • Назначние гипотонических растворов не надежно/вредно

Периоперационная жидкостная терапия • Национальные Рекомендации 2007 (UK GOVERNMENT SAFETY AGENCY) • 4% раствор глюкозы и 0, 18% раствор натрия хлорида не должен использоваться в рутинной практике • Интра- и послеоперационно использовать только изотонические растворы

Интраоперационная жидкостная терапия - Тоничность • ЭЦЖ Na & Cl Бикарбонат, Ca, K – Лактированный Рингер – Физ. Раствор (Normal saline) • Na (154) • Большие количества - гиперхлоремический метаболический ацидоз - без осложнений (взрослые)

Интраоперационная жидкостная терапия - глюкоза • Гипогликемия • Стресс-гормоны • Ауторегуляция мозгового кровотока (300% ) • Переход на цикл Кребса с нарушением гомеостаза • Гипергликемия • Ауторегуляция мозгового кровотока • Смертность (3 -6 ) • Осмотический диурез

Контрольные рандомизированные слепые исследования ЛР с 0. 9% или 1% декстрозы • Без гипогликемии 1 час после операции • Уровень глюкозы в конце операции повышался (стресс) • Норма в группе без декстрозы

Интраоперационная жидкостная терапия - Глюкоза • Физ. раствор (0. 3% и 0. 4%) и декстроза (5% и 2. 5%) Hongnat J. M. , et al. Evaluation of current paediatric guidelines for fluid therapy using two different dextrose hydrating solutions. Paediatr. Anaesth. 1991: 1: 95 -100 • Лактированный Рингер и декстроза (1% и 2. 5%) Dubois M. C. Lactated Ringer with 1% dextrose: an appropriate solution for peri-operative fluid therapy in children. Paediatr. Anaesth. 1992; 2: 99 -104 1. Менее концентрированные р-ры с большим содержанием декстрозы-больше риск гипергликемии и гипонатриемии 2. Оптимум-Лактированный Рингер и декстроза 1%

Рекомендции Кристаллоиды- раствор выбора • D 5% 0. 45 Na. Cl, D 5% 33 Na. CL…. не должны использоваться рутинно у здоровых детей • ЛР - при низком риске гипогликемии • ЛР 1% - раствор по гипо/гипергликемии
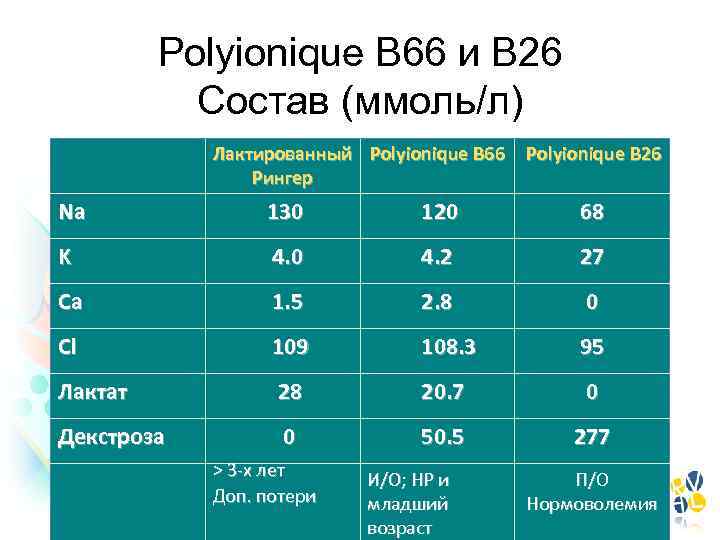
Polyionique B 66 и B 26 Состав (ммоль/л) Лактированный Polyionique B 66 Рингер Polyionique B 26 Na 130 120 68 K 4. 0 4. 2 27 Ca 1. 5 2. 8 0 Cl 109 108. 3 95 Лактат 28 20. 7 0 Декстроза 0 50. 5 277 > 3 -х лет Доп. потери И/О; НР и младший возраст П/О Нормоволемия

Рекомендции (Франция) • Polyionique B 66 - для рутинной интраоперационной жидкостной терапии у детей – Снижает риск тяжелой гипонатриемии – % глюкозы - компромиссное решение для предотвращения гипо/гипергликемии

Рекомендции Кристаллоиды - раствор выбора • Короткие операции( миринготомия, …) – Нет необходимости • Операции 1 -2 ч. – 5 -10 мл/кг + кровопотеря мл/кг • Длинные комплексные операции – Правило 4 -2 -1 – 10 -20 мл/кг ЛР/физ. раствор + кровопотеря

Периоперационная жидкостная терапия • Количество часов голодания х часовую физ. потребность – 50% - 1 -й час – 25% - 2 -й час – 25% - 3 -й час Furman E. , Anesthesiology 1975; 42: 187 -193

Интраоперационная жидкостная терапия - Объем • Рекомендации в соответствие с возрастом и тяжестью травмы • 1 -й час – 25 мл/кг ≤ 3 г. , 15 мл/кг ≥ 4 г. • Дальнейшее время • (Физ. потребность 4 мл/кг/час+травма) – Легкая - 6 мл/кг/ч – Средней тяжести - 8 мл/кг/ч – Тяжелая -10 мл/кг/ч + кровопотеря Berry F. , ed. Anesthetic Management of Difficult and Routine Pediatric Patients. , pp. 107 -135. (1986). ,

Интраоперационная жидкостная терапия - Тоничность • Изотоничный перенос жидкости из ЭЦЖ в нефункциональное 3 -е пространство • >50 мл/кг/ч - НЭК у недоношенных § ВКЖ § ЭКЖ • 1 мл/кг/ч-малые операции плод НР 4 -6 мес • 15 -20 мл/кг/чабдоминальные

Рекомендции Зависимость от хирургической травмы • • • Минимальная 3 -5 мл/кг/ч Средняя 5 -10 мл/кг/ч Большая 8 -20 мл/кг/ч

Кровопотеря Расчёт максимально допустимого объёма кровопотери МДОК = Вес (кг) x ОЦК (мл/кг) x (Ht исх – 25) Ht сред Ht исх – исходный гематокрит; Ht сред – среднее от Ht исх и 25%. Объём циркулирующей крови: Недоношенный новорожденный 90 – 100 мл/кг; Доношенный новорожденный 80 – 90 мл/кг; Дети < 1 года 75 – 80 мл/кг; Старше 1 года 70 – 75 мл/кг.

Инфузионная терапия • При небольших потерях изотонические кристаллоиды (Рингер, 0, 9% Na. Cl, стерофундин) • При больших потерях в третье пространство, дефиците ОЦК в состав ИТ включаются плазмозаменители (ГЭК, гелофузин) 10 -20 мл/кг. • При кровопотере > 20%, (у новорожденных > 10%) ОЦК проводится гемотрансфузия. При кровопотере > 30% ОЦК в состав включается СЗП

Тактика интенсивной терапии • При кровопотере 15 – 20% ОЦК применяются только солевые растворы; • Кровопотеря более 20 – 25% ОЦК сопровождается СЛН и симптомами гиповолемического шока и возмещается солевыми растворами, плазмозаменителями (гелофузин, ГЭК), эритромассой; • При кровопотере более 30 – 40% ОЦК в программу ИТ включается СЗП 10 – 15 мл/кг. Данные рекомендации являются ориентировочными. В конкретной клинической ситуации необходимо ориентироваться на АД, ЦВД, показатели эритроцитов Hb, Ht, коагулограмму.

Принципы гемотрансфузионной терапии у детей • Основной документ, регламентирующий применение компонентов крови у детей - приказ № 363; • Основные принципы проведения гемотрансфузий принципиально не отличается от таковых у взрослых пациентов, кроме периода новорожденности;

Переливание эритроцитосодержащих компонентов. Основная цель – восстановление кислородотранспортной функции крови в результате снижения количества эритроцитов. Показания. • Острые анемии вследствие развившегося кровотечения при травмах, хирургических операциях, заболеваниях желудочнокишечного тракта. Гемотрансфузия показана при острой кровопотере > 20% ОЦК. • Алиментарные анемии, протекающие в тяжелой форме и связанные с дефицитом железа, витамина В 12, фолиевой кислоты; • Анемии, при депрессиях кроветворения (гемобластозы, апластический синдром, острые и хронические лейкозы, почечная недостаточность и т. д. ), приводящие к гипоксемии. • Анемии при гемоглобинопатии (талассемия, серповидноклеточная анемия). • Гемолитические анемии (аутоимунные, ГУС)

Переливание эритроцитосодержащих компонентов. • При наличии анемии не связанной с о. кровопотерей решение вопроса основывается на следующих факторах: 1. Наличие признаков гипоксемии (одышка, тахикардия) и тканевой гипоксии (↑ лактата, метаболический ацидоз); 2. Наличие у ребёнка сердечно-лёгочной патологии; 3. Не эффективность методов консервативной терапии. Показания, при наличии тканевой гипоксии • Hb < 70 г/л; • Ht < 25%.

Нормальные показатели Hb • • • При рождении 140 – 240 г/л 3 месяца 80 -140 г/л 6 мес-6 лет 100 -140 г/л 7 -12 лет 110 -160 г/л Взрослые 115 -180 г/л Anaesth Intensive Care Med. 2012; 13: 20 -27

Показания к гемотрансфузии До 4 мес • менее 120 г/л для рожденных недоношенными или доношенными с анемией; • 110 г/л для детей с хронической кислородной зависимостью; • 120 -140 г/л при тяжелой патологии легких; • 70 г/л при поздней анемии у стабильных детей; • 120 г/л при острой кровопотере более 10% ОЦК. Anaesth Intensive Care Med. 2012; 13: 20 -27

Показания к гемотрансфузии Старше 4 месяцев • 70 г/л для стабильных детей; • 70 -80 г/л для критически больных детей; • 80 г/л при периоперационном кровотечении; • 90 г/л при синих пороках сердца; • Талассемия (при недостаточной активности костного мозга) 90 г/л. • Гемолитическая анемия 70 -90 г/л или более 90 г/л при перенесенном кризе. • При оперативных вмешательствах 90 -110 г/л. • Количество патологического Hb не более 30% и менее 20% при торакальной нейрохирургии Anaesth Intensive Care Med. 2012; 13: 20 -27

Сокращение гемотрансфузий • • Максимальный гемоглобин Острая нормоволемическая гемодилюция Предупреждение высокого венозного давления Использование жгутов, где возможно Хирургическая техника (диатермия, клеи) Гиперволемическая гемодилюция Транексамовая кислота Использование Cellsavers Anaesth Intensive Care Med. 2012; 13: 20 -27

Показания для переливания ПСЗ: • ДВС синдром; • острая массивная кровопотеря более 30% объема циркулирующей крови с развитием геморрагического шока; • болезни печени, сопровождающиеся снижением продукции плазменных факторов свёртывания, если есть кровотечение, либо перед оперативным вмешательством; • ожоговая болезнь, сопровождающаяся плазмапотерей и ДВС синдромом; • обменный плазмаферез. Коагулограмма: - при снижении фибриногена до 0, 8 г/л; - при снижении ПТИ менее 60%; - при удлинении ТВ или АЧТВ более чем в 1, 8 раза от контроля.

Особенности переливания ПСЗ. • Доза ПСЗ 10 – 15 мл/кг; • При ДВС с геморрагическим синдромом 20 мл/кг; • Про заболеваниях печени со снижением уровня факторов свертывания и кровоточивостью 15 мл/кг, с последующим повторным переливанием ч/з 4 – 8 часов 5 – 10 мл/кг; • Приготовление ПСЗ в размораживателе Т 37 о. С • После размораживания д. б. использована в течении часа.

Переливание тромбоконцентрата. • Тромбоциты менее 5 x 109 л при наличии или отсутствии кровотечений и кровоточивости; • Тромбоциты менее 20 x 109 л при наличии у больного септического состояния, ДВС; • Тромбоциты менее 50 x 109 л при выраженном геморрагическом синдроме, необходимости выполнения хирургических вмешательств или других инвазивных диагностических процедур. • Тромбоциты менее 10 x 109 л у больных острым лейкозом на фоне химиотерапии. Профилактическое переливание тромбоконцентрата с глубокой тромбоцитопенией (20 -30 x 109/л) амегакариоцитарной природы без признаков спонтанной кровоточивости показано при наличии сепсиса на фоне агранулоцитоза и ДВС.

Гемотрансфузионная терапия у новорожденных. В неонатальном периоде к анемии предрасполагают: 1. Анатомо-физиологические особенности: • Смена синтеза Нb с фетального на взрослый; • Короткий цикл жизни эритроцита (12 – 70 дн. ); • Низкий уровень эритропоэтина; • Эритроциты обладают сниженной фильтруемостью (повышенное разрушение). 2. Недоношенность (более низкие показатели красной крови и более тяжёлое развитие анемии); 3. Ятрогенная анемия вследствие многократного взятия крови для исследований.

Показания. • при рождении Ht < 40%; • при наличии ДН (РДСН) или синего порока сердца с Ht < 40% в первые 7 дней жизни; • при отсутствии лёгочно-сердечной патологии с Ht < 30% в первые 7 дней жизни и Ht < 25% в последующем; • при проведении небольших плановых операций у стабильных новорожденных уровень Ht должен быть не менее 25%; • при проведении оперативного лечения у детей с тяжёлой сердечно-лёгочной патологией уровень Ht должен быть выше 40%; • при кровопотере > 10% ОЦК (↓ УО без ↑ ЧСС); • при наличии клинических выраженных признаков тяжёлой анемии – гипоксемии (тахикардия > 180 и/или тахипноэ > 80) и более высоких показателях Ht.

Правила проведения гемотрансфузий новорожденным: • Все трансфузии новорожденным рассматриваются как массивные. • Переливаются только фильтрованные или отмытые эритроциты по индивидуальному подбору. • Скорость переливания эритроцитарной массы составляет 2 -5 мл/кг массы тела в час под обязательным контролем показателей гемодинамики и дыхания. • При быстрых трансфузиях (0, 5 мл/кг массы тела в мин. ) необходимо предварительно согреть эритромассу. • АВО тестирование проводится только с эритроцитами реципиента, используя анти-А и анти-В реагенты, поскольку природные антитела в раннем возрасте обычно не выявляются. • При ГБН, вызванной анти-D антителами, переливают только резус - отрицательную кровь. • Если же патогенные антитела не являются анти-D антителами, новорожденному можно переливать резус - положительную кровь.

Ребенок – не маленький взрослый!
Особенности Анестезии у детей.ppt