Основа реаниматологии 3 курс.ppt
- Количество слайдов: 50
 «Основы реаниматологии»
«Основы реаниматологии»
 Реаниматология (re - вновь, animare - оживлять) - наука об оживлении, которая изучает этиологию, патогенез и лечение синдромов, объединенных в понятие «терминальные состояния» . В. А.
Реаниматология (re - вновь, animare - оживлять) - наука об оживлении, которая изучает этиологию, патогенез и лечение синдромов, объединенных в понятие «терминальные состояния» . В. А.
 Терминальные состояния Предагония Терминальная пауза Агония Клиническая смерть
Терминальные состояния Предагония Терминальная пауза Агония Клиническая смерть
 Предагония Сознание угнетено, кожна бледная или цианотичная, рефлексы сохранены, тахипноэ и тахикардия сменяются брадипноэ и брадикардией, артериальное давление снижается до 60 мм. рт. ст. и ниже, пульс нитевидный, возможны нарушения сердечного ритма. Длится от нескольких часов до 2 суток.
Предагония Сознание угнетено, кожна бледная или цианотичная, рефлексы сохранены, тахипноэ и тахикардия сменяются брадипноэ и брадикардией, артериальное давление снижается до 60 мм. рт. ст. и ниже, пульс нитевидный, возможны нарушения сердечного ритма. Длится от нескольких часов до 2 суток.
 Терминальная пауза Непродолжительное (1 -2 минуты) состояние, характеризующееся остановкой дыхания, отсутствием пульса на периферических артериях, отсутствием сознания и угнетением всех рефлексов.
Терминальная пауза Непродолжительное (1 -2 минуты) состояние, характеризующееся остановкой дыхания, отсутствием пульса на периферических артериях, отсутствием сознания и угнетением всех рефлексов.
 Агония характеризуется внезапной активацией стволовых центров, повышением артериального давления, восстановленем синусового ритма, усиленем дыхания и электрической активности мозга. Длится несколько минут и заканчивается полным угнетением всех жизненных функций.
Агония характеризуется внезапной активацией стволовых центров, повышением артериального давления, восстановленем синусового ритма, усиленем дыхания и электрической активности мозга. Длится несколько минут и заканчивается полным угнетением всех жизненных функций.
 Клиническая смерть Наступает с момента полного прекращения кровообращения, характеризуется: 1. Отсутствие пульса на сонных артериях 2. Отсутствие дыхания 3. Отсутствие сознания 4. Широкий зрачок без реакции на свет 5. Выраженный цианоз
Клиническая смерть Наступает с момента полного прекращения кровообращения, характеризуется: 1. Отсутствие пульса на сонных артериях 2. Отсутствие дыхания 3. Отсутствие сознания 4. Широкий зрачок без реакции на свет 5. Выраженный цианоз
 ЭТИОЛОГИЯ НЕКАРДИАЛЬНЫЕ ПРИЧИНЫ – 17, 6% ПАТОЛОГИЯ СЕРДЦА – 82, 4% (!!!)
ЭТИОЛОГИЯ НЕКАРДИАЛЬНЫЕ ПРИЧИНЫ – 17, 6% ПАТОЛОГИЯ СЕРДЦА – 82, 4% (!!!)
 Ранние признаки остановки кровообращения появляются в первые 10 -15 секунд и включают в себя:
Ранние признаки остановки кровообращения появляются в первые 10 -15 секунд и включают в себя:
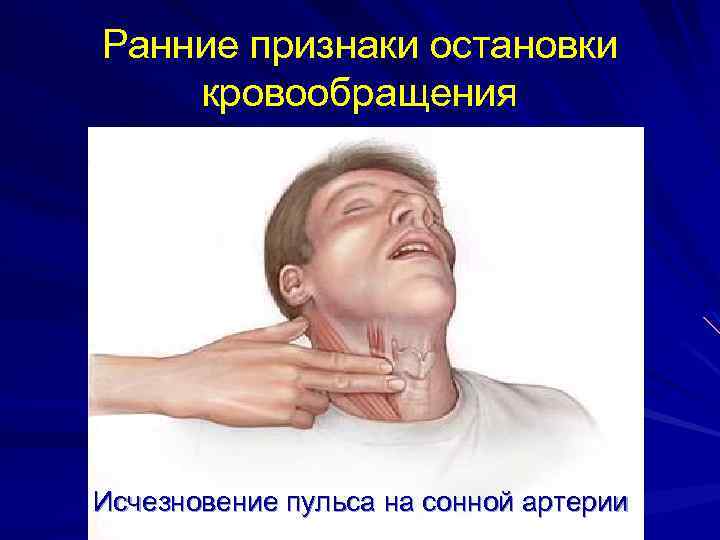 Ранние признаки остановки кровообращения Исчезновение пульса на сонной артерии
Ранние признаки остановки кровообращения Исчезновение пульса на сонной артерии
 Ранние признаки остановки кровообращения потеря сознания через 10 -12 секунд после остановки кровообращения;
Ранние признаки остановки кровообращения потеря сознания через 10 -12 секунд после остановки кровообращения;
 Ранние признаки остановки кровообращения судороги, появляющиеся одновременно с потерей сознания или через несколько секунд.
Ранние признаки остановки кровообращения судороги, появляющиеся одновременно с потерей сознания или через несколько секунд.
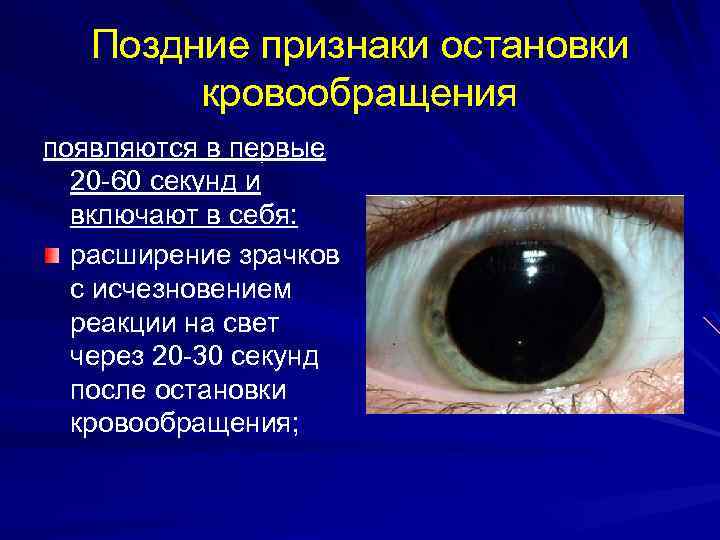 Поздние признаки остановки кровообращения появляются в первые 20 -60 секунд и включают в себя: расширение зрачков с исчезновением реакции на свет через 20 -30 секунд после остановки кровообращения;
Поздние признаки остановки кровообращения появляются в первые 20 -60 секунд и включают в себя: расширение зрачков с исчезновением реакции на свет через 20 -30 секунд после остановки кровообращения;
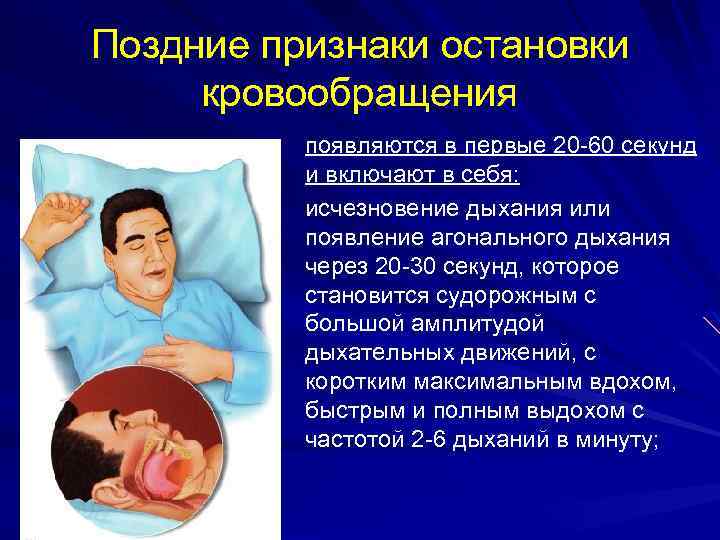 Поздние признаки остановки кровообращения появляются в первые 20 -60 секунд и включают в себя: исчезновение дыхания или появление агонального дыхания через 20 -30 секунд, которое становится судорожным с большой амплитудой дыхательных движений, с коротким максимальным вдохом, быстрым и полным выдохом с частотой 2 -6 дыханий в минуту;
Поздние признаки остановки кровообращения появляются в первые 20 -60 секунд и включают в себя: исчезновение дыхания или появление агонального дыхания через 20 -30 секунд, которое становится судорожным с большой амплитудой дыхательных движений, с коротким максимальным вдохом, быстрым и полным выдохом с частотой 2 -6 дыханий в минуту;
 Поздние признаки остановки кровообращения изменение окраски кожных покровов от бледного или синюшного до землисто-серого
Поздние признаки остановки кровообращения изменение окраски кожных покровов от бледного или синюшного до землисто-серого
 Абсолютные признаки клинической смерти : отсутствия сознания отсутствие дыхания или внезапное появление дыхания агонального типа. отсутствие пульса на магистральных сосудах Жесткий порядок оценки симптомов диктуется дефицитом времени!
Абсолютные признаки клинической смерти : отсутствия сознания отсутствие дыхания или внезапное появление дыхания агонального типа. отсутствие пульса на магистральных сосудах Жесткий порядок оценки симптомов диктуется дефицитом времени!
 При явлениях нормотермии через 3 -5 минут клиническая смерть переходит в биологическую, характеризующуюся гибелью коры головного мозга.
При явлениях нормотермии через 3 -5 минут клиническая смерть переходит в биологическую, характеризующуюся гибелью коры головного мозга.
 Сердечно-легочная и церебральная реанимация БАЗОВЫЕ РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ РАСШИРЕННЫЙ КОМПЛЕКС РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ ПО ПОДДЕРЖАНИЮ ЖИЗНИ
Сердечно-легочная и церебральная реанимация БАЗОВЫЕ РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ РАСШИРЕННЫЙ КОМПЛЕКС РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ ПО ПОДДЕРЖАНИЮ ЖИЗНИ
 Цель базисной СЛР поддержание адекватной вентиляции и кровообращения до момента, когда появится возможность выявить и устранить причину остановки сердца.
Цель базисной СЛР поддержание адекватной вентиляции и кровообращения до момента, когда появится возможность выявить и устранить причину остановки сердца.
 Последовательность действий при обнаружении пострадавшего ПОСМОТРЕТЬ НА ЧАСЫ! ПОЗВАТЬ НА ПОМОЩЬ! А – airway open В - breathing С - circulation
Последовательность действий при обнаружении пострадавшего ПОСМОТРЕТЬ НА ЧАСЫ! ПОЗВАТЬ НА ПОМОЩЬ! А – airway open В - breathing С - circulation
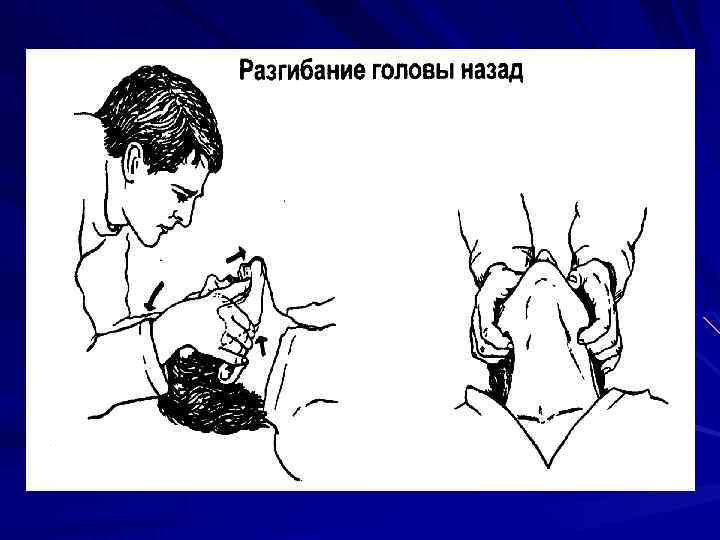
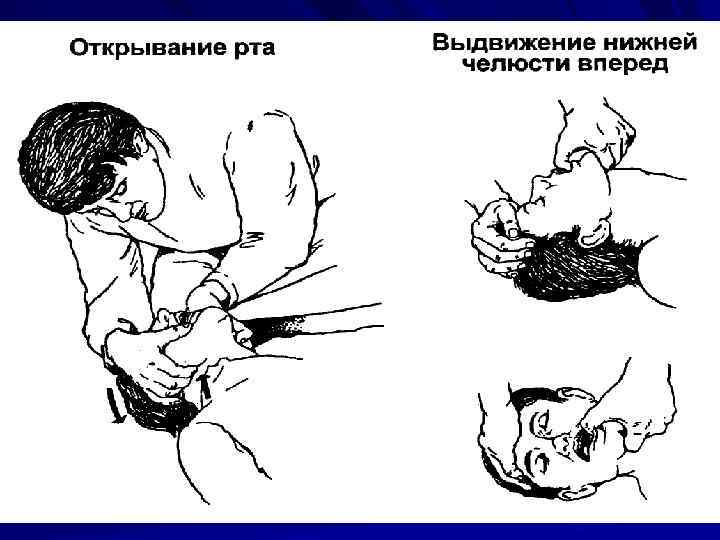
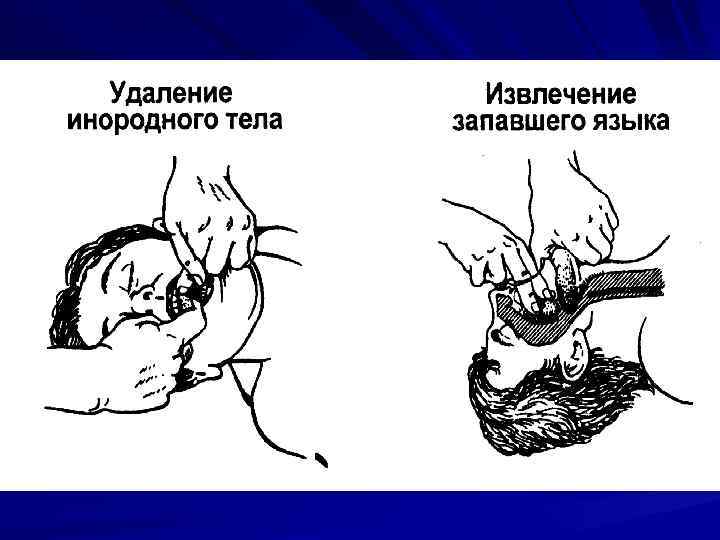
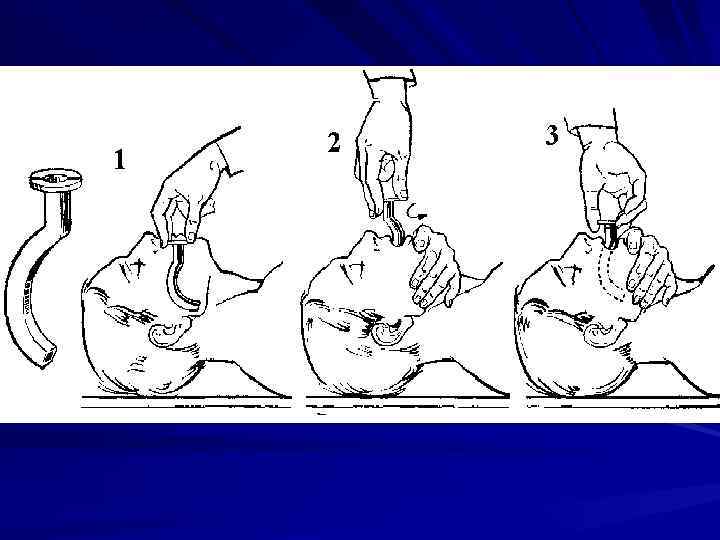
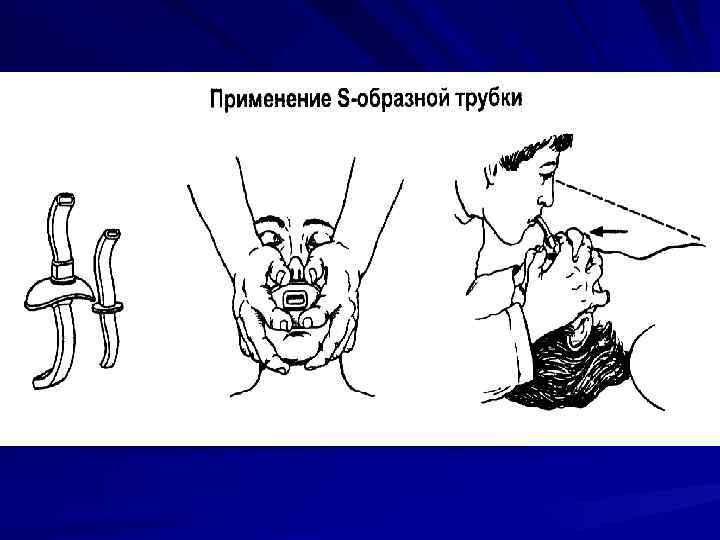
 Типичные проблемы, возникающие при восстановлении проходимости дыхательных путей 1. Опасность переразгибания головы у стариков 2. Опасность переразгибания головы при травмах шейного отдела позвоночника 3. Челюсть «не выводится» 4. Как поступить со съемными зубными протезами?
Типичные проблемы, возникающие при восстановлении проходимости дыхательных путей 1. Опасность переразгибания головы у стариков 2. Опасность переразгибания головы при травмах шейного отдела позвоночника 3. Челюсть «не выводится» 4. Как поступить со съемными зубными протезами?

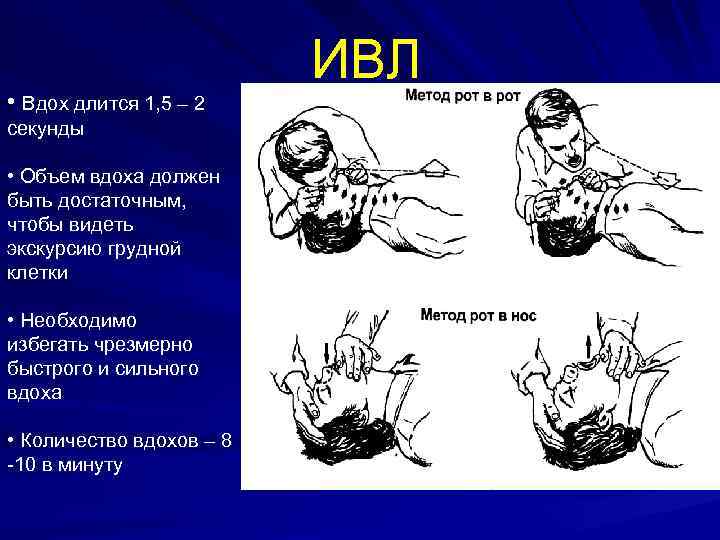 • Вдох длится 1, 5 – 2 секунды ИВЛ Mouth – to - Mouth • Объем вдоха должен быть достаточным, чтобы видеть экскурсию грудной клетки • Необходимо избегать чрезмерно быстрого и сильного вдоха • Количество вдохов – 8 -10 в минуту Mouth – to - Nose
• Вдох длится 1, 5 – 2 секунды ИВЛ Mouth – to - Mouth • Объем вдоха должен быть достаточным, чтобы видеть экскурсию грудной клетки • Необходимо избегать чрезмерно быстрого и сильного вдоха • Количество вдохов – 8 -10 в минуту Mouth – to - Nose
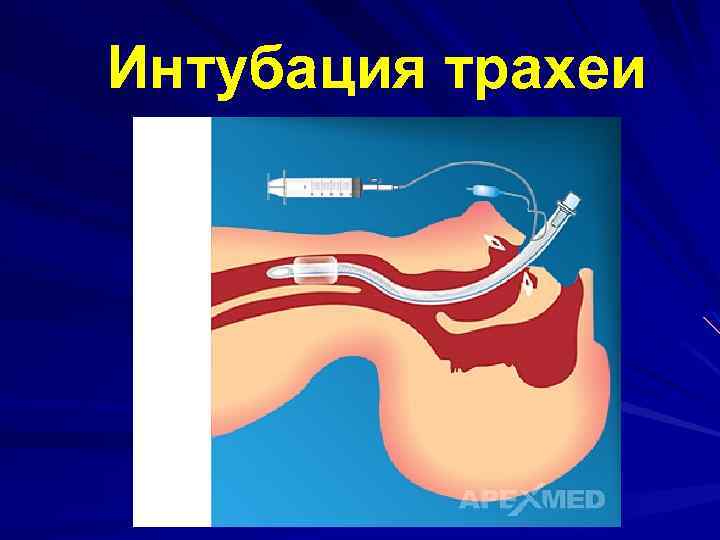 Интубация трахеи
Интубация трахеи
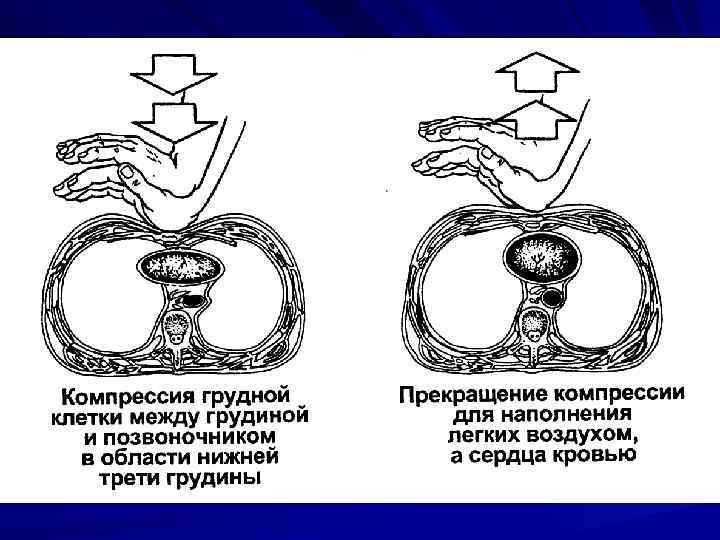
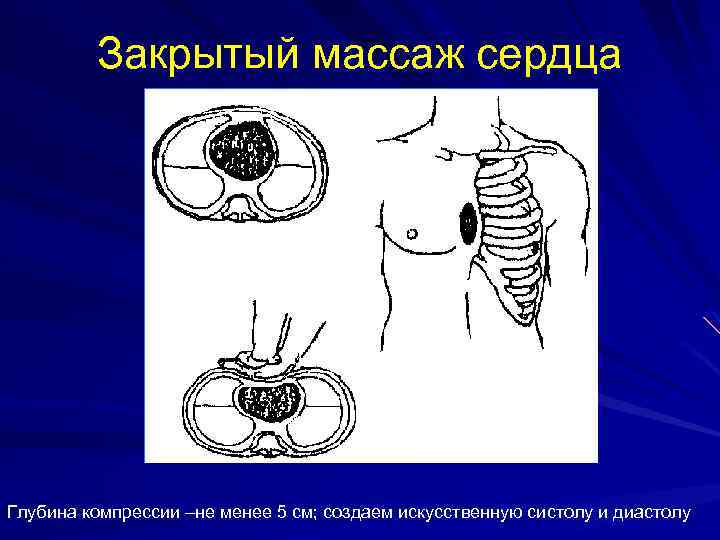 Закрытый массаж сердца Глубина компрессии –не менее 5 см; создаем искусственную систолу и диастолу
Закрытый массаж сердца Глубина компрессии –не менее 5 см; создаем искусственную систолу и диастолу
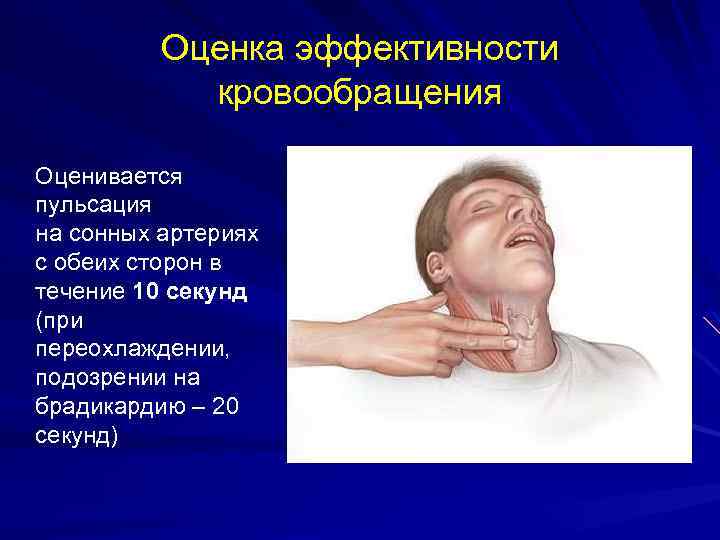 Оценка эффективности кровообращения Оценивается пульсация на сонных артериях с обеих сторон в течение 10 секунд (при переохлаждении, подозрении на брадикардию – 20 секунд)
Оценка эффективности кровообращения Оценивается пульсация на сонных артериях с обеих сторон в течение 10 секунд (при переохлаждении, подозрении на брадикардию – 20 секунд)
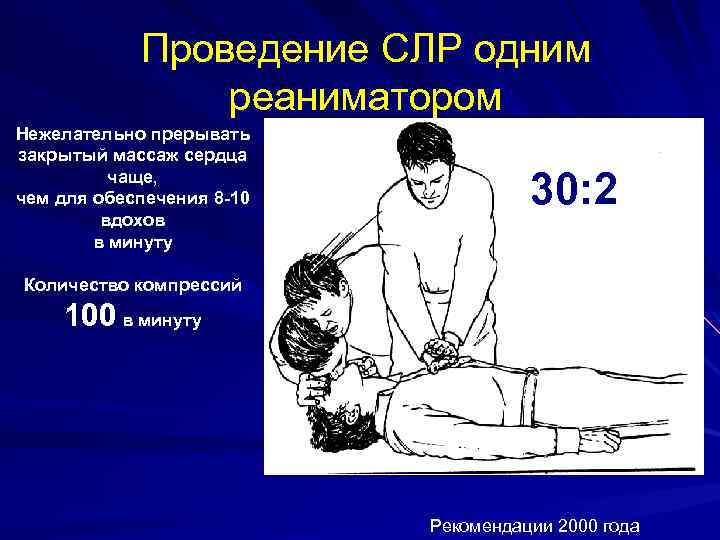 Проведение СЛР одним реаниматором Нежелательно прерывать закрытый массаж сердца чаще, чем для обеспечения 8 -10 вдохов в минуту 30: 2 Количество компрессий 100 в минуту Рекомендации 2000 года
Проведение СЛР одним реаниматором Нежелательно прерывать закрытый массаж сердца чаще, чем для обеспечения 8 -10 вдохов в минуту 30: 2 Количество компрессий 100 в минуту Рекомендации 2000 года
 Проведение СЛР двумя реаниматорами 30 : 2
Проведение СЛР двумя реаниматорами 30 : 2
 Исходы СЛР 1. Успех 2. «Реанимационная жизнь» 3. Биологическая смерть
Исходы СЛР 1. Успех 2. «Реанимационная жизнь» 3. Биологическая смерть
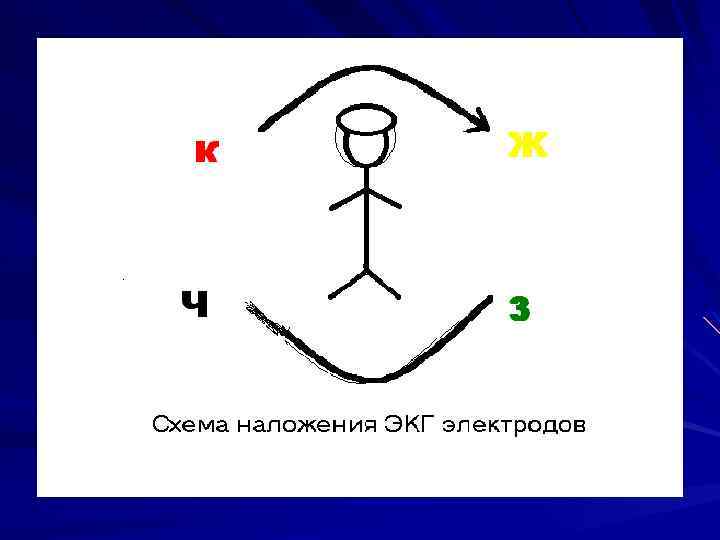
 Расширенная СЛР D - (drugs and fluids intravenous lifeline administration) введение лекарственных средств E - (electrocardiography diagnosis) оценка ЭКГ F - (fibrillation treatment) дефибрилляция
Расширенная СЛР D - (drugs and fluids intravenous lifeline administration) введение лекарственных средств E - (electrocardiography diagnosis) оценка ЭКГ F - (fibrillation treatment) дефибрилляция
 Препараты выбора при сердечно-легочной реанимации (рекомендации 2010 г). Адреналин 0, 1% - 1, 0 (1 мг) АД 1 ЧСС 2 бронходилятация Вводится по 1 мг каждые 3 -5 минут В/B или B/K Эндотрахеально 0, 1 мг/ кг (при Фж/Жт после 2 не
Препараты выбора при сердечно-легочной реанимации (рекомендации 2010 г). Адреналин 0, 1% - 1, 0 (1 мг) АД 1 ЧСС 2 бронходилятация Вводится по 1 мг каждые 3 -5 минут В/B или B/K Эндотрахеально 0, 1 мг/ кг (при Фж/Жт после 2 не
 2. Амиодарон (Кордарон) антиаритмический препарат, механизм: блокада калиевых, натриевых и кальциевых каналов, неконкурентное ингибирование бета-адренорецепторов. Вводить болюсно 300 мг при рефрактерной ФЖ или ЖТ без пульса. При рецидивы ФЖ/ЖТ без пульса – дополнительно 150 мг, затем – инфузия 900 мг/сутки 3. Хлористый кальций показан при асистолии и ЭМД на фоне гиперкалиемии, гипокальциемии и передозировке блокаторов Саканалов. Начальная доза 10 мл 10% р-ра (6, ммоль Са++), при асистолии – быстрая инфекция, при ОК – быстрая иньекция, при аритмиях – только медленная. 4. Гидрокарбонат натрия 3% - 2 -3 мл/кг, при ph<7, 1 (если нет возможности определения р. Н, ввести препарат через 7 -10 мин. от начала реанимации) 5. Атропин 0, 1% - 1 мл (1 мг) – исключен из алгоритма. Вводится по 0, 5 1 мг до суммарной дозы 3 мг 6. Магния сульфат – показан при желудочковых и наджелудочковых
2. Амиодарон (Кордарон) антиаритмический препарат, механизм: блокада калиевых, натриевых и кальциевых каналов, неконкурентное ингибирование бета-адренорецепторов. Вводить болюсно 300 мг при рефрактерной ФЖ или ЖТ без пульса. При рецидивы ФЖ/ЖТ без пульса – дополнительно 150 мг, затем – инфузия 900 мг/сутки 3. Хлористый кальций показан при асистолии и ЭМД на фоне гиперкалиемии, гипокальциемии и передозировке блокаторов Саканалов. Начальная доза 10 мл 10% р-ра (6, ммоль Са++), при асистолии – быстрая инфекция, при ОК – быстрая иньекция, при аритмиях – только медленная. 4. Гидрокарбонат натрия 3% - 2 -3 мл/кг, при ph<7, 1 (если нет возможности определения р. Н, ввести препарат через 7 -10 мин. от начала реанимации) 5. Атропин 0, 1% - 1 мл (1 мг) – исключен из алгоритма. Вводится по 0, 5 1 мг до суммарной дозы 3 мг 6. Магния сульфат – показан при желудочковых и наджелудочковых
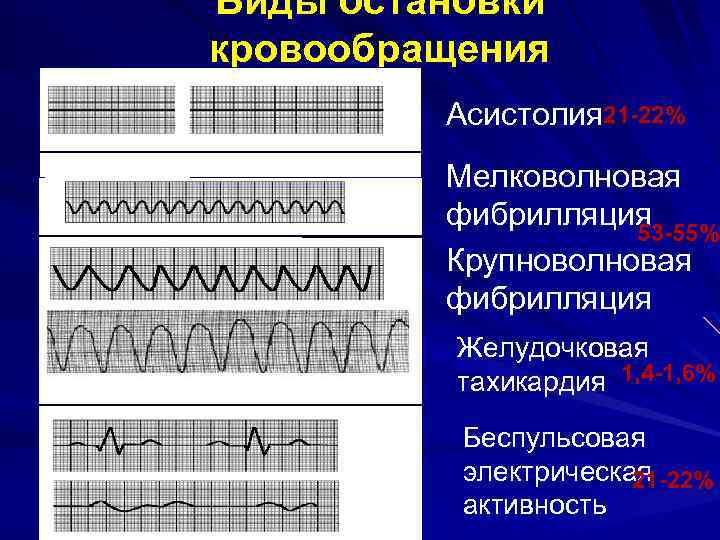 Виды остановки кровообращения Асистолия 21 -22% Мелковолновая фибрилляция 53 -55% Крупноволновая фибрилляция Желудочковая тахикардия 1, 4 -1, 6% Беспульсовая электрическая 21 -22% активность
Виды остановки кровообращения Асистолия 21 -22% Мелковолновая фибрилляция 53 -55% Крупноволновая фибрилляция Желудочковая тахикардия 1, 4 -1, 6% Беспульсовая электрическая 21 -22% активность
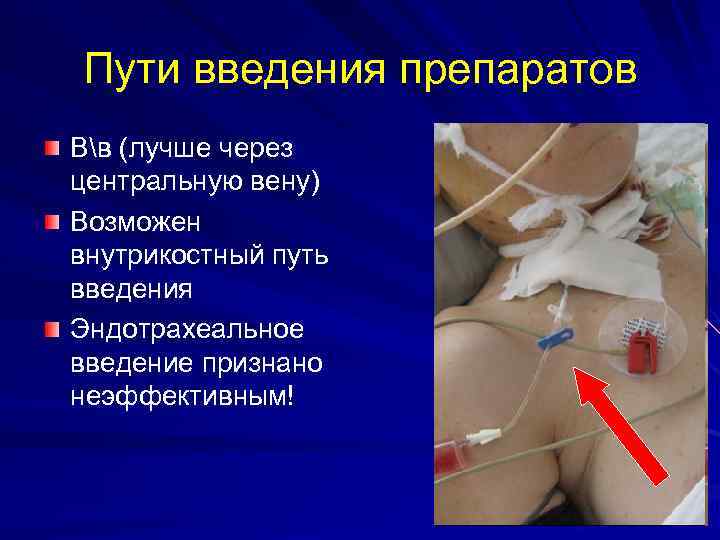 Пути введения препаратов Вв (лучше через центральную вену) Возможен внутрикостный путь введения Эндотрахеальное введение признано неэффективным!
Пути введения препаратов Вв (лучше через центральную вену) Возможен внутрикостный путь введения Эндотрахеальное введение признано неэффективным!
 Лечение асистолии • Адреналин 1 мл 0, 1% р-ра каждые 3 -5 мин. На фоне проводимой легочной реанимации сердечно- • Атропин (по стандарту 2010 года не рекомендован)
Лечение асистолии • Адреналин 1 мл 0, 1% р-ра каждые 3 -5 мин. На фоне проводимой легочной реанимации сердечно- • Атропин (по стандарту 2010 года не рекомендован)
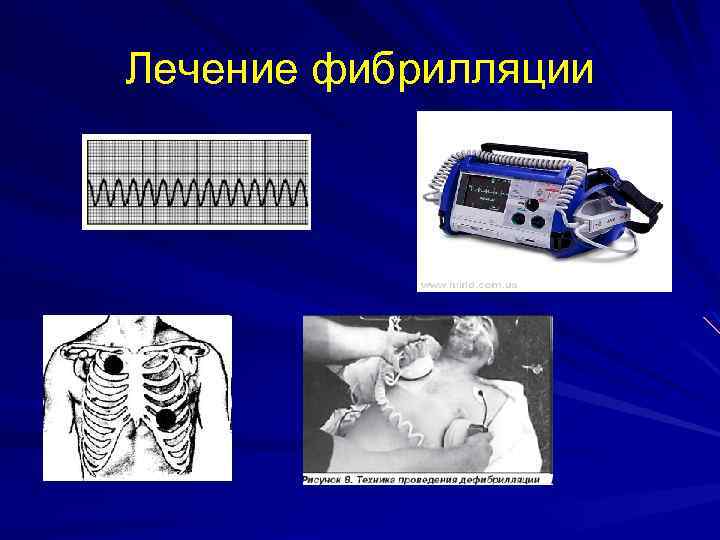 Лечение фибрилляции
Лечение фибрилляции
 Дефибрилляция Энергия разрядов: • первый - 200 Дж, • второй - 300 Дж, • третий - 360 Дж Серия из 3 разрядов должна быть проведена менее чем за 1 минуту. Если нет эффекта - дефибрилляция 360 Дж ( № 3) далее по схеме: лекарство(адреналин 1 мг каждые 5 минут, амиодарон 300 мг. *)-> дефибрилляция (360 Дж № 3) * - амиодарон повторно 150 мг
Дефибрилляция Энергия разрядов: • первый - 200 Дж, • второй - 300 Дж, • третий - 360 Дж Серия из 3 разрядов должна быть проведена менее чем за 1 минуту. Если нет эффекта - дефибрилляция 360 Дж ( № 3) далее по схеме: лекарство(адреналин 1 мг каждые 5 минут, амиодарон 300 мг. *)-> дефибрилляция (360 Дж № 3) * - амиодарон повторно 150 мг
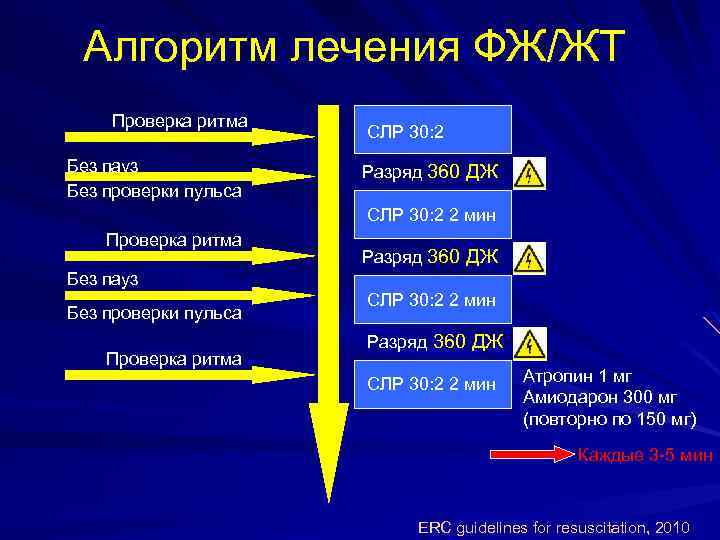 Алгоритм лечения ФЖ/ЖТ Проверка ритма Без пауз Без проверки пульса СЛР 30: 2 Разряд 360 ДЖ СЛР 30: 2 2 мин Проверка ритма Разряд 360 ДЖ Без пауз Без проверки пульса Проверка ритма СЛР 30: 2 2 мин Разряд 360 ДЖ СЛР 30: 2 2 мин Атропин 1 мг Амиодарон 300 мг (повторно по 150 мг) Каждые 3 -5 мин ERC guidelines for resuscitation, 2010
Алгоритм лечения ФЖ/ЖТ Проверка ритма Без пауз Без проверки пульса СЛР 30: 2 Разряд 360 ДЖ СЛР 30: 2 2 мин Проверка ритма Разряд 360 ДЖ Без пауз Без проверки пульса Проверка ритма СЛР 30: 2 2 мин Разряд 360 ДЖ СЛР 30: 2 2 мин Атропин 1 мг Амиодарон 300 мг (повторно по 150 мг) Каждые 3 -5 мин ERC guidelines for resuscitation, 2010
 Электрическая активность сердца при отсутствии пульса. Продолжить СЛР, интубировать трахею, обеспечить доступ в вену. Как можно раньше установить возможную причину и правильно выбрать этиопатогенетическую интенсивную терапию: гиповолемия - инфузионная терапия гипоксия - вентиляция легких тампонада перикарда - пункция перикарда напряженный пневмоторакс – декомпрессия…
Электрическая активность сердца при отсутствии пульса. Продолжить СЛР, интубировать трахею, обеспечить доступ в вену. Как можно раньше установить возможную причину и правильно выбрать этиопатогенетическую интенсивную терапию: гиповолемия - инфузионная терапия гипоксия - вентиляция легких тампонада перикарда - пункция перикарда напряженный пневмоторакс – декомпрессия…
 Типичные ошибки проведении базовых и расширенных реанимационных мероприятий • Затягивание начала СЛР и проведения дефибрилляции, потеря времени на второстепенные диагностические, организационные и лечебные процедуры. • Отсутствие единого руководителя, присутствие посторонних лиц • Неправильная техника проведения компрессий грудной клетки (редкие или слишком частые, поверхностные компрессии, неполная релаксация грудной клетки, перерывы в компрессиях при наложении электродов, перед и после нанесения разряда, при смене спасателей)
Типичные ошибки проведении базовых и расширенных реанимационных мероприятий • Затягивание начала СЛР и проведения дефибрилляции, потеря времени на второстепенные диагностические, организационные и лечебные процедуры. • Отсутствие единого руководителя, присутствие посторонних лиц • Неправильная техника проведения компрессий грудной клетки (редкие или слишком частые, поверхностные компрессии, неполная релаксация грудной клетки, перерывы в компрессиях при наложении электродов, перед и после нанесения разряда, при смене спасателей)
 • Типичные ошибки проведении базовых и расширенных реанимационных мероприятий (продолжение) Неправильная техника ИВЛ (нет проходимости дыхательных путей, герметичности при вдохе, гипервентиляция) • Потеря времени на поиск внутривенного доступа • Многократные безуспешные попытки интубации трахеи • Отсутствие учета и контроля проводимых лечебных мероприятий • Преждевременное прекращение реанимационных мероприятий
• Типичные ошибки проведении базовых и расширенных реанимационных мероприятий (продолжение) Неправильная техника ИВЛ (нет проходимости дыхательных путей, герметичности при вдохе, гипервентиляция) • Потеря времени на поиск внутривенного доступа • Многократные безуспешные попытки интубации трахеи • Отсутствие учета и контроля проводимых лечебных мероприятий • Преждевременное прекращение реанимационных мероприятий



