ОСНОВЫ ДИАГНОСТИКИ И ЧАСТНОЙ ПАТОЛОГИИ ДЫХАТЕЛЬНОЙ СИСТЕМЫ
















































Дыхательная система электив.ppt
- Количество слайдов: 66
 ОСНОВЫ ДИАГНОСТИКИ И ЧАСТНОЙ ПАТОЛОГИИ ДЫХАТЕЛЬНОЙ СИСТЕМЫ
ОСНОВЫ ДИАГНОСТИКИ И ЧАСТНОЙ ПАТОЛОГИИ ДЫХАТЕЛЬНОЙ СИСТЕМЫ
 ОСНОВНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ • Расспрос Физикальные • Общий осмотр методы обследования • Осмотр грудной клетки • Пальпация грудной клетки • Перкуссия грудной клетки • Аускультация • Функциональные легочные тесты
ОСНОВНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ • Расспрос Физикальные • Общий осмотр методы обследования • Осмотр грудной клетки • Пальпация грудной клетки • Перкуссия грудной клетки • Аускультация • Функциональные легочные тесты
 ОСНОВНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ • Визуализация органов грудной клетки – Рентгенография (-скопия) – Компьютерная томография – Ядерный магнитный резонанс – Ультразвуковое исследование – Радиоизотопное сканнирование
ОСНОВНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ • Визуализация органов грудной клетки – Рентгенография (-скопия) – Компьютерная томография – Ядерный магнитный резонанс – Ультразвуковое исследование – Радиоизотопное сканнирование
 ОСНОВНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ • Исследование крови, мокроты • Исследование кислотно-щелочного и газового составов крови • Иммунологические тесты • Оптиковолоконная бронхоскопия • Торакоскопия • Плевральная аспирация и биопсия • Биопсия легочной ткани
ОСНОВНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ • Исследование крови, мокроты • Исследование кислотно-щелочного и газового составов крови • Иммунологические тесты • Оптиковолоконная бронхоскопия • Торакоскопия • Плевральная аспирация и биопсия • Биопсия легочной ткани
 Основные жалобы при заболеваниях органов дыхания • Кашель • Выделение мокроты • Кровохарканье • Одышка • Боль в грудной клетке • Дистанционные хрипы
Основные жалобы при заболеваниях органов дыхания • Кашель • Выделение мокроты • Кровохарканье • Одышка • Боль в грудной клетке • Дистанционные хрипы
 Детализация основных жалоб • Локализация (где? ) • Качество (характер) (как? ) • Количество (сколько? ) • Хронология (когда? как долго? Как часто? ) • Обстоятельства возникновения (где? когда? ) • Провоцирующие факторы • Облегчающие факторы • Ассоциированные проявления (иррадиация)
Детализация основных жалоб • Локализация (где? ) • Качество (характер) (как? ) • Количество (сколько? ) • Хронология (когда? как долго? Как часто? ) • Обстоятельства возникновения (где? когда? ) • Провоцирующие факторы • Облегчающие факторы • Ассоциированные проявления (иррадиация)
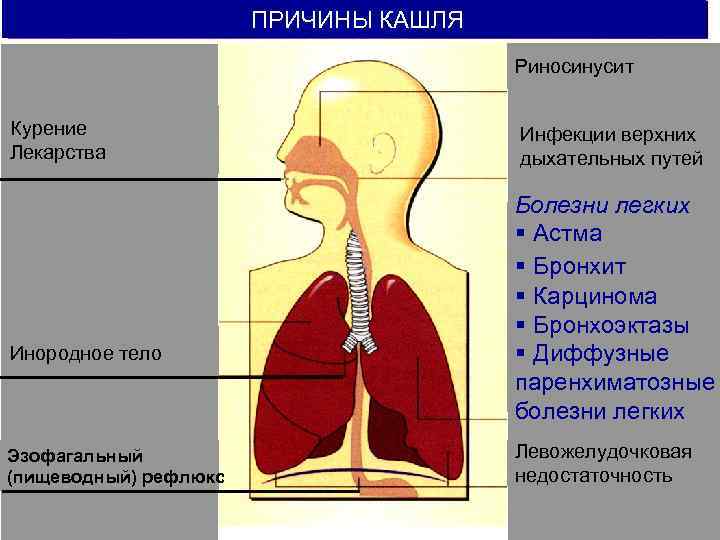
 ПРИЧИНЫ КАШЛЯ Риносинусит Курение Инфекции верхних Лекарства дыхательных путей Болезни легких § Астма § Бронхит § Карцинома § Бронхоэктазы Инородное тело § Диффузные паренхиматозные болезни легких Эзофагальный Левожелудочковая (пищеводный) рефлюкс недостаточность
ПРИЧИНЫ КАШЛЯ Риносинусит Курение Инфекции верхних Лекарства дыхательных путей Болезни легких § Астма § Бронхит § Карцинома § Бронхоэктазы Инородное тело § Диффузные паренхиматозные болезни легких Эзофагальный Левожелудочковая (пищеводный) рефлюкс недостаточность
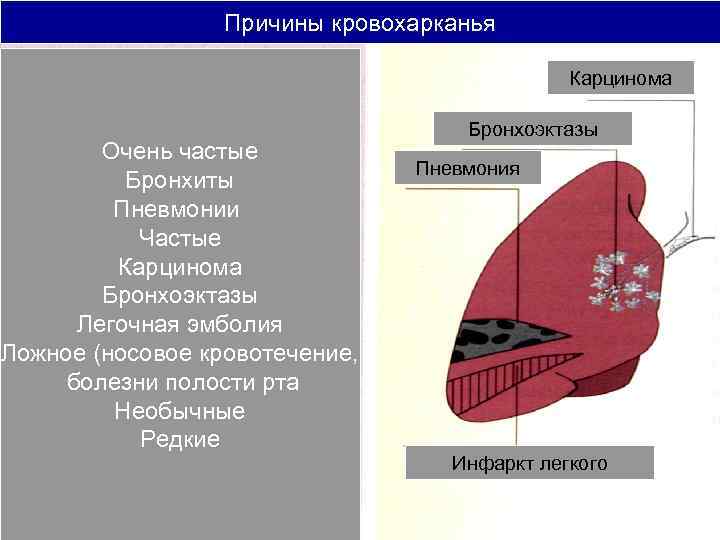
 Причины кровохарканья Карцинома Бронхоэктазы Очень частые Пневмония Бронхиты Пневмонии Частые Карцинома Бронхоэктазы Легочная эмболия Ложное (носовое кровотечение, болезни полости рта Необычные Редкие Инфаркт легкого
Причины кровохарканья Карцинома Бронхоэктазы Очень частые Пневмония Бронхиты Пневмонии Частые Карцинома Бронхоэктазы Легочная эмболия Ложное (носовое кровотечение, болезни полости рта Необычные Редкие Инфаркт легкого
 Причины кровохарканья: • Заболевания ССС: – Митральный стеноз – Отек легких и др. • Заболевания органов кроветворения: – Лейкозы, тромбоцитопении • ТЭЛА с развитием инфаркта лёгкого • Глистная инвазия (аскаридоз)
Причины кровохарканья: • Заболевания ССС: – Митральный стеноз – Отек легких и др. • Заболевания органов кроветворения: – Лейкозы, тромбоцитопении • ТЭЛА с развитием инфаркта лёгкого • Глистная инвазия (аскаридоз)
 Причины боли в грудной клетке: • Заболевания легких и плевры • Поражения грудины, ребер, межреберных нервов (переоститы, миозиты, невралгия) • Рефлекторные боли
Причины боли в грудной клетке: • Заболевания легких и плевры • Поражения грудины, ребер, межреберных нервов (переоститы, миозиты, невралгия) • Рефлекторные боли
 Причины одышки • Нарушение проходимости воздухоносных путей - спазм бронхиол, бронхит • Уменьшение экскурсии легких - плеврит, пневмоторакс • Уменьшение дыхательной поверхности легких - пневмония, эмфизема легких
Причины одышки • Нарушение проходимости воздухоносных путей - спазм бронхиол, бронхит • Уменьшение экскурсии легких - плеврит, пневмоторакс • Уменьшение дыхательной поверхности легких - пневмония, эмфизема легких
 ИСТОРИЯ ЖИЗНИ: анамнез курения • Практически все случаи развития рака легкого и ХОБЛ развиваются у курильщиков • Полный анамнез – возраст начала курения и количество выкуриваемых сигарет в день у курильщиков – продолжительность курения и отказа от него у некурящих • Отказ от курения: самая дешевая и самая эффективная мера первичной и вторичной профилактики • Проблема пассивного курения
ИСТОРИЯ ЖИЗНИ: анамнез курения • Практически все случаи развития рака легкого и ХОБЛ развиваются у курильщиков • Полный анамнез – возраст начала курения и количество выкуриваемых сигарет в день у курильщиков – продолжительность курения и отказа от него у некурящих • Отказ от курения: самая дешевая и самая эффективная мера первичной и вторичной профилактики • Проблема пассивного курения
 ИСТОРИЯ ЖИЗНИ • Наследственность • Рецидивирующий синусит, ринит, крапивница, экзема • Лекарственный анамнез, особенно НПВС и аспирин • Профессиональные вредности • Домашние животные
ИСТОРИЯ ЖИЗНИ • Наследственность • Рецидивирующий синусит, ринит, крапивница, экзема • Лекарственный анамнез, особенно НПВС и аспирин • Профессиональные вредности • Домашние животные
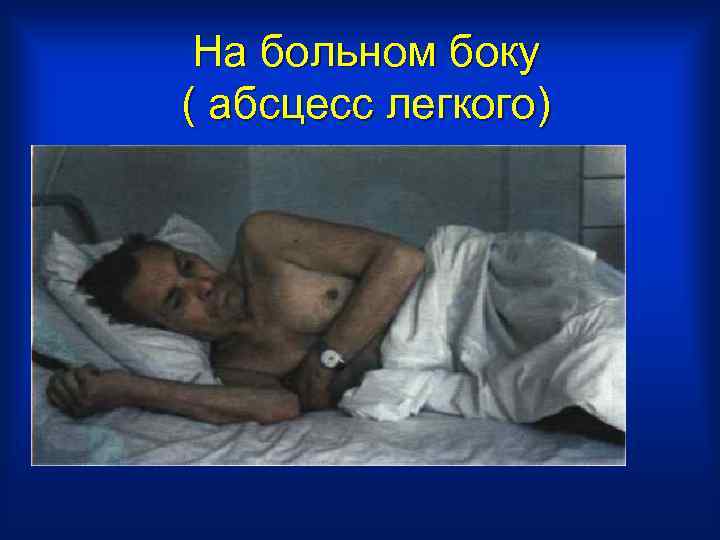
 Общий осмотр • Сознание • Положение больного - лежание на больной стороне (плерит, бронхоэктатическая болезнь, абсцессы, каверны - лежание на животе (диафрагмальный плеврит) - сидячее положение-ортопноэ • Осмотр кожных покровов
Общий осмотр • Сознание • Положение больного - лежание на больной стороне (плерит, бронхоэктатическая болезнь, абсцессы, каверны - лежание на животе (диафрагмальный плеврит) - сидячее положение-ортопноэ • Осмотр кожных покровов
 На больном боку ( абсцесс легкого)
На больном боку ( абсцесс легкого)
 Осмотр грудной клетки • Производится при спокойном и углубленном дыхании пациента • Тип грудной клетки – Соотношение передне-заднего и поперечного диаметров – Величина надчревного угла – Направление ребер и ширина межреберных промежутков; положение ключиц и лопаток • Локальные изменения грудной клетки • Частота, ритм, симметричность дыхательных движений • Определение экскурсии грудной клетки
Осмотр грудной клетки • Производится при спокойном и углубленном дыхании пациента • Тип грудной клетки – Соотношение передне-заднего и поперечного диаметров – Величина надчревного угла – Направление ребер и ширина межреберных промежутков; положение ключиц и лопаток • Локальные изменения грудной клетки • Частота, ритм, симметричность дыхательных движений • Определение экскурсии грудной клетки
 Варианты формы грудной клетки в норме • Нормостеническая -передне-задний размер < поперечного -ребра косо вниз, межреберные промежутки невыражены -надчревный угол 90 • Астеническая -передне-задний размер << поперечного -ребра резко вниз, межреберные промежутки выражены -надчревный угол < 90 • Гиперстеническая -передне-задний размер = поперечному -ребра направлены горизонтально, межреберные промежутки узкие -надчревный угол > 90
Варианты формы грудной клетки в норме • Нормостеническая -передне-задний размер < поперечного -ребра косо вниз, межреберные промежутки невыражены -надчревный угол 90 • Астеническая -передне-задний размер << поперечного -ребра резко вниз, межреберные промежутки выражены -надчревный угол < 90 • Гиперстеническая -передне-задний размер = поперечному -ребра направлены горизонтально, межреберные промежутки узкие -надчревный угол > 90
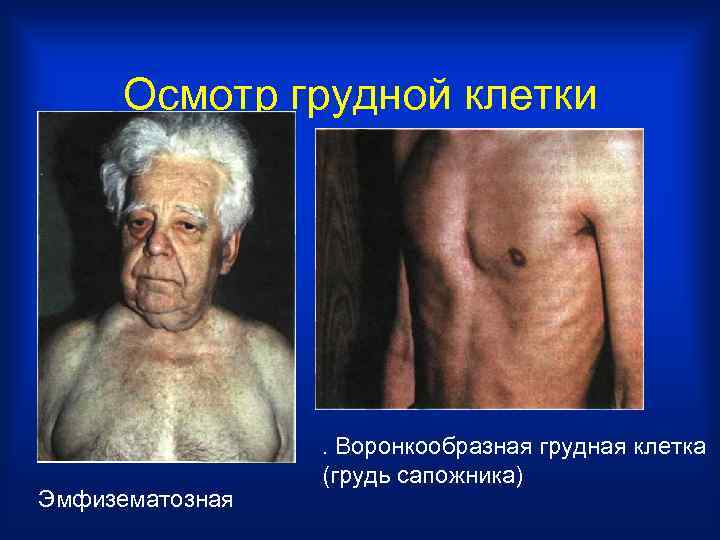
 ПАТОЛОГИЧЕСКИЕ ФОРМЫ ГРУДНОЙ КЛЕТКИ Изменения общего типа Локальные изменения А. Эмфизематозная • Паралитическая • Выбухание Б. Кифотическая (в-т: сердечный горб) • Сколиотическая • Втяжение • Кифосколиатическая • Увеличение/уменьшение с • Рахитическая (куриная) одной стороны • Грудь сапожников (профессиональная) • Воронкообразная грудь (дефект развития) • Ладьевидная
ПАТОЛОГИЧЕСКИЕ ФОРМЫ ГРУДНОЙ КЛЕТКИ Изменения общего типа Локальные изменения А. Эмфизематозная • Паралитическая • Выбухание Б. Кифотическая (в-т: сердечный горб) • Сколиотическая • Втяжение • Кифосколиатическая • Увеличение/уменьшение с • Рахитическая (куриная) одной стороны • Грудь сапожников (профессиональная) • Воронкообразная грудь (дефект развития) • Ладьевидная
 Осмотр грудной клетки . Воронкообразная грудная клетка (грудь сапожника) Эмфизематозная
Осмотр грудной клетки . Воронкообразная грудная клетка (грудь сапожника) Эмфизематозная
 Осмотр при эксудативном плеврите: • увеличение объема соответствующей половины грудной клетки, больше в нижнем отделе; • межреберные промежутки сглажены, а при очень больших экссудатах даже несколько выступают. • Больная половина грудной клетки при дыхании отстает, а в случае обширных экссудатов не участвует в акте дыхания.
Осмотр при эксудативном плеврите: • увеличение объема соответствующей половины грудной клетки, больше в нижнем отделе; • межреберные промежутки сглажены, а при очень больших экссудатах даже несколько выступают. • Больная половина грудной клетки при дыхании отстает, а в случае обширных экссудатов не участвует в акте дыхания.
 Пальпация грудной клетки • Оценка формы и типа грудной клетки • Выявление болевых участков • Оценка ригидности (сопротивляемости) и эластичности грудной клетки • Оценка голосового дрожания • Выявление шума трения плевры
Пальпация грудной клетки • Оценка формы и типа грудной клетки • Выявление болевых участков • Оценка ригидности (сопротивляемости) и эластичности грудной клетки • Оценка голосового дрожания • Выявление шума трения плевры
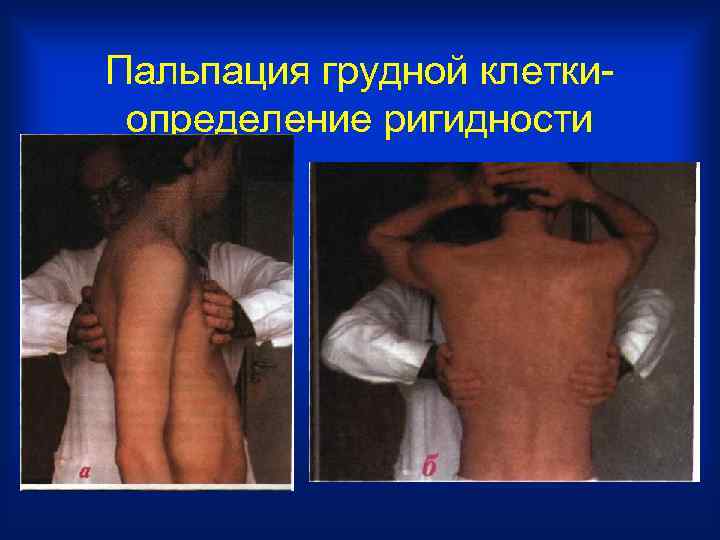
 Пальпация грудной клетки- определение ригидности
Пальпация грудной клетки- определение ригидности
 Выслушивание голоса • Голосовое дрожание (fremitus vocalis) • Бронхофония – физиологическая – патологическая – лучшая проводимость звуковых волн – явления резонанса или созвучия – Варианты: пекторилоквия (pectoriloqvia) и эгофония (aegophonia)
Выслушивание голоса • Голосовое дрожание (fremitus vocalis) • Бронхофония – физиологическая – патологическая – лучшая проводимость звуковых волн – явления резонанса или созвучия – Варианты: пекторилоквия (pectoriloqvia) и эгофония (aegophonia)
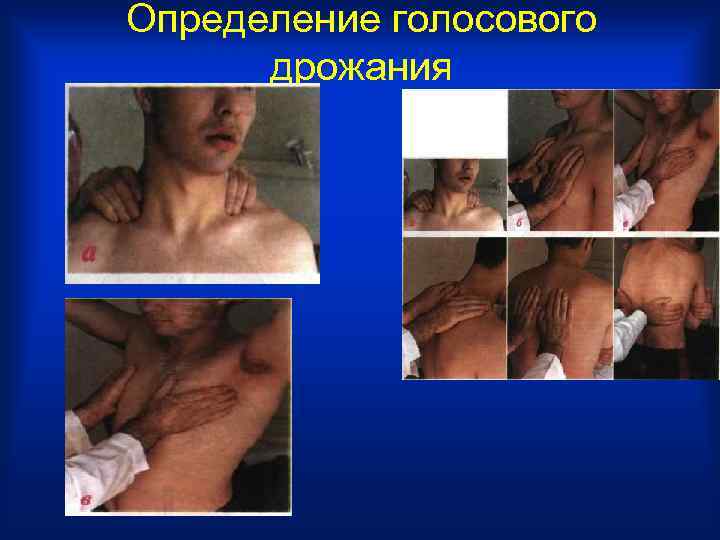
 Определение голосового дрожания
Определение голосового дрожания
 Голосовое дрожание • Усиление - уплотнение легочной ткани * пневмония * туберкулез легких * инфаркт легкого * компрессионный ателектаз * пневмосклероз * полость в легком, сообщающаяся с бронхом (абсцесс, каверна)
Голосовое дрожание • Усиление - уплотнение легочной ткани * пневмония * туберкулез легких * инфаркт легкого * компрессионный ателектаз * пневмосклероз * полость в легком, сообщающаяся с бронхом (абсцесс, каверна)
 Голосовое дрожание • Ослабление - повышение воздушности легочной ткани (эмфизема легких) - наличие жидкости / газа в плевральной полости - утолщение листков плевры (спайки) - обтурационный ателектаз
Голосовое дрожание • Ослабление - повышение воздушности легочной ткани (эмфизема легких) - наличие жидкости / газа в плевральной полости - утолщение листков плевры (спайки) - обтурационный ателектаз
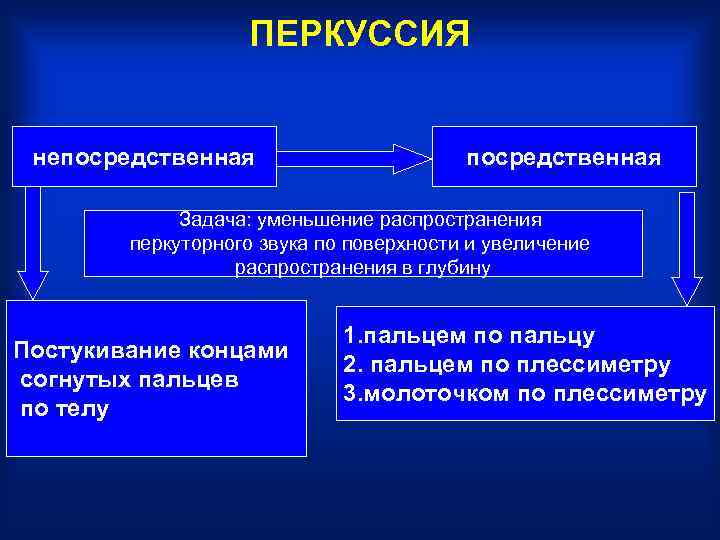
 ПЕРКУССИЯ непосредственная Задача: уменьшение распространения перкуторного звука по поверхности и увеличение распространения в глубину 1. пальцем по пальцу Постукивание концами 2. пальцем по плессиметру согнутых пальцев 3. молоточком по плессиметру по телу
ПЕРКУССИЯ непосредственная Задача: уменьшение распространения перкуторного звука по поверхности и увеличение распространения в глубину 1. пальцем по пальцу Постукивание концами 2. пальцем по плессиметру согнутых пальцев 3. молоточком по плессиметру по телу
 Сравнительная перкуссия 1. Цель: выявление патолических процессов 2. Проводится строго на симметричных участках 3. Перкуторные удары одинаковой силы (слабые, сильные), по межреберьям
Сравнительная перкуссия 1. Цель: выявление патолических процессов 2. Проводится строго на симметричных участках 3. Перкуторные удары одинаковой силы (слабые, сильные), по межреберьям
 ПРИТУПЛЕНИЕ В ОБЛАСТИ ЛЕГКИХ А. Физиологические условия Б. Патологические условия 1. само легкое становится менее воздушным -инфильтрация легкого -наличие полостей с жидкостью -рубцовые процессы -ателектаз легкого 2. Наличие между легким и грудной клеткой жидкости; опухоли; плевральные перепонки
ПРИТУПЛЕНИЕ В ОБЛАСТИ ЛЕГКИХ А. Физиологические условия Б. Патологические условия 1. само легкое становится менее воздушным -инфильтрация легкого -наличие полостей с жидкостью -рубцовые процессы -ателектаз легкого 2. Наличие между легким и грудной клеткой жидкости; опухоли; плевральные перепонки
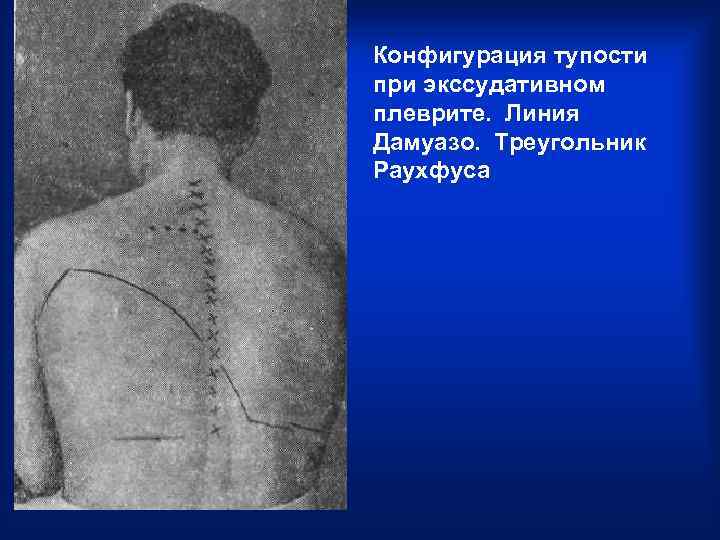
 Конфигурация тупости при экссудативном плеврите. Линия Дамуазо. Треугольник Раухфуса
Конфигурация тупости при экссудативном плеврите. Линия Дамуазо. Треугольник Раухфуса
 ТОПОГРАФИЧЕСКАЯ (ОТГРАНИЧИТЕЛЬНАЯ) ПЕРКУССИЯ 1. Цель: определение границ органов или разграничение их друг от друга 2. Проводится -по опознавательным линиям -направление от ясного перкуторного звука к тупому -палец плессиметр параллельно границе ожидаемой тупости -без перкуторного промежутка 3. Перкуссионный удар слабой или средней силы короткий, вертикальный 4. Отметка границы органа по краю пальца-плессиметра, обращенного к органу, дающему громкий звук
ТОПОГРАФИЧЕСКАЯ (ОТГРАНИЧИТЕЛЬНАЯ) ПЕРКУССИЯ 1. Цель: определение границ органов или разграничение их друг от друга 2. Проводится -по опознавательным линиям -направление от ясного перкуторного звука к тупому -палец плессиметр параллельно границе ожидаемой тупости -без перкуторного промежутка 3. Перкуссионный удар слабой или средней силы короткий, вертикальный 4. Отметка границы органа по краю пальца-плессиметра, обращенного к органу, дающему громкий звук
 Аускультация • Метод выслушивания звуковых явлений, возникающих в организме самопроизвольно* • Исторически метод связан с Ренэ Лаэннеком (Rene Laennec), 1819 • Бронхофония
Аускультация • Метод выслушивания звуковых явлений, возникающих в организме самопроизвольно* • Исторически метод связан с Ренэ Лаэннеком (Rene Laennec), 1819 • Бронхофония
 Дыхательные шумы в норме 1. По характеру А. Бронхиальное дыхание Б. Везикулярное дыхание В. Неопределенное 2. По силе А. Нормальное Б. Усиленное (пуэрильное) В. Ослабленное
Дыхательные шумы в норме 1. По характеру А. Бронхиальное дыхание Б. Везикулярное дыхание В. Неопределенное 2. По силе А. Нормальное Б. Усиленное (пуэрильное) В. Ослабленное
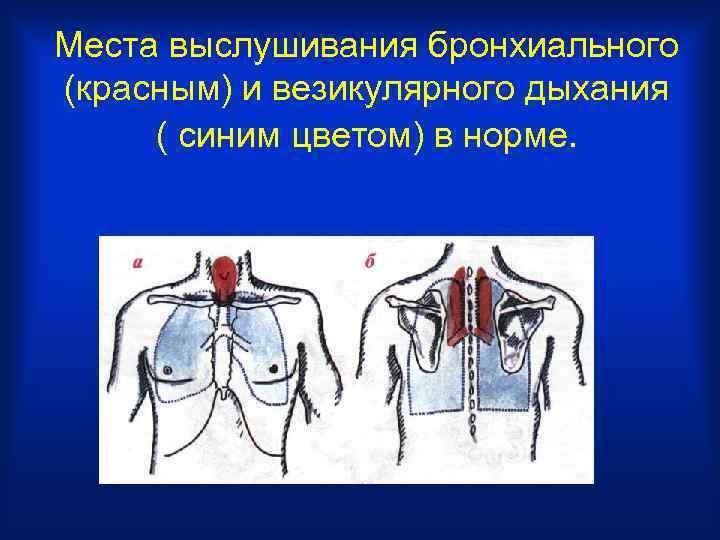
 Места выслушивания бронхиального (красным) и везикулярного дыхания ( синим цветом) в норме.
Места выслушивания бронхиального (красным) и везикулярного дыхания ( синим цветом) в норме.
 Патологические дыхательные шумы 1. Патологическое бронхиальное дыхание Варианты: амфорическое дыхание с металлическим оттенком 2. Ослабление везикулярного дыхания (! На ограниченных участках) 3. Усиленное везикулярное дыхание (разлитое; на ограниченных участках) 4. Удлинение выдоха 5 Саккадированное (толчкообразное ) дыхание 6. Неопределенное дыхание -
Патологические дыхательные шумы 1. Патологическое бронхиальное дыхание Варианты: амфорическое дыхание с металлическим оттенком 2. Ослабление везикулярного дыхания (! На ограниченных участках) 3. Усиленное везикулярное дыхание (разлитое; на ограниченных участках) 4. Удлинение выдоха 5 Саккадированное (толчкообразное ) дыхание 6. Неопределенное дыхание -
 Графическое изображение различных типов дыхания Везикулярное (В) Ослабленное В Усиленное В Бронхиальное (Б) Ослабленное Б Усиленное Б Саккадированное (прерывыстое)
Графическое изображение различных типов дыхания Везикулярное (В) Ослабленное В Усиленное В Бронхиальное (Б) Ослабленное Б Усиленное Б Саккадированное (прерывыстое)
 Побочные дыхательные шумы: хрипы (ronchi) • Возникают при передвижение в воздухоносных путях жидких и полужидких масс • Оценка производится при спокойном и усиленном дыхании • Делятся на сухие и влажные • Сухие хрипы возникают при накоплении вязкого секрета на поверхности слизистой оболочки бронхов или ее припухании • Сухие хрипы: свистящие(дискантовые) (sibilantes) и жужжащие(басовые) (sonori) • Сухие хрипы слышатся одинаково хорошо при вдохе и выдохе
Побочные дыхательные шумы: хрипы (ronchi) • Возникают при передвижение в воздухоносных путях жидких и полужидких масс • Оценка производится при спокойном и усиленном дыхании • Делятся на сухие и влажные • Сухие хрипы возникают при накоплении вязкого секрета на поверхности слизистой оболочки бронхов или ее припухании • Сухие хрипы: свистящие(дискантовые) (sibilantes) и жужжащие(басовые) (sonori) • Сухие хрипы слышатся одинаково хорошо при вдохе и выдохе
 Запомните: • Появление или усиление сухих дискантовых хрипов над легкими при форсированном выдохе является признаком скрытой бронхиальной обструкции мелких дыхательных путей.
Запомните: • Появление или усиление сухих дискантовых хрипов над легкими при форсированном выдохе является признаком скрытой бронхиальной обструкции мелких дыхательных путей.
 Влажные хрипы • Влажные хрипы: крупные, средние и мелкопузырчатые хрипы; звонкие (консонирующие) и незвонкие (неконсонирующие) • Слышатся при вдохе и выдохе, однако при вдохе лучше • Влажные хрипы, особенно мелкопузырчатые и звонкие, имеют более серьезное значение
Влажные хрипы • Влажные хрипы: крупные, средние и мелкопузырчатые хрипы; звонкие (консонирующие) и незвонкие (неконсонирующие) • Слышатся при вдохе и выдохе, однако при вдохе лучше • Влажные хрипы, особенно мелкопузырчатые и звонкие, имеют более серьезное значение
 Механизм возникновения влажных хрипов • Влажные хрипы возникают при наличии в трахее, бронхах или полостях, соединенных с бронхами, жидкого секрета (жидкой мокроты, транссудата или крови). • При наличии уплотнения легочной ткани- хрипы звучные.
Механизм возникновения влажных хрипов • Влажные хрипы возникают при наличии в трахее, бронхах или полостях, соединенных с бронхами, жидкого секрета (жидкой мокроты, транссудата или крови). • При наличии уплотнения легочной ткани- хрипы звучные.
 Побочные дыхательные шумы: крепитация и шум трения плевры • Крепитация слышна при вдыхании • Отличительные признаки шума трения плевры: – слышен во время вдоха и выдоха – не изменяется при откашливании – усиливается при надавливании стетоскопом
Побочные дыхательные шумы: крепитация и шум трения плевры • Крепитация слышна при вдыхании • Отличительные признаки шума трения плевры: – слышен во время вдоха и выдоха – не изменяется при откашливании – усиливается при надавливании стетоскопом
 Шум трения плевры • Усиливается при надавливании стетоскопом. • Выслушивается при имитации дыхательных движений. • Не изменяется при покашливании.
Шум трения плевры • Усиливается при надавливании стетоскопом. • Выслушивается при имитации дыхательных движений. • Не изменяется при покашливании.
 Внешние источники ошибок при аускультации легких • Трение волос, покрывающих кожу (намочить волосы) • Мышечные шумы (задержка дыхания)
Внешние источники ошибок при аускультации легких • Трение волос, покрывающих кожу (намочить волосы) • Мышечные шумы (задержка дыхания)
 Функциональные легочные тесты А. Статические объемы легкого - общая жизненная емкость легкого (ЖЕЛ) - жизненная емкость легкого -остаточный объемт (ОО) -функциональный остаточный объем • Фиброзирование легкого ОЖЕЛ, ОО • Эмфизема ОЖЕЛ, ОО • Хронический бронхит ОО
Функциональные легочные тесты А. Статические объемы легкого - общая жизненная емкость легкого (ЖЕЛ) - жизненная емкость легкого -остаточный объемт (ОО) -функциональный остаточный объем • Фиброзирование легкого ОЖЕЛ, ОО • Эмфизема ОЖЕЛ, ОО • Хронический бронхит ОО
 Функциональные легочные тесты Б. Динамические объемы легкого (характеризуют скорость прохождения воздухом воздухоносных путей во время вдоха и выдоха) - объем форсированной ЖЕЛ (ОФЖЕЛ) -объем форсированного выдоха за 1 сек (ОФВ за 1 сек) -Отношение ОФВ 1 сек/ОФЖЕЛ –индекс Тиффно
Функциональные легочные тесты Б. Динамические объемы легкого (характеризуют скорость прохождения воздухом воздухоносных путей во время вдоха и выдоха) - объем форсированной ЖЕЛ (ОФЖЕЛ) -объем форсированного выдоха за 1 сек (ОФВ за 1 сек) -Отношение ОФВ 1 сек/ОФЖЕЛ –индекс Тиффно
 - Во время спокойного дыхания инспираторный объем называется дыхательным объемом (ДО, VT) -Количество воздуха, выдыхаемого в минуту при спокойном дыхании, составляет минутный объем дыхания (МОД) -Объем воздуха в легких пациента, находящегося в состоянии покоя, в положении, когда закончен обычный выдох, а голосовая щель открыта, называется функциональной остаточной емкостью (ФОЕЛ, FRC). -Общая емкость легких (ОЕЛ, TLC) - это объем воздуха в легких после максимального вдоха, начавшегося с уровня FRC -Объем воздуха, оставшийся в легких после завершения максимального выдоха, начатого от уровня TLC, называется остаточным объемом (ОО, RV) -Воздух, получаемый после максимального вдоха и последующего выдоха, составляет жизненную емкость легких (ЖЕЛ или VC).
- Во время спокойного дыхания инспираторный объем называется дыхательным объемом (ДО, VT) -Количество воздуха, выдыхаемого в минуту при спокойном дыхании, составляет минутный объем дыхания (МОД) -Объем воздуха в легких пациента, находящегося в состоянии покоя, в положении, когда закончен обычный выдох, а голосовая щель открыта, называется функциональной остаточной емкостью (ФОЕЛ, FRC). -Общая емкость легких (ОЕЛ, TLC) - это объем воздуха в легких после максимального вдоха, начавшегося с уровня FRC -Объем воздуха, оставшийся в легких после завершения максимального выдоха, начатого от уровня TLC, называется остаточным объемом (ОО, RV) -Воздух, получаемый после максимального вдоха и последующего выдоха, составляет жизненную емкость легких (ЖЕЛ или VC).
 ПРОТИВОПОКАЗАНИЯ Выраженная легочно- сердечная недостаточность, недостаточность кровообращения III стадии, новообразования трахеи и пациенты с трахеостомами, острый инфаркт миокарда, активный туберкулез легких.
ПРОТИВОПОКАЗАНИЯ Выраженная легочно- сердечная недостаточность, недостаточность кровообращения III стадии, новообразования трахеи и пациенты с трахеостомами, острый инфаркт миокарда, активный туберкулез легких.
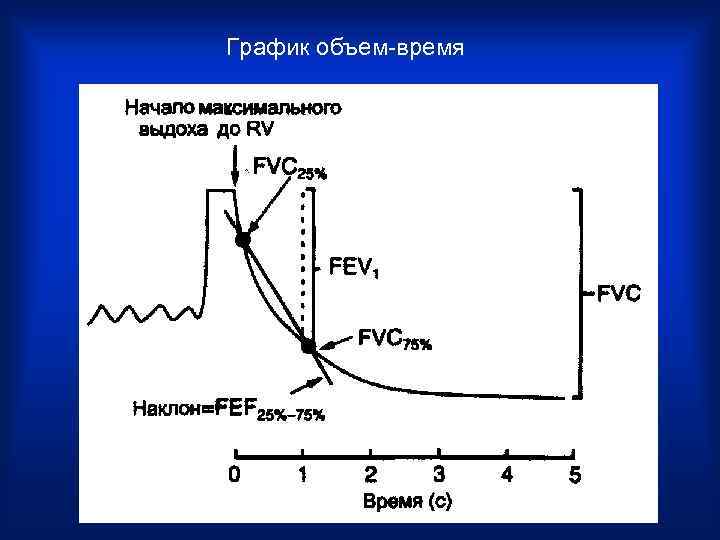
 График объем-время
График объем-время
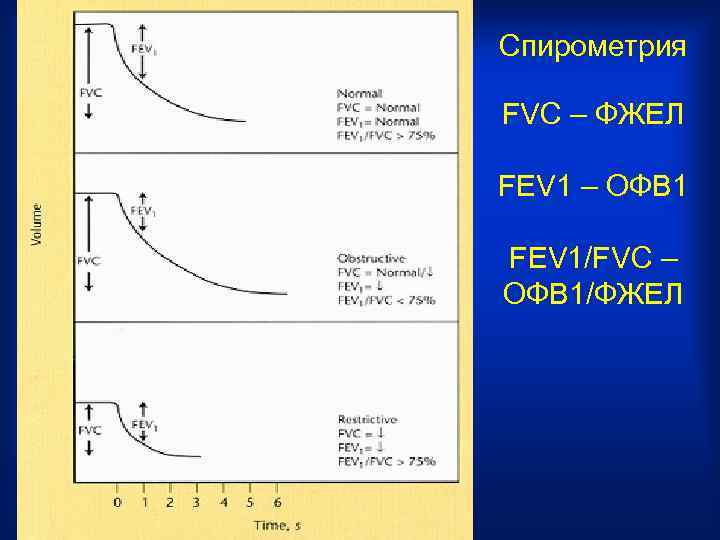
 Спирометрия FVC – ФЖЕЛ FEV 1 – ОФВ 1 FEV 1/FVC – ОФВ 1/ФЖЕЛ
Спирометрия FVC – ФЖЕЛ FEV 1 – ОФВ 1 FEV 1/FVC – ОФВ 1/ФЖЕЛ
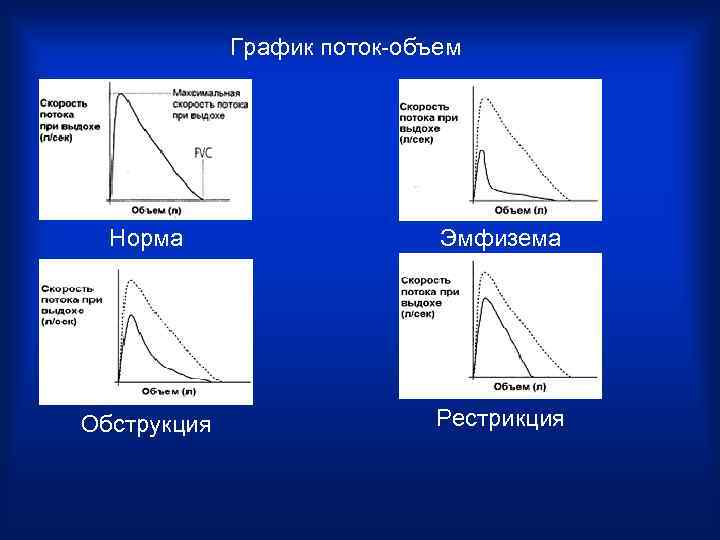
 График поток-объем Норма Эмфизема Обструкция Рестрикция
График поток-объем Норма Эмфизема Обструкция Рестрикция
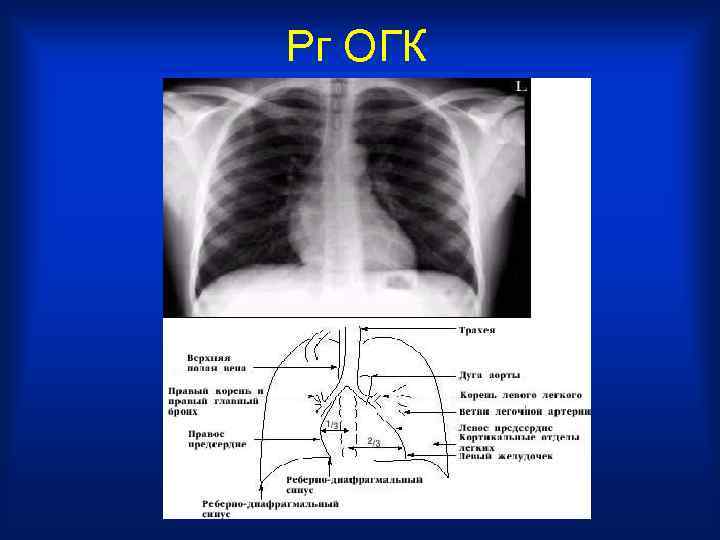
 Рг ОГК
Рг ОГК
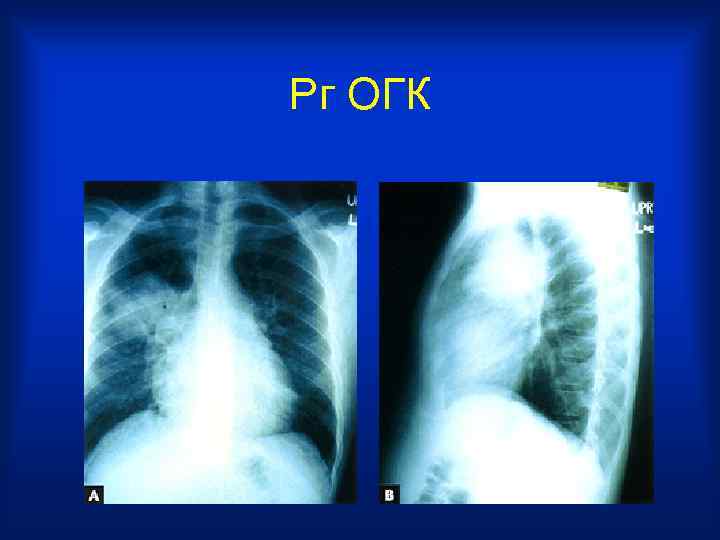
 • Старый он или молодой? В двадцать лет вероятность злокачественного новообразования намного ниже, чем в семьдесят. • Хорошо ли сделан вдох? Диафрагма должна быть на уровне передних отрезков шестых ребер. Правый купол диафрагмы обычно несколько выше, чем левый. • Правильно ли выбран режим? Вы должны едва видеть тела грудных позвонков на фоне тени сердца. • Нет ли поворота пациента? Остистые отростки грудных позвонков должны быть на середине расстояния между медиальными концами ключиц. • Большинство снимков выполняются при прохождения рентгеновских лучей в направлении сзади наперед - то есть от спины к животу.
• Старый он или молодой? В двадцать лет вероятность злокачественного новообразования намного ниже, чем в семьдесят. • Хорошо ли сделан вдох? Диафрагма должна быть на уровне передних отрезков шестых ребер. Правый купол диафрагмы обычно несколько выше, чем левый. • Правильно ли выбран режим? Вы должны едва видеть тела грудных позвонков на фоне тени сердца. • Нет ли поворота пациента? Остистые отростки грудных позвонков должны быть на середине расстояния между медиальными концами ключиц. • Большинство снимков выполняются при прохождения рентгеновских лучей в направлении сзади наперед - то есть от спины к животу.
 • В первую очередь оцените положение и контуры тени средостения - сначала слева, потом справа. • Сердце не должно занимать более половины поперечника грудной клетки. • Легочные артерии и крупные бронхи образуют ворота легких. Здесь также могут оказаться увеличенные лимфатические узлы, а также опухоли легких. • Просмотрите все легочные поля, начиная от верхушки, сравнивая правое и левое легочное поле на одном уровне. В периферических отделах легочный рисунок сходит на нет, если же вы его видите до самых ребер, то это - признак патологии. • Наличие пневмоторакса - отсутствует легочный рисунок и виден четкий контур края легкого. • Синусы - свободны ли они, если нет - то это-признак плеврального выпота. • Нет ли свободного газа под диафрагмой.
• В первую очередь оцените положение и контуры тени средостения - сначала слева, потом справа. • Сердце не должно занимать более половины поперечника грудной клетки. • Легочные артерии и крупные бронхи образуют ворота легких. Здесь также могут оказаться увеличенные лимфатические узлы, а также опухоли легких. • Просмотрите все легочные поля, начиная от верхушки, сравнивая правое и левое легочное поле на одном уровне. В периферических отделах легочный рисунок сходит на нет, если же вы его видите до самых ребер, то это - признак патологии. • Наличие пневмоторакса - отсутствует легочный рисунок и виден четкий контур края легкого. • Синусы - свободны ли они, если нет - то это-признак плеврального выпота. • Нет ли свободного газа под диафрагмой.
 Рг ОГК
Рг ОГК
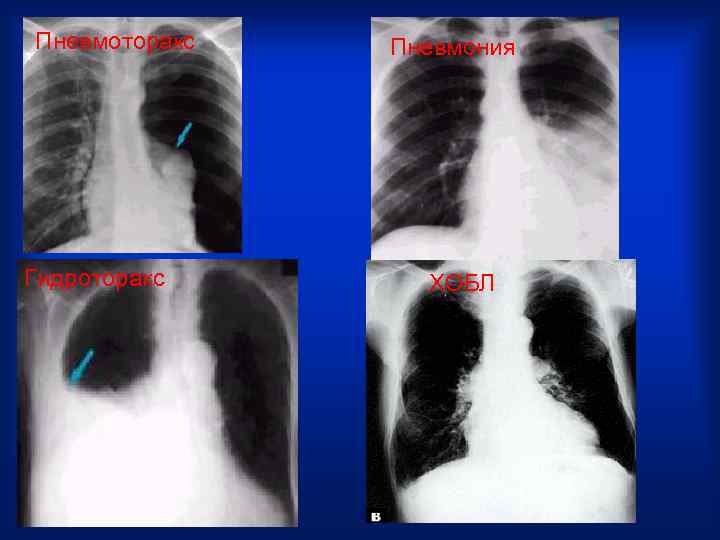
 Пневмоторакс Пневмония Гидроторакс ХОБЛ
Пневмоторакс Пневмония Гидроторакс ХОБЛ
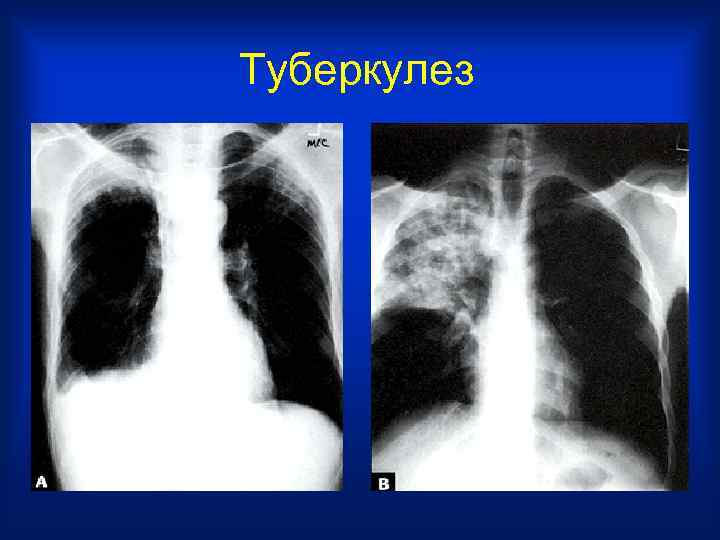
 Туберкулез
Туберкулез
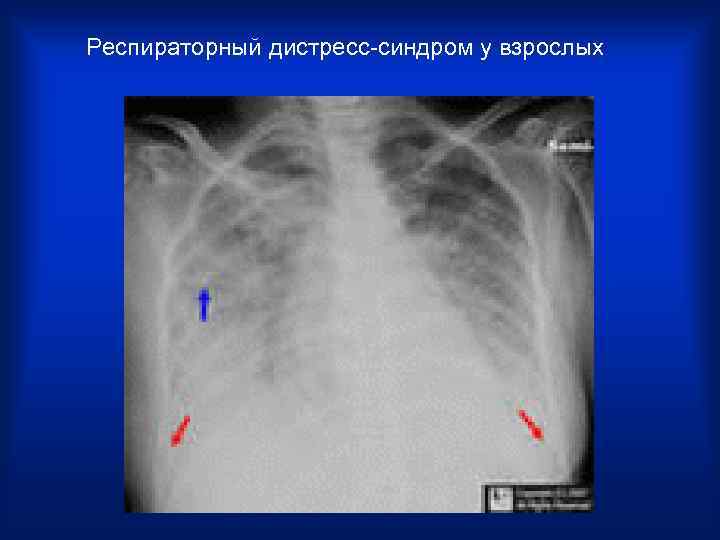
 Респираторный дистресс-синдром у взрослых
Респираторный дистресс-синдром у взрослых
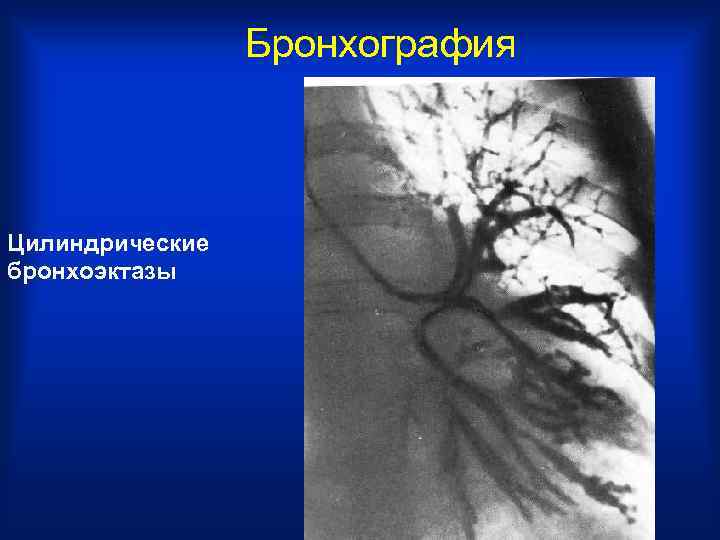
 Бронхография Цилиндрические бронхоэктазы
Бронхография Цилиндрические бронхоэктазы
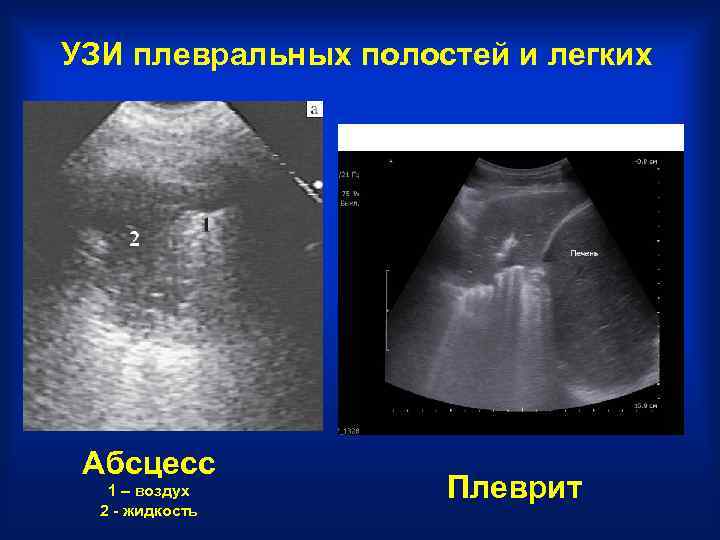
 УЗИ плевральных полостей и легких Абсцесс 1 – воздух Плеврит 2 - жидкость
УЗИ плевральных полостей и легких Абсцесс 1 – воздух Плеврит 2 - жидкость
 Анализ мокроты • Сбор мокроты желательно осуществлять утром (так как она накапливается ночью) и до еды. • Пациент предварительно чистит зубы щёткой и рот кипячёной водой • мокрота лучше отходит и её образуется больше, если накануне исследования пациент употреблял больше жидкости; • сбор мокроты проходит эффективней, если пациент предварительно выполняет три глубоких вдоха с последующим энергичным откашливанием. Необходимо подчеркнуть, что важно получить именно мокроту, а не слюну. • Сбор мокроты выполняют в стерильный разовый герметичный флакон (контейнер) из ударостойкого материала с навинчивающимся колпачком или плотно закрывающейся крышкой. Флакон должен иметь ёмкость 20 -50 мл и широкое отверстие (не менее 35 мм в диаметре), чтобы пациент мог легко сплёвывать мокроту внутрь флакона.
Анализ мокроты • Сбор мокроты желательно осуществлять утром (так как она накапливается ночью) и до еды. • Пациент предварительно чистит зубы щёткой и рот кипячёной водой • мокрота лучше отходит и её образуется больше, если накануне исследования пациент употреблял больше жидкости; • сбор мокроты проходит эффективней, если пациент предварительно выполняет три глубоких вдоха с последующим энергичным откашливанием. Необходимо подчеркнуть, что важно получить именно мокроту, а не слюну. • Сбор мокроты выполняют в стерильный разовый герметичный флакон (контейнер) из ударостойкого материала с навинчивающимся колпачком или плотно закрывающейся крышкой. Флакон должен иметь ёмкость 20 -50 мл и широкое отверстие (не менее 35 мм в диаметре), чтобы пациент мог легко сплёвывать мокроту внутрь флакона.
 • Для исследования достаточно 3 -5 мл мокроты, но анализ можно проводить и при меньших объёмов. Анализ мокроты необходимо проводить не позднее, чем через 2 часа после сбора. • Если собранная мокрота подлежит транспортировке в другое учреждение, то до момента отправки в лабораторию герметично закрытые флаконы с материалом хранятся в холодильнике не более 2 -3 суток.
• Для исследования достаточно 3 -5 мл мокроты, но анализ можно проводить и при меньших объёмов. Анализ мокроты необходимо проводить не позднее, чем через 2 часа после сбора. • Если собранная мокрота подлежит транспортировке в другое учреждение, то до момента отправки в лабораторию герметично закрытые флаконы с материалом хранятся в холодильнике не более 2 -3 суток.
 Характер мокроты (состав) • Слизистая, состоящая только из слизи. Выделяется при острых бронхитах, разрешении приступа бронхиальной астмы. • При смеси слизи и гноя образуется слизисто-гнойная мокрота. Наблюдается при хронических бронхитах, бронхопневмонии. • Гнойно-слизистая – содержит слизь и гной (преобладание гноя, слизь имеет вид тяжей). Характерна для хронических бронхитов, бронхоэктазии, абсцедирующей пневмонии. • Если слизь отсутствует, то мокрота относится к гнойному виду. Чаще всего ее можно наблюдать после прорыва в бронх эмпиемы лёгкого. • Слизисто-кровянистая – состоит из слизи с прожилками крови или кровяного пигмента. Отмечается при катарах верхних дыхательных путей, бронхогенном раке, пневмонии. • Слизисто-гнойно-кровянистая – содержит слизь, гной и кровь. Появляется при бронхоэктазах, туберкулезе, актиномикозе легких, бронхогенном раке. • Кровавое отделяемое (кровохаркание) – встречается при туберкулезе, опухолях бронхов и легкого, ранении легкого, актиномикозе. • Серозное отделяемое – характерно для отека легких, представляет собой пропотевшую в полость бронхов плазму крови.
Характер мокроты (состав) • Слизистая, состоящая только из слизи. Выделяется при острых бронхитах, разрешении приступа бронхиальной астмы. • При смеси слизи и гноя образуется слизисто-гнойная мокрота. Наблюдается при хронических бронхитах, бронхопневмонии. • Гнойно-слизистая – содержит слизь и гной (преобладание гноя, слизь имеет вид тяжей). Характерна для хронических бронхитов, бронхоэктазии, абсцедирующей пневмонии. • Если слизь отсутствует, то мокрота относится к гнойному виду. Чаще всего ее можно наблюдать после прорыва в бронх эмпиемы лёгкого. • Слизисто-кровянистая – состоит из слизи с прожилками крови или кровяного пигмента. Отмечается при катарах верхних дыхательных путей, бронхогенном раке, пневмонии. • Слизисто-гнойно-кровянистая – содержит слизь, гной и кровь. Появляется при бронхоэктазах, туберкулезе, актиномикозе легких, бронхогенном раке. • Кровавое отделяемое (кровохаркание) – встречается при туберкулезе, опухолях бронхов и легкого, ранении легкого, актиномикозе. • Серозное отделяемое – характерно для отека легких, представляет собой пропотевшую в полость бронхов плазму крови.
 Количество мокроты Скудное количество мокроты – характерно для воспаления дыхательных путей (трахеит, острый бронхит в начальной стадии, бронхиальная астма, бронхопневмония). Обильное количество мокроты (от полулитра до двух) обычно наблюдается при наличии в лёгком полостей, а также расширенных бронхах при бронхоэктатической болезни либо при повышенном кровенаполнении легких и пропотевании в них большого количества плазмы крови (отек легких) Запах, исходящий от мокроты, нужно трактовать настороженно. Так, зачастую он появляется лишь при длительном её стоянии, ведь свежевыделенная мокрота запаха лишена. По консистенции мокрота бывает вязкая, густая и жидкая. Слоистость мокроты. При бронхоэктазах, гнилостном бронхите, абсцессе и гангрене легкого наблюдается разделение мокроты на три слоя при длительном стоянии.
Количество мокроты Скудное количество мокроты – характерно для воспаления дыхательных путей (трахеит, острый бронхит в начальной стадии, бронхиальная астма, бронхопневмония). Обильное количество мокроты (от полулитра до двух) обычно наблюдается при наличии в лёгком полостей, а также расширенных бронхах при бронхоэктатической болезни либо при повышенном кровенаполнении легких и пропотевании в них большого количества плазмы крови (отек легких) Запах, исходящий от мокроты, нужно трактовать настороженно. Так, зачастую он появляется лишь при длительном её стоянии, ведь свежевыделенная мокрота запаха лишена. По консистенции мокрота бывает вязкая, густая и жидкая. Слоистость мокроты. При бронхоэктазах, гнилостном бронхите, абсцессе и гангрене легкого наблюдается разделение мокроты на три слоя при длительном стоянии.
 В мокроте можно выявить: 1. спирали Куршмана – штопорообразно извитые трубчатые тела, имеющие диагностическое значение при бронхиальной астме и ХОБЛ; 2. фибринозные свертки – древовидно разветвленные образования эластичной консистенции, имеющие значение при фибринозном бронхите, реже - при крупозной пневмонии; 3. рисовидные тельца (линзы Коха) – плотные образования творожистой консистенции, которые состоят из детрита, а также содержат туберкулезные палочки и эластические волокна; обнаруживаются при кавернозном туберкулезе легких; 4. гнойные пробки Дитриха – состоят из детрита, бактерий, кристаллов жирных кислот, встречаются при гангрене легкого; 5. дифтеритические пленки; 6. некротизированные кусочки легкого; 7. частицы опухоли легкого; 8. друзы актиномицетов;
В мокроте можно выявить: 1. спирали Куршмана – штопорообразно извитые трубчатые тела, имеющие диагностическое значение при бронхиальной астме и ХОБЛ; 2. фибринозные свертки – древовидно разветвленные образования эластичной консистенции, имеющие значение при фибринозном бронхите, реже - при крупозной пневмонии; 3. рисовидные тельца (линзы Коха) – плотные образования творожистой консистенции, которые состоят из детрита, а также содержат туберкулезные палочки и эластические волокна; обнаруживаются при кавернозном туберкулезе легких; 4. гнойные пробки Дитриха – состоят из детрита, бактерий, кристаллов жирных кислот, встречаются при гангрене легкого; 5. дифтеритические пленки; 6. некротизированные кусочки легкого; 7. частицы опухоли легкого; 8. друзы актиномицетов;
 • Микроскопическое исследование мокроты проводится в свежих неокрашенных и фиксированных окрашенных препаратах: – Клеточные элементы – плоский эпителий (множественные – при воспалительных явлениях в ротовой полости); цилиндрический эпителий (при остром катаре, остром бронхите, бронхиальной астме); макрофаги «жировые шары» (при раке легкого, туберкулезе, актиномикозе), сидерофаги – «клетки сердечных пороков» , макрофаги с гемосидерином (при застое в малом круге кровообращения, при инфаркте легкого), кониофаги – пылевые макрофаги (пневмокониозыи пылевые бронхиты); опухолевые клетки; лейкоциты (в слизистой мокроте – единичные, в гнойной – покрывают все поля зрения); эритроциты (единичные могут быть в любой мокроте, окрашенной кровью). – Волокнистые образования – эластические волокна, указывают на распад легочной ткани при туберкулезе, абсцессе, опухоли, фибринозные волокна (при фибринозном бронхите, крупозной пневмонии, иногда при актиномикозе); спирали Куршмана. – Кристаллические образования – кристаллы Шарко-Лейдена
• Микроскопическое исследование мокроты проводится в свежих неокрашенных и фиксированных окрашенных препаратах: – Клеточные элементы – плоский эпителий (множественные – при воспалительных явлениях в ротовой полости); цилиндрический эпителий (при остром катаре, остром бронхите, бронхиальной астме); макрофаги «жировые шары» (при раке легкого, туберкулезе, актиномикозе), сидерофаги – «клетки сердечных пороков» , макрофаги с гемосидерином (при застое в малом круге кровообращения, при инфаркте легкого), кониофаги – пылевые макрофаги (пневмокониозыи пылевые бронхиты); опухолевые клетки; лейкоциты (в слизистой мокроте – единичные, в гнойной – покрывают все поля зрения); эритроциты (единичные могут быть в любой мокроте, окрашенной кровью). – Волокнистые образования – эластические волокна, указывают на распад легочной ткани при туберкулезе, абсцессе, опухоли, фибринозные волокна (при фибринозном бронхите, крупозной пневмонии, иногда при актиномикозе); спирали Куршмана. – Кристаллические образования – кристаллы Шарко-Лейдена
 Отрицательный результат микроскопического исследования не исключает диагноз той или иной инфекции. Когда бактериоскопическое исследование не обнаруживает предполагаемого возбудителя, прибегают к посеву мокроты на питательные среды. Посев мокроты производят не позднее 2 -х часов после сбора. Если подозревается туберкулёз, то сбор мокроты осуществляют в течение 3 -х последовательных дней. Бактериологическое исследование позволяет идентифицировать вид микробов и определять их антибиотикочувствительность. Обычно у здоровых лиц в мокроте при посеве выявляются альфа- гемолитический стрептококк, Neisseria spp. , дифтероиды. Обнаружение лишь нормальной микрофлоры ещё не означает отсутствие инфекции. Результат посева следует интерпретировать с учётом клинической картины и общего состояния пациента.
Отрицательный результат микроскопического исследования не исключает диагноз той или иной инфекции. Когда бактериоскопическое исследование не обнаруживает предполагаемого возбудителя, прибегают к посеву мокроты на питательные среды. Посев мокроты производят не позднее 2 -х часов после сбора. Если подозревается туберкулёз, то сбор мокроты осуществляют в течение 3 -х последовательных дней. Бактериологическое исследование позволяет идентифицировать вид микробов и определять их антибиотикочувствительность. Обычно у здоровых лиц в мокроте при посеве выявляются альфа- гемолитический стрептококк, Neisseria spp. , дифтероиды. Обнаружение лишь нормальной микрофлоры ещё не означает отсутствие инфекции. Результат посева следует интерпретировать с учётом клинической картины и общего состояния пациента.

