основы анестезиологии.ppt
- Количество слайдов: 37
 Основы Анестезиолог ии
Основы Анестезиолог ии
 Историю анестезиологии можно разделить на два основных периода. Первый (эмпирический) период охватывает много веков, начинаясь с V - III тыс. лет до нашей эры, с первых сообщений в папирусе Эберса, мифах и сказаниях о возможностях устранения боли с помощью некоторых веществ, например, опия, мандрагоры и др. Этот период завершился открытием закиси азота, дав начало донаучному, а затем современному (научному) периоду. Цивилизация древнего Египта оставила самое старое письменное свидетельство о попытке применения обезболивания при хирургических вмешательствах. В папирусе Эберса (V в. до н. э. ), сообщается об использовании перед операцией средств, уменьшающих чувство боли: мандрагоры, беладонны, опия, алкоголя.
Историю анестезиологии можно разделить на два основных периода. Первый (эмпирический) период охватывает много веков, начинаясь с V - III тыс. лет до нашей эры, с первых сообщений в папирусе Эберса, мифах и сказаниях о возможностях устранения боли с помощью некоторых веществ, например, опия, мандрагоры и др. Этот период завершился открытием закиси азота, дав начало донаучному, а затем современному (научному) периоду. Цивилизация древнего Египта оставила самое старое письменное свидетельство о попытке применения обезболивания при хирургических вмешательствах. В папирусе Эберса (V в. до н. э. ), сообщается об использовании перед операцией средств, уменьшающих чувство боли: мандрагоры, беладонны, опия, алкоголя.
 • Анестезиология - наука о защите организма от операционной травмы и её последствий, контроле и управлении жизненно важными функциями во время оперативного вмешательства. • Современная анестезиология, используя достижения нейрофармакологии и точную медицинскую технику, позволяет выполнять длительные сложные хирургические операции без серьёзного вреда для организма больного
• Анестезиология - наука о защите организма от операционной травмы и её последствий, контроле и управлении жизненно важными функциями во время оперативного вмешательства. • Современная анестезиология, используя достижения нейрофармакологии и точную медицинскую технику, позволяет выполнять длительные сложные хирургические операции без серьёзного вреда для организма больного
 • Задачи, стоящие перед анестезиологом: • 1. Предоперационная подготовка больного совместно с врачом другой специальности и определение степени анестезиологического риска. • 2. Выбор метода премедикации и анестезии. • 3. Проведение анестезии (общей или местной) при хирургических операциях, лечебных и диагностических вмешательствах. • 4. Проведение комплекса реанимационных мероприятий и интенсивной терапии во время операции и в непосредственном послеоперационном периоде.
• Задачи, стоящие перед анестезиологом: • 1. Предоперационная подготовка больного совместно с врачом другой специальности и определение степени анестезиологического риска. • 2. Выбор метода премедикации и анестезии. • 3. Проведение анестезии (общей или местной) при хирургических операциях, лечебных и диагностических вмешательствах. • 4. Проведение комплекса реанимационных мероприятий и интенсивной терапии во время операции и в непосредственном послеоперационном периоде.
 • Подготовка больного к наркозу • Все мероприятия предоперационной подготовки направлены в основном на то, чтобы • 1. уменьшить опасность операции и анестезиологического пособия, облегчив адекватную переносимость операционной травмы; • 2. снизить вероятность возможных интра - и послеоперационных осложнений и тем самым обеспечить благоприятный исход операции; • 3. ускорить процесс выздоровления.
• Подготовка больного к наркозу • Все мероприятия предоперационной подготовки направлены в основном на то, чтобы • 1. уменьшить опасность операции и анестезиологического пособия, облегчив адекватную переносимость операционной травмы; • 2. снизить вероятность возможных интра - и послеоперационных осложнений и тем самым обеспечить благоприятный исход операции; • 3. ускорить процесс выздоровления.
 Премедикация - введение медикаментозных средств перед операцией с целью снижения вероятности интра- и послеоперационных осложнений. Премедикация необходима для решения нескольких задач: • • снижение эмоционального возбуждения; • • нейровегетативная стабилизация; • • снижение реакций на внешние раздражители; • • создание оптимальных условий для действия анестетиков; • • профилактика аллергических реакций на средства, используемые при анестезии; • • уменьшение секреции желёз.
Премедикация - введение медикаментозных средств перед операцией с целью снижения вероятности интра- и послеоперационных осложнений. Премедикация необходима для решения нескольких задач: • • снижение эмоционального возбуждения; • • нейровегетативная стабилизация; • • снижение реакций на внешние раздражители; • • создание оптимальных условий для действия анестетиков; • • профилактика аллергических реакций на средства, используемые при анестезии; • • уменьшение секреции желёз.
 Основные препараты • Для премедикации используют следующие основные группы фармакологических веществ. • 1. Снотворные средства (барбитураты: фенобарбитал; бензодиазепины: нитразепам, флунитразепам). • 2. Транквилизаторы (диазепам, бромдигидрохлорфенилбензодиазепин, оксазепам). • 3. Нейролептики (галоперидол, дроперидол). • 4. Антигистаминные средства (дифенгидрамин, хлоропирамин, клемастин). • 5. Наркотические анальгетики (тримеперидин, морфин + наркотин + папаверин + кодеин + тебаин) устраняют боль, оказывают седативный и снотворный эффекты, потенцируют действие анестетиков. • 6. Холинолитические средства (атропин, метоциния йодид) блокируют вагусные рефлексы, тормозят секрецию желёз.
Основные препараты • Для премедикации используют следующие основные группы фармакологических веществ. • 1. Снотворные средства (барбитураты: фенобарбитал; бензодиазепины: нитразепам, флунитразепам). • 2. Транквилизаторы (диазепам, бромдигидрохлорфенилбензодиазепин, оксазепам). • 3. Нейролептики (галоперидол, дроперидол). • 4. Антигистаминные средства (дифенгидрамин, хлоропирамин, клемастин). • 5. Наркотические анальгетики (тримеперидин, морфин + наркотин + папаверин + кодеин + тебаин) устраняют боль, оказывают седативный и снотворный эффекты, потенцируют действие анестетиков. • 6. Холинолитические средства (атропин, метоциния йодид) блокируют вагусные рефлексы, тормозят секрецию желёз.
 Схемы премедикации • Перед экстренной операцией больным вводят наркотический анальгетик и атропин (тримеперидин 2% раствор - 1 мл, атропин 0, 01 мг/кг). По показаниям возможно введение дроперидола или антигистаминных средств. • Перед плановой операцией обычная схема премедикации включает следующие средства. • 1. На ночь накануне - снотворное (фенобарбитал - 2 мг/кг) и транквилизатор (бромдигидрохлорфенилбензодиазепин - 0, 02 мг/кг). • 2. Утром в 7 ч утра (за 2 -3 ч до операции) - дроперидол (0, 07 мг/кг), диазепам (0, 14 мг/кг). • 3. За 30 мин до операции - тримеперидин (2% раствор - 1, 0), атропин (0, 01 мг/кг), дифенгидрамин (0, 3 мг/кг). • В ряде случаев необходима расширенная схема премедикации с введением препаратов в течение нескольких дней и использованием фармакологических веществ других групп.
Схемы премедикации • Перед экстренной операцией больным вводят наркотический анальгетик и атропин (тримеперидин 2% раствор - 1 мл, атропин 0, 01 мг/кг). По показаниям возможно введение дроперидола или антигистаминных средств. • Перед плановой операцией обычная схема премедикации включает следующие средства. • 1. На ночь накануне - снотворное (фенобарбитал - 2 мг/кг) и транквилизатор (бромдигидрохлорфенилбензодиазепин - 0, 02 мг/кг). • 2. Утром в 7 ч утра (за 2 -3 ч до операции) - дроперидол (0, 07 мг/кг), диазепам (0, 14 мг/кг). • 3. За 30 мин до операции - тримеперидин (2% раствор - 1, 0), атропин (0, 01 мг/кг), дифенгидрамин (0, 3 мг/кг). • В ряде случаев необходима расширенная схема премедикации с введением препаратов в течение нескольких дней и использованием фармакологических веществ других групп.
 Виды наркоза • Ингаляционный – наркотическое вещество поступает через дыхательные пути: • - масочный • - эндотрахеальный • - эндобронхиальный • Неингаляционный – наркотическое вещество вводится минуя дыхательные пути: • - внутривенный • - внутрикостный • - прямокишечный
Виды наркоза • Ингаляционный – наркотическое вещество поступает через дыхательные пути: • - масочный • - эндотрахеальный • - эндобронхиальный • Неингаляционный – наркотическое вещество вводится минуя дыхательные пути: • - внутривенный • - внутрикостный • - прямокишечный
 • По глубине наркоза и количеству применяемых препаратов: • – мононаркоз – применение одного наркотического препарата на протяжении всей операции • – базисный наркоз – поверхностный наркоз, глубина которого достигается введением других препаратов. Это позволяет уменьшить количество основного наркотического препарата • – комбинорованный наркоз – применение на разных этапах операции разных наркотических препаратов. • многокомпонентный наркоз – сочетание на разных этапах операции различных препаратов и методов, оказывающих сугубо специфическое действие (расслабление мышц, управляемая гипотония или гипотермия), позволяющее уменьшить количество и токсичность наркотических препаратов, кровопотерю, гипоксию мозга. рауш-наркоз – анестезия в фазе аналгезии
• По глубине наркоза и количеству применяемых препаратов: • – мононаркоз – применение одного наркотического препарата на протяжении всей операции • – базисный наркоз – поверхностный наркоз, глубина которого достигается введением других препаратов. Это позволяет уменьшить количество основного наркотического препарата • – комбинорованный наркоз – применение на разных этапах операции разных наркотических препаратов. • многокомпонентный наркоз – сочетание на разных этапах операции различных препаратов и методов, оказывающих сугубо специфическое действие (расслабление мышц, управляемая гипотония или гипотермия), позволяющее уменьшить количество и токсичность наркотических препаратов, кровопотерю, гипоксию мозга. рауш-наркоз – анестезия в фазе аналгезии
 • По применению на разных этапах операции: • - вводный наркоз –(всегда кратковременный) применяется с целью облегчения засыпания и устранения неприятных ощущений (удушья, возбуждения) (дитилин 2 мгкг, закись азота с кислородом в соотношении 3: 1 - 2: 1) • - поддерживающий (главный) наркоз – наркоз в течении всей операции.
• По применению на разных этапах операции: • - вводный наркоз –(всегда кратковременный) применяется с целью облегчения засыпания и устранения неприятных ощущений (удушья, возбуждения) (дитилин 2 мгкг, закись азота с кислородом в соотношении 3: 1 - 2: 1) • - поддерживающий (главный) наркоз – наркоз в течении всей операции.
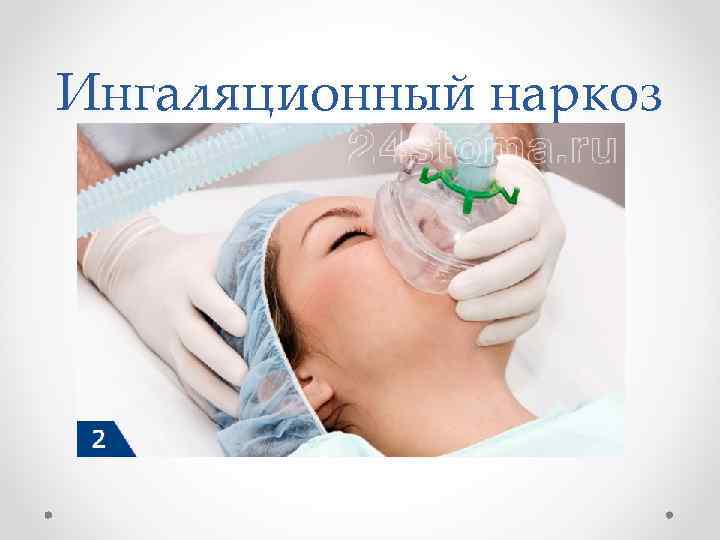 Ингаляционный наркоз
Ингаляционный наркоз
 Препараты для ингаляционного наркоза Жидкие (парообразующие) ингаляционные анестетики • Диэтиловый эфир • Хлороформ (трихлорметан). • Галотан • Метоксифлуран • Изофлуран, десфлуран, севофлуран - изомеры энфлурана. Менее токсичны и имеют меньше побочных эффектов, чем энфлуран и га- лотан, в связи с чем в настоящее время являются основными препаратами для ингаляционного наркоза в западных странах.
Препараты для ингаляционного наркоза Жидкие (парообразующие) ингаляционные анестетики • Диэтиловый эфир • Хлороформ (трихлорметан). • Галотан • Метоксифлуран • Изофлуран, десфлуран, севофлуран - изомеры энфлурана. Менее токсичны и имеют меньше побочных эффектов, чем энфлуран и га- лотан, в связи с чем в настоящее время являются основными препаратами для ингаляционного наркоза в западных странах.
 Газообразные ингаляционные анестетики • Закись азота - наименее токсичный и потому наиболее распрост- ранённый общий анестетик. Вызывает быстрое введение в анестезию и быстрое пробуждение. Однако закись азота не даёт достаточной глубины наркоза, что не позволяет использовать её в виде мононаркоза при полостных и травматичных вмешательствах. Недостаточно угнетает рефлексы и не обеспечивает миорелаксации. • Циклопропан (триметилен) даёт мощный наркотический эффект (в 7 -10 раз сильнее закиси азота). Вызывает быструю индукцию и быстрое пробуждение, не раздражает слизистые оболочки дыхательных путей, оказывает миорелаксирующий эффект. Однако наркоз циклопропаном не нашёл широкого применения из-за возможности угнетения дыхания, нарушения сердечной деятельности и артериальной гипотен- зии. Кроме того, вещество обладает высокой взрывоопасностью.
Газообразные ингаляционные анестетики • Закись азота - наименее токсичный и потому наиболее распрост- ранённый общий анестетик. Вызывает быстрое введение в анестезию и быстрое пробуждение. Однако закись азота не даёт достаточной глубины наркоза, что не позволяет использовать её в виде мононаркоза при полостных и травматичных вмешательствах. Недостаточно угнетает рефлексы и не обеспечивает миорелаксации. • Циклопропан (триметилен) даёт мощный наркотический эффект (в 7 -10 раз сильнее закиси азота). Вызывает быструю индукцию и быстрое пробуждение, не раздражает слизистые оболочки дыхательных путей, оказывает миорелаксирующий эффект. Однако наркоз циклопропаном не нашёл широкого применения из-за возможности угнетения дыхания, нарушения сердечной деятельности и артериальной гипотен- зии. Кроме того, вещество обладает высокой взрывоопасностью.
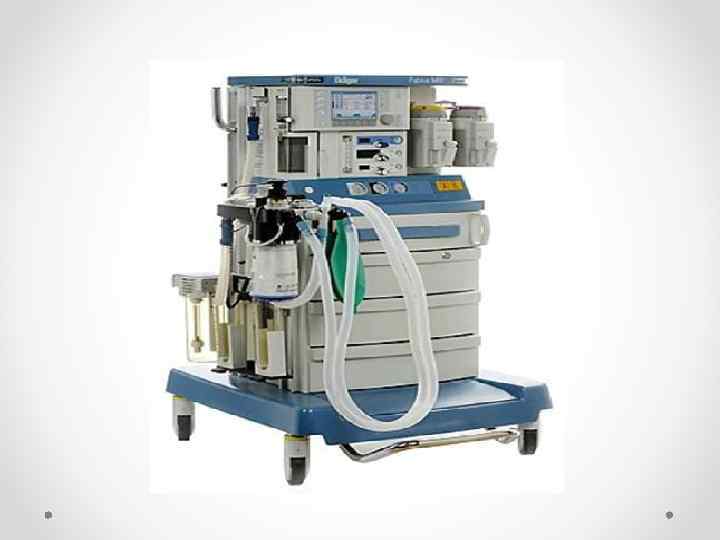
 Аппаратура для ингаляционного наркоза. • Наркозный аппарат – многофункциональный медицинский прибор, с помощью которого обеспечивается: 1) дозированная подача в дыхательные пути ингаляционных анестетиков, кислорода или воздуха, 2) удаление углекислого газа из выдыхаемой газовой смеси, 3) вспомогательная или искусственная вентиляция легких, и 4) поддержание необходимой влажности и температуры вдыхаемой газонаркотической смеси.
Аппаратура для ингаляционного наркоза. • Наркозный аппарат – многофункциональный медицинский прибор, с помощью которого обеспечивается: 1) дозированная подача в дыхательные пути ингаляционных анестетиков, кислорода или воздуха, 2) удаление углекислого газа из выдыхаемой газовой смеси, 3) вспомогательная или искусственная вентиляция легких, и 4) поддержание необходимой влажности и температуры вдыхаемой газонаркотической смеси.
 Наркозный аппарат состоит из трех основных узлов: • 1) емкостей для кислорода и газообразных анестетиков (баллоны с редукторами), • 2) испарителя для жидких анестетиков с дозиметрами для кислорода, воздуха и газообразных анестетиков, и • 3) дыхательного контура, обеспечивающего циркуляцию газонаркотической смеси
Наркозный аппарат состоит из трех основных узлов: • 1) емкостей для кислорода и газообразных анестетиков (баллоны с редукторами), • 2) испарителя для жидких анестетиков с дозиметрами для кислорода, воздуха и газообразных анестетиков, и • 3) дыхательного контура, обеспечивающего циркуляцию газонаркотической смеси
 Стадии наркоза
Стадии наркоза
 наркоза Виды ингаляционного • По способу введения наркотической смеси выделяют масочный, эндотрахеальный и эндобронхиальный наркоз. • Масочный наркоз • При масочном наркозе с помощью масок различной конструкции обеспечивают подачу наркотической смеси к верхним дыхательным путям больного, откуда под влиянием спонтанного дыхания или с помощью принудительной ИВЛ она поступает в альвеолы лёгких. Технически такая методика представляется довольно простой. В то же время необходимо следить за обеспечением проходимости верхних дыхательных путей, для чего запрокидывают голову, выдвигают вперёд нижнюю челюсть или применяют воздуховоды.
наркоза Виды ингаляционного • По способу введения наркотической смеси выделяют масочный, эндотрахеальный и эндобронхиальный наркоз. • Масочный наркоз • При масочном наркозе с помощью масок различной конструкции обеспечивают подачу наркотической смеси к верхним дыхательным путям больного, откуда под влиянием спонтанного дыхания или с помощью принудительной ИВЛ она поступает в альвеолы лёгких. Технически такая методика представляется довольно простой. В то же время необходимо следить за обеспечением проходимости верхних дыхательных путей, для чего запрокидывают голову, выдвигают вперёд нижнюю челюсть или применяют воздуховоды.
 Эндотрахеальный наркоз Эндотрахеальный (интубационный) наркоз в настоящее время является основным видом ингаляционного наркоза при выполнении обширных, травматичных полостных операций, требующих миорелаксации. При этом способе наркотическая смесь подаётся непосредственно в трахеобронхиальное дерево, минуя полость рта и верхние дыхательные пути. Для осуществления эндотрахеального наркоза проводят интубацию трахеи.
Эндотрахеальный наркоз Эндотрахеальный (интубационный) наркоз в настоящее время является основным видом ингаляционного наркоза при выполнении обширных, травматичных полостных операций, требующих миорелаксации. При этом способе наркотическая смесь подаётся непосредственно в трахеобронхиальное дерево, минуя полость рта и верхние дыхательные пути. Для осуществления эндотрахеального наркоза проводят интубацию трахеи.
 Внутривенный наркоз • Преимуществами внутривенного наркоза являются быстрое введение в наркоз, отсутствие стадии возбуждения, приятное для больного засыпание. Однако наркотические препараты для внутривенного введения создают кратковременную анестезию, что не дает возможности использовать их в чистом виде для длительных оперативных вмешательств.
Внутривенный наркоз • Преимуществами внутривенного наркоза являются быстрое введение в наркоз, отсутствие стадии возбуждения, приятное для больного засыпание. Однако наркотические препараты для внутривенного введения создают кратковременную анестезию, что не дает возможности использовать их в чистом виде для длительных оперативных вмешательств.
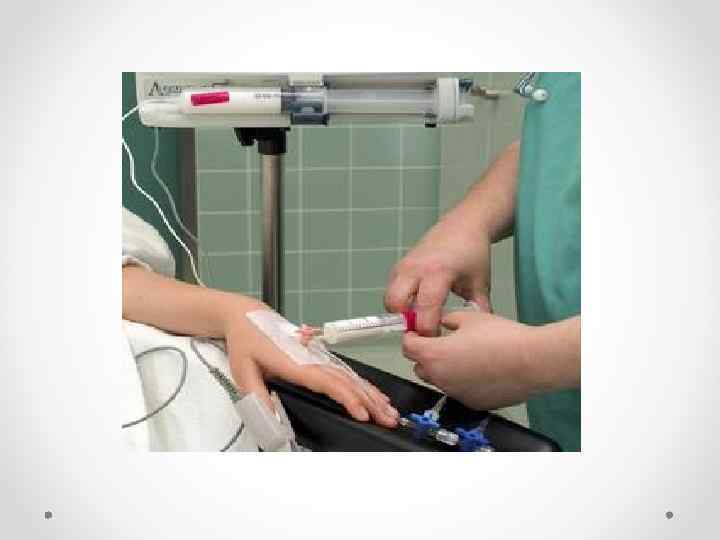
 Используются: • свежеприготовленные растворы барбитуратов. • Виадрил применяют в дозе 15 мг/кг, в среднем 1000 мг • Пропанидид (эпонтол, сомбревин) 7— 10 мг/кг • Оксибутират натрия 100— 150 мг/кг • Кетамин (кеталар) 2— 5 мг/кг
Используются: • свежеприготовленные растворы барбитуратов. • Виадрил применяют в дозе 15 мг/кг, в среднем 1000 мг • Пропанидид (эпонтол, сомбревин) 7— 10 мг/кг • Оксибутират натрия 100— 150 мг/кг • Кетамин (кеталар) 2— 5 мг/кг
 Центральная аналгезия • В основу комплекса методик центральной аналгезии положен принцип многокомпонентности общей анестезии. При этом аналге- зии отводят доминирующую роль. За счёт выраженной аналгезии, достигающейся введением наркотических анальгетиков, выключаются или становятся менее выраженными соматические и вегетативные реакции на боль. • Высокие дозы наркотических средств ведут к угнетению дыхания, в связи с чем на операции и после неё необходима ИВЛ. При подобном обезболивании, кроме наркотических анальгетиков, используют средства для вводного наркоза, миорелаксанты. • Метод центральной аналгезии не может рутинно применяться в клинической практике, его применение требует конкретных клини- ческих ситуаций. • Основными препаратами для центральной аналгезии являются морфин, тримеперидин.
Центральная аналгезия • В основу комплекса методик центральной аналгезии положен принцип многокомпонентности общей анестезии. При этом аналге- зии отводят доминирующую роль. За счёт выраженной аналгезии, достигающейся введением наркотических анальгетиков, выключаются или становятся менее выраженными соматические и вегетативные реакции на боль. • Высокие дозы наркотических средств ведут к угнетению дыхания, в связи с чем на операции и после неё необходима ИВЛ. При подобном обезболивании, кроме наркотических анальгетиков, используют средства для вводного наркоза, миорелаксанты. • Метод центральной аналгезии не может рутинно применяться в клинической практике, его применение требует конкретных клини- ческих ситуаций. • Основными препаратами для центральной аналгезии являются морфин, тримеперидин.
 Нейролептаналгезия • Нейролептаналгезия - метод внутривенной анестезии, основанный на комбинированном применении мощного нейролептика дро- перидола и наркотического анальгетика фентанила. • Преимуществами метода является своеобразное действие на организм больного, характеризующееся быстрым наступлением безраз- личия к окружающему, отсутствием двигательного беспокойства, снижением выраженности вегетативных и метаболических реакций на хирургическую агрессию. Нейролептаналгезию обычно применяют в качестве компонента комбинированного наркоза или в сочетании с местной анестезией. Наиболее часто нейролептаналгезию проводят на фоне ИВЛ смесью закиси азота и кислорода.
Нейролептаналгезия • Нейролептаналгезия - метод внутривенной анестезии, основанный на комбинированном применении мощного нейролептика дро- перидола и наркотического анальгетика фентанила. • Преимуществами метода является своеобразное действие на организм больного, характеризующееся быстрым наступлением безраз- личия к окружающему, отсутствием двигательного беспокойства, снижением выраженности вегетативных и метаболических реакций на хирургическую агрессию. Нейролептаналгезию обычно применяют в качестве компонента комбинированного наркоза или в сочетании с местной анестезией. Наиболее часто нейролептаналгезию проводят на фоне ИВЛ смесью закиси азота и кислорода.
 Атаралгезия • Под термином «атаралгезия» объединён комплекс методик, при которых благодаря действию седативных средств, транквилизаторов и анальгетиков достигается состояние атараксии ( «обездушивания» ) и выраженной аналгезии. • Атаралгезию используют как компонент комбинированной анестезии. К основному её эффекту для угнетения сознания обычно добавляют гипнотическое действие закиси азота, для нейровегетативной защиты - дроперидол, а для снижения мышечного тонуса миорелаксанты.
Атаралгезия • Под термином «атаралгезия» объединён комплекс методик, при которых благодаря действию седативных средств, транквилизаторов и анальгетиков достигается состояние атараксии ( «обездушивания» ) и выраженной аналгезии. • Атаралгезию используют как компонент комбинированной анестезии. К основному её эффекту для угнетения сознания обычно добавляют гипнотическое действие закиси азота, для нейровегетативной защиты - дроперидол, а для снижения мышечного тонуса миорелаксанты.
 Инфильтрационна анестезия • 1. Использование низкоконцентрированных растворов местных анестетиков в большом количестве. Применяют 0, 25 -0, 5% растворы прокаина или лидокаина, при этом во время анестезии безопасно использовать до 200 -400 мл раствора (до 1 г сухого вещества анестетика). • 2. Метод тугого инфильтрата. Для доступа анестетика ко всем рецепторам и мелким нервам необходимо туго инфильтрировать ткани - образуется так называемый ползучий инфильтрат по ходу предстоящего разреза. При необходимости новую инъекцию анестетика осуществляют в край инфильтрата. Таким образом, болезненным является только первое введение. • 3. Послойность. Раствор анестетика вводят послойно. В первую очередь инфильтрируют кожу, за счёт обильного введения анестетика она приобретает вид «лимонной корочки» . Затем после её рассечения инфильтрируют подкожную клетчатку и её рассекают. После этого анестетик вводят под фасцию, затем в мышцы, после чего пересекают указанные образования и т. д. • 4. Учёт строения фасциальных футляров. Соблюдение этого принципа позволяет посредством одного вкола иглы наводнить анестетиком весь мышечно-фасциальный футляр. Важно учитывать и то, что фасция является препятствием для распространения анестетика. • 5. Принцип гидравлической препаровки тканей. Введение большого количество раствора приводит к разделению анатомических образований, что в ряде случаев облегчает их препаровку.
Инфильтрационна анестезия • 1. Использование низкоконцентрированных растворов местных анестетиков в большом количестве. Применяют 0, 25 -0, 5% растворы прокаина или лидокаина, при этом во время анестезии безопасно использовать до 200 -400 мл раствора (до 1 г сухого вещества анестетика). • 2. Метод тугого инфильтрата. Для доступа анестетика ко всем рецепторам и мелким нервам необходимо туго инфильтрировать ткани - образуется так называемый ползучий инфильтрат по ходу предстоящего разреза. При необходимости новую инъекцию анестетика осуществляют в край инфильтрата. Таким образом, болезненным является только первое введение. • 3. Послойность. Раствор анестетика вводят послойно. В первую очередь инфильтрируют кожу, за счёт обильного введения анестетика она приобретает вид «лимонной корочки» . Затем после её рассечения инфильтрируют подкожную клетчатку и её рассекают. После этого анестетик вводят под фасцию, затем в мышцы, после чего пересекают указанные образования и т. д. • 4. Учёт строения фасциальных футляров. Соблюдение этого принципа позволяет посредством одного вкола иглы наводнить анестетиком весь мышечно-фасциальный футляр. Важно учитывать и то, что фасция является препятствием для распространения анестетика. • 5. Принцип гидравлической препаровки тканей. Введение большого количество раствора приводит к разделению анатомических образований, что в ряде случаев облегчает их препаровку.
 Анестезия проводниковая - (nerve block) - метод обезболивания (анестезии) определенной части тела путем блокады прохождения болевых импульсов по центростремительным нервам, иннервирующим этот участок. Местный анестстик, например, лигнокаин, вводится в нерв, иннервирующий определенную зону, после чего возможно оперативное вмешательство в этой области без общей анестезии. ;
Анестезия проводниковая - (nerve block) - метод обезболивания (анестезии) определенной части тела путем блокады прохождения болевых импульсов по центростремительным нервам, иннервирующим этот участок. Местный анестстик, например, лигнокаин, вводится в нерв, иннервирующий определенную зону, после чего возможно оперативное вмешательство в этой области без общей анестезии. ;
 Наибольшее распростране- ние получили следующие виды проводниковой анестезии: • • анестезия по Лукашевичу-Оберсту - при операциях на пальцах; • • анестезия по Усольцевой - при операциях на кисти; • • блокада плечевого сплетения при операциях на верхней конечности; • • блокада бедренного, седалищного и запирательного нервов при операциях на нижней конечности.
Наибольшее распростране- ние получили следующие виды проводниковой анестезии: • • анестезия по Лукашевичу-Оберсту - при операциях на пальцах; • • анестезия по Усольцевой - при операциях на кисти; • • блокада плечевого сплетения при операциях на верхней конечности; • • блокада бедренного, седалищного и запирательного нервов при операциях на нижней конечности.
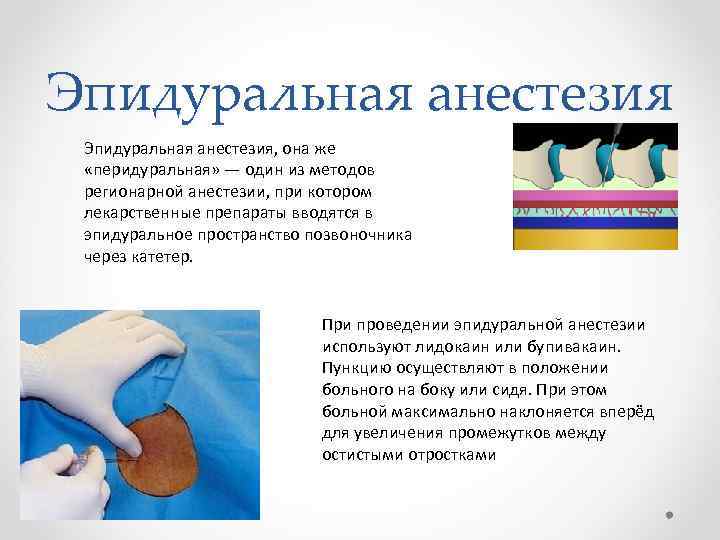 Эпидуральная анестезия, она же «перидуральная» — один из методов регионарной анестезии, при котором лекарственные препараты вводятся в эпидуральное пространство позвоночника через катетер. При проведении эпидуральной анестезии используют лидокаин или бупивакаин. Пункцию осуществляют в положении больного на боку или сидя. При этом больной максимально наклоняется вперёд для увеличения промежутков между остистыми отростками
Эпидуральная анестезия, она же «перидуральная» — один из методов регионарной анестезии, при котором лекарственные препараты вводятся в эпидуральное пространство позвоночника через катетер. При проведении эпидуральной анестезии используют лидокаин или бупивакаин. Пункцию осуществляют в положении больного на боку или сидя. При этом больной максимально наклоняется вперёд для увеличения промежутков между остистыми отростками
 Спинномозговая анестезия • Элементы техники спинномозговой анестезии на первом этапе её выполнения такие же, как и эпидуральной анестезии. • Особенность техники относится к продвижению иглы. После прохождения жёлтой связки следует удалить мандрен из иглы и проверить, не поступает ли спинномозговая жидкость. Если этого нет, то иглу с мандреном продвигают глубже до поступления жидкости. После этого вводят анестетик (лидокаин, тримекаин, бупивакаин). Объём введения 3 -4 мл. Длительность анестезии 1 -3 ч (в зависимости от вида анестетика).
Спинномозговая анестезия • Элементы техники спинномозговой анестезии на первом этапе её выполнения такие же, как и эпидуральной анестезии. • Особенность техники относится к продвижению иглы. После прохождения жёлтой связки следует удалить мандрен из иглы и проверить, не поступает ли спинномозговая жидкость. Если этого нет, то иглу с мандреном продвигают глубже до поступления жидкости. После этого вводят анестетик (лидокаин, тримекаин, бупивакаин). Объём введения 3 -4 мл. Длительность анестезии 1 -3 ч (в зависимости от вида анестетика).
 Новокаиновые блокады • Новокаиновые блокады - введение низкоконцентрированного раствора прокаина (торговое наименование - новокаин) в различные клетчаточные пространства для блокады проходящих здесь нервных стволов и достижения обезболивающего или лечебного эффекта. • Наиболее распространёнными являются шейная вагосимпатичес- кая, межрёберная, паравертебральная, тазовая и паранефральная блокады; блокада корня брыжейки, круглой связки печени; короткий пенициллинопрокаиновый блок
Новокаиновые блокады • Новокаиновые блокады - введение низкоконцентрированного раствора прокаина (торговое наименование - новокаин) в различные клетчаточные пространства для блокады проходящих здесь нервных стволов и достижения обезболивающего или лечебного эффекта. • Наиболее распространёнными являются шейная вагосимпатичес- кая, межрёберная, паравертебральная, тазовая и паранефральная блокады; блокада корня брыжейки, круглой связки печени; короткий пенициллинопрокаиновый блок
 Основные виды новокаиновых блокад • • Шейная вагосимпатическая блокада Межрёберная блокада Паравертебральная блокада Паранефральная блокада Тазовая блокада (по Школьникову-Селиванову) Блокада корня брыжейки Блокада круглой связки печени Короткий пенициллино-прокаиновый блок
Основные виды новокаиновых блокад • • Шейная вагосимпатическая блокада Межрёберная блокада Паравертебральная блокада Паранефральная блокада Тазовая блокада (по Школьникову-Селиванову) Блокада корня брыжейки Блокада круглой связки печени Короткий пенициллино-прокаиновый блок
 • Осложнения общей анестезии • Гиповентиляция может быть обусловлена следующими причинами: • 1. Угнетением дыхательного центра (все общие анестетики в той или иной степени угнетают дыхательный центр). • 2. Миорелаксацией дыхательных мышц (все общие анестетики в той или иной степени обладают миорелаксирующей активностью). • 3. Нарушением проходимости дыхательных путей (западение языка, попадание инородных тел и жидкости в дыхательные пути). • Рвота • Аллергические реакции немедленного типа • Гипотензия
• Осложнения общей анестезии • Гиповентиляция может быть обусловлена следующими причинами: • 1. Угнетением дыхательного центра (все общие анестетики в той или иной степени угнетают дыхательный центр). • 2. Миорелаксацией дыхательных мышц (все общие анестетики в той или иной степени обладают миорелаксирующей активностью). • 3. Нарушением проходимости дыхательных путей (западение языка, попадание инородных тел и жидкости в дыхательные пути). • Рвота • Аллергические реакции немедленного типа • Гипотензия
 Противопоказания к ингаляционному наркозу • Абсолютными противопоказаниями считают те, от которых может наступить смерть: 1) заболевания сердечно-сосудистой системы в стадии декомпенсации, гипертоническая болезнь, которая не поддается медикаментозной коррекции, гипотония, связанная с анемией, интоксикацией; 2) заболевания органов дыхания с выраженной легочной недостаточностью – например, острая пневмония; 3) заболевания печени с выраженной ее функциональной недостаточностью; 4) заболевания почек с нарушением функции; 5) тяжелой степень анемии; 6) заболевание с выраженным повышением внутричерепного давления (опухоль, кисты и др. ). • Относительными противопоказаниями являются вышеперечисленные заболевания, но с менее выраженными функциональными нарушениями.
Противопоказания к ингаляционному наркозу • Абсолютными противопоказаниями считают те, от которых может наступить смерть: 1) заболевания сердечно-сосудистой системы в стадии декомпенсации, гипертоническая болезнь, которая не поддается медикаментозной коррекции, гипотония, связанная с анемией, интоксикацией; 2) заболевания органов дыхания с выраженной легочной недостаточностью – например, острая пневмония; 3) заболевания печени с выраженной ее функциональной недостаточностью; 4) заболевания почек с нарушением функции; 5) тяжелой степень анемии; 6) заболевание с выраженным повышением внутричерепного давления (опухоль, кисты и др. ). • Относительными противопоказаниями являются вышеперечисленные заболевания, но с менее выраженными функциональными нарушениями.
 Литература • Общая хирургия: учебник / Петров С. В • Учебник С. А. Сумин М. В. Руденко И. М. Бородинов • Руководство по анестезиологии/ Под ред. А. А. Бунятяна М. Медицина 1994. • Прасмыцкий О. Т. , Павлов О. Б. Основы анестезиологии и реаниматологии Минск 2002. • European Resuscitation Council Guidelines for Resuscitation. European Resuscitation Council (1998). Ed. L. Bossaert.
Литература • Общая хирургия: учебник / Петров С. В • Учебник С. А. Сумин М. В. Руденко И. М. Бородинов • Руководство по анестезиологии/ Под ред. А. А. Бунятяна М. Медицина 1994. • Прасмыцкий О. Т. , Павлов О. Б. Основы анестезиологии и реаниматологии Минск 2002. • European Resuscitation Council Guidelines for Resuscitation. European Resuscitation Council (1998). Ed. L. Bossaert.


