Синдромы при заболеваниях билиарной системы.ppt
- Количество слайдов: 44


Основные синдромы при патологии билиарной системы l Клинические синдромы: ▪ Желтухи и холестаза ▪ Синдром портальной гипертензии ▪ Гепатолиенальный синдром ▪ Геморрагический синдром ▪ Гепаторенальный синдром ▪ Синдром печеночной недостаточности l Лабораторные синдромы: ▪ синдром цитолиза ▪ синдром холестаза ▪ синдром неспецифического мезенхиального воспаления с выраженным иммунным компонентом. ▪ синдром печеночно-клеточной недостаточности l Обычно эти синдромы наблюдаются не изолировано, а в сочетании, но в клинической картине преобладают симптомы одного из них.

Синдром желтухи и холестаза l l Возникновение желтухи всегда обусловлено нарушением обмена билирубина, который образуется в результате распада гемоглобина, эритроцитов и разрушения гема. Гемоглобин превращается в билирубин в ретикулоэндотелиальной системе, преимущественно в печени, селезенке и костном мозге в результате сложного комплекса окислительно-восстановительных реакций. Клетки ретикулоэндотелиальной системы выделяют в кровь непрямой, свободный, несвязанный, неконъюгированный билирубин. Всего за сутки синтезируется около 300 мг билирубина.

l l l Печень выполняет три важнейших функции в обмене билирубина: ▪ захват билирубина из крови печеночной клеткой, ▪ связывание билирубина с глюкуроновой кислотой, ▪ выделение связанного билирубина из печеночной клетки в желчные капилляры. Непрямой билирубин, образованный в результате распада гемоглобина переносится в мембраны эндоплазматической сети, где связывается с глюкороновой кислотой, это делает его растворимым в воде и обеспечивает переход в желчь, фильтрацию в почках и быструю (прямую реакцию с диазореактивом. Он называется связанным, прямым, растворимым, конъюгированным.
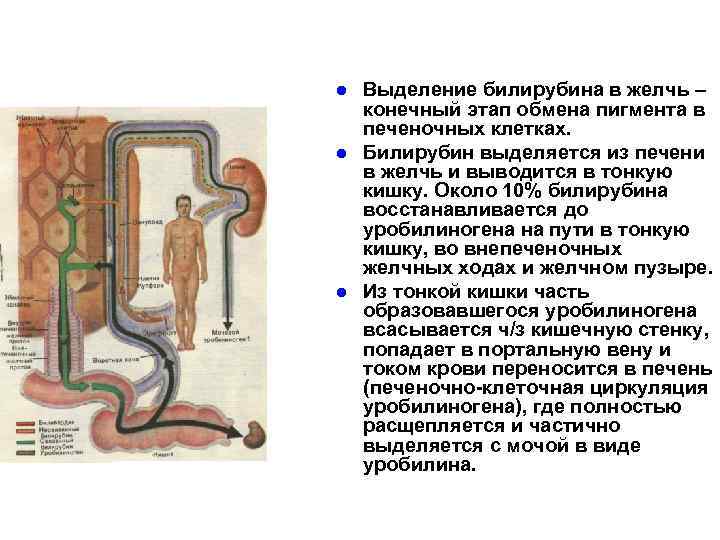
l l l Выделение билирубина в желчь – конечный этап обмена пигмента в печеночных клетках. Билирубин выделяется из печени в желчь и выводится в тонкую кишку. Около 10% билирубина восстанавливается до уробилиногена на пути в тонкую кишку, во внепеченочных желчных ходах и желчном пузыре. Из тонкой кишки часть образовавшегося уробилиногена всасывается ч/з кишечную стенку, попадает в портальную вену и током крови переносится в печень (печеночно-клеточная циркуляция уробилиногена), где полностью расщепляется и частично выделяется с мочой в виде уробилина.

l l Уровень уробилиногена в моче у здоровых людей невысок (приблизительно 4 мг/сутки). Основное же количество уробилиногена из тонкой кишки попадает в толстую восстанавливается до стеркобилиногена, который выделяется с калом. превратившись в прямой кишке и на воздухе в стеркобилин. Количество фекального стеркобилина варьирует от 47 до 276 мг в сутки Соотношении стеркобилина к уробилину составляет 10: 1 или 20: 1. Билирубин в моче (желчные пигменты) появляются только при повышении в крови прямого билирубина.

Желтуха обусловлена отложением желтого пигмента билирубина в коже, склерах и слизистых оболочках при повышенном содержании его в крови. l Желтушное окрашивание кожи наблюдается при отложении других красящих веществ – кератина – при избыточном потреблении продуктов его содержащих – морковь, апельсины, но каротин не окрашивает слизистые и склеры. l Желтуха может быть: ◦ надпеченочная (гемолитическая) ◦ печеночная (паренхиматозная) ◦ подпеченочная (механическая) l

Надпеченочная (гемолитическая) желтуха l l Надпеченочная желтуха обусловлена чрезмерным распадом эритроцитов и значительным образованием свободного билирубина, который не успевает связываться в печени и накапливается в крови. Гемолитическая желтуха является верным симптомом гемолитических анемий, одним из симптомов В 12 дефицитной анемии, малярии, застойном септическом эндокардите, инфаркте различных органов (чаще легких).
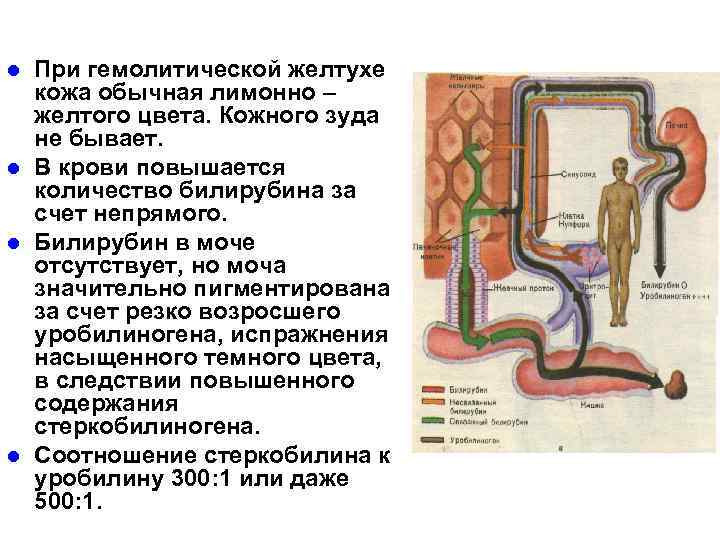
l l При гемолитической желтухе кожа обычная лимонно – желтого цвета. Кожного зуда не бывает. В крови повышается количество билирубина за счет непрямого. Билирубин в моче отсутствует, но моча значительно пигментирована за счет резко возросшего уробилиногена, испражнения насыщенного темного цвета, в следствии повышенного содержания стеркобилиногена. Соотношение стеркобилина к уробилину 300: 1 или даже 500: 1.

Печеночная (паренхиматозная) желтуха l l l l l Печеночная желтуха обусловлена нарушением захвата, связывания и выделения билирубина печенью изолировано или комбинировано, что может быть при: синдроме Жильбера, приобретенных хронических гепатитах, Циррозах печени, вирусных гепатитах, лептоспирозе, отравлении грибами и другими печеночными ядами, синдроме Дабина-Джонсона синдроме Ротора.

l l Кожные покровы при печеночной желтухе имеют шафраново – желтый с красноватым оттенком цвет. Кожный зуд бывает не часто. В сыворотке крови повышается содержание билирубина за счет обоих фракций. Моча цвета пива, за счет появления желчных кислот. Уменьшается выделение стеркобилина с калом, т. к. меньше билирубина выделяется печенью в кишечник. Соотношение стеркобилиногена к уробилиногену в тяжелых случаях достигает 1: 1.

Подпеченочная (механическая) желтуха l l l Подпеченочная или механическая желтуха – по существу холестатическая, но препятствие оттоку желчи находится во внепеченочных желчевыводящих путях, обычный желчный проток. Чаще всего это конкременты, опухоли и стриктуры (рак головки поджелудочной железы, рак фатерова соска). В результате нарушения оттока желчи билирубин диффундирует в печеночные клетки, а так же обратно в кровь.
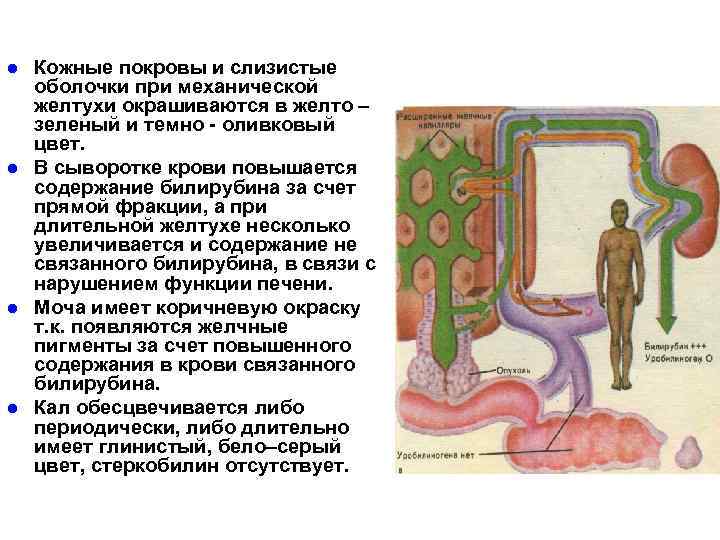
l l Кожные покровы и слизистые оболочки при механической желтухи окрашиваются в желто – зеленый и темно - оливковый цвет. В сыворотке крови повышается содержание билирубина за счет прямой фракции, а при длительной желтухе несколько увеличивается и содержание не связанного билирубина, в связи с нарушением функции печени. Моча имеет коричневую окраску т. к. появляются желчные пигменты за счет повышенного содержания в крови связанного билирубина. Кал обесцвечивается либо периодически, либо длительно имеет глинистый, бело–серый цвет, стеркобилин отсутствует.

Синдром портальной гипертензии (ПГ). l l l Портальная гипертензия – это внешнее давление в системе воротной вены. У здоровых людей давление в системе портальной вены составляет 7 – 10 мм рт. ст. , а при портальной гипертензии оно превышает 20 мм ртутного столба. Различают три вида портальной гипертензии: - надпеченочная ПГ; - подпеченочная ПГ; - внутрипеченочную ПГ.

l l Надпеченочная ПГ развивается в результате полного или частичного блока печеночных вен (тромбоз) – болезнь Бадда -Киари или при сдавлении печеночных вен опухолью, рубцами, лимфатическими узлами (встречается в 2 -5% случаев). Подпеченочная форма ПГ развивается за счет полной или частичной блокады воротной вены и ее крупных ветвей, которая возникает при травме живота, при сдавливании воротной вены в результате карциномы или кисты поджелудочной железы (встречается в 10 -12% случаев).

l l Внутрипеченочная форма ПГ развивается в следствии поражения венозного русла в печени, возникает внутрипеченочный блок, что может быть при циррозах печени и реже при других ее поражениях: паразитарных инвазиях, внутрипеченочных опухолях или врожденных аномалиях портального русла в печени (встречается в 80 -87% случаев). Причиной повышения давления в печеночной вене при циррозах является дезорганизация структуры внутрипеченочных долек в следствие фиброза и в большей степени, в результате узловой регенерации печеночной ткани. Повышение давления в системе портальной вены обуславливает раскрытие или расширение ранее имеющихся коллатералей.

l l Существует три группы естественных портокавальных анастомозов: В зоне геморроидальных венных сплетений – анастомозы между нижней брыжеечной веной и геморроидальными венами, впадающими в нижнюю полую вену – портокавальные. При ПГ развиваются геморроидальные узлы, разрыв некоторых, не редко, вызывает прямокишечные кровотечения. В зоне пищеводно – желудочных сплетений – путь через левую желудочную вену, пищеводное сплетение и полунепарную вену в верхнюю полую вену – кавальные анастомозы. При выраженной ПГ в нижней части пищевода и образуются значительные варикозные вены, которые при травме дают тяжелое кровотечение. В системе околопупочных вен анастомозирующих с венами брюшной стенки и диафрагмы, несущими кровь в верхнюю и нижнюю полые вены – кава-кавальные анастомозы При ПГ расширеные и расходящиеся в разные стороны вены, образуют вокруг пупка своеобразную картину так называемую «голову медузы» .

l l l Повышение давления в системе ВП приводит к появлению спленомегалии, при этом может развиться гепатолиенальный синдром. Портальная гипертензия сопровождается асцитом, который в некоторых случаях при поражении печени может быть обусловлен и другими причинами – гипоальбуминемией и гиперальдостеронизмом, вследствие печеночноклеточной недостаточности. Чаще же имеется несколько факторов обуславливающих развитие асцита у больных с поражением печени. Поступление крови из кишечника через анастомозы в общий кровоток минуя печень, может привести к интоксикации, проявлениями которой могут оказаться острая или хроническая энцефалопатия. Ранними проявлениями портальной недостаточности может быть метиоризм и диспепсические расстройства – тошнота, снижение аппетита.

l l l l Клинические проявления. Наиболее ранние симптомы портальной гипертензии: метеоризм, чувство переполненности кишечника, тошнота, боли по всему животу, снижение аппетита. «Симптомы плохого питания» - плохо выраженная подкожная клетчатка, сухая кожа, атрофия мускулатуры. При прогрессировании портальной гипертензии развивается асцит, отеки ног, кровотечения из варикозно-расширенных вен пищевода, прямой кишки. Спленомегалия. Гепатомегалия. При прогрессировании – печеночная энцефалопатия.

l l Диагностика портальной гипертензии на УЗИ – увеличение диаметра воротной и селезеночной вен. ЭФГДС – варикозное расширение вен пищевода. Ректороманоскопия – для выявления варикозно-расширенных вен при развитии коллатералей по мезентерикогеморраидальному пути. Лечение: Для устранения портальной гипертензии, которая опасна пищеводножелудочным и геморроидальным кровотечением больным хирургическим путем накладывают соустье между системой воротной и нижней полой веной

Геморрагический синдром. l l Геморрагический диатез – появление кровоизлияний и кровоподтеков на коже и в подкожной клетчатке, кровоточивость десен, носовых кровотечений, гематурий, в отдельных случаях маточных, геморроидальных кровотечений, а так же из варикозно-расширенных вен пищевода и желудка. В основе этого синдрома лежат три группы причин: Уменьшение синтеза факторов свертывания крови. Повышенное потребление факторов свертывания. Уменьшение количества и изменение функциональных свойств тромбоцитов.

l l l Снижение факторов свертывания крови важная причина геморрагического диатеза. В начале снижается синтез фактора VII, затем II, IX, X, при тяжелой печеночно-клеточной недостаточности уменьшается синтез факторов I, V, XII. Повышенное потребление факторов свертывания. Выделение из поврежденных клеток печени в кровь тромбопластических веществ ведет диссеминированному внутрисосудистому свертыванию крови с фибринолизином и образованием тромбоцитарных тромбов. Эти процессы требуют повышенного количества I, II, V, VII IX, X, XI факторов свертывания в результате чего развивается коагуляция потребления. Уменьшение количества тромбоцитов так же имеет существенное значение для развития геморрагического диатеза при болезнях печени. Наиболее частой причиной тромбоцитопении является гиперспленизм и диссеминированное внутрисосудистое свертывание крови

Гепатолиенальный синдром (ГЛС) l l l l l Гепатомегалия при заболеваниях печени обычно сочетается с увеличением селезенки, сочетание поражения печени и селезенки объясняется тесной связью обоих органов и системой воротной вены, близостью их иннервации и путей лимфооттока. ГЛС наблюдается при: острых и хронических заболеваниях печени, врожденных и приобретенных дефектах сосудов портальной системы, некоторых болезнях нарушения обмена веществ, системных заболеваниях крови, хронических инфекциях и паразитарных заболеваниях, инфекционном мононуклеозе, брюшном тифе, болезнях ССС.

l l l Болезням печени принадлежит основная роль в развитии гепатолиенального синдрома, более чем в 90% случаев ГЛС обусловлен патологией печени. Основным симптомом ГЛС служит увеличение печени и селезенки. Размеры органов значительно варьируют при заболеваниях печени. Консистенция обоих органов плотная, величина колеблется в зависимости от стадии заболевания. На далеко зашедшей стадии цирроза печень уменьшается. Селезенка увеличивается позднее чем печень. В периоды обострения отмечается болезненность при пальпации органов. Для ГЛС характерны анемия, лейкоцитопения и тромбоцитопения т. е. панцитопения, что происходит в результате повышенного разрушения форменных элементов крови прохождении через селезенку.

Синдром цитолиза печеночных клеток. l l l Синдром цитолиза печеночных клеток или нарушение целостности гепатоцитов очень часто сочетается с печеночно-клеточной недостаточностью. Синдром цитолиза возникает при наличии некроза печеночных клеток или тяжелом повреждении их мембран и характеризуется выходом внутриклеточных ферментов, в большом количестве в плазму крови. При цитолизе гепатоцитов наблюдается повышение активности АЛТ и АСТ, γ- глютамитранспептидазы, ЛДГ, в основном за счет пятой фракции. Отмечается повышение уровня железа и цианокобаламина. При выраженном цитолитическом синдроме возможно появление субфибрилитета и даже лихорадки, Нередко развивается умеренная желтуха, обусловленная содержанием в крови прямого и непрямого билирубина.

Синдром холестаза. l l l l Синдром холестаза. Обусловлен нарушением желчевыделительной функции печеночных клеток с нарушением образования желчной мицеллы и поражением мельчайших желчных ходов. Для синдром холестаза характерно: 1. Повышение активности ферментных маркеров холестаза – щелочной фосфолипазы, лейцинаминопептидазы, 5 -нуклеотидазы, γ- глютаминтранспептидазы. 2. Гиперхолистеринемия, повышение уровня фосфолипидов, β-липопротеидов, желчных кислот. 3. Гипербилирубинемия.

Синдром печеночно-клеточной недостаточности. l l l l Синдром печеночно-клеточной недостаточности. Отражает состояние основных функциональных проб печени, оценивающих поглатительноэкскреторно-метаболизтирующую и синтетическую функцию печени. Для них характерно: А) уменьшение содержания в сыворотке крови общего белка, особенно альбуминов, уменьшение протромбина, холестерина, повышение активности холинестеразы. Б) снижение клиренса антипирина. Уменьшение содержания в сыворотке крови II, V, VII факторов свертывания. В) задержка выделения бромсульфалена, гипербилирубинемия с прямой реакцией. Г) повышение содержания аминов, фенолов, аминокислот.

Иммуновоспалительный синдром. l l l Обусловлен сенсибилизацией клеток иммунокомпетентной ткани и активацией ретикулогистеоцитарной системы. Для этого синдрома характерно: А) повышение уровня γ- глобулинов сыворотки крови, Б) изменение белково–осадочных проб (тимоловой, сулемовой, ) В) Повышение уровня Jg Q, Jg M, Jg A, появление неспецифических антител в том числе и к ДНК, гладкомышечных волокнам митохондрий, изменение количества и соотношения субпопуляций лимфоцитов (хелперов и супрессоров).

Печёночноклеточная недостаточность l l l Печёночноклеточная недостаточность может осложнять течение почти всех заболеваний печени. Она может развиться при вирусном гепатите, циррозах, жировой печени беременных, лекарственном гепатите, передозировке некоторых препаратов (например, парацетамола), перевязке печёночной артерии вблизи печени, окклюзии печёночных вен. Её возникновению может способствовать недостаточность кровообращения, сопровождающаяся артериальной гипотензией, особенно у больных циррозом печени.

l l Печёночноклеточная недостаточность при хроническом холестазе (первичный билиарный цирроз или злокачественная опухоль печени, а также острый холангит) может привести к фатальному исходу. К её диагностике при острой обструкции жёлчных путей следует подходить с осторожностью. Хотя некоторые проявления синдрома печёночноклеточной недостаточности при различных заболеваниях могут отличаться, в целом его клиническая картина и лечение одинаковы и не зависят от этиологии. Постоянные морфологические признаки при этом синдроме отсутствуют; особенно важно, что при нём не всегда выявляется некроз. Следовательно, синдром печёночно-клеточной недостаточности является скорее функциональным, чем анатомическим.

l l l l l Он состоит из различных сочетаний перечисленных ниже признаков. • Общие симптомы. • Желтуха. • Гипердинамический тип кровообращения и цианоз. • Лихорадка и септицемия. • Неврологические нарушения (печёночная энцефалопатия). • Асцит. • Нарушения азотистого обмена. • Кожные и эндокринные изменения. • Нарушения свёртывания крови

l l l l Общие симптомы Наиболее характерны слабость и быстрая утомляемость. Возможно истощение, связанное с нарушением обмена веществ Лихорадка и септицемия Постоянная лихорадка, обычно не превышающая 38 °С, выявляется приблизительно в трети случаев декомпенсированного цирроза печени. На неё не влияют приём антибиотиков и уменьшение потребления белка. Вероятно, лихорадка связана не только с поражением печени. В её развитии (по крайней мере у страдающих алкоголизмом) могут играть роль цитокины, например фактор некроза опухолей. Цитокины, выделяющиеся при воспалительных реакциях, приводят к некоторым нежелательным эффектам, в частности к вазодилатации, активации эндотелия и полиорганной недостаточности. Печень человека стерильна, а в портальной крови микроорганизмы выявляются только в редких случаях. Однако при циррозе печени бактерии, особенно кишечные, могут попадать в системный кровоток либо через дефектный печёночный фильтр, либо через портосистемные коллатерали.

l l l При терминальной печёночно-клеточной недостаточности часто развивается септицемия. Она обусловлена многими факторами: нарушением функции клеток Купффера и полиморфноядерных лейкоцитов, снижением содержания в сыворотке различных факторов (фибронектина, опсонинов и хемоаттрактантов, в том числе компонентов комплемента). Системная токсемия кишечного происхождения нарушает поглотительную функцию ретикулоэндотелиальной системы и, кроме того, повреждает почки. Все эти факторы приводят к эпизодам бактериемии с положительной гемокультурой. Особенно большое значение это имеет при спонтанном бактериальном перитоните, который при циррозе печени с асцитом развивается в 75% случаев.

l l l l Инфекции мочевых путей у больных циррозом печени развиваются особенно часто; обычно они обусловлены грамотрицательными бактериями. Некоторое значение имеют мочевые катетеры, оставляемые на длительный срок. Пневмония особенно часто развивается у больных алкоголизмом. Внебольничные инфекции обычно хорошо поддаются лечению. Госпитальные инфекции протекают более тяжело. Кроме того, возможны другие инфекционные осложнения, включая лимфангаит и эндокардит. При острой печёночной недостаточности инфекция развивается в 50% случаев, часто в мягких тканях, дыхательных или мочевых путях или в катетерах центральных вен. Клинически она может протекать атипично, без выраженной лихорадки, без озноба и лишь с небольшим лейкоцитозом. Как при острой, так и при хронической печёночной недостаточности инфекции почти в двух третях случаев вызваны грамположительными бактериями, часто стафилококками; в трети случаев возбудителями являются грамотрицательные бактерии Госпитальная смертность достигает 38%.

l l Прогностически неблагоприятными признаками являются отсутствие лихорадки, повышение уровня креатинина в сыворотке, значительный лейкоцитоз. Рецидивирующая инфекция - грозный признак и является показанием к трансплантации печени. При печёночной недостаточности проведению инвазивных процедур должна предшествовать профилактика антибиотиками. При подозрении на инфекцию парентерально назначают антибиотики широкого спектра действия.

l l l Печёночный запах Выдыхаемый больным воздух имеет сладковатый запах, слегка напоминающий запах фекалий; его можно сравнить с запахом от недавно вскрытого трупа или с мышиным запахом. Он развивается при тяжёлой печёночноклеточной болезни, особенно с выраженным коллатеральным кровообращением. Печёночный запах имеет преимущественно кишечное происхождение, поскольку после дефекации или после изменения кишечной флоры антибиотиками широкого спектра действия он ослабевает. У больных с печёночной комой и с печёночным запахом в моче выявляется метилмеркаптан. Это вещество образуется из метионина при подавлении нормального деметилирования поврежденной печенью и может выделяться с выдыхаемым воздухом. При остром поражении печени печёночный запах, особенно распространяющийся на всю комнату, является неблагоприятным признаком; после его появления часто развивается кома. Он очень часто встречается при выраженном портоколлатеральном кровообращении и при этом не свидетельствует о столь неблагоприятном прогнозе. Если причина комы неясна, выявление печёночного запаха может помочь диагностике.

Печеночная энцефалопатия и кома. l l l Печеночная энцефалопатия развивается при острой и хронической печеночной недостаточности. Патогенез печеночной недостаточности обусловлен прежде всего выпадением обезвреживающей функции печени и токсическим воздействием продуктов метаболизма азотистых соединений на мозг. Они проникают из портального кровотока в мозг в следствии гибели паренхимы печени. Развивается печеночная энцефалопатия (ПЭП). ПЭП связана с адсорбцией токсинов, появляющихся в кишечнике под воздействием бактериальной флоры на азотистые соединения. Роль основных токсинов играют: аммиак, ароматические аминокислоты, а так же метионин, меркаптаны, образуемые при метаболизме метионина в кишечнике и производные фенола и индола.

l l Аммиак – продукт белкового обмена, в печень аммиак поступает из воротной вены и практически полный метаболизм аммиака и аминогрупп, аминокислот с образованием мочевины и глутамина происходит почти исключительно в печени во время первого пассажа крови, оттекающий из кишечника и поэтому в норме в системной крови определяются лишь следы аммиака. При ОПН содержание аммиака в крови повышается только при развитии массивных некрозов. У больных с хронической печеночной недостаточностью аммиак поступает в кровь преимущественно по портокавальным анастомозам, по которым венозная кровь, обогащенная аммиаком и другими токсическими продуктами, попадает в систему большого круга кровообращения ускользая от метаболического печеночного процесса, также имеет значение нарушения способности печеночных клеток синтезировать мочевину.

l l l Важным звеном в патогенезе является снижение содержания аминокислот с разветвленной цепью в крови и спинномозговой жидкости. У больных циррозом печени повышается метаболизм белка, для чего необходимо повышенное использование как источника энергии аминокислот – валина, лейцина, изолейцина, что сопровождается поступлением в кровь значительных количеств ароматических аминокислот – фенилаланина, тирозина и триптофана, метаболизм которых, в норме, происходит в печени. Избыток ароматических аминокислот вызывает торможение ферментной системы. В результате чего в ЦНС накапливаются ложные нейротрансмиттеры. К ним относятся – актопамин, фенилэтиламин, тирамин, фенилэтлколамин. Ложные нейротрансмитторы, а так же серотонин (продукт метаболизма триптофана) приводят к угнетению нервной системы, истощению мозга и развитию энцефалопатии. К факторам способствующим печеночной недостаточности относятся: повышенный распад белков, связанный с повышенным содержанием их в пище, применение седативных средств, алкоголя, диуретических препаратов, которые вызывают гипокалиемию или гипомагнезимию, хирургические вмешательства парацентез, сопутствующие инфекции.

Клинические проявления печеночной энцефалопатии. l l l Острая печеночная недостаточность очень быстро переходит в кому. Энцефалопатия развивается как синдром хронической печеночной недостаточности. Она может быть эпизодической со спонтанным разрешением при исключении способствующих факторов или интермитирующей – длящейся многие месяцы и даже годы. Клинические проявления печеночной недостаточности складываются из нарушений психики, нервно-мышечных расстройств и изменений ЭЭГ.

l l l Первая стадия продромальная. У больных отмечается снижение аппетита, повышение кровоточивости, больные быстро худеют, снижается толерантность к алкоголю. Появляются нарушения поведения, эмоциональная неустойчивость, чувство тревоги, тоски, апатии, эйфории, замедления мышления, ухудшение ориентировки, расстройство сна (сонливость днем, бессонница ночью). Часто больные становятся слезливыми, слабодушными. Замедляются психические реакции, речь, возможны некоторое психомоторное возбуждение, реже агрессивность с негативизмом, но ориентация и критика сохраняются. Отмечаются начальные нарушения речи, письма. ЭЭГ, в большинстве случаев, нормальна.

l l l Вторая стадия – начинающаяся кома. Начинающаяся кома – характеризуется углублением психических и неврологических нарушений, характерных для первой стадии. Нарастает общая слабость, диспепсические явления, метиоризм, боли в животе, полигиповитаминозы в результате нарушения усвояемости витаминов, лихорадка, желтуха, может появится гипопротеинемия, отеки, прогрессировать асцит. Больные совершают бессмысленные поступки. Периодически возникают делириозные состояния с судорогами и моторным возбуждением. Больнее становятся агрессивными, иногда опасными для окружающих. Рефлексы повышены. У больных отмечается неопрятность. Развивается оглушенность, сознание частично спутано. Часто появляется лихорадка, возможна желтуха, печеночный запах изо рта, диспепсические нарушения. Дыхание учащается, становится глубоким. На ЭЭГ неравномерность α-ритма по частоте.

l l l III стадия – ступор. Выявляется комплекс общемозговых, пирамидальных и экстропирамидальных расстройств. Выраженные нарушения сознания иногда прерываются кратковременным возбуждением. Больные прибывают в длительном сне с периодическим пробуждением. Отмечаются: недержание мочи, скрип зубов, тризм, фибриллярные подергивания мышц и судороги. Лицо маскообразное, ригидность скелетной мускулатуры, замедление произвольных движений. На ЭЭГ грубые изменения. ЭЭГ приближается к изолинии.

l l l IV стадия – кома. Сознание отсутствует. Раздражение на болевые рецепторы отсутствует. Ригидность мышц затылка и конечностей, зрачки расширены, реакция на свет исчезает, АД снижается, дыхание типа Кусмауля или Чейна – Стокса. ССС – тахикардия, гипотония. В крови – лейкоцитоз, анемия, гиперазотемия, высокий уровень желчных кислот, низкий уровень белка и альбуминов. В большинстве случаев повышение содержания γ – глобулинов, повышается содержание факторов свертывания крови, холестерина, калия. Нарастает уровень общего билирубина, снижается, ранее повышенные АЛТ, АСТ, снижается содержание холинэстеразы, нарастает метаболический ацидоз.
Синдромы при заболеваниях билиарной системы.ppt