bac30dba14cd72591131d04e8691869a.ppt
- Количество слайдов: 83
 Основные положения теории диагноза
Основные положения теории диагноза
 • Диагноз – медицинское заключение о патологическом состоянии здоровья обследуемого, об имеющемся заболевании (травме) или о причине смерти, выраженное в терминах , предусмотренных принятыми классификациями и номенклатурой болезней. Содержанием диагноза могут быть также особые физиологические состояния организма, например, беременность, климакс, а также заключение об эпидемическом очаге.
• Диагноз – медицинское заключение о патологическом состоянии здоровья обследуемого, об имеющемся заболевании (травме) или о причине смерти, выраженное в терминах , предусмотренных принятыми классификациями и номенклатурой болезней. Содержанием диагноза могут быть также особые физиологические состояния организма, например, беременность, климакс, а также заключение об эпидемическом очаге.
 • Полноценный клинический диагноз должен способствовать: • преемственному комплексному лечению и вторичной профилактике; • своевременному проведению противоэпидемических мероприятий; • медицинской реабилитации; • медицинскому прогнозированию; • экспертизе трудоспособности, профессиональному отбору и врачебному контролю в спорте; • экспертизе годности к военной службе, юридической дееспособности; • статистическому учету заболеваемости и смертности; • обучению клиническому мышлению и его совершенствованию; • научному анализу вопросов клиники, диагностики, терапии и патоморфоза болезней
• Полноценный клинический диагноз должен способствовать: • преемственному комплексному лечению и вторичной профилактике; • своевременному проведению противоэпидемических мероприятий; • медицинской реабилитации; • медицинскому прогнозированию; • экспертизе трудоспособности, профессиональному отбору и врачебному контролю в спорте; • экспертизе годности к военной службе, юридической дееспособности; • статистическому учету заболеваемости и смертности; • обучению клиническому мышлению и его совершенствованию; • научному анализу вопросов клиники, диагностики, терапии и патоморфоза болезней
 • Полноценное заключение патологоанатома способствует: • объективному установлению характера, сущности и происхождения патологических процессов, состояний и заболеваний, определению давности и последовательности их возникновения и формы, а также степени развития и связи между ними; • определению причины и механизма смерти больного; • уточнению статистики смертности населения в соответствии с Международной классификацией болезней; • контролю качества клинической диагностики и лечебного процесса; • своевременному проведению противоэпидемических мероприятий; • обучению и совершенствованию врачебного мышления; • научному анализу вопросов этиологии, патогенеза, патологической анатомии, патоморфоза заболеваний
• Полноценное заключение патологоанатома способствует: • объективному установлению характера, сущности и происхождения патологических процессов, состояний и заболеваний, определению давности и последовательности их возникновения и формы, а также степени развития и связи между ними; • определению причины и механизма смерти больного; • уточнению статистики смертности населения в соответствии с Международной классификацией болезней; • контролю качества клинической диагностики и лечебного процесса; • своевременному проведению противоэпидемических мероприятий; • обучению и совершенствованию врачебного мышления; • научному анализу вопросов этиологии, патогенеза, патологической анатомии, патоморфоза заболеваний
 Принципы формулирования диагноза: þ нозологический; þ соответствие Международной классификации болезней; þ дополнительная интранозологическая характеристика: клинико-анатомическая форма (синдромы), тип течения, степень активности, стадия, функциональные нарушения; þ патогенетический; þ структурность с унифицированными рубриками; þ фактическая, логическая обоснованность и достоверность; þ своевременность и динамизм
Принципы формулирования диагноза: þ нозологический; þ соответствие Международной классификации болезней; þ дополнительная интранозологическая характеристика: клинико-анатомическая форма (синдромы), тип течения, степень активности, стадия, функциональные нарушения; þ патогенетический; þ структурность с унифицированными рубриками; þ фактическая, логическая обоснованность и достоверность; þ своевременность и динамизм
 Нозологическая форма – это совокупность клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать заболевание (отравление, травму, физиологическое состояние) и отнести его к группе состояний с общей этиологией и патогенезом, клиническими проявлениями, общими подходами к лечению и коррекции состояния. (ОСТ ТО № 91500. 01. 0005 -2001 «Термины и определения системы стандартизации в здравоохранении» - введен приказом МЗ РФ от 22. 01. 201 № 12)
Нозологическая форма – это совокупность клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать заболевание (отравление, травму, физиологическое состояние) и отнести его к группе состояний с общей этиологией и патогенезом, клиническими проявлениями, общими подходами к лечению и коррекции состояния. (ОСТ ТО № 91500. 01. 0005 -2001 «Термины и определения системы стандартизации в здравоохранении» - введен приказом МЗ РФ от 22. 01. 201 № 12)

 Синдром – это состояние, развившееся как следствие заболевания и определяющееся совокупностью клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать его и отнести к группе состояний с различной этиологией, но общим патогенезом, клиническими проявлениями, общими подходами к лечению, зависящими вместе с тем и от заболеваний, лежащих в основе синдрома. (ОСТ ТО № 91500. 01. 0005 -2001 «Термины и определения системы стандартизации в здравоохранении» )
Синдром – это состояние, развившееся как следствие заболевания и определяющееся совокупностью клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать его и отнести к группе состояний с различной этиологией, но общим патогенезом, клиническими проявлениями, общими подходами к лечению, зависящими вместе с тем и от заболеваний, лежащих в основе синдрома. (ОСТ ТО № 91500. 01. 0005 -2001 «Термины и определения системы стандартизации в здравоохранении» )
 • Неопределённые диагнозы или симптомы? • Если к концу эпизода медицинской помощи точный диагноз не установлен, то следует зарегистрировать ту информацию , которая позволяет составить наиболее правильное и точное представление о состоянии, по поводу которого проводилось лечение или обследование. Это следует делать путем записи симптома, отклонения от нормы или проблемы, а не путем такой формулировки диагноза, как «возможный» , «сомнительный» , «предполагаемый» , в случае, когда он подразумевается, но окончательно не установлен. (МКБ-10, ВОЗ. Женева, 1995, том 2, с. 108)
• Неопределённые диагнозы или симптомы? • Если к концу эпизода медицинской помощи точный диагноз не установлен, то следует зарегистрировать ту информацию , которая позволяет составить наиболее правильное и точное представление о состоянии, по поводу которого проводилось лечение или обследование. Это следует делать путем записи симптома, отклонения от нормы или проблемы, а не путем такой формулировки диагноза, как «возможный» , «сомнительный» , «предполагаемый» , в случае, когда он подразумевается, но окончательно не установлен. (МКБ-10, ВОЗ. Женева, 1995, том 2, с. 108)
 Во главу клинического и патологоанатомического диагнозов должна быть поставлена нозологическая форма с её номенклатурным терминологическим обозначением. Это обеспечивает важное требование медицинской информации – однозначность языка.
Во главу клинического и патологоанатомического диагнозов должна быть поставлена нозологическая форма с её номенклатурным терминологическим обозначением. Это обеспечивает важное требование медицинской информации – однозначность языка.
 При формулировании диагноза следует отказаться от терминов, отражающих родовую (групповую) принадлежность выявленной патологии – ревматические, аллергические болезни, лекарственная болезнь, побочное действие лекарственных средств, ятрогения, а также ишемическая болезнь сердца, цереброваскулярная болезнь и т. д.
При формулировании диагноза следует отказаться от терминов, отражающих родовую (групповую) принадлежность выявленной патологии – ревматические, аллергические болезни, лекарственная болезнь, побочное действие лекарственных средств, ятрогения, а также ишемическая болезнь сердца, цереброваскулярная болезнь и т. д.
 Международная классификация болезней (МКБ-10) должна с большой осторожностью применяться в качестве руководства при написании диагноза, так как в своих классах она содержит не только перечень нозологических единиц, но и состояний, синдромов и даже отдельных болезненных проявлений.
Международная классификация болезней (МКБ-10) должна с большой осторожностью применяться в качестве руководства при написании диагноза, так как в своих классах она содержит не только перечень нозологических единиц, но и состояний, синдромов и даже отдельных болезненных проявлений.
 Клинические, клиникоанатомические классификации болезней должны иметь соподчиненный с МКБ характер и применяться для интранозологической характеристики, для перевода формально-абстрактного диагноза в «диагноз больного» .
Клинические, клиникоанатомические классификации болезней должны иметь соподчиненный с МКБ характер и применяться для интранозологической характеристики, для перевода формально-абстрактного диагноза в «диагноз больного» .
 При оформлении диагноза должны чётко соблюдаться причинно-следственные отношения при отражении симптомов и синдромов, характеризующие особенности болезни в каждом конкретном случае (патогенетический принцип).
При оформлении диагноза должны чётко соблюдаться причинно-следственные отношения при отражении симптомов и синдромов, характеризующие особенности болезни в каждом конкретном случае (патогенетический принцип).
 • Основное заболевание – нозологическая единица, имеющая в данный момент наиболее выраженные проявления, угрожающие здоровью и жизни больного, по поводу которого проводится лечение
• Основное заболевание – нозологическая единица, имеющая в данный момент наиболее выраженные проявления, угрожающие здоровью и жизни больного, по поводу которого проводится лечение
 • Осложнение основного заболевания – это такой патологический процесс, который патогенетически и/или этиологически связан с основным заболеванием и существенно утяжеляет его течение, становясь нередко причиной смертельного исхода
• Осложнение основного заболевания – это такой патологический процесс, который патогенетически и/или этиологически связан с основным заболеванием и существенно утяжеляет его течение, становясь нередко причиной смертельного исхода
 • Непосредственная причина смерти (ведущий фактор танатогенеза) – это структурно- функциональные или метаболические повреждения в организме, вызвавшие нарушения гомеостаза, которые привели к летальному исходу. Обычно, это главное осложнение основного заболевания.
• Непосредственная причина смерти (ведущий фактор танатогенеза) – это структурно- функциональные или метаболические повреждения в организме, вызвавшие нарушения гомеостаза, которые привели к летальному исходу. Обычно, это главное осложнение основного заболевания.
 • Сопутствующее заболевание – это нозологическая единица, которая этиологически и патогенетически не связана с основным заболеванием и его осложнениями и не оказало на их течение и развитие неблагоприятное влияние и не способствовало наступлению смерти.
• Сопутствующее заболевание – это нозологическая единица, которая этиологически и патогенетически не связана с основным заболеванием и его осложнениями и не оказало на их течение и развитие неблагоприятное влияние и не способствовало наступлению смерти.
 • Комбинированное основное заболевание отражает сочетание двух ведущих страданий у больного. Эти болезни вызывают новое патологическое состояние и, взаимодействуя между собой, приводят к смерти (бикаузальный генез заболевания и смерти). При этом две нозологические единицы могут находиться в различной патогенетической и танатологической связи.
• Комбинированное основное заболевание отражает сочетание двух ведущих страданий у больного. Эти болезни вызывают новое патологическое состояние и, взаимодействуя между собой, приводят к смерти (бикаузальный генез заболевания и смерти). При этом две нозологические единицы могут находиться в различной патогенетической и танатологической связи.
 • Конкурирующие заболевания – две одновременно имеющиеся у больного нозологические единицы, каждая из которых в отдельности могла бы привести к смерти; как правило, они не поддаются разделению из-за общности клиникоморфологических проявлений и танатогенеза.
• Конкурирующие заболевания – две одновременно имеющиеся у больного нозологические единицы, каждая из которых в отдельности могла бы привести к смерти; как правило, они не поддаются разделению из-за общности клиникоморфологических проявлений и танатогенеза.
 • Сочетанные заболевания – две нозологические единицы, случайно совпавшие во времени и топике, каждая из которых в отдельности в данных условиях не могла привести к смерти, но в совокупности они взаимно утяжеляют течение друга и становятся причиной смерти.
• Сочетанные заболевания – две нозологические единицы, случайно совпавшие во времени и топике, каждая из которых в отдельности в данных условиях не могла привести к смерти, но в совокупности они взаимно утяжеляют течение друга и становятся причиной смерти.
 • Фоновое заболевание играет существенную роль в возникновении и развитии основного заболевания, хотя этиология у него иная; взаимодействие основной нозологической единицы с фоновым заболеванием ускоряет и утяжеляет танатогенез.
• Фоновое заболевание играет существенную роль в возникновении и развитии основного заболевания, хотя этиология у него иная; взаимодействие основной нозологической единицы с фоновым заболеванием ускоряет и утяжеляет танатогенез.
 Первоначальная (основная) причина смерти – это: «а) болезнь или травма, вызвавшая цепь болезненных процессов, непосредственно приведших к смерти; б) обстоятельства несчастного случая или акта насилия, которые вызвали смертельную травму» (МКБ-10)
Первоначальная (основная) причина смерти – это: «а) болезнь или травма, вызвавшая цепь болезненных процессов, непосредственно приведших к смерти; б) обстоятельства несчастного случая или акта насилия, которые вызвали смертельную травму» (МКБ-10)
 При монокаузальном генезе болезни и смерти основное заболевание и первоначальная причина смерти выступают как однозначные понятия. В комбинированном основном заболевании и в полипатии (семействе, ассоциации болезней) к первоначальной причине смерти относят нозологическую единицу, записанную в первой строке диагноза. Эта же болезнь шифруется с указанием рубрики МКБ-10.
При монокаузальном генезе болезни и смерти основное заболевание и первоначальная причина смерти выступают как однозначные понятия. В комбинированном основном заболевании и в полипатии (семействе, ассоциации болезней) к первоначальной причине смерти относят нозологическую единицу, записанную в первой строке диагноза. Эта же болезнь шифруется с указанием рубрики МКБ-10.
 Бикаузальный генез смерти • • ОСНОВНОЕ и Фоновое заболевания (I 61. 0 доп. I 10) Внутримозговое кровоизлияние по типу гематомы с локализацией в левых теменной и височной областях и распространением на подкорковые ядра, с прорывом крови в субарахноидальное пространство при гипертонической болезни: гипертрофия миокарда – толщина миокарда левого желудочка 1. 4 см, масса сердца 310 г, артериолосклеротический нефросклероз, системный артериологиалиноз; атеросклероз церебральных артерий 2 ст. , коронарных артерий 4 ст. , сетчатый кардиосклероз, атеросклероз аорты 2 ст. 3 ст. ОСЛОЖНЕНИЯ. (I 50. 0) Хроническая сердечная недостаточность: «мускатная» печень, цианотическая индурация селезенки и почек. (G 93. 6) Отек головного мозга. НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ. Отек головного мозга. СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ. (D 25) Субсерозная фибромиома тела матки.
Бикаузальный генез смерти • • ОСНОВНОЕ и Фоновое заболевания (I 61. 0 доп. I 10) Внутримозговое кровоизлияние по типу гематомы с локализацией в левых теменной и височной областях и распространением на подкорковые ядра, с прорывом крови в субарахноидальное пространство при гипертонической болезни: гипертрофия миокарда – толщина миокарда левого желудочка 1. 4 см, масса сердца 310 г, артериолосклеротический нефросклероз, системный артериологиалиноз; атеросклероз церебральных артерий 2 ст. , коронарных артерий 4 ст. , сетчатый кардиосклероз, атеросклероз аорты 2 ст. 3 ст. ОСЛОЖНЕНИЯ. (I 50. 0) Хроническая сердечная недостаточность: «мускатная» печень, цианотическая индурация селезенки и почек. (G 93. 6) Отек головного мозга. НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ. Отек головного мозга. СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ. (D 25) Субсерозная фибромиома тела матки.
 • • • Примеры диагноза при монокаузальном генезе заболевания и смерти ОСНОВНОЕ заболевание (I 21. 2) Острый трансмуральный инфаркт миокарда в области задней стенки левого желудочка и межжелудочковой перегородки в стадии некроза (давностью 36 часов), объем поражения 28% при стенозирующем атеросклерозе коронарных артерий 4 ст. , 5 ст. , кровоизлияние в атеросклеротическую бляшку правой коронарной артерии. Атеросклероз аорты 3 ст. , 4 ст. , церебральных артерий 2 ст. , 4 ст. ОСЛОЖНЕНИЯ. (R 57. 0) Кардиогенный шок: пустые полости сердца, жидкое состояние крови в просветах крупных сосудов, неравномерное полнокровие внутренних органов с депонированием крови в сосудах микроциркуляторного русла, отек легких, отек головного мозга. НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Кардиогенный шок.
• • • Примеры диагноза при монокаузальном генезе заболевания и смерти ОСНОВНОЕ заболевание (I 21. 2) Острый трансмуральный инфаркт миокарда в области задней стенки левого желудочка и межжелудочковой перегородки в стадии некроза (давностью 36 часов), объем поражения 28% при стенозирующем атеросклерозе коронарных артерий 4 ст. , 5 ст. , кровоизлияние в атеросклеротическую бляшку правой коронарной артерии. Атеросклероз аорты 3 ст. , 4 ст. , церебральных артерий 2 ст. , 4 ст. ОСЛОЖНЕНИЯ. (R 57. 0) Кардиогенный шок: пустые полости сердца, жидкое состояние крови в просветах крупных сосудов, неравномерное полнокровие внутренних органов с депонированием крови в сосудах микроциркуляторного русла, отек легких, отек головного мозга. НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Кардиогенный шок.
 Примеры диагноза при монокаузальном генезе заболевания и смерти • • • ОСНОВНОЕ заболевание: (В 20. 6) ВИЧ-инфекция (положительный иммуноблот № 22987, дата) IVВ стадии, фаза прогрессирования, с двусторонней тотальной пневмоцистной пневмонией; фолликулярная инволюция с лимфоидным истощением в лимфатических узлах, атрофия лимфоидной ткани селезенки, трансформированнные макрофаги в ткани лимфоузлов, кахексия. ОСЛОЖНЕНИЯ: (А 41. 9) Инфекционно-токсический шок: жидкое состояние крови в полостях сердца и просветах крупных сосудов, депонирование крови в сосудах микроциркуляторного русла, респираторный дистресс-синром взрослых, некронефроз, миелоидная гиперплазия селезенки. (G 93. 6) Отек головного мозга. НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Отек головного мозга.
Примеры диагноза при монокаузальном генезе заболевания и смерти • • • ОСНОВНОЕ заболевание: (В 20. 6) ВИЧ-инфекция (положительный иммуноблот № 22987, дата) IVВ стадии, фаза прогрессирования, с двусторонней тотальной пневмоцистной пневмонией; фолликулярная инволюция с лимфоидным истощением в лимфатических узлах, атрофия лимфоидной ткани селезенки, трансформированнные макрофаги в ткани лимфоузлов, кахексия. ОСЛОЖНЕНИЯ: (А 41. 9) Инфекционно-токсический шок: жидкое состояние крови в полостях сердца и просветах крупных сосудов, депонирование крови в сосудах микроциркуляторного русла, респираторный дистресс-синром взрослых, некронефроз, миелоидная гиперплазия селезенки. (G 93. 6) Отек головного мозга. НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Отек головного мозга.
 Примеры диагноза при бикаузальном генезе заболевания и смерти Комбинированное основное заболевание • ОСНОВНОЕ заболевание: (N 11. 0) Хронический правосторонний пиелонефрит в фазе выраженной активности, с формированием пионефроза, развитием абсцедирующего паранефрита (бактериологически – рост Staphylococcus aureus). • ФОНОВОЕ заболевание: (Е 10. 1) Сахарный диабет 1 типа, впервые выявленный, с кетоацидозом: атрофия островкового аппарата поджелудочной железы, диабетический интракапиллярный гломерулосклероз, жировой гепатоз, атеросклероз аорты и коронарных артерий 4 ст. 3 ст. • ОСЛОЖНЕНИЯ: (А 41. 0) Септикопиемия: множественные эмболические гнойные очаги в легких, реактивный гепатит, миелоидная гиперплазия селезенки, отек головного мозга. (К 76. 7) Полиорганная недостаточность. • НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Полиорганная недостаточность.
Примеры диагноза при бикаузальном генезе заболевания и смерти Комбинированное основное заболевание • ОСНОВНОЕ заболевание: (N 11. 0) Хронический правосторонний пиелонефрит в фазе выраженной активности, с формированием пионефроза, развитием абсцедирующего паранефрита (бактериологически – рост Staphylococcus aureus). • ФОНОВОЕ заболевание: (Е 10. 1) Сахарный диабет 1 типа, впервые выявленный, с кетоацидозом: атрофия островкового аппарата поджелудочной железы, диабетический интракапиллярный гломерулосклероз, жировой гепатоз, атеросклероз аорты и коронарных артерий 4 ст. 3 ст. • ОСЛОЖНЕНИЯ: (А 41. 0) Септикопиемия: множественные эмболические гнойные очаги в легких, реактивный гепатит, миелоидная гиперплазия селезенки, отек головного мозга. (К 76. 7) Полиорганная недостаточность. • НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Полиорганная недостаточность.
 • • Примеры диагноза при бикаузальном генезе заболевания и смерти ОСНОВНОЕ заболевание: (I 22. 8) Повторный трансмуральный инфаркт миокарда в области задне-боковой стенки левого желудочка, стадия некроза (давностью 24 часа), объем поражения 38% при атеросклерозе коронарных артерий 4 ст. 5 ст; крупноочаговый кардиосклероз (объём поражения 12%) в области межжелудочковой перегородки (ОИМ в 1993 г. ). КОНКУРИРУЮЩЕЕ заболевание: (I 72. 0) Атеросклеротическая влажная гангрена левой нижней конечности: стенозирующий атеросклероз артерий нижних конечностей 4 стд. , 5 ст. ; тромбоз левой подколенной артерии. ОСЛОЖНЕНИЯ: (R 57. 8) Шок смешанного генеза (кардиогенный, инфекционно-токсический). (I 23. 0) Разрыв стенки левого желудочка сердца с гемоперикардом (300 мл крови в полости перикарда). НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Гемоперикард.
• • Примеры диагноза при бикаузальном генезе заболевания и смерти ОСНОВНОЕ заболевание: (I 22. 8) Повторный трансмуральный инфаркт миокарда в области задне-боковой стенки левого желудочка, стадия некроза (давностью 24 часа), объем поражения 38% при атеросклерозе коронарных артерий 4 ст. 5 ст; крупноочаговый кардиосклероз (объём поражения 12%) в области межжелудочковой перегородки (ОИМ в 1993 г. ). КОНКУРИРУЮЩЕЕ заболевание: (I 72. 0) Атеросклеротическая влажная гангрена левой нижней конечности: стенозирующий атеросклероз артерий нижних конечностей 4 стд. , 5 ст. ; тромбоз левой подколенной артерии. ОСЛОЖНЕНИЯ: (R 57. 8) Шок смешанного генеза (кардиогенный, инфекционно-токсический). (I 23. 0) Разрыв стенки левого желудочка сердца с гемоперикардом (300 мл крови в полости перикарда). НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Гемоперикард.
 • • • Примеры диагноза при мультикаузальном генезе заболевания и смерти 1 ОСНОВНОЕ заболевание: (I 71. 6) Атеросклеротическая расслаивающая аневризма аорты (восходящего отдела, дуги, грудной и брюшной аорты) со сдавлением просвета. Атеросклероз аорты 4 ст. 5 ст. 2 ОСНОВНОЕ заболевание: (I 25. 0) Атеросклеротический кардиосклероз при стенозирующем атеросклерозе коронарных артерий 4 ст. 5 ст. , нарушение проводимости сердца по типу полной блокады левой ножки пучка Гиса. 3 ОСНОВНОЕ заболевание: (I 08. 0) Ревматический сочетанный митрально-аортальный порок – комбинированный порок митрального клапана с преобладанием стеноза, недостаточность створок аортального клапана.
• • • Примеры диагноза при мультикаузальном генезе заболевания и смерти 1 ОСНОВНОЕ заболевание: (I 71. 6) Атеросклеротическая расслаивающая аневризма аорты (восходящего отдела, дуги, грудной и брюшной аорты) со сдавлением просвета. Атеросклероз аорты 4 ст. 5 ст. 2 ОСНОВНОЕ заболевание: (I 25. 0) Атеросклеротический кардиосклероз при стенозирующем атеросклерозе коронарных артерий 4 ст. 5 ст. , нарушение проводимости сердца по типу полной блокады левой ножки пучка Гиса. 3 ОСНОВНОЕ заболевание: (I 08. 0) Ревматический сочетанный митрально-аортальный порок – комбинированный порок митрального клапана с преобладанием стеноза, недостаточность створок аортального клапана.
 • • • Примеры диагноза при мультикаузальном генезе заболевания и смерти ОСЛОЖНЕНИЯ: (I 50. 0) Хроническая сердечная недостаточность: дилатация полостей сердца, гемосидероз легких, «мускатная» печень, цианотическая индурация почек и селезенки. (I 50. 1) Острая сердечно-сосудистая недостаточность: отек легких, отек головного мозга, геморрагические эрозии слизистых оболочек желудка, тонкого и толстого кишечника. НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Острая сердечнососудистая недостаточность. СОПУТСТВУЮЩЕЕ заболевание: (В 90. 9) Отдаленные последствия туберкулеза легких в виде малых остаточных изменений.
• • • Примеры диагноза при мультикаузальном генезе заболевания и смерти ОСЛОЖНЕНИЯ: (I 50. 0) Хроническая сердечная недостаточность: дилатация полостей сердца, гемосидероз легких, «мускатная» печень, цианотическая индурация почек и селезенки. (I 50. 1) Острая сердечно-сосудистая недостаточность: отек легких, отек головного мозга, геморрагические эрозии слизистых оболочек желудка, тонкого и толстого кишечника. НЕПОСРЕДСТВЕННАЯ ПРИЧИНА СМЕРТИ: Острая сердечнососудистая недостаточность. СОПУТСТВУЮЩЕЕ заболевание: (В 90. 9) Отдаленные последствия туберкулеза легких в виде малых остаточных изменений.
 Ключевым моментом в проведении клиникоанатомического анализа является сопоставление заключительного клинического и патологоанатомического диагнозов с целью выявления ошибок клинической диагностики. Причем эти сопоставления должны проводиться на многофакторной основе – по всем рубрикам диагнозов с установлением причин и условий формирования дефектов диагностики, их влияния на лечебную тактику и исход заболевания.
Ключевым моментом в проведении клиникоанатомического анализа является сопоставление заключительного клинического и патологоанатомического диагнозов с целью выявления ошибок клинической диагностики. Причем эти сопоставления должны проводиться на многофакторной основе – по всем рубрикам диагнозов с установлением причин и условий формирования дефектов диагностики, их влияния на лечебную тактику и исход заболевания.
 Категории оценок при сличении клинического и патологоанатомического диагнозов: þ совпадение диагнозов по основному заболеванию; þ расхождение диагнозов по важнейшим осложнениям, существенно изменившим течение или имеющих характер непосредственной причины смерти (эта оценка вводится при совпадении диагнозов по основному заболеванию) þ расхождение диагнозов по важнейшим сопутствующим заболеваниям (эта оценка вводится при совпадении диагнозов по основному заболеванию и его важнейшим осложнениям).
Категории оценок при сличении клинического и патологоанатомического диагнозов: þ совпадение диагнозов по основному заболеванию; þ расхождение диагнозов по важнейшим осложнениям, существенно изменившим течение или имеющих характер непосредственной причины смерти (эта оценка вводится при совпадении диагнозов по основному заболеванию) þ расхождение диагнозов по важнейшим сопутствующим заболеваниям (эта оценка вводится при совпадении диагнозов по основному заболеванию и его важнейшим осложнениям).
 К расхождению клинического и патологоанатомического диагнозов по основному заболеванию относятся несовпадение диагнозов по: þ нозологическому принципу; þ этиологии патологического процесса; þ локализации поражения (в том числе при отсутствии в заключительном клиническом диагнозе указаний на топику процесса).
К расхождению клинического и патологоанатомического диагнозов по основному заболеванию относятся несовпадение диагнозов по: þ нозологическому принципу; þ этиологии патологического процесса; þ локализации поражения (в том числе при отсутствии в заключительном клиническом диагнозе указаний на топику процесса).
 К расхождению клинического и патологоанатомического диагнозов по основному заболеванию относятся: þ случаи ошибочной трактовки основного заболевания в качестве сопутствующего; þ нераспознание одного из заболеваний, входящих в состав комбинированного основного заболевания (поскольку при этом главные лечебные мероприятия направлены на заболевание, неправильно оцененное как основное); þ нераспознание одной из нозологических единиц, входящих в состав полипатии
К расхождению клинического и патологоанатомического диагнозов по основному заболеванию относятся: þ случаи ошибочной трактовки основного заболевания в качестве сопутствующего; þ нераспознание одного из заболеваний, входящих в состав комбинированного основного заболевания (поскольку при этом главные лечебные мероприятия направлены на заболевание, неправильно оцененное как основное); þ нераспознание одной из нозологических единиц, входящих в состав полипатии
 Категории расхождения заключительного клинического и патологоанатомического диагнозов по основному заболеванию утверждены приказом Минздрава СССР от 04. 1983 № 375.
Категории расхождения заключительного клинического и патологоанатомического диагнозов по основному заболеванию утверждены приказом Минздрава СССР от 04. 1983 № 375.
 • Категории расхождения заключительного клинического и патологоанатомического диагнозов: • I категория – заболевание не было распознано на предыдущих этапах диагностики и лечения, а в данном лечебном учреждении установление правильного диагноза было невозможно изза объективных трудностей (коматозное состояние больного, кратковременность его пребывания в больнице, смерть в приемном покое и пр. ).
• Категории расхождения заключительного клинического и патологоанатомического диагнозов: • I категория – заболевание не было распознано на предыдущих этапах диагностики и лечения, а в данном лечебном учреждении установление правильного диагноза было невозможно изза объективных трудностей (коматозное состояние больного, кратковременность его пребывания в больнице, смерть в приемном покое и пр. ).
 • Категории расхождения заключительного клинического и патологоанатомического диагнозов: • II категория – заболевание не было распознано в данном лечебном учреждении, при этом правильная диагностика в связи с необратимостью изменений в организме не оказала бы решающего влияния на исход заболевания; однако правильный диагноз мог и должен был быть установлен.
• Категории расхождения заключительного клинического и патологоанатомического диагнозов: • II категория – заболевание не было распознано в данном лечебном учреждении, при этом правильная диагностика в связи с необратимостью изменений в организме не оказала бы решающего влияния на исход заболевания; однако правильный диагноз мог и должен был быть установлен.
 • Категории расхождения заключительного клинического и патологоанатомического диагнозов: • III категория – заболевание не было распознано в данном лечебном учреждении, неправильная диагностика повлекла за собой ошибочную лечебную тактику, что сыграло решающую роль в смертельном исходе.
• Категории расхождения заключительного клинического и патологоанатомического диагнозов: • III категория – заболевание не было распознано в данном лечебном учреждении, неправильная диагностика повлекла за собой ошибочную лечебную тактику, что сыграло решающую роль в смертельном исходе.
 Причины расхождения диагнозов могут быть субъективными и объективными. При этом патологоанатом из их перечня выбирает для статистического учёта лишь одну. Объективные причины: þ кратковременность пребывания больного в стационаре (при ургентной патологии клинический диагноз должен быть поставлен незамедлительно, в остальных случаях – не позднее первых трёх суток – В. В. Серв и соавт. , 1987; Д. С. Саркисов и соавт. , 1988); þ трудность или невозможность обследования больного из-за тяжести состояния; þ атипичность развития и течения процесса, недостаточная изученность заболевания, а также его редкость; þ недостаточность материально-технической базы учреждения здравоохранения.
Причины расхождения диагнозов могут быть субъективными и объективными. При этом патологоанатом из их перечня выбирает для статистического учёта лишь одну. Объективные причины: þ кратковременность пребывания больного в стационаре (при ургентной патологии клинический диагноз должен быть поставлен незамедлительно, в остальных случаях – не позднее первых трёх суток – В. В. Серв и соавт. , 1987; Д. С. Саркисов и соавт. , 1988); þ трудность или невозможность обследования больного из-за тяжести состояния; þ атипичность развития и течения процесса, недостаточная изученность заболевания, а также его редкость; þ недостаточность материально-технической базы учреждения здравоохранения.
 Субъективные причины: þ недостаточное клиническое обследование невнимание к анамнезу, недостаточное применение параклинических методов и т. п. ); (включая þ неправильная интерпретация клинических данных; þ недооценка или переоценка результатов лабораторных, инструментальных, рентгенологических, цитологических и других методов обследования; þ переоценка заключения консультантов; þ неправильное оформление и построение клинического диагноза (логические ошибки); þ прочие субъективные причины.
Субъективные причины: þ недостаточное клиническое обследование невнимание к анамнезу, недостаточное применение параклинических методов и т. п. ); (включая þ неправильная интерпретация клинических данных; þ недооценка или переоценка результатов лабораторных, инструментальных, рентгенологических, цитологических и других методов обследования; þ переоценка заключения консультантов; þ неправильное оформление и построение клинического диагноза (логические ошибки); þ прочие субъективные причины.
 Расхождения диагнозов по основному заболеванию при вскрытиях умерших в 2006 г в Челябинской области в стационаре(дома): всего - 25, 6% (24, 3%) со следующим распределением по категориям: I – 5, 5% (6%); II – 17, 9% (16, 6%) III – 2, 2% (1, 6% ) Расхождения диагнозов по объективным причинам – 11, 7% (4, 9%) по субъективным - 13, 9% (19, 5%)
Расхождения диагнозов по основному заболеванию при вскрытиях умерших в 2006 г в Челябинской области в стационаре(дома): всего - 25, 6% (24, 3%) со следующим распределением по категориям: I – 5, 5% (6%); II – 17, 9% (16, 6%) III – 2, 2% (1, 6% ) Расхождения диагнозов по объективным причинам – 11, 7% (4, 9%) по субъективным - 13, 9% (19, 5%)
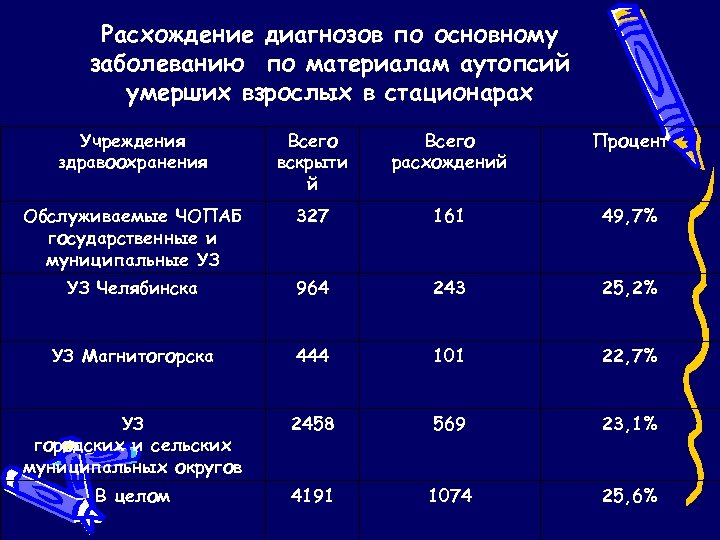 Расхождение диагнозов по основному заболеванию по материалам аутопсий умерших взрослых в стационарах Учреждения здравоохранения Всего вскрыти й Всего расхождений Процент Обслуживаемые ЧОПАБ государственные и муниципальные УЗ 327 161 49, 7% УЗ Челябинска 964 243 25, 2% УЗ Магнитогорска 444 101 22, 7% УЗ городских и сельских муниципальных округов 2458 569 23, 1% В целом 4191 1074 25, 6%
Расхождение диагнозов по основному заболеванию по материалам аутопсий умерших взрослых в стационарах Учреждения здравоохранения Всего вскрыти й Всего расхождений Процент Обслуживаемые ЧОПАБ государственные и муниципальные УЗ 327 161 49, 7% УЗ Челябинска 964 243 25, 2% УЗ Магнитогорска 444 101 22, 7% УЗ городских и сельских муниципальных округов 2458 569 23, 1% В целом 4191 1074 25, 6%
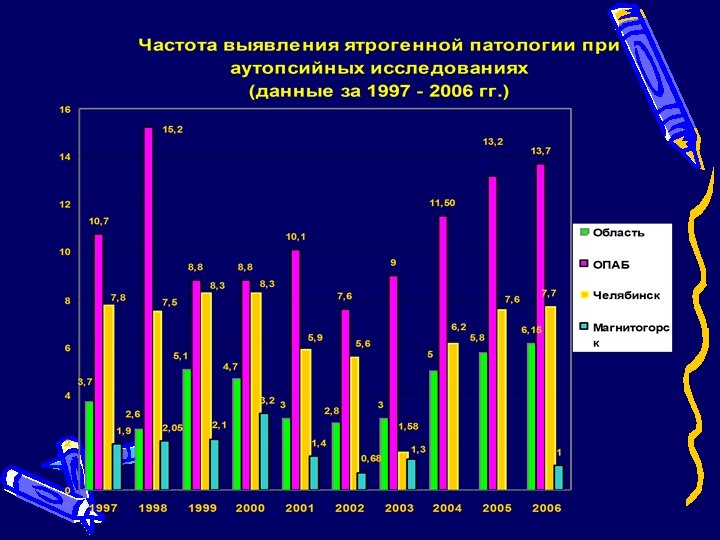
 Ятрогенная патология при патологоанатомических вскрытиях в целом по области распознана в 6, 15% (5, 8%) аутопсийных исследований. В качестве основного заболевания (первоначальной причины смерти) ятрогенная патология выступила в 2, 2% (2, 1%) случаев, на втором месте в комбинированном диагнозе – в 2, 7%, как сопутствующее заболевание – в 1, 1% Наиболее высоким этот показатель был в специализированном стационаре – ООД, где ятрогенная патология была выявлена в 24 из 45 аутопсийных исследований (53%). В другом специализированном стационаре преимущественно хирургического профиля – ОПТД – случаи ятрогенной патологии не распознаны ни в одном из 118 аутопсийных исследований.
Ятрогенная патология при патологоанатомических вскрытиях в целом по области распознана в 6, 15% (5, 8%) аутопсийных исследований. В качестве основного заболевания (первоначальной причины смерти) ятрогенная патология выступила в 2, 2% (2, 1%) случаев, на втором месте в комбинированном диагнозе – в 2, 7%, как сопутствующее заболевание – в 1, 1% Наиболее высоким этот показатель был в специализированном стационаре – ООД, где ятрогенная патология была выявлена в 24 из 45 аутопсийных исследований (53%). В другом специализированном стационаре преимущественно хирургического профиля – ОПТД – случаи ятрогенной патологии не распознаны ни в одном из 118 аутопсийных исследований.
 Другие дефекты диагностики 2006 (2005) гг. выявлены в 18% (12, 5%) аутопсийных исследований со следующим распределением: - запоздалая диагностика основного заболевания – 2, 6% (1, 9%); - запоздалая диагностика ведущего осложнения - 1, 3% (0, 9%); - поздняя госпитализация – 3. 9% (3, 3%); - отсутствие амбулаторного наблюдения - 3, 9% (1, 4%; ) - отсутствие клинического диагноза – 3, 9% (2, 8%, ) - прочие – 1, 7% (2, 2%. )
Другие дефекты диагностики 2006 (2005) гг. выявлены в 18% (12, 5%) аутопсийных исследований со следующим распределением: - запоздалая диагностика основного заболевания – 2, 6% (1, 9%); - запоздалая диагностика ведущего осложнения - 1, 3% (0, 9%); - поздняя госпитализация – 3. 9% (3, 3%); - отсутствие амбулаторного наблюдения - 3, 9% (1, 4%; ) - отсутствие клинического диагноза – 3, 9% (2, 8%, ) - прочие – 1, 7% (2, 2%. )
 Врачами-патологоанатомами ЧОПАБ в 2006 г. проведено 73 клинико-патологоанатомических конференции (7, 8% к числу вскрытий); на КИЛИ и ЛКК разобраны все случаи смерти. Областные показатели КПАК – 198 (3, 7%) ЛКК – 415 (7, 9%), КИЛИ – 652 (12, 4%) Случаи расхождения диагнозов и случаи с ятрогенной патологией обсуждены коллегиально на разных уровнях (КИЛИ, ЛКК и КПАК) в целом по области – в 92, 7%.
Врачами-патологоанатомами ЧОПАБ в 2006 г. проведено 73 клинико-патологоанатомических конференции (7, 8% к числу вскрытий); на КИЛИ и ЛКК разобраны все случаи смерти. Областные показатели КПАК – 198 (3, 7%) ЛКК – 415 (7, 9%), КИЛИ – 652 (12, 4%) Случаи расхождения диагнозов и случаи с ятрогенной патологией обсуждены коллегиально на разных уровнях (КИЛИ, ЛКК и КПАК) в целом по области – в 92, 7%.
 Случай смерти мужчины 35 лет Заключительный клинический диагноз Основное заболевание. Грипп, осложненный двухсторонней полисегментарной пневмонией, тяжелое течение. Осложнения основного Полиорганная недостаточность (печеночная, почечная, сердечная, дыхательная). ДВС-синдром (геморрагии на коже, в желудке, бронхах, мозг? ) Сопутствующие заболевания. ВПС: дефект МПП (операция в 1989 г. ), брадикардия. Вирусный гепатит. (1995 г. ) Хронический алкоголизм.
Случай смерти мужчины 35 лет Заключительный клинический диагноз Основное заболевание. Грипп, осложненный двухсторонней полисегментарной пневмонией, тяжелое течение. Осложнения основного Полиорганная недостаточность (печеночная, почечная, сердечная, дыхательная). ДВС-синдром (геморрагии на коже, в желудке, бронхах, мозг? ) Сопутствующие заболевания. ВПС: дефект МПП (операция в 1989 г. ), брадикардия. Вирусный гепатит. (1995 г. ) Хронический алкоголизм.
 Макроскопические находки 1) Легкие: масса 2730 г (норма – 1050 г); - «большое пестрое гриппозное легкое» ; - признаки отека; - серозно-геморрагический катаральный трахеобронхит; - в плевральных полостях по 150 мл розовой прозрачной жидкости. 2) Шоковые почки.
Макроскопические находки 1) Легкие: масса 2730 г (норма – 1050 г); - «большое пестрое гриппозное легкое» ; - признаки отека; - серозно-геморрагический катаральный трахеобронхит; - в плевральных полостях по 150 мл розовой прозрачной жидкости. 2) Шоковые почки.
 Легкие
Легкие
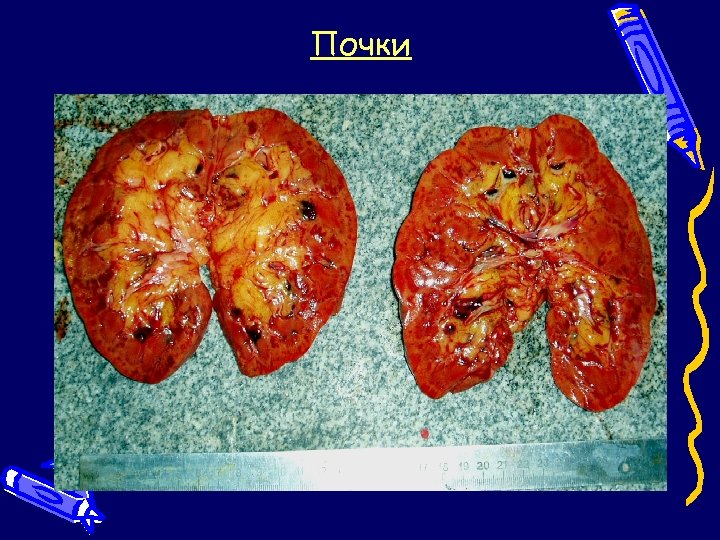 Почки
Почки
 4) Селезенка - 260 г (норма – 150 г), рисунок белой пульпы не определяется. 5) Кровоизлияния в слизистые оболочки, кожу, серозные покровы , клетчатку средостения и малого таза, полушария большого мозга, геморрагическое пропитывание щитовидной железы. 7) Тромбы в венах клетчатки малого таза, сосудах легких. 8) Пустые камеры сердца и крупных сосудов. 9) Сердце: 470 г, миокард дряблый, толщина ЛЖ 1, 5 см ПЖ 0, 4 см
4) Селезенка - 260 г (норма – 150 г), рисунок белой пульпы не определяется. 5) Кровоизлияния в слизистые оболочки, кожу, серозные покровы , клетчатку средостения и малого таза, полушария большого мозга, геморрагическое пропитывание щитовидной железы. 7) Тромбы в венах клетчатки малого таза, сосудах легких. 8) Пустые камеры сердца и крупных сосудов. 9) Сердце: 470 г, миокард дряблый, толщина ЛЖ 1, 5 см ПЖ 0, 4 см
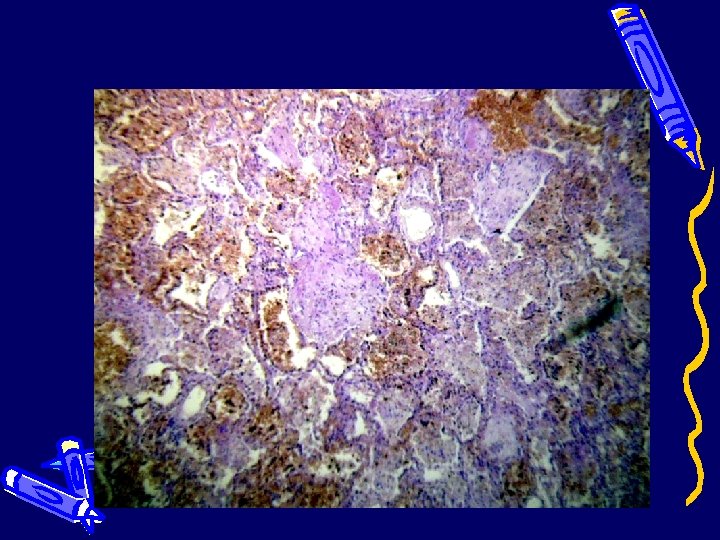 Легкие (смешанная пневмония)
Легкие (смешанная пневмония)
 Легкие (гиалиновые мембраны)
Легкие (гиалиновые мембраны)
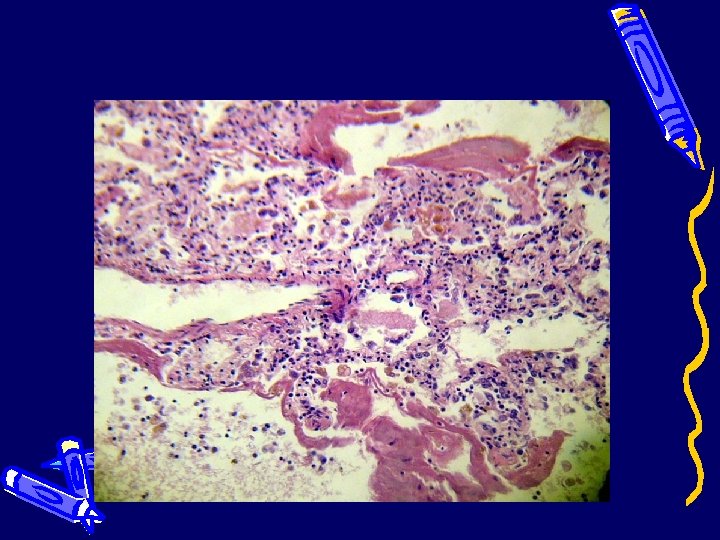
 Легкие (трансформированные альвеолоциты)
Легкие (трансформированные альвеолоциты)
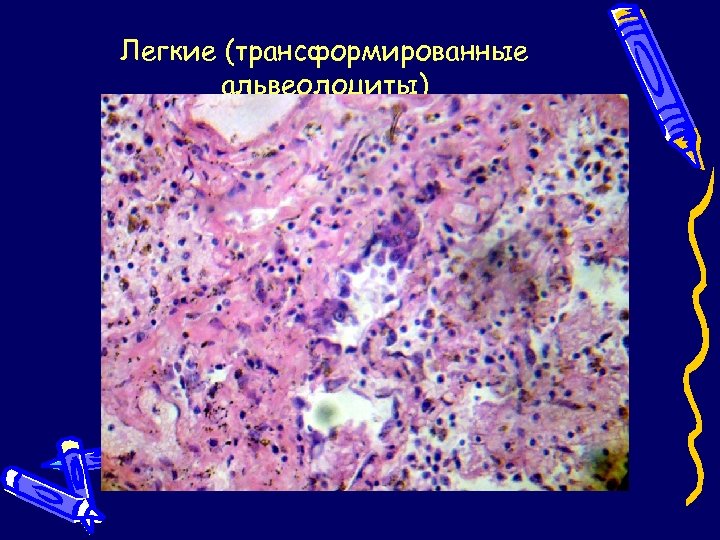
 Легкие (тромбы в сосудах, геморрагический инфаркт)
Легкие (тромбы в сосудах, геморрагический инфаркт)
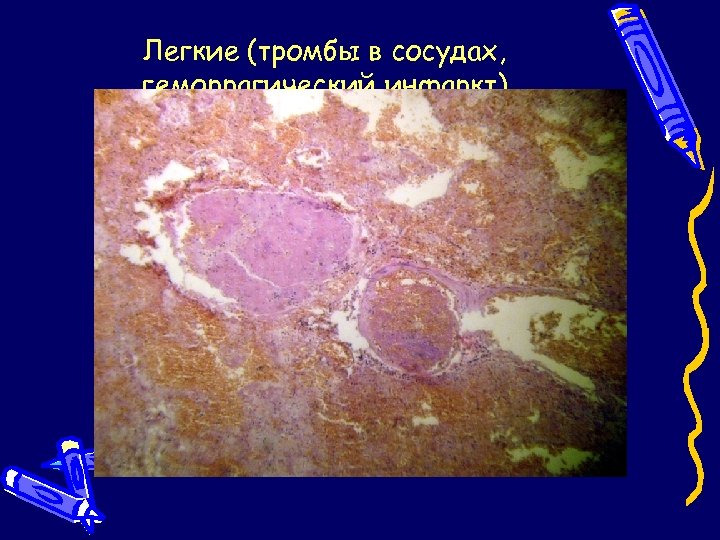
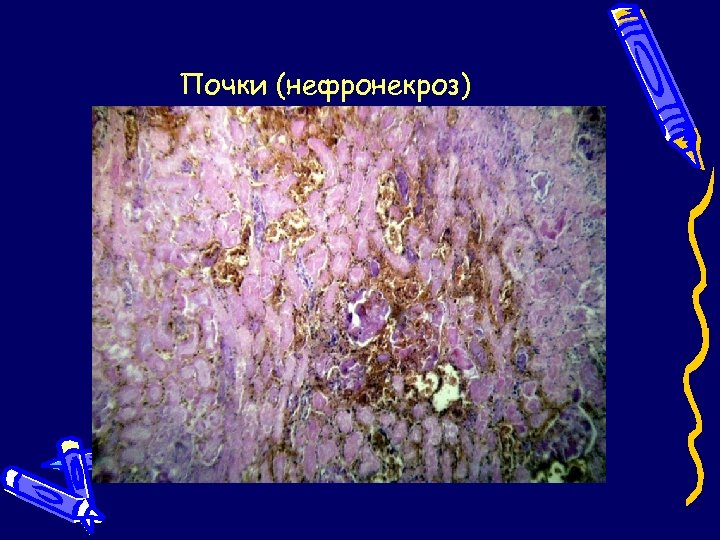 Почки (нефронекроз)
Почки (нефронекроз)
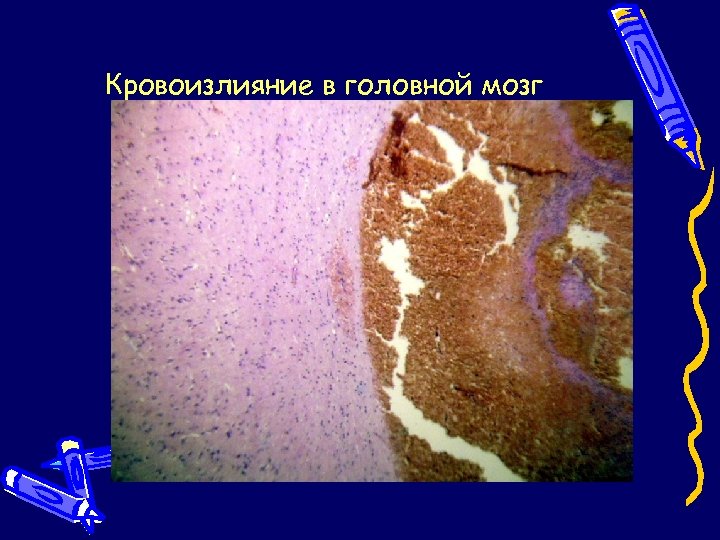 Кровоизлияние в головной мозг
Кровоизлияние в головной мозг
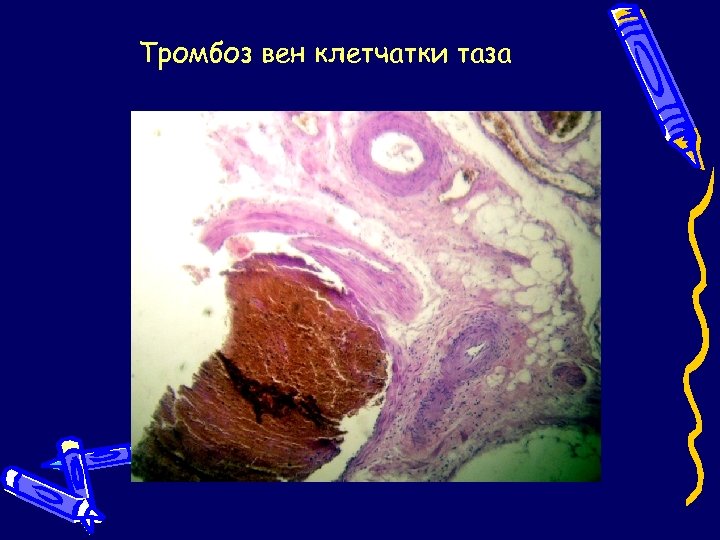 Тромбоз вен клетчатки таза
Тромбоз вен клетчатки таза
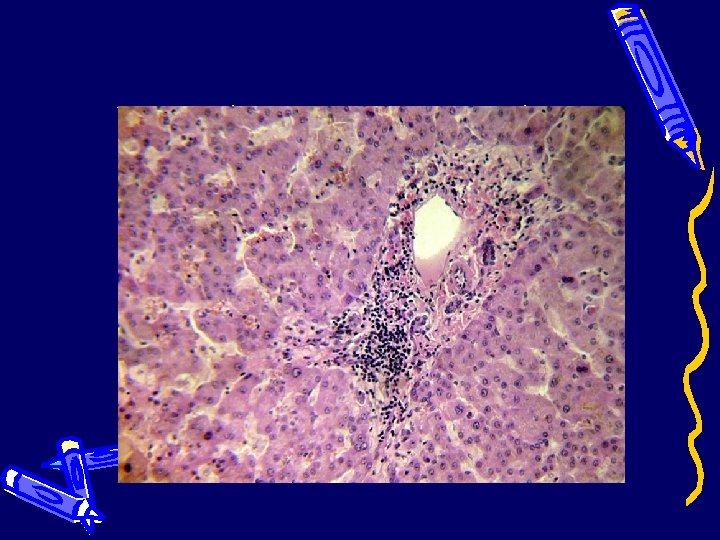 Печень (проявления гепатита)
Печень (проявления гепатита)
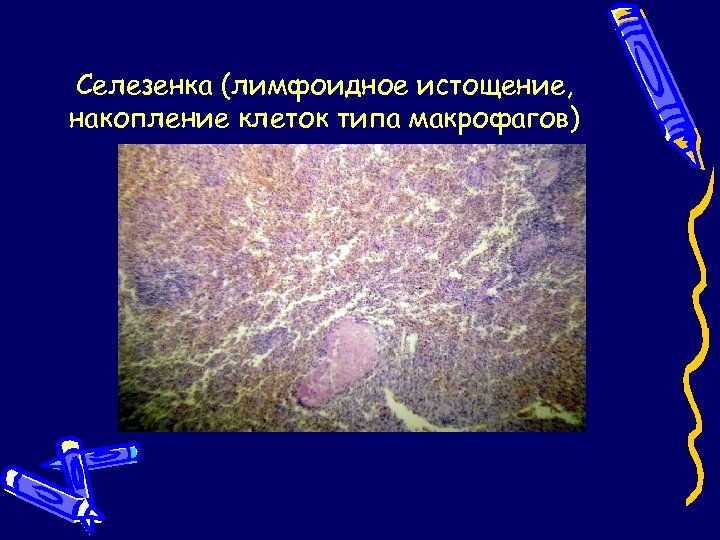 Селезенка (лимфоидное истощение, накопление клеток типа макрофагов)
Селезенка (лимфоидное истощение, накопление клеток типа макрофагов)
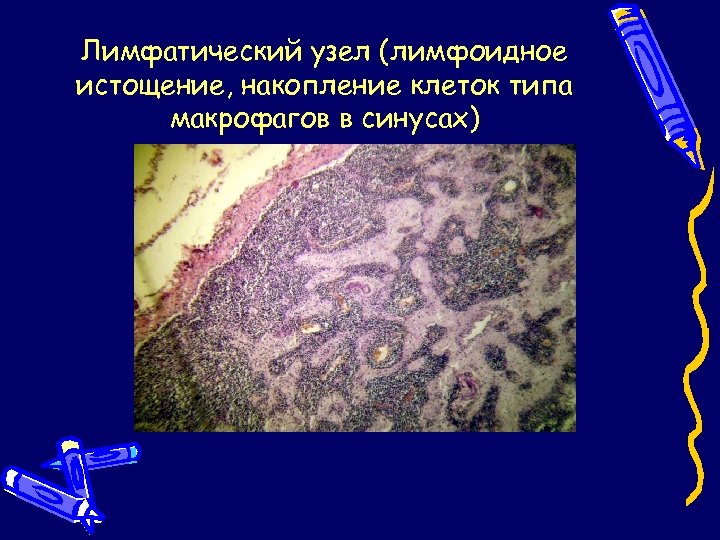 Лимфатический узел (лимфоидное истощение, накопление клеток типа макрофагов в синусах)
Лимфатический узел (лимфоидное истощение, накопление клеток типа макрофагов в синусах)
 Патологоанатомический диагноз: Основное заболевание (J 10. 0) Грипп А H 1 N 1 c пневмонией: геморрагический трахеобронхит, двухсторонняя полисегментарная серозно-геморрагическая пневмония, положительное вирусологическое исследование материала бронхов методом ПЦР ; отрицательное бактериологическое исследование легких ; пролиферация и накопление клеток типа макрофагов в синусах трахеобронхиальных и мезентериальных лимфатических узлов, красной пульпе селезенки, костном мозге, альвеолах; лимфоидное истощение селезенки, серозногеморрагический катаральный гастроэнтероколит.
Патологоанатомический диагноз: Основное заболевание (J 10. 0) Грипп А H 1 N 1 c пневмонией: геморрагический трахеобронхит, двухсторонняя полисегментарная серозно-геморрагическая пневмония, положительное вирусологическое исследование материала бронхов методом ПЦР ; отрицательное бактериологическое исследование легких ; пролиферация и накопление клеток типа макрофагов в синусах трахеобронхиальных и мезентериальных лимфатических узлов, красной пульпе селезенки, костном мозге, альвеолах; лимфоидное истощение селезенки, серозногеморрагический катаральный гастроэнтероколит.
 Осложнения (R 57. 8) Инфекционно-токсический шок: клинические данные, нефронекроз с развитием острой почечной недостаточности; респираторный дистресс-синдром взрослых, диссеминированное внутрисосудистое свертывание (точечные кровоизлияния в белом веществе полушарий большого мозга, в слизистые оболочки желудочно-кишечного тракта, мочеточников, мочевой пузырь,
Осложнения (R 57. 8) Инфекционно-токсический шок: клинические данные, нефронекроз с развитием острой почечной недостаточности; респираторный дистресс-синдром взрослых, диссеминированное внутрисосудистое свертывание (точечные кровоизлияния в белом веществе полушарий большого мозга, в слизистые оболочки желудочно-кишечного тракта, мочеточников, мочевой пузырь,
 в серозные оболочки грудной и брюшной полости, кожу, забрюшинную и медиастинальную клетчатку, геморрагическое пропитывание щитовидной железы, тромбоз вен тазовой клетчатки, рецидивирующая тромбоэмболия мелких ветвей легочной артерии.
в серозные оболочки грудной и брюшной полости, кожу, забрюшинную и медиастинальную клетчатку, геморрагическое пропитывание щитовидной железы, тромбоз вен тазовой клетчатки, рецидивирующая тромбоэмболия мелких ветвей легочной артерии.
 Реанимационные мероприятия и интенсивная терапия: искусственная вентиляция легких с 06. 11. 2009 г. , катетеризация центральных вен, бедренной артерии, сеанс гемодиализа, непрямой массаж сердца. Непосредственная причина смерти. Инфекционнотоксический шок. Сопутствующие заболевания. (В 18. 2) Хронический порто-лобулярный вирусный гепатит С малой степени активности, фиброз I степени. (F 10. 1) Пагубное употребление алкоголя: данные анамнеза, фиброз поджелудочной железы и мягких мозговых оболочек. (Q 20. 8) Врожденный порок сердца: дефект межпредсердной перегородки, операция пластики дефекта межпредсердной перегородки в 1989 г.
Реанимационные мероприятия и интенсивная терапия: искусственная вентиляция легких с 06. 11. 2009 г. , катетеризация центральных вен, бедренной артерии, сеанс гемодиализа, непрямой массаж сердца. Непосредственная причина смерти. Инфекционнотоксический шок. Сопутствующие заболевания. (В 18. 2) Хронический порто-лобулярный вирусный гепатит С малой степени активности, фиброз I степени. (F 10. 1) Пагубное употребление алкоголя: данные анамнеза, фиброз поджелудочной железы и мягких мозговых оболочек. (Q 20. 8) Врожденный порок сердца: дефект межпредсердной перегородки, операция пластики дефекта межпредсердной перегородки в 1989 г.
 Общее с другими исследованными случаями • Молодой возраст (17 -35 лет) • Наличие фоновых состояний: в данном случае - алкогольная болезнь, хронический вирусный гепатит С • В начале заболевания при объективном наличии одышки субъективно состояние было удовлетворительным • Внезапное молниеносное развитие инфекционно -токсического шока, респираторного дистресссиндрома взрослых • Явления тромбо-геморрагического синдрома
Общее с другими исследованными случаями • Молодой возраст (17 -35 лет) • Наличие фоновых состояний: в данном случае - алкогольная болезнь, хронический вирусный гепатит С • В начале заболевания при объективном наличии одышки субъективно состояние было удовлетворительным • Внезапное молниеносное развитие инфекционно -токсического шока, респираторного дистресссиндрома взрослых • Явления тромбо-геморрагического синдрома
 Женщина 27 лет Заключительный клинический диагноз (внесен в протокол с лицевой стороны истории родов) Диагноз заключительный Своевременные оперативные роды I в 37 нед при сочетанном гестозе (нефропатия л/ст на фоне гестац. анемии л/ст эндокринопатии (АКО I ст) Осложнения в родах, после родов ОРВИ. Двухсторонняя внебольничная вируснобактериальная пневмония. Инфекционнотоксический шок. ДВСК РДС взрослых. Полиорганная недостаточность Название операций и пособий Нижнесрединная лапаротомия кесарево сечение в нижнем маточном сегменте. Продленная ИВЛ.
Женщина 27 лет Заключительный клинический диагноз (внесен в протокол с лицевой стороны истории родов) Диагноз заключительный Своевременные оперативные роды I в 37 нед при сочетанном гестозе (нефропатия л/ст на фоне гестац. анемии л/ст эндокринопатии (АКО I ст) Осложнения в родах, после родов ОРВИ. Двухсторонняя внебольничная вируснобактериальная пневмония. Инфекционнотоксический шок. ДВСК РДС взрослых. Полиорганная недостаточность Название операций и пособий Нижнесрединная лапаротомия кесарево сечение в нижнем маточном сегменте. Продленная ИВЛ.
 Макроскопические находки 1) Легкие: масса 1800 г (норма – 1050 г); - «большое пестрое гриппозное легкое» ; - признаки отека; - серозно-геморрагический катаральный трахеобронхит. 2) Шоковые почки. 3) Пустые камеры сердца и крупных сосудов, жидкое состояние крови.
Макроскопические находки 1) Легкие: масса 1800 г (норма – 1050 г); - «большое пестрое гриппозное легкое» ; - признаки отека; - серозно-геморрагический катаральный трахеобронхит. 2) Шоковые почки. 3) Пустые камеры сердца и крупных сосудов, жидкое состояние крови.
 4) Селезенка - 220 г (норма – 150 г), в соскобе кровь. 5) Серозно-геморрагический катаральный гастроэнтерит. 6) Кровоизлияния в клетчатку средостения и малого таза. 7) Сердце: - миокард дряблый; - толщина стенки левого желудочка 1, 4 см (норма 1, 1 см).
4) Селезенка - 220 г (норма – 150 г), в соскобе кровь. 5) Серозно-геморрагический катаральный гастроэнтерит. 6) Кровоизлияния в клетчатку средостения и малого таза. 7) Сердце: - миокард дряблый; - толщина стенки левого желудочка 1, 4 см (норма 1, 1 см).
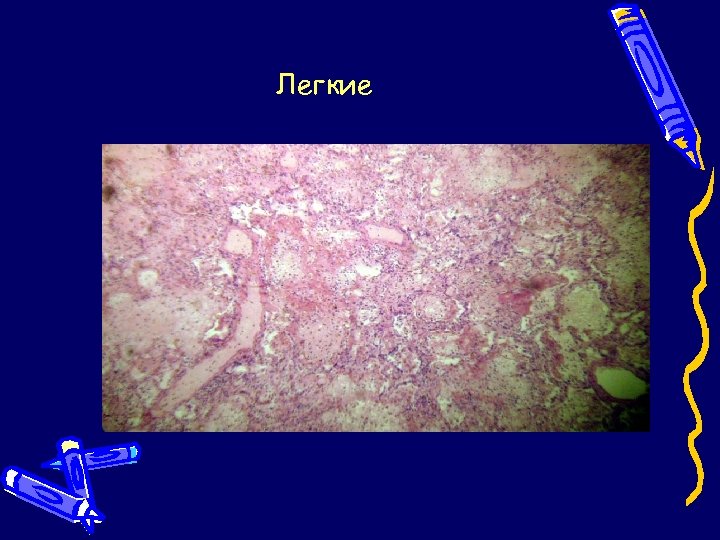 Легкие
Легкие
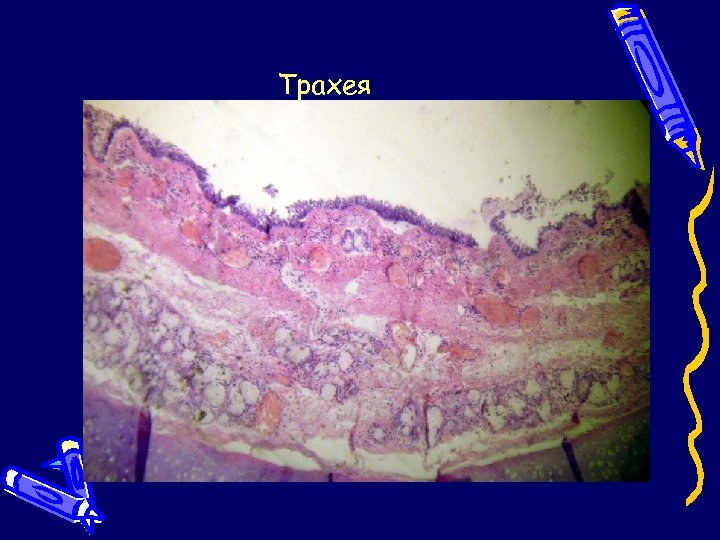 Трахея
Трахея
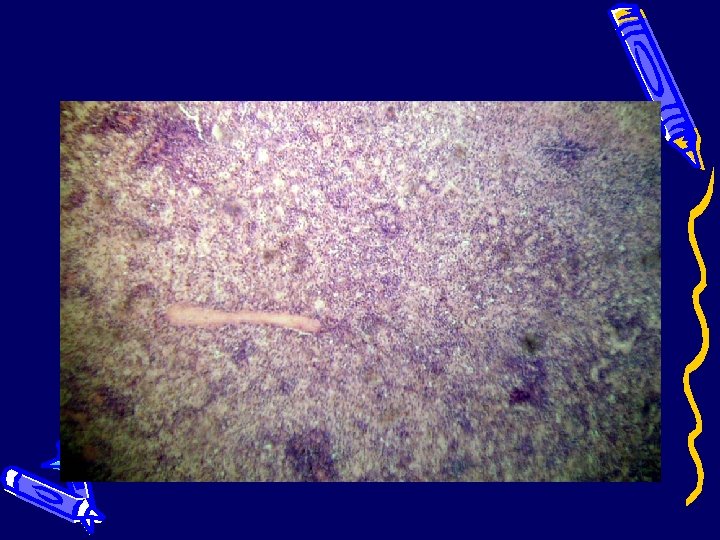 Селезенка
Селезенка
 • Патологоанатомический диагноз: • Основное заболевание • (0. 99. 5 / J 10. 0) Грипп А H 1 N 1 c пневмонией при беременности 37 недель: положительное вирусологическое исследование материала бронхов и легких методом ПЦР отрицательное бактериологическое исследование легких серозногеморрагический трахеобронхит, двухсторонняя полисегментарная серозно-геморрагическая пневмония, вирусная трансформация альвеолоцитов, очаговый лимфоцитарный эпинефрит, накопление клеток типа макрофагов в красной пульпе селезенки, альвеолах; лимфоидное истощение селезенки. Операция кесарево сечение в нижнем маточном сегменте. Послеродовый период 3 сутки.
• Патологоанатомический диагноз: • Основное заболевание • (0. 99. 5 / J 10. 0) Грипп А H 1 N 1 c пневмонией при беременности 37 недель: положительное вирусологическое исследование материала бронхов и легких методом ПЦР отрицательное бактериологическое исследование легких серозногеморрагический трахеобронхит, двухсторонняя полисегментарная серозно-геморрагическая пневмония, вирусная трансформация альвеолоцитов, очаговый лимфоцитарный эпинефрит, накопление клеток типа макрофагов в красной пульпе селезенки, альвеолах; лимфоидное истощение селезенки. Операция кесарево сечение в нижнем маточном сегменте. Послеродовый период 3 сутки.
 • Осложнения • (О 75. 1 / R 57. 8) Инфекционно-токсический шок: клинические данные, респираторный дистресс-синдром взрослых (гиалиновые мембраны в легких), кортикальный нефронекроз. • Непосредственная причина смерти. Инфекционно-токсический шок • Сопутствующие заболевания • (О 12. 2) Вызванные беременностью отеки и протеинурия (протеинурия 0, 027 г/л); эндосклероз миометриальных сегментов маточно-плацентарных артерий. • (О 99. 2 / Е 66. 0) Экзогенно-конституциональное ожирение I степени (индекс массы тела 30, индекс Брока 127 %).
• Осложнения • (О 75. 1 / R 57. 8) Инфекционно-токсический шок: клинические данные, респираторный дистресс-синдром взрослых (гиалиновые мембраны в легких), кортикальный нефронекроз. • Непосредственная причина смерти. Инфекционно-токсический шок • Сопутствующие заболевания • (О 12. 2) Вызванные беременностью отеки и протеинурия (протеинурия 0, 027 г/л); эндосклероз миометриальных сегментов маточно-плацентарных артерий. • (О 99. 2 / Е 66. 0) Экзогенно-конституциональное ожирение I степени (индекс массы тела 30, индекс Брока 127 %).
 Г. А. ПАШИНЯН, Г. М. ХАРИН ОФОРМЛЕНИЕ «ЗАКЛЮЧЕНИЯ ЭКСПЕРТА» (ЭКСПЕРТИЗА ТРУПА) Рекомендовано Учебно-методическим объединением по медицинскому и фармацевтическому образованию ВУЗов России в качестве учебного пособия для последипломного образования по специальности «Судебная медицина» Москва Медицинская книга 2006
Г. А. ПАШИНЯН, Г. М. ХАРИН ОФОРМЛЕНИЕ «ЗАКЛЮЧЕНИЯ ЭКСПЕРТА» (ЭКСПЕРТИЗА ТРУПА) Рекомендовано Учебно-методическим объединением по медицинскому и фармацевтическому образованию ВУЗов России в качестве учебного пособия для последипломного образования по специальности «Судебная медицина» Москва Медицинская книга 2006
 Пример 1 Судебно-медицинский диагноз: 1. Комбинированное основное заболевание: а) основное острый трансмуральный инфаркт передней стенки левого желудочка сердца вследствие тромбоэмболии передней нисходящей ветви левой коронарной артерии; б) фоновое острый ревматический эндокардит митрального клапана с пристеночным тромбозом. 2. Миомаляция и разрыв передней стенки левого желудочка сердца, гемоперикард (450 мл крови со сгустками), гемотампонада сердца. 3. Хронический атрофический гастрит. "Медицинское свидетельство о смерти": I. а) Гемотампонада сердца. б) Разрыв сердечной мышцы, гемоперикард. в) Острый трансмуральный инфаркт миокарда. II. Острый ревматический эндокардит. Шифр I 21. 0
Пример 1 Судебно-медицинский диагноз: 1. Комбинированное основное заболевание: а) основное острый трансмуральный инфаркт передней стенки левого желудочка сердца вследствие тромбоэмболии передней нисходящей ветви левой коронарной артерии; б) фоновое острый ревматический эндокардит митрального клапана с пристеночным тромбозом. 2. Миомаляция и разрыв передней стенки левого желудочка сердца, гемоперикард (450 мл крови со сгустками), гемотампонада сердца. 3. Хронический атрофический гастрит. "Медицинское свидетельство о смерти": I. а) Гемотампонада сердца. б) Разрыв сердечной мышцы, гемоперикард. в) Острый трансмуральный инфаркт миокарда. II. Острый ревматический эндокардит. Шифр I 21. 0
 Выводы судебно-медицинского эксперта: 1. Смерть наступила в результате острого трансмурального инфаркта миокарда левого желудочка сердца, осложнившегося миомаляцией и разрывом передней стенки левого желудочка с истечением крови в околосердечную сумку и гемотампонадой сердца, что подтверждается морфологическими проявлениями и результатами судебно гистологического исследования (Акт №, дата). 2. Обнаружены морфологические проявления фонового заболевания острого ревматического эндокардита митрального клапана с пристеночным тромбозом, который способствовал наступлению летального исхода. 3. При экспертизе трупа выявлено сопутствующее заболевание в виде хронического атрофического гастрита. Данная патология в причинной связи со смертью не находится. 4. Каких либо телесных повреждений, а также признаков отравления этиловым и другими алифатическими спиртми при экспертизе трупа не выявлено. Коментарии: в данном случае нарушены требования МКБ 10, патогенетический принцип построения диагноза. Основным заболеванием является острый ревматический эндокардит (код I 01. 1).
Выводы судебно-медицинского эксперта: 1. Смерть наступила в результате острого трансмурального инфаркта миокарда левого желудочка сердца, осложнившегося миомаляцией и разрывом передней стенки левого желудочка с истечением крови в околосердечную сумку и гемотампонадой сердца, что подтверждается морфологическими проявлениями и результатами судебно гистологического исследования (Акт №, дата). 2. Обнаружены морфологические проявления фонового заболевания острого ревматического эндокардита митрального клапана с пристеночным тромбозом, который способствовал наступлению летального исхода. 3. При экспертизе трупа выявлено сопутствующее заболевание в виде хронического атрофического гастрита. Данная патология в причинной связи со смертью не находится. 4. Каких либо телесных повреждений, а также признаков отравления этиловым и другими алифатическими спиртми при экспертизе трупа не выявлено. Коментарии: в данном случае нарушены требования МКБ 10, патогенетический принцип построения диагноза. Основным заболеванием является острый ревматический эндокардит (код I 01. 1).
 Пример 3 Судебно-медицинский диагноз: 1. Тромбофлебит глубоких вен правой нижней конечности. 2. Трофическая язва нижней трети правой голени. Тромбоэмболия обеих ветвей легочной артерий. Множественные геморрагические инфаркты обоих легких. 3. Ожирение 3 степени. "Медицинское свидетельство о смерти ": I. а) Тромбоэмболия обеих ветвей легочной артерии. б) _______ в) Тромбофлебит глубоких вен правой нижней конечности. Шифр I 80. 2
Пример 3 Судебно-медицинский диагноз: 1. Тромбофлебит глубоких вен правой нижней конечности. 2. Трофическая язва нижней трети правой голени. Тромбоэмболия обеих ветвей легочной артерий. Множественные геморрагические инфаркты обоих легких. 3. Ожирение 3 степени. "Медицинское свидетельство о смерти ": I. а) Тромбоэмболия обеих ветвей легочной артерии. б) _______ в) Тромбофлебит глубоких вен правой нижней конечности. Шифр I 80. 2
 Выводы: 1. Причиной смерти следует считать тромбофлебит глубоких вен правой нижней конечности, осложнившийся трофической язвой нижней трети правой голени и тромбоэмболией обеих ветвей легочной артерии с развитием геморрагических инфарктов обоих легких. Данный вывод подтверждается обнаружением в просвете начального отдела обеих ветвей легочной артерии свободно лежащего красного тромба, наличием очагов геморрагического инфаркта в легких и морфологическими проявлениями основного заболевания (Акт суд. гист. исс я №, дата). 2. Каких либо телесных повреждений на трупе не выявлено. 3. При экспертизе трупа выявлено прижизненное заболевание в виде ожирения 3 степени, которое в причинной связи со смертью не находится. 4. При судебно химическом анализе крови и мочи трупа (Акт №, дата) этиловый и другие алифатические спирты не обнаружены.
Выводы: 1. Причиной смерти следует считать тромбофлебит глубоких вен правой нижней конечности, осложнившийся трофической язвой нижней трети правой голени и тромбоэмболией обеих ветвей легочной артерии с развитием геморрагических инфарктов обоих легких. Данный вывод подтверждается обнаружением в просвете начального отдела обеих ветвей легочной артерии свободно лежащего красного тромба, наличием очагов геморрагического инфаркта в легких и морфологическими проявлениями основного заболевания (Акт суд. гист. исс я №, дата). 2. Каких либо телесных повреждений на трупе не выявлено. 3. При экспертизе трупа выявлено прижизненное заболевание в виде ожирения 3 степени, которое в причинной связи со смертью не находится. 4. При судебно химическом анализе крови и мочи трупа (Акт №, дата) этиловый и другие алифатические спирты не обнаружены.
 Пример 19 Судебно-медицинский диагноз: 1. Перфорация задней стенки ампулярного отдела прямой кишки в ходе медицинской манипуляции постановки очистительной клизмы. 2. Разлитой фибринозно гнойный перитонит. Флегмона тазовой клетчатки. 3. Состояние после операции (дата) герниопластика по Лихтенштейну в связи с правосторонней паховой грыжей. "Медицинское свидетельство о смерти ": I. а) Разлитой фибринозно гнойный перитонит. б)_______ в) Перфорация задней стенки прямой кишки в ходе медицинской манипуляции. Шифр Т 81. 2 г) Случайное нанесение вреда пациенту во время терапевтической процедуры. Шифр Y 60. 7 П. Состояние после операции герниопластики по поводу паховой грыжи.
Пример 19 Судебно-медицинский диагноз: 1. Перфорация задней стенки ампулярного отдела прямой кишки в ходе медицинской манипуляции постановки очистительной клизмы. 2. Разлитой фибринозно гнойный перитонит. Флегмона тазовой клетчатки. 3. Состояние после операции (дата) герниопластика по Лихтенштейну в связи с правосторонней паховой грыжей. "Медицинское свидетельство о смерти ": I. а) Разлитой фибринозно гнойный перитонит. б)_______ в) Перфорация задней стенки прямой кишки в ходе медицинской манипуляции. Шифр Т 81. 2 г) Случайное нанесение вреда пациенту во время терапевтической процедуры. Шифр Y 60. 7 П. Состояние после операции герниопластики по поводу паховой грыжи.
 Выводы: 1. Смерть наступила в результате перфорации задней стенки прямой кишки при выполнении медицинской манипуляции (очистительной клизмы), осложнившейся разлитым фибринозно гнойным перитонитом и флегмоной тазовой клетчатки, что подтверждается результатами секционного и судебно гистологического исследований (Акт №, дата). 2. Выявленная перфорация прямой кишки могла возникнуть в результате усиленного давления на стенку кишки тупым предметом с ограниченной контактирующей поверхностью, что привело к ее растяжению и разрыву. От меченный механизм причинения повреждения мог иметь место при постановке очистительной клизмы, процедура выполнения которой отражена в представленной на экспертизу медицинской карте стационарного больного (дата). 3. С момента перфорации стенки кишки до смерти прошло не менее 2 суток, что подтверждается степенью выраженности реактивных изменений в области повреждения и характером воспалительной реакции в брюшной полости. 4. Отмеченное повреждение и его осложнения причинили тяжкий вред здоровью по признаку опасности для жизни (развитие угрожающего жизни состояния) и находятся в прямой причинной связи со смертью.
Выводы: 1. Смерть наступила в результате перфорации задней стенки прямой кишки при выполнении медицинской манипуляции (очистительной клизмы), осложнившейся разлитым фибринозно гнойным перитонитом и флегмоной тазовой клетчатки, что подтверждается результатами секционного и судебно гистологического исследований (Акт №, дата). 2. Выявленная перфорация прямой кишки могла возникнуть в результате усиленного давления на стенку кишки тупым предметом с ограниченной контактирующей поверхностью, что привело к ее растяжению и разрыву. От меченный механизм причинения повреждения мог иметь место при постановке очистительной клизмы, процедура выполнения которой отражена в представленной на экспертизу медицинской карте стационарного больного (дата). 3. С момента перфорации стенки кишки до смерти прошло не менее 2 суток, что подтверждается степенью выраженности реактивных изменений в области повреждения и характером воспалительной реакции в брюшной полости. 4. Отмеченное повреждение и его осложнения причинили тяжкий вред здоровью по признаку опасности для жизни (развитие угрожающего жизни состояния) и находятся в прямой причинной связи со смертью.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ!
БЛАГОДАРЮ ЗА ВНИМАНИЕ!


