revmatizm.pptx-581650488.pptx
- Количество слайдов: 34
 Основные положения темы
Основные положения темы
 Ревматизм • Острая ревматическая лихорадка (ОРЛ) – постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных Вгемолитическим стрептококком группы А (БГСА), в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно – сосудистой системе(кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная, ревматические узелки), развивающиеся у предрасположенных лиц, главных образом, молодого возраста (7 -15 лет), в связи с аутоиммунным ответом организма на антигены стрептококка.
Ревматизм • Острая ревматическая лихорадка (ОРЛ) – постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных Вгемолитическим стрептококком группы А (БГСА), в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно – сосудистой системе(кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная, ревматические узелки), развивающиеся у предрасположенных лиц, главных образом, молодого возраста (7 -15 лет), в связи с аутоиммунным ответом организма на антигены стрептококка.
 • Эпидемиология. • Частота заболевания в России составляет 0, 1 на 1000 детей, в США – в 4 раза меньше (0, 04 -0, 05). Частота пороков – 0, 6 – 0, 7 на 1000 населения. • Этиологическим фактором ОРЛ является Вгемолитический стрептококк группы А (тонзиллит, фарингит, стрептококковый шейный лимфаденит). Стрептококк выполняет роль пускового механизма, источника антигенемии. БГСА имеет особый ревматологенный фактор, определяющий развитие ОРЛ. На первый план выходит понятие о сочетании иммунологического статуса хозяина и наличие возбудителя (стрептококка) • Патогенез. • В период острой стрептококковой инфекции определенное значение имеет токсическое влияние компонентов стрептококка (М – протеина, стрептолизина О и S, стрептогиалурониадазы и др. ), в дальнейшем – развитие типичного иммунного воспаления с гипериммунным антительным ответом.
• Эпидемиология. • Частота заболевания в России составляет 0, 1 на 1000 детей, в США – в 4 раза меньше (0, 04 -0, 05). Частота пороков – 0, 6 – 0, 7 на 1000 населения. • Этиологическим фактором ОРЛ является Вгемолитический стрептококк группы А (тонзиллит, фарингит, стрептококковый шейный лимфаденит). Стрептококк выполняет роль пускового механизма, источника антигенемии. БГСА имеет особый ревматологенный фактор, определяющий развитие ОРЛ. На первый план выходит понятие о сочетании иммунологического статуса хозяина и наличие возбудителя (стрептококка) • Патогенез. • В период острой стрептококковой инфекции определенное значение имеет токсическое влияние компонентов стрептококка (М – протеина, стрептолизина О и S, стрептогиалурониадазы и др. ), в дальнейшем – развитие типичного иммунного воспаления с гипериммунным антительным ответом.
 • Особенности патогенеза ОРЛ обусловлены схожестью антигенной структуры (Fc – фрагментов) стрептококка группы А и кардиомиоцитов, формированием аутоиммунных реакций, в частности, реагирующих антигенов возбудителя. С этих позиций объясняют наличие перекрестных реакций между антигенами клеточных мембран стрептококка А и компонентами мышечных клеток миокарда, а также сосудистой стенки. Переохлаждение также является предрасполагающим фактором. • Диагностика. • При распознавании ОРЛ используется синдромный принцип, сформированный отечественным педиатром Киселем А. А. в 1940 г. , который выделил пять основных диагностических критериев: мигрирующий полиатрит, кардит, хорею, кольцевидную эритему, ревматические узелки, обратив при этом внимание на диагностическую значимость их сочетания. • В 1944 г. Американский кардиолог Джонс Т. Д. отнес указанную пентаду синдромов к “большим” диагностическим критериям, выделив наряду с ними “малые” клинические и лабораторные параметры. Впоследствии схема Джонса была неоднократно модифицирована Американской кардиологической ассоциацией(АКА) и получила широкое распространение.
• Особенности патогенеза ОРЛ обусловлены схожестью антигенной структуры (Fc – фрагментов) стрептококка группы А и кардиомиоцитов, формированием аутоиммунных реакций, в частности, реагирующих антигенов возбудителя. С этих позиций объясняют наличие перекрестных реакций между антигенами клеточных мембран стрептококка А и компонентами мышечных клеток миокарда, а также сосудистой стенки. Переохлаждение также является предрасполагающим фактором. • Диагностика. • При распознавании ОРЛ используется синдромный принцип, сформированный отечественным педиатром Киселем А. А. в 1940 г. , который выделил пять основных диагностических критериев: мигрирующий полиатрит, кардит, хорею, кольцевидную эритему, ревматические узелки, обратив при этом внимание на диагностическую значимость их сочетания. • В 1944 г. Американский кардиолог Джонс Т. Д. отнес указанную пентаду синдромов к “большим” диагностическим критериям, выделив наряду с ними “малые” клинические и лабораторные параметры. Впоследствии схема Джонса была неоднократно модифицирована Американской кардиологической ассоциацией(АКА) и получила широкое распространение.
 • В таблице 1 представлена схема диагностических критериев Киселя – Джонса с учетом последнего пересмотра АКА (1992 г. ) и модификаций, предложенных Ассоциацией ревматологов России (АРР) в 2003 г. •
• В таблице 1 представлена схема диагностических критериев Киселя – Джонса с учетом последнего пересмотра АКА (1992 г. ) и модификаций, предложенных Ассоциацией ревматологов России (АРР) в 2003 г. •
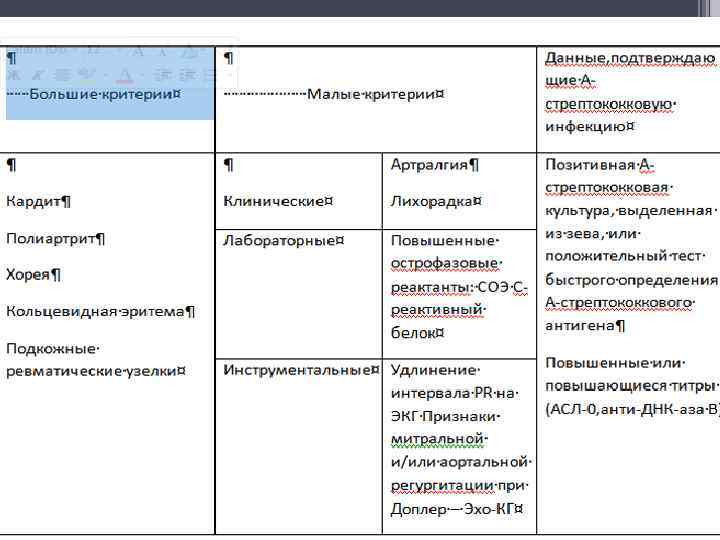
 • Примечание: Наличие двух больших критериев или одного большого и двух малых в сочетании с данными, документировано подтверждающими предшествующую инфекцию стрептококками группы А, свидетельствует о высокой вероятности ОРЛ.
• Примечание: Наличие двух больших критериев или одного большого и двух малых в сочетании с данными, документировано подтверждающими предшествующую инфекцию стрептококками группы А, свидетельствует о высокой вероятности ОРЛ.
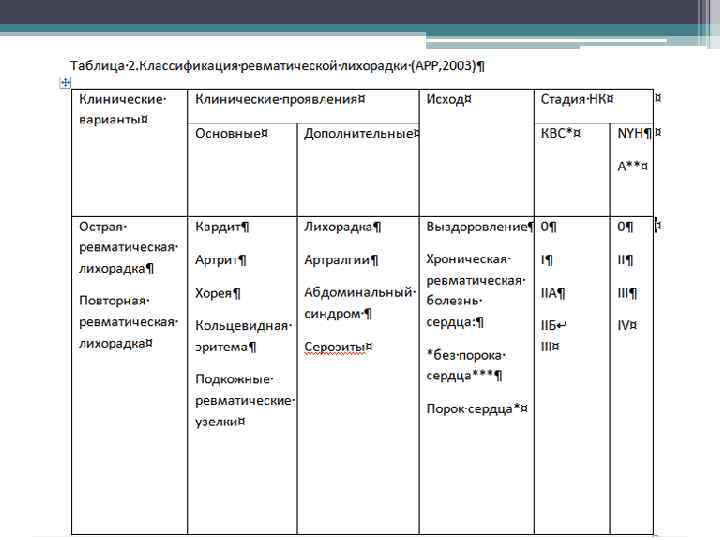
 • В представленной классификации выделяется два варианта исходов заболеваний. • При выздоровлении речь идет о полном обратном развитии клинической симптоматики ОРЛ с нормализацией лабораторных показателей и отсутствием какихлибо остаточных изменений.
• В представленной классификации выделяется два варианта исходов заболеваний. • При выздоровлении речь идет о полном обратном развитии клинической симптоматики ОРЛ с нормализацией лабораторных показателей и отсутствием какихлибо остаточных изменений.
 • Важно отметить, что при наличии впервые выявленного порока сердца необходимо, по возможности уточнить его генез (перенесенный инфекционный эндокардит и др. ). Хроническая сердечная недостаточность(XCH) оценивается в соответствии с классификациями Стражеско-Василенко (степень) и Нью. Йоркской ассоциации кардиологов(функциональный класс).
• Важно отметить, что при наличии впервые выявленного порока сердца необходимо, по возможности уточнить его генез (перенесенный инфекционный эндокардит и др. ). Хроническая сердечная недостаточность(XCH) оценивается в соответствии с классификациями Стражеско-Василенко (степень) и Нью. Йоркской ассоциации кардиологов(функциональный класс).
 • Под хронической ревматической болезнью сердца понимается заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточность и/или стеноз), сформировавшегося после перенесенной ОРЛ.
• Под хронической ревматической болезнью сердца понимается заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточность и/или стеноз), сформировавшегося после перенесенной ОРЛ.
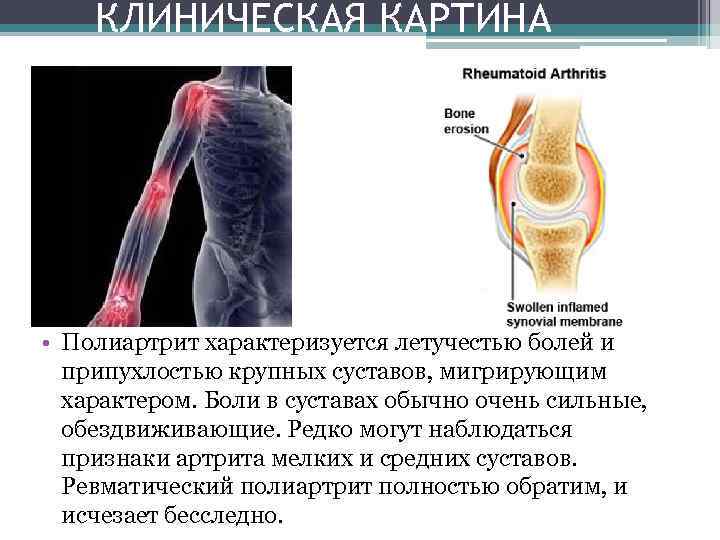 КЛИНИЧЕСКАЯ КАРТИНА • Полиартрит характеризуется летучестью болей и припухлостью крупных суставов, мигрирующим характером. Боли в суставах обычно очень сильные, обездвиживающие. Редко могут наблюдаться признаки артрита мелких и средних суставов. Ревматический полиартрит полностью обратим, и исчезает бесследно.
КЛИНИЧЕСКАЯ КАРТИНА • Полиартрит характеризуется летучестью болей и припухлостью крупных суставов, мигрирующим характером. Боли в суставах обычно очень сильные, обездвиживающие. Редко могут наблюдаться признаки артрита мелких и средних суставов. Ревматический полиартрит полностью обратим, и исчезает бесследно.
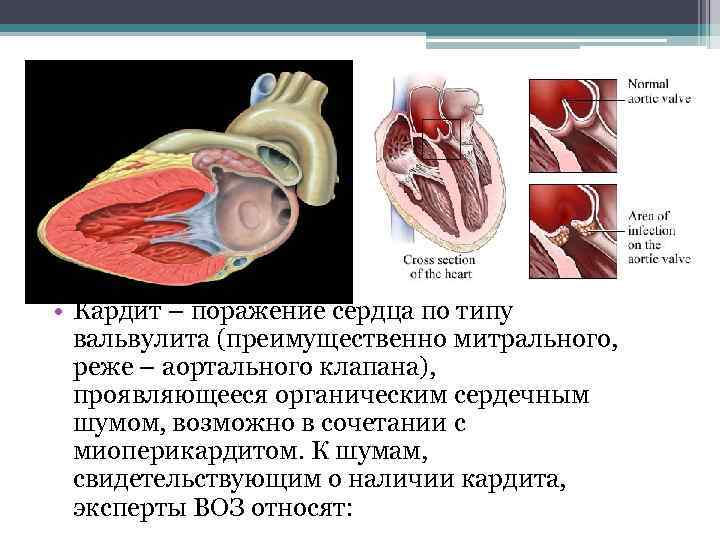 • Кардит – поражение сердца по типу вальвулита (преимущественно митрального, реже – аортального клапана), проявляющееся органическим сердечным шумом, возможно в сочетании с миоперикардитом. К шумам, свидетельствующим о наличии кардита, эксперты ВОЗ относят:
• Кардит – поражение сердца по типу вальвулита (преимущественно митрального, реже – аортального клапана), проявляющееся органическим сердечным шумом, возможно в сочетании с миоперикардитом. К шумам, свидетельствующим о наличии кардита, эксперты ВОЗ относят:
 • Длительный дующий, связанный с 1 тоном систолический шум, являющийся отражением митральной регургитации. Он занимает большую часть систолы, лучше всего прослушивается в области верхушки сердца и обычно проводится в левую подмышечную область. Интенсивность шума вариабельна, особенно на ранних стадиях заболевания, и существенно не изменяется при перемене положения тела и при дыхании. Данный шум следует отличать от митрального клапана.
• Длительный дующий, связанный с 1 тоном систолический шум, являющийся отражением митральной регургитации. Он занимает большую часть систолы, лучше всего прослушивается в области верхушки сердца и обычно проводится в левую подмышечную область. Интенсивность шума вариабельна, особенно на ранних стадиях заболевания, и существенно не изменяется при перемене положения тела и при дыхании. Данный шум следует отличать от митрального клапана.
 • Функциональные шумы, встречающиеся у здоровых лиц (особенно у детей и подростков), отличаются от органических отсутствием связи с 1 тоном, меньшей длительностью и более мягким тембром. Эти шумы непостоянны и меняются по характеру в зависимости от положения тела и фазы дыхания. Обычно они бывают двух типов: дующий шум выброса, выслушиваемый лучше всего над легочной артерией, и низкочастотный музыкальный шум, слышимый по левому краю грудины. Первый из этих шумов часто проводится в область шеи и может напоминать шумы при стенозе устья аорты. Второй часто проводится к верхушке и нередко может быть ошибочно принят за таковой при недостаточности митрального клапана.
• Функциональные шумы, встречающиеся у здоровых лиц (особенно у детей и подростков), отличаются от органических отсутствием связи с 1 тоном, меньшей длительностью и более мягким тембром. Эти шумы непостоянны и меняются по характеру в зависимости от положения тела и фазы дыхания. Обычно они бывают двух типов: дующий шум выброса, выслушиваемый лучше всего над легочной артерией, и низкочастотный музыкальный шум, слышимый по левому краю грудины. Первый из этих шумов часто проводится в область шеи и может напоминать шумы при стенозе устья аорты. Второй часто проводится к верхушке и нередко может быть ошибочно принят за таковой при недостаточности митрального клапана.
 • Митральная регургитация и дилатация сердца приводят к появлению 3 сердечного тона в результате быстрого сброса крови из предсердия в желудочек во время диастолы. • При ревмокардите с митральной регургитацией часто за 3 тоном следует низкочастотный мезодиастолический шум, выслушиваемый лучше всего в положении больного лежа на левом боку при задержке дыхания на выходе.
• Митральная регургитация и дилатация сердца приводят к появлению 3 сердечного тона в результате быстрого сброса крови из предсердия в желудочек во время диастолы. • При ревмокардите с митральной регургитацией часто за 3 тоном следует низкочастотный мезодиастолический шум, выслушиваемый лучше всего в положении больного лежа на левом боку при задержке дыхания на выходе.
 • Подобный шум встречается при других формах острого кардита, сформировавшейся выраженной митральной регургитации, пороках сердца, сопровождающихся сбросом крови “слева направо”, гипертиреозе и тяжелых анемиях. Этот шум необходимо дифференцировать от низкочастотного нарастающего громкого верхушечного пресистолического шума с последующим усиленным 1 тоном, что уже свидетельствует не об остром кардите, а о сформировавшемся митральном стенозе.
• Подобный шум встречается при других формах острого кардита, сформировавшейся выраженной митральной регургитации, пороках сердца, сопровождающихся сбросом крови “слева направо”, гипертиреозе и тяжелых анемиях. Этот шум необходимо дифференцировать от низкочастотного нарастающего громкого верхушечного пресистолического шума с последующим усиленным 1 тоном, что уже свидетельствует не об остром кардите, а о сформировавшемся митральном стенозе.
 • Одним из симптомов острого ревмокардита может быть базальный протодистолический шум, характерный для аортальной регургитации. Он начинается сразу после 2 тона, имеет высокочастотный дующий убывающий характер и лучше всего выслушивается вдоль левого края грудины после глубокого выдоха при наклоне больного вперед. Следует помнить, что изолированное поражение аортального клапана без шума митральной регургитации нехарактерно для острого ревматического кардита, но не исключает наличие последнего.
• Одним из симптомов острого ревмокардита может быть базальный протодистолический шум, характерный для аортальной регургитации. Он начинается сразу после 2 тона, имеет высокочастотный дующий убывающий характер и лучше всего выслушивается вдоль левого края грудины после глубокого выдоха при наклоне больного вперед. Следует помнить, что изолированное поражение аортального клапана без шума митральной регургитации нехарактерно для острого ревматического кардита, но не исключает наличие последнего.
 • Международные критерии кардита: • - органический шум (шумы), ранее не выслушивавшиеся, или динамика ранее существовавших шумов; • - увеличение сердца (кардиомегалия); • - застойная сердечная недостаточность(3 CH) у молодых; • - шум трения перикарда или признаки выпота в полость перикарда.
• Международные критерии кардита: • - органический шум (шумы), ранее не выслушивавшиеся, или динамика ранее существовавших шумов; • - увеличение сердца (кардиомегалия); • - застойная сердечная недостаточность(3 CH) у молодых; • - шум трения перикарда или признаки выпота в полость перикарда.
 • На фоне ярко выраженного артрита или малой хореи клиническая симптоматика кардита при ОРЛ может быть выражена слабо. В связи с этим возрастает диагностическая значимость эхокардиографического (Эхо. КГ) исследования с использованием доплеровской техники, позволяющего оценить анатомическую структуру сердца и состояние внутрисердечного кровотока, в т. ч. выявить митральную или аортальную регургитацию, как ранний признак вальвулита. С учетом вышеизложенного данные Эхо. КГ исследования включены в состав “малых” модифицированных диагностических критериев ОРЛ. Важнейшая особенность вальвулита при первой атаке ОРЛ – четкая положительная динамика под влиянием активной антиревматичекой терапии.
• На фоне ярко выраженного артрита или малой хореи клиническая симптоматика кардита при ОРЛ может быть выражена слабо. В связи с этим возрастает диагностическая значимость эхокардиографического (Эхо. КГ) исследования с использованием доплеровской техники, позволяющего оценить анатомическую структуру сердца и состояние внутрисердечного кровотока, в т. ч. выявить митральную или аортальную регургитацию, как ранний признак вальвулита. С учетом вышеизложенного данные Эхо. КГ исследования включены в состав “малых” модифицированных диагностических критериев ОРЛ. Важнейшая особенность вальвулита при первой атаке ОРЛ – четкая положительная динамика под влиянием активной антиревматичекой терапии.
 • В преобладающем большинстве случаев на фоне лечения происходят нормализация частоты сердечных сокращений, восстановление звучности тонов, уменьшение интенсивности систолического и диастолического шумов, сокращение границ сердца, исчезновение симптомов недостаточности кровообращения.
• В преобладающем большинстве случаев на фоне лечения происходят нормализация частоты сердечных сокращений, восстановление звучности тонов, уменьшение интенсивности систолического и диастолического шумов, сокращение границ сердца, исчезновение симптомов недостаточности кровообращения.
 • Малая хорея – третье по частоте клиническое проявление ОРЛ, наблюдающееся у 11 -13% больных, главным образом у детей в возрасте 6 -15 лет при первой атаке. В продроме хореи развивается астенизация, а через 8 -10 дней возникают гиперкинезы и снижение мышечного тонуса. В распознавании этого проявления ОРЛ имеет значение так называемая пентада малой хореи: гиперкинезы мышц лица, шеи, конечностей, туловища; мышечная дистония с пребладанием гипотонии, вплоть до дряблости мышц(при ослаблении гиперкинезов), имитирующей параличи; статокоординационные нарушения, отмечаемые при ходьбе и целенаправленных движениях; явления сосудистой формы малой хореи, чаще наблюдаются атипичные, стертые варианты склонностью к затяжному, волнообразному течению.
• Малая хорея – третье по частоте клиническое проявление ОРЛ, наблюдающееся у 11 -13% больных, главным образом у детей в возрасте 6 -15 лет при первой атаке. В продроме хореи развивается астенизация, а через 8 -10 дней возникают гиперкинезы и снижение мышечного тонуса. В распознавании этого проявления ОРЛ имеет значение так называемая пентада малой хореи: гиперкинезы мышц лица, шеи, конечностей, туловища; мышечная дистония с пребладанием гипотонии, вплоть до дряблости мышц(при ослаблении гиперкинезов), имитирующей параличи; статокоординационные нарушения, отмечаемые при ходьбе и целенаправленных движениях; явления сосудистой формы малой хореи, чаще наблюдаются атипичные, стертые варианты склонностью к затяжному, волнообразному течению.
 • Кольцевидная (аннулярная) эритема наблюдается у 4 -17% больных детей на высоте атаки ОРЛ. Характеризуется бледно-розовыми кольцевидными высыпаниями диаметром от нескольких миллиметров до 5 -10 см с преимущественной локализацией на туловище и проксимальных отделах конечностей (но не на лице!). Она имеет транзиторный мигрирующий характер, бледнеет при надавливании, быстро исчезает без остаточных явлений пигментаций, шелушения, атрофических изменений). • Подкожные ревматические узелки в последние годы наблюдаются очень редко (1 -3%). Это округлые плотные малоподвижные безболезненные образования различных размеров на разгибательной поверхности суставов, в области лодыжек, ахилловых сухожилий, осистых позвонков, затылочной области ga 11 ea oponeurotica с циклом обратного развития кольцевидной эритемы и больных, специфичность данных синдромов при ОРЛ остается высокой, в силу чего они сохраняют свою диагностическую значимость.
• Кольцевидная (аннулярная) эритема наблюдается у 4 -17% больных детей на высоте атаки ОРЛ. Характеризуется бледно-розовыми кольцевидными высыпаниями диаметром от нескольких миллиметров до 5 -10 см с преимущественной локализацией на туловище и проксимальных отделах конечностей (но не на лице!). Она имеет транзиторный мигрирующий характер, бледнеет при надавливании, быстро исчезает без остаточных явлений пигментаций, шелушения, атрофических изменений). • Подкожные ревматические узелки в последние годы наблюдаются очень редко (1 -3%). Это округлые плотные малоподвижные безболезненные образования различных размеров на разгибательной поверхности суставов, в области лодыжек, ахилловых сухожилий, осистых позвонков, затылочной области ga 11 ea oponeurotica с циклом обратного развития кольцевидной эритемы и больных, специфичность данных синдромов при ОРЛ остается высокой, в силу чего они сохраняют свою диагностическую значимость.
 • Поражение легких редко наблюдается при ОРЛ. Протекает в виде ревматического васкулита и ревматической пневмонии, при которой отмечается выраженный эффект противоревматических средств, а не антибиотиков. Рематический плеврит, повидимому, склонный к быстрому развитию негрубых адгезивных изменений, выявляют при рентгенологическом исследовании более чем у 1/3 больных.
• Поражение легких редко наблюдается при ОРЛ. Протекает в виде ревматического васкулита и ревматической пневмонии, при которой отмечается выраженный эффект противоревматических средств, а не антибиотиков. Рематический плеврит, повидимому, склонный к быстрому развитию негрубых адгезивных изменений, выявляют при рентгенологическом исследовании более чем у 1/3 больных.
 • Перитонит возникает обычно у детей и подростков с острым первичным ОРЛ. , характеризуется внезапным развитием лихорадки, диффузных или локализованных болей в животе, сопровождающихся тошнотой, реже рвотой, задержкой стула или, наоборот, его учащением. Боли в животе носят мигрирующий характер, нередко наблюдаются схваткообразные боли разной локализации, сопровождающиеся небольшим и постоянным напряжением брюшной стенки, не всегда четкой болезненностью при пальпации. Типичные признаки перитонита (например, симптом Блюмберга – Щеткина) редки. Через несколько дней симптомы перитонита обычно исчезают, не оставляя стойких изменений, склонности к рецидивированию не отмечается.
• Перитонит возникает обычно у детей и подростков с острым первичным ОРЛ. , характеризуется внезапным развитием лихорадки, диффузных или локализованных болей в животе, сопровождающихся тошнотой, реже рвотой, задержкой стула или, наоборот, его учащением. Боли в животе носят мигрирующий характер, нередко наблюдаются схваткообразные боли разной локализации, сопровождающиеся небольшим и постоянным напряжением брюшной стенки, не всегда четкой болезненностью при пальпации. Типичные признаки перитонита (например, симптом Блюмберга – Щеткина) редки. Через несколько дней симптомы перитонита обычно исчезают, не оставляя стойких изменений, склонности к рецидивированию не отмечается.
 Этап лабораторной диагностики • Этап лабораторной диагностики необходим для уточнения активности процесса, тяжести острого воспаления. Опредедения. Определяются неспецифические показатели воспаления (ускорение СОЭ, наличие С- реактивного белка, повышение концентрации комплента). Выявляются признаки “участия” стрептококка: рост титра антистрептолизина О и S (положителен у 80% больных), антистрептогиалуронидазы B, антистрептогиалуронидаза) – до 95 – 97% • Убедительное определение так называемого сердечнореактивного антигена иммунофлюроресцентным методом. •
Этап лабораторной диагностики • Этап лабораторной диагностики необходим для уточнения активности процесса, тяжести острого воспаления. Опредедения. Определяются неспецифические показатели воспаления (ускорение СОЭ, наличие С- реактивного белка, повышение концентрации комплента). Выявляются признаки “участия” стрептококка: рост титра антистрептолизина О и S (положителен у 80% больных), антистрептогиалуронидазы B, антистрептогиалуронидаза) – до 95 – 97% • Убедительное определение так называемого сердечнореактивного антигена иммунофлюроресцентным методом. •
 Таблица № 3
Таблица № 3
 Течение. • РЛ – острые заболевание, продолжительность которого составляет в среднем 6 -12 нед, максимальный срок – 6 мес. • Прогноз • РЛ определяется исключительно характером формирующегося порока, его локализацией, тяжестью и характером нарушения гемодинамики.
Течение. • РЛ – острые заболевание, продолжительность которого составляет в среднем 6 -12 нед, максимальный срок – 6 мес. • Прогноз • РЛ определяется исключительно характером формирующегося порока, его локализацией, тяжестью и характером нарушения гемодинамики.
 Лечение • Всегда комплексное, включает антимикробную и противовоспалительную терапию, сбалансированное питание и реабилитационные мероприятия, при необходимости проводят оперативное лечение порока сердца. • Вопросы назначения конкретного антибиотика и пути его введения должны решаться лечащим врачом в зависимости от клинической ситуации. Предпочтительно назначение бензилпенициллина в суточной дозе 1 500 000 – 4 000 Ед. в течение 10 дней с последующим переходом на применение юрантной формы препарата(бентазин бензилпенциллин – 2 400 000 Ед. в/м 1 раз в 3 нед). Возможен 10 -дневный курс лечения оральными пенициллинами. На сегодняшний день оптимальным препаратом из этой группы является амоксициллин в дозе 1 -1, 5 г сутки в течение 10 дней. При непереносимости В-лактамных антибиотиков целесообразно назначение макролидов (спирамицин, азитромицин, рокситромицин, кларитромицин).
Лечение • Всегда комплексное, включает антимикробную и противовоспалительную терапию, сбалансированное питание и реабилитационные мероприятия, при необходимости проводят оперативное лечение порока сердца. • Вопросы назначения конкретного антибиотика и пути его введения должны решаться лечащим врачом в зависимости от клинической ситуации. Предпочтительно назначение бензилпенициллина в суточной дозе 1 500 000 – 4 000 Ед. в течение 10 дней с последующим переходом на применение юрантной формы препарата(бентазин бензилпенциллин – 2 400 000 Ед. в/м 1 раз в 3 нед). Возможен 10 -дневный курс лечения оральными пенициллинами. На сегодняшний день оптимальным препаратом из этой группы является амоксициллин в дозе 1 -1, 5 г сутки в течение 10 дней. При непереносимости В-лактамных антибиотиков целесообразно назначение макролидов (спирамицин, азитромицин, рокситромицин, кларитромицин).
 • Показаниями к применению преднизолона являются значительная тяжесть кардита и полисерозиты (преимущественно в детском возрасте). После подавления активности воспалительного процесса лечение следует продолжать до тех пор, пока не нормализуется СОЭ, и далее в течение еще несколько недель. Во избежание развития синдрома отмены по окончании приема преднизолона за 2 недели до полного прекращения лечения следует начать принимать препараты салициловой кислоты. • В более легких случаях можно воспользоваться только НПВП вольтареном, индометацином, дисклофенаком (наиболее предпочтителен) с начальной дозой 150 мг/сут. По-видимому, настало время обсудить замену традиционных НПВП селективными ингибиторами циклооксигеназы II нимесулидом (Найз). Однако убедительных работ, в которых показана эффективность этих препаратов при РЛ, мы не нашли.
• Показаниями к применению преднизолона являются значительная тяжесть кардита и полисерозиты (преимущественно в детском возрасте). После подавления активности воспалительного процесса лечение следует продолжать до тех пор, пока не нормализуется СОЭ, и далее в течение еще несколько недель. Во избежание развития синдрома отмены по окончании приема преднизолона за 2 недели до полного прекращения лечения следует начать принимать препараты салициловой кислоты. • В более легких случаях можно воспользоваться только НПВП вольтареном, индометацином, дисклофенаком (наиболее предпочтителен) с начальной дозой 150 мг/сут. По-видимому, настало время обсудить замену традиционных НПВП селективными ингибиторами циклооксигеназы II нимесулидом (Найз). Однако убедительных работ, в которых показана эффективность этих препаратов при РЛ, мы не нашли.
 • При вялом течении возможно назначение делагила (в суточной дозе 0, 25) или плаквенила (в суточной дозе 0, 2 г), эти препараты рекомендуются и для пролонгированного лечения. Стихание явлений уже через 6 недель наблюдается у 70% больных. • В случаях развития сердечной декомпенсации как следствия первичного ревмокардита применение кардитонических препаратов нецелесообразно, поскольку в этих случаях явный терапевтический эффект может быть достигнут при использовании преднизолона (40 -60 мг/сут). Длительность терапии преднизолоном – 2 -3 нед, НПВП – 6 нед. Учитывая влияние ГКС на минеральный обмен, а также достаточно высокий уровень дистрофических процессов в миокарде, показано назначение препаратов калия(панангин, аспаркам), анаболических гормонов, рибоксина и поливитаминов.
• При вялом течении возможно назначение делагила (в суточной дозе 0, 25) или плаквенила (в суточной дозе 0, 2 г), эти препараты рекомендуются и для пролонгированного лечения. Стихание явлений уже через 6 недель наблюдается у 70% больных. • В случаях развития сердечной декомпенсации как следствия первичного ревмокардита применение кардитонических препаратов нецелесообразно, поскольку в этих случаях явный терапевтический эффект может быть достигнут при использовании преднизолона (40 -60 мг/сут). Длительность терапии преднизолоном – 2 -3 нед, НПВП – 6 нед. Учитывая влияние ГКС на минеральный обмен, а также достаточно высокий уровень дистрофических процессов в миокарде, показано назначение препаратов калия(панангин, аспаркам), анаболических гормонов, рибоксина и поливитаминов.
 • При наличии хореи важны полный психический и физический покой. Целесообразно использовать седативные препараты и транквилизаторы(диазепам и аминазин). Возврат к привычной физической активности возможен при улучшении общего состояния пациента, не ожидая полного исчезновения хореиформных движений. Тяжелые осложнения или выраженные неврологические последствия редки. • При наличии симптомов недостаточности кровообращения в план лечения включают СГ и диуретики. Назначение этих препаратов (в сочетании с противоспалительными средствами) оправдано при активном течении ревматического процесса только на фоне РПС. В случаях развития сердечной декомпенсации как следствия первичного ревмокардита(что, как правило, встречается только в детском возрасте) применение кардиотонических препаратов нецелесообразно, поскольку в этих случаях явный терапевтический эффект может быть достигнут при использовании высоких доз преднизолона (40 -60 мг в сутки). Одновременно хотелось бы предостеречь от назначения ГКС больгви м ОРМ ХСН без явных признаком ревмокардита. Учитывая, что СН у этих пациентов в большинстве случаев обусловлена прогрессирующей миокардиодистрофией, необорванное применение ГКС может привести к негативному результату вследствие нарастания дистрофических процессов в сердечной мышце.
• При наличии хореи важны полный психический и физический покой. Целесообразно использовать седативные препараты и транквилизаторы(диазепам и аминазин). Возврат к привычной физической активности возможен при улучшении общего состояния пациента, не ожидая полного исчезновения хореиформных движений. Тяжелые осложнения или выраженные неврологические последствия редки. • При наличии симптомов недостаточности кровообращения в план лечения включают СГ и диуретики. Назначение этих препаратов (в сочетании с противоспалительными средствами) оправдано при активном течении ревматического процесса только на фоне РПС. В случаях развития сердечной декомпенсации как следствия первичного ревмокардита(что, как правило, встречается только в детском возрасте) применение кардиотонических препаратов нецелесообразно, поскольку в этих случаях явный терапевтический эффект может быть достигнут при использовании высоких доз преднизолона (40 -60 мг в сутки). Одновременно хотелось бы предостеречь от назначения ГКС больгви м ОРМ ХСН без явных признаком ревмокардита. Учитывая, что СН у этих пациентов в большинстве случаев обусловлена прогрессирующей миокардиодистрофией, необорванное применение ГКС может привести к негативному результату вследствие нарастания дистрофических процессов в сердечной мышце.
 • Учитывая возможное действие ГКС на минеральный обмен, а также достаточно высокий уровень дистрофических процессов в миокарде, особенно у больных с повторной РЛ на фоне РПС, показано назначение препаратов калия(панангин, аспаркам), анаболических гормонов, рибоксина и поливитамина.
• Учитывая возможное действие ГКС на минеральный обмен, а также достаточно высокий уровень дистрофических процессов в миокарде, особенно у больных с повторной РЛ на фоне РПС, показано назначение препаратов калия(панангин, аспаркам), анаболических гормонов, рибоксина и поливитамина.
 • • • Профилактика. Первичная профилактика РЛ своевременная диагностика и адекватная терапия активной стрептококковой инфекции верхних дыхательных путей. Лицам с отягощенной наследственностью показано 5 -дневное лечение бензилпенициллином в указанных дозах с последующей однократной инфекцией бензатин бензилпенициллина. Рекомендовано применение амоксициллина – 1 -1, 5 г/сут в течение 10 дней. По окончании курса лечения РЛ сразу же начинается ее вторичная профилактика. У больного 3 -4 раза в году определяют АТ к сердечно реактивному антигену. В периоды нарастания титра АТ проводят бициллинопрофилактику. Имуннопрофилактика. Проводится иммунизация против стрептококка группы А. Синтезирована вакцина которая будет содержать эпитопы М-протеинов “ревматогенных” штаммов стрептококков, не вступающих в перекрестную реакцию с тканевыми антигенами сердца человека. Применение такой вакцины в рамках первичной профилактики РЛ целесообразно, в первую очередь, у лиц с генетическими маркерами, указывающими на предрасположенность к заболеванию
• • • Профилактика. Первичная профилактика РЛ своевременная диагностика и адекватная терапия активной стрептококковой инфекции верхних дыхательных путей. Лицам с отягощенной наследственностью показано 5 -дневное лечение бензилпенициллином в указанных дозах с последующей однократной инфекцией бензатин бензилпенициллина. Рекомендовано применение амоксициллина – 1 -1, 5 г/сут в течение 10 дней. По окончании курса лечения РЛ сразу же начинается ее вторичная профилактика. У больного 3 -4 раза в году определяют АТ к сердечно реактивному антигену. В периоды нарастания титра АТ проводят бициллинопрофилактику. Имуннопрофилактика. Проводится иммунизация против стрептококка группы А. Синтезирована вакцина которая будет содержать эпитопы М-протеинов “ревматогенных” штаммов стрептококков, не вступающих в перекрестную реакцию с тканевыми антигенами сердца человека. Применение такой вакцины в рамках первичной профилактики РЛ целесообразно, в первую очередь, у лиц с генетическими маркерами, указывающими на предрасположенность к заболеванию


