54988628820a74b486a0c43ad73a24c4.ppt
- Количество слайдов: 38
 Основные направления развития здравоохранения РК на 2016 -2019 гг. Внедрение обязательного социального медицинского страхования (ОСМС) Караганда, 2016
Основные направления развития здравоохранения РК на 2016 -2019 гг. Внедрение обязательного социального медицинского страхования (ОСМС) Караганда, 2016
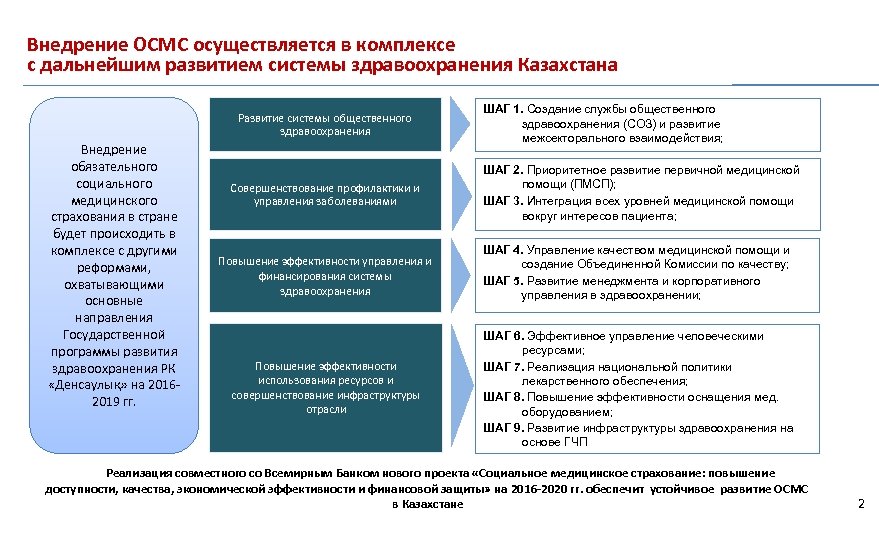 Внедрение ОСМС осуществляется в комплексе с дальнейшим развитием системы здравоохранения Казахстана Развитие системы общественного здравоохранения Внедрение обязательного социального медицинского страхования в стране будет происходить в комплексе с другими реформами, охватывающими основные направления Государственной программы развития здравоохранения РК «Денсаулық» на 20162019 гг. Совершенствование профилактики и управления заболеваниями ШАГ 1. Создание службы общественного здравоохранения (СОЗ) и развитие межсекторального взаимодействия; ШАГ 2. Приоритетное развитие первичной медицинской помощи (ПМСП); ШАГ 3. Интеграция всех уровней медицинской помощи вокруг интересов пациента; Повышение эффективности управления и финансирования системы здравоохранения ШАГ 4. Управление качеством медицинской помощи и создание Объединенной Комиссии по качеству; ШАГ 5. Развитие менеджмента и корпоративного управления в здравоохранении; Повышение эффективности использования ресурсов и совершенствование инфраструктуры отрасли ШАГ 6. Эффективное управление человеческими ресурсами; ШАГ 7. Реализация национальной политики лекарственного обеспечения; ШАГ 8. Повышение эффективности оснащения мед. оборудованием; ШАГ 9. Развитие инфраструктуры здравоохранения на основе ГЧП Реализация совместного со Всемирным Банком нового проекта «Социальное медицинское страхование: повышение доступности, качества, экономической эффективности и финансовой защиты» на 2016 -2020 гг. обеспечит устойчивое развитие ОСМС в Казахстане 2
Внедрение ОСМС осуществляется в комплексе с дальнейшим развитием системы здравоохранения Казахстана Развитие системы общественного здравоохранения Внедрение обязательного социального медицинского страхования в стране будет происходить в комплексе с другими реформами, охватывающими основные направления Государственной программы развития здравоохранения РК «Денсаулық» на 20162019 гг. Совершенствование профилактики и управления заболеваниями ШАГ 1. Создание службы общественного здравоохранения (СОЗ) и развитие межсекторального взаимодействия; ШАГ 2. Приоритетное развитие первичной медицинской помощи (ПМСП); ШАГ 3. Интеграция всех уровней медицинской помощи вокруг интересов пациента; Повышение эффективности управления и финансирования системы здравоохранения ШАГ 4. Управление качеством медицинской помощи и создание Объединенной Комиссии по качеству; ШАГ 5. Развитие менеджмента и корпоративного управления в здравоохранении; Повышение эффективности использования ресурсов и совершенствование инфраструктуры отрасли ШАГ 6. Эффективное управление человеческими ресурсами; ШАГ 7. Реализация национальной политики лекарственного обеспечения; ШАГ 8. Повышение эффективности оснащения мед. оборудованием; ШАГ 9. Развитие инфраструктуры здравоохранения на основе ГЧП Реализация совместного со Всемирным Банком нового проекта «Социальное медицинское страхование: повышение доступности, качества, экономической эффективности и финансовой защиты» на 2016 -2020 гг. обеспечит устойчивое развитие ОСМС в Казахстане 2
 История внедрения ОСМС 17 января 2014 года - Президент Республики Казахстан Н. Назарбаев в ежегодном Послании народу Казахстана отметил, что «следует изучить вопрос о введении обязательного медицинского страхования. Солидарная ответственность государства, работодателя и работника за его здоровье – главный принцип всей системы медицинского обслуживания» . 6 мая 2015 года – Глава государства Н. Назарбаев обозначил « 100 конкретных шагов» по реализации Пяти институциональных реформ на расширенном заседании Правительства в Астане. Так, 80 -ый шаг в данном Плане предусматривает внедрение обязательного социального медицинского страхования в Казахстане. 16 ноября 2015 года - принят Закон РК «Об обязательном социальном медицинском страховании» . Документ направлен на реализацию реформ в части внедрения обязательного социального медстрахования на основе принципа солидарной ответственности государства, работодателей и граждан. Закон, в частности, предполагает создание Фонда социального медицинского страхования в форме некоммерческого акционерного общества. 13 мая 2016 года - На базе РГП на ПХВ «Республиканский центр развития здравоохранения» создан Проектный офис по созданию Фонда социального медицинского страхования. 23 августа 2016 года - Министерством здравоохранения и социального развития РК разработан проект Закона РК «О внесении изменений и дополнений в некоторые законодательные акты Республики Казахстан по вопросам обязательного социального медицинского страхования» , который в ближайшее время внесут на рассмотрение в Правительство РК. 3
История внедрения ОСМС 17 января 2014 года - Президент Республики Казахстан Н. Назарбаев в ежегодном Послании народу Казахстана отметил, что «следует изучить вопрос о введении обязательного медицинского страхования. Солидарная ответственность государства, работодателя и работника за его здоровье – главный принцип всей системы медицинского обслуживания» . 6 мая 2015 года – Глава государства Н. Назарбаев обозначил « 100 конкретных шагов» по реализации Пяти институциональных реформ на расширенном заседании Правительства в Астане. Так, 80 -ый шаг в данном Плане предусматривает внедрение обязательного социального медицинского страхования в Казахстане. 16 ноября 2015 года - принят Закон РК «Об обязательном социальном медицинском страховании» . Документ направлен на реализацию реформ в части внедрения обязательного социального медстрахования на основе принципа солидарной ответственности государства, работодателей и граждан. Закон, в частности, предполагает создание Фонда социального медицинского страхования в форме некоммерческого акционерного общества. 13 мая 2016 года - На базе РГП на ПХВ «Республиканский центр развития здравоохранения» создан Проектный офис по созданию Фонда социального медицинского страхования. 23 августа 2016 года - Министерством здравоохранения и социального развития РК разработан проект Закона РК «О внесении изменений и дополнений в некоторые законодательные акты Республики Казахстан по вопросам обязательного социального медицинского страхования» , который в ближайшее время внесут на рассмотрение в Правительство РК. 3
 Для достижения стратегической цели, поставленной Главой государства Н. А. Назарбаевым в Послании народу Казахстана от 14 декабря 2012 года «Стратегия «Казахстан 2050» : новый политический курс состоявшегося государства» по дальнейшему развитию страны и вхождению в число 30 наиболее развитых стран мира к 2050 году следует преодолеть разрыв в развитии между странами Организации экономического сотрудничества и развития (ОЭСР) и Казахстаном.
Для достижения стратегической цели, поставленной Главой государства Н. А. Назарбаевым в Послании народу Казахстана от 14 декабря 2012 года «Стратегия «Казахстан 2050» : новый политический курс состоявшегося государства» по дальнейшему развитию страны и вхождению в число 30 наиболее развитых стран мира к 2050 году следует преодолеть разрыв в развитии между странами Организации экономического сотрудничества и развития (ОЭСР) и Казахстаном.
 Государственная программа развития здравоохранения Республики Казахстан Денсаулык на 2016 -2019 • Цель Программы Укрепление здоровья населения для планомерного достижения показателей здоровья уровня 30 наиболее развитых стран мира путем модернизации национального здравоохранения • Задачи 1. Укрепление здоровья населения на основе обеспечения санитарного благополучия, профилактики факторов риска, пропаганды здорового питания и стимулирования здорового образа жизни; 2. Обеспечение доступности и всеобщего охвата населения качественными медицинскими услугами на основе интегрированной системы здравоохранения; 3. Создание эффективной системы здравоохранения, основанной на солидарной ответственности государства, работодателя и граждан.
Государственная программа развития здравоохранения Республики Казахстан Денсаулык на 2016 -2019 • Цель Программы Укрепление здоровья населения для планомерного достижения показателей здоровья уровня 30 наиболее развитых стран мира путем модернизации национального здравоохранения • Задачи 1. Укрепление здоровья населения на основе обеспечения санитарного благополучия, профилактики факторов риска, пропаганды здорового питания и стимулирования здорового образа жизни; 2. Обеспечение доступности и всеобщего охвата населения качественными медицинскими услугами на основе интегрированной системы здравоохранения; 3. Создание эффективной системы здравоохранения, основанной на солидарной ответственности государства, работодателя и граждан.
 В структуре общей смертности • • • ведущей причиной являются болезни системы кровообращения (22, 3%), наиболее частые – ишемическая болезнь сердца, сосудистое поражение мозга, от которых ежегодно умирают около 30 тысяч человек. Рост первичной заболеваемости болезнями системы кровообращения составляет почти 15% (2010 год – 2086, 7 на 100 тыс. населения, 2014 год – 2394, 7). Второй причиной является смертность от злокачественных новообразований (12, 1%), от которых ежегодно умирают около 17 тысяч человек, из них 16, 9% составляет рак легких. Показатель заболеваемости злокачественными новообразованиями увеличился на 9, 7% (2010 год – 181, 2 на 100 тыс. населения, 2014 год – 198, 7). На третьем месте – смертность от несчастных случаев, травм и отравлений (11, 3%), от которых ежегодно умирает около 16 тысяч человек. Ежегодно свыше 3000 человек погибают от преднамеренного самоповреждения, опережая смертность от дорожно-транспортных происшествий (далее – ДТП). Среди причин бремени хронических заболеваний в 87, 5% являются 4 фактора риска (высокое артериальное давление, уровень холестерина, табакокурение и употребление алкоголя). По данным ВОЗ годовой уровень потребления алкоголя в Казахстане (в экв. л. ч. спирта/душ. нас. в год) 6, 6 в 2012 году. По результатам Глобального опроса населения о потреблении табака распространенность табакокурения в Казахстане составляет 22, 4% в 2011 году (в странах ОЭСР– 20, 65%). По результатам 5 -го национального исследования (2012 год) 31, 2% взрослых имеют избыточную массу тела или ожирение. По прогнозам Комитета по статистике Министерства национальной экономики Республики Казахстан (далее – МНЭ) численность населения страны к 2030 году превысит 21 млн. человек, доля пожилых людей увеличится ориентировочно с 7, 7% до 11 -13% (ОЭСР – 15, 5%). Изменение демографической ситуации с ростом хронических заболеваний повлияет на спрос медицинских услуг.
В структуре общей смертности • • • ведущей причиной являются болезни системы кровообращения (22, 3%), наиболее частые – ишемическая болезнь сердца, сосудистое поражение мозга, от которых ежегодно умирают около 30 тысяч человек. Рост первичной заболеваемости болезнями системы кровообращения составляет почти 15% (2010 год – 2086, 7 на 100 тыс. населения, 2014 год – 2394, 7). Второй причиной является смертность от злокачественных новообразований (12, 1%), от которых ежегодно умирают около 17 тысяч человек, из них 16, 9% составляет рак легких. Показатель заболеваемости злокачественными новообразованиями увеличился на 9, 7% (2010 год – 181, 2 на 100 тыс. населения, 2014 год – 198, 7). На третьем месте – смертность от несчастных случаев, травм и отравлений (11, 3%), от которых ежегодно умирает около 16 тысяч человек. Ежегодно свыше 3000 человек погибают от преднамеренного самоповреждения, опережая смертность от дорожно-транспортных происшествий (далее – ДТП). Среди причин бремени хронических заболеваний в 87, 5% являются 4 фактора риска (высокое артериальное давление, уровень холестерина, табакокурение и употребление алкоголя). По данным ВОЗ годовой уровень потребления алкоголя в Казахстане (в экв. л. ч. спирта/душ. нас. в год) 6, 6 в 2012 году. По результатам Глобального опроса населения о потреблении табака распространенность табакокурения в Казахстане составляет 22, 4% в 2011 году (в странах ОЭСР– 20, 65%). По результатам 5 -го национального исследования (2012 год) 31, 2% взрослых имеют избыточную массу тела или ожирение. По прогнозам Комитета по статистике Министерства национальной экономики Республики Казахстан (далее – МНЭ) численность населения страны к 2030 году превысит 21 млн. человек, доля пожилых людей увеличится ориентировочно с 7, 7% до 11 -13% (ОЭСР – 15, 5%). Изменение демографической ситуации с ростом хронических заболеваний повлияет на спрос медицинских услуг.
 SWOT-анализ здравоохранения сильные стороны • политическая поддержка государства на самом высоком уровне и гарантия исполнения взятых социальных обязательств; • стабильная эпидемиологическая ситуация по большинству инфекционных болезней с высоким охватом иммунизацией детского населения; • эффективная система санитарной охраны границ от завоза и распространения особо опасных инфекционных заболеваний и опасных грузов; • развитая инфраструктура организаций, оказывающих медицинскую помощь; • успешный опыт трансферта современных медицинских технологий и высокоспециализированной медицинской помощи; • внедрение системы управления качеством медицинской помощи на основе стандартизации и аккредитации; • современная тарифная система финансирования здравоохранения; • создание условий для развития отечественных производителей ЛС и медицинских изделий.
SWOT-анализ здравоохранения сильные стороны • политическая поддержка государства на самом высоком уровне и гарантия исполнения взятых социальных обязательств; • стабильная эпидемиологическая ситуация по большинству инфекционных болезней с высоким охватом иммунизацией детского населения; • эффективная система санитарной охраны границ от завоза и распространения особо опасных инфекционных заболеваний и опасных грузов; • развитая инфраструктура организаций, оказывающих медицинскую помощь; • успешный опыт трансферта современных медицинских технологий и высокоспециализированной медицинской помощи; • внедрение системы управления качеством медицинской помощи на основе стандартизации и аккредитации; • современная тарифная система финансирования здравоохранения; • создание условий для развития отечественных производителей ЛС и медицинских изделий.
 Слабые стороны: • низкая ожидаемая продолжительность жизни, высокий уровень общей смертности в сравнении со средним уровнем стран ОЭСР; • низкий уровень доли финансирования здравоохранения к ВВП (3, 5%); • высокий уровень частных расходов на здравоохранение (до 37%); • недостаточный уровень финансирования ПМСП; • устаревшая инфраструктура системы здравоохранения; • слабый уровень информатизации в отрасли; • отсутствие механизмов солидарной ответственности за здоровье; недостаточное участие частного сектора в оказании ГОБМП; • недостаточный уровень качества подготовки кадров до- и последипломного образования; • низкий уровень эффективности управления в системе здравоохранения; • низкая мотивация труда медицинского персонала;
Слабые стороны: • низкая ожидаемая продолжительность жизни, высокий уровень общей смертности в сравнении со средним уровнем стран ОЭСР; • низкий уровень доли финансирования здравоохранения к ВВП (3, 5%); • высокий уровень частных расходов на здравоохранение (до 37%); • недостаточный уровень финансирования ПМСП; • устаревшая инфраструктура системы здравоохранения; • слабый уровень информатизации в отрасли; • отсутствие механизмов солидарной ответственности за здоровье; недостаточное участие частного сектора в оказании ГОБМП; • недостаточный уровень качества подготовки кадров до- и последипломного образования; • низкий уровень эффективности управления в системе здравоохранения; • низкая мотивация труда медицинского персонала;
 Возможности: • • • внедрение социального медицинского страхования на основе внедренных рыночных механизмов (создан Единый плательщик, внедрены современные методы оплаты с учетом разработанных протоколов и стандартов); инвестиционная поддержка Всемирного банка и других международных финансовых институтов; развитие рынка медицинского туризма; повышение конкурентоспособности на рынке здравоохранения и возможные прямые инвестиции в здравоохранение; трансферт знаний и лучшей практики через интенсивную коммуникацию и сотрудничество с Европейскими экспертами
Возможности: • • • внедрение социального медицинского страхования на основе внедренных рыночных механизмов (создан Единый плательщик, внедрены современные методы оплаты с учетом разработанных протоколов и стандартов); инвестиционная поддержка Всемирного банка и других международных финансовых институтов; развитие рынка медицинского туризма; повышение конкурентоспособности на рынке здравоохранения и возможные прямые инвестиции в здравоохранение; трансферт знаний и лучшей практики через интенсивную коммуникацию и сотрудничество с Европейскими экспертами
 Угрозы: дальнейшее ухудшение глобальной экономической ситуации; • повышение спроса на медицинские услуги; • растущие затраты на здравоохранение, не покрываемые за счет только бюджетных средств; • рост неинфекционных заболеваний; • наличие природных очагов особо опасных инфекций на территории страны и ослабление роли санитарноэпидемиологической службы; • контрафактная лекарственная продукция; • увеличение генетически модифицированной продукции.
Угрозы: дальнейшее ухудшение глобальной экономической ситуации; • повышение спроса на медицинские услуги; • растущие затраты на здравоохранение, не покрываемые за счет только бюджетных средств; • рост неинфекционных заболеваний; • наличие природных очагов особо опасных инфекций на территории страны и ослабление роли санитарноэпидемиологической службы; • контрафактная лекарственная продукция; • увеличение генетически модифицированной продукции.
 Ключевые проблемы системы • Бремя обеспечения охраны здоровья лежит только на государстве Всего, млн. тенге 131 209 2004 8 740 187 149 231 062 310 959 377 482 460 203 562 823 631 059 824 310 735 160 2005 2006 2007 2008 2009 2010 2011 2012 2013 12 298 43 795 15 184 20 169 21 251 28 966 34 248 38 131 49 058 869 725 867 836 2014 2015 49 934 49 111 ЗА ПОСЛЕДНИЕ 10 ЛЕТ: 1) объемы финансирования из госбюджета в систему выросли в 6, 3 раза; 2) расходы на душу населения с 8, 7 тыс. тенге в 2004 году до 49 тыс. тенге в 2015 году Расходы на 1 жителя, тенге • Гражданам характерно потребительское отношение к здравоохранению, слабая приверженность к здоровому образу • Среди диспансерных больных – 2, 2 млн. человек (или 44, 9%) составляют лица, имеющие заболевания: - системы кровообращения (37, 3%) - сахарный диабет (7, 6%). В структуре пролеченных случаев БСК и новообразования составили 16%, и расходы на них составили 34% от всей суммы предъявленной к оплате в 2015 году. • • Смертность от БСК и новообразований составляет 39%. 11
Ключевые проблемы системы • Бремя обеспечения охраны здоровья лежит только на государстве Всего, млн. тенге 131 209 2004 8 740 187 149 231 062 310 959 377 482 460 203 562 823 631 059 824 310 735 160 2005 2006 2007 2008 2009 2010 2011 2012 2013 12 298 43 795 15 184 20 169 21 251 28 966 34 248 38 131 49 058 869 725 867 836 2014 2015 49 934 49 111 ЗА ПОСЛЕДНИЕ 10 ЛЕТ: 1) объемы финансирования из госбюджета в систему выросли в 6, 3 раза; 2) расходы на душу населения с 8, 7 тыс. тенге в 2004 году до 49 тыс. тенге в 2015 году Расходы на 1 жителя, тенге • Гражданам характерно потребительское отношение к здравоохранению, слабая приверженность к здоровому образу • Среди диспансерных больных – 2, 2 млн. человек (или 44, 9%) составляют лица, имеющие заболевания: - системы кровообращения (37, 3%) - сахарный диабет (7, 6%). В структуре пролеченных случаев БСК и новообразования составили 16%, и расходы на них составили 34% от всей суммы предъявленной к оплате в 2015 году. • • Смертность от БСК и новообразований составляет 39%. 11
 12 предстоит увеличение бремени из-за демографических трендов Прогноз численности и структуры населения Казахстана до 2030 года Численность населения 17, 4 млн. Старше 65 лет 6, 9% В трудоспособно м возрасте 62, 7% Дети и подростки 30, 4% 2014 +4, 1 млн. +1, 2 млн. +1, 7 млн. Объем государственных расходов на здравоохранение, млрд. тенге (прогноз, в ценах 2013 года) 21, 5 млн. 11, 2% 799 56, 2% 32, 6% 2030 Прогноз численности и структуры населения страны до 2030 года показывает, что доля пожилого населения будет увеличена до 11, 2% по сравнению с 6, 9% в 2014 году 1 656 857 2014 за счет демографическ их изменений 2030 При сохранении действующих условий и с учетом роста населения госрасходы на здравоохранение вырастут в 2 раза к 2030 году
12 предстоит увеличение бремени из-за демографических трендов Прогноз численности и структуры населения Казахстана до 2030 года Численность населения 17, 4 млн. Старше 65 лет 6, 9% В трудоспособно м возрасте 62, 7% Дети и подростки 30, 4% 2014 +4, 1 млн. +1, 2 млн. +1, 7 млн. Объем государственных расходов на здравоохранение, млрд. тенге (прогноз, в ценах 2013 года) 21, 5 млн. 11, 2% 799 56, 2% 32, 6% 2030 Прогноз численности и структуры населения страны до 2030 года показывает, что доля пожилого населения будет увеличена до 11, 2% по сравнению с 6, 9% в 2014 году 1 656 857 2014 за счет демографическ их изменений 2030 При сохранении действующих условий и с учетом роста населения госрасходы на здравоохранение вырастут в 2 раза к 2030 году
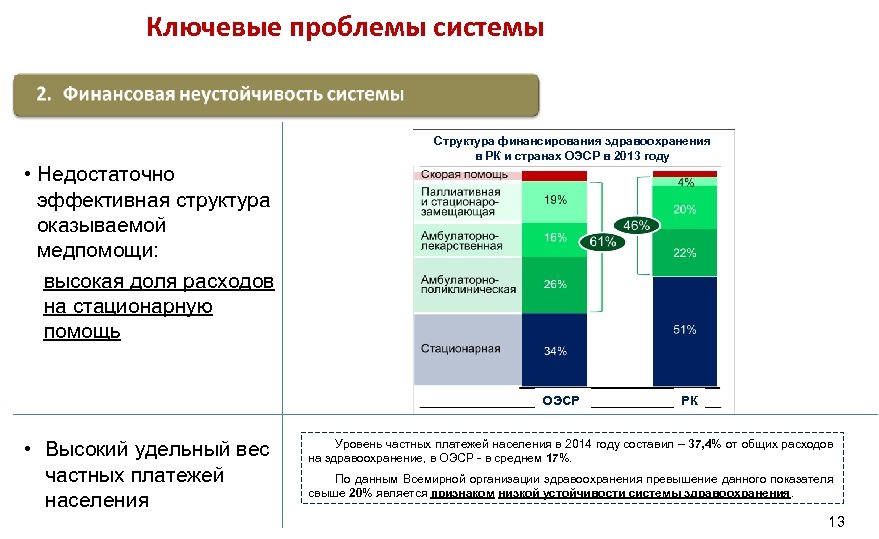 Ключевые проблемы системы • Недостаточно эффективная структура оказываемой медпомощи: высокая доля расходов на стационарную помощь Структура финансирования здравоохранения в РК и странах ОЭСР в 2013 году ОЭСР • Высокий удельный вес частных платежей населения РК Уровень частных платежей населения в 2014 году составил – 37, 4% от общих расходов на здравоохранение, в ОЭСР - в среднем 17%. По данным Всемирной организации здравоохранения превышение данного показателя свыше 20% является признаком низкой устойчивости системы здравоохранения. 13
Ключевые проблемы системы • Недостаточно эффективная структура оказываемой медпомощи: высокая доля расходов на стационарную помощь Структура финансирования здравоохранения в РК и странах ОЭСР в 2013 году ОЭСР • Высокий удельный вес частных платежей населения РК Уровень частных платежей населения в 2014 году составил – 37, 4% от общих расходов на здравоохранение, в ОЭСР - в среднем 17%. По данным Всемирной организации здравоохранения превышение данного показателя свыше 20% является признаком низкой устойчивости системы здравоохранения. 13
 Ключевые проблемы системы • Фрагментация потоков финансовых средств Республиканский бюджет Местные бюджеты (области, гг. Астана и Алматы) (РБ, местные бюджеты): 1) разные правила финансирования в регионах (АПП по КПН, стационар по ЕНСЗ, СЗЗ в местном бюджете); 2) неравномерная доступность населения к медицинской помощи при СЗЗ (финансирование из местного бюджета осуществляется в зависимости от их возможностей). ЕНСЗ (КОМУ) Республикан ские мед. организа ции Городские мед. организ ации Областные мед. организ ации Районные мед. организ ации население Специализированные и прочие организации здравоохранения Республиканские организации здравоохранени я (ЗОЖ, кровь, спец. МО и прочие) Область Город Район население 14
Ключевые проблемы системы • Фрагментация потоков финансовых средств Республиканский бюджет Местные бюджеты (области, гг. Астана и Алматы) (РБ, местные бюджеты): 1) разные правила финансирования в регионах (АПП по КПН, стационар по ЕНСЗ, СЗЗ в местном бюджете); 2) неравномерная доступность населения к медицинской помощи при СЗЗ (финансирование из местного бюджета осуществляется в зависимости от их возможностей). ЕНСЗ (КОМУ) Республикан ские мед. организа ции Городские мед. организ ации Областные мед. организ ации Районные мед. организ ации население Специализированные и прочие организации здравоохранения Республиканские организации здравоохранени я (ЗОЖ, кровь, спец. МО и прочие) Область Город Район население 14
 Ключевые проблемы системы КГК П • Низкая эффективность медицинских организаций • Слабая тарифная политика и непрозрачное распределение средств • Низкий уровень качества услуг и компетенции системы ПХ В Г У АО ПХ В КГК П Г У • Около 65% зданий эксплуатируются более 30 лет; • Средний физический износ медтехники - 35%; • Соответственно - высокие капитальные и операцион-ные затраты на достижение результатов • Слабая доказательная база вследствие отсутствия базы данных о фактических затратах медицинских организаций для расчета тарифов; • Неадекватная затратам структура тарифов, не учитывающая капитальные затраты и амортизационные отчисления, затраты на обслуживание медицинских и ИТ технологий, стоимость финансовых услуг; • Неадекватность тарифного регулирования компенсируется жестким контролем объемов, что создает выраженный дисбаланс между уровнями медицинской помощи • Диспропорция видов медработников: «много врачей, мало медсестер» . В РК врачей - в 4 -5 раз больше, чем в США, средних медработников - в 3 раза меньше, чем в США (в течение 2005 -2014 гг. разрыв сохраняется) • Низкое качество кадров: недоверие к компетенции, образованию медработников. Отток пациентов в ближнее и дальнее зарубежье, внутренний медицинский туризм (в Астану, Алматы) 15
Ключевые проблемы системы КГК П • Низкая эффективность медицинских организаций • Слабая тарифная политика и непрозрачное распределение средств • Низкий уровень качества услуг и компетенции системы ПХ В Г У АО ПХ В КГК П Г У • Около 65% зданий эксплуатируются более 30 лет; • Средний физический износ медтехники - 35%; • Соответственно - высокие капитальные и операцион-ные затраты на достижение результатов • Слабая доказательная база вследствие отсутствия базы данных о фактических затратах медицинских организаций для расчета тарифов; • Неадекватная затратам структура тарифов, не учитывающая капитальные затраты и амортизационные отчисления, затраты на обслуживание медицинских и ИТ технологий, стоимость финансовых услуг; • Неадекватность тарифного регулирования компенсируется жестким контролем объемов, что создает выраженный дисбаланс между уровнями медицинской помощи • Диспропорция видов медработников: «много врачей, мало медсестер» . В РК врачей - в 4 -5 раз больше, чем в США, средних медработников - в 3 раза меньше, чем в США (в течение 2005 -2014 гг. разрыв сохраняется) • Низкое качество кадров: недоверие к компетенции, образованию медработников. Отток пациентов в ближнее и дальнее зарубежье, внутренний медицинский туризм (в Астану, Алматы) 15
 16 ключевые системные риски Риск роста потребления услуг • за счет демографических изменений (рост рождаемости, старение населения) • рост отдельных заболеваний (сердечно-сосудистая патология, онкология и др. ) Риск роста стоимости здравоохранения • интенсивное внедрение новых дорогостоящих технологий (лекарства, медицинские изделия и оборудование) • значительные инвестиционные затраты государства Риск недостаточности государственного бюджета и возможности компенсации • рост дефицита государственного бюджета вследствие экономической ситуации • отсутствие гибкости при перераспределении средств между регионами и уровнями здравоохранения Риск неэффективности - не достижение конечных результатов • низкая компетенция системы менеджмента в здравоохранении • недофинансирование трудовых затрат человеческих ресурсов • неэффективное использование средств СУЩЕСТВУЮЩИЕ КЛЮЧЕВЫЕ ПРОБЛЕМЫ И ОЖИДАЕМЫЕ СИСТЕМНЫЕ РИСКИ ТРЕБУЮТ КАРДИНАЛЬНОГО ПЕРЕСМОТРА МОДЕЛИ СИСТЕМЫ ЗДРАВООХРАНЕНИЯ
16 ключевые системные риски Риск роста потребления услуг • за счет демографических изменений (рост рождаемости, старение населения) • рост отдельных заболеваний (сердечно-сосудистая патология, онкология и др. ) Риск роста стоимости здравоохранения • интенсивное внедрение новых дорогостоящих технологий (лекарства, медицинские изделия и оборудование) • значительные инвестиционные затраты государства Риск недостаточности государственного бюджета и возможности компенсации • рост дефицита государственного бюджета вследствие экономической ситуации • отсутствие гибкости при перераспределении средств между регионами и уровнями здравоохранения Риск неэффективности - не достижение конечных результатов • низкая компетенция системы менеджмента в здравоохранении • недофинансирование трудовых затрат человеческих ресурсов • неэффективное использование средств СУЩЕСТВУЮЩИЕ КЛЮЧЕВЫЕ ПРОБЛЕМЫ И ОЖИДАЕМЫЕ СИСТЕМНЫЕ РИСКИ ТРЕБУЮТ КАРДИНАЛЬНОГО ПЕРЕСМОТРА МОДЕЛИ СИСТЕМЫ ЗДРАВООХРАНЕНИЯ
 17 глобальные модели финансирования здравоохранения Страховая Налоговая Государственная Примеры Механизм Охват медицинских услуг обеспечивается за счет налогов и государственного бюджета. Министерство здравоохранения отделено от Агентства по распределению ресурсов (+) Социальная направленность, равенство доступа, контроль цен (–) Зависимость от бюджета, медленная адаптация к изменяющимся потребностям населения, ограниченность выбора Клиника Гос-во $ Услуги Общественное страхование Охват медицинских услуг осуществляется за счет обязательных социальных взносов, собранных и находящихся в ведении Фонда(oв), отделенного от Министерства здравоохранения (+) Социальная направленность, солидарная ответственность, повышение конкуренции и контроля качества, снижение неформальных платежей (–) Риск недофинансирования из-за уклонения от уплаты взносов; Гос. страх необходима соответствующая ИТ Клиника инфраструктура $ Гос. страх $ налоги $ взносы Частное страхование Непринудительный сбор доходов исключает накопление достаточных средств для покрытия потребностей в области здравоохранения для всех. Существует множество отдельных "систем". (+) Дифференцированный пакет услуг в зависимости от желания и дохода гражданина (–) Отсутствие контроля цен, конкуренция мед. организаций по не медицинским факторам, высокие расходы экономики здравоохранение, Част. страх на отсутствие доступа к мед. услугам при Клиника Част. страх отсутствии платежеспособности $ Част. страх Услуги $ взносы
17 глобальные модели финансирования здравоохранения Страховая Налоговая Государственная Примеры Механизм Охват медицинских услуг обеспечивается за счет налогов и государственного бюджета. Министерство здравоохранения отделено от Агентства по распределению ресурсов (+) Социальная направленность, равенство доступа, контроль цен (–) Зависимость от бюджета, медленная адаптация к изменяющимся потребностям населения, ограниченность выбора Клиника Гос-во $ Услуги Общественное страхование Охват медицинских услуг осуществляется за счет обязательных социальных взносов, собранных и находящихся в ведении Фонда(oв), отделенного от Министерства здравоохранения (+) Социальная направленность, солидарная ответственность, повышение конкуренции и контроля качества, снижение неформальных платежей (–) Риск недофинансирования из-за уклонения от уплаты взносов; Гос. страх необходима соответствующая ИТ Клиника инфраструктура $ Гос. страх $ налоги $ взносы Частное страхование Непринудительный сбор доходов исключает накопление достаточных средств для покрытия потребностей в области здравоохранения для всех. Существует множество отдельных "систем". (+) Дифференцированный пакет услуг в зависимости от желания и дохода гражданина (–) Отсутствие контроля цен, конкуренция мед. организаций по не медицинским факторам, высокие расходы экономики здравоохранение, Част. страх на отсутствие доступа к мед. услугам при Клиника Част. страх отсутствии платежеспособности $ Част. страх Услуги $ взносы
 мировые тренды 18 Большинство стран комбинируют модели и источники финансирования, при этом выделяются следующие глобальные тенденции 1 СБЛИЖЕНИЕ МОДЕЛЕЙ Бюджетно-налоговые модели внедряют и совершенствуют или перенимают страховые принципы распределения средств (контракты, оплата за оказываемые услуги), в то же время страховые модели перенимают бюджетные принципы сбора и накопления средств. Также в страховых моделях наблюдается тенденция увеличения роли государства −до реформы конца 1990 -х годов поступления из бюджета во Франции составляли лишь 1, 6% от финансирования системы здравоохранения, а после реформы – более 35% (как напрямую, так и через общественное страхование) −в 2006 году федеральное правительство Германии начало вносить взносы в общественное страхование за детей −также с 2006 года Нидерланды ввели финансирование из средств государственного бюджета −администрация Билла Клинтона пыталась провести реформу здравоохранения, чтобы ввести в модель частного страхования принципы обязательности и социальной ответственности, сегодня реформа Обамы «продвинулась» к увеличению покрытия страхованием граждан и усилению регулирующей роли государства 2 НАПРАВЛЕНИЕ НА СОЦИАЛЬНОЕ МЕДИЦИНСКОЕ СТРАХОВАНИЕ 16 стран Центральной и Восточной Европы, так же Турция, проводя реформы финансирования здравоохранения, вместо бюджетного финансирования выбрали модель обязательного социального медицинского страхования (ОСМС); к этому движется Китай
мировые тренды 18 Большинство стран комбинируют модели и источники финансирования, при этом выделяются следующие глобальные тенденции 1 СБЛИЖЕНИЕ МОДЕЛЕЙ Бюджетно-налоговые модели внедряют и совершенствуют или перенимают страховые принципы распределения средств (контракты, оплата за оказываемые услуги), в то же время страховые модели перенимают бюджетные принципы сбора и накопления средств. Также в страховых моделях наблюдается тенденция увеличения роли государства −до реформы конца 1990 -х годов поступления из бюджета во Франции составляли лишь 1, 6% от финансирования системы здравоохранения, а после реформы – более 35% (как напрямую, так и через общественное страхование) −в 2006 году федеральное правительство Германии начало вносить взносы в общественное страхование за детей −также с 2006 года Нидерланды ввели финансирование из средств государственного бюджета −администрация Билла Клинтона пыталась провести реформу здравоохранения, чтобы ввести в модель частного страхования принципы обязательности и социальной ответственности, сегодня реформа Обамы «продвинулась» к увеличению покрытия страхованием граждан и усилению регулирующей роли государства 2 НАПРАВЛЕНИЕ НА СОЦИАЛЬНОЕ МЕДИЦИНСКОЕ СТРАХОВАНИЕ 16 стран Центральной и Восточной Европы, так же Турция, проводя реформы финансирования здравоохранения, вместо бюджетного финансирования выбрали модель обязательного социального медицинского страхования (ОСМС); к этому движется Китай
 почему ОСМС: распределение бремени финансирования Основные принципы между государством, работодателями и населением ОСМС: СРАВНЕНИЕ СТРУКТУРЫ НАСЕЛЕНИЯ И РАСХОДОВ ПО КАТЕГОРИЯМ НАСЕЛЕНИЯ НА ПРИМЕРЕ ЕДИНОГО СТРАХОВОГО МЕДИЦИНСКОГО ФОНДА ФРАНЦИИ ПО ДАННЫМ ВСЕМИРНОГО БАНКА В 2013 ГОДУ НАСЕЛЕНИЕ С НИЗКИМИ ДОХОДАМИ и множественным и заболеваниями НАСЕЛЕНИЕ СО СРЕДНИМ ДОХОДОМ, хроническими заболеваниями и болезнями среднего риска НАСЕЛЕНИЕ С ДОХОДАМИ ВЫШЕ СРЕДНЕГО, здоровые или с небольшим проблемами СТРУКТУРА НАСЕЛЕНИЯ ПО КАТЕГОРИЯМ НАСЕЛЕНИЯ СТРУКТУРА РАСХОДОВ ИЗ СТРАХОВОГО МЕДФОНДА ПО КАТЕГОРИЯМ НАСЕЛЕНИЯ СОЛИДАРНОСТЬ И РАВЕНСТВО −ОСМС дает каждому застрахованному право на единый пакет медицинских услуг вне зависимости от размеров его дохода и соответствующих сумм уплаченных им взносов −ОСМС позволяет перераспределять средства и помощь от менее нуждающихся к более нуждающимся, тем самым повышая возможности для тех, кто ограничен в доступе из-за размеров доходов, плохого здоровья или проживания в регионах с малым бюджетом СПРАВЕДЛИВОСТЬ −размеры взносов будут зависеть от платежеспособности участника ОСМС, т. е. пропорциональны его доходу −за тех, кто не имеет возможности платить – платит государство из бюджета (15 категорий) ОБЯЗАТЕЛЬНОСТЬ −из психологии : богатые люди добровольно не будут перечислять свои деньги в пользу бедных −поэтому для эффективного функционирования система должна быть обязательной для всех без права отказа в участии 19
почему ОСМС: распределение бремени финансирования Основные принципы между государством, работодателями и населением ОСМС: СРАВНЕНИЕ СТРУКТУРЫ НАСЕЛЕНИЯ И РАСХОДОВ ПО КАТЕГОРИЯМ НАСЕЛЕНИЯ НА ПРИМЕРЕ ЕДИНОГО СТРАХОВОГО МЕДИЦИНСКОГО ФОНДА ФРАНЦИИ ПО ДАННЫМ ВСЕМИРНОГО БАНКА В 2013 ГОДУ НАСЕЛЕНИЕ С НИЗКИМИ ДОХОДАМИ и множественным и заболеваниями НАСЕЛЕНИЕ СО СРЕДНИМ ДОХОДОМ, хроническими заболеваниями и болезнями среднего риска НАСЕЛЕНИЕ С ДОХОДАМИ ВЫШЕ СРЕДНЕГО, здоровые или с небольшим проблемами СТРУКТУРА НАСЕЛЕНИЯ ПО КАТЕГОРИЯМ НАСЕЛЕНИЯ СТРУКТУРА РАСХОДОВ ИЗ СТРАХОВОГО МЕДФОНДА ПО КАТЕГОРИЯМ НАСЕЛЕНИЯ СОЛИДАРНОСТЬ И РАВЕНСТВО −ОСМС дает каждому застрахованному право на единый пакет медицинских услуг вне зависимости от размеров его дохода и соответствующих сумм уплаченных им взносов −ОСМС позволяет перераспределять средства и помощь от менее нуждающихся к более нуждающимся, тем самым повышая возможности для тех, кто ограничен в доступе из-за размеров доходов, плохого здоровья или проживания в регионах с малым бюджетом СПРАВЕДЛИВОСТЬ −размеры взносов будут зависеть от платежеспособности участника ОСМС, т. е. пропорциональны его доходу −за тех, кто не имеет возможности платить – платит государство из бюджета (15 категорий) ОБЯЗАТЕЛЬНОСТЬ −из психологии : богатые люди добровольно не будут перечислять свои деньги в пользу бедных −поэтому для эффективного функционирования система должна быть обязательной для всех без права отказа в участии 19
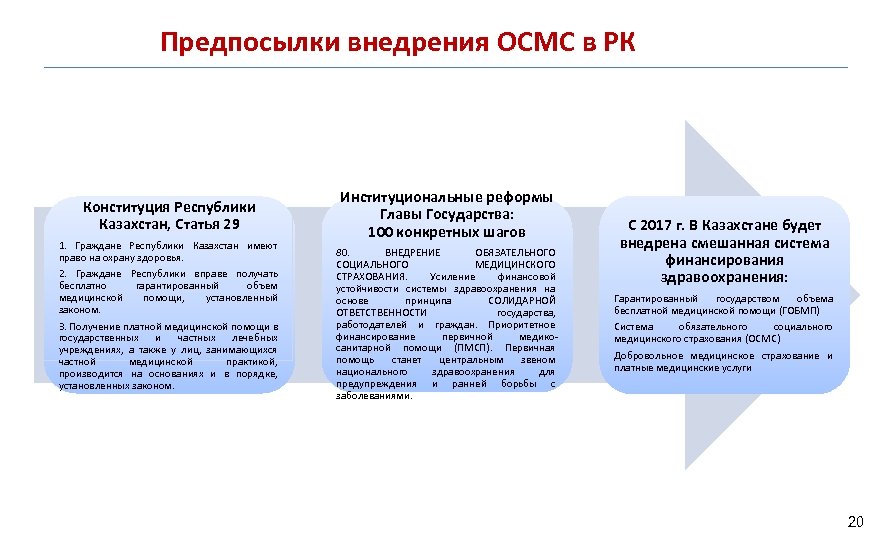 Предпосылки внедрения ОСМС в РК Конституция Республики Казахстан, Статья 29 1. Граждане Республики Казахстан имеют право на охрану здоровья. 2. Граждане Республики вправе получать бесплатно гарантированный объем медицинской помощи, установленный законом. 3. Получение платной медицинской помощи в государственных и частных лечебных учреждениях, а также у лиц, занимающихся частной медицинской практикой, производится на основаниях и в порядке, установленных законом. Институциональные реформы Главы Государства: 100 конкретных шагов 80. ВНЕДРЕНИЕ ОБЯЗАТЕЛЬНОГО СОЦИАЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ. Усиление финансовой устойчивости системы здравоохранения на основе принципа СОЛИДАРНОЙ ОТВЕТСТВЕННОСТИ государства, работодателей и граждан. Приоритетное финансирование первичной медикосанитарной помощи (ПМСП). Первичная помощь станет центральным звеном национального здравоохранения для предупреждения и ранней борьбы с заболеваниями. С 2017 г. В Казахстане будет внедрена смешанная система финансирования здравоохранения: Гарантированный государством объема бесплатной медицинской помощи (ГОБМП) Система обязательного социального медицинского страхования (ОСМС) Добровольное медицинское страхование и платные медицинские услуги 20
Предпосылки внедрения ОСМС в РК Конституция Республики Казахстан, Статья 29 1. Граждане Республики Казахстан имеют право на охрану здоровья. 2. Граждане Республики вправе получать бесплатно гарантированный объем медицинской помощи, установленный законом. 3. Получение платной медицинской помощи в государственных и частных лечебных учреждениях, а также у лиц, занимающихся частной медицинской практикой, производится на основаниях и в порядке, установленных законом. Институциональные реформы Главы Государства: 100 конкретных шагов 80. ВНЕДРЕНИЕ ОБЯЗАТЕЛЬНОГО СОЦИАЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ. Усиление финансовой устойчивости системы здравоохранения на основе принципа СОЛИДАРНОЙ ОТВЕТСТВЕННОСТИ государства, работодателей и граждан. Приоритетное финансирование первичной медикосанитарной помощи (ПМСП). Первичная помощь станет центральным звеном национального здравоохранения для предупреждения и ранней борьбы с заболеваниями. С 2017 г. В Казахстане будет внедрена смешанная система финансирования здравоохранения: Гарантированный государством объема бесплатной медицинской помощи (ГОБМП) Система обязательного социального медицинского страхования (ОСМС) Добровольное медицинское страхование и платные медицинские услуги 20
 Финансовая модель ОСМС (Вариант 1) Источники финансирования 21 Плательщики Финансируемые услуги здравоохранения Гарантированный объем бесплатной медицинской помощи 1 Государственное финансирование Взносы в Фонд соцмедстрахования в % «зарплаты» 2 2% 3% Работники ИП* Неработающие без регистрации 2% 3% 5% 5% 5% 2% 2% 2% 5% 7% 7% 7% 2% 3% Медицинская помощь в системе обязательного социального медицинского страхования 5% 1% 4% Государство Работодатели* Государство 5% 5% 4% Фонд социального медицинского страхования 2017 2018 2019 2020 2021 2022 3 Собственные средства частных лиц, работодателей * взносы с 1 июля 2017 года • Медицинская помощь при социально значимых заболеваниях и заболеваниях, представляющих опасность для окружающих • Санитарная авиация и скорая неотложная медпомощь • Экстренная стационарная медпомощь • Профилактические прививки a) Частные лица б) Страховые компании • Амбулаторно-поликлиническая помощь: -ПМСП -КДП • Стационарная медпомощь в плановом порядке • Стационарозамещающая помощь в плановом порядке • Лекарственное обеспечение, в т. ч. АЛО НОВЫЕ ИНИЦИАТИВЫ: -Снижение нагрузки на врача общей практики -Расширение АЛО -Расширение медицинской реабилитации -Увеличение объемов АПП и ВТМУ -Увеличение заработной платы медработников -Включение в тариф амортизации ОС -Паллиативная помощь и сестринский уход Система ОСМС a) Медицинские услуги по инициативе пациента или сверх ГОБМП, ОСМС б) Пакет услуг по договору добровольного медицинского страхования
Финансовая модель ОСМС (Вариант 1) Источники финансирования 21 Плательщики Финансируемые услуги здравоохранения Гарантированный объем бесплатной медицинской помощи 1 Государственное финансирование Взносы в Фонд соцмедстрахования в % «зарплаты» 2 2% 3% Работники ИП* Неработающие без регистрации 2% 3% 5% 5% 5% 2% 2% 2% 5% 7% 7% 7% 2% 3% Медицинская помощь в системе обязательного социального медицинского страхования 5% 1% 4% Государство Работодатели* Государство 5% 5% 4% Фонд социального медицинского страхования 2017 2018 2019 2020 2021 2022 3 Собственные средства частных лиц, работодателей * взносы с 1 июля 2017 года • Медицинская помощь при социально значимых заболеваниях и заболеваниях, представляющих опасность для окружающих • Санитарная авиация и скорая неотложная медпомощь • Экстренная стационарная медпомощь • Профилактические прививки a) Частные лица б) Страховые компании • Амбулаторно-поликлиническая помощь: -ПМСП -КДП • Стационарная медпомощь в плановом порядке • Стационарозамещающая помощь в плановом порядке • Лекарственное обеспечение, в т. ч. АЛО НОВЫЕ ИНИЦИАТИВЫ: -Снижение нагрузки на врача общей практики -Расширение АЛО -Расширение медицинской реабилитации -Увеличение объемов АПП и ВТМУ -Увеличение заработной платы медработников -Включение в тариф амортизации ОС -Паллиативная помощь и сестринский уход Система ОСМС a) Медицинские услуги по инициативе пациента или сверх ГОБМП, ОСМС б) Пакет услуг по договору добровольного медицинского страхования
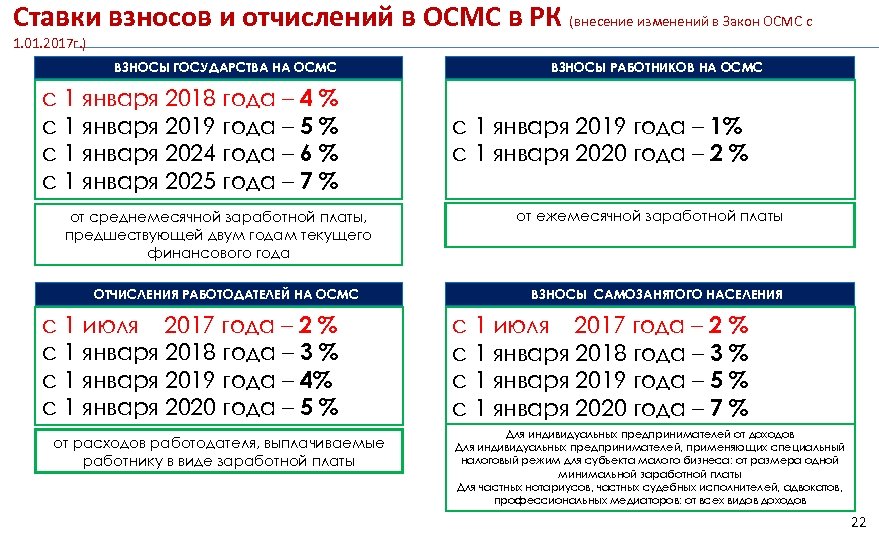 Ставки взносов и отчислений в ОСМС в РК (внесение изменений в Закон ОСМС с 1. 01. 2017 г. ) ВЗНОСЫ ГОСУДАРСТВА НА ОСМС с 1 января 2018 года – 4 % с 1 января 2019 года – 5 % с 1 января 2024 года – 6 % с 1 января 2025 года – 7 % от среднемесячной заработной платы, предшествующей двум годам текущего финансового года ОТЧИСЛЕНИЯ РАБОТОДАТЕЛЕЙ НА ОСМС с 1 июля 2017 года – 2 % с 1 января 2018 года – 3 % с 1 января 2019 года – 4% с 1 января 2020 года – 5 % от расходов работодателя, выплачиваемые работнику в виде заработной платы ВЗНОСЫ РАБОТНИКОВ НА ОСМС с 1 января 2019 года – 1% с 1 января 2020 года – 2 % от ежемесячной заработной платы ВЗНОСЫ САМОЗАНЯТОГО НАСЕЛЕНИЯ с 1 июля 2017 года – 2 % с 1 января 2018 года – 3 % с 1 января 2019 года – 5 % с 1 января 2020 года – 7 % Для индивидуальных предпринимателей от доходов Для индивидуальных предпринимателей, применяющих специальный налоговый режим для субъекта малого бизнеса: от размера одной минимальной заработной платы Для частных нотариусов, частных судебных исполнителей, адвокатов, профессиональных медиаторов: от всех видов доходов 22
Ставки взносов и отчислений в ОСМС в РК (внесение изменений в Закон ОСМС с 1. 01. 2017 г. ) ВЗНОСЫ ГОСУДАРСТВА НА ОСМС с 1 января 2018 года – 4 % с 1 января 2019 года – 5 % с 1 января 2024 года – 6 % с 1 января 2025 года – 7 % от среднемесячной заработной платы, предшествующей двум годам текущего финансового года ОТЧИСЛЕНИЯ РАБОТОДАТЕЛЕЙ НА ОСМС с 1 июля 2017 года – 2 % с 1 января 2018 года – 3 % с 1 января 2019 года – 4% с 1 января 2020 года – 5 % от расходов работодателя, выплачиваемые работнику в виде заработной платы ВЗНОСЫ РАБОТНИКОВ НА ОСМС с 1 января 2019 года – 1% с 1 января 2020 года – 2 % от ежемесячной заработной платы ВЗНОСЫ САМОЗАНЯТОГО НАСЕЛЕНИЯ с 1 июля 2017 года – 2 % с 1 января 2018 года – 3 % с 1 января 2019 года – 5 % с 1 января 2020 года – 7 % Для индивидуальных предпринимателей от доходов Для индивидуальных предпринимателей, применяющих специальный налоговый режим для субъекта малого бизнеса: от размера одной минимальной заработной платы Для частных нотариусов, частных судебных исполнителей, адвокатов, профессиональных медиаторов: от всех видов доходов 22
 уплата взносов в фонд государством 23 1) дети; 2) многодетные матери, награжденные подвесками «Алтын алқа» , «Күміс алқа» или получившие ранее звание «Мать-героиня» , а также награжденные орденами «Материнская слава» I и II степени; 3) участники и инвалиды Великой Отечественной войны; 4) инвалиды; 5) лица, зарегистрированные в качестве безработных; 6) лица, обучающиеся и воспитывающиеся в интернатных организациях; 7) лица, обучающиеся по очной форме обучения в организациях технического и профессионального, послесреднего, высшего образования, а также послевузовского образования в форме резидентуры; 8) лица, находящиеся в отпусках в связи с рождением ребенка (детей), усыновлением (удочерением) новорожденного ребенка (детей), по уходу за ребенком (детьми) до достижения им (ими) возраста трех лет; 9) неработающие беременные женщины, а также неработающие лица, фактически воспитывающие ребенка (детей) до достижения им (ими) возраста трех лет; 10)пенсионеры; 11)военнослужащие*; 12)сотрудники специальных государственных органов*; 13)сотрудники правоохранительных органов*; 14)лица, отбывающие наказание по приговору суда в учреждениях уголовно-исполнительной (пенитенциарной) системы (за исключением учреждений минимальной безопасности); * военнослужащие, сотрудники специальных государственных органов и правоохранительных органов освобождены от выплаты взносов, но имеют право на получение помощи в 15)лица, содержащиеся в изоляторах временного содержания и следственных изоляторах. рамках ОСМС
уплата взносов в фонд государством 23 1) дети; 2) многодетные матери, награжденные подвесками «Алтын алқа» , «Күміс алқа» или получившие ранее звание «Мать-героиня» , а также награжденные орденами «Материнская слава» I и II степени; 3) участники и инвалиды Великой Отечественной войны; 4) инвалиды; 5) лица, зарегистрированные в качестве безработных; 6) лица, обучающиеся и воспитывающиеся в интернатных организациях; 7) лица, обучающиеся по очной форме обучения в организациях технического и профессионального, послесреднего, высшего образования, а также послевузовского образования в форме резидентуры; 8) лица, находящиеся в отпусках в связи с рождением ребенка (детей), усыновлением (удочерением) новорожденного ребенка (детей), по уходу за ребенком (детьми) до достижения им (ими) возраста трех лет; 9) неработающие беременные женщины, а также неработающие лица, фактически воспитывающие ребенка (детей) до достижения им (ими) возраста трех лет; 10)пенсионеры; 11)военнослужащие*; 12)сотрудники специальных государственных органов*; 13)сотрудники правоохранительных органов*; 14)лица, отбывающие наказание по приговору суда в учреждениях уголовно-исполнительной (пенитенциарной) системы (за исключением учреждений минимальной безопасности); * военнослужащие, сотрудники специальных государственных органов и правоохранительных органов освобождены от выплаты взносов, но имеют право на получение помощи в 15)лица, содержащиеся в изоляторах временного содержания и следственных изоляторах. рамках ОСМС
 Обеспечение прозрачности и подотчетности обществу • Ежедневный мониторинг поступлений взносов и средств • Ежемесячный мониторинг оказанных медицинских услуг • Предоставление в уполномоченные органы стандартных отчетов об использовании средств (МЗСР, МФ, Правительству, Счетному Комитету) • Публикация ежегодного годового отчета для общественности (короткий в газетах, подробный на вебсайте и в отдельном издании СМИ) • Ведение вебсайта ФСМС, на котором размещается: – Стратегические документы ФСМС (стратегия развития на 5 лет, план развития на краткосрочный период, годовой план) – Информация застрахованным: • общая (права, обязанности, возможности, новости, условия оказания, тарифы и т. д. ) • индивидуальная через личный кабинет - отчетность ФСМС пациенту как плательщику взносов и потребителю услуг – Информация поставщикам (НПА; правила закупа; тарифы; содержание договоров с поставщиками, включая финансовые данные; результаты контроля поставщиков; разные планы – закупа и контроля) – Результаты разных анализов, обзоров и исследований в области оказания медицинской помощи • Публикация рейтингов поставщиков (вебсайт, газеты) 24
Обеспечение прозрачности и подотчетности обществу • Ежедневный мониторинг поступлений взносов и средств • Ежемесячный мониторинг оказанных медицинских услуг • Предоставление в уполномоченные органы стандартных отчетов об использовании средств (МЗСР, МФ, Правительству, Счетному Комитету) • Публикация ежегодного годового отчета для общественности (короткий в газетах, подробный на вебсайте и в отдельном издании СМИ) • Ведение вебсайта ФСМС, на котором размещается: – Стратегические документы ФСМС (стратегия развития на 5 лет, план развития на краткосрочный период, годовой план) – Информация застрахованным: • общая (права, обязанности, возможности, новости, условия оказания, тарифы и т. д. ) • индивидуальная через личный кабинет - отчетность ФСМС пациенту как плательщику взносов и потребителю услуг – Информация поставщикам (НПА; правила закупа; тарифы; содержание договоров с поставщиками, включая финансовые данные; результаты контроля поставщиков; разные планы – закупа и контроля) – Результаты разных анализов, обзоров и исследований в области оказания медицинской помощи • Публикация рейтингов поставщиков (вебсайт, газеты) 24
 25 как изменится пакет медицинских услуг? (ГОБМП) § скорая помощь; § санитарная авиация; § СЗЗ (12); § вакцинация; § АПП с АЛО для непродуктивно занятого населения 4% (ОСМС) 2017 § АПП с АЛО; § стационарная помощь без СЗЗ; § ВТМУ; § стационарозамещая медпомощь без СЗЗ; § долгосрочный уход § скорая помощь; § санитарная авиация; § СЗЗ (8); § вакцинация; § АПП с АЛО для непродуктивно занятого населения 5% 2018 § АПП с АЛО; § стационарная помощь с включением СЗЗ (+4); § ВТМУ; § стационарозамещая медпомощь; § долгосрочный уход § скорая помощь; § санитарная авиация; § СЗЗ (2); § вакцинация; § АПП с АЛО для непродуктивно занятого населения 5% 2019 § АПП с АЛО; § стационарная помощь с включением СЗЗ (+10); § ВТМУ; § стационарозамещая медпомощь; § долгосрочный уход § скорая помощь; § санитарная авиация; § СЗЗ (2); § вакцинация 5% 2020§ АПП с АЛО для всех членов ОСМС; § стационарная помощь с включением СЗЗ (+10); § ВТМУ; § стационарозамещая медпомощь; § долгосрочный уход § скорая помощь; § санитарная авиация; § СЗЗ (2); § вакцинация 6 -7% 2023§ АПП с расширенным АЛО для всех членов ОСМС; § стационарная помощь с включением СЗЗ (+10); § ВТМУ; § стационарозамещая медпомощь; § долгосрочный уход По мере поэтапного повышения ставки взносов государства в ОСМС за экономически неактивное население и параллельного снижения объемов финансирования ГОБМП виды медицинской помощи (пакеты услуг) будут перераспределены
25 как изменится пакет медицинских услуг? (ГОБМП) § скорая помощь; § санитарная авиация; § СЗЗ (12); § вакцинация; § АПП с АЛО для непродуктивно занятого населения 4% (ОСМС) 2017 § АПП с АЛО; § стационарная помощь без СЗЗ; § ВТМУ; § стационарозамещая медпомощь без СЗЗ; § долгосрочный уход § скорая помощь; § санитарная авиация; § СЗЗ (8); § вакцинация; § АПП с АЛО для непродуктивно занятого населения 5% 2018 § АПП с АЛО; § стационарная помощь с включением СЗЗ (+4); § ВТМУ; § стационарозамещая медпомощь; § долгосрочный уход § скорая помощь; § санитарная авиация; § СЗЗ (2); § вакцинация; § АПП с АЛО для непродуктивно занятого населения 5% 2019 § АПП с АЛО; § стационарная помощь с включением СЗЗ (+10); § ВТМУ; § стационарозамещая медпомощь; § долгосрочный уход § скорая помощь; § санитарная авиация; § СЗЗ (2); § вакцинация 5% 2020§ АПП с АЛО для всех членов ОСМС; § стационарная помощь с включением СЗЗ (+10); § ВТМУ; § стационарозамещая медпомощь; § долгосрочный уход § скорая помощь; § санитарная авиация; § СЗЗ (2); § вакцинация 6 -7% 2023§ АПП с расширенным АЛО для всех членов ОСМС; § стационарная помощь с включением СЗЗ (+10); § ВТМУ; § стационарозамещая медпомощь; § долгосрочный уход По мере поэтапного повышения ставки взносов государства в ОСМС за экономически неактивное население и параллельного снижения объемов финансирования ГОБМП виды медицинской помощи (пакеты услуг) будут перераспределены
 26 сбор взносов и отчислений ГОСУДАРСТВО РАБОТНИКИ РАБОТОДАТЕЛИ САМОЗАНЯТЫЕ КАЗНАЧЕЙСТВО МФ РК БАНК ВТОРОГО УРОВНЯ Казахстанский Центр Межбанковских Расчетов Национального Банка РК ТЕРМИНАЛ ГОСКОРПОРАЦИИ (ГЦВП) ИС ФСМС МЕЖДУНАРОДНЫЙ ОПЫТ СТРАНЫ ВЕНГРИЯ, СЛОВЕНИЯ, ЭСТОНИЯ, ЛАТВИЯ ФУНКЦИИ СБОРА ДОХОДОВ НАЛОГОВЫЕ СЛУЖБЫ ФУНКЦИИ КОНТРОЛЯ ПОСТУПЛЕНИЙ § фонд будет аккумулировать взносы и отчисления со стороны работников и работодателей, а также целевые трансферты для ГОБМП § большая часть ранее финансируемых из местного бюджета видов медпомощи будет передана в фонд – это обеспечит единство и качество процедур и потребует внесения изменений в Бюджетный кодекс в части межбюджетных отношений (изъятия и субвенции) § в соответствии с уже действующей в Казахстане практикой предлагается контроль за поступлениями в ФСМС закрепить за Комитетом государственных доходов – такой подход применяется во многих странах с обязательной системой общественного страхования § это также позволит сохранить уже выстроенную и работающую систему без создания дублирующей сети сбора взносов – меньшие административные расходы и большая эффективность § Госкорпорация как автономная организация будет вести персонифицированный учет всех поступлений § обмен информацией между системами Комитета госдоходов и Госкорпорацией с предоставлением необходимых сведений будет осуществляться на ежедневной основе – для этого необходима доработка информационных систем КГД по персонифицированному учету отчислений и взносов в фонд (для контроля и мониторинга) и формирование единых платежных документов при соответствующих перечислениях ЛИТВА, ПОЛЬША ГЕРМАНИЯ, МОЛДОВА, СЛОВАКИЯ ГОСУДАРСТВЕННЫЕ ФОНДЫ СОЦИАЛЬНОГО СТРАХОВАНИЯ С ДАЛЬНЕЙШИМ ПЕРЕЧИСЛЕНИЕМ В ФОНДЫ ОСМС САМИ ФОНДЫ ОСМС НАЛОГОВЫЕ СЛУЖБЫ
26 сбор взносов и отчислений ГОСУДАРСТВО РАБОТНИКИ РАБОТОДАТЕЛИ САМОЗАНЯТЫЕ КАЗНАЧЕЙСТВО МФ РК БАНК ВТОРОГО УРОВНЯ Казахстанский Центр Межбанковских Расчетов Национального Банка РК ТЕРМИНАЛ ГОСКОРПОРАЦИИ (ГЦВП) ИС ФСМС МЕЖДУНАРОДНЫЙ ОПЫТ СТРАНЫ ВЕНГРИЯ, СЛОВЕНИЯ, ЭСТОНИЯ, ЛАТВИЯ ФУНКЦИИ СБОРА ДОХОДОВ НАЛОГОВЫЕ СЛУЖБЫ ФУНКЦИИ КОНТРОЛЯ ПОСТУПЛЕНИЙ § фонд будет аккумулировать взносы и отчисления со стороны работников и работодателей, а также целевые трансферты для ГОБМП § большая часть ранее финансируемых из местного бюджета видов медпомощи будет передана в фонд – это обеспечит единство и качество процедур и потребует внесения изменений в Бюджетный кодекс в части межбюджетных отношений (изъятия и субвенции) § в соответствии с уже действующей в Казахстане практикой предлагается контроль за поступлениями в ФСМС закрепить за Комитетом государственных доходов – такой подход применяется во многих странах с обязательной системой общественного страхования § это также позволит сохранить уже выстроенную и работающую систему без создания дублирующей сети сбора взносов – меньшие административные расходы и большая эффективность § Госкорпорация как автономная организация будет вести персонифицированный учет всех поступлений § обмен информацией между системами Комитета госдоходов и Госкорпорацией с предоставлением необходимых сведений будет осуществляться на ежедневной основе – для этого необходима доработка информационных систем КГД по персонифицированному учету отчислений и взносов в фонд (для контроля и мониторинга) и формирование единых платежных документов при соответствующих перечислениях ЛИТВА, ПОЛЬША ГЕРМАНИЯ, МОЛДОВА, СЛОВАКИЯ ГОСУДАРСТВЕННЫЕ ФОНДЫ СОЦИАЛЬНОГО СТРАХОВАНИЯ С ДАЛЬНЕЙШИМ ПЕРЕЧИСЛЕНИЕМ В ФОНДЫ ОСМС САМИ ФОНДЫ ОСМС НАЛОГОВЫЕ СЛУЖБЫ
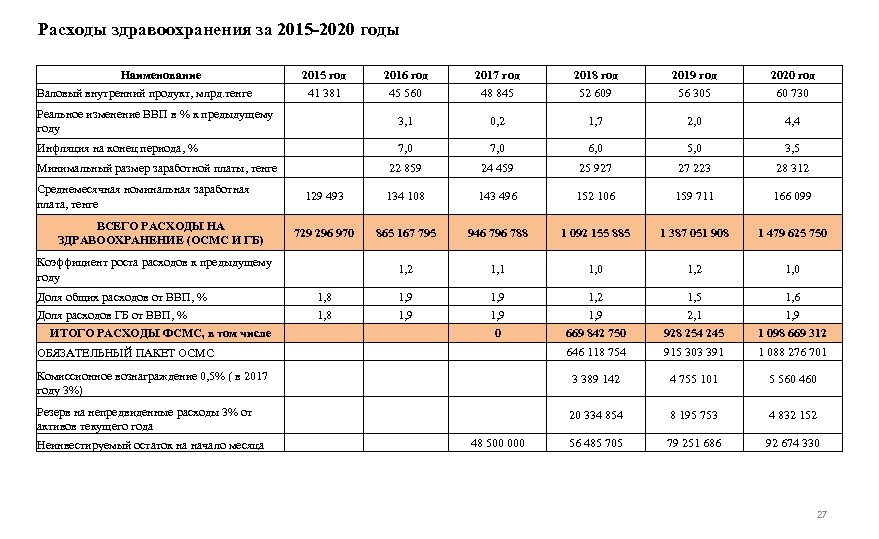 Расходы здравоохранения за 2015 -2020 годы Наименование 2015 год 2016 год 2017 год 2018 год 2019 год 2020 год 41 381 45 560 48 845 52 609 56 305 60 730 Реальное изменение ВВП в % к предыдущему году 3, 1 0, 2 1, 7 2, 0 4, 4 Инфляция на конец периода, % 7, 0 6, 0 5, 0 3, 5 Минимальный размер заработной платы, тенге 22 859 24 459 25 927 27 223 28 312 129 493 134 108 143 496 152 106 159 711 166 099 729 296 970 865 167 795 946 796 788 1 092 155 885 1 387 051 908 1 479 625 750 1, 2 1, 1 1, 0 1, 2 1, 0 Доля общих расходов от ВВП, % 1, 8 1, 9 1, 2 1, 5 1, 6 Доля расходов ГБ от ВВП, % 1, 8 1, 9 2, 1 1, 9 0 669 842 750 928 254 245 1 098 669 312 ОБЯЗАТЕЛЬНЫЙ ПАКЕТ ОСМС 646 118 754 915 303 391 1 088 276 701 Комиссионное вознаграждение 0, 5% ( в 2017 году 3%) 3 389 142 4 755 101 5 560 460 Резерв на непредвиденные расходы 3% от активов текущего года 20 334 854 8 195 753 4 832 152 Неинвестируемый остаток на начало месяца 48 500 000 56 485 705 79 251 686 92 674 330 Валовый внутренний продукт, млрд. тенге Среднемесячная номинальная заработная плата, тенге ВСЕГО РАСХОДЫ НА ЗДРАВООХРАНЕНИЕ (ОСМС И ГБ) Коэффициент роста расходов к предыдущему году ИТОГО РАСХОДЫ ФСМС, в том числе 27
Расходы здравоохранения за 2015 -2020 годы Наименование 2015 год 2016 год 2017 год 2018 год 2019 год 2020 год 41 381 45 560 48 845 52 609 56 305 60 730 Реальное изменение ВВП в % к предыдущему году 3, 1 0, 2 1, 7 2, 0 4, 4 Инфляция на конец периода, % 7, 0 6, 0 5, 0 3, 5 Минимальный размер заработной платы, тенге 22 859 24 459 25 927 27 223 28 312 129 493 134 108 143 496 152 106 159 711 166 099 729 296 970 865 167 795 946 796 788 1 092 155 885 1 387 051 908 1 479 625 750 1, 2 1, 1 1, 0 1, 2 1, 0 Доля общих расходов от ВВП, % 1, 8 1, 9 1, 2 1, 5 1, 6 Доля расходов ГБ от ВВП, % 1, 8 1, 9 2, 1 1, 9 0 669 842 750 928 254 245 1 098 669 312 ОБЯЗАТЕЛЬНЫЙ ПАКЕТ ОСМС 646 118 754 915 303 391 1 088 276 701 Комиссионное вознаграждение 0, 5% ( в 2017 году 3%) 3 389 142 4 755 101 5 560 460 Резерв на непредвиденные расходы 3% от активов текущего года 20 334 854 8 195 753 4 832 152 Неинвестируемый остаток на начало месяца 48 500 000 56 485 705 79 251 686 92 674 330 Валовый внутренний продукт, млрд. тенге Среднемесячная номинальная заработная плата, тенге ВСЕГО РАСХОДЫ НА ЗДРАВООХРАНЕНИЕ (ОСМС И ГБ) Коэффициент роста расходов к предыдущему году ИТОГО РАСХОДЫ ФСМС, в том числе 27
 Качественные изменения в оказании медицинской помощи в системе ОСМС в РК 1 ПМСП: УВЕЛИЧЕНИЕ ЧИСЛА ВРАЧЕЙ ОБЩЕЙ ПРАКТИКИ § К 2030 году ЧИСЛЕННОСТЬ ВРАЧЕЙ ОБЩЕЙ ПРАКТИКИ УВЕЛИЧИТСЯ В 1, 8 РАЗА § Это позволит перейти на стандарты СТРАН ОЭСР, КОТОРЫЕ СОСТАВЛЯЮТ 1 500 НАСЕЛЕНИЯ НА 1 ВРАЧА общей практики, в РК - 2140 человек 3 К 2030 году предполагается увеличение заработных плат врачей в 2, 5 РАЗА в реальном выражении, других медицинских работников в 1, 4 -2 РАЗА. § Расчеты произведены с учетом ДОСТИЖЕНИЯ К 2030 ГОДУ СОПОСТАВИМОГО С ОЭСР ПОКАЗАТЕЛЯ РАСШИРЕНИЕ ПАЛЛИАТИВНОЙ ПОМОЩИ И СЕСТРИНСКОГО УХОДА Для достижения показателей, сопоставимых со странами ОЭСР, предполагается УВЕЛИЧИТЬ • ЧИСЛЕННОСТЬ СРЕДНИХ И МЛАДШИХ МЕД. РАБОТНИКОВ до 7 800 человек §КОЭФФИЦИЕНТ ОБЕСПЕЧЕННОСТИ КОЙКАМИ - с 0, 03 до 0, 4 на 1000 человек населения 7 § К 2030 году предполагается увеличение расходов на амбулаторное лекарственное обеспечение НА ДУШУ НАСЕЛЕНИЯ С 46 $ В РК ДО 180 $ § Покрытие дефицита и увеличение (пересмотр) категорий лиц по действующим обязательствам, расширение АЛО для широкого круга лиц по часто встречающимся заболеваниям РАСШИРЕНИЕ УСЛУГ ПО РЕАБИЛИТАЦИИ 4 § К 2030 году для охвата увеличенной численности населения предполагается УВЕЛИЧИТЬ КОЛИЧЕСТВО ВРАЧЕЙ, СРЕДНИХ И МЛАДШИХ МЕД. РАБОТНИКОВ ДО 65 ТЫС. ЧЕЛОВЕК § К 2030 году предполагается УВЕЛИЧЕНИЕ РАСХОДОВ НА ОБЕСПЕЧЕНИЕ ЛЕКАРСТВАМИ в стационаре на душу населения НА 19% ВКЛЮЧЕНИЕ В ТАРИФ АМОРТИЗАЦИИ 6 § Амортизацию предполагается ВКЛЮЧИТЬ В ТАРИФ С 2018 ГОДА § Включение амортизации в тариф обусловлено необходимостью ВЫРОВНЯТЬ КОНКУРЕНТНУЮ СРЕДУ для частных поставщиков медицинских услуг, а также для обеспечения качества медицинских услуг ВТМУ: ОБЕСПЕЧЕНИЕ ДОСТУПНОСТИ МЕДИЦИНСКИХ УСЛУГ Предполагается РАСШИРИТЬ ОБЪЕМ МЕДИЦИНСКИХ УСЛУГ (сокращение очередей, в том числе через вовлечение новых поставщиков услуг) 2 § УВЕЛИЧЕНИЕ ЗАРАБОТНЫХ ПЛАТ ВРАЧЕЙ § 5 ПМСП: РАСШИРЕНИЕ АМБУЛАТОРНОГО ЛЕКАРСТВЕННОГО ОБЕСПЕЧЕНИЯ ПМСП: ОБЕСПЕЧЕНИЕ ДОСТУПНОСТИ МЕДИЦИНСКИХ УСЛУГ § 8 Предполагается РАСШИРИТЬ ОБЪЕМ МЕДИЦИНСКИХ УСЛУГ (сокращение очередей, в том числе через вовлечение новых поставщиков услуг) 28
Качественные изменения в оказании медицинской помощи в системе ОСМС в РК 1 ПМСП: УВЕЛИЧЕНИЕ ЧИСЛА ВРАЧЕЙ ОБЩЕЙ ПРАКТИКИ § К 2030 году ЧИСЛЕННОСТЬ ВРАЧЕЙ ОБЩЕЙ ПРАКТИКИ УВЕЛИЧИТСЯ В 1, 8 РАЗА § Это позволит перейти на стандарты СТРАН ОЭСР, КОТОРЫЕ СОСТАВЛЯЮТ 1 500 НАСЕЛЕНИЯ НА 1 ВРАЧА общей практики, в РК - 2140 человек 3 К 2030 году предполагается увеличение заработных плат врачей в 2, 5 РАЗА в реальном выражении, других медицинских работников в 1, 4 -2 РАЗА. § Расчеты произведены с учетом ДОСТИЖЕНИЯ К 2030 ГОДУ СОПОСТАВИМОГО С ОЭСР ПОКАЗАТЕЛЯ РАСШИРЕНИЕ ПАЛЛИАТИВНОЙ ПОМОЩИ И СЕСТРИНСКОГО УХОДА Для достижения показателей, сопоставимых со странами ОЭСР, предполагается УВЕЛИЧИТЬ • ЧИСЛЕННОСТЬ СРЕДНИХ И МЛАДШИХ МЕД. РАБОТНИКОВ до 7 800 человек §КОЭФФИЦИЕНТ ОБЕСПЕЧЕННОСТИ КОЙКАМИ - с 0, 03 до 0, 4 на 1000 человек населения 7 § К 2030 году предполагается увеличение расходов на амбулаторное лекарственное обеспечение НА ДУШУ НАСЕЛЕНИЯ С 46 $ В РК ДО 180 $ § Покрытие дефицита и увеличение (пересмотр) категорий лиц по действующим обязательствам, расширение АЛО для широкого круга лиц по часто встречающимся заболеваниям РАСШИРЕНИЕ УСЛУГ ПО РЕАБИЛИТАЦИИ 4 § К 2030 году для охвата увеличенной численности населения предполагается УВЕЛИЧИТЬ КОЛИЧЕСТВО ВРАЧЕЙ, СРЕДНИХ И МЛАДШИХ МЕД. РАБОТНИКОВ ДО 65 ТЫС. ЧЕЛОВЕК § К 2030 году предполагается УВЕЛИЧЕНИЕ РАСХОДОВ НА ОБЕСПЕЧЕНИЕ ЛЕКАРСТВАМИ в стационаре на душу населения НА 19% ВКЛЮЧЕНИЕ В ТАРИФ АМОРТИЗАЦИИ 6 § Амортизацию предполагается ВКЛЮЧИТЬ В ТАРИФ С 2018 ГОДА § Включение амортизации в тариф обусловлено необходимостью ВЫРОВНЯТЬ КОНКУРЕНТНУЮ СРЕДУ для частных поставщиков медицинских услуг, а также для обеспечения качества медицинских услуг ВТМУ: ОБЕСПЕЧЕНИЕ ДОСТУПНОСТИ МЕДИЦИНСКИХ УСЛУГ Предполагается РАСШИРИТЬ ОБЪЕМ МЕДИЦИНСКИХ УСЛУГ (сокращение очередей, в том числе через вовлечение новых поставщиков услуг) 2 § УВЕЛИЧЕНИЕ ЗАРАБОТНЫХ ПЛАТ ВРАЧЕЙ § 5 ПМСП: РАСШИРЕНИЕ АМБУЛАТОРНОГО ЛЕКАРСТВЕННОГО ОБЕСПЕЧЕНИЯ ПМСП: ОБЕСПЕЧЕНИЕ ДОСТУПНОСТИ МЕДИЦИНСКИХ УСЛУГ § 8 Предполагается РАСШИРИТЬ ОБЪЕМ МЕДИЦИНСКИХ УСЛУГ (сокращение очередей, в том числе через вовлечение новых поставщиков услуг) 28
 Закуп медицинских услуг
Закуп медицинских услуг
 30 как изменится закуп медицинских услуг? СЕГОДНЯ КОМИТЕТ ОПЛАТЫ МЕДУСЛУГ ВЫСТУПАЕТ КАК ЕДИНЫЙ ПЛАТЕЛЬЩИК + §Единые правила по закупу медуслуг в рамках ЕНСЗ §Обеспечение доступа специализированной медпомощи сельским жителям §Оптимизация коечной мощности за счет внедрения новых технологий - §Формальный подход при выборе поставщика §Отсутствие прозрачности процесса закупок §Высокий риск коррупциогенности §Отсутствие автоматизированной системы закупок МЕЖДУНАРОДНЫЙ ОПЫТ СТРАНА ХАРАКТЕРИСТИ КА + - ГЕРМАНИЯ – ОПЛАТА МЕДПОМОЩИ −больше 100 фондов −основная функция – оплата оказанной медицинской помощи в рамках ОСМС −минимальное влияние на поставщиков медицинской помощи ЗАВТРА ФСМС БУДЕТ ВЫСТУПАТЬ КАК СТРАТЕГИЧЕСКИЙ ЗАКУПЩИК §Аккумулирует все средства для закупа (ОСМС + ГОБМП). + §Закупать медицинскую помощь применяя отбор поставщиков и влиять на поставщиков с целью усовершенствования системы здравоохранения (оптимизация потребления и инфраструктуры). §Осуществляет централизованное финансирование всех видов услуг через головной офис ФСМС. - §Снижение заинтересованности местных исполнительных органов в усовершенствовании системы здравоохранения ЛИТВА – ЭЛЕМЕНТЫ СТРАТЕГИЧЕСКОГО ЗАКУПА −Минздрав утверждает единые правила и приоритеты контрактирования −Национальный Фонд аккумулирует все средства и распределяет территориальным фондам −Территориальные фонды по установленным правилам заключают контракты с поставщиками −Существуют элементы отбора поставщиков −ОМС является одним из основных рычагов для влияния на систему оказания медицинской помощи с целью рационализировать сеть поставщиков и повысить их эффективность Демократичный процесс Эффективное воплощение политики здравоохранения контрактирования
30 как изменится закуп медицинских услуг? СЕГОДНЯ КОМИТЕТ ОПЛАТЫ МЕДУСЛУГ ВЫСТУПАЕТ КАК ЕДИНЫЙ ПЛАТЕЛЬЩИК + §Единые правила по закупу медуслуг в рамках ЕНСЗ §Обеспечение доступа специализированной медпомощи сельским жителям §Оптимизация коечной мощности за счет внедрения новых технологий - §Формальный подход при выборе поставщика §Отсутствие прозрачности процесса закупок §Высокий риск коррупциогенности §Отсутствие автоматизированной системы закупок МЕЖДУНАРОДНЫЙ ОПЫТ СТРАНА ХАРАКТЕРИСТИ КА + - ГЕРМАНИЯ – ОПЛАТА МЕДПОМОЩИ −больше 100 фондов −основная функция – оплата оказанной медицинской помощи в рамках ОСМС −минимальное влияние на поставщиков медицинской помощи ЗАВТРА ФСМС БУДЕТ ВЫСТУПАТЬ КАК СТРАТЕГИЧЕСКИЙ ЗАКУПЩИК §Аккумулирует все средства для закупа (ОСМС + ГОБМП). + §Закупать медицинскую помощь применяя отбор поставщиков и влиять на поставщиков с целью усовершенствования системы здравоохранения (оптимизация потребления и инфраструктуры). §Осуществляет централизованное финансирование всех видов услуг через головной офис ФСМС. - §Снижение заинтересованности местных исполнительных органов в усовершенствовании системы здравоохранения ЛИТВА – ЭЛЕМЕНТЫ СТРАТЕГИЧЕСКОГО ЗАКУПА −Минздрав утверждает единые правила и приоритеты контрактирования −Национальный Фонд аккумулирует все средства и распределяет территориальным фондам −Территориальные фонды по установленным правилам заключают контракты с поставщиками −Существуют элементы отбора поставщиков −ОМС является одним из основных рычагов для влияния на систему оказания медицинской помощи с целью рационализировать сеть поставщиков и повысить их эффективность Демократичный процесс Эффективное воплощение политики здравоохранения контрактирования
 1 КОМПЛЕКС МЕРОПРИЯТИЙ ФОНДА ПО ЗАКУПУ УСЛУГ Планирование объема и затрат на медицинскую помощь • оценка потребности в объеме медицинских услуг, оказываемых в системе ОСМС и в рамках ГОБМП и объеме расходов на их оплату Выбор потенциальных поставщиков (I –й этап: МИО) • выбор потенциальных поставщиков для включения в Единый регистр поставщиков; • допуск к кампании по прикреплению населения среди потенциальных поставщиков ПМСП, включенных в Единый регистр поставщиков; Заключение договора (II –й этап: Фонд) Исполнение договорных обязательств • проведение переговоров Фондом с потенциальными поставщиками, включенными в Единый регистр поставщиков, для заключения договоров • заключение договоров • мониторинг за исполнением договорных обязательство: контроль за объемом и качеством оказания медицинских услуг поставщиками • оплата за оказанные медицинские услуги Статья 7 пункт 1 «Закуп у субъектов здравоохранения услуг по оказанию медицинской помощи в системе обязательного социального медицинского страхования осуществляется фондом в порядке, определяемом уполномоченным органом, » - Закон об ОСМС
1 КОМПЛЕКС МЕРОПРИЯТИЙ ФОНДА ПО ЗАКУПУ УСЛУГ Планирование объема и затрат на медицинскую помощь • оценка потребности в объеме медицинских услуг, оказываемых в системе ОСМС и в рамках ГОБМП и объеме расходов на их оплату Выбор потенциальных поставщиков (I –й этап: МИО) • выбор потенциальных поставщиков для включения в Единый регистр поставщиков; • допуск к кампании по прикреплению населения среди потенциальных поставщиков ПМСП, включенных в Единый регистр поставщиков; Заключение договора (II –й этап: Фонд) Исполнение договорных обязательств • проведение переговоров Фондом с потенциальными поставщиками, включенными в Единый регистр поставщиков, для заключения договоров • заключение договоров • мониторинг за исполнением договорных обязательство: контроль за объемом и качеством оказания медицинских услуг поставщиками • оплата за оказанные медицинские услуги Статья 7 пункт 1 «Закуп у субъектов здравоохранения услуг по оказанию медицинской помощи в системе обязательного социального медицинского страхования осуществляется фондом в порядке, определяемом уполномоченным органом, » - Закон об ОСМС
 3 ПРИ ЗАКУПЕ УСЛУГ ФОНДОМ В СИСТЕМЕ ОСМС ТРЕБОВАНИЯ, предъявляемые к ПОСТАВЩИКУ для включения в Единый регистр поставщиков ПРЕИМУЩЕСТВЕННОЕ ПРАВО 1) прошедшие аккредитацию в области здравоохранения в ü Обладать правоспособностью (для юридических лиц), гражданской дееспособностью (для физических лиц); соответствии с Кодексом Республики Казахстан «О здоровье народа и системе здравоохранения» ; 2) имеющие опыт предоставления соответствующей медицинской ü Являться платежеспособным, не иметь налоговой задолженности; помощи на территории Республики Казахстан непрерывно в течение трех лет, предшествующих месяцу, в котором осуществляется закуп услуг; ü Не подлежать процедуре банкротства либо ПРИ СООТВЕТСТВИИ: ликвидации; 3) наличие собственной информационной системы, соответствующей установленным ü Обладать материальными и требованиям. трудовыми ресурсами; включение в Единый регистр поставщиков НЕ ДОПУСКАЮТСЯ К ОКАЗАНИЮ УСЛУГ 1) должностное лицо Фонда (либо его близкие родственники, супруг(а) или свойственники), обладающее правом принимать решение, является их учредителем, участником либо акционером; 2) договор закупа услуг, заключенный в течение предшествующих трех лет, был расторгнут Фондом в одностороннем порядке в связи с неисполнением, несвоевременным либо ненадлежащим исполнением; 3) договор закупа услуг, заключенный в течение предшествующих трех лет, был расторгнут в одностороннем порядке по инициативе субъекта здравоохранения; 4) финансово-хозяйственная деятельность субъекта здравоохранения приостановлена в соответствии с законодательством Республики Казахстан; 5) субъектом здравоохранения предоставлены недостоверные данные и (или) информация, содержащая ложные сведения о деятельности юридического лица. ЗАКЛЮЧЕНИЕ ДОГОВОРА ЗАКУПА УСЛУГ
3 ПРИ ЗАКУПЕ УСЛУГ ФОНДОМ В СИСТЕМЕ ОСМС ТРЕБОВАНИЯ, предъявляемые к ПОСТАВЩИКУ для включения в Единый регистр поставщиков ПРЕИМУЩЕСТВЕННОЕ ПРАВО 1) прошедшие аккредитацию в области здравоохранения в ü Обладать правоспособностью (для юридических лиц), гражданской дееспособностью (для физических лиц); соответствии с Кодексом Республики Казахстан «О здоровье народа и системе здравоохранения» ; 2) имеющие опыт предоставления соответствующей медицинской ü Являться платежеспособным, не иметь налоговой задолженности; помощи на территории Республики Казахстан непрерывно в течение трех лет, предшествующих месяцу, в котором осуществляется закуп услуг; ü Не подлежать процедуре банкротства либо ПРИ СООТВЕТСТВИИ: ликвидации; 3) наличие собственной информационной системы, соответствующей установленным ü Обладать материальными и требованиям. трудовыми ресурсами; включение в Единый регистр поставщиков НЕ ДОПУСКАЮТСЯ К ОКАЗАНИЮ УСЛУГ 1) должностное лицо Фонда (либо его близкие родственники, супруг(а) или свойственники), обладающее правом принимать решение, является их учредителем, участником либо акционером; 2) договор закупа услуг, заключенный в течение предшествующих трех лет, был расторгнут Фондом в одностороннем порядке в связи с неисполнением, несвоевременным либо ненадлежащим исполнением; 3) договор закупа услуг, заключенный в течение предшествующих трех лет, был расторгнут в одностороннем порядке по инициативе субъекта здравоохранения; 4) финансово-хозяйственная деятельность субъекта здравоохранения приостановлена в соответствии с законодательством Республики Казахстан; 5) субъектом здравоохранения предоставлены недостоверные данные и (или) информация, содержащая ложные сведения о деятельности юридического лица. ЗАКЛЮЧЕНИЕ ДОГОВОРА ЗАКУПА УСЛУГ
 ПРОЦЕДУРА ЗАКУПА УСЛУГ: 4 УПРАВЛЕНИЕ ЗДРАВООХРАНЕНИЯ МЕДОРГАНИЗАЦИИ (республиканские, областные, городские, районные) 1. ПОИСК ОБЪЯВЛЕНИЯ О ЗАКУПЕ УСЛУГ на интернетресурсах МЗСР РК, УЗ, 1 -й этап: ВЫБОР ПОТЕНЦИАЛЬНЫХ ПОСТАВЩИКОВ 2 -й этап: ЗАКЛЮЧЕНИЕ ДОГОВОРОВ (областей, городов республ. значения) 1. ЗАРЕГИСТРИРОВАННЫХ НА ПОРТАЛЕ ОТПРАВКА ЗАЯВКИ НА ФОНДА/ E-GOV; 3. 1. СОГЛАСОВАНИЕ ОБЪЕМА МЕДИЦИНСКИХ УСЛУГ С МЗСР РК (оценка потребностей и расходов) ОБРАБОТКА ЗАЯВОК НА УЧАСТИЕ, Фонда 2. 2 -Й ЭТАП: 1 -Й ЭТАП: СОГЛАСОВАНИЕ ОБЪЕМА МЕД. УСЛУГ С МЗСР РК; 2. ФОНД СОЦИАЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ 2. ОБЪЯВЛЕНИЕ О ЗАКУПЕ УСЛУГ В СИСТЕМЕ ОСМС С УКАЗАНИЕМ УСТАНОВЛЕННЫХ ТРЕБОВАНИЙ (1 -Й ЭТАП); 3. РАССМОТРЕНИЕ ЗАЯВОК НА УЧАСТИЕ ПОТЕНЦИАЛЬНЫХ ОПУБЛИКОВАНИЕ ГРАФИКА ПОСТАВЩИКОВ, ЗАРЕГИСТРИРОВАННЫХ В ЕДИНОМ ФОНДА/E-GOV ЗАСЕДАНИЙ КОМИССИИ ПО РЕГИСТРЕ ПОСТАВЩИКОВ; ПРЕДОСТАВЛЕНИЕ РАССМОТРЕНИЮ ЗАЯВОК НА ПОРТАЛЕ ДОСТУПА ФОНДА/E-GOV УЧАСТИЕ ЧЕРЕЗ ПОРТАЛ 3. ПРЕДСТАВИТЕЛЯМ ФОНДА 4. УВЕДОМЛЕНИЕ ПОТЕНЦИАЛЬНЫХ ПОСТАВЩИКОВ ИЗ ЕДИНОГО РЕГИСТРА ПОСТАВЩИКОВ О НАЧАЛЕ ПЕРЕГОВОРОВ ПО ДОГОВОРУ И О ВОЗМОЖНОСТИ КОМИССИОННОЕ ОТКРЫТОЕ ПОСЕЩЕНИЯ МЕД. ОРГАНИЗАЦИИ ЧЕРЕЗ ПОРТАЛ ФОНДА/ E- ПРИ ПОСЕЩЕНИИ МЕД. ОРГАНИЗАЦИИ 4. РАССМОТРЕНИЕ ЗАЯВОК (с участием наблюдателей и потенциальных УЧАСТИЕ В ПЕРЕГОВОРАХ поставщиков) ПОСТАВЩИКОВ (с целью ознакомления, проверки соответствия ФОРМИРОВАНИЕ ЕДИНОГО РЕГИСТРА сведений, указанных в заявке на участие, и согласования С ФОНДОМ ПРИ 5. ПОСТАВЩИКОВ; ЗАКЛЮЧЕНИИ ДОГОВОРОВ (объем, виды услуг, уровень и 6. УВЕДОМЛЕНИЕ ПОТЕНЦИАЛЬНЫХ GOV; 5. ПОСЕЩЕНИЕ СОТРУДНИКАМИ ФОНДА ПОТЕНЦИАЛЬНЫХ заявленного объема мед. услуг) 6. ПРОВЕДЕНИЕ ПЕРЕГОВОРОВ ДО ЗАКЛЮЧЕНИЯ ДОГОВОРОВ (определение условий, объемов мед. услуг и суммы договора) количество услуг) 5. ПОСТАВЩИКОВ И ФОНД О 7. ЗАКЛЮЧЕНИЕ ДОГОВОРОВ ЗАКАПА МЕДИЦИНСКИХ УСЛУГ ЗАКЛЮЧЕНИЕ ДОГОВОРОВ РЕЗУЛЬТАТАХ ЧЕРЕЗ ПОРТАЛ ФОНДА/E- 8. ОБЪЯВЛЕНИЕ ОБ ИТОГАХ ЗАКУПА МЕДИЦИНСКИХ УСЛУГ
ПРОЦЕДУРА ЗАКУПА УСЛУГ: 4 УПРАВЛЕНИЕ ЗДРАВООХРАНЕНИЯ МЕДОРГАНИЗАЦИИ (республиканские, областные, городские, районные) 1. ПОИСК ОБЪЯВЛЕНИЯ О ЗАКУПЕ УСЛУГ на интернетресурсах МЗСР РК, УЗ, 1 -й этап: ВЫБОР ПОТЕНЦИАЛЬНЫХ ПОСТАВЩИКОВ 2 -й этап: ЗАКЛЮЧЕНИЕ ДОГОВОРОВ (областей, городов республ. значения) 1. ЗАРЕГИСТРИРОВАННЫХ НА ПОРТАЛЕ ОТПРАВКА ЗАЯВКИ НА ФОНДА/ E-GOV; 3. 1. СОГЛАСОВАНИЕ ОБЪЕМА МЕДИЦИНСКИХ УСЛУГ С МЗСР РК (оценка потребностей и расходов) ОБРАБОТКА ЗАЯВОК НА УЧАСТИЕ, Фонда 2. 2 -Й ЭТАП: 1 -Й ЭТАП: СОГЛАСОВАНИЕ ОБЪЕМА МЕД. УСЛУГ С МЗСР РК; 2. ФОНД СОЦИАЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ 2. ОБЪЯВЛЕНИЕ О ЗАКУПЕ УСЛУГ В СИСТЕМЕ ОСМС С УКАЗАНИЕМ УСТАНОВЛЕННЫХ ТРЕБОВАНИЙ (1 -Й ЭТАП); 3. РАССМОТРЕНИЕ ЗАЯВОК НА УЧАСТИЕ ПОТЕНЦИАЛЬНЫХ ОПУБЛИКОВАНИЕ ГРАФИКА ПОСТАВЩИКОВ, ЗАРЕГИСТРИРОВАННЫХ В ЕДИНОМ ФОНДА/E-GOV ЗАСЕДАНИЙ КОМИССИИ ПО РЕГИСТРЕ ПОСТАВЩИКОВ; ПРЕДОСТАВЛЕНИЕ РАССМОТРЕНИЮ ЗАЯВОК НА ПОРТАЛЕ ДОСТУПА ФОНДА/E-GOV УЧАСТИЕ ЧЕРЕЗ ПОРТАЛ 3. ПРЕДСТАВИТЕЛЯМ ФОНДА 4. УВЕДОМЛЕНИЕ ПОТЕНЦИАЛЬНЫХ ПОСТАВЩИКОВ ИЗ ЕДИНОГО РЕГИСТРА ПОСТАВЩИКОВ О НАЧАЛЕ ПЕРЕГОВОРОВ ПО ДОГОВОРУ И О ВОЗМОЖНОСТИ КОМИССИОННОЕ ОТКРЫТОЕ ПОСЕЩЕНИЯ МЕД. ОРГАНИЗАЦИИ ЧЕРЕЗ ПОРТАЛ ФОНДА/ E- ПРИ ПОСЕЩЕНИИ МЕД. ОРГАНИЗАЦИИ 4. РАССМОТРЕНИЕ ЗАЯВОК (с участием наблюдателей и потенциальных УЧАСТИЕ В ПЕРЕГОВОРАХ поставщиков) ПОСТАВЩИКОВ (с целью ознакомления, проверки соответствия ФОРМИРОВАНИЕ ЕДИНОГО РЕГИСТРА сведений, указанных в заявке на участие, и согласования С ФОНДОМ ПРИ 5. ПОСТАВЩИКОВ; ЗАКЛЮЧЕНИИ ДОГОВОРОВ (объем, виды услуг, уровень и 6. УВЕДОМЛЕНИЕ ПОТЕНЦИАЛЬНЫХ GOV; 5. ПОСЕЩЕНИЕ СОТРУДНИКАМИ ФОНДА ПОТЕНЦИАЛЬНЫХ заявленного объема мед. услуг) 6. ПРОВЕДЕНИЕ ПЕРЕГОВОРОВ ДО ЗАКЛЮЧЕНИЯ ДОГОВОРОВ (определение условий, объемов мед. услуг и суммы договора) количество услуг) 5. ПОСТАВЩИКОВ И ФОНД О 7. ЗАКЛЮЧЕНИЕ ДОГОВОРОВ ЗАКАПА МЕДИЦИНСКИХ УСЛУГ ЗАКЛЮЧЕНИЕ ДОГОВОРОВ РЕЗУЛЬТАТАХ ЧЕРЕЗ ПОРТАЛ ФОНДА/E- 8. ОБЪЯВЛЕНИЕ ОБ ИТОГАХ ЗАКУПА МЕДИЦИНСКИХ УСЛУГ
 Пример индикаторов оценки конечного результата деятельности поставщика по договору закупа услуг Больничный сектор: q За последние 12 месяцев поставщик не испытывал нехватку с нужными фармацевтическими средствами и расходными материалами для оказания эффективной медицинской помощи всем нуждающимся, т. е. не было случаев «дефицита» или отсутствия в наличии рекомендуемых лекарственных средств или расходных материалов; q Удовлетворенность пациентов по результатам официально-разработанного опроса после выписки достигает не менее 65% положительного (удовлетворительного) ответа за последние 12 месяцев; q 100% случаев родовой травмы в течение предыдущих 12 месяцев (в том числе травмы новорожденному, серьезной акушерской травмы, в вагинальных родах с инструментом или без инструмента, или с помощью кесарева сечения, или любой материнской смертности или серьезных осложнений, вызванных схватками или родами) были рассмотрены внутренним аудитом; q 100% случаев послеоперационной тромбоэмболии легочной артерии или тромбоза глубоких вен в больнице в течение предыдущих 12 месяцев были рассмотрены внутренним аудитом; q Обеспечение ведение правильного учета 100% смертельных случаев после острого инфаркта миокарда, возникших в течение 30 дней со дня приема; q 95 % покрытия всех пациентов, больных раком, которым доступно необходимое лечение (фармакологическое, лучевую терапию и т. д. ) в соответствие с назначением передовых лекарственных средств и имеющегося потенциала центра; q Оказание необходимой помощи в 95% случаях транзиторной ишемической атаки (ТИА) высокого риска пациентов в течение 24 часов Разъяснение по расчету индикатора и оценке его результата Определение, и его разъяснение Единица измерения или методология расчета Источник информации Вопросы, требующие внимания поставщика и Фонда
Пример индикаторов оценки конечного результата деятельности поставщика по договору закупа услуг Больничный сектор: q За последние 12 месяцев поставщик не испытывал нехватку с нужными фармацевтическими средствами и расходными материалами для оказания эффективной медицинской помощи всем нуждающимся, т. е. не было случаев «дефицита» или отсутствия в наличии рекомендуемых лекарственных средств или расходных материалов; q Удовлетворенность пациентов по результатам официально-разработанного опроса после выписки достигает не менее 65% положительного (удовлетворительного) ответа за последние 12 месяцев; q 100% случаев родовой травмы в течение предыдущих 12 месяцев (в том числе травмы новорожденному, серьезной акушерской травмы, в вагинальных родах с инструментом или без инструмента, или с помощью кесарева сечения, или любой материнской смертности или серьезных осложнений, вызванных схватками или родами) были рассмотрены внутренним аудитом; q 100% случаев послеоперационной тромбоэмболии легочной артерии или тромбоза глубоких вен в больнице в течение предыдущих 12 месяцев были рассмотрены внутренним аудитом; q Обеспечение ведение правильного учета 100% смертельных случаев после острого инфаркта миокарда, возникших в течение 30 дней со дня приема; q 95 % покрытия всех пациентов, больных раком, которым доступно необходимое лечение (фармакологическое, лучевую терапию и т. д. ) в соответствие с назначением передовых лекарственных средств и имеющегося потенциала центра; q Оказание необходимой помощи в 95% случаях транзиторной ишемической атаки (ТИА) высокого риска пациентов в течение 24 часов Разъяснение по расчету индикатора и оценке его результата Определение, и его разъяснение Единица измерения или методология расчета Источник информации Вопросы, требующие внимания поставщика и Фонда
 Пример индикаторов оценки конечного результата деятельности поставщика по договору закупа услуг ПМСП: q. Доля эффективных направлений из организаций ПМСП к специалистам и/или в больницу (в т. ч. в отделение неотложной помощи), выполненных в соответствии с национальными руководствами и стандартами, была выше 80%; q. Доля населения, прикрепленного к данной организации ПМСП, которому понадобились консультации первичной помощи, в течение предыдущих 12 месяцев составила как минимум 50%; q. Доля пациентов в списке организации, которые были определены как инсулинозависимые и регулярно получали инсулин в течение последних 12 месяцев, составила не менее 95%; q. Показатели иммунизации для всех детских заболеваний, предотвращаемых вакцинацией, согласно официальному перечню в стране для ПМСП, в предыдущем году составили как минимум 95%; q 95 % беременных женщин, которые четыре раза посетили врача ПСМП для целей дородового наблюдения, и проведенные консультации и диагностические процедуры были выполнены в соответствии с медицинскими протоколами; q. Доля пациентов в возрасте 30 -75 лет, у которых было (корректно) измерено артериальное давление во время приема у врача ПМСП и сделаны соответствующие записи в истории болезни; q. В предыдущие двенадцать месяцев организация ПМСП провела как минимум четыре мероприятия по контролю и повышению информированности и мотивации среди пациентов и групп пациентов, направленных на предотвращение НИЗ (отказ от табакокурения; безопасное потребления алкоголя; здоровое питание; физические упражнения…) Разъяснение по расчету индикатора и оценке его результата Определение, и его разъяснение Единица измерения или методология расчета Источник информации Вопросы, требующие внимания поставщика и Фонда
Пример индикаторов оценки конечного результата деятельности поставщика по договору закупа услуг ПМСП: q. Доля эффективных направлений из организаций ПМСП к специалистам и/или в больницу (в т. ч. в отделение неотложной помощи), выполненных в соответствии с национальными руководствами и стандартами, была выше 80%; q. Доля населения, прикрепленного к данной организации ПМСП, которому понадобились консультации первичной помощи, в течение предыдущих 12 месяцев составила как минимум 50%; q. Доля пациентов в списке организации, которые были определены как инсулинозависимые и регулярно получали инсулин в течение последних 12 месяцев, составила не менее 95%; q. Показатели иммунизации для всех детских заболеваний, предотвращаемых вакцинацией, согласно официальному перечню в стране для ПМСП, в предыдущем году составили как минимум 95%; q 95 % беременных женщин, которые четыре раза посетили врача ПСМП для целей дородового наблюдения, и проведенные консультации и диагностические процедуры были выполнены в соответствии с медицинскими протоколами; q. Доля пациентов в возрасте 30 -75 лет, у которых было (корректно) измерено артериальное давление во время приема у врача ПМСП и сделаны соответствующие записи в истории болезни; q. В предыдущие двенадцать месяцев организация ПМСП провела как минимум четыре мероприятия по контролю и повышению информированности и мотивации среди пациентов и групп пациентов, направленных на предотвращение НИЗ (отказ от табакокурения; безопасное потребления алкоголя; здоровое питание; физические упражнения…) Разъяснение по расчету индикатора и оценке его результата Определение, и его разъяснение Единица измерения или методология расчета Источник информации Вопросы, требующие внимания поставщика и Фонда
 Ожидаемые результаты ДЛЯ НАСЕЛЕНИЯ • • • Доступность качественной медицинской помощи Система здравоохранения, способная отвечать потребностям населения Улучшение здоровья, увеличение продолжительности жизни Расширение амбулаторно-лекарственного обеспечения Снижение уровня неформальных платежей на здравоохранение ДЛЯ ГОСУДАРСТВА • • Универсальный/всеобщий охват медицинской помощью Солидарная ответственность граждан Финансово-устойчивая система здравоохранения, позволяющая сбалансировать объемы потребления Совершенствование рыночных механизмов здравоохранения Стимулы для развития частного здравоохранения и индустрии здравоохранения (дополнительные рабочие места и технологии) Повышение эффективности использования финансовых ресурсов Подотчетность перед обществом по использованию ресурсов ДЛЯ ПОСТАВЩИКОВ • • • Стабильность финансирования в соответствии с эффективностью деятельности Стимуляция к внедрению новых корпоративных методов управления и менеджмента Совершенствование системы оплаты труда: возможность получать конкурентоспособную заработную плату Внедрение новых медицинских технологий. Ориентированность на конечный результат Своевременное обновление основных средств Развитие информационных технологий 36
Ожидаемые результаты ДЛЯ НАСЕЛЕНИЯ • • • Доступность качественной медицинской помощи Система здравоохранения, способная отвечать потребностям населения Улучшение здоровья, увеличение продолжительности жизни Расширение амбулаторно-лекарственного обеспечения Снижение уровня неформальных платежей на здравоохранение ДЛЯ ГОСУДАРСТВА • • Универсальный/всеобщий охват медицинской помощью Солидарная ответственность граждан Финансово-устойчивая система здравоохранения, позволяющая сбалансировать объемы потребления Совершенствование рыночных механизмов здравоохранения Стимулы для развития частного здравоохранения и индустрии здравоохранения (дополнительные рабочие места и технологии) Повышение эффективности использования финансовых ресурсов Подотчетность перед обществом по использованию ресурсов ДЛЯ ПОСТАВЩИКОВ • • • Стабильность финансирования в соответствии с эффективностью деятельности Стимуляция к внедрению новых корпоративных методов управления и менеджмента Совершенствование системы оплаты труда: возможность получать конкурентоспособную заработную плату Внедрение новых медицинских технологий. Ориентированность на конечный результат Своевременное обновление основных средств Развитие информационных технологий 36

 Благодарим за внимание!
Благодарим за внимание!


