кафедра реабилитация детей.ppt
- Количество слайдов: 82

Основные методы реабилитации детей с последствиями перинатальных поражений ЦНС Гончарова О. В. – д. м. н. , профессор кафедры спортивной медицины и лечебной физкультуры , Зав. Отделением охраны здоровья матери и ребенка ФГБУ « ЦНИИ организации и информатизации здравоохранения» Минздравсоцразвития Росии


Реабилитация – процесс и система медицинских, психологических, педагогических, социально экономических мероприятий, направленных на устранение или возможно полную компенсацию ограничений жизнедеятельности, вызванных нарушением здоровья со стойким расстройством функций организма.

В настоящее время выделяют следующие виды реабилитации: 1. Медицинская реабилитация: 1) физические методы реабилитации (электролечение, электростимуляция, лазеротерапия, бальнеотерапия); 2) механические методы реабилитации (механотерапия, кинезотерапия); 3) массаж; 4) традиционные методы лечения (акупунктура, фитотерапия, мануальная терапия, трудотерапия); 5) психотерапия; 6) логопедическая помощь; 7) лечебная физкультура; 8) реконструктивная хирургия; 9) протезно-ортопедическая помощь (протезирование, ортезирование, сложная ортопедическая обувь); 10) санаторно-курортное лечение; 11) технические средства реабилитации; 12) информирование и консультирование по вопросам медицинской реабилитации.

2. Социальная реабилитация. 3. Социально-бытовая адаптация: 1) информирование и консультирование по вопросам социально бытовой реабилитации пациента и членов его семьи; 2) обучение пациента самообслуживанию; 3) адаптационное обучение семьи пациента; 4) обучение больного и инвалида пользованию техническими средствами реабилитации; 5) организация жизни пациента в быту (адаптация жилого помещения к потребностям больного и инвалида); 6) обеспечение техническими средствами реабилитации (в программе указываются необходимые мероприятия для создания бытовой независимости пациента); 7) сурдотехника; 8) тифлотехника; 9) технические средства реабилитации.

4. Социально-средовая реабилитация: 1) проведение социально психологической и психологической реабилитации (психотерапия, психокоррекция, психологическое консультирование); 2) осуществление психологической помощи семье (обучение жизненным навыкам, персональной безопасности, социальному общению, социальной независимости); 3) содействие в решении личных проблем; 4) консультирование по правовым вопросам; 5) обучение навыкам проведения досуга и отдыха.

5. Профессиональная реабилитация: 1) профориентация (проф. информирование, проф. консультирование); 2) психологическая коррекция; 3) обучение (переобучение); 4) создание специального рабочего места инвалида; 5) профессионально производственная адаптация.

Специалисты, занимающиеся реабилитацией: 1) врачи специалисты (невропатологи, ортопеды, терапевты и др. ). Они помогают диагностировать и лечить заболевания, которые ограничивают жизнедеятельность пациентов. Эти специалисты решают проблемы медицинской реабилитации; 2) реабилитолог; 3) реабилитационная медицинская сестра. Оказывает помощь пациенту, осуществляет уход, обучает пациента и членов его семьи; 4) специалист по физиотерапии; 5) специалист по лечебной физкультуре; 6) специалисты по нарушению зрения, речи, слуха; 7) психолог; 8) психотерапевт; 9) социальный работник и другие специалисты.

Принципы, на которые необходимо опираться при планировании и проведении реабилитации новорожденных и детей первых лет жизни: Индивидуальный характер. Необходимо придерживаться индивидуального подхода при планировании, как программы реабилитации, так и применения средств, учитывающих особенности личности ребенка и своеобразие патологических и функциональных изменений; Комплексность. Необходимо применять в комплексе дополняющие друга методы и средства воздействия; Раннее начало. Реабилитация должна начинаться на самых ранних стадиях болезни, составляя естественную и органическую часть лечебных мероприятий, дополняя комплексное лечение; Этапность и последовательность. Динамическое изменение неврологических синдромов, наслаивающееся на онтогенез (этапное становление навыков и умений) предполагает этапность и последовательность при проведении реабилитационных мероприятий. При ухудшении состояния ребенка курсы комплексной реабилитации должны повторяться;

Принципы, на которые необходимо опираться при планировании и проведении реабилитации новорожденных и детей первых лет жизни: Непрерывность. Процесс реабилитации должен осуществляться непрерывно, пока не будет получено максимально возможное восстановление здоровья ребенка и достигнута конечная цель реабилитации – возвращение ребенка к обычным для него условиям жизни. Квалификация. Реабилитация должна осуществляться в условиях учреждения, располагающего необходимыми для своего уровня видами восстановительного лечения, а также имеющего связь с другими лечебными и реабилитационными учреждениями; Преемственность и междисциплинарный подход. Подразумевается деятельность и полное взаимодействие (в том числе информационное) всех элементов реабилитационного процесса: медицинских работников, педагогов, психологов, социологов, родителей.
Основные методы реабилитации детей с последствиями перинатальных поражений ЦНС

Принципы восстановительного лечения детей первых дней жизни: Декларация Всемирной Организацией Здравоохранения "Охрана, поощрение и поддержка практики грудного вскармливания" (принята в 1989 г. ). 1. Грудное вскармливание как важный фактор восстановительного лечения. В нашей стране воплощение провозглашенных Декларацией принципов успешного грудного вскармливания началось с 1995 года. Комитет здравоохранения г. Москвы совместно с НИИ питания РАМН начали внедрять в практику лечебно-профилактических учреждений родовспоможения и детства современные методы поддержки и поощрения грудного вскармливания, главные из которых являются: 1) раннее прикладывание ребенка к груди; 2) кормление ребенка "по требованию" (свободное вскармливание) с первого дня жизни; 3) совместное пребывание матери и ребенка в палате родильного дома; 4) исключительно грудное вскармливание до 4 -6 месяцев и только при наличии серьезных показаний - введение питья, соков, других видов прикорма в более ранние сроки. 5) профилактика трещин, нагрубания молочных желез (лактостаза), 6) профилактика гипогалактии.
Преимущества грудного вскармливания Женское молоко, по сравнению с его искусственными заменителями, имеет важнейшие достоинства, к числу которых относятся: ● оптимальный и сбалансированный уровень пищевых веществ, ● высокая усвояемость пищевых веществ женского молока организмом ребенка, ● наличие в молоке широкого спектра биологически активных веществ и защитных факторов (ферментов, гормонов, иммуноглобулинов, лактоферрина, лейкоцитов и др. ), ● благоприятное влияние на микрофлору кишечника, ● стерильность, ● оптимальная температура. Женское молоко полностью соответствует особенностям метаболизма ребенка на ранних этапах развития и оказывает положительное влияние на рост, развитие, сопротивляемость инфекциям, интеллектуальный потенциал, поведенческие и психические реакции детей. Характер вскармливания на первом году жизни в значительной степени определяет состояние здоровья ребенка не только в раннем возрасте, но и в последующие периоды его жизни.

Противопоказания к раннему прикладыванию к груди со стороны матери: — оперативное вмешательство в родах; — тяжелые формы гестозов; — сильные кровотечения во время родов и в послеродовом периоде; — открытая форма туберкулеза; — состояние декомпенсации при хронических заболеваниях сердца, легких, почек, печени, — острые психические заболевания; — злокачественные новообразования, (при положительной серологической реакции на ВИЧ инфекцию молоко можно сцеживать и после стерилизации давать ребенку). Противопоказания к раннему прикладыванию к груди со стороны ребенка: — оценка состояния новорожденного по шкале Апгар ниже 7 баллов, — тяжелая асфиксия новорожденного; — нарушение мозгового кровообращения 2 3 степени; — глубокая недоношенность; — тяжелые пороки развития (челюстно лицевого аппарата, сердца, желудочно кишечного тракта и др. ).

Особую актуальность представляет проблема перинатальных гипоксических поражений центральной нервной системы (ЦНС), частота которых составляет от 73, 6% до 90, 0% (А. А. Баранов, Н. Н. Володин, 2005). Драматичность ситуации усугубляется медико социальными последствиями, вызываемыми этой патологией. Дети, анамнез которых был отягощен перинатальной церебральной патологией, представляют категорию высокого риска по формированию систематической неуспеваемости в школе, склонности к поведенческим девиациям в подростковом периоде, социальной дезадаптации (Suchy Y, Kosson D. , 2006). Перинатальные гипоксические поражения ЦНС, способствуя развитию тяжелых нарушений структур головного мозга, служат основной причиной развития детской инвалидности (Барашнев Ю. И. , 2002). Усиление неврологической симптоматики у детей с перенесенной гипоксией отмечают в критические периоды развития: период новорожденности, от 3 х до 6 ти месяцев жизни, дошкольный и начальный школьный (Вельтищев Ю. , 1997).

Классификация перинатальных поражений ЦНС (Российская ассоциация специалистов перинатальной медицины, 2001) I – гипоксические поражения ЦНС, при которых основным повреждающим фактором является недостаточность кислорода, II – травматические поражения, в этом случае ведущим повреждающим фактором является механическое повреждение тканей центральной нервной системы (головного и спинного мозга) в родах и в первые минуты и часы жизни ребенка, III – дисметаболические и токсикометаболические, при этом основным повреждающим фактором являются нарушения обмена веществ в организме ребенка во внутриутробном периоде, IV – поражение ЦНС при инфекционных заболеваниях перинатального периода: основное повреждающее воздействие оказывает инфекционный агент (как правило, вирус).

Факторы высокого риска развития антенатальной гипоксии плода: — переношенная беременность; — длительные (более 4 недель) гестозы беременных; — многоплодная беременность; — угрозы прерывания беременности; — сахарный диабет у беременной; — кровотечения и инфекционные заболевания во II — III триместрах беременности; — тяжелые соматические заболевания у беременной; — курение или другие виды наркомании у беременной; — задержка внутриутробного развития плода или другие заболевания, выявленные при ультразвуковом или других обследованиях плода.

Факторы высокого риска развития интранатальной асфиксии плода: кесарево сечение (плановое или экстренное); тазовое, ягодичное или другие аномальные предлежания плода; преждевременные или запоздалые роды; безводный промежуток более б часов, стремительные роды менее 4 часов у первородящих и 2 часов у повторнородящих; —предлежание или преждевременная отслойка плаценты, разрывы матки; — использование акушерских щипцов, вакуум экстрактора или акушерских пособий в родах; — несоответствие головы плода и размеров малого таза матери; острая гипоксия в родах у матери (шок, декомпенсация соматических болезней, отравления и др. ); — расстройства плацентарно плодного (пуповинного) кровообращения при тугом обвитии, истинных узлах, натяжении малой по длине пуповины, выпадении ее петель, прижатии их головой (так же как и не выпавших петель) к стенке родовых путей; — болезни сердца, легких и мозга у плода, диагностированные при ультразвуковом исследовании как до, так и в родах; — аномальная частота сердцебиений у плода; меконий в околоплодных водах, многоводие или малое количество околоплодных вод (меконий в околоплодных водах находят при 15 % родах, но лишь у каждого 8— 10 го из таких детей обнаруживают фетальный дистресс и аспирацию мекония); — наркотические и другие анальгетики, введенные матери за 4 часа и менее до рождения ребенка, общий наркоз у матери.
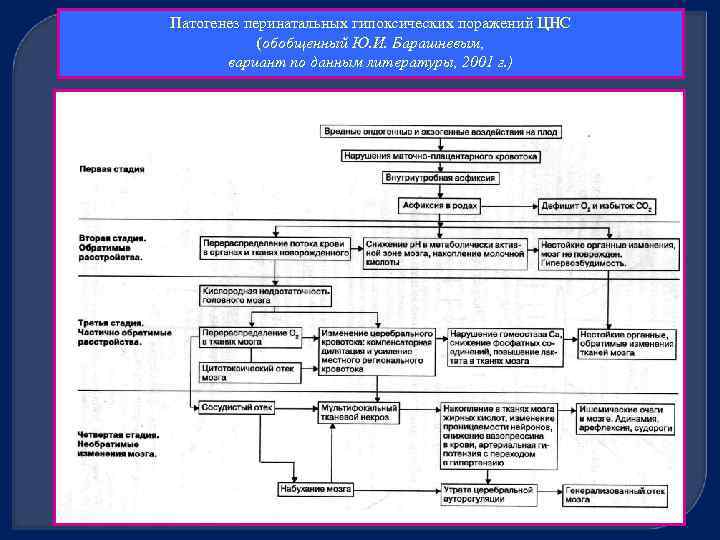
Патогенез перинатальных гипоксических поражений ЦНС (обобщенный Ю. И. Барашневым, вариант по данным литературы, 2001 г. )

Патогенез перинатальных гипоксических поражений ЦНС Кратковременная умеренная внутриутробная гипоксия вызывает включение механизмов компенсации, направленных на поддержание адекватной оксигенации тканей плода. Увеличивается выброс глюкокортикоидов, число циркулирующих эритроцитов и объем циркулирующей крови. Возникает тахикардия и, возможно, некоторое повышение систолического давления без увеличения сердечного выброса. Увеличивается двигательная активность плода и частота “дыхательных” движений грудной клетки при закрытой голосовой щели, что также способствует компенсации гемодинамических нарушений.

Патогенез перинатальных гипоксических поражений ЦНС Продолжающаяся гипоксия приводит к активация анаэробного гликолиза. Нарастающий дефицит кислорода заставляет организм снизить оксигенацию кишечника, кожи, печени, почек; происходит перераспределение кровообращения с преимущественным кровоснабжением жизненно важных органов (головной мозг, сердце, надпочечники). Централизация кровообращения в свою очередь усугубляет тканевой метаболический ацидоз (резко увеличивается в крови уровень лактата, Ра. СО 2, снижается [НСО-3], Ра. О 2, р. Н, снижение ВЕ). Развиваются: • снижение двигательной активности плода; • снижение частотной активности на электроэнцефалограмме; • снижение числа “дыхательных” экскурсий грудной клетки; • появляется брадикардия.

Перинатальные гипоксические поражения ЦНС (синдромы периода новорожденности)) 1. Церебральная ишемия Синдром возбуждения Синдром угнетения Синдром вегетовисцеральных нарушений Синдром мышечной дистонии Синдром внутричерепной гипертензии 2. Внутричерепные кровоизлияния гипоксического генеза Внутрижелудочковые кровоизлияния 1 ст. (субэпиндемальные) Внутрижелудочковые кровоизлияния 2 ст. (субэпиндемальные + интравентрикулярные) – характерны для недоношенных. Внутрижелудочковые кровоизлияния 3 ст. (субэпиндемальные + интравентрикулярные +перивентрикулярные) – характерны для недоношенных Первичное субарахноидальное кровоизлияние (чаще у недоношенных)



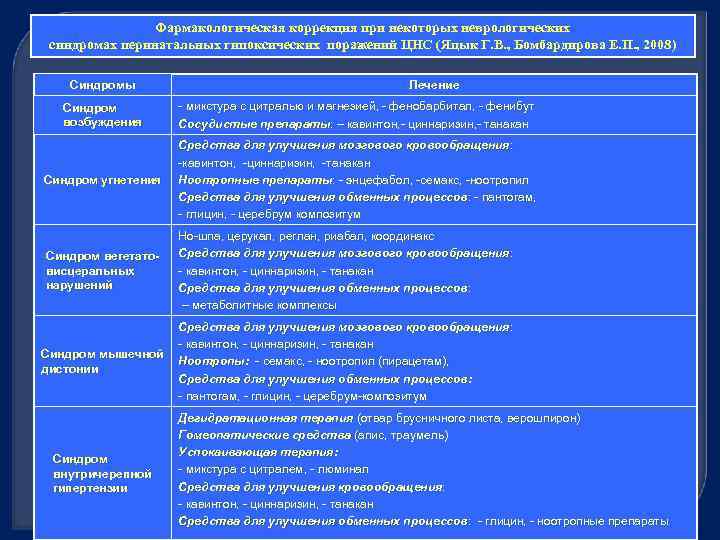
Фармакологическая коррекция при некоторых неврологических синдромах перинатальных гипоксических поражений ЦНС (Яцык Г. В. , Бомбардирова Е. П. , 2008) Синдромы Лечение Синдром возбуждения - микстура с цитралью и магнезией, - фенобарбитал, - фенибут Сосудистые препараты: – кавинтон, - циннаризин, - танакан препараты: Синдром угнетения Средства для улучшения мозгового кровообращения: -кавинтон, -циннаризин, -танакан Ноотропные препараты: - энцефабол, -семакс, -ноотропил препараты: Средства для улучшения обменных процессов: - пантогам, процессов: - глицин, - церебрум композитум Синдром вегетатовисцеральных нарушений Но-шпа, церукал, реглан, риабал, координакс Средства для улучшения мозгового кровообращения: - кавинтон, - циннаризин, - танакан Средства для улучшения обменных процессов: – метаболитные комплексы Синдром мышечной дистонии Средства для улучшения мозгового кровообращения: - кавинтон, - циннаризин, - танакан Ноотропы: - семакс, - ноотропил (пирацетам), Средства для улучшения обменных процессов: - пантогам, - глицин, - церебрум-композитум Синдром внутричерепной гипертензии Дегидратационная терапия (отвар брусничного листа, верошпирон) Дегид Гомеопатические средства (апис, траумель) Успокаивающая терапия: - микстура с цитралем, - люминал Средства для улучшения кровообращения: - кавинтон, - циннаризин, - танакан Средства для улучшения обменных процессов: - глицин, - ноотропные препараты процессов:
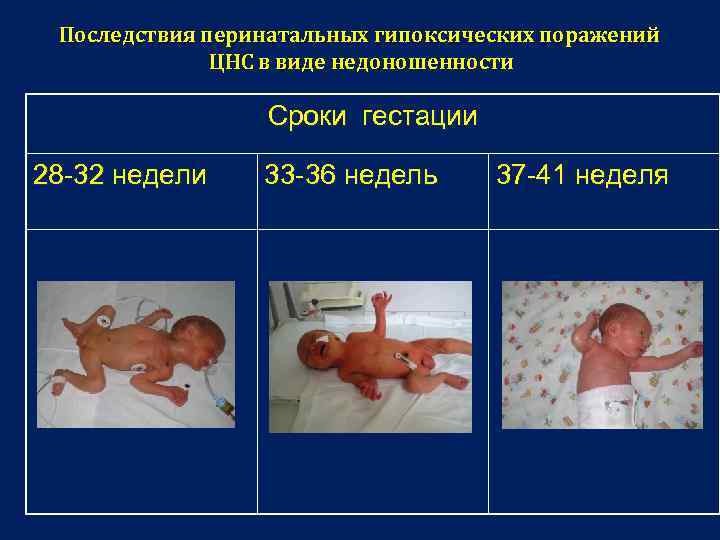
Последствия перинатальных гипоксических поражений ЦНС в виде недоношенности Сроки гестации 28 -32 недели 33 -36 недель 37 -41 неделя
Последствия перинатальных гипоксических поражений ЦНС

Последствия перинатальных поражений ЦНС у детей первого года жизни (Классификация РАСПМ, 2002) Этиология и патогенетическая основа Основные клинические синдромы Последствия церебральной ишемии-гипоксии I-II ст. Доброкачественная внутричерепная гипертензия Расстройство вегетативной нервной системы Гиперактивное поведение, гипервозбудимость Нарушение моторного развития Сочетанные формы задержки Курабельные эпилептические синдромы, симптоматические судороги и др.

Принципы восстановительного лечения детей первого года жизни с последствиями перинатальных гипоксических поражений ЦНС

3 основных этапа в восстановительном лечении детей с перенесенной гипоксией: первый - отделение патологии новорожденных, неврологическое отделение детской больницы, ку а д непосредственно из родильного дома направляют детей, перенесших внутриутробную гипоксию, асфиксию в родах; второй - послебольничный, который может осуществляться в реабилитационном отделении больницы или восстановительном центре; третий - амбулаторно-поликлинический, может проходить под наблюдением врача поликлиники или в домашних условиях.

В зависимости от характера патологии ЦНС ребенок находится в стационаре в течение 1— 2 месяцев. Прием препаратов можно сочетать с массажем. Например, у детей с синдромом угнетения часто встречается ослабление или полное угнетение сосательного рефлекса. Его восстановление идет медленно, и с первых дней пребывания в стационаре можно стимулиро ать этот рефлекс в массажем мускулатуры, участвующей в акте сосания и глотания, точечной стимуляцией. Локальный массаж ладоней и стоп детей начинают с 7 дня жизни. Оптимальные сроки назначения лечебной физкультуры: при легкой степени поражения нервной системы - 14 день жизни, при среднетяжелой – 20 день жизни, при тяжелой – 23 день.

На втором и третьем этапах в составлении индивидуальной программы восстановительного лечения принимают участие специалисты: педиатр, невролог, врач функциональной диагности и, физиотерапевт, специалист к ЛФК, психолог, другие специалисты (ортопед, кардиолог, офтальмолог, сурдолог). Существенное значение в уточнении степени нарушений функции ЦНС, зрения, слуха имеют специальные методы: реоэнцефалография, электроэнцефалография, эхоэнцефалография, аудиометрия, исследование полей зрения, глазного дна, рентгенография черепа, в тяжелых случаях – компьютерная томография и др. Восстановительное лечение осуществляют с использованием рационального питания, лечебной физической культуры и массажа, бальнео-, теплолечения, психолого-педагогической коррекции и др.


Показания До 1 месяца 1 месяц 1 год Гипоксические поражения ЦНС Перинатальное поражение ЦНС Недоношенность (в том числе менее 32 недель) Синдром мышечной дистонии Нарушение периферического кровообращения Синдром вегето висцеральных нарушений Спинальные нарушения (ишемия) в шейном Задержка развития тонкой отделе (паретичные или патологические моторики установки) Невозможность по тяжести состояния использовать общепринятые методы реабилитации Задержка речевого развития

Методика включает: 1) Поглаживание наружной и внутренней поверхности руки ребенка от периферии к центру – по 6 раз каждую руку; 2) Спиралевидные поглаживания с легким нажимом по раскрытой ладони ребенка с выводом большого пальца – по 10 раз; 3) Разгибание и сгибание большого пальца – по 10 раз; 4) Точечные нажатия большим и указательным пальцами на середину каждой фаланги каждого пальца руки по направлению о кончика к основанию; 5) Отведение и приведение большого пальца руки ребенка вперед-назад по кругу

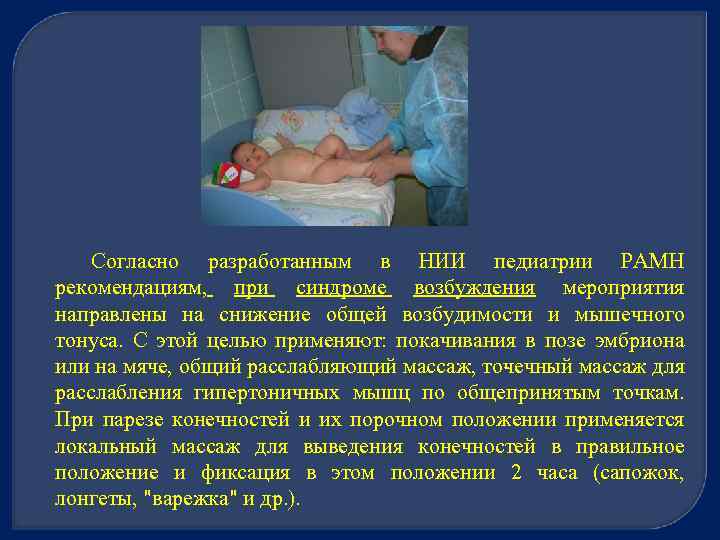
Согласно разработанным в НИИ педиатрии РАМН рекомендациям, при синдроме возбуждения мероприятия направлены на снижение общей возбудимости и мышечного тонуса. С этой целью применяют: покачивания в позе эмбриона или на мяче, общий расслабляющий массаж, то ечный массаж для ч расслабления гипертоничных мышц по общеприня ым точкам. т При парезе конечностей и их порочном положении применяется локальный массаж для выведения конечностей в правильное положение и фиксация в этом положении 2 часа (сапожок, лонгеты, "варежка" и др. ).

При синдроме угнетения нервной системы следует помнить, что после общей вялости, мышечной гипотонии, гипорефлексии через период ложной нормализации может наступить период спастических явлений, поэтому приемы стимуляции можно применять только при стойком угнетении нервной системы без динамики неврологического статуса в течение месяца. Для активизации нервной системы при еняют: общий поглаживающий м массаж, стимуляцию рефлексов спинального автоматизма с помощью рефлекторных упражнений, укреп яющий массаж мышц л спины, ягодичных мышц, мышц живота и паретич-ных конечностей. При необходимости - лечение положением, упраж ения в воде, направленные на стимуляцию рефлекторных н движений и повышение общей активности ребенка, подводный стимулирующий массаж.

При синдроме внутричерепной гипертензии начинать занятия можно при стабилизации внутричерепного давления. Методика массажа и лечебной гимнастики зависят от наличия ведущих симптомов: возбуждения и мышечного гипертонуса или вялости и мышечной гипотонии. Во время занятия следует избегать резких движений, резких перемен позы. При этом синдроме особенно эффективны упражнения в воде.


Метод «сухой иммерсии» в восстановительном лечении детей с последствиями перинатальных поражений ЦНС

Показания к проведению сухой иммерсии Перинатальные поражения ЦНС (синдром гипервозбудимости (с 10 20 дней жизни), угнетения (с рождения), мышечного гипертонуса (с рождения), кефалогематома (с 14 дня жизни); Противопоказания: Тяжелое состояние ребенка, острый период травмы ЦНС, острый период инфекционных заболеваний, острый отит, распространенные кожные заболевания.

Метод «сухой иммерсии» Хорошо зарекомендовавшим средством является метод «сухой иммерсии» , используемый в восстановительном лечении детей до 3 месяцев жизни. Он особенно эффективен для недоношенных детей. Метод основан на частичной имитации внутриутробного состояния ребенка и заключается в помещении ребенка на полиэтиленовую пленку, свободно лежащую на поверхности воды. Температура воды от 35, 5˚С до 37˚С. Первый сеанс: 10 15 минут, последующие: 30 40 минут. Во время проведения сеансов дети с преобладанием синдрома возбуждения успокаиваются, часто засыпают, у них отмечают снижение мышечного тонуса; угнетенные дети слегка активизируются, улучшается окраска кожных покровов: исчезает "мраморный" рисунок. Снижение частоты развития инфекционно—воспали тельных процессов свидетельствует о возможном иммунокорригирующем эффекте этого метода (по типу воздушной ванны).

Кроватка «Сатурн» в восстановительном лечении детей с последствиями перинатальных поражений ЦНС

Структурно резонансная электромагнитная терапия – это новый метод, заключающийся в коррекции нарушенных функций органов и систем детей посредством воздействия электромагнитным излучением, при котором лечебный эффект усиливается при синхронизации ритмов действующего фактора и соответствующей функциональной системы организма . Под действием электромагнитного излучения происходят изменения, которые реализуются на всех уровнях организации живой материи: субклеклеточном, тканевом, органном, системном. Лекарственный электро форез способствует улучшению крово , лимфообращения, рассасыванию продуктов воспаления и улучшению двигательных функций. Воздействие на воротни ковую зону улучшает мозговое кровообращение, стимулирует регуляторную деятельность головного мозга.
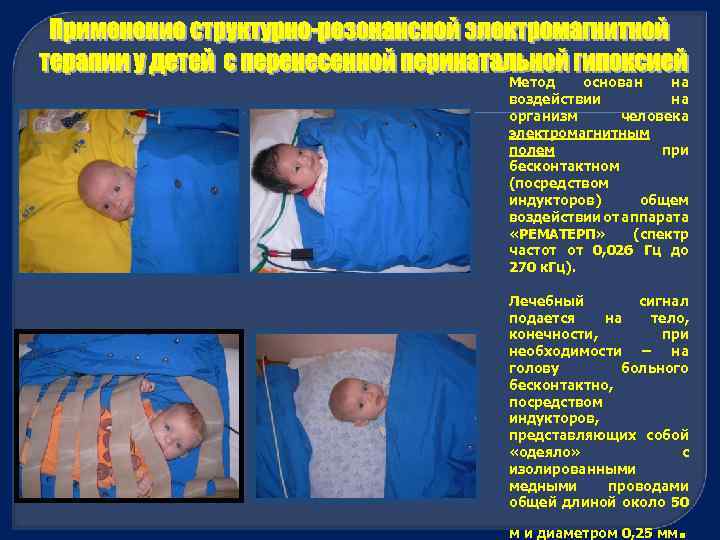
Метод основан на воздействии на организм человека электромагнитным полем при бесконтактном (посредством индукторов) общем воздействии от аппарата «РЕМАТЕРП» (спектр частот от 0, 026 Гц до 270 к. Гц). Лечебный сигнал подается на тело, конечности, при необходимости – на голову больного бесконтактно, посредством индукторов, представляющих собой «одеяло» с изолированными медными проводами общей длиной около 50 м и диаметром 0, 25 мм .

Теплолечение Тепловые процедуры вызывают согревание тканей, расширение сосудов, усиливают крово и лимфообращение, улучшают регенераторные про цессы, снижают мышечный тонус. Рефлекторно развиваются из менения состояния сердечно сосудистой и нервной систем, дыхания, обмена веществ. Для теплолечения, в основном, традиционно используют озокерит, песок, горячие укутывания. Озокерит содержит некоторые химические, биоло гически активные вещества (эстрогены, холиноподобные вещества), которые могут проникать в организм через нагретую кожу.

Озокерит — воскообразная масса от темно-коричневого до черного цвета — вещество нефтяного происхождения. Озокерит содержит парафин, минеральные масла, смолы и другие вещества Клинический опыт: наиболее благоприятные результаты достигаются при лечении им воспалительных и обменно дистрофических заболеваний. Озокеритные аппликации положительно влияют на воспалительные процессы, ускоряют восстановительные процессы, повышают иммунные показатели, нормализируют тонус вегетативной нервной системы, стимулируют кровообращение. Включение аппликаций озокерита в лечебный комплекс повышает эффективность курортной терапии при лечении заболеваний органов пищеварения, мочевыделения и обмена веществ.

Показания к применению озокерита у детей: болезни и травмы периферических нервов, спинного мозга; болезни суставов и позвоночника дистрофического и воспалительного характера в подострой или хронической стадии; последствия повреждений опорно-двигательного аппарата; болезни внутренних органов (хроническая пневмония, плеврит, гепатит, холецистит, гастрит, колит, язвенная болезнь желудка и двенадцатиперстной кишки); хронические воспалительные заболевания уха, горла, носа; болезни кожи; болезни периферических сосудов конечностей в начальных стадиях, хронический тромбофлебит. Противопоказания: лихорадочные состояния, декомпенсация сердечно сосудистой системы, острые и подострые заболевания сердца, тяжелых формах гипертензии, эмфизема легких, бронхиальная астма, дистрофии, туберкулез, доброкачественные и злокачественные опухоли, наклонности к кровотечениям, заболевания крови, каллезные и склонные к пенетрации язвы желудка и двенадцатиперстной кишки, язвенные энтероколиты, тяжелые заболевания печени, гангренозные формы облитерирующего эндартериита, острые и подострые тромбофлебиты, тиреотоксикоз, эпилепсиия, нагноительные процессы в органах малого таза.

Техника проведения процедур Озокерит нагревают до необходимой температуры (детям 48 52 градуса)в электрических парафинонагревателях или на водяной бане. При повторном использовании озокерита к нему добавляют 25% вещества, не бывшего в употреблении. Способы применения озокерита: У детей наиболее часто применяют салфетно аппликационной способ (сложенную в 8 10 слоев марлю погружают в расплавленный озокерит t 50 55 С, отжимают и накладывают на место воздействия, прикрывают клеенкой, а потом одеялом или ватником); Обычно процедуры проводят ежедневно или через день, длительность процедуры от 15 до 30 40 мин. , курс лечения 10 20 процедур. После процедуры следует отдыхать 30 40 мин. Повторять курсы лечения можно с промежутками не менее 3 4 мес. Пожилым и детям озокерит нагревают до более низкой температуры (48 52 С); длительность процедуры сокращают до 15 20 мин.

Действие озокерита на организм складывается из температурного, механического и химического факторов. Температурный: конвекционная передача тепла в озокерите выражена слабо, поэтому при нанесении его на кожу быстро образуется слой, температура которого близка к температуре кожи, и передача тепла в организм из вышележащих слоев происходит медленно. Это дает возможность применять озокерит с высокой температурой (60 70 С) без боязни вызвать ожог. Механический фактор: обусловлен его способностью при застывании уменьшаться в объеме на 10 12%, что сопровождается легким сдавлением подлежащих тканей (компрессионное действие). Это способствует более глубокому распространению тепла. Наиболее выражено компрессионное действие озокерита при круговых аппликациях, когда участок тела охватывается со всех сторон, например, на конечностях, при этом уменьшается отек тканей, т. к. благодаря тепловому воздействию улучшается отток тканевой жидкости и лимфы. Химическое действие озокерита обусловлено наличием в нем биологически активных веществ (оказывающих эстрогеноподобное, ацетилхолиноподобное действие), способных проникать через неповрежденную кожу в организм и, поступая в кровяное русло, вызывать парасимпатикотонический эффект. В озокерите содержатся также вещества, обладающие антибиотическими свойствами. Установлено, что озокерит может оказывать противовоспалительное, рассасывающее, болеутоляющее, антиспастическое, десенсибилизирующее действие, стимулирует процессы регенерации.

Бальнеотерапия С учетом особенностей кожного покрова детей (тонкий эпидермис, богатство кровоснабжения, нервной рецепции, активное участие кожи в процессах обмена), обосно ано широкое применение в водных процедур. У малышей можно применять искусственно приготовленные хлоридные натриевые ванны. Наличие в воде растворенных солей усиливает температурное, механическое действие ванны благодаря поступлению химических ингредиентов в ткани и более активному образованию в коже биологически активных веществ. Под влиянием растворенных солей меняется импульсация с периферии, что сказывается на течении регулирующих нейрогормональных процессов, улучшается кровоснабжение головного мозга и мышечной ткани.

ЛЕКАРСТВЕННЫЙ ПРЕПАРАТ L-КАРНИТИНА ЭЛЬКАР® МНН: левокарнитин Фармакотерапевтическая группа: метаболическое средство Форма выпуска: раствор для приема внутрь 300 мг/мл флаконы по 25 мл, 50 мл, 100 мл флаконы по 25 мл № 10 – для спорта (рег. №ЛСР 006143/10) раствор для инъекций 100 мг/мл (рег. №ЛСР 002224/08)

ЭЛЬКАР 2005 г безрецептурная форма лекарственная форма 2000 г на рынке России определено значение карнитина 1959 г для β-окисления жирных кислот 1905 г карнитин выделен из экстракта мышечной ткани русскими учеными П. З. Кримбергом и В. С. Гулевичем
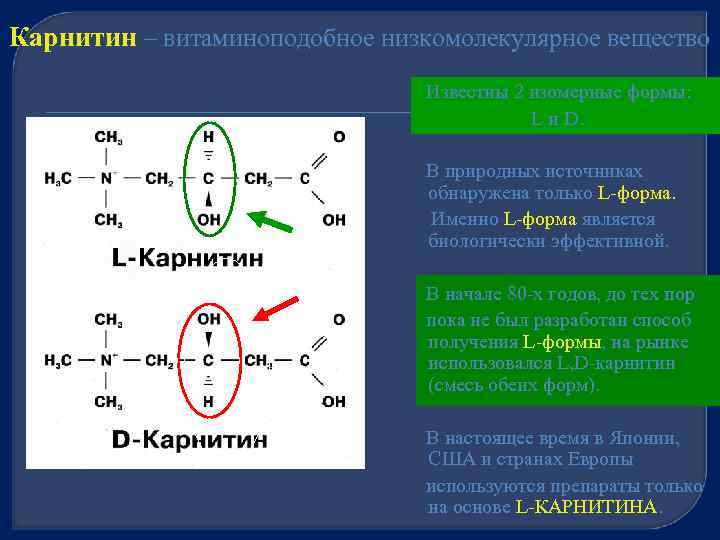
Карнитин – витаминоподобное низкомолекулярное вещество Известны 2 изомерные формы: L и D. В природных источниках обнаружена только L-форма. Именно L-форма является биологически эффективной. В начале 80 -х годов, до тех пор пока не был разработан способ получения L-формы, на рынке использовался L, D-карнитин (смесь обеих форм). В настоящее время в Японии, США и странах Европы используются препараты только на основе L-КАРНИТИНА.

D-карнитин Управлением по контролю лекарственных препаратов и пищевых продуктов (FDA) США запрещен ввоз и использование D, L карнитина в качестве лекарств и пищевых добавок. 1984 г.

D-карнитин Нарушает биосинтез в печени и последующий транспорт L карнитина в миокард, скелетные мышцы и почки 1995 г. Steiger B. , et al. Biochem. J. 1998 г. Shennam DB. , et al. Biochem Biophys Acta Снижает способности к выполнению физической нагрузки 1995 г. Watanabe S. , et al. Japan Heart J. ,

КАРНИТИН природное вещество, родственное витаминам группы В. Участвует в процессах обмена веществ в качестве переносчика длинноцепочечных жирных кислот (пальмитиновой и др. ) из цитоплазмы в митохондрии, где эти кислоты подвергаются процессу ß окисления с образованием АТФ и ацетил Ко. А. Улучшает белковый и жировой обмен, повышает секрецию и ферментативную активность желудочного и кишечного соков, улучшает усвоение пищи, снижает избыточную массу тела и уменьшает содержание жира в мышцах. Повышает устойчивость к физическим нагрузкам, угнетает образование кетокислот и анаэробный гликолиз, уменьшает степень лактатацидоза, способствует экономному расходованию гликогена и увеличивает его запасы в печени и мышцах. Оказывает анаболическое и липолитическое действие, нормализует повышенный основной обмен при гипертиреозе, являясь частичным антагонистом тироксина.
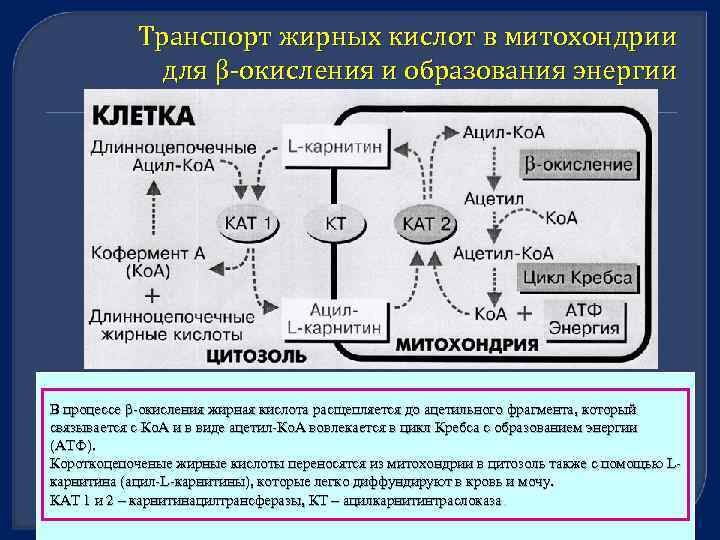
Транспорт жирных кислот в митохондрии для β окисления и образования энергии В процессе β-окисления жирная кислота расщепляется до ацетильного фрагмента, который связывается с Ко. А и в виде ацетил-Ко. А вовлекается в цикл Кребса с образованием энергии (АТФ). Короткоцепоченые жирные кислоты переносятся из митохондрии в цитозоль также с помощью Lкарнитина (ацил-L-карнитины), которые легко диффундируют в кровь и мочу. КАТ 1 и 2 – карнитинацилтрансферазы, КТ – ацилкарнитинтраслоказа.
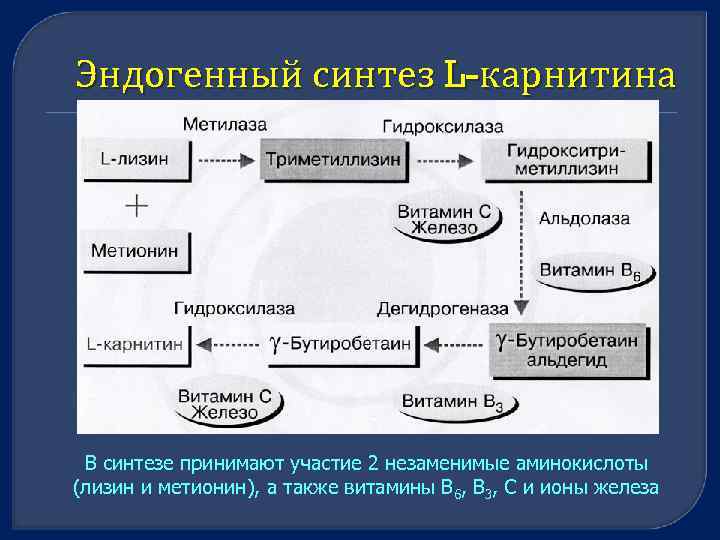
Эндогенный синтез L-карнитина В синтезе принимают участие 2 незаменимые аминокислоты (лизин и метионин), а также витамины В 6, В 3, С и ионы железа

Недостаточность L карнитина Недоношенность Искусственное вскармливание Несбалансированное питание Анемии Стресс Замедление темпов физического и умственного развития Иммунодефицитные состояния Митохондриальная патология
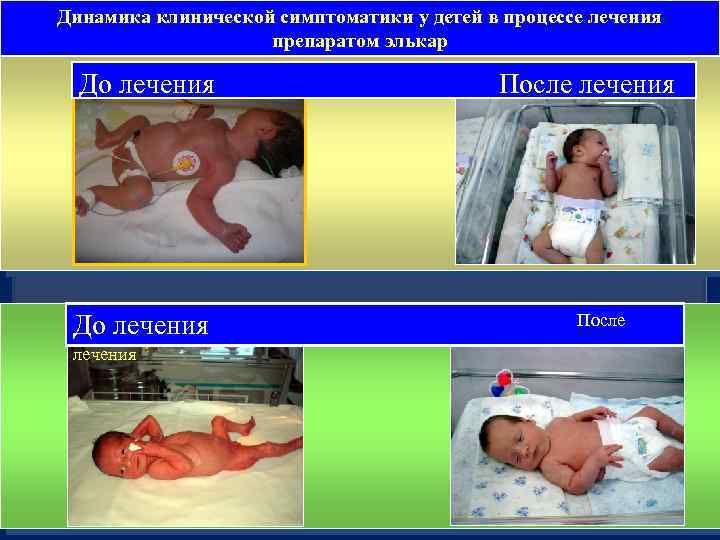
Динамика клинической симптоматики у детей в процессе лечения препаратом элькар До лечения После
ПОРТАЛ ДЛЯ РОДИТЕЛЕЙ О ДЕТЯХ: http: //www. baby-inform. ru (тесты о развитии детей)

ПОРТАЛ ДЛЯ РОДИТЕЛЕЙ О ДЕТЯХ http: //www. baby-inform. ru

Информационное обеспечение

ПОКАЗАНИЯ К ПРИМЕНЕНИЮ препарата ЭЛЬКАР В ПЕДИАТРИИ 1 Перинатальная патология и заболевания у детей первого года жизни Нарушения физического и нервно-психического развития Вегетодистония и другие диэнцефальные нарушения Патология сердечно-сосудистой системы Патология эндокринной системы Патология почек и мочевой системы Часто болеющие дети Аллергические заболевания Оперативные вмешательства Профилактическая медицина и спорт Все приводимые показания и методические рекомендац разработаны в ведущих медицинских НИИ и ВУЗах Росси
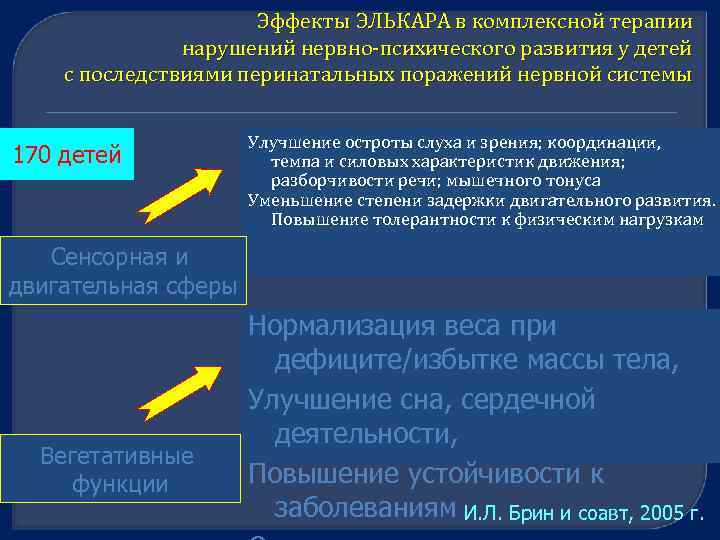
Эффекты ЭЛЬКАРА в комплексной терапии нарушений нервно психического развития у детей с последствиями перинатальных поражений нервной системы 170 детей Улучшение остроты слуха и зрения; координации, темпа и силовых характеристик движения; разборчивости речи; мышечного тонуса Уменьшение степени задержки двигательного развития. Повышение толерантности к физическим нагрузкам Сенсорная и двигательная сферы Вегетативные функции Нормализация веса при дефиците/избытке массы тела, Улучшение сна, сердечной деятельности, Повышение устойчивости к заболеваниям И. Л. Брин и соавт, 2005 г.
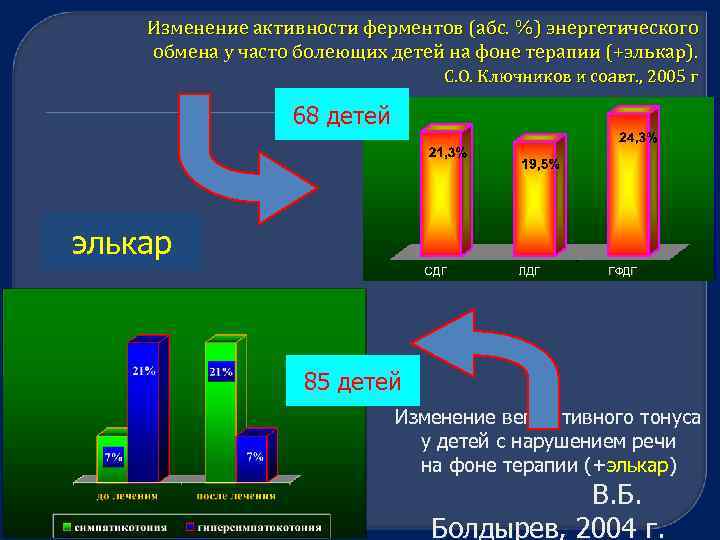
Изменение активности ферментов (абс. %) энергетического обмена у часто болеющих детей на фоне терапии (+элькар). С. О. Ключников и соавт. , 2005 г 68 детей элькар 85 детей Изменение вегетативного тонуса у детей с нарушением речи на фоне терапии (+элькар) В. Б. Болдырев, 2004 г.

Применение Элькара (L-карнитина) в спортивной медицине (д. м. н. , профессор Балыкова Л. А. _) 2010 г. В ходе интенсивных физических упражнений содержание свободного карнитина в мышцах падает весьма значительно (до 0. 5 м. М/кг влажного веса мышцы) (Karlic H. , Lohninger A. , 2004). Этот эффект лежит в основе снижения окисления жирных кислот в плазме и триацилглицеролов в мышцах и падения производительности при интенсивной нагрузке (Brass E. P. , Hiatt W. R. , 1998). Прием экзогенного карнитина (4 г/сут в течение недели) в сочетании с физической нагрузкой способен повышать запасы карнитина в мышцах (Lee J. K. et al. , 2007).
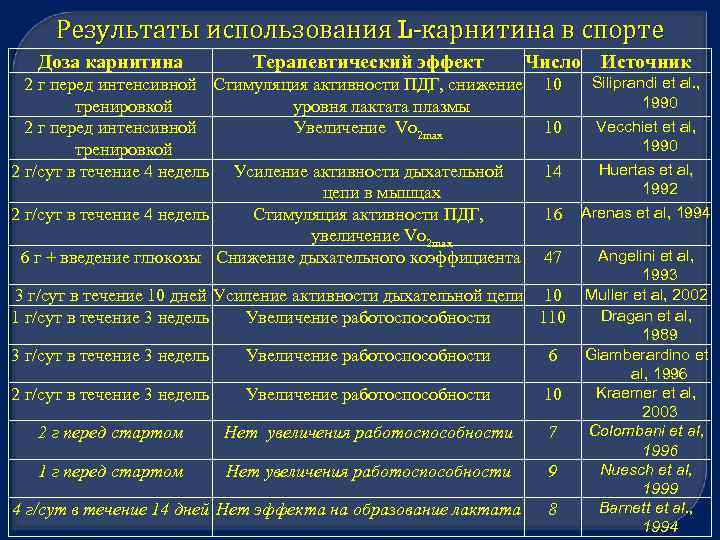
Результаты использования L карнитина в спорте Доза карнитина Терапевтический эффект 2 г перед интенсивной Стимуляция активности ПДГ, снижение тренировкой уровня лактата плазмы 2 г перед интенсивной Увеличение Vo 2 max тренировкой 2 г/сут в течение 4 недель Усиление активности дыхательной цепи в мышцах 2 г/сут в течение 4 недель Стимуляция активности ПДГ, увеличение Vo 2 max 6 г + введение глюкозы Снижение дыхательного коэффициента Число Источник 10 10 14 16 Arenas et al, 1994 47 Angelini et al, 1993 Muller et al, 2002 Dragan et al, 1989 Giamberardino et al, 1996 Kraemer et al, 2003 Colombani et al, 1996 Nuesch et al, 1999 Barnett et al. , 1994 3 г/сут в течение 10 дней Усиление активности дыхательной цепи 10 1 г/сут в течение 3 недель Увеличение работоспособности 110 3 г/сут в течение 3 недель Увеличение работоспособности 6 2 г/сут в течение 3 недель Увеличение работоспособности 10 2 г перед стартом Нет увеличения работоспособности 7 1 г перед стартом Нет увеличения работоспособности 9 4 г/сут в течение 14 дней Нет эффекта на образование лактата Siliprandi et al. , 1990 Vecchiet et al, 1990 Huertas et al, 1992 8

L-карнитин ускоряет восстановление после нагрузок Карнитин снижает ощущение болезненности и улучшает кровоток в мышцах за счет вазодилатирующего и антиоксидантного эффекта (Volek J. S. et al. , 2002; Coelho C. F. et al. , 2005; Dutta A. et al. , 2008). Карнитин участвует в энергообеспечении клеток эндотелия сосудов, а при ишемии эндотелиальные клетки, подвергаясь действию оксидативного стресса, теряют карнитин, что приводит к нарушению эндотелиальной функции и регуляции периферического кровообращения (Hulsmann W. C. , Dubelaar M. L. , 1992). Дотация карнитина позволяет предотвратить карнитиновый дефицит в эндотелиальных клетках, улучшить регуляцию кровообращения и повысить доставку кислорода к мышцам во время нагрузки и в восстановительный период.

Восстановление частоты сердечных сокращений Нормализация АД Регресс гипертрофии миокарда Антиаритмическое действие Исчезновение признаков электрической нестабильности миокарда Уменьшение выраженности биохимических маркеров повреждения миокарда Восстановление циркадной структуры и вегетативной регуляции ритма сердца Дополнительные положительные эффекты (антианемическое иммуномодулирующее, коррекция веса)

Перспективы использования Элькара в спортивной фармакологии Благодаря важной роли в процессе обеспечения, низкой токсичности и Регистрационный ном ЛСР – 006143/10 широкому спектру действия, Элькар способен оказывать не только профилактическое, но и лечебное действие в спортивной медицине. Целесообразным является использование L карнитина в игровых видах спорта и видах спорта, тренирующих преимущественно качество выносливости. Препарат рациональнее исполь зовать курсами не менее 4 недель в ФОРМА ВЫПУСКА предсоревновательный период. ДЛЯ СПОРТСМЕНОВ:

РЕКОМЕНДУЕМЫЕ ДОЗЫ ЭЛЬКАР® 300 мг/мл v Дети 1 -го года жизни до 6 месяцев: по 5 капель 2 3 раза в день (до 150 мг/сут) v Дети в возрасте от 6 до 12 месяцев: по 5 капель 3 раза в день (до 225 мг/сут) v Дети – от 1 до 3 лет: по 8 капель 2 раза в день (до 300 мг/сут) v Дети – от 3 до 6 лет: по 5 капель 2 3 раза в день (до 1000 мг/сут) v Дети – от 6 до 12 лет: от 11 до 16 капель (0, 2 0, 3 г) 2 3 раза в день (максимальная доза до 1500 мг/сут) v Дети старше 12 лет: по ½ мерной ложки 2 3 раза в день (до 2000 мг/сут)

Формы выпуска

Программы восстановительного лечения детей с последствиями перинатальных гипоксических поражений ЦНС

Последние исследования доказали взаимосвязь между клиническими синдромами поражений ЦНС в периоде новорожденности и их последствиями: так, на основе синдрома угнетения формируется синдром дефицита внимания без гиперактивности (СДВ), на основе синдрома возбуждения синдром дефицита внимания с гиперактивностью (СДВГ), синдром мышечной гипертонии приводит к возникновению нарушений общей и тонкой моторики и др. (Барашнев Ю. И. , 2000). При этом особое внимание вызывает проблема СДВГ (Брязгунов И. П. , 2006). СДВГ проявляется двигательной расторможенностью, импульсивностью, сниженным вни манием, причем если с возрастом у большинства двигательная подвижность нормализуется, то нарушения вни мания и повышенная эмоциональность сохраняются в 40 50% случаев даже в зрелом возрасте, вызывая значительную психологи ческую дезадаптацию (Каплан Г. И. , 1994), а в 6 8% СДВГ трансформируется в серьёзные психопатологические нарушения, алкоголизм и наркоманию (Barkley R. A. , 1997; Халецкая О. В. , 1998).

Признаки Синдрома дефицита внимания с гиперактивностью (СДВГ) Измерения Признаки I. Нарушения внимания 1. Ребёнок не может сосредоточиться, делает много ошибок из за невнимательности. 2. Ему трудно поддерживать внимание при выполнении заданий или во время игр. 3. Легко отвлекается на посторонние стимулы. 4. Не может до конца закончить поставленную задачу. 5. Слушает, но кажется, что не слышит. 6. Избегает выполнения задач, требующих постоянного внимания. 7. Плохо организован. 8. Часто теряет личные вещи, необходимые в школе и дома (карандаши, книги, рабочие инструменты, игрушки). 9. Забывчив. II. Гиперактивность: 1. Ребёнок суетлив. 2. Неспособен усидеть на одном месте. 3. Много, но нецеленаправленно двигается (бегает, крутится, ерзает на своём месте). 4. Не может тихо, спокойно играть или заниматься чем либо на досуге. 5. Всегда нацелен на движение, ведёт себя как «perpetuum mobile» . 6. Болтлив. Импульсивность: 7. Часто начинает отвечать, не подумав и даже не дослушав вопрос. 8. С трудом дожидается своей очереди в различных ситуациях. В разговоре часто прерывает, мешает (пристаёт) окружающим. Гиперактивность/ импульсивность



кафедра реабилитация детей.ppt