ДМК Тимошенко 26М1.pptx
- Количество слайдов: 44
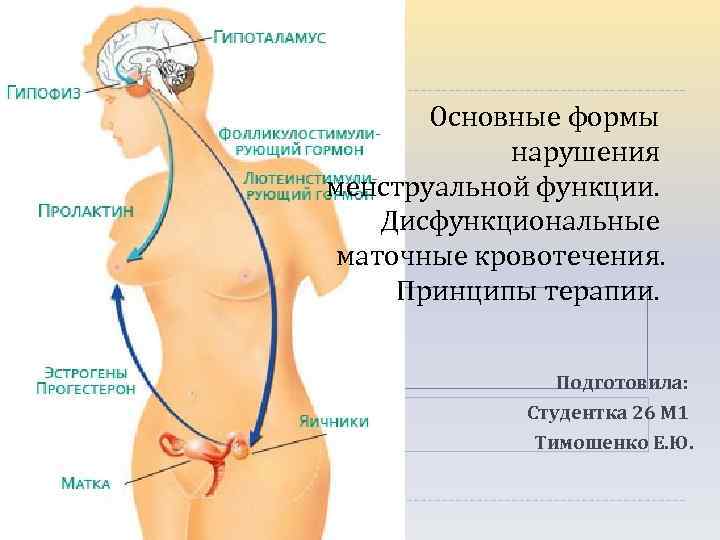 Основные формы нарушения менструальной функции. Дисфункциональные маточные кровотечения. Принципы терапии. Подготовила: Студентка 26 М 1 Тимошенко Е. Ю.
Основные формы нарушения менструальной функции. Дисфункциональные маточные кровотечения. Принципы терапии. Подготовила: Студентка 26 М 1 Тимошенко Е. Ю.
 Основные формы нарушения менструальной функции 1. Аменорея— отсутствие менструации в течение 6 и более месяцев у женщин в возрасте 16— 45 лет. 2. Гипоменструальный синдром (ГС) — это нарушение менструального цикла, характеризующееся урежением и укорочением менструации, уменьшением количества теряемой крови. ГС часто наблюдается в периоды становления и угасания менструальной функции — пубертатном и менопаузальном.
Основные формы нарушения менструальной функции 1. Аменорея— отсутствие менструации в течение 6 и более месяцев у женщин в возрасте 16— 45 лет. 2. Гипоменструальный синдром (ГС) — это нарушение менструального цикла, характеризующееся урежением и укорочением менструации, уменьшением количества теряемой крови. ГС часто наблюдается в периоды становления и угасания менструальной функции — пубертатном и менопаузальном.
 3. Дисфункциональные маточные кровотечения (ДМК): Ø пубертатного периода (МКПП) Ø репродуктивного возраста Ø в период пременопаузы Ø в период постменопаузы 4. Дисменорея – это циклически повторяющийся патологический процесс, который проявляется болезненными менструациями и сопровождается нарушением общего состояния женщины.
3. Дисфункциональные маточные кровотечения (ДМК): Ø пубертатного периода (МКПП) Ø репродуктивного возраста Ø в период пременопаузы Ø в период постменопаузы 4. Дисменорея – это циклически повторяющийся патологический процесс, который проявляется болезненными менструациями и сопровождается нарушением общего состояния женщины.
 Дисфункциональные маточные кровотечения (ДМК) — это ациклические маточные кровотечения, которые возникают вследствие функциональных нарушений в гипоталамо-гипофизарно-яичниковой системе и не связанные с явными анатомическими (органическими) изменениями в половых органах женщины, системными заболеваниями или осложнениями беременности.
Дисфункциональные маточные кровотечения (ДМК) — это ациклические маточные кровотечения, которые возникают вследствие функциональных нарушений в гипоталамо-гипофизарно-яичниковой системе и не связанные с явными анатомическими (органическими) изменениями в половых органах женщины, системными заболеваниями или осложнениями беременности.
 Этиология Хромосомные аномалии. Врожденное недоразвитие половых органов. Стрессы и психические или нервные заболевания (органические или функциональные). Нарушения питания (количественные и качественные), авитаминозы. Профессиональные вредности (воздействие некоторых химических веществ, физических факторов, радиации). Заболевания крови Инфекционные заболевания. Хронические экстрагенитальные заболевания. Метаболический синдром. Перенесенные гинекологические заболевания. Хирургические вмешательства. Травмы.
Этиология Хромосомные аномалии. Врожденное недоразвитие половых органов. Стрессы и психические или нервные заболевания (органические или функциональные). Нарушения питания (количественные и качественные), авитаминозы. Профессиональные вредности (воздействие некоторых химических веществ, физических факторов, радиации). Заболевания крови Инфекционные заболевания. Хронические экстрагенитальные заболевания. Метаболический синдром. Перенесенные гинекологические заболевания. Хирургические вмешательства. Травмы.
 Классификация I. По характеру нарушений менструального цикла и морфофункциональным изменениям: 1. Ановуляторные ДМК (однофазные): • кратковременная ритмическая персистенция фолликула; • длительная персистенция фолликула; • атрезия множества фолликулов. 2. Овуляторные ДМК (двухфазные): • гипофункция желтого тела; • гиперфункция желтого тела; • гипофункция зреющего фолликула; • гиперфункция зреющего фолликула.
Классификация I. По характеру нарушений менструального цикла и морфофункциональным изменениям: 1. Ановуляторные ДМК (однофазные): • кратковременная ритмическая персистенция фолликула; • длительная персистенция фолликула; • атрезия множества фолликулов. 2. Овуляторные ДМК (двухфазные): • гипофункция желтого тела; • гиперфункция желтого тела; • гипофункция зреющего фолликула; • гиперфункция зреющего фолликула.
 Классификация II. По возрасту: • пубертатного периода (ювенильные маточные кровотечения); • репродуктивного возраста; • пременопаузального периода; • постменопаузального периода.
Классификация II. По возрасту: • пубертатного периода (ювенильные маточные кровотечения); • репродуктивного возраста; • пременопаузального периода; • постменопаузального периода.
 Клинико-патофизиологическая характеристика ДМК 1. ДМК при ановуляторных менструальных циклах Ановуляторные МК носят ациклический характер и называются метропатиями. Основное – отсутствие овуляции и второй фазы цикла. Ановуляторный менструальный цикл при отсутствии обильных маточных кровотечений может не считаться патологическим явлением в период становления половой зрелости (до 1 -2 лет после менархе), при лактации и сразу после ее окончания и в предменопаузальном периоде. При обильных кровотечениях с нарушением самочувствия или работоспособности это является патологическим состоянием.
Клинико-патофизиологическая характеристика ДМК 1. ДМК при ановуляторных менструальных циклах Ановуляторные МК носят ациклический характер и называются метропатиями. Основное – отсутствие овуляции и второй фазы цикла. Ановуляторный менструальный цикл при отсутствии обильных маточных кровотечений может не считаться патологическим явлением в период становления половой зрелости (до 1 -2 лет после менархе), при лактации и сразу после ее окончания и в предменопаузальном периоде. При обильных кровотечениях с нарушением самочувствия или работоспособности это является патологическим состоянием.
 1). Кратковременная ритмическая персистенция фолликула (наблюдается в любом возрасте, чаще в детородном). Нарушение выработки Гн. РГ, ЛГ и ФСГ приводит к нарушению созревания фолликулов Нарушается стероидогенез Овуляции не происходит Фолликул продолжает функционировать Желтое тело не образуется Продолжительность такого цикла может быть от 20 до 40 дней и заканчиваться маточным кровотечением на фоне пролиферирующего эндометрия. Менструальноподобные МК без определенной продолжительности и интервалов между ними.
1). Кратковременная ритмическая персистенция фолликула (наблюдается в любом возрасте, чаще в детородном). Нарушение выработки Гн. РГ, ЛГ и ФСГ приводит к нарушению созревания фолликулов Нарушается стероидогенез Овуляции не происходит Фолликул продолжает функционировать Желтое тело не образуется Продолжительность такого цикла может быть от 20 до 40 дней и заканчиваться маточным кровотечением на фоне пролиферирующего эндометрия. Менструальноподобные МК без определенной продолжительности и интервалов между ними.
 2). Длительная персистенция фолликула Встречается у женщин в предменопаузальном периоде в 45 — 55 лет. Характерны инволютивные изменения регуляции репродуктивной функции - нарушения циркадного ритма продукции и выделения гормонов гипоталамуса и гипофиза при атрофических изменениях в эпифизе. Длительная персистенция фолликула, дальнейшая атрезия фолликула, овуляции нет желтого тела. Избыток и длительность воздействия эстрогенов приводит к пролиферативным изменениям эндометрия, который утолщается до патологических пределов с дистрофическими изменениями вследствие нарушения его трофики (тромбирование сосудов, некроз и отторжение). Отторжение эндометрия происходит отдельными участками - продолжительные обильные кровотечения.
2). Длительная персистенция фолликула Встречается у женщин в предменопаузальном периоде в 45 — 55 лет. Характерны инволютивные изменения регуляции репродуктивной функции - нарушения циркадного ритма продукции и выделения гормонов гипоталамуса и гипофиза при атрофических изменениях в эпифизе. Длительная персистенция фолликула, дальнейшая атрезия фолликула, овуляции нет желтого тела. Избыток и длительность воздействия эстрогенов приводит к пролиферативным изменениям эндометрия, который утолщается до патологических пределов с дистрофическими изменениями вследствие нарушения его трофики (тромбирование сосудов, некроз и отторжение). Отторжение эндометрия происходит отдельными участками - продолжительные обильные кровотечения.
 3). Атрезия множества фолликулов Встречается чаще в подростковом периоде. Поочередно происходит атрезия множества фолликулов в стадии доовуляционной зрелости. Отсутствие цирхорального ритма Гн. РГ и ациклическое выделением гонадотропных гормонов гипофиза. Отсутствие цикличности выработки стероидных гормонов при резком снижении уровня прогестерона. Это приводит к разрастанию (гиперплазии) и железисто-кистозным изменениям эндометрия. Кровотечения начинаются без каких-то определенных интервалов через 10— 15 дней, затем следуют 1— 2 месячные перерывы, продолжаются длительное время, сопровождаясь анемией.
3). Атрезия множества фолликулов Встречается чаще в подростковом периоде. Поочередно происходит атрезия множества фолликулов в стадии доовуляционной зрелости. Отсутствие цирхорального ритма Гн. РГ и ациклическое выделением гонадотропных гормонов гипофиза. Отсутствие цикличности выработки стероидных гормонов при резком снижении уровня прогестерона. Это приводит к разрастанию (гиперплазии) и железисто-кистозным изменениям эндометрия. Кровотечения начинаются без каких-то определенных интервалов через 10— 15 дней, затем следуют 1— 2 месячные перерывы, продолжаются длительное время, сопровождаясь анемией.
 2. ДМК при овуляторных менструальных циклах неполноценность зреющего фолликула (гипо- или гиперфункция) неполноценность жёлтого тела нарушения синтеза простагландинов, ФСГ или ЛГ. 1) Гипофункция желтого тела связана с коротким сроком функционирования желтого тела. Менструальный цикл укорочен (менее 21 дня) Характерно наличие мажущихся кровянистых выделений в течение 4— 5 дней перед менструацией. Фолликул созревает нормально, а желтое тело функционирует недолго или в период его жизни выделяется недостаточно прогестерона.
2. ДМК при овуляторных менструальных циклах неполноценность зреющего фолликула (гипо- или гиперфункция) неполноценность жёлтого тела нарушения синтеза простагландинов, ФСГ или ЛГ. 1) Гипофункция желтого тела связана с коротким сроком функционирования желтого тела. Менструальный цикл укорочен (менее 21 дня) Характерно наличие мажущихся кровянистых выделений в течение 4— 5 дней перед менструацией. Фолликул созревает нормально, а желтое тело функционирует недолго или в период его жизни выделяется недостаточно прогестерона.
 2) Гиперфункция желтого тела В основе лежит персистенция желтого тела. Менструация задерживается на несколько дней или недель и сопровождается обильным кровотечением. Происходят децидуальные изменения стромы эндометрия, неполное отторжение эндометрия. При персистировании желтого тела начинается созревание фолликула. Прогестерона выделяется недостаточно для полноценной секреторной фазы, что и препятствует быстрому интенсивному отторжению эндометрия.
2) Гиперфункция желтого тела В основе лежит персистенция желтого тела. Менструация задерживается на несколько дней или недель и сопровождается обильным кровотечением. Происходят децидуальные изменения стромы эндометрия, неполное отторжение эндометрия. При персистировании желтого тела начинается созревание фолликула. Прогестерона выделяется недостаточно для полноценной секреторной фазы, что и препятствует быстрому интенсивному отторжению эндометрия.
 3) Гипофункция и гиперфункция зреющего фолликула Гипофункция характеризуется снижением уровня эстрогенов в середине цикла, что приводит к появлению коротких менструальных циклов (каждые 2 недели). Кровотечения разной интенсивности — от мажущих до обильных. характерны затяжные менструации (обильные в первые 2— 3 дня и мажущиеся в последующем до 6— 7 дней), что обусловлено замедлением регенерации и пролиферации эндометрия. Гиперфункция зреющего фолликула характеризуется чрезмерной менструальной кровопотерей, чаще без нарушения регулярности цикла. Возникает на фоне гиперэстрогенемии.
3) Гипофункция и гиперфункция зреющего фолликула Гипофункция характеризуется снижением уровня эстрогенов в середине цикла, что приводит к появлению коротких менструальных циклов (каждые 2 недели). Кровотечения разной интенсивности — от мажущих до обильных. характерны затяжные менструации (обильные в первые 2— 3 дня и мажущиеся в последующем до 6— 7 дней), что обусловлено замедлением регенерации и пролиферации эндометрия. Гиперфункция зреющего фолликула характеризуется чрезмерной менструальной кровопотерей, чаще без нарушения регулярности цикла. Возникает на фоне гиперэстрогенемии.
 4) Нарушение продукции ФСГ и ЛГ или их соотношения Наблюдается в пубертатном периоде, когда могут чередоваться овуляторные циклы с ановуляторными. При снижении уровней ФСГ и ЛГ менструальные циклы продолжительные и заканчиваются обильными кровотечениями. При повышении уровня ФСГ менструальные циклы укорачиваются.
4) Нарушение продукции ФСГ и ЛГ или их соотношения Наблюдается в пубертатном периоде, когда могут чередоваться овуляторные циклы с ановуляторными. При снижении уровней ФСГ и ЛГ менструальные циклы продолжительные и заканчиваются обильными кровотечениями. При повышении уровня ФСГ менструальные циклы укорачиваются.
 Общие принципы обследования больных с ДМК 1. 2. 3. 4. Изучение общего и гинекологического анамнеза. Общее объективное обследование. Гинекологическое обследование. Лабораторная диагностика: а) ОАК и ОАМ; б) анализ крови на группу и резус-фактор; в) анализ крови на RW, HBs, ВИЧ; г) коагулограмма; д) биохимический анализ крови с определением уровня сывороточного железа. 5. Гормональные исследования: определение в динамике уровней ФСГ, ЛГ, эстрогенов, прогестерона.
Общие принципы обследования больных с ДМК 1. 2. 3. 4. Изучение общего и гинекологического анамнеза. Общее объективное обследование. Гинекологическое обследование. Лабораторная диагностика: а) ОАК и ОАМ; б) анализ крови на группу и резус-фактор; в) анализ крови на RW, HBs, ВИЧ; г) коагулограмма; д) биохимический анализ крови с определением уровня сывороточного железа. 5. Гормональные исследования: определение в динамике уровней ФСГ, ЛГ, эстрогенов, прогестерона.
 6. УЗИ (оценка толщины эндометрия, структуры миометрия позволяе выявить миому матки и очаги аденоматоза, визуализировать яичники с оценкой их размеров и структуры) Гистеросальпингография (ГСГ) с водорастворимыми контрастными растворами Гистероскопия (для выявления внутриматочной патологии). 7. Тесты функциональной диагностики (проводят при отсутствии кровотечения или после его остановки): а) измерение базальной температуры; б) гормональная кольпоцитология; в) исследование феномена арборизации слизи, симптома «зрачка» е) определение уровня половых гормонов в крови и моче. 8. Определение наличия хорионического гонадотропина в моче. 9. Диагностическое выскабливание цервикального канала и стенок полости матки с последующим гистологическим исследованием; 10. Консультации смежных специалистов (эндокринолог, гематолог, невропатолог).
6. УЗИ (оценка толщины эндометрия, структуры миометрия позволяе выявить миому матки и очаги аденоматоза, визуализировать яичники с оценкой их размеров и структуры) Гистеросальпингография (ГСГ) с водорастворимыми контрастными растворами Гистероскопия (для выявления внутриматочной патологии). 7. Тесты функциональной диагностики (проводят при отсутствии кровотечения или после его остановки): а) измерение базальной температуры; б) гормональная кольпоцитология; в) исследование феномена арборизации слизи, симптома «зрачка» е) определение уровня половых гормонов в крови и моче. 8. Определение наличия хорионического гонадотропина в моче. 9. Диагностическое выскабливание цервикального канала и стенок полости матки с последующим гистологическим исследованием; 10. Консультации смежных специалистов (эндокринолог, гематолог, невропатолог).
 Маточные кровотечения пубертатного периода патологические кровотечения, обусловленные отклонениями отторжения эндометрия у девочек–подростков с нарушенной циклической продукцией половых стероидных гормонов с момента первой менструации до 18 лет. Наиболее часто маточные кровотечения возникают у девочек–подростков в течение первых трех лет после менархе (Уварова Е. В. , Веселова Н. М. и соавт. ) маточные кровотечения, возникшие у девушек в течение 3 лет с менархе вне связи со специфическими гинекологическими заболеваниями, беременностью, абортами и родами (Bayer S. R. , De. Cherney A. H, . Strickland J. L. , Wall J. W. Cameron I. I. ) любое маточное кровотечение в возрасте от 10 до 20 лет можно обозначать МКПП, поскольку в этом возрастном периоде органические и функциональные причины наиболее взаимосвязаны (Гуркин Ю. А. , Коколина В. Ф. )
Маточные кровотечения пубертатного периода патологические кровотечения, обусловленные отклонениями отторжения эндометрия у девочек–подростков с нарушенной циклической продукцией половых стероидных гормонов с момента первой менструации до 18 лет. Наиболее часто маточные кровотечения возникают у девочек–подростков в течение первых трех лет после менархе (Уварова Е. В. , Веселова Н. М. и соавт. ) маточные кровотечения, возникшие у девушек в течение 3 лет с менархе вне связи со специфическими гинекологическими заболеваниями, беременностью, абортами и родами (Bayer S. R. , De. Cherney A. H, . Strickland J. L. , Wall J. W. Cameron I. I. ) любое маточное кровотечение в возрасте от 10 до 20 лет можно обозначать МКПП, поскольку в этом возрастном периоде органические и функциональные причины наиболее взаимосвязаны (Гуркин Ю. А. , Коколина В. Ф. )
 Этиопатогенез Предрасполагающие факторы: конституция (астенический, интерсексуальный, инфантильный типы) повышенная аллергизация неблагоприятные материально-бытовые, климатогеографические факторы влияние повреждающих воздействий в анте- и интранатальном периодах (недоношенность, резусконфликт, гестозы, осложненные роды и др. ) частые инфекционные заболевания в детском возрасте (грипп, тонзиллит, ревматизм).
Этиопатогенез Предрасполагающие факторы: конституция (астенический, интерсексуальный, инфантильный типы) повышенная аллергизация неблагоприятные материально-бытовые, климатогеографические факторы влияние повреждающих воздействий в анте- и интранатальном периодах (недоношенность, резусконфликт, гестозы, осложненные роды и др. ) частые инфекционные заболевания в детском возрасте (грипп, тонзиллит, ревматизм).
 Разрешающие факторы: § психические потрясения § физическая нагрузка § черепно-мозговая травма § острые инфекционные заболевания § недостаток или избыток массы тела. q Нарушение жирового обмена приводит к гипофункции аденогипофиза и яичников. q Хронический тонзиллит, тонзиллэктомии в год наступления менархе способствуют нарушениям менструальной функции центрального генеза. q Хронические заболевания гепатобилиарной системы влияют на гипоталамическую регуляцию. q Ревматизм приводит к снижению биосинтеза прогестерона.
Разрешающие факторы: § психические потрясения § физическая нагрузка § черепно-мозговая травма § острые инфекционные заболевания § недостаток или избыток массы тела. q Нарушение жирового обмена приводит к гипофункции аденогипофиза и яичников. q Хронический тонзиллит, тонзиллэктомии в год наступления менархе способствуют нарушениям менструальной функции центрального генеза. q Хронические заболевания гепатобилиарной системы влияют на гипоталамическую регуляцию. q Ревматизм приводит к снижению биосинтеза прогестерона.
 Этиопатогенез Основным в генезе МКПП является незрелость репродуктивной системы в сроки, близкие к менархе (до 3 лет). У девочек–подростков с МК имеется дефект отрицательной обратной связи яичников и гипоталамо–гипофизарной области ЦНС. Характерное для периода полового созревания увеличение уровня эстрогенов не приводит к уменьшению секреции ФСГ, что, в свою очередь, вызывает стимуляцию роста и развития сразу многих фолликулов. Сохранение более высокой, чем в норме, секреции ФСГ является фактором, тормозящим выбор и развитие доминантного фолликула из множества одновременно созревающих полостных фолликулов.
Этиопатогенез Основным в генезе МКПП является незрелость репродуктивной системы в сроки, близкие к менархе (до 3 лет). У девочек–подростков с МК имеется дефект отрицательной обратной связи яичников и гипоталамо–гипофизарной области ЦНС. Характерное для периода полового созревания увеличение уровня эстрогенов не приводит к уменьшению секреции ФСГ, что, в свою очередь, вызывает стимуляцию роста и развития сразу многих фолликулов. Сохранение более высокой, чем в норме, секреции ФСГ является фактором, тормозящим выбор и развитие доминантного фолликула из множества одновременно созревающих полостных фолликулов.
 Отсутствие овуляции и последующей выработки прогестерона жёлтым телом создаёт состояние хронического влияния эстрогенов на органы мишени, в том числе на эндометрий. При дефиците прогестерона эндометрий не подвергается секреторной трансформации, а гиперплазируется (избыточно пролиферирует) и претерпевает железисто-кистозные изменения. Кровотечение поддерживается повышенным образованием простагландинов Е 2 (вазодилататор) и простациклина (снижает агрегацию тромбоцитов), снижается образование и содержание простагландина F 2 а, который вызывает вазоконстрикцию; в эндометрии повышается фибринолитическая активность. Повышается чувствительность эндометрия к эстрогенам при одновременном снижении сократительной способности матки. Наличие в полости матки некротизированных тканей и сгустков крови способствует распространению восходящей инфекции и развитию эндометрита, изменениями гемокоагуляции и фибринолиза в сосудистом русле и нарушениями внутриматочного гемостаза, способствующими продолжению кровотечения.
Отсутствие овуляции и последующей выработки прогестерона жёлтым телом создаёт состояние хронического влияния эстрогенов на органы мишени, в том числе на эндометрий. При дефиците прогестерона эндометрий не подвергается секреторной трансформации, а гиперплазируется (избыточно пролиферирует) и претерпевает железисто-кистозные изменения. Кровотечение поддерживается повышенным образованием простагландинов Е 2 (вазодилататор) и простациклина (снижает агрегацию тромбоцитов), снижается образование и содержание простагландина F 2 а, который вызывает вазоконстрикцию; в эндометрии повышается фибринолитическая активность. Повышается чувствительность эндометрия к эстрогенам при одновременном снижении сократительной способности матки. Наличие в полости матки некротизированных тканей и сгустков крови способствует распространению восходящей инфекции и развитию эндометрита, изменениями гемокоагуляции и фибринолиза в сосудистом русле и нарушениями внутриматочного гемостаза, способствующими продолжению кровотечения.
 ДМК репродуктивного периода Особенности этиопатогенеза § § § нарушения функции гипоталамо-гипофизарнояичниковой системы: аборты эндокринные болезни стрессы инфекции интоксикации прием некоторых лекарственных средств (нейролептики).
ДМК репродуктивного периода Особенности этиопатогенеза § § § нарушения функции гипоталамо-гипофизарнояичниковой системы: аборты эндокринные болезни стрессы инфекции интоксикации прием некоторых лекарственных средств (нейролептики).
 Особенности ДМК репродуктивного периода Ановуляторные кровотечения возникают на фоне персистенции фолликулов с избыточной продукцией эстрогенов. Дефицит прогестерона на этом фоне способствует развитию в эндометрии железисто-кистозной гиперплазии. Недостаточность лютеиновой фазы. Кровотечения при этом менее интенсивные и длительные, чем при ановуляторных ДМК. Дифференциальную диагностику проводят: с задержкой частей плодного яйца, плацентарным полипом, внематочной беременностью миомой матки, полипами эндометрия, аденомиозом, аденокарциномой эндометрия, травмой эндометрия внутриматочными контрацептивами.
Особенности ДМК репродуктивного периода Ановуляторные кровотечения возникают на фоне персистенции фолликулов с избыточной продукцией эстрогенов. Дефицит прогестерона на этом фоне способствует развитию в эндометрии железисто-кистозной гиперплазии. Недостаточность лютеиновой фазы. Кровотечения при этом менее интенсивные и длительные, чем при ановуляторных ДМК. Дифференциальную диагностику проводят: с задержкой частей плодного яйца, плацентарным полипом, внематочной беременностью миомой матки, полипами эндометрия, аденомиозом, аденокарциномой эндометрия, травмой эндометрия внутриматочными контрацептивами.
 Клиника при МКПП • • • Выделяют гипоэстрогенный, гиперэстрогенный и нормоэстрогенный тип кровотечения q Наиболее часто выявляется гипоэстрогенный тип МКПП. q Концентрация эстрадиола в 2– 2, 5 раза ниже возрастных нормативных значений. Объективно: значительное несоответствие ювенильного облика ( «хрупкое» телосложение, степень развития вторичных половых признаков значительно отстаёт от возрастной нормы) и довольно высокого уровня психологического развития с элементами так называемого «перфекционизма» (стремление превосходить окружающих во всем). Матка в объёме значительно отстает от возрастной нормы, эндометрий тонкий, яичники в объёме немного превышают нормальные показатели. Уровень концентрации кортизола в плазме крови значительно превосходит нормальные значения. Отмечается постоянная готовность к стрессовым реакциям на фоне хронического влияния психогенных факторов.
Клиника при МКПП • • • Выделяют гипоэстрогенный, гиперэстрогенный и нормоэстрогенный тип кровотечения q Наиболее часто выявляется гипоэстрогенный тип МКПП. q Концентрация эстрадиола в 2– 2, 5 раза ниже возрастных нормативных значений. Объективно: значительное несоответствие ювенильного облика ( «хрупкое» телосложение, степень развития вторичных половых признаков значительно отстаёт от возрастной нормы) и довольно высокого уровня психологического развития с элементами так называемого «перфекционизма» (стремление превосходить окружающих во всем). Матка в объёме значительно отстает от возрастной нормы, эндометрий тонкий, яичники в объёме немного превышают нормальные показатели. Уровень концентрации кортизола в плазме крови значительно превосходит нормальные значения. Отмечается постоянная готовность к стрессовым реакциям на фоне хронического влияния психогенных факторов.
 Клиника q • • • Второе место по частоте выявления – это пациентки с нормоэстрогенным типом МКПП. в основном у пациенток в возрасте от 13 до 16 лет. Объективно: гармоничное развитие. размеры матки меньше возрастной нормы. содержание эстрадиола (194– 324 пмоль/л) при гиперсекреции ЛГ и кортизола. Повышенное содержание кортизола свидетельствует о высокой вероятности эмоционально-стрессового происхождения нормоэстрогенных маточных кровотечений.
Клиника q • • • Второе место по частоте выявления – это пациентки с нормоэстрогенным типом МКПП. в основном у пациенток в возрасте от 13 до 16 лет. Объективно: гармоничное развитие. размеры матки меньше возрастной нормы. содержание эстрадиола (194– 324 пмоль/л) при гиперсекреции ЛГ и кортизола. Повышенное содержание кортизола свидетельствует о высокой вероятности эмоционально-стрессового происхождения нормоэстрогенных маточных кровотечений.
 Клиника q Гиперэстрогенный тип наблюдается у пятой части больных с МКПП. q в начале (11– 12 лет) и конце (17– 18 лет) пубертатного периода. • уровень эстрадиола в пределах 329– 732 пмоль/л, что в 1, 5 раза выше возрастной нормы. • Объективно: дисгармоничное ускорение развития эффекторных органов и тканей репродуктивной системы в сочетании с физической акселерацией. • задержка формирования полноценного взаимодействия всех звеньев ЦНС. Пациентки физически развиты, но в психологическом плане могут обнаруживать незрелость в суждениях и поступках.
Клиника q Гиперэстрогенный тип наблюдается у пятой части больных с МКПП. q в начале (11– 12 лет) и конце (17– 18 лет) пубертатного периода. • уровень эстрадиола в пределах 329– 732 пмоль/л, что в 1, 5 раза выше возрастной нормы. • Объективно: дисгармоничное ускорение развития эффекторных органов и тканей репродуктивной системы в сочетании с физической акселерацией. • задержка формирования полноценного взаимодействия всех звеньев ЦНС. Пациентки физически развиты, но в психологическом плане могут обнаруживать незрелость в суждениях и поступках.
 Диагностика q Патогномоничным признаком МК является отсутствие структурной патологии эндометрия и подтверждение ановуляторного менструального цикла в период возникновения маточного кровотечения: уровень прогестерона в венозной крови на 21– 25 день менструального цикла менее 9, 5 нмоль/л монофазная базальная температура отсутствие преовуляторного фолликула по данным эхографии q При определении типа маточного кровотечения учитываются клинические особенности маточных кровотечений – полименоррея, метроррагия и менометроррагия.
Диагностика q Патогномоничным признаком МК является отсутствие структурной патологии эндометрия и подтверждение ановуляторного менструального цикла в период возникновения маточного кровотечения: уровень прогестерона в венозной крови на 21– 25 день менструального цикла менее 9, 5 нмоль/л монофазная базальная температура отсутствие преовуляторного фолликула по данным эхографии q При определении типа маточного кровотечения учитываются клинические особенности маточных кровотечений – полименоррея, метроррагия и менометроррагия.
 Меноррагией (гиперменорреей) обозначают маточное кровотечение у больных с сохраненным ритмом менструаций, у которых продолжительность кровяных выделений превысила > 7 дней и кровопотеря – > 80 мл, имеется незначительное количество сгустков крови в обильных кровяных выделениях, отмечено появление гиповолемических расстройств в менструальные дни и наличие железодефицитной анемии средней и тяжелой степени выраженности. Полименоррея – маточные кровотечения, возникающие на фоне регулярного укороченного менструального цикла (<21 дня). Метроррагия и менометроррагия – маточные кровотечения, не имеющие ритма, часто возникающие после периодов олигоменореи и характеризующиеся периодическим усилением кровотечения на фоне скудных или умеренных кровяных выделений.
Меноррагией (гиперменорреей) обозначают маточное кровотечение у больных с сохраненным ритмом менструаций, у которых продолжительность кровяных выделений превысила > 7 дней и кровопотеря – > 80 мл, имеется незначительное количество сгустков крови в обильных кровяных выделениях, отмечено появление гиповолемических расстройств в менструальные дни и наличие железодефицитной анемии средней и тяжелой степени выраженности. Полименоррея – маточные кровотечения, возникающие на фоне регулярного укороченного менструального цикла (<21 дня). Метроррагия и менометроррагия – маточные кровотечения, не имеющие ритма, часто возникающие после периодов олигоменореи и характеризующиеся периодическим усилением кровотечения на фоне скудных или умеренных кровяных выделений.
 Диагностика 1. 2. 3. 4. 5. 6. сбор анамнеза оценка физического и полового развития продолжительность кровяных выделений из влагалища <2 или >7 суток на фоне укорочения (<21 — 24 суток) или удлинения (>35 суток) менструального цикла кровопотеря >80 мл или субъективно более выраженная по сравнению с обычными менструациями наличие межменструальных или посткоитальных кровяных выделений гинекологическое обследование: данные осмотра, вагиноскопия, двуручное, ректально-абдоминальное исследования (позволяют исключить наличие инородного тела во влагалище, кондилом, новообразований во влагалище и на шейке матки). Оценивают состояние слизистой оболочки влагалища, эстрогенную насыщенность.
Диагностика 1. 2. 3. 4. 5. 6. сбор анамнеза оценка физического и полового развития продолжительность кровяных выделений из влагалища <2 или >7 суток на фоне укорочения (<21 — 24 суток) или удлинения (>35 суток) менструального цикла кровопотеря >80 мл или субъективно более выраженная по сравнению с обычными менструациями наличие межменструальных или посткоитальных кровяных выделений гинекологическое обследование: данные осмотра, вагиноскопия, двуручное, ректально-абдоминальное исследования (позволяют исключить наличие инородного тела во влагалище, кондилом, новообразований во влагалище и на шейке матки). Оценивают состояние слизистой оболочки влагалища, эстрогенную насыщенность.
 7. 8. 9. Оценка менструального календаря (меноциклограммы) Уточнение психологических особенностей пациентки Лабораторные исследования: клинический анализ крови; биохимический анализ крови — исследование концентраций глюкозы, креатинина, билирубина, мочевины, сывороточного железа, трансферрина; исследование концентраций гормонов в крови — определение концентраций тиреотропного гормона (ТТГ) и свободного тироксина (Т 4) для уточнения функции щитовидной железы эстрадиола, тестостерона, дигидроэпиандростерона-сульфата (ДЭАS) суточного ритма секреции кортизола для исключения врожденной гиперплазии коры надпочечников пролактина (не <3 раз) для исключения гиперпролактинемии прогестерона в сыворотке крови (на 21 -й день при 28 -дневном менструальном цикле или на 25 -й день при 32 -дневном) для подтверждения ановуляторного характера маточных кровотечений; тест толерантности к углеводам при СПКЯ и избыточной массе тела (индекс массы тела равен 25 кг/м 2 и выше).
7. 8. 9. Оценка менструального календаря (меноциклограммы) Уточнение психологических особенностей пациентки Лабораторные исследования: клинический анализ крови; биохимический анализ крови — исследование концентраций глюкозы, креатинина, билирубина, мочевины, сывороточного железа, трансферрина; исследование концентраций гормонов в крови — определение концентраций тиреотропного гормона (ТТГ) и свободного тироксина (Т 4) для уточнения функции щитовидной железы эстрадиола, тестостерона, дигидроэпиандростерона-сульфата (ДЭАS) суточного ритма секреции кортизола для исключения врожденной гиперплазии коры надпочечников пролактина (не <3 раз) для исключения гиперпролактинемии прогестерона в сыворотке крови (на 21 -й день при 28 -дневном менструальном цикле или на 25 -й день при 32 -дневном) для подтверждения ановуляторного характера маточных кровотечений; тест толерантности к углеводам при СПКЯ и избыточной массе тела (индекс массы тела равен 25 кг/м 2 и выше).
 10. Инструментальные методы исследования: мазок из влагалища на флору, диагностика с использованием ПЦР для исключения урогенитальной инфекции вагиноскопия, кольпоскопия рентгенография черепа с проекцией турецкого седла МРТ головного мозга при подозрении на опухоль головного мозга электроэнцефалография, реоэнцефалография УЗИ органов малого таза позволяет уточнить размер матки и состояние эндометрия для исключения беременности, порока развития матки и влагалища, патологии тела матки и эндометрия (аденомиоз, полипы или гиперплазия эндометрия, эндометрит), оценить размеры и структуру, объем яичников, исключить функциональные кисты — фолликулярные, желтого тела, объемные образования придатков матки По показаниям: аспирационная биопсия эндометрия, гистероскопия, раздельное диагностическое выскабливание слизистой цервикального канала и матки.
10. Инструментальные методы исследования: мазок из влагалища на флору, диагностика с использованием ПЦР для исключения урогенитальной инфекции вагиноскопия, кольпоскопия рентгенография черепа с проекцией турецкого седла МРТ головного мозга при подозрении на опухоль головного мозга электроэнцефалография, реоэнцефалография УЗИ органов малого таза позволяет уточнить размер матки и состояние эндометрия для исключения беременности, порока развития матки и влагалища, патологии тела матки и эндометрия (аденомиоз, полипы или гиперплазия эндометрия, эндометрит), оценить размеры и структуру, объем яичников, исключить функциональные кисты — фолликулярные, желтого тела, объемные образования придатков матки По показаниям: аспирационная биопсия эндометрия, гистероскопия, раздельное диагностическое выскабливание слизистой цервикального канала и матки.
 Лечение МК преследует 3 основные цели: 1. 2. 3. o o остановку кровотечения профилактику повторных кровотечений устранение постгеморрагической железодефицитной анемии. Обильное (профузное) маточное кровотечение, не купирующееся медикаментозной терапией, угрожающее жизни снижение гематокрита (ниже 80 г/л) и необходимость хирургического лечения и гемотрансфузии являются показанием для госпитализации больных. Выскабливание слизистой оболочки тела и шейки матки (раздельное) под контролем гистероскопа у девочек производится очень редко. Абсолютными показаниями к хирургическому лечению являются: острое профузное маточное кровотечение, не останавливающееся на фоне медикаментозной терапии при наличии гиперплазии эндометрия; наличие клинических и ультразвуковых признаков полипов эндометрия и/или цервикального канала.
Лечение МК преследует 3 основные цели: 1. 2. 3. o o остановку кровотечения профилактику повторных кровотечений устранение постгеморрагической железодефицитной анемии. Обильное (профузное) маточное кровотечение, не купирующееся медикаментозной терапией, угрожающее жизни снижение гематокрита (ниже 80 г/л) и необходимость хирургического лечения и гемотрансфузии являются показанием для госпитализации больных. Выскабливание слизистой оболочки тела и шейки матки (раздельное) под контролем гистероскопа у девочек производится очень редко. Абсолютными показаниями к хирургическому лечению являются: острое профузное маточное кровотечение, не останавливающееся на фоне медикаментозной терапии при наличии гиперплазии эндометрия; наличие клинических и ультразвуковых признаков полипов эндометрия и/или цервикального канала.
 Лечение 1. Использование ингибиторов перехода плазминогена в плазмин - Транексамовой или e–аминокапроновой кислоты. Транексамовая кислота назначается per os в дозе 4– 5 г в течение первого часа лечения, затем по 1 г каждый час до полной остановки кровотечения. Возможно внутривенное введение 4– 5 г препарата в течение 1–го часа, затем капельное введение по 1 г в час в течение 8 часов. Суммарная суточная доза не должна превышать 30 г. При больших дозах увеличивается опасность развития синдрома внутрисосудистого свертывания, а при одновременном применении эстрогенов – высокая вероятность тромбоэмболических осложнений. Возможно использование препарата в дозировке 1 г 4 раза в сутки с 1–го по 4–й день менструации, что уменьшает объем кровопотери на 50%.
Лечение 1. Использование ингибиторов перехода плазминогена в плазмин - Транексамовой или e–аминокапроновой кислоты. Транексамовая кислота назначается per os в дозе 4– 5 г в течение первого часа лечения, затем по 1 г каждый час до полной остановки кровотечения. Возможно внутривенное введение 4– 5 г препарата в течение 1–го часа, затем капельное введение по 1 г в час в течение 8 часов. Суммарная суточная доза не должна превышать 30 г. При больших дозах увеличивается опасность развития синдрома внутрисосудистого свертывания, а при одновременном применении эстрогенов – высокая вероятность тромбоэмболических осложнений. Возможно использование препарата в дозировке 1 г 4 раза в сутки с 1–го по 4–й день менструации, что уменьшает объем кровопотери на 50%.
 Нестероидные противовоспалительные препараты НПВП – ибупрофен, за счет подавления активности циклооксигеназы типа 1 и 2, регулирет метаболизм арахидоновой кислоты, снижает продукцию простагландинов и тромбоксанов в эндометрии, уменьшая объем кровопотери во время менструации на 30– 38%. Ибупрофен назначается по 400 мг каждые 4– 6 часов (суточная доза 1200– 3200 мг) в дни меноррагий. Эффективность НПВП сопоставима с эффективностью аминокапроновой кислоты и комбинированных оральных контрацептивов. В целях повышения эффективности гемостатической терапии оправдано и целесообразно сочетанное применение НПВП и гормональной терапии.
Нестероидные противовоспалительные препараты НПВП – ибупрофен, за счет подавления активности циклооксигеназы типа 1 и 2, регулирет метаболизм арахидоновой кислоты, снижает продукцию простагландинов и тромбоксанов в эндометрии, уменьшая объем кровопотери во время менструации на 30– 38%. Ибупрофен назначается по 400 мг каждые 4– 6 часов (суточная доза 1200– 3200 мг) в дни меноррагий. Эффективность НПВП сопоставима с эффективностью аминокапроновой кислоты и комбинированных оральных контрацептивов. В целях повышения эффективности гемостатической терапии оправдано и целесообразно сочетанное применение НПВП и гормональной терапии.
 Комбинированные оральные контрацептивы (КОК) Применение КОК в гемостатических целях у больных с маточными кровотечениями. Этинилэстрадиол в составе КОК обеспечивает гемостатический эффект, а прогестагены – стабилизацию стромы и базального слоя эндометрия. Для остановки кровотечения используются только монофазные КОК!!!
Комбинированные оральные контрацептивы (КОК) Применение КОК в гемостатических целях у больных с маточными кровотечениями. Этинилэстрадиол в составе КОК обеспечивает гемостатический эффект, а прогестагены – стабилизацию стромы и базального слоя эндометрия. Для остановки кровотечения используются только монофазные КОК!!!
 Показаниями к проведению гормонального гемостаза являются: • отсутствие эффекта от 3– 5 дневного симптоматического гемостаза; • возможность продолжения консервативной тактики ведения; • снижение скорости тромбообразования; • тяжёлая анемия на фоне длительного кровотечения (Нв < 70 г/л, Ht < 20 %); • рецидив маточного кровотечения в первые 3 месяца после гистероскопии и выскабливания полости матки.
Показаниями к проведению гормонального гемостаза являются: • отсутствие эффекта от 3– 5 дневного симптоматического гемостаза; • возможность продолжения консервативной тактики ведения; • снижение скорости тромбообразования; • тяжёлая анемия на фоне длительного кровотечения (Нв < 70 г/л, Ht < 20 %); • рецидив маточного кровотечения в первые 3 месяца после гистероскопии и выскабливания полости матки.
 Современные международные стандарты Низкодозированные, т. е. содержащие 30 мкг этинилэстрадиола, комбинированные монофазные оральные контрацептивы с прогестагенами 3 поколения (дезогестрел 150 мкг или гестоден 75 мкг) назначаются в течение 4 дней по 1 таблетке 4 раза в день, в течение 3 дней по 1 таблетке 3 раза в день, в течение 2 дней по 1 таблетке 2 раза в день, затем по 1 таблетке в день до конца второй упаковки препарата. Суммарная гемостатическая доза при использовании подобной схемы составляет 8 таблеток, то есть 240 мкг этинилэстрадиола и 1200 мкг дезогестрела (Регулон) или 600 мкг гестодена.
Современные международные стандарты Низкодозированные, т. е. содержащие 30 мкг этинилэстрадиола, комбинированные монофазные оральные контрацептивы с прогестагенами 3 поколения (дезогестрел 150 мкг или гестоден 75 мкг) назначаются в течение 4 дней по 1 таблетке 4 раза в день, в течение 3 дней по 1 таблетке 3 раза в день, в течение 2 дней по 1 таблетке 2 раза в день, затем по 1 таблетке в день до конца второй упаковки препарата. Суммарная гемостатическая доза при использовании подобной схемы составляет 8 таблеток, то есть 240 мкг этинилэстрадиола и 1200 мкг дезогестрела (Регулон) или 600 мкг гестодена.
 В целях гормонального гемостаза можно применять низкодозированные монофазные КОК (Регулон) по 1/2 таблетки через каждые 4 часа до полного гемостаза. Суммарная гемостатическая доза этинилэстрадиола колеблется от 60 до 90 мкг, что более чем в 3 раза меньше дозы, рекомендуемой как международный стандарт гормонального гемостаза. Продолжение кровотечения на фоне гормонального гемостаза является показанием для производства гистероскопии в целях уточнения состояния эндометрия.
В целях гормонального гемостаза можно применять низкодозированные монофазные КОК (Регулон) по 1/2 таблетки через каждые 4 часа до полного гемостаза. Суммарная гемостатическая доза этинилэстрадиола колеблется от 60 до 90 мкг, что более чем в 3 раза меньше дозы, рекомендуемой как международный стандарт гормонального гемостаза. Продолжение кровотечения на фоне гормонального гемостаза является показанием для производства гистероскопии в целях уточнения состояния эндометрия.
 Восстановление менструального цикла и профилактика рецидивов кровотечений. препараты, содержащие железо, гемостимулирующие; витамины; седативная терапия; физиотерапия: эндоназальный электрофорез с витамином В 1 в течение 10 дней, иглорефлексотерапия коррекция нарушений свертывающей и противосвертывающей системы крови Рекомендуемым международными экспертами способом коррекции менструального цикла и профилактики рецидивов кровотечений применение гормональных препаратов.
Восстановление менструального цикла и профилактика рецидивов кровотечений. препараты, содержащие железо, гемостимулирующие; витамины; седативная терапия; физиотерапия: эндоназальный электрофорез с витамином В 1 в течение 10 дней, иглорефлексотерапия коррекция нарушений свертывающей и противосвертывающей системы крови Рекомендуемым международными экспертами способом коррекции менструального цикла и профилактики рецидивов кровотечений применение гормональных препаратов.
 Регуляция менструального цикла Наиболее часто в целях регуляции менструального цикла используют гестагены или комбинированные оральные контрацептивы. Как правило, выбор препарата и количества циклов его приёма зависит от уровня эстрогенной насыщенности, состояния эндометрия и характера сопутствующей патологии. У пациенток с высоким уровнем эстрогенов, при ановуляции в сочетании с гиперплазией эндометрия показан приём гестагенов (микронизированный прогестерон, дидрогестерон) во 2 -ю фазу цикла по 10 -дневной схеме в течение 3– 4– 6 циклов.
Регуляция менструального цикла Наиболее часто в целях регуляции менструального цикла используют гестагены или комбинированные оральные контрацептивы. Как правило, выбор препарата и количества циклов его приёма зависит от уровня эстрогенной насыщенности, состояния эндометрия и характера сопутствующей патологии. У пациенток с высоким уровнем эстрогенов, при ановуляции в сочетании с гиперплазией эндометрия показан приём гестагенов (микронизированный прогестерон, дидрогестерон) во 2 -ю фазу цикла по 10 -дневной схеме в течение 3– 4– 6 циклов.
 При атипической гиперплазиии эндометрия показано назначение гестагенов в непрерывном режиме, не менее 6 циклов, с последующим контрольным диагностическим выскабливанием полости матки. При пролиферативных процессах или простой гиперплазии более показано лечение аналогами прогестерона: микронизированный прогестерон, дидрогестерон. Путь введения микронизированного прогестерона может быть вагинальный и пероральный. Применение микронизированного прогестерона обеспечивает надежное восстановление репродуктивной системы.
При атипической гиперплазиии эндометрия показано назначение гестагенов в непрерывном режиме, не менее 6 циклов, с последующим контрольным диагностическим выскабливанием полости матки. При пролиферативных процессах или простой гиперплазии более показано лечение аналогами прогестерона: микронизированный прогестерон, дидрогестерон. Путь введения микронизированного прогестерона может быть вагинальный и пероральный. Применение микронизированного прогестерона обеспечивает надежное восстановление репродуктивной системы.
 У больных с МКПП, имевших при контрольном обследовании после остановки кровотечения высокий базальный уровень секреции ЛГ (индекс ЛГ/ФСГ > 2, 5), патогенетически обосновано использование монофазных низко- или микродозированных комбинированных оральных контрацептивов. Продолжительность лечения, как правило, составляет 6 и более месяцев. Преимущества микродозированных КОК, например, новинета (20 мкг ЭЭ + 150 мкг ДЗГ), заключается в снижении риска эстрогензависимых побочных эффектов, отсутствии клинически значимого влияния на свёртываемость крови. Сбалансированное соотношение эстрогенов и гестагенов в микродозированных КОК способствует устранению различных вегетативных проявлений, сопутствующих развитию нарушений становления репродуктивной системы.
У больных с МКПП, имевших при контрольном обследовании после остановки кровотечения высокий базальный уровень секреции ЛГ (индекс ЛГ/ФСГ > 2, 5), патогенетически обосновано использование монофазных низко- или микродозированных комбинированных оральных контрацептивов. Продолжительность лечения, как правило, составляет 6 и более месяцев. Преимущества микродозированных КОК, например, новинета (20 мкг ЭЭ + 150 мкг ДЗГ), заключается в снижении риска эстрогензависимых побочных эффектов, отсутствии клинически значимого влияния на свёртываемость крови. Сбалансированное соотношение эстрогенов и гестагенов в микродозированных КОК способствует устранению различных вегетативных проявлений, сопутствующих развитию нарушений становления репродуктивной системы.
 Благодарю за внимание!
Благодарю за внимание!


