осложнения ЖКБ без видео.pptx
- Количество слайдов: 49

Осложнения ЖКБ Кафедра госпитальной хирургии им. проф. В. А. Оппеля зав. кафедрой, профессор, д. м. н. Э. Э. Топузов Составители: профессор, д. м. н. Э. Г. Топузов; доцент, к. м. н. Е. И. Дрогомирецкая; доцент, к. м. н. Е. А. Ерохина; доцент, к. м. н. В. К. Балашов доцент, к. м. н. В. А. Панов 2014 г
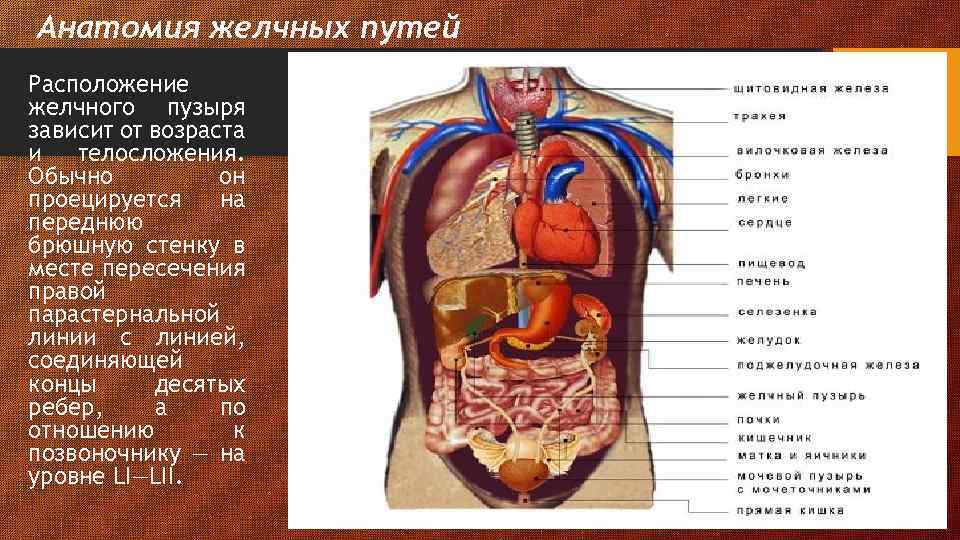
Анатомия желчных путей Расположение желчного пузыря зависит от возраста и телосложения. Обычно он проецируется на переднюю брюшную стенку в месте пересечения правой парастернальной линии с линией, соединяющей концы десятых ребер, а по отношению к позвоночнику — на уровне LI—LII.

анатомия желчных путей физиология Встречается множество анатомических вариантов, фактически две трети случаев являются нетипичными. 1. желчь участвует в переваривании жиров 1. желчь вырабатывается гепатоцитами, собирается в желчных капиллярах, образующих дольковые, сегментарные протоки, формирующие правый и левый долевые печеночные протоки, в области ворот печени сливающиеся с образованием общего печеночного протока длиной 3 -4 см. а. количество от 259 до 1100 мл в сутки б. стимуляция - блуждающий нерв - секретин двенадцатиперстной кишки (индуцируется соляной кислотой) - соли желчных кислот 2. от места впадения в общий печеночный проток пузырного в. состав желчи протока начинается общий желчный проток (холедох). а. длина 8 см, ширина 6 мм. - холестерин в свободной неэтерифицированной форме б. располагается кпереди и справа от воротной вены. - фосфолипиды в. впадает в двенадцатиперстную кишку в ампуле Фатерова сосочка, часто вместе с панкреатическим (Вирсунговым) протоком. - желчные кислоты (тригидроксихолевая и дигидроксихенодезоксихолевая) г. выделяют супрадуоденальный, ретродуоденальный, интрапанкреатический и интрадуоденальный отделы холедоха д. сфинктер Одди окружает общий желчный проток и панкреатический проток в Фатеровом сосочке. 3. пузырная артерия а. кровоснабжает желчный пузырь. -протеины, жиры, желчные пигменты г. соли желчных кислот - желчные кислоты связываются (конъюгированы) с таурином или глицином и под воздействием кишечной флоры разлагаются до вторичных желчных кислот (дезоксихолевой и литохолевой); холевая, хенохолевая и дезоксихолевая кислоты всасываются и подвергаются энтерогепатической циркуляции (до 6 -10 раз в сутки) д. цвет желчи определяется присутствием диглюкуронида билирубина - происходит из гемоглобина - билирубин превращается интестинальной флорой в уробилиноген, который может быть частично реабсорбирован. 2. слизистая оболочка желчного пузыря б. отходит от правой печеночной артерии (95% больных). При холецистэктомии имеется опасность повреждения чаще а. секреция правой печеночной артерии. 4. длина пузырного протока до 4 см. 5. дополнительные печеночные протоки могут быть не замечены, что вызовет подтекание желчи. - слизь, которая обеспечивает пассаж желчи через пузырный проток (белая желчь) - кальций, секретирующийся при воспалении б. опорожнение желчного пузыря стимулируется холецистокинином (происходит из кишечной слизистой в ответ на присутствие жира в двенадцатиперстной кишке).

состав желчных камней 1. холестерин (холестериновые камни) - кристаллы с ядром 2. полимер билирубинового пигмента (черные пигментные камни) - твердые 3. билирубинат кальция (коричневые пигментные камни) - мягкие, крошатся 4. по составу могут быть смешанные (наиболее часто) и комбинированные (слоистые) этиология желчнокаменной болезни (обсуждается) 1. основа: перенасыщенность печеночной желчи холестерином, осаждение моногидрата холестерина в виде кристаллов и нарушение функции желчного пузыря 2. дополнительно: инфекция, желчный сладж, электростатический фактор 3. возраст старше 40 лет, женский пол и уровень эстрогенов, наследственность, эпидемиология 4. внешние факторы: пероральные контрацептивы, особенности питания 5. метаболические нарушения: ожирение (избыточная масса, женский пол, сорок лет, метеоризм, деторождение), сахарный диабет (плохая васкуляризация, вследствие этого ранняя гангрена и перфорация), сывороточные факторы ( низкий уровень ЛПВП и высокий уровень триглицеридов); цирроз печени


Анатомия желчных путей • Желчный пузырь (vesica fellea) — полый орган, в котором накапливается и концентрируется желчь, периодически поступающая в двенадцатиперстную кишку через пузырный и общий желчный протоки. Желчный пузырь имеет грушевидную или коническую форму, находится на нижней поверхности печени, между правой и квадратной ее долями. • Длина жёлчного пузыря колеблется от 5 до 14 см, ширина — от 2 до 4 см, емкость — от 30 до 70 мл; при патологических состояниях форма, величина и емкость желчного пузыря могут значительно изменяться. В жёлчном пузыре различают дно, тело и шейку, которая переходит в пузырный проток. Стенка желчного пузыря состоит из слизистой, мышечной и соединительнотканной оболочек; нижняя поверхность желчного пузыря покрыта серозной оболочкой.
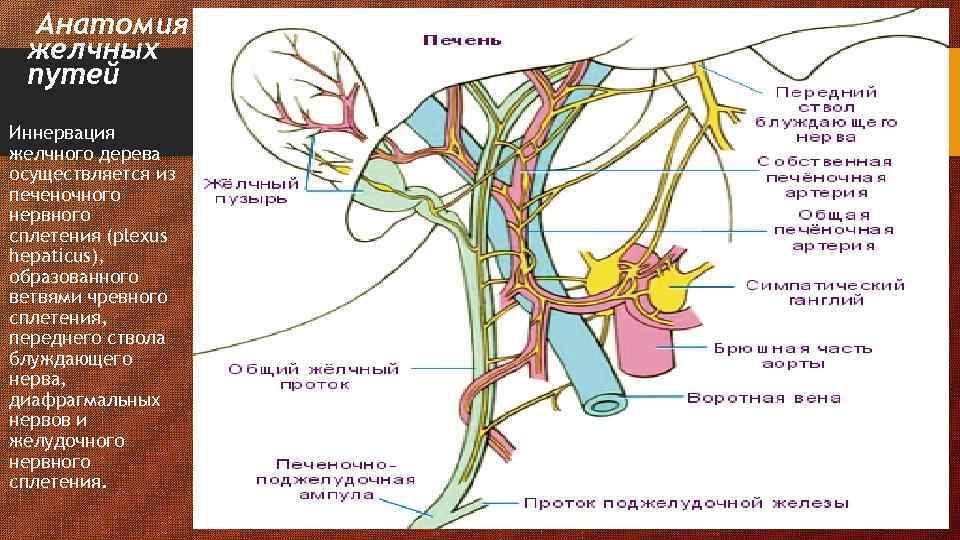
Анатомия желчных путей Иннервация желчного дерева осуществляется из печеночного нервного сплетения (plexus hepaticus), образованного ветвями чревного сплетения, переднего ствола блуждающего нерва, диафрагмальных нервов и желудочного нервного сплетения.
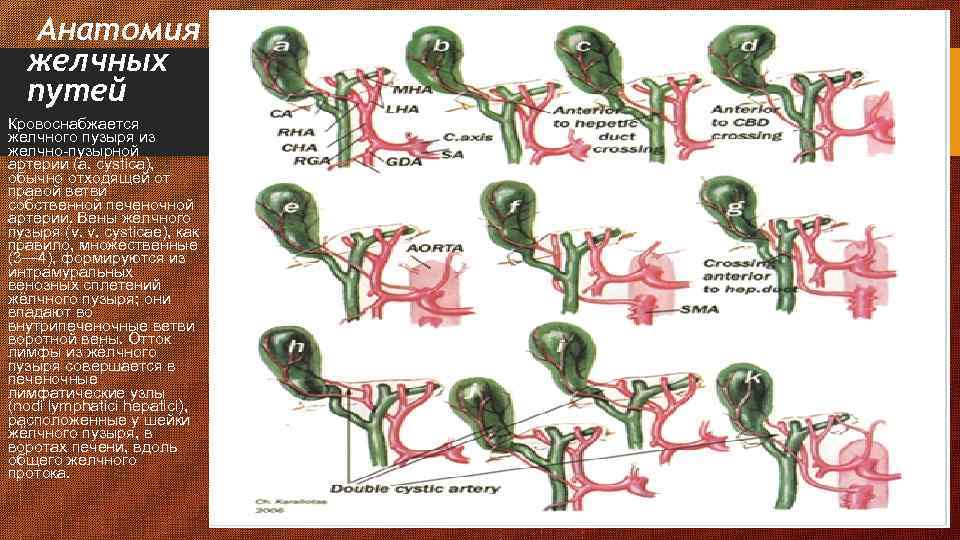
Анатомия желчных путей Кровоснабжается желчного пузыря из желчно-пузырной артерии (a. cystica), обычно отходящей от правой ветви собственной печеночной артерии. Вены жёлчного пузыря (v. v. cysticae), как правило, множественные (3— 4), формируются из интрамуральных венозных сплетений жёлчного пузыря; они впадают во внутрипеченочные ветви воротной вены. Отток лимфы из жёлчного пузыря совершается в печеночные лимфатические узлы (nodi lymphatici hepatici), расположенные у шейки жёлчного пузыря, в воротах печени, вдоль общего желчного протока.

Актуальность • Примерно четверть населения старше 60 лет и треть населения старше 70 лет имеет желчные камни. Число больных ЖКБ за каждые 10 лет увеличивается в 2 раза (Дадвани С. А. , Ветшев П. С. , Шулутко А. М. , 2000). • В нашей стране заболеваемость составляет 5 -6 человек на 1000, в год производится около 100 тыс. операций, холецистэктомия является вторым по частоте (после аппендэктомии) оперативным вмешательством (Майстренко Н. А. , Нечай А. И. , 1999; Ильченко А. А. , 2004; Луцевич О. Э. и др. , 2007). • Золотой стандарт лечения калькулезного холецистита - это лапароскопическая холецистэктомия с интраоперационной ревизией желчных протокови 95% операций выполняются именно таким методом, но частота интраоперационых осложнений, несмотря на накопленый опыт, не уменьшается и, по данным сборной статистики, составляет от 0, 5 до 2% (Борисов А. Е. , 2003). В то же время при традиционной ХЭ из минидоступа не превышает 0, 2% (Борисов А. Е. , 2003)

Основные формы калькулезного холецистита • • Латентная или камненосительство Диспептическая Хронически-болевая Приступообразное (типичное) течение Прочие Синдром Сейнта Холецисто-кардиальный синдром Боткина

Классификация осложнений ЖКБ • Острый или хронический калькулезный холецистит Эмпиема желчного пузыря Перитонит и абсцессы брюшной полости Перфорация желчного пузыря Паравезикальный абсцесс Перихоледохеальный лимфаденит Реактивный гепатит Острый панкреатит Билиобилиарные и билиодигестивные свищи Желчнокаменная непроходимость Водянка желчного пузыря Хронический панкреатит • Первичный и вторичный холедохолитиаз Механическая желтуха Холангит, абсцессы печени и сепсис Пролежни камнем стенки холедоха, билиарные свищи, гемобилия Стриктуры протоков и БДС Цирроз печени Холангиокарцинома
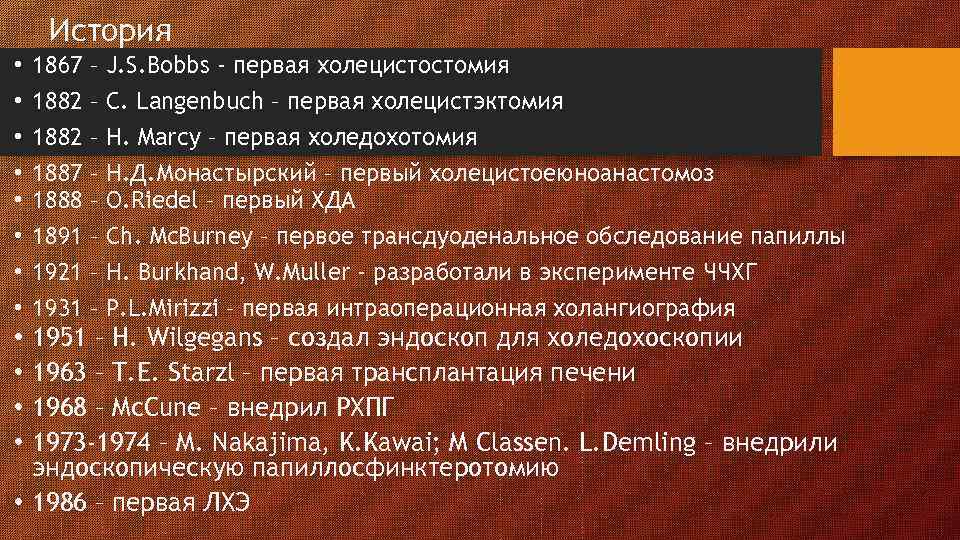
История • • 1867 1882 1887 1888 1891 1921 1931 – – – – J. S. Bobbs - первая холецистостомия C. Langenbuch – первая холецистэктомия H. Marcy – первая холедохотомия Н. Д. Монастырский – первый холецистоеюноанастомоз O. Riedel – первый ХДА Ch. Mc. Burney – первое трансдуоденальное обследование папиллы H. Burkhand, W. Muller - разработали в эксперименте ЧЧХГ P. L. Mirizzi – первая интраоперационная холангиография 1951 – H. Wilgegans – cоздал эндоскоп для холедохоскопии 1963 – T. E. Starzl – первая трансплантация печени 1968 – Mc. Cune – внедрил РХПГ 1973 -1974 – M. Nakajima, K. Kawai; M Classen. L. Demling – внедрили эндоскопическую папиллосфинктеротомию • 1986 – первая ЛХЭ • •

клиническое течение желчнокаменной болезни 1. пока камни не сместятся в шейку желчного пузыря или в общий желчный проток, они не проявляются клинически (камненосительство, "немые камни") 2. миграция камня в шейку желчного пузыря вызывает обтурацию пузырного протока, химическое раздражение застойной желчью и механическое травмирование слизистой оболочки желчного пузыря, присоединение вторичной инфекции 3. в зависимости от степени выраженности данных процессов развивается острый или хронический калькулезный холецистит 4. острый калькулезный холецистит: может постепенно разрешиться или осложниться, что является показанием к экстренной холецистэктомии 5. после самостоятельного разрешения острого приступа развивается хроническое воспаление, которое впоследствии может обостряться 6. хронический калькулезный холецистит: может клинически не проявляться, обычно наблюдаются непереностимость жирной и жареной пищи, диспепсические нарушения, что служит показанием к плановой холецистэктомии клинические симптомы типично протекающего острого калькулезного холецистита 1. связь приступа с приемом жирной и жареной пищи 2. острые боли в правом подреберье с характерной иррадиацией в правую лопатку и (или) правое надплечье 3. болезненость при поверхностной пальпации в правом подреберье 4. пальпируемый болезненый желчный пузырь (если имеется закупорка пузырного протока) или болезненый инфильтрат в правом подреберье 5. горечь во рту 6. субфебрильная температура 7. однократные тошнота, рвота

клинические симптомы осложнений острого калькулезного холецистита 1. перитонеальные симптомы в правом подреберье и прилежащих отделах живота наиболее часто появляются при возникновении перитонита и распространении его на остальные отделы брюшной полости: - симптом Щеткина-Блюмберга - напряжение мышц передней брюшной стенки (нет у детей, стариков, недавно родивших женщин и ослабленных пациентов) - симптомы Ортнера, Мэрфи, Мюсси 2. сочетание выраженных симптомов общей интоксикации, лихорадки, перитонеальных симптомов, старческого возраста и сахарного диабета позволяют заподозрить гангренозный холецистит с перфорацией желчного пузыря и желчным перитонитом 3. фебрильная или гектическая лихорадка, симптомы общей интоксикации, перитонеальные симптомы в правом подреберье появляются при возникновении паравезикального абсцесса или эмпиемы ("мешок гноя") желчного пузыря 4. схваткообразные боли в животе, частая рвота обильным застойным содержимым, признаки обезвоживания связаны с желчнокаменной непроходимостью (обтурация желчным камнем); камень попадает в кишку через пузырнодуоденальный свищ, закупоривает самые узкие участки пищеварительного тракта - дуоденоеюнальный изгиб или терминальный отдел подвздошной кишки в области баугиниевой заслонки с развитием высокой, тонкокишечной непроходимости 5. распространение болей на эпигастрий, левое подреберье или опоясывающие боли, многократная рвота без содержимого, не приносящая облегчения, - указывают на развитие острого панкреатита 6. потемнение мочи (цвета пива) в начале болевого приступа в правом подреберье, появление иктеричности кожных покровов и слизистых оболочек может быть признаком развития механической (обтурационной) желтухи вследствие вторичного холедохолитиаза, перихоледохеального лимфаденита. 7. присоединение к лихорадка с потрясающими ознобами, желтуха (триада Чаркота) б. боли в правом верхнем квадранте живота, депрессия ЦНС в. повышение содержания билирубина, АСТ, щелочной фосфатазы г. нормальное содержание амилазы желчный пузырь обычно не увеличен, если имеется хроническое воспаление водянка желчного пузыря (пальпируемый, напряженный желчный пузырь) или
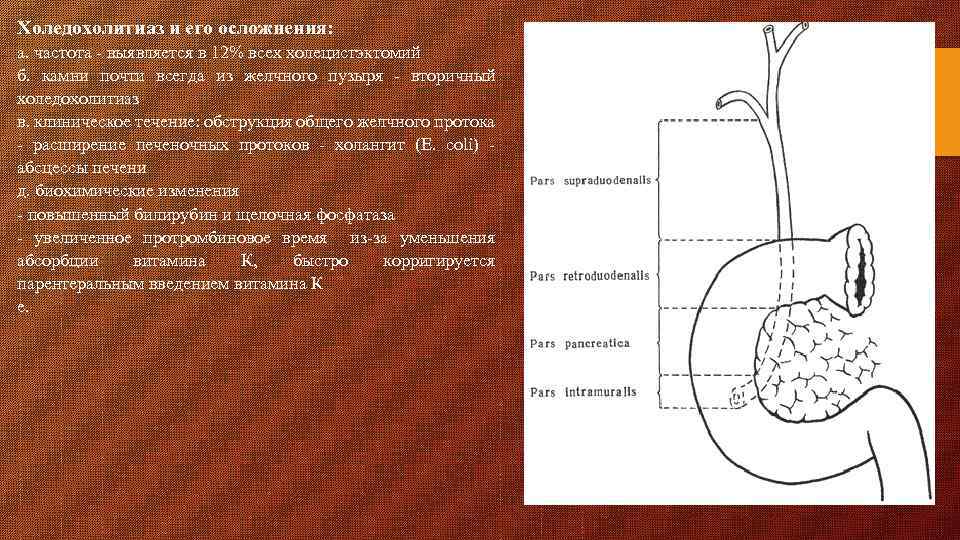
Холедохолитиаз и его осложнения: а. частота - выявляется в 12% всех холецистэктомий б. камни почти всегда из желчного пузыря - вторичный холедохолитиаз в. клиническое течение: обструкция общего желчного протока - расширение печеночных протоков - холангит (E. coli) - абсцессы печени д. биохимические изменения - повышенный билирубин и щелочная фосфатаза - увеличенное протромбиновое время из-за уменьшения абсорбции витамина К, быстро корригируется парентеральным введением витамина К е.

Диагностика осложнений ЖКБ Дооперационные исследования: Жалобы, анамнез заболевания, анамнез жизни. Интраоперационные исследования: Объективные данные, полученные при осмотре, пальпации, перкуссии, Осмотр, пальпация аускультации. Зондирование желчных Лабораторные данные (клинический анализ крови, общий анализ мочи, протоков биохимический анализ крови, коагулограмма). Инструментальные методы: УЗИ печени, желчных путей, поджелудочной железы. Обзорная рентгенография брюшной полости. ФЭГДС с осмотром БДС и УЗИ ЭРПХГ, ЧЧХГ МРТ ХГ МСКТ Дополнительные исследования: Обзорная рентгенография грудной клетки ЭКГ HBs. Ag, HCV, RW, ВИЧ Группа крови, Rh-фактор Операционная холангиография Операционная холангиоскопия Интраоперационное УЗИ Интраоперационная ФЭГДС с осмотром БДС и УЗИ Диагностическая лапароскопия Лапароскопическая холецистохолангиография

методы инструментальной визуализации желчных камней, желчного пузыря и желчных протоков 1. ультразвуковое исследование органов брюшной полости - метод выбора для визуализации желчных камней а. точность 90 - 95% б. дешевизна в. неинвазивность г. камни выглядят гиперэхогенными включениями в полости желчного пузыря с акустическими тенями д. позволяет выявить размеры желчного пузыря (в норме 5 -10 см); утолщение стенки желчного пузыря, превышающее 5 мм; трехслойность стенки желчного пузыря; околопузырное и иное скопление жидкости; диаметр желчных протоков (в норме холедох до 8 мм); 3. Магнитно-резонансная холангиография 4. чрескожная чреспеченочная холангиография 5. эндоскопическая ретроградная холангиопанкреатография 6. обзорный снимок брюшной полости а. камни выявляются в 10 -20% (только рентгеноконтрастные) б. зависит от содержания кальция в желчных камнях 7. компьютерная томография малоинформативна дифференциальный диагноз 1. рак желчного пузыря а. в 90% имеются камни б. случайная находка 2. фарфоровый желчный пузырь а. предраковое заболевание 3. рак желчных протоков 4. склерозирующий холангит 5. бескаменный холецистит - может быть из-за а. анатомической обструкции пузырного протока б. ишемии желчного пузыря в. спазма сфинктера Одди г. системных заболеваний или инфекции
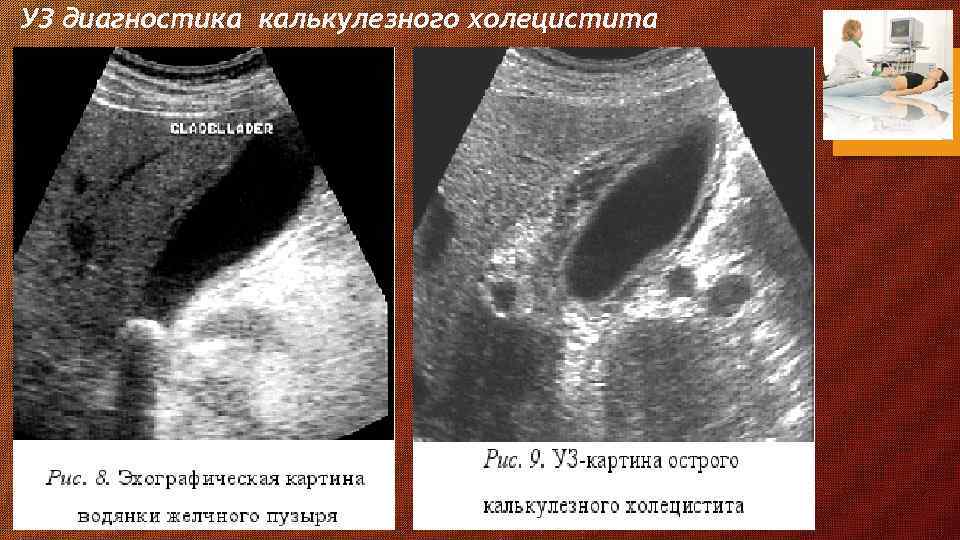
УЗ диагностика калькулезного холецистита
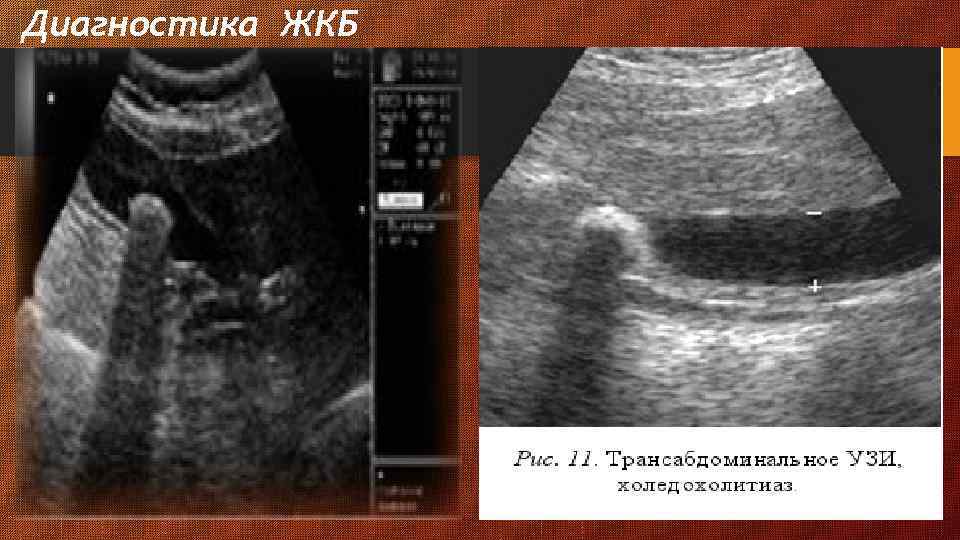
Диагностика ЖКБ
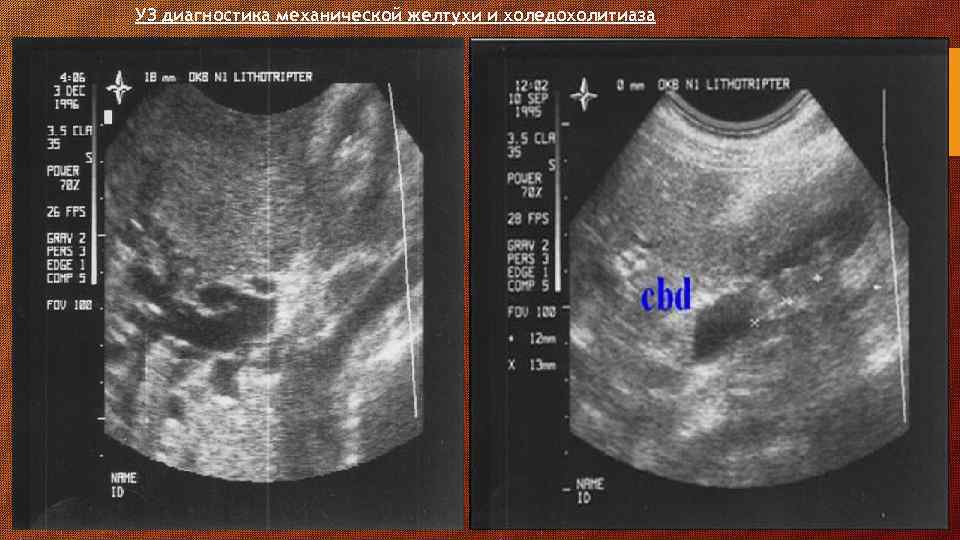
УЗ диагностика механической желтухи и холедохолитиаза
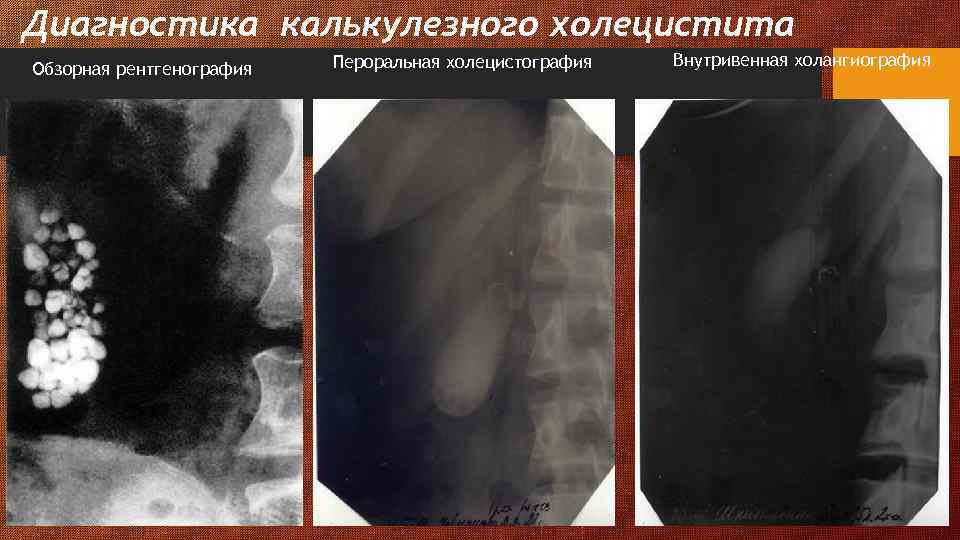
Диагностика калькулезного холецистита Обзорная рентгенография Пероральная холецистография Внутривенная холангиография
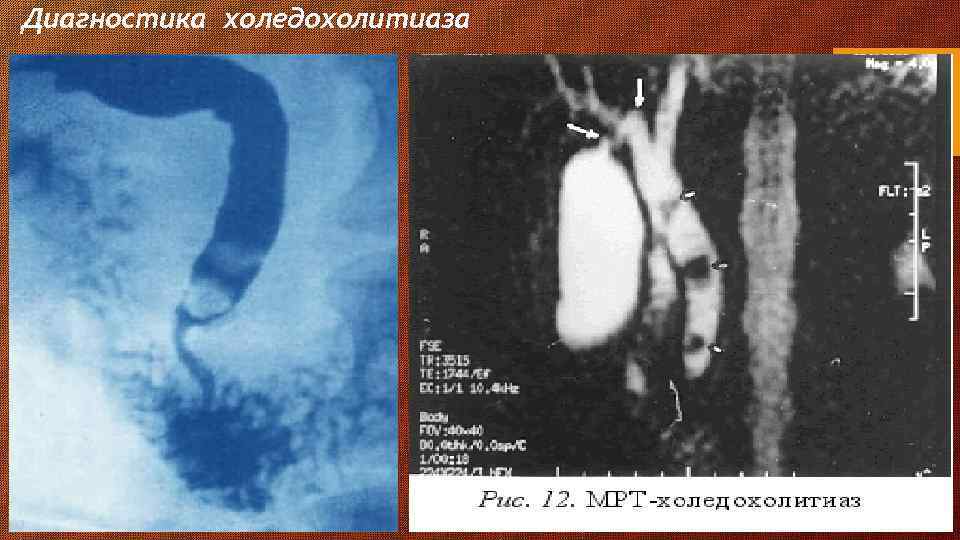
Диагностика холедохолитиаза
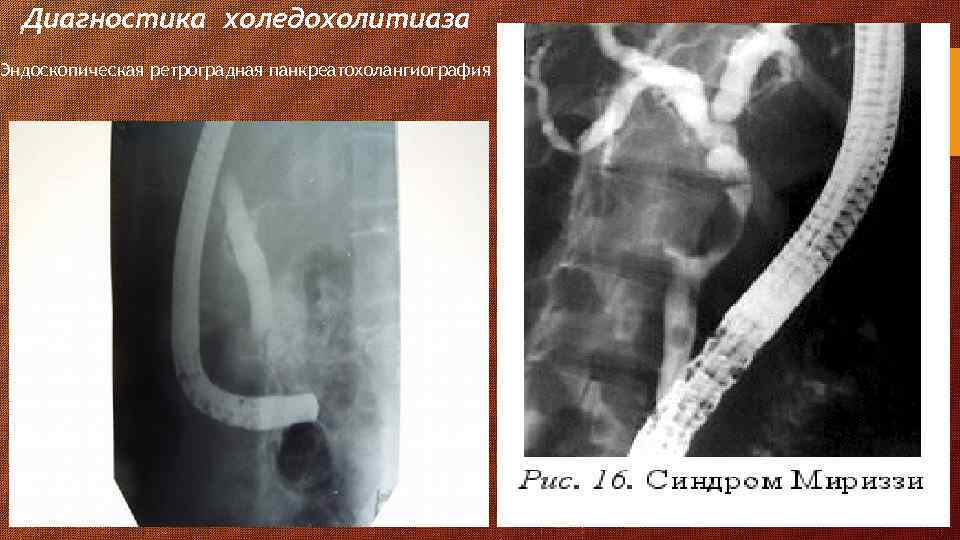
Диагностика холедохолитиаза Эндоскопическая ретроградная панкреатохолангиография

Диагностика холедохолитиаза Антеградная холангиография Интраоперационная холангиография

Лечение калькулезного холецистита В случае камненосительства (случайно выявленные конкременты, отсутствие клиники) возможны два подхода: 1) оперативное лечение малоинвазивными методами для предотвращения возможных осложнений; 2) наблюдение. Более обосновано активное лечение камненосительства при отсутствии противопоказаний к оперативному лечению. Наличие камней в желчном пузыре с клиническими проявлениями болезни (боли, диспептические расстройства и т. п. ) в связи с высоким риском развития осложнений требует незамедлительного лечения. В настоящее время основной метод лечения данного заболевания — хирургический. Не хирургические методы лечения ЖКБ имеют ограниченные показания, высокую частоту рецидивов и могут применяться только у ограниченного числа пациентов. Тактика при хроническом калькулезном холецистите вне обострения — плановое оперативное вмешательство. Появление малоинвазивных методик холецистэктомии и прогресс в области анестезиологии и интенсивной терапии позволили значительно сократить число противопоказаний к операции и свести к минимуму число послеоперационных осложнений и летальность. Пациенты с клинической картиной желчной колики или острого калькулезного холецистита должны быть немедленно госпитализированы в дежурное хирургическое отделение многопрофильного стационара, где пациентам без признаков перитонита проводится консервативное лечение, направленное на купирование воспалительного процесса в желчном пузыре. Лечение включает в себя: 1) обеспечение физического покоя и создание органу функционального покоя (постельный режим, голод); 2) купирование болевого синдрома (введение ненаркотических анальгетиков, спазмолитиков); 3) инфузионная терапия. Антибактериальная терапия назначается у пациентов с сопутствующей патологией и высоким риском развития осложнений острого холецистита (цефалоспорины 2– 3 поколения либо альтернативные схемы — фторхинолон, клиндамицин, амоксиклав и др. ). Одновременно с лечением пациенты проходят экстренное обследование, включающее оценку состояния сердечно-сосудистой и легочной систем, функции печени и почек, коррекцию сопутствующей патологии. При купировании приступа проводится оперативное лечение в плановом порядке. В случае необходимости проведения дополнительной терапии сопутствующей патологии операция проводится после лечения в соответствующем отделении стационара. Тактика при остром калькулезном холецистите, при наличии перитонеальных симптомов, заключается в экстренном оперативном вмешательстве в течение двух часов от момента поступления пациента в стационар. Операция выбора – холецистэктомия, обязательно проводится санация и дренирование брюшной полости. Расширение объема оперативного вмешательства зависит от наличия других осложнений ЖКБ.
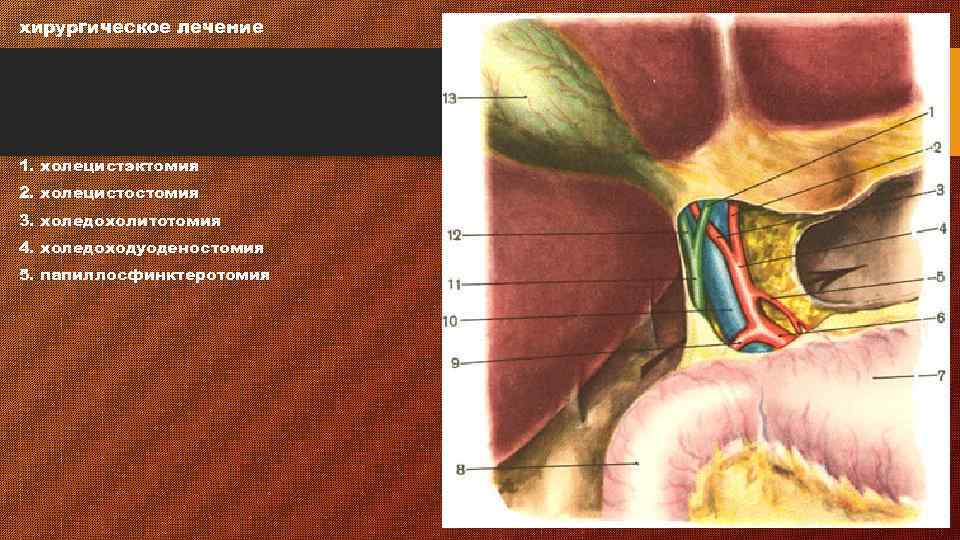
хирургическое лечение 1. холецистэктомия 2. холецистостомия 3. холедохолитотомия 4. холедоходуоденостомия 5. папиллосфинктеротомия
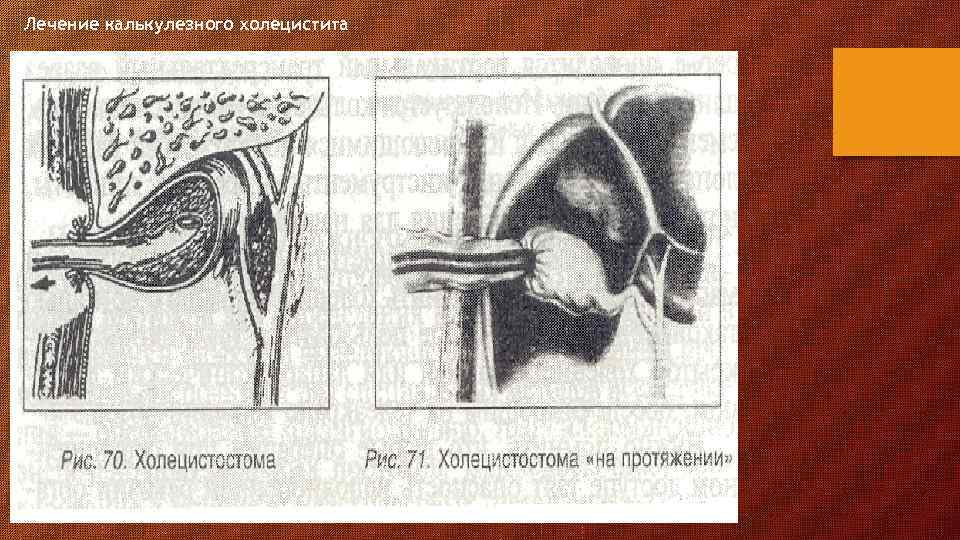
Лечение калькулезного холецистита
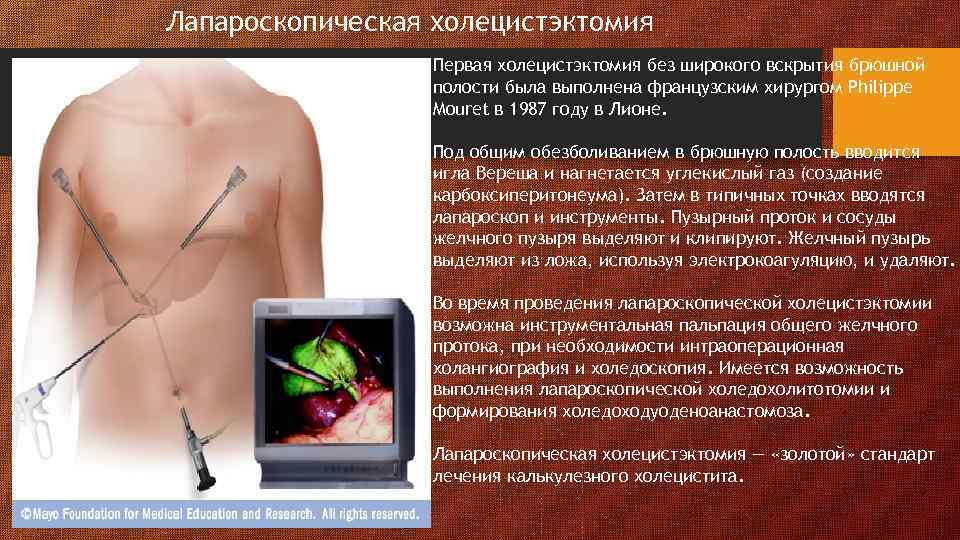
Лапароскопическая холецистэктомия Первая холецистэктомия без широкого вскрытия брюшной полости была выполнена французским хирургом Philippe Mouret в 1987 году в Лионе. Под общим обезболиванием в брюшную полость вводится игла Вереша и нагнетается углекислый газ (создание карбоксиперитонеума). Затем в типичных точках вводятся лапароскоп и инструменты. Пузырный проток и сосуды желчного пузыря выделяют и клипируют. Желчный пузырь выделяют из ложа, используя электрокоагуляцию, и удаляют. (Золотой стандарт) Во время проведения лапароскопической холецистэктомии возможна инструментальная пальпация общего желчного протока, при необходимости интраоперационная холангиография и холедоскопия. Имеется возможность выполнения лапароскопической холедохолитотомии и формирования холедоходуоденоанастомоза. Лапароскопическая холецистэктомия — «золотой» стандарт лечения калькулезного холецистита.

Миниинвазивная (открытая) холецистэктомия Холецистэктомия при данной методике выполняется из малого разреза брюшной стенки — 3– 5 см. Адекватный для оперирования доступ создается за счет специального комплекта инструментов мини-ассистент (кольцевидный ранорасширитель, набор крючков-зеркал и система освещения). Дополнительный комплект инструментов позволяет осуществить ряд диагностических и лечебных манипуляций на общем желчном протоке (холангиография, холедохоскопия, холедохотомия, холедоходуоденостомия, дренирование холедоха). Холецистэктомия из мини-доступа, по мнению ряда авторов, по уровню травматичности и качеству жизни оперированных больных, сопоставима с лапароскопической холецистэктомией.
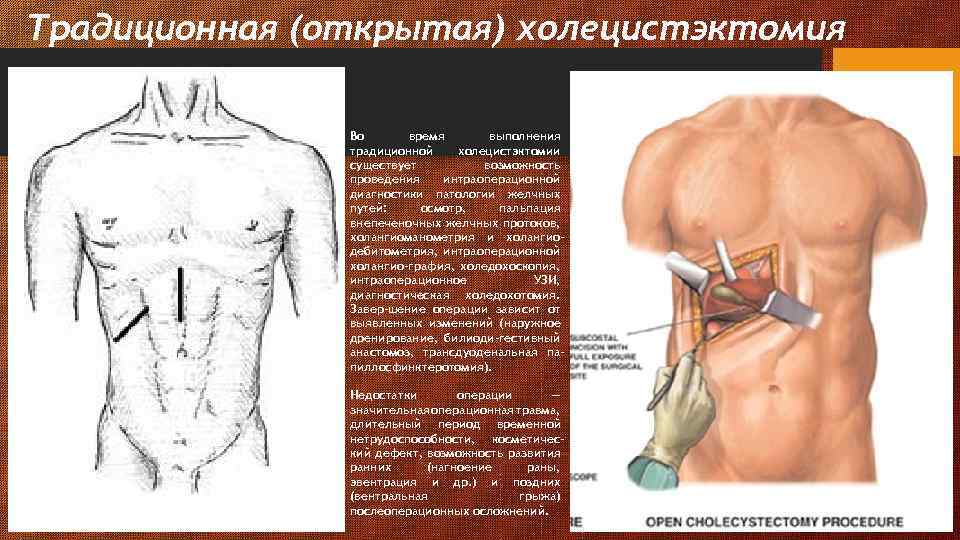
Традиционная (открытая) холецистэктомия Во время выполнения традиционной холецистэктомии существует возможность проведения интраоперационной диагностики патологии желчных путей: осмотр, пальпация внепеченочных желчных протоков, холангиоманометрия и холангиодебитометрия, интраоперационной холангио-графия, холедохоскопия, интраоперационное УЗИ, диагностическая холедохотомия. Завер-шение операции зависит от выявленных изменений (наружное дренирование, билиоди-гестивный анастомоз, трансдуоденальная папиллосфинктеротомия). Недостатки операции — значительная операционная травма, длительный период временной нетрудоспособности, косметический дефект, возможность развития ранних (нагноение раны, эвентрация и др. ) и поздних (вентральная грыжа) послеоперационных осложнений.
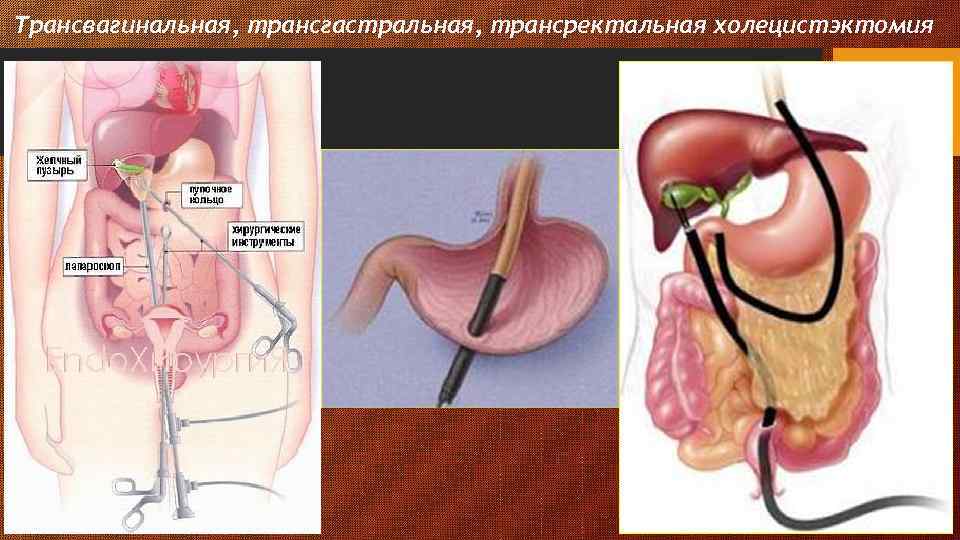
Трансвагинальная, трансгастральная, трансректальная холецистэктомия
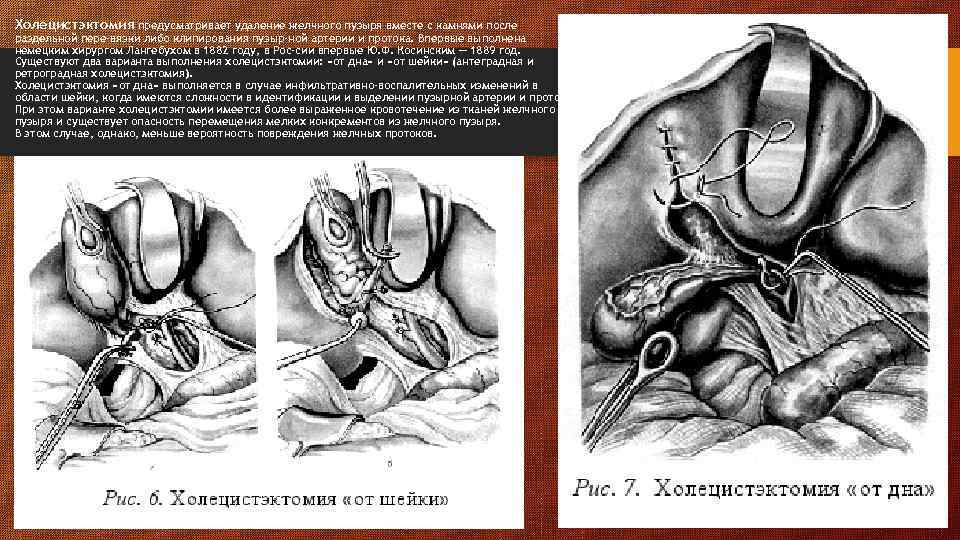
Холецистэктомия предусматривает удаление желчного пузыря вместе с камнями после раздельной пере-вязки либо клипирования пузыр-ной артерии и протока. Впервые выполнена немецким хирургом Лангебухом в 1882 году, в Рос-сии впервые Ю. Ф. Косинским — 1889 год. Существуют два варианта выполнения холецистэктомии: «от дна» и «от шейки» (антеградная и ретроградная холецистэктомия). Холецистэктомия «от дна» выполняется в случае инфильтративно-воспалительных изменений в области шейки, когда имеются сложности в идентификации и выделении пузырной артерии и протока. При этом варианте холецистэктомии имеется более выраженное кровотечение из тканей желчного пузыря и существует опасность перемещения мелких конкрементов из желчного пузыря. В этом случае, однако, меньше вероятность повреждения желчных протоков.

Холангит - обозначают воспалительный процесс в желчевыводящих протоках. Гнойный холангит комплекс органических и функциональных, общих и местных патологических изменений в организме, возникающих на фоне холестаза в результате развития инфекционного процесса в желчных протоках. (С. А. Шалимов) Схема патогенеза острого холангита Желчная гипертензия в условиях билиарной Факторы развития холангита обструкции ↓ 1. Желчная гипертензия Холестаз 2. Инфекционный компонент ↓ 3. Повреждение слизистой холедоха Нарушение функции печени ↓ Рефлюкс желчи в кровь Основные принципы лечения холангита ↓↓↓ 1. Своевременное проведение билиарной Холемия Бактериемия Токсемия декомпрессии и восстанов-ление проходимости ↓↓↓ желчных путей. Бактериальный сепсис 2. Проведение интенсивной терапии, направленной ↓ на снижение инток-сикации, уменьшение Внутриклеточное абсцедирование проявлений полиорганной недостаточности, ↓ стабили-зацию состояния пациента. Печеночно-почечная недостаточность 3. Своевременная адекватная антибактериальная ↓ терапия. Бактериально-токсический шок

Классификация холангитов. По этиологии: Бактериальный, Гельминтозный, Токсический и токсико-аллергический, Вирусный, Аутоиммунный По клиническому течению: Острый гнойный, Гнойно-септический, Хронический рецидивирующий По патогенезу: Первичный (билиарный, гельминтозный, аутоиммунный); Вторичный - на почве подпеченочного холестаза - камни гепатикохоледоха - рубцовые и воспалительные стриктуры желчных протоков и БСДК - злокачественные и доброкачественные опухоли с окклюзией гепатикохоледоха или БСДК - панкреатит со сдавлением холедоха - на почве заболеваний без подпеченочного холестаза - билиодигестивные анастомозы или свищи - недостаточность сфинктера Одди - послеоперационный холангит - холестатические гепатиты и билиарный цирроз печени - дуоденостаз По характеру воспаления: Катаральный, Гнойный, Фибринозно-гнойный По распространенности процесса: 1. Ограниченной воспаление магистральных желчных путей 2. Восходящий холангит 3. Ангиохолангит 4. Холангиогенный гепатит По характеру осложнений: 1. Абсцессы печени 2. Некроз и перфорация холедоха 3. Сепсис с внепеченочными гнойными осложнениями 4. Бактериально-токсический шок 5. Острая почечная недостаточность

Факторы риска развития холангита (В. И. Вечерко, В. Д Хацко) Пожилой возраст с длительным анамнезом заболевания (36, 4%) Перенесенные операции (23. 6%) Сахарный диабет (6. 3%) Ожирение (28. 1 %) Гипо или ахлоргидрия в желудке (15. 4%) Кишечный дисбактериоз (10. 6%) Дивертикул двенадцатиперстной кишки (2. 3%) Пузырно-ободочный свищ (1. 2%) Рубцовые стриктуры , камни и обтурированные дренажи желчных протоков (37. 9%) Длительное наружное дренирование гепатикохоледоха (11. 8%) Механическая желтуха с длительностью более 1 месяца (39. 2%) «Отключенный» желчный пузырь при высокой температуретела (11. 6%) Предшествующее лечение иммуносупрессорами и аминогликозидами (4. 1%) Тесты факторов риска при холангите Гипербилирубинемия (более 40 мкмоль/л) Повышение активности ACT и АЛТ выше 14, 5 Ед. Гипопротеинемия (менее 55 г/л) Диспротеинемия (отношение индекса альбумины / глобулины - 1, 5) ПТИ ниже 70%. Лейкоцитоз выше 10000 в мм 3 Анемия (гемоглобин ниже 70 г/л) Повышение содержания мочевины в крови (выше 30 ммоль/л) Бактериохолия (свыше 1000000 мт/л) Концентрация молекул средней массы выше 0, 6 Снижение уровня витамина Е при увеличении продуктов перикисного окисления липидов Снижение уровня Т-лимфоцитов на фоне снижения абсолютного числа лимфоцитов Высокое содержание иммуноглобулина М и низкие показатели содержания иммуноглобулинов G ^ При наличии 4 факторов риска прогноз неблагоприятный, летальность достигает 50 -80 %.
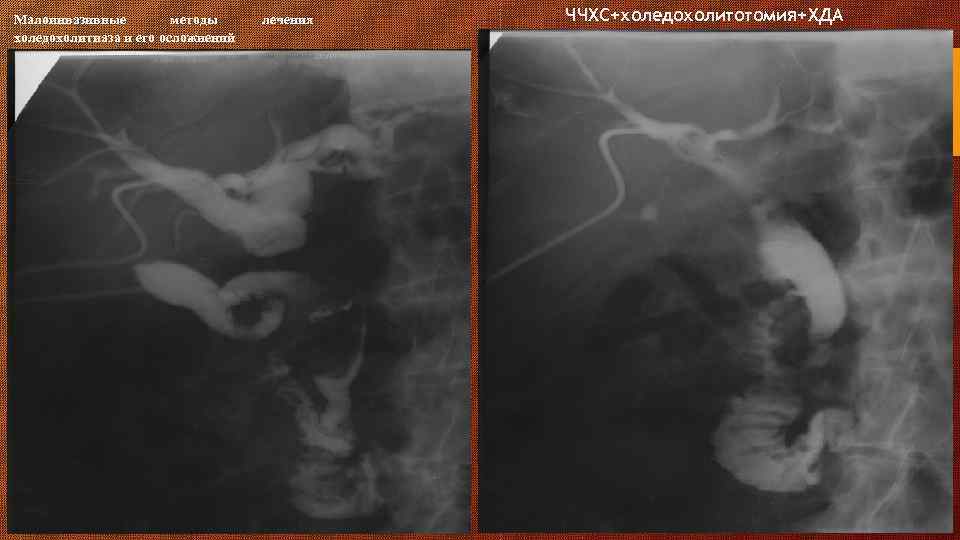
Малоинвазивные методы холедохолитиаза и его осложнений лечения ЧЧХС+холедохолитотомия+ХДА
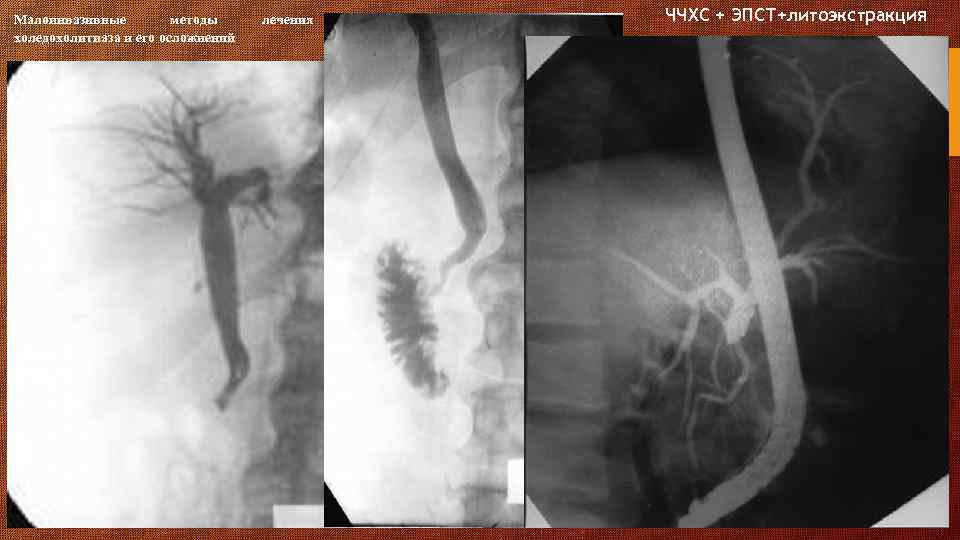
Малоинвазивные методы холедохолитиаза и его осложнений лечения ЧЧХС + ЭПСТ+литоэкстракция
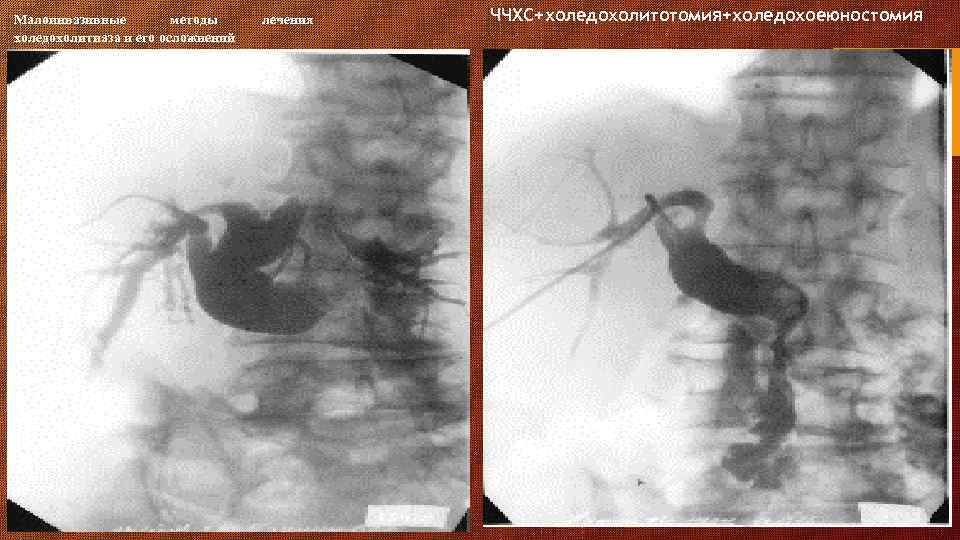
Малоинвазивные методы холедохолитиаза и его осложнений лечения ЧЧХС+холедохолитотомия+холедохоеюностомия
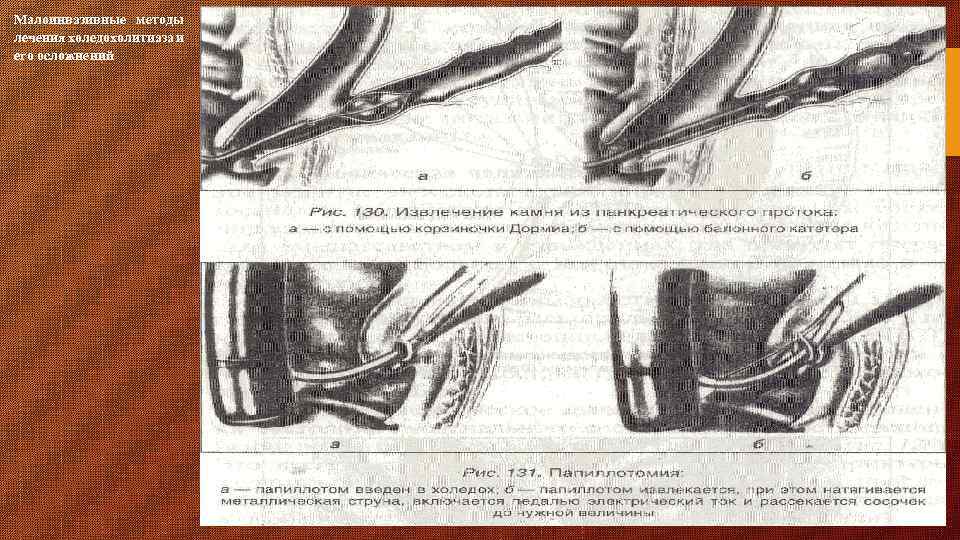
Малоинвазивные методы лечения холедохолитиаза и его осложнений
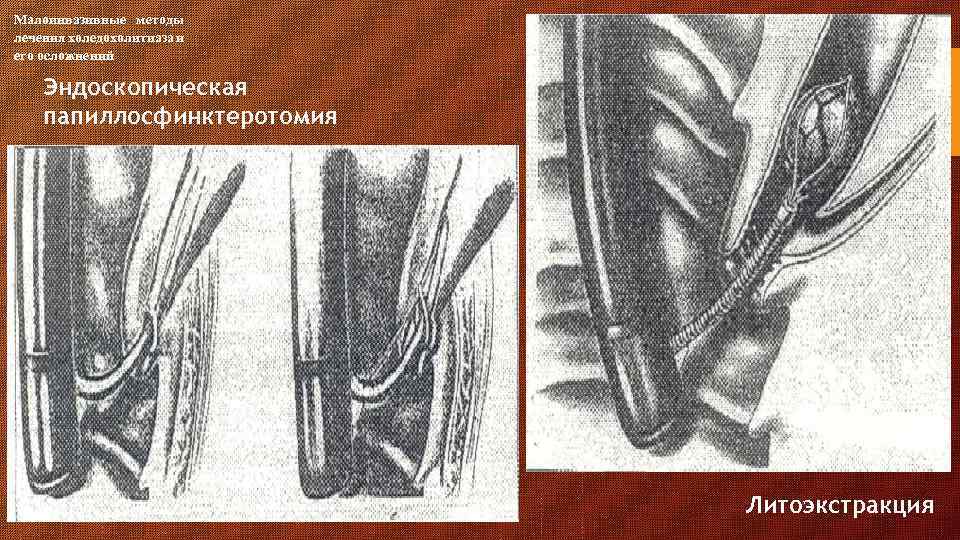
Малоинвазивные методы лечения холедохолитиаза и его осложнений Эндоскопическая папиллосфинктеротомия Литоэкстракция

Малоинвазивные методы лечения холедохолитиаза и его осложнений
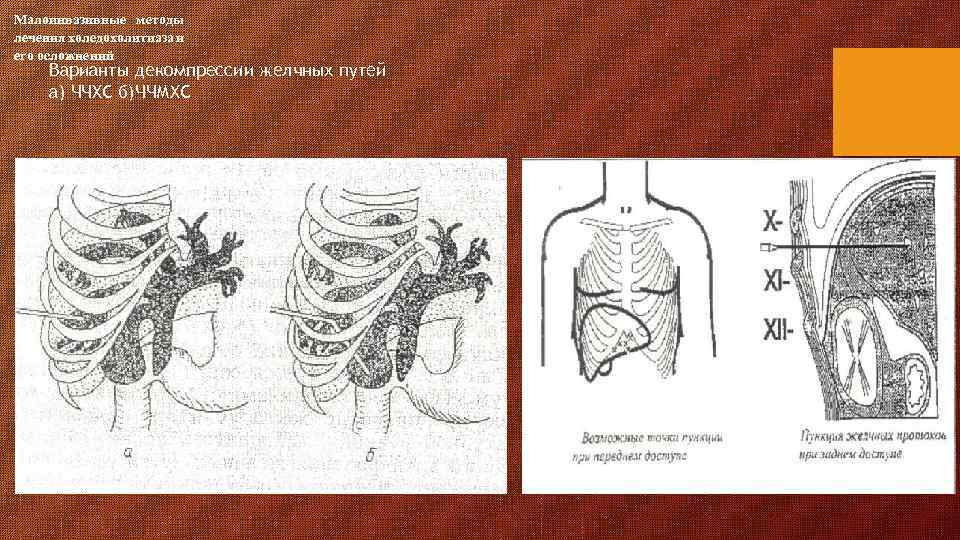
Малоинвазивные методы лечения холедохолитиаза и его осложнений Варианты декомпрессии желчных путей а) ЧЧХС б)ЧЧМХС
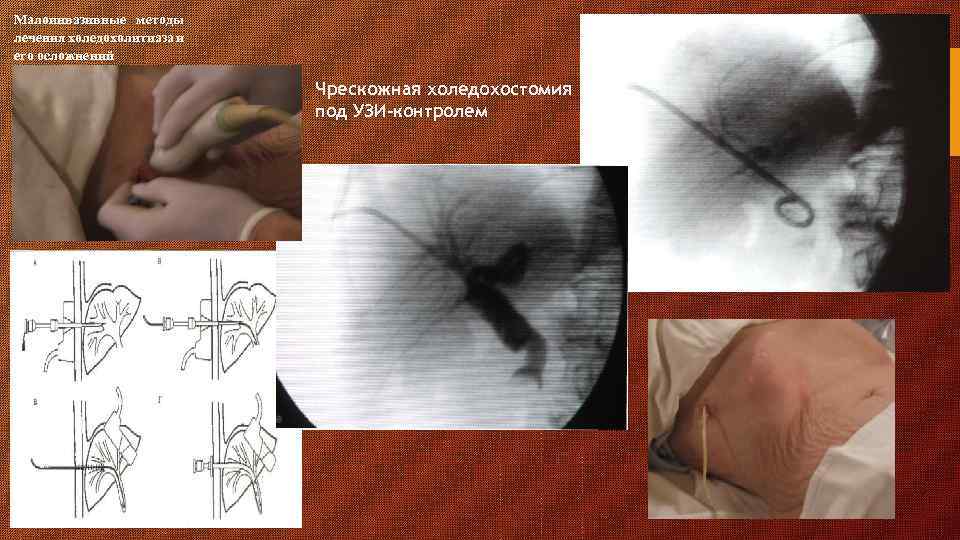
Малоинвазивные методы лечения холедохолитиаза и его осложнений Чрескожная холедохостомия под УЗИ-контролем

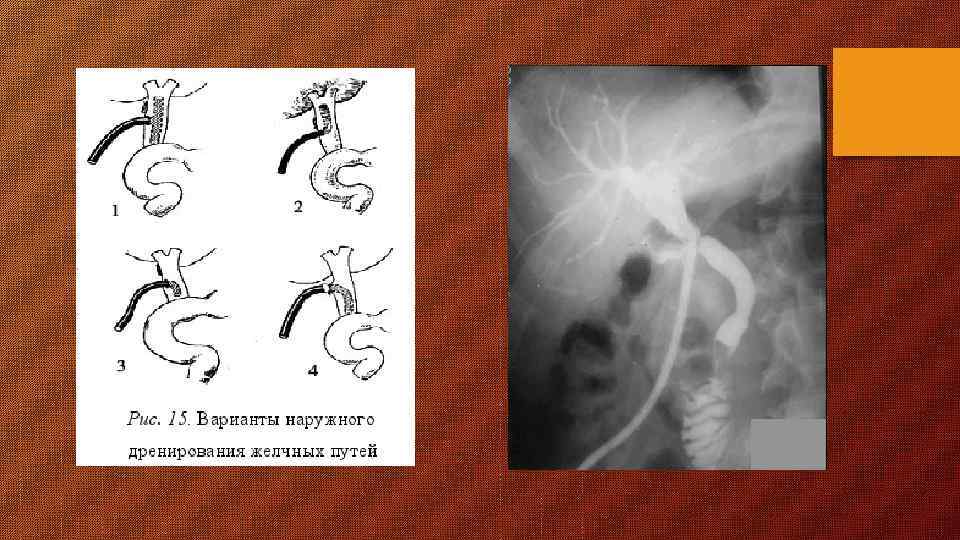
Холецистэктомия, холедохолитотомия, холедохостомия по Керу
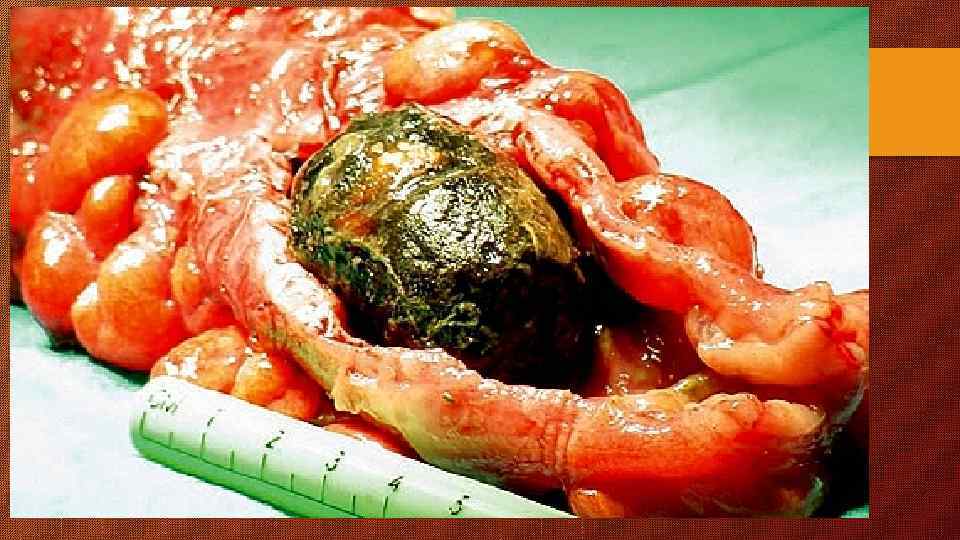

послеоперационные осложнения 1. Кровотечение из ложа желчного пузыря, культи пузырной артерии, поврежденных сосудов гепатодуоденальной связки, операционной раны 2. Абсцессы брюшной полости: подпеченочный, поддиафрагмальный, межкишечные, тазовые 3. подтекание желчи, желчный перитонит 4. Рефлюкс - холангит 5. Панкреатит 6. постхолецистэктомический синдром - боли неизвестного происхождения 7. резидуальный холедохолитиаз 8. периодическое нарушение функции печени 9. травматическая стриктура желчных протоков 10. Билиарный цирроз 11. Абсцессы печени, сепсис 12. летальность 1. при первых клинических проявлениях желчнокаменной болезни - низкая 2. общая летальность 1. 8%
осложнения ЖКБ без видео.pptx