Осложнения язвенной болезни желудка1.ppt
- Количество слайдов: 55

Осложнения язвенной болезни

К осложнениям язвенной болезни относятся: v. Перфорация v. Желудочно-кишечное кровотечение v. Пилородуоденальный стеноз v. Пенетрация v. Малигнизация

Перфоративные гастродуоденальные язвы. Ulcus perforans v тяжелое, угрожающее жизни осложнение, занимающее ведущие позиции в структуре летальности при ЯБ. v Чаще локализованы в ДПК (75%). v У мужчин в 10 -20 раз чаще, чем у женщин. v В 80 -90% отмечается у людей молодого и среднего возраста.
Перфоративные гастродуоденальные язвы (классификация). v. Этиология: перфорация хронической язвы; перфорация острой язвы (в том числе медикаментозной, стрессовой, уремической и др. ).
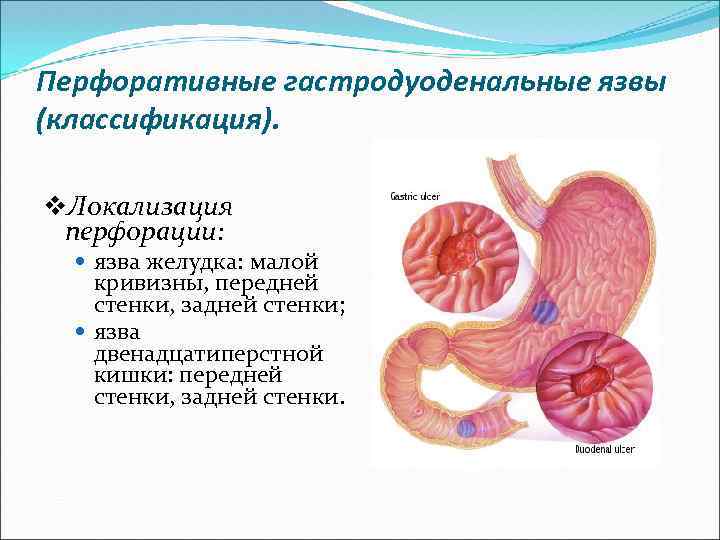
Перфоративные гастродуоденальные язвы (классификация). v. Локализация перфорации: язва желудка: малой кривизны, передней стенки, задней стенки; язва двенадцатиперстной кишки: передней стенки, задней стенки.

Перфоративные гастродуоденальные язвы (классификация). v. Клиническая форма перфорации: в свободную брюшную полость (в том числе прикрытая); атипичная: в сальниковую сумку, малый или большой сальник, забрюшииную клетчатку, изолированную спайками полость; сочетание с желудочно-кишечным кровотечением; сочетание со стенозом выходного отдела желудка.

Перфоративные гастродуоденальные язвы (клиника). v Первая фаза – шока (до 6 часов): ü внешний вид больного: он лежит неподвижно на спине или правом боку с приведёнными к животу ногами, охватив руками живот; ü вагусный пульс (брадикардия); ü выраженное мышечное напряжение по всему животу (defans musculorum); ü исчезает или уменьшается печеночная тупость (c-м Спижарного).

Перфоративные гастродуоденальные язвы (клиника). v. Вторая фаза - период мнимого благополучия (6 -12 часов): ü лицо больного приобретает нормальную окраску; ü пульс и АД нормализуются; ü дыхание перестаёт быть поверхностным; ü язык становится сухим и обложенным; ü напряжение мышц брюшной стенки уменьшается, при пальпации сохраняются болезненность и положительные симптомы раздражения брюшины; ü перистальтика не выслушивается, печёночная тупость отсутствует.

Перфоративные гастродуоденальные язвы (клиника). v. Третья фаза – фаза гнойного перитонита (через 12 -24 часа): ü заостренные черты лица ü сухой язык, покрытый сухими коричневыми корками; ü высокая температура тела; ü учащенное поверхностное дыхание, падение артериального давления; ü вздутие живота; ü выраженные симптомы раздражения брюшины; ü перистальтика отсутствует.
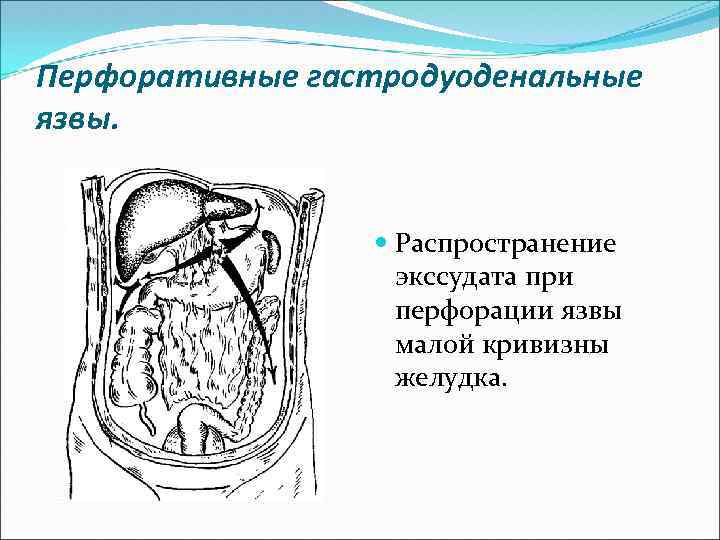
Перфоративные гастродуоденальные язвы. Распространение экссудата при перфорации язвы малой кривизны желудка.
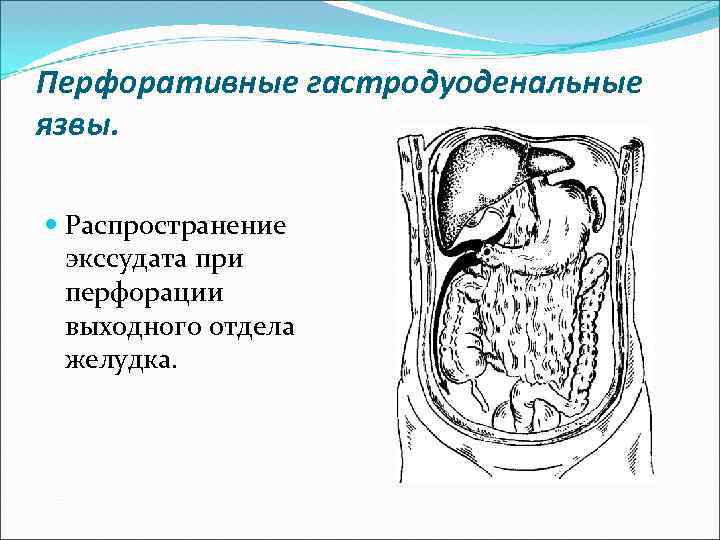
Перфоративные гастродуоденальные язвы. Распространение экссудата при перфорации выходного отдела желудка.
Перфоративные гастродуоденальные язвы (диагностика). v. Лабораторное исследование крови. v. Обзорная рентгенография органов брюшной полости. v. ЭФГДС. v. Лапароскопия.

Перфоративные гастродуоденальные язвы (лечение). v. Экстренное хирургическое вмешательство: üрадикальные операции; üпаллиативные (ушивание перфорации).
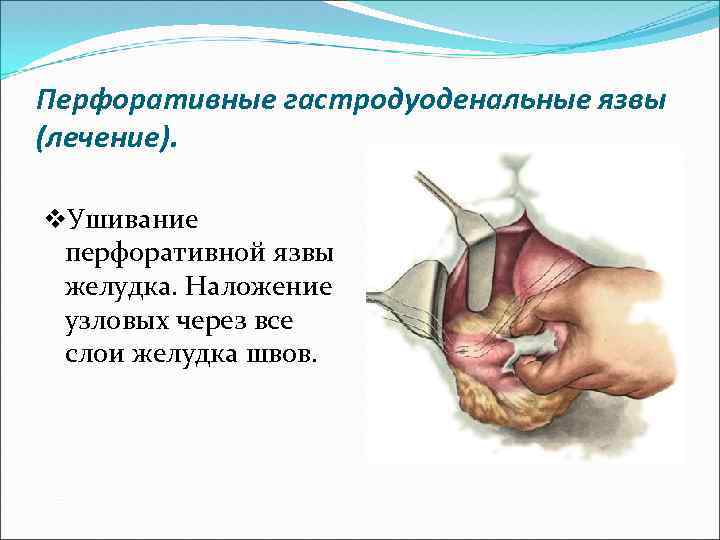
Перфоративные гастродуоденальные язвы (лечение). v. Ушивание перфоративной язвы желудка. Наложение узловых через все слои желудка швов.
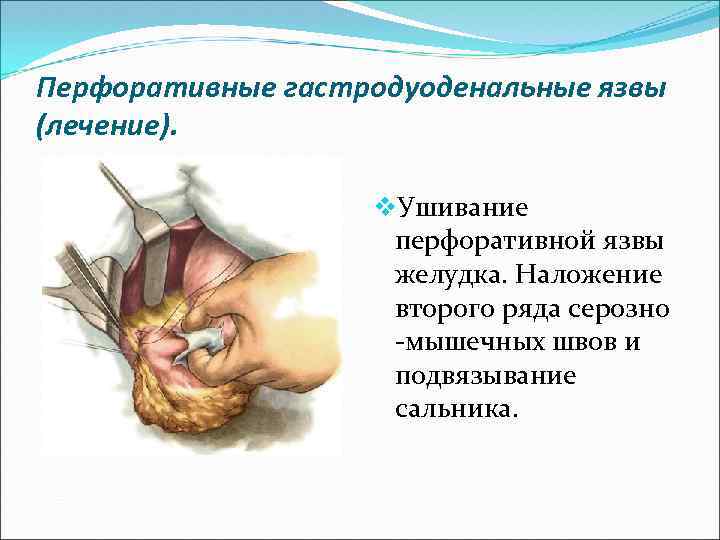
Перфоративные гастродуоденальные язвы (лечение). v. Ушивание перфоративной язвы желудка. Наложение второго ряда серозно -мышечных швов и подвязывание сальника.
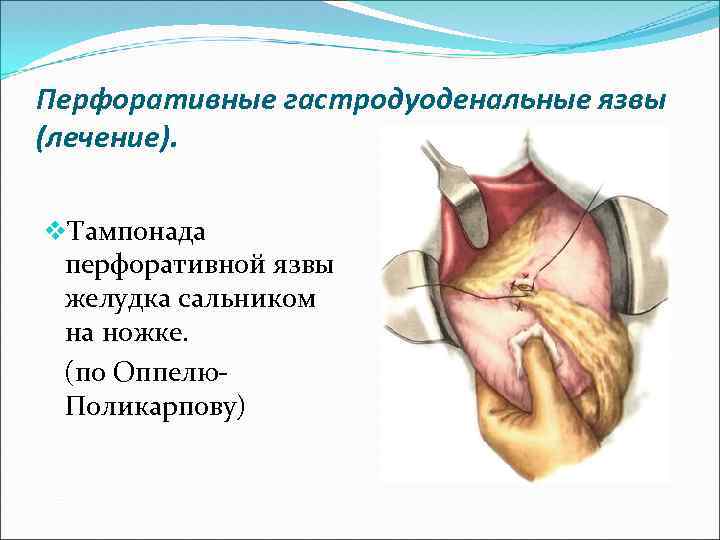
Перфоративные гастродуоденальные язвы (лечение). v. Тампонада перфоративной язвы желудка сальником на ножке. (по Оппелю. Поликарпову)
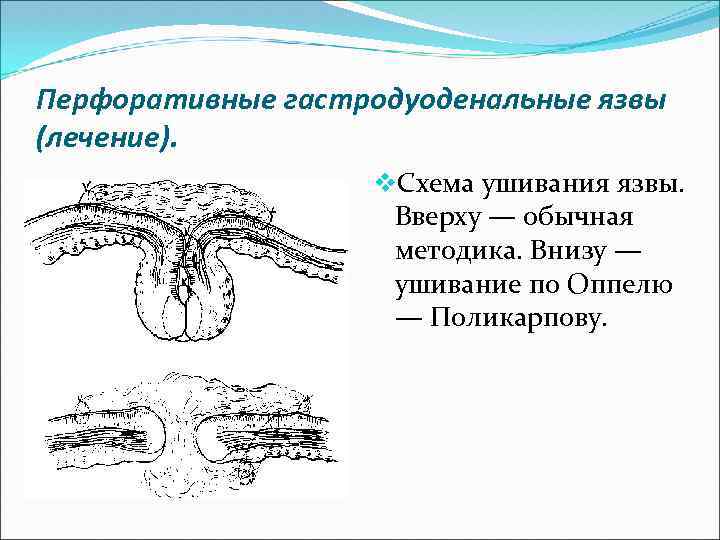
Перфоративные гастродуоденальные язвы (лечение). v. Схема ушивания язвы. Вверху — обычная методика. Внизу — ушивание по Оппелю — Поликарпову.
Гастродуоденальные кровотечения. v. Составляют около половины всех кровотечеий из верхнего отдела ЖКТ. v. У мужчин в 3 раза чаще, чем у женщин.
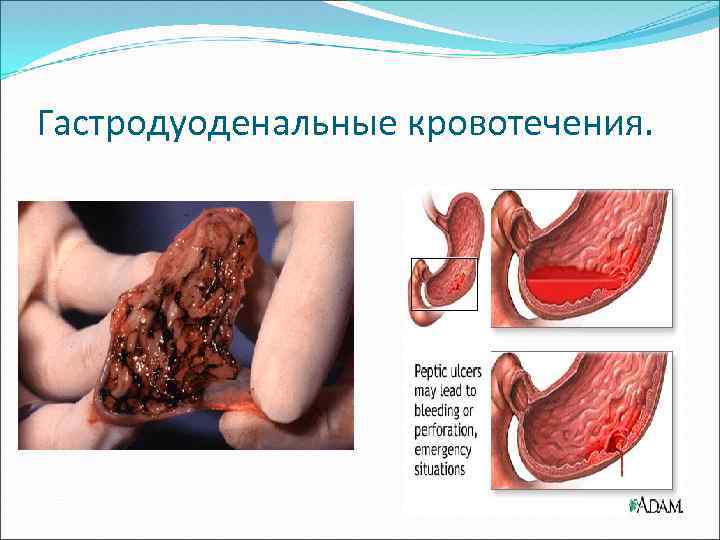
Гастродуоденальные кровотечения.
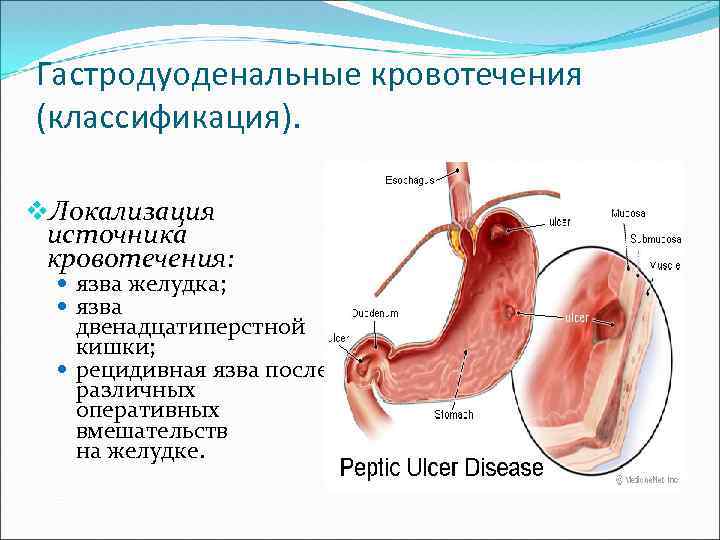
Гастродуоденальные кровотечения (классификация). v. Локализация источника кровотечения: язва желудка; язва двенадцатиперстной кишки; рецидивная язва после различных оперативных вмешательств на желудке.

Гастродуоденальные кровотечения (классификация). v. Степень тяжести кровопотери: лёгкая; средняя; тяжёлая. v. Характер язвенного кровотечения (определяют эндоскопически): продолжающееся; остановившееся: высокая угроза рецидива; низкая угроза рецидива.
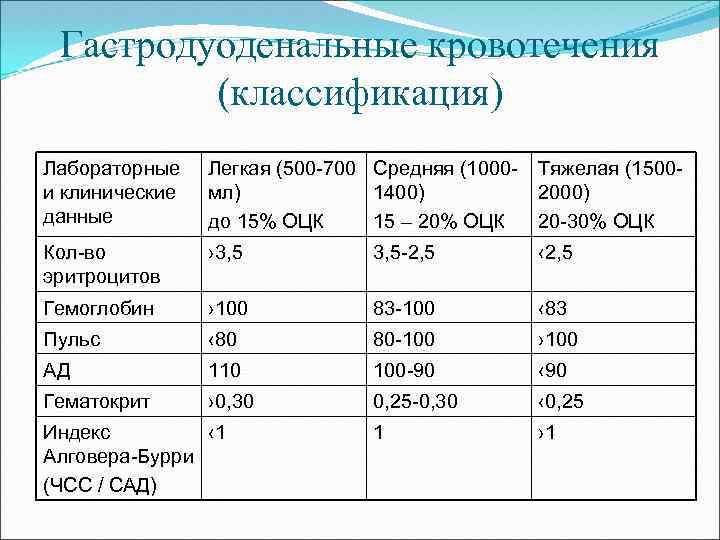
Гастродуоденальные кровотечения (классификация) Лабораторные и клинические данные Легкая (500 -700 мл) до 15% ОЦК Средняя (1000 - Тяжелая (15001400) 2000) 15 – 20% ОЦК 20 -30% ОЦК Кол-во эритроцитов › 3, 5 -2, 5 ‹ 2, 5 Гемоглобин › 100 83 -100 ‹ 83 Пульс ‹ 80 80 -100 › 100 АД 110 100 -90 ‹ 90 Гематокрит › 0, 30 0, 25 -0, 30 ‹ 0, 25 1 › 1 Индекс ‹ 1 Алговера-Бурри (ЧСС / САД)

классификация желудочно-кишечных кровотечений по Forrеst Y. A Активное кровотечение F 1 a тип - струйное, артериальное фонтанирующее кровотечение F 1 b тип – венозное, вялое паренхиматозное кровотечение Состоявшееся кровотечение F 2 a тип – видимый тромбированный сосуд F 2 b тип – фиксированный тромб или сгусток F 2 c тип – геморрагическое пропитывание дна язвы Состоявшееся кровотечение F 3 тип – чистое дно язвы, отсутствие прямых визуальных признаков кровотечения

Гастродуоденальные кровотечения (клиника). vрезкая слабость, головокружение, потеря сознания; vможет быть потеря сознания, холодный пот, акроцианоз и цианоз губ; vсимптом Бергмана (исчезновение болей в эпигастрии вслед за кровотечением) vгематомезис (рвота кровью); vмелена (дегтеобразный стул).
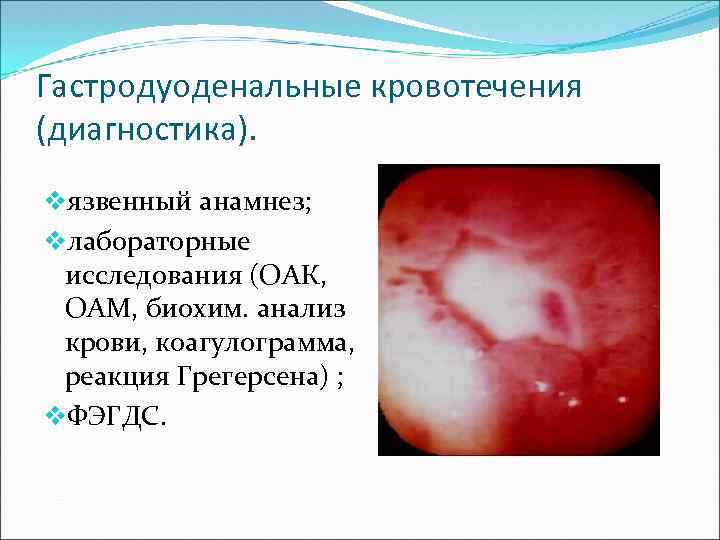
Гастродуоденальные кровотечения (диагностика). vязвенный анамнез; vлабораторные исследования (ОАК, ОАМ, биохим. анализ крови, коагулограмма, реакция Грегерсена) ; v. ФЭГДС.
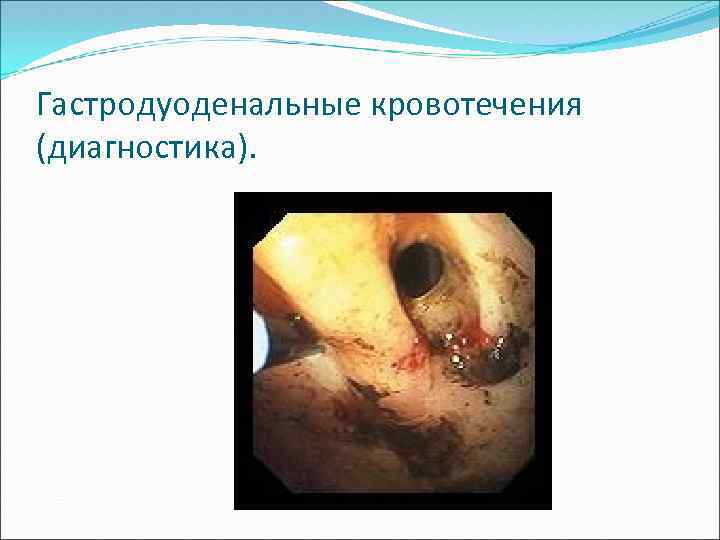
Гастродуоденальные кровотечения (диагностика).

Гастродуоденальные кровотечения (лечение). v. Основа лечебной тактики – консервативная терапия: ü хлористый кальций (10 мл 10% раствора в/в); ü эпсилонаминокапроновая кислота (1 г на 50 мл холодной воды per os); ü инфузионная терапия; ü противоязвенная терапия.
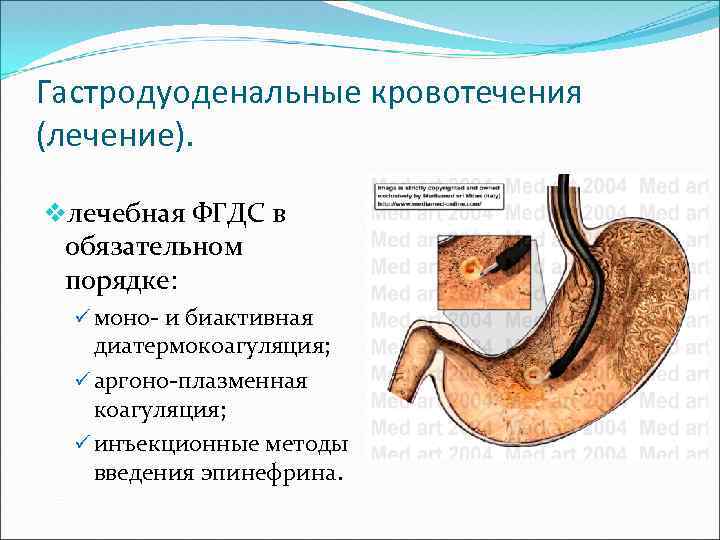
Гастродуоденальные кровотечения (лечение). vлечебная ФГДС в обязательном порядке: ü моно- и биактивная диатермокоагуляция; ü аргоно-плазменная коагуляция; ü инъекционные методы введения эпинефрина.

Гастродуоденальные кровотечения (хирургическая тактика). v. Экстренная операция когда: ü больные с массивным кровотечением, если консервативные мероприятия, включая эндоскопические методы, оказались неэффективны; ü больные с рецидивом кровотечения в стационаре. v. Срочная операция показана при высоком риске рецидива кровотечения (в течение 24 часов с момента поступления в стационар).

Гастродуоденальные кровотечения (хирургическая тактика). v. Выбор метода хирургического вмешательства: ü органосохраняющие операции с ваготомией (пилородуоденотомия, иссечение и/или прошивание источника кровотечения); ü антрумэктомия с ваготомией; ü пилоропластика с иссечением или прошиванием язвы; ü резекция желудка; ü иссечение язвы или прошивание желудочной язвы через гастротомический доступ.
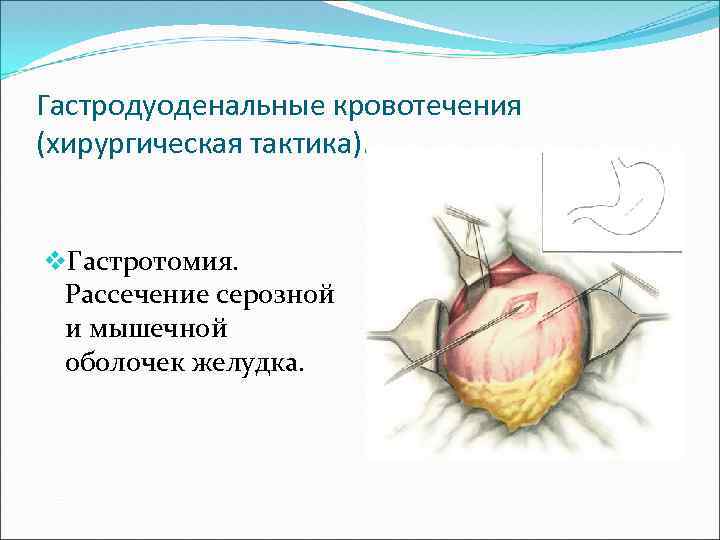
Гастродуоденальные кровотечения (хирургическая тактика). v. Гастротомия. Рассечение серозной и мышечной оболочек желудка.
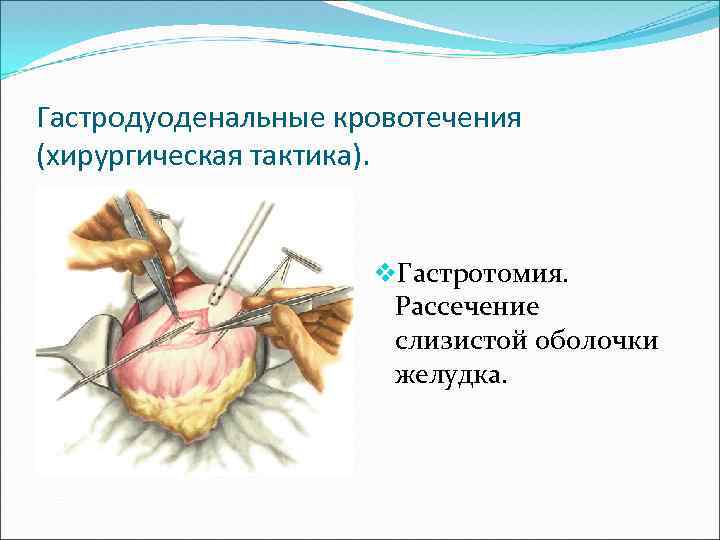
Гастродуоденальные кровотечения (хирургическая тактика). v. Гастротомия. Рассечение слизистой оболочки желудка.
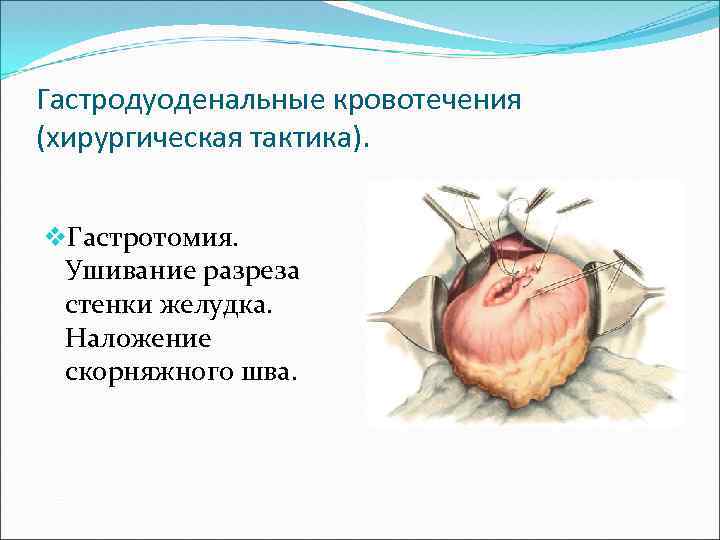
Гастродуоденальные кровотечения (хирургическая тактика). v. Гастротомия. Ушивание разреза стенки желудка. Наложение скорняжного шва.
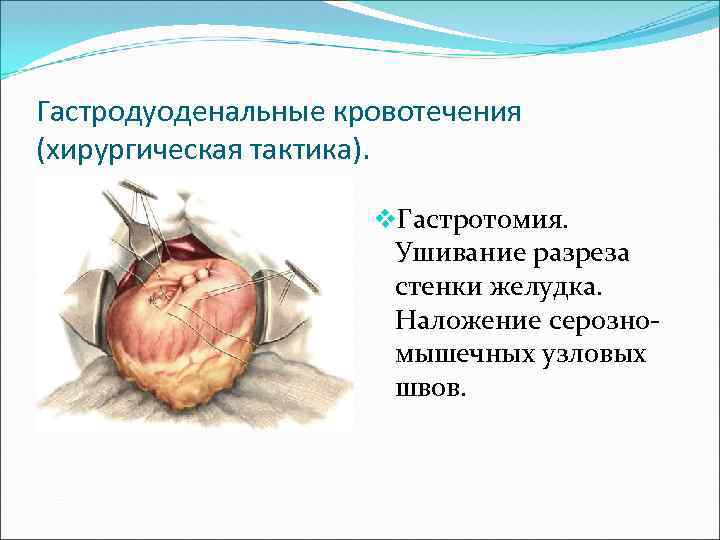
Гастродуоденальные кровотечения (хирургическая тактика). v. Гастротомия. Ушивание разреза стенки желудка. Наложение серозномышечных узловых швов.

Пилородуоденальный стеноз. v. Возникает при локализации язвы в привратнике и луковице ДПК в результате рубцевания язвы.

Стадии пилородуоденального стеноза. Исследования Клинические Компенсированный Начальные признаки стеноза. Проба с зондированием (+). Лечение уменьшает до нормы V аспирируемого содержимого. Рентгенологически Желудок несколько расширен, перистальтика е усилена. Сужение пилородуоден. канала. Задержка эвакуации на 6 -12 часов. Эндоскопические Сужение просвета до 0, 5 -1 см. Моторная функция Тонус желудка нормальный или повышенный. желудка Сокращения антрального отдела усилены, часто носят спастический характер.

Стадии пилородуоденального стеноза. Субкомпенсированный. Клинические Яркая клиника стеноза. Нарушение водносолевого обмена, с↓масы тела. Проба с зондированием (++), застойное содержимое. Рентгенологичес кие Желудок расширен, натощак определяется жидкость. Перистальтика ослаблена. Задержка эвакуации на 12 -24 часа. Эндоскопические Желудок растянут. Пилородуод. канал сужен до 0, 3 -1 см. Моторная Тонус нормальный или немного снижен. функция желудка Выраженная задержка начальной эвакуации.

Стадии пилородуоденального стеноза. Декомпенсированный Клинические. Общее состояние тяжелое, кахексия, обезвоживание, гипопротеинемия, гипокалиемия, азотемия, алкалоз. Проба с зондированием (+++), постоянное наличие пищевых масс. Рентгенологические. Резко растянут. Задержка эвакуации на 24 часа. Эндоскопические. Различной степени сужения канала. Моторная функция желудка. Тонус резко снижен, одинаковый в теле и антральном отделе. Длительная задержка начальной эвакуации.
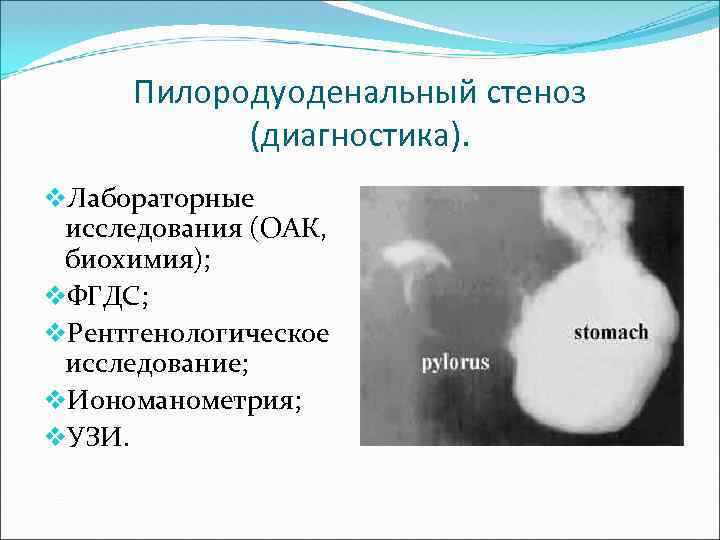
Пилородуоденальный стеноз (диагностика). v. Лабораторные исследования (ОАК, биохимия); v. ФГДС; v. Рентгенологическое исследование; v. Иономанометрия; v. УЗИ.

Пилородуоденальный стеноз (лечение). v. Предоперационная подготовка: ü коррекция водно-электролитного баланса (кристаллоиды); ü парентеральное питание; ü противоязвенная терапия; ü систематическая декомпрессия желудка аспирацией желудочного содержимого через зонд 2 -3 раза в день; ü парентерально витамины В 1, В 6, В 12, аскорбиновую кислоту, никотиновую кислоту.

Пилородуоденальный стеноз (лечение). v. Хирургическая тактика: ü компенсированный стеноз – консервативная терапия; ü субкомпенсированный стеноз – ваготомия с дренирующим желудок операцией; ü декомпенсированный стеноз – резекция желудка по Бильрот II.
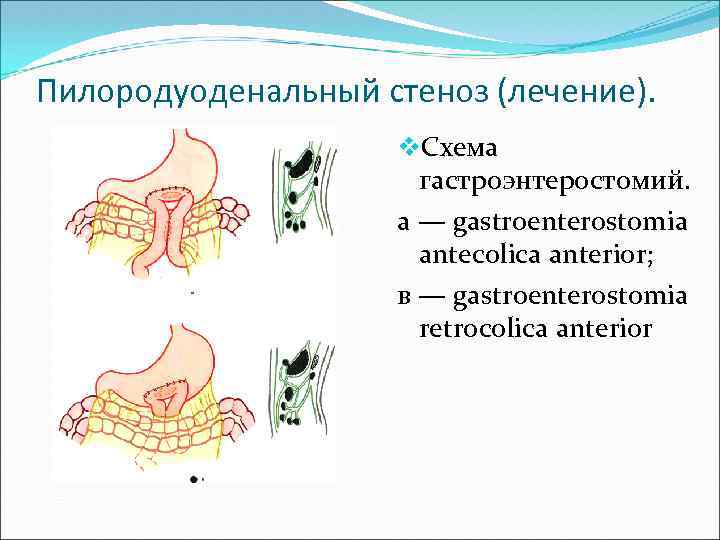
Пилородуоденальный стеноз (лечение). v. Схема гастроэнтеростомий. а — gastroenterostomia antecolica anterior; в — gastroenterostomia retrocolica anterior

Пилородуоденальный стеноз (лечение). v. Схема гастроэнтеростомий. г — gastroenterostomia retrocolica posterior; б — gastroenterostomia antecolica posterior.
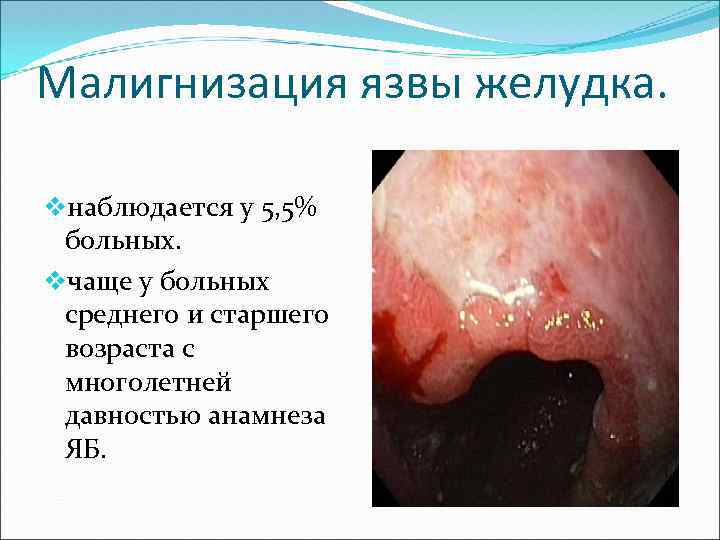
Малигнизация язвы желудка. vнаблюдается у 5, 5% больных. vчаще у больных среднего и старшего возраста с многолетней давностью анамнеза ЯБ.

Признаки малигнизация язвы желудка (клинические). vизменения течения ЯБ: ü исчезновение периодичности; ü сокращение периодов ремиссии; vизменение характера болей: ü менее резкие, непостоянные; ü не зависящие от приема пищи; vухудшение общего состояния, немотивированная слабость; vснижение или отсутствие аппетита; vпрогрессирующее похудение.

Признаки малигнизация язвы желудка (параклинические). v. Лабораторные исследования: с↓ гемоглобина и эритроцитов, ↑ СОЭ; v. Рентгенография желудка: ü большая ниша (более 2 см), глубокая с широкой инфильтрацией вокруг; ü потеря эластичности и растяжимости желудочной стенки; ü изменение рельефа слизистой оболочки; ü изменение формы и размеров желудка.
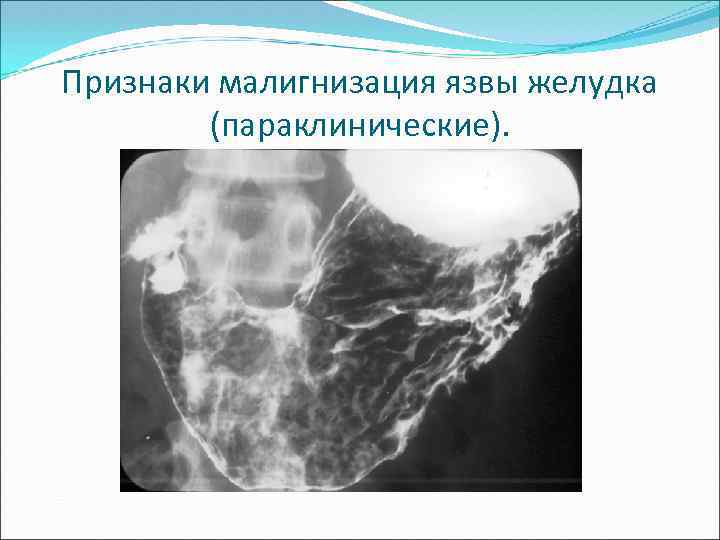
Признаки малигнизация язвы желудка (параклинические).
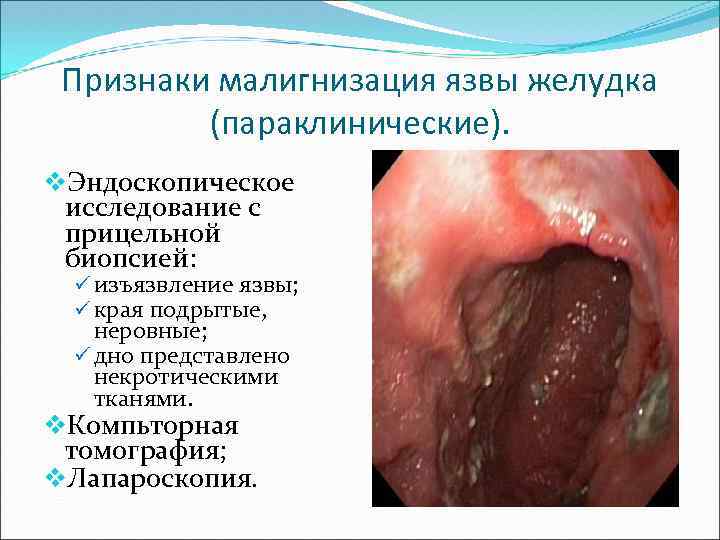
Признаки малигнизация язвы желудка (параклинические). v. Эндоскопическое исследование с прицельной биопсией: ü изъязвление язвы; ü края подрытые, неровные; ü дно представлено некротическими тканями. v. Компьторная томография; v. Лапароскопия.

Малигнизация язвы желудка (лечение). v. Операции выбора: ü субтотальная резекция (при локализации в области средней и нижней трети) желудка с малым и большим сальниками и регионарными лимфоузлами; ü при высоком расположении – тотальная гастрэктомия с удалением обоих сальников и регионарных лимфоузлов.
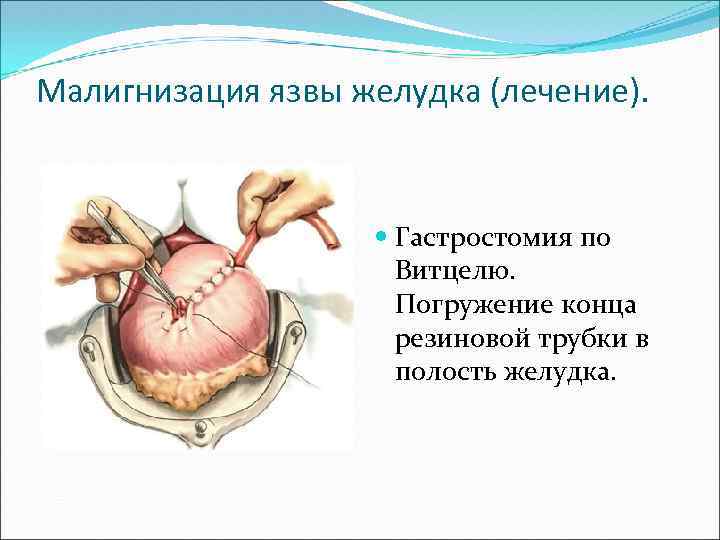
Малигнизация язвы желудка (лечение). Гастростомия по Витцелю. Погружение конца резиновой трубки в полость желудка.

Малигнизация язвы желудка (лечение). Гастростомия по Штамму—Кадеру. В полость желудка введена резиновая трубка. Первый кисетный шов завязан.
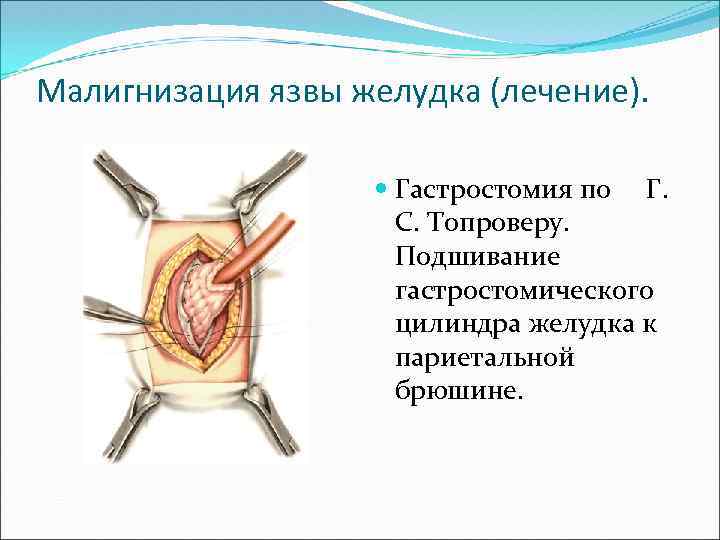
Малигнизация язвы желудка (лечение). Гастростомия по Г. С. Топроверу. Подшивание гастростомического цилиндра желудка к париетальной брюшине.

Пенетрация гастродуоденальной язвы. --- распространение язвы за пределы стенки желудка или ДПК в окружающие органы и ткани.

Пенетрация гастродуоденальной язвы. v. Язвы желудка чаще пенетрируют в малый сальник, тело поджелудочной железы; v. Язвы задней и боковой стенок луковицы и постбульбарные язвы ДПК – в головку поджелудочной железы, желчные пути, печень, печеночно-желудочную и дуоденальную связки, толстую кишку.

Осложнения язвенной болезни желудка1.ppt