Oslozhnenia_TB-1.ppt
- Количество слайдов: 57

Осложнения раннего периода травматической болезни

Доставка кислорода • • • DO 2 = Ca. O 2 x МОК x 10 (мл/мин) или DO 2 = 13 x МОК x Hb x Sа. O 2/ 1000 (мл/мин) МОК = 79, 9 x (САД – ЦВД)/ОПСС МОК = УОК х ЧСС УОК – зависит от преднагрузки, сократительной способности миокарда, постнагрузки (ОПСС) - Влияние на Ca. O 2 – респираторная терапия, ориентированная на величину потребления кислорода, повышение кислородной емкости крови - Регуляция МОК – мероприятия, позволяющие улучшить гемодинамический профиль пострадавшего

Причины развития сердечной недостаточности при сочетанной травме - Экстракардиальные: а) вызванные снижением венозного возврата (гиповолемия) б) возникшие вследствие влияния на миокард и сосуды токсических метаболитов (влияние кислородных радикалов, их метаболитов, свободного гемоглобина, простагландинов, цитокинов, нарушения КОС) в) связанные с дефицитом энергетического обеспечения работы миокарда (запредельная кровопотеря, нарушения вентиляции вызвавшие гипоксию миокарда) т. е. митохондриальная дисфункция - Кардиальные (различные варианты травмы сердца)
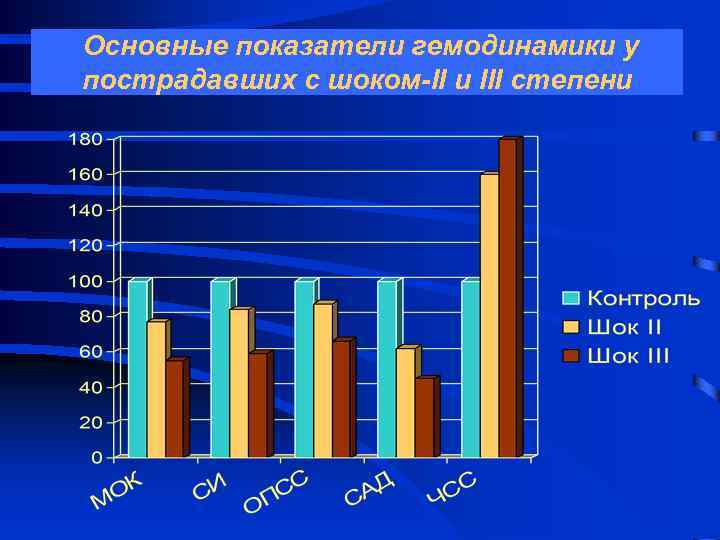
Основные показатели гемодинамики у пострадавших с шоком-II и III степени
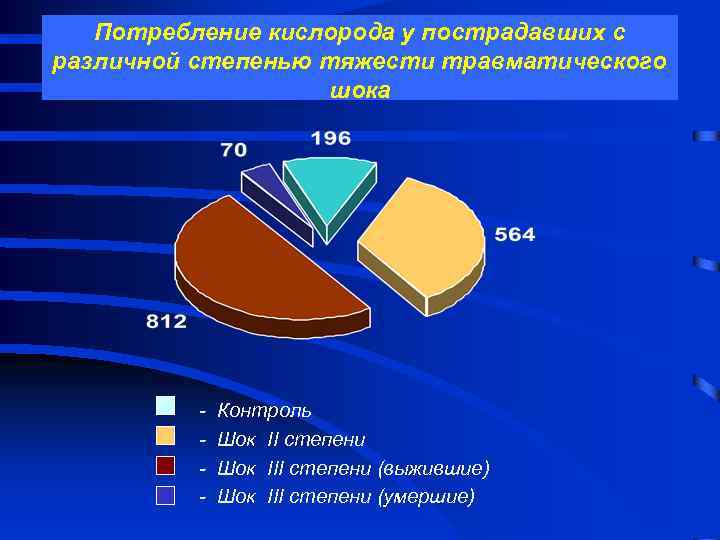
Потребление кислорода у пострадавших с различной степенью тяжести травматического шока - Контроль Шок II степени Шок III степени (выжившие) Шок III степени (умершие)

Основные задачи ИТТ в остром периоде ТБ • Мероприятия, направленные на последовательное увеличение доставки кислорода в висцеральном бассейне (органах «ядра» ), а затем в органах «плаща» а) ликвидация гиповолемии; б) восстановление водных секторов; в) профилактика тканевой гипергидратации (профилактика «ятрогенной» ПОН) г) Инотропная и вазопрессорная терапия • Профилактика реперфузионных повреждений органов (основа ПОН в раннем периоде ТБ) т. е. мероприятия, направленные на улучшение утилизации кислорода

Ушиб сердца • Механическое воздействие на сердце с резким изменением гидравлического давления крови с последующим увеличением внутрисердечного давления, острым растяжением полостей, разрывом мышечных волокон, повреждением клапанного и проводящего аппарата (частота 20 - 27% при сочетанных травмах)

Классификация закрытой травмы сердца (НИИ СП) 1) По форме повреждения: - Сотрясение и ушиб сердца - Травматический инфаркт миокарда - Разрыв сердца (наружный и внутренний) - Миокардиодистрофия 2) По тяжести: легкий, средней тяжести, тяжелый 3) По срокам: до 3 суток – первичнотравматические нарушения, до 25 суток – травматический миокардит, до 4 – 5 лет – восстановление нарушенных функций (исход)

Диагностика ушибов сердца • Механизм травмы • Жалобы (боли за грудиной, нехватка воздуха, «перебои» ) • Объективно: цианоз, одышка, набухание шейных вен, неритмичный пульс • ЭКГ: - Нарушения ритма, блокады на разных уровнях, изменение комплекса QRS (снижение вольтажа R в 4 раза чаще, чем при политравме без ушиба сердца), углубление Q, смещение ST, двухфазный или отрицательный T - Монофазная кривая (высокий ST) – внешний разрыв миокарда - Тампонада сердца: снижение R, положительный T в V 16. - Неблагоприятный признак – удлинение интервала QT Уточнение диагноза – УЗИ сердца, биохимические маркеры (КФК, тропониновый тест)

Принципы терапии - - Восстановление венозного возврата (ликвидация гиповолемии, профилактика гиперволемии) Повышение кислородной емкости крови (гемотрансфузии, перфторан) Назначение адреномиметиков (низкое АД – дофамин, добутамин, нормальное АД – добутамин, высокое АД – нитропруссид натрия) Назначение антиоксидантов (улучшение утилизации кислорода) Симптоматическая коррекция нарушений ритма Применение метаболических кардиопротекторов (препараты калия, магния, глюкокортикиоды)

Антиоксиданты • Субстратные антигипоксанты с антиоксидантными свойствами (увеличивают потребление кислорода) • Ферменты антиоксидантного действия (действуют кратковременно, возможно токсичны) • Ловушки (скэвенжеры) свободных кислородных радикалов (необходима высокая доза препарата)

Классификация антиаритмических препаратов Воген-Вильямса • I класс — блокаторы натриевых каналов (мембраностабилизирующие средства); • II класс — блокаторы β-адренергических рецепторов; • III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда (блокаторы калиевых каналов); • IV класс — блокаторы кальциевых каналов; • - регуляторы обменных процессов

Антиаритмические средства IА — умеренное замедление скорости деполяризации и реполяризации (хинидин, прокаинамид, морацизин, дизопирамид); • IВ — минимальное замедление скорости деполяризации и ускорение реполяризации (местные анестетики: лидокаин, тримекаин, бумекаин); • IС — максимальное замедление скорости деполяризации и минимальное влияние на реполяризацию (аймалин, этацизин). • На электрокардиограмме (ЭКГ) замедление скорости деполяризации проявляется в виде расширения зубца Р и комплекса QRS. Замедление реполяризации желудочков на ЭКГ проявляется в виде удлинения интервала QT.

Антиаритмические препараты • Блокаторы бета-адренергических рецепторов: Антиаритмический обусловлен уменьшением симпатико-адреналовых влияний на сердце. Поэтому β-блокаторы наиболее эффективны при аритмиях, связанных с симпатикоадреналовыми влияниями — так называемых катехоламинзависимых, или адренергических, аритмиях. Их возникновение, как правило, связано с физической нагрузкой или психоэмоциональным напряжением, но они способны снижать аритмогенный эффект препаратов других классов (пропранолол, окспренолол, пиндолол, талинолол, эсмолол).

Антиаритмические препараты • Препараты III группы: амиодарон. Обладает свойствами всех четырех классов ААП и, кроме того, оказывает умеренное a-блокирующее и антиоксидантное действие. Амиодарон, несомненно, является самым эффективным из существующих ААП. Его даже называют «аритмолитическим препаратом» . Применение амиодарона эффективно при всех вариантах наджелудочковых и желудочковых аритмий. Даже при аритмиях, рефрактерных ко всем остальным ААП, эффективность препарата достигает 60– 80%, как при внутривенном введении, так и приеме внутрь. • Дофетилид, ибутилид и отечественный препарат нибентан - применяются преимущественно для лечения мерцательной аритмии.

Антиаритмические средства • Препараты IY группы: Верапамил, дилтиазем. Основным показанием для назначения верапамила и дилтиазема является купирование пароксизмальных реципрокных атриовентрикулярных узловых тахикардий. Эффективность верапамила и дилтиазема в купировании пароксизмальных наджелудочковых тахикардий составляет 80– 100%. Вторым показанием для применения верапамила и дилтиазема служит урежение ЧСС при тахисистолической форме мерцательной аритмии.

Определение • РДСВ - полиэтиологическое заболевание, характеризующееся острым началом, выраженной гипоксемией, не устраняемой оксигенотерапией, интерстициальным отеком и диффузной инфильтрацией легких (А. П. Зильбер, 1989) • РДСВ - острое патологическое состояние, возникающее в большинстве случаев вследствие травмы, шока, сепсиса, массивных гемотрансфузий и характеризующееся отеком легких некардиогенной природы и гипоксемией, рефрактерной к ингаляциям кислорода (H. W. Griffith, 1994) • РДСВ - патологический процесс, развивающийся при воздействии на организм экстремальных экзо- и эндогенных этиологических факторов, в основе которого лежат прогрессирующие расстройства вентиляционно-перфузионных отношений в легких, гипергидратация интерстиция с транссудацией в альвеолы и развитием воспаления с характерными явлениями инфильтртивно-пролиферативного

СОПЛ - синдром воспаления и повышенной проницаемости, сочетающийся с совокупностью клинических, рентгенологических и физиологических нарушений, которые не могут быть объяснены левопредсердной или легочной капиллярной гипертензией, но могут сосуществовать с ней (Согласительная конференция, 1992) РДСВ - патологический процесс, развивающийся в раннем периоде травматической болезни, проявляющийся интерстициально-альвеолярным отеком легких и приводящий к смешанной форме дыхательной недостаточности, сопровождающейся гипоксемией, резистентной к кислородотерапии (В. Н. Лапшин, 2001)

Определения • В. Л. Кассиль (2008)предлагает выделять две формы ОПЛ: • а) при первичном поражении альвеол (утопление, ожоги, вирусная пневмония, контузионный пульмонит) • б) внелегочную форму ОРДС, развивающуюся как неспецифическая фазовая реакция неповрежденных легких на длительную гипоперфузию тканей

Предрасполагающие факторы • Эпизоды гипоперфузии с последующей реперфузией (травматический шок) • Массивное тканевое повреждение (травматический токсикоз) или ишемия тканей, сопровождающаяся распространением продуктов тканевой деструкции (эндотоксемией) • диссеминация микробного фактора (бактериальная транслокация через легочный и кишечный барьер • Ферментемия • Местные факторы: контузия, аспирация желудочного содержимого, ингаляция 100% кислорода, дыма, ИВЛ свыше 72 часов

Патогенез РДСВ • Микроаггрегаты и микроэмболы (жировая эмболия), вызывающие снижение органного кровотока • Хемоаттрактанты и продукты деструкции микроэмболов и тромбов с последующей миграцией в зону легочной микроциркуляции лейкоцитов и БАВ и вызванная этим деградация колллагена, эластина, фибронектина, то есть основы легочного каркаса • Провоспалительные цитокины - ФНО, ИЛ- 1, ИЛ - 8, ТАФ, вызывающие повреждение эндотелия легочных капилляров и интерстиция • Свободные кислородные радикалы, их токсичные производные (из лейкоцитов и эндотелия) • Тромбоксаны, лейкотриены, вызывающие инактивацию NO • Деградация макроэргических соединений
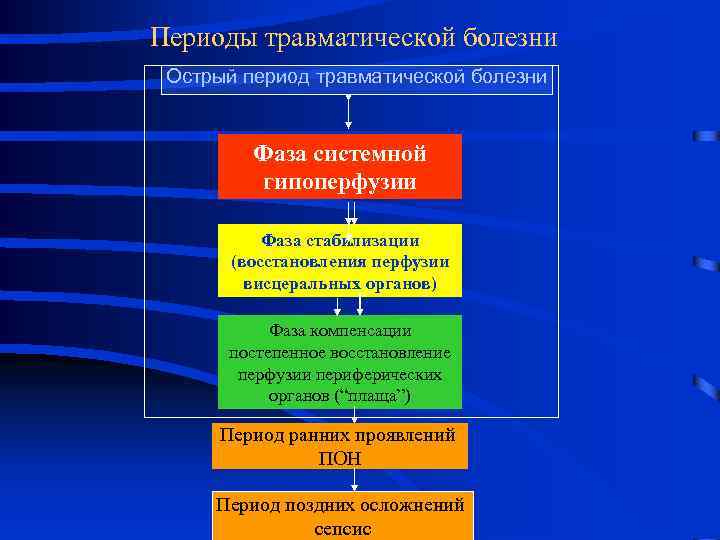
Периоды травматической болезни Острый период травматической болезни Фаза системной гипоперфузии Фаза стабилизации (восстановления перфузии висцеральных органов) Фаза компенсации постепенное восстановление перфузии периферических органов (“плаща”) Период ранних проявлений ПОН Период поздних осложнений сепсис
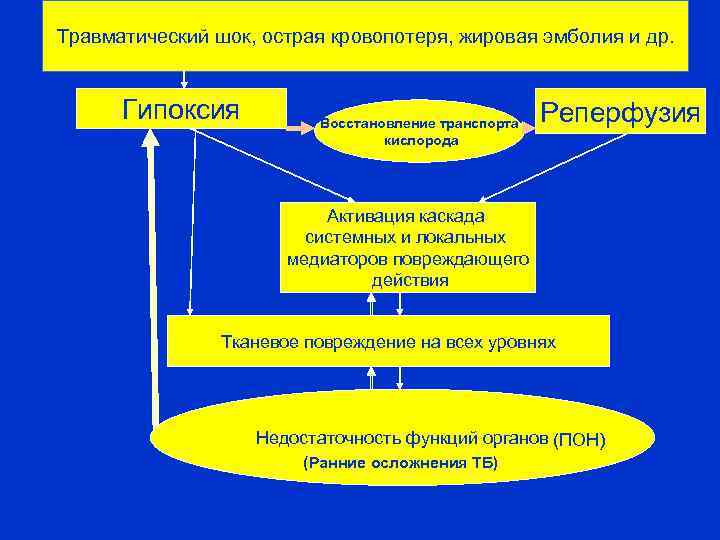
Травматический шок, острая кровопотеря, жировая эмболия и др. Гипоксия Восстановление транспорта кислорода Реперфузия Активация каскада системных и локальных медиаторов повреждающего действия Тканевое повреждение на всех уровнях Недостаточность функций органов (ПОН) (Ранние осложнения ТБ)
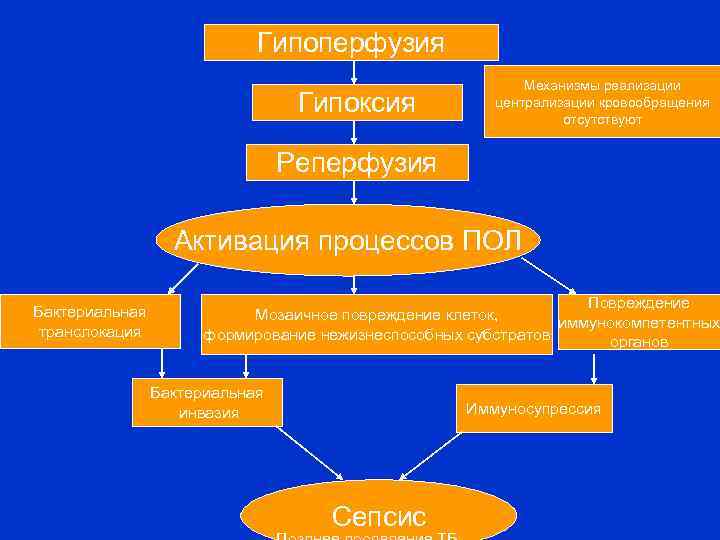
Гипоперфузия Гипоксия Механизмы реализации централизации кровообращения отсутствуют Реперфузия Активация процессов ПОЛ Бактериальная транслокация Повреждение Мозаичное повреждение клеток, иммунокомпетентных формирование нежизнеспособных субстратов органов Бактериальная инвазия Иммуносупрессия Сепсис

Патогенез РДСВ • Нарушение газообмена • Несостоятельность негазообменных функций легких: • Дезинтоксикационной (антибактериальной) • Метаболической (нарушения обмена брадикинина, калликреина, серотонина, норадреналина, простогландинов Е 1, Е 2 а, адениловых нуклеотидов, гепарина, тромбопластина, поливалентного ингибитора протеаз, нарушение расщепления капель нейтрального жира

Негазообменные функции легких • Система экзо- и эндогенной защиты (крупномолекулярные токсины): мукоцилиарная защита, альвеолярные макрофаги, нейтрофилы, Ig А, М, G, лизоцим, лактоферрин, интерферон, комплемент. • Детоксикация среднемолекулярного звена (6 ферментных систем). Основные – цитохромы (P 450), комплекс НАДФ – оксидазы и флавопротеидов, эпоксигидразная система (метаболизм фенолов, жиров, брадикинина, серотонина, норадреналина, ПГЕ), синтез ангиотензина, ПГI, аминокислот, фосфолипидов. • Скорость детоксикации и синтеза зависит от площади легочной поверхности. До 30% общего потребления кислорода может тратиться в легких на окисление глюкозы и иных метаболитов. • Система синтеза сурфактанта, коллагена, эластина • Антиоксидантная система (SOD, KAT, Glu. P) • Синтез компонентов коагуляцилнной (тромбопластин), и антикоагуляционной системы (гепарин) • Регуляция водного баланса, кондиционирующая функция

Клинические проявления • “Светлый промежуток” от момента воздействия этиологического фактора и началом клинических проявлений от нескольких часов до 2 - 3 суток • Одышка, цианоз, психомоторное возбуждение, тахикардия, артериальная гипертензия • Бронхиальный тип дыхания, рассеянные сухие и влажные хрипы

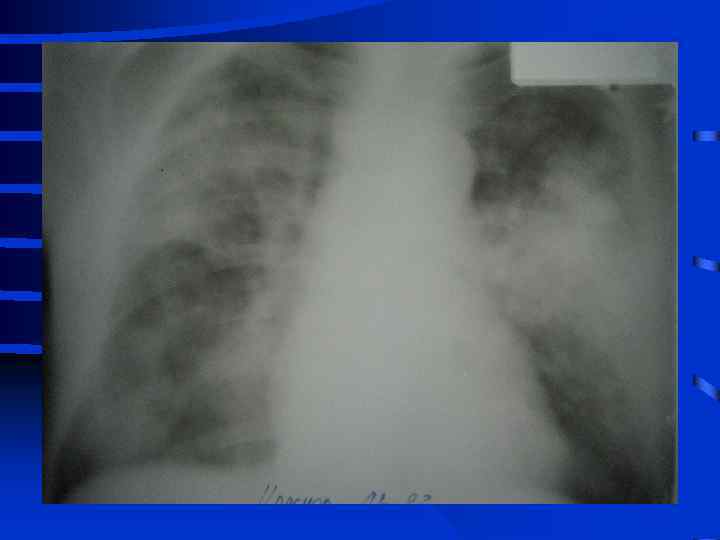
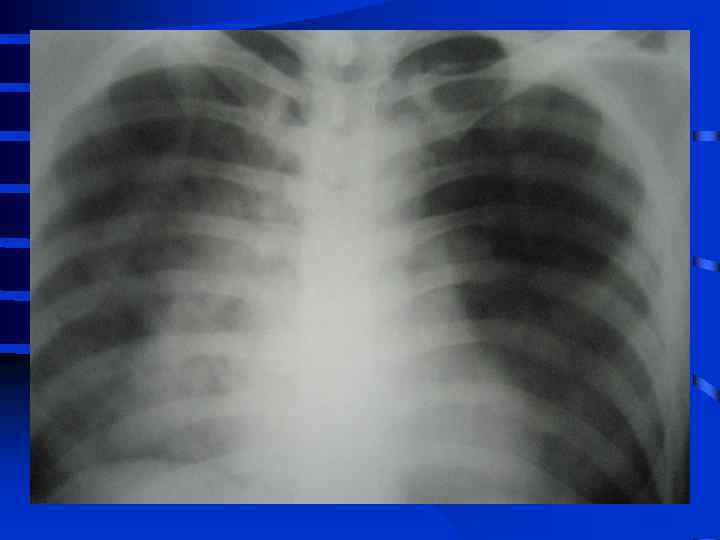
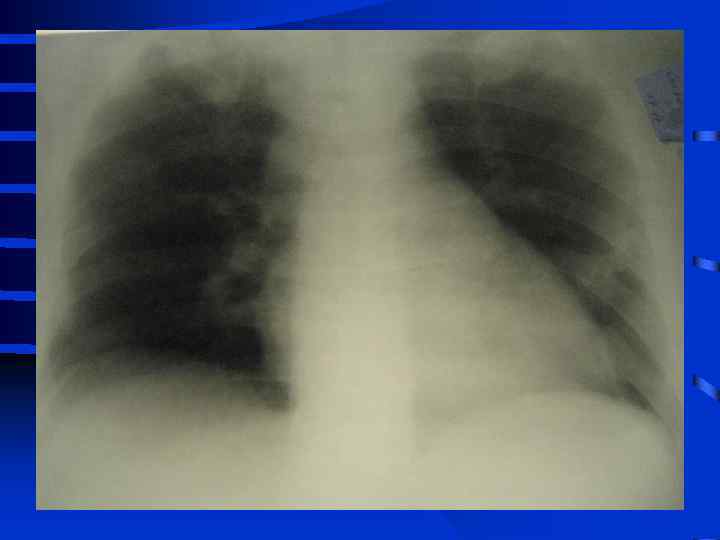
• I стадия Все изменения носят умеренный характер, индекс оксигенации (Pa. O 2/Fi. O 2) более 300, Pa. CO 2 снижен до 34 - 32 мм. рт. ст. , рентгенографически полнокровие легких, ячеистая деформация на фоне усиленного легочного рисунка. • II стадия Повторное, часто резкое ухудшение состояния. Психические нарушения (беспокойство, неадекватность), тахикардия свыше 110 - 120 в мин. , АД сист. более 150 мм. рт. ст. , индекс оксигенации менее 250 - 200, артериальная гипокапния. Рентгенографически - появление мелкоочаговых теней на периферии

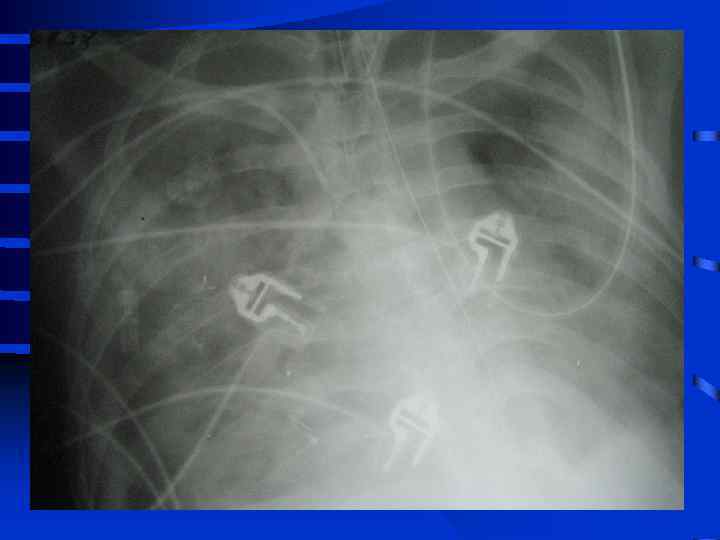
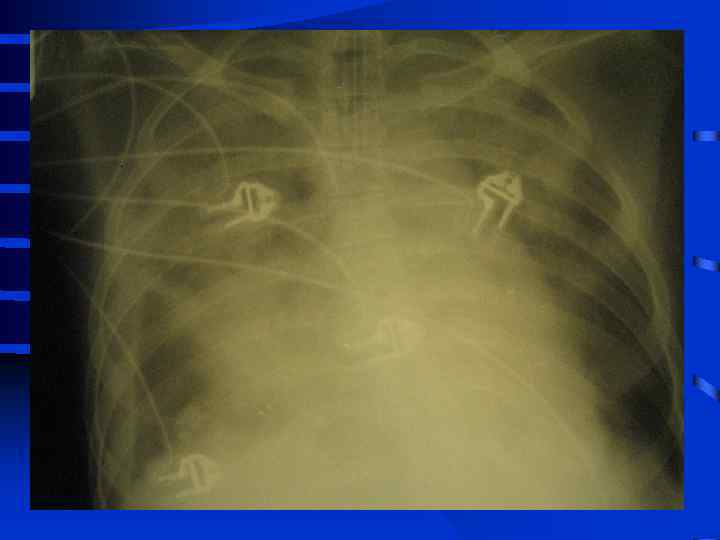
• III стадия необходима респираторная поддержка, сознание нарушено, индекс оксигенации менее 200, шунтирование 30 - 50% от величины МОК. Появляются признаки полиорганного поражения: нарушение функции кишечника (парезы, острые язвы) • и почек (эпизоды олигурии) • Рентгенографически - сливные тени, иногда первые признаки гидроторакса

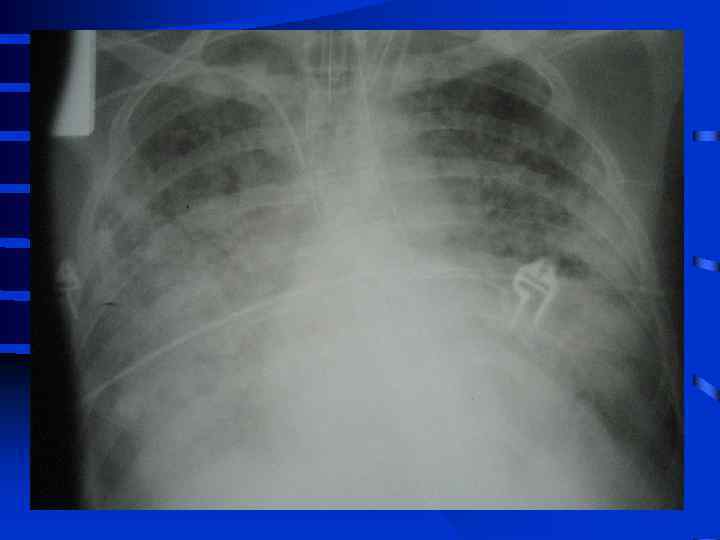
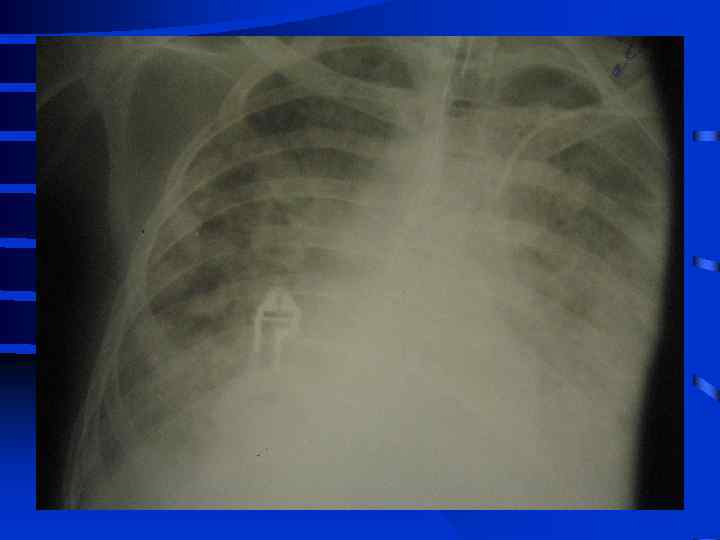
• IV стадия появляются симптомы присоединения инфекции с развитием гнойного трахеобронхита и пневмонии (госпитальной), признаки сепсиса, вторая волна полиорганной недостаточности. Индекс оксигенации менее 100, появляется гиперкапния. Рентгенографически - резкое снижение прозрачности легочных полей, множественные хлопьевидные тени (“снежная буря”).

Объективные признаки развития ОРДС • 1. Индекс оксигенации снижен • 2. Симметричные рентгенографические изменения инфильтративного характера • 3. Увеличение внутрилегочного шунта (более 25% от величины МОК) • 4. Возрастание альвеолярно-артериальной разницы по кислороду (более 250 мм. рт. ст. при Fi. O 2 = 1, 0) • 5. Легочная гипотензия (PCWP не более 12 мм. рт. ст. ) • 6. Уменьшение растяжимости (податливости) легких 50 мл/см. вод. ст. и менее

Тяжесть ОРДС по J. Murray (1988) • А) Рентгенография (инфильтрация от 0 до 4 квадрантов = 0 - 4 балла • Б) Гипоксия (PAO 2/Fi. O 2) от 300 и выше до 100 и менее = 0 - 4 балла • В) Растяжимость легких (от 80 и более до 20 и менее мл/см. вод. ст. ) = 0 - 4 балла • Г) ПДКВ при ИВЛ (от 0 до 14 см. вод. ст. и выше) = 0 - 4 балла • К от 0, 1 до 2, 5 - умеренное повреждение, более 2, 5 - тяжелое

Профилактика ОРДС 1. Восстановление адекватного транспорта кислорода: -респираторная терапия -инфузионно-трансфузионная терапия -кардио- и вазоактивное медикаментозное воздействие 2. Хирургическая коррекция полученных повреждений 3. Обезболивание 4. Лечение последствий гипоксии и реперфузии

Формула Старлинга F = K(PP-PIF) – ω(πP-πIF) - Q F – ток жидкости из сосудов в интерстиций (или обратно) , K – коэффициент проницаемости сосудистой стенки PP – гидростатическое давление плазмы, PIF– гидростатическое давление интерстициальной жидкости, πP – онкотическое давление плазмы, πIF – онкотическое давление интерстициальной жидкости, ω-коэффициент отражения макромолекул, Q – лимфатический отток жидкости из тканей.

Волемический эффект 1 литра инфузионной среды (мл) Глюкоза 5% 50 -70 Изотонический натрийсодержащий кристаллоидный раствор Декстран-70 6% 250 1200 Декстран-40 10% 1750 ГЭК 200/0, 5 6% 1000 ГЭК 450/0, 7 6% 1000 Альбумин 20% 3600
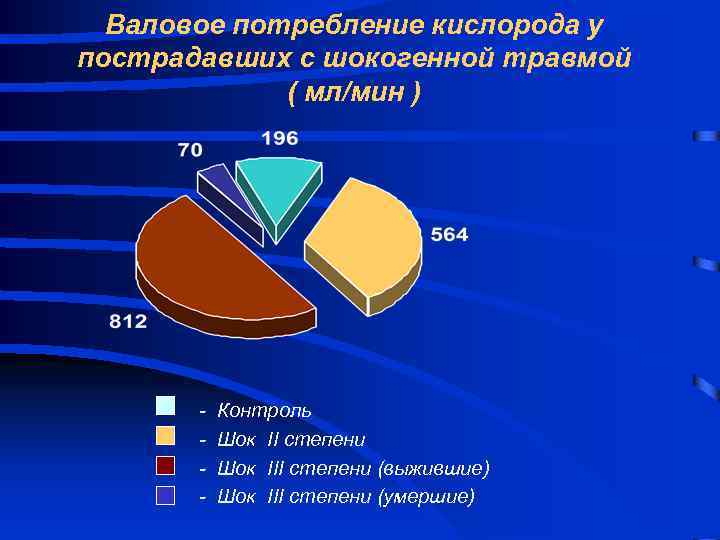
Валовое потребление кислорода у пострадавших с шокогенной травмой ( мл/мин ) - Контроль Шок II степени Шок III степени (выжившие) Шок III степени (умершие)
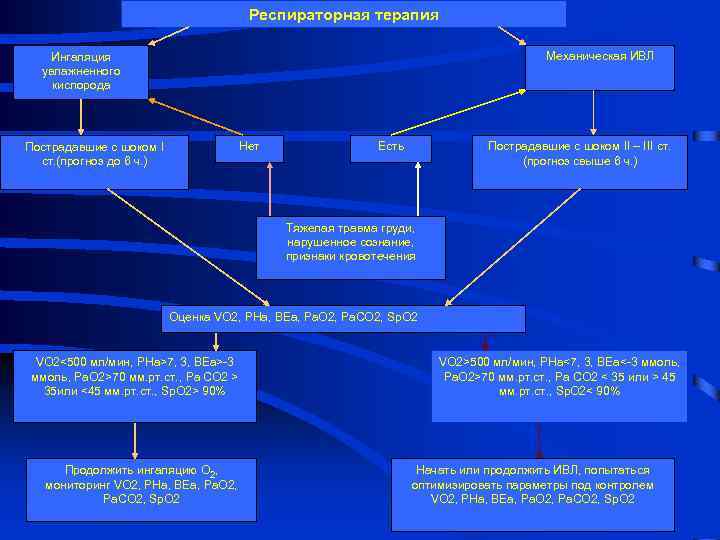
Респираторная терапия Механическая ИВЛ Ингаляция увлажненного кислорода Нет Пострадавшие с шоком I ст. (прогноз до 6 ч. ) Есть Пострадавшие с шоком II – III ст. (прогноз свыше 6 ч. ) Тяжелая травма груди, нарушенное сознание, признаки кровотечения Оценка VO 2, PHa, BEa, Pa. O 2, Pa. CO 2, Sp. O 2 VO 2<500 мл/мин, PHa>7, 3, BEa>-3 ммоль, Pa. O 2>70 мм. рт. ст. , Pa CO 2 > 35 или <45 мм. рт. ст. , Sp. O 2> 90% Продолжить ингаляцию O 2, мониторинг VO 2, PHa, BEa, Pa. O 2, Pa. CO 2, Sp. O 2 VO 2>500 мл/мин, PHa<7, 3, BEa<-3 ммоль, Pa. O 2>70 мм. рт. ст. , Pa CO 2 < 35 или > 45 мм. рт. ст. , Sp. O 2< 90% Начать или продолжить ИВЛ, попытаться оптимизировать параметры под контролем VO 2, PHa, BEa, Pa. O 2, Pa. CO 2, Sp. O 2
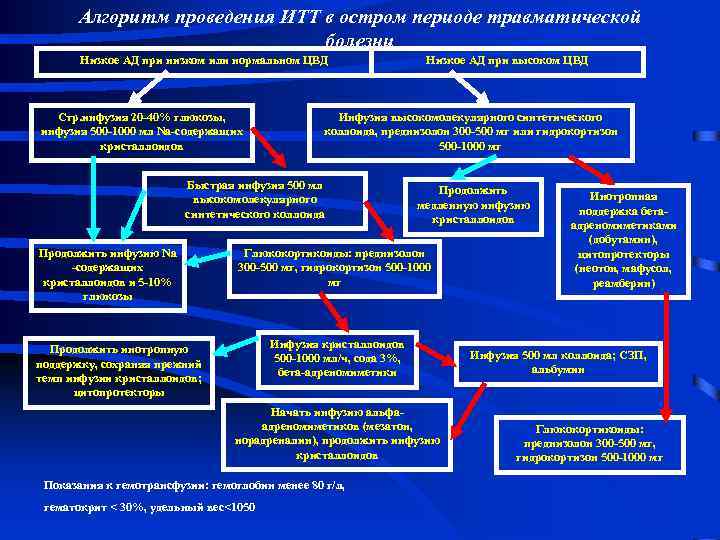
Алгоритм проведения ИТТ в остром периоде травматической болезни Низкое АД при низком или нормальном ЦВД Стр. инфузия 20 -40% глюкозы, инфузия 500 -1000 мл Na-содержащих кристаллоидов Инфузия высокомолекулярного синтетического коллоида, преднизолон 300 -500 мг или гидрокортизон 500 -1000 мг Быстрая инфузия 500 мл высокомолекулярного синтетического коллоида Продолжить инфузию Na -содержащих кристаллоидов и 5 -10% глюкозы Низкое АД при высоком ЦВД Продолжить медленную инфузию кристаллоидов Глюкокортикоиды: преднизолон 300 -500 мг, гидрокортизон 500 -1000 мг Инфузия кристаллоидов 500 -1000 мл/ч, сода 3%, бета-адреномиметики Продолжить инотропную поддержку, сохраняя прежний темп инфузии кристаллоидов; цитопротекторы Начать инфузию альфаадреномиметиков (мезатон, норадреналин), продолжить инфузию кристаллоидов Показания к гемотрансфузии: гемоглобин менее 80 г/л, гематокрит < 30%, удельный вес<1050 Инотропная поддержка бетаадреномиметиками (добутамин), цитопротекторы (неотон, мафусол, реамберин) Инфузия 500 мл коллоида; СЗП, альбумин Глюкокортикоиды: преднизолон 300 -500 мг, гидрокортизон 500 -1000 мг

Мероприятия, направленные на коррекцию гипоксических и реперфузионных повреждений • Назначение ингибиторов протеолиза (гордокс) • Антиоксидантная терапия (фолинат кальция, ацетилцистеин) • Использование препаратов с газотранспортными свойствами (перфторан)
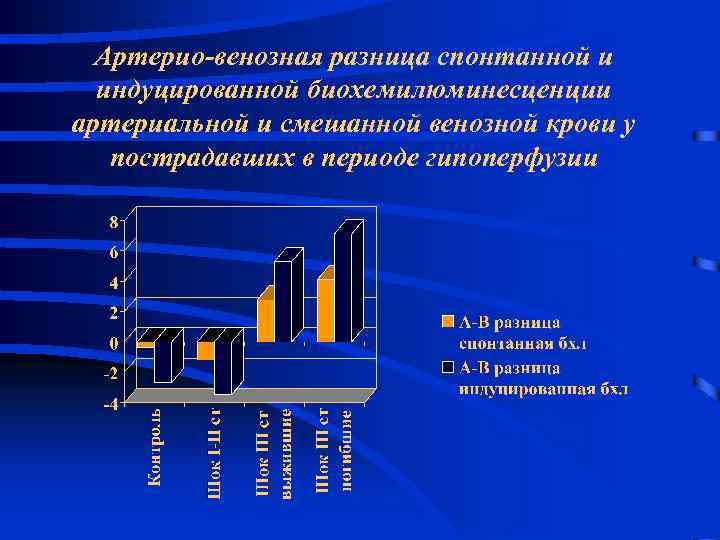
Артерио-венозная разница спонтанной и индуцированной биохемилюминесценции артериальной и смешанной венозной крови у пострадавших в периоде гипоперфузии

Коррекция метаболического ацидоза (компоненты инфузионных сред) • • • Гидрокарбонат натрия Лактат натрия Ацетат натрия Глюконат натрия Малат натрия Трисамин (трометамол) * сукцинат натрия * фумарат натрия
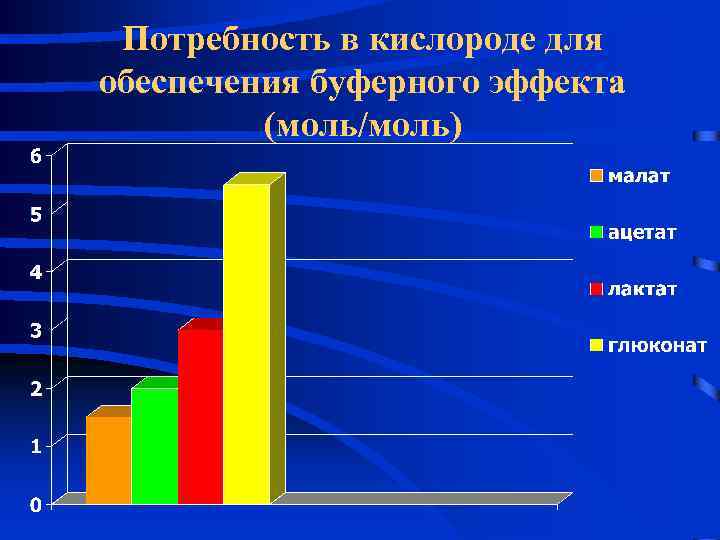
Потребность в кислороде для обеспечения буферного эффекта (моль/моль)
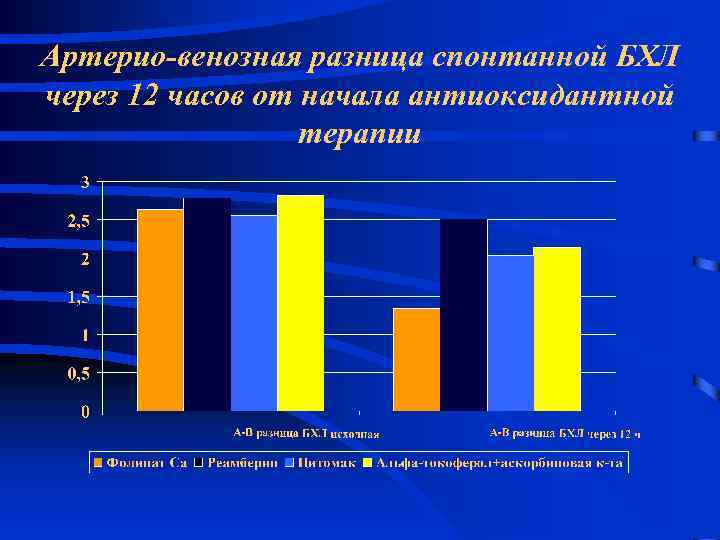
Артерио-венозная разница спонтанной БХЛ через 12 часов от начала антиоксидантной терапии
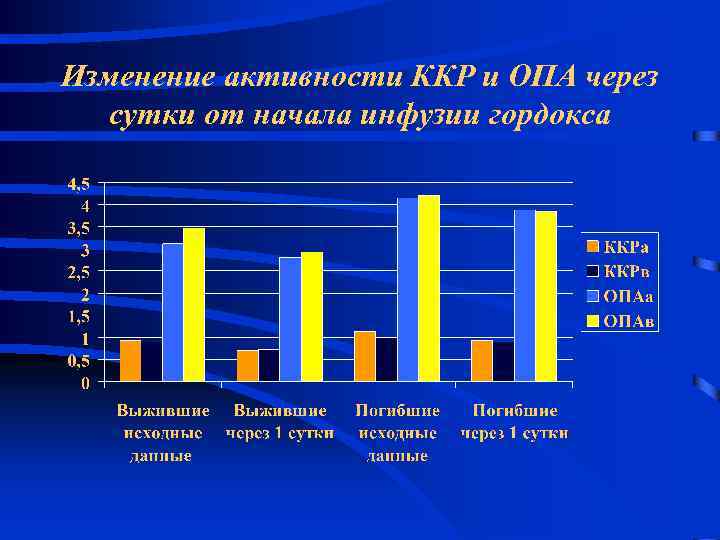
Изменение активности ККР и ОПА через сутки от начала инфузии гордокса

Лечение ОРДС • Коррекция расстройств кровообращения • Респираторная терапия • Профилактика печеночно-почечной и энтеральной недостаточности • Ликвидация расстройств системы гемокоагуляции • Профилактика и лечение септических осложнений • Специальные методы терапии (ЭКМО, УФ крови, назначение сурфактанта, жидкостная перфторуглеродная ИВЛ) • Перитонеальная оксигенация (PEROX) с потоком 5 -6 лмин и внутрибрюшным P 5 -6 mm. Hg (V. S. Lemus, 2006)

Преимущества внутриаортальной инфузионной терапии • Предупреждение перегрузки левых отделов сердца • Предотвращение биотрансформации лекарственных веществ тканью легких • Непосредственное воздействие на эффекторный орган • Реализация эффекта «контрпульсации»

ИВЛ - рекомендуемые параметры • Пиковое давление в дыхательных путях < 35 см. H 20, Fi. O 2< 0, 6 • ЧД< 30 в мин. • PEEP< 12 см. H 2 O • Дыхательный объем не более 10 мл/кг • Раннее использование режимов CPAP, SIMV • Возможно применение режимов инверсии и пермиссивной гиперкапнии
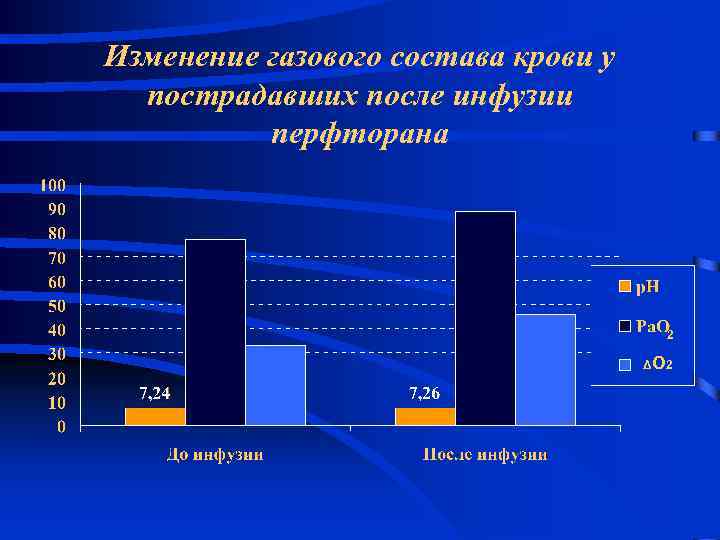
Изменение газового состава крови у пострадавших после инфузии перфторана 2 ΔО 2

Приложение • • Потребление кислорода: а) Спирометрическое VO 2 = Fi. O 2 x Vi - Fe. O 2 x Ve - Cv. O 2) б) По принципу A. Fick VO 2 = Q x (Ca. O 2 Доставка кислорода DO 2 = Ca. O 2 x МОК Экстракция кислорода O 2 ER = VO 2/DO 2 x 100% Фракция внутрилегочного шунта Qs/Qt = (Cpc. O 2 - Ca. O 2) / (Cpc. O 2 - Ca. O 2), где Cpc. O 2 содержание O 2 в легочных капиллярах = Pа. O 2 x(Pa Pв) - Pa. CO 2/0, 8 или Qs/Qt = (Sad - Sa)/(Svd - Sv) x 100%

Oslozhnenia_TB-1.ppt